 国家高新企业 | ISO9001认证
国家高新企业 | ISO9001认证 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


我们都知道饮食对人体健康的重要性,不太合理的饮食与很多疾病相关,也包括癌症。
在过去的十年里,人们都在寻找预防癌症的饮食指南,使得饮食模式和癌症领域的迅速扩展。
多个系统回顾和Meta 分析了特定癌症类型与数据驱动饮食模式之间的流行病学关联,这些饮食模式是由实证分析决定的,研究者根据预先确定的一组饮食成分确定的饮食指标。
不同饮食模式的建议在降低风险方面的有效性,可能取决于癌症的类型或其他风险因素,如家族史、性别、年龄和其他生活方式因素或共病,以及新陈代谢特征或肠道菌群特征。
饮食是多种癌症的一个公认的危险因素。
对个别营养素或植物化学物质的研究可以揭示某些饮食因素与癌症风险之间的联系。
然而,个别的饮食成分相互关联和相互作用进而影响身体健康和疾病发生。
对饮食作为一个整体的检查,就像在饮食模式研究中所做的那样,可以产生更强的效果估计和结果,可以更容易地转化为饮食指南。
在早期的饮食模式研究中,在流行病学研究中很少观察到与癌症有实质性的联系。特别是,在1995年美国人的饮食指南的早期研究中,旨在反映美国人的饮食指南的健康饮食指数与癌症风险无关。
然而,随着美国人的饮食指南的进化和随后在健康饮食指数中包含更具体的指导,逐渐观察到例如癌症死亡率的更强的流行病学关联。制定了多种其他饮食模式和指标,以反映其他国家或组织的饮食指南,或专门关注慢性疾病预防指南。
以下内容主要总结了在过去5年中发表的有关饮食模式和癌症风险的流行病学文献。
在看后面的内容之前,我们需要在本章节先了解一下关于膳食模式的分析法,以及各类名词的定义,以便于更好地理解后面的内容。
膳食模式或指标的表征取决于对食物、饮料或营养摄入的了解,或这些因素的某些组合(例如,健康饮食指数和膳食炎症指数(DⅡ),从自我报告或谈话者使用的调查表或膳食召回或记录获得。
一般来说,饮食模式分析分为两大类,一类是根据经验确定的,另一类是根据研究者定义的标准。
后验饮食模式由研究人群中的数据驱动,并使用统计技术确定,而先验饮食模式是根据一组预定义的标准来构建的,以在特定人群的数据收集之前或独立于数据收集之前测量对特定饮食方式的依从性。
先验饮食模式或指数包括各种成分,可使用简单的二元方法对其进行评分,以满足(1)或不满足(0)指南(如地中海饮食评分(MDS))或更复杂的算法,其中考虑了基于文献的加权效应大小(如DII)。
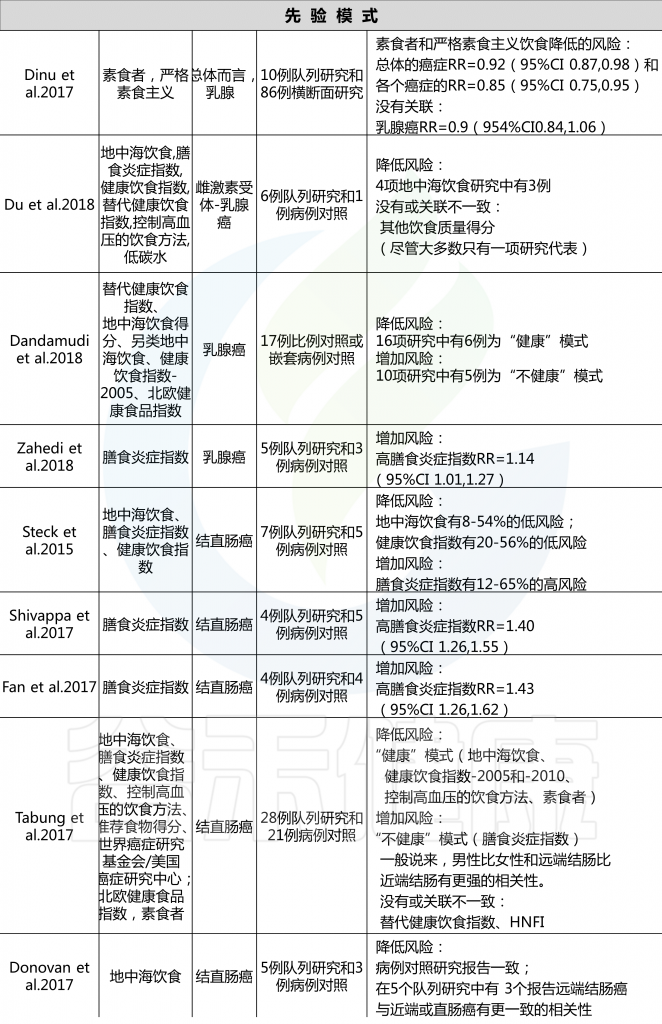
表1 关于各种先验饮食模式和指标及其相应组成部分
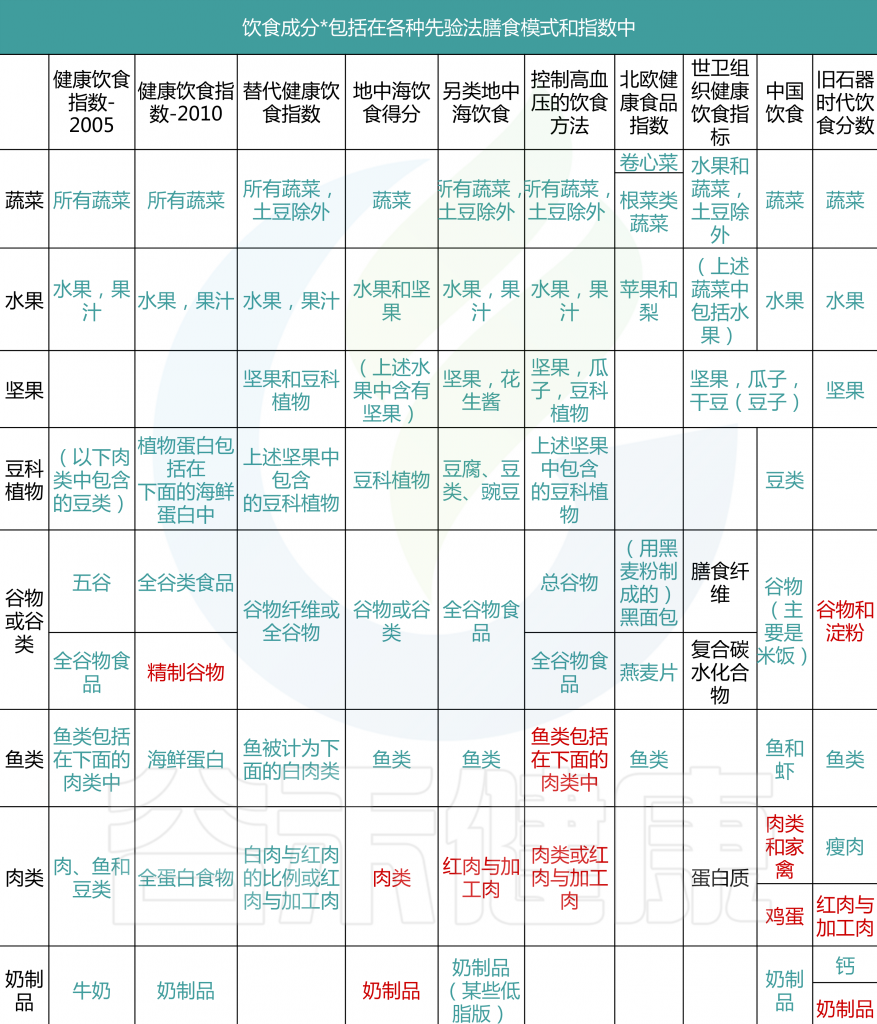


一般认为,先验饮食模式比后验饮食模式更容易在不同研究和人群之间进行比较,因为成分是预先确定的,而不是从研究人群分布中得出的。然而,先验方法在膳食成分的数量、FFQ中包含的与成分相关的食品和饮料的数量以及用于描述依从性的阈值(临界点)的研究之间可能有很大的不同。例如,MDS中使用的临界点基于特定人群的中位数摄入量,因此,尽管MDS被认为是一个先验指标,因为组成部分是预先确定的,但得分取决于所研究的人群;然而,其他具有固定切点的得分可能允许在人群之间进行更稳健的比较。




名 词 预 习


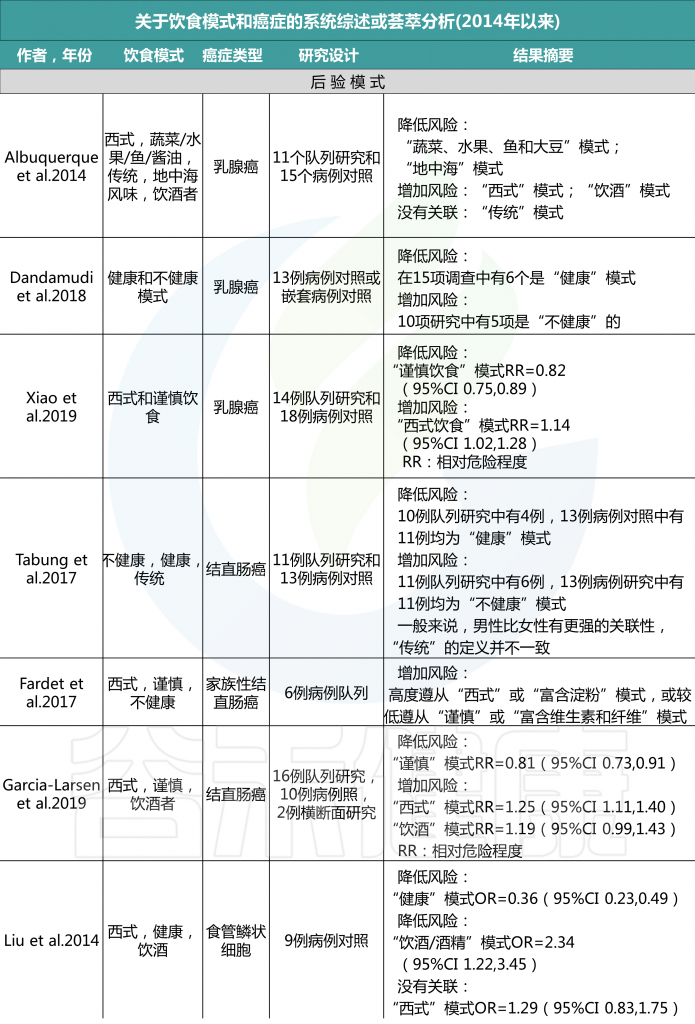
各种病例对照和队列研究报告称,后验饮食模式与各种癌症风险的增加或降低有关,一些研究报告称,没有一致的风险关联。具体看看各种饮食模式对应什么疾病的风险。
后验饮食模式与癌症风险
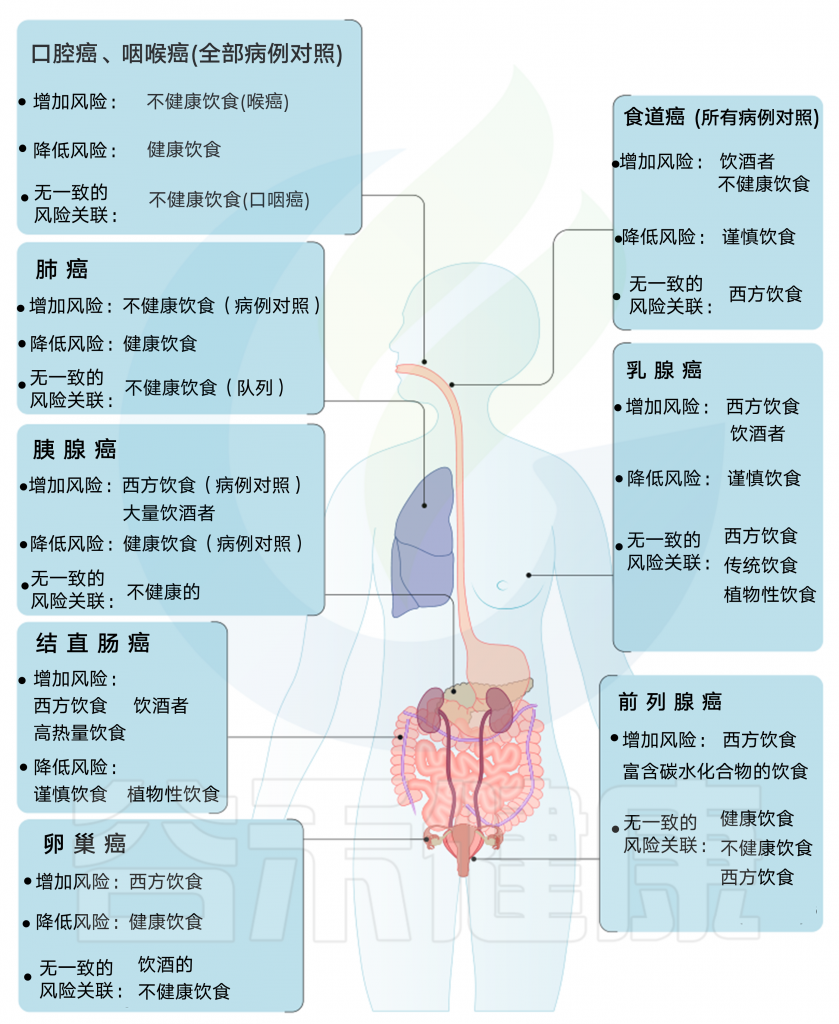

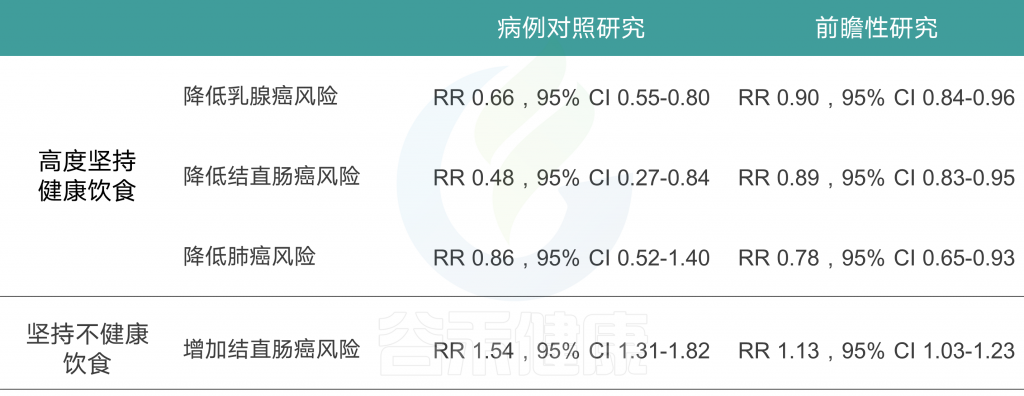
由上图可以发现,西方饮食模式与结直肠癌风险增加相关。而乳腺癌、前列腺癌和胰腺癌的证据往往因研究设计的不同而有所不同。病例对照研究报告显示正相关,但队列研究报告没有一致的相关性。
另外,谨慎或健康的饮食模式与患乳腺癌、结直肠癌与肺癌风险降低相关,而胰腺和前列腺疾病的相关性要么在研究设计上不一致,要么仅限于病例对照研究。
饮酒模式与乳腺癌、结直肠癌、胰脏癌和食道癌的风险增加有关。
雷达图可以直观地显示西方和审慎饮食模式研究中所包含的每个食物组的主要成分和相应的因子负荷。
主成分分析雷达图
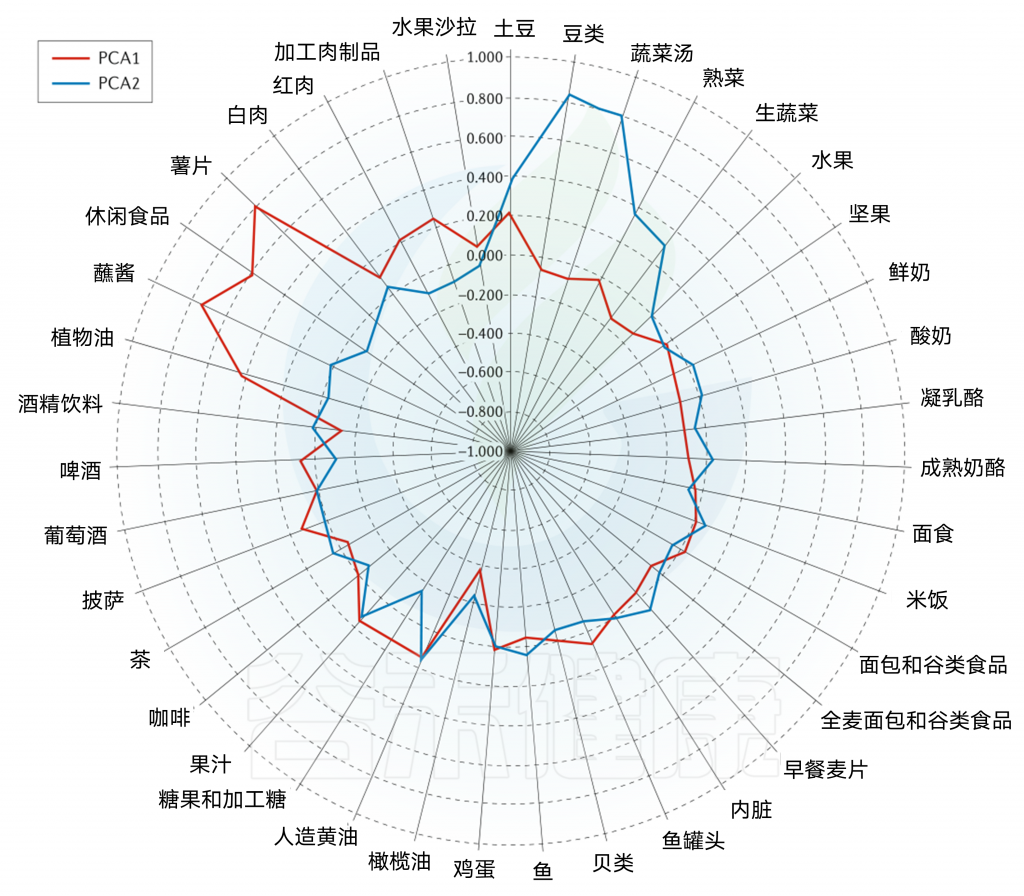

西方饮食模式(PCA1;红色);
谨慎饮食模式(PCA2;蓝色);
接近1.000的线表示正因子负荷(较高的摄入量);
接近-1.000的线表示负因子负荷(较低的摄入量)。
西方饮食模式特点:大量摄入薯条、零食、蘸酱、植物油、红肉、加工肉和土豆,而橄榄油的摄入量较低。
谨慎饮食模式特点:大量摄入豆类、蔬菜汤、土豆、熟蔬菜和生蔬菜。
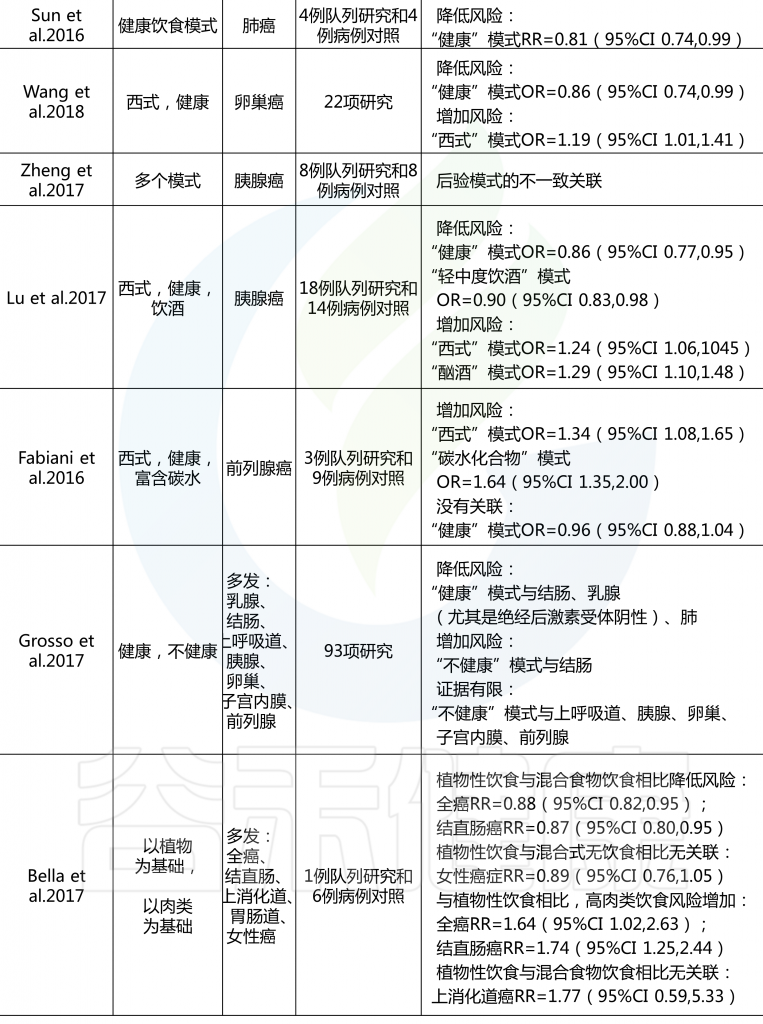
许多病例-对照研究和队列研究以及这些研究的系统审查和 Meta 分析研究了各种后验饮食模式与癌症风险之间的相关性。一项关于后验饮食模式(分组为“健康”或“不健康”)和癌症风险的93项研究的全面系统审查和 Meta 分析报告如下:

对乳腺癌的Meta分析回顾了14组和18项病例对照研究,得出结论认为西式饮食使乳腺癌风险增加(RR 1.14,95% CI 1.02-1.28,尽管这种关联仅限于病例对照研究,而不是队列研究),而“谨慎”模式的风险使其风险降低(RR 0.82,95% CI 0.75-0.89).
另一项基于经验的22项饮食模式的Meta分析显示,饮食“健康”的人患卵巢癌的风险降低(OR 0.86,95%CI 0.74-0.99;p=0.04),“西方”饮食模式者患卵巢癌的风险增加(OR 1.19,95%Ci 1.01-1.41;p=0.04)。
总体而言,系统评估和Meta分析报告显示,与“健康”或“谨慎”的饮食模式相比,结直肠癌的风险持续降低,而“西方”或“不健康”模式的风险增加,而其他类型癌症的关联则具有暗示性,但在病例对照和队列研究中都不那么一致。
许多研究人员根据饮食指南(国家指南和慢性病预防指南)和文化饮食方式制定了饮食模式和指数。这些先验饮食与各种癌症风险之间的联系在各种研究中都有报道,系统回顾和 Meta 分析提供了广泛的见解。
重要的是,一些饮食成分,特别是乳制品和酒精,它们对癌症风险有潜在的相反影响,不是包含在先验饮食模式中,就是被认为是不同的。
先验饮食模式与癌症风险
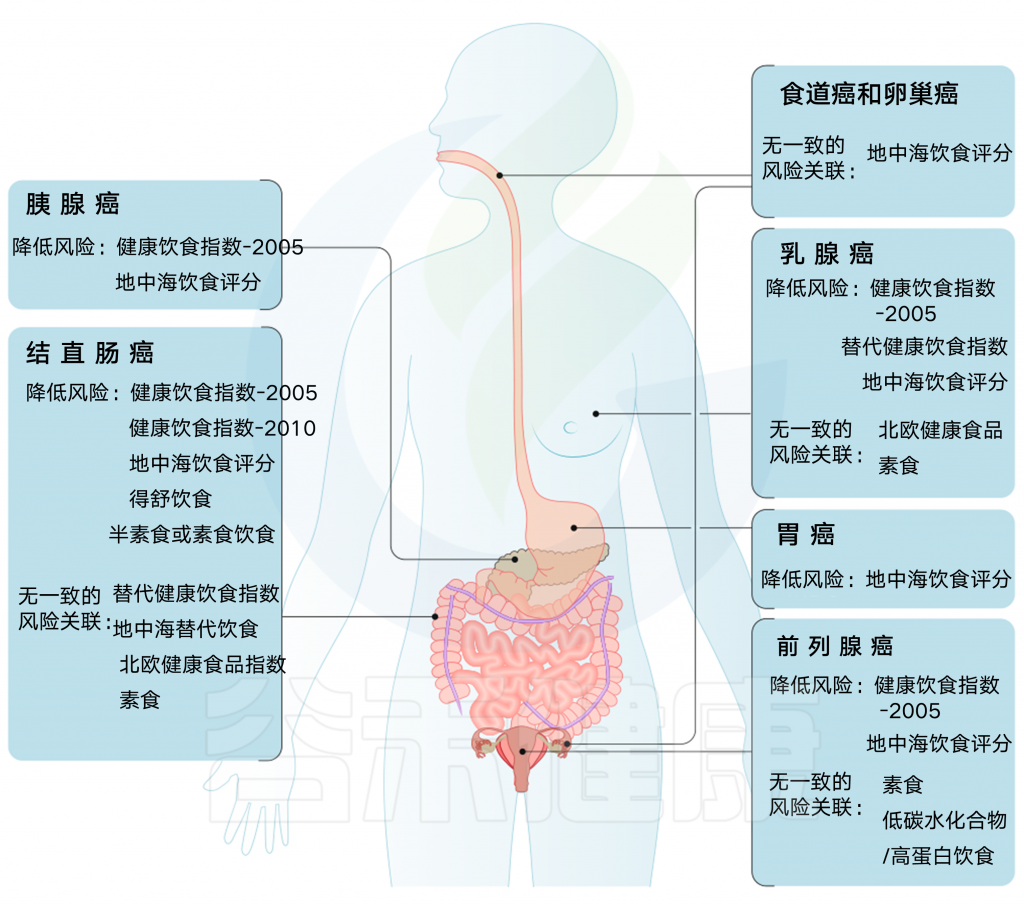

结直肠癌的证据最充分,健康饮食指数(HEI-2005或HEI-2010)、地中海饮食评分(MDS)、预防高血压的饮食方法(DASH)和半素食饮食与降低风险相关。HEI-2005、地中海替代饮食和MDS也与乳腺癌风险降低相关,HEI-2005和MDS在系统回顾中与前列腺癌和胰腺癌风险降低相关。
健康的北欧食物指数(HNFI)与结直肠癌或乳腺癌之间没有一致的证据。对于前列腺癌,很少有证据表明其与低碳水化合物和高蛋白以及素食有关。
在癌症流行病学文献中,基于特定国家指南的先验饮食模式包括健康饮食指数(HEI)、健康北欧食品指数(HNFI)、世界卫生组织健康饮食指标和中国食品宝塔,而基于慢性病预防指南的主要模式包括地中海替代饮食(aHEI)和预防高血压饮食(DASH).
· 健康饮食指数和替代健康饮食指数
该指数是为衡量对美国人的饮食指南的遵守情况而制定的,多年来不断发展,以与每5年更新一次的美国人的饮食指南相对应。
多个系统的回顾和 Meta 分析报告了不同版本的HEI与癌症风险之间的关联,风险和注意之间相对一致的反向关联。aHEI是根据慢性病预防的证据来定义饮食质量的,目的是作为健康饮食指数的替代品;显著的区别包括酒精和坚果和/或豆类的不同类别,白肉和红肉和/或加工肉的区别,以及长期使用多种维生素。
· 其他全球或国家特有的饮食指数
基于其他国家特定饮食指南的饮食指数还没有像健康饮食指数那样被广泛的研究,但是有一些证据表明它与癌症风险有关联。HANFI (也称为波罗的海饮食)反映了北欧人推荐的饮食指南。
一个版本包括六个组成部分(鱼、卷心菜、黑麦面包、燕麦片、苹果或梨和根类蔬菜),另一个版本结合饮食和体力活动(新的北欧饮食)包括9个同等重量的成分(碳水化合物、蛋白质、脂肪、酒精、纤维、盐、维生素、矿物质和体力活动)。见表1.
在丹麦队列中,HNFI与女性结直肠癌风险降低相关(RR 0.65,95%CI 0.46–0.94),而与男性无关(RR 0.87,95%CI 0.61–1.25)。但在瑞典的一项研究中与乳腺癌风险无关,在病例对照研究中,新的北欧饮食与前列腺癌风险无关。
世卫组织健康饮食指标是一个基于国际慢性病预防指南的七分制评分。在欧洲对癌症和营养的前瞻性调查(EPIC-nl)研究中,它与英国人乳腺癌风险无关,它与总体癌症风险或与吸烟或酒精相关的癌症风险无关。


中餐宝塔由10个组成部分组成(见表1),在两个上海队列中与结直肠癌风险降低相关(与第一个四分位数相比,第四个四分位数的RR为0.84,95%CI为0.73–0.96),其中未发现与改良aHEI-2010(RR为0.91,95%CI为0.79–1.05)和修正后的DASH评分(RR 0.90,95%可信区间0.78-1.03),表明针对具体国家的指南对一个国家人口内的健康结果有更强的影响。
· 控制高血压的饮食方法
得舒饮食(DASH)是一种推荐的饮食模式,可以降血压。它与 HEI 和 aHEI 略微不同,因为它不包括用于脂肪摄入或酒精消耗的组分(见表1)。
多项研究已经显示了其与癌症风险的关联。
在2018年,据报道,在健康专业人员随访研究中,得舒饮食与男性患结直肠癌的风险呈负相关(RR 0.81,95%CI 0.66-0.98,最高五分位数与最低五分位数比较),而在护士健康研究中的女性中则不是这样(RR 0.98,95%CI 0.82-1.17)。
一项前列腺癌侵袭性种族差异的个案研究中,DASH分数与侵袭性前列腺癌的几率之间存在适度的反向关联(OR 0.76,95% CI 0.55–1.06,比较高依从性和低依从性)。
根据文化饮食行为和传统对癌症风险进行调查的主要先验饮食模式是各种地中海饮食分数(如地中海饮食评分和地中海替代饮食)、素食或纯素饮食分数以及旧石器时代饮食模式评分。
· 地中海饮食评分
地中海饮食强调摄入蔬菜、水果、谷物和谷类食品、坚果、种子和豆类,适度摄入鱼类、橄榄油和酒精,少量摄入红色或加工肉类和乳制品。
这是在一项随机对照试验(PREDIMED试验)中试验过的少数几种饮食模式之一。在该试验中,与对照组(被随机分为低脂饮食)相比,干预组(被随机分为地中海饮食组和特级初榨橄榄油组)乳腺癌风险的降低是非常明显的 (RR 0.31, 95% CI 0.13–0.77)。
由于其在2003年首次描述了地中海饮食评分,因此已经创建了多个评分系统的迭代。
地中海替代饮食评分系统则将水果和坚果分开,去除乳制品,只包括全谷物 (而不是所有谷类) 以及红色和加工肉类 (而不是所有肉类) (见表1)。


对地中海饮食和健康结果的27项Meta分析的概括性回顾发现,在70篇关于不同健康结果的原始研究文章中使用了34种不同的评分系统。使用的主要分数是地中海饮食评分和地中海替代饮食,但其他分数的变化主要与酒精和脂肪酸摄入量的差异评分有关。
2019年的一项研究比较了同一西班牙研究人群中五种不同地中海饮食模式得分的值,发现不同得分之间只有中等程度的一致性。这一发现很可能是由于得分制定方法的变异性,包括组成得分的摄入单位(例如,一些使用克/天,而其他使用能量密度)、所含食物或营养素的类型(例如,乳制品包括在一些但不是全部得分中)以及得分取决于研究人群的摄入量水平(例如,使用中位数的摄入量值作为切入点,而不是预定的摄入量水平)。
Meta 分析得出结论,尽管饮食习惯与地中海饮食相近的参与者与乳腺癌风险的关联性较低,但其患结肠直肠癌的风险较低。
在五项研究中,没有关于地中海饮食模式与前列腺癌的风险关联的报道,尽管我们之前报道过在食用与地中海饮食密切相关的饮食的男性中,高侵袭性前列腺癌的几率降低。
在MDS、改良MDS或意大利地中海饮食指数定义的高依从性研究中,大肠癌风险降低的证据似乎最为一致,而美国人群中应用的aMED评分系统的相关性通常为空。如Donovan等人所述,MDS与结直肠癌风险之间的关联性会随年龄和性别而变化,并且观察到远侧肿瘤而非近端肿瘤的风险关联性更高。
· 素食或纯素食饮食
WCRF/AICR推荐以植物为基础的饮食,重点是全谷类、蔬菜、水果和豆类,并限制红肉的摄入,以预防癌症,主要是基于蔬菜、水果、全谷类和豆类的食用量增加,癌症风险增加,从而降低癌症风险的证据,特别是结直肠癌,增加了红肉和加工肉的摄入量。
在一项系统审查中,与非素食者相比,素食主义者(RR0.92,95%CI 0.87-0.98)和素食者(RR 0.85,95% CI 0.75-0.95) 患癌症的风险降低,而与乳腺癌发病率无关(RR 0.94,95%CI 0.84-1.06)。


在另一项仅对前瞻性队列研究进行的Meta分析中,与非素食饮食相比,素食饮食与降低乳腺癌、前列腺癌或结直肠癌的风险之间没有显著的关联。
然而据报道,半素食和 PESCO-素食饮食与结直肠癌的风险呈负相关(RR 0.67,85%CI0.53-0.83)。
使用传统的食物频率问卷定义素食者或纯素饮食会带来一些独特的挑战(例如,根据有限的食物清单中对动物产品没有正面反应的情况,将被访者归类为素食者或素食者,可能导致分类错误,而食物频率问卷通常不评估遵循素食或纯素饮食的持续时间或原因),观察性研究受到残留或未测量的混杂变量的困扰,因为选择素食或纯素饮食的人与杂食者相比,其他生活方式因素往往不同。
· 旧石器时代饮食模式评分
旧石器时代饮食富含蔬菜、水果、坚果、瘦肉和鸡蛋,盐含量极低,不含乳制品、谷物和精制脂肪和糖。
在加州教师的研究中,旧石器时代的饮食模式评分与乳腺癌的风险无关。
在爱荷华州妇女健康研究中,与结直肠癌的风险无关。尽管包括体重指数、吸烟和体力活动以及饮食的“进化一致”生活方式评分与结直肠癌风险降低相关。
乳制品与结直肠癌风险降低相关;因此,将乳制品排除在饮食评分中作为有益因素可能解释旧石器时代饮食与结直肠癌风险之间缺乏关联。
根据各种饮食因素对特定生物过程或途径的影响,已经开发了一些先验饮食指标来评估饮食质量。在流行病学文献中,与癌症生物学机制有关的几个指标-特别是炎症、胰岛素抵抗、氧化应激和雌激素代谢-与癌症风险有关。
基于生物过程的饮食模式与癌症风险的关系
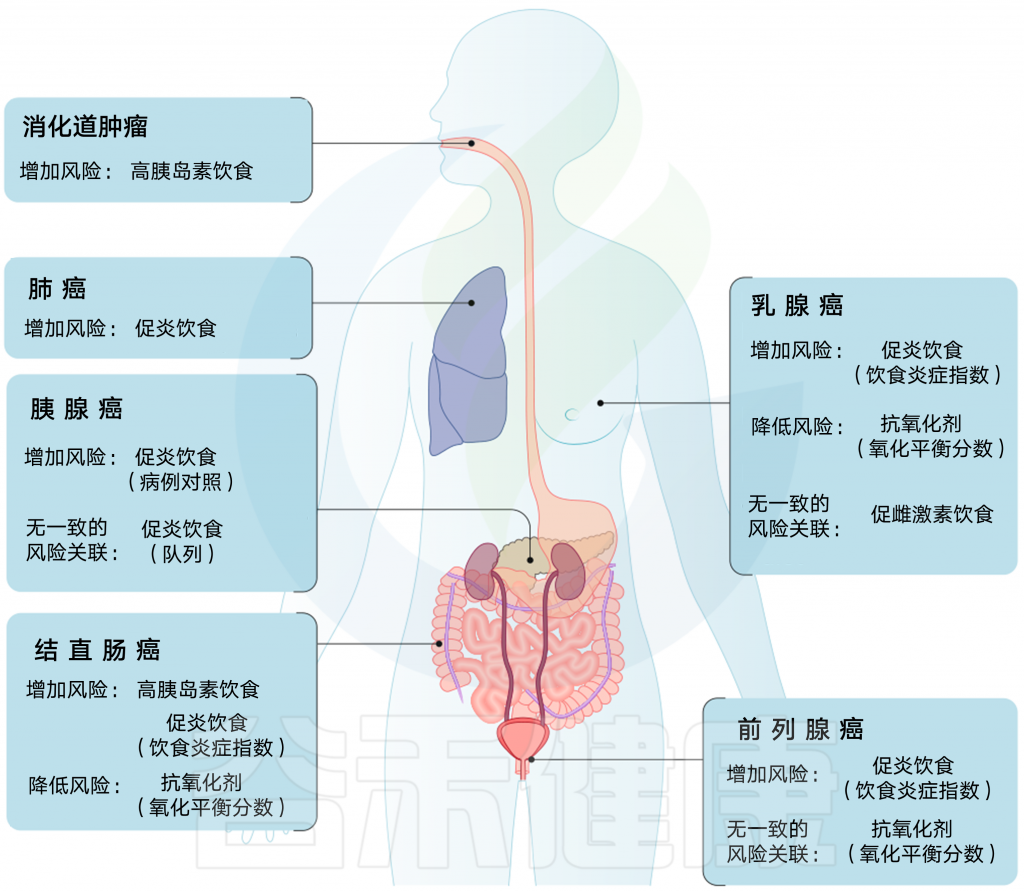

基于生物过程的膳食模式包括通过炎症指数(DII)测量的具有促炎性潜能的饮食,如抗氧化平衡能力(OBS)、高胰岛素血症潜能和亲雌激素潜能评估的抗氧化能力。根据几项 Meta 分析,较高的 DII 分数始终与结直肠、乳腺、前列腺和肺癌的风险增加相关,而胰腺癌的报告结果不一致取决于研究设计。
OBS与乳腺癌和结直肠癌的风险降低相关,而与前列腺癌的相关性不一致。在两项研究中,高胰岛素饮食与结直肠癌和消化道癌风险增加相关。在三分之一的研究中,促雌激素饮食模式与乳腺癌风险增加有关。
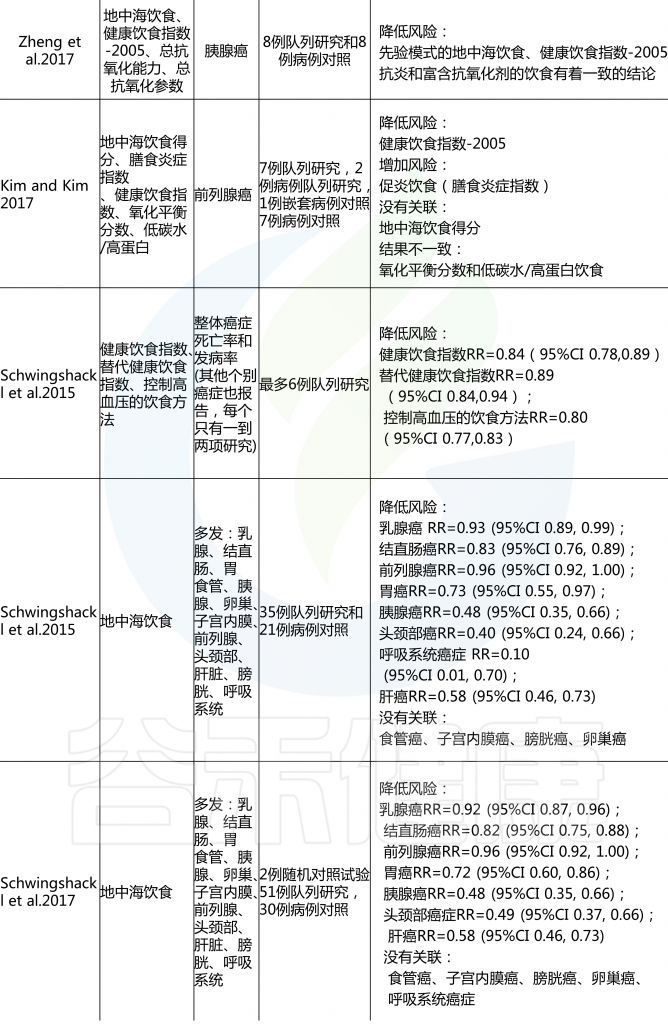
炎症是一种公认的癌症特征,影响恶性肿瘤的发展和发展。DII是根据摄入多达45种不同的膳食成分(其中大部分是大营养素和微量营养素)来评估整个饮食的总体炎症潜能的。见表2
在前瞻性研究(RR 1.25,95%可信区间1.16–1.35)和病例对照研究(或1.75,95%可信区间1.43–2.16)中,高DII评分(代表促炎症饮食)与癌症发病率增加有关。最常见的报道是,与结直肠癌的风险相关性最高,为男性高于女性,近端结肠高于远端结肠癌。在四分之三的研究中,膳食炎症指数与前列腺癌风险呈正相关。
氧化应激可导致DNA损伤,如果不修复,可能有助于增加癌症的风险。氧化平衡评分(OBS)已被定义为多种方式,包括3至28个组成部分,并且通常包括具有抗氧化或抗氧化作用的饮食和非饮食生活方式因素。
目前OBS与前列腺癌风险增加相关的证据有限。然而,在2019发表的一篇综合性的研究报告显示,OBS患者的“抗氧化”得分高的个体显著降低了结直肠癌(两项研究)和乳腺癌(一项研究)的风险。因此,关于OBS和个体癌症的数据是有限的,并且相关的数据通常反映了其他与生活方式相关的危险因素,如吸烟、肥胖和使用非甾体抗炎药。
胰岛素和胰岛素样生长因子调节碳水化合物和能量代谢,与癌症风险有关。新出现的证据将生酮饮食(碳水化合物含量低,脂肪含量高)与癌症预防联系起来。生酮饮食将每日碳水化合物的摄取量限制在20-50克/天,这导致胰岛素分泌减少,并通过脂肪酸转化为酮体来转化为脂肪氧化燃料。


生酮饮食已在癌症患者中进行了研究,但关于其与人类癌症预防的关系的数据有限。到目前为止,有一个随机试验,报道了生酮饮食对子宫内膜癌或卵巢癌妇女的身体机能和食欲的有利影响。
基于动物模型的研究显示其相关性:2019年对致酮饮食作为癌症治疗方法的综述显示,在大多数临床前小鼠研究中,它减缓了肿瘤生长、延长生存期、延迟肿瘤的发生和逆转癌症诱导的缓存过程。
饮食模式和癌症研究领域的新发展包括使用创新的统计技术来降低多个预测变量以及实验室工具(如代谢组学)的维数,这可以揭示生物机制,提供比自我报告数据更客观的饮食测量。
两种统计技术在癌症预防中尚未得到很好的研究,但有望有希望识别高相关性的新饮食模式,包括降秩回归 (RRR) 和分类及回归树 (CART) 分析。
RRR通常使用一个中间标记,首先根据其解释标记变化的能力来定义饮食模式,然后检查与癌症风险的关系。
a. 下图说明了在绝经后妇女的前瞻性队列研究中,用于建立与雌激素代谢物相关的饮食模式的降秩回归过程。
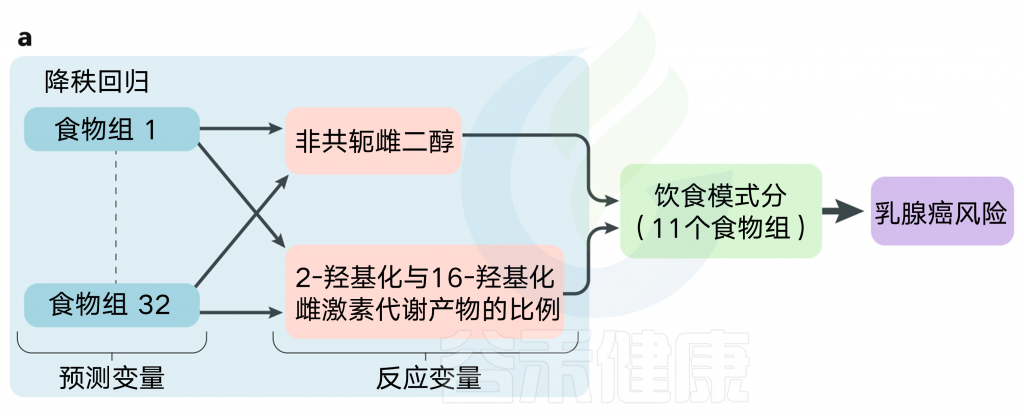


简单地说,32个食物组被用来确定哪些食物组(预测变量)解释了两个反应变量(雌激素代谢物)中的最大变化。11种食物组(非全麦/精制谷物、西红柿、十字花科蔬菜、奶酪、富含omega-3脂肪酸的鱼/贝类和法兰克/午餐肉的重量为正;坚果/种子、其他蔬菜、低omega-3脂肪酸的鱼/贝类,酸奶和咖啡的重量为负)保留在“促雌激素”的饮食模式中,然后检查与乳腺癌风险的关系。在前列腺癌、肺癌、结直肠癌和卵巢癌的研究中,更高的得分反映了更倾向于雌激素的饮食与乳腺癌风险的增加有关,但在姐妹研究中没有。
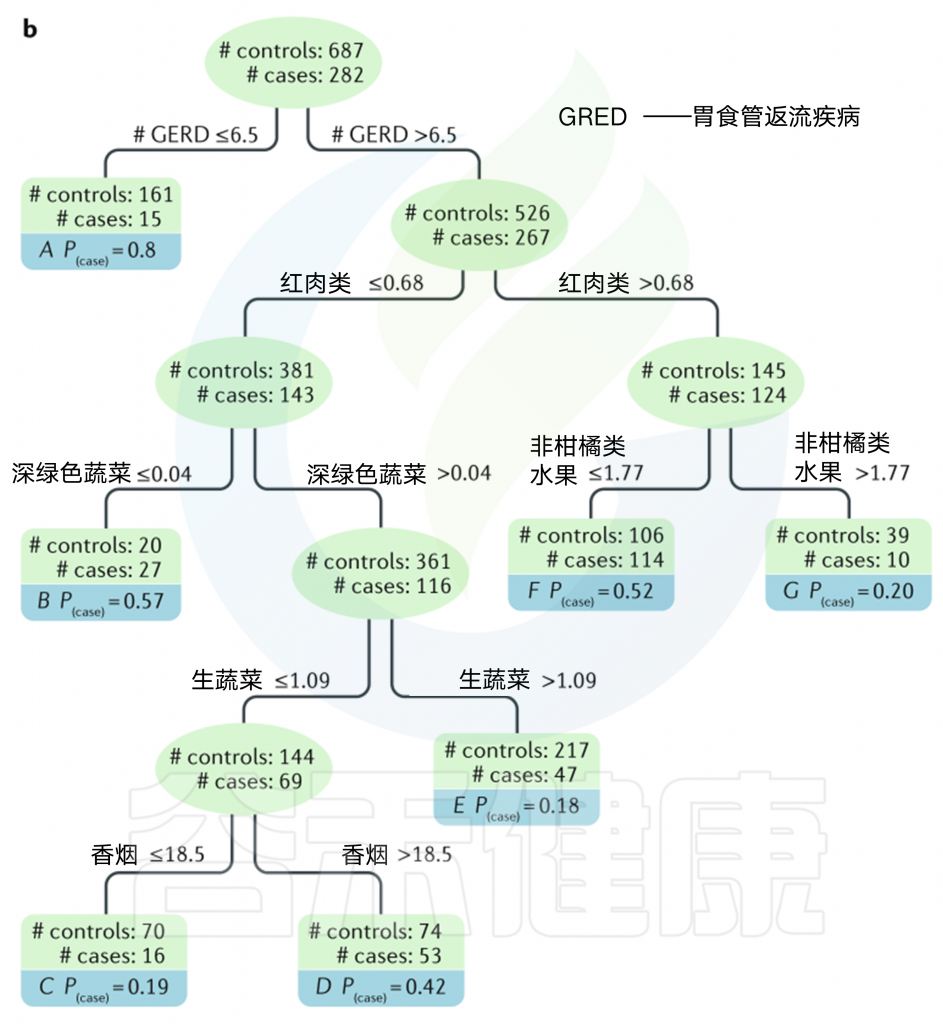
b. 下图示为食道癌之分类与回归树分析。
分类和回归树分析使用逐步回归来确定解释癌症终点变化的成分,方法是创建多个分类树(当终点是分类的)或回归树(当终点是连续变量)来将人群分成具有相似特征的子组逐步的特点。
方形框表示终端子集。每个方框或圆圈的顶部数字表示控件的数量,下面的数字表示案例的数量。每个方框右下角的数字是该组案例的概率。以食管腺癌为例,胃食管反流病(GERD)是最大的预测因子,其次是红肉摄入量。对于红肉摄入量低的个体来说,深绿色蔬菜、生蔬菜和香烟是重要的危险因素。对于高红肉摄入量的个体来说,低非柑橘类水果摄入量是一个重要的危险因素。
代谢组学领域的扩展使得使用客观的生物标记物同时检查多个与饮食相关的实验,这可以减轻人们对自报FFQ数据测量误差的一些担忧
与健康饮食指数-2010相关的前20名代谢物中有许多与维生素E、B和C等维生素的代谢物有关。在一项随访研究中,PCA用于识别一组与“健康饮食指数-2010/复合维生素评分”相关的23种代谢产物;但是,与乳腺癌风险无关(OR90例vs10百分位0.96,95%CI0.67-1.37)。
未来在代谢组学和饮食模式领域的研究有可能有助于确定某些饮食对健康益处的生物学机制,并提供比自我报告的饮食摄入数据更客观的饮食暴露测量方法。
饮食模式旨在评估整体的饮食质量,因此,它们的使用被视为营养研究的整体方法。然而,关于饮食模式中应包括或排除哪些成分的决定通常是由各种成分的个体效应的证据驱动的。因此,营养科学的还原主义方法通常是构建饮食模式的必要前提。不同饮食模式与癌症风险之间关联的生物学机制可能是由于不同饮食成分的生物效应(协同作用或添加剂)。一些相关的生物学机制已经被提出,包括肠道微生物群及其代谢物,表观遗传学,炎症和免疫功能,以及代谢或激素的破坏。
饮食与癌症关系的潜在机制
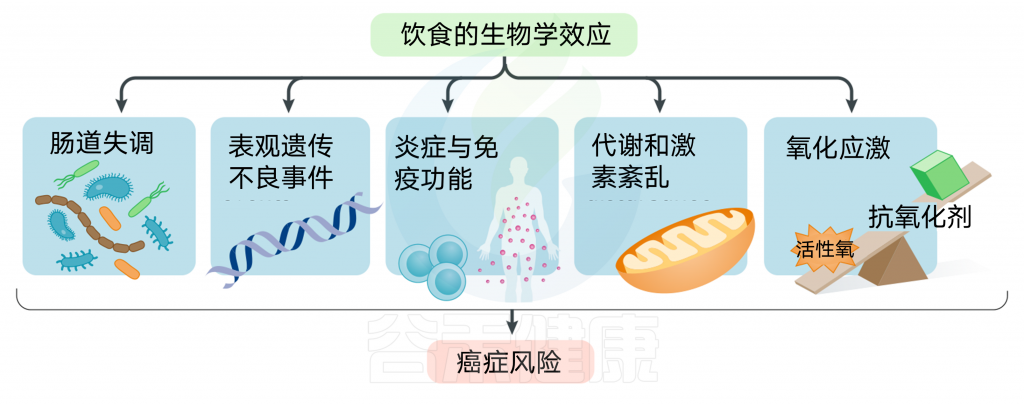

据报道,一些相关的生物学机制被特定的饮食模式所调控,包括能够显示肿瘤抑制或致癌特性的微生物群和代谢物谱;表观遗传事件,包括CpG位点的DNA甲基化模式或编码肿瘤促进基因和非编码RNAs113位点的染色质状态失调;炎症或免疫功能失调;代谢和激素反应,包括高胰岛素血症和胰岛素抵抗,性激素代谢异常,脂肪酸信号和氧化应激和氧化损伤,导致基因组DNA的修饰和导致的突变。
CpG位点DNA甲基化模式的表观遗传改变或编码肿瘤促进基因和非编码RNA位点染色质状态的失调是控制肿瘤进展的主要因素。
由于表观遗传变化可以通过营养(例如,丁酸盐介导的组蛋白脱乙酰酶抑制)来重塑,因此饮食策略在逆转癌细胞中的不良表观遗传标记方面具有巨大的潜力。
目前的研究主要局限于富含多酚的饮食,这种饮食在影响DNA甲基化,组蛋白修饰和非编码RNA在癌细胞中的表达以减轻肿瘤进展和预防转移方面取得了一些成功。
流行病学研究表明,所有癌症中至少有20%是由炎症或免疫功能失调直接引起的,因此抗炎饮食模式可能是很有吸引力的癌症预防策略。
各种炎症饮食模式评分的发明,如膳食炎症指数(DII),促进了将炎症作为饮食与癌症风险之间的生物学联系的研究。以高膳食炎症指数评分为代表的炎症饮食与多种癌症的风险增加有关,而旧石器时代和地中海饮食模式的得分与炎症的生物标志物成呈负相关。
代谢综合征-一种以腹部肥胖、胰岛素抵抗、高血糖、血脂异常和高血压为特征的疾病,常伴有促炎症状,与癌症密切相关,因为已报告增加癌症风险和癌症相关发病率。这种关系的潜在机制包括高胰岛素血症和胰岛素抵抗,性激素代谢和脂肪因子信号异常,慢性炎症和慢性多血糖症。地中海饮食和素食饮食与代谢综合征的预防和延迟发病有关,而西方饮食模式与代谢综合征的发病率增加有关。
越来越多的证据表明肠道微生物可以影响癌症的易感性和病因。饮食可以影响这一过程,因为它有能力促进具有抑瘤或致癌特性的细菌的生长,这取决于营养物质的含量。此外,一些饮食成分被共生或共生的肠道细菌代谢为具有生物活性的食物成分,可以预防癌症。
支持饮食、肠道微生物群及其代谢物与癌症风险之间联系的最有说服力的证据来自于高纤维摄入量饮食模式的研究。
膳食纤维在结肠中经过细菌发酵产生丁酸、短链脂肪酸(SCFA)和组蛋白脱乙酰酶抑制剂,抑制结直肠癌细胞的体外生长。
另外,谨慎饮食评分与结直肠癌组织中具核梭杆菌Fusobacterium nucleatum 的存在呈负相关,支持肠道微生物群介导富含纤维饮食与结直肠癌之间联系的假设。
在一项研究中显示,对地中海饮食的依从性提高与明显增加粪便SCFAs的水平有关。
相比之下,晚期结直肠癌患者的膳食纤维摄入量低于健康对照组,SCFA生成量也低于健康对照组,这些变化与条件致病菌增加和粪便样本中SCFA生成菌的水平降低有关。
在预防和治疗癌症的道路上,肠道菌群的角色已渐渐从微不足道转向不可或缺的重要力量。
流行病学文献中关于饮食模式和癌症的研究越来越多,新的饮食模式正在迅速发展。
目前一些饮食模式,例如生酮饮食或操纵宏营养成分,在动物模型中比在人类预防癌症方面得到更广泛的研究,现在需要更多的人类观察研究来为饮食指南提供依据。
大规模流行病学研究提及关于癌症的几个危险因素,其中包括日常能做到改变的饮食模式、生活方式等。如果能根据这些易感因素(例如家族史、性别、年龄、其他生活方式因素或同居关系、代谢组学特征或基于微生物的特征)为人群定制个性化的饮食建议,对于推动这一领域向前发展将是非常重要的。
幸运的是,我们也在做同样的事~
最后,希望阅读此文的你,注意饮食习惯,有个健康的身体~
相关阅读
参 考 文 献
Steck, S.E., Murphy, E.A. Dietary patterns and cancer risk. Nat Rev Cancer (2019) doi:10.1038/s41568-019-0227-4