-

 CNAS L23010
CNAS L23010

 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com

谷禾健康
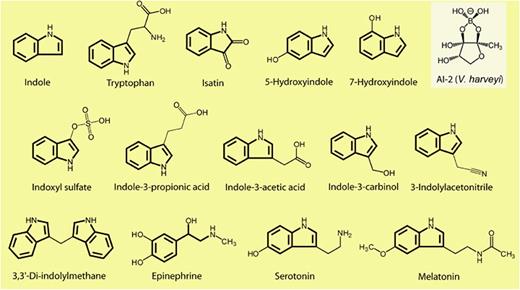
很多人第一次听到大肠杆菌,想到的往往是腹泻、污染、致病株、食物安全。这当然没有错。但如果我们对它的理解只停留在这里,反而会错过一个更值得追问的事实:为什么这样一种栖居于肠道、看似平常的细菌,会反复出现在现代生命科学最关键的问题之中?
它太普通了。普通到几乎不像一个能够承载重大问题的对象:它住在肠道里,个体微小,结构简单,既不神秘,也不壮观。但科学史有时恰恰如此耐人寻味——真正改变我们理解世界方式的,未必总是那些最复杂、最稀有、最令人惊叹的生命形式;相反,往往是那些足够平常、足够稳定、也足够能被反复检验的对象,最终把最深的规律慢慢显露出来。大肠杆菌正是这样一种存在。
在相当长的一段时间里,人们借助它理解代谢、遗传、信息如何在细胞中储存和传递;后来,又借助它去追问另一些更根本的问题:变化从哪里来,适应如何积累,进化究竟能不能被直接观察。
某种意义上,大肠杆菌角色的变化,也映照着生命科学自身重心的变化:从解释生命“由什么构成”,走向理解生命“如何在时间中改变自己”。如果没有大肠杆菌,我们今天看待生命的方式,恐怕会是另一种样子。
编辑
法国科学家雅克·莫诺说过一句很有名的话:
“对大肠杆菌成立的事情,对大象往往也成立。”
这句话听起来夸张,其实点出了生物学的一个核心事实:生命虽然形态万千,但很多底层规律是共通的。
从细菌到人类,从果蝇到大象,遗传、突变、选择、适应,这些机制并不只属于大型动物。区别在于,有些生命更适合被研究,而大肠杆菌恰好就是其中最理想的一种:
这些特性使原本难以直接追踪的生物学过程,被压缩到可观察、可比较、可回溯的时间尺度中。你很难在实验室里追踪一群大象几万代的变化,但你可以让一群大肠杆菌在培养瓶里经历漫长演化。
也就是说,大肠杆菌的价值不只在于方便使用,还在于它显著降低了研究生命规律的实验门槛。科学并不总是从最复杂的对象出发,往往恰恰相反:先在最容易建立因果关系的系统中,识别那些足够稳固的规律。
在很长一段时间里,大肠杆菌几乎就是实验生物学的代名词。
研究者借助它去理解:细胞如何利用营养,基因如何控制代谢,DNA 如何储存信息,信息又如何转化为蛋白质和功能。可以说,现代分子生物学最重要的一批基础知识,很多都与大肠杆菌密切相关。
但真正值得注意的是,大肠杆菌的角色并没有停留在这里。它并不是只在一个时代回答一种问题,而是在不同阶段不断被重新赋予新的研究意义。最初,它帮助人们理解生命的分子机制;后来,它又进入了另一个更难的问题:生命如何变化,变化有没有方向,进化究竟是不是一种能够被直接观察的过程。
也就是说,大肠杆菌角色的变化,某种程度上也对应着生命科学研究重心的变化:从结构与机制,走向历史与过程。
今天看,这似乎是个不需要问的问题。
但在20世纪前半叶,它并不是共识。很多科学家并不确定:细菌究竟有没有像动植物那样稳定的遗传系统?它们的变化到底是随机发生、再被环境筛选,还是环境需要什么,它们就会定向长出什么?
真正改变这一认知的,是 1943 年卢里亚和德尔布吕克做的著名实验——波动实验。
这个实验要回答的问题非常关键:
大肠杆菌的抗性,是在遇到噬菌体之后“被逼出来”的,还是在此之前就已经随机出现了?
答案是后者。
更直观地说:如果抗性是细菌遇到噬菌体后才现造出来的,那么不同培养瓶里最后出现的抗性菌数量应该差不多;但实验看到的是巨大的瓶间差异——有的瓶里抗性菌很多,有的几乎没有。这种“波动”只能由一种情形解释:抗性突变早在遭遇噬菌体之前就已随机出现,只是刚好落在了不同的时间点。
也就是说,突变先随机发生,环境再进行筛选。
这场争论表面上讨论的是抗性从何而来,本质上却是在回答一个更深的问题:生物变化究竟由需求驱动,还是由随机变异经由选择形成方向。波动实验的意义就在于,它把细菌明确纳入了达尔文式进化的框架之中。自此,大肠杆菌不再只是实验工具,它也成了理解进化本身的证据。
编辑
如果说波动实验解决的是“变化从哪里来”,那么后来的研究进一步显示,问题还不止于此。变化一旦出现,它如何在群体中扩张、替代和沉积,同样构成进化过程的一部分。
后来,科学家又在大肠杆菌身上观察到另一个重要现象:选择性扫荡。
简单说,一个细菌群体里会不断出现各种突变。大多数没什么影响,有些有害,少数有益,极少数突变则能够提高适应度。一旦某个突变让细菌长得更快、活得更好,它所在的谱系就会迅速扩张,最终压过其他谱系。
这意味着,微生物世界从来不是一潭静水。它充满竞争、替代、短暂共存和不断洗牌。进化并不只发生在漫长的地质历史中,它也发生在看似平静的实验培养瓶里。
这件事,其实和肠道里的现实非常像。
我们常把肠道菌群理解成一张“好菌、坏菌”名单,但真实情况更接近一个不断变动重组的生态系统:资源在变,环境在变,宿主状态在变,谁占优势、谁退场,也会跟着变。
如果说早期工作证明了细菌也遵循达尔文式进化逻辑,那么理查德·伦斯基启动的长期进化实验(LTEE),则进一步把进化研究推进到了另一个层次。
1988 年,伦斯基用同一祖先株建立了12个平行大肠杆菌种群,在相同条件下每天传代,并定期冻存样本。这个设计看上去朴素,却有极强的方法论意义。它不仅允许研究者比较不同平行种群在相似环境中的演化路径,也允许他们把过去某一代的细菌重新复活,与后代直接比较。
这套设计最厉害的地方在于:它把原本只能“推测”的进化,变成了可以比较、重复、甚至回放的过程。
传统的进化研究很多时候只能比较结果,较难处理“如果重来一次,会不会一样”这样的反事实问题。
而在LTEE中,平行种群相当于多次重复起点相同的进化过程,冻存样本则提供了一种可以回调历史的技术条件。进化因此不再只是事后的历史叙述,而逐渐成为可测量、可比较、可检验的实验过程。
这项实验到今天已经持续了 8 万多代,它带来的启发远不只是几组数据,而是对进化过程本身的重新理解。
第一,进化有随机性,但并非毫无方向。
突变是随机的,但自然选择不是。在相似环境里,不同种群常常会出现相似的适应方向。这说明进化不是完全无序的漂流。
第二,适应是持续积累的过程。
适应度会提高,但提高方式并不总是线性的。所谓“越来越适应”,不是一句抽象口号,而是可以被测量、比较和追踪的过程。
第三,新功能真的可以演化出来。
长期实验中,大肠杆菌展现出了新功能起源的证据。这说明生命中的“创新”并不是神秘跳跃,而可能是长期积累、历史偶然与自然选择共同作用的结果。
第四,进化不仅有结果,也有路径。
随着基因组技术的发展,科学家得以看到:哪些突变出现了,哪些被保留下来,哪些谱系彼此竞争,哪些曾短暂共存后又消失。
于是,进化不再只是“最后谁活下来”的故事,而变成了一门可以拆解过程的科学。
讲到这里,问题又回到了起点:这一切和肠道中的大肠杆菌有什么关系?
关系非常直接。
因为大肠杆菌从来就不只是实验室里的模式生物,它本来就是肠道生态的一部分。它提醒我们:菌群不是一份静态名单,而是一个不断变化的生态系统。
在多数健康人肠道中,大肠杆菌通常并不是丰度最高的成员,但它常常是对扰动较为敏感的成员之一。饮食改变、抗生素使用、炎症水平上升、环境变化,都可能使其迅速波动。因此,它往往更像一个生态信号,而不只是一个菌名。
更重要的是,同样叫大肠杆菌,不同菌株之间差异很大。有些菌株是稳定共居者,有些则可能携带毒力因子或耐药基因,在特定条件下转变为机会致病菌。
决定其角色的,不只是名称,而是菌株背景、基因组成、生态位以及它与宿主、与其他微生物之间的关系。
这也意味着,理解菌群不能停留在“有什么菌”,还必须进一步追问:它是什么菌株,具有什么功能,处在怎样的资源和选择压力之下,又如何嵌入整个生态网络之中。所谓“好菌”和“坏菌”,很多时候只是过于简化的分类语言。
真正伟大的模式生物,不是只回答一个时代的问题,而是能在不同阶段承载不同层次的提问。
大肠杆菌最初帮助人们理解代谢与遗传,后来帮助建立分子生物学,再后来,它又成为研究进化、适应、创新和历史偶然性的理想系统。
今天,当生命科学越来越重视生态系统、动态过程和宿主—微生物相互作用时,大肠杆菌又一次被重新放回新的问题框架之中。
从这个意义上说,大肠杆菌的重要,恰恰不在于它罕见,而在于它太寻常。
它是肠道里的普通居民,也是实验室里的经典模型;它看似微不足道,却一再帮助人类逼近生命最深的规律:变化如何产生,差异如何保留,竞争如何展开,系统如何在时间中形成今天的样子。
编辑
如果说,有些生物之所以重要,是因为它们庞大、复杂、或罕见;那么大肠杆菌的重要,恰恰来自它的平凡。
正是这样一个住在肠道里的常见细菌,帮助科学家证明了随机突变与自然选择的逻辑,推动了分子生物学的发展,也让进化第一次在实验室里变得可追踪、可比较、可回放。
它既属于肠道,也属于整个现代生物学的历史。
而它真正提醒我们的,也许并不只是某一种细菌的特殊命运,而是生命系统本身的基本事实:
生命从来不是静止的存在,而是一个持续变化、持续竞争、持续适应的过程。
参考文献:
Lenski, R.E. The changing roles of Escherichia coli. Nat Microbiol 11, 2–3 (2026). https://doi.org/10.1038/s41564-025-02230-1
谷禾健康
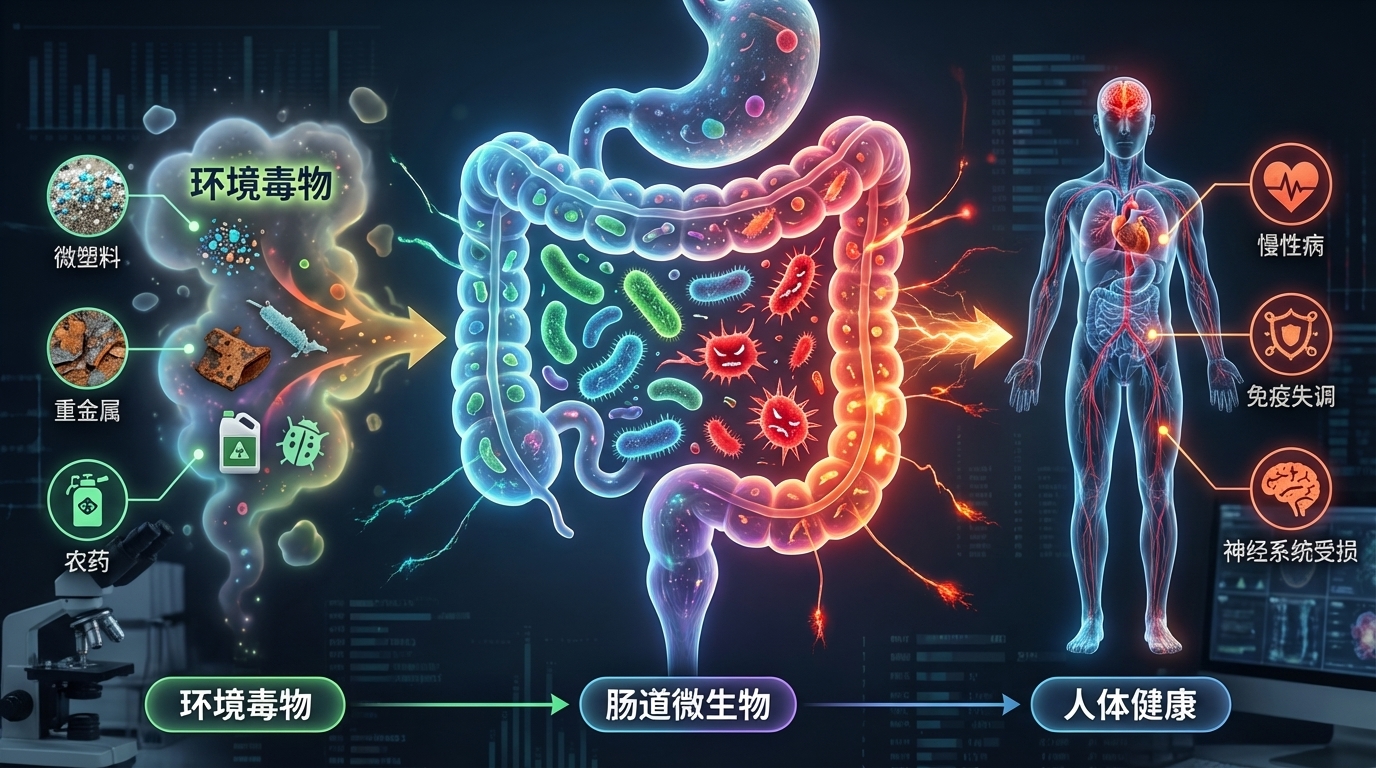
在现代社会,环境毒物已成为影响人类健康且尚未得到充分研究的风险因素。这些有害物质,从工业化学品和污染物到日常家居用品,均可能通过复杂的生物机制对健康产生深远影响。尤其令人关注的是,研究发现这些环境毒物不仅直接影响人体,还对肠道微生物群这个复杂的生态系统造成显著干扰。
肠道微生物群是我们消化道内的重要组成部分,对调节免疫系统、代谢功能和神经活动等方面起着关键作用。例如,肠道菌群能够通过产生短链脂肪酸(SCFAs)来调节免疫反应,增强肠道屏障的功能,从而降低慢性炎症的风险。然而,若这种微妙的平衡被扰动,将可能引发一系列健康问题,包括慢性炎症、肥胖、糖尿病、癌症和神经退行性疾病等。
研究表明,环境毒物的暴露(如铅、镉、农药和邻苯二甲酸盐等)会导致肠道微生物的组成和功能改变。例如,铅暴露与有益细菌数量的减少相关,导致乳球菌和阿克曼菌减少,而脱硫弧菌和大肠杆菌等机会性致病菌则显著增多。此外,还发现环境毒物影响下维生素和胆汁酸的浓度失衡,以及一氧化氮生成的增加也随之发生。这直接影响宿主的代谢和免疫功能。
相反,肠道微生物组也能影响环境毒物的毒性。例如,某些肠道细菌能够代谢并转化环境中的化学物质,从而减轻它们对宿主的损害。一项研究指出,某些益生菌如植物乳杆菌能够帮助降解体内的有机污染物,减少其生物积累和毒性。此外,肠道微生物能通过直接与环境毒物相互作用、影响其生物利用度,间接改变其对健康的影响。
本文通过综合各领域的研究成果,探讨环境毒物如何通过肠道微生物组影响人类健康,尽量基于研究结论去揭示环境毒物与肠道微生物组之间的复杂关系。本文还将探讨如何通过调整饮食与生活方式来调控肠道微生物反应,从而缓解环境毒物的潜在危害。
我们希望本文不仅能为学术界提供有价值的见解,还能激发公众对环境健康问题的关注,共同应对这一全球性挑战。
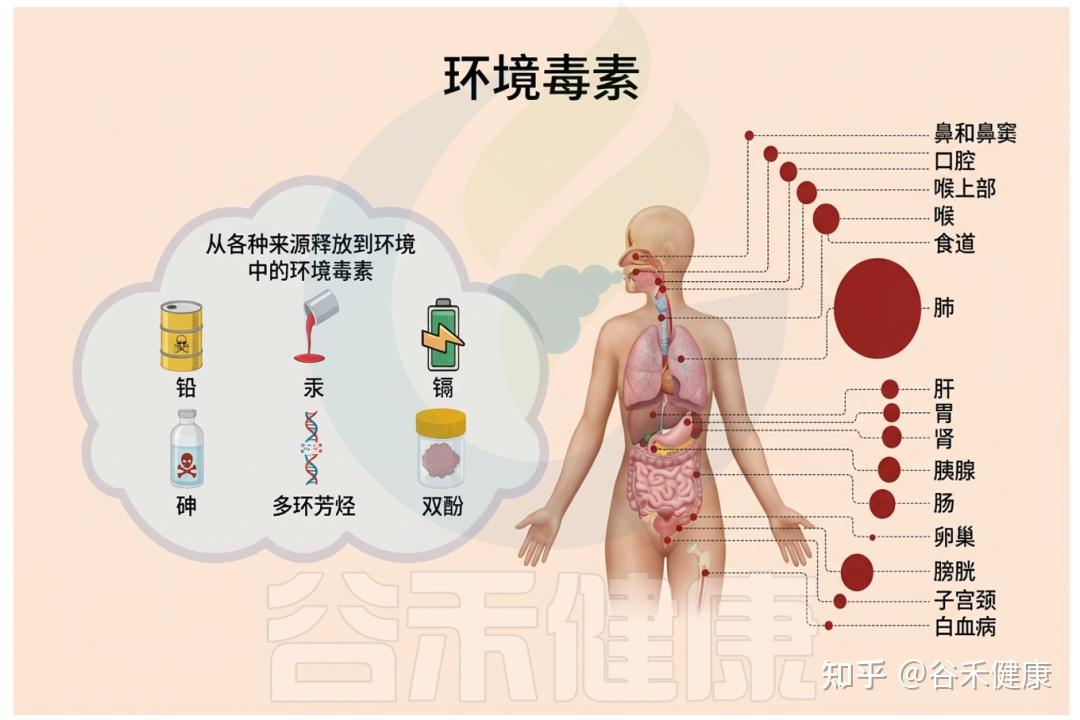
▸ 什么是环境毒物?
环境毒物是指广泛存在于空气、水、土壤、食品和日常用品中的有害化学或金属物质,如重金属(铅、汞、镉、砷)、农药、工业有机污染物、增塑剂(邻苯二甲酸盐)等。
它们可通过饮食、饮水、吸入或皮肤接触进入人体,扰乱机体免疫、代谢和神经等系统,进而增加多种慢性疾病甚至癌症的风险。
多种引起毒性的环境毒物
★ 剂量和胃肠道对物质毒性有重要影响
帕拉塞尔苏斯(Paracelsus,1493-1541)提出的名言“仅剂量决定某物不是毒药”奠定了当代毒理学的核心原则,强调评估物质毒性必须关注剂量。
他另一句“生命中最重要的事情发生在消化道的开始和结束之间”,突出了消化系统在毒理学中的重要性。由此引出对环境毒物与胃肠道微生物群相互作用的研究,强调剂量对毒性的关键影响,以及肠道内数万亿微生物对人类健康与疾病的重要作用。
▸ 胃肠道微生物与环境毒物
胃肠系统是人体微生物最密集的区域,细菌量从胃的101–103 CFU/mL到结肠的1011–1012 CFU/mL不等,已鉴定出数千种细菌,显示肠道微生物群高度复杂,以细菌为主,古细菌、真菌和原生动物为次要成分。
微生物群参与胃肠道的形成与稳态,并与免疫和神经系统协同,其与摄入外源性物质存在密切且重要的相互作用。
▸ 环境毒物扰动肠道微生物群
研究表明,环境毒物暴露会显著扰动肠道微生物群。如镉暴露与微生物多样性降低及特定菌群丰度变化相关;汞暴露同样可改变菌群构成,并可能促进其整体毒性作用。
由于肠道微生物群在营养代谢、免疫调节及抵御病原体方面发挥关键作用,这一脆弱生态系统的失衡将损害上述功能,从而危及宿主健康。
微生物组与环境毒物的相互作用
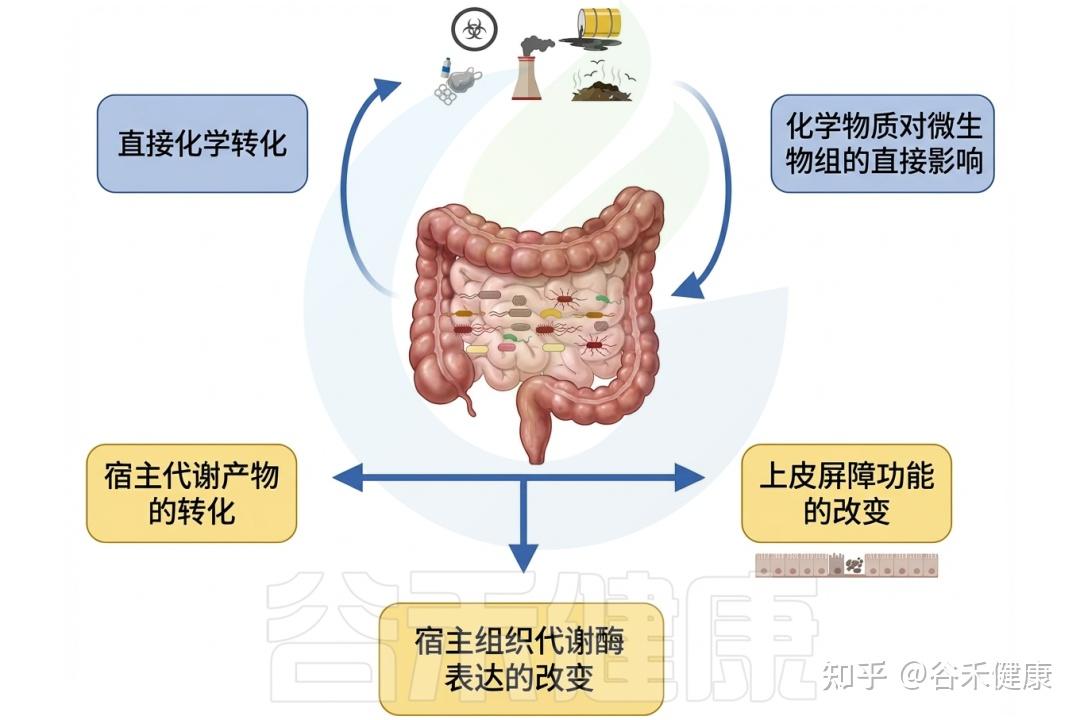
▸ 肠道微生物影响环境毒物毒性
相反,肠道微生物群可以通过各种机制影响环境毒物的毒性。微生物可以改变环境毒物的化学形态,影响其吸收和生物利用度。
此外,某些细菌具有解毒或隔离环境毒物的能力,可能减轻它们对宿主的有害影响。肠道微生物组参与调节炎症和免疫反应,使环境毒物与宿主毒性之间的关系进一步复杂化。
肠道微生物群影响环境毒物的生物利用度和毒性
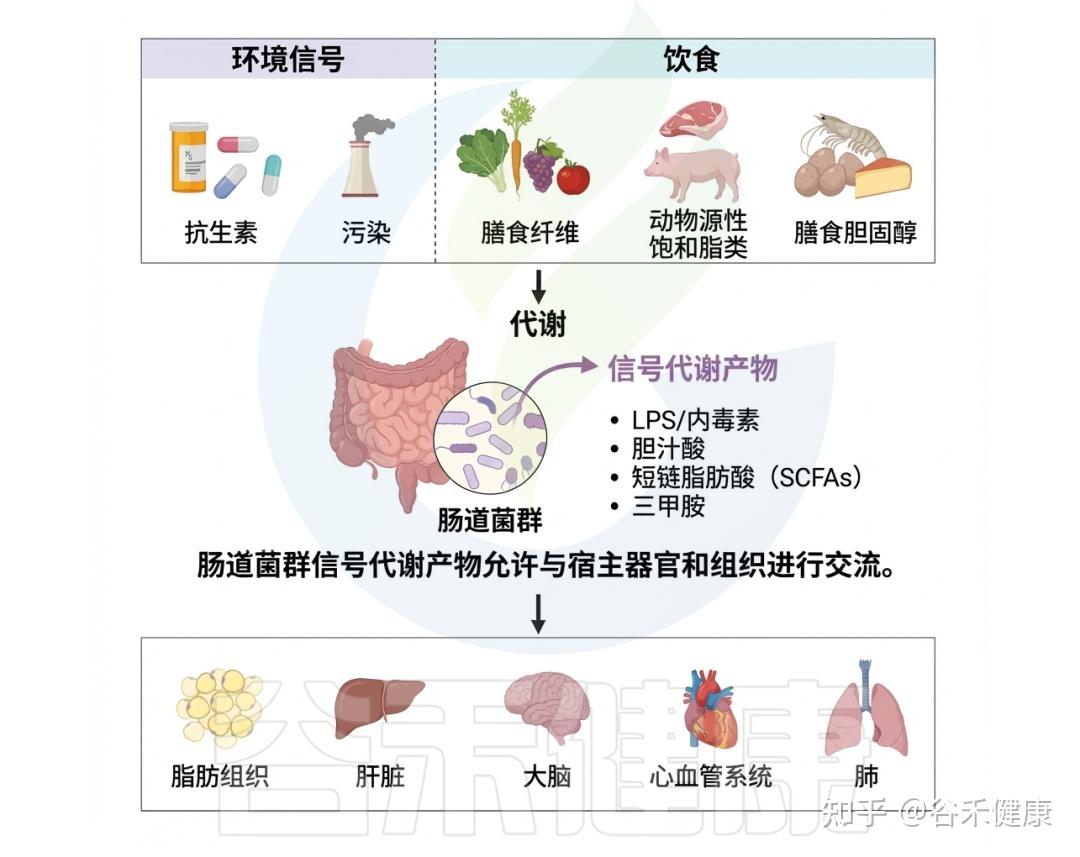
深入理解肠道微生物与环境毒物之间的复杂互作,是全面认识环境暴露相关健康结局的关键。环境毒物与肠道微生物组之间的精细关系突显了环境毒理学的多维性。随着对肠道微生物组认识的不断加深,其在调控环境毒物健康效应中的核心作用日益清晰。
环境毒物对肠道微生物群及人体的影响
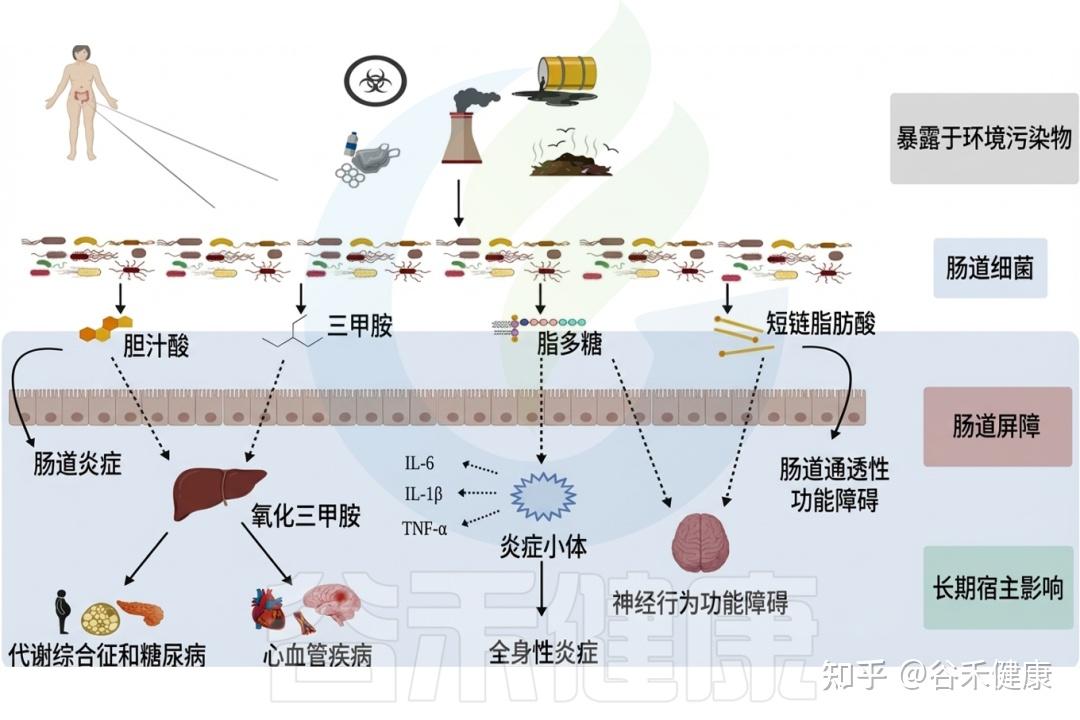
环境毒物影响肠道微生物组,反过来微生物组也调节环境毒物毒性,这一双向作用已成为快速发展的研究热点,对人类健康和环境管理具有重要意义。只有全面阐明环境污染物与胃肠道微生物群的相互作用,才能制定有效策略减轻健康损害,维护个体与生态系统的整体福祉。下面我们将详细具体地阐述日常生活环境中常见有毒物质与肠道微生物群的相互作用及其对人体健康的影响。
▸ 邻苯二甲酸盐(PAE):来源、健康影响
▸ 什么邻苯二甲酸盐(PAE)?
直接说“邻苯二甲酸盐”(PAE),很多人可能并不了解;但如果说它是一种用来让塑料更柔软、有弹性、不易脆裂的添加剂,这样可能就容易理解多了。
▸ 食品、日用品、玩具、医疗用品中都有PAE
人类接触邻苯二甲酸盐(PAE)可分为直接和间接两类。直接接触指直接使用PAE或含PAE的产品;间接接触则是PAE通过浸出或渗透污染环境或其他产品。研究显示,截至2017年,全球PAE年产量已超过600万吨,其年消耗量持续增加,人群体液样本中PAE代谢物检出频率亦在升高。
食品是人类暴露PAE的重要来源之一,已在酒精饮料、食用油、乳制品、饮用水、肉类、家禽和蔬菜等中检测到。其脂溶性、低熔点、高沸点及易溶于乙醇等特性,促进其由接触材料迁移至食物并被摄入。
在儿童用品中,塑料玩具、牙胶和餐具因价廉耐用而被广泛使用,部分含有邻苯二甲酸酯(PAEs)的产品可能导致儿童通过手口接触和含吮行为摄入该类毒物。
在医疗领域,邻苯二甲酸二(2-乙基己基)酯(DEHP) 常作为医疗器械增塑剂,为留置类器械提供柔韧性。因其不与塑料形成化学键,使用中易析出并在体内累积。药物制剂中部分杂质来源于增塑剂的浸出或迁移。片剂和胶囊通常包裹聚合物包衣,以调控其在胃肠道内释放的时间和部位。
最常见的邻苯二甲酸盐
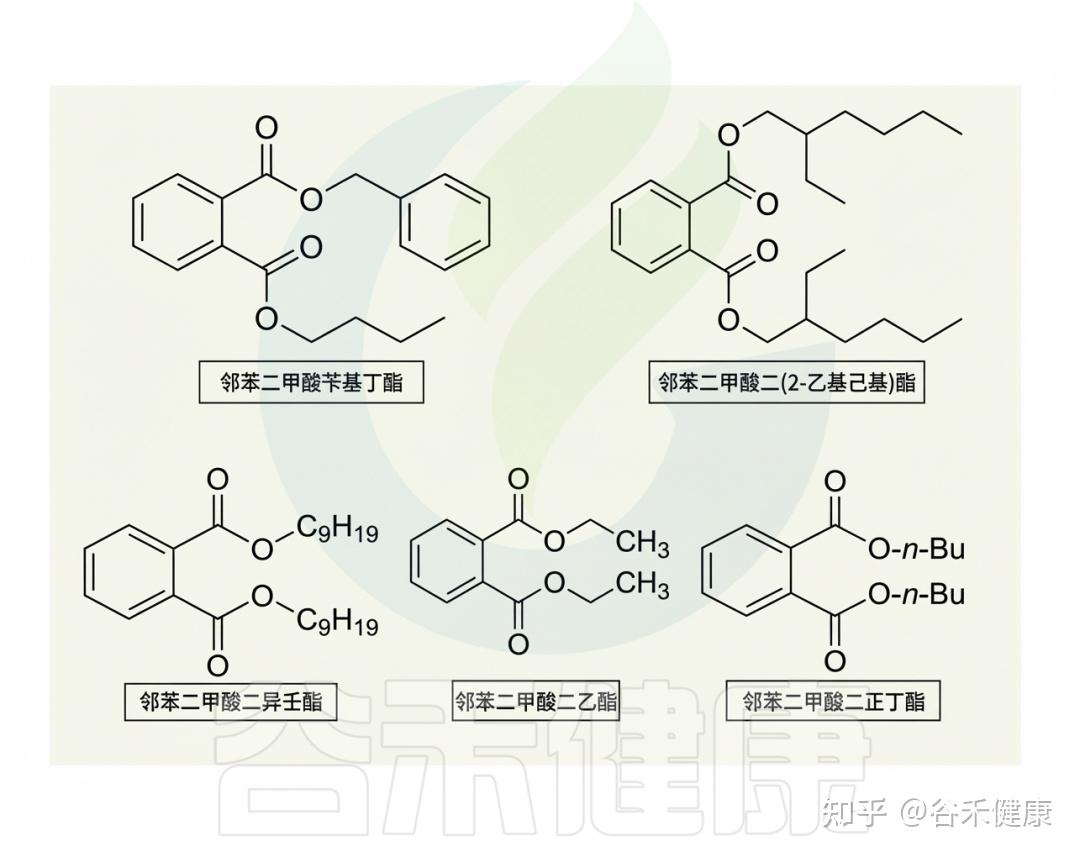
多种日常用品,如清洁剂、指甲油、香水和个人护理品中普遍含有PAE,邻苯二甲酸二乙酯(DEP)常作香精定香剂。研究表明,环境PAE可沉积于棉和聚酯纤维,且棉中浓度更高,这些纺织品主要经皮肤致暴露。
此外,PAE还可由家用产品、服装、建材和汽车部件等释放至空气,通过吸入进入人体。
▸ PAE暴露与多种健康问题有关
目前,PAE暴露已被关联于多种健康问题,包括内分泌与生殖功能紊乱、性早熟、子宫内膜异位症、性发育异常、不孕不育、胎儿发育异常、乳腺癌和皮肤癌、肥胖、2型糖尿病、注意力缺陷多动障碍、自闭症谱系障碍,以及心、肝、肾毒性、哮喘和过敏等。
邻苯二甲酸盐对人体健康造成的影响
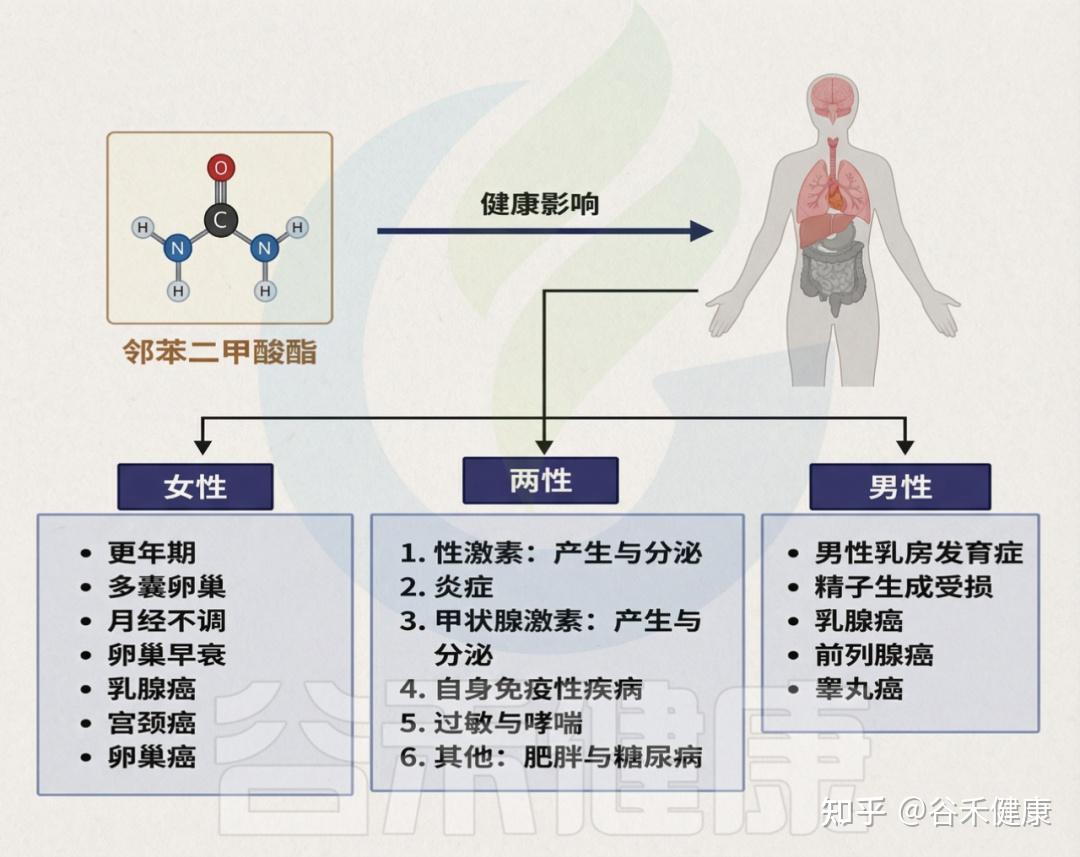
需强调的是,儿童与成人对PAE的反应可能不同,儿童因频繁手口行为而更易摄入,暴露风险更高。
▸ 邻苯二甲酸盐(PAE)与肠道微生物的互作
邻苯二甲酸盐(PAE)因广泛存在及其潜在健康危害而备受关注。近期研究逐步揭示PAE暴露与肠道菌群(GM)之间的复杂联系,表明其可影响微生物组成及宿主健康。
▸ 暴露于PAE后,乳杆菌和双歧杆菌减少
暴露于常见邻苯二甲酸盐(PAE)化合物邻苯二甲酸二(2-乙基己基)酯(DEHP) 后,多种关键菌种水平明显变化,其中乳杆菌和双歧杆菌等有益菌显著减少,导致整体菌群多样性和丰度发生重塑。
PAE经摄入或吸收后在体内代谢,产生可干扰微生物生长和代谢的活性产物;同时,PAE还可能损伤微生物细胞结构或关键代谢过程,打破菌群平衡。
▸ PAE可能营造导致菌群失衡的环境
新证据显示,PAE暴露可引发肠道炎症并削弱黏膜屏障,从而营造有利于菌群失衡的环境。人群流行病学研究亦支持这一关联:在成人队列中发现,尿中PAE代谢物水平与肠道微生物多样性及丰度变化之间存在显著相关。
这些结果突显PAE相关菌群生态失调在实际人群中的重要性,并提示其对公共卫生干预具有潜在影响。PAE导致的肠道微生物群改变不仅破坏肠道微生态,还影响宿主整体健康和疾病易感性。肠道微生物群在维持代谢稳态、调节免疫功能及保障肠屏障完整性等方面至关重要;因此,PAE 诱导的菌群失衡可能增加代谢综合征、胃肠道疾病、免疫失调及神经发育异常等多种健康风险。
▸ PAE还通过营养可用性和免疫影响肠道菌群
此外,PAE还可通过改变微生物生长与代谢所需营养和底物的可及性来影响肠道微生物群,干扰肠腔中膳食成分的吸收和利用,并通过调节肠上皮营养转运与代谢相关基因的表达,改变宿主—微生物相互作用。营养供给和宿主信号的变化共同塑造肠道微生物群的结构与功能。
PAE还可通过调节宿主免疫反应间接影响菌群。已有研究将PAE暴露与免疫失调联系起来,如炎症水平升高和免疫细胞功能异常,这会改变肠道微环境和菌群构成。肠道炎症有利于有害菌繁殖并抑制有益菌生长。PAE还与破坏肠上皮屏障完整性相关,导致通透性增加及微生物产物大量进入血液,即“肠漏”现象,从而诱发系统性免疫激活和炎症,进一步影响肠道微生物群的组成和功能。
▸ 肠道菌群调节PAE的代谢和生物效应
邻苯二甲酸盐(PAE)与肠道微生物群之间存在双向关系:PAE可改变肠道微生物群的组成和活性,而肠道微生物群又能调节PAE的代谢和生物效应。
研究发现,肠道细菌具有多种酶,可通过水解、还原和氧化等过程分解PAE。由于肠道微生物群的组成和代谢活性在个体间差异显著,PAE的代谢效率及对其不良作用的易感性亦随之不同。部分菌群可将 PAE 转化为毒性较低或更易排出的代谢物,有助于解毒并降低健康风险;而特定菌种则可能将PAE转化为更具毒性的代谢物,放大其对宿主的危害。
此外,肠道微生物群还能调节机体对 PAE 暴露的免疫和炎症反应,从而影响 PAE 相关疾病的发生风险。例如,肠道细菌可通过与宿主免疫系统互作,改变 PAE 诱导的炎症程度。研究表明,在炎症性肠病(IBD)等慢性炎症性疾病中,菌群失调引起的持续炎症,可进一步加剧 PAE 对肠道健康与功能的负面影响。
▸ 邻苯二甲酸盐(PAE)对肠道健康的影响
▸ 破坏肠道屏障功能
邻苯二甲酸盐(PAE)通过影响紧密连接蛋白破坏肠上皮完整性。PAE 可干扰这些蛋白的表达和组装,使紧密连接减弱、屏障通透性升高。多项研究发现,暴露于PAE会降低关键屏障蛋白水平,导致屏障功能下降。
此外,PAE 可在肠上皮诱导氧化应激(OS)和炎症,进一步削弱屏障功能。其通过提高活性氧(ROS)水平、抑制抗氧化酶活性,导致脂质、蛋白质和 DNA 氧化损伤,并破坏紧密连接结构。
PAE 还能诱导肠黏膜炎症,增加屏障负担,可激活巨噬细胞、树突状细胞等免疫细胞,促进 IL-6、TNF-α、IL-1β 等促炎因子及趋化因子释放,加重炎症并损伤屏障。
同时,PAE 可改变肠道微生物组组成与功能,诱发菌群失调,导致通透性升高和屏障障碍。其暴露会破坏菌群平衡,减少短链脂肪酸产生,部分菌还可将 PAE 代谢为有害或促炎产物,进一步加重屏障损伤。
▸ 邻苯二甲酸盐的促炎作用
PAE与肠道炎症密切相关,多项研究表明其长期暴露可促发并加重消化道炎症。PAE通过激活巨噬细胞、树突状细胞和淋巴细胞,诱导 IL-6、TNF-α、IL-1β、IL-8 等促炎因子和趋化因子产生,招募更多免疫细胞并加剧肠壁损伤和炎症,同时打破促炎与抗炎信号平衡,放大炎症反应。
PAE还能在肠黏膜诱导氧化应激,进一步推动炎症和组织损伤。其通过增加活性氧生成、抑制抗氧化酶活性,导致脂质、蛋白质和 DNA 氧化损伤,并激活炎症通路,放大肠道炎症级联反应。动物研究证实,PAE 暴露可显著引起肠道炎症。
▸ PAE可诱发炎症性肠病、肠易激综合征等疾病
PAE可通过破坏肠道屏障、诱导炎症和干扰肠道微生物群,整体损害肠道健康,并促进炎症性肠病(IBD)、肠易激综合征(IBS)和结直肠癌(CRC)等疾病的发生与进展。
慢性肠炎是炎症性肠病(IBD)核心病理环节,并与结直肠癌风险升高相关。动物研究表明,PAE能导致结肠炎症和氧化应激,产生类似结肠炎的病理改变并增加CRC易感性,提示 PAE 相关炎症可能通过组织破坏、免疫失衡及形成促癌微环境,加速肠道疾病进程。
此外,PAE 对肠道微生物群的干扰也是影响肠道疾病的重要因素。菌群组成和多样性改变(菌群失调)与 IBD、IBS、CRC 等密切相关。PAE 暴露可打乱菌群平衡,减少有益菌、增加有害菌,改变宿主—微生物互作、免疫稳态和代谢途径,从而共同促进肠道相关疾病的发生与恶化。
小结
邻苯二甲酸盐(PAE)广泛存在于消费品中,经摄入或吸收后代谢为具生物活性的产物,可显著改变肠道菌群组成与功能,降低多样性并引发菌群失调。
PAE 对肠道的危害不仅包括破坏屏障和诱导炎症,还在炎症性肠病、肠易激综合征和结直肠癌等疾病的发生与进展中发挥重要作用。通过纵向和机制研究加深对邻苯二甲酸盐–肠道微生物群关系的理解,将为降低PAE暴露相关健康风险提供依据,亦是维护肠道健康和应对环境暴露的关键。
3
农药和肠道微生物群
伴随全球人口增长,对高产与优质农产品的需求推动农药使用急剧增加,以满足粮食供给并追求经济效益。然而,农药的不受控和不合理施用对农产品和整个生态系统构成潜在毒性威胁。由于农药在土壤中的高持久性及其在大气和水体中的残留,非靶标生物(尤其是动物和人类)通过摄入受污染的食物和水而面临更高的农药暴露风险。
大量研究表明,农药暴露与癌症、哮喘、激素紊乱和过敏等疾病相关;同时,多种农药的联合作用可诱发肠道菌群失调,改变微生物组成与功能以及宿主代谢表型。
▸ 肠道菌群失调可作为农药暴露的生物标志物
肠道微生物群的多样性对维持宿主正常生理功能至关重要。最新研究表明,农药暴露会显著影响肠道微生物群,菌群失调可作为评估农药毒性的潜在生物标志物。
▸ 农药导致肠道微生物代谢改变
精确评估特定农药引起的菌群失调及肠道毒性,有助于理解微生物群对污染物暴露的响应机制,并挖掘诊断相关疾病的生物标志物。例如,在二嗪农(一种广谱、高效的有机磷杀虫剂)暴露下,肠道微生物相关信号通路发生改变,导致代谢物谱重塑,并以性别依赖的方式触发神经毒性。这类由微生物产生的神经毒性代谢物可用作二嗪农相关肠道毒性的生物标志物。
各类农药对肠道微生物群的影响
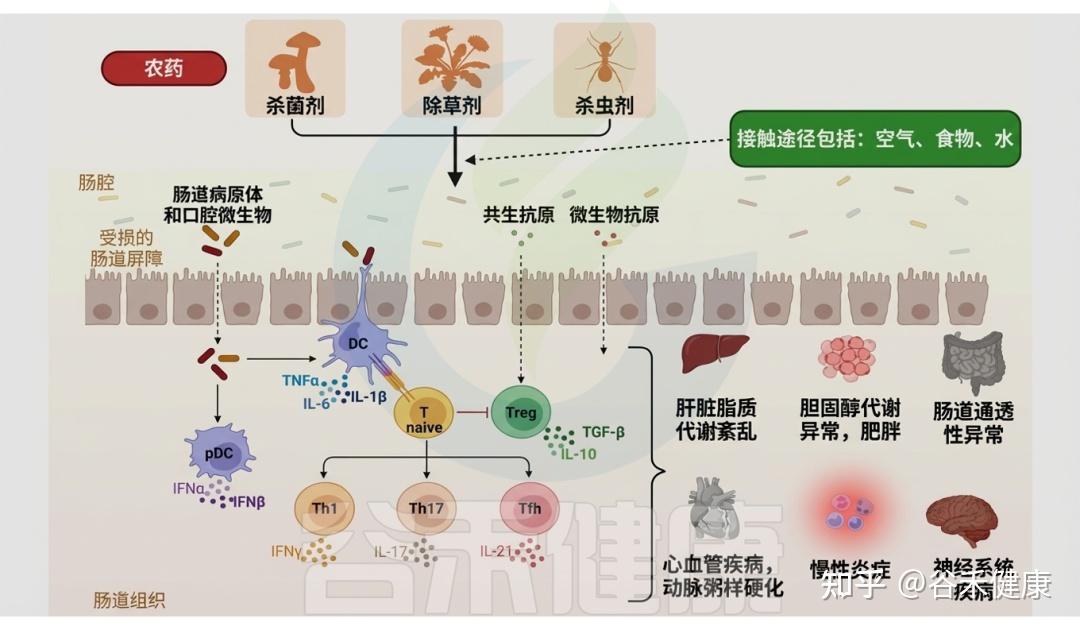
DOI:10.1201/9781003489221-6
农药毒理学风险评估依赖明确且可靠的终点。需要筛选合适的生物标志物,限定其使用条件,界定诊断阈值和异常范围,建立作用机制,并明确其在何种场景下最具适用性。
注:欧洲食品安全局已指出,微生物多样性在环境污染物毒性和健康风险评估中具有重要意义,但仍需进一步界定方法学的局限性、研究空白、纳入/排除标准以及数据处理与解释的标准化要求。
▸ 农药相关毒性还受饮食、年龄、胃肠状况影响
肠道菌群对宿主健康的影响及其在农药相关毒性中的作用极为复杂,还受到饮食、年龄、遗传背景、胃肠动力、地理位置和抗生素使用等多重因素干扰。
要全面理解菌群毒性与宿主健康之间的关系,仍需大量系统研究。针对农药暴露对肠道菌群和宿主健康影响的文献中普遍存在方法学不足:多数研究缺乏体内、体外实验流程及分析手段的标准化与优化。标准化是确保实验可重复性和结果可比性的关键步骤;体外发现也应在体内模型中得到验证。
此外,农药毒理实验的设计必须能准确测定化学残留量及其生物学效应,从而构建可靠的剂量–反应关系,并最终界定慢性暴露水平及其健康风险。
小结
除已阐明的分子通路外,多种细胞过程也可能受到农药毒性的影响,肠道微生物组成与农药毒性之间的关联仍需在人群中深入验证。近期研究已提示子宫内农药污染及其跨代效应,多代暴露人群的肠道微生物组更易发生改变。在农业生态系统中,农民和一线工人因高水平残留及职业暴露而面临严重健康风险;同时,农药在食物链中的渗透污染也亟需持续监测。
因此,有必要系统评估农药污染引起的肠道菌群失调对公众健康的长期影响,并制定有效的干预与缓解策略。对新型和现用农药的风险评估应在透明、统一的框架下进行,系统研究其使用与对人群和环境影响之间的关系。同时,必须为相关实验所得数据的解读制定明确的标准和指南,以规范各类农药风险研究与监管实践。
4
有机污染物和肠道微生物群
近年来,石化、塑料、合成纤维、焦化、印染、印刷等行业的快速发展,导致环境中高浓度有机污染物(OPs)广泛存在。
▸ 常见的有机污染物
有机污染物种类繁多,对环境和人类健康均构成潜在威胁。其来源广泛,包括农用化学品和药品、个人护理品、非法药物、工业污染物、阻燃剂、增塑剂、多环芳烃(PAHs)、卤代多环芳烃、二噁英及其他持久性有机污染物(POPs)残留等。它们通过多种人类活动进入环境,如污水处理厂排放、废弃物无序排放、前体物质降解、海滩塑料碎片累积、工业生产及热处理过程等。
常见的有机污染物类别及示例
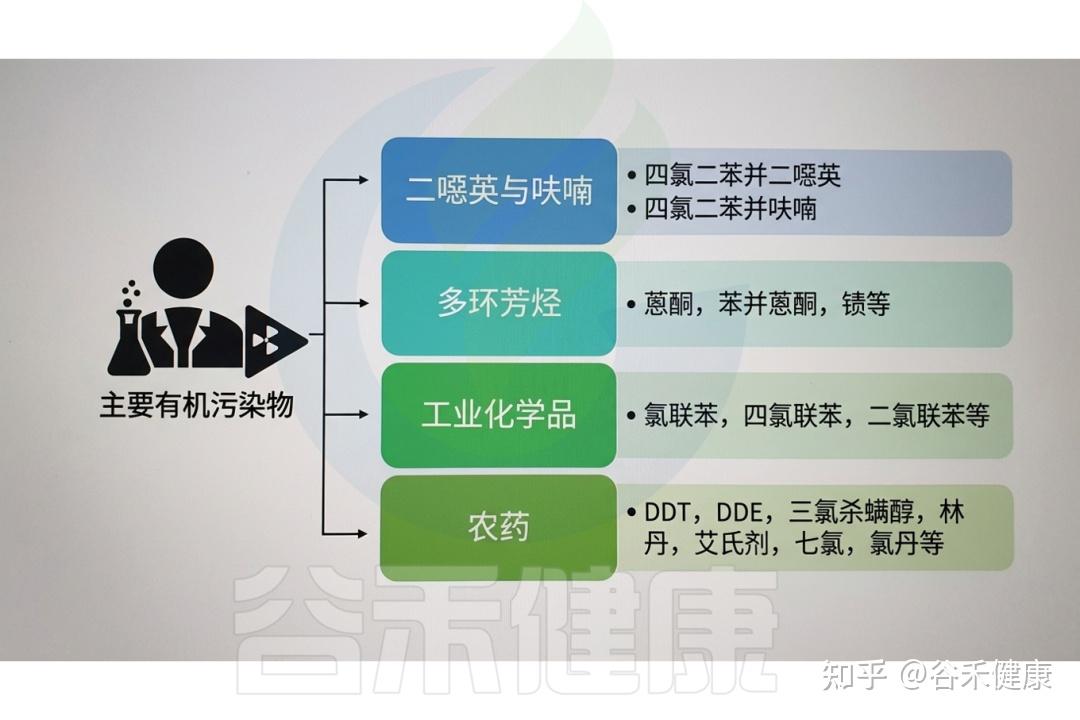
DOI:10.1201/9781003489221-7
常见的有机污染物(OPs)包括以下物质:
农药:用于农业、家庭和公共卫生等场景的害虫防治,包括杀虫剂、除草剂、杀菌剂和杀鼠剂。
溶剂:广泛用于清洗、脱脂及化学反应的有机溶剂,如苯、甲苯、二甲苯及三氯乙烯(TCE)等氯代溶剂。
药物:经人畜排泄或不当处置进入环境的药物化合物,包括抗生素、激素、止痛药及其他处方药。
多氯联苯(PCB):一类曾广泛用于电气设备、液压油和工业过程的合成有机物,属于具有生物累积性的持久性有机污染物。
二噁英:在废物焚烧及含氯化学品生产等工业过程中产生的剧毒副产物,具有高度持久性和生物累积潜力。
▸ 有机污染物与肠道微生物群的互作
▸ 有机污染物引发菌群失调、炎症
研究表明,有机污染物(OP)可扰乱肠道微生物群的平衡和功能,引发菌群失调、炎症,并增加多种疾病风险。
常用除草剂草甘膦(GLP)是其中一例,农产品中常可检出。GLP 暴露会降低动物和人群中的肠道微生物群多样性。研究发现,接触 GLP 会减少双歧杆菌、乳杆菌等有益菌,同时增加梭菌等潜在有害菌。
此外,多氯联苯(PCB)和多溴联苯醚(PBDE)等工业化学品也被证明与肠道微生物群变化相关,PBDE 暴露可导致变形菌增加、拟杆菌减少,引发菌群失调和炎症。
生态失调会导致各种不良的健康结果
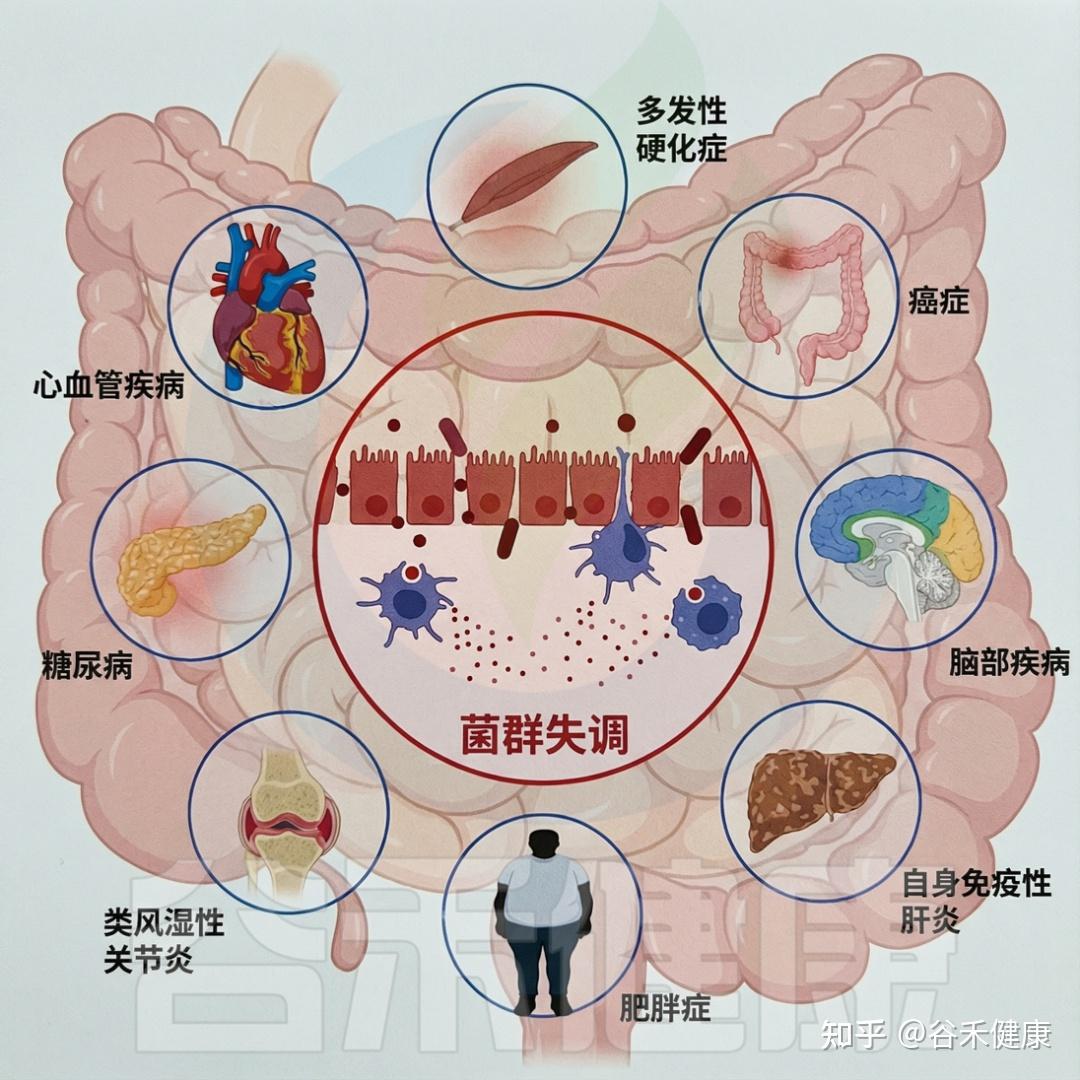
DOI:10.1201/9781003489221-7
▸ 有机污染物损害肠屏障、诱发肠炎
有机污染物(OP)还可能损害肠屏障完整性,屏障受损后,微生物产物和毒素更易进入血液,引起炎症,并促进炎症性肠病(IBD)和代谢综合征(MS)等疾病的发生与进展。
同时,OP 还能干扰宿主–微生物互作,打破有益菌与致病菌平衡。空气污染及烧烤、熏制食品中的多环芳烃(PAH)可改变肠道菌群对胆汁酸的代谢,引发失调和炎症。
有机磷杀虫剂与短链脂肪酸(SCFA)异常相关,而 SCFA 对肠道和免疫功能至关重要。长期 OP 暴露可致轻度慢性肠炎,促炎因子和免疫活性升高,进一步加剧菌群失调。研究还发现,多氯二苯并二恶英(PCDD)、多氯二苯并呋喃(PCDF)等工业污染物同样可诱发肠炎并改变特定菌群数量。
▸ 肠道微生物群能改变有机污染物毒性
另一方面,肠道微生物群也可通过多种酶促途径调节有机污染物的毒性。肠道微生物能够将有机磷转化为性质不同的代谢物,其毒性可能升高或降低。
研究显示,肠菌产生的酶可将多环芳烃分解为毒性较低或更易清除的形式。例如,部分梭菌属菌株可将致癌多环芳烃苯并[a]芘(BaP)转化为危害较小的羟基化代谢物;肠道微生物群来源的细胞色素 P450 单加氧酶可氧化多环芳烃,生成具有不同生物效应的代谢物。
对于以高毒性和持久性著称的多氯联苯 (PCB),肠道微生物群能通过还原脱氯途径促进其代谢,即逐步去除分子上的氯原子。厌氧菌 Dehalococcoidesspp. 已被证实可催化 PCB 脱氯,将高度氯化同系物转化为毒性较低或近乎无毒的产物。类似的微生物过程会影响 PCB 在机体内的生物利用度和实际危害。
▸ 假单胞菌、芽孢杆菌等可减轻有机污染物毒性
肠道细菌还可通过水解与解毒过程分解有机污染物(OP)。假单胞菌(Pseudomonas)、芽孢杆菌(Bacillus)等可产生有机磷水解酶,切断 OP 分子中的磷酸酯键,促进其在胃肠道内的解毒和清除,从而减轻对宿主的毒性。
此外,三氯乙烯(TCE)、四氯乙烯(PCE)等常见于受污染地下水和土壤的氯代溶剂,也可被肠道微生物群通过还原脱氯及其他酶促反应代谢。Dehalococcoides spp. 含有还原性脱卤酶,可去除 TCE 和 PCE 中的氯原子,将其转化为毒性更低的乙烯和乙烷。此类微生物转化过程对环境中氯代溶剂的自然衰减至关重要。
▸ 有机污染物对肠道健康的影响
大量研究表明,不同有机污染物可干扰肠屏障,损害胃肠道健康。
▸ 削弱肠道屏障,上调炎症因子
双酚 A (BPA) 暴露可通过改变紧密连接蛋白的表达和分布削弱肠屏障,而紧密连接蛋白对维持上皮完整性至关重要。
多氯联苯 (PCB)暴露则可诱导氧化应激和肠壁炎症,破坏屏障功能。进一步证实,PCB 同系物混合暴露会提高小鼠肠通透性,并伴随上皮促炎细胞因子增加及 NF‑κB 通路激活。
多种广泛存在于工业和消费品中的化学物质也被证明会影响肠屏障功能。全氟辛烷磺酸(PFOS)暴露会提高小鼠肠通透性,并伴随紧密连接蛋白减少和炎症因子上调。邻苯二甲酸二(2‑乙基己基)酯(DEHP)暴露会增加大鼠肠通透性,与 occludin 和 ZO‑1 表达下降及肠黏膜活性氧升高相关。
▸ 有机污染物会诱发或加重胃肠道疾病
有机污染物(OP)可通过干扰多种胃肠生理过程诱发或加重胃肠道疾病,并参与炎症性肠病(IBD)、肠易激综合征(IBS)和结直肠癌(CRC)的发生发展。
其主要机制包括影响肠道屏障、免疫调节及炎症。双酚A(BPA)暴露会破坏肠屏障并诱导肠黏膜炎症;动物实验表明,多氯联苯(PCB)可增加肠通透性和免疫细胞浸润,从而加剧肠炎并可能触发 IBD。OP 还可通过影响肠蠕动、内脏高敏和免疫反应与 IBS 相关:草甘膦 (GLP)暴露会扰乱肠道微生物群并在动物中诱导内脏高敏;全氟化合物(PFC)则与肠蠕动改变和内脏疼痛有关,提示其可能参与IBS发病。
▸ 调节肠道微生物以解毒有机污染物
肠道微生物群参与药物、环境污染物和膳食成分的代谢与清除,在解毒过程中至关重要。其与外源物之间的复杂相互作用依赖多种微生物酶和代谢途径,对维持宿主健康具有关键意义。
已经提出了几种方法来调整肠道微生物群以增强其解毒能力,包括饮食改变以及益生菌和益生元的使用。
▸ 纤维、多酚和发酵食品的摄入增强肠道菌群的解毒作用
一种策略是通过饮食干预促进有利于解毒的有益肠道菌群。研究表明,膳食纤维、多酚和发酵食品有助于维持肠道微生物群平衡并增强解毒功能。
高纤维、低脂、以植物性食物为主的饮食可促使肠道微生物群朝有利方向改变,如增加产丁酸菌、减少潜在有害菌,并与炎症标志物下降和代谢健康改善相关,从而可能提升机体排毒能力。
富含多酚的食物同样可以调节肠道微生物群并提高解毒潜力。研究发现,补充富含多酚的葡萄提取物可显著增加双歧杆菌和乳杆菌等有益菌,并改善代谢指标和氧化应激标志物,提示解毒能力增强。
▸ 补充益生菌和益生元改善代谢解毒能力
益生菌是活微生物,足量摄入可带来健康益处,而益生元是不可消化的膳食纤维,专门促进肠道有益细菌的生长。研究显示,益生菌补充剂对异生素代谢和解毒有积极影响。
研究发现,给大鼠补充益生菌植物乳杆菌可通过增加粪便排泄帮助去除镉和铅等重金属。另外,添加益生元也能改变肠道微生物组成并增强解毒能力。例如,菊粉作为益生元纤维的添加使益生菌增多,潜在有害菌减少,进而改善代谢指标和炎症标志物,解毒能力提升。
益生菌的干预显示出积极作用
DOI:10.1201/9781003489221-7
▸ 粪菌移植促进解毒和改善健康
此外,粪便微生物群移植(FMT)是一种新兴方法,用于调整肠道微生物组并提高解毒能力。FMT 通过将健康供体的粪便转移到受者体内来恢复健康的微生物组成。研究探索了 FMT 在促进解毒和改善健康方面的潜力。
FMT 也能改变肠道微生物组成,并缓解炎症性肠病(IBD)患者的症状,显示其在疾病状态下促进解毒的前景。
▸ 微生物衍生的酶和代谢物作为潜在治疗剂
微生物衍生的酶和代谢物作为潜在治疗剂也展现了改善解毒的潜力。微生物产生的酶,如葡萄糖醛酸酶和硫酸酯酶,对分解结合代谢物和帮助清除体内异生物质至关重要。
研究表明,添加微生物葡萄糖醛酸酶能促进癌症患者的新陈代谢并增强化疗效果。此外,短链脂肪酸及次级胆汁酸等微生物代谢物可影响宿主的代谢和免疫功能,从而影响解毒过程。例如,短链脂肪酸显著调控肝脏内药物代谢酶的表达与功能,有助于改善解毒和药物清除。
小结
有机污染物(OP)和肠道微生物群之间的复杂关系突显了环境毒理学和人类健康的重要性。该领域的研究揭示了 OP 破坏肠道微生物群和影响宿主生理机能的不同方式。这些机制包括微生物组成的变化、肠道屏障功能的紊乱、炎症反应的触发以及解毒过程的调整。 OP 会加重肠道炎症,破坏代谢平衡,并通过影响肠道微生物群在慢性疾病的发展中发挥作用。
研究有机污染物和肠道微生物群是一个结合了环境毒理学、微生物学和人类健康的动态领域。通过了解背后的机制及其对健康和环境可持续性的影响,研究人员可以帮助创建新方法来降低有机污染物风险并保障公众健康。这一领域的进一步探索对于解决有机污染物带来的复杂问题并加深我们对其对人类健康和环境影响的理解至关重要。
5
铅与肠道微生物群
重金属(HM)如汞、铅、镉在环境中广泛存在,并因其毒性而备受关注。铅(Pb)是一个非必需重金属,常见的环境污染物,对人类健康构成重大风险。
▸ 铅的存在情况及危害
研究表明,城市土壤中的铅浓度通常高于环境背景值,范围在100至1000毫克/千克。一项研究发现,经济地位较低和中等的国家儿童的平均血铅含量(0.84 µg/dl)更高,其中埃及为6 µg/dl、印度为5.46 µg/dl、中国为3.71 µg/dl。即使是极低水平(2 µg/dl)的铅暴露也对健康构成威胁,因此需进一步减少铅暴露。
▸ 铅会对神经、消化、免疫等产生危害
铅接触对社会影响深远,可能导致多种疾病,特别是对儿童的神经系统和认知发展造成严重危害。铅中毒可引发神经、血液、心脏、消化、免疫和肾脏等系统的问题。
学术研究表明,铅暴露显著提高死亡率。与其他重金属一样,铅的毒性与其对靶器官的影响密切相关。研究发现,铅可降低免疫反应、增加氧化应激和炎症,并导致金属稳态失调。此外,铅还可能干扰激素功能。尽管铅危害已知,但其中毒机制仍需进一步研究。
▸ 铅对肠道微生物群的改变
▸ 短期接触铅就会显著影响肠道菌群,代谢表达下降
短期接触铅可以直接影响肠道菌群。在一项初步研究中,口服铅两周的成年大鼠肠道微生物群中乳糖阴性大肠杆菌显著增加。
斑马鱼在暴露于30 µg/L铅7天后,其肠道微生物群发生显著变化,包括厚壁菌门和拟杆菌门显著增加,梭杆菌门和变形菌门减少,以及微生物丰度和种类的变化。
其他肝脏代谢组学研究发现与葡萄糖、脂质、氨基酸和核苷酸代谢相关的41种代谢物变化。通过饮水接触500 mg/kg铅14天后,糖酵解和脂质代谢相关基因(如Gk、Aco、Acc1、Fas、Apo和Dgat)的表达持续下降。
铅暴露对肠道微生物群的影响
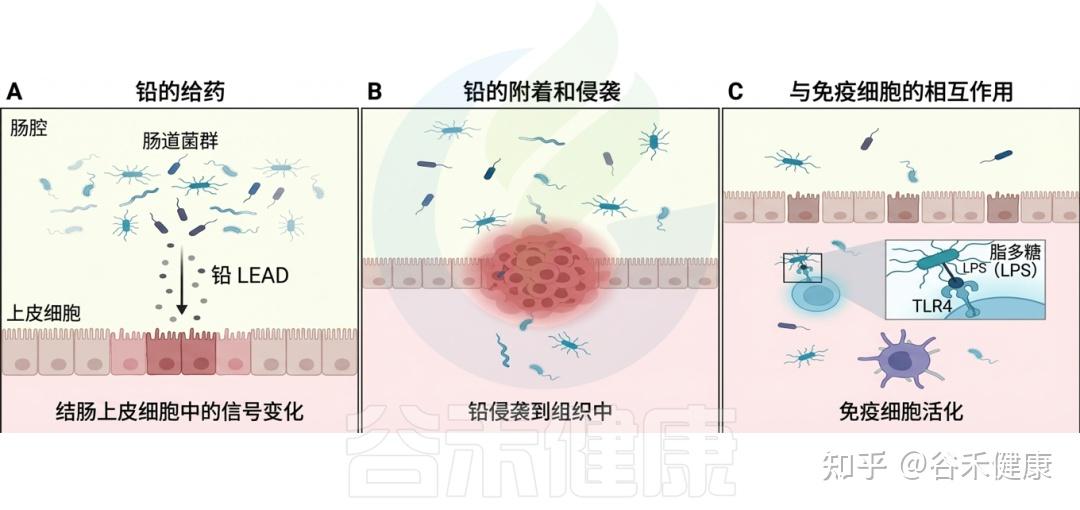
DOI:10.1201/9781003489221-9
▸ 厚壁菌与拟杆菌比例上升
相较于急性铅暴露,长期铅接触较为少见,但会改变细菌的丰富度和多样性,可能导致肠道微生物群失调。
接触铅可能导致厚壁菌门与拟杆菌门的相对比例(F/B比)上升,厚壁菌门的优势显著增加,而拟杆菌门则相对减少。研究表明,高F/B比与肥胖和脂质代谢疾病密切相关。
▸ 铅接触减少了乳球菌、肠杆菌、阿克曼菌等
早期接触铅影响了六个分类群:乳球菌属、肠杆菌属和柄杆菌目(Caulobacterales)减少,而脱硫弧菌科、Barnesiella和梭状芽胞杆菌XIVb增加。脱硫弧菌将胆碱转化为三甲胺(TMA),后者在肝脏氧化为TMA N-氧化物(TMAO),与结肠癌和心血管疾病相关。
同年发现,在同一浓度和时间下,小鼠出现肾脏和肝脏结构与功能的改变以及认知能力下降,Lachnospiraceae_NK4A136_group显著增加,螺杆菌种群减少。
铅暴露后,微生物组的变化在前四周更为明显,研究人员推测那时肠道菌群处于铅敏感阶段。铅接触显著减少多种微生物,同时长期铅接触加重胃痛,降低瘤胃球菌科的比例,可能加重胃肠不适,且阿克曼氏菌显著下调,已与结肠炎相关。这些变化与肠道炎症和其他胃肠疾病密切相关,例如某些颤杆菌属(Oscillibacter)的戊酸可能与胃肠问题负相关,而某些毛梭菌(Lachnoclostridium)则促进次级胆汁酸的产生。
健康微生物群与受铅暴露影响的患病微生物群
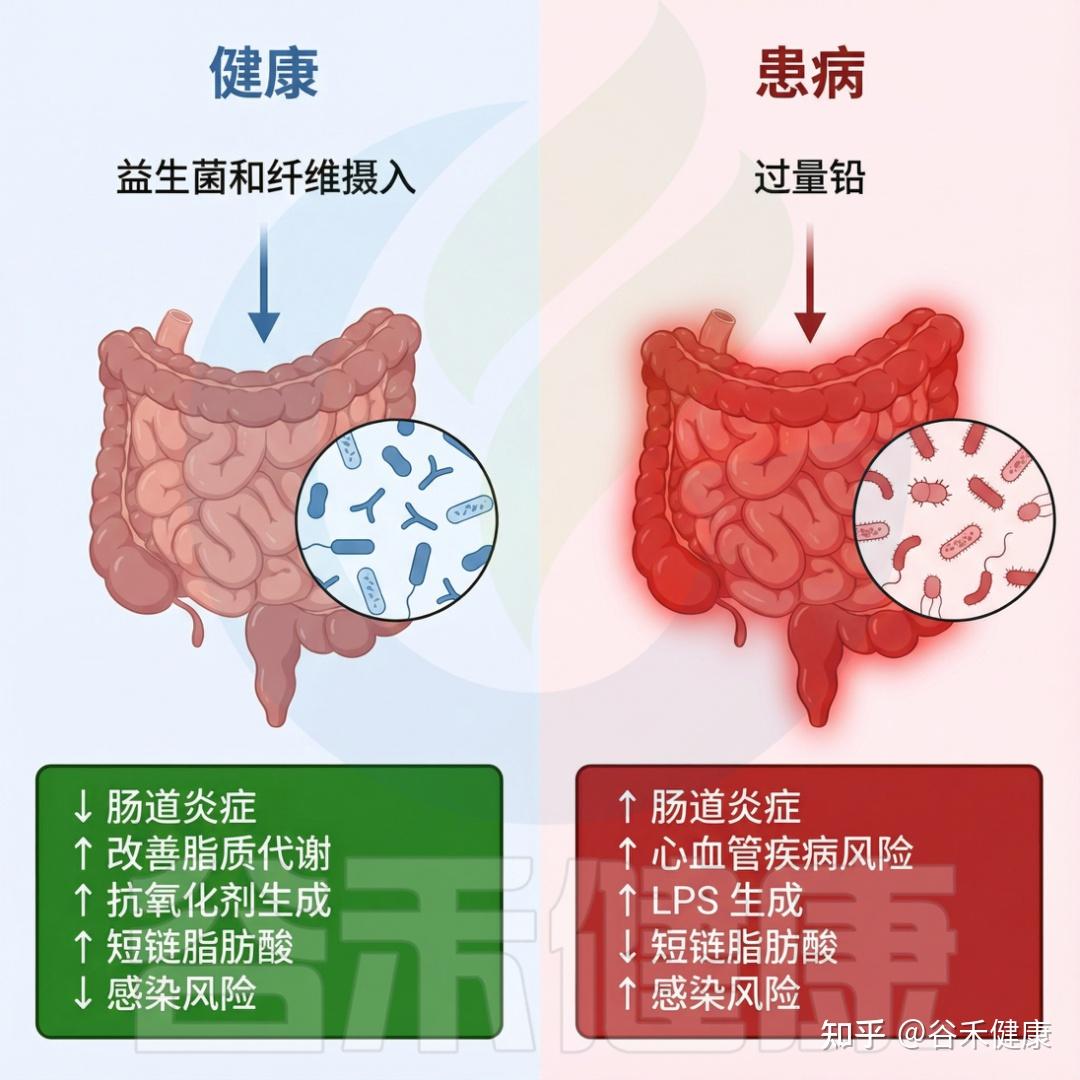
DOI:10.1201/9781003489221-9
▸ 铅对肠道微生物群相关代谢的改变
▸ 维生素E和胆汁酸浓度失衡
研究人员采用多组学技术分析了暴露于10 ppm铅4周和13周的C57 BL/6小鼠的微生物组和代谢特征,结果显示铅暴露显著改变了微生物的代谢过程,包括能量代谢、氧化应激、维生素E及胆汁酸的变化以及防御/解毒机制。
共鉴定出1314种显著变化的分子特征,其中维生素E和胆汁酸浓度失衡。暴露于铅的小鼠胆固醇及其相关物质显著减少。
▸ 增加一氧化氮生成
在正常与异常胃肠道功能中,一氧化氮(NO)起到关键作用。铅暴露还可能引起编码铜亚硝酸还原酶的基因过度表达,从而增加肠道菌群中一氧化氮(NO)的生成。
核磁共振 (1NMR) 研究显示,饮用水中添加0.1 mg/L铅15周后,小鼠盲肠中15种代谢物水平显著变化,如4-胍基丁酸、胆碱和谷氨酸等增加,而β-半乳糖、苯丙氨酸等则减少。这些变化可能影响三羧酸循环、氨基酸代谢和宿主的能量代谢。
▸ 脂质代谢紊乱
有趣的是,铅处理后的小鼠肝脏显示出脂质代谢基因的剂量依赖性上调,包括参与新脂肪酸合成和转运的基因。暴露于铅八周的小鼠粪便中短链脂肪酸如丙酸、丁酸和醋酸盐的浓度显著降低,这可能与脂质代谢紊乱相关。
这些发现与早期研究一致,表明铅接触可能导致肠道微生物群及其代谢产物发生失调,从而影响宿主的代谢过程。
▸ 铅对肠道屏障的影响
铅暴露显著影响了肠道的结构和屏障功能。扫描电子显微镜显示,小肠表面绒毛不均匀,并出现大片退行性病变,有时缺乏肠上皮细胞微绒毛。
▸ 肠道屏障和通透性显著受损
铅几乎完全保留了与肠道屏障功能相关的ZO-1、Foxp3和Foxo4基因,而与炎症相关的基因(如Il1b、Tnf和Ifng)及抗炎基因(如Tgfb和Il-10)的表达显著下降。
在人类细胞模型中,进一步研究显示跨上皮电阻降低。口服高剂量(1 g/L)铅八周后,小鼠的肠道屏障和通透性显著受损,紧密连接(TJ)相关mRNA(ZO-1、claudin-1和occludin)表达下调,瘤胃球菌增多,Turicibacter减少。
▸ 紧密连接受损,微绒毛收缩
研究还发现,铅暴露使小鼠结肠和小肠中ZO-1、ZO-2、claudin-1和occludin基因表达显著降低。在铅处理后,小鼠的紧密连接mRNA表达进一步下调,尽管其肠道菌群已受损。
此外,长期接触铅对日本鹌鹑盲肠的组织学产生重大影响,导致粘膜脱落、利伯库恩腺损伤和淋巴细胞扩张。透射电子显微镜分析显示超微结构缺陷,包括细胞核固缩、线粒体空泡化和微绒毛收缩。盲肠形状的改变与IFN-γ和IL-2表达水平降低,以及TNF-α、NF-κB和IL-6水平升高相关,并且与粪杆菌和双歧杆菌的减少,以及拟杆菌的增加有关。
▸ 益生菌作为铅对抗治疗策略
铅是重要的有毒金属污染物之一,因此关于使用益生菌作为治疗干预以减少铅中毒的研究不断增多。
▸ 屎肠球菌Pb12能够吸收铅,减少生物体内的积累
研究首先测试了两种屎肠球菌株(Enterococcus faecium)EF031和M74在去除水中铅的能力。据初步研究,粪肠球菌能够有效捕获铅。屎肠球菌 Pb12 的变种是去除环境中铅 (Pb) 的有效菌株。这些细菌能够从鱼类胃肠系统中吸收铅,从而减少组织和器官中铅的生物累积。
▸ 罗伊氏乳杆菌也具有铅去除能力
研究发现,罗伊氏乳杆菌(Lactobacillus reuteri)P16表现出强大的胆汁和酸抵抗力,以及>15%的铅去除率。喂食P16(108 CFU/g)六周,结果显示可改善生长性能,减少组织铅积累,减轻氧化应激等影响。
从发酵食品中分离出的耐铅菌株肠膜状明串珠菌(Leuconostoc mesenteroides)显著降低肝酶水平并恢复部分雄性生殖功能。给暴露于铅的小鼠喂食特定肠道微生物群,结果显示铅去除和紧密连接蛋白表达增加。
▸植物乳杆菌螯合铅并减少损伤
植物乳杆菌CCFM8661能螯合铅并保护小鼠免受氧化应激。该菌在后续研究中显著降低鱼类的血红细胞核异常,提高铅引起的免疫状态。
综上所述,益生菌可能预防铅中毒,并通过改变肠肝循环、增加胆汁流量及谷胱甘肽的产生,促进胆汁和粪便中铅的排泄。使用FXR激动剂时,这种效果显著减弱。膳食补充剂中的益生菌及其他成分也可能提高抗铅效果,并帮助恢复铅暴露小鼠的记忆和学习能力。
小结与未来展望
近期研究显示,胃肠道中的铅对肠道有直接或间接影响。铅中毒损害肠上皮、紧密连接、免疫功能并引发炎症,导致大分子渗透增加。此外,铅暴露可能导致肠道微生物群失调,破坏肠道屏障,影响微生物多样性和代谢物,导致内毒素血症。
一些研究显示益生菌可能有效解毒和治疗铅中毒,但大多数研究关注铅对微生物种群的整体影响,而非特定菌株。因此,需要更深入的宏基因组和代谢组研究,以了解重要细菌对肠道和其他器官的影响。铅对消化道和其他器官的毒性尚不明确,特别是其对脂多糖和其他微生物副产物的影响,还需探讨益生菌减少铅暴露的机制。
▸ 汞污染及其各种来源
汞是全球普遍存在的污染物,存在多种形式,包括元素汞(Hg)和无机汞(Hg+和Hg2+)。
▸ 食物中的汞污染
食品中的汞污染是一个严重问题,尤其是在工业活动造成环境污染的地区。许多人喜欢食用鱼,而鱼类可能通过生物累积过程储存汞。
此外,作为全球许多人主食的大米,可能是在汞污染的土壤中种植,从而导致汞在谷物中积累。
▸ 药物、环境中的汞污染
含汞药物也增加了汞暴露的风险,尽管低于食品中的汞。过去,牙科汞合金、抗菌霜及其他药物中均含有汞。尽管由于其毒性,药品中使用的汞量有所减少,但它在某些补充和替代医疗中仍然是重要的接触源。
此外,空气中汞沉积在土壤中,一些细菌将其转化为甲基汞,植物吸收后使汞进入食物链,这使得汞更容易从土壤迁移到植物,并最终传递到更高级别的动物中。
▸ 汞的毒性及危害
汞是已知的环境毒素之一,对人类健康产生复杂的负面影响,尤其是对肝脏、肾脏和中枢神经系统。它的毒性源于双重作用,表现为氧化应激增加和对特定器官系统的集中攻击。
汞对肠道屏障、微生物紊乱等的影响
▸ 氧化损伤:汞损害身体的主要方式
汞对身体有害的主要方式之一是引起氧化应激。当元素汞和无机汞相互作用时,会产生活性氧(ROS),如超氧自由基和过氧化氢。当这些活性氧水平过高时,将压垮人体的抗氧化防御系统,导致脂质、蛋白质和DNA的氧化损伤。
汞造成的氧化损伤广泛影响细胞结构,导致膜不稳定和细胞功能障碍。蛋白质的氧化改变了多种生理过程,而氧化应激诱导的DNA损伤则可能引起突变。
▸ 器官特异性毒性:汞的不同目标
汞对某些器官也有独特的影响。汞中毒影响的主要器官是肝脏、肾脏和中枢神经系统。
肝脏作为解毒中心,汞在进入循环系统后通常积聚于此。肝脏尝试清除汞,导致氧化应激增加,长期接触可能损害肝功能并增加肝毒性风险。
肾脏在过滤血液中的汞时,可能会受到损害。无机汞在肾脏组织中的积累会导致肾毒性,干扰其过滤和重吸收功能,进而损害肾功能。
汞的神经毒性特别影响中枢神经系统,因其能穿过血脑屏障。甲基汞的神经毒性尤为明显,影响整体神经健康、运动能力和认知功能。与汞接触相关的神经系统症状部分源于神经递质途径的破坏及炎症激活。
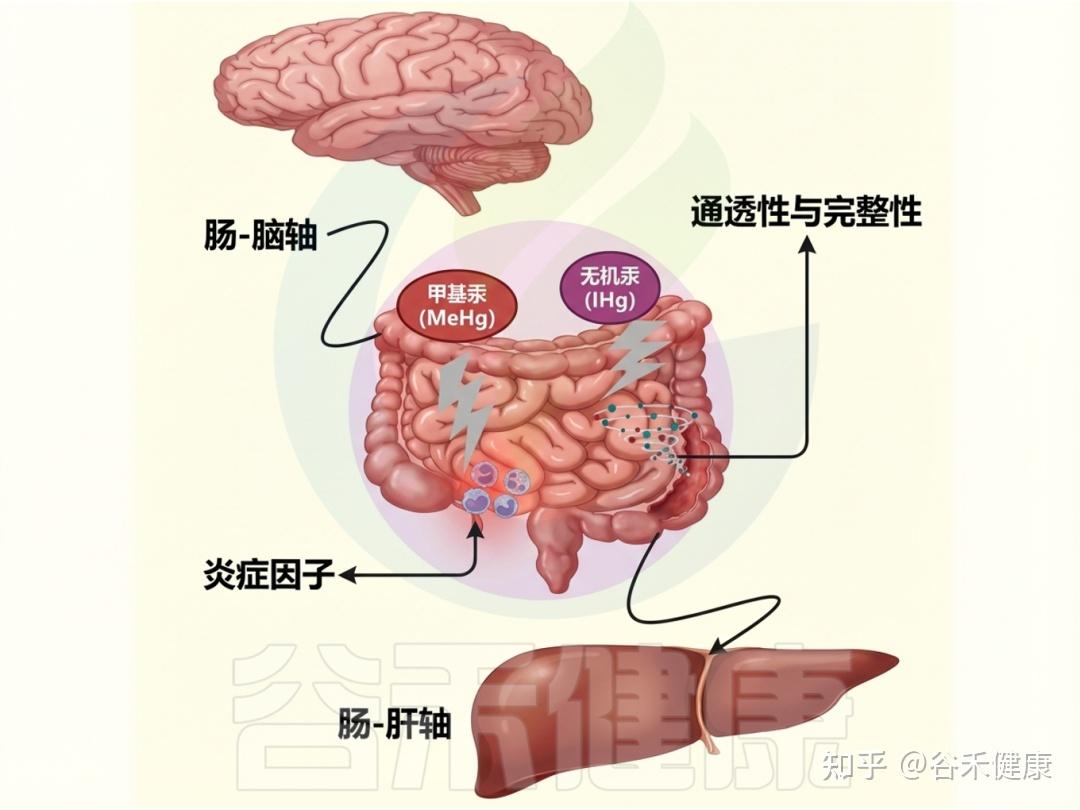
▸ 肠道微生物群影响汞的作用
▸ 微生物基因簇影响汞转化
某些基因簇(如hgcAB和mer操纵子)决定了肠道微生物群在汞转化中的作用。hgcAB基因簇促进无机汞(IHg)转化为甲基汞(MeHg),而mer操纵子(包括merA和merB基因)则将MeHg去甲基化还原回IHg。
肠道中汞生物转化的复杂过程
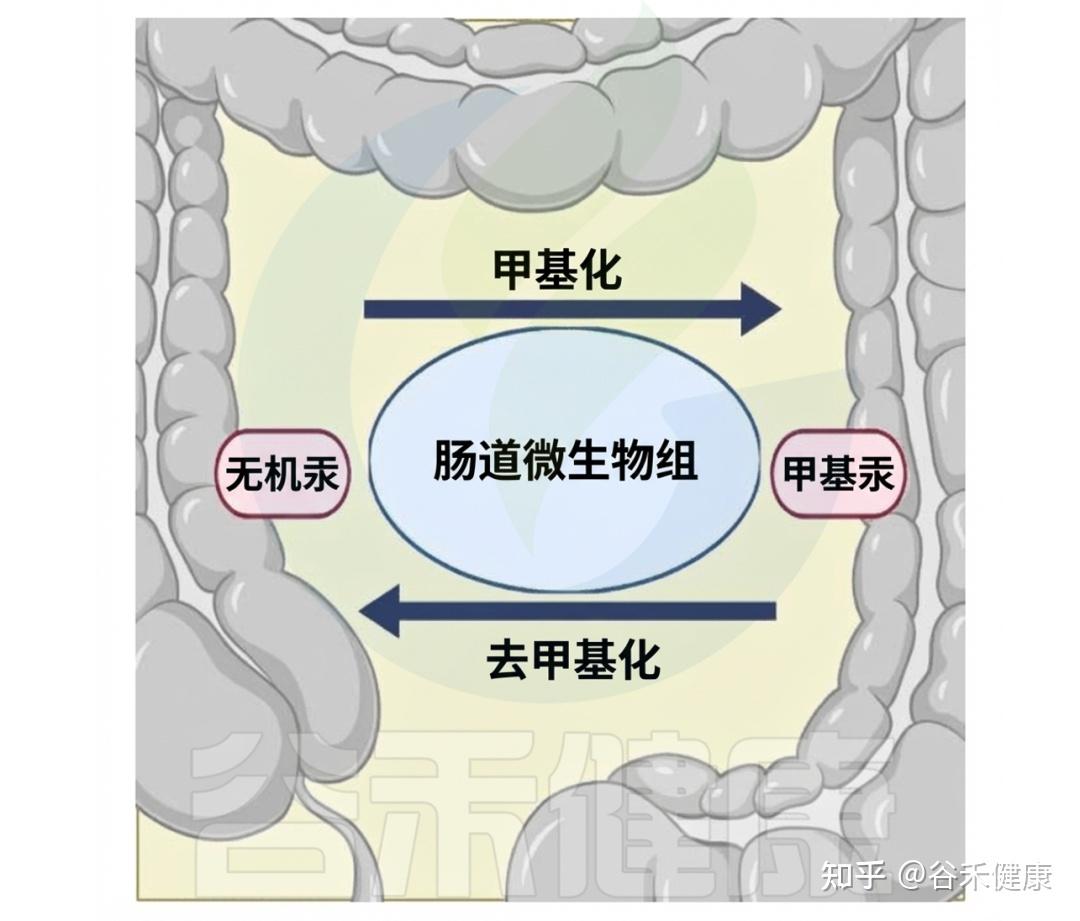
这些基因簇作为微生物工具,使肠道微生物能够参与汞的复杂变化,其丰度因接触汞而增加,显示出微生物群落的适应性和在肠道汞循环中的重要性。
▸ 影响汞的毒性和生物利用度
肠道微生物群在汞代谢中不仅限于甲基化和去甲基化,还积极改变汞的化学形态,影响生物体的命运。与汞暴露相关的毒理学后果受到微生物群调节汞形态能力的影响。同时,新的研究揭示了汞引起的肠道功能障碍与肠道菌群之间的复杂相互作用,为健康后果提供了新见解。
汞与肠道微生物群的最新研究
▸ 肠道菌群有助于减少汞的吸收和解毒
最新研究发现,肠道细菌在汞的解毒与生物转化中发挥关键作用,可能影响体内的汞形态和生物蓄积。有研究指出可利用人胃中的细菌减少对有害金属如汞的吸收,但两者之间的关系仍需进一步探讨。
益生菌可表达一种酶,将易吸收的汞形式转化为难以吸收的形式,为减少人类接触汞提供了可能的策略,尤其对于弱势群体。此外,研究中还显示,改变肠道微生物群(如通过抗生素或粪便微生物群移植)可以减轻汞暴露引起的肝脏损伤,并展示了汞暴露如何影响肠道微生物的多样性和构成,导致肝脏铁死亡(一种受控细胞死亡过程)。
▸ 汞的接触改变了肠道微生物群的组成
此外,汞暴露显著影响肠道菌群。一项研究显示,湿地植被的存在促进了汞的甲基化,而无植被沉积物中甲基汞的生成与微生物组变化有关。研究还表明,肠道微生物群的去甲基化能力可能受到汞暴露水平和来源的影响,且某些细菌如脱硫弧菌和产甲烷菌可能对肠道甲基汞去甲基化有所贡献。
重金属如汞的接触改变了肠道微生物群的组成,病原菌如气单胞菌(Aeromonas)数量显著增加。这表明健康、肠道微生物群以及重金属暴露之间可能存在密切联系。
坦桑尼亚的一项研究探讨了补充益生菌的酸奶是否能降低幼儿和孕妇的重金属,尤其是汞的含量,结果表明,益生菌酸奶能够防止汞含量上升,从而证明其减少重金属暴露负面影响的潜力。
这些发现强调了肠道微生物群与重金属(如汞)之间复杂而相互的关系,以及益生菌和其他疗法可能减轻重金属暴露负面后果的前景。
镉是一种有毒重金属,来源于自然和人为因素,其渗透到环境中对人类健康构成潜在威胁。
▸ 镉的来源和健康危害
作为一种广泛存在的环境污染物,这种重金属普遍存在于沉积物、溪流水和土壤中。中国同样面临镉暴露问题,在大米中检测到较高的镉含量。
▸ 镉会导致糖尿病、心血管疾病、慢性肾病等
镉与多种严重健康问题相关,包括癌症、糖尿病、心血管疾病、慢性肾病、骨质疏松、肝病和不良的神经发育结果。
研究估计,高浓度镉暴露可导致死亡率增加17%,突显了解决这一环境挑战的紧迫性。历史上,对镉影响健康的研究主要关注与接触相关的有害结果,包括金属动态失衡、氧化应激、炎症、内质网应激和基因组不稳定等问题。
镉毒性的影响
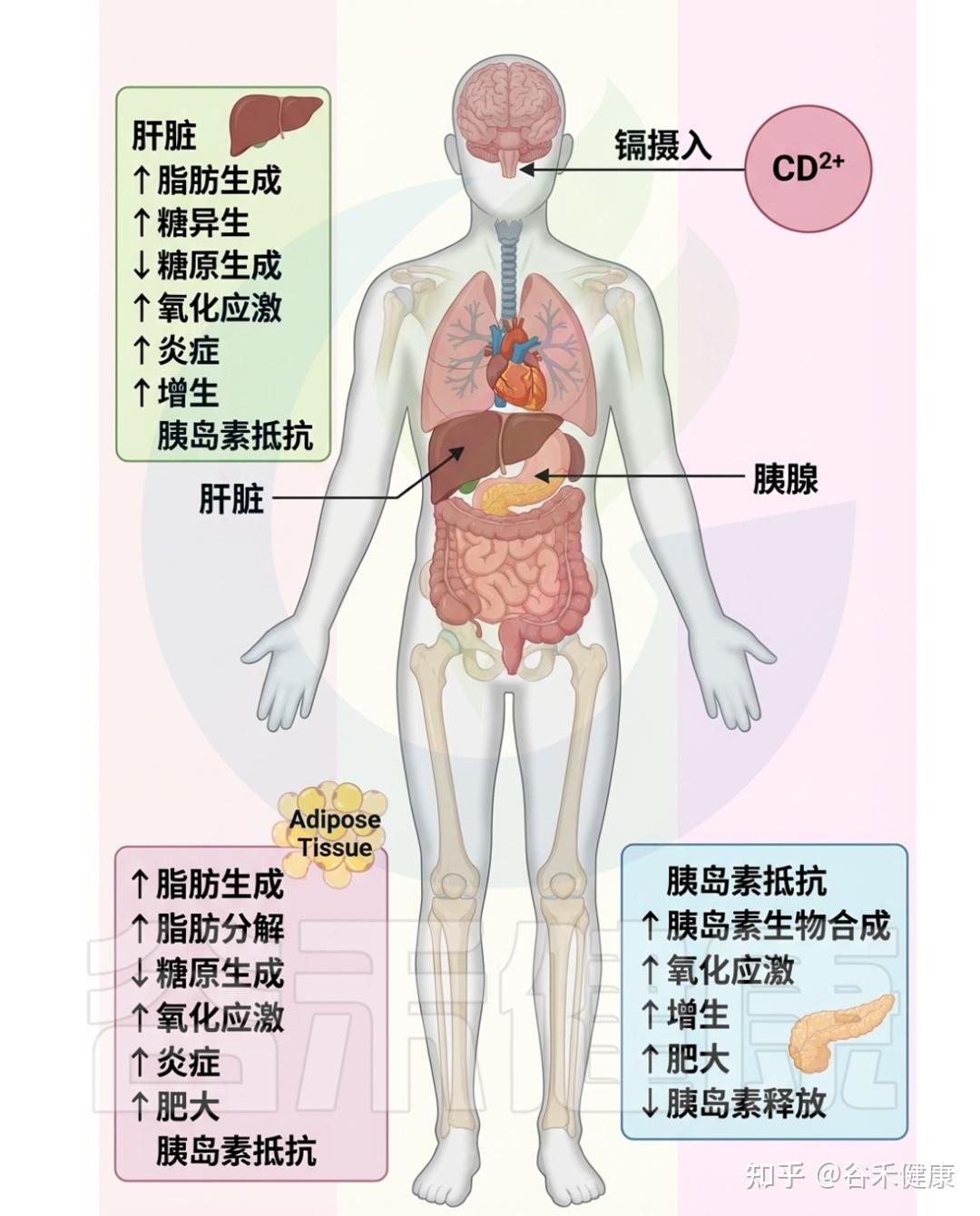
▸ 导致锌、铜等微量元素的失衡
在细胞水平上,镉破坏金属稳态,导致锌和铜等必需微量元素的失衡,主要通过与这些金属竞争结合运输蛋白而实现。这种不平衡损害细胞功能,并引发各种健康问题。
▸ 损害脂质、蛋白质和DNA等细胞成分
从分子层面来看,镉诱发氧化应激,表现为活性氧(ROS)产生与机体对其的清除能力之间的不平衡。镉刺激超氧自由基和过氧化氢等的生成,损害脂质、蛋白质和DNA等细胞成分,导致细胞功能障碍,并激活与炎症和细胞凋亡相关的信号通路。此外,镉还会引发内质网应激,破坏其蛋白质折叠能力。
▸ 增加遗传突变风险,干扰正常内分泌
镉还与基因组不稳定性相关,影响细胞遗传物质的完整性,增加DNA损伤和突变的风险,从而可能导致癌症的发生。此外,镉还充当内分泌干扰物,模仿激素作用并扰乱正常内分泌功能,尤其在生殖和发育过程中影响显著。
总的来说,镉毒性对细胞和分子的影响表现为金属稳态破坏、氧化应激、内质网应激、基因组不稳定性和内分泌干扰。这些复杂机制共同导致与镉暴露相关的各种不良健康结果,反映出其多方面的毒理学影响。
▸ 镉与肠道微生物群的互作
镉的毒性不仅源于直接的细胞相互作用,还涉及肠道微生物群的复杂生态系统。镉一旦摄入,便穿过胃肠道,首先与粘膜内层的多种微生物群接触,可能与产生粘蛋白的杯状细胞相互作用。这些相互作用可能损害肠道屏障的完整性,促进镉向肠道深层的转移。
▸ 镉会诱导氧化应激扰乱肠道微生物平衡
镉诱导的氧化应激能扰乱肠道微生物群的平衡,促进某些细菌生长并抑制其他细菌繁殖。它还倾向于与酶和关键蛋白质的巯基结合,这种结合影响微生物的结构与功能,从而可能中断重要的代谢途径和营养循环。
▸ 镉还会通过肠道微生物群影响免疫功能
镉的影响还延伸至肠道微生物组的免疫调节功能,微生物群与免疫系统的相互作用对维持对病原体的有效反应至关重要。镉引起的微生物组成变化可能触发免疫反应,导致炎症加剧肠道疾病。因此,深入理解镉与肠道微生物组成的复杂相互作用非常重要。
▸ 镉暴露导致乳杆菌、梭状芽胞杆菌等减少
对不同年龄实验动物的研究发现,短期和长期镉暴露都会显著影响肠道微生物组的生理。暴露于镉42天的成年大鼠消化道中的需氧和厌氧乳酸菌均显著减少。镉在属和科水平上引起了肠道微生物群的特殊变化,例如,在饮用水中接触镉45天的小鼠中,
蜡样芽孢杆菌、乳杆菌、梭状芽胞杆菌和大肠杆菌数量显著减少,并呈剂量依赖性。而八周镉暴露则以剂量依赖的方式增加小鼠盲肠中放线菌的相对丰度,但对拟杆菌门和厚壁菌门的影响未达到统计显著性。
在盲肠菌群的科水平上,Coriobacteriaceae和Lactobacillaceae的相对数量以剂量依赖性方式增加,而Lachnospiraceae的百分比下降。尽管在镉暴露的小鼠中,粪便微生物的变化不那么明显,但Odoribacter和Alistipes属的相对丰度显著增加。
注:镉引起的微生物群变化在初期四周更为明显。由于无菌动物不易表现出促炎反应,观察到的NF-kB激活和促炎细胞因子的产生至少部分依赖于镉诱导的肠道微生物群改变。
▸ 镉还影响短链脂肪酸和细菌蛋白的表达
从三周开始,增加剂量的镉显著减少了肠道细菌数量及厚壁菌门与拟杆菌门的比例。乳杆菌的显著降低仅在三周后出现,而双歧杆菌的数量在一周后便开始下降。同时,TNF-α合成增加,伴随与短链脂肪酸(SCFA)相关的基因变化。
研究还表明,镉暴露降低了粪便中的短链脂肪酸含量。除了影响肠道生物多样性,短期镉治疗也对肠道微生物组功能产生影响。研究显示,接触镉后15分钟内,细菌蛋白质组发生显著变化,表明对镉暴露的反应可能与肠道微生物群中蛋白质表达的独特变化有关。
早期体外研究也表明,镉影响整体基因表达,尤其是在能量代谢、转运、细胞周期和结合蛋白基因的表达上,镉暴露后0、5、15和25分钟,相关基因的表达均有所上升,可能涉及脂多糖的生产或运输。
长期低剂量镉(Cd)暴露的影响
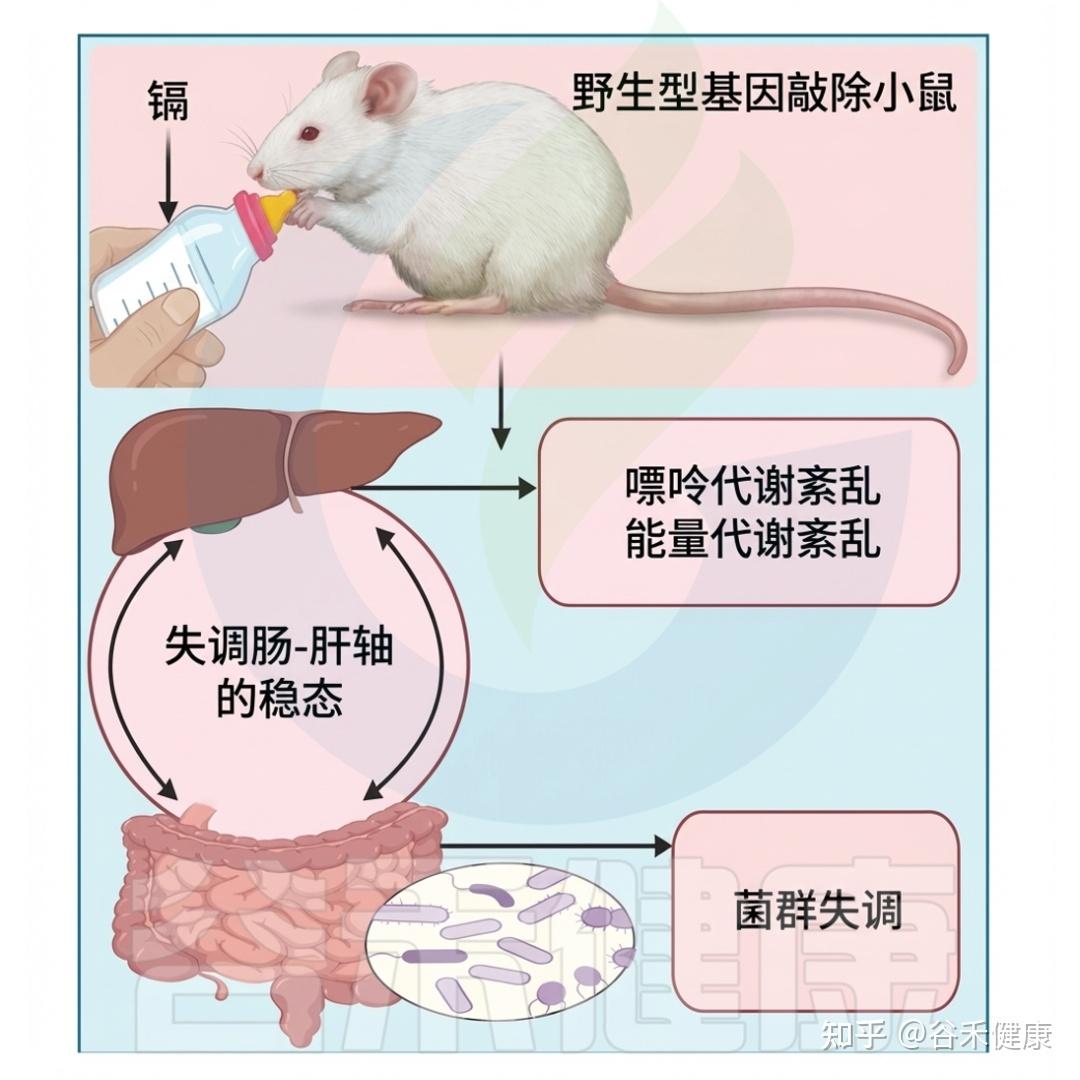
这些发现说明,镉几乎立即影响肠道微生物群。婴儿期低剂量镉暴露也显著改变肠道微生物群的数量和种类。在八周龄接触镉的雄性小鼠中,拟杆菌数量显著增加,而厚壁菌相应减少,双歧杆菌和普雷沃菌的数量下降幅度最大。
此外,接触镉的动物体内的粘液鞘氨醇单胞菌(Sphingomonas)数量明显增加,并与较高的肥胖程度相关。另一项研究显示,暴露于镉的五周大雄性小鼠的盲肠厚壁菌门显著降低,而拟杆菌门和g-变形菌门未显著下降。这些变化可能与肝脏能量平衡基因的改变有关,进而影响脂肪酸的生产和运输。
总体上,由于拟杆菌门丰度的增加及厚壁菌门数量的减少,多项研究表明这二者的比率显著上升。有关镉暴露对特定细菌群体影响的不一致性可能与不同的暴露方案(剂量、持续时间、种类)有关。
▸ 镉与肠道通透性和炎症
▸ 镉破坏肠道屏障,提高肠道通透性
研究表明,镉暴露显著降低肠上皮细胞活力,并损害紧密连接,影响细胞旁通透性。后续研究发现,HT-29细胞单层中紧密连接蛋白分布不均,镉暴露小鼠的结肠和空肠中ZO-1、ZO-2、occludin和claudin-1的mRNA表达显著减少。这些变化与肠道通透性提高相关,导致血液中LPS水平升高。
在Caco-2细胞培养中,镉显著破坏紧密连接,造成细胞间连接损伤,并上调与氧化应激、热休克蛋白和胱天蛋白酶3相关的基因。这验证了Caco-2细胞旁通透性显著增加的研究,伴随HSP70水平升高和坏死病变的存在。此外,镉暴露还导致小鼠血清脂多糖结合蛋白水平升高,且呈剂量依赖性。
▸ 提高炎症细胞因子水平,促使肠道炎症
长期接触镉改变肠道组织学,显示绒毛增厚变短,且伴有融合和坏死区域。肠道乳酸菌数量减少,TNF-α、IFN-γ、IL-1β和IL-17水平升高,导致肠道形态改变。肠系膜淋巴结呈现镉诱导的变化,包括细胞增殖和结构变化。
Caco-2细胞模型表明,镉通过I-kBa降解诱导NF-kB激活,促使肠道炎症反应。镉和脂多糖的联合暴露显著增强了肝损伤,相较于单独暴露,氧化、亚硝化应激和炎症反应加剧。共同暴露也影响一氧化氮的生成,并且镉会替代必需金属(Cu、Zn)。
▸ 高镉暴露还会导致内毒素血症
值得注意的是,高镉暴露与代谢综合征的频率显著相关。研究表明,镉可阻碍细胞中的脂多糖信号传导,抑制巨噬细胞中NF-kB通路,降低对感染因子的抵抗力。
镉诱导的氧化应激可能导致小鼠巨噬细胞反应性失调。在患有结肠炎的小鼠中,镉的接触显示促炎细胞因子表达的剂量依赖性减少。迄今的研究表明,镉可能通过增加肠道通透性来诱发内毒素血症,并提高脂多糖水平。然而,脂多糖与镉之间的关系可能表现出拮抗和协同作用,具体取决于剂量和作用机制。
▸ 益生菌作为镉暴露的治疗策略
大量研究表明,益生菌在镉中毒中发挥显著保护作用,可以缓解肠道菌群失调。
▸ 植物乳杆菌和菊粉等有助于减轻镉引起的损伤
含有凝结芽孢杆菌、植物乳杆菌和菊粉的膳食已被证实能减轻镉引起的肝脏和肾脏损伤。具体而言,富含益生菌的饮食显著减少了镉在肝脏和肾脏中的积累,并降低了血液中ALT、AST、肌酐和尿素的水平。
此外,接受益生菌治疗的镉暴露大鼠中,乳酸菌丰度增加,与观察到的健康改善一致。在暴露于镉的HT-29结肠细胞中,植物乳杆菌显著减弱了镉诱导的炎症反应,减少了TNF-α、IL-1β、IL-6和IL-8的产生。
植物乳杆菌治疗还减少了镉暴露大鼠的内毒素血症、肠道通透性和紧密连接异常,并增强了肾脏和肝脏的抗氧化反应,降低了镉造成的损伤。这些结果促使研究人员认为,与抗氧化疗法相比,益生菌可能是治疗镉中毒的更有效方法。
▸ 益生菌降低了镉的毒性并恢复肠道微生态
值得注意的是,尽管腹腔注射植物乳杆菌对接触镉的动物未能减少器官中镉的积累,但却增强了抗氧化活性并保护组织。含有鼠李糖乳杆菌、嗜酸乳杆菌和长双歧杆菌的益生菌可有效逆转镉诱导的乳酸杆菌和双歧杆菌数量减少,从而显著降低镉的遗传毒性,并减少肝细胞DNA损伤。
此外,益生菌通过与结肠中的金属离子结合,降低其生物可及性,从而对汞暴露产生预防作用,研究发现血液金属浓度下降、粪便中镉水平和乳杆菌含量增加之间存在显著相关性。
在体外模型中,Cd(NO3)2与开菲尔乳杆菌的预孵育显著降低了其对HepG2细胞的毒性。研究表明,益生菌在预防镉中毒方面主要针对镉引起的紧密连接破坏和肠道炎症,此外,添加锌补充剂可能增强益生菌的保护作用。
砷是全球最危险的环境污染物之一,广泛存在于自然环境中,主要来源于地表侵蚀。它与食物、饮水以及空气中土壤和颗粒密切相关,人类活动(尤其是砷采矿和工业使用)进一步加剧了这种污染。
砷化合物对大多数生物构成威胁,长期接触低水平砷也与多种疾病相关。国际癌症研究机构(IARC)已将砷及其无机化合物列为一级致癌物,与皮肤癌、肺癌和膀胱癌密切相关,并且暴露于砷与代谢紊乱、皮肤损伤、糖尿病、心血管疾病等非癌性疾病也有关。
砷存在于多个化学形式中,分别具有不同的毒性和生物可及性,其中As(III)和As(V)是饮用水中最常见的二价和五价形式。
▸ 肠道微生物群对砷的作用
肠道微生物可代谢砷,从而改变其在宿主中的毒性。相反,如果砷导致特定微生物的死亡,则可能削弱它们的保护作用。细菌砷加工的研究主要集中于研究微生物对砷有害影响的“抵抗力”,例如其导致细胞死亡的能力。
▸ 部分肠道细菌具有抗性基因或能编码代谢砷的酶
Ars操纵子是抗性基因簇,最初在大肠杆菌和金黄色葡萄球菌的质粒中发现,后来在多种医学相关病原体中得到验证,如耶尔森氏菌、单核细胞增生李斯特菌和空肠弯曲菌。Ars操纵子还在人类肠道共生体中被鉴定,如枯草芽孢杆菌和普通拟杆菌。
细菌编码的酶能够通过氧化、还原、甲基化和去甲基化过程改变无机和有机砷,这些过程与特定底物相关联。细菌代谢物可能对胃肠道中砷化合物的转化有显著影响。
砷与肠道微生物群间的相互作用
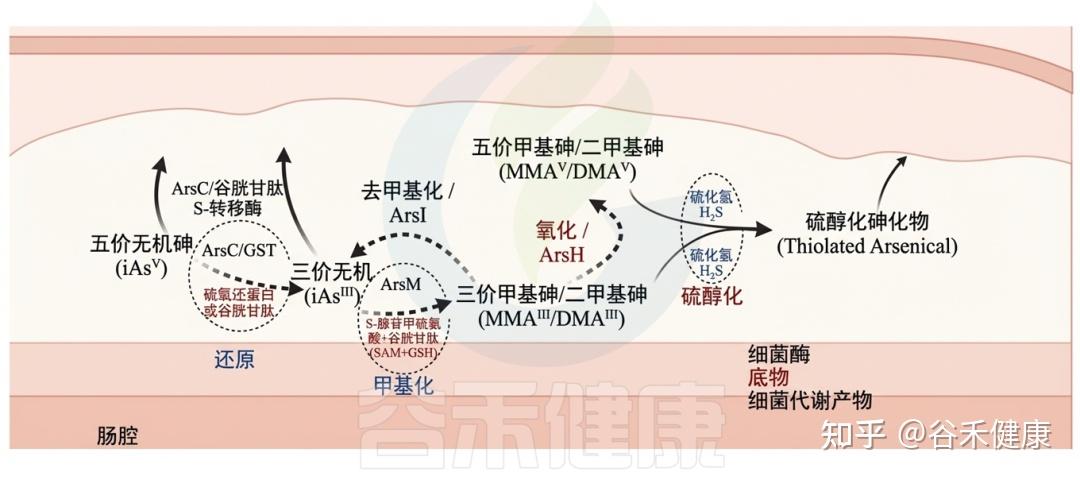
▸ 肠道微生物群能够改变砷暴露水平
最近的研究表明,大鼠盲肠中的大肠杆菌能够代谢二甲基亚砷酸盐(DMAsV),生成三甲基亚砷酸盐(TMAVO)和一种未确定的砷化合物。研究者还考察了微生物组成员在实验室中的砷吸收。小鼠的微生物组在酶促还原和甲基化无机砷(iAs)的能力方面表现出强大效果。
两项独立研究显示,在模拟人类肠道环境中,微生物群可减少无机砷(iAsV)的浓度并进行甲基化,生成毒性较低的砷化合物。即便在高压灭菌实验对照中,iAsV也仍能转化为iAsIII,这表明非酶机制可能参与此转化。
研究发现,给小鼠服用抗生素会显著减少其粪便中砷的排泄,同时增加其肝脏和肺组织中的砷积累。研究人员推测,抗生素暴露降低了肠道微生物的生物量,从而影响了砷的排泄。其他实验表明,无机砷(iAs)会被吸附到革兰氏阳性细菌的胞外聚合物上,而革兰氏阴性细菌则不然,这可能说明微生物对砷的积累是通过该过程实现的。
▸ 肠道微生物群可降低砷毒性
微生物组的“表型”与宿主内甲基化砷与无机砷比例的变化相关。然而,鲜有研究明确证实微生物组的修饰、变化或缺失与宿主健康之间的直接联系。研究人员使用已人源化且无菌的AS3MT-KO小鼠进行实验,旨在评估微生物组的异质性如何影响疾病结果,特别是死亡率。
研究发现,只有少数细菌始终表现出积极作用(即延长存活时间),这些细菌为人类肠道中一些常见物种。例如,经黏液真杆菌属(Blautia)的两个成员,以及来自毛螺菌科、瘤胃球菌属和粪杆菌科的细菌,与不同供体的生存有强相关性。
▸ 宿主基因决定肠道微生物表型对砷代谢的影响
大量证据表明,个体对砷暴露引发疾病的易感性差异显著,这通常与体内对砷的处理方式不同有关。在此环境中,肠道微生物群对砷代谢及多脏器的全身反应起着直接作用,表明微生物群特征可能影响砷化合物的代谢范围。
然而,宿主遗传学与肠道微生物组如何结合影响砷的生物转化机制尚不明确。我们采用综合方法,将16S rRNA基因测序与HPLC-ICP-MS砷形态分析结合,发现IL-10基因的缺失会显著改变肠道微生物组的组成,从而对砷代谢产生重要影响。
然而,证据表明,保留微生物组的小鼠组比无菌或接受抗生素治疗的小鼠组在砷引起的死亡时间上显著延长。因此,微生物组具有保护宿主免受砷毒影响的潜力。这些发现可能为开发砷中毒的创新治疗和预防方法提供基础。
▸ 砷对肠道微生物群的影响
研究发现砷能够改变肠道微生物群的组成,但其对微生物组功能的影响,尤其是在环境相关剂量下,尚未充分评估。使用16S rRNA测序和宏基因组测序,检查了在100 ppb砷处理下小鼠肠道微生物组的组成和功能。
▸ 影响碳水化合物代谢和维生素合成
结果显示,砷暴露不仅改变了微生物群的组成特征,还导致了α和β多样性的变化。宏基因组分析表明,碳水化合物代谢相关基因的表达显著变化,特别是在丙酮酸发酵、脂肪酸合成和淀粉利用方面。
此外,砷暴露小鼠的肠道微生物群中,脂多糖合成和压力响应基因的表达显著增加,与维生素(如叶酸、维生素B12、B6和K2)合成相关的基因含量也更高。同时,砷治疗后,与药物耐药性和接合转座子蛋白相关的基因表达显著上升。
▸ 破坏胆汁酸的代谢平衡
让 C57BL/6 小鼠的饮用水中砷浓度达到百万分之一 (ppm),目的是检查砷暴露对胆汁酸平衡的影响。研究结果表明,砷暴露导致初级胆汁酸(特别是那些未结合的胆汁酸)发生明显变化,并持续降低血清和肝脏中的次级胆汁酸。
拟杆菌门与厚壁菌门的比例与血流中胆汁酸的浓度相关。目前的研究提供的证据表明,砷暴露引起的肠道微生物群失衡可能会导致受砷影响的胆汁酸调节的破坏。
最终结果显示,即使在适宜的环境砷水平下,仍会破坏肠道微生物组的整体结构并显著改变一些关键的细菌功能途径。接触100 ppb砷会扰乱小鼠肠道微生物组的典型组成和功能,这对环境具有重要意义。能量代谢基因的表达发生了变化,与脂多糖生成、氧化应激和DNA修复相关的基因广泛上调。
此外,砷暴露还导致与接合转座子蛋白、外排多药元件及维生素合成相关的基因表达增加。这些发现为理解砷对肠道微生物组影响提供了新的见解,尤其是在环境相关的剂量下。
环境毒物无处不在, 如果积累到上限,不仅直接挑战人体的解毒器官,更在悄无声息中重塑着我们体内的“隐形生态”——肠道菌群。科学研究已经证实,环境污染物与肠道微生物之间存在着复杂的双向互作:过量的毒物可以破坏菌群平衡,诱发代谢与免疫紊乱;而健康的肠道菌群和肠道屏障则是人体抵御外源毒素的第一道防线,甚至能协助降解部分有害物质。
面对这一挑战,我们既无需过度恐慌,也不能掉以轻心。未来的健康管理将不再局限于对疾病的被动治疗,而是转向对环境暴露风险的主动评估。
这需要我们在三个维度上通过跨学科的协同努力实现突破:
首先是强化内在防线,通过回归自然饮食,利用富含膳食纤维和植物化学物的全谷物、蔬果来“喂养”体内的有益菌等自然疗法,激发菌群自身的解毒潜能;其次是落实精准医疗,结合基因组与代谢组数据,为不同体质的人群定制个体化的健康管理方案;最后是筑牢社会屏障,推动更严格的环境卫生政策,重点保护儿童及弱势群体。
本文仅供科研交流。
主要参考文献
Fuloria, Neeraj Kumar, Shivkanya Fuloria, Mahendran Sekar, Kamal Narain, and Sokindra Kumar. 2025. “Introduction to Environmental Toxicants.” In Gut Microbiome and Environmental Toxicants. 1st ed. CRC Press.https://www.taylorfrancis.com/chapters/edit/10.1201/9781003489221-1.
Campana AM, Laue HE, Shen Y, Shrubsole MJ, Baccarelli AA. Assessing the role of the gut microbiome at the interface between environmental chemical exposures and human health: Current knowledge and challenges. Environ Pollut. 2022 Dec 15;315:120380.
R.M. Abdel-Megeed, Probiotics: a promising generation of heavy metal detoxification, Biological Trace Element Research, 199 (2021) 2406–2413.
K.S. Alharbi, W.H. Almalki, M. Albratty, A.M. Meraya, A. Najmi, G. Vyas, S.K. Singh, K. Dua, G. Gupta, The therapeutic role of nutraceuticals targeting the Nrf2/HO-1 signaling pathway in liver cancer, Journal of Food Biochemistry, 46 (2022) e14357.
A.Giuliani, M. Zuccarini, A. Cichelli, H. Khan, M. Reale, Critical review on the presence of phthalates in food and evidence of their biological impact, International Journal of Environmental Research and Public Health, 17 (2020) 5655.
Y.Wang, H. Qian, Phthalates and their impacts on human health, Healthcare, 9 (2021) 603.
C.Tropini, How the physical environment shapes the microbiota, mSystems, 6 (2021) e0067521.
G.McCallum, C.Tropini, The gut microbiota and its biogeography, Nat Rev Microbiol, 22 (2024) 105–118.
H.R. Safford, K. Shapiro, H.N. Bischel, Wastewater analysis can be a powerful public health tool—if it’s done sensibly, Proceedings of the National Academy of Sciences, 119 (2022) e2119600119.
B.D. Anderson, J.E. Bisanz, Challenges and opportunities of strain diversity in gut microbiome research, Frontiers in Microbiology, 14 (2023) 1117122.
D.O’Connor, D. Hou, J. Ye, Y. Zhang, Y.S. Ok, Y. Song, F. Coulon, T. Peng, L. Tian, Lead-based paint remains a major public health concern: a critical review of global production, trade, use, exposure, health risk, and implications, Environment International, 121 (2018) 85–101.
T.E. Adolph, L. Mayr, F. Grabherr, J. Schwärzler, H. Tilg, Pancreas-microbiota cross talk in health and disease, Annual Review of Nutrition, 39 (2019) 249–266.
Y. Pan, Y. Song, Broken thermometer in hand: mercury elevation caused by improper debridement, Clinical toxicology, 60 (2022) 654–656.
F.U. Haider, C. Liqun, J.A. Coulter, S.A. Cheema, J. Wu, R. Zhang, M. Wenjun, M. Farooq, Cadmium toxicity in plants: impacts and remediation strategies, Ecotoxicology and Environmental Safety, 211 (2021) 111887.
Q.Gu, C.Wang, Q.Xiao, Z.Chen, Y.Han, Melatonin confers plant cadmium tolerance: an update, International Journal of Molecular Sciences, 22 (2021) 11704.
B.Lv, H.L. Yang, Y.D. Peng, J. Wang, Z. Zeng, N. Li, Y.E. Tang, Z. Wang, Q.S. Song, Cadmium exposurealters expression of protective enzymes and protein processing genes in venom glands of the wolf spider Pardosa pseudoannulata, Environmental Pollution, 268 (2021) 115847.
Martinez-Guryn K, Leone V, Chang EB. Regional diversity of the gastrointestinal microbiome. Cell Host & Microbe. 2019 Sep 11;26(3):314–24.
Chi L, Xue J, Tu P, Lai Y, Ru H, Lu K. Gut microbiome disruption altered the biotransformation and liver toxicity of arsenic in mice. Archives of Toxicology. 2019 Jan 21;93:25–35.
谷禾健康
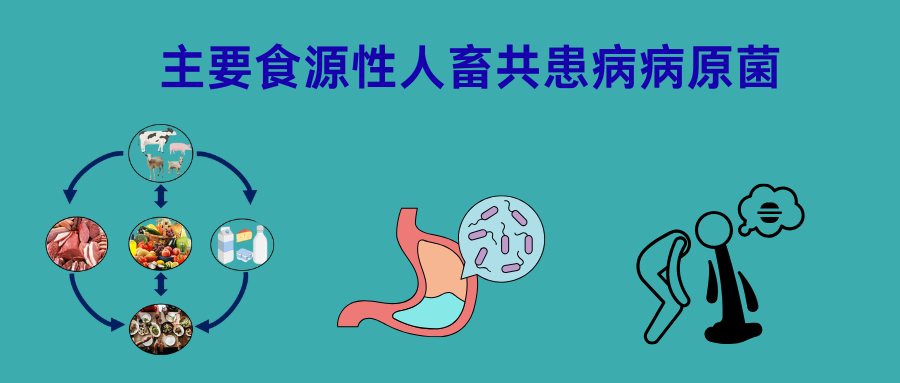
食源性微生物是影响食品安全的主要致病菌,因人类食用被致病菌或其毒素污染的食品(主要是动物制品)而引发全球范围的人类疾病。其中多数微生物具有人畜共患的特性,对公共卫生和经济领域产生重大影响。
细菌是全球三分之二人类食源性疾病的病原体。例如,金黄色葡萄球菌、沙门氏菌属、弯曲菌属、单核细胞增生李斯特菌和大肠杆菌是引发食源性疾病和死亡的主要人畜共患细菌性病原体,与食用受污染产品有关。
近年来,食源性病原体已成为全球重要的公共卫生问题,其对健康(显著的发病率和死亡率)和经济的影响日益受到重视。不同报告显示,每年全球约有6亿人(全球人口的十分之一)因食用受污染的食物而患病。由于未被发现或未被报告的爆发,食源性疾病的统计数据有所增加。
目前正值夏季,本文介绍食源性细菌性病原体的背景,并回顾常见的主要食源性人畜共患细菌性病原体。动物是许多食源性人畜共患细菌性病原体的主要储存宿主,动物源性食品是主要的传播载体。肉类、乳制品和蛋类是人类暴露于人畜共患细菌的主要途径。
由于人口快速增长,城市化,人均收入提高,全球化以及消费者习惯的改变(偏爱高蛋白饮食),肉类、牛奶和鸡蛋等动物产品的消费量有所增加。这种情况导致对动物源性食物的需求量大增,并导致集约化动物生产和产品加工,尤其是大规模生产和产品在全球范围内的流通。在此期间,从农场到餐桌的任何环节都可能出现有缺陷的加工实践,从而增加了污染和食源性病原体传播的机会。
人类肉源性疾病进展
doi: 10.3389/fpubh.2022.1045599.
★ 食品在不同阶段都可能受到污染
食品可能在食品链的不同阶段受到污染,包括生产、加工、分销、制备或最终消费过程中。食品被污染的风险很大程度上取决于食品处理者的健康状况、个人卫生、知识以及食品卫生的实践。
肉类供应链每一步都有污染风险
doi: 10.3389/fpubh.2022.1045599.
根据世界卫生组织(WHO)的定义,食源性疾病是指因食用食物或水引起的具有传染性或毒性的疾病。中毒(病原体产生的毒素引起食物中毒)、感染(摄入含有病原体的食物)和毒素感染(在人体肠道中生长时产生毒素)是食源性疾病的三种类型。
★ 动物食品是食源性感染的主要载体
大多数病原体具有人畜共患病的起源,动物源性食品被认为是食源性感染的主要载体。食用动物(牛、鸡、猪、鸭等)是许多食源性病原体的主要储存库。动物产品(肉、奶、蛋、鱼等)及其产品由于病原体含量、天然毒素、掺杂物和其他可能的污染物而具有高风险,当增加动物源性食品的消费时,人类患食源性疾病的风险也在增加。
编辑
doi: 10.3389/fpubh.2022.1045599.
图A描述了自1961年以来选定国家的个人肉类消费量。事实证明,人均收入较高的国家比人均收入较低的国家消费更多的肉类。世界每年生产近3.4亿公吨肉类,是50年前的三倍。图1B所示,到2050年,肉类消费量估计将增加至4.6亿-5.7亿公吨。病原性疾病,如狼疮性皮肤病,在主要畜牧国家越来越常见,对全球肉类和肉类产品的供应构成重大威胁。
在引起食源性中毒的细菌中,一些细菌在发病频率或疾病严重性方面尤为重要。各种细菌(包括革兰氏阳性和革兰氏阴性细菌)会产生引起食源性中毒的毒素,导致的症状从胃肠紊乱到瘫痪甚至死亡。据报道,革兰氏阴性细菌约占细菌性食源性疾病病例的69%。
虽然目前已确定有31种病原体可导致食源性疾病,但包括金黄色葡萄球菌(S.aureus)、非伤寒沙门氏菌、弯曲杆菌属、单核细胞增生李斯特菌(L.monocytogenes)和大肠杆菌(E.coli)在内的细菌性病原体,是全球食源性疾病和死亡的常见原因。下面我们就为大家一一介绍这些常见的食源性细菌病原体。
★ 沙门氏菌是最常见的食源性病原体
沙门氏菌广泛分布于自然界,是人类和动物的主要致病菌。它们是食源性疾病爆发中最常见的细菌来源,每年在全球范围内导致约9380万例食源性疾病和15.5万例死亡。
沙门氏菌已被认为是食源性疾病的主要原因,也是一个严重的公共卫生问题,人们越来越关注包括工业化国家在内的抗菌素耐药菌株的出现和传播。人类和动物的耐药沙门氏菌感染是普遍关注的问题,尤其是在发展中国家。
除了给人类和动物带来的发病率和死亡率成本外,贸易限制和丢弃受污染的食物也是该细菌造成的重要社会经济问题。
1
病原学特征 (Etiology)
分类: 沙门氏菌属包含超过2500种已识别的血清型,分属于肠道沙门氏菌 (Salmonella enterica) 和邦戈沙门氏菌 (Salmonella bongori) 两个种。其中,肠道沙门氏菌是人畜共患的主要病原体,又可细分为六个亚种。
常见致病菌株: 超过150种血清型可引起食源性沙门氏菌病,但鼠伤寒沙门氏菌 (S.typhimurium) 和肠炎沙门氏菌 (S.enteritidis) 是最常见的两种。
基本特性: 这类细菌属于肠杆菌科,是革兰氏阴性、兼性厌氧、不形成孢子、呈直杆状的细菌。在显微镜下或普通营养培养基上,它们与大肠杆菌无法区分。
2
流行病学特征 (Epidemiology)
全球公共卫生问题:沙门氏菌是全球主要的公共卫生问题之一,无论在发展中国家还是发达国家,它都是最常见的食源性疾病之一。
主要宿主与传染源
动物携带:动物是沙门氏菌食源性疾病的主要宿主,其在动物中的普遍携带是重要的流行病学因素。
自然栖息地:沙门氏菌的主要栖息地是动物(如农场动物、鸟类、爬行动物、昆虫)和人类的肠道。
导致暴发的因素:食用生或不安全的食物、交叉污染、不当的食品储存、不良的个人卫生习惯、食品冷却和再加热不充分,以及制备与食用间隔时间过长等,都是促使人类沙门氏菌病暴发的因素。
环境耐受性:它们能在典型的餐饮冷藏温度下存活,并在温度滥用(即不当的温度控制)的情况下繁殖。
高风险原因:不卫生的生活条件、人畜混居、以及食用生或未煮熟的动物源性食品,都增加了感染风险。
3
传播途径 (Transmission)
主要途径: 食源性传播被认为是沙门氏菌感染的主要原因。动物源性食品及其制品是沙门氏菌传播给人类的最常见载体。
其他途径: 传播也通过摄入被动物粪便污染的水、食物以及被污染的食品加工设备而发生。
主要污染食品: 禽类、猪、牛及其产品(如肉、蛋、奶)是导致人类沙门氏菌病暴发的最常见食品来源。尤其是鸡肉产品(包括鸡蛋)被公认为是沙门氏菌的重要宿主。
非伤寒沙门氏菌(NTS)的宿主和传播
doi: 10.3389/fpubh.2022.1045599.
污染过程
屠宰环节: 受污染的动物产品通常源于受感染的动物本身,或在屠宰过程中胴体或可食用器官被污染。
蛋类污染: 蛋壳和蛋内容物可能在母鸡生殖系统内形成时或从环境中(如粪便接触)被污染。
粪便污染: 胴体的粪便或肠道污染是人类食源性感染的主要来源。
特定菌株: 最近出现的多重耐药性鼠伤寒沙门氏菌DT104型,主要通过摄入受污染的牛肉传播。
4
致病机理 (Pathogenesis)
影响因素: 致病性受菌株毒力、感染剂量、感染途径和宿主易感性等因素影响。毒力质粒、毒素、菌毛和鞭毛等毒力因子有助于建立感染。
入侵过程
靶细胞: 微皱褶细胞(M细胞)是沙门氏菌致病性的靶细胞。
机制: 细菌首先利用菌毛(粘附结构)粘附于肠道上皮细胞,然后侵入上皮细胞引发肠胃炎。这一复杂的入侵过程由多种染色体基因产物介导。
宿主反应: 细菌入侵后,会诱导靶细胞膜起皱,将细菌内化到膜结合的液泡中。这个过程会引发一系列反应,包括中性粒细胞的募集和迁移、上皮细胞分泌细胞因子以及液体和电解质的分泌。
定植与生存: 肠道正常菌群可以抵抗沙门氏菌定植,因此口服抗生素会促进感染的建立。沙门氏菌能够避开胃部的宿主防御,到达肠道进行感染。
5
临床症状 (Symptoms)
潜伏期: 潜伏期为12至72小时。
临床表现严重程度不一,从自限性肠胃炎到败血症不等,这主要取决于宿主的易感性和菌株的毒力。
消化道症状: 通常为胃肠道症状,包括恶心、呕吐、腹部绞痛以及水样、绿色、有恶臭的腹泻或带粘液的血性腹泻。
其他症状: 还包括头痛、虚脱、疲劳(肌肉无力)和中度发烧。
预后与并发症: 该病通常是自限性的,不需要特殊治疗。但在幼儿、老人和免疫功能低下者中可能导致严重并发症。反应性关节炎、镰状细胞性贫血和骨髓炎等并发症在普通人群中也较为常见。
6
检测方法 (Detection)
常规方法: 通常的程序是使用选择性增菌培养基(如沙门氏菌-志贺氏菌琼脂)进行细菌的培养和分离。
血清分型: 血清分型是区分沙门氏菌菌株的公认方法,是公共卫生的重要工具。
快速方法: 市售的快速检测方法包括新型选择性培养基、改良的传统程序、免疫学检测法和核酸检测法。
免疫学检测: 包括ELISA、乳胶凝集试验、免疫扩散和免疫层析法(试纸条)。
分子检测: 主要技术是直接杂交(DNA探针)和扩增(PCR)方法。
7
预防与控制 (Prevention and Control)
综合策略:需要建立生物安全和生物防护措施,改进食品加工方法以及制备和储存实践。减毒的DNA重组活沙门氏菌疫苗,结合对动物、饲料和动物食品的综合控制策略,将有助于减少沙门氏菌病。
食品安全实践:应采取安全的食品制备方法,包括彻底煮熟、重新加热食物、牛奶的巴氏消毒(煮沸)、充分冷藏,并避免宠物和其他动物进入食品处理区域。
高危人群建议:建议易感人群避免食用未煮熟的肉和家禽、生牛奶、生鸡蛋以及含有生鸡蛋的食物。
二次污染控制:通过清洁消毒、人员卫生和适当的加工来防止二次污染。
金黄色葡萄球菌是全球最常见的食源性病原体之一,其高发生率仅次于沙门氏菌。
它可以作为一种共生菌存在于健康人和动物的皮肤、鼻子和粘膜上。然而,它也是一种众所周知的机会性食源性病原体,可引起多种严重程度不一的感染性疾病,在人和动物中引起广泛的疾病。
★ 金黄色葡萄球菌是食源性中毒的重要原因
金黄色葡萄球菌在人类消费品中的存在对食品工业至关重要,因为某些菌株是食源性中毒的原因。它们是导致食品腐败、降低食品安全和保质期以及引起食源性中毒的原因。
金黄色葡萄球菌是因食用被葡萄球菌肠毒素污染的食物而导致食物中毒的主要原因。
并且由于与多重耐药性相关的死亡率不断上升,它引起了公众的关注。抗生素的广泛使用以及细菌快速发展和获得抗菌素耐药性的能力促进了耐药菌株的出现,例如耐甲氧西林金黄色葡萄球菌(MRSA)。
注:MRSA最早于20世纪60年代初被报道,现在被认为是全球主要的医院获得性病原体。MRSA是人和兽医医学中常见的病原体。
1
病原学特征 (Etiology)
基本分类:金黄色葡萄球菌(S.aureus)是一种革兰氏阳性、过氧化氢酶阳性、凝固酶阳性、氧化酶通常为阴性的兼性厌氧球菌。
形态与生化特性: 这种细菌细胞呈球形,不运动,常形成葡萄状的菌落。它可以通过产生金色菌落、凝固酶、发酵甘露醇和海藻糖以及产生耐热核酸酶等特性,与其他葡萄球菌区分开来。
生存能力: S.aureus对环境有极强的适应能力,可在广泛的温度(7°C至48°C)、pH值(4.2至9.3)和高盐浓度(最高15% NaCl)下生长。这使其能够在多种食品中存活,尤其是在加工过程中需要较多人工操作的食品(如奶酪等发酵食品)。
2
流行病学特征 (Epidemiology)
重要性日益增加:由于其导致的感染增多(特别是MRSA菌株),在医学中的重要性,以及近年来发现其与动物相关的克隆谱系和人畜共患的潜力,该微生物在动物中的流行病学研究备受关注。
食源性疾病:S.aureus是全球食源性细菌性中毒的主要原因之一,也是全球报告的最常见的食源性疾病之一。
宿主与传播
人类携带:大约50%的健康人群在鼻腔、喉咙和皮肤中携带这种细菌。
动物来源:患有乳腺炎的奶牛是生牛奶中S.aureus的常见来源。该细菌广泛存在于多种宿主中,包括人类和猪、牛、山羊、鸡、鸭等食用动物。
污染途径:食品污染可能直接来自受感染的食用动物,也可能是由于食品生产、零售和储存过程中的卫生条件不佳所致。
耐甲氧西林金黄色葡萄球菌的风险因素:
免疫抑制
血液透析
外周灌注不良
高龄
长期住院
抗生素治疗不当
体内留置装置(如导管)
需要胰岛素治疗的糖尿病
褥疮溃疡等
3
传播途径 (Transmission)
主要来源:S.aureus主要通过受污染的动物源性食品传播。细菌有潜力在加工、制备、包装、切碎和储存过程中污染动物产品,从而进入食物链。
常见载体:污染可见于多种食品,如畜禽产品、海鲜以及烘焙产品。潮湿的、富含淀粉和蛋白质的食物特别容易被葡萄球菌肠毒素污染。牛奶、乳制品、猪肉、牛肉、羊肉、禽肉和鸡蛋是导致葡萄球菌食物中毒的常见载体。生肉也是S.aureus存活和耐药菌株在社区传播的良好媒介。
人为污染:携带S.aureus的食品处理者,其身体或手套也可能污染食物。
4
致病机理 (Pathogenesis)
毒力因子:S.aureus拥有多种毒力因子,这些因子单独或共同作用可导致严重感染。它能表达多种分泌性和细胞表面相关的毒力因子,以促进其粘附于宿主细胞外基质、破坏宿主细胞并对抗免疫系统。
关键致病物质:其产生的胞外活性物质被认为是致病的关键,包括凝固酶、溶血素、核酸酶、酸性磷酸酶、脂肪酶、蛋白酶、纤维蛋白溶酶、肠毒素和中毒性休克综合征毒素。
产生条件:如果食物在室温下存放一段时间,食物中的细菌就能产生毒素。
毒素稳定性:肠毒素能抵抗蛋白水解酶,且耐热。因此,即使食物中的S.aureus细菌已被杀死,毒素仍可能存在。
种类与作用:已分类出23种不同的葡萄球菌肠毒素(SEs)和SE样毒素。肠毒素会刺激中枢神经系统的呕吐中枢,并抑制小肠对水和钠的吸收,从而引起急性肠胃炎症状。
5
临床症状 (Symptoms)
疾病谱:该细菌可引起多种疾病,症状从简单的皮肤感染到更严重甚至危及生命的感染,如败血症、坏死性筋膜炎、感染性心内膜炎、坏死性肺炎和中毒性休克综合征。
潜伏期:潜伏期很短,通常在食用被污染食物后2-4小时内出现临床症状。
典型症状:特征为恶心、呕吐,体温多为偏低,伴有寒战、头痛和腹部绞痛,可有或无腹泻,但通常不发烧。最常见的症状是腹部绞痛、恶心和呕吐。
高危人群:在儿童和老年人等易感人群中,偶尔可能导致死亡。
MRSA感染症状:MRSA或多重耐药S.aureus菌株可引起院内感染,导致快速进展且可能致命的疾病,如威胁生命的肺炎、坏死性筋膜炎、心内膜炎、骨髓炎、严重败血症以及中毒性休克综合征等毒素病。
6
检测方法 (Detection)
常规检测
培养基: 使用一系列选择性和诊断性培养基(如甘露醇盐琼脂)来检测和计数食品中的葡萄球菌。
鉴定标准: 鉴定致病性葡萄球菌最广泛接受的标准是其产生凝固酶的能力。标准方法包括选择性增菌、分离具有典型形态的菌落,并通过微生物学和生化方法确认。
细菌检测:实时荧光定量PCR (RT-PCR) 和定量PCR越来越多地用于临床实验室,以快速检测和鉴定MRSA菌株。快速乳胶凝集试验也是一种常见的实验室测试。
肠毒素检测:检测食品中肠毒素最重要的方法是酶联免疫吸附试验(ELISA)。其他血清学测试如凝集试验和凝胶扩散法也可用于检测。近年来,核酸杂交、PCR和荧光免疫分析等分子生物学方法已成为最流行的检测手段。
7
预防与控制 (Prevention and Control)
基本原则: 葡萄球菌无处不在,无法从环境中根除。预防的关键在于切断其各种传播途径。
预防措施
食品安全: 彻底煮熟食物、防止污染和交叉污染、控制关键控制点是有效的预防方法。
公众教育: 提高公众关于安全处理肉类的意识以及其他公共卫生干预措施是预防疫情的基石。
控制方案
卫生实践: 改善医护人员和食品处理者的个人卫生习惯。
环境控制: 对设备、表面、衣物进行消毒。
医疗相关: 明智地使用抗生素,并实施筛查计划。对MRSA患者所在的区域应使用消毒剂进行彻底清洁。
弯曲杆菌属(Campylobacter)是全球人类细菌性食物传播腹泻病的主要原因,主要源于动物源性食品的污染。弯曲杆菌属可以在大多数温血动物和家禽中定殖。
弯曲菌病的人畜共患性质使其在全球范围内具有重要的临床和经济意义。它们导致了15%的食源性疾病相关住院和6%的食源性疾病相关死亡,据估计,每年有4亿例病例是由弯曲菌感染引起的。
1
病原学特征 (Etiology)
命名与形态:“Campylobacter”一词源于希腊语,意为“弯曲的杆菌”。这类细菌属于弯曲杆菌科,是微小(0.2–0.8μm×0.5–5μm)的革兰氏阴性、呈弯曲或螺旋状的微需氧菌。它们具有独特的“飞镖式”运动能力,过氧化氢酶和氧化酶呈阳性。当两个或多个细菌细胞聚集时,会形成“S”形或海鸥翅膀样的“V”形。
分类:弯曲杆菌属目前包含25个种和8个亚种。
主要致病菌:在众多弯曲杆菌中,空肠弯曲杆菌(C.jejuni)和结肠弯曲杆菌(C.coli),是重要的食源性病原体。其中,空肠弯曲杆菌是最常报告的种类(占80%至90%),其次是结肠弯曲杆菌(占5%至10%)。
2
流行病学特征 (Epidemiology)
动物宿主:它们广泛分布于自然界,被认为是人畜共患病原体,存在于众多动物宿主体内,尤其是鸟类。它们可以定植在野生和家养鸟类及哺乳动物(包括所有食用动物)的消化道中,也可存在于动物和人类的生殖器官、肠道和口腔中。
食品来源:散装牛奶、牛的组织标本和生碎牛肉中都可能发现这种细菌,但鸡蛋通常不被认为是该菌的重要来源。
暴发特点:弯曲杆菌病的暴发通常是散发性的,虽然不常导致死亡,但可能引起继发性并发症。
人类感染风险:旅行是导致人类感染弯曲杆菌病的最重要风险因素,其次是食用未煮熟的鸡肉、环境暴露以及与农场动物直接接触。
3
传播途径 (Transmission)
主要途径:人类感染弯曲杆菌的主要传播途径是处理、制备和食用受污染的食物,特别是禽肉产品。
其他途径:食品处理者在制备过程中对即食食品的交叉污染,以及与动物的直接接触也被确定为传播途径,或接触受污染的设备、水传播。
弯曲杆菌的储存库和传播
doi: 10.3389/fpubh.2022.1045599.
主要食品来源:感染主要来自食用受污染的家禽、牛肉、猪肉或其他动物肉类、肉制品、生(未经巴氏消毒)牛奶或奶酪等乳制品。
4
致病机理 (Pathogenesis)
关键毒力因子:细菌的运动能力、粘液定植、上皮细胞入侵、毒素产生、附着、内化和易位在疾病发展中起着重要作用。
入侵过程
运动与附着:鞭毛使细菌能够到达肠道内的附着位点。病原体对肠道上皮的附着对于定植和增加细菌毒素的分泌至关重要。
细胞入侵:空肠弯曲杆菌在被摄入后,会在肠道中繁殖并损害粘膜上皮,侵入上皮细胞和固有层内的细胞,导致自限性腹泻和腹痛。腹泻病可能由其产生的一种不耐热毒素引起。
防御机制:弯曲杆菌能产生超氧化物歧化酶,这种酶可以分解超氧自由基,是细菌对抗氧化损伤的主要防御机制之一。
5
临床症状 (Symptoms)
潜伏期:潜伏期为3至5天。
主要症状:人类弯曲杆菌病的特征是水样或血性腹泻、腹痛、痉挛、发烧、不适和呕吐。它也是“旅行者腹泻”的主要病原体。
高危人群: 这对幼儿尤其危险,因为腹泻会导致脱水和钠、蛋白质等营养物质的流失。在幼儿(<1岁)和免疫功能低下的患者中,可能会出现中毒性巨结肠、脱水和败血症。
感染后并发症:格林-巴利综合征(GBS)是最主要的感染后并发症,通常在感染后2-4周出现。其特征是周围神经的多发性神经炎,可能导致持续数周的肢体短期或长期麻痹。
其他并发症还可能包括脑膜炎、尿路感染和短期反应性关节炎。
6
检测方法 (Detection)
传统方法:传统上,鉴定方法包括使用选择性培养基(如Preston琼脂、木炭-头孢哌酮-脱氧胆酸盐琼脂等)结合生化测试。
分子技术:近年来,PCR已越来越多地应用于弯曲杆菌的检测和鉴定。
免疫学方法:作为替代方法,也可以使用免疫测定法等多种技术。
7
预防与控制 (Prevention and Control)
养殖场控制: 控制取决于畜舍的卫生设施和卫生状况,以减少动物环境中细菌的数量。
加工厂控制: 在肉类加工厂,可以通过实施HACCP体系,包括清洗、处理和冷冻胴体,来减少和控制细菌数量。
食品制备:提高餐馆和家庭厨房的食品处理技能将减少细菌的传播。 将家禽等生肉充分烹饪至内部温度达到82°C将能消灭该细菌。
新型干预: 精油、益生元、益生菌、细菌素、噬菌体和免疫措施在控制弯曲杆菌方面也具有重要作用。
它是一种主要的食源性人畜共患细菌,对公共卫生构成严重威胁,主要通过食用受污染的动物源性食品传播。单核细胞增生李斯特菌作为食源性病原体的出现可以追溯到1980年,当时发生了很多与食用受污染食品有关的李斯特菌病爆发和散发病例。
★ 李斯特菌感染病例死亡率较高
单核细胞增生李斯特菌是全球控制和监测机构一直试图控制的最具毒力的病原体之一,其病例死亡率约为30%,远高于其他常见的食源性病原体。
此外,食品中存在单核细胞增生李斯特菌还会造成重要的经济后果,例如产品从消费者市场撤回以及涉案产品销量下降。由于李斯特菌属无处不在的特性,以及它们在包括pH、温度和盐度在内的广泛环境压力下生存的独特能力,它们被认为是重要的食源性病原体。
1
病原学特征 (Etiology)
基本特性:李斯特菌属的生物是嗜冷、革兰氏阳性、可运动、兼性厌氧、不形成孢子的杆状细菌。
分类:李斯特菌属目前包含10个种,包括单核细胞增生李斯特菌 (L.monocytogenes)、伊万诺夫李斯特菌 (L.ivanovii) 等。
主要致病菌:尽管李斯特菌属有多个种,但由人类李斯特菌病引起的病例几乎全部是由单核细胞增生李斯特菌(L.monocytogenes)引起的。它是人类和动物的主要病原体。
生存能力:该细菌具有极强的环境适应能力,能够在冷藏条件、低pH值和高盐浓度下存活。它是一种兼性胞内菌,可在0°C至45°C的温度和4.4至9.4的pH值范围内生长。
2
流行病学特征 (Epidemiology)
地理分布:单核细胞增生李斯特菌在世界范围内广泛存在。李斯特菌病在全球以散发或流行的形式出现。
环境分布:李斯特菌属细菌无处不在,广泛分布于正常环境中。它们最常见于被土壤和水污染的蔬菜等生食,以及生的动物产品中。
主要污染食品:单核细胞增生李斯特菌经常从动物源性食品中分离出来,如即食肉制品、碎牛肉、香肠、鱼和鱼制品、牛奶以及经过巴氏消毒的乳制品(如软奶酪和冰淇淋)。
注:尽管巴氏杀菌可以消灭生奶中的单核细胞增生李斯特菌,但并不能消除乳制品后续被污染的风险。
职业与高危人群:人类可能因职业原因从动物源感染李斯特菌病,特别是农民、屠夫、家禽工人和兽医。
侵袭性李斯特菌病的主要风险人群是免疫功能低下者,如孕妇、未出生或新生婴儿、器官移植接受者、癌症和艾滋病患者以及老年人。
3
传播途径 (Transmission)
主要途径: 人类感染的最常见途径是食用被单核细胞增生李斯特菌污染的动物源性食品。
高危人群:孕妇、新生儿、老年人和免疫功能低下的人群感染风险更高。
单核细胞增生李斯特菌引起的宿主、传播和疾病
doi: 10.3389/fpubh.2022.1045599.
4
致病机理 (Pathogenesis)
独特毒力:李斯特菌拥有独特的毒力因子,使其能够侵入宿主、逃避免疫细胞并引起感染。
入侵过程
附着:L.monocytogenes 表面有D-半乳糖残基,可以附着到宿主细胞(通常是肠道粘膜的M细胞和派尔集合淋巴结)上的D-半乳糖受体。
穿透:附着后,细菌可以穿过肠道膜进入血液,成为血源性(败血性)病原体。
胞内生长:进入宿主的单核细胞、巨噬细胞或多形核白细胞后,细菌可以在其中生长。
跨越屏障: 作为一种胞内菌,它能够感染多种类型的细胞,并能穿过肠道、血脑和胎盘等生物屏障,引发感染。
5
临床症状 (Symptoms)
典型症状: L.monocytogenes通常表现为典型的“食物中毒”症状,包括流感样症状(如发烧、疲劳)和胃肠道症状(恶心、呕吐和腹泻)。
持续时间:李斯特菌病的症状通常持续7-10天。
严重感染:在高危人群中,它可能导致严重的、危及生命的感染,如败血症、脑膜炎、自然流产、死产或胎儿感染。
6
检测方法 (Detection)
传统方法:方法包括在选择性培养基中进行增菌,随后在琼脂平板上进行划线培养,并进行各种物种鉴定测试。
注:Christie–Atkinson–Munch–Peterson (CAMP) 试验有助于识别李斯特菌属的种类。
分子方法:由于其准确、灵敏和特异,PCR和RT-PCR等分子方法越来越多地用于从食品中鉴定L.monocytogenes。
免疫学方法:使用单克隆抗体的ELISA已被开发用于鉴定食品中的李斯特菌。
7
预防与控制 (Prevention and Control)
卫生措施
表面消毒:对食品接触表面进行有效的卫生处理可以预防李斯特菌病。
规范操作: 良好的卫生习惯、良好生产规范和卫生设施是操作程序中最合适的策略。
高危人群防护: 建议易感人群(孕妇、老年人和免疫抑制者)避免食用未经巴氏消毒的乳制品以降低风险。
法规与生产控制
法规:标准化的法律法规和对肉制品生产的控制应是保护食品免受L.monocytogenes污染的根本途径。
生产链控制:在食品生产链的不同阶段,防止细菌在加工厂传播是保护食品的最重要方法之一。
管理体系:实施HACCP方法并建立有效的关键控制点,可以显著降低许多加工食品中李斯特菌的污染水平。各国采用的冰淇淋/冷冻甜点巴氏杀菌标准对于减少李斯特菌病具有重要意义。
大肠杆菌是众多可进入动物源食品的病原微生物之一,被认为是粪便、土壤和水污染的可靠指标。一种新兴的克隆差异型大肠杆菌最早于1982年被确定为重要的食源性人畜共患病原体,当时它与美国爆发的严重血性腹泻有关,而这种腹泻的源头被追溯到食用未煮熟的汉堡包。
大多数大肠杆菌是动物和人类胃肠道(回肠下段和大肠)的正常居民,而另一些则对人类具有致病性。大肠杆菌具有人畜共患性质,构成公共卫生危害。产志贺毒素大肠杆菌与全球范围内多起危及生命的食源性疫情相关。
1
病原学特征 (Etiology)
基本特性:大肠杆菌是一种属于肠杆菌科的革兰氏阴性杆状细菌,长度可达3微米,能发酵葡萄糖和其他糖类,有周生鞭毛使其能够运动,并常有菌毛。
致病性分组:根据其毒力特征,可分为五个致病性组:肠道集聚性大肠杆菌(EAEC)、肠道出血性大肠杆菌(EHEC)、肠道侵袭性大肠杆菌(EIEC)、肠道致病性大肠杆菌(EPEC)和肠道产毒性大肠杆菌(ETEC)。
主要致病血清型:O157:H7是最著名的血清型之一,其致病型可引起人类食源性感染。它是一种广为人知的产志贺毒素细菌,也是主要的食源性和人畜共患病原体。
2
流行病学特征 (Epidemiology)
全球公共卫生问题:大肠杆菌O157:H7是最重要的食源性病原体之一,在世界各地报道日益增多,是导致全球暴发的新兴食源性病原体。据估计,仅在美国,每年就有约74000例病例和61例死亡归因于该菌。
主要宿主:牛是大肠杆菌O157:H7的主要宿主。其次是绵羊和山羊。一些研究报告称,小型反刍动物通过粪便排菌也是人类感染的来源之一。此外,也从马、狗和鹿中分离出该菌。
主要传染源:未煮熟的牛肉、受污染的碎牛肉以及其他牛源性食品被确定为暴发中的主要感染来源。牛奶和乳制品也是其来源之一。
促发因素:大肠杆菌O157:H7感染发病率上升的主要促成因素包括饮食习惯的改变、大规模餐饮、复杂且漫长的食品供应链(国际流动增加)以及不良的卫生习惯。
近期趋势:然而,最近关于该菌在牛肉和乳制品中出现水平的报告有增加的趋势。近年来已开展了一些研究来评估其在肉类和奶类等动物源性食品中的出现情况。
3
传播途径 (Transmission)
主要途径:人类感染大肠杆菌O157:H7最常见的传播方式是食用受污染的食物和水。它也可以通过人与人直接接触以及偶尔的职业暴露传播。
大肠杆菌O157:H7的储存库和传播
doi: 10.3389/fpubh.2022.1045599.
污染过程
屠宰环节:在加工厂的屠宰过程中,通过皮肤到胴体或粪便到胴体的转移导致胴体污染,这是人类感染的主要风险因素。
后续环节:交叉污染也可能在加工厂的后续加工、零售市场的牛肉分销和储存过程中发生。
4
致病机理 (Pathogenesis)
关键毒力因子:细菌的致病机制包括毒力因子、志贺样毒素和黏附因子。
黏附与损伤
黏附素基因(Intimin gene):该基因负责细菌与肠道细胞的紧密黏附,导致出现黏附/清除(A/E)病变,并擦除肠细胞刷状缘的微绒毛。
细胞结构改变:细菌黏附后会破坏微绒毛,并改变肠细胞的细胞骨架结构。
志贺毒素(Shiga toxin):志贺毒素的产生是导致出血性腹泻和溶血性尿毒综合征的核心。O157:H7菌株产生志贺毒素1(stx-1)和志贺毒素2(stx-2)。毒素会刺激细胞分泌并杀死结肠上皮细胞。
5
临床症状 (Symptoms)
潜伏期:潜伏期为2至10天。
主要症状:感染后出现腹泻、腹痛、呕吐。最初可能是伴有腹部绞痛的腹泻,几天内可能转为严重的血性腹泻,通常没有发烧。
严重并发症:可能导致出血性结肠炎、伴有急性肾衰竭的溶血性尿毒综合征(HUS)和血栓性血小板减少性紫癜(TTP)。
6
检测方法 (Detection)
金标准:大肠杆菌O157:H7的培养分离仍然是鉴定的金标准,并辅以生化测试。
选择性培养基:添加了头孢克肟和亚碲酸钾的山梨醇-麦康凯琼脂(SMAC)是分离O157:H7最灵敏和鉴别性的培养基之一。O157:H7不发酵山梨醇,因此在该培养基上会形成无色菌落。
免疫学方法:多种免疫测定技术和血清学技术可用于特异性诊断。
分子方法:PCR-ELISA、多种qPCR方法、环介导等温扩增(LAMP)等是检测志贺毒素的主要有效方法。
7
预防与控制 (Prevention and Control)
通用原则:预防由大肠杆菌引起的食源性疾病的方法与其他食源性细菌病相同,但由于其对幼儿的严重后果,需要特别注意。
养殖场策略:在养殖阶段采取干预措施,如使用益生菌、疫苗、抗菌剂、氯酸钠和噬菌体,以增加畜群对感染的抵抗力。
加工干预:开发了多种干预技术,如皮肤和胴体清洗、使用抗菌剂、蒸汽巴氏杀菌、伽马射线辐照等。
HACCP体系:在加工环节实施HACCP方法,该方法包括对产品进行微生物测试。
食品安全计划:证据表明,食品处理人员培训、食品经营场所检查以及旨在推广正确食品处理和制备技术的教育项目,是减少公众暴露于食源性病原体的有效组成部分。
人畜共患疾病是一个严重的公共卫生问题。大多数人类传染病都是由动物引起的。这些病原体不仅在动物中引起疾病,而且还对人类健康构成严重威胁。本文详细介绍了五种主要的食源性细菌性病原体——非伤寒沙门氏菌、金黄色葡萄球菌、弯曲杆菌、单核细胞增生李斯特菌和大肠杆菌O157:H7。这些病原体具有以下共同特点:
主要特征与危害:
-广泛分布于自然界,以动物为主要宿主;
-具有人畜共患特性,对公共卫生构成严重威胁;
-主要通过受污染的动物源性食品传播;
-可引起从轻微胃肠道症状到危及生命的严重并发症。
许多人畜共患病目前已得到控制,但我们对许多疾病的认识仍存在差距,特别是对疾病分布、病原学、病原体、宿主、媒介生物学、动力学、传播周期、易感因素和危险因素的认识。宿主、病原体和环境之间的平衡可能在任何时候受到人类活动和自然活动的干扰,从而引起人畜共患病的发生。
除前述针对不同病原菌(沙门氏菌、弯曲杆菌等)的传统培养、血清分型、免疫学检测及分子诊断等常规方法外,高通量测序技术正逐步成为重要补充工具。
以16S rRNA测序、宏基因组测序为代表的新型技术,无需依赖传统培养流程,可直接对粪便、食品或环境样本中的微生物群落进行全面解析。
未来预防与控制建议:
1.建立”从农场到餐桌”的全链条防控体系
-在养殖阶段加强生物安全措施,使用益生菌、疫苗等预防手段;
-在屠宰加工环节严格实施HACCP体系,加强胴体清洗和消毒;
-在零售和消费环节加强食品安全教育和监管。
2.强化多部门协作的”一体化健康”理念
-建立兽医、公共卫生、食品安全等部门的协调机制;
-完善动物疫病监测预警系统;
-加强抗菌药物合理使用,遏制耐药菌株传播。
3.推进科技创新与检测技术发展
-开发更快速、准确的分子检测方法;
-研发新型疫苗和生物防控技术;
-利用人工智能等技术提升风险预测能力。
4.加强公众教育与意识提升
-普及食品安全知识,提高消费者自我保护能力;
-加强食品从业人员培训;
-建立食品安全社会共治格局。
5.完善法律法规与标准体系
-制定和完善食品安全法律法规;
-建立严格的食品安全标准和检测体系;
-加大对违法行为的处罚力度。
面对人畜共患病的复杂挑战,我们需要以科学的态度、系统的思维和协作的精神,构建覆盖全社会、全过程的食品安全防控网络。消化道病原菌直接关系到我们的饮食和健康,尤其夏季食物易腐败或受污染,其检测更为重要。只有通过持续的努力和创新,才能有效预防和控制食源性人畜共患病的传播,保障人类健康和食品安全。
主要参考文献
Ali S, Alsayeqh AF. Review of major meat-borne zoonotic bacterial pathogens. Front Public Health. 2022 Dec 15;10:1045599.
Abebe E, Gugsa G, Ahmed M. Review on Major Food-Borne Zoonotic Bacterial Pathogens. J Trop Med. 2020 Jun 29;2020:4674235.
Rahman MT, Sobur MA, Islam MS, Ievy S, Hossain MJ, El Zowalaty ME, Rahman AT, Ashour HM. Zoonotic Diseases: Etiology, Impact, and Control. Microorganisms. 2020 Sep 12;8(9):1405.
Ed-Dra A, Giarratana F, White AP, Yue M. Editorial: Zoonotic bacteria: genomic evolution, antimicrobial resistance, pathogenicity, and prevention strategies. Front Vet Sci. 2024 Mar 8;11:1390732.
Ed-Dra A, Filali FR, Khayi S, Oulghazi S, Bouchrif B, El Allaoui A, Ouhmidou B, Moumni M. Antimicrobial Resistance, Virulence Genes, and Genetic Diversity of Salmonella enterica Isolated from Sausages. Eur J Microbiol Immunol (Bp). 2019 Apr 9;9(2):56-61.
Feng Y, Pan H, Zheng B, Li F, Teng L, Jiang Z, Feng M, Zhou X, Peng X, Xu X, Wang H, Wu B, Xiao Y, Baker S, Zhao G, Yue M. An integrated nationwide genomics study reveals transmission modes of typhoid fever in China. mBio. 2023 Oct 31;14(5):e0133323.
Mughini-Gras L, Kooh P, Augustin JC, David J, Fravalo P, Guillier L, Jourdan-Da-Silva N, Thébault A, Sanaa M, Watier L; Anses Working Group on Source Attribution of Foodborne Diseases. Source Attribution of Foodborne Diseases: Potentialities, Hurdles, and Future Expectations. Front Microbiol. 2018 Sep 3;9:1983.
Dhama K, Rajagunalan S, Chakraborty S, Verma AK, Kumar A, Tiwari R, Kapoor S. Food-borne pathogens of animal origin-diagnosis, prevention, control and their zoonotic significance: a review. Pak J Biol Sci. 2013 Oct 15;16(20):1076-85.

谷禾健康

编辑
大肠杆菌(E.coli)是埃希氏菌属的一个菌种,属于肠杆菌科。生活中经常有人将大肠杆菌和肠杆菌属或肠杆菌科混淆。
大肠杆菌(E.coli)是种,也叫大肠埃希氏菌,肠杆菌属细菌是肠道的正常菌群,有阴沟肠杆菌、产气肠杆菌、阪崎肠杆菌等。
肠杆菌科包括好几种重要的菌属,如:
埃希氏菌属
沙门氏菌属
志贺氏菌属
克雷伯氏菌属
变形杆菌属
耶尔森氏菌属
肠杆菌属
在分类学上,大肠杆菌、肠杆菌属和肠杆菌科都属于变形菌门的γ亚纲。大肠杆菌最为人所知的是,它是人类、其他温血动物和爬行动物正常肠道菌群中普遍存在的成员。
正常情况下,大肠杆菌作为无害的共生菌存在于盲肠和结肠的粘膜层中。这种革兰氏阴性、能运动的细菌已经非常成功地使其新陈代谢适应了这种营养生态位,在上千种其他细菌物种中脱颖而出。
大肠杆菌在出生后数小时内便在婴儿肠道中定殖,并成为人类肠道菌群中最丰富的兼性厌氧菌之一,它具备在不断变化的肠道环境中生长和应对哺乳动物宿主相互作用的能力。
大肠杆菌惊人的代谢和调节能力促进了其在不同生态位中的定植,以及在长期非生长条件下的生存。大肠杆菌的已知栖息地包括土壤、水、沉积物和食物。一些大肠杆菌菌株已经进化并适应了致病生活方式,并可导致不同的疾病病理。
多数大肠杆菌是无害的,可与人体共存,产生人体所必须的维生素B和K,但少数的大肠杆菌具有致病性。
根据感染部位,致病性大肠杆菌菌株可分为肠致病性大肠杆菌(IPEC)和肠外致病性大肠杆菌(ExPEC)。两者进一步细分为不同的致病型,定义为具有某些致病性状的单一物种的一组菌株。
致病型分类基于疾病的临床表现、所涉及的毒力因子(VF)和系统发育背景。
最突出的IPEC致病型是:
肠聚集性大肠杆菌(EAEC)
肠出血性大肠杆菌(EHEC)
肠侵袭性大肠杆菌(EIEC)
肠致病性大肠杆菌(EPEC)
肠产毒性大肠杆菌(ETEC)
弥漫性粘附性大肠杆菌(DAEC)
粘附性侵袭性大肠杆菌(AIEC)
最常见的ExPEC致病型:
泌尿道致病性大肠杆菌(UPEC)
脑膜炎相关大肠杆菌(MNEC)
败血症相关大肠杆菌(SEPEC)
禽类致病性大肠杆菌(APEC)
不同的生活方式使大肠杆菌成为研究宿主和细菌之间相互作用以及互利共生和致病性之间关系的良好候选对象。与此同时,基因和表型的多样性也妨碍了风险评估和菌株分型。
然而,明确区分肠外致病性大肠杆菌和共生性大肠杆菌并不容易,因为具有引起肠外感染能力的菌株是兼性病原体,属于许多健康个体的正常菌群。
比较其共生性和致病性大肠杆菌的系统发育、基因和表型特征。我们大量的检测实践和相关论文发现该菌肠外毒力和肠道适应性之间的界限可能变得模糊,因为适应性和竞争力的提高可能会促进大肠杆菌的肠道定植以及肠外感染。
本文,我们介绍大肠杆菌的生态属性,多样性和遗传变异以及致病性,风险因素感染症状和预防治疗。
▷ 革兰氏阴性、兼性厌氧菌“代表”
大肠杆菌是一种特别典型的革兰氏阴性菌,结构十分简单、有代表性。
作为兼性厌氧菌,大肠杆菌可以同时在有氧和无氧环境中生存。这种细菌还可以在许多不同的营养物质上迅速生长,并且几乎可以从任何人身上分离出来。
大肠杆菌通常只有一条染色体,比高等生物的基因组要小得多,并且基因密度高,没有内含子,很少有重复DNA,易于寻找和分析基因。
大肠杆菌是十分理想的生物遗传信息表达的宿主系统。在生命科学研究中,经常利用大肠杆菌繁殖快、结构简单等特点大量复制DNA、蛋白质等生物大分子以供研究或用于工业生产,比如我们熟知的胰岛素就是通过大肠杆菌发酵实现大批量生产的。
另外,大肠杆菌是单倍体,这意味着即使是隐性突变,也能够表现出突变的表型,同时细菌之间可以方便地进行遗传物质的交换,意味着可以很容易地向大肠杆菌内引入外源基因。大肠杆菌的这些特征便于对其进行遗传学研究。
▷ 亦正亦邪
大肠杆菌(E.coli) 是一类正常生活在健康人和动物肠道中的细菌。生活在胃肠道中的大肠杆菌通常不会伤害您,甚至可以帮助您消化食物。
大肠杆菌最初分离时被命名为芽孢杆菌,这个拉丁名词描述了它作为一种“常见的结肠细菌”的突出特性,这种细菌可以在多种基质中容易地培养。
大肠杆菌在肠道内起着什么作用呢?
-可以分解食物,帮助消化,提高人体的代谢能力;
-在适宜的温度酸度情况下,大肠杆菌能合成B族及K族维生素,为人体提供营养;
-还可以充当卫士,抑制其它致病菌的生长。
▷ 但是以下六种可导致肠道疾病
1.产肠毒素大肠杆菌(ETEC)
这种细菌会引起水样腹泻,在卫生条件较差的地区,食物和水中经常发现这种细菌。这种细菌是旅行者腹泻的最主要诱因。
2.肠致病性大肠杆菌(EPEC)
这种细菌主要引起儿童和婴儿水样腹泻,在卫生条件较差的地区,食物和水中经常发现这种细菌。这种细菌可能会在托儿所或日托中心引发疫情。
3.肠聚集性大肠杆菌(EAEC)
这种病毒会引起持续性急性腹泻,不伴有发烧和呕吐。发展中国家和发达国家均有发现。它也是旅行者腹泻的来源之一。
4.
肠侵袭性大肠杆菌(EIEC)
这与志贺氏菌有关,通常是由于食用受污染的蔬菜、未煮熟的肉类或饮用未经高温消毒的(生)牛奶而引起的。它会导致便血和带粘液的大便、腹部绞痛、呕吐、发烧和发冷。
5. 弥漫粘附大肠杆菌(DAEC)
这是一种鲜为人知的大肠杆菌菌株。它似乎主要影响学龄前儿童,并导致呕吐和腹泻。
6.肠出血性大肠杆菌(EHEC)
这也被称为产志贺毒素大肠杆菌(STEC)。它会产生一种名为志贺毒素的毒素,使您生病。这种毒素会损害您的肠道内壁。它通常存在于肉(加工过程中受到污染且未充分煮熟)、未经高温消毒的牛奶以及使用含有 EHEC/STEC 的粪肥施肥的蔬菜中。
一种特别严重的肠出血性大肠杆菌菌株,称为 O157:H7,会让人病得很重。它会引起腹部绞痛、呕吐和血性腹泻。
它是儿童急性肾衰竭的主要原因。它还会引起危及生命的症状,例如:成人肾衰竭、发烧、出血、困惑、癫痫。
如果你有任何这些症状,应该寻求紧急帮助。
▷ 科研界的“明星”
大肠杆菌是微生物界顶流,货真价实。
大肠杆菌(Escherichia coli),作为微生物界的“顶流”,在科研领域中占据着举足轻重的地位。其重要性不仅体现在数量庞大的研究文献中,也在于它在多个科学突破中的核心作用。
在全球知名的学术搜索引擎Google Scholar中,关于大肠杆菌的论文数量高达200多万篇,而在中国知网(CNKI)中,也有超过13万篇论文提到这一微生物。这些数据无疑证明了大肠杆菌在科研圈中的明星地位。
大肠杆菌曾是多项诺贝尔奖获奖研究的关键对象
乔舒亚·莱德伯格(Joshua Lederberg)通过研究大肠杆菌,揭示了基因如何携带和交流信息,并证明了遗传因子的重组现象,这一研究为他赢得了1958年的诺贝尔生理学或医学奖。
约翰·凯恩斯(John Cairns)则利用放射自显影技术,首次直接观察到大肠杆菌环状DNA的半保留复制机制,为DNA复制研究提供了重要的实验证据。
此外,方斯华·贾克柏(Francois Jacob)和贾克·莫诺(Jacques Monod)以大肠杆菌为研究对象,提出了操纵子学说,揭示了基因表达调控的机制,并因此获得1965年诺贝尔生理学或医学奖。
石野良纯(Yoshizumi Ishino)在分析大肠杆菌基因时发现了CRISPR序列,这一发现为后来的CRISPR/Cas9基因编辑技术奠定了基础。埃玛纽埃勒·沙尔庞捷(Emmanuelle Charpentier)和詹妮弗·A·杜德纳(Jennifer A. Doudna)在此基础上,完整阐释了CRISPR/Cas9技术,并因此被授予2020年诺贝尔化学奖。
如今,大肠杆菌的应用已超越传统的微生物学研究,广泛渗透到材料科学、能源开发、环境保护等多个领域。在材料科学中,大肠杆菌被用于验证新型抗菌材料的性能;在能源领域,它被用于开发生物能源新材料,推动可持续能源的发展。
此外,在上百年的生命健康科学研究中,大肠杆菌也可以说是居功至伟。大肠杆菌在人类微生物菌群和疾病研究中发挥重要作用,这些也扩大了其作为模式生物的价值。
▷ 适应性强,代谢广泛
作为兼性厌氧菌,大肠杆菌可以同时在有氧和无氧环境中生存。这种细菌还可以在许多不同的营养物质上迅速生长,并且几乎可以从任何人身上分离出来。
在有氧条件下,它通过有氧呼吸高效地生成能量,而在无氧条件下,它则通过发酵或厌氧呼吸继续生存。这种灵活性使得大肠杆菌能够在多变的环境中保持生存优势。
大肠杆菌的代谢广泛性还表现在其对多种营养物质的利用能力上。它能够利用葡萄糖、乳糖、甘露糖、果糖等多种糖类作为碳源进行生长。此外,大肠杆菌还可以代谢氨基酸、有机酸和脂肪酸等多种化合物。
这种代谢多样性也使大肠杆菌成为研究代谢途径和生物化学反应的理想模型生物。例如,科学家们通过研究大肠杆菌的代谢途径,揭示了糖酵解、三羧酸循环和氧化磷酸化等基本生物化学过程的机制。
大肠杆菌的适应能力还体现在其对环境压力的耐受性上。它能够在不同的温度、pH值和渗透压条件下生存,并对抗生素和重金属等环境毒素表现出一定的耐受性。这种适应能力使得大肠杆菌能够在自然界中广泛分布,并在人体肠道中稳定存在。
▷ 特点
耐热脂多糖(LPS)是大肠杆菌的主要细胞壁抗原。
大肠杆菌有4种抗原:H、O、K 和 F。
鞭毛抗原
·热和酒精不稳定蛋白
·存在于鞭毛上
·属特异性
·呈现单相
·已确认75种“H”抗原
O或体细胞抗原
·耐热,可耐煮沸2小时30分钟
·发生在外膜表面
·细胞壁的组成部分
·已确认173种“O”抗原
K或荚膜抗原
·热不稳定
·包膜中存在酸性多糖抗原
·煮沸可去除 K 抗原
·抑制吞噬作用
·已识别出103种“K”抗原
菌毛抗原
·热不稳定蛋白
·存在于菌毛中
·K88、K99抗原
营养琼脂上的大肠杆菌,其外形大、圆形、凸度低、呈灰色、白色、湿润、光滑且不透明。其有两种形态:光滑(S)形态和粗糙(R)形态。
生长温度:大肠杆菌为最适生长温度为37℃,生长范围为10℃~45℃左右。
代谢能力:大肠杆菌的生化代谢非常活跃。大肠杆菌可以发酵葡萄糖产酸、产气,还能发酵多种碳水化合物,也可以利用多种有机酸盐。
最值得注意的是,大肠杆菌对乳糖、过氧化氢酶和吲哚呈阳性,对氧化酶、尿素酶和柠檬酸呈阴性,可以产生醛和酸。尽管这些特性中的许多都具有低水平的多态性。
阳性反应:大肠杆菌能够分解乳糖(糖的一种),产生过氧化氢酶(帮助分解过氧化氢),以及产生吲哚(由色氨酸分解产生的一种化合物)。
阴性反应:大肠杆菌不产生氧化酶(参与氧化反应的酶),不产生尿素酶(分解尿素的酶),也不利用柠檬酸作为碳源。
多态性:虽然这些特性是大肠杆菌的典型特征,但在不同的大肠杆菌菌株中,这些特性可能会有一些小的变化。总之这些特性有助于科学家识别和区分大肠杆菌与其他细菌。
一个多世纪以来,大肠杆菌一直是重要的模式生物,用于阐明遗传学、进化、分子生物学和发病机制等关键方面。然而,由于区分细菌种类的特征和标准不断变化,定义哪些菌株真正属于这一物种并不容易,也不稳定。
此外,许多被指定为大肠杆菌的分离株在基因上与志贺氏菌菌株的关系比与其他大肠杆菌的关系更密切,这就造成了整个志贺氏菌属及其四个种都包含在大肠杆菌一个种中的情况。
▷ 大肠杆菌主要分为六个进化枝
对被认为涵盖整个物种多样性的大肠杆菌菌株进行系统发育分析,定义了六个主要进化枝(A、B1、B2、D、E和 F)和几个较稀有的进化枝。
然而,将集合扩大到包括来自其他动物和环境来源的菌株,产生了五个“隐秘”进化枝(称为CI至CV),它们与大肠杆菌的关系都比与其姊妹种埃希氏菌 (Escherichia fergusonii)的关系更密切。这五个未分类的进化枝的分类地位仍然不确定:它们无法基于表型特征与大肠杆菌区分开来,但它们在基因上存在差异,这导致有人提出,这些进化枝中至少有一些(例如,进化枝III+IV和进化枝V)可能代表不同的物种。
▷ 基因特征有助于区分致病性或共生性
显著的基因组可塑性是该物种表现出巨大变异性的关键。通过水平基因转移、基因丢失以及其他基因组修饰(如 DNA 重排和点突变)获取遗传信息可以不断改变基因组内容,从而改变某些生态位中个体变异的适应性和竞争力。
特定的基因亚群和特征与大肠杆菌菌株引起肠道或肠外疾病的可能性增加有关。根据基因组含量和表型特征,可以可靠地将肠道致病性大肠杆菌菌株与非致病性、共生性或肠外大肠杆菌病原体区分开来。
随着更多全基因组被整合到分析中,大肠杆菌的系统发育结构和进化关系变得更加精细,人们认识到越来越多的亚种群,并有迹象表明其中一些可能代表实际或初期物种。为了适应所有分类单元中不断增长的测序菌株数量,基因组分类数据库 (GTDB;gtdb.ecogenomic.org/) 建议应用全基因组身份阈值(类似于 ANI)来定义细菌物种。根据其衡量标准,目前归类为大肠杆菌的菌株将分为六个种:
E.coli
E.coli_E
Escherichia ruysiae
Escherichia marmotae
Escherichia sp001660175
Escherichia sp005843885
▷ 大肠杆菌对多种抗菌药物具有耐药性
大肠埃希氏菌是医院内感染监测中的重要病原菌之一,对多种抗菌药物如克林霉素、达托霉素、夫西地酸、利奈唑胺、利福平、大环内酯类、糖肽类和脂肽类具有天然耐药性。
在中国临床分离的菌株中,对氨苄西林的耐药率超过80%,对头孢菌素的耐药率在20%到60%之间不等,而对喹诺酮类抗生素(如左氧氟沙星和环丙沙星)的耐药率为50%到65%。
然而,值得注意的是,对碳青霉烯类抗生素的耐药率仍保持在极低水平(1%到2%)。
▷ 耐碳青霉烯大肠杆菌的风险因素
耐碳青霉烯的大肠埃希菌通常与医院获得性感染相关,尽管在社区中也偶有发生。其风险因素包括:既往多次或长期住院、入住ICU、接受过侵入性检查或治疗、近期手术史、血液肿瘤等免疫力低下、严重基础疾病以及多种抗菌药物的应用(如喹诺酮类、第三代或第四代头孢菌素和碳青霉烯类)。
这些菌株的耐药机制包括产生分解抗菌药物的酶、外膜孔蛋白变异影响药物作用、以及产生甲基化酶和修饰酶等。
▷ 异质性耐药现象
大肠埃希菌的异质性耐药现象也引起了关注。异质性耐药指的是细菌中的同源亚群对某种抗菌药物表现出不同的敏感性,这是敏感菌进化为耐药菌的中间阶段,临床上难以及时检出,常导致患者反复感染或抗菌药物治疗失败。
近年来,研究发现大肠埃希菌对甲硝唑、碳青霉烯类、粘菌素、磷霉素、替加环素和哌拉西林/他唑巴坦等药物表现出异质性耐药。尽管其机制尚未完全阐明,可能与耐药基因、外排泵基因的表达水平增加或活性增强、以及生物膜的形成有关。
即使是少量大肠杆菌,也有可能被感染。
▷ 感染原因包括:
1.肉
肉没有煮熟到足以杀死细菌。加工肉类时,有时动物肠道中的细菌会进入肉中。碎肉比其他类型的肉更容易出现这种情况,因为碎肉通常来自不止一只动物。
2.未经处理的牛奶
你喝的是未经巴氏消毒的牛奶,这种牛奶没有经过加热杀菌。大肠杆菌可能通过奶牛的乳房或挤奶设备进入牛奶中。
3.蔬菜和水果
你吃的新鲜蔬菜或水果被含有细菌的水污染了。这种情况最常发生在附近动物的粪便与水混合时。生菜和菠菜特别容易引发大肠杆菌。
4.其他食品和饮料
您还可能从未经巴氏消毒的果汁以及用生牛奶制成的酸奶和奶酪中感染大肠杆菌。
如果您让接触过未煮熟的肉(如鸡肉)的刀或砧板接触生吃的食物(如沙拉),那么厨房里的食物也会被污染。
5.共同场所
可能在游泳池、湖泊或池塘游泳时吞下含有大肠杆菌的水。动物粪便可能会感染池塘或河流,而人类粪便可能会感染游泳池。
研究表明,即使经过氯处理,某些大肠杆菌也可能重新生长。还可能从私人水井中获取含有大肠杆菌的饮用水,因为这些水在使用前可能没有经过消毒。
6.他人
您可能会从感染大肠杆菌的人那里感染大肠杆菌,例如,孩子在触摸您的嘴之前没有彻底洗手。如果在感染者之后清理,并且在触摸嘴之前没有彻底洗手,细菌也可能传染给你。
7.动物
大肠杆菌O157天然存在于健康农场动物(如牛、羊和马)的肠道中。如果触摸它们,它会传播到它们的皮肤、毛发和它们漫游的区域,并传播到你的手上。因此,如果前往过动物园或农场,请彻底洗手。
8.受污染的土壤
将新鲜甚至陈年的粪肥作为肥料施用于花园的土壤中,可能会使大肠杆菌与正在种植的粮食作物接触。受污染的水也可能渗入作物土壤。
9.尿液中的大肠杆菌
据美国国家肾脏基金会表示, 80%至90%的尿路感染(UTI) 是由大肠杆菌引起的。女性比男性更容易患尿路感染,因为女性的尿道(将尿液从膀胱排出体外的管道)较短,如果没有正确擦拭自己,细菌就更容易从您的屁股传播到膀胱。
▷ 大肠杆菌感染的风险因素
有些人比其他人更容易感染大肠杆菌,包括:
-65岁以上的人
-新生儿和幼儿
-免疫系统较弱的人(服用免疫抑制药物或患有癌症或艾滋病毒等疾病)
-溃疡性结肠炎或糖尿病患者
-吃过未煮熟的汉堡包或喝过生牛奶、未经高温消毒
-因服用减少胃酸的药物而导致胃酸水平下降的人
-季节(六月至九月)
感染大肠杆菌后2至5天内,您可能会开始感到不适。
最常见的症状是:
-腹部绞痛
-腹泻,可能带血
-恶心
-持续疲劳
您可能不会发烧。如果发烧,也可能只是轻微发烧。
大肠杆菌的严重症状:
-腹泻持续超过3天
-腹泻带血
-腹泻并伴有发烧
-严重呕吐
如果有这些症状,请立即联系就医。
▷ 胃肠炎
产肠毒素大肠杆菌(ETEC)可导致婴儿出现旅行者腹泻或婴儿腹泻。发病机制涉及质粒介导的耐热(ST)和耐热(LT)肠毒素,这些毒素会刺激液体和电解质分泌过多。
EPEC导致发展中国家的婴儿腹泻。发病机制涉及质粒介导的 A/E 组织病理学,破坏正常微绒毛结构,导致吸收不良和腹泻。
EAEC导致发展中国家和发达国家的婴儿腹泻以及旅行者腹泻。发病机制包括质粒介导的杆状体聚集性粘附(“堆叠砖块”),导致微绒毛缩短、单核细胞浸润和出血;液体吸收减少。
STEC会导致出血性结肠炎。STEC由EPEC进化而来;A/E病变会破坏肠微绒毛,导致吸收减少;病理学由细胞毒性志贺毒素 (Stx1、Stx2) 介导,会破坏蛋白质合成。
EIEC引起的疾病在发展中国家和发达国家中都很罕见。发病机制涉及质粒介导的结肠上皮细胞的侵袭和破坏。
▷ 泌尿道感染
最常见的引起尿路感染的细菌是大肠杆菌(E.coli)。其他细菌也会引起尿路感染,但大约90%的罪魁祸首是大肠杆菌。
感染的主要表现包括:
-强烈而持续的尿意
-排尿时有灼热感
-骨盆压力
-下腹不适
-排尿频繁且疼痛
-尿液中有血
大多数引起尿路感染的革兰氏阴性杆菌起源于结肠,污染尿道,上升进入膀胱,并可能迁移到肾脏或前列腺。
▷ 脓毒症
当正常宿主防御能力不足时,大肠杆菌可能会进入血液并引起败血症(脓毒症)。
新生儿可能极易感染大肠杆菌败血症,因为他们缺乏IgM抗体。
败血症可能因泌尿道感染而继发发生。
▷ 急性细菌性脑膜炎
大肠杆菌和B组链球菌是导致婴儿脑膜炎的主要原因。
大约75%的脑膜炎病例中的大肠杆菌具有K1抗原,该抗原与脑膜炎奈瑟菌的 B 组荚膜多糖发生交叉反应。而与K1抗原相关的毒力机制尚不清楚。
患有大肠杆菌脑膜炎的新生儿会出现发烧、发育迟缓或神经系统体征异常。
新生儿的其他发现包括黄疸,喂养减少,呼吸暂停和精神萎靡。1个月以下的患者出现烦躁、嗜睡、呕吐、食欲不振和癫痫发作。
▷ 并发症
感染大肠杆菌的健康人通常在一周内会感觉好些。但有些人会出现一种严重的并发症,称为溶血性尿毒症综合征,这种综合征会影响肾脏。
老年人和儿童更容易发生这种情况。症状包括:
-呕吐
-血性腹泻
-胃痛
-发烧和发冷
随着感染恶化,您可能会出现:
-疲劳和虚弱
-昏厥
-瘀伤
-皮肤苍白
并发症可能导致高血压、肾病、癫痫、血液凝固问题、中风或昏迷。大肠杆菌还会导致营养不良(因慢性腹泻导致营养吸收不足)。
大肠杆菌传统的鉴定方法包括显色实验、乳糖发酵实验、IMViC生化实验,另外也可以通过显色平板、全自动微生物鉴定系统等方法进行鉴定,除此之外,采用分子检测的方法,可直接检测样本中的病原菌DNA,提供快速而准确的检测结果,为临床用药提供科学依据。
医生如何诊断大肠杆菌取决于你的症状。如果您有腹泻或其他消化系统症状,医生会检测粪便样本中的大肠杆菌。如果你有其他症状,医生可能会检测您的尿液、粪便、血液或脑脊液(CSF)。
需要进行哪些测试来检查大肠杆菌?
大肠杆菌的具体检测包括:
-大便检测
-尿液分析或尿液培养
-血培养。
-脊椎穿刺(腰椎穿刺)
肠道内大肠杆菌
可以利用16S或宏基因组技术,测定大肠杆菌的丰度和毒株,判别其丰度是否超标已经对菌群的紊乱影响。
尿路感染中的大肠杆菌
大多数尿液样本是通过清洁中段尿液采集技术从成年患者身上获取的。可以通过对未离心尿液样本进行革兰氏染色、对离心样本进行革兰氏染色或直接观察尿液样本中的细菌来在显微镜下检测菌尿。
染色后,大肠杆菌呈现为无芽孢形成、革兰氏阴性杆状细菌;常规尿液培养物应使用校准环进行半定量法培养。
!
注意
定义严重菌尿的最常用标准是每毫升尿液中存在⩾105CFU。
常规培养所用的培养基类型应仅限于血琼脂和麦康凯琼脂。尿液培养物应在35°C–37°C的环境空气中孵育过夜后再读取。
大肠杆菌通过粪口途径传播,这意味着含有大肠杆菌的粪便细小颗粒被人摄入(通常是通过食物或水),然后人就会生病。虽然这听起来很恶心,但这很常见,而且大多数食源性疾病都是通过粪口途径传播的。
▷ 大肠杆菌的预防
1.勤洗手
为了防止大肠杆菌的传播,洗手非常重要。上完厕所、换完尿布、准备食物(尤其是生肉)前后以及接触动物后洗手是防止疾病传播的最佳方法。
2.不食用生肉或未经消毒的乳制品
未经高温消毒的牛奶、“生”或未经高温消毒的奶酪以及经过绞碎或嫩化的生肉具有传播大肠杆菌感染的高风险。生肉应煮至安全温度以确保细菌被杀死,并且完全不应食用生的或未经高温消毒的乳制品,以降低感染大肠杆菌和其他食源性疾病的风险。
3.不吞咽生水
尽量避免在可能被大肠杆菌污染的地方吞咽水,例如游泳池、婴儿池、湖泊、溪流和池塘。公共水上公园也曾发生过大肠杆菌爆发病例,因此请尽量避免在这类水中人数众多且卫生习惯可能存在问题的地方吞咽水。
尽管大肠杆菌可能很严重,许多人担心感染这种疾病,但大多数情况下,这种疾病会在几天内自行消退,不需要额外治疗。如果有担心的症状,最好咨询医疗保健提供者或做检测。
目前尚无疫苗或药物可以保护你免受大肠杆菌(E.coli)相关疾病的侵害,但研究人员正在研究可能的疫苗。为减少您接触E.coli的几率,请避免饮用湖泊或水池中的水、勤洗手、避免风险食物并预防交叉污染。
▷ 肠杆菌感染的治疗
–磺胺类、氨苄西林、头孢菌素、氟喹诺酮类、氨基糖苷类药物对肠道细菌有明显抗菌作用,但敏感性变异很大,需进行实验室药敏试验。
–大肠杆菌脑膜炎需要使用抗生素,例如第三代头孢菌素(例如头孢曲松)。
–大肠杆菌肺炎需要呼吸支持、充足氧疗和抗生素,如第三代头孢菌素或氟喹诺酮类药物。
-大多数腹泻病患者不需要服用抗生素。治疗大肠杆菌感染的最佳方法是多喝水,避免脱水,并尽可能多休息。但是,患者应避免食用乳制品,因为这些产品可能会引起暂时的乳糖不耐症,从而使腹泻恶化。
▷ 大肠杆菌泌尿道感染的治疗
一些大肠杆菌菌株是肠道微生物群落的正常组成部分,但如果它们进入泌尿系统就会引起尿道感染 (UTI) 。
医生通常使用多种抗生素治疗尿路感染。具体开哪种抗生素取决于尿液中检测到的细菌类型。
用于治疗大肠杆菌相关尿路感染的一些抗生素包括:
-磺胺甲恶唑和甲氧苄啶(复方新诺明)
-奥沙霉素(Monurol)
-呋喃妥因(Macrobid)
-头孢氨苄(Keflex)
对于大多数人来说,三天或五天的抗生素疗程可以成功治疗大多数尿路感染,疼痛和持续的尿意冲动在服用几剂后就会消退。
一些大肠杆菌菌株,称为超广谱β-内酰胺酶(ESBL)大肠杆菌,对许多抗生素治疗具有耐药性。
注:风险最高的人群包括使用导尿管、有复发性尿路感染病史或近期使用抗生素的人。
对于这些人,通常建议采取以下措施:
-卡巴培南类,此类抗生素包括亚胺培南(Primaxin IV)、美罗培南(Merrem)、多利培南(Doribax)和厄他培南(Invanz)。
-其他抗生素呋喃妥因、磷霉素和头孢吡肟(Maxipeme)有时也是可行的治疗选择。
▷ 预防泌尿道感染的方法
有很多方法可以帮助预防尿路感染。一些居家措施包括:
-经常排尿。 大约每两到三个小时排空一次膀胱,有助于在感染开始之前将大肠杆菌从尿道中冲洗出来。(尿液在膀胱中停留的时间越长,细菌繁殖的可能性就越大)
-从前向后擦拭。 这有助于防止细菌从肛门区域传播到尿道。
-性交后排尿。 性交和接触会将肛门中的细菌通过尿道带入膀胱。但性交后排尿有助于清除体内的细菌。
-多喝水。 喝水(尤其是性交后)有助于稀释尿液,刺激排尿次数增加,从而促进排出来自泌尿道的大肠杆菌。
-避免使用隔膜或杀精子剂。 这些物质会促进细菌生长,杀死有助于预防尿路感染的有益细菌。
▷ 如何治疗产志贺毒素大肠杆菌感染
根据前面,我们知道大肠杆菌作为肠道正常细菌中普遍存在的成员,存在于大多数人肠道中,检出时不要太紧张,一般该菌超标才会导致菌群紊乱。
除此之外如果大肠杆菌致病毒株感染,患者治疗症状时不采取的措施与患者采取的措施同样重要。例如,由产志贺毒素大肠杆菌(STEC)引起的肠道大肠杆菌感染不需要抗生素治疗,该病每年存在大量的食源性感染。
事实上,根据《毒素》杂志发表的一份报告,用抗生素治疗这些病例可能会使患溶血性尿毒症综合征 (HUS) 的风险增加三倍,这是一种并发症,毒素会破坏红细胞,破坏肾脏的过滤系统,并可能导致肾衰竭。
同样重要的是,不要使用非处方止泻药治疗STEC感染。根据《临床传染病》发表的一项研究,这些药物也会增加患溶血性尿毒症综合征(HUS)的风险。止泻药会减缓消化系统,从而阻止身体迅速排出毒素。但这并不意味着人们无能为力,无法缓解症状并感觉更好。
根据参阅文献和专家建议在家中进行以下支持疗法,以帮助从STEC感染中恢复:
-多休息。让你的身体休息一下,这样它才能尽力抵抗感染。
-保持水分充足。多喝清澈的液体,包括水和肉汤,有助于避免脱水和疲劳。
-避免食用会加重症状的食物。这些食物包括苹果汁和梨汁、咖啡因、酒精、辛辣食物、乳制品、油腻食物和高纤维食物。
-逐渐在饮食中添加清淡食物。从苏打饼干、烤面包、鸡蛋和米饭等食物开始。
大多数健康成年人感染 STEC 后大约一周即可完全康复,无需任何医疗护理。但如果腹泻持续三天以上,并伴有高烧、便血或剧烈呕吐导致脱水,则必须联系专业医疗人员。
大肠杆菌感染对人体的影响差异很大,取决于细菌的菌株和它们引起的症状。这意味着治疗方法也各不相同。
肠道大肠杆菌感染主要需要休息、多饮水和避免食用可能导致进一步不适的某些食物。如果症状包括腹泻超过三天、便血、发烧和剧烈呕吐,请去看医生,因为可能需要药物治疗。
在某些情况下, 大肠杆菌感染可导致溶血性尿毒症综合征。如果不治疗,HUS会导致肾衰竭,然后需要透析、输血和补液等治疗。保持良好的卫生习惯和食品安全是预防大肠杆菌感染和任何潜在并发症的关键。
大肠杆菌(E.coli)是一种存在于我们周围环境、动物和人类体内的细菌。许多大肠杆菌菌株是无害的,但有些菌株可引起从轻微到严重的疾病,所以我们需要正确认识大肠杆菌并提供更精准检测。
精准的检测手段可以帮助我们及时发现潜在的大肠杆菌感染风险。在食品行业,应采用高效的检测方法对各类食品原材料、加工过程以及成品进行严格筛查,确保食品安全。在医疗卫生领域,临床实验室需要不断提升检测技术水平,以便在患者出现症状时迅速确定是否为大肠杆菌感染,并区分不同菌株的致病性,为制定个性化的治疗方案提供依据。
只有通过不断提高对大肠杆菌的认识和检测水平,我们才能更好地保障公众健康,降低大肠杆菌带来的疾病风险。
主要参考文献
Cobo-Simón M, Hart R, Ochman H. Escherichia Coli: What Is and Which Are? Mol Biol Evol. 2023 Jan 4;40(1):msac273.
Ananthanarayan and Paniker. Textbook of Microbiology.
Bailey and Scott’s Diagnostic Microbiology. Part 3. Section 7. Chapter 22. Enterobacteriaceae, 323.
Mackie and McCartney Practical Medical Microbiology. Section B. Bacteria and Related Organisms. Chapter 20. Escherichia, 361.
Murray, P. R., Rosenthal, K. S., & Pfaller, M. A. (2013). Medical microbiology. Philadelphia: Elsevier/Saunders
Sastry A.S. & Bhat S.K. (2016). Essentials of Medical Microbiology. New Delhi: Jaypee Brothers Medical Publishers.
Scaletsky, I. C., Fabbricotti, S. H., Carvalho, R. L., Nunes, C. R., Maranhão, H. S., Morais, M. B., & Fagundes-Neto, U. (2002). Diffusely adherent Escherichia coli as a cause of acute diarrhea in young children in Northeast Brazil: a case-control study. Journal of clinical microbiology, 40(2), 645-8.
www.ncbi.nlm.nih.gov/books/NBK564298/
www.cdc.gov/ecoli/about/index.html
microbenotes.com/escherichia-coli-e-coli/
CHINET中国细菌耐药性监测结果(2021年)
2020 年全国细菌耐药监测报告
临床微生物检验标准化操作(第三版)

谷禾健康
你敢相信吗?从粪便中提取出具有强烈粪臭味的物质,当用酒精稀释上千倍后,脱胎换骨变成了一种香味。这就是一种吲哚衍生物——3-甲基吲哚(又名粪臭素)
吲哚,是所有花香类原精的关键成分,这种物质在低剂量1-3%浓度时,具有放松的作用,协同苯基酯,能强效抗痉挛,增添感官愉悦和魅力。然而,如果简单将吲哚等同于香水,未免太少看它的功效。
在谷禾特定肠道菌群检测报告中炎症部分或毒素部分有吲哚这个指标。
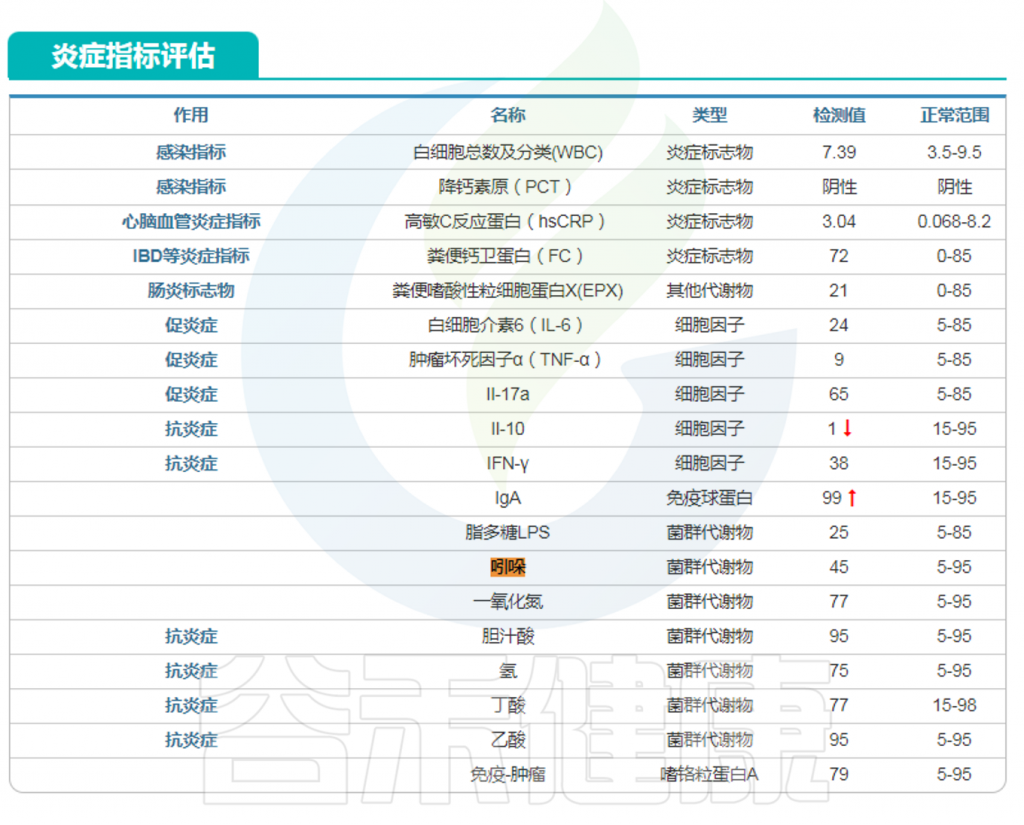
<来源:谷禾肠道菌群检测数据库>

<来源:谷禾肠道菌群检测数据库>
很多人可能对与菌群和健康相关的血清素,色氨酸,脂多糖,组胺等指标比较熟悉,但是对吲哚还是比较陌生,实际上吲哚与肠道微生物群和人类健康和生活关系密切,例如,吲哚衍生物可以影响胃肠道的蠕动,可能会影响便秘或腹泻等状况;吲哚及其衍生物已被证明可以加强肠道屏障功能,有助于防止病原体和有害物质进入血液。
事实上,由吲哚衍生而来的各种化学物质,对人体神经调节和抗病原微生物,有极为积极的作用。在人体中存在着许多这样神奇的吲哚类物质。内源性吲哚及其衍生物是源自肠道微生物群的色氨酸代谢物,具有一系列生物活性。
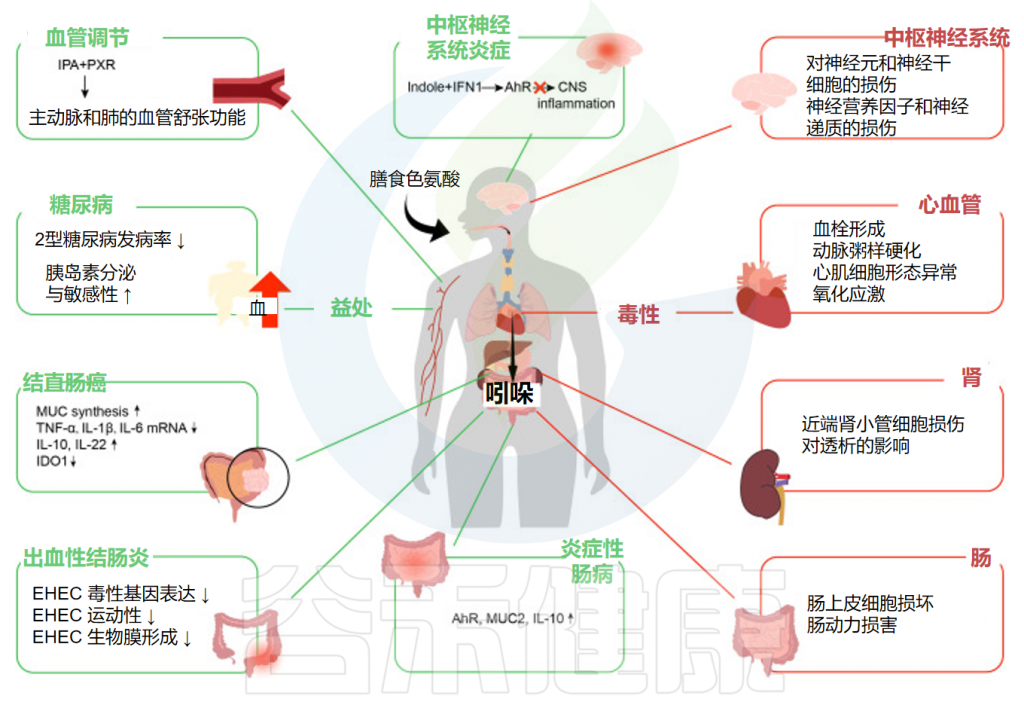
最近的研究表明,吲哚有助于维持人体肠道的生物屏障,主要通过激活AhR和PXR受体来发挥抗炎活性,从而影响免疫系统的功能,显著改善肠道健康(炎症性肠病、出血性结肠炎、癌症结直肠癌),并进一步促进人类健康(糖尿病、中枢系统炎症和血管调节)。
作为细胞间信号分子,吲哚还控制细菌生理学的各个方面,例如产吲哚细菌的孢子形成、质粒稳定性、耐药性、生物膜形成和毒力。相比之下,许多不产生吲哚的细菌、植物和动物产生多种加氧酶,可能会干扰吲哚信号传导。
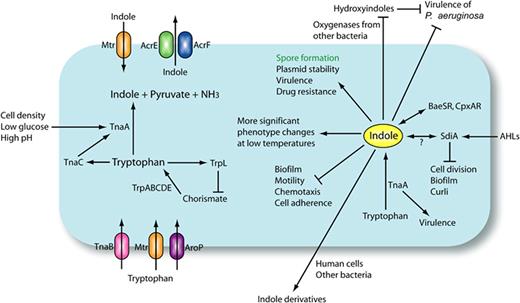
吲哚还是身体神经系统与内分泌系统正常与否的风向标。所谓的体臭,其实就是人体内吲哚含量增高的表现。吲哚在细菌生理学、生态平衡以及人体健康中发挥着重要作用。
然而,吲哚的毒性影响也不容忽视。过量的吲哚会对情绪和行为产生不利影响,硫酸吲哚酚是一种吲哚衍生物,具有肾毒性和心血管毒性。羟吲哚还可能降低神经元兴奋性。
吲哚与肠道微生物群之间的相互作用以及吲哚对人类健康的影响是一把双刃剑。本文主要讲述了内源性吲哚的生物合成、吲哚对肠道功能及微生物群的影响,为吲哚与疾病的相关性提供了科学依据。
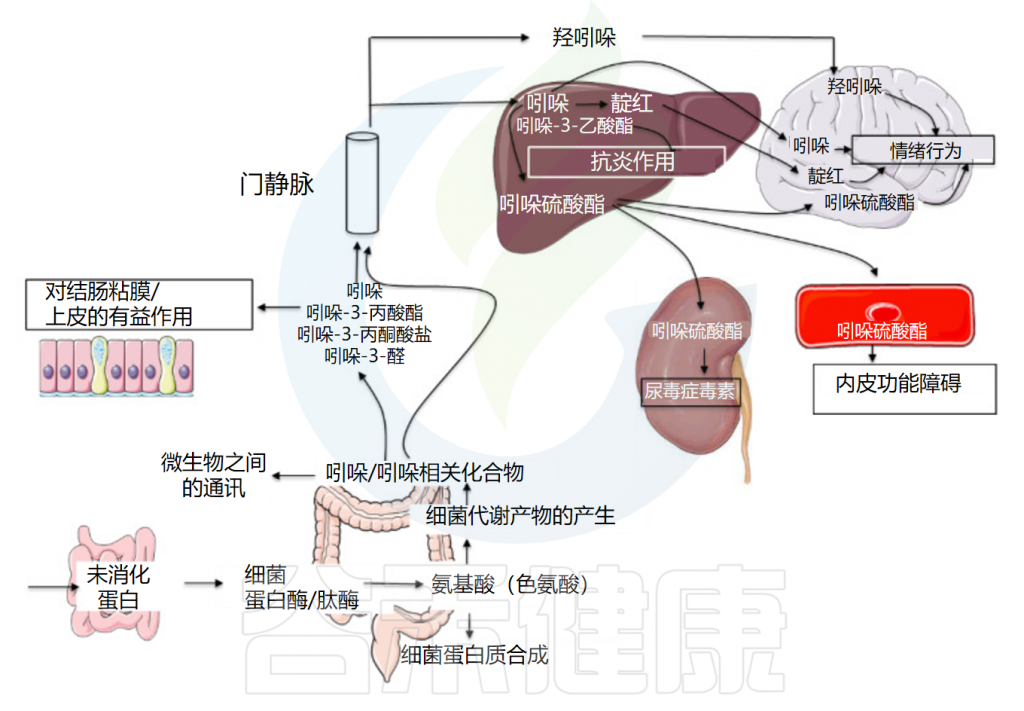
Tennoune N,et al., Microorganisms.2022
吲哚(Indole)是一种有机化合物,是吡咯与苯并联的化合物,又称苯并吡咯。吲哚及其同系物和衍生物广泛存在于自然界,主要存在于天然花油,如茉莉花、苦橙花、水仙花、香罗兰等。
而内源性吲哚及其衍生物是来源于肠道菌群的色氨酸代谢物,具有一系列生物活性。内源性吲哚类物质包括吲哚本身以及吲哚的代谢产物,如吲哚-3-甲酸、吲哚-3-丙酸、硫酸吲哚酚等。
吲哚相关化合物的结构
Lee JH, Lee J.FEMS Microbiol Rev.2010
肠道菌群产生吲哚类物质
细菌蛋白酶和肽酶从可用的膳食中释放氨基酸,包括色氨酸。而色氨酸是吲哚的主要前体。大部分色氨酸在小肠中被吸收,约4%~6%的色氨酸在结肠中被肠道菌群分解代谢为吲哚。
色氨酸作为一种必需氨基酸,主要从富含蛋白质的食物中获取,是唯一含有吲哚的氨基酸。
肠道中的色氨酸通过三个主要途径进行代谢:1) 犬尿氨酸途径(摄入的色氨酸的95%);2)细菌色氨酸代谢(4-6%);
3) 血清素途径 (1-2%)
✦ 肠道菌群主要通过色氨酸酶将色氨酸转化为吲哚
肠道细菌主要通过色氨酸酶(TnaA)的作用将色氨酸转化为吲哚;色氨酸酶TnaA可逆地将色氨酸降解为吲哚、丙酮酸和氨。
值得注意的是,在哺乳动物中,吲哚完全来源于细菌代谢活动,因为宿主细胞不具有产生这种化合物的代谢能力。
色氨酸也可以通过肠道微生物群直接或间接转化为几种吲哚相关化合物,包括吲哚-3-丙酮酸、吲哚-3-乳酸、吲哚-3-丙酸、吲哚-3-乙酰胺、吲哚-3-丙烯酸、吲哚乙醛、吲哚-3-乙酸、3-甲基吲哚(粪臭素)等。
✦ 内源性吲哚产生的机制
大肠杆菌(E. coli)是研究最广泛的吲哚合成生物体,它可以使用多种机制(抑制、转录衰减和反馈抑制)来调节色氨酸代谢中的色氨酸操纵子(Trp operon)和tna操纵子的表达。
在色氨酸缺乏的条件下, trp操纵子的表达升高,而由TnaC(24个氨基酸前导肽,以前称为TnaL)、TnaA(色氨酸酶)和TnaB(通透酶)组成的tna操纵子的表达受到抑制,因为转录终止因子(Rho)依赖性终止发生在tna操纵子中。
结果,当色氨酸水平较低时,TnaA和TnaB的表达以及吲哚的产生受到抑制。在富含色氨酸的条件下,转录终止因子依赖性转录终止被消除,因此吲哚产量增加。
因此,细胞外色氨酸和其他氨基酸直接影响吲哚的产生。
// 拓展:渗透酶通过转运也会影响吲哚水平
此外,三种渗透酶(Mtr、TnaB和AroP)在不同环境的色氨酸转运中发挥不同的作用,因此可以直接影响吲哚的水平。
Mtr通透酶主要负责转运吲哚,而TnaB通透酶对于色氨酸的摄取至关重要。尽管色氨酸的生产成本高昂,但细胞仍然利用色氨酸途径大量生产和分泌吲哚。
由色氨酸产生的吲哚可以通过细胞膜蛋白进行转运。例如,大肠杆菌和霍乱弧菌在丰富的培养基中可以分泌高达0.6 mM的吲哚。
在大肠杆菌中,外排蛋白AcrEF部分负责吲哚的输出,因为AcrEF突变体的吲哚排泄低于其野生型菌株。Mtr通透酶主要负责输入吲哚,因为吲哚不被mtr突变体吸收。
然而,最近有人提出,吲哚由于其疏水性,可能可以直接扩散通过细胞膜。因此,有必要清楚地了解吲哚的进出口情况。
大肠杆菌中吲哚生物合成和吲哚信号传导
Lee JH, Lee J.FEMS Microbiol Rev.2010
人体粪便中吲哚的浓度较高,通常范围为0.25毫摩尔浓度~1.1毫摩尔浓度,但可能由于人群之间肠道微生物群组成的差异以及膳食蛋白质消耗水平不同而存在差异区别。
注:由于吲哚似乎是通过结肠上皮吸收的,结肠中吲哚的浓度可能高于粪便中记录的浓度,远端大肠的浓度高于近端部分的浓度。
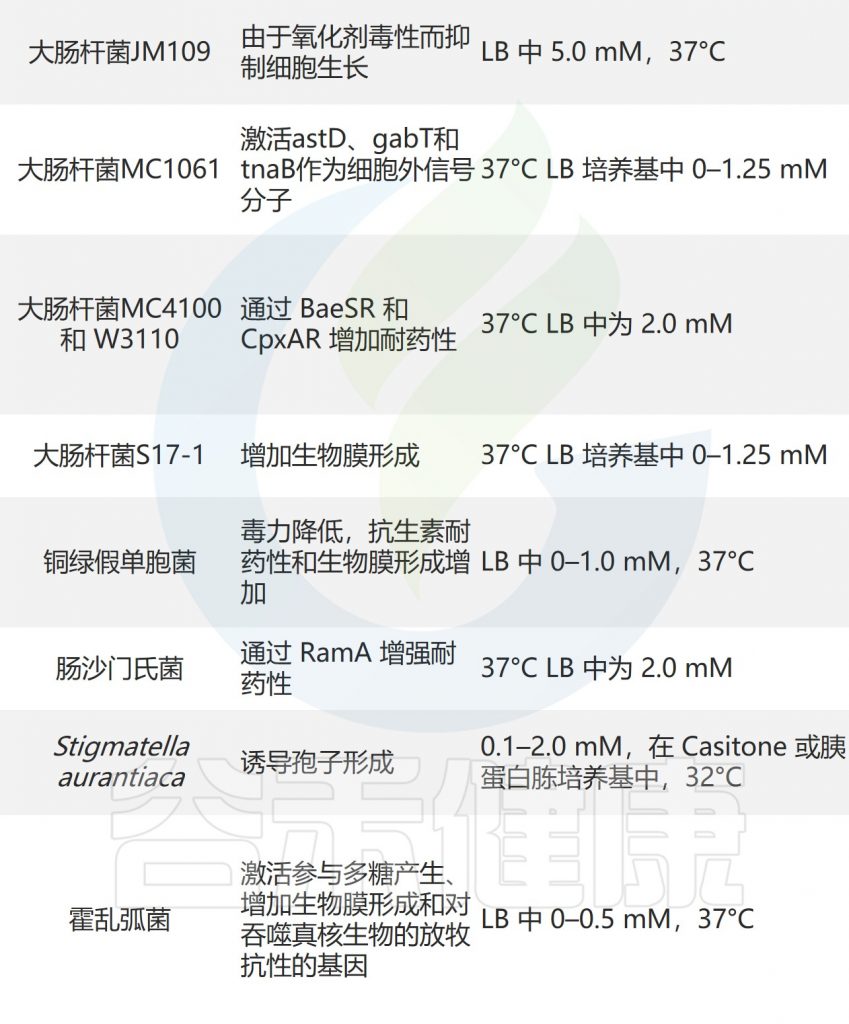
尽管大多数生物体都含有色氨酸代谢途径,但只有能编码tnaA的细菌才能合成吲哚。表达色氨酸酶(tnaA)的细菌,例如大肠杆菌(E. coli)、梭菌属(Clostridium spp.)、拟杆菌属(Bacteroides spp.)和普通变形杆菌(Proteus Vulgaris),可催化色氨酸直接转化为吲哚。
✦ 梭状芽孢杆菌代谢产生吲哚-3-丙酸
已经证明吲哚-3-丙酸是由梭状芽孢杆菌(Clostridium sporogenes)产生的。粪臭素(3-甲基吲哚)是由梭菌属和拟杆菌属产生的。
此外,产孢梭菌(C. sporogene)可以将色氨酸转化为吲哚-3-丙酮酸(IPyA),并在吲哚-3-丙酮酸脱羧酶的催化下产生吲哚-3-乙醛(IAAld)。然后,IAAld 被厚壁菌门、变形菌门、拟杆菌门和放线菌门的成员脱羧,产生吲哚乙酸 (IAA)。
✦ 一些病原菌也可以产生吲哚
色氨酸代谢很复杂,许多菌株参与吲哚衍生物的制造。总的来说,数据支持迄今为止有至少85种细菌已被证明可以产生吲哚。
这些细菌包括许多病原菌,例如创伤弧菌、流感嗜血杆菌、多杀巴氏杆菌(pasteurella multocida)、四种志贺氏菌菌株、植物克雷伯菌(Klebsiella planticola)和普通变形杆菌。值得注意的是,一些革兰氏阳性菌株,包括B.alvei和粪肠球菌(E.faecalis)也产生吲哚。
✦ 一些拥有tnaA基因的细菌却无法产生吲哚
有趣的是,一些细菌,如杀鲑气单胞菌(Aeromonas salmonicida)、宋氏志贺氏菌(Shigella sonnei)、克氏耶尔森氏菌(Yersinia kristensenii)和Seudovibrio spp.,已经失去了合成吲哚的能力,尽管这些菌株的染色体上有一个tnaA基因同源物。
例如,与正常志贺氏菌菌株不同,一些在tna操纵子中具有点突变、插入或缺失的志贺氏菌不产生吲哚,这可能是由于某些适应性优势。虽然只是推测,但一些个体可能通过利用当地细菌群体的信号来避免产生吲哚的成本。
其他可以产生吲哚的细菌:
Alkaliphilus metalliredigens
Bacillus alvei
Clostridium novyi
Clostridium limosum
Clostridium tetani
Corynebacterium acnes
Desulfitobacterium hafniense
Nocardioidessp.
Oribacterium sinus
Propionibacterium acnes
Enterococcus faecalis
Symbiobacterium thermophilum
Aeromonas hydrophila
Aeromonas liquefaciens
Aeromonas punctata
Bacteroides thetaiotaomicron
Bacteroides sp.
Brachyspira hyodysenteriae
Burkholderiasp.
Chromobacterium violaceum
Chryseobacterium gleum
Citrobactersp.
Citrobacter intermedius
Citrobacter koseri
Desulfovibrio vulgaris
Edwardsiella tarda
Enterobacter liquefaciens
Escherichia coli
Escherichia fergusonii
Flavobacteria bacterium
Flavobacteriumsp.
Fusobacterium nucleatum
Fusobacterium polymorphum
Haemophilus influenzae
Haemophilus somnus
Haloarcula marismortui
Halogeometricum borinquense
Hyphomonas neptunium
Klebsiella ornithinolytica
Klebsiella planticola
Micrococcus aerogenes
Morganella morganii
Paracolobactrum coliforme
Pasturella multocida
Pasturella pneumotropica
Photobacterium harveyi
Porphyromonas asaccharolytica
Porphyromonas endodontalis
Porphyromonas gingivalis
Prevotella intermedia
Proteus inconstans
Proteus vulgaris
Providencia alcalifaciens
Providencia rettgeri
Providencia rustigianii
Providencia stuartii
Rhizobium leguminosarumbv.trifolii
Saccharomonospora viridis
Shigella boydii
Shigella dysenteriae
Shigella flexneri
Sphaerophorus varius
Stigmatella aurantiaca
Treponema denticola
Vibrio alginolyticus
Vibrio cholerae
Vibrio fluvialis
Vibrio harveyi
Vibrio hollisae
Vibrio mediterranei
Vibrio nigripulchritudo
Vibrio orientalis
Vibrio parahaemolyticus
Vibrio splendidus
Vibrio tapetis
Vibrio tubiashii
Yersinia frederiksenii
Yersinia intermedia
吲哚类物质的生成可能受到环境因素的严重影响,例如膳食成分、肠道微生物群、碳源、温度、pH值以及生理状态。
★ 肠道微生物群和饮食对吲哚生成有重要影响
吲哚类物质是肠道微生物群产生的膳食色氨酸的代谢产物。因此,肠道微生物组成以及饮食模式的变化会影响其产生。
研究发现吲哚-3-丙酸(IPA)与肠道微生物群的α多样性呈正相关,肠道微生物组的组成可以解释大约20%的IPA循环水平的变化。
高纤维和富含多酚的饮食可以提高吲哚含量
多项研究发现,吲哚-3-丙酸的循环水平与纤维摄入量相关,这可能是通过肠道微生物群的变化来解释的。
此外,富含多酚的饮食会导致肾功能正常受试者的血清IPA显著增加,但肾功能受损的受试者不会显著增加。与此相一致的是,饲喂菊粉60天的猪的盲肠和结肠中微生物组组成的β多样性显著增加,同时IPA含量也显著增加。
地中海饮食会导致吲哚-3-丙酸水平升高
不同的饮食结构也会改变吲哚的水平。例如,地中海饮食仅治疗4天后就导致吲哚-3-丙酸水平升高,而快餐(即薯条和汉堡)则引起相反的结果。
此外,正常饮食喂养的同窝小鼠的血浆IPA水平显著高于生酮饮食喂养的小鼠。一项针对117名超重成年人的研究发现,摄入炸肉会降低肠道微生物群落的丰富度,并导致IPA浓度下降。
发酵食品可能会降低吲哚含量
通过对14名健康男性进行随机交叉研究设计,探讨了发酵乳制品对人类血清代谢组的影响。与牛奶组相比,酸奶摄入组餐后血中吲哚-3-丙酸和吲哚乙酸浓度较低。
同样,C反应蛋白水平轻度升高的健康超重男性在接受抗炎膳食混合物后,饮用500mL餐后奶昔(由300mL蛋奶冻、150mL奶油干酪和50mL鲜奶油组成)。受试者在后期表现出吲哚-3-丙酸血浆浓度降低。
总之,我们推测不同的饮食结构会改变肠道微生物的组成,从而导致吲哚类物质产生的个体差异。
• 细胞群体密度影响吲哚分泌
细胞外吲哚浓度取决于细胞群体密度,其中大肠杆菌和霍乱弧菌在指数早期开始产生吲哚。浓度在固定相中达到最高水平(在富集培养基中高达0.6mM吲哚),并在固定相期间稳定维持。
• 碳源影响吲哚产量
其次,有报道称葡萄糖抑制吲哚生物合成。TnaA的分解代谢抑制得到证实,因为tnaA基因的转录在碳限制期间受到抑制。
此外,tnaAB操纵子被大肠杆菌中的分解代谢调节蛋白环AMP复合物激活。因此,当大肠杆菌数量较多且碳源减少时,会产生相对大量的吲哚。
• 温度和pH影响吲哚生物合成
温度和pH也是影响大肠杆菌吲哚生物合成的重要环境因素。温度从30°C转变到43°C会诱导大肠杆菌中tnaAB基因的表达,但大肠杆菌在44.5°C时失去吲哚生物合成的能力。
注:与37°C相比,吲哚信号传导在较低温度(30°C)下对大肠杆菌基因表达、生物膜形成和抗生素耐药性的控制作用更为显著。
此外,低pH值会抑制大肠杆菌中吲哚的产生,而TnaA是pH9.0时最容易诱导的蛋白质之一。
• 生理状态影响吲哚生成
例如年龄、性别以及个体的生理状态都可能影响内源性吲哚的产生。睡眠模式、压力水平和运动习惯等生活方式因素都可能对内源性吲哚的产生产生影响。
此外,特定的健康状况和疾病,如肠道炎症、肝脏疾病等,可能会改变内源性吲哚的生成或代谢。
• 药物的使用也会影响吲哚生成
一些药物可能影响吲哚类物质的生成。例如,一些抗生素和非甾体抗炎药物被发现可以改变肠道微生物群的组成和功能,从而影响吲哚类物质的生成。
此外,一些药物可能直接干扰色氨酸代谢途径,从而影响吲哚类物质的生成。
小结
因此,细胞群密度、碳源、温度和pH等环境条件直接会影响吲哚的浓度;而饮食、药物的使用以及生活方式可能通过影响肠道微生物群或其他器官间接影响吲哚的生成。
肠道屏障的功能与肠道健康密切相关,在健康中发挥着至关重要的作用。肠道屏障将宿主与肠腔中的微生物隔离,并限制微生物和分子从肠腔的运动。
一旦肠道屏障受损,肠道通透性增加,细菌及其产物(如内毒素)将跨膜并激活单核巨噬细胞系统,促进大量炎症因子的产生,如白细胞介素6和肿瘤坏死因子-α(TNF-α),导致慢性微炎症状态。
吲哚对于控制肠道屏障功效至关重要,包括调节炎症和免疫反应、影响上皮通透性、粘液产生和紧密连接(TJ)形成。
▼
✦ 吲哚减轻非甾体抗炎药引起的肠道炎症
研究了使用吲哚作为非甾体抗炎药肠病的治疗方法。吲哚降低粪便钙卫蛋白浓度以及吲哚美辛诱导的脾和肠系膜淋巴结中中性粒细胞的浸润。
吲哚与吲哚美辛联合使用可减少非甾体抗炎诱导的粘膜转录组变化。粪便钙卫蛋白是肠道炎症的中性粒细胞特异性生物标志物。而中性粒细胞被认为是非甾体抗炎肠病发病的关键因素,可通过释放多种炎症介质引起炎症和组织损伤。
这就说明吲哚能够减轻吲哚美辛引起的小鼠肠道炎症,对非甾体抗炎药肠病具有潜在的免疫调节作用。
此外还发现吲哚减少促炎细胞因子IL-8的产生和趋化因子TNF-α激活的核因子κB(NF-κB)的表达,并诱导抗炎细胞因子IL-10的分泌。
研究表明,共生菌可以限制鼠伤寒沙门氏菌诱导的NF-κB激活,减轻小鼠炎症。因此,吲哚可能是益生菌减少肠道炎症的信号。
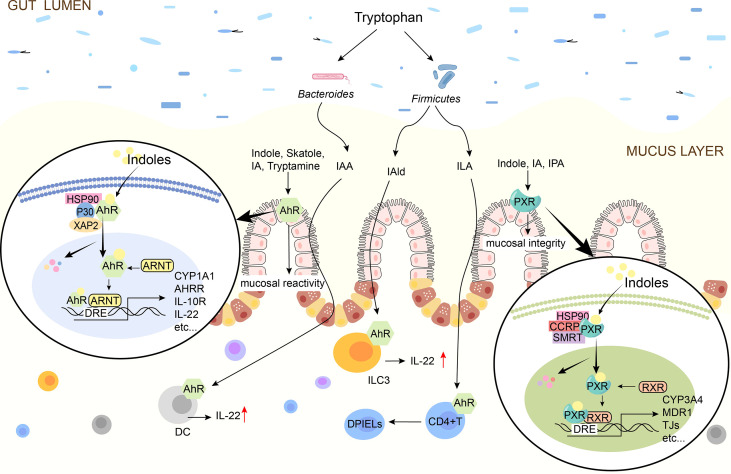
✦ 细菌产生的吲哚衍生物增强免疫屏障
吲哚乙酸
卵形拟杆菌(Bacteroides ovatus)产生的吲哚乙酸(IAA)增加了CD103+ /CD11c+免疫群体的丰度,而 CD103+ /CD11c+免疫细胞对于维持肠道免疫稳态和诱导耐受性免疫反应至关重要。
此外,吲哚乙酸与树突状细胞上的芳基氢受体结合并驱动IL-22的产生。在炎症性肠病个体中,IL-22 刺激上皮再生并减少炎症,并且在肠道炎症的调节中发挥关键作用。
注:除卵形拟杆菌外,其他拟杆菌产生的吲哚也可以激活免疫细胞上的AhR,从而产生IL-22。
在脂多糖存在的情况下,肠上皮细胞中表达的Reg4通过增加乳酸菌及其代谢物吲哚乙酸的比例来维持免疫稳态,从而促进肠组织中IL-35 +B调节细胞的产生和积累。这些结果表明吲哚乙酸可以调节IL-35 的产生,并影响肠道免疫屏障。
吲哚-3-乳酸
罗伊氏乳杆菌(Lactobacillus reuteri)产生吲哚-3-乳酸(ILA),ILA是Trp的吲哚衍生物,可激活CD4+ T细胞中的AhR并下调转录因子ThpoK,使CD4 + T细胞分化为具有免疫调节功能的CD4+ CD8αα +双阳性上皮内T淋巴细胞(DPIELs)。通过这些机制,吲哚-3-乳酸可以促进肠道屏障功能并减少炎症。
生活在母乳喂养婴儿胃肠道中的婴儿长双歧杆菌亚种也可产生吲哚-3-乳酸,从而显著减弱TNF-α和脂多糖诱导的肠上皮细胞中促炎细胞因子IL-8的增加。吲哚-3-乳酸还增加AhR靶基因CYP1A1和NRF2靶向基因谷胱甘肽还原酶2、超氧化物歧化酶2和NAD(P) H脱氢酶的 mRNA 表达,这可能是母乳喂养婴儿肠道炎症的重要调节剂。
此外,另一项研究表明,婴儿双歧杆菌分泌的吲哚-3-乳酸对未成熟肠道具有抗炎作用。这些数据为生产吲哚-3-乳酸益生菌的生产和饮食建议提供了重要的见解。
吲哚-3-丙酸
吲哚-3-丙酸(IPA)下调肠上皮细胞介导的炎症细胞因子TNF-α,同时上调配体蛋白编码mRNA,从而调节肠道屏障功能,缓解肠道炎症。
吲哚-3-丙酸还通过激活AhR显著诱导肠上皮细胞上的IL-10受体配体结合亚基(IL-10R1)来调节肠道免疫稳态。
IL-10R1是抗炎细胞因子IL-10的受体,IL-10通过IL-10R1发送抗炎信号,抑制多种细胞(包括肠上皮细胞)过度释放促炎介质。这进一步说明了吲哚-3-丙酸对肠道免疫屏障的保护作用。
吲哚-3-醛
乳杆菌(Lactobacillus)产生的吲哚-3-醛(IAld)有助于AhR依赖性IL22转录,IL-22产生者抑制炎症并保护粘膜表面的免疫生理学。吲哚-3-醛可以替代益生菌,在感染或化学损伤期间保护和维持粘膜完整性。
吲哚-3-醛可用作菌群处理和肠道菌群失调期间的支持疗法。乳酸菌还通过IAld诱导的AhR刺激LPL分泌IL-22,从而激活pSTAT3通路并抑制IL-1β和TNF-α分泌,以保护粘膜免疫屏障.
吲哚对肠道免疫的影响

Ye X,et al.Front Immunol.2022
服用非甾体抗炎药时,肠道微生物组以革兰氏阴性菌为主,这种转变会导致肠道损伤。吲哚和吲哚美辛的共同给药可以维持甚至增加厚壁菌门的重要成员,特别是对肠道稳态至关重要的C. cluster XIVa和C. cluster IV。似乎它可以防止拟杆菌的任何增加,这种变化可以减少肠粘膜损伤。
吲哚可通过增殖MUC基因的表达来增加HCT-8细胞对去甲肾上腺素介导的肠出血性大肠杆菌(EHEC)沉降的抵抗力。
吲哚-3-醛(IAld)激活AhR以产生IL-22,IL-22调节粘膜反应,使混合微生物群落存活并抑制白色念珠菌(Candida albicans)定植
✦ 减轻克雷伯菌属的细胞毒性
吲哚调节多种肠道细菌的毒力因子。吲哚增强替利霉素向替利伐林的转化。两者均由克雷伯菌属(Klebsiella spp.)产生,不同之处在于替利伐林是一种细胞毒性降低的吲哚类似物,并且替利伐林与上调孕酮X受体(PXR)反应性解毒基因结合并抑制微管蛋白定向毒性。因此,吲哚以多种方式减轻克雷伯菌属的细胞毒性。
✦ 调节霍乱弧菌和大肠杆菌的毒力基因表达
肠道益生菌代谢产生的吲哚在肠腔内浓度较高,减少了肠道大肠杆菌和啮齿类柠檬酸杆菌(Citrobacter rodentium)致病基因的表达。
吲哚还用作ToxR激动剂,调节肠道内霍乱弧菌(Vibrio cholerae)的毒力基因表达和生物膜产生。吲哚、吲哚甲酸和吲哚乙酸还可下调致病性大肠杆菌菌株的毒力和志贺氏毒素的产生。
此外,吲哚和7-羟基吲哚显著改变铜绿假单胞菌(Pseudomonas aeruginosa)的毒力基因表达,从而降低毒力因子并降低集群运动性。
铜绿假单胞菌用7-羟基吲哚治疗后,胃肠道中有更好的清除率。因此,吲哚可能有助于作为针对肠出血性大肠杆菌等病原体的治疗剂。
✦ 增强肠道机械屏障
吲哚通过诱导许多涉及内皮细胞的基因的表达,包括紧密连接、粘附分子连接(AJ)、肌动蛋白细胞骨架和黏蛋白形成,在体外增强内皮细胞的屏障功能。
将人肠上皮细胞系HCT-8暴露于吲哚以测量其基因表达的变化。结果显示,高剂量的吲哚增强了肠上皮细胞HCT-8中与黏蛋白产生、粘膜屏障增强和上皮间抵抗相关的分子谱。因此,吲哚加强了机械屏障。
✦ 增强肠道粘液屏障
吲哚-3-丙酸通过增加MUC2和MUC4以及杯状细胞分泌产物(TFF3和RELMβ)来增强粘液屏障功能。
吲哚-3-丙酸还促进IL-10释放,IL-10的信号转导增强粘液屏障功能并维持上皮细胞的稳态。
细菌中的吲哚-3-丙烯酸(IA)可增强IL-10的产生和MUC基因的表达,而IL-10对于维持杯状细胞中MUC的产生至关重要。因此,吲哚-3-丙烯酸通过 IL-10间接影响粘液屏障。
吲哚通过AhR或PXR调节肠道屏障
Ye X,et al.Front Immunol.2022
研究发现吲哚在细菌中发挥多种生物学作用,包括孢子形成、耐药性、毒力因子、质粒稳定性和生物膜形成等。
吲哚可以作为细菌间的信号分子
事实上,吲哚可以作为一种细菌信号,参与同一物种内以及不同物种之间的通讯。它在细菌生态系统中充当细胞间和细胞内信号。
注:吲哚还诱导了S. aurantiaca的孢子形成。
通过遗传筛选,在大肠杆菌中研究了吲哚作为细胞外信号分子的可能。结果,四个基因(astD、cysK、gabT和tnaB)被证明在稳定期通过自身产生的细胞外信号的积累而被激活。
在后续研究中,吲哚被证实是astD、gabT和tnaB激活所需的细胞外信号分子。
吲哚作为细胞间信号分子存在哪些争议?
吲哚是否是细胞间信号分子一直存在争议。已经提出了对群体感应信号分子要求的许多标准,如下所示:
1.假定的信号必须在特定阶段产生,吲哚主要在固定相中产生。
2.假定的信号必须在细胞外积累并被特定受体识别。吲哚的化学性质是众所周知的,并且在大多数吲哚调节情况下,化学互补被证明,其中吲哚在稳定期积累并且是已知的细胞外信号。该受体由AcrEF输出并由Mtr输入。
3.假定的信号必须累积并产生一致的响应,吲哚已被证明可以控制孢子和生物膜的形成。
4.重要的是,假定的信号必须引起超出信号代谢或解毒所需的生理变化的反应。吲哚已被证明可以控制毒力、生物膜和质粒稳定性,这些与吲哚无关代谢。
因此,根据这些标准,吲哚有可能成为群体感应分子。
由于上述四个标准仅适合规范的群体感应信号,例如AHL,Monds&O’Toole又添加了两个更普遍适用且具有实用价值的标准:
1.表型变化所需的生理相关信号浓度对细胞无毒。大肠杆菌和霍乱弧菌产生高达0.6mM的吲哚,对细胞无毒,并在该生理浓度下控制许多表型。
2.信号网络在社区层面是自适应的。尽管由于进化实验的困难而难以证明,但我们假设细胞间信号吲哚可能对微生物群落有益,尽管吲哚的生产对个体来说成本高昂。
例如,吲哚在产生吲哚的细菌大肠杆菌和霍乱弧菌中增加了质粒稳定性、耐药性。相反,在不产生吲哚的细菌中,吲哚通过干扰群体感应系统,降低了真菌的细胞生长和铜绿假单胞菌的毒力。因此,我们推测产生吲哚的细菌可能利用吲哚来对抗其他细菌和真核生物。
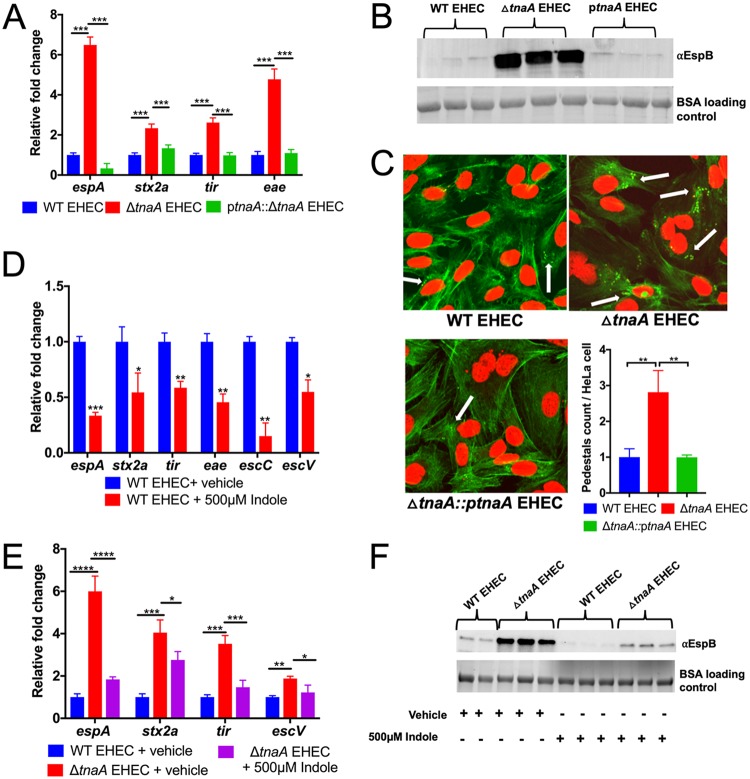
吲哚和tnaA基因也影响病原菌的毒力。色氨酸酶活性与致病性大肠杆菌有关,因为色氨酸酶活性是LEE1启动子完全激活所必需的。
吲哚会增加肠出血性大肠杆菌中毒力相关的EspA和EspB蛋白(LEE4基因产物)的分泌以及附着和消除病变的形成。
在霍乱弧菌中,吲哚和tnaA基因可能通过诱导毒力相关的分泌蛋白来增加对盘基网柄菌(Dictyostelium discoideum)的抗性。
此外,在流感嗜血杆菌分离株中,大多数血清型 (94-100%)呈吲哚阳性,而无害分离株中只有70-75%呈吲哚阳性。结果表明,吲哚的产生是必要的,但不足以对该菌株产生毒力。
值得注意的是,吲哚通过抑制毒素的产生来减轻克雷伯菌属(Klebsiella spp)的细胞毒性,还通过降低细胞运动性和聚集性来减少李斯特菌(L. monocytogenes)的相关毒力。
吲哚还通过改变基因表达来减少铜绿假单胞菌(不产生吲哚的细菌)中毒力因子的产生。
吲哚降低毒力基因的表达
Kumar A,et al.mBio.2019
研究表明,吲哚通过在大肠杆菌中诱导输出基因(mdtEF和acrD)来增加耐药性,其中吲哚通过双组分信号转导系统(BaeSR和CpxAR)发挥作用。
这些双组分信号系统可以用作吲哚传感器。该结果证实了另一项研究,其中吲哚通过BaeSR和CpxAR诱导spy(球形体蛋白Y)基因的表达。
此外,有人认为GadX(AraC型转录因子)、Hfq(sRNA功能的全局调节因子)和RpoS(应激和固定相西格玛S)对吲哚诱导的mdtEF表达是必需的。因此,吲哚可能与多种调节因子相互作用。
增强大肠杆菌的质粒稳定性
吲哚增强大肠杆菌中的质粒稳定性。研究表明,来自大肠杆菌质粒ColE1的小非编码RNA与TnaA结合,有助于防止质粒丢失,而吲哚则延迟细胞分裂。
大肠杆菌中的吲哚还通过抑制gadABCEX、hdeABD和ymgB等耐酸基因来降低耐酸性。大肠杆菌可能会在弱碱性肠道菌群中存在吲哚的情况下关闭耐酸性基因,因为在通过酸性胃存活后不再需要耐酸性蛋白。
降低了运动性
此外,吲哚是一种化学排斥剂,会降低运动性,可能是由于细胞分裂干扰,而肾上腺素和去甲肾上腺素是一种化学引诱剂,会增加大肠杆菌O157: H7的运动性。
此外,吲哚降低细胞对上皮细胞的粘附,而肾上腺素和去甲肾上腺素增加细胞粘附。由于细菌粘附和定植到上皮细胞对于感染很重要,因此假设这也会对细菌毒力产生不同的影响。
吲哚对其他微生物的影响如下所示:

Lee JH, Lee J.FEMS Microbiol Rev.2010
吲哚类物质被肠上皮细胞吸收并扩散到血液中,从而循环到全身并影响各个系统,例如肠道及相关疾病的调节。
谷禾在这里总结了它们对炎症性肠病、出血性结肠炎、结直肠癌、糖尿病、中枢神经系统炎症和血管调节的影响。
Ye X,et al.Front Immunol.2022
炎症性肠病是克罗恩病、溃疡性结肠炎等一组疾病的总称,是临床上重要的慢性胃肠道炎症性疾病。大量研究表明,吲哚对缓解炎症性肠病症状有一定的作用。
✦ 吲哚类物质增加了抗炎细胞因子
炎症性肠病与粘液层有关,炎症性肠病患者的内部粘液层较薄,MUC2糖基化较低。结果表明,吲哚-3-丙烯酸甲酯(IA)处理小鼠结肠球体可显著增加AhR激活和MUC2基因表达。
即使在脂多糖刺激的共培养物存在下,IA仍能保持其对MUC2基因表达的影响并增加IL-10的产生。杯状细胞产生MUC依赖于IL-10。因此,细菌产生的 IA 有可能增加IL-10的产生和MUC基因的表达,这可能对炎症性肠病患者有利。
吲哚对于肠出血性大肠杆菌的发病机制至关重要。出血性结肠炎是一种出血性腹泻,可导致溶血性尿毒症综合征,由人类病原体大肠杆菌O157:H7引起。
✦ 吲哚减少了肠出血性大肠杆菌的定值
根据表面相关EHEC的DNA微阵列研究,吲哚降低了EHEC中与表面定植和致病性有关的基因表达。
吲哚可以被加氧酶氧化,产生新的种间生物膜信号,从而以多种方式影响相同的表型(生物膜产生)。大肠杆菌K-12和肠道内其他共生菌产生的吲哚可能会限制大肠杆菌K-12生物膜的产生,并通过改变SdiA的表达来降低非致病性大肠杆菌的运动性,从而影响EHEC趋化性和粘附力。粘附测定证实,吲哚可在体外减少EHEC与上皮细胞的附着。
总之,吲哚通过改变肠出血性大肠杆菌毒性基因的表达、减少其运动性和生物膜形成以及减少粘附来减轻肠出血性大肠杆菌感染并改善出血性结肠炎。
根据越来越多的数据,肠道吲哚,特别是色氨酸代谢物,似乎在结直肠癌中发挥着重要作用。吲哚刺激AhR,它可以直接作用于肠道干细胞,维持MUC合成并改善肠道屏障功能。
然而,在炎症相关结直肠癌发生模型中,阻断吲哚-AhR信号通路会显著增加TNF-α、IL-1β和IL-6 mRNA水平。
此外,吲哚衍生物色胺会抑制吲哚胺2,3-双加氧酶(IDO1),该酶参与肿瘤免疫耐受。这些发现表明肠道菌群产生的吲哚可能会减缓结直肠癌的进展。
与健康个体相比,结直肠癌患者的吲哚/色氨酸比率较低,犬尿氨酸(kyn)/色氨酸比率较高。在结直肠癌患者中,犬尿氨酸和IDO1的表达增加,吲哚的产生减少。
吲哚产生的下降削弱了对结肠癌的抑制作用。总体而言,有证据表明微生物色氨酸-吲哚代谢途径的改变在结直肠癌的发病机制中发挥着重要作用。
较高的吲哚-3-丙酸血清浓度可降低患2型糖尿病的可能性,并增强胰岛素分泌和敏感性。
研究发现,与喂食对照饮食的大鼠相比,喂食吲哚-3-丙酸饮食的大鼠的空腹血糖水平显著降低。根据其他研究,吲哚可以调节小鼠结肠成纤维细胞释放胰高血糖素样肽-1(GLP-1)。
✦ 吲哚调节胰高血糖素样肽-1的释放
吲哚在短时间内增加GLP-1的释放,在较长时间内减少其分泌。这些作用结果的产生是因为吲哚可以影响L细胞的两个关键化学途径。
在某种程度上,吲哚可以抑制电压门控K+通道,增加L细胞诱导的动作电位持续时间,并导致Ca2+进入大量增加,从而快速促进GLP-1的分泌。吲哚抑制了NADH脱氢酶,随着时间的推移减缓ATP的生成并降低GLP-1的释放。
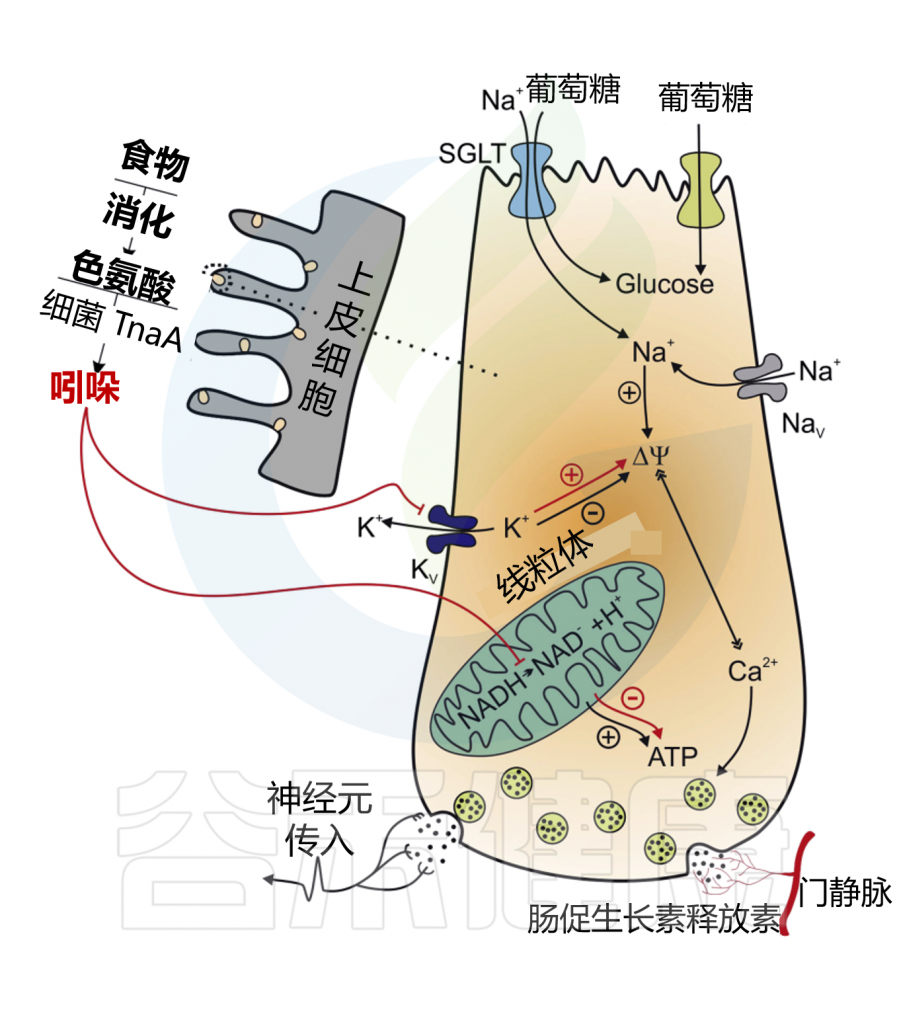
Chimerel C,et al.Cell Rep.2014
肠道内的吲哚可能还会影响食欲,同时,吲哚-3-丙酸具有强大的抵抗氧化应激的能力,这表明这种代谢物可以保护β细胞免受代谢和氧化应激相关的损伤以及淀粉样蛋白积累。因此,肠道微生物群代谢产生的吲哚-3-丙酸对2型糖尿病具有保护作用。
体外实验发现,吲哚丙酸也是嗜肺军团菌(Legionella pneumophila)生长的强效抑制剂,且抑菌效果随着吲哚丙酸浓度和暴露时间的增加而增强。因此,吲哚丙酸可以抑制细菌引起的肺部炎症。
HIV阳性患者通常更容易感染结核病,这是死亡率增加的重要因素,两种疾病的共同感染可能会因抗逆转录病毒药物和抗结核药物之间的相互作用而使治疗复杂化。
值得注意的是,吲哚丙酸可能是此类治疗中潜在的药物成分。有研究发现,接受抗逆转录病毒治疗的HIV患者体内吲哚丙酸含量显著下降,这是区分HIV感染者与健康人的重要标志物。
这种作用的机制尚不清楚,但部分原因是肠道屏障受损导致脂多糖和脂多糖结合蛋白易位,从而加剧全身炎症反应。此外,接受抗逆转录病毒治疗的HIV患者也容易出现非酒精性脂肪性肝病/非酒精性脂肪性肝炎,进一步说明了吲哚丙酸在各种疾病中的多种治疗潜力。
相比之下,吲哚丙酸是一种小分子代谢产物,具有良好的药代动力学特性,很容易被宿主吸收,充分发挥治疗作用。
未来,吲哚丙酸有望通过其作为抗结核病和抗逆转录病毒药物的补充的潜力来改善某些疾病的现有治疗选择。
吲哚丙酸可以触发孕烷X受体(PXR),一种生物量激活的核受体,存在于包括血管内皮在内的各种组织中,以调节内皮功能。
吲哚丙酸通过PXR调节主动脉和肺动脉导管中激动剂诱导的内皮依赖性松弛。这种调节主要是由于内皮一氧化氮合酶产生的一氧化氮的改变,而内皮一氧化氮合酶受到吲哚丙酸介导的PXR激活的抑制。
然而,破坏肠道微生物群并降低吲哚丙酸丰度的抗生素治疗会通过改变内皮PXR途径来改变吲哚丙酸的血管舒张作用。
而微生物代谢的吲哚丙酸补充可以提高全身吲哚丙酸水平并刺激PXR表达,从而逆转抗生素治疗引起的主动脉和肺动脉中激动剂诱导的内皮依赖性血管舒张的增强。
注:吲哚与血管的相互作用可能会显著改变传统传染病或结肠手术相关的抗生素治疗,导致微生物群落紊乱。
尽管吲哚对于改善肠道甚至全身疾病至关重要,但它们中的一些仍然会产生负面影响,例如硫酸吲哚酚(IS)、吲哚基-β-d-葡萄糖苷和吲哚乙酸。
硫酸吲哚酚是最重要的肾毒性代谢产物之一,其肾毒性已在临床研究中得到广泛证实。此外,一些吲哚类物质还会对胃肠系统、神经系统和心血管系统产生毒性。
越来越多的证据表明吲哚和吲哚化合物对大脑代谢、生理和宿主行为有影响。在拥有产生吲哚的大肠杆菌的大鼠中,吲哚的慢性过量产生已被证明会增强焦虑样行为和抑郁。
另一项研究还发现,给予常规大鼠肠道内吲哚可以激活一个称为迷走神经背侧复合体的大脑核。通过比较与非吲哚产生大肠杆菌菌株或吲哚产生大肠菌菌株单体相关的小鼠,发现肠道微生物群的长期高吲哚产生增加了慢性压力对整体情绪行为不利影响的敏感性。
✦ 可能影响儿童自闭症的发病率
在人类中,一项研究发现,患有自闭症谱系障碍的儿童在大便样本中吲哚水平较健康儿童低,而3-甲基吲哚水平升高。 这两种吲哚与患者中更常见的梭菌属细菌有关。
肠道微生物代谢活性产生的血浆吲哚升高与肝性脑病有关,这是由肝功能障碍引起的神经精神障碍,以及个体意识、行为和个性的变化。
此外,NutriNet-Santé观察性前瞻性研究的结果表明,尿液中吲哚和吲哚化合物浓度与反复发作的抑郁症状呈正相关。这种相关性提出了这样一个假设:肠道微生物过度产生这些化合物可能在人类情绪障碍的出现中起到作用。
硫酸吲哚酚由肠道菌群和宿主共同代谢。肠道菌群用酶分解食物中的色氨酸生成吲哚,然后由门静脉携带至肝脏,在细胞色素P450酶和磺基转移酶的作用下转化为硫酸吲哚酚。
硫酸吲哚酚通过上调IRF1表达、抑制动力相关蛋白1表达并干扰线粒体自噬通量来诱导肠上皮细胞(IEC)损伤。硫酸吲哚酚通过以浓度依赖的方式增加活性氧的释放,在IEC-6细胞中引起氧化应激。
硫酸吲哚酚还抑制NRF2激活,降低抗氧化防御细胞系统并抑制血红素加氧酶-1、NAD(P)H 脱氢酶和超氧化物歧化酶的表达。
在IEC-6细胞中,硫酸吲哚酚处理可显著增加TNF-α的释放、环氧合酶-2和诱导型一氧化氮合酶的产生以及硝基酪氨酸的合成,表明肠上皮细胞是硫酸吲哚酚诱导的肠道炎症的靶点。
与硫酸吲哚酚一起培养的结肠显示出收缩性降低,这表明该毒素可能对结肠平滑肌细胞产生有害影响并导致肠道蠕动受损。
微生物群代谢物硫酸吲哚酚在中枢神经系统疾病的发生中也具有致病作用。众所周知,慢性肾病和心血管疾病常常是由硫酸吲哚酚引起的。此外,肾功能不全会导致尿毒症毒素在大脑中积聚,导致中枢神经系统功能异常。
✦ 损伤神经元和神经干细胞
其次,硫酸吲哚酚可损伤神经元和神经干细胞,损害神经营养因子和神经递质,诱发氧化应激和神经炎症。例如,通过作用于中枢神经系统胶质细胞,硫酸吲哚酚促进神经炎症并表现出促炎作用。
小鼠表现出情绪障碍和神经元退化的行为证据,如焦虑、抑郁和认知功能障碍。这些相应的器质性病变伴随着这些行为变化。这也表明硫酸吲哚酚和中枢神经系统疾病之间似乎存在病理联系。
吲哚对神经和神经精神疾病的影响
编辑
Zhou Y,et al.Neuropharmacology.2023
硫酸吲哚酚对大脑产生有益或有害的影响取决于含量:
通过比较患有抑郁症的志愿者和健康参与者,鉴定出了22种尿液代谢物,并且两组受试者之间的丰度存在差异。患有严重抑郁症的个体尿液中硫酸吲哚酚浓度低于健康人。在志愿者中,血清硫酸吲哚酚浓度与精神焦虑和相关的基于功能磁共振成像的神经特征有关。
在实验性自身免疫性脑脊髓炎的小鼠模型中,每日腹腔注射硫酸吲哚酚(10mg/kg)可调节星形胶质细胞活性,并通过芳基烃受体对中枢神经系统发挥抗炎作用。相反,当大鼠口服较高剂量(100和200mg/kg)的硫酸吲哚酚时,观察到空间记忆受损以及运动和探索活动减少。
另一项研究发现,单次腹腔注射更大剂量(800mg/kg)的硫酸吲哚酚会引起与神经元坏死相一致的大脑组织学变化。硫酸吲哚酚在15-60微摩尔范围内使用时,会诱导原代星形胶质细胞产生自由基氧,并导致海马神经元细胞死亡。在10微摩尔浓度下,硫酸吲哚酚通过氧化应激诱导人星形胶质细胞凋亡。
在慢性肾病(CKD)患者中,硫酸吲哚酚与心血管健康和全因死亡率相关。硫酸吲哚酚是血液透析患者发生心血管疾病的重要因素。在血液透析中,发现游离形式硫酸吲哚酚水平与成纤维细胞生长因子23呈正相关,与C-C基序趋化因子15、补体成分C1q受体、串珠素(Perlecan)、博来霉素水解酶、分化簇166抗原和信号淋巴细胞活化分子家族成员5呈负相关。
这些蛋白质在血管修复和内皮生长中发挥着至关重要的作用。硫酸吲哚酚还可以通过增加血小板过度活跃、提高血浆促凝血水平和产生促凝血颗粒来导致血栓形成和动脉粥样硬化。硫酸吲哚酚通过增加炎症、心脏纤维化、心肌细胞增殖来影响心脏组织。
并且强有力的证据表明,硫酸吲哚酚在肾功能不全的情况下积累时是有害的。硫酸吲哚酚会损害近端肾小管细胞并诱导炎症和纤维化发展。肾脏通过肾小管分泌实现硫酸吲哚酚的高清除率,而硫酸吲哚酚与血浆蛋白结合超过90%,受到蛋白结合的限制,并且血液透析患者的血浆水平相对较高,这也表明与肾脏疾病密切相关。
啮齿动物口服新霉素(一种广谱抗生素)会降低脑内羟吲哚含量,因此表明羟吲哚至少部分源自肠道微生物群代谢活动。
有趣的是,最近在人类粪便样本中发现了羟吲哚,从而证实肠道微生物是这种代谢物的来源。在人类粪便中存在的细菌代谢物中,羟吲哚被发现是主要的芳基烃受体激活剂之一。
大鼠海马切片的体外实验表明,羟吲哚可能与电压门控钠通道相互作用,增加产生动作电位的阈值,从而大大降低神经元的兴奋性。
大胆推测
这些结果说明羟吲哚可能与已知的神经抑制化合物具有一些共同特征,从而能够降低神经元的兴奋性
吲哚及其衍生物可以影响肠道健康甚至是全身其他器官的健康,而过高或过低的水平都可能带来不利影响,导致一些疾病的发生。
调节人体内吲哚水平的机制主要有3种:首先,它可以通过调节与吲哚产生相关的肠道微生物群的丰度来影响吲哚的水平。
先前的研究发现,特定的肠道微生物群成员在色氨酸转化为吲哚的过程中发挥着不可或缺的作用,例如产孢梭菌(Clostridium sporogenes),它已被证明可以通过氧化和还原途径产生吲哚乙酸和吲哚-3-丙酸。在大肠杆菌中也发现了吲哚活性转运蛋白,在乳杆菌中也发现了色氨酸酶的表达,并有助于将色氨酸转化为吲哚。
其次,饮食调整可以增加或减少色氨酸的摄入量,从而间接影响体内的吲哚水平。
最后,直接作用于AHR受体激动剂的药物可能会发挥与吲哚类似的作用。
益生菌可以通过多种机制与体内微生物群相互作用,对宿主健康产生有益影响。
临床试验表明,益生菌可以抵消肠道微生物失衡造成的负面影响,并可导致吲哚产生属及其衍生物的富集,如乳杆菌(Lactobacillus)。在另一项临床试验中,具有抗炎作用的双歧杆菌属在益生菌治疗后的丰度也显著增加。
益生菌还有可能成为神经和精神疾病的治疗辅助药物。在一项针对抑郁症和海马体功能变化的研究中,接受益生菌治疗的小鼠表现出肠道微生物生态失调的显著缓解,以及较低的肠道炎症介质如IL-1β、TNF-α和iNOS的表达水平。此外,情感行为也被检测到与肠道微生物群组成变化相关的显著改善。
益生元是宿主细菌可以选择性利用并提供健康益处的底物。常见的益生元包括低分子量碳水化合物、多酚和多不饱和脂肪酸。
在实验室和临床试验中,益生元(包括菊粉和低聚半乳糖)已被证明可以显著提高产生吲哚的益生菌(例如双歧杆菌和乳酸杆菌)的丰度。在对肠道微生物失衡进行一定纠正后,吲哚作为具有调节作用的配体,对炎症反应具有抑制作用。
合生元是益生菌和益生元的混合物。在大鼠实验中,合生元治疗逆转了肠道微生物特定菌群丰度的变化。
经过合生元(乳杆菌、双歧杆菌、链球菌和菊粉的组合)治疗的患有慢性肾病的大鼠中,肠道中产生吲哚的产气荚膜梭菌的丰度降低至正常水平。此外,合生元治疗可通过改变肠道微生物丰度来有效调节粪便中吲哚及其衍生物的水平。
合生元治疗由于其对吲哚水平的间接影响,可能成为许多神经系统和神经精神疾病的辅助治疗。最近一项针对阿尔茨海默病患者的临床实验表明,在使用合生元后,神经炎症有所减轻。
值得注意的是,合生元干预的改善效果优于单独的益生元或益生菌干预,这表明复合干预的组合更有可能成为临床治疗的实际应用。
粪便微生物移植(FMT)在先前的几项研究中已被证明对缓解胃肠道微生物失调具有不可否认的作用。通过FMT将产生吲哚的益生菌(乳酸杆菌、双歧杆菌等)移植到患者的肠道中,可以改善肠道微生物群。据观察,肠道中产生吲哚的微生物群的丰度增加,吲哚及其衍生物的水平受到间接影响。
吲哚是色氨酸代谢途径上的关键配体,可以调节和抑制神经和精神疾病的炎症。粪菌移植已被证明在各种疾病和临床治疗中对改善患者的肠道生态起着至关重要的作用,它可以通过吲哚在中枢神经系统疾病治疗中间接发挥作用,并被认为是一种潜在的辅助疗法。
肠道微生物通过色氨酸调节吲哚水平。色氨酸是人体必需氨基酸之一,需要完全依赖饮食摄入。
以下是一些富含色氨酸的常见食物:
蛋白质食物:肉类(牛肉、猪肉、鸡肉、火鸡)、鱼类(鳕鱼、鲑鱼、金枪鱼)、贝类(蛤蜊、扇贝)、蛋(鸡蛋、鸭蛋)、豆类(大豆、黑豆、红豆)、奶制品(牛奶、乳制品)等。
蔬菜和水果:菠菜、花椰菜、蘑菇、芝麻、松子、香蕉、菠萝、樱桃、草莓、蓝莓等。
谷物和豆类:燕麦、大麦、小麦、黑米、糙米等。
坚果和种子:核桃、杏仁、腰果、葵花子、南瓜子、亚麻籽等。
研究表明,0.4%膳食色氨酸可显著减少衰老小鼠的神经退行性病变和神经炎症。在此过程中,补充色氨酸可以通过改变肠道微生物组成并增加阿克曼氏菌等有益细菌的丰度来增强肠粘膜屏障功能。肠道菌群产生的吲哚类物质(如吲哚乙酸、吲哚-3-丙酸)显著升高,可以激活AHR,从而抑制神经炎症。
通过血清靶向代谢组学分析和16s rRNA测序对全身色氨酸代谢和肠道微生物组进行了分析,进一步证实了微生物群-肠-脑轴在调节色氨酸饮食产生吲哚的潜在作用。
虽然色氨酸饮食是一种可能的治疗策略,但过多的色氨酸摄入也被证明具有有害作用,应注意适量摄入。
此外,据报道,间歇性禁食还可能通过调节肠道微生物组成来影响血浆吲哚,从而对神经和神经精神疾病的预后产生有益影响。饮食调节可能是改善吲哚含量的一种简单但有效的方法。
最近的综合研究表明,吲哚通过作用于靶细胞来调节炎症反应和细胞生理。近年来,开发吲哚类作用靶点的药物一直是一个重要的研究热点。
吲哚及其衍生物充当AHR的配体,并通过AHR间接调节星形胶质细胞和小胶质细胞的炎症。因此,直接作用于AHR的激动剂也可以作为内源性AHR配体(如吲哚)的替代品,并参与色氨酸AHR介导的炎症抑制途径。
体外合成的AHR配体2-(1′H-吲哚-3′-羰基)-噻唑-4-羧酸甲酯在一项临床研究中被证明具有抑制自身免疫性脑脊髓炎进展的能力。对AHR具有激动作用的药物有可能取代色氨酸代谢产物,并作为外源性AHR配体激活自限制途径和修复神经和神经精神疾病。
除了靶向AHR,影响吲哚作用途径中其他靶点的药物也可能具有治疗作用,这需要在未来进行更多的研究。
由于吲哚是肠道细菌常见的代谢产物,其重要的生物学作用不容忽视。吲哚与肠道菌群的稳态和肠道健康直接相关,吲哚还可以间接影响其他系统和人体的整体健康。
吲哚对人类健康具有有益影响,通过激活免疫细胞释放抗炎因子如IL-22来调节肠道屏障并帮助维持肠道稳态,抑制包括肠出血性大肠杆菌在内的病原菌的定植,以及增加MUC表达以增强粘液屏障功能。
此外,吲哚在调节肠道微生态方面也起着关键作用。它们抑制有害菌株,并以影响基因表达的方式改变肠道致病菌的毒力,这有助于缓解出血性结肠炎等疾病。同时,吲哚及其衍生物在激活AhR和PXR介导的抗炎途径中至关重要。例如吲哚-3-丙酸通过PXR介导肠细胞TNF-α的下调,并上调编码生长抑素的mRNA,以调节炎症中的肠道通透性和肠道屏障功能。这意味着吲哚及其衍生物有前景的治疗途径。
尽管如此,吲哚也是一把双刃剑,少数衍生物也存在一定的缺点。例如,吲哚肝脏代谢产生的硫酸吲哚酚在高浓度时具有肾毒性和心血管毒性,可通过促进氧化应激、炎症等病理变化而导致多系统功能障碍。
吲哚在肠道稳态和人类健康中发挥着至关重要的作用。许多肠道细菌被鉴定为将色氨酸代谢为吲哚。尽管如此,仍可能存在未鉴定的细菌,因此未来需要使用代谢组学和宏基因组学来进一步表征未知的吲哚产生细菌及其相关代谢途径。
不同浓度的吲哚发挥着不同的生理功能。健康成年人的粪便吲哚浓度是已知的,而人类肠道和血液中许多吲哚衍生物的浓度仍然未知。缺乏在不同环境中测定吲哚及其衍生物浓度的定量方法,未来需要开发简单快速的测定方法。
未来仍需进一步研究吲哚与人类健康之间的关系。需要研究多种吲哚组合对宿主生理学的影响,并将这些发现与临床环境相结合,以开发相关疾病的新疗法。
主要参考文献
Zhou Y, Chen Y, He H, Peng M, Zeng M, Sun H. The role of the indoles in microbiota-gut-brain axis and potential therapeutic targets: A focus on human neurological and neuropsychiatric diseases. Neuropharmacology. 2023 Nov 15;239:109690.
Tennoune N, Andriamihaja M, Blachier F. Production of Indole and Indole-Related Compounds by the Intestinal Microbiota and Consequences for the Host: The Good, the Bad, and the Ugly. Microorganisms. 2022 Apr 28;10(5):930.
Ye X, Li H, Anjum K, Zhong X, Miao S, Zheng G, Liu W, Li L. Dual Role of Indoles Derived From Intestinal Microbiota on Human Health. Front Immunol. 2022 Jun 17;13:903526.
Lee JH, Lee J. Indole as an intercellular signal in microbial communities. FEMS Microbiol Rev. 2010 Jul;34(4):426-44.
Jiang H, Chen C, Gao J. Extensive Summary of the Important Roles of Indole Propionic Acid, a Gut Microbial Metabolite in Host Health and Disease. Nutrients. 2022 Dec 28;15(1):151.
Kumar A, Sperandio V. Indole Signaling at the Host-Microbiota-Pathogen Interface. mBio. 2019 Jun 4;10(3):e01031-19.
Chimerel C, Emery E, Summers DK, Keyser U, Gribble FM, Reimann F. Bacterial metabolite indole modulates incretin secretion from intestinal enteroendocrine L cells. Cell Rep. 2014 Nov 20;9(4):1202-8.
Lu Y, Yang W, Qi Z, Gao R, Tong J, Gao T, Zhang Y, Sun A, Zhang S, Ge J. Gut microbe-derived metabolite indole-3-carboxaldehyde alleviates atherosclerosis. Signal Transduct Target Ther. 2023 Oct 4;8(1):378.

谷禾健康

俗话说病从口入,饮食对人体具有重要的影响,蔬菜和水果作为每日饮食中必不可少的成分,为人类提供了重要的营养物质,包括各种必需的维生素和矿物质。
此外,蔬菜和水果上栖息着数量惊人的微生物,高度多样化的微生物组是机会性病原体和益生菌的重要储存库。新鲜蔬菜和水果可能成为一些食源性病原微生物的重要来源。
许多研究还发现,食用新鲜蔬菜和水果会影响肠道微生物的组成,同时对人体健康和相关代谢也存在一些有益的影响,例如可以增加碳水化合物活性酶的丰度,影响短链脂肪酸和维生素的生成。
除了新鲜的蔬菜和水果外,牛奶也是人们生活中重要的饮食,牛奶富含蛋白质、维生素、矿物质、必需氨基酸等多种营养,但同时非常容易滋养微生物。不当的保存方法会促进微生物的生长和繁殖,从而对食品质量和食品安全产生负面影响。
本文从食品中的微生物角度,主要阐述了蔬果中存在的一些微生物群对肠道微生物群结构和人类健康的影响。此外还介绍了一些影响食物中微生物生长的因素,以及导致牛奶及奶制品腐败的微生物。
人们对动物体内的微生物研究较多,有时可能忽略了植物中的微生物,你可能想象不到,一个普通的苹果就含有约1亿个细菌。
★ 蔬果中的微生物会影响人体健康
蔬果中高度多样化的微生物群是机会性病原体和益生菌的储存库。其中很少细菌是致病的,大多数是无害的,有些甚至是有益的。
随着饮食的摄入,定植于植物组织内部和外部的微生物可以在人类营养和健康中发挥作用,例如十字花科蔬菜的微生物群,研究表明它们为人类宿主提供了抵御真菌病原体和针对抗癌分子的保护。
此外,一些植物微生物与植物激素协同作用产生的代谢物,也可能与人类肠道微生物甚至整体健康相关。
研究发现蔬菜含有以放线菌门、拟杆菌门、厚壁菌门和变形菌门为主的多种细菌群落,但每种蔬菜物种的组成显著不同。
★ 肠杆菌是蔬菜微生物中的重要组成部分
这些差异通常可归因于肠杆菌科(Enterobacteriaceae)相对丰度的差异。这个革兰氏阴性菌大家族除了许多无害的共生体之外,还包括许多熟悉的机会性病原体,例如大肠杆菌(Escherichia coli)、沙门氏菌(Salmonella)、克雷伯菌(Klebsiella)。然而,肠杆菌科是蔬菜微生物组的重要组成部分。
★ 发酵的蔬菜中含有大量的乳酸菌
除了新鲜蔬菜外,发酵的蔬菜也是全世界饮食的重要组成部分,并且不同地区存在特定的传统产品,例如韩国的“泡菜”或中国的“酸菜”。
通过使用本土细菌或发酵剂进行乳酸发酵会引起细菌群落的转变。它们携带内源性乳酸菌群落,这些群落在发酵过程中变得丰富。例如,腌制橄榄含有大量乳杆菌(Lactobacillus),可能具有益生菌作用。
另一类发酵食品以奶酪和其他乳制品为代表,将在本文后面的章节讲述。
★ 不同蔬果中的微生物组成存在差异
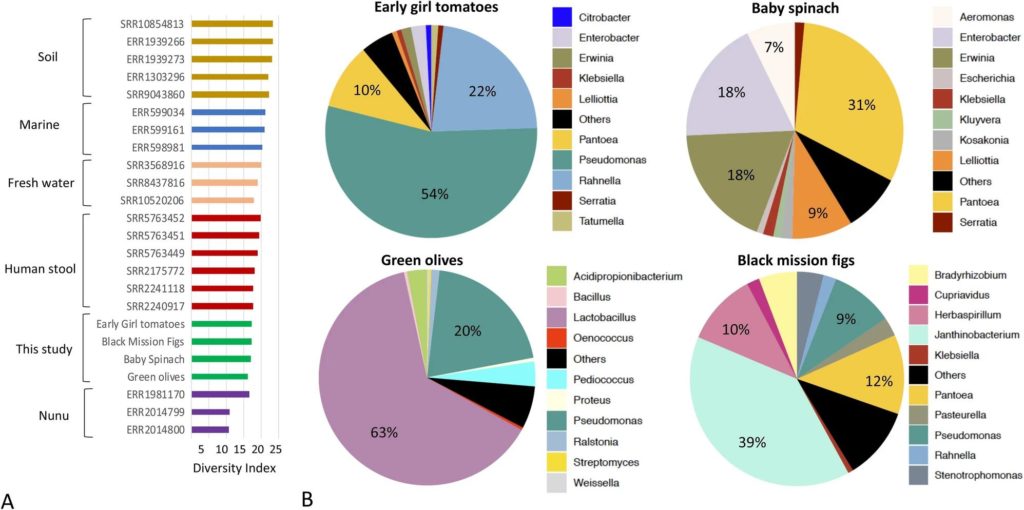
基于宏基因组读数的分类注释表明,大部分样品中的微生物群落均以变形菌门为主,但绿橄榄除外,其中最丰富的门是厚壁菌门(占总数的69.7%)。
与其他样品相比,绿橄榄中的放线菌含量也高出10 倍(平均为4.2%对0.4%)。在属水平上,蔬菜和水果中含有不同的微生物成员(上图B所示)。
番茄中假单胞菌非常丰富
例如,假单胞菌属(Pseudomonas)是番茄中最丰富的分类群(54%),其次是拉恩氏菌属(rahnella)(22%)和泛菌属(Pantoea)(9%)。
小菠菜以泛菌属(Pantoea)(30%)为主,其次是欧文氏菌属(Erwinia)(20%)和肠杆菌属(19%)。
绿橄榄以乳杆菌(62%)为主,其次是假单胞菌(21%)、丙酸杆菌(3%)和片球菌(3%)。
黑无花果中有较高丰度的真菌
黑无花果中的细菌以紫色杆菌属(Janthinobacterium)(38%)为主,其次是泛菌属(12%)和草螺菌属(12%)。
基于从宏基因组中恢复的 16S 和 18S rRNA 基因序列的分类学图谱表明,黑无花果拥有属于真菌的最高比例的测序读数,主要分为曲霉属(30%)、未分类的散囊菌目(Eurotiales)(29%)和未分类的Trichocomaceae属(26%) 属。
注:在任何宏基因组中均未检测到古菌序列。
小结
蔬菜微生物组高度多样化,不同品种蔬菜的物种组成各不相同,并受到地理方面以及农业和食品加工的强烈影响,肠杆菌科是关键物种。
★ 蔬菜中具有潜在有益细菌和病原体
生菜在蔬菜中有着特殊的地位。它是最受欢迎的生吃蔬菜之一,并为特定微生物提供了栖息地。
研究发现,在田间种植的长叶生菜的叶际中,存在高丰度10^5–10^6菌落形成单位(cfu)g和肠杆菌科细菌比例较高的多样性。肠杆菌科分类群不仅包含潜在的有益细菌,而且还存在潜在的病原体。
在德国病原体监测系统中,在所调查的生菜样本中,1.3%发现了产维罗细胞毒素的大肠杆菌,3.8%发现了大肠杆菌。
植物,特别是其内层和根茎,是新出现机会性病原体的重要储存库。
★ 多种病原体能够在蔬菜中定值
近年来,记录在案与食用生蔬菜有关的人类感染的数量有所增加。多种人类病原体能够在蔬菜中定殖,包括大肠杆菌等致病菌。
下图显示了细菌处理后大肠杆菌通过气孔侵入生菜叶片。
大肠杆菌在生菜叶片上的定值
Berg G,et al.Microb Biotechnol.2014
A.共聚焦Z堆栈体积的渲染。
B和C.显示造口内细菌的A的等表面模型。
★ 植物中的一些菌属和人体存在相互作用
有许多与植物相关的菌属,包括伯克霍尔德菌属(Burkholderia)、肠杆菌属、假单胞菌属、罗尔斯通氏菌属(Ralstonia)、沙雷氏菌属、葡萄球菌属和寡养单胞菌属(Stenotrophomonas),它们与植物和人类之间相互作用。
这些属的一些成员表现出促进植物生长以及对抗植物病原体的优异拮抗特性;然而,许多菌株也会定植于人体器官和组织,从而引起疾病。一个原因是相似或通常相同的因素允许识别、粘附和入侵植物和人类宿主。
机会致病菌在芝麻菜叶层中的分类结构
Berg G,et al.Microb Biotechnol.2014
这一群体中研究得很好的例子是革兰氏阴性,通常具有多重耐药性的铜绿假单胞菌和嗜麦芽窄食单胞菌。两者都是植物微生物群中丰富的成员,属于这些物种的菌株在基因型和表型水平上具有高度的多样性。
铜绿假单胞菌分布较广,会引起人体感染
令人惊讶的是,铜绿假单胞菌的泛基因组比人类基因组具有更大的遗传库,这解释了铜绿假单胞菌广泛的代谢能力及其在栖息地中的普遍分布。
此外,流行的植物模型拟南芥已被用于成功鉴定与毒力相关的新铜绿假单胞菌基因。
铜绿假单胞菌感染人体后,可引起病人的血液感染、肺炎、心内膜炎、尿路感染等;对植物亦是机会性感染的,感染后会流出绿色的脓汁和渗出液。
当人体自身微生物群减少时,可能被嗜麦芽窄食单胞菌感染
嗜麦芽窄食单胞菌菌株表现出相似程度的多样性。临床和环境嗜麦芽窄食单胞菌种群的多态性突变频率解释了对新生态位的适应,与植物相关的种群具有更广泛的多样性,只有突变频率高的种群(超突变者)才能适应临床环境和人类宿主。
尽管嗜麦芽窄食单胞菌菌株引起大量感染,但仅鉴定出非特异性毒力因子,例如蛋白酶和铁载体。属于该物种的菌株持续存在并表现出多重抗性;只有本土微生物群减少,病原体才有机会感染人类。
在自然栖息地中,嗜麦芽窄食单胞菌菌株定植于双子叶植物中,这些植物能够产生多种次生抗菌代谢物。
为了在这样的植物中生存,需要使用外排泵,这也是它们对临床使用的抗生素具有多重耐药性的原因。然而,研究表明,菌株水平上的基因组和表观基因组具有高度可塑性和特异性,这可能有助于强毒菌株的发展。
农业技术和加工对植物相关微生物群落的组成有重要影响。在过去的二十年里,更大规模的生产和更有效的新鲜蔬菜分配导致了疾病爆发数量的增加。
有机农业实践可能与传统农业实践不同,包括使用的肥料和农药的类型,这些差异有可能影响与蔬菜相关的微生物群落结构;它们通常具有较高的微生物多样性的特点。
★ 抗生素和农药的使用增加了相关耐药基因
在过去的几十年中,抗生素在畜牧业中的使用极大地促进了农场环境中抗生素耐药性的发展和丰富。特别是,粪便是耐药细菌和抗生素化合物的储存库,其应用于农业土壤被认为会显著增加抗生素耐药基因和土壤中耐药细菌种群的选择。
这些种群可以从根际侵入植物的内部,并进入人类的食物链。新鲜产品的病原体污染可能起源于收获之前或之后,一旦被污染,产品就很难消毒。
★ 动物粪便中携带的病原体可能增加了蔬菜中的病原体
食品加工也会对蔬菜微生物组的结构和食品安全产生重要影响。例如,中等干扰(例如轻微的生物或非生物影响)可以增加肠杆菌科细菌的相对丰度。
与志贺氏菌(一种以人类为主要宿主的有机体)收获前污染相关的爆发相对较少,而与沙门氏菌或产生志贺毒素的大肠杆菌相关的爆发相对较高,以动物为主要宿主的生物体,强调了家养动物和野生动物作为沙拉等蔬菜收获前污染的主要来源的作用。
既然植物中存在如此丰富的微生物组,那么其在植物生长的时候是否存在一定的作用,当人类将其作为食物摄入时又是否会对人体健康产生影响?在这一章节谷禾将具体讲述植物中微生物的相关作用。
植物微生物组对植物生长和健康起着重要作用,取决于植物种类、栽培品种和土壤类型等因素。
▷ 植物中的微生物会促进营养吸收
植物中的一些微生物可以支持营养吸收并产生多种植物激素。
例如根瘤菌和固氮菌,能够与植物共生,将大气中的氮转化为植物可利用的氮化合物。这种共生关系使植物能够吸收到更多的氮,从而促进其生长。
溶磷细菌和真菌,能够分解土壤中的有机磷化合物,将其转化为可溶性的无机磷,为植物提供营养。
一些微生物能够产生植物生长激素,如生长素和激动素,这些激素可以促进植物的生长和发育。微生物通过与植物根系接触,释放这些激素,从而影响植物根系的吸收能力。
注:激动素是一种内源的细胞分裂素,除具有促进细胞分裂的作用外,还具有延缓离体叶片和切花衰老,诱导芽分化和发育及增加气孔开度的作用。
▷ 一些植物中的病原菌会影响产量
许多病原体会对植物产生负面影响,特别是真菌、卵菌和线虫;据估计,全球三分之一以上的产量损失是由它们造成的。
病原菌会直接侵害植物的组织,破坏植物的生长和发育过程。例如,霉菌和真菌可以感染植物的叶片、茎和根部,这会削弱植物的光合作用和养分吸收能力。
此外,病原菌还可以分泌毒素,对植物产生毒害作用。这些毒素会破坏植物的细胞结构和功能,干扰植物的正常代谢过程,使植物受到氧化应激和细胞死亡的影响。
最终导致叶片枯萎、果实腐烂、凋萎和死亡等症状,从而降低产量。
植物微生物可能还通过刺激人体的免疫系统和增强肠道微生物组的多样性对人类健康发挥积极作用。
最近,通过与肠杆菌科细菌的显著相互作用证明了细菌多样性与特应性之间的相关性。研究发现健康人外周血单核细胞中不动杆菌(Acinetobacter)的丰度与白细胞介素10的表达呈正相关。
白细胞介素10是一种抗炎细胞因子,在维持对无害物质的免疫耐受性方面发挥着核心作用。
▷ 植物相关微生物可能成为“天然疫苗”
已知源自革兰氏阴性菌(例如肠杆菌科)的内毒素具有过敏保护和免疫调节潜力。如果植物是肠杆菌科细菌的天然储存库,那么这些细菌一定长期以来一直是我们饮食的“天然”组成部分。
考虑到全世界人们食用的蔬菜和水果量,植物相关微生物组可能可以作为免疫刺激剂或“天然疫苗”。
▷ 植物相关细菌影响肠道微生物的多样性
在人体肠道中可检测到水果和蔬菜相关细菌
有趣的是,植物和人类肠道微生物组在物种组成和功能方面存在重叠。最近的研究表明,胃并不像以前认为的那样对微生物通道构成严格的屏障。它栖息着许多物种。
最近还提供了食源性微生物(包括动物性和植物性饮食)在通过消化系统后仍能存活的证据,并且食源性菌株可能在肠道中具有代谢活性。
植物和人类相关细菌的分类及其在人类肠道中的丰度
Wicaksono WA,et al.Gut Microbes.2023
(a)R1中的不同颜色表示细菌分类,R2表示MAG(宏基因组组装基因组)的起源。
水果和蔬菜相关细菌的相对丰度及其在儿童(b)和成人(c)中的丰度。条形图显示了人类肠道中与水果和蔬菜相关的细菌组成在目水平上的相对丰度。
(d)水果和蔬菜相关细菌的相对丰度是通过使用包含仅映射到水果和蔬菜相关细菌基因组读数的数据集获得的。不同的颜色代表不同的级别分类,不太丰富的细菌目包括在“其他”中。
通过基于每月粪便样本鸟枪宏基因组测序(对儿童肠道微生物组进行纵向研究,进一步尝试确定水果和蔬菜相关细菌对人类肠道整体微生物多样性的贡献。
婴儿时期喂养蔬果有助于肠道微生物的发育
有趣的是,水果和蔬菜相关细菌的多样性从1个月大到12个月大的受试者有所增加,但从此时开始下降,在24个月以上的受试者中达到最低水平。
除了母乳喂养之外,引入固体食物(即水果和蔬菜)是生命早期的事件,有助于肠道微生物组的变化和发育。
在队列中,一些儿童在前4个月内已经接触了根类蔬菜(n=269中的71名)、水果(n=269中的81名)和蔬菜。此外,制备自制婴儿食品的常见烹饪方法可能无法完全消除植物微生物群。
由于食源性微生物可以在消化道中生存,我们推测,儿童肠道宏基因组中检测到的植物相关细菌数量的增加是由于断奶早期食用的自制或生水果或蔬菜中的植物微生物群的转移和定植所致。
水果和蔬菜相关细菌平均占2.2%(最小值:0.8%,最大值:13.6%)
▷ 植物微生物随着时间的推移在体内持续存在
人类肠道中与水果和蔬菜相关的细菌群落随着宿主年龄的变化而变化,根据图中的年龄梯度,可以看到清晰的聚类。评估表明,宿主年龄影响水果和蔬菜相关的细菌群落结构(P=0.001),但只能解释5.3%的细菌变异。
有趣的是,婴儿的国籍也对水果和蔬菜相关的细菌群落结构产生了较小程度的影响(P=0.001,R2=2.2%)。这一结果可能是由于不同国家的婴儿之间的辅食喂养模式不同所致。
沿梯度富集的细菌类群主要是革兰氏阳性菌,尤其是布氏乳杆菌、乳杆菌属和乳球菌属,它们取代了早期占主导地位的泛菌属、欧文菌属和不动杆菌属。
注:与临床菌株相比,源自植物的聚集泛菌菌株同样能够定植于人类宿主。
肠道微生物的变化可能由于氧气浓度和食物种类
我们假设,由于新生儿肠道中存在氧气,来源于水果和蔬菜的兼性厌氧γ-变形菌,即泛球菌、欧文氏菌和不动杆菌,可以在断奶早期的婴儿肠道中定植。然后,由于氧气浓度降低,厌氧细菌,即布氏乳杆菌和乳杆菌属,在第8-12个月出现。
在婴儿期,肠道微生物群的生态演替是一个动态过程,然后在儿童期达到稳定阶段。随着宿主年龄的增加,人类肠道中与水果和蔬菜相关的细菌组成变得更加异质(即相对于中位数分布的差异更大)。这可能是由于通常随着婴儿年龄的增加而提供的食物种类更加多样化,也可能因个体而异,导致观察到与宿主年龄相关的异质性。
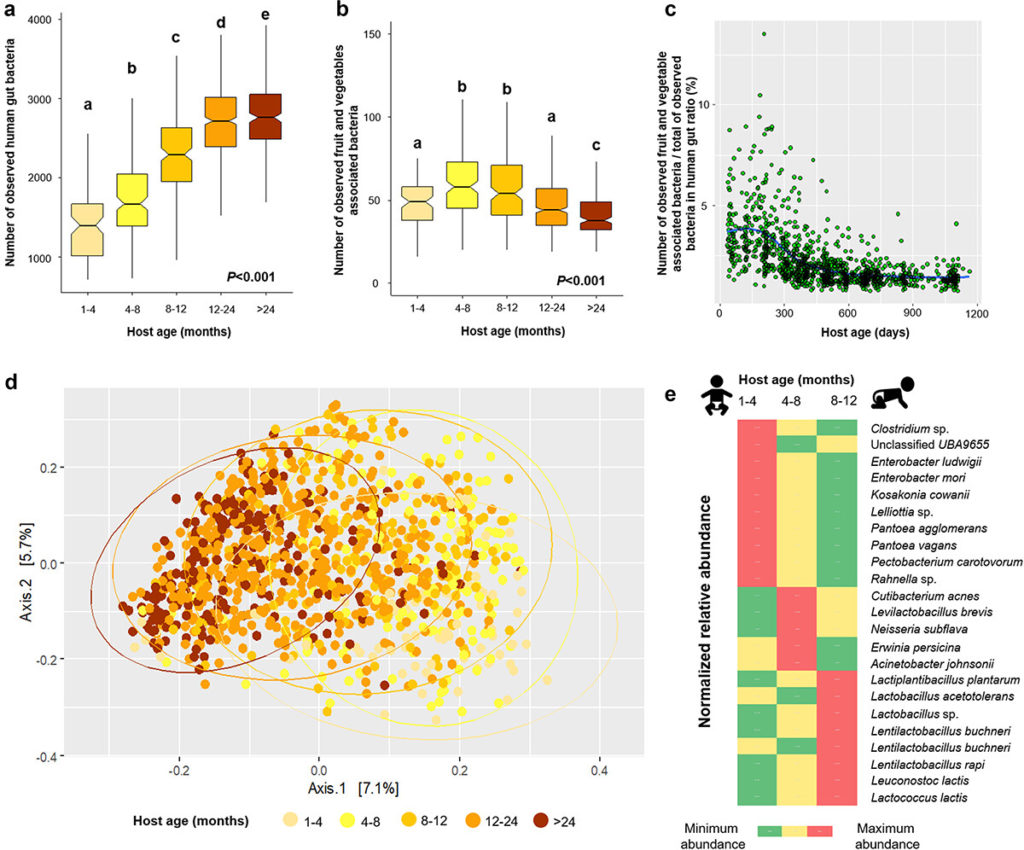
Wicaksono WA,et al.Gut Microbes.2023
箱线图包括基于观察到的肠道宏基因组观察到的人类肠道相关细菌(a)和水果和蔬菜相关细菌(b)。
箱形图上方的不同字母表示不同宿主年龄内的Kruskal-Wallis检验,然后进行成对比较(P<0.05)。散点图显示了观察到的水果和蔬菜相关以及人类肠道相关细菌宏基因组组装基因组沿年龄梯度的比率(c)。使用二维PCoA图并基于 Bray-Curtis 相异矩阵(d)显示了人类肠道中水果和蔬菜相关细菌的群落聚类。
LEfSe分析表明,水果和蔬菜相关的细菌宏基因组组装基因组在不同年龄组中富集(e)。
▷ 蔬果消费频率和多样性会影响人类肠道中与水果和蔬菜相关的细菌丰富度
食用水果和蔬菜的频率和多样性可能会影响人类肠道中与水果和蔬菜相关的细菌丰富度。
为了检验这一假设,研究人员使用了美国肠道项目的数据集,这是一项大型公民科学开放平台研究,收集了自我报告的饮食数据和粪便样本。
使用Kraken2,总共746个样本的读数超过500000个,这些读数被指定为细菌。保留这些样本进行进一步分析,以检查肠道微生物多样性与植物消费频率和多样性之间的关联。
分析表明,人类肠道中水果和蔬菜相关细菌的丰富度与受试者食用蔬菜的频率和多样性有关。
食用蔬菜更丰富的人群肠道微生物多样性更高
对于α多样性分析,将数据集二次采样至500000个读数后,计算了人类肠道中检测到的水果和蔬菜相关宏基因组组装基因组(MAG)的数量。
与其他组相比,经常食用蔬菜和每周食用超过10种植物的受试者中检测到的与水果和蔬菜相关的宏基因组组装基因组数量更高。然而,水果消费频率对检测到的相关宏基因组组装基因组的数量没有显著影响。
蔬菜消费频率的增加和所消费植物的多样性也增加了人类肠道中水果和蔬菜相关细菌的相对丰度。
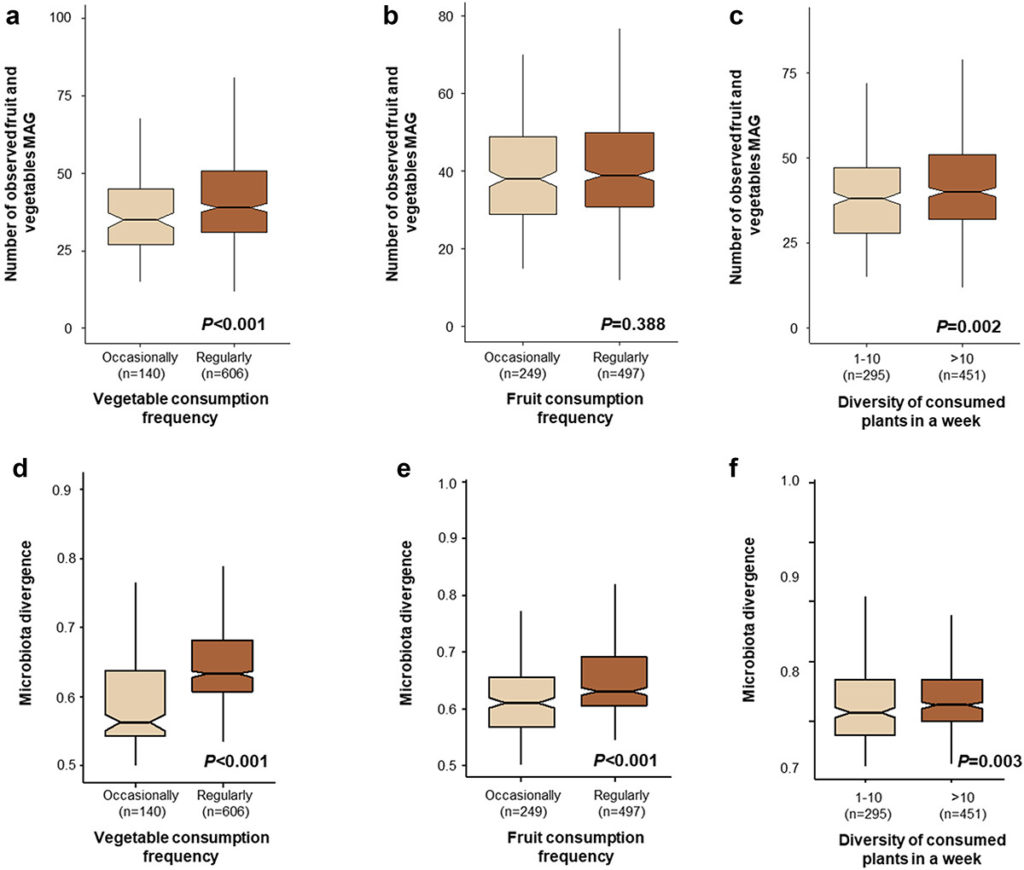
Wicaksono WA,et al.Gut Microbes.2023
一周内蔬菜消费频率、水果消费频率和消费植物多样性对观察到的水果和蔬菜相关细菌数量以及水果和蔬菜细菌群落组成总体异质性的影响。
箱线图显示了肠道(ac)中观察到的与水果和蔬菜相关的宏基因组组装基因组。其他图显示了肠道中水果和蔬菜相关宏基因组组装基因组组成的总体异质性(df)。
与研究结果一致,经常食用蔬菜、水果和自制发酵乳制品的农村贝都因人的细菌多样性明显高于城市沙特人,城市沙特人每周只吃1-2次蔬菜和水果。
另一组研究人员也提出了类似的观点,患者因每天食用帕尔马干酪而在人类肠道中发现了与奶牛相关的细菌定植。
基因本体论(GO)生物学过程的预测表明,宏基因组读数的很大一部分与代谢功能有关,如核酸代谢、蛋白质代谢和碳水化合物代谢。
★ 植物中不同的微生物组成导致代谢存在差异
对四个样本中注释基因的比较表明,并非所有生物代谢过程都是均匀分布的。在新鲜菠菜中,与其他样品相比,我们发现分配给果胶分解代谢、甘油醚代谢、海藻糖生物合成、L-苏氨酸分解代谢为甘氨酸和L-丝氨酸生物合成过程等过程的高频读取。
在无花果中,我们发现木葡聚糖代谢和聚羟基丁酸酯生物合成更加频繁。与其他样品相比,番茄中的乙醛酸分解代谢更为频繁。
此外还确定了与人类肠道微生物组稳态相关的代谢途径的存在,包括谷氨酸、萜类化合物、核黄素(VB2)、硫胺素(VB1)、叶酸、谷氨酰胺和生物素的生物合成。
除绿橄榄外,所有样品中都存在类胡萝卜素生物合成过程,而对氧化还原状态、乳糖代谢过程以及脂磷壁酸、磷壁酸和异戊烯基二磷酸生物合成过程的响应仅在绿橄榄中被发现。
总体而言,这些数据揭示了食用植物微生物组具有多样化的基因组库,且不同样本之间存在差异。
▷增加碳水化合物活性酶的丰度
为了进一步了解这些植物微生物组的功能,我们研究了碳水化合物活性酶 (CAZymes) 的丰度,这是一组参与植物细胞壁分解的酶,有可能进一步转化为人体肠道中的有益代谢物。
碳水化合物活性酶根据蛋白质序列和结构相似性进行分类,包括糖基转移酶(GTs)、糖苷水解酶(GHs)、碳水化合物酯酶(CE)、多糖裂解酶(PL)、辅助活性酶(AA)和碳水化合物结合模块(CBM)。
本研究中所表征的植物相关微生物群中的假定碳水化合物活性酶是使用来自宏基因组和碳水化合物活性酶数据库的预测开放阅读框进行鉴定的。
糖基转移酶和糖苷水解酶是宏基因组中预测最丰富的碳水化合物活性酶(约占总数的30%至57%)。样品中鉴定出较少百分比的辅助活性酶(约1-6%)、碳水化合物结合模块(2-5%)、碳水化合物酯酶(3-9%)和多糖裂解酶(1-4%)。
具体而言,碳水化合物活性酶数据库中的133个糖苷水解酶家族中有79个在样本中被检测到,其中 GH13、GH23和GH1是最常见的家族。GH13是人类肠道微生物组中最常见的家族之一,其特点是分解淀粉。
部分糖苷水解酶与人类肠道的有益作用相关
研究还观察到糖苷水解酶明显分布在特定样本中,并且与人类肠道的有益作用相关。
例如,番茄酶与木聚糖酶一起是GH10的成员。番茄红素酶促进抗真菌番茄红素降解为非致癌底物。
黑无花果中真菌的存在可能与GH10酶的存在有关,GH10酶使真菌毒素呈惰性。
GH1包含参与纤维素降解的β-葡萄糖苷酶,纤维素是叶类蔬菜中最丰富的纤维之一。肠道微生物利用GH1酶将聚糖水解成葡萄糖和糖酵解前体葡萄糖-6-磷酸。
含有海藻糖磷酸化酶的GH65在绿橄榄样品中含量最高。海藻糖是一种二糖,可以防止植物干燥,存在于橄榄叶中。海藻糖酶也存在于脊椎动物的小肠中,肠球菌等细菌已被证明可以代谢海藻糖。
GH28家族含有与果胶降解相关的酶。果胶被认为是一种益生元,番茄中存在的欧文氏菌属(Erwinia)和假单胞菌属(Pseudomonas)是常见的果胶分解酶生产者。
总之,这些数据进一步支持了这样一种观点,即植物中存在的微生物在作为饮食的一部分食用时可以为人类提供代谢益处,因为它们含有大量碳水化合物活性酶,对人类健康和植物细胞壁中存在的底物起着至关重要的作用。
▷ 影响短链脂肪酸产生的代谢途径
与人类健康相关之一的微生物代谢物是短链脂肪酸。短链脂肪酸源自复杂碳水化合物的微生物发酵,既可作为重要的调节信号分子,又可作为宿主的额外燃料来源。
所分析的四个样品中最普遍的短链脂肪酸途径是乳酸氧化和L-赖氨酸分解代谢过程为乙酸。在新鲜菠菜和绿橄榄的宏基因组中也发现了乳酸代谢过程。最不常见的途径是丁酸代谢过程,因为宏基因组包含的丁酸激酶读数最少。
蔬果中的微生物组有助于产生乙酸和丙酸
有趣的是,研究中具有最广泛短链脂肪酸代谢潜力的样品是腌制的绿橄榄,这表明腌制过程可能会选择具有广泛短链脂肪酸生产能力的微生物。样品中最具代表性的酶是与乙酸(乙酸激酶)和乳酸(D-乳酸脱氢酶)生产相关的酶。
这些数据表明,水果和蔬菜的微生物组含有产生乙酸和丙酸(与人类健康相关的微生物代谢物家族)所需的基因和途径,但缺少丁酸生物合成,因为它主要与样品中未见的严格厌氧菌有关。
▷ 与维生素合成相关
众所周知,微生物可以合成维生素,这对于各自宿主的多种代谢反应至关重要。
本研究的宏基因组中参与维生素生物合成和摄取转运蛋白酶的鉴定是基于先前在人类粪便宏基因组和益生菌菌株克劳氏芽孢杆菌(Bacillus clausii)中鉴定的KEGG同源物(KOs)注释基因。
植物微生物中存在编码维生素合成的基因
研究结果表明,植物相关宏基因组中存在编码酶的基因,这些酶是钴胺素(维生素B12)、生物素(维生素H)和泛酸(维生素B5)生物合成途径的一部分,叶酸(维生素B9)、甲基萘醌(维生素K2)和烟酸(维生素B3)生物合成的基因簇较少。
此外,在宏基因组中检测到了很高比例的与钴胺素代谢相关的基因,并且在早期番茄和绿橄榄中发现了略高丰度的钴胺素代谢基因。
钴胺素(维生素B12)是人类必需的辅助因子,由一些细菌和古细菌合成,参与介导微生物-微生物相互作用和宿主-微生物作用。钴胺素缺乏会导致贫血、神经系统疾病等。
植物和动物来源的食物都在微生物生长中发挥着重要作用。微生物在食品中生长或繁殖的能力取决于食品环境。
食品的内在因素、外在因素、隐性因素包括各种食品加工方法分别对微生物的生长产生作用。这些因素决定了食物中微生物的生长以及它们用来产生能量和代谢产物的特定途径。
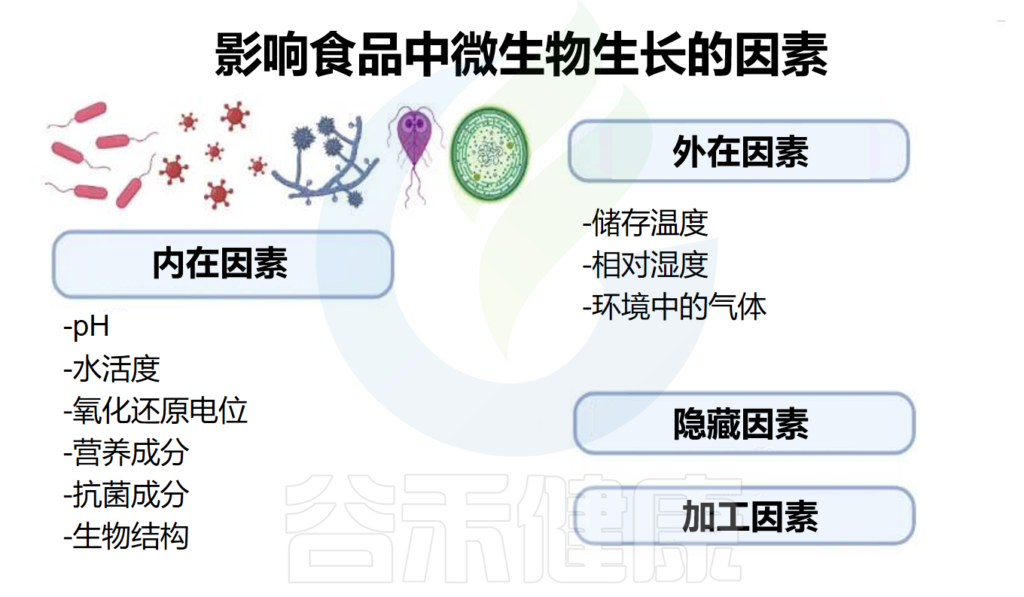
Part 01
内在因素
1
酸碱度
一般来说,与细菌相比,霉菌和酵母菌可以在较低的pH值下生长,并且革兰氏阴性菌比革兰氏阳性菌对低pH值更敏感。
霉菌生长的pH范围为1.5至9.0;对于酵母生长的pH范围为2.0至8.5;革兰氏阳性菌生长的pH范围为4.0至8.5;革兰氏阴性菌生长的pH范围为4.5至9.0。
根据 pH 范围,微生物可分为:
中性菌在pH值5至8范围内生长最佳;
嗜酸菌在pH值低于5.5时生长最佳;
嗜碱菌在pH值高于8.5时生长最佳。
以下是一些常见微生物生长所需的pH值:
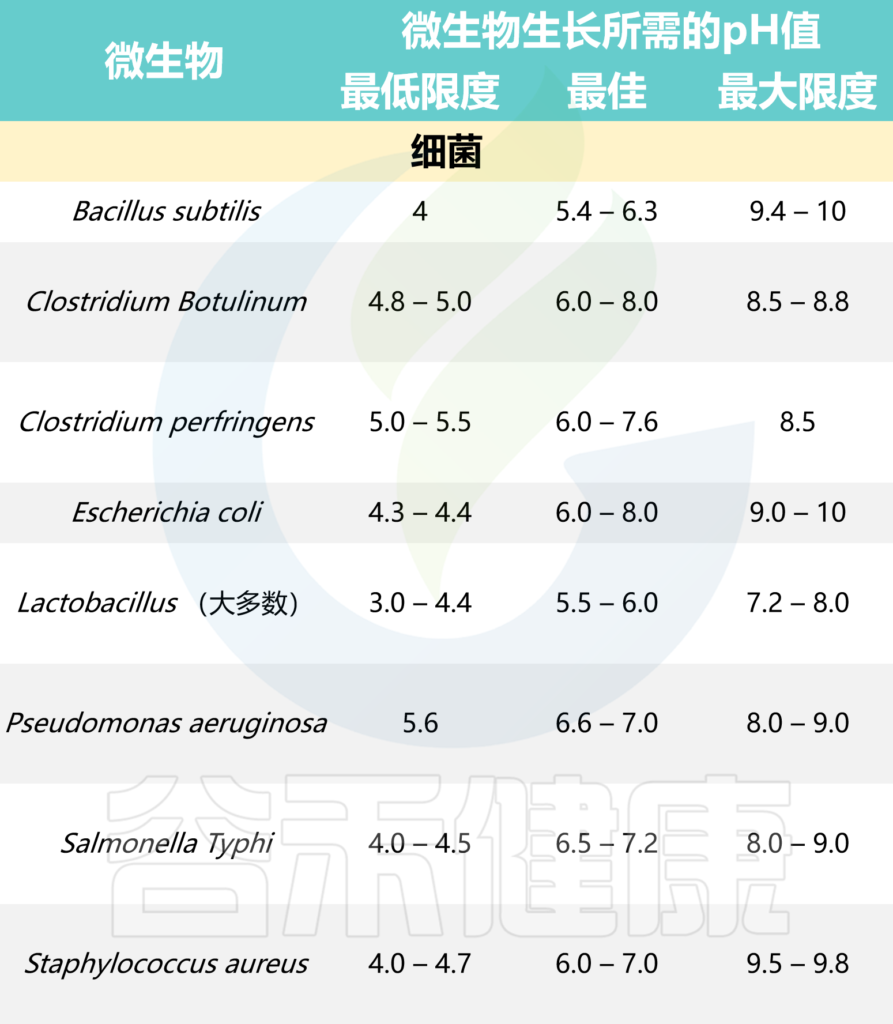
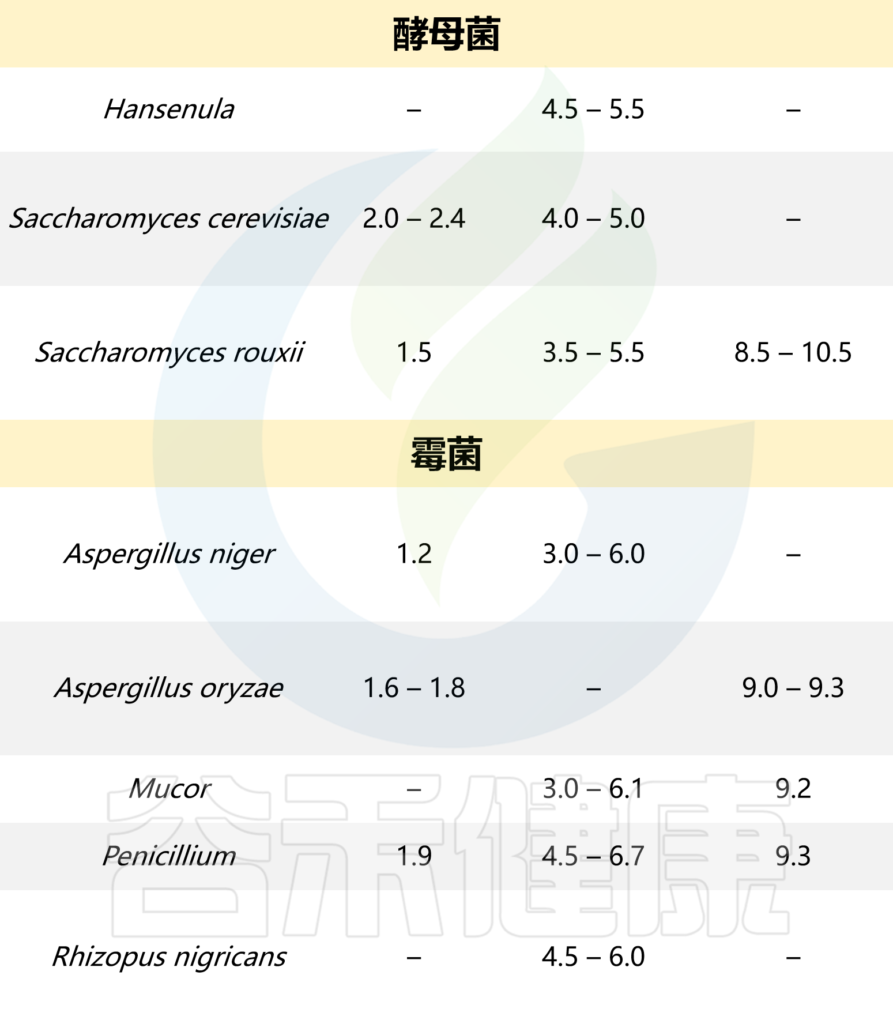
根据pH值,食物一般可分为以下几类:
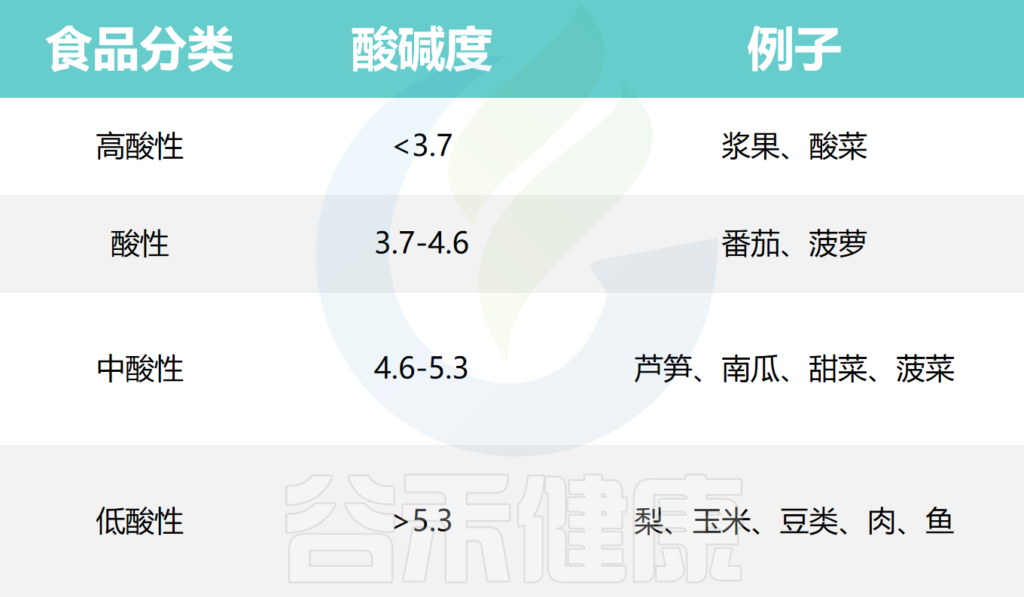
2
水分活度
水分活度(aw)是可用于生物功能的水量,可因渗透效应而减少。微生物需要可用形式的水才能在食物中生长。
食物的水分活度可以用相同温度下食物的水蒸汽压与纯水的水蒸汽压力的比值来表示,0<它的范围是<1。
与真菌相比,细菌的生长需要更高的水分活度。细菌不会在低于0.91的水平生长,霉菌可以在低至0.80的水平生长。革兰氏阴性菌比革兰氏阳性菌对低水分活度更敏感。
3
氧化还原电位
物质的氧化还原或氧化还原电位被定义为原子或分子之间电子转移的测量值。氧化还原电位通常写为Eh,并以毫伏(mV)为单位进行测量。
不同类群微生物生长所需的Eh范围如下:
需氧菌在+500至+300mV下生长最佳,如霉菌、酵母、芽孢杆菌、假单胞菌、卡他莫拉菌和微球菌;
兼性厌氧菌在+300至+100mV下生长最佳,例如乳酸菌和肠杆菌科细菌;
厌氧菌在+100至–250mV或更低的电压下生长最佳,例如梭菌属。
4
营养成分
微生物的生长和代谢功能需要蛋白质、碳水化合物、维生素、脂质、水、以及硫、磷、氮等矿物质。
人们的食物是微生物生长的最佳营养来源,但食品中常见的微生物对营养的需求差异很大,能够大量利用现有营养的微生物通常在食品中占主导地位。
首先利用简单的碳水化合物和氨基酸,然后是这些营养素的更复杂形式。革兰氏阳性菌的营养需求高于酵母菌,其次是革兰氏阴性菌,霉菌的营养需求最低。
因此许多食物中都会出现霉菌
5
抗菌成分
部分食品具有天然的抗菌成分,这些成分可以抑制微生物的生长和繁殖。因此其中一些可以用作天然的保存剂。
下面罗列了一些常见食物中的抗菌成分:


6
生物结构
有些食物具有防止微生物进入的生物结构,天然覆盖物可防止损坏并减少微生物腐败的机会。
例如水果的外壳、坚果壳、蛋壳、肉类具有筋膜和皮肤等结构,可以防止食源性病原体和腐败微生物的进入。
Part 02
外部因素
受外部条件控制的因素称为外在因素,这些因素包括温度,相对湿度等。
1
储存温度
酶促反应和微生物生长受到环境温度的影响。例如酵母菌和霉菌的生长温度范围很广,为10–35°C。
根据温度,细菌通常可分为以下几类:
–嗜冷菌可以在0-20°C的温度范围内生长,例如假单胞菌属(Pseudomonas)和肠球菌属(Enterococcus)。
–嗜温菌是可以在25°C-40°C之间生长的微生物,最适生长温度接近37°C。 这些包括沙门氏菌、葡萄球菌、梭菌、志贺氏菌。
–嗜热菌是在45°C以上高温下生长的微生物,最适生长温度在50°C-70°C之间。其中包括芽孢杆菌属、梭菌属和地热芽孢杆菌(Geobacillus)。
注:病原菌一般均为嗜温菌,最适温度为人体的体温,即37℃,故实验室一般采用37℃培养细菌。
2
相对湿度
相对湿度是大气或食品环境中的水分含量。相对湿度会影响食品的水分活度水平,从而影响微生物的生长。
低湿环境(相对湿度低于30%):低湿环境会导致细菌细胞失水,从而抑制其生长和繁殖。细菌在干燥环境中往往处于休眠状态,无法进行正常的代谢活动。因此,低湿环境对于细菌的生长是不利的。
中等湿度(相对湿度在30%至70%之间):中等湿度是细菌生长的最适宜条件之一。在适度湿润的环境中,细菌可以获得足够的水分来维持其细胞活动,并且可以更好地利用营养物质进行生长和繁殖。因此,中等湿度下的细菌生长速度较快。
储存在较高湿度环境中的干燥谷物会吸收水分并发生霉变。
3
气体浓度
气体浓度可以对微生物的生长产生影响。不同的微生物对气体浓度有不同的适应能力和偏好,因此气体浓度的变化可能会对微生物的生长速率和代谢活性产生影响。
以下是一些常见气体对微生物生长的影响:
-氧气:氧气是许多微生物生长所必需的,被称为好氧微生物。它们需要氧气进行呼吸作用,以产生能量和完成生物化学反应。然而,有些微生物是厌氧微生物,它们在缺氧或无氧条件下生长。氧气浓度过高会抑制厌氧菌的生长甚至导致其死亡。
-氮气:氮气在大气中的浓度很高,但大多数微生物无法直接利用氮气。一些微生物具有固氮能力,能够将氮气转化为可利用的氨或亚硝酸盐,从而为其他微生物提供可用的氮源。
-甲烷:甲烷是一种重要的温室气体,也是一些微生物的产物。产甲烷菌(Methanogenus)是一类厌氧微生物,它们能够利用无机或有机化合物产生甲烷。这类微生物对甲烷浓度的变化非常敏感。
Part 03
隐性因素
第三个因素被称为隐性因素。该因素包含了生物体本身的特性以及一些食品加工手段对微生物生长的影响。
•一种微生物对其他微生物可能存在抑制作用
微生物可以抑制或刺激另一种微生物的生长。一些微生物可能会产生对其他生物体具有抑制性或致命性的物质,例如抗生素、细菌素、过氧化氢和有机酸。
•食品加工
在食品加工过程中,微生物会受到各种物理或化学压力。这些加工因素包括加热、冷冻、干燥、减少气压、辐射和各种化学物质:
加热通过破坏细胞质膜、改变代谢和酶活性来帮助降低食物中的微生物水平。
冷冻通过降低pH值和增加水分活度的抑制作用来减少微生物的生长。
干燥会减少微生物的生长,因为它会导致代谢损伤,从而损害细胞的增殖。
牛奶被称为均衡食品和高营养食品,富含蛋白质、脂肪、碳水化合物、维生素、矿物质、必需氨基酸等。是许多人日常生活中常摄入的食品之一。
但牛奶的高水分活度、适中的pH值(6.4–6.6)和高营养含量,也成为许多微生物(即细菌、病毒、真菌和原生动物)的极佳生长培养基。
★ 牛奶及奶制品非常容易受微生物的影响
牛奶及其制品,如酸奶、黄油、奶油和奶酪都很容易受到微生物的影响而腐败。
生奶和巴氏奶中都含有多种微生物,它们都是冷藏保存的,但保质期有限。
在巴氏灭菌前的冷藏(奶牛场和加工厂)期间,只有耐冷菌可以在冷藏奶中生长,例如假单胞菌(Pseudomonas)、黄杆菌(Flavobacterium)、产碱杆菌属(Alcaligenes)、单核细胞增生李斯特氏菌、小肠结肠炎耶尔森氏菌、某些大肠菌群和芽孢杆菌。
其中一部分是致病菌,会引起食物中毒,使人出现呕吐、腹泻、头晕等症状,严重时甚至可导致死亡,建议大家避免直接食用生奶。
在巴氏灭菌中存活下来的是一些耐热微生物,如微球菌、一些肠球菌、链球菌、一些乳杆菌以及梭状芽胞杆菌。霉菌和酵母菌通常在巴氏灭菌过程中被消除。
在较小程度上,原生动物病原体如隐孢子虫和贾第鞭毛虫也已被发现污染牛奶。
★ 微生物引起的牛奶变化
一些微生物可能引起牛奶出现以下变化:
-出现异味
-变色
-产生气体
-脂肪分解并发生酸败
-蛋白水解
-在低酸度下凝结
谷禾在下表列出了一些微生物对应的牛奶变化:

人们可能觉得乳制品经过加工后,不太容易变质,但事实上,在常温下许多乳制品还是会被相关微生物污染并引起腐败。
乳制品的微生物量主要取决于:
•使用的奶和奶制品的类型(生奶、炼乳、奶粉、奶油、黄油等);
•用于增强其功效的产品,如明胶、水果、糖、巧克力、着色剂等;
•各类设备的卫生水平、巴氏灭菌的效率、生产和包装过程中的卫生水平。
接下来为大家简单介绍一下引起乳制品变质的相关微生物。
•奶油变质
奶油是由均匀化前沉积在牛奶顶部的乳脂层制成的。
冷却牛奶用于生产奶油,因此嗜冷菌是腐败的主要原因,包括假单胞菌属、产碱杆菌属、不动杆菌属、气单胞菌属和无色杆菌属。
在室温下,引起奶油腐败的微生物是棒状杆菌(Corynebacterium)、芽孢杆菌(Bacillus)、微球菌(Micrococcus)、乳杆菌(Lactobacillus)和葡萄球菌(Staphylococcus)。
奶油对大肠杆菌、鼠伤寒沙门氏菌和单核细胞增生李斯特氏菌等病原微生物高度敏感。

•黄油变质
黄油是通过牛奶分离和随后的奶油搅拌制成的奶制品。奶油是黄油的原材料,因此黄油中发现的微生物主要来源是奶油。
引起黄油腐败的主要微生物是霉菌,例如Thamnidium、Cladosporium和Aspergillus。
此外,引起黄油变质的病原微生物有李斯特菌、布鲁氏菌、分枝杆菌、弯曲杆菌、小肠结肠炎耶尔森氏菌、鼠伤寒沙门氏菌等。
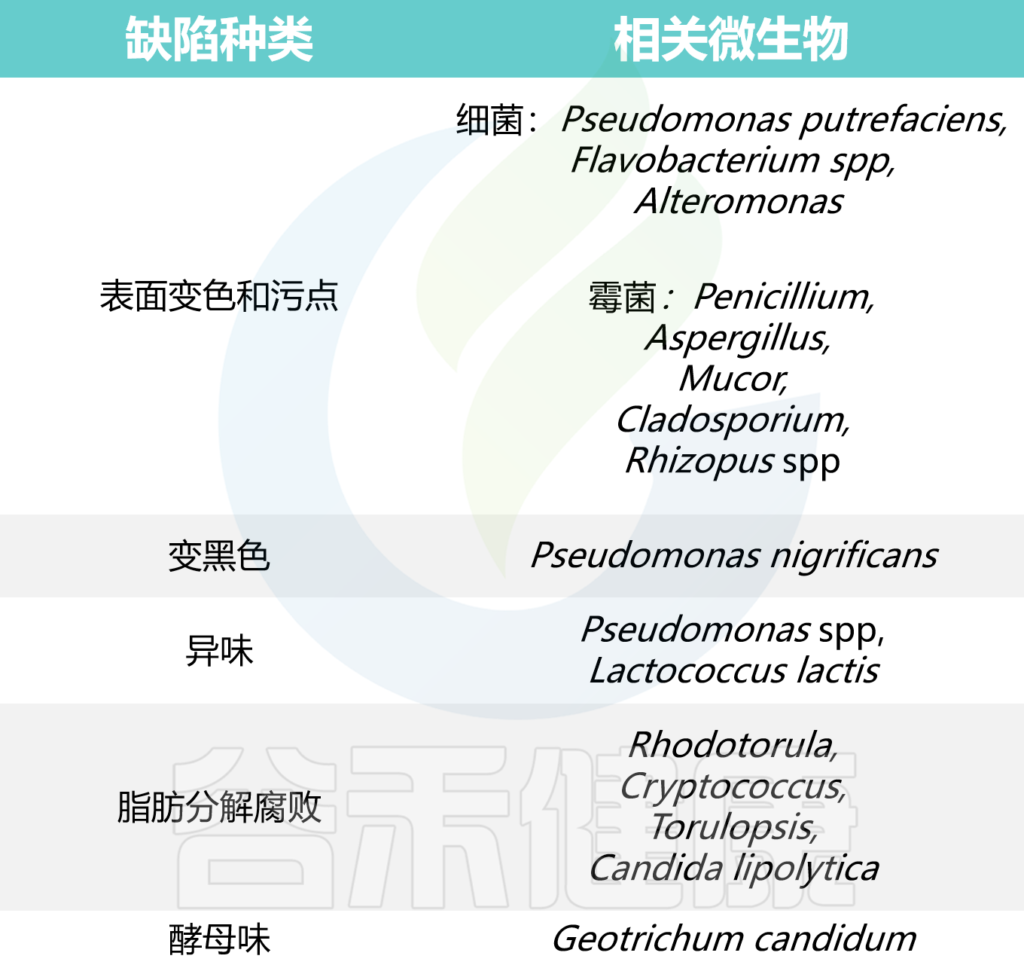
•奶酪变质
奶酪是一种发酵乳制品,是通过使用凝乳酶凝固牛奶中的酪蛋白而制成的。奶酪的成熟是各种微生物的蛋白水解和脂肪分解活性而实现的。
新鲜的软奶酪由于pH值较高、水分含量较高且盐度较低,因此很容易变质;硬质和半硬质成熟奶酪的水分含量较低,与细菌相比,更容易受到真菌的侵害。
细菌引起的奶酪变质
细菌性奶酪变质是由梭菌属(尤其是C.pasteurianum,C.butyricum,C.sporogenes和C.tyrobutyricum)、多粘芽孢杆菌(Bacillus polymyxa)、黄杆菌、假单胞菌、产碱杆菌和无色杆菌引起的。
真菌引起的奶酪变质
酵母菌也是引起奶酪腐败微生物之一,例如念珠菌属、汉斯德巴氏酵母菌、白地霉和毕赤酵母。由霉菌引起的腐败主要是青霉菌和枝孢菌。
奶酪中发现的主要致病菌是李斯特菌、沙门氏菌和大肠杆菌。

•酸奶变质
酸奶是牛奶经过巴氏杀菌后再添加有益菌(主要是嗜热链球菌和保加利亚乳杆菌)发酵后制成的。
霉菌和酵母菌是酸奶中的主要污染物
导致酸奶腐败的常见霉菌是曲霉属、青霉属、根霉属、镰刀菌属和木霉属。
导致酸奶腐败的常见酵母菌是念珠菌属、汉斯德巴氏酵母菌、克鲁维酵母菌、球拟酵母属。
霉菌和酵母使酸度下降,导致细菌蛋白水解和腐败,产生气体、异味和变色等。
据报道,酸奶中常见的食源性病原体有大肠杆菌、金黄色葡萄球菌、李斯特菌和小肠结肠炎耶尔森菌。
食物中的微生物对于食品的口感、可消化性和安全性都起着重要作用,伴随饮食摄入的微生物可以调节肠道微生物结构甚至影响人体健康。
例如新鲜水果和蔬菜中的微生物具有大量的分类学和功能多样性,可以增加人体肠道微生物的多样性,调节碳水化合物、短链脂肪酸及维生素的相关代谢。
与此同时,蔬果微生物组是机会性病原体的储存库。在免疫功能低下的个体中,机会性病原体可引起严重感染。这些感染包括肺炎、血液感染、尿路感染、手术部位感染和腹泻等。
在免疫能力强的宿主中,植物相关微生物可能成为“天然疫苗”,刺激免疫系统并增强微生物多样性以维持我们的健康。
生活中对于食品的保存也至关重要,不当的保存方法会导致有害微生物大量繁殖,影响食物的风味及安全,进而影响人体健康。
了解食品微生物的组成和功能及其相互作用对于人体微生物多样性和系统健康非常重要。微生物检测、多组学整合可以提供技术解决方案,而益生菌、益生元和合生元可以提供改善方案。
主要参考文献
Wicaksono WA, Cernava T, Wassermann B, Abdelfattah A, Soto-Giron MJ, Toledo GV, Virtanen SM, Knip M, Hyöty H, Berg G. The edible plant microbiome: evidence for the occurrence of fruit and vegetable bacteria in the human gut. Gut Microbes. 2023 Dec;15(2):2258565.
Soto-Giron MJ, Kim JN, Schott E, Tahmin C, Ishoey T, Mincer TJ, DeWalt J, Toledo G. The Edible Plant Microbiome represents a diverse genetic reservoir with functional potential in the human host. Sci Rep. 2021 Dec 15;11(1):24017.
Berg G, Erlacher A, Smalla K, Krause R. Vegetable microbiomes: is there a connection among opportunistic infections, human health and our ‘gut feeling’? Microb Biotechnol. 2014 Nov;7(6):487-95.
Abdelfattah A, Tack AJM, Lobato C, Wassermann B, Berg G. From seed to seed: the role of microbial inheritance in the assembly of the plant microbiome. Trends Microbiol. 2023 Apr;31(4):346-355.
Abdelfattah A, Freilich S, Bartuv R, Zhimo VY, Kumar A, Biasi A, Salim S, Feygenberg O, Burchard E, Dardick C, Liu J, Khan A, Ellouze W, Ali S, Spadaro D, Torres R, Teixido N, Ozkaya O, Buehlmann A, Vero S, Mondino P, Berg G, Wisniewski M, Droby S. Global analysis of the apple fruit microbiome: are all apples the same? Environ Microbiol. 2021 Oct;23(10):6038-6055.
Mendes R, Garbeva P, Raaijmakers JM. The rhizosphere microbiome: significance of plant beneficial, plant pathogenic, and human pathogenic microorganisms. FEMS Microbiol Rev. 2013 Sep;37(5):634-63.
Li J, Wang Z, Karim MR, Zhang L. Detection of human intestinal protozoan parasites in vegetables and fruits: a review. Parasit Vectors. 2020 Jul 29;13(1):380.

谷禾健康

—变形菌门
—γ变形菌纲
—肠杆菌目
—肠杆菌科
—埃希氏菌属
埃希氏菌属 (Escherichia),是一种常见的细菌。其中最著名的种是大肠杆菌(Escherichia coli),大肠杆菌是一种厌氧菌,通常生活在人和动物的肠道中。在成人的横断面研究中,大肠杆菌是超过90%个体肠道微生物组的成员,是最早在新生儿出生时定植的细菌之一。
埃希氏菌属细菌是一类适应于肠道环境的细菌,其代谢能力丰富,既可以进行好氧代谢,又可以进行发酵代谢。
大肠杆菌在正常情况下对人体无害,但某些菌株也可能引起感染和疾病。例如,某些毒力菌株的大肠杆菌可引起食物中毒,导致胃肠道症状,如腹泻、呕吐和腹痛。此外,大肠杆菌也可能引起泌尿系统感染和其他感染性疾病。
除了大肠杆菌,埃希氏菌属还包括其他一些菌株,如致病性的Escherichia albertii 和 Escherichia fergusonii。这些菌株在临床上相对较少见,但仍然可能引起感染和疾病。
本文我们来了解大肠杆菌的特性,代谢途径,和其他菌群相互作用等,可以更好地从肠道菌群的复杂性中窥探其在人体健康中的重要角色,并为预防和治疗相关疾病提供指导。
埃希氏菌属(Escherichia)是革兰氏阴性细菌中的一类,其中最为知名的是大肠杆菌(Escherichia coli)。
以下是埃希氏菌属的一些特点:
埃希氏菌属细菌主要存在于人类和动物的肠道中,是正常肠道菌群的一部分。
– 适宜温度:埃希氏菌属细菌一般生长在温度范围为20°C-45°C之间,最适生长温度约为37°C。
– 厌氧/需氧:大多数肠杆菌属细菌为好氧生物,但也有一些菌株可以在缺氧条件下生长。
– 好氧代谢:埃希氏菌属细菌能够利用氧气进行呼吸代谢,产生能量。
– 发酵代谢:埃希氏菌属细菌也可以进行发酵代谢,利用糖类等有机物产生能量。
埃希氏菌属目前包括:
序列比较表明,E. fergusonii 和 E. albertii 与大肠杆菌密切相关,而其余三个物种在进化上可能更为遥远。
志贺氏菌菌株在系统发育上与某些大肠杆菌菌株的关系比某些大肠杆菌菌株之间的关系更为密切。
– 大肠埃希氏菌属,又叫大肠杆菌(Escherichia coli):是埃希氏菌属中最为重要的菌株之一,广泛存在于人类和动物的肠道中。大肠杆菌具有多种毒力因子,包括肠毒素和肠出血性大肠杆菌毒素。
– 弗氏埃希氏菌(Escherichia fergusonii):是埃希氏菌属的另一种菌株,也存在于人类和动物的肠道中,但其致病性较低。
肠道感染的传播途径通常是粪口传播,可以通过人传人、直接接触动物或其环境,或者通过食用受污染的食物或水。
内源性感染途径也是可能的(例如细菌从肠道转移到血液),导致肠外疾病,并且更常见于免疫功能低下的人群,或患有肝硬化或接受化疗等基础疾病的人。
最重要的肠道病原体是肠沙门氏菌、大肠杆菌的某些菌株、志贺氏菌和小肠结肠炎耶尔森氏菌。在急性腹泻期间从粪便标本中分离出的肠杆菌科细菌,可能反映了粪便菌群的剧烈变化,而不是症状的原因。
代表菌大肠杆菌
大肠杆菌(Escherichia coli)是一种常见的革兰阴性细菌,存在于人类和动物的肠道中。大肠杆菌的大多数菌株对人类无害,但也有一些菌株具有致病性,可以引起不同程度的疾病。以下是一些主要的致病毒株和它们的具体信息:
大肠杆菌O157:H7
– 特点:产生肠出血性大肠杆菌毒素(Shiga毒素),引起严重的肠道感染。
– 病症:可导致急性胃肠炎、腹泻、腹痛、呕吐和血便,严重时可引起溶血性尿毒症综合征(HUS)。
– 传播途径:食物污染(尤其是未煮熟的牛肉)、接触感染(粪口传播)等。
大肠杆菌O26、O45、O103、O111、O121和O145(非O157致病毒株)
– 特点:产生肠出血性大肠杆菌毒素,与O157:H7类似,但毒力较弱。
– 病症:引起类似O157致病毒株的症状,包括腹泻、腹痛、呕吐和血便,也可引发HUS。
– 传播途径:主要通过食物污染(尤其是未煮熟的肉类、生奶和生菜)传播。
大肠杆菌O104
– 特点:产生肠出血性大肠杆菌毒素,与O157:H7类似。
– 病症:引起急性胃肠炎、腹泻、腹痛、呕吐和血便,也可导致HUS。
– 传播途径:主要通过食物污染(尤其是未煮熟的食品和生鲜蔬菜)传播。
大肠杆菌O111
– 特点:产生肠毒素,但不产生肠出血性大肠杆菌毒素。
– 病症:引起急性胃肠炎、腹泻、腹痛和呕吐。
– 传播途径:主要通过食物污染(尤其是未煮熟的肉类和生菜)传播。
需要注意的是,以上只是一些常见的致病毒株,大肠杆菌还有其他致病毒株,具体病症和传播途径可能有所不同。

总体而言,埃希氏菌属细菌是一类适应于肠道环境的细菌,其代谢能力丰富,既可以进行好氧代谢,又可以进行发酵代谢。大肠杆菌作为埃希氏菌属中最重要的代表菌株之一,具有多种致病因子,可能引起胃肠道感染和其他相关疾病。
埃希氏菌属与其他菌群共同维持肠道的稳态平衡,参与食物消化和营养吸收过程。它可以与厌氧菌共生,分解单糖、二糖和复杂多糖,为肠道提供能量和营养物质。
此外,埃希氏菌属还参与清除氧气,维持肠道的厌氧环境。埃希氏菌属在婴儿肠道中占据主导地位,可能是因为其具有上述功能,能够适应婴儿肠道的特殊环境。
然而,某些埃希氏菌属和梭状芽孢杆菌属的菌株与严重的胃肠道疾病(如炎症性肠病和腹泻)有关,这为肠道菌群成分与宿主免疫系统之间的相互作用提供了新的见解。
肠杆菌其外膜上存在一种叫做脂多糖(LPS)的分子。
LPS由三个部分组成:脂A、核心多糖和O抗原。
埃希氏菌属通过合成LPS来保护自身免受外界环境的伤害。LPS能够与宿主的免疫系统相互作用,引发炎症反应。
在健康的情况下,埃希氏菌属产生的LPS与宿主的免疫系统保持平衡,不会引发过度的炎症反应。然而,在某些情况下,如肠道菌群失调或感染,埃希氏菌属产生的LPS可能会超过宿主免疫系统的调节能力,导致炎症反应过度,对肠道和整体健康产生负面影响。
短链脂肪酸包括乙酸、丙酸和丁酸,它们是肠道内的重要能量来源,并对肠道菌群和健康产生影响。
虽然埃希氏菌通常不是短链脂肪酸的主要产生者,但它的存在和代谢活动可以对肠道微生物群落的整体代谢产生影响,并间接影响短链脂肪酸的生成。
埃希氏菌属的影响不仅局限于肠道,还可以通过肠-脑轴(MGB)对大脑功能产生影响。研究发现,埃希氏菌属的异常增加与焦虑、抑郁等精神疾病的发生有关。
大肠杆菌可以产生多种神经递质,如去甲肾上腺素、多巴胺、5-羟色胺和乙酰胆碱。这些神经递质可以通过影响神经元活动和调节情绪、压力反应等方式,对神经系统功能产生影响。
其次,大肠杆菌可以通过调节肠道微生物组的组成,影响神经递质的合成和释放。例如,它可以改变肠道微生物组中产生神经递质的菌株的丰度,从而影响神经递质的水平和功能。
此外,大肠杆菌还可以通过调节肠道微生物组与神经系统之间的相互作用,影响神经递质的信号传导和神经系统的功能。
增强:
抑制:
产生肠毒素
某些埃希氏菌株能够产生肠毒素,包括肠毒素A、肠毒素B等。这些毒素能够破坏肠道黏膜细胞,导致腹泻和肠道炎症,引起食物中毒或感染性腹泻。
破坏肠道屏障完整性
大肠杆菌可以通过多种机制破坏肠道屏障的完整性,包括改变肠上皮细胞之间的连接、破坏肠上皮细胞与肠道黏膜之间的黏附、改变肠道黏膜的结构等。这些破坏作用导致肠道屏障的通透性增加,使得细菌、毒素和其他有害物质能够穿过肠道屏障进入血液循环系统,引发炎症反应和其他肠道相关疾病。
激活肠道黏膜免疫
大肠杆菌感染会激活肠道黏膜免疫系统,导致炎症反应和免疫细胞的活化。这些炎症因子和免疫细胞的活化会进一步破坏肠道屏障的完整性,加剧肠道屏障功能的损伤。
引发肠道菌群失调
大肠杆菌感染会导致肠道菌群的失调,即有益菌的数量减少,有害菌的数量增加。这种菌群失调会进一步破坏肠道屏障的完整性,增加肠道屏障的通透性。同时,肠道菌群失调还会影响肠道黏膜免疫系统的平衡,导致炎症反应的增加。
在一些重症患者中,肠道菌群失调常常表现为埃希氏菌属的过度生长,同时伴随着其他有害菌的增加和有益菌的减少。这种失衡的菌群状态与多种疾病的发生和发展密切相关,包括肠道感染、炎症性肠病、代谢性疾病等。
▼
埃希氏菌属与炎症性肠病(IBD)之间存在着密切的关联。多项研究表明,在IBD患者的肠道中,埃希氏菌属的数量明显增加。
埃希氏菌属属于肠道菌群中的一种细菌,它可以在肠道黏膜上富集并与宿主相互作用。埃希氏菌属的增加可能与肠道黏膜的损伤和炎症反应有关。埃希氏菌属可以通过黏附和侵入肠道上皮细胞,导致炎症反应的加剧。它可以释放一些毒素和代谢产物,损伤宿主细胞膜和上皮屏障,进一步加剧肠道黏膜的损伤。
埃希氏菌属还可以释放细胞毒性扩展底物谱β-内酰胺酶(ESBL),这种酶可以降解β-内酰胺类抗生素,导致抗生素耐药性的产生。抗生素耐药性的增加可能使得治疗IBD的抗生素疗效降低,从而加剧炎症反应。
▼
大肠癌与大肠杆菌(Escherichia coli)的关联机制是多方面的。
首先,一些致病性的大肠杆菌菌株,如粘附侵袭性大肠杆菌(AIEC)和肠致病性大肠杆菌(EPEC),分泌的环调素染色质蛋白(colibactin)和效应蛋白EspF与大肠癌的发展和进展有关。
其次,大肠杆菌感染破坏了肠道微生物的微环境,从而诱导大肠癌的发生。
此外,大肠杆菌感染还与慢性炎症相关,而慢性炎症是大肠癌的一个潜在风险因素。大肠杆菌还可以通过多种策略促进结肠癌的生长和发展。
肠道微生物组的失调也被认为是大肠癌发生的因素之一。一些研究还发现,大肠癌患者的肠道微生物组成与正常人有所不同,大肠杆菌等菌株的丰度增加与大肠癌的发生相关。
▼
在摄入被致病性产志贺毒素的大肠杆菌(STEC)污染的食物或水后,Stxs可能通过M细胞摄取和胞吞作用或细胞旁转运穿过肠上皮屏障。一旦进入粘膜下层,毒素就会激活先天免疫细胞,如中性粒细胞或单核细胞,它们作为“载体”细胞在血液中输送Stxs,还可能通过局部产生促炎细胞因子进一步加剧组织损伤。
最终,毒素被转移到肾小球内皮细胞和肾小管上皮细胞,这些细胞富含毒素受体Gb3。对主要靶器官肾脏的损伤会导致腹泻相关溶血性尿毒症综合征。
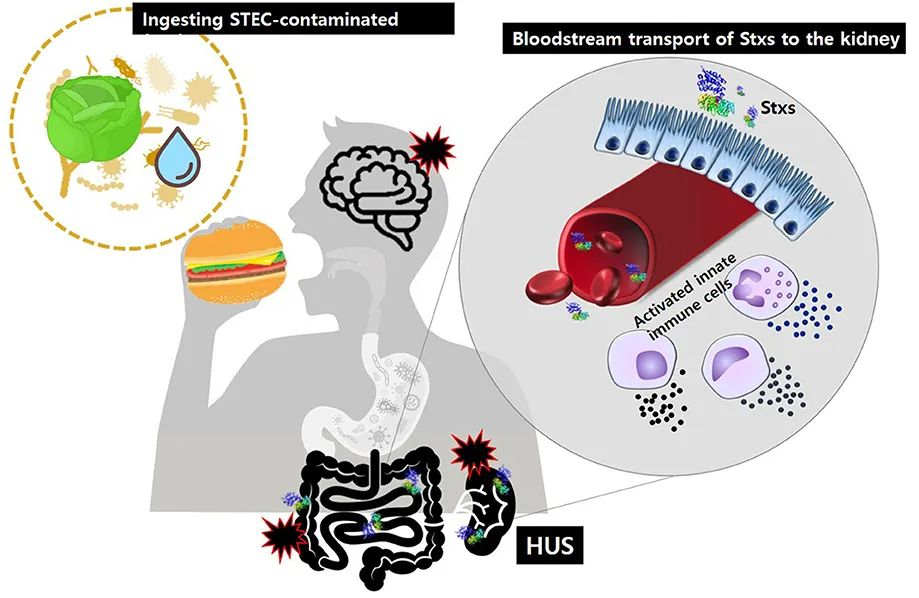
doi.org/10.3389/fcimb.2020.00273
▼
一些研究发现,在动脉粥样硬化患者中,肠杆菌属的丰度明显增加,而其他一些有益菌群的丰度明显降低。肠杆菌属的增加可能与动脉粥样硬化的发生和发展有关。
埃希氏菌属与糖尿病之间存在一定的关联。糖尿病患者往往存在高血糖状态,这为埃希氏菌属等细菌提供了良好的生长环境。研究发现,糖尿病患者的肠道菌群组成与健康人存在差异,其中埃希氏菌属的相对丰度较高。
埃希氏菌属可以产生多种促炎因子,如脂多糖和肽聚糖,从而引发宿主免疫反应,导致不同程度的肠道炎症。埃希氏菌属还可以破坏肠道上皮的完整性,导致低度炎症和自身免疫反应的发生,增加了1型糖尿病的风险。
研究还发现,糖尿病患者肠道菌群的改变与炎症、代谢紊乱等病理过程密切相关。
▼
二甲双胍的使用会导致埃希氏菌属的丰度增加
多项研究发现,二甲双胍治疗后,埃希氏菌属的数量明显增加。这种变化在2型糖尿病患者和健康人群中均有观察到。
埃希氏菌属的增加与二甲双胍的副作用有关
一些研究发现,埃希氏菌属的增加与二甲双胍治疗的胃肠道副作用有关。这可能是由于埃希氏菌属的存在导致了肠道内毒素的合成增加,从而引起胃肠道不适的症状。
埃希氏菌属的增加可能与肠道菌群的失衡有关
研究表明,二甲双胍的使用会导致肠道菌群的改变,包括埃希氏菌属的增加和其他有益菌的减少。这种菌群失衡可能与二甲双胍的疗效和副作用有关。
埃希氏菌属的增加可能与肠道炎症和代谢紊乱有关
一些研究发现,埃希氏菌属的增加与肠道炎症和代谢紊乱相关。这可能是由于埃希氏菌属的存在导致了肠道内炎症因子的释放增加,从而影响了机体的代谢功能。
▼
埃希氏菌属与非酒精性脂肪肝病(NAFLD)之间存在着密切的关联。多项研究发现,在非酒精性脂肪肝病患者中,埃希氏菌属的丰度明显增加。
埃希氏菌属可以产生乙醇,乙醇会破坏肠道屏障功能,导致肠道通透性增加。这可能是埃希氏菌属与非酒精性脂肪肝病发展相关的关键机制之一。
另外,埃希氏菌属的增加也与肝脏炎症和肝纤维化的发生相关。研究发现,在NAFLD患者中,埃希氏菌属的数量与肝纤维化的严重程度呈正相关。埃希氏菌属可能通过产生内毒素和诱导炎症反应,促进肝脏纤维化的发展。
肠道菌群失调和肠道屏障功能受损是NAFLD发展的重要因素。埃希氏菌属的增加可能导致肠道菌群失衡,进一步破坏肠道屏障功能,使内毒素进入血液循环,引发炎症反应,从而促进NAFLD的发展。
▼
埃希氏菌属与多动症存在相关性。研究发现,多动症患者的肠道菌群中有害菌如肠杆菌、大肠埃希氏菌和梭状芽孢杆菌的丰度显著增加,而有益菌如双歧杆菌、瘤胃球菌丰度显著降低。这些结果表明,某些埃希氏菌属可能与多动症的发展和症状有关。
罗伊氏乳杆菌DSM 17938已被证明具有有效的抗菌活性,调节免疫应答、减少肠道炎症。
植物乳杆菌CCFM1143对产肠毒素大肠杆菌引起的腹泻具有最明显的保护作用,通过调节炎症细胞因子、再平衡肠道菌群和调节短链脂肪酸生成的方式。
鼠李糖乳杆菌SHA113对耐药大肠杆菌QBQ009感染显示出有效的治疗效果。
短双歧杆菌FHNFQ23M3和双歧双歧杆菌FSDJN7O5可缓解产肠毒素大肠杆菌引起的腹泻症状。
荷花种子荚中的寡聚原花青素(LSPC)和益生菌(鼠李糖乳杆菌LGG和双歧杆菌Bb-12)对肠毒素性大肠杆菌(ETEC)感染的腹泻小鼠的保护作用。
阿拉伯木聚糖、菊粉和罗伊氏乳杆菌 1063 抑制粘膜中粘液的粘附侵袭性大肠杆菌。
主要参考文献:
Braz VS, Melchior K, Moreira CG. Escherichia coli as a Multifaceted Pathogenic and Versatile Bacterium. Front Cell Infect Microbiol. 2020 Dec 21;10:548492. doi: 10.3389/fcimb.2020.548492. PMID: 33409157; PMCID: PMC7779793.
Mirsepasi-Lauridsen HC, Vallance BA, Krogfelt KA, Petersen AM. Escherichia coli Pathobionts Associated with Inflammatory Bowel Disease. Clin Microbiol Rev. 2019 Jan 30;32(2):e00060-18. doi: 10.1128/CMR.00060-18. PMID: 30700431; PMCID: PMC6431131.
Sun J, Marais JP, Khoo C, LaPlante K, Vejborg RM, Givskov M, Tolker-Nielsen T, Seeram NP, Rowley DC. Cranberry (Vaccinium macrocarpon) oligosaccharides decrease biofilm formation by uropathogenic Escherichia coli. J Funct Foods. 2015 Aug;17:235-242. doi: 10.1016/j.jff.2015.05.016. PMID: 26613004; PMCID: PMC4657873.
Kim JS, Lee MS, Kim JH. Recent Updates on Outbreaks of Shiga Toxin-Producing Escherichia coli and Its Potential Reservoirs. Front Cell Infect Microbiol. 2020 Jun 4;10:273. doi: 10.3389/fcimb.2020.00273. PMID: 32582571; PMCID: PMC7287036.
Zhang S, Abbas M, Rehman MU, Wang M, Jia R, Chen S, Liu M, Zhu D, Zhao X, Gao Q, Tian B, Cheng A. Updates on the global dissemination of colistin-resistant Escherichia coli: An emerging threat to public health. Sci Total Environ. 2021 Dec 10;799:149280. doi: 10.1016/j.scitotenv.2021.149280. Epub 2021 Jul 27. PMID: 34364270.
Denamur E, Clermont O, Bonacorsi S, Gordon D. The population genetics of pathogenic Escherichia coli. Nat Rev Microbiol. 2021 Jan;19(1):37-54. doi: 10.1038/s41579-020-0416-x. Epub 2020 Aug 21. PMID: 32826992.
Leekitcharoenphon P, Johansson MHK, Munk P, Malorny B, Skarżyńska M, Wadepohl K, Moyano G, Hesp A, Veldman KT, Bossers A; EFFORT Consortium; Zając M, Wasyl D, Sanders P, Gonzalez-Zorn B, Brouwer MSM, Wagenaar JA, Heederik DJJ, Mevius D, Aarestrup FM. Genomic evolution of antimicrobial resistance in Escherichia coli. Sci Rep. 2021 Jul 23;11(1):15108. doi: 10.1038/s41598-021-93970-7. PMID: 34301966; PMCID: PMC8302606.
Khorsand B, Asadzadeh Aghdaei H, Nazemalhosseini-Mojarad E, Nadalian B, Nadalian B, Houri H. Overrepresentation of Enterobacteriaceae and Escherichia coli is the major gut microbiome signature in Crohn’s disease and ulcerative colitis; a comprehensive metagenomic analysis of IBDMDB datasets. Front Cell Infect Microbiol. 2022 Oct 4;12:1015890. doi: 10.3389/fcimb.2022.1015890. PMID: 36268225; PMCID: PMC9577114.
Wang J, Li R, Zhang M, Gu C, Wang H, Feng J, Bao L, Wu Y, Chen S, Zhang X. Influence of Huangqin Decoction on the immune function and fecal microbiome of chicks after experimental infection with Escherichia coli O78. Sci Rep. 2022 Oct 5;12(1):16632. doi: 10.1038/s41598-022-20709-3. Erratum in: Sci Rep. 2022 Nov 18;12(1):19901. PMID: 36198724; PMCID: PMC9534884.

谷禾健康
健康的肠道微生物群特点是氧气含量低,并且存在大型专性厌氧菌细菌群落,这些共生菌通过限制肠道病原体的扩张为宿主提供益处。
那么是什么导致肠道健康走下坡路,是什么原因引起肠道菌群失调,在科学界一直有2种观点:
■ 一种是“营养生态位假说”
大肠内多种微生物的共存要求群落中的每个成员,都能够比所有其他成员在少数有限资源条件下,能更快地生长。
■ 另外一种是“氧气假说”
氧气增加将中断或抑制厌氧菌群的生长繁殖,同时导致将赋予兼性厌氧菌甚至需氧菌生态选择优势,使它们变得更具竞争力并可能过度生长。相反,对氧气敏感并因其存在而受到伤害的专性厌氧菌将处于不利地位。
当我们有肠道炎症时会发生什么?
上皮细胞,即肠道内的细胞,开始发炎,它们开始将氧气泄漏到肠道中。当这种情况发生时,许多机会性病原体如大肠杆菌、沙门氏菌和肠球菌属(Enterococcus)等喜欢氧气的菌,可以在有氧条件下利用氧气作为电子受体代替其他代谢途径,从而获得更多的能量和生长优势。
在不同的慢性疾病中,常常观察到兼性厌氧菌的过度生长,这些微生物可以在氧气存在时使用它们,并且会“竞争”,消耗其他有益微生物所需的营养物质,包括一些对维持肠道屏障非常重要的产丁酸菌,如毛螺菌科、梭状芽孢杆菌、真杆菌属、罗氏菌属、普拉梭菌等,导致肠道菌群失衡,从而引起多种消化系统问题和慢性疾病。
人体需要氧气才能生存。几乎人体内的每个细胞都需要氧气。
然而地球上大部分微生物却不能很好地耐受氧气,例如肠道的大多数微生物细胞在缺氧的环境中才可以茁壮成长。在健康状态下,结肠是一个低氧环境。如果肠道状态受到干扰,比如使用抗生素,发炎,氧气泄漏到肠道中,它会加剧细菌失衡和炎症,从而开始肠道生态失调、细胞处理能量饥饿和炎症的恶性循环中。
本文我们将重点讨论氧气与肠道菌群失调之间的联系,并分享总结氧气对肠道治疗的潜在影响。
# 1
健康的人类结肠含有估计超过30万亿个细菌细胞,这些细菌很重要,可以分解复杂的碳水化合物,蛋白质等,产生重要的肠道代谢物(如短链脂肪酸)等。然而这些细菌中大部分只能在缺氧的环境中生长和繁殖,属于专性厌氧菌。
婴儿时期,低氧环境利于专性厌氧菌定植
在婴儿的“经典”定植模式中,第一步涉及兼性厌氧菌,例如大肠杆菌(Escherichia coli)和肠球菌(Enterococcus)。
兼性厌氧菌在胃肠道的定植发生在,出生后立即发生氧化还原电位 (简称Eh) 高或呈阳性的肠道环境中。兼性厌氧菌的增加导致可用氧的消耗,从而产生一个氧气减少的环境,有利于出生后几天内专性厌氧菌的到来。然后,与氧气浓度相关的 Eh 降低到一个低水平,类似健康成人的肠道那样。
氧化还原状态通过创造抑制竞争者和潜在肠道病原体的生理环境来参与抵抗肠道定植。未经处理的小鼠大肠中的 Eh 约为 -200 mV。用链霉素处理后,脂肪酸水平下降,氧化还原态变为 +200 mV,同时沙门氏菌数量增加。
健康成人的肠道内:大量专性厌氧菌
在健康成人中,胃肠道远端的特点是低氧张力,通常含有大量专性厌氧菌群落:
大部分胃肠道的细菌在体外很难或还没有被培养出来,部分原因是它们的厌氧或对氧气的敏感性,及时培养出来的也需要长时间和费力的技术。
在过去的几十年中,健康人肠道微生物群的组成已经通过独立于培养的技术进行了探索,并通过测序分析进一步描述,在大人群水平的微生物群中鉴定出超过 20个门。两个主要的门,厚壁菌门和拟杆菌门,占肠道细菌的 90%,主要是专性厌氧菌。
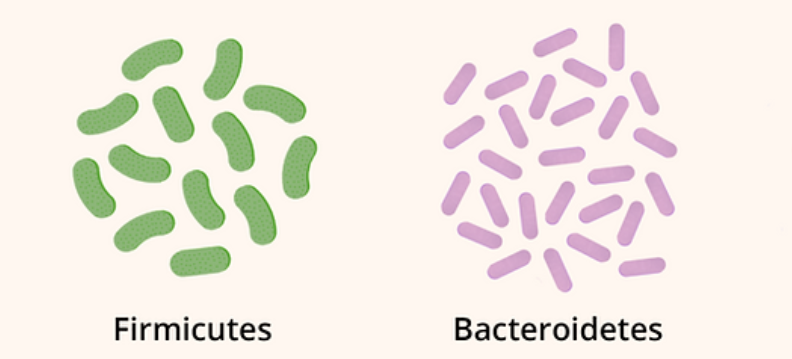
在较低的分类学水平上,一个个体通常存在多达一千种。在个体间变异中,个体间共享的物种少于 60 种。这些物种代表了核心肠道微生物群。
肠道核心菌属
人体肠道菌群中的核心菌属是指在不同人群中普遍存在、数量相对较高、对人体健康具有重要作用的菌属。
目前对于核心菌属的定义还没有统一标准,但一般认为核心菌属应该具备以下特征:
1. 在不同人群中普遍存在:核心菌属应该在不同人群中都能够被检测到,而不是仅存在于某些特定人群中。
2. 数量相对较高:核心菌属应该在肠道菌群中占据较高的比例,而不是仅占据极小的比例。
3. 对人体健康具有重要作用:核心菌属应该对人体健康具有重要作用,如参与食物消化、维持肠道屏障功能、调节免疫系统等。
谷禾健康基于庞大的60万人肠道菌群检测样本数据,给出了人体肠道菌群核心菌属的标准:
在90%人群检出,人群平均丰度1%以上的菌属为核心菌属(双歧杆菌和乳杆菌作为益生菌相对丰度低于1%但是重要性很高)。
核心菌属及有益菌累加占总肠道菌群比例低于60%就可能出现肠道菌群紊乱。
# 2
现在,“肠道菌群失调”通常是指肠道微生物群的状态改变,一般与疾病有关。在肠道生态失调期间观察到的最一致和最强大的生态模式可能是属于变形菌门的兼性厌氧细菌的扩张。
变形菌门是人类肠道中常见的五种主要细菌门之一。它包括多种属,包括埃希氏菌属、志贺氏菌属、沙门氏菌属、螺杆菌属、弧菌属、耶尔森氏菌属、假单胞菌属、弯曲杆菌属和脱硫弧菌属,其中大多数被认为是机会性病原体。
关于变形菌门详见:
氧气的存在使变形菌门有了生存优势
在平衡的生态系统中,低丰度时无害的微生物,但当环境变得特别适合它们的生长时,它们会迅速扩散并引起问题。
导致变形杆菌快速扩张的一个环境因素是——氧气。大多数变形菌是兼性厌氧菌,这意味着它们可以在氧气存在的情况下生存和繁殖。这使它们在含氧环境中比有益的专性厌氧菌具有显着的竞争优势。
变形菌扩张的同时,产丁酸菌减少
值得注意的是,变形杆菌的扩张几乎总是伴随着产丁酸盐细菌丰度的减少。高变形菌和低产丁酸菌这种组合,是微生物群失调特征,并与许多慢性疾病有关,包括:炎症性肠病、肠易激综合症、结直肠癌、憩室炎、组胺不耐受、2 型糖尿病、肥胖等。
这个特征还表明,存在潜在的上皮功能障碍,这个后面会讲到。
# 3
专性厌氧菌产生的一种代谢物是丁酸盐。丁酸盐是这些细菌在结肠中代谢膳食纤维时产生的短链脂肪酸之一。我们之前写过丁酸盐对健康的好处,包括它能够减轻神经炎症、预防结肠癌和帮助维持肠道屏障功能。
丁酸盐给结肠细胞提供能量,该过程耗氧量大,由此导致的低氧对维持肠道稳态很重要
在健康的肠道中,丁酸盐提供结肠细胞所需能量的大约 70%。这些结肠细胞排列在结肠上,形成肠道屏障。被结肠细胞摄取后,丁酸盐和其他短链脂肪酸通过β 氧化途径在线粒体中分解。该过程使用大量氧气。事实证明,这种结肠细胞耗氧量对于维持肠道稳态非常重要。
2015 年,科罗拉多大学研究小组证明,丁酸盐的肠道代谢是维持结肠“生理性缺氧”所必需的。通过一系列实验,他们证明了丁酸盐以及较小程度上的短链脂肪酸丙酸盐和乙酸盐会耗尽结肠细胞中的氧气水平。低氧导致缺氧诱导因子 (HIF)的蛋白质稳定,它在细胞中充当一种“氧传感器”。
氧气含量高低如何影响HIF?
当氧气水平低时,HIF 会促进有助于协调肠道屏障保护的基因的表达。如果氧气水平升高,HIF 将不再稳定,这些肠道保护基因将不再表达。
抗生素是否会影响缺氧,从而影响肠道屏障?
研究人员仅使用三天广谱抗生素后,丁酸盐水平急剧下降,肠道含氧量上升,上皮缺氧状态消失。氧气传感器 HIF 不再稳定,肠道保护基因不再表达,导致肠道屏障功能丧失。
这不仅仅是因为缺乏纤维(纤维是生产丁酸盐的基质),抗生素治疗小鼠的肠道菌群,完全丧失了从膳食可发酵纤维中产生丁酸盐或其他短链脂肪酸的能力。不过好在他们又发现,补充丁酸盐能够挽救“生理性缺氧”,修复肠道屏障功能。
# 1
上皮细胞是排列在肠道壁上的细胞,是宿主与微生物通讯的主要界面。
正常代谢过程,正反馈循环维持稳态
当肠道健康且处于体内平衡状态时,结肠细胞主要通过利用大量氧气的过程代谢丁酸等脂肪酸。由此导致的肠道粘膜缺氧有助于维持以专性厌氧菌为主的肠道微生物群。
这些专性厌氧菌反过来通过将纤维发酵成短链脂肪酸(如丁酸盐)来促进健康,短链脂肪酸被结肠上皮细胞吸收。这种正反馈循环可维持肠道健康状态。
异常:结肠细胞从其他途径获取能量带来的问题
然而,当干扰使结肠上皮细胞的代谢远离脂肪酸的 β 氧化时,系统就会崩溃。能量匮乏的结肠细胞必须寻找其他能量来源,最终从血液中提取葡萄糖并将其发酵成乳酸,这个过程不使用氧气。由此产生的炎症也会导致硝酸盐的产生增加。由于没有其他地方可去,氧气、乳酸盐和硝酸盐会“泄漏”到肠道粘膜中。
那么氧气泄露到肠道粘膜后会发生什么呢?
这种变化有利于变形杆菌门中的病原体茁壮成长。例如沙门氏菌、克雷伯氏菌、柠檬酸杆菌和大肠杆菌,它们可以耐受氧气并依靠乳酸和硝酸盐。
同时,结肠的氧合作用抑制了专性厌氧菌的生长,包括非常重要的产丁酸菌。换句话说,“结肠细胞的新陈代谢充当肠道微生物群的控制开关,调节群落在稳态和失调之间的转变。”
兼性厌氧菌:有氧也可以生长,包含许多肠道病原体,引发炎症
健康的结肠还可能含有少量兼性厌氧菌,它们能够在有氧或无氧环境中生长和繁殖。兼性厌氧菌包括许多肠道病原体。健康肠道的低氧浓度和丰富的专性厌氧菌都会抑制这些兼性厌氧菌的生长。
所以一般来说,兼性厌氧菌往往更容易发炎,所以它们往往会给肠道带来压力,引起炎症、结肠上皮细胞缺氧,肠道通透性增加,并且还会直接使肠道上皮细胞发炎,然后导致肠道产生更多的氧气。
病原菌破坏肠道菌群,继续扩张,形成恶性循环
因此,这些病原体几乎可以破坏肠道新陈代谢,为自己提供生存所需的底物,开始扩张,然后形成了一个恶性循环。兼性厌氧菌大多数都属于变形菌门,特别是肠杆菌科在这种氧气泄漏增加的情况下最常见,如在IBD中那样,潜在有害的变形菌,尤其是肠杆菌科的大量繁殖,也就是增强炎症反应。一些粘附侵入性大肠杆菌 (AIEC) 在 IBD 发病机制中发挥重要作用(关于IBD中肠道菌群变化与氧气相关在后面章节有详细介绍)。
这些观察结果表明变形杆菌的生态失调扩张是肠道菌群失调和上皮功能障碍的潜在诊断微生物特征。
# 2
抗生素介导的肠道微生物群破坏,会增加感染沙门氏菌引起的胃肠炎的风险,它会增加患者肠道携带沙门氏菌血清型的持续时间,并且偶尔会导致复发。
使用一种特殊的染色技术,有研究人员证明,抗生素治疗增加了结肠细胞的氧合作用并导致肠道粘膜缺氧的丧失(也就是说进去了些氧气)。这种缺氧丧失导致沙门氏菌和其他兼性厌氧菌在氧气驱动下扩张。
链霉素 -> 肠道菌群破坏 -> 兼性厌氧菌扩张
链霉素介导的小鼠肠道菌群破坏,与兼性厌氧肠杆菌科(例如共生大肠杆菌)或致病性肠沙门氏菌不受控制的扩张有关。
注:实验室特别选择了链霉素,因为它在消除梭状芽孢杆菌方面特别有效,这样他们就可以研究丁酸盐消耗对结肠代谢的影响。链霉素通常不用于人体口服;然而,已知许多其他广谱抗生素会影响产生丁酸盐的细菌,因此 1-2 周的其他抗生素疗程可能也会通过相同的机制促使氧气泄漏到肠道中。
链霉素治疗 -> 耗尽产短链脂肪酸菌 -> 短链脂肪酸降低
链霉素治疗,优先耗尽肠道相关微生物群落中属于梭状芽胞杆菌纲(Clostridia)的细菌。链霉素处理后恢复定植抗性的尝试表明,转移梭状芽胞杆菌(Clostridia)在防止小鼠肠道内共生大肠杆菌扩张方面最有效。
梭状芽胞杆菌是肠道相关微生物群落中短链脂肪酸的重要生产菌。链霉素治疗与大肠中短链脂肪酸浓度的显着降低有关。由于短链脂肪酸可在体外阻碍大肠杆菌或肠道沙门氏菌(S. enterica)的生长,因此有人提出短链脂肪酸这些代谢物的存在,通过代谢排斥限制了大肠中肠杆菌科的生长。
也有人认为,短链脂肪酸的代谢排斥不足以解释问题
然而,有的研究者认为,短链脂肪酸的代谢排除,无法解释共生肠杆菌科在健康个体中保持低丰度,因为过多的抑制物会导致它们被消除,而过少的抑制物会导致它们的扩张,直到另一种资源变得有限。将肠杆菌(Enterobactericeae)维持在恒定的低水平需要持续保持一种精确的抑制剂浓度,这与体内发生的短链脂肪酸浓度波动不相容。
一个更强大的抗定植概念框架:营养生态位假说
它提出大肠内多种微生物物种的共存,要求群落中的每个成员都能够比所有其他成员在少数有限资源上更快地生长。
为了解释抗生素治疗后肠杆菌科不受控制的扩张,营养生态位假说预测,抗生素介导的肠道微生物群破坏,增加了通常限制肠杆菌科生长的关键资源的可用性。
因此,要了解定殖抗性,揭示此类有限资源的特性,并阐明抗生素处理后它们的丰度升高的原因至关重要。
抗生素介导的肠道菌群消耗,增加了唾液酸和岩藻糖的可用性
肠道相关微生物群落中的糖分解细菌可以从复杂的碳水化合物中释放出这些糖分,并随后消耗它们。链霉素治疗提高了唾液酸和岩藻糖的可用性,这有助于链霉素治疗小鼠肠腔扩张。
链霉素处理后在小鼠盲肠粘膜中观察到的另一个变化是,诱导型一氧化氮合酶(iNOS)的合成增加,一种宿主酶,可催化l-精氨酸产生一氧化氮 (NO)。
源自一氧化氮的活性氮物种可以氧化单糖,例如半乳糖和葡萄糖,分别产生葡糖二酸和半乳糖二酸,这在链霉素处理的小鼠的生长过程中赋予大肠杆菌和鼠伤寒沙门氏菌的管腔适应性优势。
总的来说,这些数据表明糖是肠道中的关键资源,但目前尚不清楚为什么肠杆菌科在这些有限资源上,比肠道微生物群的所有其他成员生长得更快。
最近的数据表明,肠杆菌科可以在可用碳源上生长得更快,因为抗生素介导的微生物群落破坏,通过改变宿主生理学提高了呼吸电子受体的可用性。
在这方面特别重要的一种微生物代谢物是短链脂肪酸丁酸盐。肠道微生物群通过乙酰辅酶 A 途径、戊二酸途径、4-氨基丁酸途径或赖氨酸途径产生丁酸,编码这些途径的大多数细菌都是梭状芽胞杆菌纲的成员。
丁酸盐是结肠细胞的重要能量来源。结肠的主要功能是通过吸收钠 (Na + )产生渗透梯度来吸收水分。Na +通过位于表面结肠细胞顶膜中的通道沿着电化学梯度扩散,然后被位于其基底外侧膜中的 Na +泵(Na + K + ATP 酶)主动挤出。

DOI: 10.1016/j.freeradbiomed.2016.09.022
表面结肠细胞激活 Na+ 所需的 ATP运输来自微生物群衍生的丁酸盐氧化成二氧化碳 (CO2)。这种新陈代谢消耗大量氧气,从而使表面结肠细胞缺氧,这对应于小于 7.6 mmHg(<1% 氧气)的氧分压 (pO2)。相比之下,含氧量正常的宿主组织的 pO2在 23 和 70 mmHg 之间(即含氧量在 3% 和 10% 之间)。
# 3
某些病原体也可能利用这种结肠细胞转换在肠道中获得竞争优势。如果你曾经因急性食物中毒而倒下,之后又出现肠道健康问题,这可以解释原因。
在前面中提到的某些沙门氏菌菌株(特别是肠沙门氏菌血清型鼠伤寒沙门氏菌,以下缩写为S. Tm)可以操纵宿主上皮细胞以促进肠道菌群失调。
S. Tm 是一种特别有毒的细菌,它会侵入宿主粘膜,引起严重的炎症。这种炎症导致产生丁酸盐的梭状芽胞杆菌耗尽,进一步增强了S. Tm 在肠道中增殖的能力。换句话说,这表明某些病原体可能会“破坏”肠道新陈代谢以增加自身健康,从而损害健康细菌。
值得注意的是,丁酸盐生产者的消耗似乎比抗生素治疗更缓慢,大约需要 1-3 周,但恢复速度也慢得多。感染后 4 周,梭菌的丰度仍比基线水平低两个半数量级。
由S. Tm 引起的炎症还导致活性氧和氮物质释放到肠道中,它们与单糖反应形成底物,选择性地喂养S. Tm 和肠杆菌科(变形杆菌门)内的其他微生物。
这不仅适用于S. Tm。在小鼠模型中证明,柠檬酸杆菌(Citrobacter)和空肠弯曲杆菌(Campylobacter jejuni)感染也能够引起宿主肠道炎症并驱动肠杆菌科过度生长。
空肠弯曲杆菌详见:细菌大盘点(二) | 葡萄球菌、沙门氏菌、弯曲杆菌
总的来说,这表明肠道感染可能有助于结肠的氧合作用并促进肠道生态失调的长期状态。因此,清除现有感染可能是恢复肠道上皮细胞正常代谢和健康肠道微生物群的关键步骤。

DOI: 10.1016/j.freeradbiomed.2016.09.022
(A) 专性厌氧菌降解复合碳水化合物产生发酵产物,如甲酸盐和丁酸盐。成熟的结肠细胞通过将丁酸氧化成二氧化碳 (CO2 ) 来产生能量 (ATP),这会导致粘膜表面缺氧。相反,位于隐窝中的未分化结肠细胞通过将葡萄糖发酵成乳酸来获取能量。
(B) 病原体C. rodentium ( Citrobacter ) 利用其毒力因子紧密附着在结肠细胞表面(AE 损伤)。树突状细胞 (DC) 和巨噬细胞 (MΦ) 引起的宿主反应导致产生作用于结肠细胞和淋巴细胞(T 细胞和 ILC)的细胞因子(IL-6、IL-23 和 IL-1β),从而诱导合成嗜中性粒细胞趋化因子(CXCL1, 2) 和 IL-22,可激活上皮增殖。
过度的上皮增殖导致隐窝伸长和粘膜表面未分化的含氧量正常的结肠细胞的积累。由此产生的氧气扩散到肠腔的增加,使用cydAB基因驱动C. rodentium的有氧扩张,编码高亲和力细胞色素bd氧化酶。由fdoGHI基因编码的氧依赖性甲酸脱氢酶使病原体能够消耗微生物群衍生的甲酸。
右下角显示的色标表示原理图着色方案表示的氧浓度。
#4
到目前为止,我们已经看到两个例子,其中丁酸盐耗尽导致肠道氧合和生态失调。鉴于丁酸盐的第一大来源来自膳食纤维,从理论上讲,低纤维饮食很可能可以通过相同的机制促进变形菌的扩张。
如果膳食纤维摄入量低,丁酸盐和其他短链脂肪酸的产生水平将无法满足结肠细胞的能量需求。结肠细胞将转向厌氧葡萄糖代谢。无氧代谢会消耗更少的氧气,并导致更多的氧气泄漏到肠道中。
虽然这种机制中的所有步骤并没有像低纤维饮食对抗生素和肠道感染的影响那样有序地得到证明,但一些研究确实将低纤维摄入量与较高水平的变形杆菌联系起来:
那么低纤维生酮饮食是否也如此?
正如之前讨论的,酮体乙酰乙酸和 β-羟基丁酸可以补充丁酸作为肠道上皮细胞的燃料来源。因此,低纤维生酮饮食不太可能激活这种机制来驱动肠道菌群失调。事实上,酮可能有助于恢复上皮缺氧。
#5
有趣的是,所有这些肠道菌群失调的驱动因素,包括抗生素、肠道感染和低纤维加工饮食,都与肠道炎症有关。
肠道炎症
2007 年,在动物模型中证明,肠道炎症本身足以破坏肠道微生物群并促进肠杆菌科的过度生长。通过敲除 IL-10,无论是接触葡聚糖硫酸钠(一种破坏肠道屏障完整性的化学物质),还是严重的遗传易感性,都能够导致肠道菌群失调。
其他更温和的炎症因子也可以促进这些炎症细菌的扩张。2015的一项研究表明,给小鼠喂食羧甲基纤维素和聚山梨醇酯 80(加工食品中常用的两种乳化剂),12 周会降低微生物多样性并导致粘膜相关变形菌增加。同样,发现给小鼠喂食无热量甜味剂阿斯巴甜 8 周会导致肠杆菌科细菌增多。
关于食品添加剂与肠道菌群详见:
你的焦虑可能与食品添加剂有关,警惕食品添加剂引起的微生物群变化
心理压力
压力还会促进炎症和肠道菌群失调。研究报道了在慢性社会心理压力的小鼠模型中变形杆菌的扩张。
食物不耐受
未被识别的食物不耐受也可能导致肠道炎症、结肠细胞代谢改变和肠道生态失调,尽管需要更多的研究来证实这一点。
以上,我们已经回顾了一些可能导致肠道缺氧和导致肠道菌群失调的因素。
在患有 IBD 的患者中观察到微生态失调。反复观察表明专性厌氧菌(F. prausnitzii)减少,兼性厌氧菌(肠杆菌科)增加,甚至出现需氧菌。加上远端肠道的正常厌氧肠道生理学,这些观察结果支持了细菌群落变化的假设,该变化是由氧气增加引起的,从而改变了胃肠道中的 Eh。
F. prausnitzii对氧气极其敏感,但仍可以看到粘附在氧气从上皮细胞扩散的肠道粘膜上。为了解释这个悖论,2012有研究报道说F. prausnitzii可以在低氧环境下生长。他们表明F. prausnitzii 利用黄素和硫醇的细胞外电子穿梭将电子转移到氧气。然而,存在于健康人体肠道中 的黄素和硫醇是普拉梭菌在氧气存在下存活所必需的,而在IBD患者的受损组织中可能并非如此。
IBD 患者中的肠道微生态失调

doi: 10.1038/ismej.2013.80
肠道微生物在肠道中的氧依赖性变化
研究在小肠移植和回肠造口术后监测微生物成分,肠道细菌群落从专性厌氧菌转变为以兼性厌氧菌为主的群落,并且肠杆菌科增加,就像 IBD 患者的微生物群一样。
在回肠造口关闭后,假设它提供了氧气入口,转变被逆转,专性厌氧菌再次占主导地位。
这些研究作者提出,氧气是菌群从专性厌氧菌转变为兼性厌氧菌或需氧菌的原因。
虽然肠杆菌科增加,但在大多数患者中未观察到炎症。与 IBD 菌群失调形成鲜明对比的是,乳酸杆菌也大量繁殖,后者很少见乳酸菌增加的报道。研究表明,乳酸杆菌及其细胞壁成分具有抗炎特性,这表明调节或补充乳酸杆菌可能会限制 IBD 患者的炎症反应。
菌群失调与炎症和氧气增加相关
在 IBD 中,氧气浓度的增加可能是由于血液进入胃肠道引起的,这种情况在慢性炎症期间经常观察到,这会促使携带氧气的血红蛋白在肠道细菌所在的肠粘膜和内腔中释放。小鼠模型表明,炎症可能导致微生物群失调,并促进肠杆菌科的过度生长。
一项初步研究评估了克罗恩病中抗肿瘤坏死因子-α 抗体治疗对粪便微生物群的组成和活性的影响,并报告了Faecalibacterium的适度增加, 这表明阻断炎症反应可能会促进这些菌增加。
氧气条件的变化也可能是由于炎症反应本身,导致肠道组织氧化爆发,例如,通过中性粒细胞释放活性氧。有趣的是,活性氧可以与内源性腔内硫化合物反应,形成肠道沙门氏菌使用的呼吸电子受体血清型 Typhimurium(一种好氧物种和属于肠杆菌科的肠道病原体),赋予沙门氏菌相对于专性厌氧菌的竞争性肠道微生物群的生长优势。
“
——丁酸盐有助于恢复肠道菌群
第一步只是确保有基本的健康。我们可以讨论各种先进的肠道干预措施,但最基础的永远都是要从源头上开始,比如说健康的饮食、锻炼、睡眠和压力管理等方式,如果饮食等很糟糕,那么再多肠道治疗,先进的疗法改变肠道和健康状况都不会持久。所以这是第一步。
健康的饮食对于不同人有不同的定义
是的。我们并不完全知道对肠道微生物组最好的饮食是什么,而且并没有一种所谓对肠道微生物组最好的饮食。每个人的微生物组都不同,大家知道,有些人可能对生酮饮食反应非常好,而有些人可能对包含更多植物性食物的饮食效果更好。
建议大家可以从自己身上进行健康探索,比如某一阶段进行某种健康的饮食或生活方式,坚持一段时间后进行肠道菌群检测,配合自身感受,更多角度更细微层次地去了解自己的身体状况。
假如说肠道真的发炎了,做一个短期的低过敏性饮食(比如自身免疫方案)可能是有益的,去除一些更容易引起炎症的食物,至少在一段时间内促进康复。减少炎症将从根本上阻止导致菌群失调的氧气泄漏。
如果变形菌过多和氧气失调的情况发生怎么办?它的典型症状是什么?
通过我们多年研究发现这个可以以很多不同的方式表现出来。基本上这种高变形杆菌和低产丁酸盐的微生物特征存在于各种不同的疾病中:炎症性肠病、肠易激综合症、结直肠癌,也可能是2型糖尿病、肥胖症、过敏以及牛皮癣等。
像这样情况的人通常倾向于腹泻或大便不成形?
不一定。在持续腹胀和胀气的患者身上看到了很多。这是看到的一个非常常见的问题,但它也可能因谷禾目前客户群体而有所偏差。
扩展阅读:“肚子像气球?”“好像怀孕?”——可能是腹胀惹的祸
建议补充丁酸盐可能会扭转这种生态失调状态?
是的,当然并不是单靠补充丁酸盐就一定能够解决这种生态失调。因此,本文概述了一些不同的因素,包括饮食和生活方式因素,以及可能有助于防止氧气泄漏到肠道并恢复体内平衡状态的补充因素,丁酸盐是其中的重要方式之一。
如果没有丁酸盐,氧气没有得到利用,就会溢出肠腔喂养病原体
基本上发生的氧气泄漏的部分原因是肠道内的上皮细胞缺乏能量。当极度缺乏能量时,如果它们没有丁酸盐,就不会代谢丁酸盐。所以从血液中提取葡萄糖,基本上发酵成乳酸,然后乳酸渗入肠道,除了通常通过丁酸代谢使用的氧气。所以实际上如没有丁酸盐存在,就意味着从血液流入上皮细胞的氧气没有得到利用。那就是它最终溢出到肠腔并喂养病原体的时候。
因此,从本质上讲,提供补充丁酸盐就是提供的是上皮细胞喜欢的能量。它们将使用更多的氧气作为丁酸代谢的一部分,并且基本上不需要进行厌氧葡萄糖发酵。这会产生乳酸,最终不会耗尽氧气,这意味着氧气和乳酸会渗入肠道,并喂养沙门氏菌、肠杆菌科和许多不同的变形菌。
抗生素治疗期间补充丁酸盐——雪中送碳
2019 年,在小鼠模型中证明,同时给予丁酸盐和抗生素可以减轻艰难梭菌引起的结肠炎。艰难梭菌是一种革兰氏阳性、形成孢子的细菌,是使用抗生素后肠道感染的常见原因。
在使用抗生素前一天开始补充丁酸盐,并在整个抗生素疗程和 5 天感染挑战期间持续使用。有趣的是,丁酸盐对艰难梭菌定植或毒素产生没有影响,但通过稳定 HIF-1 和增加肠道屏障的完整性,丁酸盐减少了肠道炎症和细菌穿过肠道屏障的运动。
研究人员继续测试另外两种提供丁酸盐的策略。在感染前后的三天内给予高剂量三丁酸甘油酯与丁酸盐具有同样的保护作用,就像在感染前服用抗生素后喂食高纤维饮食(含有高达25%的菊粉)一样。
显然,丁酸盐可以防止抗生素后病原体的扩张。但丁酸盐能否通过支持结肠细胞代谢来预防与抗生素相关的所有生态失调,这仍有待在对照研究中确定。
1
在分子生物学领域,过氧化物酶体增殖物激活受体 (PPAR) 是一组核受体蛋白,作为转录因子调节基因的表达。PPAR 在调节细胞分化、发育和代谢(碳水化合物、脂质、蛋白质)以及肿瘤发生中起着重要作用。
PPAR-γ:一个具体的结肠细胞代谢“开关”
如果说前面一直在抽象地谈论导致肠道菌群失调的结肠细胞代谢“开关”,那么这里来个具体的。研究人员已经确定了一种特殊的基因 PPAR-γ,它似乎可以调节这种转换。PPAR(过氧化物酶体增殖物激活受体的缩写)是一组与 DNA 结合以直接影响基因表达的蛋白质。PPAR-γ 在许多细胞中表达,但在脂肪(脂肪)组织和结肠中表达最高。
健康肠道:
丁酸盐 ⇔ PPAR-γ:互相促进,正向循环
在健康的肠道中,丁酸盐不仅可以为结肠细胞提供能量,还可以增强 PPAR-γ 的激活。这起到了一个正反馈循环的作用:PPAR-γ 激活了增加丁酸盐和其他脂肪酸代谢的基因。这会降低上皮细胞和肠粘膜中的氧气浓度,从而抑制致病性变形菌的生长,并促进有益的、产生丁酸盐的细菌的生长。
失调肠道:没有足够丁酸盐→ 较低的 PPAR-γ 表达→ 致病菌生长
然而,在失调的肠道中,没有足够的丁酸盐或其他底物来激活 PPAR-γ。较低的 PPAR-γ 表达导致 Nos2 的表达增加,Nos2 是编码诱导型一氧化氮合酶 (iNOS) 的基因,并且增加了硝酸盐释放到肠道中。这与厌氧糖酵解产生的乳酸和氧气一起促进了致病菌的生长。
PPAR-γ 激活对于维持肠道先天免疫也至关重要
2010 年发表在PNAS杂志上的一项研究通过一系列实验证明,PPAR-γ 有助于维持抗菌肽β-防御素的持续表达,后者调节结肠的微生物定植。缺乏 PPAR-γ 的小鼠表现出对白色念珠菌、脆弱拟杆菌、粪肠球菌和大肠杆菌的免疫防御缺陷。
分泌型 IgA 的产生也需要 PPAR-γ 。
IgA 详见:对抗病原菌,帮助共生菌定植的“重要开关”
2
多项研究表明,PPAR-γ 激活可能会预防或逆转与免疫激活相关的肠道菌群失调和组织损伤。例如,PPAR-γ 表达在炎症性肠病 (IBD) 中显着降低。
药物激活PPAR-γ :罗格列酮(不适合长期使用)
罗格列酮是一种与 PPAR-γ 结合并增加其活性的药物,在动物模型中已被证明在急性给药时可预防生态失调并减轻结肠炎的症状。虽然这种药物有时仍被用作抗糖尿病药物,但它有一些不良副作用,不适合长期使用。尽管如此,它证明了该途径对肠道微生物群产生重大变化的能力。
药物激活PPAR-γ :美沙拉嗪 (目前使用较多)
研究人员一直在寻找其他方法来刺激这一途径。另一种药物美沙拉嗪也可以激活 PPAR-γ,但程度适中。它在肠道中具有更多的局部作用,因此相对具有更少的全身副作用。这种药物现在被用作 IBD 的一线治疗药物。这种药物的抗炎作用是通过其上调 PPAR-γ 的能力介导的。此外,对照研究表明,美沙拉嗪处理可降低变形杆菌的丰度并增加粪杆菌和双歧杆菌的丰度。
药物激活PPAR-γ :丹参素冰片酯(激活程度小,但仍然提供显著保护作用)
北京的一组研究人员还发现丹参素冰片酯(DBZ)是一种 PPAR-γ 激动剂,具有预防或逆转肠道菌群失调的潜力。DBZ 是传统中药复方丹参中天然存在的两种化合物的合成版本。与罗格列酮和其他经典噻唑烷二酮类药物相比,DBZ 被发现对 PPAR-γ 的激活程度更小,但仍然能够在小鼠饮食模型中提供显着的保护作用,防止肠道菌群失调、肠屏障功能障碍、胰岛素抵抗和体重增加-诱发肥胖。
丁酸盐补充剂也可能参与激活
丁酸盐补充剂也被证明可以改变人类的肠道生态系统。一项针对 49 名 IBD 患者的前瞻性、随机、安慰剂对照研究发现,每天 1800 毫克的丁酸盐不仅可以减轻炎症并改善生活质量,而且还会增加产丁酸菌的数量。
经过两个月的补充,患有克罗恩氏病的人的丁酸球菌和Subdoligranulum丰度增加,而患有溃疡性结肠炎的人的毛螺菌科则大量增加。虽然研究人员没有直接测量 PPAR-γ,但考虑到产丁酸菌和炎症标志物的丰度发生了如此巨大的变化,这一途径可能参与其中。
▼
总而言之,这是一个非常有趣的研究领域,在未来几年无疑会受到更多关注。
《科学》杂志上的评论中写道:“结肠细胞的代谢重编程以恢复上皮细胞缺氧,代表了一种有前途的新治疗方法,可以在广泛的人类疾病中重新平衡结肠微生物群”。
换句话说,如果能够靶向结肠细胞的新陈代谢,我们就可以恢复肠道中的低氧环境,并有可能逆转肠道微生态失调。
谷禾也正积极开展研究合作,以确定丁酸盐和其他 PPAR-γ 激动剂是否可以预防抗生素引起的各种菌群失调。
3
以下是可能增加肠道 PPAR-γ 活性以支持肠道缺氧的干预措施的总结。可能有助于解决对其他治疗没有反应的肠道菌群失调疑难病例,尤其是那些以高变形杆菌和低丰度产丁酸菌为特征的肠道菌群失调。
首先应该关注的地方依然是日常能做到的,比如说健康的饮食,定期锻炼,充足的睡眠、阳光和健康的社交互动。
其他疗法包括:
美沙拉嗪 (5-ASA):该药物通常用作 IBD 的一线治疗药物。它的抗炎作用已被证明是通过其上调 PPAR-γ 的能力介导的。
丹参素冰片酯(DBZ):这种化合物来源于丹参酚和冰片,存在于中药复方丹参中。它上调 PPAR-γ,并已证明具有减轻微生态失调的潜力。注意:草药的来源和剂量应谨慎,最好是在草药方面经验丰富的医生的指导下。
丁酸盐:一种短链脂肪酸和 PPAR-γ 的有效刺激剂。即使是低浓度的丁酸盐也能将 PPAR-γ 蛋白表达增加 7 倍。
酮类: β-羟基丁酸和乙酰乙酸会激活肠上皮细胞中的 PPAR-γ,就像丁酸一样。生酮饮食已被证明可以在许多组织中上调 PPAR-γ,还可以为 β 氧化和上皮能量产生提供底物。希望能有更多支持这方面的研究。
禁食/热量限制:一项研究发现,在热量限制期间,交感神经系统激活需要肠道 PPAR-γ。然而,禁食或热量限制在多大程度上在肠道中诱导该通路仍不清楚。
运动:一个研究小组发现,在结肠炎模型和饮食诱导的肥胖模型中,自愿运动对肠道的保护作用是由运动增加肠道内源性糖皮质激素和上调 PPAR-γ 的能力介导的。
压力管理:压力会降低肠道中 PPAR-γ 的表达。
大麻素:大麻二酚 (CBD) 降低了溃疡性结肠炎患者直肠活检中的 iNOS 活性,这种作用是通过激活 PPAR-γ 介导的。
萝卜硫素:2008 年发现这种来自十字花科蔬菜的植物化学物质通过激活 PPAR-γ 增强先天免疫成分。
姜黄素:一项研究发现姜黄素通过激活 PPAR-γ 抑制小鼠化学诱导的结肠炎。达到这些效果所需的口服剂量尚不清楚。
其他草药:洋甘菊、当归、水飞蓟素、甘草根和柠檬香脂都是 PPAR-γ 的部分激活剂。
脂肪酸:共轭亚油酸 (CLA) 和 omega-3 脂肪酸 (DHA) 均可增强 PPAR-γ 的表达。
益生菌:对结肠细胞的体外研究表明,布拉酵母菌(Saccharomyces boulardii)具有增加 PPAR-γ 表达的能力。
益生元:对结肠细胞的体外研究表明,低聚糖 alpha3-唾液酸乳糖和 FOS 的抗炎作用是通过它们诱导 PPAR-γ 的能力介导的。
维生素 A:视黄酸是维生素 A 的一种形式,是 PPAR-γ 的激活和功能所必需的。维生素 A也称为“抗感染素”。
注:本账号内容仅作交流参考,不应将以上信息视为医疗建议。采取干预措施前请咨询医生,了解治疗是否适合。
主要参考文献
Bradley PH, Pollard KS. Proteobacteria explain significant functional variability in the human gut microbiome. Microbiome. 2017 Mar 23;5(1):36. doi: 10.1186/s40168-017-0244-z. PMID: 28330508; PMCID: PMC5363007.
Lucy Mailing. The oxygen-gut dysbiosis connection(What causes gut health to go downhill, and how to break the cycle of gut inflammation, dysbiosis, and epithelial energy starvation). 2019,11.14, lucymailing.
Rigottier-Gois L. Dysbiosis in inflammatory bowel diseases: the oxygen hypothesis. ISME J. 2013 Jul;7(7):1256-61. doi: 10.1038/ismej.2013.80. Epub 2013 May 16. PMID: 23677008; PMCID: PMC3695303.
Henson MA, Phalak P. Microbiota dysbiosis in inflammatory bowel diseases: in silico investigation of the oxygen hypothesis. BMC Syst Biol. 2017 Dec 28;11(1):145. doi: 10.1186/s12918-017-0522-1. PMID: 29282051; PMCID: PMC5745886.
Byndloss MX, Olsan EE, Rivera-Chávez F, Tiffany CR, Cevallos SA, Lokken KL, Torres TP, Byndloss AJ, Faber F, Gao Y, Litvak Y, Lopez CA, Xu G, Napoli E, Giulivi C, Tsolis RM, Revzin A, Lebrilla CB, Bäumler AJ. Microbiota-activated PPAR-γ signaling inhibits dysbiotic Enterobacteriaceae expansion. Science. 2017 Aug 11;357(6351):570-575. doi: 10.1126/science.aam9949. PMID: 28798125; PMCID: PMC5642957.
Roudsari NM, Lashgari NA, Zandi N, Pazoki B, Momtaz S, Sahebkar A, Abdolghaffari AH. PPARγ: A turning point for irritable bowel syndrome treatment. Life Sci. 2020 Sep 15;257:118103. doi: 10.1016/j.lfs.2020.118103. Epub 2020 Jul 15. PMID: 32681913.
What Is Dysbiosis? Written by WebMD Editorial Contributors. Medically Reviewed by Dan Brennan, MD on December 06, 2022
Yajie Wang, Yue Chen, Xiaoyu Zhang, Yangpeng Lu, Haixia Chen, New insights in intestinal oxidative stress damage and the health intervention effects of nutrients: A review, Journal of Functional Foods,2020. Volume 75,104248,
Shelton CD, Byndloss MX. Gut Epithelial Metabolism as a Key Driver of Intestinal Dysbiosis Associated with Noncommunicable Diseases. Infect Immun. 2020 Jun 22;88(7):e00939-19. doi: 10.1128/IAI.00939-19. PMID: 32122941; PMCID: PMC7309626.
革兰氏阳性和阴性菌
在日常生活中,我们常常会看到药物或抗菌产品适应症会这样写到,对革兰氏阳性菌有效,对革兰氏阴性菌敏感,或者说对革兰氏阴性菌有效,对革兰氏阳性菌无效。可能很多人不是很清楚或搞不懂二者的区别。
本文主要介绍革兰氏阳性和阴性菌,它们的区别,代表性菌种以及针对用药等。
1884年,细菌学家Hans Christian Gram发明了革兰氏染色法来鉴别区分细菌。这种技术将细菌分成两大类,即革兰氏阳性菌(G+)和革兰氏阴性菌(G-)。区分主要是这两类细菌细胞壁成分不同,因而着色也不同所致。
这两类细菌的生理结构,疾病原因以及抗菌作用不一,因此,区分病原菌是革兰氏阳性菌,还是阴性菌,在临床确定感染和选择用药方面意义重大。
革兰氏阴性菌致病多由于患者有基础疾病或者体质比较差,肠道细菌感染引起的腹泻多是由肠道菌群中的革兰氏阴性菌所致,如大肠杆菌、沙门氏菌、志贺氏菌,布氏杆菌等,治疗这类细菌感染,一般使用三代头孢菌素以及喹诺酮类抗生素。注意大多数革兰氏阴性菌对青霉素耐药或不敏感。
大多数化脓性球菌都属于革兰氏阳性菌,它们能产生外毒素使人致病,常见的菌种有葡萄球菌、链球菌、肺炎双球菌、李斯特菌、炭疽杆菌、白喉杆菌、破伤风杆菌等。尤其在人体肠道内,革兰氏阳性致病菌致病几率更大。大多数由革兰氏阳性菌引起的感染可以用相当少量的抗生素治疗。青霉素、氯唑西林和红霉素足以覆盖 90% 的革兰氏阳性感染。
此外,某些广谱抗生素对革兰氏阳性菌和革兰氏阴性菌都有抗菌作用,如氨苄青霉素、庆大霉素、土霉素、磷霉素及环丙沙星等,但是作用效果可能不是最优。此外,磺胺类药物也属于广谱抑菌药物。
临床应用时,如果对细菌感染比较明确,尽量使用窄谱抗菌药物,如不太明确,可选用广谱抗菌药物。因此,临床治疗疾病时,首先要对药物的作用与用途要详细了解,然后再根据感染类型或诊断结果合理选择药物,这样才能取得最佳治疗效果。否则,药物选择不当,将会出现无效或越治越重的结果。
革兰氏阴性菌和革兰氏阳性菌之间的主要区别在于肽聚糖层的厚度和外部脂质膜的存在与否。
不同细菌的革兰氏染色
A) 脑脊液样本中的杆状革兰氏阳性炭疽杆菌(导致炭疽),也含有白细胞。B) 革兰氏阳性金黄色葡萄球菌(紫色或紫色)和革兰氏阴性杆菌大肠杆菌(粉红色)的革兰氏染色,它们是最常用的革兰氏染色参考细菌。参考来源:Wikipedia commons 和 tmedweb)
// 缺乏外膜,更容易受抗生素影响
革兰氏阳性菌的细胞壁含有肽聚糖、脂质、磷糖醛酸和磷壁酸。这种结构成分不同于由肽聚糖和外膜(由脂质、蛋白质和脂多糖组成)组成的革兰氏阴性细菌细胞壁。尽管革兰氏阳性菌具有较厚的肽聚糖层,但它们比革兰氏阴性菌更容易受到某些靶向细胞壁的抗生素的影响,因为它们缺乏外膜。
// 常见的致病菌
最常见的革兰氏阳性细菌包括葡萄球菌、链球菌、芽孢杆菌、梭状芽孢杆菌、李斯特菌、棒状杆菌等。这些革兰氏阳性菌的代表性物种是致病的,并可能引起多种疾病。
// 可用于治疗的抗生素
青霉素是影响革兰氏阳性菌的主要抗生素之一。
红霉素是另一种用于治疗革兰氏阳性细菌感染的强效抗生素。红霉素属于一类称为大环内酯类的抗生素,与阿奇霉素和克拉霉素同属一类。它通常用于对青霉素过敏的人。
甲氧苄啶/磺胺甲恶唑,克林霉素,克林霉素,强力霉素,万古霉素也可以用于特定的革兰氏阳性菌的感染。
// 层层抵抗更难杀死:细胞壁更硬,可改变外膜
革兰氏阴性菌有坚硬的保护外壳。它们的肽聚糖层比革兰氏阳性杆菌薄得多。
当它们的细胞壁受到干扰时,革兰氏阴性细菌会释放内毒素,症状更糟。同时,大多数抗生素为了接近它们的目标,必须通过外膜。例如,亲水性抗生素通过孔蛋白。革兰氏阴性菌可以通过改变它们的疏水特性或通过孔蛋白的突变来改变它们的外膜。这对这些细菌细胞产生了抵抗力。
// 暗藏玄机:比革兰氏阳性菌更危险
与革兰氏阳性菌相比,革兰氏阴性菌作为疾病生物体更危险,因为存在覆盖外膜的荚膜或粘液层。通过这种方式,微生物可以隐藏表面抗原,这个抗原可以触发人体免疫反应。
革兰氏阴性菌是一组臭名昭著的细菌,可导致多种疾病,包括肺炎、脑膜炎、淋病、细菌性痢疾、霍乱、胃炎等。在重症监护病房 (ICU)的患者,处于发病和死亡的高风险中,更容易遇见这类细菌,因此它们在医院具有重要的临床意义。
// 可用于治疗的抗生素
已经开发了许多不同种类的抗生素来杀死革兰氏阴性菌,例如头孢菌素、叶酸拮抗剂、哌拉西林-他唑巴坦、脲青霉素、内酰胺-β-内酰胺酶抑制剂、碳青霉烯类和喹诺酮类。它们是专门针对革兰氏阴性细菌而开发的,不过有时也对某些革兰氏阳性细菌有效。
革兰氏阳性菌与革兰氏阴性菌区别总结

参考来源:microbenotes
以上是革兰氏阳性菌和阴性菌的主要区别,接下来我们针对革兰氏阳/阴性菌,从细菌特征,形状表征,细胞结构等方面,进行更详细的介绍。
革兰氏阳性菌的定义是基于它们在革兰氏染色中用酒精短暂洗涤后保留结晶紫染料的能力。革兰氏阳性菌呈紫色。
这些细菌具有非常独特的特征,可以将其与其他类型的细菌区分开来。这些包括:
在革兰氏染色过程中,革兰氏阴性细菌在用酒精清洗后将失去结晶紫染料的颜色,并吸收反染物藏红花的粉红色/红色。
几乎在地球上的每个生活区域都可能发现革兰氏阴性细菌。
尽管大多数细菌是通过革兰氏染色染料进行区分的,但显微镜下的观察揭示了更多可用于定义和表征这些细菌的特征。
根据形状的定义,革兰氏阳性菌可分为两类:
革兰氏阳性细菌形成的其他特殊形状包括:
革兰氏阴性菌细胞的显微镜观察范围从杆状到芽孢杆菌,从球菌到螺旋状,螺旋状是最常见的形状。然而,有些表现出特殊的形状,如球杆菌、四分体、栅栏、毛状体等。例如:
革兰氏阳性菌的细胞壁含有肽聚糖、脂质、磷糖醛酸和磷壁酸。这种结构成分不同于由肽聚糖和外膜(由脂质、蛋白质和脂多糖组成)组成的革兰氏阴性细菌细胞壁。因此,革兰氏阳性菌的细胞壁很厚,并吸收了革兰氏染色的结晶紫染料。因此,显微镜下的革兰氏阳性菌呈紫色。
革兰氏阳性细菌细胞壁的结构特征
革兰氏阳性细菌具有由肽聚糖组成的厚的多层细胞壁(因为它含有肽和糖的混合物)。由于肽聚糖存在于大多数细菌中,但不存在于哺乳动物细胞中,因此它是抗菌药物的良好靶标(例如细胞壁合成抑制剂,包括青霉素、头孢菌素和万古霉素)。
这些抗生素会干扰转肽酶(也称为青霉素结合蛋白或PBP 的活性) 在细胞壁中催化相邻聚糖链之间的交联。
细胞壁还含有磷壁酸纤维,有助于细菌附着在宿主细胞膜(例如粘膜细胞)上,释放后会引起感染性休克,类似于革兰氏阴性菌释放的内毒素 (LPS) 产生的感染。
β-内酰胺酶(青霉素酶)是由细菌产生的酶家族,可水解 β-内酰胺抗生素(其中许多也是细菌来源)的四原子 β-内酯环,从而使其抗菌性能失活。
细菌细胞膜还可以包含ABC 外排泵这可能导致抗生素耐药性和对那些具有细胞内作用机制的药物(例如 DNA 促旋酶抑制剂或蛋白质合成抑制剂)的多药耐药性 (MDR)。
结晶紫染料附着在革兰氏阳性菌细胞壁的厚肽聚糖层上,在光学显微镜下观察时将它们染成紫色或紫色。
肽聚糖
它也被称为胞壁质(murein),占细菌细胞壁含量的 90%。
——维持形状,并保持细胞壁强度和弹性
它是一种优质聚合物,由两种相同的糖衍生物(N-乙酰氨基葡糖和 N-乙酰胞壁酸)以及 L-氨基酸链和蛋白质中很少发现的三种不同 D-氨基酸(即 D-谷氨酸、D-丙氨酸和内消旋二氨基庚二酸)组成,可保护细胞壁免受肽酶的攻击。
D-氨基酸和L-氨基酸连接到N-乙酰壁酸,L-氨基酸特别是赖氨酸可以取代中二氨基丙烯酸。
肽聚糖亚基的这种相互连接使肽聚糖具有很强的维持细菌形状和完整性的能力,并具有弹性和延展性。
肽聚糖也具有渗透性,允许分子进出细菌细胞。
——肽聚糖的生物合成
抑制细菌细胞壁肽聚糖层的合成是许多抗菌药物的分子靶点,包括 β-内酰胺类抗生素(青霉素、头孢菌素、碳青霉烯类和单环内酰胺类)和糖肽类抗生素(万古霉素和其他较新的类似物)。
这些药物的两个主要分子靶标是转肽酶,也称为青霉素结合蛋白 (PBP),因为它们与青霉素结合,而糖基转移酶 (GT) 可被万古霉素等糖肽抑制。
PBPs 有许多亚型,给定的细菌菌株可以表达多种 PBPs。这些 PBP 在其生理特性和与抗生素相互作用的敏感性方面可能有所不同。取决于 PBP 亚型,糖基转移酶可以作为单独的酶或作为与转肽酶相关的二聚体存在。
革兰氏阳性细胞壁生物合成
图片来源自(Wikipedia Commons 和 tmedweb)
细菌细胞壁由重复的 N-乙酰氨基葡萄糖 (NAG) 和 N-乙酰胞壁酸 (NAM) 亚基链组成。NAM 亚基附有短肽链。
肽链的组成因细菌而异,但近端的丙氨酸通常是 L-Ala,而远端的两个通常是 D-Ala。也与青霉素结合的细胞壁转肽酶(青霉素结合蛋白:PBPs)在肽侧链之间形成键,并从肽侧链之一排出末端 D-丙氨酸。
一旦形成交联,PBP 就会从壁上解离。用糖基转移酶 (GT)分离酶结构域NAM 和 NAG 残基之间的活性形成联系。一些高分子量 PBP(例如 PBP2)是含有转肽酶和糖基转移酶结构域的酶复合物。
磷壁酸纤维存在于革兰氏阳性菌的细胞壁中,由磷酸甘油或磷酸核糖醇的聚合物组成。它们参与细菌与黏膜细胞的附着,可诱发感染性休克,类似于革兰氏阴性菌释放的 LPS(内毒素)。
磷壁酸
这是由甘油共聚物组成的加固墙。
磷壁酸是水溶性的,占细菌细胞壁总干重的 50%。
它要么直接与肽聚糖共价连接,要么与细胞膜(脂磷壁酸)连接。通过 6-羟基 N-乙酰胞壁酸与肽聚糖直接相连。
带负电荷,延伸到肽聚糖表面,使细菌细胞壁带负电荷。
它还有助于维持细胞壁的结构。
它在革兰氏阴性菌中完全不存在。
脂质
它们在肽聚糖下方有一层薄薄的脂质,大约 2-5%,其作用是锚定细菌细胞壁。
细胞壁
——细胞壁非常复杂
结合细胞外膜的主要作用,加上一层肽聚糖,其功能特性复杂,这里是对细胞壁及其功能部分的描述。
革兰氏阴性细菌的细胞壁具有一层2-7nm的肽聚糖薄层和7-8nm厚的外膜。
——周质空间较大
显微镜下,细胞膜和细胞壁之间有一个空间,称为由周质组成的周质空间。在革兰氏阴性菌和革兰氏阳性菌中均能发现,但在革兰氏阴性菌中,周质空间较大。
革兰氏阴性细菌细胞壁
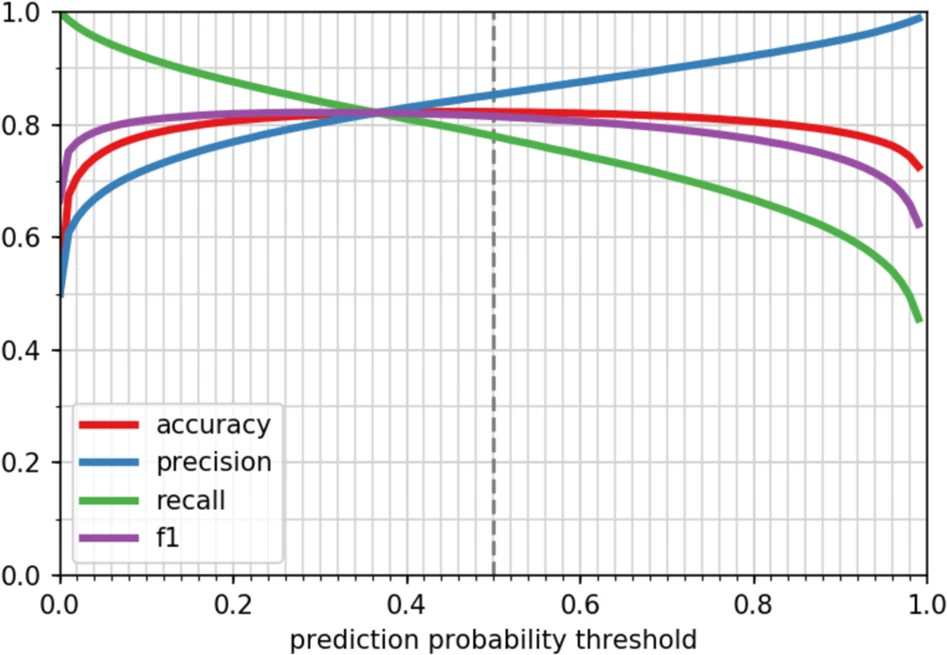
在结构上,革兰氏阴性细胞壁由细胞膜外部的两层组成:一层薄薄的肽聚糖(太薄而无法吸收大量甲基紫染色)和一层外膜(革兰氏阴性细菌独有),通常含有促进小(<700 Da)亲水分子(例如糖、氨基酸和维生素)扩散的孔蛋白。
许多抗生素(例如许多青霉素和头孢菌素)也可以通过孔蛋白扩散到达它们的作用部位。
然而,万古霉素 (1449 Da) 的质量太大,无法透过孔蛋白到达其作用部位,这使其对革兰氏阴性细菌无效。因此,外膜为革兰氏阴性菌提供了对某些抗生素的固有“内在抗性”,可以通过改变孔蛋白的表达水平或改变孔蛋白的孔特性以降低抗生素的渗透性来进一步修饰。
革兰氏阴性菌的外膜还含有脂多糖 (LPS)或内毒素,可被细菌排出,引起宿主强大的免疫反应。
周质空间
革兰氏阴性菌的周质空间由几种蛋白质组成,这些蛋白质有助于获取营养,例如攻击核酸和磷酸化分子的水解酶,以及积极协助将物质运输到细菌细胞中的结合蛋白。周质空间还具有合成肽聚糖和修饰可能对细胞造成伤害的有毒元素的酶。
肽聚糖
革兰氏阴性细菌细胞壁有一层薄的肽聚糖层,位于质膜上方,约占细胞干重的5%。厚度不超过4纳米,一些细菌如大肠杆菌只有2纳米厚的肽聚糖。
外膜和脂多糖
革兰氏阴性菌还有第二层脂质双层,位于肽聚糖层的外部。这种外膜通过布劳恩脂蛋白与肽聚糖相连。外膜和肽聚糖之间的紧密连接是维持外膜作为许多有毒分子和抗生素的不渗透屏障所必需的。
外膜上的粘附位点也加强了革兰氏阴性细胞壁,这些粘附位点在允许细胞接触和膜融合方面发挥作用。物质通过这些粘附位点进入细胞。
革兰氏阴性菌结构

图源:Jeff Dahl,wikipedia
外膜主要由脂多糖 (LPS)组成,脂多糖是由脂质和碳水化合物组成的大型复杂分子。脂多糖由3个单元组成:脂质A、核心多糖和O侧链。
脂质A由两种氨基葡萄糖糖衍生物组成,每个衍生物含有三种脂肪酸和焦磷酸盐,脂多糖的任何剩余部分都会伸出膜表面。
O侧链也称为O抗原,是从核心向外延伸的链。它由导致细菌菌株之间变异的糖组成。这些 O 抗原也负责细菌逃避抗体反应。
// 外膜及其脂多糖的作用
——脂多糖负责保护细胞壁免受外部攻击
LPS 带有负电荷,使电池表面带负电荷。因此,这稳定了膜结构。
脂质A是脂多糖的有毒成分,因此它起到内毒素的作用。
——防毒素进入,防成分丢失
外膜及其脂多糖有助于防止抗生素、胆汁盐和其他有毒元素进入并破坏细胞。
外膜由孔蛋白组成,使其具有渗透性,允许小分子(如葡萄糖)进入。维生素 B12 等较大的分子通过特定的载体运输穿过外膜。
外膜还有助于防止成分丢失,特别是来自周质空间。
下表描述了主要的革兰氏阳性致病菌,它们的基本形态特征以及它们在人类中引起的疾病。

已知革兰氏阴性菌是正常菌群,部分会导致严重的人类感染,从社区获得性感染到医院感染。
革兰氏阴性菌外膜的结构是其众多显着特征之一。脂多糖 (LPS) 存在于膜的外叶上,其脂质 A 部分用作内毒素。
// 革兰氏阴性菌感染:严重时可危及生命
如果由于某种原因,革兰氏阴性细菌能够到达动物的循环系统,脂多糖将激活免疫系统,并触发先天免疫反应,产生细胞因子和激素调节剂。这会引起炎症,并可能导致毒性反应,从而导致发烧、呼吸急促和低血压。这就是已知革兰氏阴性细菌会导致危及生命的休克的原因。
内毒素休克的一些症状:
发烧和发冷或体温下降、发炎、皮疹、呼吸急促、心率加快、低血压、多器官衰竭等。
下表给出了一些革兰氏阴性致病细菌的例子以及它们在人类宿主中引起疾病和感染时表现出的临床特征。

如上表所述,已知革兰氏阳性细菌会引起多种感染,如果不及时和适当地治疗和管理,可能对人类造成灾难性的影响。
革兰氏阳性杆菌感染用抗生素治疗。青霉素、氯唑西林和红霉素可治疗 90% 以上的革兰氏阳性菌。
常见的革兰氏阳性抗菌药物及作用机制

然而,抗生素耐药性正在成为革兰氏阳性感染的一个严重问题。研究人员正在开发新的药物来帮助解决这个问题。只有在绝对需要时才应使用抗生素。需要严格遵循感染控制标准,以防止抗生素耐药性感染的发展和传播。
由于它们的外膜,这些细菌对溶菌酶和青霉素具有抗性。这是因为存在保护内膜和细胞壁的外壁。
在周质空间(两个细胞膜之间的区域)中也发现了分解或改变抗生素的酶。用于治疗革兰氏阴性菌感染的治疗方法包括羧基、氨基和脲基青霉素。为了对抗可以消化这些药物的酶,有时将它们与β-内酰胺酶抑制剂结合使用。β-内酰胺酶是一种存在于周质中的酶。
针对细菌病原体的抗菌剂被称为抗生素。这些抗生素启动针对细菌细胞的阻断或抑制机制,以诱导细菌细胞增殖和复制。
用于对抗革兰氏阴性菌的抗生素示例

抗生素耐药性是现在世界上的一个主要临床问题。
耐多药细菌在人群中变得越来越普遍,如果不进行有效治疗,这种感染可能会导致肾功能衰竭、败血症,甚至死亡。
微生物以多种方式抑制临床治疗中使用的许多抗菌剂。这些包括改变药物结合位点的方法,改变药物构象的方法,改变膜通透性的方法,可以导致耐药机制失活。
例如革兰氏阴性菌中有两层膜,外膜和内膜。脂多糖被认为是一种非常强的免疫反应诱导剂,它具有三个重要成分:脂质 A、亲水性多糖、抗原 O 的疏水域。
疏水域在细胞膜的外部表达。它是疏水成分脂质a,它负责内毒素作用。LPS 在细菌中是可变的,并且由于遗传变异,一些细菌只产生一种不被 Toll 样受体识别的弱抗原。然而,有大量的革兰氏阴性菌团体可能会引起这样的反应。免疫系统也被一些 toll 样受体 4 (TLR4) 激活,这些受体存在于与免疫系统有关的众多细胞中,如巨噬细胞、单核细胞、中性粒细胞和树突状细胞。
由 LPS 和 TLR4 受体介导的先天免疫反应的激活导致反应增强,产生细胞因子、趋化因子和干扰素等。
免疫系统的反应取决于感染过程的严重程度以及侵袭性细菌中 LPS 的结构,这与菌的毒力有关。因此,虽然一些细菌(如大肠杆菌)可以诱导免疫系统,但其他细菌(如幽门螺杆菌)仅具有弱抗原性。
// 对付耐药性细菌新思路:根据电荷相互作用原理设计新药
2017 年,伊利诺伊大学化学教授和当前研究的合著者Paul Hergenrother(ACPP 负责人/MMG)在《自然》杂志上报告说 ,发现的一个关键是,如果向它们添加带正电荷的基团,例如胺,一些抗生素可以使用特定的膜孔穿透革兰氏阴性细菌的细胞膜。
这项工作表明,抗生素上带正电荷的胺基与细菌孔内的负电荷有良好的相互作用。这些吸引力使带有胺基的抗生素以一种更有利于能量的方式排列,因为它穿过收缩区的孔的最狭窄部分。不含胺的抗生素面临更高的能量屏障去通过孔隙。
这或许意味着未来可以设计新药(或修改旧药),以攻击和杀死对抗生素治疗具有耐药性的微生物。
问
革兰氏阳性细胞和革兰氏阴性细胞之间的三个区别是什么?
答
革兰氏阳性菌有一层厚的肽聚糖作为它们的细胞壁,而革兰氏阴性菌有一层薄薄的肽聚糖和外膜。
革兰氏阴性菌有脂多糖(LPS),而革兰氏阳性菌没有。
一些革兰氏阳性细菌含有霉菌酸,它会在细胞壁上形成一层蜡质层。
问
什么是革兰氏阳性感染?
答
由革兰氏阳性菌引起的感染,如耐甲氧西林金黄色葡萄球菌 (MRSA)、耐万古霉素肠球菌 (VRE) 和艰难梭菌是常见的多重耐药菌感染。
问
革兰氏阳性菌更容易治疗吗?
答
革兰氏阳性细菌,即那些具有肽聚糖外层的物种,更容易被杀死——它们的厚肽聚糖层很容易吸收抗生素和清洁产物。因此,某些容易杀死革兰氏阳性菌的洗涤剂不会破坏革兰氏阴性菌。
问
肠道内很多革兰氏阳性菌致病吗?
答
是的,人体肠胃道的大多数革兰氏阳性菌都是条件致病菌。包括微球菌、肠球菌、金黄色葡萄球菌、表皮葡萄球菌、腐生葡萄球菌、肺炎链球菌、草绿色链球菌、酿脓链球菌、无乳链球菌、破伤风梭菌、肉毒杆菌、产气荚膜梭菌、产气荚膜梭菌、艰难梭菌, 单核细胞增生李斯特菌等。
问
革兰氏阳性菌在哪里发现?
答
根据革兰氏阳性菌种,它们可以在人类的土壤、水生沉积物、灰尘、皮肤、口腔、肠道或生殖道中找到。
问
革兰氏阳性球菌危险吗?
答
革兰氏阳性菌可能是球菌或杆菌。这些称为常驻菌群的细菌通常不会引起疾病。革兰氏阳性杆菌引起某些感染,包括:炭疽。
问
革兰氏阳性菌对抗生素的抵抗力更强吗?
答
不是。与革兰氏阳性菌相比,革兰氏阴性菌对多种抗生素的耐药性更强。由于它们的外膜,它们对抗生素的抵抗力更强。
革兰氏阳性细菌更容易被杀死,因为它们的厚肽聚糖层很容易吸收抗生素和清洁剂。另一方面,革兰氏阴性细菌具有薄的肽聚糖层,不会吸收周围的任何异物。
问
革兰氏阳性菌有内毒素吗?
答
不会。内毒素与革兰氏阳性菌无关。这些细菌没有内毒素,因为它们没有外膜。另一方面,革兰氏阴性细菌会产生内毒素。
这些内毒素是革兰氏阴性细菌细胞外膜的一部分,只有当细胞裂解或细菌死亡时才会释放出来。内毒素是形成革兰氏阴性菌细胞壁结构的热稳定性脂多糖-蛋白质复合物。
问
为什么革兰氏阳性菌对抗生素更敏感?
答
尽管革兰氏阳性菌具有较厚的肽聚糖层,但它们比革兰氏阴性菌更容易受到某些靶向抗生素的细胞壁的影响,因为它们缺乏外膜。
大多数抗生素为了接近它们的目标,必须通过外膜。例如,亲水性抗生素通过孔蛋白。因此,革兰氏阴性菌可以通过改变它们的疏水特性或通过孔蛋白的突变来改变它们的外膜。这对这些细菌细胞产生了抵抗力。革兰氏阳性菌缺乏这一因素,因此革兰氏阴性菌对抗生素的抵抗力比它们强。
问
革兰氏阳性菌是否致病?
答
是的,大多数革兰氏阳性菌都是致病菌。致病性革兰氏阳性菌的实例包括微球菌、肠球菌、金黄色葡萄球菌、表皮葡萄球菌、腐生葡萄球菌、肺炎链球菌、草绿色链球菌、酿脓链球菌、无乳链球菌、破伤风梭菌、肉毒杆菌、产气荚膜梭菌、产气荚膜梭菌、艰难梭菌, 单核细胞增生李斯特菌等。
问
革兰氏阳性菌引起的常见感染有哪些?
答
炭疽、白喉、腹泻、脑膜炎、恶心、皮肤感染、尿路感染。
问
哪种抗生素对革兰氏阳性菌有效?
答
对革兰氏阳性菌有效的抗生素是青霉素、氯唑西林和红霉素,几乎覆盖了 90% 的革兰氏阳性菌感染。其他还有万古霉素、甲氧苄啶/磺胺甲恶唑,克林霉素,克林霉素等。
问
革兰氏阴性菌引起的人类常见疾病有哪些?
答
革兰氏阴性菌会在医疗机构中引起感染,包括肺炎、血流感染、伤口或手术部位感染以及脑膜炎。此外还有霍乱、鼠疫、伤寒、脑膜炎和尿路感染是人类常见的细菌性疾病。
问
为什么革兰氏阴性菌比革兰氏阳性菌更有害?
答
革兰氏阴性菌细胞壁坚硬,不易对抗生素敏感,在抗生素作用下会释放内毒素。
问
什么会杀死革兰氏阴性菌?
答
这些抗生素包括头孢菌素类(头孢曲松-头孢噻肟、头孢他啶等)、氟喹诺酮类药物(环丙沙星、左氧氟沙星)、氨基糖苷类(庆大霉素、阿米卡星)等
问
革兰氏阴性菌的分泌系统是什么?
答
革兰氏阴性菌具有广泛封闭的分泌系统,可以转移微小分子、DNA、氨基酸、蛋白质。
问
革兰氏阴性菌从哪来?
答
革兰氏阴性细菌随处可见,几乎遍布地球上所有支持生命的环境。革兰氏阴性菌包括模式生物大肠杆菌,以及许多致病菌,如铜绿假单胞菌、淋病奈瑟菌、沙眼衣原体和鼠疫耶尔森菌。
问
如何自然去除革兰氏阴性菌?
答
天然抗生素。一些天然抗生素是大蒜、蜂蜜、卷心菜、葡萄柚籽提取物、生苹果醋、特级初榨椰子油、发酵食品等。
免责声明:本公众号内容仅作交流参考,不作为诊断及医疗依据。主要参考文献:
Oliveira J, Reygaert WC. Gram Negative Bacteria. 2022 Mar 26. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan–. PMID: 30855801.
Carroll K.C., & Hobden J.A., & Miller S, & Morse S.A., & Mietzner T.A., & Detrick B, & Mitchell T.G., & McKerrow J.H., & Sakanari J.A.(Eds.), (2019). Jawetz, Melnick, & Adelberg’s Medical Microbiology, 27e. McGraw Hill.
Acheson DWK (2015): Patient information: Food poisoning (foodborne illness) (Beyond the Basics). In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Apicella M (2015): Treatment and prevention of meningococcal infection. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Baum SG (2016): Mycoplasma pneumoniae infection in adults. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/2/16
Crowe SE (2016): Bacteriology and epidemiology of Helicobacter pylori infection. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16.
Crowe SE (2016b): Treatment regimens for Helicobacter pylori. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16.
File TM (2016): Treatment of community-acquired pneumonia in adults in the outpatient setting. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Ghanem KG (2016): Clinical manifestations and diagnosis of Neisseria gonorrhoeae infection in adults and adolescents. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Hicks CB, Clement M (2016): Syphilis: Treatment and monitoring. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/2/16
Kanafani ZA, Kanj SS (2014): Acinetobacter infection: Epidemiology, microbiology, pathogenesis, clinical features, and diagnosis. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/10/16
Kanafani ZA, Kanj SS (2016): Acinetobacter infection: Treatment and prevention. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/10/16
Kelly CP, Lamont JT (2015): Clostridium difficile in adults: Treatment. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/2/16
Koulenti D et al (2009): Spectrum of practice in the diagnosis of nosocomial pneumonia in patients requiring mechanical ventilation in European intensive care units. Critical Care Med 37(9):2360-2369. doi: 10.1097/CCM.0b013e3181a037ac
Lamont JT (2016): Clostridium difficile in adults: Epidemiology, microbiology, and pathophysiology. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/2/16
Li X-Z, Nikaido H (2004): Efflux-mediated drug resistance in bacteria. Drugs. 64(2):159–204.
Lowy FD (2016): Methicillin-resistant Staphylococcus aureus (MRSA) in adults: Treatment of skin and soft tissue infections. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Pegram PS, Stone SM (2016): Botulism. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Riley LW (2015): Natural history, microbiology, and pathogenesis of tuberculosis. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/2/16
Sauvage E et al (2008): The penicillin-binding proteins: structure and role in peptidoglycan biosynthesis. FEMS Microbiol Rev 32:234–258. DOI:10.1111/j.1574-6976.2008.00105.x
Southwick F (2008): Infectious Diseases. A Clinical Short Course. McGraw Hill/Lange.
Sterling TR (2016): Treatment of pulmonary tuberculosis in HIV-uninfected adults. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/2/16
Stevens DL, Bryant A (2015): Group A streptococcus: Virulence factors and pathogenic mechanisms. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Stevens DL (2016): Group A streptococcal (Streptococcus pyogenes) bacteremia in adults. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Swygard H et al (2016): Treatment of uncomplicated gonococcal infections. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Wanke CA (2015): Pathogenic Escherichia coli. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 7/28/16
Wanke CA (2015b): Travelers’ diarrhea: Clinical manifestations, diagnosis, and treatment. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Yeh S (2015): Microbiology, epidemiology and treatment of Haemophilus influenzae. In: UpToDate, Basow, DS (Ed), Waltham, MA. Cited 8/1/16
Sagar Aryal,Gram-Positive Vs Gram-Negative Bacteria- 31 Differences With Examples. Microbenotes.2022,January 9
Jawertz M., Alderbergs., Medical Microbiology 28th Edition.
Prescott M. L., Microbiology. 5th Edition
Lippincott Microbiology in review: 3rd edition
Faith Mokobi,Gram-Positive Bacteria- Cell Wall, Examples, Diseases, Antibiotics,2021, April 15
Faith Mokobi,Gram-Negative Bacteria- Cell Wall, Examples, Diseases, Antibiotics ,2021 ,April 15

谷禾健康
微生物群代表宿主肠道中存在的整个微生物群。肠道内细菌界的“贫富差距”非常大,和人类社会创造的大部分的财富都流向少部分人口的现实类似,只有少数几十种的细菌分布在近乎90%的人群中。换句话说,大部分细菌都只能在特定的环境中生存,只有少数细菌适应能力超强,这可能也是我们需要重点关注的对象。
如果把不同细菌品种看作互相竞争的国家,那么细菌界的“超级大国”就属拟杆菌门和厚壁菌门了。当然它们都不是单独某一种细菌,而是一大类细菌的统称。
然而近年来随着患有肠内外疾病的人群越来庞大,变形菌门也逐渐被关注和研究,变形菌门是含有最丰富细菌的门,麾下包括多种“著名的”病原菌,如大肠杆菌、幽门螺杆菌、克雷伯氏菌、沙门氏菌、志贺氏菌、绿脓杆菌、霍乱弧菌、空肠弯曲菌、鼠疫杆菌、脑膜炎双球菌、淋球菌等,让其备受关注。
事实上,越来越多的数据将变形菌确定为疾病的可能微生物特征。目前主要证据涉及代谢紊乱和炎症甚至癌症。然而,最近的研究表明,在哮喘和慢性阻塞性肺病等肺部疾病中也有作用,有些疾病中变形菌不受控制扩张导致疾病易感和发生。
变形菌(proteobacteria)是细菌中最大、种类最多的一个门,它们在系统发育、生态和致病方面具有广泛的重要性。所有变形菌都是革兰氏阴性菌,外膜主要由脂多糖组成。
图源:esacademic
变形菌门主要是由核糖体RNA序列定义的,名称取自希腊神话中能够变形的神普罗透斯(这同时也是变形菌门中变形杆菌属的名字),因为该门细菌具有极为多样的形状,代谢特征等。
△ 形状:杆状和球菌、弯曲的、螺旋状的、环状的、丝状的和带鞘的细菌都有。
△ 新陈代谢:新陈代谢类型也多种多样,一系列代谢特征包括化学自养(从无机化合物的氧化中获取能量)、化学有机营养(从有机化合物的氧化中获取能量)和光养(从光中获取能量)。
△ 氧气利用:从严格厌氧菌和严格需氧菌到兼性厌氧菌和微需氧菌株的都有,但是大多数变形菌门的成员是兼性厌氧菌。
△ 运动:许多使用鞭毛移动,但有些不能移动或依赖细菌滑动,而一些细菌是不运动的。
△ 生态分布:变形菌门的成员具有极大的可变形态和多才多艺的生理学,这使它们在各种生态位中生存具有竞争优势。已观察到变形菌在不同生境中无处不在。
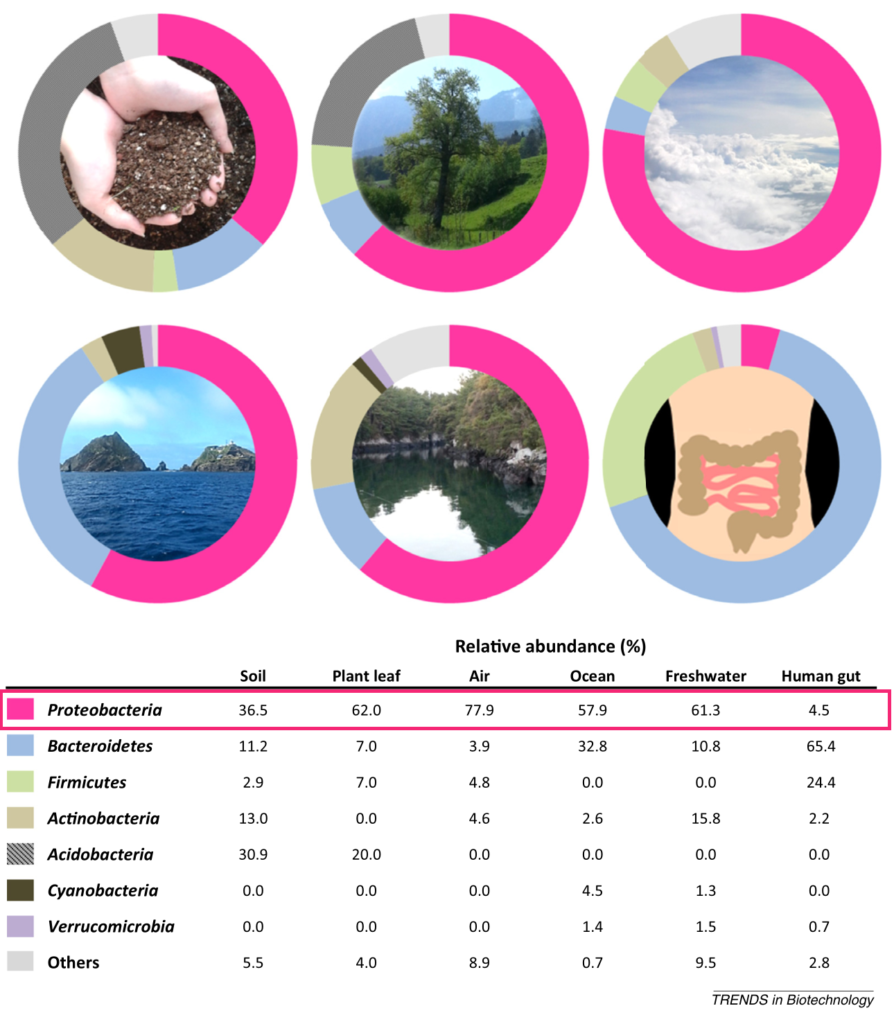
Shin NR, et al., Trends Biotechnol. 2015
植物 、海水、淡水 ,空气,以及人和动物的身体部位,包括肠道、口腔、皮肤、阴道。尽管存在研究间差异,但健康人口腔微生物群的变形菌相对丰度最高(17.2-36.8%),其次是皮肤(6.8-30.0%)、胃肠道(2.5-4.6%)和阴道(2.3%)。
在系统发育学上,变形菌是根据小核糖体亚单位RNA基因(16S rRNA)的测序定义的。这是一个巨大的革兰氏阴性原核生物门,原线粒体起源于此。
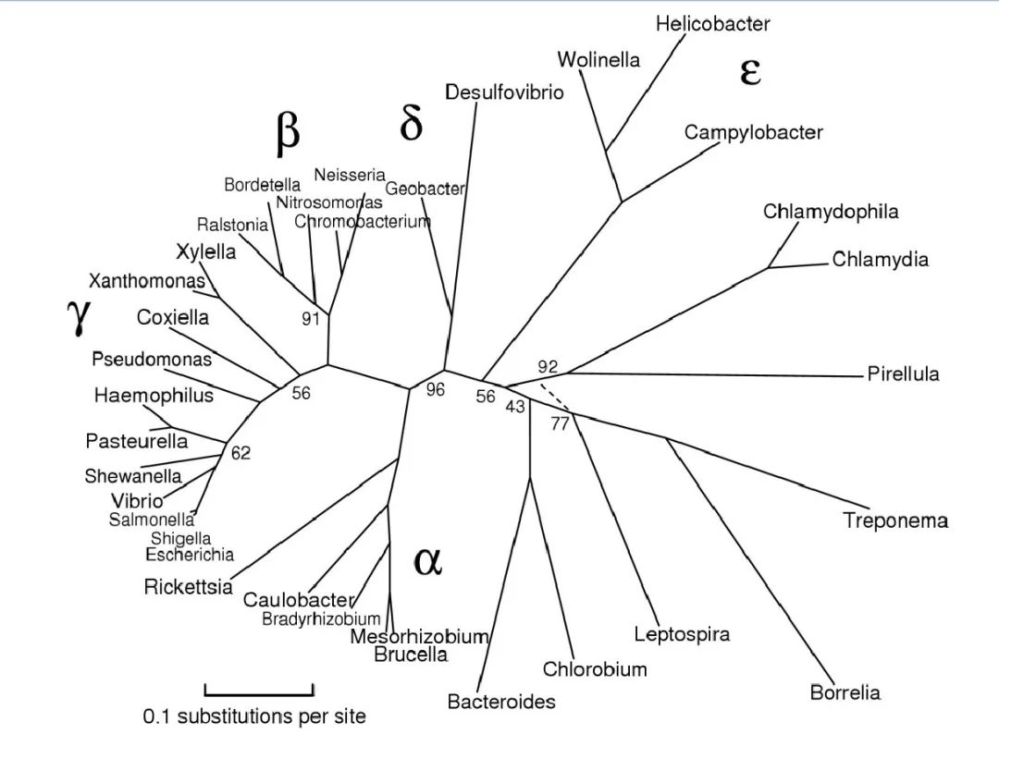
图片来源:Maria Lane,eportfolio
该门主要分为以下几大类:
最初,变形菌包括 α、β、γ 和 δ 四个亚类。ε变形菌 和 δ变形菌 通常被认为是最古老的变形菌群,因为它们包括利用硫化合物进行能量代谢的专性厌氧菌。
α变形菌(Alpha-proteobacteria)
第一类变形菌是α-变形菌。这一类的统一特征是它们是寡营养生物,能够生活在低营养环境中,如深海沉积物、冰川或深层地下土壤。同时α-变形菌是多样化的细菌分支之一,在生活方式、地理分布和基因组大小方面表现出极大的差异。
在 α-变形菌 中有两个重要分类群,衣原体和立克次体,它们是专性细胞内病原体,这意味着它们的部分生命周期必须发生宿主细胞内。由于它们无法合成自己的三磷酸腺苷 (ATP),因此,量需求依赖宿主于细胞。
立克次体属是人类很多严重疾病的病原体。例如,布鲁氏菌属、埃立克体属和立克次氏体。立克次氏杆菌会导致落基山斑疹热,这是一种威胁生命的脑膜炎(包裹大脑的膜发炎)。R. rickettsii 感染蜱,并可以通过被感染的蜱叮咬传播给人类。此外,布鲁氏菌科(Brucellaceae)和巴尔通氏菌科(Bartonellaceae)的细菌是人类病原体。
α-变形菌 还包括固氮细菌,例如固氮螺菌属和根瘤菌属。这两种细菌都使用一种称为固氮酶途径的复杂酶途径将大气中的氮 (N2) 转化为氨 (NH3)。此外,α变形菌还包括硝化细菌。这种类型的细菌将氨和铵 (NH4+) 还原为硝酸盐 (NO3–)。乙酸杆菌属和葡糖杆菌属的变形菌可用于生产乙酸。
β变形菌(Beta-proteobacteria)
与依靠最少量营养物质生存的 Alpha-proteobacteria 不同,Beta-proteobacteria 类是富营养生物,这意味着它们需要大量的有机营养物质。
Beta-proteobacteria 通常在需氧和厌氧区域之间生长(例如,在哺乳动物的肠道中)。一些属包括作为人类病原体的物种,能够引起严重的,甚至可能危及生命的疾病。例如,奈瑟球菌属包括淋病奈瑟菌( STI淋病的病原体)和脑膜炎奈瑟菌(细菌性脑膜炎的病原体)
β变形菌中的亚硝化单胞菌可以将亚硝酸盐还原为亚硝酸盐 (NO2–)。同时,硫杆菌属物种是将硫化氢 (H2S) 和元素硫氧化成硫酸盐 (SO42-) 的细菌,以及用于污水处理的菌胶团(Zoogloea)和Sphaerotilis 。
γ变形菌(Gamma-proteobacteria)
最多样化的革兰氏阴性细菌是γ-变形菌,它包括许多人类病原体。包括几个医学和科学上重要的细菌群,例如肠杆菌科、弧菌科和假单胞菌科。
此外,许多重要的病原体属于这一类,例如:
Richard B. Frankel
△ 铜绿假单胞菌
一个庞大而多样的科,假单胞菌科,包括假单胞菌属。铜绿假单胞菌在该属内,它是一种病原体,可以造成身体不同部位的各种感染。铜绿假单胞菌是一种严格需氧、不发酵、高度运动的细菌。
它通常可能造成伤口和烧伤感染,也可能是慢性尿路感染的原因,并且可能是囊性纤维化患者或机械呼吸机患者呼吸道感染的重要原因。
铜绿假单胞菌感染通常难以治疗,因为该细菌对许多抗生素具有抗性,并且具有形成生物膜的非凡能力。
△ 肠杆菌科
肠杆菌科是属于γ-变形菌 的一大类肠道细菌。它们是兼性厌氧菌,能够发酵碳水化合物。在这个家族中,微生物学家认识到两个不同的类别。
第一类,大肠杆菌,以其原型细菌种类大肠杆菌命名。大肠菌能够完全发酵乳糖(即产生酸和气体)。
第二类,非大肠杆菌,要么不能发酵乳糖,要么不能完全发酵(产生酸或气体,但两者不能同时产生)。
非大肠杆菌包括一些值得注意的人类病原体,例如沙门氏菌属,志贺氏菌,鼠疫耶尔森氏菌。
δ 变形菌(Delta-proteobacteria)
δ-变形菌(Delta-proteobacteria )包括基本好氧的形成子实体的粘细菌和严格厌氧的一些种类,如脱硫球菌属(Desulfococcus)、脱硫线菌属(Desulfonema)、硫酸盐还原菌(脱硫弧菌属(Desulfovibrio)、脱硫菌属(Desulfobacter)、和硫还原菌(如除硫单胞菌属Desulfuromonas),以及具有其它生理特征的厌氧细菌,如还原三价铁的Geobacter和互营菌属(Syntrophus)。
△ 蛭弧菌属:
δ-变形菌还包括蛭弧菌属,Bdellovibrio侵入宿主细菌的细胞,将自身定位在周质中,即质膜和细胞壁之间的空间,以宿主的蛋白质和多糖为食。这种感染对宿主细胞是致命的。
△粘细菌:
粘细菌(“粘液细菌”)是一组主要生活在土壤中并以不溶性有机物质为食的细菌。与其他细菌相比,粘细菌具有非常大的基因组,例如 9-1000 万个核苷酸。
Sorangium cellulosum 拥有最大的已知(截至 2008 年)细菌基因组,有 1300 万个核苷酸。
粘细菌产生许多在生物医学和工业上有用的化学品,例如抗生素。他们将这些化学物质输出到细胞外。
ε变形菌(Epsilon-proteobacteria )
ε-变形菌(Epsilon-proteobacteria) 是革兰氏阴性微需氧细菌(意味着它们在其环境中只需要少量氧气)。多数是弯曲或螺旋形的细菌,如沃林氏菌属(Wolinella)、螺杆菌属(Helicobacter)和弯曲菌属(Campylobacter)。它们都生活在动物或人的消化道中,为共生菌(沃林氏菌在牛中)或致病菌(螺杆菌在胃中或弯曲菌在十二指肠中)。
△ 弯曲杆菌:
变形菌门Epsilon-proteobacteria 中的两个临床相关属是弯曲杆菌属和螺杆菌属,它们都包括人类病原体。
弯曲杆菌可引起食物中毒,表现为严重的肠炎(小肠发炎)。这种由空肠弯曲杆菌引起的疾病在发达国家相当普遍,通常是因为食用了受污染的家禽产品。鸡通常携带空肠弯曲杆菌在胃肠道和粪便中,它们的肉在加工过程中可能会受到污染。
△螺杆菌:
螺杆菌是ε-变形菌的一个属,具有特征性的螺旋形状。它们最初被认为是弯曲杆菌属的成员,但自 1989 年以来,它们独立为自己的属。
螺杆菌属属于ε-变形菌,弯曲杆菌目,螺杆菌科,已经有超过 35 种。已经发现一些菌生活在上胃肠道的内壁,以及哺乳动物和一些鸟类的肝脏中。
该属中最广为人知的物种是幽门螺杆菌,它感染多达 50% 的人口。这种细菌的某些菌株对人类具有致病性,因为它与消化性溃疡、慢性胃炎、十二指肠炎和胃癌密切相关。它也作为该属的模式种。
幽门螺杆菌在胃的高酸性环境中存活的能力有些不同寻常。它产生脲酶和其他酶来改变其环境以降低其酸性。
幽门螺杆菌也有它存在的意义,可能抑制引起结核的细菌(结核分枝杆菌),预防哮喘,克罗恩病,食管反流,腹泻病以及食道癌。
❥ 识别微生物编码的基因,与特征相关联
栖息在哺乳动物肠道中的微生物编码了大量的蛋白质,这些蛋白质有助于广泛的生物功能,从调节免疫系统到参与新陈代谢。
我们从这些微生物中识别蛋白质编码基因并将基因水平与疾病、药物功效或副作用以及其他宿主特征相关联。
例如,与传统的高纤维农业饮食相关的人类肠道微生物群编码了参与纤维素和木聚糖水解的基因家族,而这些基因家族在吃典型西方饮食的人群(年龄匹配)中不存在。
一般编码适应肠道环境所必需的功能的微生物有很强的选择性,在不同宿主中具有大量冗余的基因库。然而,目前的研究和临床很容易忽略健康人类微生物组之间基因丰度的生理意义差异。
❥ 较少丰度的变形菌门,才是是跨宿主丰度变异性最大的基因的主要来源
人体肠道通常由拟杆菌门和厚壁菌门主宰,这些门内的进化枝(尤其是拟杆菌属、普氏菌属和瘤胃球菌科)是最常用于将个体聚集成“肠型”,因为它们解释了最多的分类变异。Bacteroidetes 与 Firmicutes 的比率也被推定为疾病或健康的潜在生物标志物。
有人提出,人类肠道微生物组中可能存在少量“肠型”,每一种都具有不同的分类组成。因此,虽然拟杆菌门和厚壁菌门可能对宿主之间的分类变异贡献最大,但变形菌门的丰度可能会捕获更多的功能变异。
与先前确定的肠型标记分类群相比,变形菌门的水平和可能的 Euryarchaeota 更好地解释了肠道微生物基因功能的人与人之间的差异。
在肠型研究中遗漏了这些不太丰富的门,可能是因为肠型是通过倾向于对高丰度分类群进行更多加权的方法鉴定的,并且肠型是从分类学而非功能数据中鉴定的。这对解释人类肠道微生物群的分类数据具有重要意义。
例如,变形菌门的过度生长与代谢综合征和炎症性肠病有关。通过 TLR5 敲除小鼠测试的肠道炎症关联到变形菌门(超过拟杆菌门和厚壁菌门),并且一些变形杆菌可以在这种背景下诱发结肠炎,可能导致反馈循环。因此,可变基因家族对解释人类肠道微生物群的分类数据具有重要意义。
备注:肠道受体蛋白TLR5参与积极地塑造新生小鼠肠道微生物群落的长期组成,敲除的Toll样受体(TLR5),是免疫系统识别鞭毛细菌(比如变形菌和梭状芽孢杆菌)的关键受体,缺乏它则机体可能不会在感知到细菌鞭毛时对细菌产生免疫应答。
肠道相关微生物群落组成的变化与许多人类疾病有关,但驱动这种不平衡(生态失调)的机制尚不完全清楚。
在肠道菌群失调期间观察到的最一致和最强大的生态模式是属于变形菌门的兼性厌氧细菌的扩张。
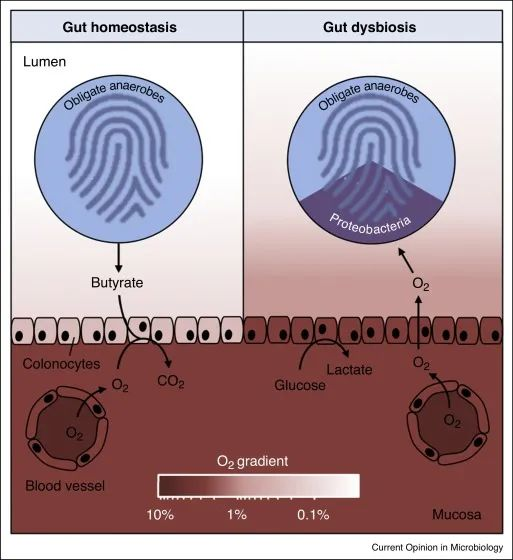
变形菌的菌群失调是上皮功能障碍的微生物特征
在肠道稳态期间(左),微生物群衍生的丁酸盐的 β 氧化导致上皮缺氧,从而维持大肠腔内的厌氧状态。反过来,腔内厌氧症导致肠道微生物群内专性厌氧菌占主导地位。
备注:丁酸(Butyrate acid,BA),俗称酪酸,是构成脂肪的一种脂肪酸,含有4个碳原子又称短链脂肪酸。人体的丁酸部分来自于食物中丁酸的吸收,主要的来自结肠厌氧菌的发酵产生。人体结肠产生的短链脂肪酸丁酸占比大部分)。
在肠道菌群失调期间(右),表面结肠细胞通过无氧糖酵解获得能量,从而导致上皮氧合增加,这种上皮功能障碍破坏了管腔中的厌氧菌,从而通过有氧呼吸推动兼性厌氧变形菌的扩张。
健康结肠的厌氧菌导致肠道微生物群的组成以专性厌氧菌为主,而菌群失调通常与兼性厌氧变形菌的丰度持续增加有关,这表明厌氧菌的破坏。
结肠上皮是缺氧的,但肠道炎症或抗生素治疗会增加结肠中的上皮氧合,从而破坏厌氧作用,通过有氧呼吸驱动兼性厌氧变形菌的菌群失调。
肠沙门氏菌(S. enterica)是一种食源性病原体,属于肠杆菌科,变形菌门,可引起小鼠结肠炎。在肠道沙门菌S. enterica诱导的结肠炎期间,肠腔内的氧气可用性增加,这表明结肠中病原体的氧气呼吸依赖性大量繁殖以及随之而来的专性厌氧梭状芽胞杆菌的丰度下降。
同样,结肠隐窝增生由鼠肠道病原体柠檬酸杆菌(肠杆菌科,变形菌门)引发,可提高肠腔内的氧气利用率,从而通过有氧呼吸推动变形菌病原体扩张。
这些观察结果表明,变形菌的菌群失调是上皮功能障碍的潜在诊断微生物特征,建议将变形菌负荷作为生态失调和疾病的潜在诊断标准,所以在谷禾即将更新的肠道菌群检测报告中,我们会加入变形菌门丰度和参考范围这一指标。
大肠中专性厌氧菌的优势可能是宿主环境的氧气限制严重的结果,这反过来又对用于营养物质的分解代谢途径产生重要影响。
避免被上消化道中的宿主酶降解的复合碳水化合物,可以被大肠中的专性厌氧细菌水解并发酵成更小的化合物。专性厌氧菌最终将许多发酵产物转化为短链脂肪酸,其中乙酸盐、丙酸盐和丁酸盐是最丰富的产物。宿主吸收了大约 95-99% 的微生物产生的短链脂肪酸,它到达血流以影响免疫发育。因此,大肠中专性厌氧菌的优势确保了维持肠道稳态的代谢物的产生。
变形菌是平衡的肠道相关微生物群落中的一个次要成分。然而,由遗传易感性、化学物质或肠道病原体感染引起的肠道炎症会导致小鼠模型中变形杆菌的管腔扩张不受控制。
同样,在患有严重肠道炎症的人类中,包括炎症性肠病、结直肠癌或坏死性小肠结肠炎的患者中观察到变形杆菌的丰度增加。此外,在包括肠易激综合征和代谢综合征在内的低水平肠道炎症条件下观察到大量变形菌。
肠道炎症增加了替代电子受体的可用性,这些电子受体通过厌氧呼吸支持兼性厌氧细菌的生长。肠道炎症过程中产生的活性氧可以将内源性硫化合物氧化为连四硫酸盐,这是一种电子受体,通过连四硫酸盐呼吸作用在鼠结肠中驱动类似肠沙门氏菌和Yersinia enterocolitica(一种属于肠杆菌科,变形菌门的病原体)的管腔扩张 。
一氧化氮由宿主酶产生化学诱导的结肠炎或由遗传易感性引发的结肠炎期间的诱导型一氧化氮合酶(iNOS) 。一氧化氮在肠腔内分解成硝酸盐,从而通过硝酸盐呼吸支持生长,从而增加小鼠结肠中共生大肠杆菌的丰度。类似,宿主衍生的硝酸盐的呼吸有助于在 S. enterica 诱导的小鼠结肠炎期间腔内病原体扩张。
有趣的是,即使在没有明显肠道炎症的情况下,例如在抗生素治疗期间,呼吸电子受体也有助于细菌群落从专性厌氧菌转变为兼性厌氧菌。为了支持这一观点,用链霉素治疗小鼠可将盲肠中的氧化还原电位提高到接近需氧培养液的水平。链霉素治疗通过硝酸盐呼吸和氧气呼吸的结合增加结肠中共生大肠杆菌或致病性肠杆菌的生长。
其他类似研究的结论也表明,氧气,单独或与其他呼吸电子受体结合,是广泛的胃肠道失衡中肠道菌群失调的常见驱动因素。因此,为了开发新的预防或治疗策略,必须了解在肠道菌群失调期间呼吸电子受体的可用性如何升高。
基于这些观察,有人提出变形菌的扩增是肠道菌群失调的微生物特征,而氧气、用药,遗传易感,肠炎驱动了变形菌的扩张,反过来加剧疾病的进展。
宿主遗传因素和外在环境因素,如饮食和生活环境,不断影响肠道微生物群的分类和功能组成。鉴于具有高度稳定性的平衡肠道微生物群与宿主的免疫系统具有共生相互作用,能够抑制变形杆菌失控的扩张,肠道中变形杆菌的大量繁殖可以反映肠道微生物群落结构的不稳定;这种不稳定的结构可以在非疾病状态下观察到(例如,新生儿期 和胃绕道手术后和疾病状态例如,代谢紊乱和肠道炎症)。
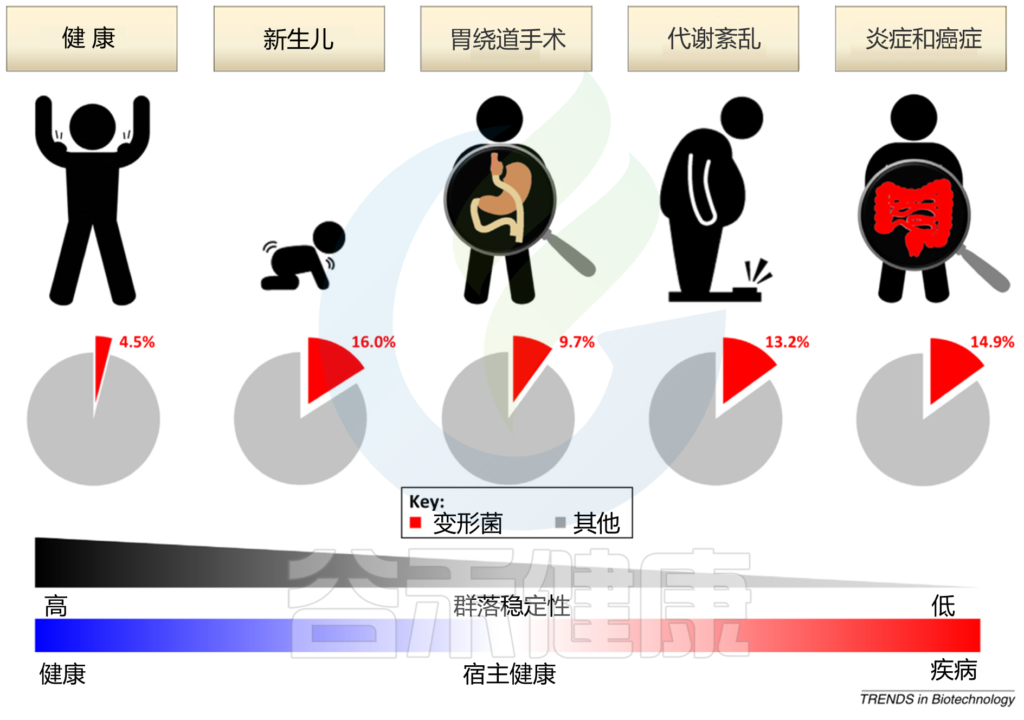
Shin NR, et al., Trends Biotechnol. 2015
在新生儿胃肠道的初始定植期间,兼性厌氧变形菌使肠道生态位有利于专性厌氧菌的定植;后者很快被专性厌氧的厚壁菌门和拟杆菌门所取代,它们在健康成年人的肠道微生物群中占主导地位。胃绕道手术导致的胃肠道重排可以改变 pH、胆汁流量和肠道激素,所有这些因素都会影响变形杆菌的丰度。
新生儿肠道中的变形菌
新生儿肠道中的微生物群备受关注,因为它不仅反映了细菌群落的脆弱结构,而且反映了哺乳动物肠道微生物群的真正起源。新生儿肠道中的细菌群落由于其快速的时间变化而不稳定。然而,这种脆弱性与更重要的肠道菌群定植有关,例如严格的厌氧菌。
具体来说,由于新生儿肠道中的氧气丰富,生命第一周的微生物群经常以兼性厌氧菌为主,主要是变形菌属(例如,埃希氏菌属、克雷伯氏菌属和肠杆菌属)。这些兼性厌氧菌通过消耗氧气、改变 pH 值、降低氧化还原电位并产生二氧化碳和营养物质,使栖息地适合严格的厌氧菌定殖。
因此,可以推测变形杆菌在为新生儿肠道准备好接受严格厌氧菌的连续定植方面发挥了作用,这些厌氧菌在健康成人的肠道中含量丰富。
最近对母体胎盘微生物组的一项研究描述了共生细菌群落的存在,其中大肠杆菌的丰度最高。尽管关于胎盘微生物群的活力和起源存在争议,但在母体胎盘中发现的这些有趣的细菌群落与来自母体羊水和新生儿胎粪的细菌群落重叠。
因此,新生儿肠道中的变形菌可能通过胎儿在子宫内吞咽羊水从母体胎盘传播。有趣的是,妊娠后期孕妇肠道中变形菌的比例增加。这意味着母亲微生物群中的这种特定细菌群转移到了新生儿身上。
在新生儿肠胃道中观察到的变形杆菌定植生长的持续时间很可能在母体控制之下。事实上,新生儿微生物群会受到各种母体因素的影响,例如分娩方式、饮食和怀孕期间接触抗生素。
最重要的是,新生儿肠道中变形菌的丰度受喂养类型的影响,这些细菌在配方奶喂养的婴儿中的频率更高,但在母乳喂养的婴儿中很少见。
人乳寡糖 和分泌型 IgA 的产生参与在最初的肠道定植过程中选择性抑制变形菌。因此,越来越多的人认为,及时减少变形菌的丰度是初始微生物定植的正常部分,而这种定植模式的紊乱与新生儿疾病的风险增加有关。
肠道中微生物群和宿主细胞之间的相互作用对于免疫系统的形成和调节至关重要,由于肠腔内有大量外源性抗原,免疫系统必须严格调节其反应以维持与共生菌的共生关系。共生体传递一种信号,诱导宿主免疫的耐受性反应。因此,宿主可以区分有益的本土微生物和有害病原体,并建立健康的微生物群。
变形杆菌的主要分类及其与IBD的关系

Mukhopadhya I, et al., Nat Rev Gastroenterol Hepatol. 2012
为了防止对共生细菌的炎症反应,肠道内的免疫细胞,如单核吞噬细胞(巨噬细胞和树突状细胞)和 CD4 + T 细胞,对微生物刺激反应迟钝或表现出共生反应。
同时,黏膜免疫系统负责清除病原体,这一过程需要积极的促炎信号级联反应。因此,不适当的免疫反应会破坏肠道稳态,引发生态失调,并导致局部和全身炎症和代谢功能障碍。
这种慢性进行性肠道炎症的状态在临床上被诊断为炎症性肠病 (IBD),其中包括溃疡性结肠炎 (UC) 和克罗恩病 (CD)。IBD 的确切病因仍然无法获得,但新出现的证据表明,肠道微生物群成为了这种疾病的主要嫌疑。
许多研究报告了动物和人类各种炎症持续条件下微生物群组成的改变。在这种情况下,通常发现变形菌在疾病中增加,变形菌在肠道炎症中的作用已在各种结肠炎小鼠模型中得到解决,与疾病呈正相关。
例如,使用易发炎症的小鼠模型,即鞭毛蛋白受体 TLR5 缺陷小鼠 (T5KO),发现,进展为结肠炎的小鼠表现出明确的微生物群特征,其特征是变形菌的水平增加,尤其是大肠杆菌属。并且一些作者已将其确定为微生物群不稳定性的潜在标志物,因此易诱发疾病发作。
与变形杆菌属大量繁殖的同时,结肠炎Tlr5-/- 小鼠表现出杂乱无章的结肠粘液层,与非结肠炎Tlr5-/- 同胞相比,感染性病原体的清除延迟。
这些结果表明,短暂不稳定的肠道微生物群,尤其是以变形菌为主的群落,会使遗传易感的小鼠易患慢性结肠炎。
先天免疫反应失调推动变形杆菌生长的假设这反过来又会促进肠道炎症,这一点得到了其他小鼠模型研究的支持,这些小鼠模型具有影响适应性免疫的突变,白细胞介素 (IL)-10 是对本地微生物群产生免疫耐受所需的主要免疫调节细胞因子。
IL-10 缺陷小鼠由于对肠道菌群不耐受而表现出自发性结肠炎。随着结肠炎症的发生和发展,在定植常规微生物群或缺乏特定病原体的微生物群的 IL-10-/- 小鼠中,变形杆菌和大肠杆菌比野生型小鼠多。
在另一项对 IL-10 缺陷小鼠的研究中,富含饱和乳脂的饮食扰乱了肠道微生物群,导致亚硫酸盐还原Delta-proteobacteriumBilophila wadsworthia 大量繁殖。这种病原菌在 IL-10 -/-小鼠中诱导促炎性黏膜免疫反应并促进自发性结肠炎的发生率和严重程度;它还在喂食高乳脂饮食的野生型小鼠中促进葡聚糖硫酸钠 (DSS) 诱导的结肠炎。
除了对结肠炎的易感性与肠道变形菌的相对丰度之间存在正相关性之外,对先天性和适应性免疫系统均缺陷的小鼠的研究提供了支持变形菌在肠道炎症中的致病作用的证据。
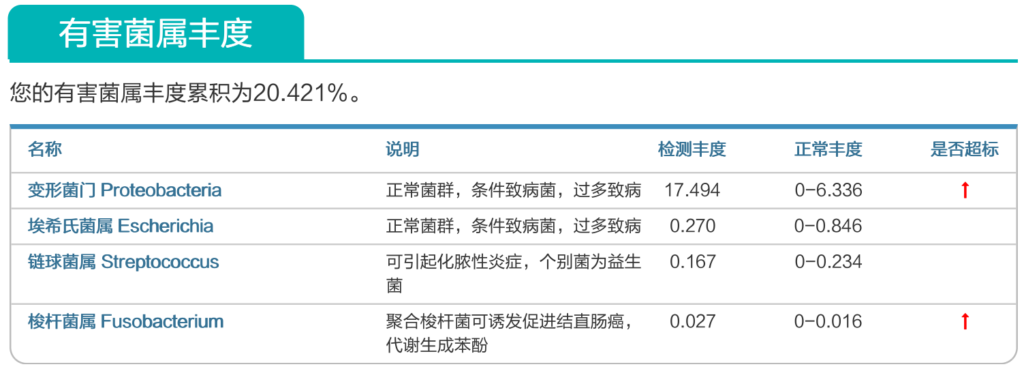
来源:谷禾健康肠道菌群数据库
谷禾健康肠道菌群检测大数据也显示,在炎症性肠病,结直肠癌等患者的肠道菌群检测报告中,85%以上的患者显示变形菌门超标或多项变形菌门病原菌超标或占比丰度偏高。
在最近的一项研究中重现了,结肠炎中变形杆菌的显着扩增,该研究比较了患有活动性结肠炎的 TRUC 小鼠的肠道微生物组与因庆大霉素、甲硝唑或抗肿瘤坏死因子 (TNF)-α 治疗而缓解的小鼠的肠道微生物组。
值得注意的是,从 TRUC 小鼠的粪便中分离出的两种肠杆菌科细菌(肺炎克雷伯菌和奇异变形杆菌)即使在没有任何遗传免疫缺陷的受体小鼠中也足以引发结肠炎。
然而,这两种微生物的致结肠潜力并未在无菌 TRUC 小鼠中复制,这表明结肠炎的发病机制需要其他共生成员。口服伤寒杆菌,另一种富含 TRUC 小鼠的变形菌,也会在非结肠炎 TRUC 小鼠中引发结肠炎,这些小鼠具有大量的促炎细胞因子(例如,TNF-α)。
遗传易患结肠炎的小鼠的生态失调与人类 IBD 特别相关,因为与 IBD 相关的风险等位基因或多态性与先天性和适应性免疫成分有关。与小鼠研究相似,两项人类研究表明,与健康受试者相比,IBD 患者肠道微生物群落的特点是微生物多样性低、变形菌门(尤其是肠杆菌科)的产物以及厚壁菌门的减少。
一项人类队列研究发现,核苷酸结合寡聚化结构域 (NOD)-2 风险等位基因剂量与 IBD 患者肠道标本中肠杆菌科的相对丰度呈正相关。
在 UC 患者中,与炎症的中度和轻度阶段相比,在严重阶段观察到的变形杆菌水平显着升高。
在新发 CD 的初治儿科患者和非 IBD 对照受试者之间,回肠和直肠活检(但不在粪便样本中)的粘膜相关微生物组存在明显差异。变形菌的相对丰度增加,包括肠杆菌科、巴氏杆菌科和奈瑟菌科,将 CD 相关细菌群落与健康对照组区分开来。与慢性炎症一致,伴随变形杆菌属优势的肠道微生物群落改变不仅见于传染性病原菌或原生动物寄生虫引起的急性炎症,而且见于实验性和人类结肠炎相关的结肠直肠癌。
最有趣的生物体,通过一个孤立的病例报告与 IBD 有关,该病例报告一名感染这种细菌的小男孩在放射成像上出现回肠增厚,这是克罗恩病的典型表现。
血清学研究表明,与健康对照相比,克罗恩病患者的大肠杆菌抗体数量增加。具体地说,已发现37-55 % 的克罗恩病患者、2-11% 的溃疡性结肠炎患者和 <5% 对照组患者的百分比。
此外,克罗恩病患者中这些抗体的存在与更严重的表型相关,其特征是小肠受累、疾病进展频繁、病程更长和对手术的需求更大,这表明它们可以用作克罗恩病的预后标志物。
饮食被认为是塑造肠道微生物结构的最关键的环境因素之一。
△ 肥胖:丰富的变形菌为特征
累积证据表明,人类和啮齿动物的健康和肥胖个体的肠道微生物群的分类和功能组成存在差异。
此外,肥胖表型通过粪便移植的传播能力表明肠道微生物群落的改变,作为主要触发因素,是因果关系而不是结果。
肠道微生物群的分类组成失衡,称为生态失调,在代谢紊乱中得到充分证明,并被视为厚壁菌门相对于拟杆菌门的相对丰度增加(F:B 比率)。尽管一致的研究结果普遍支持这一概念,但代谢紊乱期间的生态失调通常包括变形菌的患病率增加。
例如,一项对儿童肠道微生物群的研究发现,与低脂肪、高纤维饮食儿童相比,食用高热量、高脂肪、低纤维饮食的欧洲儿童中的变形杆菌数量更多。
这种差异揭示了肠道微生物群落对非洲儿童饮食的适应性,这可以提高他们从难消化的多糖中获取能量的能力。此外,一些导致有害代谢影响的因素,例如食用无热量的人造甜味剂和乳化剂(通常用作加工食品中的添加剂),也会损害血糖控制并诱发变形杆菌繁殖。
特别是,人造甜味剂介导的肠杆菌科和Delta-proteobacteria类相对丰度的升高与 2 型糖尿病 (T2DM) 患者的结果一致,表明葡萄糖稳态和肠道变形菌之间存在联系。相比之下,证明变形菌的丰度与糖尿病表型呈负相关,挑战代谢疾病患者中高丰度变形菌的概念。
为支持代谢紊乱与变形菌属的扩张之间的关系,变形杆菌属的致肥胖潜力已在无菌小鼠的单关联研究中被确定。
在对一名病态肥胖志愿者进行的减肥试验中,肠杆菌科的相对丰度逐渐减少,假设肠杆菌在代谢恶化中具有致病作用。用从肥胖的人类肠道中分离出来的阴沟肠杆菌B29对无菌小鼠进行单菌定植足以诱导肥胖和胰岛素抵抗。
这一发现支持了这样一个假设,即以丰富的变形菌为特征的不稳定的肠道微生物群落可能代表代谢紊乱的主动特征,而不是被动后果。
△ 营养不良儿童:变形菌成为优势菌
营养不良会导致其他健康问题,例如消瘦和夸希奥科病。在发展中国家,营养不良是威胁 5 岁以下儿童生命的疾病。
营养不良的主要病因是在孕期或产后头 3 年由于大量营养素缺乏和微量营养素缺乏导致的慢性能量负平衡。
然而,最近的研究表明,孟加拉国和马拉维营养不良儿童的肠道微生物群落结构和基因含量与营养良好的儿童不同。在这些研究中,在营养不良的儿童中普遍观察到变形菌的优势和肠道微生物群的低多样性,并被认为是肠道微生物群成熟的障碍。
此外,最近的一项研究揭示了肠杆菌科细菌与营养不良下的肠道黏膜免疫球蛋白 A (IgA) 反应之间存在机制上的相互关系,这会引发肠病并中断黏膜免疫的发展和健康微生物群的组装。
鉴于生态失调驱动的选择压力似乎干扰了微生物群的稳定性,变形菌随后借此机会增加了它们的适应性。微生物群落在异常代谢条件下的不稳定性已被解释为对定植的抵抗力受损。
当接种来自肥胖人类供体的培养细菌(“肥胖受体小鼠”)的无菌小鼠与携带来自瘦肉供体的细菌物种(低脂肪、高纤维饮食)的小鼠共同饲养时,它们被瘦肉有效定殖供体来源的细菌菌株及其肥胖表型得到改善。相比之下,瘦小鼠没有被来自肥胖小鼠的外源或外源细菌菌株定殖。
这一发现表明,生态失调的特点是传播能力减弱和对定植的抵抗力。鉴于 kwashiorkor 儿童的肠道微生物不成熟且富含肠道病原体营养不良被认为与对殖民化的抵抗力有缺陷有关。
总的来说,这一间接证据导致了这样一种观点,即肠道变形菌的扩张反映了宿主的能量不平衡和不稳定的微生物群。有趣的是,在非疾病状态下,如新生儿期和胃绕道手术后也观察到肠道微生物群落的不稳定结构和高丰度的变形菌。
与大多数细菌一样,在细胞外环境中对变形菌的初步识别是通过病原体识别受体 (PRRs) 发生的,PRRs 识别微生物相关分子模式 (MAMPs)——一个包括病原体相关分子模式 (PAMPs) 和危险相关分子模式的统称分子模式(DAMP)。
这些信号受体可分为三个家族:
尽管至关重要的是,只有 TLR 家族参与识别肠细胞表面的细菌配体。
存在于变形菌细胞表面的主要 MAMP 是脂多糖 (LPS) 和鞭毛蛋白,它们分别被 TLR4 和 TLR5 识别。其他参与细菌识别的TLR包括检测细菌脂蛋白的TLR2和检测未甲基化 CpG DNA 的细胞内受体 TLR9。
LPS 的产生和鞭毛组装是在原核生物中观察到的两个最动态的过程,这些结构组成的巨大差异反映在不同变形菌家族成员中观察到的先天免疫反应的强度和方向上。例如,弯曲杆菌和螺杆菌属LPS 与大肠杆菌LPS 的不同之处在于具有更长的酰基链和增加的链连接和脂质 A 磷酸基团的修饰。
在许多病原生物体(例如百日咳杆菌和幽门螺杆菌)中观察到脂质 A 锚中的一个或两个磷酸基团丢失,并且已被证明可提供对抗菌肽的抗性。
参与细菌识别的 TLR 的遗传变异与 IBD 相关。2010 年发表的一项荟萃分析表明,TLR4 Asp299Gly 和 Thr399Ile 变体都赋予白人患克罗恩病和溃疡性结肠炎的统计学显着风险。有趣的是,这两种变体都位于 LPS 结合域内 TLR4 的胞外域,并且被认为会影响蛋白质的二级结构。
这些功能变体的存在已被证明会影响 LPS 反应性,并使个体更容易受到革兰氏阴性菌的感染。证据还表明,这些遗传变异的存在可能会影响基础免疫状态。
因此,有理由推测,在 TLR4 基因变异的携带者中,在营养不良事件之前或期间发生的免疫反应改变,可能足以驱动 IBD 发生不可挽回的免疫反应改变。TLR9 中的遗传变异也与 IBD 易感性增加有关。证据不如TLR4那样令人信服,尽管这一警告可能反映了 TLR9 处理来自所有细菌的配体而 TLR4 反映革兰氏阴性菌易感性的事实。
变形菌门是肠道菌群中四个主要门(厚壁菌门、拟杆菌门、变形菌门和放线菌门)中最不稳定变化最快的门。变形菌门作为一线反应者,对环境因素(如饮食)反应敏感。
总的来说,迄今为止的许多研究都支持这样一个概念,即肠道中大量变形菌反映了生态失调或不稳定的肠道微生物群落结构。除了外源性肠致病性变形杆菌外,健康的哺乳动物肠道还含有数种属于该门的共生细菌,作为其天然肠道菌群。
这些细菌在比例较小时似乎是良性的,而在某些肠道环境下,它们会变成可引发炎症反应甚至代谢障碍。
然而,肠道中变形菌的长期富集可能代表不平衡的不稳定微生物群落结构或宿主的疾病状态。因此,时间顺序监测,而不是横断面研究,可能是根据肠道中变形菌的比例确定疾病风险的更好方法。
在健康肠道中,免疫系统严格调节其反应以维持与共生菌的共生关系。这种可能性表明存在正反馈循环。环境或宿主因素(例如低纤维饮食和急性或慢性炎症)破坏体内平衡,具有选择性并导致肠道内大量变形菌的生态失调。由于宿主无法保持共生的变形菌而导致变形菌的不受控制的扩张,在一小部分和微生物群落对定植的抵抗力降低的情况下,可以进一步促进炎症或外源性病原体的入侵。
因此,切断反馈回路的策略可能包括优化肠道微生物群和宿主之间的伙伴关系。鉴于大多数研究已经在与宿主生理学相关的背景下描述了微生物群落状态,因此对于未来的炎症和代谢干预治疗,首先需要判别变形菌的丰度以及是其是否不受控制扩张,另外需要确定变形杆菌大量繁殖的原因以开发有效的治疗方法。
主要参考文献:
Rizzatti G, Lopetuso LR, Gibiino G, Binda C, Gasbarrini A. Proteobacteria: A Common Factor in Human Diseases. Biomed Res Int. 2017;2017:9351507. doi: 10.1155/2017/9351507. Epub 2017 Nov 2. PMID: 29230419; PMCID: PMC5688358.
Mukhopadhya I, Hansen R, El-Omar EM, Hold GL. IBD-what role do Proteobacteria play? Nat Rev Gastroenterol Hepatol. 2012 Feb 21;9(4):219-30. doi: 10.1038/nrgastro.2012.14. PMID: 22349170.
Litvak Y, Byndloss MX, Tsolis RM, Bäumler AJ. Dysbiotic Proteobacteria expansion: a microbial signature of epithelial dysfunction. Curr Opin Microbiol. 2017 Oct;39:1-6. doi: 10.1016/j.mib.2017.07.003. Epub 2017 Aug 4. PMID: 28783509.
Shin NR, Whon TW, Bae JW. Proteobacteria: microbial signature of dysbiosis in gut microbiota. Trends Biotechnol. 2015 Sep;33(9):496-503. doi: 10.1016/j.tibtech.2015.06.011. Epub 2015 Jul 22. PMID: 26210164.
Shin NR, Whon TW, Bae JW. Proteobacteria: microbial signature of dysbiosis in gut microbiota. Trends Biotechnol. 2015 Sep;33(9):496-503. doi: 10.1016/j.tibtech.2015.06.011. Epub 2015 Jul 22. PMID: 26210164.
Rigottier-Gois L. Dysbiosis in inflammatory bowel diseases: the oxygen hypothesis. ISME J. 2013 Jul;7(7):1256-61. doi: 10.1038/ismej.2013.80. Epub 2013 May 16. PMID: 23677008; PMCID: PMC3695303.