-

 CNAS L23010
CNAS L23010

 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康
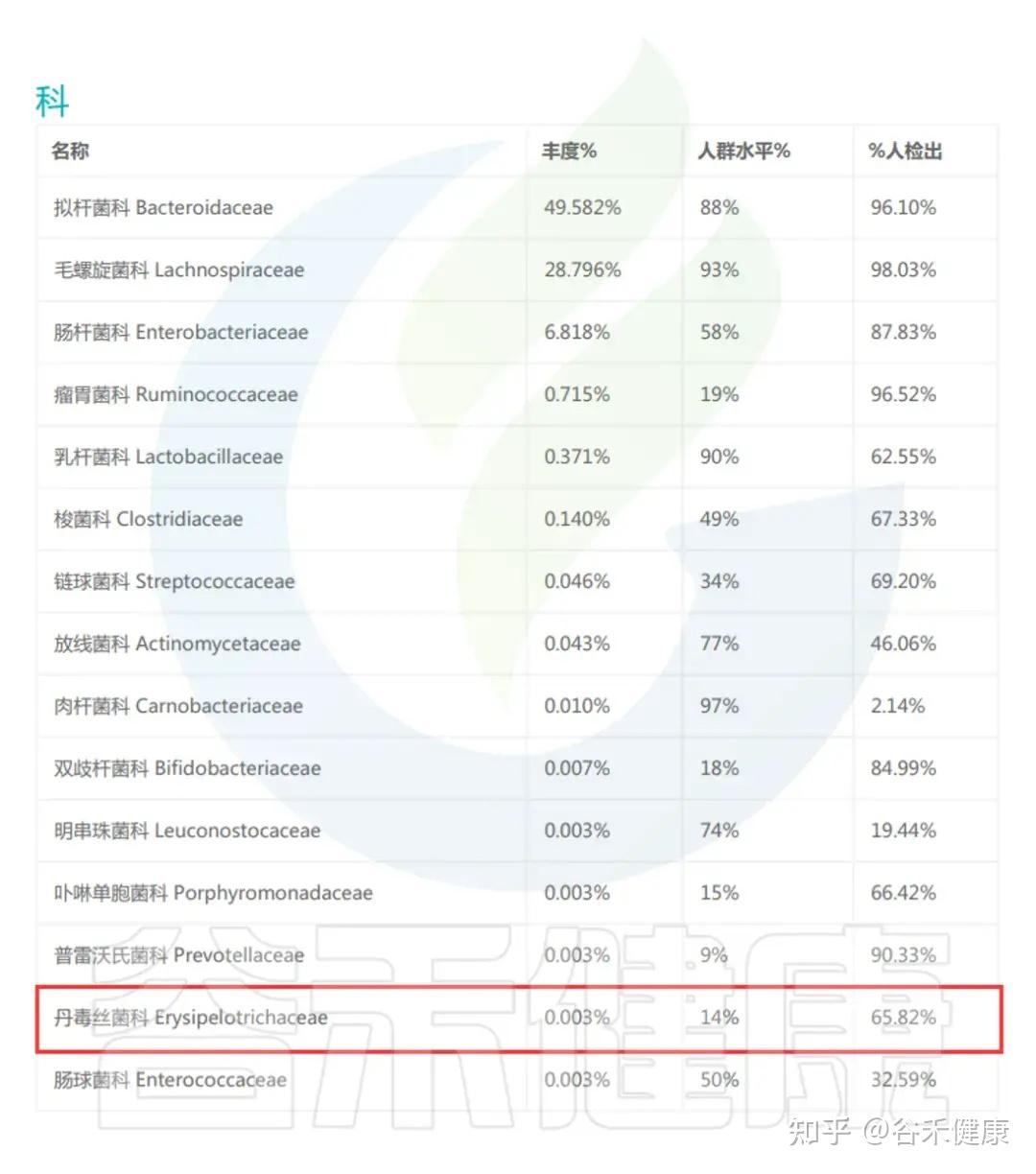
丹毒丝菌科(Erysipelotrichaceae)是厚壁菌门(Firmicutes)中的一类重要细菌,广泛存在于人体肠道中,因其在健康与疾病调控中的重要作用而备受关注。
丹毒丝菌科参与食物分解与能量代谢,并在脂质代谢、胆汁酸循环和免疫调控中发挥关键作用,对维持机体代谢稳态至关重要。
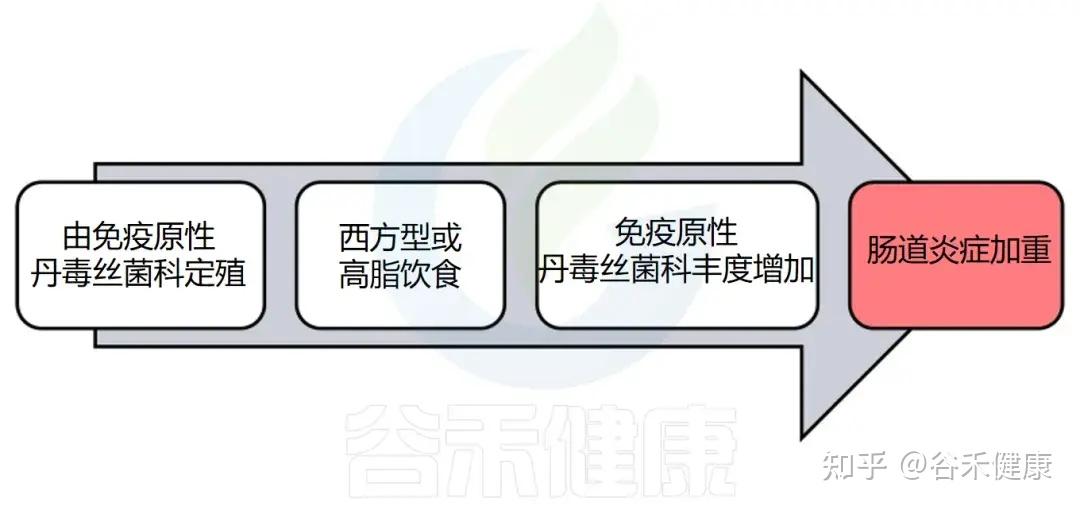
并且该家族的细菌具有较高的免疫原性,丹毒丝菌科的某些成员相比其他肠道菌群更易被IgA包被。研究表明,其相对丰度与肿瘤坏死因子α(TNF)水平呈正相关,并与多种免疫相关疾病密切相关。在炎症性肠病及其他免疫介导疾病(如多发性硬化、特应性皮炎和食物过敏)中,丹毒丝菌科的异常增减可能影响宿主免疫稳态,从而调节炎症反应。
丹毒丝菌科的一个显著特点是功能异质性与环境敏感性。在健康状态下,丹毒丝菌科可以促进短链脂肪酸生成、维持上皮屏障功能及调节免疫应答,有助于肠道稳态。然而,在高脂饮食、代谢紊乱或免疫异常等条件下,其丰度和代谢模式往往出现明显波动,可能促发低度炎症或代谢失衡。大量研究显示,丹毒丝菌科的丰度变化与肥胖、糖代谢异常、炎症性肠病、自闭症谱系障碍及神经退行性疾病等多种疾病密切相关。
深入探索丹毒丝菌科在宿主代谢中的作用机制,不仅有助于揭示肥胖与代谢疾病的微生态基础,也为通过微生物干预改善人体健康提供了潜在的新策略。
注:在生物分类学中,“科”(Family)是界、门、纲、目、科、属、种层级中的一级,科并不属于精细的分类层面,但是在人类健康、科学研究和生态系统中有些是公认且非常重要的细菌科,例如肠杆菌科(Enterobacteriaceae):这是医学上最重要的科之一,包含了非常常见的大肠杆菌(Escherichia coli)和沙门氏菌(Salmonella)。
葡萄球菌科(Staphylococcaceae):主要包括葡萄球菌属 (Staphylococcus),特别是金黄色葡萄球菌(Staphylococcus aureus),普遍存在于皮肤和黏膜上的机会性病原体等。
而丹毒丝菌科成员在脂质代谢、胆汁酸转化和炎症调节等方面具有相似生态功能,其丰度在疾病状态下往往整体升降,呈现更一致的变化趋势。
丹毒丝菌科(Erysipelotrichaceae)是一种革兰氏阳性菌,广泛分布于人体、哺乳动物、鸟类、鱼类和昆虫肠道中的细菌家族,属于厚壁菌门(Firmicutes),Erysipelotrichia纲、Erysipelotrichales目。在肠道微生态、宿主代谢和炎症反应中具有重要作用。
1
形态特征与分类
丹毒丝菌科成员多为革兰氏阳性、直的或稍微弯曲的细长杆状或丝状细胞,既有严格厌氧菌,也有兼性厌氧菌和微需氧菌。不运动,不产生内生孢子。
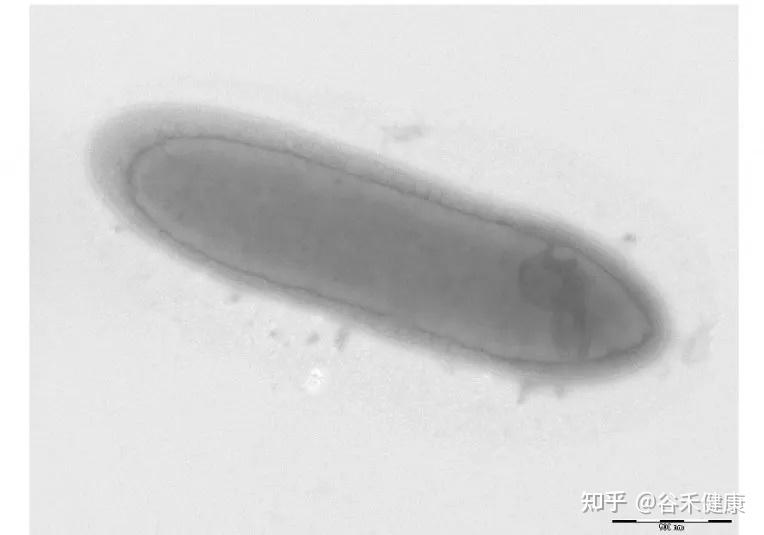
该家族的 G+C 含量较低(约36-40mol%),细胞壁结构独特。目前已鉴定出二十多个属,包括 Erysipelothrix、Allobaculum、Bulleidia、Faecalibaculum、Holdemania、Catenibacterium、Dubosiella等。
其模式菌属为丹毒丝菌属(Erysipelothrix)。
2
生态分布与功能
生长条件:温度范围5–42°C,最适30–37°C;不耐热(60°C 15分钟即可灭活)。
pH范围6.7–9.2,最适7.2–7.6。
丹毒丝菌科(Erysipelotrichaceae)广泛存在于人类和动物肠道,是常见的共生菌群之一。它们与宿主的脂质代谢密切相关,研究显示高脂饮食、肥胖、代谢紊乱等状态下该家族丰度常常升高。此外,丹毒丝菌科也与炎症性肠病、免疫反应、某些代谢疾病(如高胆固醇血症)相关。
3
代谢特性
该家族的细菌具备较强的代谢多样性,能够发酵多种类型的碳水化合物,在这一过程中产生多种短链脂肪酸,例如乙酸、丙酸和丁酸等。部分菌株还具有利用植物多糖以及 N-乙酰半乳糖胺(GalNAc)的能力,这种代谢特性使它们在复杂碳源环境中能够持续生长和维持能量供应。
与此同时,这类细菌在宿主的蛋白质分解、脂肪代谢以及能量吸收过程中也发挥着一定的辅助作用,有助于食物成分的进一步消化与转化,从而在营养物质的利用中占据重要地位。
4
抗生素敏感性
目前关于整体的耐药性特征仍缺乏系统研究,因此其抗药机制和范围尚未完全明确。
然而,根据现有资料可知,该科下属的丹毒丝菌属(Erysipelothrix)在抗生素敏感性方面具有一定的特征表现。研究显示,这一属的细菌通常对磺胺类药物、多黏菌素、庆大霉素以及卡那霉素等抗生素具有明显的耐药性,表现出对这些药物的较强抵抗能力;而在另一方面,它们对青霉素、氯霉素和四环素等抗菌药物则较为敏感。
5
与其他细菌的相互作用
丹毒丝菌科与其他细菌之间存在一定程度的相互作用,能够与多种不同类型的细菌发生协同或竞争关系,包括:
增强:
Bacteroidales
Bacteroides
Odoribacter
Peptococcaceae
抑制:
Bifidobacterium
Coriobacteriales
Adlercreutzia
Collinsella
Porphyromonas
Prevotella
Clostridium
Clostridiales incertae sedis
Clostridiales Family XIII. Incertae Sedis
Blautia
Coprococcus
Dorea
Lachnospiraceae
Ruminococcaceae
Ruminococcus
Dialister
Campylobacteraceae
被抑制:
Bifidobacterium
Coriobacteriales
Adlercreutzia
Collinsella
Bacteroidales
Bacteroides
Porphyromonadaceae
Odoribacter
Parabacteroides
Porphyromonas
Prevotella
Rikenellaceae
Alistipes
Turicibacter
Streptococcus
Clostridiales
Catabacteriaceae
Clostridium
Clostridiales incertae sedis
Peptoniphilus
Clostridiales Family XIII. Incertae Sedis
Blautia
Lachnospiraceae
Coprococcus
Dorea
Eubacterium
Lachnobacterium
Lachnospira
Roseburia
Peptococcaceae
Ruminococcaceae
Ruminiclostridium
Acetivibrio
Faecalibacterium
Oscillospira
Ruminococcus
Acidaminococcus
Dialister
Phascolarctobacterium
Veillonella
Rubrivivax
Alcaligenaceae
Oxalobacter
Bilophila
Desulfovibrio
Campylobacteraceae
Enterobacteriaceae
Escherichia
Holdemania
Akkermansia
6
健康与疾病相关性
•代谢疾病方面:研究结果显示,丹毒丝菌科(Erysipelotrichaceae)的相对丰度与多种代谢性紊乱密切相关,包括肥胖、高脂血症以及肝脂肪变性等。其数量变化常被视为代谢异常的一种微生态特征,提示该菌群可能在宿主脂肪代谢、胆汁酸循环以及能量平衡调控中发挥一定作用。
•炎症与免疫方面:该家族的细菌具有较高的免疫原性,其丰度波动与多种免疫相关疾病密切联系。在炎症性肠病及其他免疫介导疾病(例如多发性硬化、特应性皮炎和食物过敏)中,丹毒丝菌科(Erysipelotrichaceae)的异常增减被认为可能影响宿主免疫反应的稳定性,从而参与炎症反应的调节过程。
丹毒丝菌科在宿主炎症中的潜在作用
有研究人员开发了一种基于免疫球蛋白 A(IgA)包被细菌进行分类和测序的技术——IgA-SEQ,发现丹毒丝菌科的某些成员相比其他肠道菌群被 IgA 高度包被。随后,在研究慢性 HIV 感染且接受抑制性抗逆转录病毒治疗的患者时发现,丹毒丝菌科的相对丰度与肿瘤坏死因子 α(TNF)水平呈正相关。
•其他疾病方面:部分研究还提示,该菌群的丰度变化与多种神经系统及精神类疾病有关。例如,在帕金森病和阿尔茨海默病等神经退行性疾病患者中,其比例与病情进展存在一定相关性;而在抑郁症与精神分裂症等精神障碍人群中也观察到类似现象。
这些发现表明,丹毒丝菌科(Erysipelotrichaceae)在多系统疾病中的潜在作用值得进一步深入探讨,后文将对此内容进行更为详细的阐述。
1
结直肠癌中水平增加
丹毒丝菌科在胃肠道相关疾病中的重要性,已经被多项研究证实。其在结直肠癌患者体内的富集现象凸显了该菌群与肿瘤发生之间的联系。
具体而言,与健康个体相比,结直肠癌患者肠腔中丹毒丝菌科的丰度显著升高,这种差异性被认为可能与肠道炎症环境的变化密切相关。
此外,在以1,2-二甲基肼诱导的结肠癌动物模型中,肿瘤组中该菌科的丰度水平也明显高于对照组,进一步支持了其在结肠肿瘤形成过程中的潜在作用。这些发现共同表明,丹毒丝菌科的变化可能是肠道微生态失衡与结直肠癌发病机制之间的重要连接环节。

2
炎症性肠病中丰度发生变化
在炎症性肠病(IBD)患者及动物模型中,丹毒丝菌科的丰度发生变化,但相关证据并不一致。
•小鼠肠道炎症中丹毒丝菌科增加
有研究发现,在感染弓形虫或贾第鞭毛虫的小鼠中,回肠处的菌群向丹毒丝菌科转变;另一项研究发现,丹毒菌科丰度显著增加时,小鼠发生了肿瘤坏死因子(TNF)驱动的克罗恩病 (CD) 样透壁炎症。
•也有研究发现克罗恩病中丹毒丝菌科丰度减少
相反,也有研究发现克罗恩病(CD)复发患者的丹毒丝菌科显著减少,另一项研究同样观察到新发 CD 患者中该菌科的丰度下降。他们分析了 IBD 患者和胆汁代谢基因对照的公开宏基因组数据集,发现源自厚壁菌门类群(包括丹毒科)的胆汁盐水解酶基因的丰度在 IBD 中与健康对照相比显著减少。

这些结果表明不同宿主间存在差异,炎症小鼠模型的丹毒科水平较高,而 IBD 患者的水平较低。对此的两种可能的解释包括小鼠和人类肠道微生物群的固有差异或它们在感知细菌配体时先天免疫反应的差异。
注:当以高IgA包被菌群(含丹毒丝菌科)定植无菌小鼠后,发现这些小鼠在葡聚糖硫酸钠处理后发生更严重的结肠炎。
3
丹毒丝菌科有望作为肠道疾病生物标志物
在对克罗恩病(CD)、溃疡性结肠炎(UC)、结直肠癌(CRC)及艰难梭菌感染(CDI)总计3048份肠道菌群 16S rRNA 数据的荟萃分析中,研究发现:

•肠道疾病患者普遍存在丹毒丝菌科的升高
与健康对照组相比,肠道疾病患者(包括CD、UC、CRC和CDI)普遍表现出丹毒丝菌科(Erysipelotrichaceae)丰度的升高。
该科群体的增加与肠道炎症和免疫反应异常密切相关,提示其可能参与肠道菌群失调(dysbiosis)的形成与维持。
在克罗恩病(CD)和艰难梭菌感染(CDI)中,丹毒丝菌科(Erysipelotrichaceae)尤其突出,其中的Erysipelatoclostridium属被鉴定为两种疾病的潜在微生物标志物。
关于丹毒丝菌科在人类疾病中作用的最有力证据来自其与代谢紊乱的关联研究。
1
肥胖个体中丰度升高
早期研究发现,在饮食诱导的肥胖动物中,丹毒丝菌科物种大量繁殖;肥胖个体也表现出该菌科丰度升高。

•参与脂质代谢,与肝脏脂肪含量正相关
后续研究进一步证实,该菌群与宿主体内脂质代谢密切相关。研究还发现丹毒丝菌科的四个谱系,对饮食及宿主健康表型的反应不同。观察到高脂饮食或西方饮食小鼠中该菌科的增加;并有研究发现其丰度与女性受试者肝脏脂肪含量呈正相关,且这一效应在控制胆碱摄入的条件下表现明显。
2
丹毒丝菌科与较高的代谢紊乱相关
对20名年龄在 58 至 71 岁之间、糖耐量正常、糖尿病前期或 2 型糖尿病的个体中,从粪便样本中扩增的 16S rRNA 基因的条形码测序,比较了肠道细菌群落发现:

•丹毒丝菌科丰度过高增加代谢紊乱风险
特定的微生物群在不同的代谢状态下相对富集或减少。例如,丹毒丝菌科(Erysipelotrichaceae)的丰度较高与代谢紊乱有关,而霍尔德曼氏菌属(Holdemania)与脂质和葡萄糖代谢受损的临床指标相关。与代谢性疾病临床表现的相关表明,这些微生物可能有助于代谢损伤或健康。
一项针对奥地利男女肠道菌群与糖代谢紊乱的研究也发现,丹毒丝菌科(Erysipelotrichaceae)和毛螺菌科(Lachnospiraceae)部分菌群与代谢异常相关。Lachnospiraceae科和瘤胃球菌科成员可将复杂多糖分解为短链脂肪酸,如丁酸、丙酸和乙酸。而丹毒丝菌科在肥胖患者接受胃旁路手术后,其丰度明显下降。
3
高脂肪摄入和抽烟会增加丹毒丝菌科丰度
营养学研究进一步表明,膳食脂肪对丹毒丝菌科的丰度具有显著影响。在肠外营养相关肝损伤的小鼠中发现,丹毒丝菌科中特定分类单元积累明显,而肝损伤的减轻则伴随着抗生素治疗后该菌群的下降。
研究还显示,丹毒丝菌科的变化与肠外营养液中大豆油基脂质乳剂的使用密切相关。
此外在进行多重比较校正后还发现,与从不吸烟者相比,丹毒丝菌科的细菌类群在吸烟者中显著富集。
•低脂饮食降低丹毒丝菌科水平及血脂或胆固醇
在接受低脂(约13.5g/1000 Kcal)排他性肠内营养(EEN)治疗的患者中观察到类似现象。结合关于 EEN 治疗可显著减少克罗恩病(CD)患者内脏脂肪面积的结果,进一步暗示脂肪摄入类型可能影响治疗效果。还有研究人员提出,膳食脂肪的组成对 CD 肠内营养疗法的疗效至关重要。
与健康人相比,炎症性肠病(IBD)患者常表现出不同的胆固醇水平,而针对 TNF 的英夫利昔单抗维持治疗则会导致血胆固醇升高及腹部脂肪显著增加。
综上所述,IBD患者丹毒丝菌科丰度的波动可能与血脂或胆固醇表型,以及饮食组成密切相关,并可能对疾病表现和活动程度产生重要影响。
1
自闭症儿童中丰度较高
研究发现,与健康对照组相比,自闭症谱系障碍(ASD)儿童的肠道菌群生物量、丰富度和多样性均显著增加,且微生物群落结构发生明显改变。在属水平上,未鉴定的 Lachnospiraceae、Clostridiales、Erysipelotrichaceae、Dorea、Collinsella 和 Lachnoclostridium 的相对丰度升高。未鉴定的丹毒丝菌科、粪杆菌及毛螺菌科的存在与 ASD 症状严重程度正相关。

•丹毒丝菌科可能有助于判断自闭症严重程度
进一步分析显示,重度 ASD 儿童中未鉴定的丹毒丝菌科丰度最高,而粪杆菌数量最低;其丹毒丝菌科水平也明显高于轻度ASD儿童,粪杆菌则相对更低。因此我们推测肠道微生物群落的结构与自闭症症状的严重程度相关,肠道微生物群分析可能有助于症状学,肠道菌群的调节可能是未来ASD治疗的新策略。
2
阿尔兹海默病中丹毒丝菌科UCG-003减少
在阿尔茨海默病(AD)患者中,肠道微生物群呈现出明显的紊乱特征。具体而言,与健康对照组相比,AD 患者体内的双歧杆菌、梭状芽孢杆菌、Castellaniella、丹毒丝菌科 UCG-003、罗氏菌属、Tuzzerella、乳杆菌科以及Monoglobus的丰度均显著减少。
这些细菌通常与维持肠道生态平衡、促进短链脂肪酸生成及调节免疫反应等功能密切相关,因此它们的减少可能反映出宿主体内代谢与炎症状态的异常。

丹毒丝菌科(Erysipelotrichaceae)是一类肠道常见菌群,广泛参与宿主的代谢、炎症及多种疾病过程。高脂饮食、抽烟等不良习惯会增加丹毒丝菌科水平。多项研究及谷禾数据库均显示,在肥胖和代谢紊乱人群中该菌科显著富集。
由于具备较高免疫原性,丹毒丝菌科在肠道疾病(克罗恩病、溃疡性结肠炎、结直肠癌及艰难梭菌感染)中丰度上升,未来有望成为反映肠道健康状况的潜在生物标志物。
富含膳食纤维或特定益生元(如阿拉伯木聚糖低聚糖、黄酮类槲皮素、菊粉、薏米)的饮食可调节丹毒丝菌科(Erysipelotrichaceae)丰度,说明饮食可以通过菌群进而影响人体代谢健康。
此外,太极拳和运动等生活方式干预也可影响丹毒丝菌科的丰度,提示其在心理与生理健康调节中的潜在作用。研究发现,肠道中未鉴定的丹毒丝菌科物种丰度越高,自闭症症状越严重,进一步证实该菌科在神经系统疾病中的参与,可能有助于辅助判断自闭症严重程度。
未来,应通过多组学分析和功能实验进一步揭示丹毒丝菌科不同成员的代谢特性及其与其他肠道菌群的互作机制。随着肠道菌群检测技术的发展,丹毒丝菌科有望成为评估代谢健康、监测炎症状态及指导微生态干预的重要生物标志物,为精准营养和疾病预防提供新的思路与工具。
主要参考文献
Kaakoush NO. Insights into the Role of Erysipelotrichaceae in the Human Host. Front Cell Infect Microbiol. 2015 Nov 20;5:84.
Ding X, Xu Y, Zhang X, Zhang L, Duan G, Song C, Li Z, Yang Y, Wang Y, Wang X, Zhu C. Gut microbiota changes in patients with autism spectrum disorders. J Psychiatr Res. 2020 Oct;129:149-159.
Lippert K, Kedenko L, Antonielli L, Kedenko I, Gemeier C, Leitner M, Kautzky-Willer A, Paulweber B, Hackl E. Gut microbiota dysbiosis associated with glucose metabolism disorders and the metabolic syndrome in older adults. Benef Microbes. 2017 Aug 24;8(4):545-556.
Teng D, Jia W, Wang W, Liao L, Xu B, Gong L, Dong H, Zhong L, Yang J. Causality of the gut microbiome and atherosclerosis-related lipids: a bidirectional Mendelian Randomization study. BMC Cardiovasc Disord. 2024 Mar 2;24(1):138.
Cox LM, Sohn J, Tyrrell KL, Citron DM, Lawson PA, Patel NB, Iizumi T, Perez-Perez GI, Goldstein EJC, Blaser MJ. Description of two novel members of the family Erysipelotrichaceae: Ileibacterium valens gen. nov., sp. nov. and Dubosiella newyorkensis, gen. nov., sp. nov., from the murine intestine, and emendation to the description of Faecalibaculum rodentium. Int J Syst Evol Microbiol. 2017 May;67(5):1247-1254.
Mancabelli L, Milani C, Lugli GA, Turroni F, Cocconi D, van Sinderen D, Ventura M. Identification of universal gut microbial biomarkers of common human intestinal diseases by meta-analysis. FEMS Microbiol Ecol. 2017 Dec 1;93(12).
Zhang H, DiBaise JK, Zuccolo A, Kudrna D, Braidotti M, Yu Y, Parameswaran P, Crowell MD, Wing R, Rittmann BE, Krajmalnik-Brown R. Human gut microbiota in obesity and after gastric bypass. Proc Natl Acad Sci U S A. 2009 Feb 17;106(7):2365-70.
谷禾健康
门诊室32岁的林女士第三次向医生说自己的困扰:
月经周期紊乱、体重莫名上升
为什么运动和饮食控制
对我的症状收效甚微?
…

多囊卵巢综合征
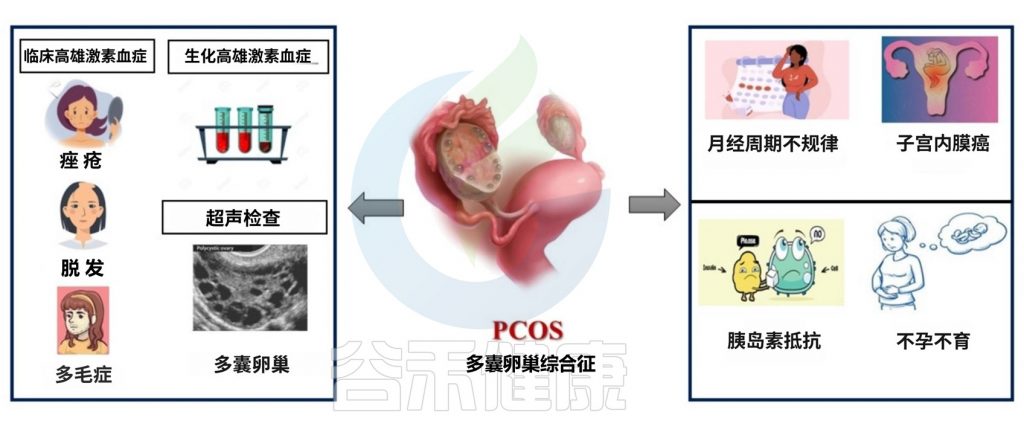
多囊卵巢综合征(PCOS)是一种常见的主要影响生育力的妇科内分泌疾病。其特征为月经不调、雄激素水平升高、排卵功能障碍等。
据柳叶刀统计, 多囊卵巢综合征约占不孕症病例的 30%和无排卵性不孕症病例的 80%。
据估计所有PCOS女性中约70%–80%患有不孕症。
2021年的一项荟萃分析显示,我国生育期女性PCOS患病率为8.6%,青春期女性的患病率为10.26%。
2024年的一项荟萃分析显示,全球 PCOS 的患病率为 9.2%(95% CI:6.8-12.5%)。
多囊卵巢综合征的病因是多因素的,涉及遗传易感性、激素分泌异常、胰岛素抵抗、慢性低度炎症等多个层面的相互作用。
由于多囊卵巢综合征的临床表现复杂,治疗策略通常是针对症状的,缺乏精确性,增加了治疗成本。传统诊疗方案对这部分”隐形异常”的漏检率高,当女性在激素调节和促排卵治疗中反复尝试时,一个关键的环节正在被重新认识——肠道菌群。
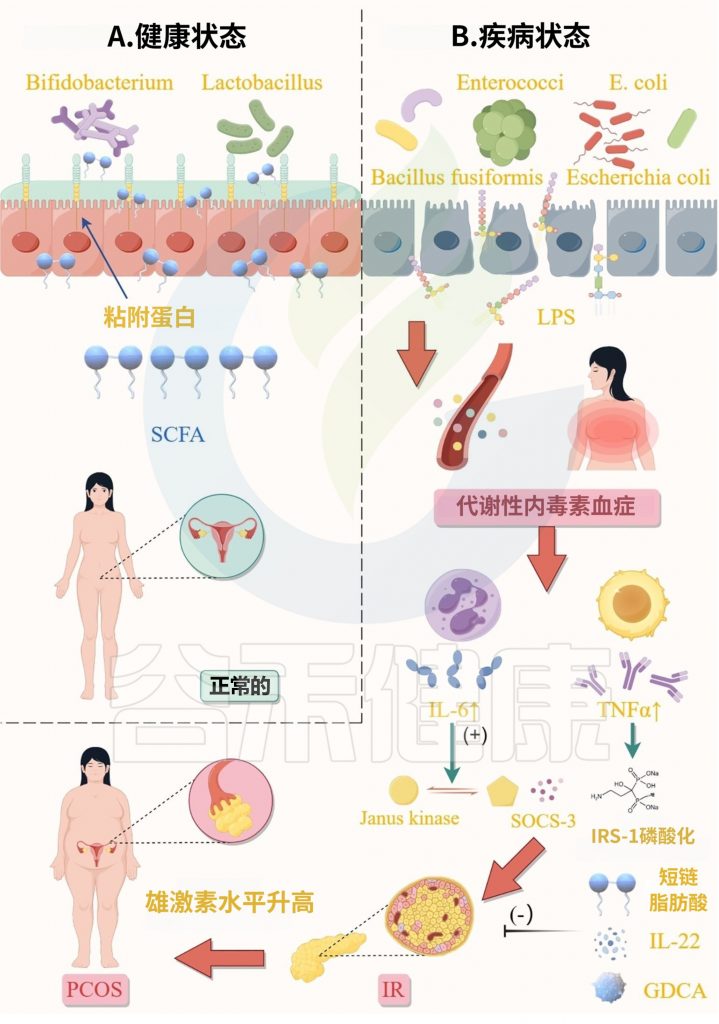
多囊卵巢综合征不仅是妇科内分泌疾病,更是一个涉及肠道-卵巢-代谢轴的系统性疾病。越来越多的证据表明,多囊卵巢综合征患者的肠道菌群多样性降低和菌群结构改变,比如,Bacteroides vulgatus显著升高,导致这些个体出现代谢紊乱。
肠道菌群失衡会破坏肠道屏障完整性,使脂多糖等有害物质进入血液循环,触发全身慢性炎症反应,进而干扰胰岛素信号传导,加剧胰岛素抵抗。同时,菌群失调还会影响短链脂肪酸的产生、胆汁酸代谢以及神经递质的合成,形成代谢紊乱与炎症反应相互恶化的恶性循环,最终导致高雄激素血症、排卵障碍等典型临床表现。
本文带大家了解一下肠道菌群在多囊卵巢综合征的发病机制和代谢紊乱中的作用,具体包括胰岛素抵抗、激素失衡、胆汁酸代谢紊乱、IL-22介导的免疫失调以及脑-肠轴紊乱。此外,还总结了当前针对肠道菌群的治疗策略,旨在为临床干预提供理论基础,实现从”对症治疗”到”源头调控”的转变。
多囊卵巢综合征(PCOS)是一种常见的妇科内分泌疾病,也是导致无排卵性不孕的主要原因。此外,多囊女性患肥胖、高血压、代谢综合征和心血管疾病的风险更高。
多囊卵巢是指那些有很多未成熟卵泡囊肿(卵泡)的卵巢。但是并非所有多囊卵巢综合征患者都有卵巢囊肿。
临床表现
– 有些完全无月经(闭经)。
– 月经期间出血量极大。
– 即使在非月经期也有随机出血。
根据2023年国际循证多囊卵巢综合征指南,不规则的月经周期定义如下:
· 初潮后第一年内作为青春期过渡的一部分是正常的
·初潮后1-3年内,月经周期间隔小于21天或大于45天
· 初潮后3年至围绝经期期间,月经周期间隔小于21天或大于35天,或一年少于8个周期。
· 初潮后任何一年内的周期,间隔 大于 90 天。
·15 岁前原发性闭经或青春期(乳房发育)后 3 年以上闭经。
脱发模式差异很大,通常出现在头顶、后脑或弥漫性模式。更严重的雄激素亢进的女性可能会出现双颞脱发和前额发际线后退。
可能会长出过多的面部毛发,或经历手臂、胸部和腹部毛发过度生长。
在体格检查中,应使用改良 Ferriman-Gallwey 评分系统客观评估多毛症。
PCOS 可能导致痤疮 ,尤其是在背部、胸部和面部;有些持续的爆发,尤其是在下颌线和下巴上,可能难以治疗。应警惕 20 多岁到 30 多岁女性中持续或加重的痤疮背后的雄激素亢进。
即使节食和运动也不容易减肥,尤其渴望碳水化合物和甜食;总是感到疲倦或精神不振,即使充分休息后也是如此。虽然 38%~ 88%PCOS女性体重超重或肥胖,但与 BMI 匹配的对照相比,PCOS女性倾向于有更多的腹部脂肪积累。因此,正常BMI不应排除 PCOS 的诊断。
一会儿感觉快乐,一会儿又感到易怒, PCOS 会增加你情绪波动、抑郁或焦虑的风险,比如持续的悲伤或对以前喜欢的事物失去兴趣;持续的担忧、不安,或恐慌发作。这可能是由于激素变化以及应对 PCOS 症状的压力所引起的。
颈部褶皱、腹股沟、乳房下皮肤变暗。
– 有些患者可能在月经期间以及偶尔在其他时间感到下腹部(盆腔)疼痛。
多囊有可能没症状吗?
是的,有几种情况。
有些人可能患有轻度 PCOS,其症状并不严重到足以引起注意。
许多人根本没有症状。这就是为什么高达 70%的 PCOS 患者不知道自己患有这种疾病。
有些人甚至直到怀孕困难或不明原因的体重增加时,才意识到自己患有多囊卵巢综合征。
并发症
PCOS 会导致流产吗?
研究表明,部分患者因激素失衡、代谢紊乱等问题间接影响妊娠维持,但许多患者仍能成功妊娠并生育健康宝宝。
多囊卵巢综合征患者可以生孩子吗?
可以,如果你有多囊卵巢综合征,仍然有可能自然怀孕,因为有些月份可能仍然会排卵。然而,在严重的情况下,例如当月经长时间停止时,自然怀孕的机会可能会更加困难。
PCOS有多常见?
多囊卵巢综合征正被公认为全球育龄女性中最常见的内分泌疾病,影响着 5%~ 26%的女性。
鹿特丹标准(RC)是流行病学研究中最常用的标准,其包含的指标比第二常用的美国国立卫生研究院 1990 年标准更广泛。
根据美国国立卫生研究院 2012 年工作会议报告,PCOS 估计影响着美国约 500 万名育龄女性。 诊断和治疗多囊卵巢综合征对医疗系统的成本每年约为 40 亿美元,不包括与 PCOS 相关的严重合并症的成本。
PCOS 的患病率与一级亲属、青春期前肥胖、先天性男性化疾病、妊娠期平均或低出生体重、早发性肾上腺皮质功能元进以及使用丙戊酸作为抗癫痫药物有关。
研究还表明,墨西哥裔美国人的 PCOS 患病率高于非西班牙裔白人和非裔美国人。
必须考虑全球范围内诊断标准组成部分的患病率差异和异质性。
随着时间的推移,典型 PCOS(A 型)的患病率在女性中下降,在 5 年的长期随访研究中不再符合 PCOS 标准。
具体有哪些类型?
▸经典型(A型,高雄激素+无排卵+多囊卵巢)
同时满足以下三项中的两项:
最常见的类型,常伴胰岛素抵抗、肥胖、代谢异常。
▸排卵型(B型,高雄激素+无排卵,卵巢正常)
较少见,患者可能有月经周期,但高雄激素症状明显,需排除其他高雄激素病因(如先天性肾上腺皮质增生)
▸非高雄激素型(C型,无排卵+多囊卵巢,无高雄激素)
少见,可能由其他内分泌疾病(如甲状腺功能异常、高泌乳素血症)或无明确病因导致,需谨慎鉴别诊断。
▸高雄激素型(D型,高雄激素+多囊卵巢,排卵正常)
罕见,患者可能因高雄激素症状(如多毛、痤疮)就诊,但生育能力正常,需与肾上腺或卵巢肿瘤鉴别。
注:部分学者认为D型(排卵正常的高雄激素型)可能不属于经典PCOS范畴,需进一步研究其病理机制。
从什么年龄开始?
PCOS的病理生理机制可能始于青春期前,但典型PCOS 的症状通常在第一次月经来潮时开始出现。有时症状会在月经来潮一段时间后才出现。
PCOS的遗传倾向和早期代谢异常提示需对以下人群加强青春期监测:
与什么原因相关?
雄激素水平升高
PCOS 时,卵巢可能产生过高雄激素,干扰排卵过程,导致卵子不能正常发育和释放。过量雄激素还会引起多毛和痤疮。
胰岛素抵抗
胰岛素水平升高会导致卵巢产生并释放雄激素。雄激素增加会抑制排卵,并导致 PCOS 的其他症状。它还会使体重更容易增加,更难减轻。
胰岛素帮助身体处理葡萄糖并将其用于能量。胰岛素抵抗意味着身体无法正确处理胰岛素,导致血液中葡萄糖水平升高。
注:并非所有胰岛素抵抗者都有升高的血糖或糖尿病,但胰岛素抵抗可能导致糖尿病。超重或肥胖也会导致胰岛素抵抗。即使你的血糖正常,胰岛素水平升高也可能表明存在胰岛素抵抗。
慢性低度炎症
研究表明,多囊卵巢综合征患者有一种长期低度炎症,这会导致多囊卵巢产生雄激素。这可能导致心脏和血管问题。促炎因子(TNF-α、IL-6)升高,进一步恶化胰岛素抵抗和卵巢功能障碍。
遗传因素
单卵双胞胎姐妹患有多囊几率是双卵双胞胎和其他姐妹的两倍,多囊患者的直系亲属中患病率更高。
家族聚集现象及全基因组关联研究发现,与内分泌紊乱(雄激素过量的DENND1A和低FSH水平的FSHR)、代谢紊乱(葡萄糖代谢功能障碍的RAB5B)、无排卵(LHCGR和INSR)相关的基因。
体重增加
体重与多囊之间的关系很复杂。体重增加可能在多囊发展中起作用,多囊也可能导致体重增加。
肠道菌群失调
菌群多样性降低(厚壁菌门/拟杆菌门比例失衡)、促炎菌(如大肠杆菌)增殖,通过短链脂肪酸减少、内毒素泄漏等加剧炎症和代谢紊乱。这在后面的章节我们会详细了解。
多囊卵巢综合征肠道菌群有什么特征?
多样性下降
研究表明,多囊卵巢综合征(PCOS)患者肠道微生物群的多样性和组成发生了变化。
PCOS小鼠中肠道菌群多样性呈下降趋势,人类研究报告称PCOS患者的α多样性降低,然而,关于β多样性的研究结果在各研究中并不一致。
注:一些研究表明,肠道菌群α多样性越高,宿主的健康状况越好,而较低的值则与代谢或内分泌紊乱有关。然而,我们不能简单地假设高α多样性总是有益的。
在门水平上
与健康对照组相比,患有多囊卵巢综合征的女性表现出:
拟杆菌门 / 厚壁菌门比例增加
拟杆菌门和厚壁菌门是人类肠道菌群中的两个主要门类,它们的比例失衡与多种代谢性疾病有关。在多囊患者中,拟杆菌门与厚壁菌门的比例增加。
研究人员分析了 24 名 PCOS 患者(包括 12 名肥胖者和 12 名非肥胖者)和 19 名健康对照的粪便样本,PCOS 组的拟杆菌门丰度显著升高,而厚壁菌门丰度明显降低,导致拟杆菌门与厚壁菌门的比例增加。
Liu 等人的研究(涉及 33 名 PCOS 患者和 15 名健康对照)也报道了类似的结果。
拟杆菌门的过度增殖,可能通过负向影响宿主代谢和免疫反应,导致致病性影响。
在属水平上
在雄激素水平较高的 PCOS 女性中,发现 Lactobacillus、Bacteroidetes 的组成减少,而 Prevotella melaninogenica、沙眼衣原体Chlamydia trachomatous、Nocardiaceae、 Clostridiaceae的组成增加。
除了厚壁菌门丰度的整体减少外,在 PCOS 患者中,在厚壁菌门内部也在变化,厚壁菌门内的瘤胃球菌、粪球菌的丰度增加。
厚壁菌门内瘤胃球菌和粪球菌的相对丰度增加,可能通过影响宿主的短链脂肪酸代谢和促炎信号通路,在 PCOS 病理发展中发挥重要作用。
促炎菌升高、有益菌降低
促炎细菌升高如体内的拟杆菌,会导致一系列代谢变化。
具体而言,拟杆菌与促进PCOS女性胰岛素抵抗有关。某些属于拟杆菌属、埃希氏/志贺氏菌的革兰氏阴性菌,在患有多囊合并肥胖的女性肠道中显著增加,但Akkermansia减少,对肠黏膜有一定的保护作用。
PCOS患者的乳酸杆菌和双歧杆菌等有益菌水平显著降低,不利于提高肠道免疫力。
注:由于肠道菌群的复杂性,不同研究的结果有时是有偏见的、有争议的,且尚未完全被理解。
一项研究中,对 50 名 PCOS 患者和 43 名健康对照者的粪便样本进行宏基因组测序, PCOS 组中有益菌如 Akkermansia、 Bifidobacterium 的丰度显著降低。相反,与代谢异常和炎症相关的脱硫弧菌(Desulfovibrio)属的丰度显著增加。
注:脱硫弧菌产生硫化氢,诱导炎症和氧化应激。关于脱硫弧菌详见我们之前的文章:
也有研究报告说 PCOS 患者的普雷沃氏菌属丰度有所下降。
在所有差异物种中,Bacteroides vulgatus对差异贡献最大,其在PCOS患者中的丰度显著更高。
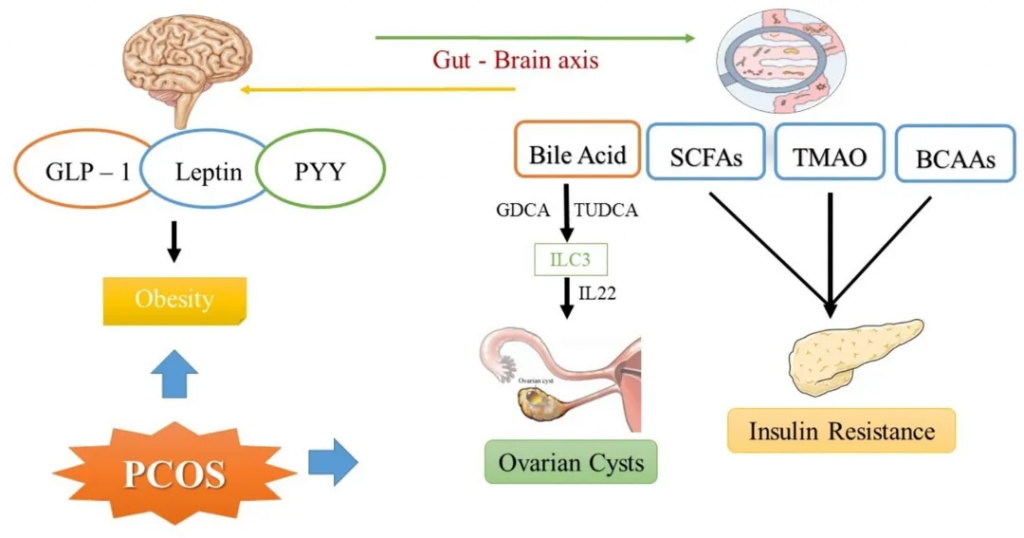
B. vulgatus 参与胆汁酸代谢,导致 PCOS 女性 GDCA 和 TUDCA 水平降低,从而抑制肠道先天淋巴细胞3 (ILC3)分泌IL-22,进而导致 PCOS 中的卵巢功能障碍和代谢紊乱。
地域差异与个体化特征
来自不同地理区域和不同睾酮水平的PCOS患者的肠道微生物群组成各不相同。值得注意的是,
需要注意的是,针对个体患者的肠道菌群研究结果可能与大规模流行病学数据存在一定出入。这种差异部分源于研究方法学的不同,也可能反映了微生物研究中固有的复杂性和个体化特征。因此,在评估PCOS患者的肠道菌群变化时,应当综合考虑多种因素,避免简单化结论。
人类和啮齿动物模型的研究结果证明肠道菌群失调与多囊卵巢综合征之间的关联


doi: 10.1016/j.clnu.2024.10.028. Epub 2024 Oct 22.
多囊卵巢综合征患者的肠道菌群特征性改变不仅体现在微生物组成和多样性上,更重要的是这些改变与疾病的病理生理过程密切相关。然而,这些菌群改变究竟如何与PCOS的病理特征代谢紊乱相互作用?微生物代谢产物通过哪些途径影响胰岛素敏感性、脂质代谢和炎症状态?下一章节我们来了解PCOS中肠道菌群与代谢紊乱的关系。
肠道菌群改变会在体内引发一系列代谢紊乱,包括以胰岛素抵抗为主要特征的葡萄糖代谢异常、与肥胖相关的脂质代谢失调和短链脂肪酸的改变、以黄体生成素(LH)和雄激素水平升高为标志的性激素代谢紊乱,以及氨基酸和胆汁酸代谢紊乱等。
这些微生物组成和代谢途径的这些综合改变导致了PCOS的异质性临床表现。代谢失衡和炎症反应之间的相互作用会进一步加剧肠道菌群失调,使相互恶化的循环永久化。
肠道菌群失衡如何引发胰岛素抵抗?
胰岛素抵抗(IR) 是 PCOS 患者中一个普遍存在的问题,被认为是其病理性的核心部分。50%~70%的 PCOS 患者有不同程度的胰岛素抵抗,尤其是在肥胖患者中。
PCOS 患者的糖尿病风险高于正常女性。胰岛素抵抗和肥胖会加剧 PCOS 患者葡萄糖和脂质代谢紊乱以及血中雄激素升高。
胰岛素抵抗型 PCOS 患者的肠道菌群组成与其他正常 PCOS 患者和健康女性存在差异:有益菌减少,而有害菌增加。
Zeng 等人比较了胰岛素抵抗的 PCOS 患者与健康对照组的肠道菌群,发现前者中普雷沃氏菌的丰度降低,而拟杆菌的丰度增加。
这种菌群失衡会导致两种关键后果:
当肠道菌群被饮食紊乱、药物滥用或压力破坏时,致病菌释放的脂多糖(LPS)增加,同时促炎因子活性增强。这些变化会削弱肠道上皮细胞的紧密连接,使肠道屏障通透性升高,LPS等有害物质穿过肠壁进入血液,引发全身性炎症反应。
由于肠漏,进入血液的LPS会激活免疫系统,触发TNF-α、IL-6等炎症因子释放,直接干扰胰岛素信号传导,损害胰岛素受体的功能。
动物实验表明,通过抗生素抑制革兰氏阴性菌或补充益生菌(如乳酸杆菌),可减少LPS入血液,并改善胰岛素敏感性,揭示了肠道菌群与胰岛素抵抗的因果关系。
短链脂肪酸:肠道菌群的“代谢调节器”
丁酸、丙酸和乙酸等短链脂肪酸,是肠道菌群分解膳食纤维的代谢产物,在调节葡萄糖和糖脂代谢方面至关重要。
——调节胰岛素分泌与敏感性
在胰岛β细胞中,短链脂肪酸通过激活游离脂肪酸受体FFAR2/FFAR3,促进GLP-1分泌,从而增强胰岛素释放并抑制食欲。然而,PCOS患者的肠道SCFAs水平显著低于健康人群,这可能与其菌群多样性下降(如产丁酸的罗斯氏菌属减少)相关。
注:GLP-1,胰高血糖素样肽-1,能够通过刺激胰岛素分泌、抑制胰高血糖素释放、延缓胃排空和增加饱腹感来降低血糖水平。
FFAR2(游离脂肪酸受体2,又称GPR43)和FFAR3(游离脂肪酸受体3,又称GPR41)是两种G蛋白偶联受体,主要被短链脂肪酸如乙酸、丙酸、丁酸激活。FFAR2更偏向于代谢-免疫整合调控,FFAR3则聚焦于能量平衡与神经内分泌调节。
——修复肠道屏障与抗炎作用
短链脂肪酸,尤其是丁酸,能增强肠上皮紧密连接蛋白表达,修复“肠漏”屏障;同时抑制炎症因子释放,减轻胰岛素受体氧化损伤。
动物研究表明,口服丁酸钠可改善糖尿病小鼠的胰岛素抵抗,但这一机制在PCOS中的效果仍需进一步探索。
肠道细菌“山寨”人体酶:DPP4的双重作用
乔杰及其同事提出了肠道细菌衍生的宿主同工酶的新概念,证明在肠道菌群与其宿主的共同进化过程中,某些细菌会产生与宿主相似的酶,并参与疾病过程。
一个显著的例子是,二肽基肽酶4 (Dipeptidyl peptidase 4),主要由拟杆菌门的成员合成。在肠道屏障完整性受损的情况下,微生物来源的 DPP4 可以像人类同源酶一样,通过使胰高血糖素样肽-1失活来破坏葡萄糖稳态。
支链氨基酸:营养信号还是代谢陷阱?
支链氨基酸(BCAAs),包括缬氨酸、亮氨酸、异亮氨酸,是体内重要的营养信号和代谢调节因子,在葡萄糖稳态中发挥着重要作用。葡萄糖和氨基酸代谢密切相关。
在多囊卵巢综合征患者中,BCAAs 的分解和合成异常。血液中 BCAAs 水平的升高可能对胰岛素抵抗、葡萄糖不耐受、2 型糖尿病和肥胖的发展产生负面影响。一些研究人员提出,BCAAs 的血浆水平可以作为 2 型糖尿病发病的预测指标。
研究表明,胰岛素抵抗个体的血清 BCAAs 水平显著升高,这可能是由于肠道菌群参与了 BCAAs 的代谢。此外,在其他研究中,补充 BCAAs 可以通过涉及肠道菌群的作用机制,减轻高脂饮食诱导的代谢性脂肪肝疾病。
高雄激素血症(HA)是多囊患者的关键临床特征,表现为体内雄激素(如睾酮)水平异常升高。其成因涉及多系统交互作用,包括下丘脑-垂体-性腺轴(HPG)调控异常、肾上腺雄激素过度分泌、糖脂代谢紊乱引发的胰岛素抵抗(IR)、肠道菌群失衡、慢性炎症以及遗传易感性等。
doi.org/10.1016/j.steroids.2024.109455
肠道菌群如何影响雄激素水平?
Tremellen等人于2012年提出的肠道菌群失调理论阐释多囊卵巢综合征的症状:
该假说认为,肠道菌群失调,损害了肠道黏膜屏障并提高了肠道黏膜通透性,促进了脂多糖(LPS)进入血液,从肠道到全身循环,LPS触发全身慢性炎症,破坏胰岛素受体功能,导致高胰岛素血症;胰岛素水平升高直接刺激卵巢卵泡膜细胞过度分泌雄激素,损害卵泡发育。
该研究强调,PCOS中异常的雄激素和雌激素合成主要来源于卵泡膜细胞和颗粒细胞,肾上腺皮质也起着一定的辅助作用。
PCOS卵泡膜细胞中细胞色素P450 17α-羟化酶A1(CYP17A1)的过度表达会促进雄激素的过度积累和内源性类固醇生成的紊乱。而CYP19A1表达的下调会阻碍雄激素向雌激素的转化。
PCOS 患者与健康对照组的粪便代谢物比较分析显示存在显著差异,表明肠道菌群的α多样性降低,与 PCOS 个体的高睾酮水平和多毛症相关,暗示肠道菌群对循环睾酮浓度具有调节作用。
雄激素本身也可调节雌性大鼠的肠道菌群组成。
具体而言,Alloprevotella 的丰度与雄激素水平呈正相关,而 Candleria 的丰度与循环雄烯二酮浓度相关。
益生菌干预在 PCOS 患者中显示出降低血清睾酮水平和缓解多毛症等症状的有效性。
编辑
doi.org/10.3389/fendo.2025.1526468
亲水胆汁酸对肝细胞具有保护作用,而疏水胆汁酸具有细胞毒性。这些酸过多积累会导致肝细胞损伤、坏死和凋亡。
在PCOS患者中,胆汁酸代谢失衡是加剧代谢紊乱的关键机制之一。肠道菌群通过调控胆汁酸的合成、转化及信号通路,直接影响宿主的糖脂代谢和炎症反应。
胆汁酸变化与肠道菌群多样性密切相关。PCOS 患者的肠道菌群多样性与健康个体存在显著差异,具体表现为乳杆菌、链球菌和大肠杆菌在 PCOS 患者中更丰富,而瘤胃球菌、毛螺菌科和普雷沃氏菌则更少。
菌群失调导致胆汁酸转化障碍
“拟杆菌不足时,初级胆汁酸无法转化为次级胆汁酸。这些未加工的初级胆汁酸堆积在体内,干扰血糖和脂肪的正常代谢。”
初级胆汁酸堆积: 肝脏合成的初级胆汁酸(如胆酸)需依赖肠道菌群(尤其是拟杆菌门)转化为次级胆汁酸(如脱氧胆酸)。但PCOS患者的肠道菌群中拟杆菌门比例显著降低,导致初级胆汁酸无法有效转化,堆积在肠道和肝脏中。
次级胆汁酸不足: 次级胆汁酸是激活胆汁酸受体(如FXR)的关键分子。FXR信号通路被抑制后,无法下调肝脏糖异生相关酶(如PEPCK和G6Pase),导致血糖升高。
结合型胆汁酸水平升高:这种肠道菌群失衡可能导致胆汁酸代谢和合成的改变,导致 PCOS 患者主要结合型胆汁酸(如 GCA、TCA 和 GCDCA)水平升高,从而影响卵巢功能并引起排卵障碍。
胆汁酸受体信号异常加剧代谢紊乱
“次级胆汁酸是激活代谢“开关”(FXR和TGR5)的钥匙。钥匙不足时,血糖调控失效,胰岛素抵抗加重,脂肪更易堆积。”
FXR信号通路受损: 次级胆汁酸(如脱氧胆酸)通过激活FXR受体,抑制肝脏糖异生并增强胰岛素敏感性。然而,PCOS患者次级胆汁酸水平降低,FXR信号通路活性减弱,导致肝脏持续释放葡萄糖入血,加重胰岛素抵抗。
PCOS 患者的肠道微生物群与健康个体存在显著差异。特定肠道细菌(如 Ruminococcus、Lachnospiraceae、Prevotella)在 PCOS 患者中较少,而 Lactobacilli、Streptococcus 、 Escherichia coli 的丰度较高。这种菌群失调可能影响胆汁酸代谢,从而影响 FXR 的激活。
TGR5受体功能受限: 次级胆汁酸还可激活肠道TGR5受体,促进GLP-1分泌,但PCOS患者次级胆汁酸不足导致这一调控失效,食欲抑制和胰岛素分泌功能受损。
胆汁酸失衡与脂质代谢异常
脂肪分解异常: 初级胆汁酸堆积会抑制脂肪分解酶(如脂肪甘油三酯脂肪酶ATGL)活性,导致脂肪组织分解减少,血脂异常和腹型肥胖。
胆固醇代谢紊乱: 胆汁酸代谢异常导致胆固醇逆向转运受阻,低密度脂蛋白(LDL)水平升高,增加心血管疾病风险。
炎症通路激活:肠道菌群失调产生的内毒素(如脂多糖LPS)通过激活Toll样受体4(TLR4),增加TNF-α和IL-6等促炎因子表达,诱导全身性炎症反应。
doi.org/10.3389/fendo.2025.1526468
胆汁酸与免疫调节通路
胆汁酸变化还影响关键免疫调节机制:
IL-22信号通路异常:胆汁酸能影响肠道型3先天淋巴细胞(ILC3)功能,调节白细胞介素-22(IL-22)的分泌。IL-22在维持肠道屏障完整性和调节免疫炎症平衡中起关键作用,其异常与PCOS病理进程密切相关。
注:IL-22 是由肠道先天淋巴细胞分泌的一种分子,具有多种保护作用,并在维持肠道免疫稳态中发挥关键作用。IL-22 参与多种慢性炎症性疾病的调节。
免疫-代谢轴平衡失调:胆汁酸通过核受体和膜受体调节多种免疫细胞功能,包括巨噬细胞极化和T细胞分化,形成复杂的免疫-代谢互作网络。PCOS患者胆汁酸谱异常导致这一网络平衡被打破。
总之,胆汁酸可能通过调节肠道菌群、影响卵巢细胞功能、诱导炎症反应以及通过多种机制调节免疫反应,在 PCOS 的形成和发展中发挥重要作用。
菌群失衡如何“切断”保护信号?
在乔杰院士团队的研究中,科学家们发现,多囊卵巢综合征患者的肠道菌群存在显著特征:拟杆菌属(Bacteroides vulgatus)的丰度异常升高。
这一变化看似微小,却像多米诺骨牌一样引发连锁反应,患者粪便和血清中的甘氨脱氧胆酸(GDCA)与牛磺熊去氧胆酸(TUDCA)水平显著降低,而这两种胆汁酸正是调控免疫因子IL-22的关键“信号分子”。
IL-22不足时,脂肪代谢紊乱,卵巢炎症,加剧PCOS
GDCA和TUDCA通过激活肠道中的GATA3蛋白,指挥ILC3分泌IL-22。IL-22就像一名“代谢调解员”,通过STAT3信号通路促进白色脂肪褐变(将“坏脂肪”转化为“好脂肪”),同时抑制卵巢炎症。
B.vulgatus的过度增殖导致胆汁酸水平下降,IL-22分泌减少。研究发现,PCOS患者的血清和卵泡液中的IL-22水平降低。这种缺失使得:
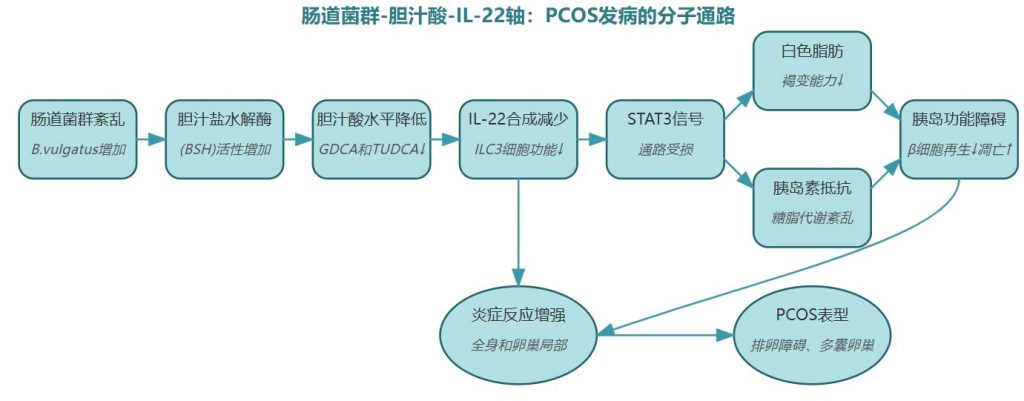
脑-肠轴代表一个连接胃肠道与中枢神经系统的双向信号网络。大量研究表明肠道与大脑之间存在相关性,揭示了一些相同的肽类物质存在于胃肠道和中枢神经系统中。这些肽类物质,包括生长素释放肽、肽YY(PYY)、血清素,也被称为脑-肠介质。
神经递质调控
“肠道菌群生产的信号分子通过迷走神经这条高速公路传递到大脑,告诉身体什么时候分泌激素、如何调节情绪。当有害菌占据上风,信息传递打乱,导致激素分泌混乱。”
在多囊卵巢综合征患者中,血清中血清素、生长素释放肽和 PYY 的水平与非多囊女性相比显著降低。研究发现特定菌群会影响肠道激素的分泌。例如,拟杆菌、大肠杆菌/志贺氏菌、Blautia与生长素释放肽呈负相关,而AKK菌与其呈正相关。
doi.org/10.1016/j.steroids.2024.109455
这种关联性提示我们:肠道菌群组成的改变可能是影响脑-肠介质水平的重要因素。那么,这些菌群是如何影响脑-肠介质的呢?
一些能产生短链脂肪酸的细菌,如普拉梭菌、丁酸单胞菌和艾克曼氏菌的增殖会导致肠道短链脂肪酸产量的增加。 它们能够:
因此,PCOS 患者中肠道菌群和短链脂肪酸的变化可以触发脑介质的释放,例如胃饥饿素和 PYY,进而影响性激素的分泌、中枢神经递质的调节、下游神经元功能以及免疫调节。
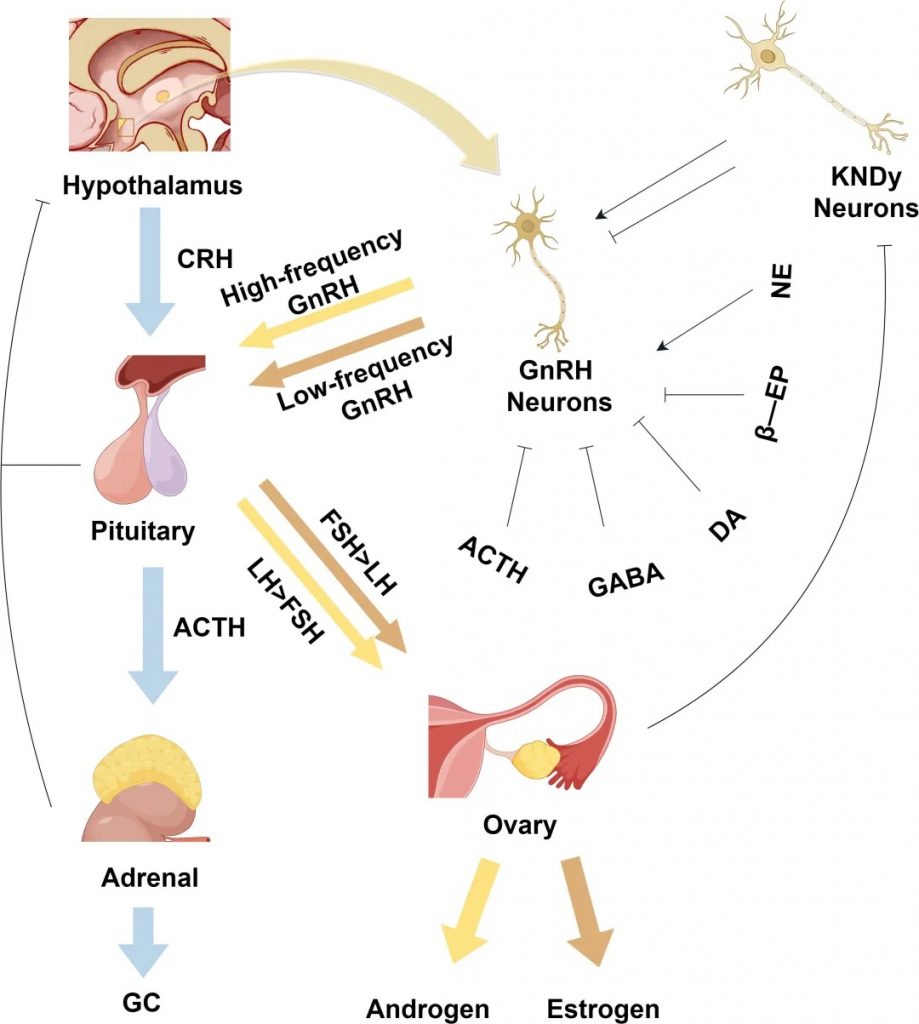
下丘脑-垂体-性腺轴
下丘脑的GnRH神经元如同生殖系统的“指挥中心”,通过脉冲式释放GnRH,调控垂体分泌促卵泡激素(FSH)和黄体生成素(LH)。正常情况下,高频GnRH脉冲优先刺激LH分泌(促进卵巢分泌雄激素),低频脉冲则促进FSH分泌(支持卵泡发育)。
研究发现,PCOS患者的GnRH神经元过度活跃,导致LH水平显著升高,而FSH相对不足。这一失衡引发连锁反应:
在神经调控方面,Kisspeptin通过GPR54受体促进GnRH释放,而GABA则抑制GnRH过度分泌。
PCOS患者GABA生成不足(可能与肠道菌群失调有关),导致抑制机制失效。
肠道菌群通过两种途径参与调控:
正常下丘脑-垂体激素轴的生理调节机制
编辑
doi.org/10.3389/fendo.2025.1526468
下丘脑-垂体-肾上腺轴
当人体处于压力状态,如过度劳累、紧张或生活压力时,下丘脑-垂体-肾上腺轴会被激活。
“HPA轴就像一个压力警报器,长期响铃会让警报器失灵,最终导致皮质醇泛滥成灾”
下丘脑的室旁核会分泌促肾上腺皮质激素释放激素(CRH),刺激垂体前叶释放促肾上腺皮质激素(ACTH),进而促使肾上腺分泌皮质醇。
正常情况下,皮质醇通过负反馈抑制HPA轴,维持激素平衡。
然而,在PCOS患者中,长期压力导致皮质醇水平持续升高,引发受体脱敏,形成“HPA轴过度激活→皮质醇抵抗→进一步激活”的恶性循环。
HPA轴失调如何加剧PCOS症状?
生殖激素紊乱:
高皮质醇抑制下丘脑GnRH脉冲频率,导致促黄体生成素(LH)和促卵泡激素(FSH)分泌失衡。LH升高刺激卵巢过度分泌雄激素,而FSH不足阻碍卵泡发育,形成多囊卵巢。
代谢与情绪双重打击:
皮质醇促进内脏脂肪堆积,加重胰岛素抵抗;同时抑制血清素等激素生成,增加抑郁风险。
为什么PCOS患者的HPA轴更难刹车?
这与肠道菌群密切相关。
有益菌帮助减压:
促炎菌火上浇油:
动物实验显示,补充益生菌的小鼠皮质醇水平下降30%,卵巢功能显著改善。
以上详细探讨了PCOS患者肠道菌群的特征性改变以及菌群失调与多囊卵巢综合征代谢紊乱之间的密切关联。从肠道微生物组成变化到代谢产物异常,从免疫失衡到神经内分泌调节紊乱,这些发现不仅深化了我们对PCOS发病机制的理解,更为临床干预提供了全新的靶点和思路。
那么通过调节肠道菌群是否能够改善患者的代谢状态和内分泌功能?哪些干预策略对PCOS患者最为有效?临床证据支持这些干预的疗效如何?下一章节我们继续了解。
饮 食
一项针对 39471 名女性的系统综述和荟萃分析表明,患多囊卵巢综合征的女性整体饮食质量较低,膳食摄入较差(胆固醇含量较高,镁和锌含量较低),以及总身体活动量较低。
应根据个体患者的需求和目标制定以饮食为中心的干预措施,涵盖生育调节、月经管理、减肥或高雄激素症状控制等多个方向,包括地中海饮食和营养补充剂。
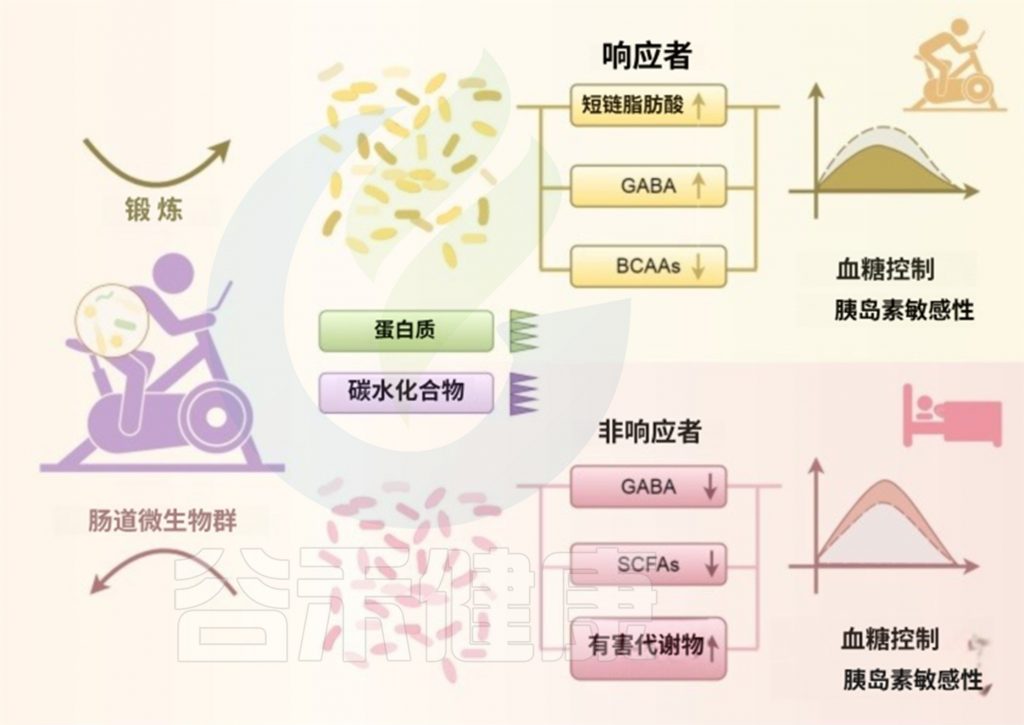
蛋白质
支链氨基酸(BCAAs)包括缬氨酸、亮氨酸、异亮氨酸,是重要代谢调节因子。研究显示,BCAAs水平与PCOS患者(无论瘦型或肥胖型)的胰岛素抵抗程度密切相关,且高水平BCAAs摄入增加2型糖尿病风险。
减少动物蛋白摄入并增加有氧运动,可降低BCAAs水平、提高SCFAs产生,有望改善PCOS患者的胰岛素敏感性和血糖控制。
doi: 10.3389/fendo.2025.1529703
膳食纤维
研究表明,与健康个体相比,PCOS患者的膳食纤维摄入量明显较低。
随着该领域的研究不断发展,有理论认为膳食纤维是生物膜形成的良好基质。这些生物膜的形成促进了细菌之间以及细菌与其宿主之间的协同相互作用。
关于生物膜在我们之前的文章也详细写过:
例如,乳酸菌在麦麸等基质上形成生物膜时表现出更高的生物活性。PCOS患者普遍存在的膳食纤维摄入不足会对健康肠道菌群的组成和功能产生不利影响。
抗炎食物
许多 PCOS 症状与炎症增加有关。选择抗炎食物可能会有所帮助。避免添加糖和饱和脂肪。增加新鲜蔬菜,尤其是绿叶蔬菜(例如羽衣甘蓝、菠菜、生菜)、水果、坚果和富含油脂的鱼类。
避免高脂高热量饮食
PCOS患者的饮食模式通常以高脂肪和高热量含量为特征,通常导致肥胖。研究发现,门水平上厚壁菌门与拟杆菌门的比例升高,是肥胖肠道菌群的一个显著特征。
维生素D
研究表明,PCOS患者体内的维生素D受体(VDR)经常出现特定变异,这些变异(如 iApa-I、Taq-I、Cdx2 和 Fok-I)会影响身体对维生素D的反应能力。简单来说,即使摄入足够的维生素D,但如果体内的”接收器”(受体)工作不正常,维生素D也无法发挥应有的作用。
VDR 基因变异和 VitD3 水平会影响 PCOS 的临床特征,VDR 不足或缺乏是 PCOS 发病的风险因素。
维生素D对PCOS患者有多方面的积极影响:
显著改善葡萄糖代谢
提高生育能力
因此,维生素 D 是治疗 PCOS 的有效方法。
PCOS患者可以:
注:如需补充维生素D,正确的补充剂量应在医疗专业人士的指导下确定,以避免过量补充可能带来的副作用。
益 生 菌
在血糖调节方面,益生菌可以增加短链脂肪酸的产生以维持肠道屏障的完整性或调节免疫反应,激活 G 蛋白偶联受体,并促进 GLP-1 和 PYY 等肽的释放以降低血糖。益生菌可以减少 TNF-α和IL-6 等促炎细胞因子,增强肠道屏障,减少脂多糖进入血液,改善慢性炎症对胰岛素信号的影响,并提高胰岛素敏感性。
基于人体研究,60 名多囊卵巢综合征患者被随机分为两组,分别接受益生菌补充(双歧杆菌、乳杆菌等)和安慰剂对照试验。12 周后,发现试验组的性激素结合蛋白增加,毛发过多评分降低,胰岛素敏感性增加,脂蛋白减少,表明益生菌的干预治疗对多囊卵巢综合征患者有一定效果。
在糖尿病和肥胖小鼠的饮食诱导模型中,B. lactis B420 菌株已被证明有助于改善胰岛素抵抗和减少脂肪含量。
临床研究表明,使用 B. lactis可以改善 PCOS 患者的性激素水平。益生菌可能成为未来干预 PCOS 肥胖的重要方法。
胰岛素抵抗是 PCOS 的常见特征,导致肝脏产生 VLDL 增加,进而引起高甘油三酯血症。这种脂质失衡会导致动脉粥样硬化变化,并增加 PCOS 患者患心血管疾病的风险。
在服用下列补充剂 L. rhamnosus、L. casei、L. acidophilus、 L. bulgaricus、 B. longum、 B. breve 、Streptococcus thermophiles 8 周后,PCOS 女性经历了相同的结果。这些治疗显著降低了血清胰岛素和血浆葡萄糖水平。
益 生 元
益生元抗性淀粉,可以促进产丁酸菌(如 Faecalibister prausnitzii)的增殖,上调丁酸合成相关基因,增强结肠丁酸水平,然后激活宿主 GPR41/43 受体以改善胰岛素敏感性。并可能减少多囊卵巢综合征患者的雄激素过多和月经周期不规律。
抗性淀粉的来源多样,包括绿色香蕉、冷却后的米饭、土豆以及豆类等食物。
补充益生元如菊粉(RS)或低聚果糖(FOS)可显著降低 PCOS 患者的 HOMA-IR 和游离睾酮水平;宏基因组分析进一步证实了微生物群的功能基因重塑。这些研究为益生菌和益生元的激素和脂质代谢调节应用提供了证据。
一项研究发现,益生元的摄入会增加结肠中双歧杆菌的丰度,并增强结肠 L 细胞产生 GLP-1,从而有助于改善胰岛素抵抗。
某些肠道微生物可以合成和分泌γ-氨基丁酸(GABA)。例如,某些乳酸杆菌和双歧杆菌菌株已被证明可以产生 GABA,鉴于许多 PCOS 患者存在胰岛素抵抗和代谢综合征,研究表明 GABA 可能在调节能量代谢中发挥作用,可能影响胰岛素分泌及其利用,从而影响该人群的代谢健康。
多 酚
多酚通过调节肠道菌群改善多囊卵巢综合征的机制涉及多个关键菌群及其代谢途径。
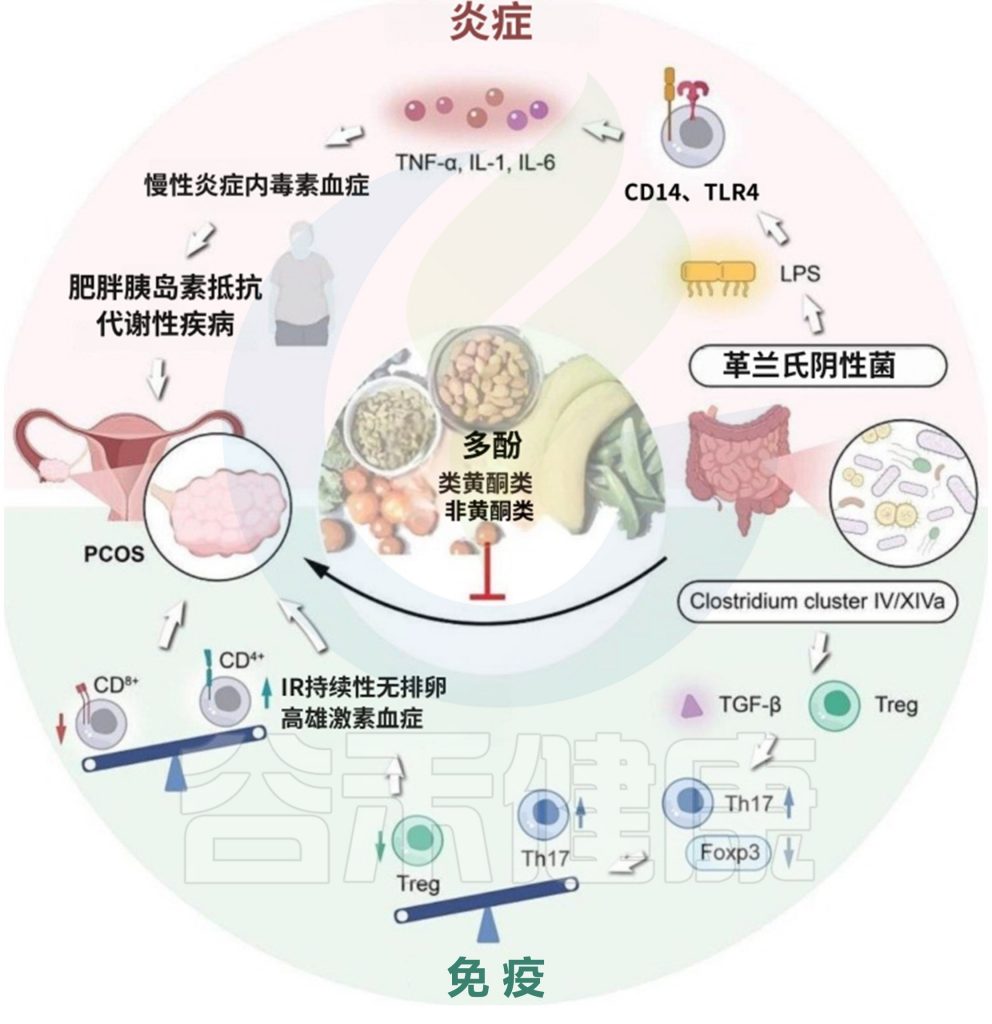
doi: 10.1186/s13048-024-01354-y
多酚对特定菌群的调节作用:
◆ 花青素(来源于葡萄、浆果)
Bifidobacterium、Lactobacillus、Enterococcus的丰度显著增加,增强肠道屏障功能(如上调紧密连接蛋白Claudin-3和ZO-1),减少炎症因子(IL-6、TNF-α)。花青素具有抗氧化应激损伤的作用,不仅调节了多囊卵巢综合征大鼠的血清性激素水平,还改善了卵巢形态。
◆ 绿茶儿茶素(EGCG)
儿茶素可以显著下调子宫 p-NF-κB p65 表达和促炎因子(IL-1β、IL-6 和 TNF-α)的蛋白表达,以及调节子宫组织中与基质降解相关的 MMP2 和 MMP9 表达。
来自乌龙茶的儿茶素可以通过抑制 p-STAT3 信号通路来抑制子宫炎症和基质降解。
补充绿茶提取物可以显著降低雌二醇戊酸诱导的 PCOS 大鼠的血清 LH 水平。此外,在绿茶提取物处理组中观察到胰岛素抵抗指数的降低。
◆ 白藜芦醇(红葡萄酒)
提升Bifidobacterium、Lactobacillus丰度,减少E. coli等致病菌,缓解氧化应激。白藜芦醇可以减少窦卵泡数量,增加二级卵泡数量,减少颗粒细胞死亡,并降低氧化应激水平。白藜芦醇还可以降低雄激素水平并提高胰岛素敏感性。
它存在于多种水果中,如葡萄(及其果汁)、橙子、蔓越莓、醋栗和花生皮等。
◆ 葡萄籽多酚(含没食子酸、表儿茶素)
促进Bifidobacterium、Lactobacillus ,抑制Clostridium histolyticum、Prevotella的增殖,降低肠道通透性,减少LPS入血引发的系统性炎症。
◆ 芒果籽提取物(MKE)
促进革兰氏阳性菌(如Lactobacillus)生长,抑制革兰氏阴性菌(如Bacteroides)扩张,缓解代谢紊乱。
◆ 异黄酮
异黄酮通常存在于大豆制品中,能在多种疾病中发挥抗炎和抗氧化作用。大豆苷元作为一种异黄酮,是雌激素受体的弱配体,能发挥雌激素效应。此外,大豆苷元可以通过肠道菌群转化为雌马酚,这表明肠道菌群与异黄酮代谢之间存在密切关系。异黄酮对 PCOS 具有治疗作用。
对PCOS患者在异黄酮干预三天后的粪便样本进行16S rRNA测序,发现异黄酮干预将PCOS组的α多样性提高到健康基线水平。此外,在对照组女性中,产Equol细菌的总体为42%(8/19),而在PCOS女性中为21%(5/24),这与PCOS患者血清Equol水平降低相一致,表明异黄酮在调节PCOS肠道微生物组成中可能发挥的作用。
中 药
一项先前的研究表明,半夏泻心汤可以通过调节肠道菌群来缓解 PCOS。
桂枝茯苓丸可以通过调节肠道菌群来抑制 PCOS 大鼠模型的胰岛素敏感性。
小檗碱具有通过调节肠道菌群来缓解 PCOS 的能力。
因此,针对肠道菌群的单味中药和复方中药为肥胖、胰岛素抵抗、糖尿病等代谢性疾病的干预和治疗提供了新靶点,也为 PCOS 的临床诊断和治疗提供了新的研究方向。
针灸是一种古老的疗法,可能有助于缓解慢性疼痛和辅助减肥。研究表明,针灸可以增加卵巢的血液流动并提高胰岛素敏感性。
粪 菌 移 植
粪菌移植(FMT)是治疗炎症性肠病的一种新疗法。FMT 将健康个体的粪便移植到患者的肠道中,通过改善和重建肠道菌群来达到治疗目的。
一项研究发现,将健康大鼠的FMT应用于来曲唑诱导的多囊卵巢综合征大鼠模型中,可导致雄激素水平下降、动情周期增强、卵巢形态正常化、普氏菌减少以及乳杆菌、梭菌(Clostridium)增加。
一项体内研究发现,FMT可以提高雌激素水平,降低血液雄激素水平,并支持正常的月经周期。
其 他 补 充 剂
用于多囊卵巢综合征症状的补充剂包括:
➦ 槲皮素 (QUR)
槲皮素是一种天然的类黄酮化合物,人体内不产生,存在于多种食物和药用植物中,如苹果、洋葱、葡萄、樱桃、橙子、番茄、银杏、连翘等。
槲皮素是一种潜在的缓解 PCOS 的药物。QUR 补充剂显著增加了肥胖小鼠中 Akkermansia 的相对丰度,并降低了厚壁菌门/拟杆菌门的比率。
连续 16 周喂食 1% 槲皮素会增加短链脂肪酸的产生。短链脂肪酸是由肠道菌群碳水化合物代谢产生的能量调节信号分子,可以改善胰岛素敏感性、下调炎症因子并促进脂肪酸氧化。
➦ 姜黄 Turmeric (Curcuma longa)
姜黄由于其抗氧化、抗炎、胰岛素增敏和促排卵特性,已成为一种有前景的 PCOS 补充疗法。
姜黄素补充剂可显著改变肠道菌群组成,使Ruminococcaceae、Burkholderiaceae、Verrucomicrobia丰度下降,Lactococcus、Turicibacter、Parasutterella增加,提示肠道菌群发生有益转变。
➦ 锌
补锌(50 毫克/天)治疗 8 周的多囊卵巢综合征(PCOS)女性,与健康对照组相比,显示出显著提高血清锌水平,同时降低血糖和胰岛素水平。这种效果被认为是由锌的抗氧化特性、其在稳定胰岛素六聚体中的作用以及增强胰岛素与肝细胞膜结合的结果。此外,补锌可能减少身体毛发生长并改善头发生长。
➦ 豆蔻 Cardamom (Elettaria cardamomum)
在肥胖的PCOS患者中,小豆蔻显著降低了黄体生成素(LH)、雄烯二酮和脱氢表雄酮(DHEA)水平,同时提高了卵泡刺激素水平,血清炎症标志物(TNF-α、IL-6、CRP)显著降低。
豆蔻下调了与肥胖和糖尿病相关的基因(FTO、CPT1A、LEPR、LAMIN),并上调了PPAR-γ,可能改善胰岛素抵抗和代谢异常。
➦ 圣罗勒 Tulsi (Ocimum tenuiflorum)
在PCOS大鼠模型中,圣罗勒提取物(100 mg/kg 和 200 mg/kg)显著逆转了睾酮、葡萄糖、总胆固醇和低密度脂蛋白胆固醇的升高(均 p<0.001),并提高了雌二醇和高密度脂蛋白胆固醇水平(p<0.001)。此外,圣罗勒提取物使卵巢中的囊肿消失,并减少了颗粒细胞的凋亡。圣罗勒提取物恢复了因PCOS诱导而耗损的抗氧化剂水平。
➦ 生姜 Ginger
在PCOS诱导的雌性大鼠模型中,高剂量生姜提取物(500 mg/kg)显著逆转了雌激素、孕酮和卵泡刺激素(FSH)的异常变化,效果与标准治疗药物克罗米芬柠檬酸盐相当,且无副作用。
一项大鼠实验显示,低剂量姜粉(100 mg/kg)长期给药(10天)可增加窦卵泡计数和卵巢间质血管内皮生长因子(VEGF),可能促进卵泡发育和生育能力。
一项针对PCOS女性的研究中,为期12周的生姜补充剂联合普拉提运动显著降低了黄体生成素(LH)、睾酮和空腹胰岛素水平,同时提高了FSH和性激素结合球蛋白(SHBG)。
生姜的非挥发性成分(如姜辣素、姜烯酚)通过抑制活性氧生成和调节氧化应激通路,可能改善PCOS相关的氧化损伤。
➦ 其他
运 动
每天运动对患有多囊卵巢综合征的人来说很重要。然而,运动过度可能会加剧激素失衡。找到适合自己的运动方式很重要。
力量训练、高强度间歇训练、瑜伽、普拉提、自身体重训练都是治疗多囊卵巢综合征的运动方式。
有氧运动和温和的活动包括:
骑行、慢跑、瑜伽、游泳、太极、走路、深呼吸、冥想、正念等。
多囊卵巢综合征的发病机制跨越遗传、代谢、内分泌与肠道微生态,而肠道菌群失调作为“代谢-炎症-免疫”失衡的核心枢纽,为治疗提供了全新视角。
随着肠道菌群检测技术的革新,多囊的早期诊断有望突破传统生化指标局限,通过识别特异性菌群标志物(如拟杆菌丰度、产丁酸菌缺失或促炎菌过度增殖),实现亚型分型与风险预测。
临床干预可结合菌群检测结果定制方案,例如,对F/B比例失衡者补充膳食纤维,对GABA合成不足者靶向补充乳酸杆菌,对LPS泄漏者采用抗炎益生元等方式。
肠道菌群的复杂性与个体异质性仍是临床转化的挑战。需进一步开展多中心临床研究,明确不同人群的菌群标志物阈值,建立标准化的检测与干预指南。
随着”微生物组-宿主”互作机制的深入解析,未来,整合肠道菌群动态监测与多组学数据,人工智能预测模型不断迭代更新,基于肠道菌群调控的多维度整合疗法有望成为多囊精准医学的新范式。
主要参考文献
Zhou P, Feng P, Liao B, Fu L, Shan H, Cao C, Luo R, Peng T, Liu F, Li R. Role of polyphenols in remodeling the host gut microbiota in polycystic ovary syndrome. J Ovarian Res. 2024 Mar 27;17(1):69.
Li C, Cheng D, Ren H, Zhang T. Unraveling the gut microbiota’s role in PCOS: a new frontier in metabolic health. Front Endocrinol (Lausanne). 2025 Mar 18;16:1529703.
Shukla A, Rasquin LI, Anastasopoulou C. Polycystic Ovarian Syndrome. [Updated 2025 May 4]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.
Sun Y, Gao S, Ye C, Zhao W. Gut microbiota dysbiosis in polycystic ovary syndrome: Mechanisms of progression and clinical applications. Front Cell Infect Microbiol. 2023 Feb 24;13:1142041.
Mallya P, Lewis SA. Curcumin and its formulations for the treatment of polycystic ovary syndrome: current insights and future prospects. J Ovarian Res. 2025 Apr 15;18(1):78.
Patibandla S, Gallagher JJ, Patibandla L, Ansari AZ, Qazi S, Brown SF. Ayurvedic Herbal Medicines: A Literature Review of Their Applications in Female Reproductive Health. Cureus. 2024 Feb 29;16(2):e55240.
Chen T, Jia F, Yu Y, Zhang W, Wang C, Zhu S, Zhang N, Liu X. Potential Role of Quercetin in Polycystic Ovary Syndrome and Its Complications: A Review. Molecules. 2022 Jul 13;27(14):4476.
Li J, Qiao J, Li Y, Qin G, Xu Y, Lao K, Wang Y, Fan Y, Tang P, Han L. Metabolic disorders in polycystic ovary syndrome: from gut microbiota biodiversity to clinical intervention. Front Endocrinol (Lausanne). 2025 Apr 28;16:1526468.
Khobragade NH, Sheth DB, Patel CA, Beladiya JV, Patel S, Dalal M. Polycystic ovary syndrome: Insights into its prevalence, diagnosis, and management with special reference to gut microbial dysbiosis. Steroids. 2024 Aug;208:109455.
Ravat FK, Goswami JR, Nair SM, Thummar KN. A review of metabolic and microbial influences on women with polycystic ovarian syndrome. Steroids. 2024 Dec;212:109512.
Gao H, Qian B, Ni Y, Sun L, Fu J. 多囊卵巢综合征发病机制研究进展 [Research Progress in the Pathogenesis of Polycystic Ovary Syndrome]. Sichuan Da Xue Xue Bao Yi Xue Ban. 2024 Jul 20;55(4):1049-1054. Chinese.
Gautam R, Maan P, Patel AK, Vasudevan S, Arora T. Unveiling the complex interplay between gut microbiota and polycystic ovary syndrome: A narrative review. Clin Nutr. 2024 Dec;43(12):199-208.
Senthilkumar H, Arumugam M. Gut microbiota: a hidden player in polycystic ovary syndrome. J Transl Med. 2025 Apr 15;23(1):443
谷禾健康
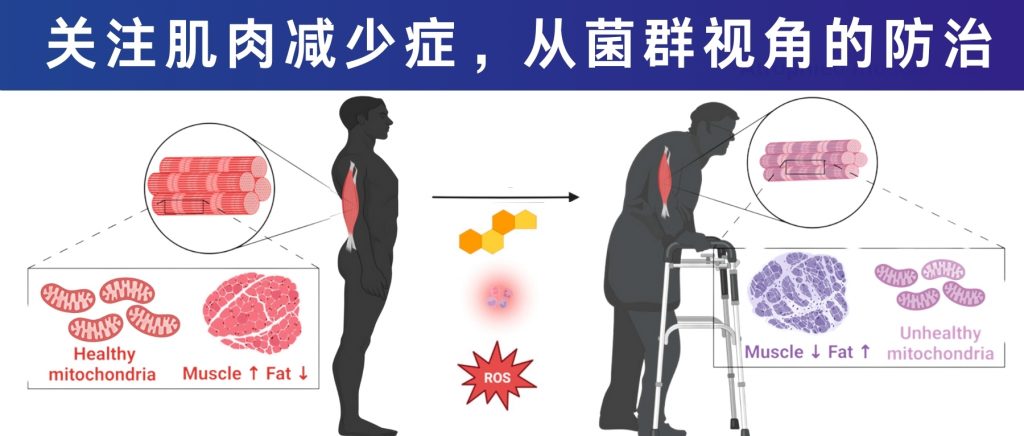
我国的老龄化问题日益突显,老年群体的生活质量是一个高度关注的焦点。许多老年人都会出现行走缓慢、起身或是爬楼梯困难、易失去平衡而摔跤、肌肉明显萎缩等症状。这很多时候都源于一种疾病——肌肉减少症。
肌肉减少症是一种与年龄相关的骨骼肌疾病,其特征是肌肉质量进行性丧失和肌肉力量下降。大约从30岁以后,肌肉质量会因为老化开始逐渐流失;到了40岁后,肌肉会开始以每10年约8%左右的速度流失,如果没有营养和运动干预,70岁时,人体肌肉质量下降约40%,到了80岁,肌肉大约会流失掉50%。据估计,60-70岁人群肌肉减少症的发病率为5-13%,80岁及以上人群更是高达11-50%。
肌肉作为生命的”隐形盔甲”,——它保护关节、储存营养、影响代谢等,许多人把肌肉流失当作“自然衰老”,直至跌倒骨折才认识其严重性。肌肉减少症对健康老龄化构成威胁,因为它不仅影响日常活动能力,还会损害代谢与免疫功能,增加肥胖、心血管等疾病病风险,甚至导致死亡率的升高。并且肌肉减少症不仅影响老年人,也威胁中、青年健康。肌肉减少会降低代谢率,易导致肥胖和三高,并与糖尿病、心梗和脑中风密切相关。
如今肌肉减少症已不仅限于老年人,部分年轻人也受其影响。长期”葛优躺”、”咸鱼瘫”、”办公坐”。无论是白天上班,还是晚上回家,很多人动都不愿多动一下,只想瘫着。长此以往后发现,不仅爬个楼梯就膝盖痛,甚至有时连拿个东西都觉得无力。肌肉减少症的主要原因是自然衰老,但缺乏运动、不良的饮食、慢性炎症、肥胖等一些疾病也都会促进肌肉减少症的发生,而这些正是当代年轻人普遍的生活特征。
如何提前预防、减缓或治疗改善肌肉减少症?除了常规的抗阻运动和充足且均衡的营养摄入外。不少研究发现肠道微生物群在肌肉减少症中发挥了不可忽视的作用,并提出了“肠道-肌肉轴”。紊乱的微生物组成可能导致肌肉老化和肌肉减少症的发展。肌肉减少症患者肠道菌群多样性和丰富度都较低,表现为放线菌门和梭杆菌门比例下降,普雷沃氏菌(Prevotella)与拟杆菌(Bacteroidetes)比率(P/B)降低,以及粪球菌属(Coprococcus)和毛螺菌科(Lachnospiraceae)的等产生短链脂肪酸的细菌丰度降低。
肠道微生物群似乎通过多种途径影响肌肉系统:包括调节饮食效果与营养传导,改变肠道通透性和炎症状态,影响肌肉合成代谢/分解代谢平衡,调节线粒体功能与激素分泌,以及影响骨骼肌纤维组成和神经肌肉传递等。
肠道微生物群分析有望帮助我们提前评估营养状况和预测肌肉减少症风险。谷禾肠道微生物检测报告不仅分析菌群状况,还提供营养评估和相关健康指标,有助于早期风险预警。同时有研究证实补充益生菌可以改善肌肉减少症,因此通过调节肠道微生物群可能成为治疗该症的新靶点。
肌肉减少症的定义
肌肉减少症(Sarcopenia),临床上也将其称为“肌少症”。医学定义是肌肉质量、力量和功能逐渐丧失而引起的综合症。
下面是肌肉减少症的一些最常见症状:
•肌无力
•活动时失去耐力或持久力
•行走缓慢
•难以进行日常活动
•爬楼梯困难
•易失去平衡
•肌肉明显萎缩
患病情况
▸ 主要发生在老年人,随年龄增长发病率增高
肌肉减少症通常发生在60岁及以上的老年人群,发病率随年龄的增长明显上升。60-70岁人群发病率为5-13%,80岁及以上人群高达11-50%。
依据2019年亚洲肌少症工作组制订的诊断标准,一项基于我国社区人群的流行病学调查研究结果显示,60岁以上人群的肌少症患病率为14.7%,其中男性肌少症患病率为17.3%,女性为12.5%。
▸ 不良生活习惯导致年轻人群患病增加
然而,近年来有统计发现,我国30岁以下的年轻人,竟有超过两成患“肌少症”。随着生活节奏加快,很多年轻人久坐少动、饮食不规律。
此外,再加上”白幼瘦”等审美观念影响,种种因素相加,增加了年轻人的肌肉流失,使这种原本的老年病,也变得越来越年轻化。肌少症已成一种全球性健康威胁。
肌少症的危害
肌肉和身体健康之间紧密相关,肌肉作为人体最重要的器官之一,意味着力量和生命力。有研究显示,肌肉减少对人体的影响和危害巨大:
肌肉减少10%左右,就可能出现机体免疫功能下降,感染风险增加;
肌肉减少20%左右,就可能出现肌肉无力,日常生活能力下降,跌倒风险增加,伤口愈合延迟;
肌肉减少30%左右,就可能出现日常生活能力下降甚至失能,还易发生压疮;
肌肉减少40%以上,则死亡风险明显增加。
肌肉减少症是一个严重的问题。一旦你失去了大量的肌肉和力量,你可能很难做一些事情,比如从椅子上站起来、打开罐子或搬运物品。也可能变得虚弱,跌倒、骨折、残疾和死亡的风险更高。我们总结肌肉减少症的危害主要有以下几方面:
▸ 身体功能下降与日常生活能力丧失
•跌倒风险增加;
•骨折风险增加;
•行动受限,步行变慢,难以上下楼梯;
•逐渐丧失独立生活能力,无法自理基本日常活动。
▸ 代谢与免疫功能受损
•影响糖代谢,胰岛素敏感性降低;
•炎症水平升高,导致”炎症老化”状态;
•免疫功能下降,增加感染风险;
•肌肉脂肪浸润增加,导致肌肉质量和功能持续下降。
▸ 共病风险增加
•肥胖和三高:中年后很容易出现肥胖等代谢问题。以前大家都把它归咎于吃太多,运动不足,但肌肉减少,基础代谢率降低也是关键所在;
•心血管疾病风险增加:肌少型肥胖者的高血压风险,会高出正常者两倍之多;
•呼吸功能下降:影响呼吸肌功能和肺活量;
•认知功能下降:肌肉减少症与认知障碍有关联;
•术后并发症增加:手术恢复更慢,术后风险更高;
•全因死亡率增加:研究显示肌肉减少症与死亡率有一定的关联。
导致肌肉减少症的原因
▸ 自然衰老
肌肉减少症最常见的原因是自然衰老。尽管并非所有长寿者都患此症,但大约从35岁以后,肌肉质量就会因老化开始逐渐流失。到了40岁后,肌肉会开始以每10年约8%左右的速度流失,如果没有营养和运动干预,70岁时,人体肌肉质量下降约40%,到了80岁,肌肉大约会流失掉50%。
随着年龄的增长,我们身体中会发生一些可能导致肌肉减少症的事情:
•负责从大脑向肌肉发送信号以开始运动的神经细胞减少;
•某些激素的浓度较低,包括生长激素、睾酮和胰岛素样生长因子;
•将蛋白质消化利用的能力下降;
•炎症增加,部分原因是疾病。
除了生理性衰老外,还有其他风险因素,例如缺乏运动、不良饮食和慢性疾病,这些因素都会导致肌肉和力量的丧失。
▸ 缺乏运动
研究表明,保持活跃可显著降低肌肉减少症风险。久坐卧床时间越长,肌肉质量和力量流失越多。即使在固定时间锻炼,长时间不活动仍会导致肌肉和力量损失。
▸ 不良饮食
劣质饮食可能导致肌肉减少症,蛋白质摄入不足被认为是主要原因,因为老年人体内蛋白质转化能力下降。部分研究显示蛋白质摄入不足与肌肉减少症相关。水果蔬菜摄入不足也可能是影响因素。富含超加工食品(高糖、高盐、多添加剂和不健康脂肪)的饮食同样与低肌肉质量有关。
一般来说,营养不良的老年人,无论是摄入量不足还是营养质量不佳,都面临更高的肌肉减少症风险,且病情恶化速度更快。
▸ 肥胖
肥胖似乎会加重肌肉减少症。高水平的体脂会增加炎症并改变胰岛素反应,这两者都可以加速肌肉流失。肥胖还会降低活动能力,形成肌肉流失和脂肪堆积的恶性循环。
▸ 慢性疾病
患有慢性阻塞性肺病(COPD)、肾病、糖尿病、癌症或艾滋病等慢性疾病会增加患肌肉减少症的风险。
人们有时会将肌肉减少症与其他疾病混淆,以下是两种症状相似且易混淆的疾病。
▸ 肌肉减少症与恶病质的区别
病因不同:恶病质主要由癌症、感染、肾病等慢性消耗性疾病引起;肌肉减少症主要由自然老化、激素水平和蛋白质合成减少相关。
表现差异:恶病质除肌肉流失外,还伴有明显的非自愿性体重减轻和脂肪组织丢失,是全身性消耗,并且进展迅速,常在数周或数月内显著恶化;而肌肉减少症进展缓慢,通常在数年间发展,且主要影响肌肉组织。
危害:肌肉减少症主要是增加跌倒和骨折风险、降低日常生活自理能力;而恶病质严重影响治疗效果,是晚期疾病的不良预后标志,显著增加死亡风险。
▸ 肌肉减少症与身体虚弱的区别
病因不同:身体虚弱源于多系统生理储备减退,涉及肌肉、神经、内分泌和免疫系统等,且心理社会因素在发病过程中具有重要影响。
表现差异:表现为虚弱表型五项特征(非自愿体重减轻、自我报告的疲劳感、肌力下降、步行速度减慢、体力活动水平降低),虽与肌肉减少症高度重叠但不等同,范围更广,涵盖全身各系统功能衰退。
危害:身体虚弱会导致全方位健康状况恶化的风险更高,面对应激时缺乏稳态解决能力,对各种医疗干预的耐受性下降。
我们知道,肠道微生物群在免疫、内分泌、能量代谢稳态和整体健康等方面都起着至关重要的作用。肠道菌群失调和肌肉减少症又都常见于老年人,那么两者之间是否存在一定的联系呢?
近年来许多研究聚焦于肌肉减少症与肠道菌群组成之间关系,发现菌群失调与骨骼肌量和功能降低相关。并有研究发现,肠道微生物群及其代谢物可以作用于肌肉,还提出了“肠-肌肉轴”理论 。
参与“肠肌肉轴”发病机制的关键驱动因素
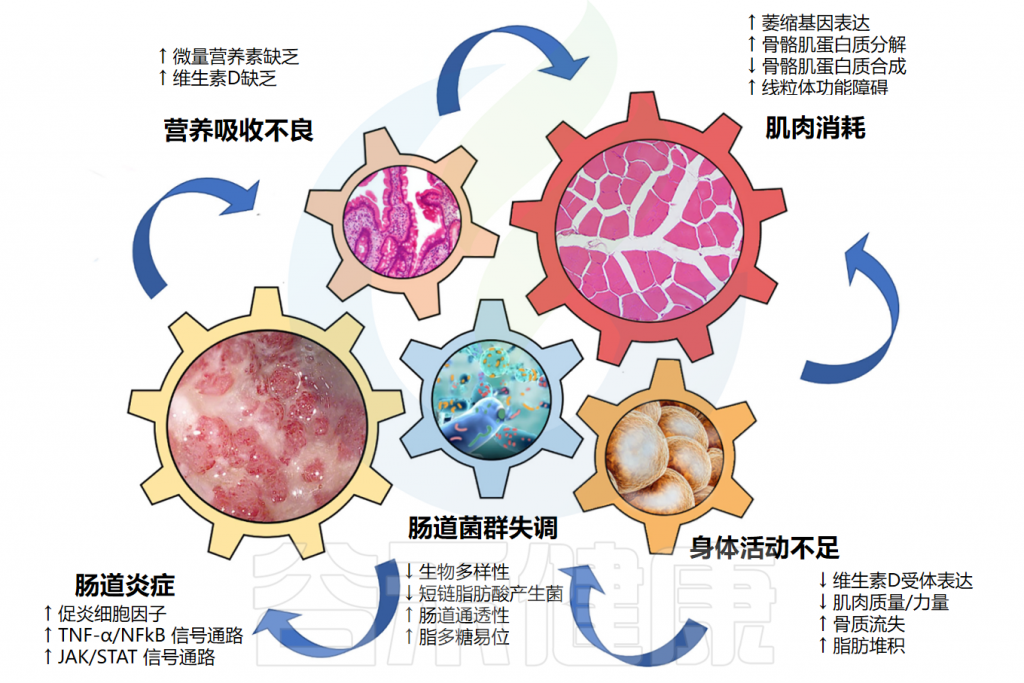
Nardone OM,et al.Front Immunol.2021
2024年一项涉及4307名43至87岁参与者的17项随机对照研究荟萃分析,基于16S rRNA基因测序揭示了肌肉减少症患者肠道菌群特征变化。

肌肉减少症患者的肠道菌群变化
▸ 肠道菌群的多样性和丰富度低于正常人
研究发现,肌肉减少症患者肠道菌群的多样性和丰富度低于健康对照组。在门水平上,放线菌门和梭杆菌门的比例下降(梭杆菌门减少20%至28%,放线菌门减少7%至10%),而其他门没有显著变化。
在属水平上,Akkermansia、Dialister、Dorea、Lachnospiraceae、Ruminococcaceae、Coprococcus、Faecalibacterium、Megamonas、Phascolarctobacterium、Prevotella、Lachnoclostridium、Paraprevotella、Ruminococcus_2、Streptococcus和Subdoligranulum的比例下降,瘤胃球菌科、粪杆菌属、普雷沃氏菌属、 Lachnoclostridium 显著减少(下调3%),而其他细菌略有减少(下降1%)。
Alistipes、Bacteroidota、Escherichia、Eubacterium_rectale_group、Flavonifractor、g-Bacteroides、 g-Lactobacillus、o-Clostridiales、g-Parabacteroides和Shigella的比例增加,其中拟杆菌属的增加幅度最大(上调12%),副拟杆菌属和志贺氏菌的比例增加2%,其他细菌增加1%。
▸ 菌群的变化可能是肌少症的早期迹象或标志物
具体来说,普雷沃氏菌(Prevotella)与拟杆菌(Bacteroidetes)比率(P/B)的降低,以及粪球菌属(Coprococcus)和毛螺菌科(Lachnospiraceae)的丰度降低,是重要的指标。
普雷沃氏菌(Prevotella)和拟杆菌(Bacteroidetes)参与膳食纤维的发酵和短链脂肪酸(SCFA)的产生,这对维持肌肉质量和功能至关重要。较低的P/B比率表明SCFA的产生能力降低,这可能会对肌肉健康产生负面影响。同样,粪球菌属(Coprococcus)和毛螺菌科(Lachnospiraceae)也是产生SCFA的细菌,它们的减少与SCFA水平降低有关,导致肌肉萎缩和无力。因此,监测这些特定的细菌标志物可以提供肌肉减少症的早期迹象,从而允许及时干预。
肠道菌群和肌肉力量
肠道菌群和肌肉功能参数也显示出了一定的关联,肌肉力量下降是肌肉减少症的一个重要特征。通过使用手持测力计测量优势侧握力评估肌肉力量。
注:该参数在生理上会随着年龄的增长而下降,但在满足肌肉减少标准的患者中,其降低通常更为明显。
▸ 肌肉力量下降的人群体内促炎微生物更丰富
在最近的一项观察性研究中发现,过度饮酒的人们的握力较低,变形菌门、萨特氏菌属、梭状芽胞杆菌属和霍尔德曼氏菌属的相对丰度较高,而粪杆菌属的相对丰度较低。
粪便微生物群的这些变化伴随短链脂肪酸水平降低,表明存在促炎微环境。这些结果表明微生物群可能对肌肉力量产生一些影响。
▸ 调整肠道微生物群有助于改善握力等肌肉功能
一项对60名疗养院老人的随机对照试验显示,菊粉和低聚果糖益生元干预13周后,握力显著提升。虽未直接评估肠道菌群,但菊粉和低聚果糖对肠道微生物群组成有已知有益的影响。补充菊粉可以提高人体中双歧杆菌、嗜胆菌的相对丰度,而低聚果糖具有选择性增加双歧杆菌丰度的能力。益生元还刺激微生物合成SCFAs,从而改善钙吸收和骨矿化。
正如最近的一项系统评价所表明的那样,骨骼健康和钙稳态与肌肉减少症发作密切相关。因此,握力改善可能由肠道菌群变化调节炎症和代谢平衡所致。
综上,人类肠道菌群与肌肉力量可能相关,双歧杆菌和粪杆菌被认为是主要参与者。这两个属之间存在相互作用,粪杆菌合成丁酸盐的能力是由双歧杆菌的丰度介导的,在可能的肌肉力量-微生物群关联中也应考虑。
肠道菌群和步行速度
步行速度是衡量老年肌肉减少症的一项参数,能预测行动不便和死亡率,且与多种慢性疾病进展相关。慢步态(≤0.8m/s)与事故残疾显著相关,尽管临界值因环境和人群而异。
注:步行速度通常在4米直线路径上以患者平常行走速度测量,推荐使用电子设备以提高精度和可重复性。
▸ 肠道菌群可以影响运动功能
肠道菌群与步行速度关系的研究较少。一项动物实验显示,无菌状态或抗生素使用导致运动过度活跃,比肠道菌群正常的移动更快。向无菌果蝇添加特定乳酸菌后恢复正常运动行为,表明肠道菌群可通过调节糖代谢和章鱼胺能系统(相当于人类去甲肾上腺素系统)影响运动功能。
一项对32名65岁以上久坐女性的非随机比较试验显示,躯干肌肉训练与有氧运动后肠道菌群组成发生特异性变化,拟杆菌属丰度与6分钟步行测试中步态速度增加呈正相关。另一项绝经前健康女性研究表明,拟杆菌属丰度与心肺健康相关,但未直接评估步态速度。
最后,在一项随机对照试验中,在36名肝硬化患者中测试了多菌株益生菌与安慰剂的效果发现,益生菌给药诱导的肠道微生物群有益修饰与步态速度的改善有关。
这些研究表明肠道菌群组成可能与步行速度相关,但均未针对肌肉减少症老年人开展,研究未能确立菌群与步态速度变化间的因果关系。
此外,步行速度作为功能参数不仅依赖肌肉力量和功能,还取决于中枢神经系统功能。衰老过程中,微生物群通过多种机制影响大脑生理学,这些机制可能影响老年人步行速度和功能依赖性。肠道细菌产生神经递质(γ-氨基丁酸、去甲肾上腺素和多巴胺)的能力及调节宿主产生血清素的能力,似乎与菌群组成和步行速度的关联有关。因此,这些关联可能不仅取决于肠道-肌肉轴,还与微生物对大脑的影响有关。
改善微生物群对肌肉的影响
▸ 肠道菌群失调可能导致炎症引发神经肌肉功能受损
评估肠道菌群改善对肌肉质量和功能影响的研究较少,多集中于动物模型。一项研究证明,向小鼠癌症模型给予含罗伊氏乳杆菌(一种FoxN1调节剂)的益生菌可抑制恶病质发展并维持肌肉质量。
部分益生菌具有明显抗炎作用,可能通过促进合成代谢有益肌肉健康。例如,含普拉梭菌(主要SCFA生产者之一)的益生菌制剂能改善小鼠肝脏合成代谢并减少全身炎症。同样,螺旋藻(一种食品添加剂或补充剂)治疗可改善老年小鼠炎症和氧化应激生物标志物。
此外,动物研究还评估了抗生素引起的肠道菌群失调的全身影响。肠道菌群失调与骨骼强度和机械性能受损相关,可能因成骨减少导致合成代谢刺激不足。抗生素诱导的菌群失调会干扰小鼠神经肌肉传递,可能促进肌肉蛋白质分解代谢。
越来越多证据显示肠道菌群可能参与肌肉减少症的病理生理学。但肠道微生物群及其代谢物究竟是如何影响肌肉减少症的?
我们通过查阅文献并汇总,认为肠道菌群可能通过以下方式影响肌肉减少症:
微生物群作为营养信号的传感器
▸ 肠道微生物群会影响饮食的效果、营养的传导
肠道微生物群会影响宿主代谢平衡。例如无菌小鼠即使在喂食高脂肪饮食时也表现出持续的瘦表型。即使在均衡饮食的情况下,将营养不良人类的粪便微生物群移植到无菌小鼠也会导致生长缺陷。
将猪肠道菌群移植到瘦无菌小鼠中,导致肌肉纤维结构发生显著变化,类似于猪的典型变化。因此,微生物群可以作为向宿主发送营养信号的基本转导,而饮食则塑造微生物群组成和功能。
肠道菌群与营养和肌肉功能
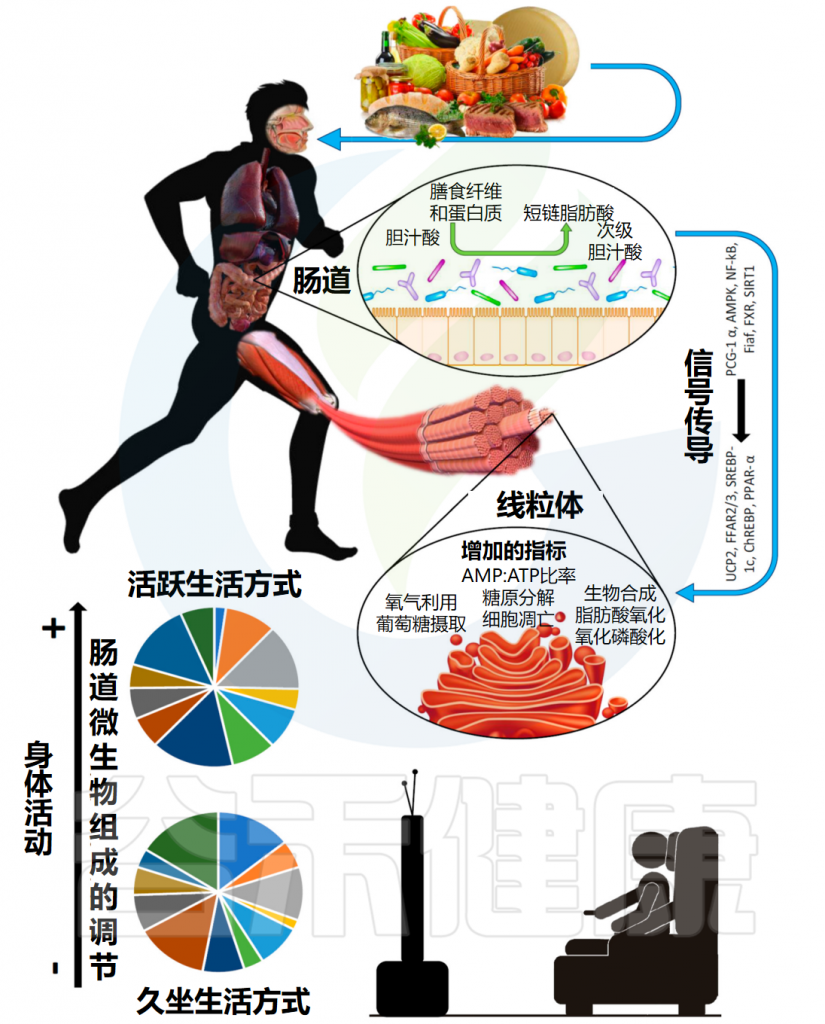
doi: 10.3390/nu9121303.
饮食会影响微生物群的组成;反过来,微生物群将一些营养物质(包括纤维和蛋白质)代谢成介质,例如短链脂肪酸,进入体循环。
这些介质通过调节炎症和促进胰岛素敏感性产生的多种信号通路,对肌细胞,即对它们的线粒体产生已知影响。图下半部分显示体育锻炼能直接调节肠道菌群组成,并标明了相关参与因子。
▸ 肠道微生物群对氨基酸吸收和肌肉合成很重要
蛋白质摄入对骨骼肌具有公认的促合成代谢作用,有利于肌肉质量的沉积与体育锻炼协同作用。这种影响可能是由肠道微生物群介导的。例如在肉鸡中,在类似的饮食方案下,肌肉质量的增长速度深受特定肠道微生物群代谢型的影响,这表明肠道微生物群在氨基酸吸收和促进肌肉合成代谢方面发挥着重要作用。
一项对38名超重人群的随机对照试验显示,与麦芽糖糊精对照组相比,接受酪蛋白和大豆蛋白3周补充后,细菌代谢明显转向氨基酸降解和发酵。这表明肠道菌群可通过增加氨基酸生物利用度并刺激骨骼肌中胰岛素分泌和反应来促进蛋白质合成代谢。动物研究表明,微生物产生的支链氨基酸(BCAA)增加与胰岛素敏感性和蛋白质合成改善相关。
▸ 但过度高蛋白饮食并不一定对肌肉有利
需要注意的是,高蛋白饮食对微生物群的影响可能并不总是对肌肉有利。高蛋白饮食小鼠的肠道菌群表现为厚壁菌门/拟杆菌门比率降低、病原体(如肠杆菌科)增加,同时产生代谢调节剂(如SCFA)的菌群减少,导致体重减轻并可能对肌肉代谢产生负面影响,包括炎症调节减少和胰岛素抵抗增加。一项人体随机对照试验也发现,耐力运动员长期服用牛肉蛋白补充剂导致健康相关菌群(包括双歧杆菌、Roseburia和Blautia)减少。
因此,蛋白质摄入与微生物群组成的关系及其对宿主代谢的影响复杂且尚未完全明确。蛋白质摄入对肠道菌群组成及肌肉质量沉积的影响可能取决于蛋白质质量和微生物群代谢型,微生物群介导的蛋白质摄入促合成代谢反应可能因个体差异而不同。
肠道菌群影响肌肉质量
肠道微生物群参与氨基酸的代谢、吸收和活力。膳食蛋白质被宿主和细菌的蛋白酶/肽酶水解成肽和氨基酸,这些产物能够调节全身能量状态,支持肠道菌群生长和生存。
▸ 肠道菌群可以影响肌肉合成对蛋白质的需求
有证据表明,肠道微生物群组成的改变可以决定肌肉合成对蛋白质的更高需求,那些老年肌细胞的特征现象(即所谓的“合成代谢抵抗”)。合成代谢抵抗是导致肌肉蛋白质合成减少和随之而来的肌肉生理改变的原因,促进肌肉减少症发生。
合成代谢抵抗现象与参与肌肉合成的蛋白质基因表达改变有关,受损的氨基酸转运到肌肉中,使流向骨骼肌的营养血流失调,减弱蛋白质消化和吸收,肌肉蛋白分解增加和骨骼肌干细胞的损失。
▸ 短链脂肪酸等菌群代谢物会调节肌肉合成代谢
证据支持肠道-肌肉轴的存在,其中肠道微生物群组成可以通过产生介质来影响肌肉质量合成代谢和宿主的功能。一般来说,随年龄增长,肠道菌群中短链脂肪酸(SCFA)生产者减少。SCFA能够调节蛋白质调节途径,增加ATP的产生,通过调节全身合成代谢/分解代谢平衡来影响骨骼肌蛋白质沉积刺激骨骼肌葡萄糖摄取,并影响胰岛素敏感性和炎症等功能。
肠道菌群影响氨基酸进入门静脉循环供全身使用。菌群失调会降低膳食蛋白质和促进肌肉蛋白合成的特定氨基酸(如色氨酸)的生物利用度。
肠道菌群代谢物可能参与骨骼肌功能

doi: 10.3390/nu9121303.
▸ 肠道微生物群本身也可以合成一些氨基酸
肠道微生物群本身可以合成氨基酸,这是肌肉蛋白质合成代谢的关键底物,衰老会损害微生物群合成赖氨酸、异亮氨酸、亮氨酸和缬氨酸的能力,从而增加其蛋白水解功能。肠道微生物群还参与维生素的合成,包括叶酸、维生素B12和核黄素,介导这些营养素对骨骼肌细胞的促合成代谢作用。
▸ 肠道菌群变化会改变骨骼肌纤维组成并影响肌肉力量
此外,肠道菌群的年龄相关变化能诱导肌内脂肪浸润。动物模型显示,特定菌群会改变骨骼肌纤维组成。值得注意的是,随年龄增长,肌肉力量下降幅度大于肌肉质量,主要由于肌肉纤维分布改变(I型纤维比例增高、II型纤维萎缩)以及肌纤维间脂肪积累。
肠道与肌肉的交流可能是双向的。研究表明,运动训练与有益的菌群谱(生物多样性和代谢活性物质产生)相关。
炎症性衰老导致肌肉减少
老年人肠道菌群特征是由促炎与抗炎途径失衡引起的慢性低度炎症(”炎症性衰老”)所促成。炎症性衰老部分源于免疫衰老现象,表现为免疫功能失调、CD-28共刺激分子丧失和端粒缩短。
▸ 肠道菌群及其代谢物影响炎症性衰老
肠道菌群及其代谢物在炎症性衰老中扮演重要角色。衰老的肠道菌群抵抗有害微生物、清除代谢物的能力下降,循环内毒素水平升高。因此,调整肠道菌群的饮食改变可能影响促炎/抗炎介质释放,维持表型变化。
免疫系统受菌群与肠道细胞间互动调节。健康肠道菌群调控免疫系统发育和稳态,维持炎症平衡并抑制慢性炎症。短链脂肪酸通过减少促炎细胞因子和趋化因子分泌及巨噬细胞浸润发挥抗炎作用。特别是,丁酸盐诱导IL-10、视黄酸和TGF-β分泌,并刺激抗炎调节性T细胞产生。
▸ 炎症反应会通过影响合成代谢导致肌肉减少
肠道菌群通过维持肠屏障功能调控脂多糖和促炎细菌内毒素的吸收,参与炎症调节。动物研究表明,年龄相关的肠道菌群变化与肠道通透性增加相关,这主要由上皮紧密连接损伤引起。屏障功能的这种改变促进宿主全身炎症。肠道菌群失调会刺激肠上皮细胞分泌粘蛋白,增加病原体进入肠粘膜的几率。丁酸盐则通过增强紧密连接组装减轻炎症,阻止内毒素易位。
这些机制导致炎症反应改变,可能通过在骨骼肌促进分解代谢并抑制合成代谢来加速肌肉流失。
菌群失调导致线粒体功能障碍
肠道菌群能影响肠道屏障稳态,实验表明,在肠道菌群存在时,肠道上皮能产生生理水平的氧化应激。氧化应激与肠道菌群组成、功能及肠壁通透性相互作用,从而调节外源分子进入体循环的可能性。
▸ 不健康的菌群会使线粒体损伤进而改变肌肉稳态
不健康的肠道菌群抗氧化能力下降,可能导致年龄相关的肌细胞线粒体质量降低。线粒体损伤释放的分子激活线粒体DNA诱导的炎症途径,促使炎症细胞释放细胞因子、趋化因子、活性氧和一氧化氮,造成慢性炎症持续并形成恶性循环,从而改变肌肉稳态。
线粒体功能障碍影响肌肉减少症
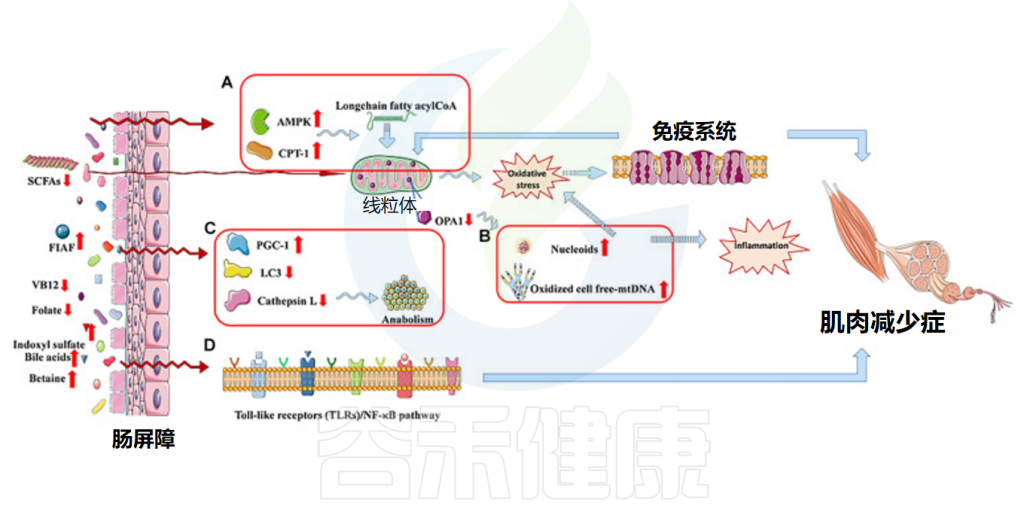
doi: 10.3389/fbioe.2020.590869.
研究表明,肌细胞质量控制过程的变化可能参与肌肉减少症的发生。老年肌细胞中线粒体功能障碍和自噬信号分子表达降低是衰老现象的组成部分。这些变化可能导致受损线粒体清除效率低下和功能失调细胞器积累,引起肌肉萎缩。肠道菌群产生的短链脂肪酸等代谢物可能积极参与骨骼肌中的线粒体生物发生。
肠道微生物群和骨骼肌的分子信号通路
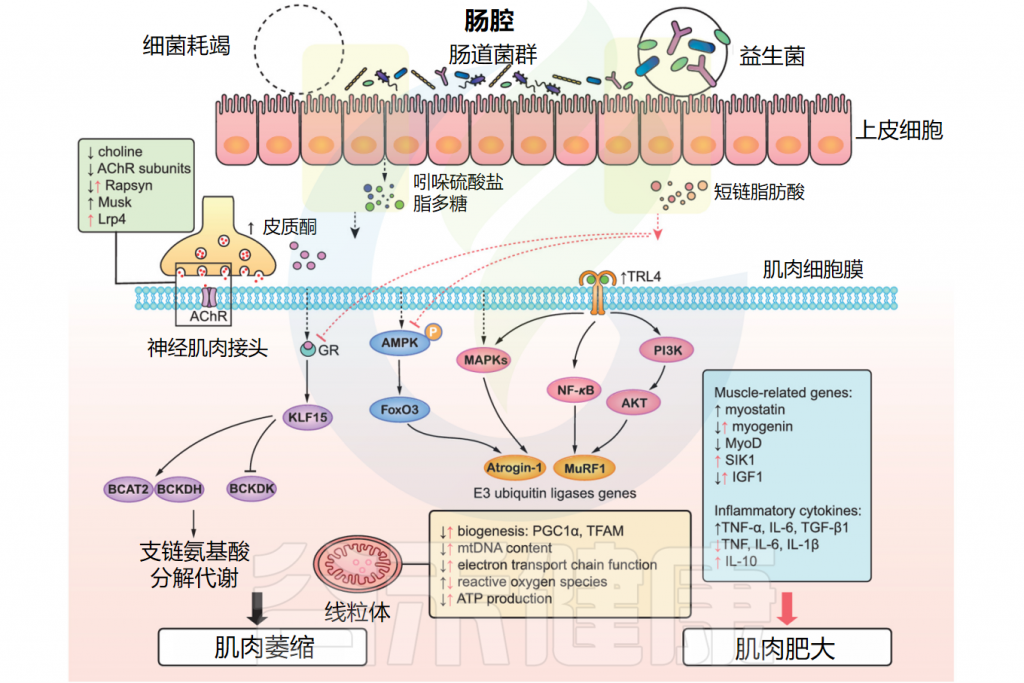
doi: 10.1002/jcsm.12784.
有害细菌代谢物(硫酸吲哚酯和脂多糖)和肠道菌群缺失诱导肌肉萎缩。这些物质通过激活PI3K/AKT、NF-κB和MAPKs信号通路,上调E3泛素连接酶基因(Atrogin-1/MAFbx和MuRF1)及炎症因子,导致肌肉萎缩和炎症。
细菌耗竭条件下,AMPK-FoxO3-Atrogin-1/MuRF1级联反应和BCAAs分解代谢被激活,同时IGF1、肌生成素和MyoD表达降低,肌肉生长抑制素升高,神经肌肉接头和线粒体功能受损。
胰岛素抵抗加速肌肉损失
健康肠道菌群可降低胰岛素抵抗。肠道菌群失调和肠屏障改变导致短链脂肪酸和次级胆汁酸减少,同时脂多糖和支链氨基酸的吸收与循环水平增加,这些变化共同导致胰岛素抵抗。
短链脂肪酸增强胰岛素敏感性,在调节葡萄糖摄取和代谢中发挥关键作用。它们提高能量消耗,改善葡萄糖耐量。次级胆汁酸则通过激活胰高血糖素样肽-1分泌防止胰岛素抵抗,影响葡萄糖稳态。脂多糖结合并激活toll样受体4信号通路,诱导胰岛素抵抗、亚临床炎症和肥胖。循环支链氨基酸水平升高与2型糖尿病发病率增加5倍相关。
▸ 胰岛素抵抗会加速肌肉质量和力量的流失
胰岛素抵抗和糖尿病与肌肉质量和力量的加速损失有关。胰岛素在刺激肌细胞中线粒体蛋白合成和抑制蛋白水解中起关键作用。由于信号系统的改变,响应胰岛素的蛋白质合成正常增加受损,促进了肌细胞中与年龄相关的合成代谢抵抗。
众所周知,肌肉减少症(即肌肉生长和再生的损害)的特征是生长激素(GH)和胰岛素样生长因子1(IGF-1)浓度下降。有证据表明,短链脂肪酸促进全身性 IGF-1 释放,这表明由于细菌失调而改变这些微生物群介质可能会影响肌肉健康。
肠道微生物群与肌肉健康密切相关,构成”肠道-肌肉轴“。这一关系使肠道菌群可能成为肌肉减少症早期诊断、预防和辅助治疗的重要指标和潜在干预靶点。
谷禾的肠道微生物群检测可为肌肉减少症的早期诊断和预防提供哪些关键信息?让我们接着往下看。
作为肌肉减少症的生物标志物
许多研究表明,肌肉减少症患者肠道菌群的多样性和丰富度低于健康对照组,这种变化先于临床症状出现。
▸ 关键菌属丰度变化
•放线菌门和梭杆菌门的比例下降;
•普雷沃氏菌(Prevotella)和粪球菌(Coprococcus)等有益菌群减少;
•普雷沃氏菌(Prevotella)与拟杆菌(Bacteroidetes)比率(P/B)的降低;
•变形菌门尤其大肠杆菌等机会病原菌增加;
•产丁酸盐菌群(如Lachnospiraceae和Ruminococcaceae科细菌)减少。
▸ 菌群代谢物作为生物标志物
短链脂肪酸:尤其是丁酸盐,在肌肉健康中起关键作用。检测报告中显示的短链脂肪酸水平可作为评估风险的生物标志物。
次级胆汁酸:次级胆汁酸水平改变与胰岛素敏感性和肌肉质量相关。
色氨酸代谢物:肠道菌群参与色氨酸代谢,其代谢产物(如血清素等)与系统性炎症和肌肉功能相关。
评估营养状况
营养不足是肌肉减少症的主要原因之一,谷禾肠道微生物检测报告中有专门的营养评估内容,以及一些与营养相关的健康指标,这些有助于提前预测肌肉减少症风险。
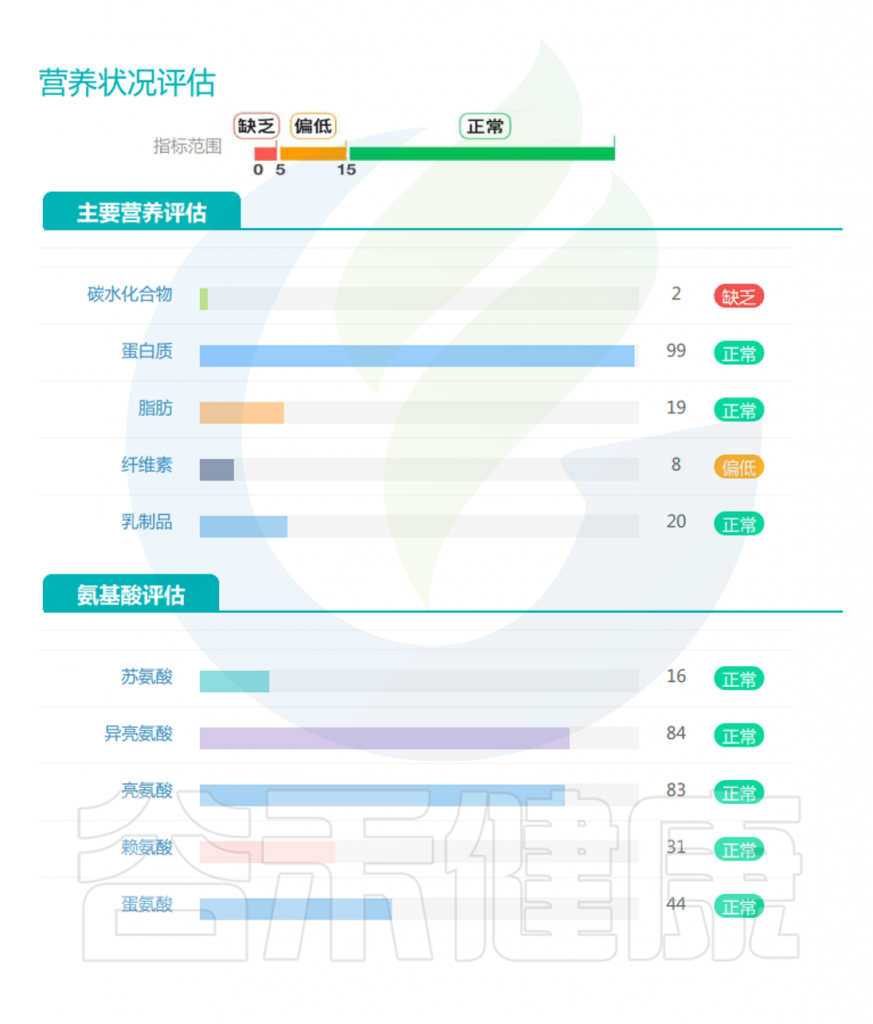
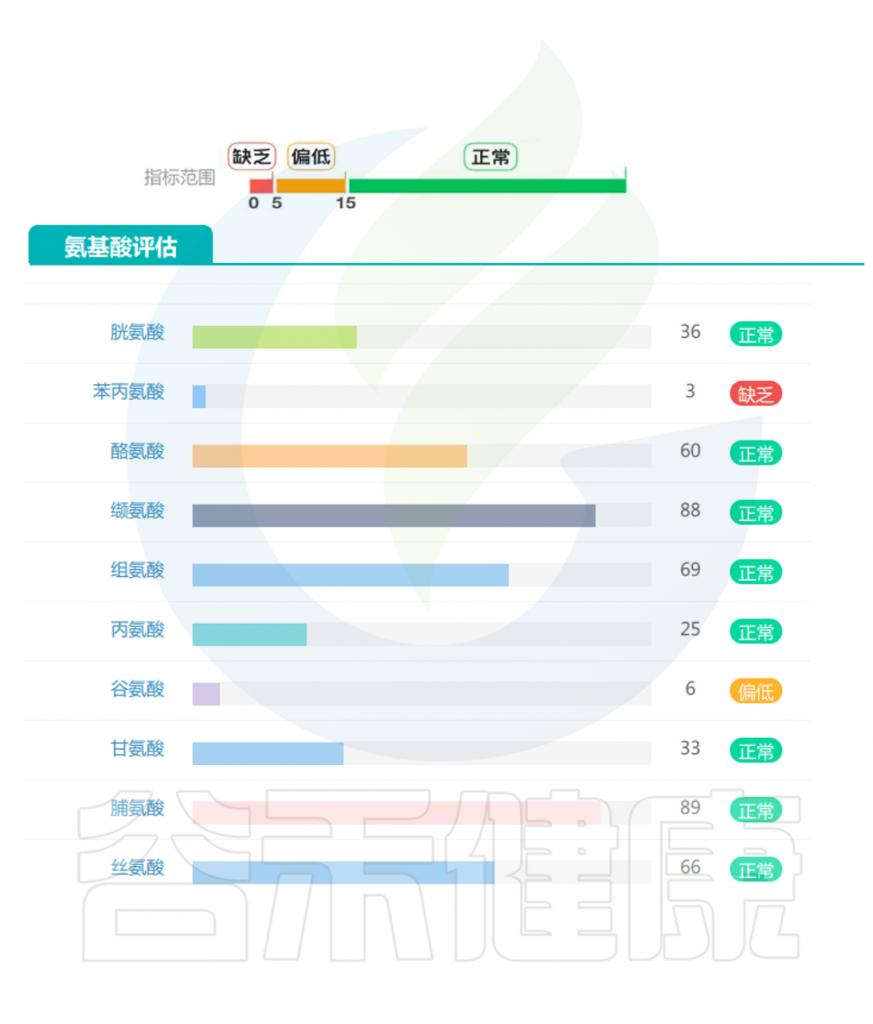
<来源:谷禾健康肠道菌群检测数据库>
▸ 根据营养指标评估是否营养不良
蛋白质和氨基酸:这是与肌肉减少症最直接相关的重要指标。作为构成肌肉组织的基本单位,蛋白质及其组成成分氨基酸的代谢状况直接影响肌肉的合成与分解平衡,因此在预测和诊断肌肉减少症风险中具有核心意义。
短链脂肪酸(SCFAs):作为膳食纤维发酵的主要产物,肠道SCFAs水平直接反映了膳食纤维摄入状况。丁酸盐、丙酸盐和乙酸盐的比例和浓度在肌肉健康中起关键作用。
氨基酸代谢物:支链氨基酸(BCAAs)代谢异常与肌肉减少症相关。
次级胆汁酸:胆汁酸代谢反映肠道对脂质消化吸收的能力,次级胆汁酸水平的变化与胰岛素敏感性和肌肉质量维持相关。
注:谷禾健康与临床机构合作成立的临床营养检测评估技术中心,致力于使营养检测更具体、更直观,扩展肠道菌群检测应用,克服传统营养评估方法局限,为临床提供更有价值的数据支持。
▸ 宏基因组反映消化吸收能力
肠道微生物的功能基因组学分析也可提供营养代谢能力的证据:
KEGG通路富集分析:与蛋白质消化、氨基酸代谢和能量转换相关的功能通路在肌肉减少症患者中表现异常。
碳水化合物活性酶谱:反映消化复杂碳水化合物的能力。
蛋白酶和肽酶活性:与蛋白质消化吸收效率相关。
除了在预防和提前诊断中发挥作用外,肠道菌群还能够在改善或治疗肌肉减少症患者中起到一定辅助作用。
补充益生菌改善肌肉减少症
已经有不少研究证实使用益生菌可以改善肌肉质量和力量。2021年一项随机双盲临床试验证实,口服植物乳杆菌(Lactobacillus plantarum TWK10)六周可有效提升虚弱老年人的肌肉质量和功能,预防肌肉减少症。
同年另一项研究表明,植物乳杆菌TWK10通过提高肌肉组织糖原浓度和调节肠道菌群,预防小鼠因衰老导致的肌肉无力、骨质流失和认知障碍。
此外研究发现,补充干酪乳杆菌(L.casei Shirota)(LcS)可通过肠道肌肉轴减轻衰老小鼠的肌肉减少症。LcS通过改变肠道菌群组成、改善线粒体功能、降低炎症和活性氧水平及维持短链脂肪酸水平,减缓与衰老相关的肌肉质量损失。
从一位举重金牌运动员肠道分离出的长双歧杆菌(Bifidobacterium longum OLP-01),连续补充4周可剂量依赖性地提高小鼠握力和耐力。
肌肉减少症的发展可以受肠道微生物群调节
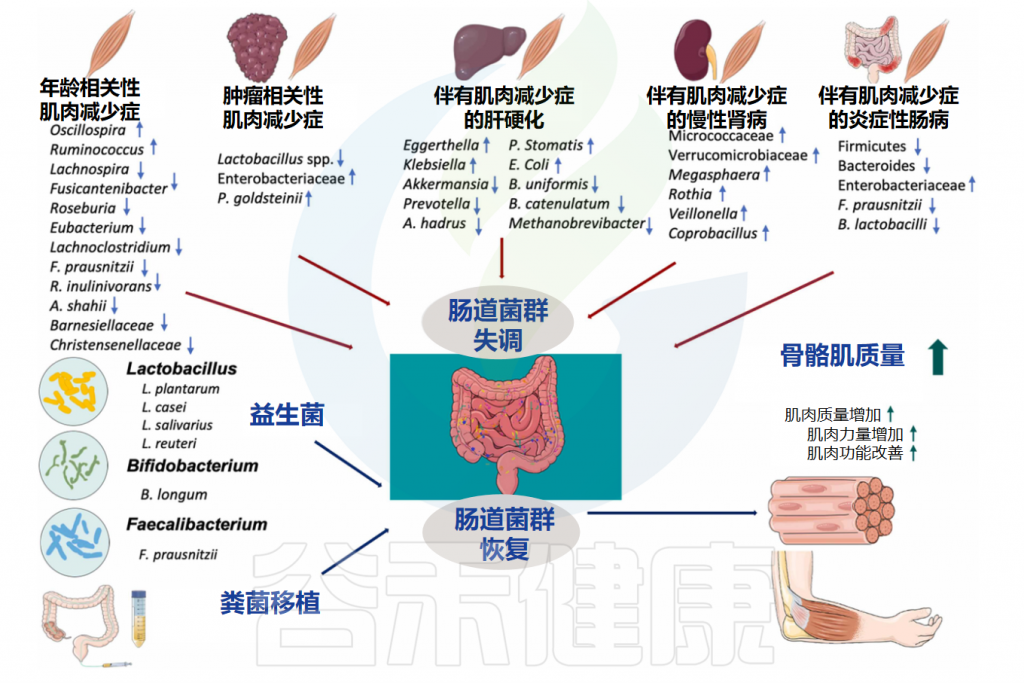
Zhang T,et al.Ageing Res Rev. 2022
益生菌改善肌肉减少症的作用机制可能通过以下几点:
1.提高蛋白质分解吸收效率
肌肉减少症的一个关键问题是营养吸收不足,特别是蛋白质摄入和利用效率下降。研究表明,益生菌能够显著提高蛋白质的消化吸收率,尤其是对植物性蛋白质。
2020一项安慰剂对照、随机、双盲、多中心交叉研究中证实,益生菌补充能显著增加植物蛋白中氨基酸的吸收率。这对素食者或依赖植物蛋白为主要蛋白质来源的老年人尤为重要。
2.增强肠道屏障功能
肠漏被认为与肌肉减少症有关,由于肠道屏障的破坏,其通透性增加,调节有害物质转移的能力降低,从而触发免疫系统和炎症反应。低度慢性炎症是被认为导致合成代谢抵抗和肌肉减少症发展的因素之一 。
而特定益生菌能够增强肠道上皮细胞间的紧密连接,减少肠道通透性。
3.作为肌肉营养传感器
肠道核心菌属普拉梭菌(Faecalibacterium prausnitzii)干预显著增加高脂肪饮食小鼠的肌肉质量,可能与增强线粒体呼吸、ATP合成酶水平提高、肠道菌群改变及肠道完整性改善有关。
肠道微生物群可能还是肌肉营养的调节传感器,肠道菌群的产物,尤其是短链脂肪酸(SCFA)被发现可以改善肌肉质量。喂养SCFA的年轻无菌小鼠的新证据表明,与未治疗的对照相比,骨骼肌质量和力量增加。
粪菌移植
与补充益生菌相比,粪菌移植(FMT)是一种更激进的治疗选择。
▸ 来自健康供体的粪菌移植后改善了原本的肌肉质量
许多研究表明,粪菌移植可能是一种改善骨骼肌质量和功能的方法。与肠道菌群正常的无病原体小鼠相比,缺乏肠道菌群的无菌小鼠表现出骨骼肌萎缩增加,以及与骨骼肌生长和线粒体功能相关的基因表达降低。
在将无病原体小鼠的肠道微生物群移植到无菌小鼠体内后,观察到肌肉质量增加,肌肉萎缩改善,肌肉氧化代谢能力增强,神经肌肉连接相关基因Rapsyn 和 Lrp4 表达增加。
注:Rapsyn 和 Lrp4是肌肉发育和功能中极其重要的两个基因,尤其是在突触后膜乙酰胆碱受体(AChR)聚集和信号转导方面。
上述结果表明肠道菌群在调节骨骼肌质量和功能中的重要作用。当肠道稳态受损时,通过益生菌或粪菌移植(FMT)干预可增强肌肉功能并缓解疾病症状,从而为宿主带来益处。
常规的防治措施
除了通过肠道微生物群干预外,肌肉减少症的常规防治方法我们也应掌握。
▸ 营养充足且均衡的饮食
营养不良和肌肉减少症在老年患者中经常重叠,老年人的营养和能量摄入通常会随着年龄的增长而下降,因此预防和治疗肌肉减少症的主要方法之一是促进营养充足。
蛋白质、维生素D、抗氧化营养素和长链多不饱和脂肪酸的充足摄入量受到特别重视,因为这些营养素能够抵消合成代谢抵抗,促进蛋白质合成并调节炎症,从而防止其对肌肉细胞的有害后果。
营养不良或肌肉减少症老年人的推荐蛋白质摄入量(1.2-1.5 g/kg/天)需高于健康活跃老年人(1.0-1.2 g/kg/天),以满足更高能量需求并防止肌肉损失。
▸ 运动锻炼
目前没有专门用于治疗肌肉减少症的药物,其治疗方法还有肌肉强化和步态训练的物理疗法。
长期研究证实,运动训练(尤其是阻力训练)是改善老年人肌肉质量和力量的最有效方法,几乎所有临床试验均证实了运动对预防肌肉减少症的积极作用。
此外,运动对肠道微生物组有显著影响,研究表明运动能增加肠道菌群多样性并促进有益代谢功能菌群的增长。
随着人口老龄化加剧和不健康生活方式,肌肉减少症已从传统的老年疾病逐渐年轻化,成为威胁全民健康的重要问题。本文深入探讨了肌肉减少症的定义、症状、危害及其与肠道菌群的密切关系,揭示了这一隐形健康杀手的多重面貌。
本文主要从“肠道-肌肉轴”的新视角重新审视肌肉减少症的发生机制及防治。研究表明,肠道菌群通过多种途径影响肌肉系统:调节饮食效果与营养传导,影响肌肉合成代谢/分解代谢平衡,改变肠道通透性和炎症状态,调节线粒体功能与激素分泌,以及影响骨骼肌纤维组成和神经肌肉传递。
并且肌肉减少症患者普遍存在肠道菌群多样性和丰富度降低,表现为特定菌群比例失调,尤其是产生短链脂肪酸细菌的减少。
在日益重视健康老龄化的时代背景下,深入理解肠道菌群与肌肉健康的关联至关重要。肠道微生物群分析有望成为肌肉减少症的早期预警手段,益生菌等菌群调节手段可能成为创新治疗靶点。未来研究需聚焦个体化肠道菌群干预策略,为各类人群提供精准肌肉和营养健康管理方案,使”肌”不可失的健康意识深入人心。
主要参考文献:
Song Q, Zhu Y, Liu X, Liu H, Zhao X, Xue L, Yang S, Wang Y, Liu X. Changes in the gut microbiota of patients with sarcopenia based on 16S rRNA gene sequencing: a systematic review and meta-analysis. Front Nutr. 2024 Jun 28;11:1429242.
Zhang T, Cheng JK, Hu YM. Gut microbiota as a promising therapeutic target for age-related sarcopenia. Ageing Res Rev. 2022 Nov;81:101739.
Liao X, Wu M, Hao Y, Deng H. Exploring the Preventive Effect and Mechanism of Senile Sarcopenia Based on “Gut-Muscle Axis”. Front Bioeng Biotechnol. 2020 Nov 5;8:590869.
de Marco Castro E, Murphy CH, Roche HM. Targeting the Gut Microbiota to Improve Dietary Protein Efficacy to Mitigate Sarcopenia. Front Nutr. 2021 Jun 21;8:656730.
Prokopidis K, Cervo MM, Gandham A, Scott D. Impact of Protein Intake in Older Adults with Sarcopenia and Obesity: A Gut Microbiota Perspective. Nutrients. 2020 Jul 30;12(8):2285.
Zhao J, Huang Y, Yu X. A Narrative Review of Gut-Muscle Axis and Sarcopenia: The Potential Role of Gut Microbiota. Int J Gen Med. 2021 Apr 13;14:1263-1273.
Ticinesi A, Nouvenne A, Cerundolo N, Catania P, Prati B, Tana C, Meschi T. Gut Microbiota, Muscle Mass and Function in Aging: A Focus on Physical Frailty and Sarcopenia. Nutrients. 2019 Jul 17;11(7):1633.
Sarcopenia Cruz-Jentoft, Alfonso J et al.The Lancet, Volume 393, Issue 10191, 2636 – 2646.
Casati M, Ferri E, Azzolino D, Cesari M, Arosio B. Gut microbiota and physical frailty through the mediation of sarcopenia. Exp Gerontol. 2019 Sep;124:110639.
Ticinesi A, Lauretani F, Milani C, Nouvenne A, Tana C, Del Rio D, Maggio M, Ventura M, Meschi T. Aging Gut Microbiota at the Cross-Road between Nutrition, Physical Frailty, and Sarcopenia: Is There a Gut-Muscle Axis? Nutrients. 2017 Nov 30;9(12):1303.

谷禾健康

扭链瘤胃球菌(Ruminococcus torques)是一种革兰氏阳性厌氧细菌,杆状、不形成孢子,不运动。根据环境条件可呈现链状或簇状排列,最适生长温度为37°C。
R.torques含有多种编码降解复杂碳水化合物的酶系,是一种纤维素分解细菌,这意味着它可以降解纤维素,将纤维素分解为葡萄糖和其他糖。在单糖中可以利用葡萄糖、果糖、半乳糖、N-乙酰半乳糖胺和N-乙酰葡萄糖胺生长,还能参与胆汁酸的代谢。通过代谢能够产生短链脂肪酸(主要是乙酸和丙酸,以及少量丁酸),是一种产丁酸盐的细菌。
R.torques最显著的特征是其强大的粘蛋白降解能力,可以利用MUC2(人肠道中主要分泌的粘蛋白)。其拥有一系列专门的糖苷酶和蛋白酶,能够有效分解肠道粘蛋白的复杂糖链结构。研究发现,R.torques、A.muciniphila、B.bifidum和R.gnavus均能降解人类结肠黏蛋白,但R.torques降解能力是最强的。粘蛋白是构成肠道粘液层的主要成分,对维持肠道屏障功能至关重要。
R.torques是人体肠道微生物组的常见成员,在健康人群中普遍存在,但其丰度通常维持在相对较低的水平。它与肠道粘液层的动态平衡密切相关,在正常情况下参与粘液更新和营养物质循环。
但多项研究表明,R.torques异常增殖与多种疾病相关,包括克罗恩病、肥胖、糖尿病相关疾病、桥本甲状腺炎及多囊卵巢综合征等患者体内均发现其丰度显著升高。
R.torques丰度过高可导致粘蛋白过度降解,使粘液层变薄并增加肠道通透性,从而引发细菌移位、低度慢性炎症,并干扰免疫调节与代谢功能。深入研究R.torques生物学特性及其与宿主的相互作用,对开发基于微生物组的肠道屏障相关诊断和治疗策略具有重要意义。
1
Ruminococcus torques在炎症性肠病中显著增加
许多研究和谷禾的检测数据发现,即使在没有明显肠道炎症的情况下,炎症性肠病(IBD)患者的肠道微生物群都会发生显著变化,尤其是粘膜降解相关细菌丰度有所增加。这表明在IBD中,粘膜降解相关细菌处于一个更有利的生态位。
结肠杯状细胞持续分泌的粘液层在结肠细菌与上皮细胞间形成屏障,这一屏障具有免疫调节和保护作用。而粘膜降解细菌可以降解这一防御屏障。

研究人员发现,在非炎症性克罗恩病和溃疡性结肠炎的肠道中,总粘膜相关细菌分别平均增加了1.9倍和1.3倍。但活泼瘤胃球菌(Ruminococcus gnavus)和扭链瘤胃球菌(Ruminococcus torques)在IBD患者中增加的数量比总粘膜相关细菌高出许多倍。
与控制对照组相比,在克罗恩病和溃疡性结肠炎的肠道中,R.gnavus分别平均增加了12.3倍和4.4倍。在控制对照样本中,仅有10%检测到Ruminococcus torques,但在克罗恩病和溃疡性结肠炎患者中分别有38%和45%检测到,其总体丰度约为对照组的几十倍。
炎症性肠病患者与对照组的细菌相对丰度
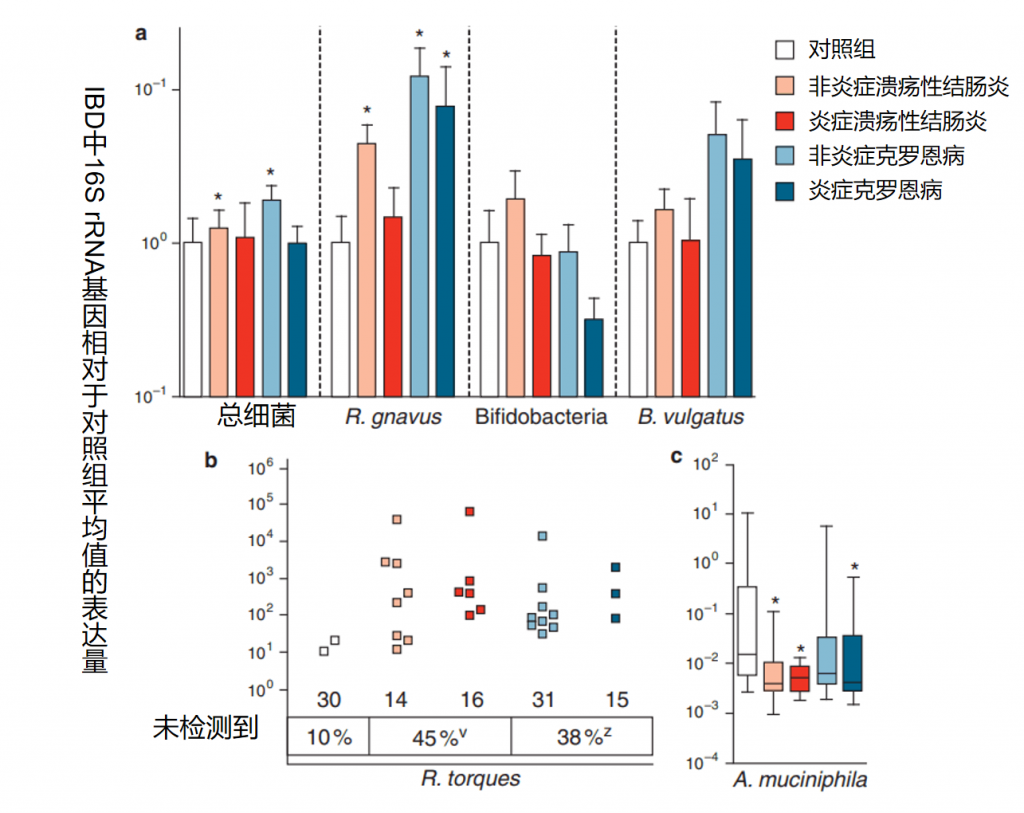
doi: 10.1038/ajg.2010.281.
值得注意的是,我们之前介绍过的下一代益生菌嗜黏蛋白阿克曼菌(A.muciniphila)在炎症性肠病患者中含量降低。
2
高丰度R.torques过度降解黏蛋白破坏肠道屏障
为何同为黏液降解相关菌,A.muciniphila被视为益生菌,而R.torques在炎症性肠病中富集并具有致病性?
研究表明,R.torques、A.muciniphila、B.bifidum和R.gnavus均能降解人类结肠黏蛋白(MUC2),但部分降解菌仅能利用特定粘蛋白成分,而R.torques降解能力是最强的。
黏蛋白降解细菌丰度过高或过度活跃会破坏肠道黏蛋白屏障,增加肠道通透性,促使管腔抗原和有害物质渗入肠壁,从而诱发炎症反应和免疫失调——这被认为是克罗恩病的关键病理特征之一。研究表明,黏蛋白降解菌丰度与肠道炎症程度相关,即使被视为有益的A.muciniphila,过量存在同样有害。
R.torques过多导致代谢通路受损影响屏障功能
研究基于KEGG数据库功能注释分析发现,克罗恩病上消化道受累患者中两条重要保护性通路显著减少:L-蛋氨酸生物合成III通路和棕榈酸酯生物合成II通路,这两条通路与R.torques活性呈负相关。
注:消化道受累患者是指消化系统的部分或全部结构因疾病而受到影响或损害的病人。
蛋氨酸能增强小肠粘膜完整性、屏障功能及绒毛形态,而棕榈酸酯促进肠道杯状细胞产生MUC2,形成厚粘液层,在维持肠道屏障功能中起关键作用。
3
R.torques增强了其他细菌的底物利用和生长
Ruminococcus torques生长过程中降解的特定粘蛋白聚糖结构或顽固降解的结构,这些降解产物可能被其他微生物群成员利用。
例如R.torques分泌细胞外的α-和β-糖苷酶,这些酶能够去除这些末端糖分以降解粘蛋白。一旦末端糖分被去除,暴露出寡糖链和蛋白质核心,粘蛋白基质就变得容易降解。可以被许多其他结肠细菌单独或作为微生物群落的一部分所降解。

上面这项研究发现,R.torques通过分泌酶降解粘蛋白糖蛋白结构域和胃肠O-聚糖,并从完整的粘蛋白中释放出产物,这些产物可供B.thetaiotaomicron利用。R.torques将完整粘蛋白糖蛋白释放的产物交叉喂养到B.thetaiotaomicron的能力支持R.torques能促进其他细菌生长的假设。
当肠道中的微生物过度降解黏蛋白并且数量异常增殖时,会打破原本稳定的肠道菌群平衡状态。这种失衡不仅影响正常共生菌的生存环境,还会显著扰乱整个肠道微生态系统的稳态。随着黏蛋白屏障的持续被破坏,肠道上皮细胞的保护层变得薄弱,导致肠道通透性增加,有害物质更容易渗透进入肠壁组织。这一系列连锁反应最终会损害肠道的正常生理功能,降低营养物质的吸收效率,并可能引发局部炎症反应,最终导致克罗恩病症状。
4
临床意义:与克罗恩病的辅助诊断相关
抗酿酒酵母抗体(ASCA)是酿酒酵母菌抗原蛋白的血清反应性抗体,是一种免疫球蛋白,常见于炎症性肠病,尤其是克罗恩病。对成人和儿童克罗恩病的诊断有辅助作用,具有高度特异性但敏感度较差。
注:ASCA在CD患者中的出现率为30%到60%,在一般人群中仅为5%。ASCA与小肠受累、狭窄和穿透性克罗恩病形式有关。

研究发现,Ruminococcus torques与克罗恩病患者中抗酿酒酵母抗体(ASCA)阳性状态有显著关联。具体来说,R.torques在ASCA阳性患者中的存在频率较高,而在ASCA阴性患者中则较低。这可能反映了这些患者在免疫反应和微生物群落组成上的差异。
ASCA阳性患者与Ruminococcus torques和Yersinia enterocolitica显著相关,而ASCA阴性患者与Enterobacter cloacae和Faecalibacterium prausnitzii显著相关。
在ASCA阳性患者中,R.torques的平均丰度显著高于ASCA阴性患者。这表明R.torques的丰度可能与ASCA的产生或存在直接相关。
通过影响免疫反应
Ruminococcus torques可能通过其代谢产物或结构成分侵袭肠道黏膜,触发宿主免疫反应。这种肠道细菌的存在增加了宿主对微生物抗原的敏感性,进而可能促进抗酿酒酵母抗体(ASCA)的产生,因为ASCA通常源于对肠道微生物抗原的免疫应答。
肠道微生态失衡
R.torques的存在可能反映了肠道微生态的失衡,这种失衡可能与ASCA阳性患者的免疫系统异常有关。ASCA阳性患者可能具有特定的免疫特征,使其更容易对某些肠道细菌产生免疫反应。
疾病严重性
由于R.torques与ASCA阳性状态的关联,这种细菌可能与克罗恩病的严重程度有关。ASCA阳性患者通常表现出更复杂的疾病表型,包括更高的手术风险和更频繁的疾病复发。
R.torques在克罗恩病中的临床意义
总体而言,Ruminococcus torques与抗酿酒酵母抗体的关联及其丰度变化表明,该细菌可能作为克罗恩病的潜在生物标志物,在患者免疫炎症反应和疾病进程中发挥重要作用。
未来的研究可以进一步探讨R.torques在克罗恩病发病机制中的作用,并探索其在临床诊断和治疗中的应用价值,特别是在风险评估、患者筛查和预防上消化道受累方面的潜力。
Ruminococcus torques不仅与克罗恩病存在明显的关联性,其他科学研究已经证实,在多种代谢、免疫、甚至神经系统相关疾病的患者样本中,同样能够观察到Ruminococcus torques菌群丰度的显著增加,表明这种微生物可能在多种疾病的发病机制中扮演着重要角色。
1
R.torques在肥胖患者中增加

越来越多的证据表明,肠道微生物群通过代谢物-宿主相互作用调节肥胖。上述研究发现肠道缺氧诱导因子2α(HIF-2α)通过调控肠道乳酸脱氢酶A(LDHA)表达正向调节乳酸水平。
小鼠肠道特异性HIF-2α消融导致乳酸水平降低,普通拟杆菌(Bacteroides vulgatus)和扭链瘤胃球菌(Ruminococcus torques)丰度增加。这些变化共同导致牛磺酸结合胆酸(TCA)和脱氧胆酸(DCA)水平升高,并激活脂肪G蛋白偶联胆汁酸受体GPBAR1(TGR5)。
这种激活上调了解偶联蛋白(UCP)1和线粒体肌酸激酶(CKMT)2的表达,导致白色脂肪组织产热升高。TCA和DCA的施用反映了这些表型,B.vulgatus和R.torques的定植分别抑制和诱导产热。
2
自闭症中R.torques丰度增加

患有自闭症谱系障碍(ASD)、便秘和腹泻的儿童粪便中Sutterella wadswarensis以及扭链瘤胃球菌(Ruminococcus torques)和活泼瘤胃球菌(Ruminococcus gnavus)的丰度增加。
而Akkermansia muciniphila数量减少,这一模式与炎症性肠病(IBD)患者的肠道微生物特征相似。并且研究提到自闭症谱系障碍儿童中有一个亚群存在肠道通透性增加的问题,R.torques的增加可能与此相关。它可能具有作为自闭症谱系障碍(ASD)特定亚群的潜在生物标志物。
3
糖尿病周围神经病变患者R.torques增加
南京医科大学第二附属医院的一个研究团队将80名受试者分为三组:糖尿病周围神经病变(DPN)患者45名、无DPN的2型糖尿病患者21名,及健康对照组14名。研究比较了三组间肠道菌群构成差异,并分析了肠道菌群与临床指标的相关性。
研究发现,在属水平上,糖尿病周围神经病变(DPN)组拟杆菌属和粪杆菌属的丰富度显著降低,而埃希氏菌-志贺氏菌(Escherichia-Shigella)、Lachnoclostridium、经黏液真杆菌属(Blautia)、巨球菌属(Megasphaera)和扭链瘤胃球菌(Ruminococcus torques)的丰度增加。
稳态模型评估的胰岛素抵抗指数与巨球菌属(Megasphaera)丰富度呈正相关。甘氨酸熊去氧胆酸与瘤胃球菌群和气囊杆菌丰富度正相关,而牛磺熊去氧胆酸则与瘤胃球菌和副拟杆菌属丰富度正相关。
4
妊娠糖尿病患者R.torques增加

一项亚洲研究发现,妊娠糖尿病(GDM)患者的肠道菌群组成与正常孕妇存在显著差异。GDM患者体内柯林斯菌属(Collinsella)、经黏液真杆菌属(Blautia)、瘤胃球菌属(Ruminococcus)、活泼瘤胃球菌(Ruminococcus gnavus)和扭链瘤胃球菌(Ruminococcus torques)以及真杆菌(Eubacterium hallii)的丰度明显增加(p< 0.05)。
5
多囊卵巢综合征患者R.torques增加
据研究报道,多囊卵巢综合征患者体内梭状芽孢杆菌属(Fusobacterium)、大肠杆菌-志贺菌属(Escherichia-Shigella)、扭链瘤胃球菌(Ruminococcus torques)的水平升高,而粪杆菌属(Faecalibacterium)、另枝菌属(Alistipes)、Subdoligranulum和Clostridium IV的水平降低。
6
桥本甲状腺炎患者R.torques增加
研究表明桥本氏甲状腺炎(HT)中肠道微生物群和微生物代谢物谱紊乱。
详细的粪便菌群 Mann-Whitney U 检验显示: 桥本甲状腺炎患者Blautia、Roseburia、Ruminococcus torques、Romboutsia、Dorea、Fusicatenibacter和Eubacterium hallii丰度增加,而粪杆菌属(Faecalibacterium)、拟杆菌属(Bacteroides)、普雷沃菌属(Prevotella_9)和Lachnoclostridium丰度降低。
Spearman相关分析证实7个临床参数间存在相关性。线性判别分析效应量法进一步显示两组间27个菌属有显著差异,这些菌属与临床参数密切相关。
瘤胃球菌属(Ruminococcus)是厚壁菌门中很重要的革兰阳性菌,也是人体肠道菌群的核心菌菌属,在分解碳水化合物和消化抗性淀粉方面发挥关键的作用,瘤胃球菌能有效地分解坚硬的植物物质,如细胞壁,这样消化蔬菜不太可能引起胃痛。除此之外还对健康有很多好处,包括:
稳定肠道屏障
逆转腹泻
降低结直肠癌风险
减少肾结石
增加能量
目前其底下的几个物种被越来越多的研究发现,与人体的疾病发展密切相关,甚至可以通过监测其变化作为疾病的辅助诊断生物标志物。例如前不久我们科普过的活泼瘤胃球菌(Ruminococcus gnavus)——多种疾病风险的潜在标志物,在肥胖、抑郁症、炎症性肠病、2型糖尿病等疾病患者中丰度偏高。
研究发现R.gnavus能够产生一种炎性多糖,该分子诱导树突状细胞产生炎性细胞因子,如TNFα(肿瘤坏死因子),可能导致人体的炎症反应。并且越来越多的证据表明,R.gnavus的过度生长可能与某些肠道疾病有关,包括炎症性肠病(IBD)、肠易激综合征(IBS)和结直肠癌。
本文分享的是瘤胃球菌的另外一个重要物种:扭链瘤胃球菌(Ruminococcus torques),该菌可以分解纤维素,利用胆汁,同时可以产生丁酸。但是该菌最显著的特征是其强大的粘蛋白降解能力,可以利用MUC2(人肠道中主要分泌的粘蛋白)。其拥有一系列专门的糖苷酶和蛋白酶,能够有效分解肠道粘蛋白的复杂糖链结构。
高丰度R.torques过度降解黏蛋白破坏肠道屏障。R.torques异常增殖与多种疾病相关,包括克罗恩病、肥胖、糖尿病相关疾病、桥本甲状腺炎及多囊卵巢综合征等患者体内均发现其丰度显著升高。
Ruminococcus torques与抗酿酒酵母抗体的关联及其丰度变化表明,该细菌可能作为克罗恩病的潜在生物标志物,在患者免疫炎症反应和疾病进程中发挥重要作用。未来的研究可以进一步探讨R.torques在克罗恩病发病机制中的作用,并探索其在临床诊断和治疗中的应用价值,特别是在风险评估、患者筛查和预防上消化道受累方面的潜力。
主要参考文献
Schaus SR, Vasconcelos Pereira G, Luis AS, Madlambayan E, Terrapon N, Ostrowski MP, Jin C, Henrissat B, Hansson GC, Martens EC. Ruminococcus torques is a keystone degrader of intestinal mucin glycoprotein, releasing oligosaccharides used by Bacteroides thetaiotaomicron. mBio. 2024 Aug 14;15(8):e0003924.
Kwak MS, Cha JM, Shin HP, Jeon JW, Yoon JY. Development of a Novel Metagenomic Biomarker for Prediction of Upper Gastrointestinal Tract Involvement in Patients With Crohn’s Disease. Front Microbiol. 2020 Jun 3;11:1162.
Wu Q, Liang X, Wang K, Lin J, Wang X, Wang P, Zhang Y, Nie Q, Liu H, Zhang Z, Liu J, Pang Y, Jiang C. Intestinal hypoxia-inducible factor 2α regulates lactate levels to shape the gut microbiome and alter thermogenesis. Cell Metab. 2021 Oct 5;33(10):1988-2003.e7.
Wang Y, Ye X, Ding D, Lu Y. Characteristics of the intestinal flora in patients with peripheral neuropathy associated with type 2 diabetes. J Int Med Res. 2020 Sep;48(9):300060520936806.
Gupta A, Chan SY, Toh R, Low JM, Liu IMZ, Lim SL, Lee LY, Swarup S. Gestational diabetes-related gut microbiome dysbiosis is not influenced by different Asian ethnicities and dietary interventions: a pilot study. Sci Rep. 2024 Apr 29;14(1):9855.
Yang Y, Cheng J, Liu C, Zhang X, Ma N, Zhou Z, Lu W, Wu C. Gut microbiota in women with polycystic ovary syndrome: an individual based analysis of publicly available data. EClinicalMedicine. 2024 Oct 18;77:102884.
Zhao F, Feng J, Li J, Zhao L, Liu Y, Chen H, Jin Y, Zhu B, Wei Y. Alterations of the Gut Microbiota in Hashimoto’s Thyroiditis Patients. Thyroid. 2018 Feb;28(2):175-186.

谷禾健康

副萨特氏菌属(Parasutterella)是一种革兰氏阴性,严格厌氧菌,在谷禾的人群肠道样本数据库中检出率为84.13%,说明这个菌在大部分人肠道存在,甚至长期定植共生。
Parasutterella属占据特定肠道生态位,影响宿主代谢:来自小鼠、大鼠和人的Parasutterella均不能降解糖,也无法还原硝酸盐或产生吲哚,但能合成琥珀酸盐,并且该菌可能参与人体胆汁酸稳态维持和胆固醇代谢。同时肠道内芳香族氨基酸、胆红素、嘌呤和胆汁酸衍生物等代谢物也受该菌的影响。
作为肠道共生菌成员之一,Parasutterella的相对丰度与不同的宿主健康结果有关,例如在肥胖、2型糖尿病、焦虑和抑郁、炎症性肠病患者中,Parasutterella的丰度增加;但是又有一些研究发现Parasutterella可以降低危重肺炎风险,并对肾上腺功能有一定的影响。副萨特氏菌属(Parasutterella)可能根据具体情况发挥二分作用。
在人体研究和动物试验中,发现Parasutterella对抗生素给药和其他饮食干预(如益生元和抗性淀粉补充剂)有反应。过量食用高脂、超加工食品,缺乏维生素A会导致Parasutterella丰度增加,而食用虫草素、小麦麸质、白藜芦醇、阿拉伯半乳聚糖、发酵豆乳等可以降低Parasutterella丰度。
副萨特氏菌属(Parasutterella)是β变形菌门下的一个属,与萨特氏菌属(Sutterella)相似但又有所不同。是一种革兰氏阴性,严格厌氧的球菌或球杆菌,不产生孢子,大小为0.5-0.8×1.0-1.5微米。
在37°C的GAM琼脂上培育72小时后,Parasutterella菌落呈完整、圆形、凸面、半透明,直径为0.5-0.7mm。
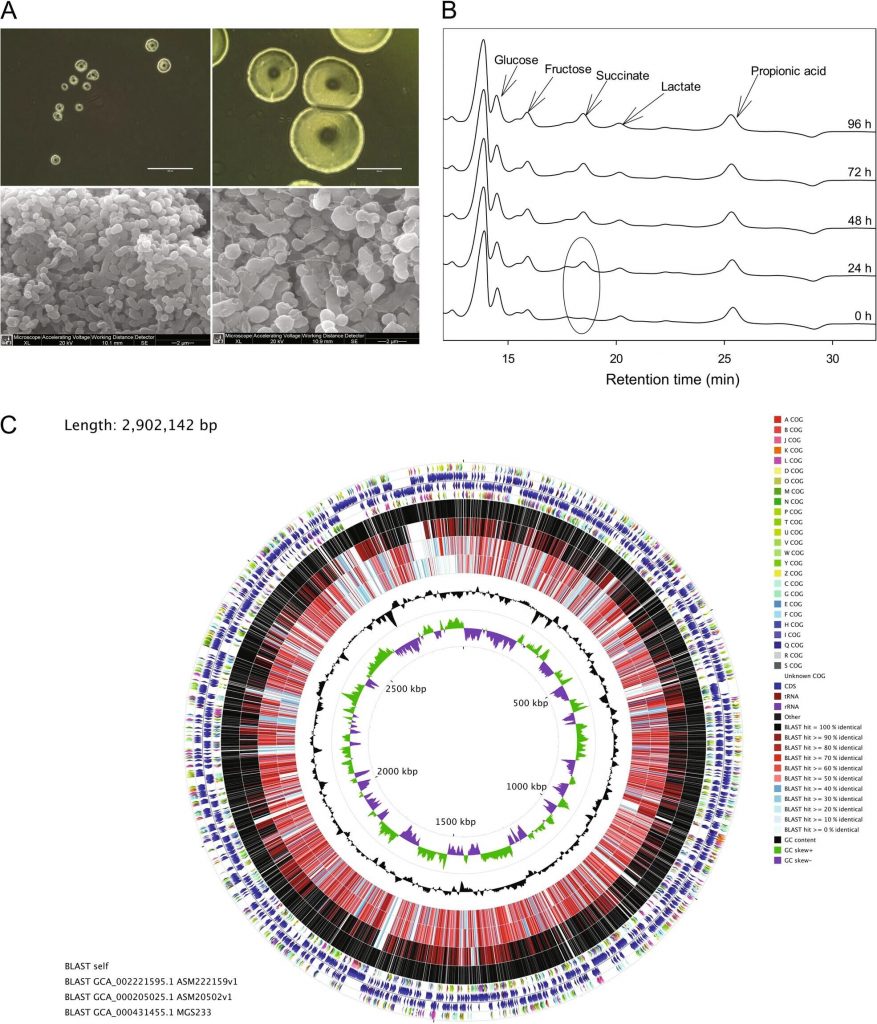
doi: 10.1038/s41396-019-0364-5.
物种与分布
Parasutterella属包含两种类型的菌株,Parasutterella excrementihominis YIT11859和Parasutterella secunda YIT12071,它们首先从人类粪便中分离出来。
Parasutterella excrementihominis是该菌属的模式物种。
Parasutterella属的成员也存在于其他物种中,包括小鼠、大鼠、狗、猪、鸡、火鸡和小牛。
生长与代谢
Parasutterella可在37°C厌氧环境下生长,这与人体肠道内的环境相似,并且在谷禾的检测报告中,Parasutterella有较高的检出率,说明Parasutterella是肠道菌群的共生成员。
来自小鼠、大鼠和人的Parasutterella均不能降解糖(肉汤培养物中未检测到葡萄糖、果糖或乳酸的变化),并且未检测到短链脂肪酸作为代谢的最终产物,此外对硝酸盐还原、吲哚生成、过氧化氢酶、脲酶和氧化酶活性以及七叶苷和明胶水解呈阴性。
但该菌能合成琥珀酸盐,其的定植还可引起小鼠肠道内芳香族氨基酸、胆红素、嘌呤和胆汁酸衍生物等菌群代谢物的改变。
胆汁酸的变化伴随着回肠胆汁酸转运基因、肝脏胆汁酸合成基因表达的改变,证明该细菌可能参与胆汁酸稳态维持和胆固醇代谢。
注:Parasutterella的丰度在发酵过程中降低,与氨的产生呈正相关。天冬酰胺是GAM肉汤中Parasutterella代谢最迅速和首选的氨基酸。
基因组信息
Parasutterella的完整基因组大小为2.8 Mb,G+C含量为44.1mol%。预测包含2648个独特基因,缺乏转运和代谢外源糖的基因。
具有编码L-天冬酰胺酶、天冬氨酸氨裂解酶和天冬氨酸脱氢酶的基因,表明天冬酰胺是其最快速和首选的氨基酸代谢物。
doi: 10.1038/s41396-019-0364-5.
此外,在Parasutterella mc1的基因组中没有鉴定出毒素毒力因子相关基因,这表明Parasutterella可能是肠道菌群的共生成员。但最近有许多研究和谷禾的检测报告中发现Parasutterella的丰度异常与一些疾病存在关联,让我们一起继续深入了解。
作为肠道微生物群中的一员,研究发现Parasutterella与炎症性肠病、肥胖、2型糖尿病、自闭症和肾结石等健康结果相关。
肥胖和2型糖尿病患者中增多 ↑↑
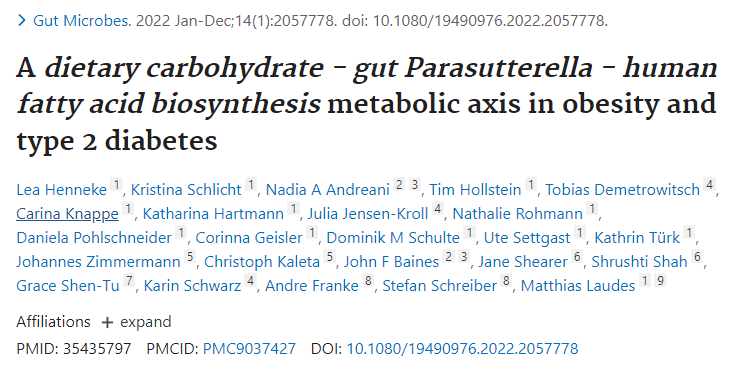
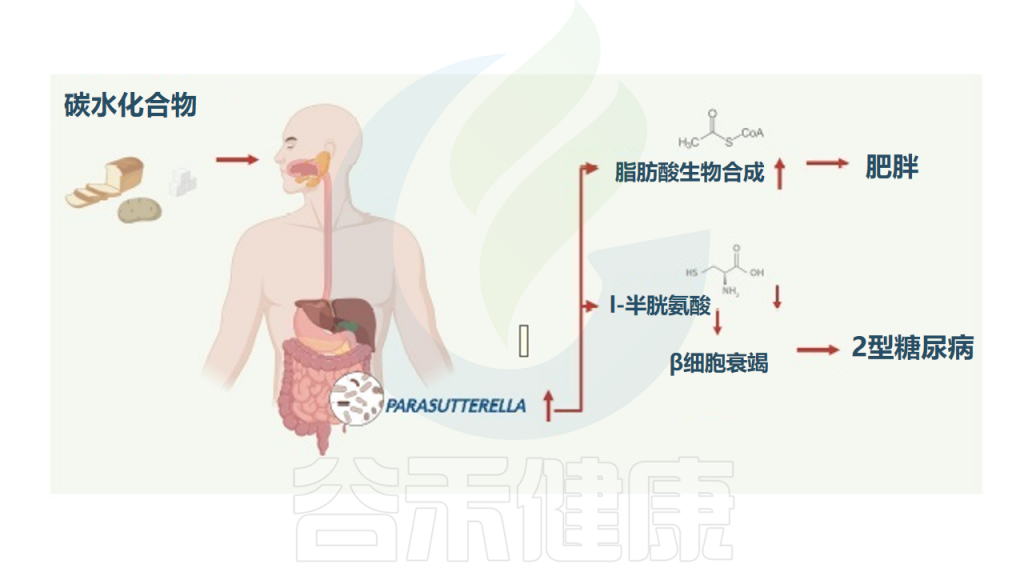
研究纳入了1544名受试者,分析肠道菌群组成,发现Parasutterella丰度与BMI以及2型糖尿病呈正相关,与膳食中碳水化合物摄入量呈正相关,但与肥胖中微生物组α/β多样性减少和低度炎症无关。
高丰度的Parasutterella与人体脂肪酸合成途径的激活有关,减肥干预试验中Parasutterella的丰度显著降低,Parasutterella增加或是影响体重增加的一个机制。
在代谢组学检测的126种血清代谢物中,L-半胱氨酸在Parasutterella丰度高的受试者中显著降低,因为Parasutterella是已知的高L-半胱氨酸消费者。
综上所述,Parasutterella在人类2型糖尿病和肥胖症中起一定作用,其中与L-半胱氨酸的联系可能与2型糖尿病的发展有关,并与肥胖症发展过程中富含碳水化合物的饮食导致体重增加的脂肪酸生物合成途径有关。
Henneke L,et al.Gut Microbes.2022
焦虑和抑郁人群中增加 ↑↑
与健康个体相比,社交焦虑症(SAD)患者体内的Parasutterella的丰度增加。

同时,16S rRNA分析发现,应激小鼠肠道中Bacteroides、Alistipes和Lactobacillus丰度降低,Parasutterella和Rikenellaceae_RC9_gut_group丰度升高。
KEGG通路分析表明,差异代谢物主要参与α-亚麻酸代谢、味觉传导、半乳糖代谢等下调通路。多种代谢物与Alistipes和Bacteroides呈正相关,而与Parasutterella呈负相关。
此外,Parasutterella的绝对丰度与身体不满意度呈正相关。
炎症性肠病患者中增加↑↑
在肠易激综合征(IBS)患者肠道菌群中,发现15个基因表达显著差异,Parasutterella的表达在筛选和验证实验中均显著不同,并与慢性肠道炎症相关,因此被认为与IBS的发生和发展有关。
Rnase4作为肠道抗菌蛋白在调节肠道微生物群和代谢物稳态中起关键作用,但在炎症性肠病(IBD)患者的肠道组织和粪便中观察到Rnase4水平降低,与Parasutterella的增加有关。
Parasutterella在小鼠体内定植虽然不会对整体微生物结构有明显影响,但会显著改变肠道代谢物,尤其是色氨酸代谢。
在肠上皮细胞和免疫细胞中表达的吲哚胺-2,3-双加氧酶1(IDO1)通过催化色氨酸转化为犬尿氨酸和其他下游代谢物,在肠道健康中发挥关键作用。这些代谢物具有免疫调节作用,并有助于维持肠道稳态,其产生失衡与IBD有关。
骨质疏松症患者中丰度改变
针对继发性骨质疏松症,研究发现酒精性骨质疏松大鼠厚壁菌门(Firmicutes)/拟杆菌门(Bacteroidetes)比例显著降低;高脂饮食诱导的骨质疏松小鼠肠道中双歧杆菌属(Bifidobacterium)、副萨特氏菌属(Parasutterella)和Odoribacter数量显著减少。
但最新的一项研究又发现了矛盾的结果,通过16S rDNA基因测序分析,发现骨质疏松症患者肠道微生物在属水平上的组成和结构明显不同。其中,uncultured_bacterium_f_Muribaculaceae,Allobaculum和Parasutterella丰度显著升高,Akkermansia显著降低,这可能对骨质疏松症(OP)的进展有显著影响。
其他疾病中的丰度变化
// 便秘患者中丰度增加
Parasutterella丰度与便秘大鼠中的炎症呈正相关。便秘是帕金森病患者常见的非运动症状,并在诊断为帕金森病的患者肠道内表现出升高的丰度,并与神经炎症和运动功能密切相关。
// 急性心肌缺血患者中丰度增加
与正常对照组相比,急性心肌缺血(AMI)患者中Parabacteroides、Butyricimonas、Odoribacter、Escherichia和Parasutterella的相对丰度显著增加。
// 酒精性肝病患者中丰度降低
研究也发现,酒精暴露导致小鼠肠道菌群结构显著改变,表现为Firmicutes丰度增加,Parasutterella丰度减少。这表明肠道菌群在酒精性肝病(ALD)的进程中起关键作用。
// 肾结石患者中丰度降低
肾结石患者中显著降低的菌群有:霍氏真杆菌、多尔氏菌属、啮齿杆菌、厌氧棒菌属、Ruminiclostridium_5、霍尔德曼氏菌属(Holdemania)、Fusicatenibacter、罕见小球菌属(Subdoligranulum)、戴阿利斯特菌属、Parasutterella、嗜胆菌属。
并且肾结石患者肠道中的Parasutterella菌属与血钠浓度呈负相关。
尽管Parasutterella丰度变化可能与某些疾病进展相关,但作为肠道共生菌,它也可能具有一些有益作用,如下所示。
可能降低危重肺炎风险 ↓↓

一项研究探讨了肠道菌群对危重肺炎的影响,分析了大规模肠道微生物群数据(n=18340)和危重肺炎基因组数据(病例n=2758和对照n=428607)。
结果显示,疣微菌科(Verrucomicrobiaceae)、嗜黏蛋白阿克曼菌属(Akkermansia)、Lachnospiraceae FCS020group、Parasutterella属、Prevotella7属和蓝细菌门与重症肺炎风险降低相关,而肠杆菌科、瘤胃球菌属UCG003和一些其他肠杆菌目则与风险增加相关。
影响肾上腺功能

研究表明Parasutterella与肾上腺球状带和束状带的功能之间存在因果关系,这会影响醛固酮和皮质醇水平。
Parasutterella生物学特性的研究发现,它显著调节胆汁酸和胆固醇。胆固醇是类固醇激素合成的主要底物,类固醇激素对肾上腺皮质激素的合成至关重要。胆汁酸还促进肠道对膳食胆固醇的吸收,肝脏中胆固醇的合成与胆汁酸的肠肝循环密切相关。
因此,Parasutterella对胆汁酸和胆固醇代谢的调节作用可能是影响肾上腺皮质激素(醛固酮和皮质醇)水平的重要途径。
对甲状腺疾病的保护作用
此外,还有研究发现Parasutterella对毒性单甲状腺结节(TSTN)的甲状腺毒症具有保护作用。
除了疾病外,其他生理状态或因素也会影响Parasutterella的丰度,我们在此列出了一些调节措施。
◮ 女婴中Parasutterella丰度更高
男婴肠道中的2种菌属——另枝菌属(Alistipes)和Anaeroglobus的平均相对丰度更高;而副萨特氏菌属(Parasutterella)、优杆菌属(Eubacterium)、Peptoniphilus和Anaerosporobacter在女婴肠道中的平均相对丰度更高。
◮ 孕妇肠道中Parasutterella增加
研究发现,在早孕期(孕10~15周),正常健康孕妇的肠道菌群拥有较高的α多样性,门水平主要由拟杆菌门、厚壁菌门和变形菌门组成,拟杆菌门为主要优势菌门;属水平上,主要由较多Parasutterella、Parabacteroides、Megasphaera、Dialister和Ruminococcaceae UCG 002/003/005组成。
◮ 缺乏维生素A会导致Parasutterela增加
维生素A缺乏使毛螺菌属_NK4A136组、颤杆菌的数量减少;然而,Parasutterela呈上升趋势。
◮ 高脂、超加工食品导致Parasutterella增加
与对照组相比,超加工食品组中Parasutterella的丰度更高,而Bacteroidetes和Rosebunia的丰度较低。
此外,与对照组相比,高脂高胆固醇饮食组小鼠Escherichia_shigella、Parasutterella和Allobaculum属相对丰度增加。这可能也是肥胖和2型糖尿病人群中Parasutterella较多的一个原因。
◮ 食用抗性马铃薯淀粉Parasutterella丰度增加

在食用抗性马铃薯淀粉(RPS) 的个体的肠道微生物组中,副萨特氏菌属(Parasutterella)的丰度趋于增加,并且副萨特氏菌的增加与服用RPS而不是安慰剂的参与者的低密度脂蛋白(LDL)水平降低相关。
将低密度脂蛋白(LDL)水平下降的RPS消费个体与没有降低的个体分开,发现低密度脂蛋白应答者在基线和服用RPS 12周后的Parashutterella水平明显较高。
▷ 黄莲解毒汤减少Parasutterella

传统中草药制剂黄莲解毒汤剂(HLJD)临床用于治疗腹泻和结肠炎。2和4g/kg剂量的HLJD通过抑制与集落刺激因子1受体(Csf1r)/Src通路相关的结肠组织中巨噬细胞活性受损来抑制炎症,从而缓解慢性结肠炎。
此外,黄莲解毒配方可以通过减少拟杆菌属、Odoribacter、Clostridium_sensu_stricto_1 和 Parasutterella 的丰度来改变肠道微生物群概况。
▷ 虫草素调节Parasutterella,改善肠道炎症

源自真菌的虫草素(CRD)具有抗炎和抗氧化特性,显示出对抗肥胖的潜力。CRD干预减轻了高脂饮食诱导的肠道炎症,改善了血糖水平,减少了脂肪堆积。
此外,冬虫夏草虫草素补充剂被证明能够通过调节关键代谢物的水平来调节内源性代谢紊乱,包括 DL-2-氨基辛酸、肌醇和6-脱氧法戈明。
虫草素影响了 Parasutterella、Alloprevotella、Prevotellaceae_NK3B31_group、Alistipes、unclassified_Clostridia_vadinBB60_group和 unclassified_Muribaculaceae等重要微生物群的丰度,最终导致内源性代谢的调节和肠道菌群紊乱的改善。
▷ 小麦麸油降低Parasutterella,改善脂肪堆积

麦麸是小麦的副产品,它含有膳食纤维、B族维生素、矿物质、酚类化合物和其他被认为对健康有益的植物化学物质。研究表明,麦麸对预防肥胖、心血管疾病、胃肠道疾病和一些癌症有积极作用
该研究发现小麦麸油(WBO)减少了体重增加、脂肪和脂质积累,并改善了肝脏脂肪变性和炎症。WBO处理增加了Romboutsia和 Allobaculum 的相对丰度,降低了Candidatus_Saccharimonas、Alloprevotella, Rikenellaceae_RC9_gut_group, Alistipes, Parabacteroides、Helicobacter、Colidextribacter 和 Parasutterella 的相对丰度。
▷ 世神丸调节肠道菌群,缓解肾阳虚腹泻
世神丸(SSP)是一种中药处方,通过调节肠道菌群、下调胆碱-三甲胺裂解酶(CutC)活性以及降低TMAO和炎症因子水平,显著缓解肾阳虚综合征腹泻症状。
相关性分析显示,CutC活性与粪杆菌属和Chryseobacterium呈正相关,与Prevotellaceae UCG-001、Rikenella、Acinetobacter、Parasutterella和Lacticaseibacillus呈显著负相关。
TNF-α 水平与Lacticaseibacillus、Prevotellaceae UCG-001、Parasutterella和Candidatus Saccharimonas呈显著负相关。
IL-6水平与Rikenella、Acinetobacter、Prevotellaceae UCG-001、Lacticaseibacillus和 Parasutterella呈显著负相关,并且与Faecalibaculum和Chryseobacterium呈显著正相关。
此外,还存在一些可以降低Parasutterella丰度的措施:
白藜芦醇
白藜芦醇(RSV)处理高脂饮食喂养的小鼠后,Parabacteroides 的丰度增加,而Parasutterella的丰度降低。
阿拉伯半乳聚糖
作为L-半胱氨酸的高消耗者,副萨特氏菌(Parasutterella)的定植可显著增加牛磺酸和N-乙酰蛋氨酸的水平。
而阿拉伯半乳聚糖(LBP-3)治疗显著降低了副萨特氏菌(Parasutterella)的相对丰度,从而降低了半胱氨酸、牛磺酸和炎性细胞因子(如TNF-α和IL-1β)的水平,从而有助于减轻溃疡性结肠炎(UC)的症状。
低FODMAP黑麦面包
一项随机临床试验比较低FODMAP黑麦面包与普通黑麦面包对肠易激综合征患者肠道菌群的影响,结果显示食用低FODMAP黑麦面包减少了拟杆菌、Flavonifractor、Holdemania、Parasutterella和克雷伯菌的丰度,并显示出双歧杆菌增加的趋势。
发酵豆乳
摄入发酵豆乳(FSM)可使Parasutterella、Turisibater和Bacteroide的相对丰度分别降低75%、62%和50%,而有益菌Akkermansiaceae、Lachnospiraceae、Alloprevotella和Dubosella的相对丰度分别增加28%、50%、80%和63%。
在动物实验中,经阿斯巴甜处理后,厚壁菌门和柔嫩梭菌属(Clostridiumleptum)的丰度较高,肠球菌和副萨特氏菌(Parasutterella)的丰度较低。
富含氢气的水(HRW)被发现减少了某些可能的致病性肠道微生物(Frisingicoccus和Parasutterella)。
主要参考文献
Ju T, Kong JY, Stothard P, Willing BP. Defining the role of Parasutterella, a previously uncharacterized member of the core gut microbiota. ISME J. 2019 Jun;13(6):1520-1534.
Henneke L, Schlicht K, Andreani NA, Hollstein T, Demetrowitsch T, Knappe C, Hartmann K, Jensen-Kroll J, Rohmann N, Pohlschneider D, Geisler C, Schulte DM, Settgast U, Türk K, Zimmermann J, Kaleta C, Baines JF, Shearer J, Shah S, Shen-Tu G, Schwarz K, Franke A, Schreiber S, Laudes M. A dietary carbohydrate – gut Parasutterella – human fatty acid biosynthesis metabolic axis in obesity and type 2 diabetes. Gut Microbes. 2022 Jan-Dec;14(1):2057778.
Yan H, Kuerbanjiang M, Muheyati D, Yang Z, Han J. Wheat bran oil ameliorates high-fat diet-induced obesity in rats with alterations in gut microbiota and liver metabolite profile. Nutr Metab (Lond). 2024 Oct 25;21(1):84.
Liu T, Ji H, Li Z, Luan Y, Zhu C, Li D, Gao Y, Yan Z. Gut microbiota causally impacts adrenal function: a two-sample mendelian randomization study. Sci Rep. 2024 Oct 7;14(1):23338.
Su S, Liu T, Zheng JY, Wu HC, Keng VW, Zhang SJ, Li XX. Huang Lian Jie Du decoction attenuated colitis via suppressing the macrophage Csf1r/Src pathway and modulating gut microbiota. Front Immunol. 2024 Sep 26;15:1375781.
Li Y, Fang M, Li D, Wu P, Wu X, Xu X, Ma H, Li Y, Zhang N. Association of gut microbiota with critical pneumonia: A two-sample Mendelian randomization study. Medicine (Baltimore). 2024 Oct 18;103(42):e39677.
Fu Y, Wang Q, Tang Z, Liu G, Guan G, Lyu J. Cordycepin Ameliorates High Fat Diet-Induced Obesity by Modulating Endogenous Metabolism and Gut Microbiota Dysbiosis. Nutrients. 2024 Aug 27;16(17):2859.
Xue S, Shi W, Shi T, Tuerxuntayi A, Abulaiti P, Liu Z, Remutula N, Nuermaimaiti K, Xing Y, Abdukelimu K, Liu W, Gao F. Resveratrol attenuates non-steroidal anti-inflammatory drug-induced intestinal injury in rats in a high-altitude hypoxic environment by modulating the TLR4/NFκB/IκB pathway and gut microbiota composition. PLoS One. 2024 Aug 12;19(8):e0305233.

谷禾健康

“胖!可怎么办?”《柳叶刀》发布的一项报告称,截止2022年,全球超过10亿人患有肥胖症,超过20亿人存在超重。从1990年到2022年间,全球患肥胖症的成年人增加了一倍多,患肥胖症的儿童和青少年(5至19岁)更是增加了约3倍。超重和肥胖已成为全球日益严重的流行病。
超重和肥胖的不良影响可能不会马上体现,有时会延迟十年或更长时间。流行病学研究证实,超重和肥胖程度的增加是寿命缩短的重要预测因素。在一项心脏研究中,在30岁到42岁之间,体重每增加一磅(0.45公斤),26年内死亡的风险增加1%,在50岁到62岁之间,死亡风险增加2%。
肥胖还会引起或加剧许多健康问题,这些问题既有独立的,也有与其他疾病相关的。例如超重和肥胖增加了患高血压、冠心病和中风等心血管疾病的风险。肥胖还是2型糖尿病主要风险因素;此外,肥胖和超重人群更容易患上睡眠呼吸暂停、哮喘和其他呼吸系统问题。过重的身体还会给骨骼和关节造成巨大压力,增加骨质疏松症和关节炎的风险。
“那么我们应该如何改善或是预防肥胖呢?”除了常规的“管住嘴,迈开腿”,谷禾在最近与减肥前后相关的检测中发现,在不改变其他生活方式和饮食的情况下,额外补充一定量的膳食纤维对减肥的帮助效果显著。
肠道菌群已越来越多地被认为是宿主生理和病理的重要调节器。肠道菌群调节炎症、脂肪储存和葡萄糖代谢进而影响体重和代谢健康。
而对肠道微生物群影响最大的是饮食,人类从食物中提取和储存卡路里的能力至少部分受到肠道微生物的影响。这使得饮食成为驱动人类肠道微生物群组成的重要因素。
膳食纤维是一种来自植物的复合多糖,在消化过程中不被小肠吸收,并通过为微生物生长提供底物来改变肠道微生态环境。膳食纤维可能会改变微生物群的丰度、多样性和代谢,包括短链脂肪酸的产生。最近的研究表明,富含膳食纤维的饮食具有预防肥胖的潜力。
首先,膳食纤维的物理化学性质(粘性、可发酵性等)具有预防肥胖的作用,因为粘稠的纤维可以延长胃排空和小肠运输时间,从而增加饱腹感,减少进食频率,降低热量的摄入。
其次,膳食纤维可通过增加代谢相关有益肠道菌群的丰度和多样性来改善能量稳态并预防肥胖,降低门水平上厚壁菌门/拟杆菌门的比例(F/B比)并增加罗氏菌属(Roseburia)的相对丰度。
第三,膳食纤维可被肠道菌群发酵产生短链脂肪酸 (SCFA),通过降低肠道腔内pH值、抑制致病或有害肠道细菌、减少脂多糖(LPS)和代谢有害化合物,在能量代谢方面发挥重要作用。同时,研究还表明,在高脂膳食中添加纤维可降低外周血炎症水平,在本文一起了解下肥胖的原因,哪些肠道菌群参与肥胖及其作用机理,此外,我们还分享了几个根据检测报告针对性调整和补充膳食纤维合生元等干预措施减重改善健康的案例。
肥胖不仅仅是因为吃得多这一个原因造成的,而是由多种因素共同导致的慢性代谢性疾病。
肥胖受到遗传、环境、生活方式、社会心理因素、内分泌和健康状况、个体的微生物和营养差异等因素的影响,这些因素通过能量摄入和消耗的生理机制相互作用,最终导致了肥胖。
变胖最直接的原因就是能量摄入与能量消耗的不平衡。我们知道,要维持健康的体重,需要保持食物摄入和能量消耗的平衡。

★ 摄入大于消耗时,变成脂肪慢慢堆积
当一天中人体的能量摄入大于能量消耗时,多余的能量就会被储存为脂肪、糖原或蛋白质,而体重就会上涨;相反,当摄入量小于消耗量时,机体就会通过转化储存能量(大部分来源于脂肪)来弥补热量差,体重就会下降。
简单来说就是:当你吃的比消耗的多时,能量储存=能量摄入-能量消耗
尽管在过去的20年里,环境变化导致了肥胖率的上升,但家庭和双胞胎研究表明,遗传因素在肥胖的发展中也起着关键作用。
★ 瘦素等基因突变易导致肥胖
迄今为止,已确定十几个基因的变异是肥胖的单基因原因;包括瘦素、瘦素受体、黑皮质素3受体和黑皮质素4受体(MC4R)基因。
最著名的肥胖相关基因是瘦素(ob)及其受体(db)基因。洛克菲勒大学的研究首次发现ob基因突变和缺乏ob基因的小鼠导致严重肥胖,能量摄入增加(暴饮暴食),但能量消耗减少(代谢率、产热和身体活动减少)。
注:该基因产物后来被描述为循环因子,命名为瘦素。瘦素主要由脂肪细胞分泌,循环至全身并穿过血脑屏障屏障来传递饱腹信号,从而减少食物摄入。
★ 肥胖的遗传原因大致可分为:
1)单基因原因:由单个基因突变引起,主要位于瘦素-黑皮质素通路。许多基因,如PYY(食欲促进基因)或MC4R(黑皮质素4受体),被发现与单基因肥胖有关,这些基因会破坏食欲和体重的调节系统以及位于下丘脑弓状核的受体感知激素信号(胃促生长素、瘦素、胰岛素)。
罕见的单基因缺陷与高饥饿水平有关,并可能导致幼儿严重肥胖。
2)综合征性肥胖是由神经发育异常和其他器官/系统畸形引起的严重肥胖。这可能是由单个基因或包含多个基因的较大染色体区域的改变引起的。
3)多基因肥胖是由许多基因的累积作用引起的。这些类型的基因存在会导致热量摄入增加、饥饿感增加、饱腹感减少、储存身体脂肪的倾向增加以及久坐不动的倾向增加。
★ 有肥胖家族史的人患肥胖风险较高

一项研究发现,如果父母一方肥胖,孩子成年后患肥胖的风险会提高3倍;而如果父母双方都肥胖,那么孩子成年后患肥胖的风险会提高10倍。(当然这在一定程度上也可能与相同的生活方式有关)
一项针对260名儿童(139名女性、121名男性,年龄分别为2.4岁至17.2岁)的横断面观察研究表明,心脏代谢疾病家族史和肥胖是儿童期肥胖严重程度的关键危险因素。
生活方式等环境因素在肥胖发展中也发挥作用。肥胖患病率的显著增加与饮食和生活方式的改变密切相关。
在工业化国家,教育程度较低和收入较低的人超重和肥胖的发生率较高,尽管发展中国家的情况可能正好相反。
例如,生活在美国的皮马印第安人平均比生活在墨西哥的皮马印第安人重25公斤。生活在美国的非洲人也出现了类似的趋势。
在男性和女性中,超重和肥胖的患病率随着年龄的增长而增加,直到50至60岁;这在20岁到40岁之间尤为明显。结婚后,超重的趋势也会增加。
★ 高糖的零食和饮料加剧了肥胖
在众多导致肥胖的因素中,过量食用高热量食物是罪魁祸首之一。目前,无论是发达国家还是发展中国家,高热量食物在食品行业的大规模生产和营销方面都相当成功。这类食物在商店、餐馆、超市和家庭中随处可见。
两餐之间(尤其是晚餐后)吃零食,以及每天饮用果汁、碳酸饮料、糖果和高糖食物。这些不健康的饮食与肥胖风险增加密切相关。
★ 运动量的减少也导致肥胖率增加
体育锻炼应该是人们日常生活的一部分,但是随着青少年的学业负担增加、中年人的工作负担沉重,运动量大幅减少。如果平时不注意运动,长时间久坐,会导致脂肪堆积,从而出现肥胖的现象。
其他可能导致身体活动减少的因素包括花在电子游戏和移动设备上的时间增加,而花在户外活动上的时间减少。这些不良习惯都会损害人们的健康。
★ 睡眠不足导致皮质醇升高也不利于减肥
缺乏充足睡眠会引发皮质醇水平的升高,这对身体的减肥过程是不利的,因为高水平的皮质醇可能会干扰新陈代谢和影响体重管理的效果。
你也许见过,本来身材挺匀称的一个人,因为生病或是吃了一些药物而迅速变胖,这就是内分泌紊乱进而导致肥胖的结果。
许多外周激素参与中枢神经系统(CNS)对食欲和食物摄入、食物奖励或成瘾的控制。美味的食物和一些药物都能激活中脑边缘多巴胺(DA)奖励系统,而该系统对于调节人类和动物的成瘾至关重要。
★ 瘦素、胰岛素等激素会影响进食行为
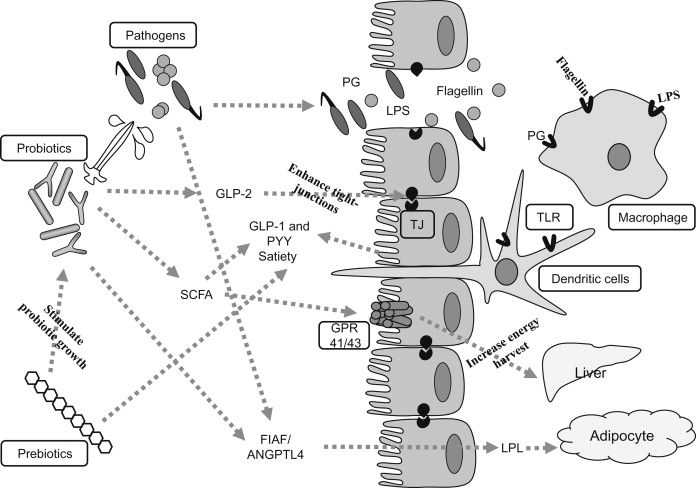
来自脂肪组织的瘦素、胰腺的胰岛素和胃肠道的胆囊收缩素、胰高血糖素样肽-1(GLP-1)、肽YY3-36(PYY3-36)和生长素释放肽参与通过主要针对下丘脑和脑干的神经激素肠脑轴传递有关饥饿和饱腹信号,这些信号可能会直接或间接地调节食欲,影响个体的进食行为。
瘦素和瘦素受体的基因缺陷可导致儿童早发性严重肥胖。同时当内分泌系统出现紊乱时,可能会导致个体无法有效地控制食欲,进而对食物上瘾或是出现严重的暴饮暴食症。
肠道能量吸收、饱腹感调节和全身炎症
DOI:10.1016/B978-0-12-407825-3.00011-3.
★ 内分泌紊乱影响代谢更易导致肥胖
一些疾病如甲状腺功能减退会影响基础代谢率,导致能量代谢异常,进而影响体重控制,甚至引发肥胖。
胰岛素抵抗是指身体细胞对胰岛素的反应下降,导致血糖不能有效地被细胞吸收利用。这可能导致胰岛素分泌增加,促使脂肪细胞更多地吸收葡萄糖并转化为脂肪,从而引起肥胖。
多囊卵巢综合征(PCOS)一种影响女性生殖系统的疾病,患者常伴有胰岛素抵抗和雄激素水平异常。这些因素会导致体重增加和脂肪堆积,使得患者更容易发展为肥胖。
有证据表明,胎儿在宫内发育期间的营养不良可能决定了肥胖、高血压和2型糖尿病的后期发病,而这与基因遗传无关。这种现象表明,由于宫内生长的改变,可能存在基因表达的长期编程。
★ 胎儿时期的营养不良可能导致中老年时的肥胖
研究人员假设,子宫内不良的营养环境会导致身体器官发育缺陷,从而导致“程序化”的易感性,这种易感性与后来的饮食和环境压力相互作用,在几十年后导致明显的疾病。
这表明胎儿的生长和新陈代谢为了适应出生后营养不足的预期。这可能在子宫内具有生存优势,因为它将可用的营养物质定向到重要器官,并在以后的生活中,通过增加以脂肪形式储存能量的能力,为食物短缺时提供能量储备。
有报告显示腹部脂肪与出生体重呈负相关,一项研究提供了一些有说服力的证据,证明妊娠早期和晚期是随后肥胖发展的关键时期。与没有在怀孕期间接触过饥荒的对照组相比,那些胎儿在怀孕的前两个月接触过饥荒等到成年后的肥胖患病率明显更高。
肠道微生物群在肥胖中的作用是多方面的,并且与肥胖的发生和发展密切相关。肠道微生物群参与能量稳态的调节,并通过影响营养吸收、食欲和脂肪组织功能来影响肥胖的发生。
接下来我们详细了解下肠道微生物群在肥胖中的作用和角色。
越来越多的研究和谷禾实践检测数据表明肠道微生物群与肥胖之间存在着许多相互作用,虽然大人群水平来看,肠道菌群只能解释其中部分的肥胖原因,但是在个体水平上,肠道菌群的状况和构成对于肥胖以及肥胖相关的能量摄入,炎症反应,食物消化等都息息相关。
肠道菌群在肥胖中的作用简单分为两个层面,直接参与与间接影响。
一,菌群是直接影响致肥胖途径还是通过其成分/代谢产物影响致肥胖途径?
二,是否存在导致肥胖的特定宿主-微生物信号传导机制?
队列人群和小鼠研究试验均表明,肥胖个体的肠道微生物群种类和丰富度与正常体重个体存在明显差异。
★ 肥胖人群与健康个体之间占主导的肠道微生物不同
大量研究集中于拟杆菌门和厚壁菌门水平变化与肥胖和减肥之间的动态关系。通过比较瘦人和肥胖个体的肠道菌群,发现大人群水平上肥胖个体的拟杆菌门比例降低,而厚壁菌门水平升高。更有趣的是,经过饮食治疗后,拟杆菌门的相对丰度增加,而厚壁菌门的相对丰度降低。
在谷禾的检测案例里也发现,同一个人减肥前后的肠道菌群构成(如下桑基图展示)发生了较大的变化,有的肠型也会发生改变。
减肥前后的主要肠道菌群构成变化
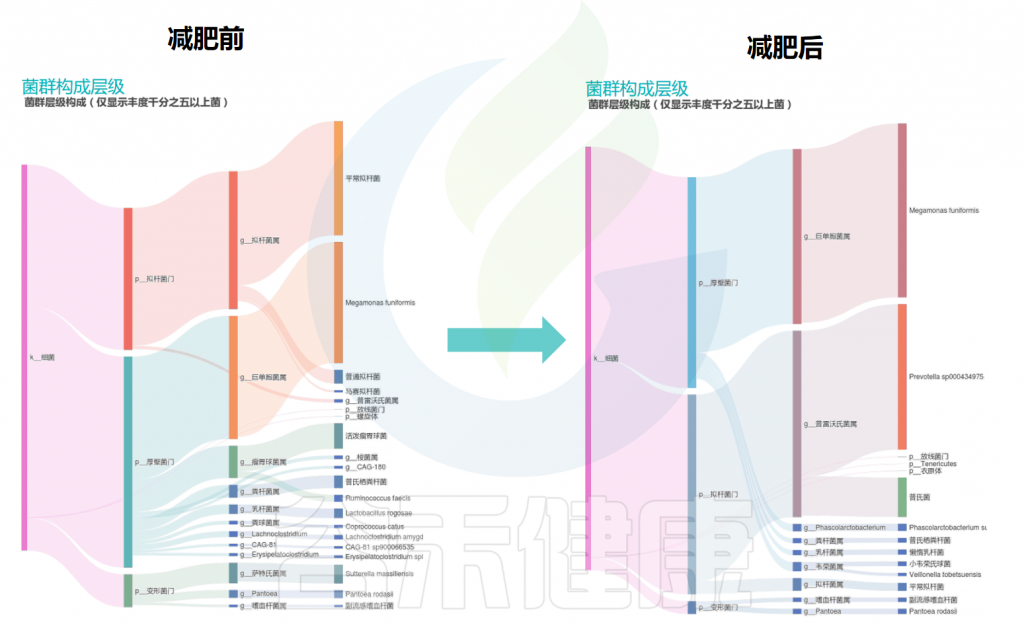
通过上图的变化可以看到:减肥之后拟杆菌门的比例增加,与此同时,普雷沃氏菌属的丰度也大大增加,其他菌属的构成也有一定程度的变化。
该案例通过饮食管理和膳食纤维补充,减肥后普雷沃氏菌占比为主可能是水果蔬菜、高纤维豆类的饮食摄入相关。
★ 减肥的效果与基线肠道菌群相关
2021年,发表在《Gut Microbes》和《Gastroenterology》两篇研究分别以饮食控制和维生素给予为变量,同时都研究了基线时和干预后肠道菌群的变化。研究结论表示作为节食前个人体重减轻轨迹的预测指标,基线肠道微生物的作用超过了其他因素。
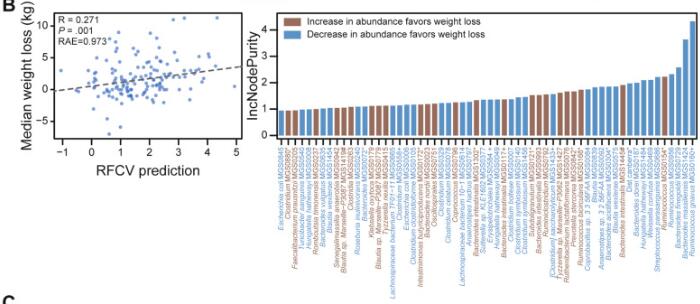
doi: 10.1053/j.gastro.2021.01.029.
同时使用随机森林算法,基于相对于基线的种水平物种变化来预测体重下降,预测精度R=0.271,发现R. gnavus (MGS0160), Bacteroides massiliensis (MGS1424)和Bacteroides finegoldii (MGS0729)这三个物种在模型中贡献度最大。
此外,基线菌属如普雷沃氏菌,罗氏菌属(Roseburia)的丰度也会影响饮食营养干预的减肥效果。
这些研究同时确定有哪些饮食因素与个体的体重下降相关。使用GLMMLASSO模型,结果如下图,当coef为非零时被认为是显著的。发现,在所有受试者中,体重下降与卡路里摄入量(系数=-0.153)、膳食中大量营养素组成(脂肪,系数=-0.161;碳水化合物,系数=-0.055;蛋白质,系数=0.084;纤维,系数=0.1)、膳食微量营养素含量和体力活动之间的具有弱相关。
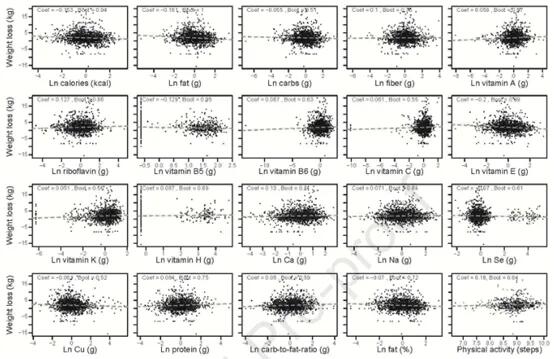
Jie Zhuye, et al., .Gastroenterology, 2021
但是在个体间有很大差异。例如在受试者F00161中,纤维摄入量的增加与减肥之间存在正相关关系,而在F00147中,受试者的脂肪摄入量增加与体重减轻之间存在负相关关系。相反,尽管纤维或脂肪摄入量发生变化,F00203人仍然对体重变化不敏感。所以,即使是相似的膳食大量营养素,体重反应也是高度个性化的。
饮食控制期间肠道菌群的组成变化是否会影响减肥轨迹?
研究发现许多参与者的肠道菌群组成发生了实质性的变化,0-3个月的微生物群的变化幅度与体重下降的程度呈正相关,有15个个体肠型被改变了,体重变化范围从20公斤到+7公斤。这两个时间段都是一致的。这一发现表明,在饮食控制计划中,饮食和肠道菌群之间存在着持续的相互作用。如下图:
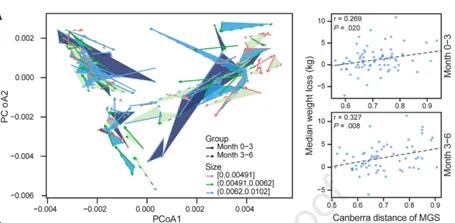
Jie Zhuye, et al., .Gastroenterology, 2021
这些结果表明可以基于基线肠道菌群组成和饮食数据建立个性化的体重预测模型。我们可以利用肠道菌群的分布做个性化的饮食推荐,以此调节体重,进而促进宿主健康。
此外,谷禾根据权威研究和检测大数据库,在菌群检测报告中给出了肥胖,便秘,失眠,过敏等症状相关菌(包括正相关,负相关菌,证据强度,菌的说明和异常菌的个性化干预调整措施)。
如下是谷禾菌群报告里肥胖相关菌的截图展示:
与肥胖症状相关的菌属
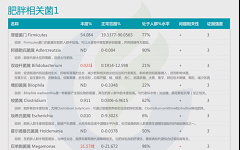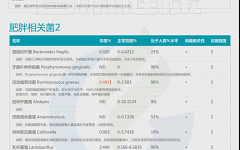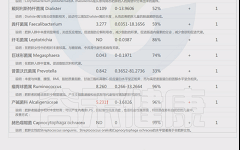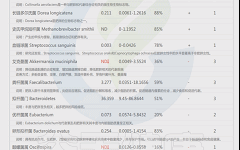
这些菌里,包括有益菌,核心菌,以及有害菌和致病菌等。部分菌在以往文章中详细介绍过:
★ 普雷沃氏菌——在摄入膳食纤维后对减脂更有利
普雷沃氏菌丰度高的健康超重成人在食用富含全谷类和纤维的随意饮食6周后,比普雷沃氏菌丰度低的受试者减脂更多。
普雷沃氏菌的高水平不仅与肥胖有关,且与非糖尿病患者的BMI指数、胰岛素抵抗、高血压和非酒精性脂肪性肝显著相关。
★ Blautia——治疗炎症肥胖相关的潜力菌
Blautia是肠道中常见的乙酸生产者,可通过激活G蛋白偶联受体 GPR41 和 GPR43 来抑制脂肪细胞中的胰岛素信号传导和脂肪积累,进而促进其他组织中未结合的脂质和葡萄糖的代谢,从而减轻肥胖相关疾病。
Blautia是有效减肥组女性肠道菌群中的优势菌属,但在减肥无效组中则不然。Blautia,特别是B. luti和B. wexlerae,可能有助于减少与肥胖相关的炎症。
肠道核心菌属——经黏液真杆菌属(Blautia),炎症肥胖相关的潜力菌
★ Bifidobacterium——减轻体重和减少体脂
双歧杆菌对糖尿病、肥胖症和高脂血症的有益作用也得到了研究,证据显示其对普通人群的血糖水平和胰岛素抵抗具有有益作用,同时还能降低孕妇妊娠糖尿病的发病率。
★ Phascolarctobacterium——帮助减肥
比较容易减肥的人体肠道内考拉杆菌属(Phascolarctobacterium)水平较高,因此该菌也被认为可以用来预测肥胖指标。在代谢综合征女性中观察到的Phascolarctobacterium属的丰度高于代谢综合征男性。
肠道核心菌属——考拉杆菌属(Phascolarctobacterium),与减肥相关?
★ Ruminococcus——含量过多与炎症和肥胖有关
瘤胃球菌(Ruminococcus)在新陈代谢中起着至关重要的作用。
一项研究包括肥胖组(BMI≥40kg/m2)和对照组(BMI18.5~ 24.9kg/m2之间)的粪便菌群,其中Ruminococcus bromii, Ruminococcus obeum 在肥胖患者中丰度较高。
瘤胃球菌喜欢植物中的多糖。如果肠道中有过多的瘤胃球菌,细胞可能会吸收更多的糖,导致体重增加。
★ Desulfovibrio——含量过高与肥胖相关
脱硫弧菌属(Desulfovibrio)里的一种能够引起炎症的细菌,当其含量过多时与肥胖相关。并在便秘型肠易激综合征患者,帕金森,系统性硬化症患者患者富集,可产生硫化氢对肠道上皮具有毒性,会导致人体腹泻。
★ 嗜胆菌属——喜欢脂肪、耐胆汁的促炎菌
嗜胆菌属(Bilophila)是变形菌门,脱硫弧菌科的一种厌氧、革兰氏阴性、耐胆汁,该菌是“喜欢动物脂肪喜欢胆汁”的微生物——在以动物为基础的饮食,尤其富含肉类和乳制品脂肪时,其肠道中Bilophila丰度会增加。
《Nature》杂志的一项研究发现,当人们从素食转变为以肉类和奶酪为主的饮食结构上时,他们肠道里的细菌Bilophila几乎立即增加,但植物性为主的饮食结构可以降低该菌群的数量。
Bilophila是机会致病菌,其丰度的增加与肠道炎症相关。其代表菌种Bilophila wadsworthia增加了高脂饮食诱导的代谢综合征,这是一种与低程度全身炎症相关的疾病,伴随着较高的体重指数。
肠道重要菌属——嗜胆菌属 (Bilophila)喜欢脂肪、耐胆汁的促炎菌
★ 脆弱拟杆菌——肥胖儿童中含量较高
宿主的生活方式和生理状态也会影响肠道脆弱拟杆菌的丰度。例如,缺乏运动可能会导致脆弱拟杆菌和其他拟杆菌属物种显著富集。
以往的研究表明,脆弱拟杆菌过多与肥胖呈正相关,肥胖儿童中脆弱拟杆菌的丰度高于瘦儿童。
扩展阅读:
★ 短链脂肪酸影响饱腹感、促进能量消耗
菌群关键代谢物短链脂肪酸(SCFA)可以说是研究最广泛的微生物代谢物,对人体代谢有许多影响。
短链脂肪酸(SCFA)在维持宿主健康和影响代谢方面发挥着广泛的作用。SCFA调控体内各种生理过程,包括维持结肠上皮和粘液水平的先天性肠道屏障的完整性、调节肠道蠕动以及控制重要肠道激素的分泌,如肽YY(PYY)、血清素、胃抑制肽和胰高血糖素样肽1(GLP-1) 。
短链脂肪酸参与L细胞产生的肽YY和胰高血糖素样肽1(GLP1)激素的调节。这两种激素都调节神经系统的饱腹感,GLP1在葡萄糖刺激的胰岛素敏感性和分泌中也起作用。
-乙酸盐
乙酸盐的健康影响还存在争议。一些研究将其与通过GPR41/43相互作用减少食欲、减轻体重以及增强胰岛素敏感性联系起来,而另一些研究则表明其作为肝脏和脂肪组织脂肪产生的底物,在促进肥胖方面发挥着作用。
-丙酸盐
丙酸可由拟杆菌属、考拉杆菌属(Phascolarctobacterium succinatutens)、戴阿利斯特杆菌属(Dialister)和韦荣氏球菌属通过琥珀酸途径产生;或是由埃氏巨球形菌属(Megasphaera elsdenii)、粪球菌属(Coprococcus catus)、沙门氏菌属(Salmonella spp.)、Roseburia inulinivorans和Ruminococcus obeum通过丙烯酸途径产生。
人体研究表明,丙酸具有整体抗肥胖作用,因为它可以增加餐后GLP-1和PYY水平,减少体重增加、腹部脂肪和肝细胞内脂质含量,并预防胰岛素敏感性问题。丙酸还通过减少中性粒细胞释放白细胞介素8(IL-8)和肿瘤坏死因子α(TNF-α)而表现出抗炎特性。
-丁酸盐
在胃肠道发酵产生的所有短链脂肪酸中,丁酸尤其值得注意。重要的产丁酸属和种有Coproccocus 属、Anaerostipes属、真杆菌属(Eubacterium)、普拉梭菌(Faecalibacterium prausnitzii)和罗氏菌属。
丁酸盐是成熟结肠细胞的主要能量来源,支持结肠健康,并且是一种具有强效抗炎特性的微生物代谢物,局部和系统性作用均有。此外,丁酸盐在调节局部和全身免疫、维持粘膜完整性和抑制细胞水平的肿瘤改变方面起着至关重要的作用。丁酸盐与丙酸盐类似,具有通过刺激食欲抑制激素的释放和促进瘦素的合成来减少肥胖的作用。
★ 胆汁酸影响脂肪代谢
许多研究报告了肠道微生物组、胆汁酸和肥胖或肥胖相关疾病之间存在联系。胆汁酸在肠道中与脂肪分子结合,形成复合物,促进脂肪的分解和吸收。适当的胆汁酸可以帮助提高脂肪代谢效率,减少脂肪在体内的堆积。
此外,胆汁酸在消化系统中可以影响胃液分泌,从而影响饱腹感和食欲调节。适当的胆汁酸水平可以帮助控制饥饿感,减少摄入的热量,有助于减轻体重。
★ 吲哚——抗肥胖特性
一项研究发现较高的血浆吲哚丙酸水平与降低患2型糖尿病的风险之间存在关联。
另一项研究发现,与瘦对照相比,患有2型糖尿病的肥胖受试者的吲哚丙酸水平降低。吲哚丙酸显示通过与孕烷X受体结合并随后下调肿瘤坏死因子α来调节炎症。
吲哚丙酸也被证明在小鼠中具有抗肥胖活性,微生物衍生的吲哚乙酸进一步限制了巨噬细胞中脂肪酸的积累和炎症标志物的产生。
★ 谷氨酸过量与肥胖潜在危害有关
谷氨酸是一种多功能氨基酸,谷氨酸在生物体内的蛋白质代谢过程中占重要地位。根据对肥胖和瘦受试者的队列进行的全基因组关联分析显示,谷氨酸盐具有潜在危害。
通过进行途径分析,谷氨酰胺/谷氨酸转运系统在肥胖个体中高度富集。这与拟杆菌属(包括B.thetaiotaomicron)的物种呈负相关。事实上,与瘦受试者相比,肥胖者体内这种细菌的数量减少。因此谷氨酸与人体肥胖之间也存在一定联系。
★ 肥胖人群的肠道微生物能够更多地获取能量
对肠道微生物群影响膳食能量收集和储存过程的探索揭示了两种关键机制:肥胖人群具有分解难以消化的膳食细菌多糖水解酶从而对多糖降解;以及抑制一种名为禁食诱导脂肪因子(FIAF)或血管生成素样4(ANGPTL4)的脂蛋白脂肪酶(LPL)抑制剂的肠道基因表达。
一项比较肥胖小鼠及瘦小同窝小鼠的功能性宏基因组的研究发现,肥胖微生物群富含八个能够水解膳食多糖的糖苷水解酶家族。第二种机制涉及微生物对FIAF的抑制,通过影响LPL活性导致脂肪堆积增加。
细菌多糖水解产生脂肪形成底物,即单糖和短链脂肪酸。肠道微生物群还通过增强钠/葡萄糖转运蛋白-1(SGLT1)的表达以及使小肠毛细血管密度加倍来促进有效的单糖吸收。这些脂肪形成底物到达肝脏后促进了肝脏甘油三酯的合成。
★ 肠道微生物群的组成影响从食物中获取的能量
“能量获取理论”最近也在人类受试者身上进行了测试。招募了12名瘦弱和9名肥胖的成年男性,在最初3天的体重维持饮食之后,以随机交叉的方式分配到2400或3400千卡/天的饮食,持续3天。
在初始体重维持饮食中,瘦人和肥胖个体的三大细菌门(厚壁菌门、拟杆菌门和放线菌门)存在显著差异。作为对改变的热量负荷的反应,肠道厚壁菌门增加、拟杆菌门减少与宿主能量吸收增加约150kcal有关。
瘦人似乎对增加热量摄入更为敏感,在2400vs. 3400 kcal/天饮食中,粪便能量损失和肠道微生物组成的变化均显著减少。而肥胖个体没有出现类似的变化。我们认为,与体重维持饮食相比,能量摄入的差异程度可能会通过肠道微生物群影响饮食中能量的吸收效率。
暴饮暴食是肥胖的主要诱因,是由调节食物摄入的过程失衡造成的,包括“饥饿”、“食欲”和“饱腹感”,以及环境因素。
★ 饱腹和饥饿信号影响人们的进食行为
正常的饮食行为在我们感到饱腹(饱腹感)时就会停止,并在感到饥饿一段时间后再次开始。两餐之间的时间是饱腹感的指标。有许多肠道激素会向大脑传递“饱腹”或“饥饿”的信号。肠内分泌L细胞分泌的胆囊收缩素(CCK)和胰高血糖素样肽1(GLP-1)是与饱腹感相关的肠道激素,可传递“饱腹”信号。
肠内分泌L细胞分泌的肽YY(PYY)和肠内分泌K细胞分泌的葡萄糖依赖性胰岛素促泌多肽(GIP)也传达“饱腹感”,而胃细胞分泌的生长素释放肽则传达决定开始进餐的“饥饿”信号。
★ 短链脂肪酸可以影响激素水平进而调节饱腹感
研究表明,肠道微生物群和其发酵产物短链脂肪酸可以影响肠道激素水平,进而调节饱腹感。肠内分泌L细胞分泌的GLP-1和PYY含有短链脂肪酸受体GPR41和GPR43,暗示结肠短链脂肪酸的生成与食欲或摄食量存在关联。
膳食纤维可选择性地支持肠道中有益细菌的生长和短链脂肪酸的产生。与饲喂对照饮食或高蛋白饮食的大鼠相比,饲喂高纤维饮食的大鼠血浆GLP-1和PYY水平较高,血浆GIP水平较低,结肠PYY mRNA水平增加5倍,胰高血糖素原mRNA水平增加11倍。
菊粉型果聚糖已被证明可以提高血浆GLP-1水平和结肠胰高血糖素原基因表达,保护免受高脂肪饮食引起的肥胖。一项人体研究表明,每天摄入21克低聚果糖(FOS)可降低超重成人的生长素释放肽并增加PYY,同时减少卡路里摄入量,有助于减肥。
★ 肠道微生物通过影响免疫也会导致贪食、肥胖
另一个影响食物摄入和肥胖的因素是肠道微生物群与先天免疫系统之间的相互作用。Toll样受体5(TLR5)是被广泛研究的受体之一。TLR5在小鼠肠粘膜中高表达,可以识别细菌鞭毛蛋白作为病原相关分子模式(PAMP),与肠道炎症和肠道微生物群的变化有关。
最新研究表明,TLR5基因敲除小鼠(T5KO)表现出贪食、肥胖、代谢综合征以及相关的高脂血症、高血压和胰岛素抵抗。T5KO小鼠的贪食/肥胖表型与肠道微生物群组成的细菌物种水平变化相关,T5KO小鼠有116种来自不同门类的细菌属丰富或减少。
将T5KO小鼠肠道微生物移植到健康小鼠中,导致健康小鼠发展代谢综合征,表明T5KO小鼠的肠道微生物影响代谢健康。
总的来说,肠道微生物群通过短链脂肪酸信号传导或与先天免疫系统相互作用,在调节食欲、肥胖和糖尿病方面发挥着重要作用。
因此,可发酵纤维和益生元等膳食成分以及肠道内生成的微生物代谢产物可以作为对抗这些疾病的简单而有效的手段。
肥胖与慢性、轻度全身性炎症相关。脂肪细胞和肥胖下的脂肪组织内的巨噬细胞都释放炎症细胞因子。这种轻度全身性炎症部分来源于细菌脂多糖(LPS)从肠道进入血液循环。
血浆中脂多糖浓度增加两到三倍,被称为“代谢性内毒血症”,与肥胖、胰岛素抵抗、糖尿病和动脉粥样硬化等多种慢性疾病相关。
★ 高脂饮食会加剧炎症状态
肠道脂多糖倾向于通过乳糜微粒携带,这些是脂蛋白颗粒,用于输送膳食脂质。因此,高脂饮食可能诱发或加剧代谢性内毒血症。
肠道通透性可能导致脂多糖位移,肠道微生态失调或引发肠道壁炎症可能增加通透性。双歧杆菌和乳酸杆菌的几种菌株及其代谢产物(如短链脂肪酸)已被证实能促进紧密连接蛋白的表达,这些蛋白维持有效的肠道屏障。而肠道中双歧杆菌相对缺乏与肠道通透性增加相关。
★ 肥胖状态下促炎巨噬细胞比例增加
引起脂肪组织炎症加剧的一个关键因素是巨噬细胞的渗入。产生促炎细胞因子的脂肪组织主要来自渗入的巨噬细胞。动物研究表明,巨噬细胞在肥胖中逐渐积累,瘦小鼠脂肪组织中不到10%的细胞是巨噬细胞,而肥胖小鼠中这一比例超过50%。
巨噬细胞本身表现出不同表型,可极化为促炎的“M1”或抗炎的“M2”表型。肥胖状态改变了M1和M2巨噬细胞的比例,导致M1巨噬细胞增加。
注:有趣的是,TLR4缺乏可减轻脂肪组织炎症,促进脂肪组织和腹膜巨噬细胞极化为M2型,但不会影响全身胰岛素敏感性。
另一项研究比较了无菌小鼠和大肠杆菌单个定植小鼠,结果显示单个定植小鼠脂肪组织中存在脂多糖依赖性巨噬细胞积累。大肠杆菌的定植还增加了巨噬细胞的极化,使其转变为促炎的M1型,并导致葡萄糖和胰岛素耐受性下降。
小结
肠道微生物组影响肥胖和相关代谢状态的三种机制,即通过能量获取、食欲调节和炎症状态,综合起来看,每条途径都是协同作用而非独立作用。这些调节过程的核心是宿主、微生物组和饮食之间复杂而动态的三向相互作用。
人体的消化过程和细菌作用在肠道中协同处理膳食成分。产生的代谢产物的特征取决于宿主遗传、宿主生理和肠道微生物的组成。微生物与营养消化产物结合,可以通过与宿主细胞受体的特定相互作用或以非特定方式进入一般血液循环,对宿主代谢产生不同的影响。
以下是来自君好美健康科技公司的3个案例,采取“膳食纤维+后生元”君好美膳食片作为主食,三餐吃饱——肉鱼蛋奶豆制品蔬菜充分吃,水果干果控制吃,在基本不改变在原有饮食情况下,一段时间后,个案的体重体脂明显下降、肠菌菌群得到有效改善。
案例一
女,44岁,原本体重为182.5斤,属于严重偏胖。
经历144天的改善后,体重减轻了36.3斤,减脂了22.2斤,减肥效果非常明显。体脂率、皮下脂肪和内脏脂肪都有所减少。
身体数值的各项变化
编辑
改善前后的报告对比
可以看到:在额外补充膳食纤维后,健康总分升高,肠道微生物的结构更健康,通过增加膳食纤维来增加微生物的数量和多样性是非常有效的。有益菌的分值提高,有害菌明显减少,肠型由原来拟杆菌型变成了普雷沃氏菌型,慢病风险总分下降。
▸ 具体到菌种

活泼瘤胃球菌与短链脂肪酸的产生有关。与非酒精性脂肪肝病和肥胖等疾病存在正相关。在改善后由原本的过高丰度,降低到了正常水平。
干预前:

干预后:

颤螺菌属也是与肥胖相关的菌群,过多或过少都可能影响肥胖。在改善后由原本的过低,丰度有所增加,恢复到了正常水平。
干预前:
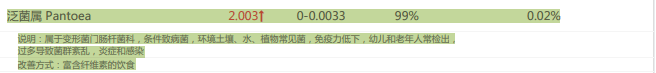
干预后:

泛菌属是一种条件致病菌,过多导致菌群紊乱,炎症和感染。而在补充膳食纤维后丰度有所降低(尽管还有一点偏高)。
干预前:
干预后:
此外,丙酸盐的丰度也有一定程度的提高。有充分证据表明,随着膳食纤维摄入量的增加,产生的短链脂肪酸(SCFA)也增加。SCFA能够激活游离脂肪酸受体,从而促使厌食激素(如瘦素和肽YY)的分泌。在减肥中发挥益处。
根据以上这些变化,可以看出在额外补充膳食纤维后,可以在一定程度上改善人体的肥胖和代谢健康。
案例二
女,52岁,原本体重为142.4斤,属于严重偏胖。
经历73天的改善后,体重减轻了11.6斤,减脂了7斤,虽然没有上一个人减重多,但是BMI恢复到了正常水平。体脂率、皮下脂肪和内脏脂肪也均有所减少。
身体数值的各项变化
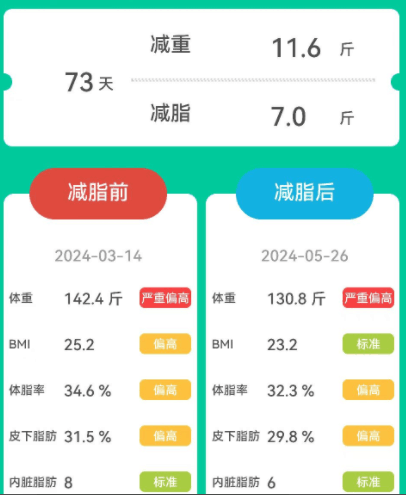
改善前后的报告对比
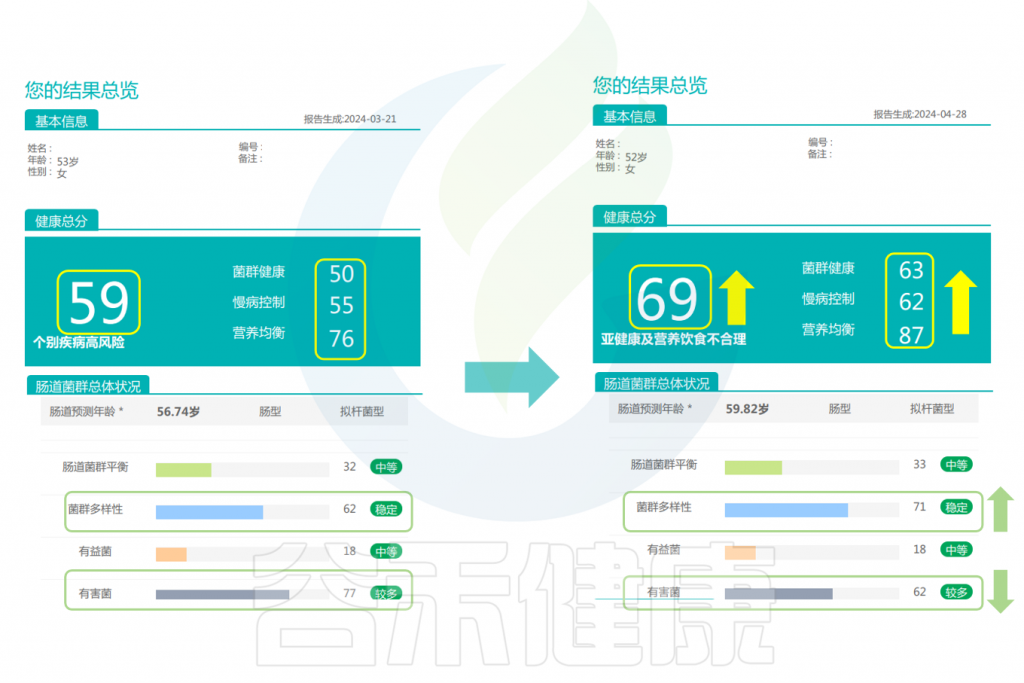
可以看到,该女性在经过干预后,健康总分也升高了。并且菌群变得更健康、对于慢病的控制评分更高,营养也更均衡了。肠道菌群多样性提高,有害菌明显减少。
与此同时,核心菌属也发生了一定程度的变化:
干预前:

干预后:
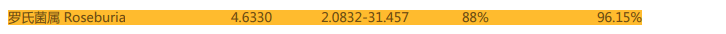
重要的肠道基石菌,产短链脂肪酸菌属罗氏菌在改善后由原来的丰度过低变成了正常丰度。罗氏菌具抗炎特性,有助于分解不可消化的碳水化合物如膳食纤维,对健康有利。
干预前:

干预后:

过多会导致菌群紊乱的副拟杆菌属由原本的过高丰度降低到了正常值。
肠道核心菌——副拟杆菌属(Parabacteroides),是否是改善代谢减轻炎症的黑马?
干预前:

干预后:

能够产生脂多糖,代谢生成苯酚,引发感染和并发症的梭杆菌属丰度由原来的过高水平恢复到了正常水平。
梭杆菌属Fusobacterium——共生菌、机会致病菌、致癌菌
干预前:

干预后:

过高时会导致肥胖和2型糖尿病的副萨特氏菌属在额外补充膳食纤维后丰度也有所下降(尽管仍然高于正常值)。
干预前:
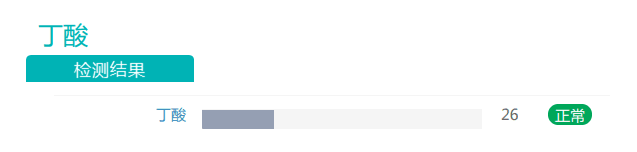
干预后:
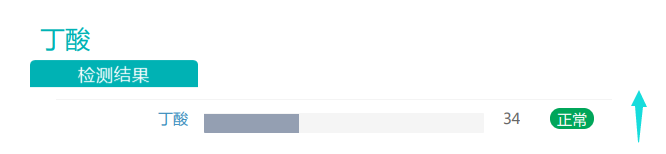
随着膳食纤维摄入量的增加,丁酸盐的丰度有所上升。丁酸对于维持肠道内环境温度预防结直肠癌发生具有重要作用,是肠上皮细胞最重要能量来源,对肠粘膜有营养作用,利于代谢健康的重要物质。
案例三
男,54岁,原本体重为131.1斤,属于标准体重,本来健康状态就比较好。因此在经历173天后,体重只下降了4.4斤,减脂2.1斤。体脂率、皮下脂肪、内脏脂肪也稍微有所下降,但都变得更健康了。
此外,三个案例可以看出膳食纤维对不同基础体重人群的作用效果不太一样,大体重人群在额外补充膳食纤维后减重更多。
身体数值的各项变化
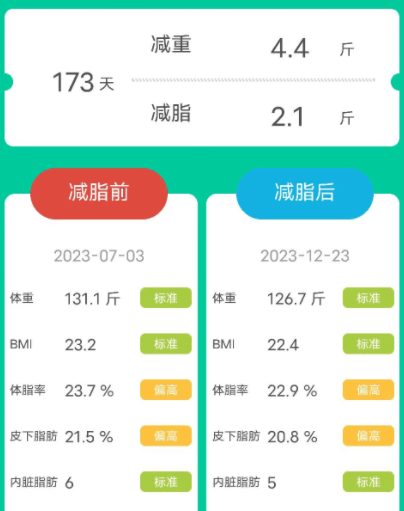
改善前后的报告对比
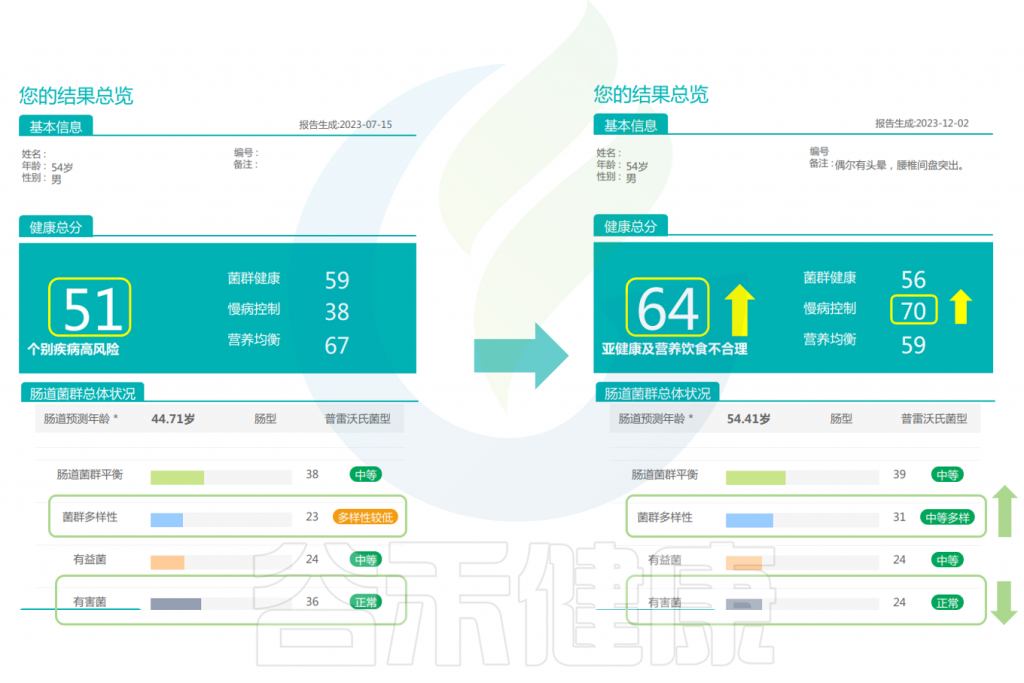
<来源:谷禾肠道菌群健康检测数据库,下同>
根据谷禾的健康报告前后对比可以看到,该男性在经过干预后,健康总分升高,对于慢病控制的评分显著升高。肠道微生物的多样性变得更丰富,有害菌减少明显。
干预前:

干预后:

过高时与肥胖相关,可能通过抑制乙酸水平来加速肥胖的脆弱拟杆菌在额外补充膳食纤维后丰度降低到了正常水平。
干预前:

干预后:
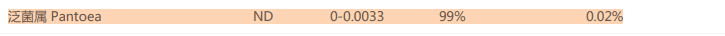
肠道的条件性致病菌泛菌属,过多导致菌群紊乱,炎症和感染。在补充额外的膳食纤维后水平也下降到正常值。
肠道微生物群多样性和高纤维摄入量与长期体重增加较低有关
此外一项对1632个人的研究也发现,微生物群多样性会影响膳食纤维与体重增加之间的关系。在微生物群多样性较高的人群中,纤维摄入量与体重增加风险降低有显著相关性。

膳食纤维对体重的有益作用可能在微生物组多样性较高的个体中更为明显。实验表明,纤维摄入会降低饮食的能量密度,由此产生的短链脂肪酸促进肠道糖异生、肠促胰岛素形成并随后产生饱腹感,同时短链脂肪酸也会向宿主输送能量并影响脂肪异生。
TIPs: 膳食纤维与益生元的区别
膳食纤维和益生元虽然都是植物性食物中的复杂碳水化合物,但它们之间存在一些区别:
1.膳食纤维的定义: 膳食纤维是指植物性食物中不被人体消化酶分解的碳水化合物,包括不溶性纤维和可溶性纤维。不溶性纤维,如纤维素,主要作用是增加大便体积,促进肠道蠕动,帮助消化系统健康。可溶性纤维,如果胶和树胶,可以溶解在水中,形成凝胶状物质,有助于降低血糖和胆固醇。
2.益生元的定义: 益生元是一种可溶于水的可溶性纤维,它作为益生菌的食物,可以被肠道中的有益细菌发酵,从而促进有益细菌的生长和活动。益生元主要包括低聚果糖(FOS)菊粉、低聚半乳糖(GOS)等。
3.作用机制: 膳食纤维的作用更广泛,包括促进肠道蠕动、帮助排便、降低血糖和胆固醇等。而益生元的主要作用是喂养和促进益生菌的生长,尤其是那些能够产生短链脂肪酸(如丁酸盐)的细菌,这些短链脂肪酸对肠道健康至关重要。
4.种类: 膳食纤维的种类很多,包括纤维素、半纤维素、果胶、树胶、抗性淀粉等。而益生元的种类相对较少,主要是一些特定的低聚糖和某些类型的多糖。
5.健康益处: 膳食纤维对整体消化系统健康有益,而益生元则更专注于通过促进益生菌的生长来改善肠道微生物群的平衡。
总的来说,膳食纤维是一个更广泛的概念,包括了益生元但它们的作用和重点略有不同。膳食纤维对消化系统的整体健康有益,而益生元则专门针对促进一些细菌的生长。
拓展:不同纤维对肠道菌群的影响

一项研究了不同谷物纤维(包括麦麸)对健康成人肠道菌群组成的影响。
-食用小麦纤维对肠道微生物的影响:
食用小麦纤维或麸皮纤维对肠道菌群有显著影响,以下门类的菌群均显著增加:
双歧杆菌(Bifidobacteria) ↑↑↑
乳酸杆菌(Lactobacillus) ↑↑↑
奇异菌属(Atopobium) ↑↑↑
肠球菌(Enterococci) ↑↑↑
梭状芽孢杆菌(Clostridia) ↑↑↑
毛螺菌科(Lachnospiraceae) ↑↑↑
埃格氏菌(Eggerthella) ↑↑↑
柯林斯菌(Collinsella) ↑↑↑
棒状杆菌(Corynebacterium) ↑↑↑
拟杆菌(Bacteroides) ↑↑↑
普氏菌属(Prevotella) ↑↑↑
-食用大麦纤维对肠道微生物的影响:
所有研究都表明大麦纤维对肠道菌群标志物有显著影响:要么改变微生物群落 ,要么改变发酵代谢物。发现厚壁菌门和放线菌(特别是罗氏菌属、Dialister、真杆菌和双歧杆菌)显著增加,拟杆菌减少。
其余3项研究测量了发酵标志物,结果显示,在食用大麦纤维后,总短链脂肪酸、丁酸盐和乙酸盐显著增加,呼气氢显著增加。由于发酵代谢物的积极作用,血糖反应同时改善。
-食用燕麦纤维对肠道微生物的影响:
燕麦粒的外层含有不溶性和可溶性(β-葡聚糖)纤维的混合物,这两种纤维都为肠道微生物群提供了食物来源。已证实可溶性燕麦β-葡聚糖有助于降低血液胆固醇水平。
对患有轻度高血糖症或高胆固醇血症的参与者研究了每天早餐食用全麦燕麦片与精制谷物片的影响。据报道,食用全麦燕麦片后,粪便总细菌、乳酸杆菌和双歧杆菌数量显著增加,而食用精制谷物片后,总细菌数量和双歧杆菌数量均下降。
-食用玉米纤维对肠道微生物的影响:
玉米的淀粉含量相对于其他谷物来说较高,麸皮含量较低。
一项急性干预研究比较了单次食用48克全麦玉米早餐麦片(14.2克纤维)对肠道菌群的影响,并与48克低纤维玉米早餐麦片(0.8克纤维)进行了比较。
3周后,高纤维组和低纤维组均报告粪便双歧杆菌增加,高纤维组的增幅更大,但未达到显著性,乳酸杆菌、肠球菌和奇异菌属物种的增加不显著。
-混合全谷物对肠道微生物的影响:
全麦谷物包括谷物的胚乳、胚芽和麸皮成分,因此其营养成分与谷物的麸皮纤维部分不同,这可能会影响肠道微生物群。
共计357人的研究发现,增加完整谷物纤维的摄入具有显著的益生元作用,细菌多样性、放线菌、双歧杆菌、梭菌、毛螺菌显著增加;但阿克曼氏菌、罗氏菌、乳酸杆菌和肠球菌的增加趋势不显著。促炎性肠杆菌科细菌的水平也显著下降。
作者认为,对高纤维干预的反应取决于基线肠道微生物丰富度——由于膳食纤维的增加,基线微生物丰富度有限的人会随着时间的推移表现出更大的微生物群变化。
如今全球肥胖症的流行,寻求新的有效解决方案已成为研究的重中之重。这主要是因为大多数人无法长期坚持既定的饮食和身体活动方案,从而无法达到并保持健康的体重。
肠道微生物群由于位于宿主营养/能量代谢的关键位置并能够影响它,因此已成为一种有希望的新治疗靶点。
饮食、肠道微生物群和肥胖之间的相互关系是高度互动和动态的。虽然饮食热量摄入是能量平衡方程的主要因素,研究估计现在知道某些肠道微生物可以从饮食中获取“额外”的能量,大约150千卡/天;相当于一年内可能增加6.8公斤的体重。
除了热量含量外,饮食成分也是与肥胖相关的饮食-微生物相互作用的重要因素,例如肠道微生物失调以及高脂饮食引起的全身炎症。
肠道微生物还通过调节食欲、食物摄入和饱腹感来影响肥胖:这是能量平衡的一部分。膳食纤维、合生元是调节肠道微生物组成的有效方法,这些干预措施不仅降低了体重,体脂,而且同时改善了与肥胖和相关代谢状况相关的生物标志物,例如血糖水平、胰岛素敏感性、血浆脂联素等。
总体而言,这些结果表明,通过膳食纤维,合生元以及饮食调节肠道微生物群可以作为人类减肥的独立方法,同时可以有助于减轻风险并控制肥胖相关疾病(如心血管疾病、胰岛素抵抗和2型糖尿病)的症状。
在当前肥胖流行和健康挑战的背景下,个体化肠道菌群干预显得尤为重要。每个人的肠道微生物群独一无二,受基因、生活方式和环境等多方面影响。因此,针对个体的肠道菌群进行精准干预,可以更有效地调节体重、改善健康状况。
主要参考文献
Li H, Zhang L, Li J, Wu Q, Qian L, He J, Ni Y, Kovatcheva-Datchary P, Yuan R, Liu S, Shen L, Zhang M, Sheng B, Li P, Kang K, Wu L, Fang Q, Long X, Wang X, Li Y, Ye Y, Ye J, Bao Y, Zhao Y, Xu G, Liu X, Panagiotou G, Xu A, Jia W. Resistant starch intake facilitates weight loss in humans by reshaping the gut microbiota. Nat Metab. 2024 Mar;6(3):578-597.
Jie Zhuye,Yu Xinlei,Liu Yinghua et al. The Baseline Gut Microbiota Directs Dieting-Induced Weight Loss Trajectories.[J] .Gastroenterology, 2021.
Pham Van T,Fehlbaum Sophie,Seifert Nicole et al. Effects of colon-targeted vitamins on the composition and metabolic activity of the human gut microbiome- a pilot study.[J] .Gut Microbes, 2021, 13: 1-20.
Corica D, Aversa T, Valenzise M, Messina MF, Alibrandi A, De Luca F, Wasniewska M. Does Family History of Obesity, Cardiovascular, and Metabolic Diseases Influence Onset and Severity of Childhood Obesity? Front Endocrinol (Lausanne). 2018 May 2;9:187.
Bartsch M, Hahn A, Berkemeyer S. Bridging the Gap from Enterotypes to Personalized Dietary Recommendations: A Metabolomics Perspective on Microbiome Research. Metabolites. 2023 Dec 2;13(12):1182.
Zhang M, Liu J, Li C, Gao J, Xu C, Wu X, Xu T, Cui C, Wei H, Peng J, Zheng R. Functional Fiber Reduces Mice Obesity by Regulating Intestinal Microbiota. Nutrients. 2022 Jun 28;14(13):2676.
Menni C, Jackson MA, Pallister T, Steves CJ, Spector TD, Valdes AM. Gut microbiome diversity and high-fibre intake are related to lower long-term weight gain. Int J Obes (Lond). 2017 Jul;41(7):1099-1105.
Mayengbam S, Lambert JE, Parnell JA, Tunnicliffe JM, Nicolucci AC, Han J, Sturzenegger T, Shearer J, Mickiewicz B, Vogel HJ, Madsen KL, Reimer RA. Impact of dietary fiber supplementation on modulating microbiota-host-metabolic axes in obesity. J Nutr Biochem. 2019 Feb;64:228-236.
Jefferson A, Adolphus K. The Effects of Intact Cereal Grain Fibers, Including Wheat Bran on the Gut Microbiota Composition of Healthy Adults: A Systematic Review. Front Nutr. 2019 Mar 29;6:33.
Zhang, Y.; Liu, J.; Yao, J.; Ji, G.; Qian, L.; Wang, J.; Zhang, G.; Tian, J.; Nie, Y.; Zhang, Y.E.; et al. Obesity: Pathophysiology and Intervention. Nutrients 2014, 6, 5153-5183.
Lin X, Li H. Obesity: Epidemiology, Pathophysiology, and Therapeutics. Front Endocrinol (Lausanne). 2021 Sep 6;12:706978.Lin X, Li H. Obesity: Epidemiology, Pathophysiology, and Therapeutics. Front Endocrinol (Lausanne). 2021 Sep 6;12:706978. Pathophysiology, and Therapeutics. Front Endocrinol (Lausanne). 2021 Sep 6;12:706978

谷禾健康

编辑在老龄化过程中,生理功能逐渐衰退,伴随着多种疾病的发生,对老年人的身心健康构成重大威胁。
衰老是一个渐进、持续的过程,受到多种因素的影响,包括遗传、饮食、运动、生活方式等生理因素,也有社会、文化等复杂因素的交互影响,目前,越来越多的证据支持肠道菌群在衰老过程中的作用。
自然或“健康”的衰老,伴随着普雷沃菌属、粪杆菌属和双歧杆菌属以及直肠真杆菌属等减少,被其他共生微生物群所取代,如Butyricimonas、Akkermansia、Odoribacter等,尤其Akk菌与百岁老人的健康有关。而不健康衰老,则意味着致病菌或条件致病菌增多,包括肠杆菌科、放线菌属等。
肠道菌群与衰老相关的变化与认知能力下降、肌肉质量下降、骨质减少、皮肤稳态、血管老化、免疫衰老、代谢改变、肺和肝功能下降等密切相关。这些身体机能的衰退往往伴随着心理健康的变化,尤其是晚年抑郁症的发病率增高,约4%的老年人被诊断患有晚年抑郁症。
与成年人抑郁症相比,晚年抑郁症更多表现为生理症状突出,认知功能损害更严重,晚年抑郁症可能是老年痴呆的先兆。
经常看我们文章的朋友都知道,肠-脑轴与神经精神疾病的发病机制密切相关。这一双向调节轴通过神经免疫、神经内分泌等通路,以及肠道屏障、微生物代谢物和血脑屏障等,影响大脑功能,当然也包括认知水平。
近期几项研究(包括纵向跨诊断研究,横截面研究等)表明,肠道菌群可以预测未来的认知能力下降和抑郁症状,未来认知功能下降与较低的Intestinibacter相对丰度、较低的谷氨酸降解以及较高的组胺合成水平相关。关于谷氨酸和组胺可以详见我们之前的文章:
晚年抑郁症中总游离脂肪酸部分介导了Akkermansia与认知功能之间的关系,IL-6、IFNγ、疣微菌门和Akkermansia水平与抑郁严重程度相关。
本文我们通过这几项研究,来更深入具体地了解肠道菌群对老年人认知能力下降和抑郁症状的当前和未来影响,同时也包括其他老年神经系统疾病相关合并症,营养不良住院老年人的肠道菌群紊乱和临床结果,以及针对衰老的相关干预措施的介绍。希望为大家提供更多关于肠道菌群在老年健康领域重要作用的见解。
doi.org/10.14336/AD.2024.0331
在人类的整个生命周期中,肠道微生物群的变化和转变伴随着衰老过程。
婴儿从出生起就接触各种环境微生物,导致肠道微生物群逐渐丰富和多样性增加。
新生儿肠道最初定植主要涉及兼性厌氧微生物,如肠杆菌科和链球菌,其次是专性厌氧微生物,如双歧杆菌、梭菌和拟杆菌。
Prausnitfaecali和喜爱粘蛋白的Akkermansia muciniphila等细菌在婴儿早期要么不存在,要么以非常低的水平存在,并在 1-2 岁左右增加到成人水平。
共生且稳定的肠道微生物群通常在9至36个月大的婴儿中形成,常见的分类群包括拟杆菌门、厚壁菌门和放线菌门。
3-5岁儿童的肠道菌群组成逐渐向成人趋同。一旦建立,肠道微生物群的组成在整个成年期保持相对稳定。
成年人的肠道菌群包括拟杆菌型、普雷沃氏菌型等几种常见肠型。个体间差异与饮食、生活方式、运动频率、种族、文化习惯等许多因素相关。
在中老年人中,肠道微生物群多样性下降。某些核心肠道微生物类群在老年人中也会发生变化。例如,拟杆菌属和大肠埃希氏菌的比例较高。
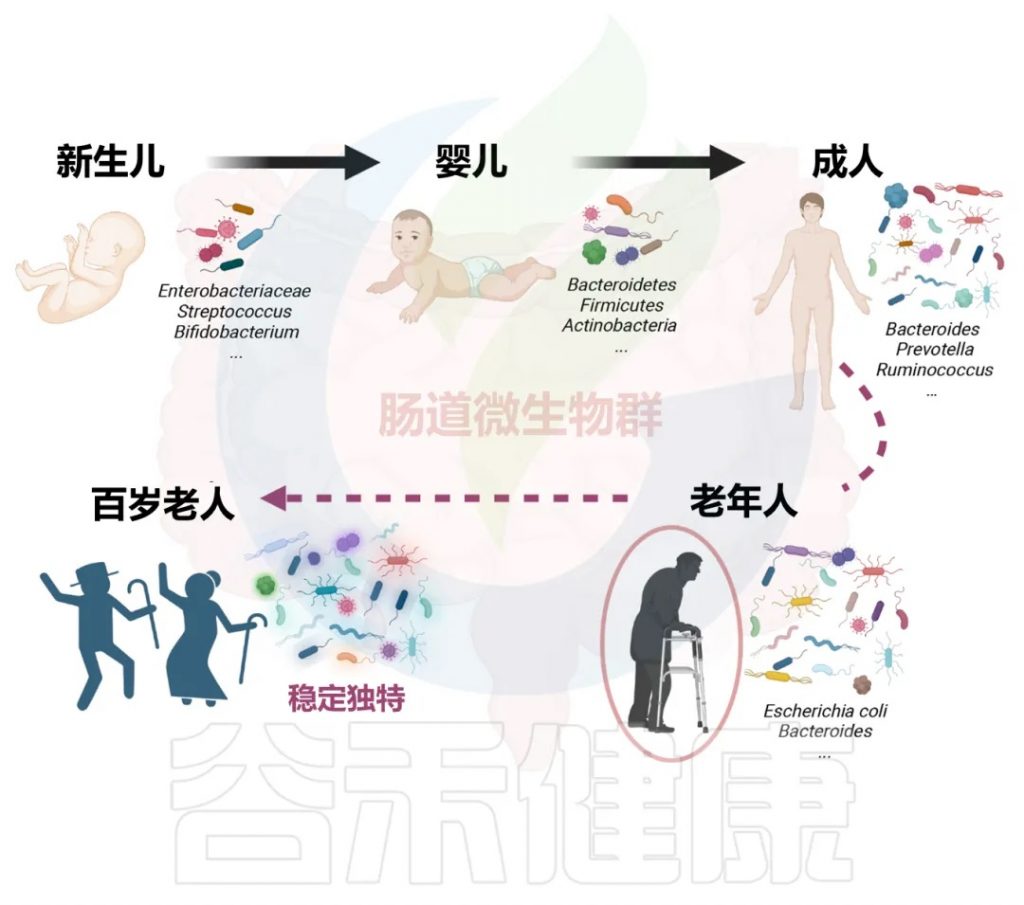
DOI: 10.14336/AD.2024.0331
自然或“健康”的衰老会导致肠道微生物组组成的特定变化,例如某些共生菌属的丧失,包括普雷沃菌属、粪杆菌属和双歧杆菌属以及直肠真杆菌属。在老年阶段,这些菌群被其他共生微生物所取代,如丁酸杆菌属(Butyricimonas)、Akkermansia、Odoribacter等。
特别是Akkermansia muciniphila,已知其有助于肠道中的粘蛋白降解。研究人员推测,AKK菌的水平可以指示健康状况,其相对丰度增加(高于健康老化时的水平)与百岁老人的极佳健康状况相关,而相对丰度降低则与肠道粘液层变薄和酰基甘油减少有关。
注:酰基甘油是一种调节肠道通透性和减少肠道炎症的内源性大麻素。
长寿人群的肠道菌群特征
研究发现,与100岁以下人群相比,百岁老人体内有益细菌(如拟杆菌属、Desulfovibrio suis、Pameliagodonibacterium pamelaeae、瘤胃球菌科、乳杆菌、Akkermansia、 甲烷短杆菌属)含量更高,而Faecalibacterium 、普雷沃特菌属、克雷伯氏菌属、链球菌属、肠杆菌属、肠球菌属含量较低。
百岁老人肠道菌群多样性有所增加。百岁老人肠道微生物群中有益细菌占主导地位,可能有助于抵消与年龄相关的健康问题和衰老。
长寿人群的肠道菌群功能分析
2019年,一项对百岁老人肠道微生物功能的分析显示,中枢代谢能力增强,特别是在产生短链脂肪酸的糖酵解和发酵途径中。此外,百岁老人还表现出更高水平的磷脂酰肌醇信号系统、鞘脂生物合成和不同水平的n-聚糖生物合成。
2020年,一项对肠道微生物组的功能研究揭示,随着年龄的增长,与异养降解代谢相关的途径增加,与碳水化合物代谢相关的通路减少。
2021年进行的一项研究,包括吲哚和苯乙酰谷氨酰胺在内的七种微生物代谢产物与百岁老人肠道微生物群的不同组成之间存在显著关联。这两种代谢产物先前被证明可以延长小鼠的寿命,在百岁老人的血液中发现了高水平的代谢产物。
总之,肠道微生物群不仅是衰老的标志,而且在维持人类健康和寿命方面发挥着至关重要的作用。
肠道微生物群与年龄相关的变化不仅影响肠道健康,而且还延伸到其他生理系统。
炎症衰老
早在20世纪60年代的研究就表明老年人的免疫功能有所下降,这一过程现在被称为免疫衰老,与免疫系统功能下降有关,从而导致促炎细胞因子的积累。
老年人群中炎症状态的增加现在通常被称为“炎症衰老”。促炎症状态使患者面临多种疾病的更高风险,例如自身免疫性疾病、心血管疾病、感染。
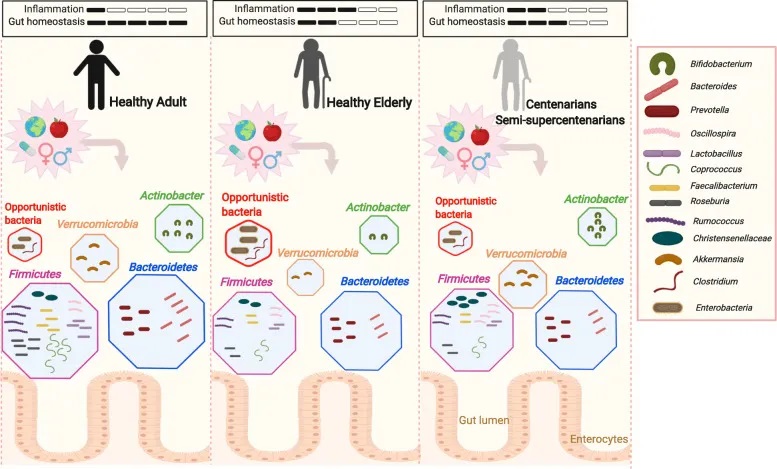
doi: 10.1186/s12979-020-00213-w
在胃肠道内,维持功能性上皮和粘液屏障对于预防感染和疾病至关重要。肠道通透性增加可导致微生物易位至宿主循环中,加剧促炎状态。
科学家还发现了几种在“不健康”衰老过程中会增加的致病生物或条件致病微生物,这一过程的特点是身体和精神迅速衰退,并与疾病进展和身体虚弱有关。其中一些病原体包括埃格特菌属(Eggerthella)、放线菌属、肠杆菌科,它们的存在和数量可以帮助预测寿命和疾病结果。
老龄化人群:微生物组本身的变化导致促炎状态
在无菌小鼠模型中进行的实验表明,老龄化人群中微生物组本身的变化导致了促炎状态,无菌小鼠的寿命比传统小鼠要长得多。此外,与灌胃其他年轻小鼠微生物组的小鼠相比,灌胃老年小鼠微生物组的年轻无菌小鼠表现出更大的肠道通透性和循环肿瘤坏死因子。
与各种器官和疾病相关的年龄相关肠道菌群
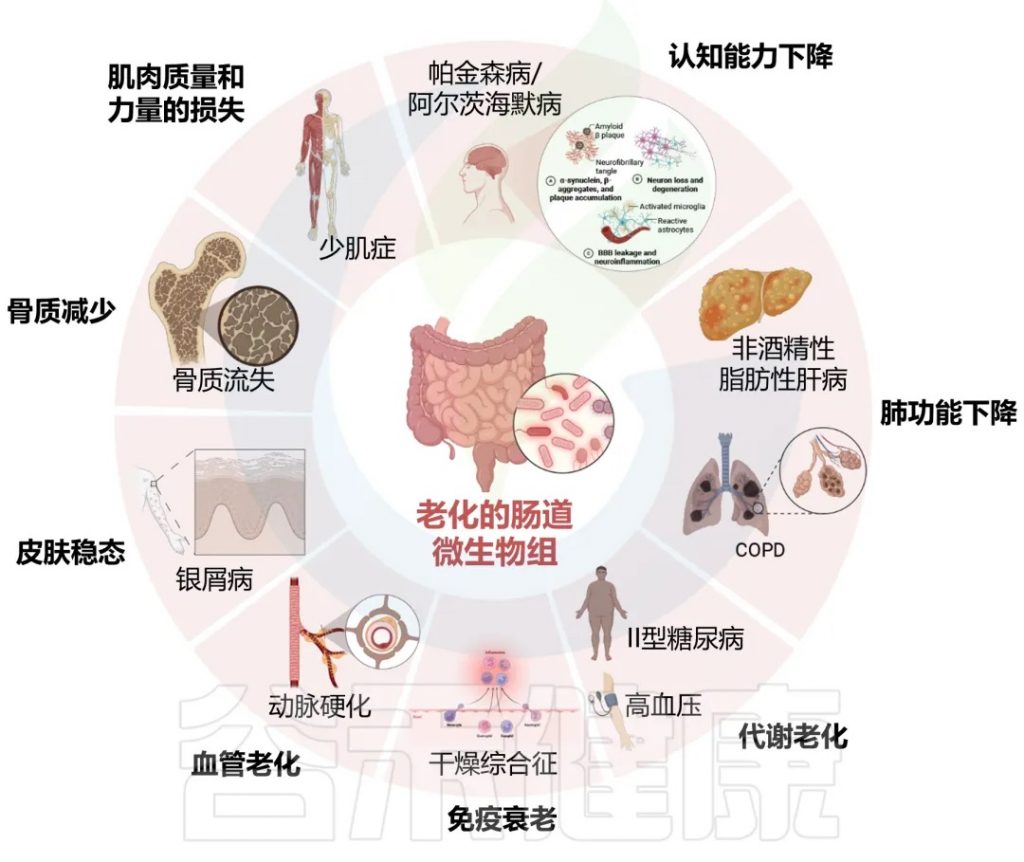
DOI: 10.14336/AD.2024.0331
肠道微生物群与年龄相关的变化与认知能力下降、肌肉质量和能力下降、骨质减少、皮肤稳态、血管老化、免疫衰老、代谢改变、肺和肝功能下降密切相关。
表1 不健康衰老过程中的肠道微生物组
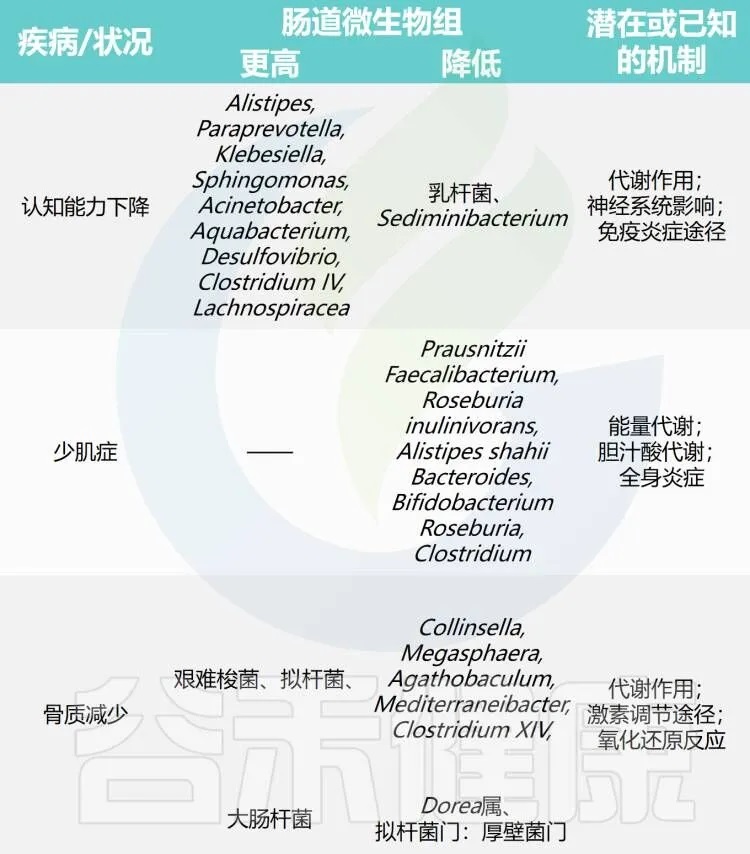

doi.org/10.14336/AD.2024.0331
一个越来越受关注的领域是通过可能影响认知功能的微生物群-肠-脑轴。神经精神疾病的病因复杂,肠道菌群和炎症可能是神经系统疾病发病机制的关键因素。接下来我们通过几项近期的研究队列,来了解老年人的肠道菌群与神经系统疾病关联。
随着全球人口预期寿命的增加,晚年抑郁症的患病率显著上升,约4%的老年人被诊断患有晚年抑郁症。晚年抑郁症更多表现为明显的躯体症状,而情感症状不突出,认知功能障碍也更严重。
有认知障碍的老年人抑郁会增加痴呆的进展。微生物群与当前的情绪和认知有关,近日,几项关于肠道菌群与老年抑郁、认知能力下降关联的研究发表,这些有助于我们更好地理解和应对老年抑郁和认知能力下降,一起来看一下:
literature 1
肠道菌群对老年人认知能力下降和抑郁症状的当前和未来影响

从268名有不同认知和抑郁症状的参与者中收集临床评估和粪便样本。
70名参与者接受了为期2年的随访。
肠道菌群多样性↑ 认知↓ 抑郁严重程度↑
更大的微生物群落多样性,表明群落中物种的数量更高,分布更均匀,与样本中当前认知功能更差以及未服用抗抑郁药的参与者抑郁严重程度更高有关。
认知功能差与双歧杆菌的相对丰度较低有关。
GABA↓ 抑郁症严重程度↑
在功能水平上,GABA 降解程度越高,基线抑郁症严重程度越高。
GABA 是一种主要的抑制性神经递质,抑郁症患者表现出较高的GABA降解和较低的 GABA 生物合成,GABA功能的减少在认知功能中起着至关重要的作用,影响抑郁和衰老过程中出现的症状,微生物衍生的GABA会影响全身的GABA 水平,并与行为和功能连接的变化相关。
未来认知能力下降 与下列因素有关:
未来抑郁症状的增加 与下列因素有关:
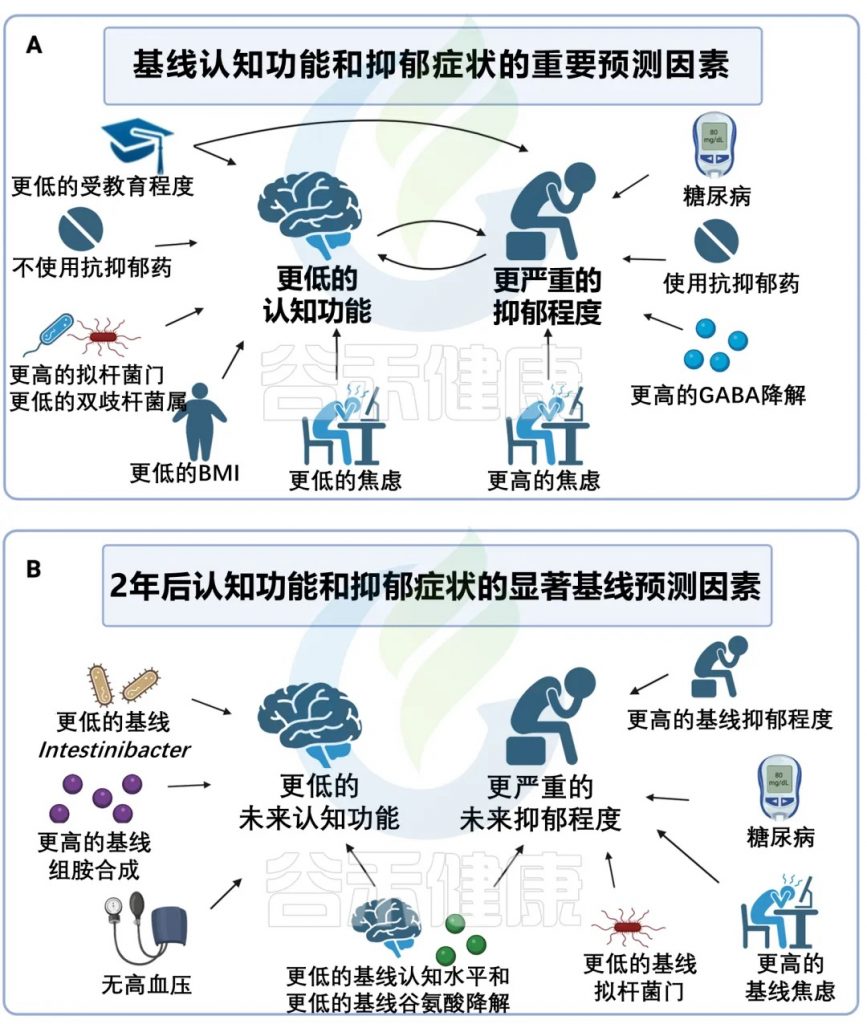
doi: 10.1038/s41380-024-02551-3
这是第一项纵向跨诊断研究,它代表着在精神病学、衰老和微生物组的交叉点上迈出了重要的一步。
微生物组可以预测未来的认知能力下降和抑郁症状,有可能为识别可能经历认知能力或情绪下降的人提供生物标志物。
literature 2
晚年抑郁中,总游离脂肪酸与肠道菌群组成和认知功能相关性的的中介分析
近日,来自浙江省人民医院精神病科康复医学中心廖峥娈团队的相关研究成果发表在《Lipids in Health and Disease》期刊上。这也是谷禾健康开放基金合作项目,一起来看一下。

晚年抑郁症是指60岁以上老年人出现的抑郁障碍,包括老年首发抑郁和老年复发的抑郁。该研究纳入来自老年抑郁认知结果队列研究的29名晚年抑郁症患者。
Spearman相关分析显示,Akkermansia丰度、总游离脂肪酸和MoCA评分之间存在显著相关性(P<0.05)。多元回归分析表明Akkermansia和总游离脂肪酸能显著预测MoCA评分(P<0.05)。
肠道微生物群、认知评估和脂质代谢指标之间的相关性
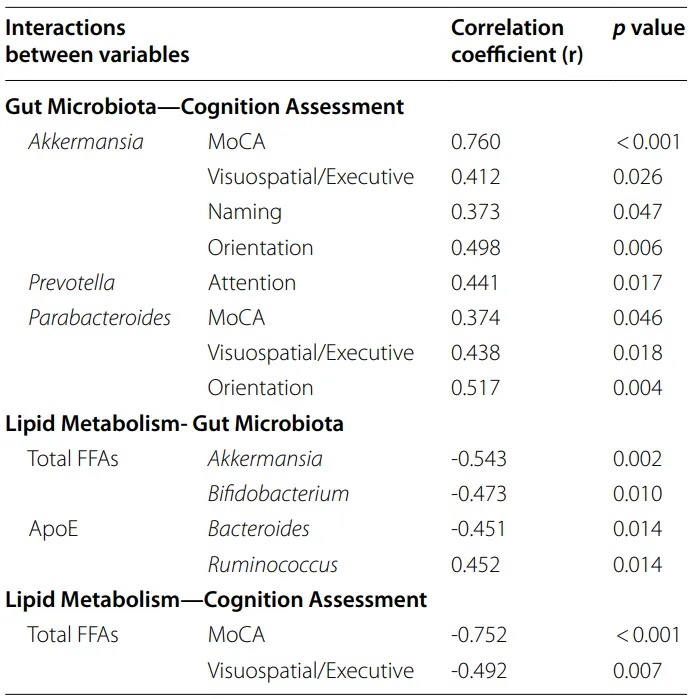
doi: 10.1186/s12944-024-02056-6.
调解分析显示,晚年抑郁症患者中Akkermansia相对丰度降低与认知功能下降的关系,部分由总游离脂肪酸介导(Bootstrap 95%CI: 0.023-0.557),占相对效应的43.0%。
肠道微生物群、脂质代谢产物和认知功能评分之间的相关性
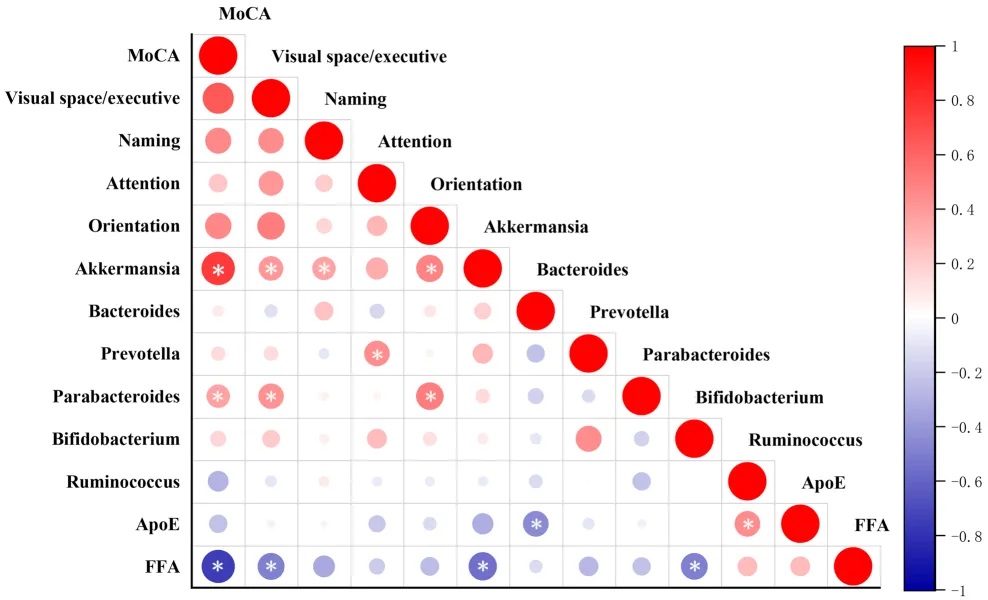
doi: 10.1186/s12944-024-02056-6.
这些发现表明,晚年抑郁症中认知功能与Akkermansia及总游离脂肪酸存在显著关系。总游离脂肪酸部分介导了Akkermansia与认知功能之间的关系。
晚年抑郁症患者的认知功能与总游离脂肪酸呈负相关,尤其是视觉空间/执行功能。
游离脂肪酸作为非酯化脂肪酸,是甘油三酯分解的产物,具有脂毒性,可通过被动转运或蛋白介导的内吞作用进入大脑,从而影响血管内皮功能。它们被认为可预示II型糖尿病(T2DM)患者阿尔茨海默的发生。有研究报告,在II型糖尿病合并轻度认知障碍的患者中,游离脂肪酸与注意力和执行功能呈负相关。另有研究发现,健康人群中游离脂肪酸水平升高与认知功能下降相关。这些发现揭示了游离脂肪酸对晚年抑郁症患者认知功能的影响。
总游离脂肪酸在阿克曼症和认知功能之间关系中作用的中介模型
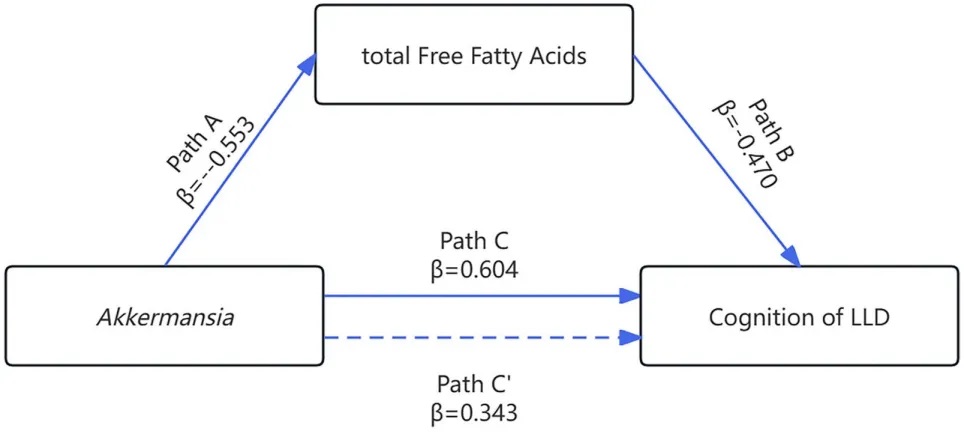
这是首次评估晚年抑郁症患者中认知功能、肠道菌群和脂质代谢关系的研究。这些结果有助于理解肠道微生物-宿主脂质代谢轴在晚年抑郁症认知功能中的作用。
literature 3
晚年抑郁症患者肠道微生物群失调和信息功能障碍的横断面观察分析
这项研究也是来自浙江省人民医院精神病科康复医学中心廖峥娈团队的,其相关研究成果已于近日发表在《Neuropsychiatric Disease and Treatment》期刊上。
这也是谷禾健康开放基金合作项目,该研究分析了晚年抑郁患者的肠道菌群特征和血清炎症细胞因子,探讨这两个因素在晚年抑郁潜在生物标志物中的联合作用。一起来看一下。

收集29名晚年抑郁患者和33名性别年龄匹配的健康对照(HC)的粪便样本和外周血,检测肠道菌群和12种炎症因子。
晚年抑郁症患者存在系统性炎症细胞因子水平升高和肠道菌群失调。
晚年抑郁症和健康对照的LEfSe分析
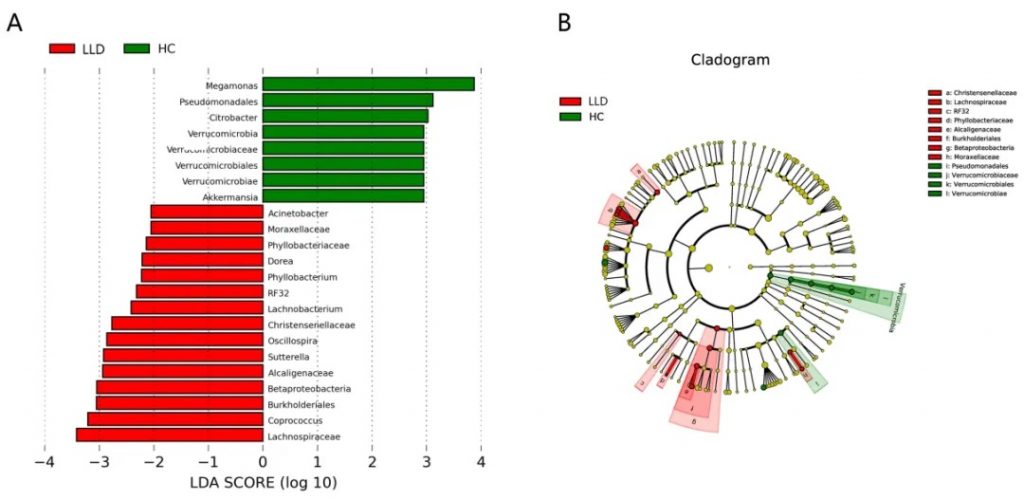
doi: 10.2147/NDT.S449224.
值得注意的是,IL-6、IFNγ、疣微菌门和Akkermansia水平与抑郁严重程度相关。
IL-6是神经元和胶质细胞表达的一种促炎症细胞因子,对免疫和急性期反应至关重要。有研究人员提出,高IL-6水平可促进5-羟色胺降解和减少5-羟色胺产生,从而损害神经可塑性,导致海马和前额叶萎缩等脑结构异常,这些异常已被证实与晚年抑郁症及其引起的认知障碍相关。与该研究一致。
IFNγ是一种参与中枢神经系统炎症的促炎因子,并激活大脑中的小胶质细胞以诱导促炎反应。研究表明,IFNγ激活的小胶质细胞改变了海马神经原生态位,抑制神经干细胞和祖细胞的增殖,并促进未成熟神经元的凋亡,从而导致小鼠的抑郁症状和认知障碍。该研究在临床上证实了这一观点,并证明IFNγ水平与晚年抑郁严重程度有关。简而言之,这项研究表明,晚年抑郁是一种促炎和抗炎细胞因子共存的炎症状态,IL-6和IFNγ与疾病严重程度有关。
既往研究发现,焦虑和抑郁患者中疣微菌门丰度降低,而Akkermansia丰度增加可降低焦虑,增强老年小鼠的认知功能。这与研究结果一致。回归分析显示,Akkermansia丰度是预测晚年抑郁概率的一个风险因素。但Akkermansia丰度与炎症因子水平无相关性,提示Akkermansia可能不通过炎症通路参与晚年抑郁的发病机制。
有趣的是,有研究发现,Akkermansia的外膜蛋白Amuc_1100可直接与TLR2结合,促进5-HT合成率限速酶Tph1的表达,并降低肠上皮细胞中5-HT转运体的表达,从而增加5-HT的生物合成和胞外可用性,这提示Akkermansia可能通过直接调节肠屏障的神经递质释放来影响晚年抑郁。
肠道菌群改变、临床变量和炎症因子之间的关联(Spearman相关分析)
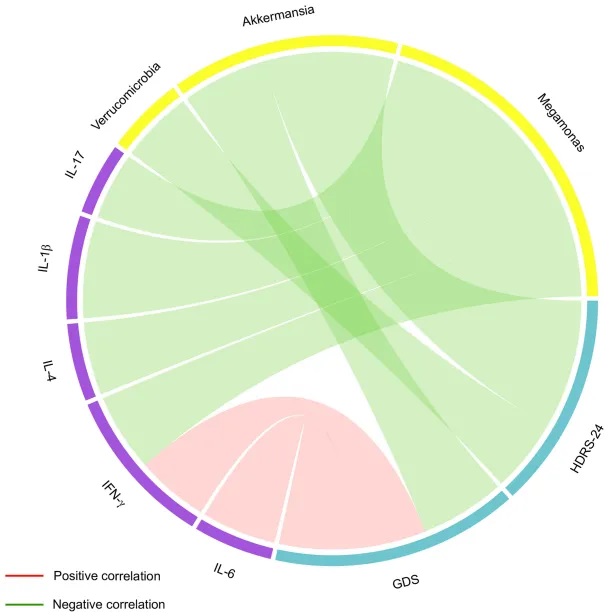
doi: 10.2147/NDT.S449224.
研究确定了IL-6、Akkermansia和Sutterella为晚年抑郁症的预测因子,它们的组合在区分晚年抑郁症患者和健康对照方面的曲线下面积为0.962。
通过回归分析,Sutterella可作为预测晚年抑郁的指标。Sutterella是一种重要的肠道共生菌。既往研究发现,Sutterella丰度在重度抑郁和广泛性焦虑障碍患者中显著增加。许多研究也发现Sutterella与肥胖以及体重和脂肪增加呈正相关。
肥胖和抑郁之间存在双向关系,研究表明,促使垂体肾上腺皮质轴(HPA轴)过度激活、导致皮质醇失调可能是两者的共同机制。因此推测Sutterella可能通过影响HPA轴,从而影响皮质醇的释放,进而触发晚年抑郁的发生。
利用差异丰度属作为晚年抑郁症诊断因子的灵敏度和特异性的ROC曲线分析
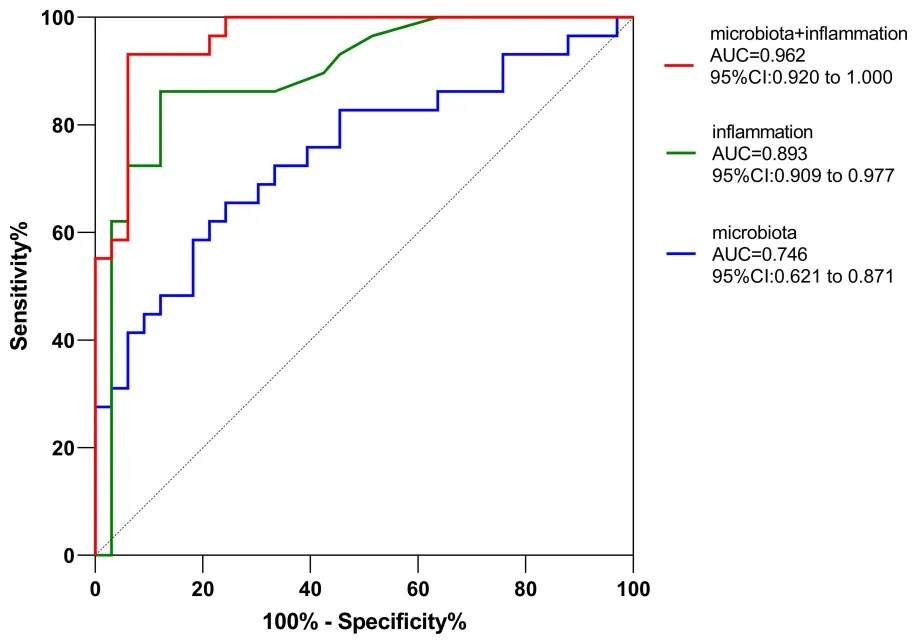
doi: 10.2147/NDT.S449224.
这是一项横断面观察研究。该研究提供了晚年抑郁中肠道菌群和系统性炎症变化的证据。重要的是,将肠道菌群和炎症标志物结合使用,可以增强其作为晚年抑郁症潜在生物标志物的预测能力。这些发现有助于阐明肠道菌群和系统性炎症在晚年抑郁发展中的作用,并为临床实践中晚年抑郁的生物标志物提供新思路。
其他合并症相关的研究:
轻度认知障碍(MCI)在老年人中高度普遍,影响了大约10%的70-74岁老人和25%的80-84岁老人。此外,轻度认知障碍患者更有可能进展为痴呆。迄今为止,药物治疗只能减缓轻度认知障碍的进展,但不能逆转它。
注:轻度认知障碍、阿尔茨海默虽然都涉及认知功能下降,但严重程度有所不同,轻度认知障碍是认知功能较正常人有轻微下降,但日常生活功能基本正常。阿尔茨海默是认知功能严重下降,严重影响日常生活。
虽然对微生物群改变是否会影响认知功能仍有分歧,但正在进行的长期项目,如MOTION(衰老肠道的微生物群及其对人类肠道健康和认知的影响),研究健康老龄化的认知和微生物群变化,为解释清楚这些相互作用提供了希望。
表2 选择随机对照试验和观察性研究(2019-2023)
评估老年人认知功能和肠道微生物组

DOI: 10.1007/s11894-024-00932-w
痴呆症:促炎菌增多
2019 年的一项鸟枪法宏基因组序列研究将 57 名患有痴呆症(包括阿尔茨海默病)的疗养院居民与 51 名未患有阿尔茨海默或其他形式痴呆症的老年人进行了比较,结果发现痴呆症患者体内的促炎性肠道细菌水平较高。
阿尔茨海默:产丁酸菌减少,α 多样性降低
作者还注意到,与没有痴呆症的受试者和患有阿尔茨海默病以外的其他痴呆症的受试者相比,阿尔茨海默组中丁酸合成细菌的种类(例如丁酸弧菌属Butyrivibrio和真细菌属Eubacteria)有所减少。
随后的系统回顾和荟萃分析同样发现,与健康对照者相比,阿尔茨海默患者肠道微生物组的 α 多样性有所降低,但轻度认知障碍 (MCI) 患者与健康对照者之间的差异并未降低。
阿尔茨海默病、轻度认知障碍和健康样本之间微生物组组成的差异(即β多样性)并没有一致改变。研究与痴呆症相关的肠道微生物组的一个挑战是缺乏明确、客观和非侵入性的测试来最终确定诊断和疾病阶段,从而使研究结果的解释进一步复杂化。虽然超出了肠道微生物组的范围,但阿尔茨海默病脑组织的尸检研究已经确定了大脑内存在微生物,这表明存在与神经退行性疾病相关的大脑微生物组。
促炎Collinsella菌和APOE风险的强相关性
一项大型全基因组关联研究确定了几个与载脂蛋白E ε4 (APOE ε4) 基因高风险等位基因相关的微生物组属,载脂蛋白E ε4 是阿尔茨海默的一个公认的危险因素。这项研究的一些最重要的发现包括促炎Collinsella菌和 APOE 风险等位基因之间的强相关性,以及提出对Eubacterium fissicatena的保护作用。
帕金森病 (PD) 是另一种神经系统疾病,在老年人中更为常见,人们越来越关注肠道微生物组作为其生物标志物或治疗方法。
帕金森:产丁酸菌如Roseburia、粪杆菌减少
2020 年对来自日本、美国、芬兰、俄罗斯和德国的 16S 测序数据进行荟萃分析发现,帕金森病患者的Roseburia和粪杆菌相对减少,这两者都是丁酸盐的重要生产者。
帕金森:普雷沃氏菌里的致病菌种增加
2022 年对 490 名帕金森病和 234 名健康对照者进行的鸟枪法测序研究证实了这些发现,并确定了帕金森病患者中发生改变的其他几个属,例如普雷沃氏菌里的致病菌种增加。
帕金森:阿克曼氏菌属增加
有趣的是,多项研究指出,帕金森病患者中阿克曼氏菌属(AKK菌)的数量有所增加,考虑到阿克曼氏菌通常与健康衰老相关,并且在超级百岁老人中尤其丰富,这一点令人惊讶。一些科学家推测阿克曼氏菌是健康衰老的重要组成部分,但数量的增加使患者面临神经认知疾病的风险。
进一步假设,阿克曼氏菌丰度的变化可能继发于便秘的发生,便秘是帕金森病的常见胃肠道并发症,并且在多项其他研究中与阿克曼氏菌增加独立相关。由于帕金森病和阿克曼氏菌之间的联系是一个不一致的发现,因此需要进一步的研究来确定该属在帕金森病和更广泛的衰老中的确切作用。
在过度表达 α-突触核蛋白聚集体(PD 患者大脑中常见的现象)的帕金森病小鼠模型中,与移植有健康供体微生物群的小鼠相比,移植有 6 名人类帕金森病患者肠道微生物组的小鼠的身体运动障碍和便秘有所增加。
粪菌移植改善帕金森病患者便秘和神经系统症状
基于帕金森病微生物群改变的这些早期发现,一项随机对照试验发现,健康捐赠者的粪便以冻干药丸形式每周两次服用,持续 12 周,可以改善便秘和肠道蠕动,并暂时提高轻度至中度帕金森病患者的客观运动技能。虽然仍需要大量的转化和临床数据开发,但这些初步发现表明肠道微生物组调节可能改善帕金森病的胃肠道和/或神经系统症状,并提供对疾病病理生理学的更深入了解的希望。
需要更多协助完成日常活动(ADL)的老年人,可能会从社区生活过渡到长期护理机构。这种迁移会由于环境、饮食和医疗因素的推测变化而导致微生物群的变化。
在一般成年人群研究中,家庭表面的微生物与肠道微生物群组成相关,这在过渡到长期护理环境时需要考虑。此外,老龄化和接触医疗机构(如长期护理机构)都与艰难梭菌感染(CDI)的风险增加有关,CDI是医疗相关性炎性腹泻的主要原因。
无论年龄如何,都有强有力的证据表明,特定的饮食可以引起微生物组的独特改变以及相应的血清和粪便代谢物的变化。
相对而言,高纤维受试者微生物组恢复能力最好
一项严格对照的研究跟踪了 30 名受试者,他们被随机分为纯素食(高纤维)、杂食(中纤维)和配方饮食(无纤维)。 6 天后,受试者接受口服抗生素和聚乙二醇的组合进行“肠道净化”。
研究人员发现,与其他群体相比,纯素食受试者的微生物组在“净化”后恢复得更快,在更短的时间内恢复了更大的多样性。另一方面,坚持配方饮食的受试者的恢复期最长。
不同生活方式下,微生物多样性的差异
在一项横断面研究中,将以前未接触过的亚诺马米美洲印第安人的肠道微生物组与居住在美国和和半跨文化人群的个体微生物组进行了比较,与美国人相比,亚诺马米人的肠道微生物群多样性明显更高,而半跨文化人群的多样性水平居中。然而,值得注意的是,不仅仅是饮食,其他社会和医学因素,也可能导致多样性增加。
从社区生活转向长期护理机构,饮食变化如何影响肠道菌群及功能?
微生物组中与年龄相关的变化的一个组成部分似乎与饮食和进食明确相关,特别是因为老年人在获取营养食物方面,出现牙列不良或咀嚼困难、食欲下降以及缺乏社会支持的风险增加。
例如,会导致微生物组改变的最显著的饮食变化之一,是从独立的社区生活转向长期护理机构内的辅助生活。
这种转变通常会导致从高纤维、低脂肪饮食向低纤维、高脂肪饮食的转变,与社区居民相比,长期护理居民的微生物组多样性较低。值得注意的是,这些长期护理居民和社区居民之间的差异与长期护理所花费的时间相关。
在消化过程中,纤维被代谢为短链脂肪酸,它可以作为保护性微生物群的能量来源,协助抗炎反应并维持肠道屏障完整性,从而为胃肠道带来许多好处。因此,转移到长期护理机构时因饮食改变而导致的短链脂肪酸缺乏,可能会间接导致肠道功能障碍。
营养不良住院老年人的肠道菌群紊乱和临床结果
营养不良是住院患者尤其是老年人中最普遍和最具威胁性的综合征之一。营养不良表现为身体成分改变和生物功能减弱,导致体力下降和恢复速度减慢。此外,它降低了对医疗干预的耐受和反应能力,使受影响的人容易出现并发症和预后较差。
一项研究对来自入院时和住院 72 小时评估的前瞻性队列中的 108 名急性重症老年患者进行了二次纵向分析。收集了临床、人口统计、营养和 16S rRNA 基因测序肠道微生物群数据。

严重营养不良患者α多样性较差
与住院期间营养良好的患者相比,营养不良患者 (51%) 的微生物群组成不同 (ANOSIM R = 0.079,P = 0.003)。
严重营养不良患者在入院时(Shannon P = 0.012,Simpson P = 0.018)和随访时(Shannon P = 0.023,Chao1 P = 0.008)表现出较差的α多样性。
营养不良与特定菌群的关联
Lachnospiraceae NK4A136组、Subdolilegum和普拉梭菌的差异丰度显着降低,与营养不良呈负相关,而棒状杆菌(Corynebacterium)、Ruminococcaceae Incertae Sedis和Fusobacter的差异丰度显着升高,与营养不良呈正相关。
棒状杆菌(Corynebacterium)、Ruminococcaceae Incertae Sedis及其总体组成是住院期间营养不良患者重症监护的重要预测因子。
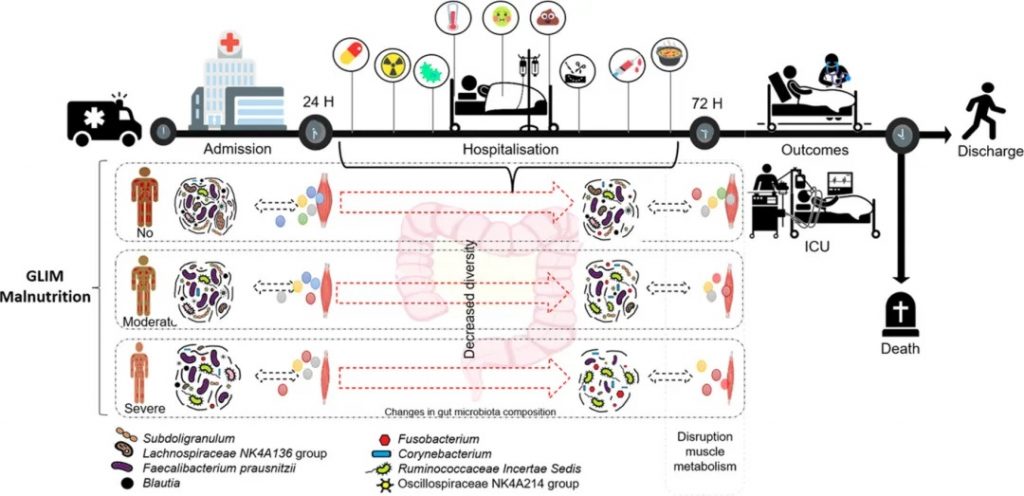
doi.org/10.1016/j.nut.2024.112369
总的来说,营养不良的老年急症患者肠道菌群组成不同,多样性较差,潜在有益菌丰度较低,住院期间机会致病菌增多。 “营养不良的肠道微生物群”可能能够预测不良的医院结果。为与疾病相关的营养不良进行更大规模的临床研究和临床前机制探索开辟了新的视角。
★ 地中海饮食
除了特定的补充剂外,某些饮食也与肠道健康有关。地中海饮食由植物性食品、全谷物和健康脂肪组成,已被证明可以预防所有年龄段的心血管疾病,这种饮食的影响可能是由肠道微生物组介导的。
一项研究发现,坚持地中海饮食至少一年,肠道内的普氏杆菌、人型杆菌、直肠杆菌、埃里根杆菌、嗜木杆菌、多形杆菌、普氏杆菌、哈德鲁斯杆菌相对增加。此外,坚持饮食还与认知功能的改善相关,以及高敏 C 反应蛋白 (hsCRP) 和IL-17水平等全身炎症标志物的降低。
饮食习惯(尤其是地中海饮食)与肠道菌群和衰老病理生理学方面的联系机制
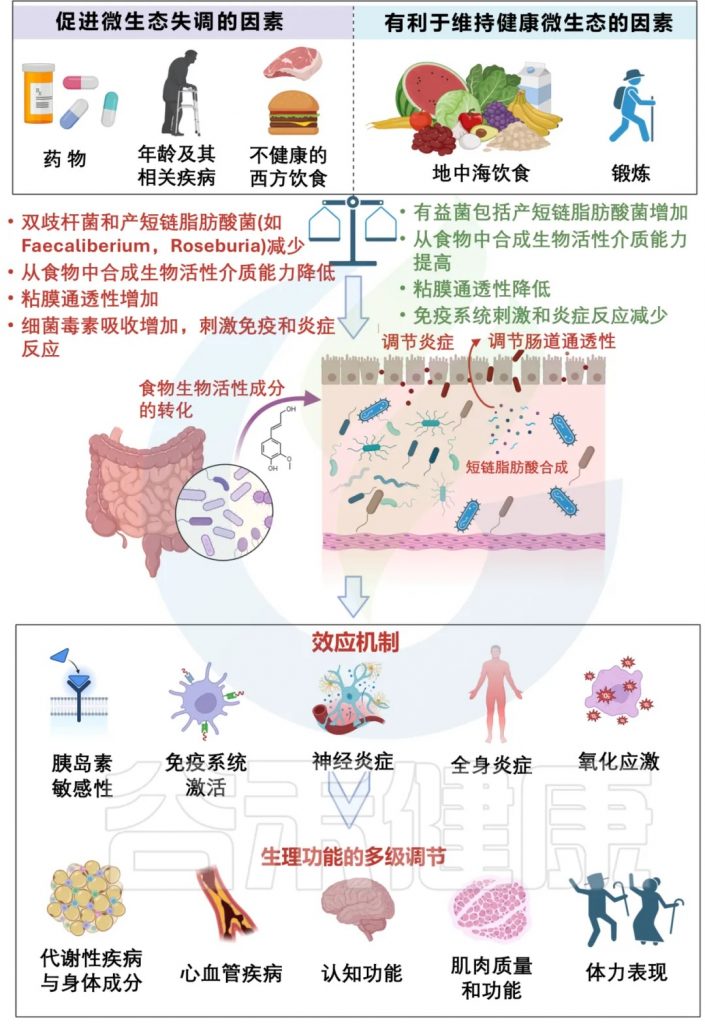
doi.org/10.1007/s40520-024-02707-9
如何理解肠道微生物群介导的地中海饮食抗衰老作用?
短链脂肪酸的微生物合成
患有虚弱、肌少症、认知能力下降的老年人肠道微生物组的一个关键特征,是产短链脂肪酸的菌减少,包括普拉梭菌、罗氏菌属、丁酸弧菌属(Butyrivibrio)、琥珀酸弧菌属(Succinivibrio)等。而身体健康的百岁老人粪便中短链脂肪酸水平通常高于 60-70 岁的受试者。
地中海饮食刺激短链脂肪酸合成细菌生长和提高短链脂肪酸的能力很重要,然而,肠道细菌有效释放短链脂肪酸的功能能力不仅取决于饮食中的纤维含量,还取决于细菌之间复杂的交叉喂养相互作用以及细菌与宿主之间的相互作用,例如,只有在肠道环境中存在大量双歧杆菌的情况下,普拉梭菌才能产生足够的丁酸。
注:丁酸可以促进肠道粘膜完整性;调节炎症反应;改善胰岛素抵抗,并具有整体促合成代谢功能。
降低肠粘膜通透性
衰老,即使具有健康的活动模式,也与肠通透性增加相关,血清生物标志物连蛋白水平升高就证明了这一点。荟萃分析表明,虚弱者的血清连蛋白水平平均高于健康老年受试者,反映出肠粘膜屏障功能的逐渐丧失。这种情况与健康或患有慢性阻塞性肺病和痴呆等慢性疾病的老年受试者的骨骼肌力量丧失、肌少症等有关。
肠粘膜通透性增加与细菌毒素(包括脂多糖LPS)增加有关,这些化合物激活先天免疫反应和适应性免疫的抗原刺激,最终导致典型的衰老和虚弱的持续性亚临床炎症,也就是炎症衰老。 LPS 毒素增加在与年龄相关的认知衰退和阿尔茨海默病的病理生理学中起着关键作用,并且被认为是肠-脑轴失调的主要原因之一。
在患有慢性疾病的成年受试者和老年人中,较高的地中海饮食依从性与胃肠粘膜通透性生物标志物和循环 LPS 水平呈负相关。
食品生物活性物质的生物转化
地中海饮食中通常建议大量摄入水果和蔬菜、全麦谷物、坚果、豆类和特级初榨橄榄油,这其中含有丰富的多酚或酚类化合物,膳食多酚和肠道微生物组之间的相互作用能够产生多种具有抗衰老作用的生物活性代谢物,特别是在骨骼肌和中枢神经系统水平上。
尿石素 A、异尿石素 A 和尿石素 B 是肠道微生物在摄入鞣花酸和鞣花单宁(核桃、石榴和草莓中常见的多酚)后释放的代谢物。
尿石素 A 的潜在抗衰老作用包括:改善肌肉力量和运动耐力、调节神经炎症和细胞凋亡并改善认知、促进胰岛素敏感性、调节脂质代谢和炎症反应。
地中海饮食与尿液中尿石素排泄的平均增加有关,即使分析没有考虑代谢型。同样,在两个不同的随机对照试验中,尿石素的尿液排泄与内脏脂肪减少和磁共振测量的海马占用评分显着相关,这些随机对照试验测试了长期地中海饮食干预的效果。
除鞣花单宁外,肠道微生物群衍生的多酚亚类代谢型鲜为人知。在饮食中摄入黄烷酮(一种特别以柑橘为代表的多酚亚类)后,已确定了橙皮苷的高排泄者和低排泄者。橙皮苷具有抗氧化、抗炎和促合成代谢作用,促进肌肉蛋白合成并减少阿尔茨海默病动物模型中的淀粉样蛋白沉积和神经炎症。
在一项测试地中海饮食对2型糖尿病受试者的影响的干预研究中,12周后检测到橙皮苷和其他黄烷酮衍生物的血浆水平增加,炎症生物标志物显著减少。
同样,雌马酚是大豆异黄酮大豆苷元肠道生物转化后释放的生物活性化合物,但它仅由一部分具有特定微生物特征的群体产生。雌马酚在体外表现出针对痴呆症发作的神经保护作用,但在体内,只有在存在雌马酚产生微生物组代谢型的情况下,它才与更好的认知表现相关。
多酚对衰老过程中肠道菌群的影响

doi.org/10.3390/nu16071066
扩展阅读:
★ 高脂肪和高钠的西方饮食
小鼠研究还表明,高脂肪和高钠的西方饮食会导致肠道微生物组的“预测年龄”增加,该模型基于对雄性 C57BL/6 J 小鼠进行贝叶斯模型训练,这些小鼠的微生物组从第 9 周起就已被表征到生命第 112 周。一旦小鼠恢复标准饮食,这些微生物组紊乱就会逆转。因此,鉴于老年人易受认知能力下降和不健康衰老的影响,评估老年人肠道微生物群和临床结果的干预性饮食研究很有意思。
★ 模拟禁食饮食
模拟禁食饮食(FMD)是一种日益流行的热量限制模式。研究人员发现模拟禁食饮食显著延长了过早衰老小鼠的寿命。在自然衰老的小鼠中,模拟禁食饮食改善了认知和肠道健康。
在肠道中,模拟禁食饮食循环增强了肠道屏障功能,减少了衰老标志物,并维持了固有层粘膜中 幼稚T细胞的记忆平衡。模拟禁食饮食重塑了肠道细菌组成,显著增加了约氏乳杆菌Lactobacillus johnsonii的丰度。模拟禁食饮食作为一种抗衰老干预手段,具有进一步研究的价值。
粪便菌群移植(FMT)是一种越来越多地被纳入复发性艰难梭菌治疗的疗法,并且还针对炎症性肠病和抗生素后菌群失调进行了研究。这使得研究人员猜测是否可以将来自年轻健康捐赠者的微生物组移植到老年人体内,以逆转不健康衰老的一些影响。
粪菌移植用于延缓衰老和改善认知功能
一项研究证明,“老年”微生物组从老年小鼠转移到年轻小鼠会导致多种与年龄相关的表型,包括晚期中枢神经系统恶化和视力缺陷。重要的是,在一组相关实验中,用年轻小鼠的粪便进行微生物组移植后,老年小鼠的年龄相关变化得到改善。这项工作提供了强有力的临床前证据,表明年轻和老年小鼠之间的微生物组特征不仅不同,而且这些微生物组的相关生理效应是可转移的。其他研究人员也重复了这些和类似的发现,证明将老年小鼠的微生物组转移给年轻小鼠可能会导致认知缺陷。
粪菌移植在早衰症模型研究中的应用
早衰症是一种特别独特的疾病,可以用来研究微生物组和衰老,因为受影响的个体携带编码层粘连蛋白 A 的基因突变,从而导致快速衰老。尽管出生时外观正常,受影响的个体通常会在青少年或成年早期出现致命的疾病并发症,主要是心血管疾病。
菌群移植延长小鼠寿命并逆转肠粘膜变薄
早衰症小鼠模型研究表明,在早衰小鼠模型中发现肠道微生物群中变形菌和Cyanobacteria丰度增加,疣微菌丰度减少。某些人类百岁老人富含的细菌菌株,例如Akkermansia muciniphila,可以通过移植来延长小鼠寿命并逆转肠粘膜变薄。
接受长寿菌群小鼠α多样性↑ 产短链脂肪酸菌↑
与普通老年组的小鼠相比,接受长寿个体肠道微生物群的小鼠表现出更长的小肠绒毛、更低的脂褐质和β-半乳糖苷酶(衰老标志)的积累;更高的α多样性,乳酸杆菌、双歧杆菌和产短链脂肪酸菌丰度更高。
恢复外周免疫,改善记忆、学习和行为缺陷
通过粪菌移植,老年小鼠部分恢复了外周免疫(尤其是肠系膜淋巴结免疫细胞)并改善了海马小胶质细胞的缺陷。小鼠海马代谢组(包括维生素 A、GABA、Neu5Gc、精氨酸和相关途径)和谷氨酰胺合成酶表达发生有益变化,从而改善与年龄相关的记忆、学习和行为缺陷。
尽管这些发现仍处于临床前阶段,但它们为使用年轻捐赠者的 FMT 或其治疗成分来逆转不健康衰老的某些方面带来了希望。
扩展阅读:
随着年龄的增长,老年人的饮食习惯通常会发生变化,这会导致微生物组的变化。与衰老相关的饮食变化中研究最多的一项是纤维摄入量的减少。然而,补充纤维的临床试验在微生物群组成和炎症状态的变化方面产生了相互矛盾的结果,一些研究人员假设饮食干预和补充剂的功效可能取决于宿主的初始微生物组特征。
阿拉伯木聚糖
在一项对 21 名 60 岁以上健康志愿者进行的双盲交叉试验中,他们补充了麦麸衍生的阿拉伯木聚糖,结果发现,所产生的微生物组组成因受试者最初的普雷沃氏菌丰度而异。尽管有限,但这些研究结果表明,需要采取个体化的方法来操纵微生物组,并且需要检测患者的初始微生物组,以调整实现预期结果所需的干预措施。
益生菌干预措施已在老年人中进行了专门研究。可惜,与一般人群的研究类似,临床可操作数据的生成因研究产品和结果的巨大异质性以及大量动力不足的研究而受到抑制。虽然尚未发现单一或组合的益生菌能够明确改善或逆转衰老迹象,但越来越多的研究正在评估特定的微生物菌株及其对客观生理效应的影响。
罗伊氏乳杆菌ATCC PTA 6475
在一项双盲、安慰剂对照研究中,骨矿物质密度较低的老年女性补充罗伊氏乳杆菌ATCC PTA 6475 可改善胫骨总体积 BMD (vBMD)。
干酪乳杆菌
在衰老加速SAMP8小鼠模型中,益生菌干酪乳杆菌代田株(Lactobacillus casei Shirota)的给药可减少与年龄相关的肌肉退化和线粒体功能障碍。
研究发现补充干酪乳杆菌 LC122或长双歧杆菌 BL986可改善小鼠外周组织氧化应激和炎症反应,增加海马神经变性和神经营养因子表达,并增强学习和记忆能力。
乳杆菌和双歧杆菌等细菌以光保护方式与真皮成纤维细胞结合,表现出抗衰老特性。
在人类中,一些小型但双盲随机对照试验已经确定了特定的益生菌改善老年人的认知功能,尤其是包括双歧杆菌和乳杆菌在内的益生菌。因此,随着对微生物组操纵和客观健康措施之间更加严格理解的发展,益生菌疗法可能需要定制微生物混合物,以针对个性化护理方法中的特定缺陷或状况。
扩展阅读:
多项研究报告了实施锻炼计划后肠道微生物组发生了变化,早期结果表明老年人群中也是如此。
2020 年的一项研究利用美国肠道项目的粪便样本,其中还包括患者报告的体重指数和运动习惯信息。该研究包括 1,589 名具有健康 BMI(18.5 ≤ BMI ≤ 25)的成年人(年龄 18-60 岁)和 897 名老年患者(年龄 > 60)的样本,他们根据 BMI 进一步分层为正常体重(n = 462),超重(BMI > 25,n = 413)和体重不足(BMI < 18.5,n = 22),并按运动频率分层。
研究人员发现,随着老年患者运动频率的增加,基于特定分类群和常见途径的相对丰度,老年患者的微生物组越来越接近健康BMI成年人的微生物组。例如,与不运动的老年人相比,运动的老年人中放线菌的相对丰度有所增加,并接近健康体重指数成年人的水平。此外,运动的老年患者的Cyanobacteria相对丰度有所下降,再次接近健康体重指数成人的水平。然而值得注意的是,Cyanobacteria产生的毒素如 β-N-甲基氨基-l-丙氨酸 (BMAA) 与阿尔茨海默病和渐冻症等神经退行性疾病有关。
一项小型研究中,招募了 15 名久坐的老年患者(50-75岁),参加一项为期 24 周、每周三次的心血管和阻力运动计划,干预前后收集粪便样本进行16S测序。研究人员观察到,经过 24 周的锻炼计划后,双歧杆菌的相对丰度有所增加,丁酸盐水平也有所增加。考虑到双歧杆菌在极端衰老和改善认知功能中的作用,这些研究结果表明,与运动相关的健康益处也可能是通过肠道微生物组介导的。
虽然有这些结果,但运动时的微生物组变化也存在显著的个体差异。此外,当前的许多研究没有对照组、缺乏严谨性和/或样本量较小。未来的研究需要确定运动与健康的衰老微生物群之间是否确实存在关系,以及可以影响肠道微生物群的体育活动类型。
扩展阅读:
一项研究观察艾灸“足三里”对亚急性衰老模型大鼠氧化应激和肠道菌群的影响,足三里组艾灸双侧“足三里”,每日 1 次,每次每穴 3 壮,连续 28天。
与模型组比较,足三里组大鼠Chao1、Shannon指数升高(P<0.01,P<0.05)。经艾灸干预后大鼠肠道菌群多样性改善。
与模型组比较,足三里组厚壁菌门、密螺旋体属_2相对丰度降低 (P<0.01),拟杆菌门、乳杆菌属、普雷沃氏菌科UCG-003相对丰度及B/F值升高 (P<0.05,P<0.01)。
注:
与模型组比较,足三里组大鼠血清SOD(血清超氧化物歧化酶)含量增加(P<0.01),MDA(丙二醛)含量减少(P<0.01)。
艾灸“足三里”可有效改善衰老大鼠氧化应激水平,调节肠道菌群结构,维持肠道菌群微生态平衡,从而起到延缓衰老的作用。
肠道菌群在预测及辅助治疗的应用
肠道微生物组可预测晚年的认知功能和抑郁症状;肠道微生物群和炎症标志物的组合,可能成为老年抑郁症的潜在生物标志物,具有更强的预测力。这些发现为老年认知下降和抑郁症的诊断和治疗提供了新的策略方向。
总游离脂肪酸在Akkermansia和认知功能之间的重要中介作用,为肠道微生物-脂质代谢轴在晚年抑郁症认知功能中的作用提供了新的视角。
营养不良的老年人肠道菌群可能能够预测不良的临床结果,肠道微生物群及其与宿主的相互作用,可能成为辅助个性化治疗/预防干预的新兴目标,有助于优化传统疗法的疗效。
基于肠道菌群的干预
益生菌、粪菌移植等方法,可能通过调节肠道菌群,改善免疫功能,为衰老提供新的解决方案。
地中海饮食中的多酚因其抗炎、抗氧化和免疫调节作用,与肠道微生物群的复杂互作也日益受到重视,多酚化合物可能是抵御这些与年龄相关表观遗传变化的关键。未来有望通过多酚化合物调节肠道菌群,利用生物活性化合物的功能属性,巧妙地调节和重新调整与衰老相关的过程。
随着对肠道菌群的研究不断深入,这些都可能成为未来抗衰老领域的突破口。
主要参考文献
Kolobaric A, Andreescu C, Jašarević E, Hong CH, Roh HW, Cheong JY, Kim YK, Shin TS, Kang CS, Kwon CO, Yoon SY, Hong SW, Aizenstein HJ, Karim HT, Son SJ. Gut microbiome predicts cognitive function and depressive symptoms in late life. Mol Psychiatry. 2024 Apr 25.
Chen Y, Li J, Le D, Zhang Y, Liao Z. A mediation analysis of the role of total free fatty acids on pertinence of gut microbiota composition and cognitive function in late life depression. Lipids Health Dis. 2024 Feb 29;23(1):64.
Chen Y, Le D, Xu J, Jin P, Zhang Y, Liao Z. Gut Microbiota Dysbiosis and Inflammation Dysfunction in Late-Life Depression: An Observational Cross-Sectional Analysis. Neuropsychiatr Dis Treat. 2024 Feb 27;20:399-414.
Chen LA, Boyle K. The Role of the Gut Microbiome in Health and Disease in the Elderly. Curr Gastroenterol Rep. 2024 Apr 20.
Muñoz-Fernandez SS, Garcez FB, Alencar JCG, Bastos AA, Morley JE, Cederholm T, Aprahamian I, de Souza HP, Avelino-Silva TJ, Bindels LB, Ribeiro SML. Gut microbiota disturbances in hospitalized older adults with malnutrition and clinical outcomes. Nutrition. 2024 Jun;122:112369.
Wu YL, Xu J, Rong XY, Wang F, Wang HJ, Zhao C. Gut microbiota alterations and health status in aging adults: From correlation to causation. Aging Med (Milton). 2021 Jun 24;4(3):206-213.
Pereira, Q.C.; Fortunato, I.M.; Oliveira, F.d.S.; Alvarez, M.C.; Santos, T.W.d.; Ribeiro, M.L. Polyphenolic Compounds: Orchestrating Intestinal Microbiota Harmony during Aging. Nutrients 2024, 16, 1066.
Wang XM, Fan L, Meng CC, Wang YJ, Deng LE, Yuan Z, Zhang JP, Li YY, Lv SC. Gut microbiota influence frailty syndrome in older adults: mechanisms and therapeutic strategies. Biogerontology. 2024 Feb;25(1):107-129.
Wang Q, Xu J, Luo M, Jiang Y, Gu Y, Wang Q, He J, Sun Y, Lin Y, Feng L, Chen S, Hou T. Fasting mimicking diet extends lifespan and improves intestinal and cognitive health. Food Funct. 2024 Apr 22;15(8):4503-4514.
Wang Y, Qu Z, Chu J, Hun S. Aging Gut Microbiome in Healthy and Unhealthy Aging. Aging Dis. 2024 Apr 9.