-

 国家认可委 CNAS L23010 认可项目:微生物宏基因组 | 16S rRNA扩增子
国家认可委 CNAS L23010 认可项目:微生物宏基因组 | 16S rRNA扩增子

 二级病原微生物安全实验室
二级病原微生物安全实验室 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康

随着人们健康意识的提高,”益生菌”早已不是什么陌生的名词。目前人们比较关心的问题是:
实际上,自从2002年联合国粮农组织和世界卫生组织——益生菌是当足量补充时,对宿主健康有益的,活的微生物。其中强调了3点,只有对宿主能发挥显著有效作用,能够确保安全性,存活在食品中能保持有效的菌数。
虽然我国益生菌行业起步较晚,但发展较为迅速, 尤其是近年来一些益生菌已被卫生部批准作为新资源食品。广泛应用于乳制品行业,同时也逐步被应用于其他功能性食品,如固体饮料,果汁、冰淇淋、糖果、巧克力、 泡菜等。常见益生菌主要指两大类乳酸菌群:一类为双歧杆菌;常见的有婴儿双歧杆菌、长双歧杆菌、短双歧杆菌和动物双歧杆菌。另一类为乳酸杆菌,常见的有罗伊氏乳杆菌,植物乳杆菌,鼠李糖乳杆菌和嗜酸乳杆菌。
但是菌种具有特异性,不同的菌种具有特定的健康益处,没有一种菌种是万能的。由于主要的益生菌是通过补充或膳食进入肠道,属于肠道菌群的一员。而肠道菌群被认为是影响人体健康的重要因素之一,其与代谢、免疫、神经系统等多方面的健康密切相关。
因此,益生菌作为调节肠道菌群的重要工具,已被广泛应用于功能性食品和临床干预。然而,由于个体间肠道菌群的组成和功能存在显著差异,传统的“一刀切”益生菌干预模式在某些情况下可能效果有限,甚至可能引发不良反应。
本文将探讨个性化益生菌选择的必要性、益生菌定植影响的内外部因素,以及益生菌补充不适当或者过量的案例。
人体内外栖息着大量微生物,这些微生物与健康存在密切的关系。有的能够促进健康,有的则会引起疾病;有的能促进消化、有的则会造成感染;有的能增强免疫系统,有的则会产生毒素破坏器官和组织。同样是细菌,可以被分为“有益的”细菌和“有害的”细菌。
联合国粮食及农业组织和世界卫生组织将益生菌定义为“活的微生物,当摄入足够量时,会给宿主带来健康益处”(又名友好细菌)。通俗地讲,益生菌就是“对人体有益的细菌”。
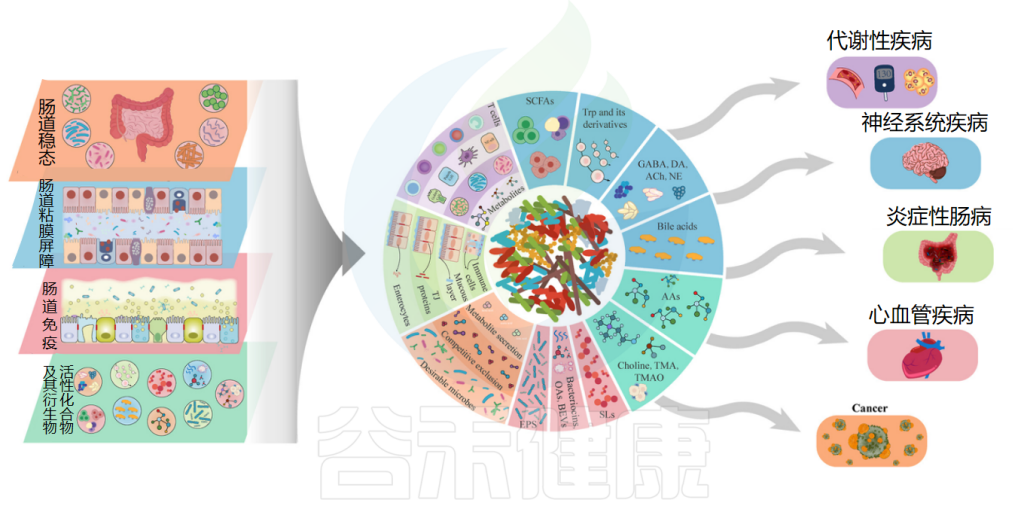
近几十年来,益生菌因其对人类健康的有利影响而逐渐被纳入我们的饮食中,成为越来越多人的健康选择。益生菌可能对身体产生多种积极影响,而不同种类的益生菌可能在作用机制和效果上有所不同。这些影响包括:
No.1
维持肠道微生态平衡
◆ 抑制有害菌定植
益生菌可以通过竞争肠道黏膜表面的结合位点,阻止有害菌的黏附与定植。例如,双歧杆菌和嗜酸乳杆菌等益生菌能够分泌抗菌物质,如乳酸、乙酸和细菌素等,抑制病原菌的生长。
益生菌还可以调节肠道的pH值,创造不利于有害菌生长的环境。
◆ 促进有益菌生长
益生菌可以为其他有益菌提供营养支持,促进其生长繁殖。例如,某些益生菌可以分解膳食纤维产生短链脂肪酸,为双歧杆菌等有益菌提供能量来源,从而促进它们的生长。
益生菌还可以通过信号传导等方式,调节肠道菌群的组成和结构,促进有益菌的生长和优势地位的确立。
No.2
改善消化系统功能
◆ 缓解便秘
益生菌可以增加肠道内的水分含量,使粪便变得柔软,易于排出。益生菌还可以促进肠道蠕动,加快粪便在肠道内的传输速度。例如,乳酸菌可以通过刺激肠道神经系统,促进肠道平滑肌的收缩,从而增强肠道蠕动。
◆ 减轻腹泻
对于感染性腹泻,益生菌可以通过调节肠道菌群,增强肠道免疫力,抑制病原菌的生长,从而减轻腹泻症状。例如,布拉氏酵母菌可以在肠道内定植,分泌抗菌物质,抑制致病性大肠杆菌等病原菌的生长,减轻腹泻症状。
对于抗生素相关性腹泻,益生菌可以预防和治疗由于抗生素使用导致的肠道菌群失调引起的腹泻。
◆ 促进营养物质的吸收
益生菌可以产生多种消化酶,帮助人体消化和吸收食物中的营养物质。例如,乳酸菌可以产生乳糖酶,帮助人体消化乳糖;双歧杆菌可以产生多种维生素,如维生素B1、B2、B6、B12等,以及短链脂肪酸等有益物质,促进肠道对这些营养物质的吸收。
◆ 改善肠道屏障
益生菌通过促进肠道上皮细胞修复,减少肠漏综合征的发生。益生菌还可以调节肠道黏膜的通透性,改善肠道屏障功能,减少营养物质的流失。
doi.org/10.1016/j.tifs.2023.06.013.
No.3
增强免疫功能
◆ 调节肠道免疫
益生菌可以刺激肠道黏膜免疫系统,增强肠道局部免疫力。例如,双歧杆菌和嗜酸乳杆菌等益生菌可以激活肠道黏膜中的免疫细胞,如巨噬细胞、T细胞等,促进免疫细胞的增殖和分化。
益生菌还可以调节肠道免疫细胞分泌的细胞因子,维持肠道免疫平衡。例如,某些益生菌可以促进抗炎细胞因子的分泌,抑制促炎细胞因子的产生,从而减轻肠道炎症反应。
◆ 全身免疫调节
益生菌可以通过肠道黏膜免疫系统与全身免疫系统的相互作用,调节全身免疫功能。例如,可以刺激肠道黏膜中的免疫细胞产生免疫调节因子,如白细胞介素-10(IL-10)等,这些因子可以进入血液循环,调节全身免疫系统的功能。
益生菌还可以增强机体的非特异性免疫,如提高吞噬细胞的活性、增强自然杀伤细胞的活性等,从而提高机体的抵抗力。
◆ 抗过敏作用
益生菌抗过敏作用的机制是通过抑制Th2免疫反应和有利于Th1细胞反应来增强辅助性T细胞(Th1/Th2)免疫平衡。益生菌调节树突状细胞的功能,而树突状细胞又具有外周Tregs的能力。Tregs控制过量的免疫反应并维持Th1和Th2细胞之间的平衡。
例如乳杆菌刺激调节性T细胞,调节性T细胞通过产生免疫抑制细胞因子和调节IgE、IgA和IgG的产生在平衡免疫反应中起着至关重要的作用。
口服罗伊氏乳杆菌有助于恢复结肠菌群的恶化特征并减轻过敏性腹泻。研究结果证实了罗伊氏乳杆菌的抗过敏活性是通过调节肠道菌群和增强耐受性免疫反应来促进的。它还增加了肥大细胞的活化,增强了血清免疫球蛋白E(IgE)的产生,抑制了辅助性 T 细胞因子1和2的产生,下调了GATA3的表达,并增加了TGF-b 、 IL-10和Foxp3的表达。
益生菌的抗过敏作用
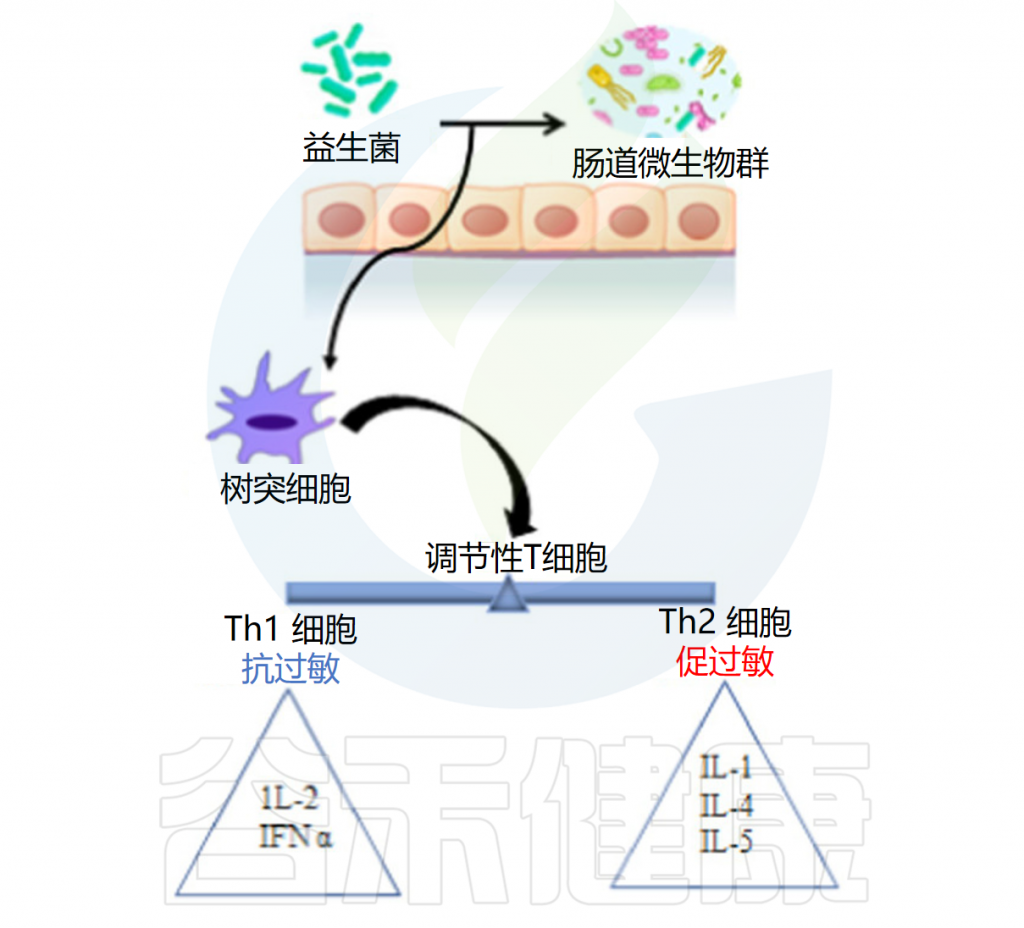
Latif A,et al.Front Microbiol.2023
No.4
益生菌与病毒感染
益生菌在几种关键病毒感染中也发挥作用,包括 SARS-CoV-2感染、流感感染、病毒性肝炎、人类免疫缺陷病毒(HIV)、人瘤病毒(HPV)。
◆ 减轻新冠病毒感染患者症状
先前的研究表明,益生菌治疗呼吸道感染的给药具有有益效果,这可能是由于它们的免疫调节和抗炎作用。
在新型冠状病毒大流行期间还研究了益生菌菌株与 新型冠状病毒(SARS-CoV-2)相关潜在治疗作用的临床试验,在大多数研究中,使用的益生菌由乳酸杆菌和双歧杆菌菌株组成,因为这些细菌已被推广为潜在的免疫调节剂。
一项研究报告称,接受益生菌和酶补充剂的患者身体和精神疲劳减轻。在另一项随机安慰对照试验中,接受测试的SARS-CoV-2 患者的胃肠道症状似乎有所改善,并且与接受安慰剂的患者相比,接受益生菌的患者发生医院获得性腹泻的频率较低。
◆ 降低流感的易感性
人类流感病毒主要附着在上下呼吸道的上皮细胞内并复制。在流感感染的啮齿动物模型中使用了益生菌菌株副干酪乳杆菌CNCM I-1518,并报道摄入该菌株降低了对流感感染的易感性,减少了炎症细胞浸润到肺部,并增加了病毒清除率。
对啮齿类动物的其他研究表明,微生物组通过诱导流感病毒复制的早期难治性环境,从而减少流感病毒的早期感染,在介导肺组织中的IFN特征中发挥重要作用。抗生素诱导的啮齿动物生态失调可降低受体7(TLR7)和NF-kB mRNA的表达,导致抗病毒免疫力受损,而使用双歧杆菌和乳酸菌的益生菌菌株可逆转。
◆ 对肝炎具有一定的治疗作用
乙型肝炎(HBV)和丙型肝炎(HCV)感染是全球性的健康问题,病毒与宿主免疫系统之间的致病性相互作用可导致肝损伤,并可能导致肝硬化和肝细胞癌。
据报道,在体外细胞模型中,青春双歧杆菌SPM0212的细胞提取物抑制乙型肝炎(HBV),其抗病毒机制与Mx-GTP酶途径有关。Mx GTP酶通路是干扰素介导的抗病毒反应中的四种主要效应通路之一。
No.5
改善某些疾病
◆ 辅助癌症治疗
益生菌可用作癌症治疗的佐剂,因为它们具有调节肠道菌群和增强局部和系统免疫力的潜力。它们可以防止可移植或化学诱导的肿瘤的发生、进展和转移。在抑制肠癌和肠外癌方面都可以观察到益生菌的作用。
益生菌使用不同的途径来对抗癌症。益生菌抑制β葡萄糖醛酸酶活性,产生叶酸,最终调节DNA甲基化模式,保护基因组的完整性,产生短链脂肪酸,增强癌细胞的细胞分化和凋亡,排除可能导致癌症发展的慢性炎症病原体。
此外,益生菌通过竞争性排斥抑制病原体、减少致癌胆盐的产生、结合致癌物和诱变剂、下调细胞增殖的NF-kappa B依赖性基因产物和细胞存活率。益生菌还上调TNF相关的凋亡诱导配体。
益生菌的癌症抑制活性
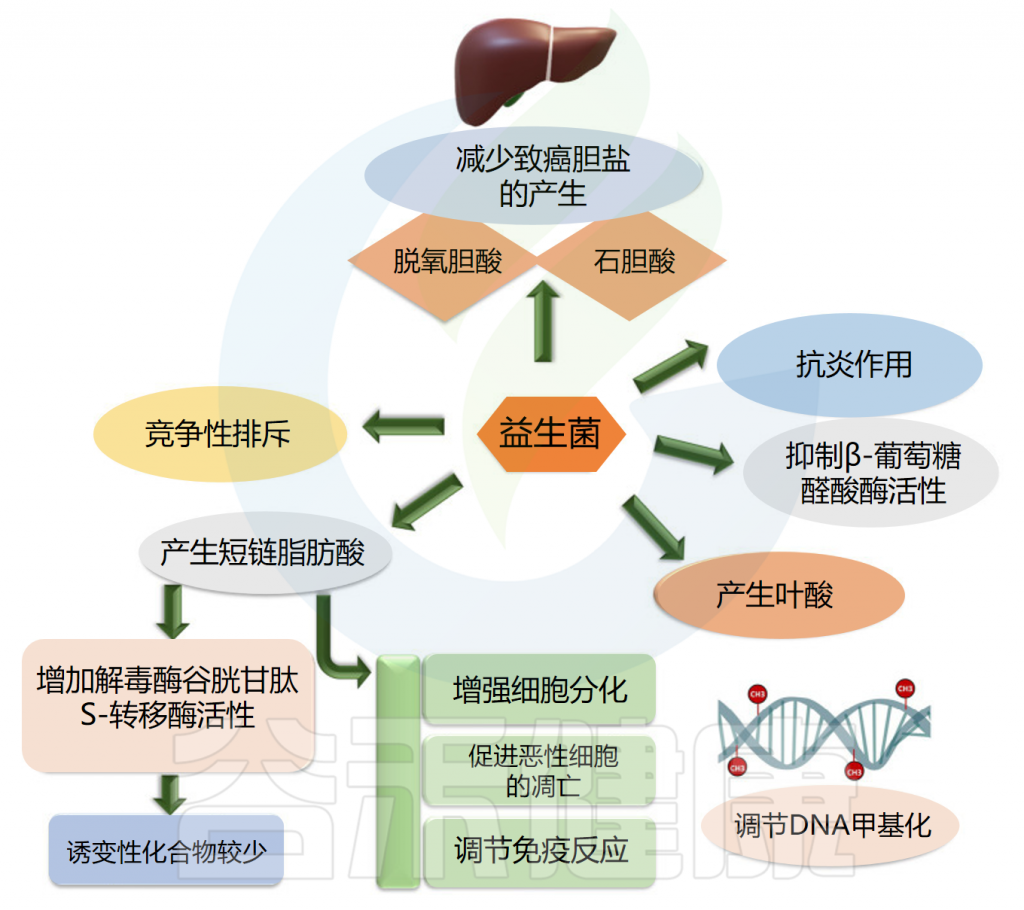
Latif A,et al.Front Microbiol.2023
◆ 减轻炎症性肠病、肠易激综合征
益生菌在调节导致肠道相关疾病的微生物失调方面起着至关重要的作用。肠易激综合征(IBS)、乳糜泻和其他肠道疾病与肠道有益细菌的缺乏有关。通过荟萃分析评估益生菌对肠道炎症的治疗效果,得出结论:益生菌治疗可防止溃疡性结肠炎复发,其疗效与常用药物美沙拉嗪相当。然而,它们对溃疡性结肠炎的影响是特定于菌株的。
这些益生菌菌株的作用机制可能不同,但一般限于三种主要机制:抑制肠道细胞上的病原菌,通过诱导屏障细胞产生粘液或抗菌肽来增强肠道细胞的物理屏障,或通过改变自然杀伤活性来改变粘膜免疫系统, 核因子 kappa-B(NFkB)途径,并诱导T细胞凋亡,导致肠道抗炎细胞因子(IL-10、TFG-B)的产生增加以及促炎细胞因子(TNF-a、IFN-y、IL-8)的产生减少。
研究表明,益生菌可能对治疗与肠易激综合征(IBS)相关的症状有效,从而改善胀气、腹胀、食欲、排便频率和营养。一项研究表明,益生菌治疗IBS的可能机制是通过上调粘蛋白2(MUC2)基因表达来诱导人肠道细胞分泌粘蛋白,并在相同的粘附部位竞争、排除和置换病原体,防止病原菌的入侵。嗜酸乳杆菌CL1285、干酪乳杆菌LBC80R和鼠李糖乳杆菌CLR2已被确定为缓解IBS症状的潜在治疗方法。
◆ 降胆固醇,减少心血管疾病
益生菌可以用作降低血液胆固醇水平的有效工具,它们可以直接或间接地降低体内的胆固醇水平。直接机制包括尿酸、乳糖、乳清酸和乳清蛋白等低胆固醇血症因子抑制胆固醇的从头合成,以及以三种方式减少肠道对膳食胆固醇的吸收——同化、结合和降解。
益生菌降低胆固醇的间接机制是通过胆盐水解酶生产使胆盐(共轭糖脱氧胆酸和牛磺脱氧胆酸)解离胆盐。解离的胆盐通过肠道的重吸收较少,从而抑制胆汁的肠肝循环和粪便中的排泄增加。
益生菌对一些疾病的影响和相关机制

DOI:10.1002/fbe2.12078.
No.6
改善心理健康
◆ 通过肠脑轴联系
益生菌通过肠道与大脑之间的联系,可能对情绪和心理健康产生积极影响。益生菌可以通过调节肠道菌群,影响肠道神经系统和内分泌系统,进而影响大脑的功能和情绪。例如,某些益生菌可以产生神经递质如γ- 氨基丁酸(GABA)等,这些神经递质可以通过肠-脑轴传递到大脑,调节情绪和行为。
◆ 缓解焦虑和抑郁
一些研究表明,益生菌可以缓解焦虑和抑郁症状。例如,在动物实验中,补充益生菌可以改善焦虑和抑郁样行为;在临床研究中,益生菌也被发现可以改善焦虑和抑郁患者的症状。
No.7
促进女性健康
◆ 维持阴道健康
益生菌可以帮助维持阴道内的微生物平衡,通过竞争作用,阻止有害菌在阴道黏膜表面的黏附、定植与生长,预防阴道感染和尿路感染。
◆ 提高HPV清除率
在人乳头瘤病毒(HPV)感染的背景下对益生菌进行了研究。一项前瞻性研究纳入了54例 HPV 感染者,这些女性被诊断为低级别鳞状上皮内病变,研究发现,每天饮用益生菌饮料后,使用益生菌的患者中有29%清除了HPV,而对照组这一比例为19%
与短期服用益生菌相比,长期添加阴道益生菌在减少细胞学异常和提高HPV清除率方面具有更强的能力。然而,无论治疗方法或持续时间如何,益生菌的功能支持和保护性阴道微生物群的最终恢复似乎都是成功对抗 HPV 感染的关键要素。
◆ 改善妊娠健康
一些研究表明,益生菌可能对孕妇和胎儿的健康有益。健康的阴道微生物群与妊娠结果密切相关。益生菌的使用可能有助于降低早产、妊娠高血压等并发症的风险。
No.8
改善皮肤健康
◆ 促进皮肤修复、预防感染
益生菌可以帮助维持皮肤表面的微生物平衡,抑制有害细菌的生长,同时有助于加速皮肤伤口的愈合过程,减少痤疮和其他皮肤感染的风险。
体外研究表明,某些菌株,如唾液乳杆菌LS03、乳球菌和唾液链球菌,会产生抑制痤疮杆菌生长的细菌素。此外,由于抗菌活性,青春芽孢杆菌SPM0308被证明可有效控制痤疮丙酸杆菌和金黄色葡萄球菌的生长。
◆ 改善皮肤屏障功能
益生菌有助于增强皮肤的屏障功能,防止水分流失和外部刺激物的侵入,保持皮肤的水分和健康;减少皮肤敏感性和炎症反应。
◆ 抗氧化和抗衰老
益生菌可能通过减少自由基对皮肤的损伤;促进胶原蛋白生成,改善皮肤弹性,帮助减缓皮肤衰老过程。
除此之外,益生菌可能还存在着许多潜在的健康益处,这些益处尚未被人们完全认知和发现,可能在不同的生理和病理状态下发挥着重要的作用,影响着我们的整体健康和疾病预防。深入研究益生菌的多种功能将有助于揭示它们在健康管理中的潜力。
!
益生菌补充越多越好吗?
既然益生菌有如此多的健康益处,是否所有人都可以补充益生菌,且补充越多越好呢?
对于这个问题而言,我们要明确的是,补充益生菌的目的是为了通过改善菌群,从而达到更健康的状态。
◆ 并非每个人都需要补充益生菌
并不是每个人都需要补充益生菌,也并不是每个人都适合补充益生菌,所以首先第一步是判断:
是否真的需要补充益生菌?
目前已有研究的,与菌群相关的疾病包括:
-消化系统(腹泻、腹胀、便秘等);
-神经系统(自闭症、精神障碍等);
-免疫系统(哮喘等);
-代谢系统(肥胖、糖尿病等);
-心血管疾病(高血压、中风等);
-癌症(胰腺癌、结肠癌等);
假如你本身非常健康,同时也一直遵循着健康的饮食和生活方式,那就不需要补充。此外如果在你身上出现的症状和菌群完全没有关联,补充益生菌可能起不到太大的效果。
◆ 益生菌也不是补充越多越好
那有些人会觉得,我出现了与菌群相关的症状,那我就大量补充益生菌,把有益菌的丰度变得非常高。
这种做法也是不正确的
益生菌会与宿主常驻菌群相互作用,有些益生菌可以与宿主菌群形成共生关系,促进彼此的生长和代谢;而有些则可能导致竞争或拮抗作用。
过量补充益生菌可能破坏原有的菌群结构,导致生态失调或菌群结构过于单一,从而引起不健康症状。此外,对于免疫功能低下的人群,过量或不当的益生菌补充可能引发感染或其他健康问题。
谷禾的检测中就曾遇到过量补充益生菌的案例,下面让我们一起来看下:
①双歧杆菌和乳杆菌过高,菌群多样性非常低
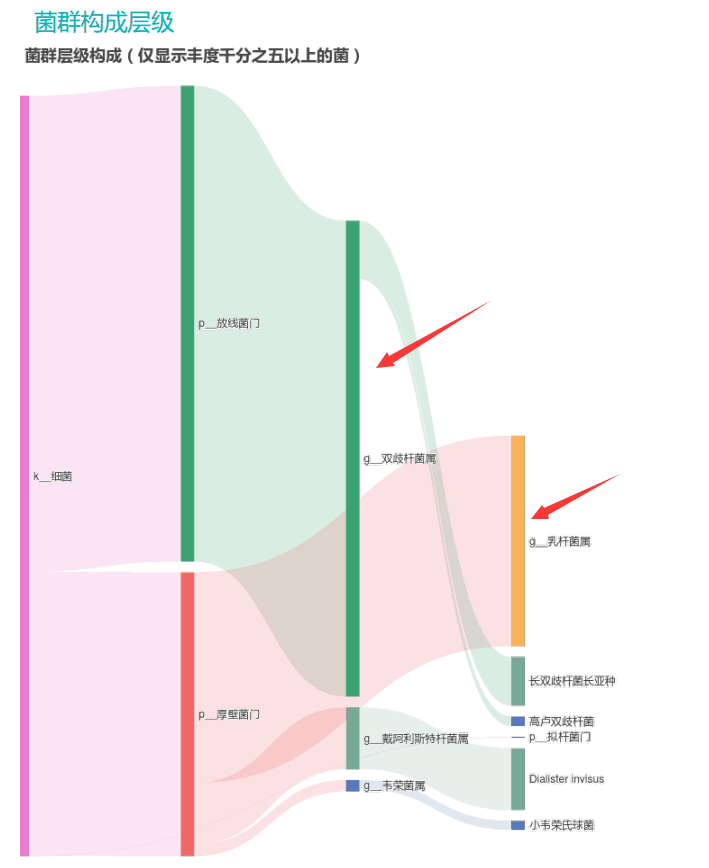
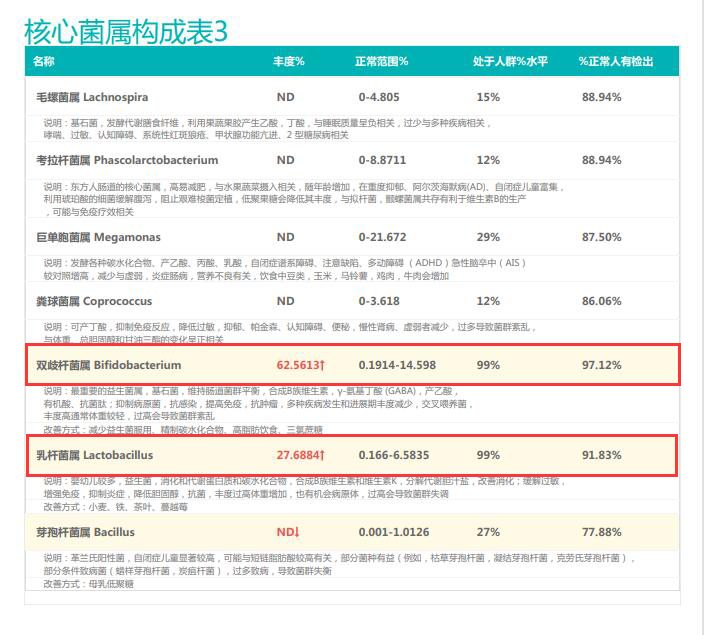
从菌群构成层级和核心菌属构成表中可以看到,该患者的双歧杆菌属和乳杆菌属严重超标。
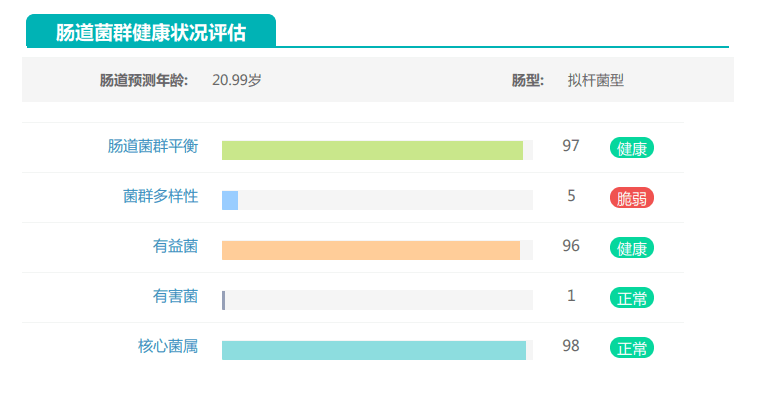
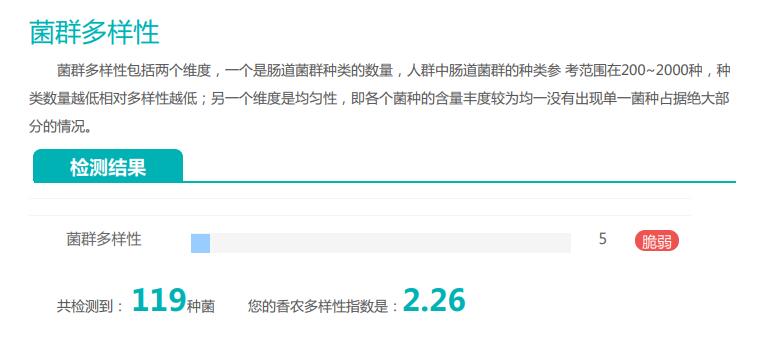
其的有益菌水平非常高,但是反观菌群多样性却很低,菌群数量明显低于正常人群。并且由于其菌群构成不平衡,导致肠道产气过多,而次级胆汁酸、短链脂肪酸、吲哚等需要由其他菌株产生的代谢物严重缺乏,最终导致了身体的不健康状态。
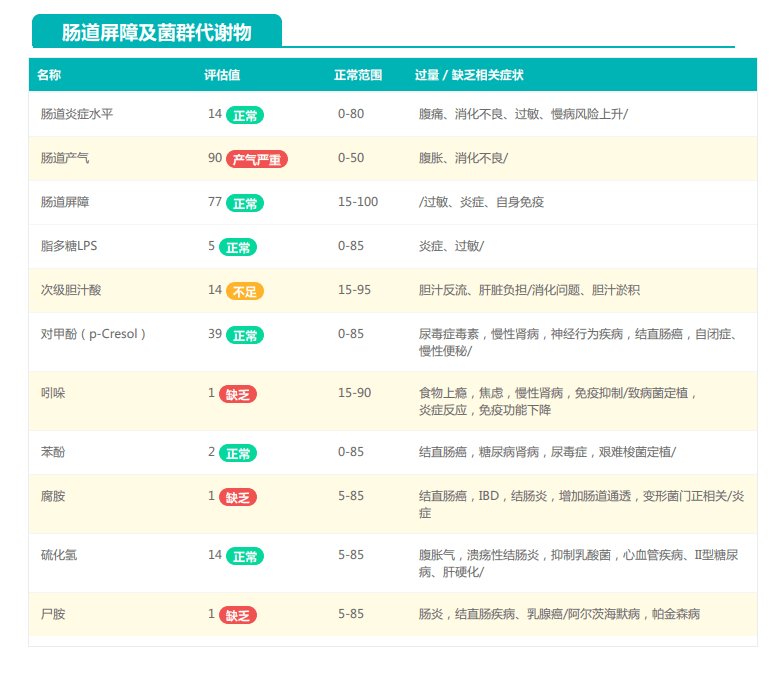
②双歧杆菌过高,核心菌属缺乏
观察另一个案例报告发现,尽管双歧杆菌含量较高,但许多核心菌属缺乏,且菌群多样性较低。因此导致了肠道产气和炎症水平较高,一些菌群代谢产物如脂多糖过量,而短链脂肪酸则存在缺乏。
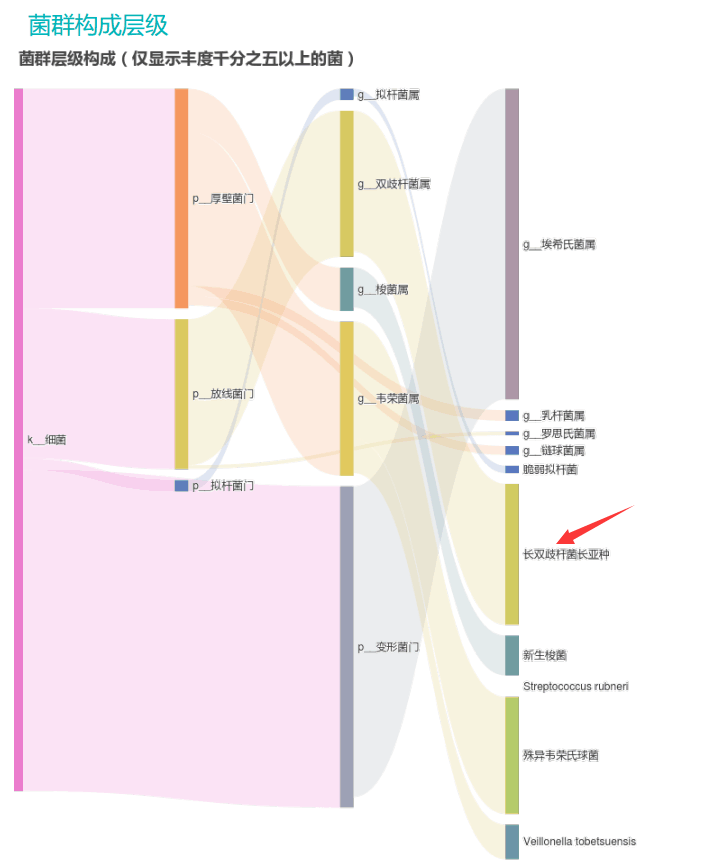
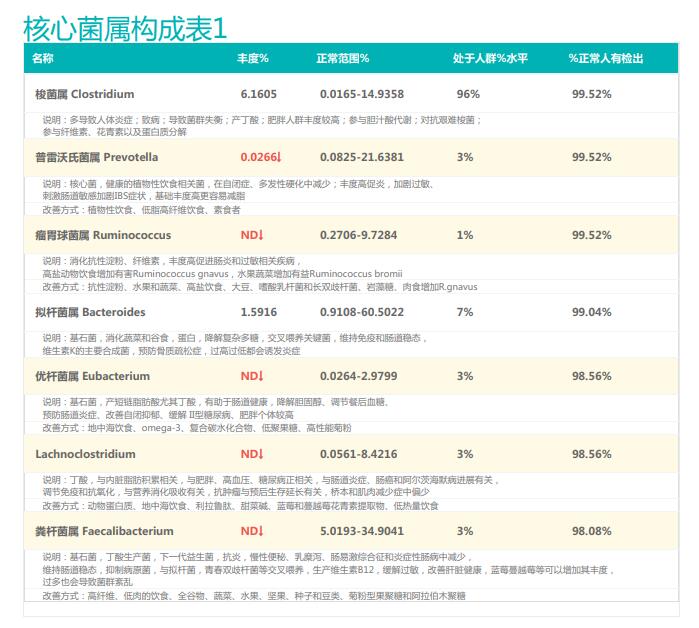
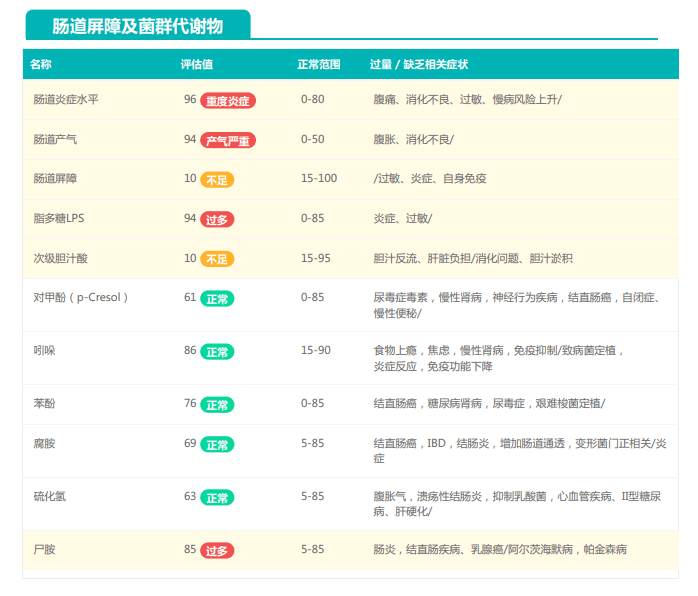

由此可见,单一有益菌的过高可能导致菌群多样性较差和菌群失衡,这并不健康。因此,在补充益生菌的同时整体菌群多样性和核心菌属水平同样不容忽视。
★ 肠道菌群检测有助于益生菌的辅助判别和干预
利用好肠道菌群检测这个工具,有助于益生菌干预的辅助判别:
辅助干预:可以进行肠道菌群检测查看体内菌群比例,如发现某些菌群过高,可选择相应的益生菌来抑制致病菌的大量增殖,有针对性地施用益生菌;
辅助判别:在服用益生菌前后均进行肠道菌群检测,通过菌群变化情况判断益生菌服用效果。
益生菌虽然被认为是有益的,但并不一定在所有情况下都能产生良好的效果。实际上,有许多因素会影响益生菌的功效,这些因素可以分为外部因素和内部因素。这一节我们主要讲影响益生菌功效的外部因素。
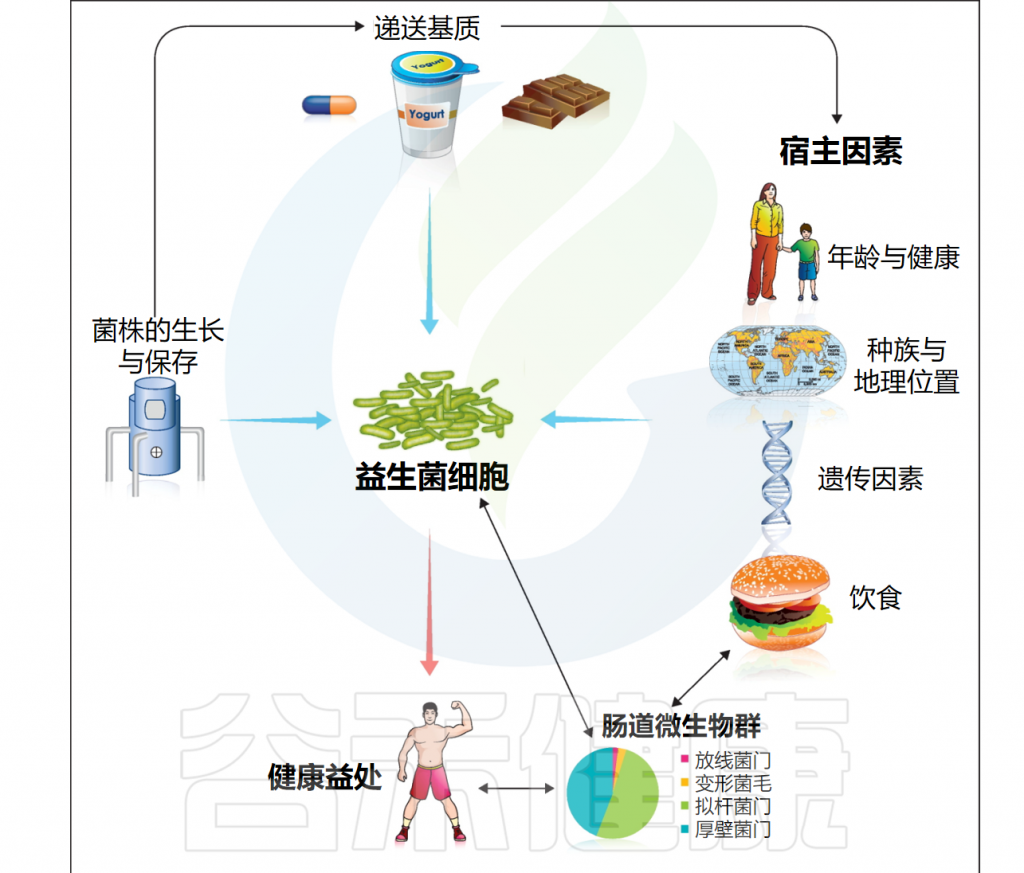
doi: 10.1016/j.copbio.2012.10.002.
益生菌在生产加工和储存过程中的存活率受多种因素影响,包括温度、pH值、氧气含量、水分、盐浓度、糖等营养资源和其他化合物(包括过氧化氢、细菌素、人工香料和色素)的存在。
这些因素可以显著改变益生菌在体外的生存和活性,影响其的生长速率和总细胞量,也会对益生菌在消费品和消化道中的存活产生下游影响。
此外,发酵条件、包装材料、食物基质、给药方式、干预持续时间、菌株特异性等参数也起着影响。
1
益生菌的生长条件
◆ 生长条件会影响效应分子的表达
益生菌的生长条件会影响宿主-益生菌和病原体-益生菌相互作用的效应分子的表达。例如,小鼠脾细胞对嗜酸乳杆菌L-92的反应产生的IL-12、IFN-γ、IL-4和IL-10的量因细菌是在培养基中生长还是在没有pH控制的情况下生长而不同。
◆ 生长条件会影响抵抗病原体的能力
生长条件也会影响益生菌细胞预防人类病原体感染的能力。这表现为在补充不饱和脂肪酸中生长后,约氏乳杆菌NCC533对沙门氏菌粘附和感染的抑制作用增强。
益生菌的免疫调节也是生长阶段依赖性的,这可以通过人外周血单核细胞对指数期和稳定期野生型和突变型植物乳杆菌WCFS1的IL-10和IL-12的差异表达来说明。
这些生长期效应得到了以下发现的支持:摄入指数期植物乳杆菌WCFS1激活了人十二指肠的细胞分裂和生长,而静止期和热杀伤细胞诱导了NF-κB免疫反应途径。
◆ 加工和保存影响益生菌的耐受水平
大量研究表明,加工和保存会显著影响益生菌的应激耐受水平,益生菌功能也会随培养加工步骤的不同而变化。
在益生菌制造和储存过程中以及胃肠道中更好的生长和存活能力,对酸、胆汁和胃肠道酶的保护,与肠上皮的粘附,抗菌特性和抗生素耐药性可以被认为是维持益生菌功效的重要因素。
2
益生菌的选择和特异性
◆ 多样化的益生菌一般效果更好
多菌株益生菌比单菌株益生菌在降低空腹血糖和胰岛素抵抗指数方面效果更好。益生菌产品中包含的菌株种类越多,其在体外条件下抑制病原菌的能力越强。多样化的菌株组合可以提供更好的抗菌效果。
◆ 不同的菌株效果各异
不同的益生菌菌株具有不同的功能特性。益生菌的功效是高度针对菌株的。同一物种的不同菌株对健康的影响不同。例如,嗜酸乳杆菌CL1285、干酪乳杆菌LBC80R和鼠李糖乳杆菌 CLR2,已显示出预防抗生素相关腹泻的功效,而其他菌株则没有显示出相同的益处。
◆ 活菌数量和施用速度
益生菌产品中的活菌数量是影响效果的重要因素。一般来说,活菌数量越高,可能发挥的作用越大。但这也不是绝对的,还需要考虑菌株的活性和生存能力。
产品在储存和使用过程中,活菌数量可能会逐渐减少。因此,选择具有较高初始活菌数量且能够在储存和消化过程中保持一定活性的产品更为重要。
◆ 疾病特异性
益生菌也是疾病特异性的。相同的益生菌菌株或菌株混合物可能对一种疾病有效,但对其他疾病类型无效。
益生菌使用的适应症多种多样,从预防疾病(例如阴道炎、旅行者腹泻、败血症、特应性皮炎)或预防疾病标准疗法的副作用(如幽门螺杆菌的治疗或化疗),到急性疾病的治疗(如艰难梭菌感染、急性儿童或成人腹泻、便秘)或慢性疾病的治疗(如炎症性肠病、肠易激综合征或肥胖)。
益生菌菌株的有效性可能因其用于治疗的疾病而异。例如,鼠李糖乳杆菌GG和布拉酵母菌CNCM I-745 在治疗特定胃肠道疾病方面显示出显著的疗效,而对其他疾病可能没有效果。
◆ 孢子益生菌具有更好的生存能力和稳定性
孢子益生菌指的是能使用蛋白质、矿物质和其他可用的化合物形成保护性内生孢子,使它们免受恶劣环境影响的一部分益生菌。
孢子益生菌通常属于芽孢杆菌属,以下是一些在临床环境中的常见孢子益生菌物种:
•印度芽孢杆菌(Bacillus indicus) HU36
•凝结芽孢杆菌(Bacillus coagulans) SC-208
•克劳氏芽孢杆菌(Bacillus clausii) SC-109
•枯草芽孢杆菌(Bacillus subtilis) HU58
•地衣样芽孢杆菌(Bacillus lichenformis) SL-307
•巨型芽孢杆菌(acillus megaterium) EM144
孢子益生菌相比于普通益生菌,具有更好的生存能力: 孢子益生菌能够通过胃酸和消化液而不会被破坏。其他益生菌,如乳酸菌和双歧杆菌则没有。并且孢子益生菌通常不需要冷藏,保质期更长。
临床试验和研究中报告了孢子益生菌的一些健康益处,包括:
•减少血液中的毒素
•降低胆固醇
•降低炎症
•改善免疫反应
•新陈代谢增加
•维生素合成
•抗氧化剂生产
3
益生菌依附的食物基质(载体)
益生菌依附的食物基质会显著影响其功效。不同的食物基质可以提供不同的营养成分和环境条件,从而影响益生菌的生长、存活和定植能力。
食品,特别是乳制品被认为是将益生菌输送到人体胃肠道的理想载体。目前,益生菌主要掺入乳制品中,如奶酪、酸奶、冰淇淋和其他乳制品甜点。尽管其他基质(例如果汁)的使用也越来越多。
◆ 食物基质会影响益生菌的粘附、细胞大小等
食物配方可能对益生菌产生直接影响,例如提供针对胃酸的特定营养物质的理化屏障。这些基质效应因细菌种类而异。
食物基质还会影响肠道递送部位的功能性状表达。尽管相关研究有限,但鼠李糖乳杆菌GG在酸奶中孵育后对Caco-2细胞的粘附性较在冰淇淋中增强,且其结合能力与产品储存时间相关。在食物输送基质中孵育可能还会导致其他生理差异。例如,与实验室培养基相比,干酪乳杆菌在牛奶中冷藏孵育后,细胞大小显著减少(约0.1μm),并诱导肠道中与功能相关的特定细胞表面和代谢蛋白的表达。
干酪乳杆菌BL23在不同培养基中的细胞形态

doi: 10.1016/j.copbio.2012.10.002.
(a)含有2%乳糖;(b)UHT牛奶。平均而言,在牛奶中培养的干酪乳杆菌BL23明显短于在MRS中培养的细胞
◆ 不同的食物基质益生菌活力水平存在差异
不同的酸奶在保质期内表现出不同的益生菌活力水平。观察到,在60天的保质期内,全套酸奶中的链球菌水平在6°C下下降了约1个对数周期。虽然它们在相同条件下在脱脂酸奶中仍然存活甚至繁殖。当全套酸奶与加热牛奶和糖的浓缩产品一起生产时,它们的存活率下降了1.5个对数周期。
与含有混合浆果或百香果的酸奶相比,普通酸奶在保质期内保持更高水平的嗜酸乳杆菌的能力显著。有趣的是,含有芒果或草莓的酸奶比普通酸奶含有更高水平的嗜酸乳杆菌,这表明了各种水果混合物的不同性质(如pH值)对酸奶中益生菌活力的影响。
不同的营养成分,如果汁中的维生素水平,也可能对生存能力产生影响。据报道,抗坏血酸强化可以提高酸奶中嗜酸乳杆菌的存活率,尽管这对双歧杆菌没有任何影响。抗坏血酸的氧清除作用是可能有助于提高益生菌存活率的原因之一。
◆ 蔬菜、谷物的微结构保护益生菌或促进其生长
尽管目前大多数益生菌食品主要以乳制品为基础,但由于许多人的乳糖不耐症和发酵乳制品中不利的胆固醇含量等问题,此外,对素食益生菌产品的需求不断增加。这导致了从各种食物中开发出新的益生菌产品,包括水果、蔬菜、豆类和谷物产品。
麦芽、小麦和大麦提取物对提高嗜酸乳杆菌、罗伊氏乳杆菌和植物乳杆菌的胆汁耐受性有积极影响。然而,麦芽培养基已经显示出比小麦或大麦培养基更好的支持嗜酸乳杆菌、发酵乳杆菌、罗伊氏乳杆菌和植物乳杆菌的生长。将植物乳杆菌(L.plantarum)固定在麦芽和大麦纤维中似乎对胃肠道耐受性起主要作用。
此外据报道,在储存期间以及体外和体内胃肠道条件下,副干酪乳杆菌、植物乳杆菌和一些其他益生菌在食用橄榄和朝鲜蓟中的存活率较高。这种高活力是由这些蔬菜的微结构引起的,粗糙可能会在酸性环境中保护益生菌,或存在益生元物质,并由于蔬菜中营养物质的释放而对生存产生积极影响。因此,不仅食品的化学成分,而且它们的物理结构对它们所具有的益生菌功效也很重要。
因此,可以通过调整和优化携带益生菌的食物产品的配方,以提高其疗效和功能。这种操纵不仅可以增强益生菌的存活率,还能改善其在肠道内的定植能力,从而更有效地发挥其健康益处。
◆ 微胶囊化或益生元封装提高了存活率
研究发现,用人工酶包裹的长双歧杆菌可以增加益生菌在肠道中的定植时间,增强其抗炎作用。另一项研究报告称,益生元封装的益生菌在小鼠结肠癌病变周围特异性富集,有效抑制结肠癌。
微胶囊化的乳双歧杆菌在胃液中表现出更高的存活率,其保质期内的存活率显著高于游离细胞。此外,微胶囊化还提高了冻干酸奶在4°C和21°C下储存6个月后的益生菌活力。这是因为微胶囊化通过在封装材料中保护细胞,减少了细胞损伤和损失。
4
干预持续时间

一项研究通过系统综述和荟萃分析的方法,评估了益生菌补充对2型糖尿病患者的血糖、血脂、血压和炎症控制的影响。研究发现干预持续时间的不同会影响益生菌补充的效果。
◆ 长期的干预可能具有更好的定植和改善效果
干预时间超过8周的益生菌补充在改善血糖控制、胰岛素抵抗、血脂水平、血压和炎症因子方面表现出更显著的效果。这表明较长的干预时间可能更有助于益生菌发挥其潜在的健康益处。
空腹血糖(FBS):干预时间超过8周的研究显示,FBS显著降低。
糖化血红蛋白(HbA1c):干预时间超过8周的研究在整体分析中显示出更显著的改善。
胰岛素抵抗:干预时间超过8周的研究显示,胰岛素抵抗指数(HOMA-IR)显著降低。
总胆固醇和甘油三酯:干预时间超过8周的研究显示,总胆固醇(TC)和甘油三酯(TG)显著降低。
血压:收缩压和舒张压都显著降低。
炎症因子:干预时间超过8周的研究显示,肿瘤坏死因子(TNF-α)显著降低。
上一节讨论了影响益生菌效果的环境因素,本节将重点介绍宿主因素。益生菌的效果受到多种宿主因素的影响,这些因素决定了益生菌在肠道内的生存、定植和功能。

DOI:10.1002/fbe2.12078.
个体的营养饮食习惯、肠道微生物组成、免疫系统状态、年龄、健康状况和药物使用等均可能显著影响益生菌的活性和功效。
1
宿主营养、饮食习惯
宿主的饮食习惯和营养成分可能对益生菌在体内获得生长和生存所需的营养能力产生重大影响。

Rytter H,et al.Gut Microbes.2023
◆ 不同饮食习惯下的益生菌活性和效果存在差异
对于单个菌株,无菌小鼠盲肠中植物乳杆菌(L.plantarum)WCFS1的整体转录组和定植水平在喂食标准食物或西式饮食(41%的卡路里来自脂肪)的小鼠之间有所不同,并且在活性水平和与宿主相互作用的代谢和细胞表面修饰途径方面存在差异。L. plantarum 299v 在人结肠和回肠中表达的适应与 L. plantarum WCFS1 在喂食西方饮食的小鼠中表达的性状最相似。
饮食也有助于植物乳杆菌WCFS1的持续存在和与免疫调节作用相关的细胞产物的差异表达。对饮食条件的反应能力可能会调节益生菌对人类病原体的保护作用。例如双歧杆菌菌株具有将糖发酵成醋酸盐的能力增强,醋酸盐是一种保护无菌小鼠免受大肠杆菌侵害的产品。
◆ 特殊饮食成分可以影响益生菌的免疫反应
饮食对益生菌性能的影响也可能与个别饮食成分有关。饮用水中的乳糖补充剂促进了嗜热链球菌LMD9在无菌大鼠体内的肠道定植,嗜热链球菌的乳酸产生与上皮细胞中单羧酸转运蛋白和细胞周期停滞蛋白的诱导有关。
罗伊氏乳杆菌从组氨酸中产生的组胺也被证明可以诱导上皮细胞对抑制促炎细胞因子 TNF 产生的反应。益生菌在消化道中将膳食成分转化为对免疫反应途径至关重要的生物活性形式。
2
宿主生理特征
益生菌临床试验中反应者与无反应者的一致发现表明,宿主的生理特征会影响益生菌的效果。年龄、遗传学、种族、性别差异和健康状况都可能单独或共同影响益生菌对健康的作用。
◆ 年龄<55岁的人群可能更利于益生菌定植
上述研究益生菌补充对2型糖尿病患者的影响,表明年龄≤55岁的人在血糖(FBS)和胰岛素抵抗(HOMA-IR)方面对益生菌补充剂的反应更强。
◆ 益生菌效果存在性别差异
一项研究调查了益生菌对肠道微生物群的性别依赖性影响,发现补充益生菌后,与男性相比,女性的促炎肠道微生物显著减少。此外,外周免疫细胞分析显示,益生菌降低了男性树突状细胞和CD14单核细胞的比例,但女性没有。这表明益生菌对肠道微生物群的调节存在性别特异性反应。
另一项研究表明,补充益生菌后,与男性运动员相比,女性运动员的厚壁菌门比例很高 。哥德堡大学进行的一项有趣的研究报告了补充植物乳杆菌后男性和女性患者沙门氏菌感染临床症状的差异。
◆ 体重指数影响益生菌效果
不同体重指数(BMI)人群的肠道环境存在差异,例如肠道pH值、胆汁酸浓度和肠道通透性等。肥胖者的肠道菌群多样性通常较低,且一些特定的细菌种类相对丰度发生改变。益生菌需要在适宜的肠道环境中生存和发挥功能,这些因素可能会影响益生菌的定植和生存。
然而有研究发现,当BMI≥30时,益生菌补充对改善血糖控制、胰岛素抵抗、血脂水平、血压和炎症因子的效果更显著,而当BMI<30时,效果则不明显。但这可能是由于基数较高,使得改善的变化更加明显。
◆ 地理区域或种族
来自东亚国家的受试者在血糖控制和胰岛素抵抗(HOMA-IR)方面的改善效果显著优于来自西方国家的受试者。
3
消化道的生理结构
胃肠道的成功定植是益生菌能够发挥足够的宿主相互作用以赋予健康益处的关键因素。口服后,益生菌经过口腔,通过胃,到达小肠和结肠。在这一过程中,消化系统的结构与蠕动及消化酶、氧气水平、pH变化、胆汁等都会影响益生菌的定植和效果。
影响益生菌在胃肠道运输过程中活力的因素
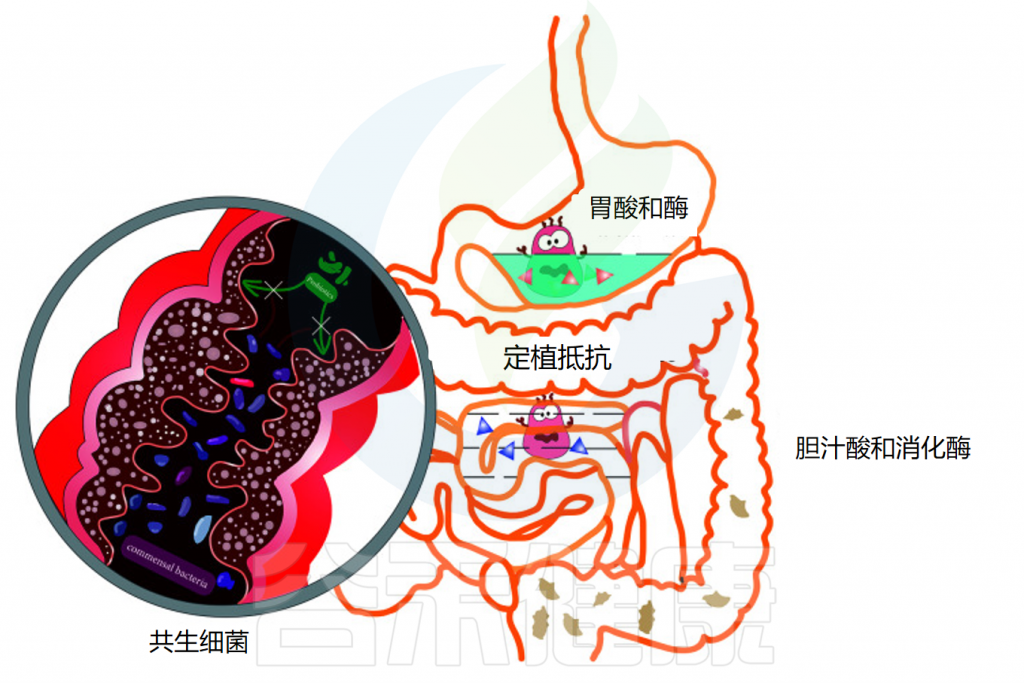
doi: 10.3389/fcimb.2021.609722.
◆ 唾液对益生菌的影响微乎其微
当摄入益生菌时,它们首先会接触到口腔中的唾液。对多种乳酸杆菌、片球菌和双歧杆菌菌株的体外研究表明,与对照组相比,当暴露于唾液时,细胞计数没有显著损失。虽然益生菌在口服后通过口腔的运输和它们与唾液的接触是短暂的,但唾液对益生菌存活率的影响似乎很小。
◆ 胃酸对大多数细菌都是极其致命的
通过食道后,益生菌到达胃部,在那里它们暴露在酸性胃液中。酸性环境对大多数细菌极为致命,尤其是对不耐酸的细菌,这会导致细菌细胞质pH值降低。通过胃的运输需要5分钟到2小时,长时间暴露在酸性环境中对益生菌来说是一个巨大的挑战。
此外,胃中存在的其他不良条件,包括离子强度、酶活性(胃蛋白酶)和机械搅动,已被证明对益生菌的生存能力有影响。例如,长双歧杆菌和短双歧杆菌的活细胞在一小时内在模拟胃液中变得检测不到。因此,在经过胃的时候可能有一部分的益生菌已经失活或失去作用。
◆ 小肠中的胆汁酸和消化酶影响益生菌生存
益生菌通过幽门后,会到达小肠,那里有丰富的胰液和胆汁。在肠液的中和作用下,小肠中的pH值约为 6.0-7.0,比胃液温和得多。然而,胆汁酸和消化酶(包括脂肪酶、蛋白酶和淀粉酶)也可以通过细胞膜破坏和DNA损伤来影响益生菌的活力。
体外研究表明,唾液乳杆菌Li01和戊糖片球菌Li05在模拟肠液中的活力降低。
◆ 增强在胃肠道中存活率的技术
为了增强益生菌对胃肠道中胃液和胆汁的耐受性,益生菌可以涂上保护壳,这种技术称为微胶囊化。近年来,在提高存活率和保证通过基于微胶囊的方法到达结肠的足够数量的活益生菌方面取得了重大进展。
◆ 结肠中的共生细菌可能产生定植抵抗
结肠具有最大的细菌密度,益生菌在这可能会遇到共生细菌的定植抗性。益生菌必须与宿主常驻微生物群竞争营养物质和粘附位点,才能在结肠粘膜定植和增殖。
并且由于定植抗性,大多数益生菌在口服给药后和停止食用后不久随粪便从结肠排出,因此无法检测到益生菌。产生定植抵抗的机制在下面的部分中详细说明。
拓展:益生菌的结构与定植
益生菌可以编码许多细胞表面因子,这些因子与粘附粘蛋白或肠上皮细胞有关。
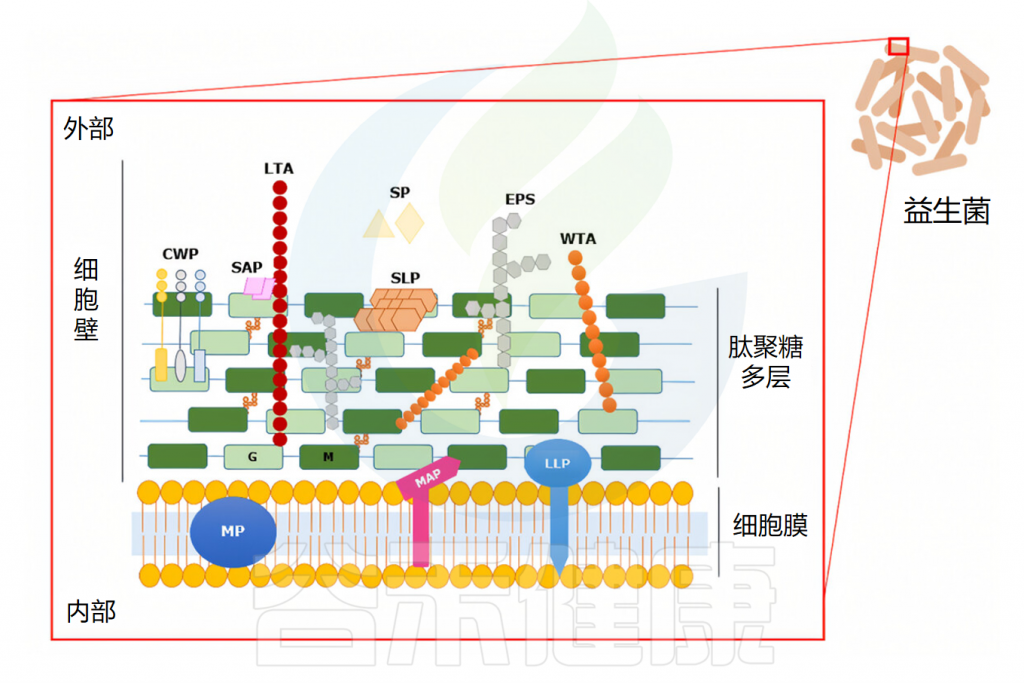
DOI:10.1002/fbe2.12078.
胞外多糖
胞外多糖可能促进细菌和肠道细胞之间的相互作用,从初始粘附机制到永久粘附机制。例如,长双歧杆菌NB667 含有与人肠道粘液的粘附直接相关的胞外多糖。益生菌产生的胞外多糖可能因物种而异,这些变化可能会影响相应细菌的粘附能力,因为它们可能需要不同的结合机制。
菌毛或鞭毛
菌毛或鞭毛是存在于特定革兰氏阳性菌和革兰氏阴性菌上的细胞表面的细长蛋白质突起。已经证明鼠李糖乳杆菌GG 中的菌毛在确保有效粘附人肠上皮细胞系方面起着至关重要的作用。
蛋白质成分
蛋白质成分已被证实在乳酸杆菌菌株的粘附促进因子中起关键作用。存在于乳酸杆菌CNCM-I-3698和法氏乳杆菌CNCM-I-3699表面的蛋白质成分对于它们与人肠道上皮细胞的粘附至关重要。
在乳酸杆菌的粘附过程中,表层蛋白和表面相关蛋白,包括粘液结合蛋白、胶原蛋白和纤连蛋白以及月光蛋白,通过与宿主受体相互作用而发挥关键作用,宿主受体在肠上皮定植中表现出不同的功能作用。
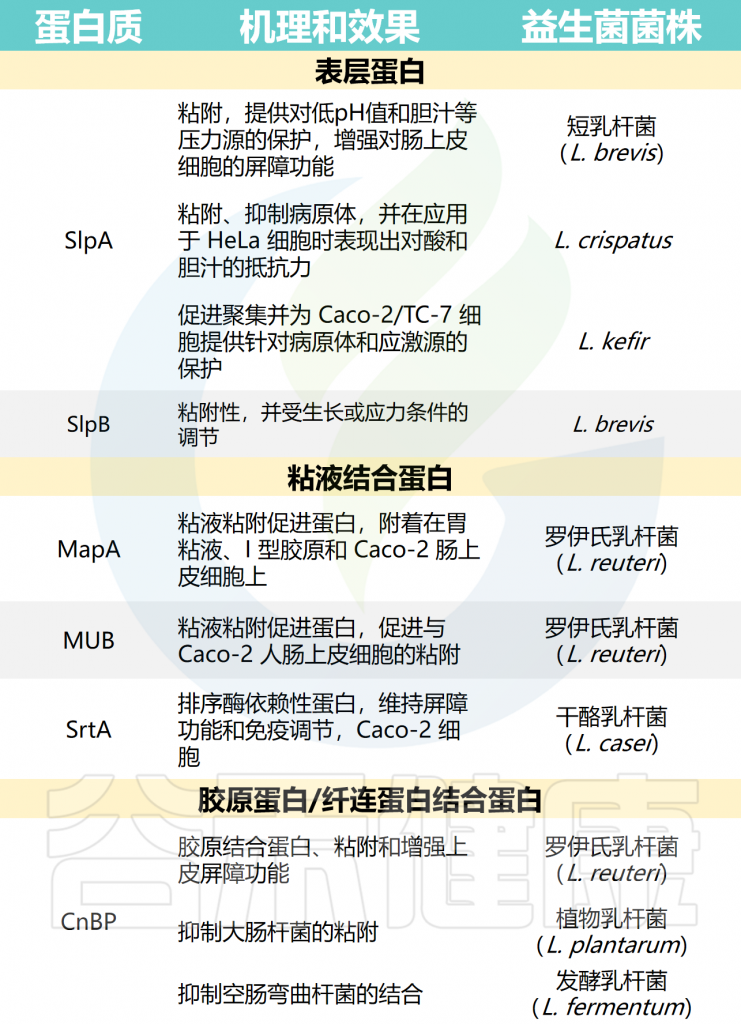

DOI:10.1002/fbe2.12078.
附着力
细菌粘附到粘膜的过程包括可逆和稳定的阶段。最初,益生菌通过非特异性物理接触与粘膜结合,建立可逆和弱的物理结合。随后,随着粘附素(通常是锚定在细胞表面的蛋白质)和互补受体之间的特异性相互作用,益生菌与粘液或肠上皮细胞(IEC)建立了稳定的结合,从而成功地定植了胃肠道。
4
肠道微生物群
常驻肠道微生物群对消化道益生菌功能的影响也不应被低估。肠道微生物群落的结构可能影响了对益生菌的反应,可能是通过改变益生菌在肠道中的生理状态和活性。
◆ 不同的菌群可能对益生菌“允许”定植或“抵抗”
同样是补充益生菌,有些人身上可以看到非常明显的效果,而有些人的效果则不明显,这是为什么呢?
一项有趣的研究,志愿者被分为两组,“允许型”和“抵抗型”。在允许组的人的肠道粘膜中益生菌菌株显著增加,而在抵抗组的人的肠道中没有检测到益生菌。
不同的肠道菌群对益生菌的定植反应复杂,有些适宜定植,而另一些则强烈抵抗。这些机制对益生菌的合理选择和干预效果至关重要。
◆ 定植抗性会严重影响补充益生菌的效果
人体自身正常的肠道微生物群形成稳定的细菌群落,抵抗外来细菌的入侵和病原体的扩张。这种现象被称为“定殖抵抗”。定植抗性机制可分为两大类:直接机制和间接机制。
直接定植抗性是指严格通过与肠道微生物群相关的因素限制外源性微生物定植,独立于与宿主的任何相互作用。间接定植抗性取决于宿主衍生因子,包括抗菌肽的产生、上皮屏障的维持以及通过与宿主相互作用调节胆汁酸浓度。
例如,细菌素是在革兰氏阳性菌或革兰氏阴性菌的核糖体中合成的蛋白质化合物,并且能够抑制密切相关的物种或利用相似营养物质或生态位的物种。
益生菌受到共生肠道微生物群施加的定植抗性的不利影响。一些研究表明,人类摄入的益生菌在局限于给药期间和之后不久在通过粪便排出。定植抵抗可能是限制益生菌长期影响的重要原因之一。
将由11种益生菌菌株组成的组合施用到成年、雄性无特异性病原体小鼠和无菌小鼠中。在指定的时间点分析粪便样本,然后在补充后第28天解剖胃肠道。发现在无菌小鼠中观察到的细菌活菌计数显着更高。对结果的一种解释可能是,与无菌小鼠相比,益生菌在常规小鼠中遇到更高程度的粘膜定植抵抗。
5
抗生素或药物的使用
我们知道,抗生素可以在杀死致病菌的同时,也会误伤体内的有益菌,破坏原有的菌群平衡状态。因此,其使用也可能会影响益生菌的效果。
◆ 抗生素和抗炎药会改变肠道环境,影响益生菌定植
抗生素的使用可能改变肠道环境,使得益生菌难以在肠道内定植。肠道黏膜屏障可能受损,影响益生菌的黏附和生存。
例如,抗生素可能导致肠道黏液层变薄,减少益生菌与肠道黏膜的接触机会。此外,抗生素还可能改变肠道pH值、胆汁酸浓度等,这些因素都可能影响益生菌的生长和定植。
例如非甾体类抗炎药(如布洛芬、阿司匹林等)可能引起胃肠道黏膜损伤,破坏肠道屏障功能。质子泵抑制剂(如奥美拉唑、兰索拉唑等)通过抑制胃酸分泌来治疗胃酸相关疾病。然而,胃酸减少可能会改变肠道菌群的组成,影响益生菌的生长和定植。
研究人员发现在服用抗生素4周后,接受11株益生菌治疗的人的肠道微生物群需要更长的时间才能恢复正常。
胃肠道成功定植是益生菌发挥功效并带来健康益处的关键。考虑到影响益生菌定植的众多外部和宿主因素,那么,究竟什么样的肠道更适合益生菌定植呢?
1
平衡和健康的菌群组成
菌群都具有高度个体特异性,也就是人和人之间的菌群相差较大。益生菌更有可能定植于具有平衡和健康微生物群的肠道。特定有益菌的存在和肠道环境的整体健康状况在益生菌的成功定植中起着至关重要的作用。
就婴儿而言,影响初始菌群定植的因素包括:胎龄(足月or早产)、分娩方式(自然分娩or剖腹产)、喂养方式(母乳or配方奶)、药物使用(抗菌药物)、生长环境(城市or农村)等。
就成年人而言,年龄、饮食、生活方式、疾病状况、药物使用、环境等多因素都会影响肠道菌群多样性,这在前已经详细阐述。这些所有叠加后会形成一个具有高度特异性的个体菌群,构成的整体菌群环境会影响到其他新的菌群的定植。
根据外来菌群和常驻菌群的反应结果进行分类。有四种可能:
“抵抗”(外来益生菌消失,所有常驻物种保持)
“增强”(外来益生菌维持,所有常驻物种保持)
“破坏”(外来益生菌消失,一些常驻物种也消失)
“位移”(外来益生菌维持,一些常驻物种消失)
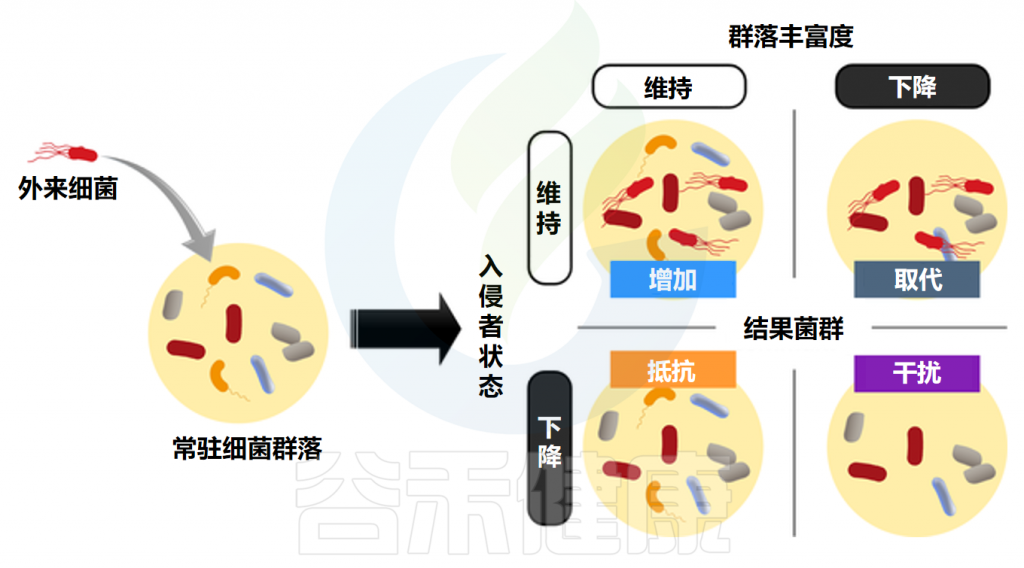
当常驻菌群创造的环境有利于外来菌群,施用益生菌就会更成功。常驻菌群本身的结构特征也比较重要。益生菌带来的健康益处可能不仅是由单独补充的益生菌菌株引起的,而是与常驻肠道微生物群相互作用的结果。
2
健康的肠道
益生菌更有可能在粘膜完整且炎症水平低的肠道中定植。益生菌有助于维持粘膜完整性和调节免疫反应,这也可以进一步支持它们的定植。
◆ 正常的肠道pH值
不同的益生菌对pH值有不同的适应范围,但一般来说,偏酸性的肠道环境(pH值约为5.5-7.0)更有利于益生菌的生长和定植。
例如,乳酸菌等益生菌在酸性环境下活性较高,而过高或过低的pH值会影响益生菌的存活。
◆ 完整的肠道黏膜屏障
健康的肠道黏膜可以为益生菌提供附着位点,同时阻挡有害菌和毒素的入侵。如果肠道黏膜受损,益生菌的定植可能会受到影响。例如,炎症性肠病患者的肠道黏膜屏障功能受损,益生菌的定植难度可能会增加。
◆ 正常的肠道蠕动
适度的肠道蠕动有助于益生菌在肠道内的分布和定植。过慢的肠道蠕动可能导致益生菌在局部堆积,而过快的肠道蠕动则可能使益生菌来不及定植就被排出体外。
3
适宜的饮食和生活方式
◆ 富含膳食纤维等益生元的饮食
膳食纤维可以被肠道中的有益菌发酵,产生短链脂肪酸等物质,为益生菌的生长提供营养支持。例如,摄入足够的蔬菜、水果、全谷物等富含膳食纤维的食物,可以促进益生菌的定植。
益生元是一种可溶于水的可溶性纤维,可以作为益生菌的“食物”。
益生元可以通过小肠到达结肠,然后有益细菌会把它消化或发酵,形成乙酸盐、丙酸盐和丁酸盐等代谢物。最广泛认可的益生元包括低聚果糖 (FOS)、菊粉和低聚半乳糖(GOS)等。
◆ 规律的生活习惯
良好的睡眠、适度的运动和减少压力等生活方式因素有助于维持肠道的正常功能,从而为益生菌的定植创造有利条件。例如,长期熬夜、过度劳累和精神压力过大可能会影响肠道菌群的平衡,降低益生菌的定植能力。
4
根据症状选择适合自身的益生菌
益生菌每个属内都有很多种和菌株,益生菌的作用因这些种和菌株而不同。哪怕同属于乳酸杆菌,菌株不同效果也不同,比如:嗜酸乳杆菌有助于血压、胆固醇、过敏和消化;鼠李糖乳杆菌可以帮助降低血糖、免疫功能和胆固醇;瑞士乳杆菌可以降低血压、改善睡眠质量和骨骼健康。
这里提供一些常见的益生菌及目前已知的功能作为参考。

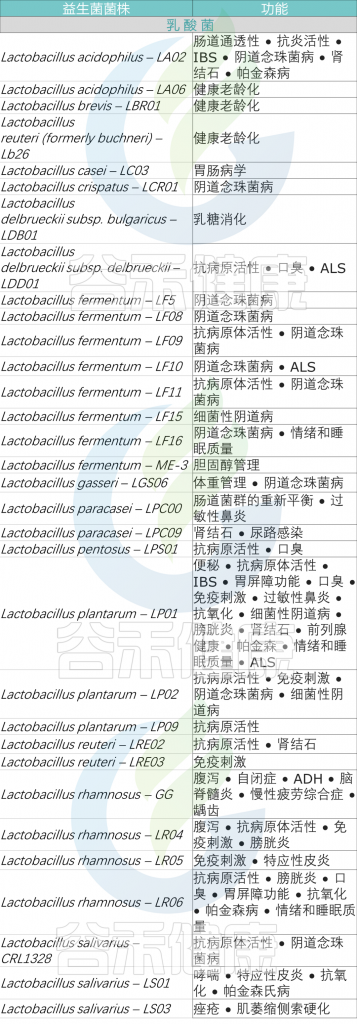

<来源:谷禾健康数据库>
不同益生菌菌株在不同疾病中的疗效存在显著差异,最终,在充分考虑益生菌菌株的特异性以及与特定疾病相关的特异性因素的情况下,挑选出一个最适合的益生菌进行补充,以便有效改善健康状况和促进身体的整体功能。
不能有效定植,是否意味着益生菌无效?
有时候,益生菌并不是完全依靠在肠道的定植来产生影响。就算不能定植,它也有其他很多种方式来发挥优势。包括以下几种方式:
(1)通过产生抗菌物质和与病原体竞争结合上皮细胞来阻断致病细菌的作用;
(2)通过增加屏障功能、粘液生成、存活和细胞保护反应来促进肠上皮细胞的稳态;
(3)通过增加先天免疫,如IgA和防御素的产生,上调抗炎细胞因子的产生,抑制促炎细胞因子的产生,确定必要和过度防御免疫之间的平衡;
(4)通过产生神经递质和迷走神经调节肠脑轴。
根据市场分析,益生菌产业呈现高态势增长,这背后离不开消费者需求的多元化发展以及企业的积极布局。一方面,人们对健康生活方式的追求,推动了益生菌产品从单一功能向个性化、多样化方向发展。针对不同人群和特定健康需求,企业纷纷推出定制化的益生菌组合,全方位满足消费者的健康诉求。另一方面,国内外研究机构对益生菌的探索不断深入,为企业的产品创新提供了扎实的科学基础。
目前谷禾与众多益生菌品牌以及科研院校合作,通过益生菌与其他健康元素(如益生元,维生素、矿物质、膳食纤维等)或干预手段(饮食生活方式,粪菌移植)的联合使用,有望产生”1+1>2″的协同效应,为消费者提供更加全面、更加个性化的健康解决方案。
注:本账号内容仅作交流参考,不作为诊断及医疗依据。
主要参考文献
Lau L Y J , Quek S Y .Probiotics: Health benefits, food application, and colonization in the human gastrointestinal tract[J].Food Bioengineering, 2024, 3(1).DOI:10.1002/fbe2.12078.
Latif A, Shehzad A, Niazi S, Zahid A, Ashraf W, Iqbal MW, Rehman A, Riaz T, Aadil RM, Khan IM, Özogul F, Rocha JM, Esatbeyoglu T, Korma SA. Probiotics: mechanism of action, health benefits and their application in food industries. Front Microbiol. 2023 Aug 17;14:1216674.
Maftei NM, Raileanu CR, Balta AA, Ambrose L, Boev M, Marin DB, Lisa EL. The Potential Impact of Probiotics on Human Health: An Update on Their Health-Promoting Properties. Microorganisms. 2024 Jan 23;12(2):234.
Rytter H, Combet E, Chassaing B. Probiotic: is diet part of the efficacy equation? Gut Microbes. 2023 Jan-Dec;15(1):2222438.
Marco ML, Tachon S. Environmental factors influencing the efficacy of probiotic bacteria. Curr Opin Biotechnol. 2013 Apr;24(2):207-13.
R.D.C.S. Ranadheera, S.K. Baines, M.C. Adams,
Importance of food in probiotic efficacy,Food Research International,Volume 43, Issue 1,
2010,Pages 1-7,ISSN 0963-9969,https://doi.org/10.1016/j.foodres.2009.09.009.
McFarland LV, Evans CT, Goldstein EJC. Strain-Specificity and Disease-Specificity of Probiotic Efficacy: A Systematic Review and Meta-Analysis. Front Med (Lausanne). 2018 May 7;5:124.
de Melo Pereira GV, de Oliveira Coelho B, Magalhães Júnior AI, Thomaz-Soccol V, Soccol CR. How to select a probiotic? A review and update of methods and criteria. Biotechnol Adv. 2018 Dec;36(8):2060-2076.
Ferreiro A, Dantas G, Ciorba MA. Insights into How Probiotics Colonize the Healthy Human Gut. Gastroenterology. 2019 Feb;156(3):820-822.
Han S, Lu Y, Xie J, Fei Y, Zheng G, Wang Z, Liu J, Lv L, Ling Z, Berglund B, Yao M, Li L. Probiotic Gastrointestinal Transit and Colonization After Oral Administration: A Long Journey. Front Cell Infect Microbiol. 2021 Mar 10;11:609722.
Teng Ma, Xin Shen, Xuan Shi, Hafiz Arbab Sakandar, Keyu Quan, Yalin Li, Hao Jin, Lai-Yu Kwok, Heping Zhang, Zhihong Sun,Targeting gut microbiota and metabolism as the major probiotic mechanism – An evidence-based review,Trends in Food Science & Technology,Volume 138,2023,Pages 178-198,ISSN 0924-2244,https://doi.org/10.1016/j.tifs.2023.06.013.
Zmora N, Zilberman-Schapira G, Suez J, Mor U, Dori-Bachash M, Bashiardes S, Kotler E, Zur M, Regev-Lehavi D, Brik RB, Federici S, Cohen Y, Linevsky R, Rothschild D, Moor AE, Ben-Moshe S, Harmelin A, Itzkovitz S, Maharshak N, Shibolet O, Shapiro H, Pevsner-Fischer M, Sharon I, Halpern Z, Segal E, Elinav E. Personalized Gut Mucosal Colonization Resistance to Empiric Probiotics Is Associated with Unique Host and Microbiome Features. Cell. 2018 Sep 6;174(6):1388-1405.e21.
Liang T, Xie X, Wu L, Li L, Yang L, Gao H, Deng Z, Zhang X, Chen X, Zhang J, Ding Y, Wu Q. Comparative analysis of the efficacies of probiotic supplementation and glucose-lowering drugs for the treatment of type 2 diabetes: A systematic review and meta-analysis. Front Nutr. 2022 Jul 18;9:825897.
Chandrasekaran P, Weiskirchen S, Weiskirchen R. Effects of Probiotics on Gut Microbiota: An Overview. Int J Mol Sci. 2024 May 30;25(11):6022.
Kothari D, Patel S, Kim SK. Probiotic supplements might not be universally-effective and safe: A review. Biomed Pharmacother. 2019 Mar;111:537-547
谷禾健康
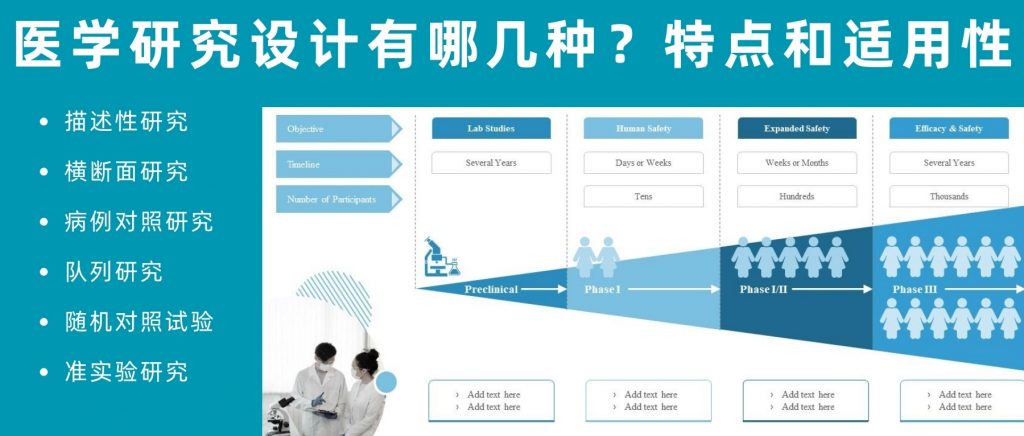
在医学研究中,研究者如要想要弄清楚一个核心问题:某些因素(比如生活习惯、环境污染或药物治疗等)是否会影响人们的健康状况,通常要采用两种研究方法:实验研究和观察研究。
实验研究可以看作是一场精心设计的”科学实验”。研究人员会将参与者分成不同的组别,比如一组使用新药,另一组使用安慰剂(空白对照),通过严格控制各种条件,来准确判断新药的效果。这种方法的优点是可以直接证明“因果关系”,比如某种新药是否真的能治愈特定疾病。
然而,并非所有研究都适合用实验方法。比如,我们想研究吸烟对健康的影响,显然不能要求一组人去吸烟来做实验。这时候,观察研究就派上用场了,顾名思义,观察研究就是科学家们通过观察、记录和分析自然发生的现象来得出结论。
根据观察时间的不同,可以是:

观察性和实验性研究设计具体可分为如下:
观察性研究设计(像一个细心的观察者)
实验/干预性研究设计(像一个主动的实验者)
本文我们详细分享下每种研究方法的特点和适用性,并探讨了它们在不同情境下的应用和局限性。
——研究有害 · 不干预
它主要用于研究已知有害的原因,暴露和影响之间的关联。比如说,研究吸烟者的肺癌模式,研究人员无法进行干预并要求一组吸烟者停止吸烟,另一组未接触吸烟者开始吸烟。
观察性研究不影响人类受试者的暴露选择,并评价暴露或未暴露于感兴趣因素的受试者的结局。
然而,观察性研究的局限性之一是研究组中可能发生的特征差异。不同职业的人群可能会接触到不同的职业危害,同样,他们可能会在生活方式,健康状况等方面存在差异。由于这些不可测量的因素,确定正在研究的特定暴露的影响更具挑战性。

1
描述性研究
在描述性研究中,描述了健康问题的特征及其在特定时间在人群中的发生情况。由于同时记录暴露和结果,但没有进行随访跟踪,因此研究者无法确定因果关系。
然而,确保从所获得的结果得出的结论是有效的。在流行病学,公共卫生和社会科学中,这些研究通常用于提出假设。
根据研究对象的不同,这些研究可以分为个体层面的研究(比如流行病学调查和案例研究)和群体层面的研究(生态学研究)。
○ 特点:最基础的研究方法,像绘制“健康地图”
○ 目的:描述疾病在人群中的分布特征
○ 关注要素:时间、地点、人群特征
○ 实例:统计某个城市不同年龄段人群的糖尿病患病率
○ 优点:简单直观,成本较低
○ 局限:无法确定因果关系
2
生态学研究
在公共卫生研究中,如果研究对象是一个群体,而且只有群体的数据,则使用生态研究。在这种情况下,暴露和健康结果在所研究的群体中应该是清晰的,从而可以观察到暴露和疾病率之间的相关性。
它也用于研究暴露对疾病状况的影响需要在人口层面进行大规模比较的情况。生态谬误指的是一种混淆,当在群体水平上确定的关系被假设为对个人是正确的,就会发生这种混淆。简单来说,就是把群体的统计结果误认为是个体的实际情况。
在进行地理比较、研究社会阶层、移民群体和有关疾病的时间趋势时,通常会观察到生态研究设计的应用。
○ 特点:研究整体而非个人,像是”鸟瞰”健康问题
○ 目的:寻找群体层面的关联
○ 研究对象:不同地区、不同时期的群体数据
○ 实例:比较不同国家的饮食习惯与心脏病发病率的关系
○ 优点:可以发现大尺度的关联
○ 局限:可能出现”生态学谬误”(群体现象不一定适用于个人)
3
横断面研究
由于其相对简单的方法,这是最常用的研究设计。本研究设计的基本基础是研究和调查总人群的一部分,考虑到人群中的特征相似。
作为一种观察性研究,它详细描述了单一时间点(横断面)的暴露和健康结果。
在本研究中,暴露量和结局状态在一个时间点确定,因此未确立因果关系,被视为一种局限性。
横断面研究最流行的例子是同时收集多个特征的数据以探索相关性的调查,并通过合理的假设进行评估。它有助于描述结果在人群中的流行程度。这些研究被广泛用于遗传流行病学。
○ 特点:某一时间点的”快照”研究
○ 目的:了解某一时刻健康状况和相关因素
○ 研究方法:同时收集暴露因素和健康结果的信息
○ 实例:调查某高校学生的睡眠质量与学习成绩的关系
○ 优点:效率高,成本相对较低
○ 局限:难以确定因果时序
4
病例对照研究
这是一个对比研究,比较患病人群(病例组)和未患病人群(对照组)。为了通过回顾性方法研究和调查暴露情况并进行随访,横断面研究被用来研究具有较长潜伏期的疾病。
在回顾评估时,病例组有时可能会夸大其暴露程度,相比对照组而言,这被称为回忆偏倚。这也是该研究设计的一个局限性。
此外,识别和选择合适的对照组很重要,因为它们可能会因选择偏倚而影响研究结果。由于研究是回顾性的,病例对照研究设计广泛用于评估患病率而非发病率。
○ 特点:从结果往回追溯原因
○ 设计:将患病组(病例组)与未患病组(对照组)进行比较
○ 研究方向:回溯性研究过去的暴露情况
○ 实例:比较肺癌患者和健康人群的吸烟史
○ 优点:适合研究罕见疾病,成本较低
○ 局限:可能存在回忆偏倚
简单理解,假如做两种不同的调查:
-1 病例对照研究像“倒推式调查”
比如先找到100个胃病患者和100个没得胃病的人,然后回过头去问他们以前的饮食习惯,这样算出来的是”患病率”(有多少人得病)。
-2 队列研究像“跟踪式调查”
比如选择1000个健康人分两组:经常吃辣的和不吃辣的,然后跟踪观察5年,看谁得胃病,这样算出来的是”发病率”(新发生了多少病例)。
5
队列研究
队列或纵向研究设计是一种观察性流行病学研究,监测接触和未接触人群中疾病随时间的发展,参与者根据暴露及暴露水平进行分类。
与评估疾病患病率的病例对照研究不同,这种研究直接计算疾病的发病率。由于同时记录多个结局,队列研究中回忆偏倚的可能性很低,但选择偏倚的可能性很高。(关于回忆偏倚和选择偏倚在本章节后面详细介绍)
但是使用这种研究设计研究罕见疾病可能耗时且昂贵,这被认为是缺点之一。相关性的一种测量方法,即相对风险仅在队列研究中提供,因为它计算了暴露组和未暴露组的风险差异。
队列研究涉及对两个或两个以上的群体进行跟踪,从接触到结果,反之亦然。基于跟踪的时间点,队列研究可以分为前瞻性研究和回顾性研究。
5-1 前瞻性队列研究
在一项前瞻性队列研究中,没有疾病的人群根据他们是否有特定的风险因素进行分类,然后由研究人员进行一段时间的随访,看看是否会发展出研究中关注的疾病或健康结果。
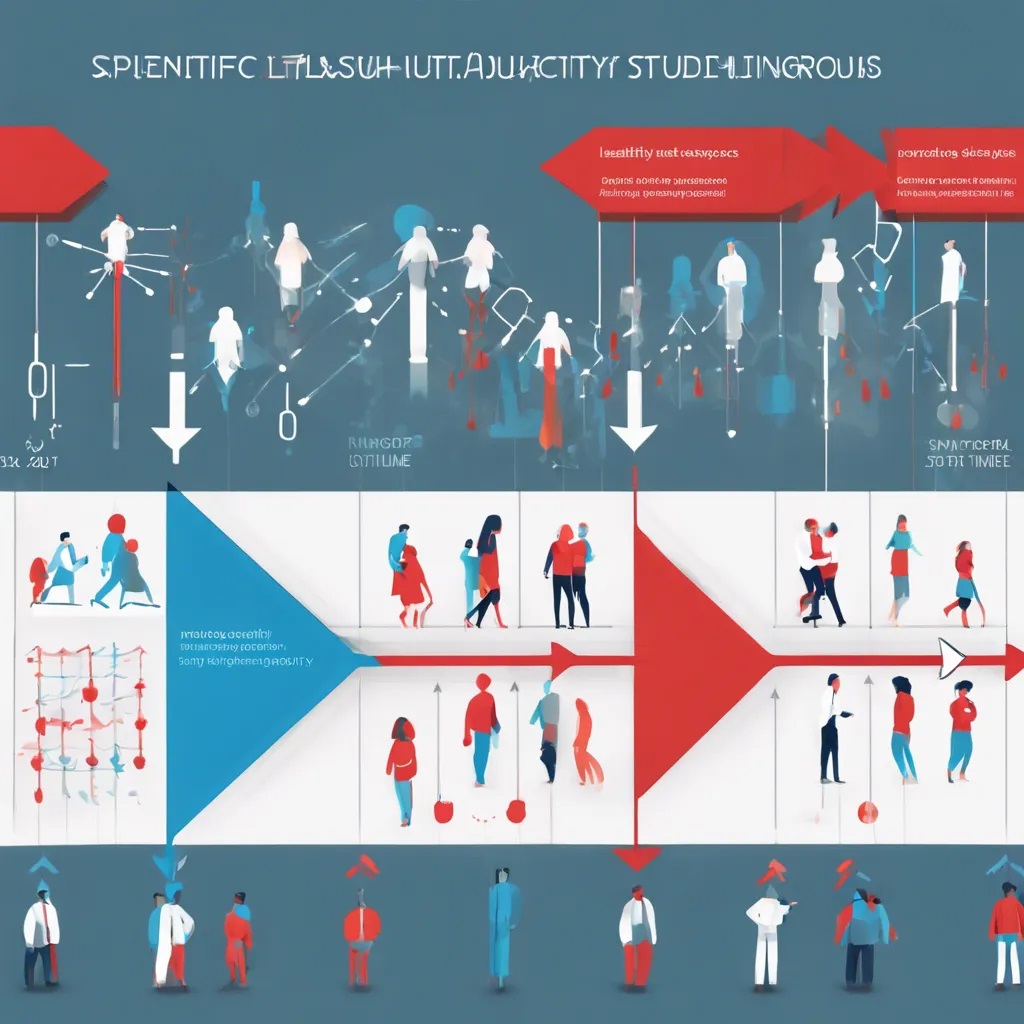
○ 特点:从现在追踪到未来
○ 研究流程:选择健康人群,记录暴露因素,随访观察健康结果
○ 实例:追踪观察运动习惯对心血管疾病的影响
○ 优点:因果关系证据最强
○ 局限:耗时长,成本高
5-2 回顾性队列研究
在回顾性队列研究中,根据受试者暴露于特定风险因素的情况对受试者进行分类。与前瞻性研究不同,暴露和结局在研究期间已经发生。

○ 特点:利用历史资料进行研究
○ 研究流程:收集历史数据,分析暴露与结果关系
○ 实例:分析医院过去十年的病历资料
○ 优点:节省时间和资源
○ 局限:数据质量可能不够完整
▼ 回忆偏倚(Recall Bias)
简单来说:人们在回忆过去事情时可能出现的记忆偏差。
生活中的例子:
比如问你:“上个月吃了几次快餐?”
结果:病人可能报告得更准确,而健康人的记忆可能不够准确。
医学研究中的情况:
这种差异会影响研究结果的准确性。

▼ 选择偏倚(Selection Bias)
简单来说:研究对象的选择不具有代表性,导致研究结果产生偏差。
生活中的例子:
假设要调查”年轻人的运动习惯“,你如果只在健身房门口发问卷,结果当然显示大家都经常运动。这就是典型的选择偏倚,因为你只选择了去健身房的人。
医学研究中的情况:
长期研究中,可能会有人中途退出,留下来的往往是:更关心健康的人、有时间参与研究的人、生活较稳定的人,这样的样本就不能代表整体人群。

为什么队列研究中,回忆偏倚低,选择偏倚高?
—回忆偏倚低:
队列研究通常是前瞻性的,研究者可以在结果发生之前收集信息,是实时记录,不需要回忆,而且数据通常是通过标准化的问卷、访谈或医疗记录直接收集的,而不是依赖于参与者的回忆。
—选择偏倚高:
因为要长期跟踪,有些人可能中途退出(搬家、失联等),能坚持参与的人可能特点相似,也就是说愿意参与研究的人群可能在某些特征上与不愿意参与的人群不同,还有在招募阶段,那些拒绝参与研究的人可能与参与者在某些关键特征上不同,这都可能导致研究出现选择偏倚。
如何减少回忆偏倚?
如何减少选择偏倚?
——随机 · 减少偏见
在进行干预性研究时,研究者会采用随机化的方法来安排不同的实验条件给参与者。这样做的目的是为了通过随机分配,最大程度地减少主观偏见,并确保所比较的组在研究开始时相似。这样的设计有助于提升研究结果的有效性,因为它减少了组间差异可能由非干预因素引起的可能性。
随机化是实验设计中的基本原则,对于确保研究结论的准确性至关重要。
1
随机对照试验
随机临床试验,也称为随机对照试验(RCT),被认为是流行病学研究设计中的基准。这种研究设计的原理是将受试者随机分配到已定义的人群组别中。
研究者将受试者随机分配到对照组。由于随机化可以防止混杂因素并减少选择偏倚,因此相比观察性流行病学研究具有优势。
由于实验组和对照组相似,实验组接受暴露和治疗,而对照组根据研究目的不接受任何治疗或接受无效治疗。这也意味着干预措施是组间唯一的区别,从而可以将结果效应归因于干预措施的差异。
尽管在评估因果关系的有效性和可信度方面被认为是研究设计的黄金标准,但由于伦理原因、样本量小以及随机化受试者和地点的困难,许多研究者不倾向于采用这种方法。
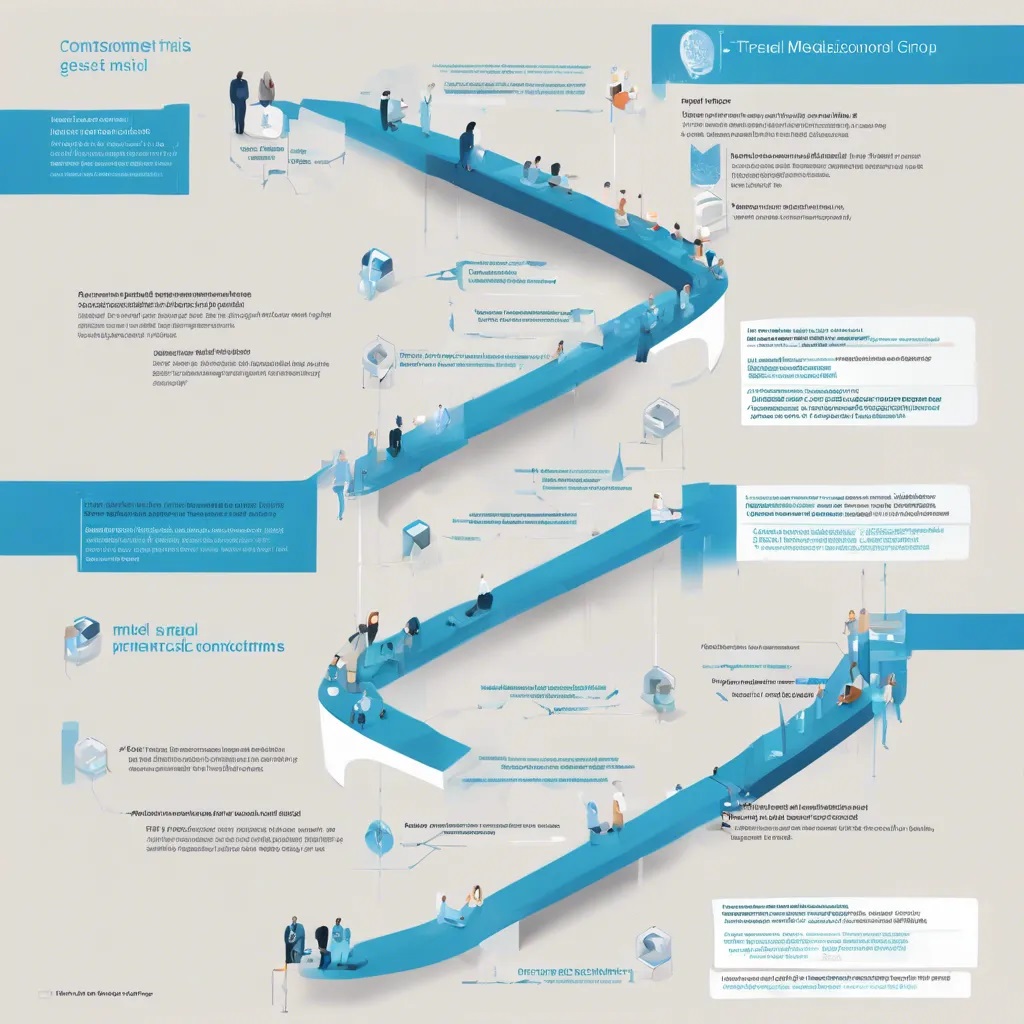
RCT的核心特征
随机分配:这是RCT最重要的特征,确保研究对象被随机分到不同组别。
对照设计:包括实验组和对照组的对比。
干预措施:实验组接受特定干预,对照组可能不接受干预或接受安慰剂。
RCT的优势
减少偏倚:通过随机化减少选择偏倚
控制混杂因素:随机分配可以平衡已知和未知的混杂因素
因果推断:能够较好地评估干预措施与结果之间的因果关系
RCT的局限性
伦理考虑:某些研究可能涉及伦理问题,无法进行随机分配
样本量限制:往往需要较大样本量,但实际操作中可能难以实现
实施困难:在某些情况下难以进行随机化或控制研究条件
外推性问题:研究结果可能难以推广到更广泛的人群
RCT的应用场景
研究设计要点:
随机对照试验(RCT)的质量控制措施
这种研究设计虽然被认为是医学研究的”黄金标准”,但在实际应用中需要权衡其可行性、伦理性和资源投入等多个方面。研究者需要根据具体研究目的和条件,选择最适合的研究设计方法。
2
准实验研究
在医学信息学文献中,准实验研究也被称为非随机或干预前后研究,介于个体随机临床试验(变量受控)和观察性研究(变量无控制)之间。
这种研究设计用于回答研究问题、检验假设,并调查研究中干预措施与结果之间的因果关系。它是一种在没有随机化的情况下评估干预措施的实验研究设计。
与随机对照试验不同,准实验性研究旨在提高有效性并产生显著的结论,同时认识到实践的局限性和伦理问题。
准实验研究的两种主要类型是有对照组的准实验设计和无对照组的准实验设计,其中指标在干预前后都被观察。
准实验研究的定位
主要特征
研究目的
两种主要类型
a) 有对照组的准实验设计:
b) 无对照组的准实验设计:
优势
局限性
适用场景
质量控制要点
研究设计注意事项
准实验研究在实际研究中具有重要价值,特别是在无法进行RCT的情况下。研究者需要充分认识其优势和局限性,合理设计研究方案,确保研究质量和结果的可靠性。同时,在结果解释时也要注意其证据级别的限制,避免过度推论。
➦ 研究中的结果解释与影响因素控制
在流行病学研究中,调查得出的结果反映了暴露与结果发展之间的真实关联。然而,重要的是要考虑到这些发现也可能是由于随机误差、偏倚或混杂而可能出现的不同解释的结果。这可能会导致研究人员得出错误的结果和结论,例如存在统计关联,而它不存在,反之亦然。值得注意的是,这些偶然性、偏倚和混杂效应在观察性研究设计中普遍存在。因此,需要在设计和分析阶段考虑这些因素,从而减少其在流行病学研究中的影响。
➦ 偏倚对研究有效性的影响
由于偏倚而导致的测量误差可能发生在流行病学调查的多个时间点,并影响结果的内部和外部有效性。研究偏倚、混杂变量和变量的交互作用也会影响研究中关联和因果关系程度的建立和确定。在这种情况下,应提醒研究人员、流行病学家和公共卫生人员减少或避免偏倚,以确保研究结果的可靠性和有效性。
此外,还要注意混杂因素的出现可能会导致严重的失真,从而可能改变效果的方向。它有两种类型:当观察到的关联向远离null时为正混杂,当关联向null倾斜时为负混杂。
➦ 关于混杂变量
与因变量或疾病以及自变量或正在研究的因素相关的因子称为混杂变量。它影响疾病的风险,扭曲其他变量对所研究疾病的影响。当存在这种不需要的变量可以预测效果时,该研究无法提供暴露与结果之间的真实关联,夸大或稀释了所研究变量之间存在的实际关系。与健康结果有直接因果关系的各种因素,如个人年龄、性别、生活方式、社会经济地位、种族群体等,都是潜在的混杂因素。
举个例子,一项假设喝咖啡的人比不喝咖啡的人更容易患心脏病的研究,可能受到吸烟的第三个因素的影响。喝咖啡的人可能比不喝咖啡的人更习惯吸烟,在这里,吸烟是影响疾病与喝咖啡习惯之间关联的混杂因素。因此,心脏病可能是吸烟而不是咖啡的结果。
在研究的设计阶段和数据分析阶段,有几种方法可以减少混杂。
➯ 设计阶段使用的方法简要说明如下:
随机化:随机化是临床试验中使用的理想方法,涉及将参与者随机分配到变量分布相等的组中,限制潜在的混杂因素。
限制:参与研究的人数减少到在混杂因素方面相似的个体。
匹配:选择控件的方式应使潜在混杂因素的存在与案例中的存在相似。它可以通过 对匹配 或 频率匹配来完成。
➯ 分析阶段使用的方法简要说明如下:
分层:涉及评估不同水平(如年龄或性别)的混杂因素中暴露与结果之间的关联。
多变量分析:涉及统计建模,以同时限制多个混杂变量,然后评估每个混杂变量及其影响。
标准化:涉及使用标准参考人群来中和研究组之间的混杂因素的影响。
无论是被誉为”金标准”的随机对照试验,还是灵活实用的观察性研究,都在推动医学科学发展中发挥着不可替代的作用。
实验性研究,以其能够直接证明因果关系的能力,被视为评估新药物和治疗方法的“金标准”。然而,由于伦理和实践的限制,并非所有情况下都适用。
观察性研究,作为一种更为灵活的方法,通过自然观察来揭示现象之间的关联,尽管它们在确定因果关系方面存在局限。
我们可以看到,实际上没有一种研究设计是万能的。每种方法都有其优势和局限,研究人员在设计和实施研究时,需要权衡研究目的和实际情况,严格控制可能的偏倚,在保证科学严谨性的同时也要考虑现实可行性和伦理要求。
在探索未知领域的征途上,每一步都充满了挑战与机遇。随着研究方法的不断发展和创新,我们期待未来能够有更多的工具和策略来应对医学研究中的挑战。
主要参考文献
Munnangi, S. & Boktor, S.W. (2023) Epidemiology Of Study Design. StatPearls Publishing.
Belbasis, L., & Bellou, V. (2018). Introduction to Epidemiological Studies. Genetic Epidemiology, 1–6. doi:10.1007/978-1-4939-7868-7_1
Rivas-Ruiz, F., Expósito-Ruiz, M., & Domínguez-Almendros, S. (2012). Research designs in clinical epidemiology. Allergologia Et Immunopathologia, 40(2), 117–124.
Wang, J. & Attia, J. (2010). Study Designs in Epidemiology and Levels of Evidence. American Journal Of Opthalmology. 367-370. DOI.1016/j.ajo.2009.08.001
Dipika Shrestha. 2024. Study Designs in Epidemiology. Microbe Notes.
Harris, A.D., McGregor, J.C., Perencevich, E.N., Furuno, J.P., Zhu, J., Peterson, D.E. & Finkelstein, J. (2006). The use and interpretation of quasi-experimental studies in medical informatics. J Am Med Inform Assoc. 13(1):16-23.
Maciejewski, M. L. (2018). Quasi-experimental design. Biostatistics & Epidemiology. 1–10.

谷禾健康

有些人吃了豆类、坚果、谷物等,会出现消化问题,腹胀不适,头痛,餐后疲劳,关节不适…其实这可能与食物中的凝集素有着密切的关系。
凝集素(Lectin),一种与碳水化合物结合的蛋白质,存在于很多植物性食物中,就像是植物的”天然防御武器”,帮助植物抵御外敌的侵害。然而,临床研究和部分营养实践表面,它们可能会导致“肠漏”,即肠道内壁受损,使毒素和其他有害物质进入血液。
此外,凝集素是一种“抗营养物质”,一些研究发现凝集素可能与肥胖、慢性炎症和自身免疫性疾病等健康问题有关,因此引发了广泛关注和讨论。
植物中都含有凝集素,但生豆类(包括豆类、扁豆、豌豆、大豆、花生)以及小麦等全谷物中的凝集素含量尤为突出。这些说法背后有道理吗?
本文将全面探讨凝集素这一复杂的话题,主要内容包括:凝集素的基本介绍、不同凝集素对人体的益处、相关风险因素、凝集素敏感性的表现、如何预防凝集素带来的危害,以及高凝集素食物的识别等。
重点解答以下几个关键问题:
—— 碳水化合物结合蛋白
不要将凝集素与瘦素、乳糖或果胶混淆。
凝集素是与碳水化合物或糖蛋白(碳水化合物-蛋白质混合物)结合的蛋白质。
它们或多或少存在于每个生物体中,包括病毒、细菌和大多数食物,但其中大多数是无害的。自 1884 年以来,科学家们一直在研究凝集素。一些科学家认为,凝集素是植物保护机制的一部分。植物还使用凝集素与环境交流,用于细胞组织,并作为储备蛋白等功能。
而动物凝集素则可以在免疫反应中起到聚集细菌或病毒的作用。
最著名的例子是流感病毒表面的血凝素,它是病毒表面的糖蛋白,帮助病毒识别和附着在宿主细胞表面,是病毒入侵细胞的关键蛋白质。
总的来说,凝集素不是单一的物质,而是一类具有相似功能的蛋白质的统称。它们在生物体内和医学研究中都扮演着重要角色。
不同类型的植物凝集素
在植物中,凝集素集中在种子、早期叶子、根中。叶子通常含有较少的凝集素,尽管这可能因植物而异。叶子的一个很好的例子是长叶生菜。

可引起敏感的食物凝集素类型包括:
在大豆和小麦胚芽中发现的凝集素或血凝素 ,可导致血液凝集(凝块)。
植物凝集素具有聚集某些血型血细胞的能力,这表明某些血型的人可能比其他人更容易因凝集素而出现健康问题。

一些植物凝集素,如蓖麻子蓖麻毒素和白芸豆凝集素,对人类和大鼠具有很强的毒性。蓖麻毒素可引起血液凝集,并可能用于化学战和基因工程除草剂。
白芸豆血凝素可引起急性恶心,继而出现呕吐和腹泻。
存在于豆类等多种植物中也称为植物凝集素或植物血凝素能与特定的糖类分子结合。它们的结合特性引起了人们对其对人类健康影响的担忧,尤其是对肠道内壁的影响。
其他植物凝集素的毒性较小,但它们会以其他方式造成损害。
☑ 小结
凝集素集中在植物的种子和根中。芸豆、黄瓜、甜瓜、南瓜、谷物和大豆中的凝集素会引发食物过敏。一些植物凝集素具有剧毒,而另一些则危害较轻。
—— 消化,肠漏,免疫,肠道菌群
1
抗消化
✉ 凝集素不会被热消化或降解。它们可以进入血液,过度激活免疫系统,破坏激素。
凝集素可以承受大鼠和人类的高温和消化。它们很容易通过肠壁运输到血液中。

在血液中,凝集素可能会刺激免疫系统并改变激素功能,或沉积在血液和淋巴管壁中。

2
损伤肠道内壁,导致肠漏
✉ 凝集素会结合并损害肠道内壁,导致肠漏并干扰营养吸收。
凝集素与肠道内壁细胞结合,引起细胞损伤,并增加肠道内容物的摄取。
一些凝集素的饮食来源,如小麦,可以直接打破肠道细胞中的紧密连接。

凝集素可导致肠漏,从而增加饮食和细菌抗原(炎症剂)对免疫系统的暴露。
它们还会干扰营养物质的吸收。

典型例子:小麦胚芽凝集素
这是一种存在于小麦中的凝集素,也是最有害的凝集素之一。
小麦凝集素的自然作用
小麦凝集素是自然界中小麦植物的一种防御机制,用来保护自己不受天敌的侵害。这种凝集素能够识别并结合到N-乙酰氨基葡萄糖(GlcNAc)上,这是一种在真菌、细菌以及昆虫和甲壳类动物的外壳中都存在的物质。在人体中,N-乙酰氨基葡萄糖也是构成软骨、肌腱、关节等组织的重要成分。
糖萼与小麦凝集素
我们的粘膜表面覆盖着一层由N-乙酰葡糖胺和N-乙酰神经氨酸(唾液酸)组成的保护性糖蛋白,称为糖萼。小麦胚芽凝集素对这些糖蛋白有独特的结合特异性,这意味着它能够附着、破坏并进入这些粘膜表面。
小麦凝集素对人体的影响
研究表明,小麦凝集素能够抑制细胞积累维生素D受体,这可能影响维生素D的功能。此外,小麦凝集素与胰岛素受体位点有直接关系,它能够提高葡萄糖转运速率,增加葡萄糖向脂肪和肝细胞的运输,同时阻止储存的脂肪释放,这可能导致减肥困难和血液中甘油三酯含量增加。
小麦凝集素与肠道健康
小麦凝集素和麸质一样,能够增加肠道通透性并损害肠道内壁,这可能会引发免疫系统的反应,导致自身免疫性疾病的发生。小麦凝集素还能通过内吞过程增加肠道的大小,干扰新陈代谢,并在血液中沉积在各种细胞和血管壁中,导致胰腺和胸腺的大小变化。

小麦凝集素与神经系统
小麦凝集素和豆类中的凝集素ConA能够与动物血管素神经元结合,这些神经元与人类的加压素和催产素非常相似,影响认知和行为。下丘脑分泌的GnRH,负责性行为和睾丸激素的产生,也是凝集素的靶标。此外,下丘脑的内侧基底神经元涉及睡眠调节,这可能解释了为什么一些对凝集素敏感的人会出现睡眠问题。需要注意的是,下丘脑内侧基底不受血脑屏障保护,因此通过肠道屏障的凝集素可以到达这些区域。
虽然每个人都可能受到凝集素的影响,但并非每个人都会受到凝集素的伤害。以后的文章将讨论为什么会有这种差异。尽管不是每个炎症患者对相同的凝集素都同样敏感,但小麦胚芽凝集素确实给很多人带来了麻烦,这也是为什么患有自身免疫性疾病的人常常避免小麦的原因。
肠道通常含有大量糖蛋白,同样是许多凝集素的目标。
一些食物凝集素(如花生)会穿过肠壁,并沉积在远端器官中,可能会引发一系列健康问题。

常见的豆类凝集素如刀豆球蛋白A(Concanavalin A)和植物血凝素(Phytohemagglutinin),可以激活免疫系统 。
像小麦凝集素一样进入血液的凝集素特别擅长激活免疫系统。
大多数凝集素在胃肠道消化后存活。凝集素可以影响肠道上皮细胞的更新和丢失,破坏上皮的管腔膜,干扰营养物质的消化和吸收,刺激细菌菌群的变化,调节消化道的免疫状态。
在系统性方面,它们可以破坏脂质、碳水化合物和蛋白质代谢,促进关键内部器官和组织的增大和/或萎缩,并改变激素和免疫状态。

凝集素可引起瘦素抵抗,这解释了为什么有些人在低凝集素饮食中体重减轻。瘦素是饱腹感激素。当瘦素水平很高,但我们仍然没有满足时,这就是瘦素抵抗。
血清素转运蛋白是“糖蛋白”,这意味着它们是某些凝集素的靶标。小麦、谷物、豆类和坚果中的凝集素可以与这些转运蛋白结合,破坏它们的功能。
不仅转运蛋白受到影响,更重要的是受体由糖蛋白(唾液酸)组成,这意味着它们是来自谷物、豆类、坚果的常见植物性凝集素 。
肠道产生我们体内高达 90% 的血清素,而肠道直接与凝集素相互作用。可以想象,这可能导致血清素缺乏,血清素缺乏可能带来情绪、睡眠等问题,比如说情绪低落,焦虑,入睡困难,注意力难以集中,食欲异常等。
3
刺激免疫系统
✉ 凝集素吸收到血液中,过度刺激免疫反应,增加对其他食物的敏感性,加剧过敏和组胺不耐受。
当凝集素到达血液时,大多数人会产生针对膳食凝集素的抗体。

这些抗体不一定能保护您免受有害凝集素的侵害。这是否会导致疾病取决于个体易感性。

在小鼠中,通过鼻子或喂养凝集素会刺激 IgG 和 IgA 的产生,类似于霍乱毒素的产生。
凝集素可以增强对抗原的免疫反应,而这些抗原本身不会引起炎症。例如,与单独喂食蛋清蛋白相比,喂食小麦胚芽凝集素和蛋清蛋白的小鼠对蛋清蛋白的抗体反应要强得多。
因此,将含凝集素的食物与其他产品一起食用会增加对其他食物敏感的风险。
由于凝集素可以增强对其他抗原的免疫反应,因此它们可以与口服疫苗一起使用。
凝集素可以诱导肥大细胞反应,表明它们可以加重过敏和组胺不耐受。
4
引起自身免疫
✉ 凝集素与健康细胞和组织结合,这可能会触发自身免疫并增加炎症。
由于凝集素可以作为免疫系统的触发因素,因此它们可以在易感人群中引起自身免疫。
凝集素通过与细胞表面的糖蛋白和糖脂(附着在蛋白质和脂肪上的糖分子)结合(如唾液酸)来触发自身免疫。有趣的是,大脑和肠道富含唾液酸。
在人类中,唾液酸几乎存在于所有体液和组织中。在血液中,它存在于纤维蛋白原、结合珠蛋白、铜蓝蛋白、α1-抗胰蛋白酶、补体蛋白和转铁蛋白中。

凝集素还通过刺激 IFN-γ、IL-1 和 TNF-α 的产生来增加炎症。
5
影响肠道微生物群
✉ 凝集素可以干扰肠道微生物组,并喂养与自身免疫性疾病相关的有害细菌。
凝集素会影响肠道细菌的组成,并可能导致肠道微生物失调,让人容易患上自身免疫性疾病。然而,凝集素影响肠道细菌的机制尚不完全清楚。
凝集素可降低肠道热休克蛋白(iHSP)的水平,iHSP 是一种抗炎蛋白,对与肠道细菌的健康互动和抵御氧化应激很重要 。

在大鼠中,饮食中的凝集素会增加肠道中大肠杆菌和乳酸乳杆菌的水平,这两种疾病都与类风湿性关节炎等自身免疫性疾病有关。
芸豆凝集素可导致肠道中的大肠杆菌过度生长,而雪莲花凝集素和甘露糖特异性凝集素可阻断这种作用 。
6
导致细胞异常生长
✉ 某些类型的凝集素可能导致胰岛素抵抗、肥胖和神经递质失衡。
凝集素可导致许多组织中的细胞增大和过度生长,包括肠道、胰腺和肝脏。
在基于细胞的研究中,凝集素触发了淋巴细胞的生长和激活。
在低剂量下,小麦胚芽凝集素可以模拟脂肪细胞中的胰岛素功能。
然而,在较高剂量下,小麦胚芽凝集素可引起胰岛素抵抗(在一项基于细胞的研究中)。
由于饮食凝集素引起的胰腺肿大可能会降低大鼠的胰岛素水平。
在一项基于细胞的研究中,小麦胚芽凝集素和蓖麻油中的蓖麻毒素可以增加脂肪细胞中的脂肪合成。
在蛔虫中,凝集素可以从肠道转运到多巴胺神经元,并干扰神经元和多巴胺功能,这表明它可能导致帕金森病。
——抵抗肺炎,免疫刺激,抑制癌症
虽然凝集素常常被认为是有害物质,但实际上其中有些凝集素对人体是有益的。
在植物中,凝集素似乎是植物自然防御机制的一部分,对种子的存活很重要。
凝集素在体内有许多重要作用。首先,它们激活补体免疫系统(先天免疫系统的一部分),这有助于对抗病原体。例如,凝集素途径帮助我们抵抗肺炎。
凝集素通常具有抗菌作用
例如,香蕉中的凝集素抑制了试管中的 HIV-1。
一些草药通过凝集素发挥其魔力。苦瓜和大蒜是含有凝集素的草药的例子,可能是有益的。
一些草药来自豆科,因此可能含有高水平的凝集素。这些例如黄芪、甘草、角豆、葛根。

凝集素通常是免疫刺激剂,含有凝集素的草药通常也会刺激免疫系统。来自苦瓜的凝集素就是这样做的。
许多植物凝集素都是抗癌的
人们正在探索来自谷物和豆类的各种植物性凝集素来治疗癌症。凝集素有时直接抑制癌细胞,例如食用山药抑制乳腺癌。这也是为什么对于那些患有癌症,但没有肠道问题或自身免疫疾病(或其他凝集素敏感症状)的患者,医生会推荐含适量动物产品的植物性饮食。植物还含有植酸盐和植物化学物质,它们也有抗癌作用。

不过需要注意的是,凝集素敏感性的问题比潜在的癌症预防作用更需要重视,因为对凝集素敏感的个体会患有慢性炎症,从长远来看,这可能导致癌症和其他所有慢性疾病,下一章节开始,我们来详细了解凝集素敏感性。
—— 腹胀,脑雾,疲劳,皮肤体重问题
预计多达 40% 的人口对凝集素有一定程度的敏感性,但可能只有 25% 的人达到了引起严重不适的水平。凝集素敏感性处于一个范围内,人们在不同程度上敏感。
如果你有自身免疫问题或其他炎症,那么可能因食物而发炎。以下是凝集素敏感人群的常见症状列表。此列表并不全面。
症状越多,出现凝集素敏感的可能性就越高。
一些人会出现以下症状:
—— 心理压力,睡眠不足,饮食,抗生素
下面是产生凝集素敏感性的主要风险因素

—— 神经系统,氧化应激,炎症
任何激活免疫系统和神经系统的东西都会增加凝集素的敏感性。
慢性感染会同时引起免疫激活和神经系统激活。然而,在这些人中,避免凝集素并不能治愈他们的问题,因为凝集素敏感只是伴随而来的一种副作用,不是原因。
免疫激活会增加细胞因子,刺激神经系统,激活 Toll 样受体(TLR) ——免疫系统的警钟,降低 Tregs ,并刺激 MHC/共刺激分子。
各种植物凝集素也会激活 TLR,尤其是小麦凝集素。一种可能性是,当达到 TLR 或免疫激活的阈值时,凝集素会开始出现更多问题。免疫激活也会激活神经系统,而神经系统本身对肠道有很多负面影响。
★ 激活的神经系统
神经系统的过度激活是凝集素敏感的最大风险因素之一。
1)神经系统的过度激活会通过 CRH 激素的各种作用导致“肠漏”。
CRH 影响包括肠道蠕动缓慢、大麻素激活减少(在杏仁核中,怀疑在肠道中也是如此)和肠道中的局部炎症。此外,CRH 会直接导致荷尔蒙失调。结果是 GnRH、LH、FSH、孕烯醇酮、DHEA、睾酮、生长激素、甲状腺激素(T3、T4、TSH)、催乳素、雌激素升高。
2)神经系统的过度激活会导致肠道中的氧气降低或缺氧,从而干扰肠道免疫系统。
这是因为当神经系统增加时,流向肠道的血流量会减少。血流量减少也会导致营养输送减少。血液被分流到心脏和肌肉,而胃和肝脏则无法获得需求。
3)扰乱睡眠 / 昼夜节律
这会导致一系列下游问题,因为 sleep 对许多其他功能至关重要。
4)导致谷氨酸和组胺过多,血清素减少。
这将减慢肠道流动并导致 SIBO(通过犬尿氨酸Kynurenine 途径)。
5)导致 HCL 的产生减少。
结果是食物敏感,甚至更多的炎症。
6)降低好激素的水平,增加一些坏激素的水平
因为它们被分流到皮质醇,间接地由于昼夜节律和睡眠中断。
▼ 机 制
一般来说,氧化应激和炎症会导致肠道中出现凝集素敏感。
一些机制包括:
—— 症状 + 生物标志物
凝集素敏感性处于一个光谱上,人们对它的敏感程度不同,有些人非常敏感,而另一些人则不是特别敏感。那么如何知道你是否对凝集素敏感?
以下是一些常见的凝集素敏感症状,此列表并不全面(前面章节有详细列举过症状):
如果你怀疑自己可能对凝集素敏感,可以通过对比上述症状来初步判断(症状可参考前面章节)。
同时,可以通过症状、血液检查和基因的组合来确定凝集素敏感性。如果这些检测显示的症状越多,就越能确定对凝集素敏感,而且受凝集素的影响就越大。
三类对凝集素敏感的人
大多数时候,人们会同时具有这些因素的混合。比如说,一个人可能同时有一些遗传因素,加上一段压力时期,以及在生活中不知不觉积累的潜在感染。
在心理压力或慢性免疫激活之后开始的健康问题,是预测凝集素敏感性的最好指标之一。
如果有人出现间歇性脑雾,这是凝集素敏感性更重要原因的症状。这是因为凝集素对下丘脑造成了严重破坏。
慢性脑雾是一个感染或生物毒素存在的症状。但大多数时候,有慢性感染或生物毒素的人会自动增加对凝集素的敏感性,这既是直接的(通过免疫激活),也是间接的(由炎症引起的慢性交感神经或战斗或逃跑反应激活)。
——相关食物列表
1)✔ 最佳食物:

2)✔ 不那么完美,但也足够好的食物:

3) 对凝集素敏感的人要避免下列食物:
糙米、鹰嘴豆、扁豆、蒸谷米、浸泡扁豆、冬瓜、胡萝卜、南瓜、开心果、去皮杏仁、橄榄、核桃、杏仁、巴西坚果、野生蓝莓、西红柿等。
4) 食物敏感的人需避免下列食物:
鲱鱼(胺类)、酸面包、发霉的奶酪、无花果、成熟的香蕉、葡萄干、发芽荞麦/麦片、葡萄、乳清(不同类型可能或多或少)、咖啡因、无添加剂鹰嘴豆泥、未改性马铃薯淀粉、巧克力/可可(包括生可可)、大多数豆类、β-乳球蛋白(在所有乳制品中)、燕麦、金枪鱼、荞麦(未浸泡)等。
5) 不建议的食物:
酵母(存在于无麸质面包中)、卡拉胶、杏仁奶、果奶、谷物(尤其是含麸质的谷物)、腰果、花生、斑豆、芸豆等。
6) 最具炎症性的食物:
麸质。含麸质的食物也含有小麦凝集素,它也具有很强的炎症性,很难与麸质的影响区分开来。
酪蛋白(在所有乳制品中)。
▼ 如何降低食物中的凝集素水平?
浸泡2小时以上和烹饪破坏豆凝集素。在普通豆类中,凝集素含量从820下降到3.2,而在蚕豆中,它从51.3下降到6.4。
比如说,干豆,浸泡几个小时,煮几个小时,软化豆,这使凝集素的作用失效。
高压烹饪会破坏一些食物中的凝集素,如豆类、甘薯和一些南瓜。
我们可以看到,凝集素这种普遍存在于植物中的物质具有复杂的生物学特性。凝集素对人体的影响存在显著的个体差异性,这种差异可能与个人的肠道健康状况、免疫系统功能以及整体健康状态密切相关。
对于普通人而言,没有必要对含凝集素的食物产生过度恐慌。但对于已经出现自身免疫疾病、肠道问题或对某些食物特别敏感的人群,可能需要更加谨慎地选择和处理食物。
对于关注凝集素敏感性的人群,建议通过专业的肠道菌群检测和相关生物标志物检测,了解自身肠道健康状况,包括是否有“肠漏”这些指标来辅助判断。
凝集素敏感性人群在医生或营养师的指导下,根据自身情况调整饮食结构,通过调节肠道菌群、改善肠道屏障功能,可能帮助缓解凝集素敏感性。
注:本账号内容仅供学习和交流,不构成任何形式的医疗建议。
主要参考文献
Pusztai A, Ewen SW, Grant G, Brown DS, Stewart JC, Peumans WJ, Van Damme EJ, Bardocz S. Antinutritive effects of wheat-germ agglutinin and other N-acetylglucosamine-specific lectins. Br J Nutr. 1993 Jul;70(1):313-21.
Brady PG, Vannier AM, Banwell JG. Identification of the dietary lectin, wheat germ agglutinin, in human intestinal contents. Gastroenterology. 1978 Aug;75(2):236-9. PMID: 669209.
Cordain L, Toohey L, Smith MJ, Hickey MS. Modulation of immune function by dietary lectins in rheumatoid arthritis. Br J Nutr. 2000 Mar;83(3):207-17.
Drago S, El Asmar R, Di Pierro M, Grazia Clemente M, Tripathi A, Sapone A, Thakar M, Iacono G, Carroccio A, D’Agate C, Not T, Zampini L, Catassi C, Fasano A. Gliadin, zonulin and gut permeability: Effects on celiac and non-celiac intestinal mucosa and intestinal cell lines. Scand J Gastroenterol. 2006 Apr;41(4):408-19.
Joe Cohen, BS. Genes, Symptoms & Blood Tests to Detect Lectin Sensitivity. Selfhacked. 2023. October 24.
Sjölander A, Magnusson KE, Latkovic S. The effect of concanavalin A and wheat germ agglutinin on the ultrastructure and permeability of rat intestine. A possible model for an intestinal allergic reaction. Int Arch Allergy Appl Immunol. 1984;75(3):230-6.
Tchernychev B, Wilchek M. Natural human antibodies to dietary lectins. FEBS Lett. 1996 Nov 18;397(2-3):139-42.
de Punder K, Pruimboom L. The dietary intake of wheat and other cereal grains and their role in inflammation. Nutrients. 2013 Mar 12;5(3):771-87.
Coelho LC, Silva PM, Lima VL, Pontual EV, Paiva PM, Napoleão TH, Correia MT. Lectins, Interconnecting Proteins with Biotechnological/Pharmacological and Therapeutic Applications. Evid Based Complement Alternat Med. 2017;2017:1594074.
Kolberg J, Sollid L. Lectin activity of gluten identified as wheat germ agglutinin. Biochem Biophys Res Commun. 1985 Jul 31;130(2):867-72.
Wang Q, Yu LG, Campbell BJ, Milton JD, Rhodes JM. Identification of intact peanut lectin in peripheral venous blood. Lancet. 1998 Dec 5;352(9143):1831-2.
Vasconcelos IM, Oliveira JT. Antinutritional properties of plant lectins. Toxicon. 2004 Sep 15;44(4):385-403.
Nigam PK, Narain VS, Kumar A. Sialic acid in cardiovascular diseases. Indian J Clin Biochem. 2006 Mar;21(1):54-61.

谷禾健康

在地球生态系统中,细菌、真菌、古菌、病毒以及真核生物共同构成了生命的基础,并在多个层面上发挥着重要的作用。人类和其他大型生物的反应往往可以直接观察到,但看不见的微生物的作用和影响也同样重要。
在微生物研究中,一直面临着一个棘手的难题:想要准确识别环境样本中的微生物,却常常遇到技术和成本障碍。传统上,研究人员需要分别测序16S和18S两种核糖体RNA,这不仅增加了研究成本,还可能因为使用”通用”引物导致鉴定结果产生偏差。
为解决这一问题,加州理工学院的研究团队在2024年10月创建了一个数据库——CABO-16S。这个数据库的独特之处在于将两个知名数据库(SILVA和PR2)中的微生物序列巧妙整合,让研究人员可以用更简单、更经济的方式获取微生物分类信息。
具体来说,CABO-16S将细菌、古细菌的序列与细胞器(如叶绿体)的16S rRNA序列结合,大大提高了微生物鉴定的准确性。特别是在海洋、湖泊和海草环境中,这个数据库在识别光合真核生物方面表现出色。
此外,CABO-16S还提供了一个灵活的框架,研究者可以添加专业的、尚未被其他数据库收录的微生物序列。本文以甲烷渗漏沉积物中的特定微生物为例,展示了如何通过添加精选序列来揭示微生物群落的细微差别。
这项创新不仅降低了研究成本,还为探索极端或独特环境中的微生物提供了新的可能性。
传统方法的不足
在过去20年中,小亚基(SSU)核糖体RNA(rRNA)的高通量测序用于研究陆地和海洋环境中的微生物生态学,并加深了对植物和动物微生物组的理解。通常16S rRNA基因用于原核生物鉴定,而优化的18S rRNA基因用于真核生物鉴定,ITS区域则被证明最适合真菌。
用单个PCR反应扩增原核和真核微生物是更为理想的,与使用单独引物进行16S和18S rRNA基因测序相比,可以将扩增子文库制备成本降低两到三倍。尽管一些“通用”引物 (515f/926r)可以扩增真核生物 18S rRNA 和 16S rRNA ,但同时准确分析来自 16S 和 18S rRNA 的真核生物和原核生物具有一定的难度。
◮ 真核生物被低估
首先,当试图扩增更广泛的目标群体时,引物与其模板之间的不匹配可能更常见,事实上,在模拟群落中,仅与反向引物的单个不匹配就会导致真核生物被低估3-8倍。
其次,18S序列通常比16S序列长160- 180bp,并且 PCR 和测序都偏向于较长的扩增子。天然样品可能含有较长的18S序列或较高比例的甲藻,这些甲藻往往存在错配,这表明在一些天然样品中,515f/926r引物扩增真核生物可能被严重低估。
◮ 不能完全可靠地表示相对分类丰度
最后,在大多数细菌中,16S rRNA基因拷贝数在1-15之间,在大多数古细菌门中平均只有1个拷贝,而在浮游植物中,18S基因拷贝数可以在1-12,000之间变化。尽管18S基因计数可能与生物量显著相关,但它们不能可靠地用于表示相对分类丰度。
CABO-16S的优势
◮ 同时分析原核和真核生物更全面、更精准
CABO-16S作为一个整合16S rRNA序列的创新数据库,为微生物生态学研究提供了更全面和精确的分类工具。CABO-16S将细菌、古细菌的序列与细胞器(如叶绿体)的16S rRNA序列结合,特别适合需要同时分析原核生物和真核生物(尤其是光合真核生物)的环境样本研究,尤其是海洋、湖泊和沿海生态系统。
◮ 可根据研究需求添加自定义序列
研究者可以根据自身研究需求,向数据库添加自定义序列,但需谨慎操作,避免引入分类学不一致性。对于特定环境或复杂微生物群落的研究,建议结合基因组系统发育信息来验证16S rRNA分类结果。
在具体使用时由于数据库仍在持续更新,研究者应关注SILVA和PR2数据库的最新版本,并及时更新CABO-16S数据库,以获得更准确的微生物分类信息。
◮ 获取SILVA数据
为构建 CABO-16S 数据库,下载最新版本的 Silva(138.2)序列 (SILVA_138.2_SSURef_NR99_tax_silva.fasta.gz) 以及映射的分类法(taxmap_slv_ssu_ref_nr_138.2.txt.gz)和质量值 (SILVA_138.2_SSURef_Nr99.quality.gz)。
去除了针尾值 < 50 或比对质量值 < 75 的所有序列。去掉鉴定为叶绿体、线粒体和真核生物的序列,随机选择100个真核生物作为外群重新添加。真核生物外群的分类学仅保留门水平。
对原核生物分类学进行清理,特别是在物种水平,以删除基于生物宿主、样本收集、不明确的细菌分组或属重复(即“Genus sp.”)的命名方案。为了便于直接比较,使用相同的方法构建了一个简化的 SILVA 数据库,但保留了鉴定为叶绿体的序列。
◮ PR2数据库获取叶绿体、染色质等序列
将质体、顶质体、叶绿体和染色质序列从PR 2数据库(v 5.0.0)添加到CABO-16S数据库中,用R包“pr 2database”(https://pr2database.github.io/pr2database/articles/pr2database.html)获取。
为了与SILVA分类中的7个分类等级相匹配,从PR2序列中删除了超群和亚群的等级。
◮ 将SILVA数据与PR2数据相结合
最后,将从甲烷渗漏 Sanger 测序(https://doi.org/10.6084/m9.figshare.27288090)中获得的定制的16S rRNA序列与来自 SILVA 和 PR2 的数据相结合,形成 CABO-16S 数据集的基础。
CABO-16S和简化的SILVA 138.2训练集是根据DECIPHER的建议和IDTAXA算法制作的。简而言之,在使用LearnTasa函数进行三次迭代训练之前,将过采样组被随机子集化为100个序列。
Kmer长度设置为8nt,以匹配RDP和QIIME2默认值。注意,使用全长16S rRNA参考序列用于训练;截断扩增子窗口的可能会略微提高准确性,但代价是可能产生模糊性。因此,我们呈现全长序列并从全长序列进行比较,并将是否截断的选择留给用户。
利用CABO-16S和SILVA-132.1对已发表的广泛来源16S rRNA序列进行分类比较,包括已知细菌分离株的模拟群落和环境样品。
对于所有比较的样品,使用古细菌/细菌引物(515 f/926 r)扩增16S rRNA基因的V4-V5区域,并在Illumina MiSeq平台上测序。在5个以上样本的环境数据集中,选择任意一组子样本进行分类比较。
对所有下载的原始序列进行了相同的处理,除了Needham和Fuhrman(2016)的数据,这些数据直接下载并使用了已经分析的OTU序列和观测矩阵。可重现的工作流程(https://github.com/emelissa3/CABO-16S commit 472d7fc)报告了用于从NCBI SRA上可用的原始FASTQ文件生成扩增子序列变体(ASVs)的全部细节和参数。
简言之,使用Cutadapt去除引物,然后修剪序列(240 f/200 r),合并12 bp重叠,去噪,并使用DADA2 进行比对。删除嵌合体,并通过IDTAXA的IdTaxa函数进行分类。
CABO-16S将常用的16S rRNA数据库统一整合,提供了一个用户可以轻松扩展的单一数据库,包含了数据库更新或未发表的序列。来自SILVA 138.2的389144个细菌和19213个古细菌16S rRNA序列用作CABO-16S数据库的初始框架,同时保留了来自SILVA的随机100个真核生物序列作为外群。
这些序列与来自PR 2数据库的细胞器16S rRNA基因的8540个16S rRNA序列相结合。最后,可以组合自定义序列,以最大限度地提高目标群落的分辨率;这里还添加了一组未发表的全长16S rRNA序列,这些序列是从甲烷渗漏沉积物的Sanger测序中获得的,以及一份精选的代表性seep-SRB1序列列表。
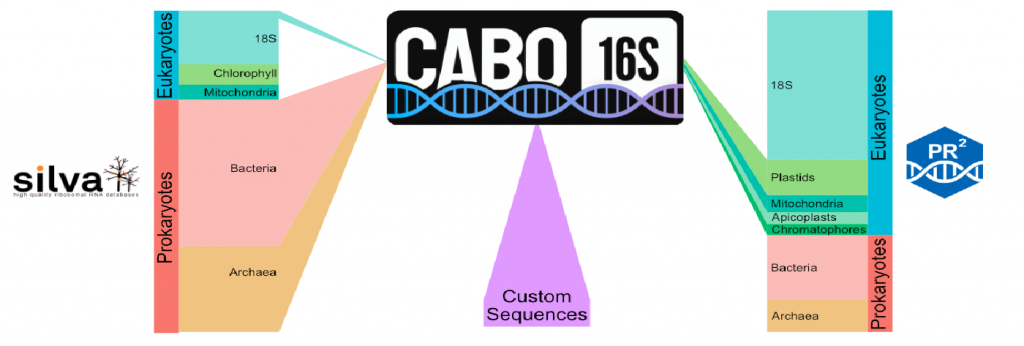
doi: https://doi.org/10.1101/2024.10.23.619938
以相当的准确度注释先前未分类的ASV
CABO-16S与SILVA 138.2比较了先前发表的代表不同系统的数据集,包括模拟群落和环境样本。该数据集包含基于模拟群落、哺乳动物肠道和住宅土壤、北方森林土壤、叶和周围沉积物、来自冷甲烷渗漏的深海沉积物、热液喷口沉积物、具有丰富浮游植物群落的海水以及最后来自以微藻Picocystis为主的封闭盆地湖泊的水的特征良好的基准集。合并数据集由64402个扩增子序列变体(ASVs)组成,单个数据集范围在45-32090个ASV之间。
CABO-16S的分类能力显著提高
在所有分类水平上接受分类分配的ASVs总数方面,CABO-16S数据库的表现优于未经修改的SILVA 138.2数据库。最大的差异是具有最多光合真核生物的数据集,如浅海草环境、海水和湖水。
例如,在海水数据集中,CABO-16S在门水平上比SILVA 138.2多分类了约10%的ASV。其他数据集差异不大,表明纳入PR2数据库的细胞器16S序列并没有对分类器继续准确预测细菌和古菌分类的能力产生有意义的影响。
唯一值得注意的例外是,SILVA 138.2中的海水数据集的分类率略高于CABO-16S,我们将其归因于PR2中的浮游植物目数比SILVA中的单一“叶绿体”标签增加。在这两个数据集中,绝大多数ASV都无法在物种水平上进行分类,尽管这可能部分是由于标记到物种水平的参考序列相对较少,特别是对于非人类环境特有的微生物。
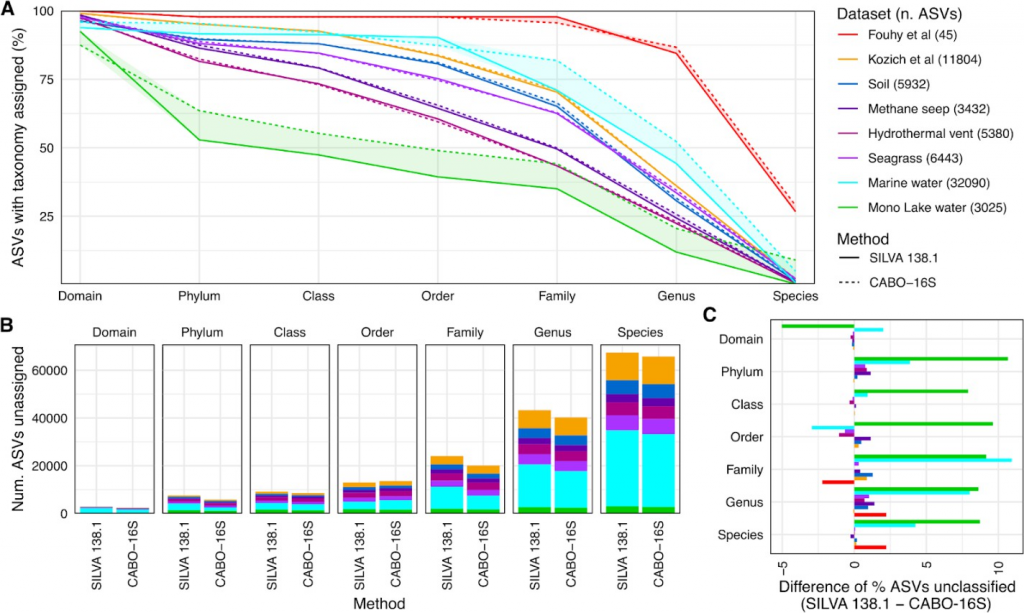
doi: https://doi.org/10.1101/2024.10.23.619938
A)SILVA 138.2(虚线)和CABO-16S(实线)在给定分类水平(x轴)上按数据集(彩色线)分类的ASV百分比。随着ASV在较高级别(如域)缺乏注释,这些线也在不断减少,根据定义,ASV在较低级别(如物种)也缺乏注释。
B)A.缺乏分类的ASV的绝对数量。
C)两个数据库之间未分类的百分比差异。阳性百分比反映CABO-16S注释的ASVs比SILVA 138.2更多,反之亦然。
CABO-16S和SILVA都揭示了分类模糊性的两种类型之间的区别,这是妨碍分类注释的主要原因。模糊性是最常考虑的精度形式,其中一个序列位于两个或多个参考分类群之间,因此不能在选定的置信阈值(本研究中为40%)下分配给单个分类群。
IDTAXA和其他类似的分类器通过将序列分类到竞争参考分类群的最低共同水平来处理此类事件,有时会在冲突的分类等级中添加‘unclassified’未分类前缀。相反,一个序列可以被确信地分配给一个单一的分类单元,但是如果参考序列在给定的等级上缺乏注释,那么在该等级上仍然可能缺乏分类学。
这种情况会影响许多未培养的谱系,例如,候选门级辐射类群candidate phyla radiation(Patescibacter门)中的SR1 科在SILVA 138.2中没有属或种分类,所有121个序列仅在科水平上进行注释。
因此,缺乏属分类的SR1 ASV不是由于分类器的不确定性,而是由于分类学的不确定性。此外,一些谱系可能同时包含这两种不确定性来源,例如,在SILVA 138.2中,Desulfosarcinacae脱硫杆菌科下有53个序列标记为种水平、676个序列标记为属水平和345个序列标记为科水平。而脱硫杆菌科的ASV缺乏属水平注释可能是由于与仅标记到科级的一组序列有密切相似性(taxonomic ambiguity 分类学模糊性)或与不同属无法区分(classifier ambiguity 分类器模糊性)。
因此,我们依照IDTAXA惯例在分类器模糊的情况下加上“unclassified_”,以及在参考序列模糊的情况下在最低分类层级上添加“unspecied_”来区分两者。
CABO-16S能够分类出几乎占一半读数的真核叶绿体
在分类序列中,CABO-16S和SILVA在大部分数据集中都产生了相似的群落组成。事实上,由于CABO-16S古菌和细菌序列的非蓝藻部分与SILVA 138.2完全相同,因此预期会有这种一致性。然而,在含有光养真核生物的数据集中(例如海草、海洋和湖泊水柱数据集),CABO-16S数据库允许对真核叶绿体进行分类,这些叶绿体占某些样本读取量的近50%(Mono Lake数据集)。
迄今为止,海水数据集的浮游植物多样性是所有数据集中最大的;这种多样性中的大部分都可以用CABO-16S进行分类标记。在Mono Lake数据集中,通过与NCBI人工对比,剩余的未分类多样性可归因于浮游植物线粒体序列。虽然目前的PR2数据库包括大约1842个线粒体序列,但绝大多数(1782个 96.7%)属于Opisthokonta,只有22个序列属于泛植物界Archaeplastida(植物和许多藻类)。
虽然并非在所有真核细胞中都发现线粒体,但我们预计未来PR2的扩展将包括更多来自植物和藻类谱系的线粒体16S,这将改善这一问题。
CABO-16S与原始SILVA 138.2的每个数据集的组成
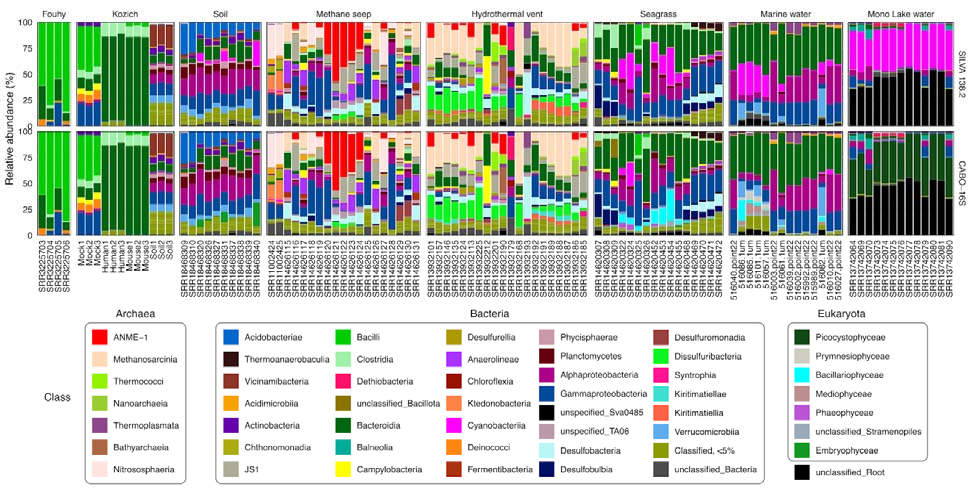
ASV被聚合到类级别(用不同颜色表示)。在样本中含量在5%以上的类别在图中展示。无法分配特定类别的ASV同样被汇总在最低注释级别。相对丰度<5%的剩余ASV被归为一类。
鉴定光合真核生物的精度更高
通过每个光养真核生物数据集对比不同ASV分类,以阐明数据库之间的差异点。对于富含真核浮游植物的沿海海水数据集,SILVA 138.2能够准确地对细菌群落进行分类,但是大部分reads(推测为真核生物)没有被分类到域水平或简单地注释为科水平的叶绿体。
扩增子序列变体序列得到进一步分类
而在CABO-16S数据集中,这些相同的质体ASV序列得到了进一步的分类。值得注意的是,序列的多样性并不总能对较低水平进行明确的分类注释,图中的分类注释显示在类或目水平上出现了许多歧义。
一些分类单元等级包括‘ _X ’后缀,这是PR2使用的中间占位符,类似于其他分类中使用的‘ Incertae Sedis ’。然而,通过质体分类获得的分类注释是有用的,因为主要的浮游植物类群(如硅藻、鞭毛藻、隐生植物等)是有区别的。
CABO-16S解析海洋数据集中的真核和细菌浮游植物
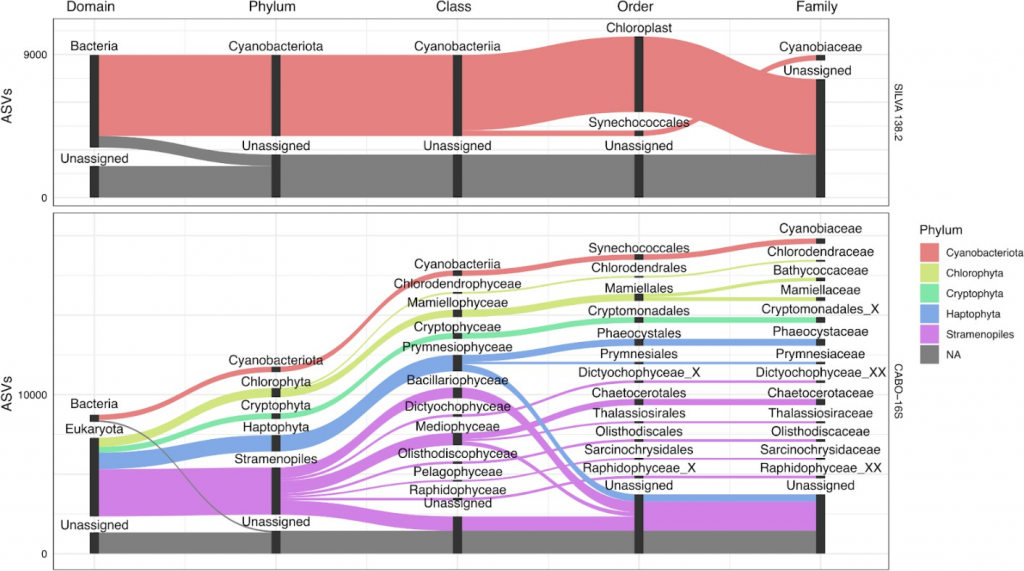
SILVA 138.2和CABO-16S的冲积图追踪了至少有100个ASV从域(最左侧)到科(最右侧)的ASV分类。对于每个层级,柱状图代表不同的分类群,每个柱状图的大小按比例反映了ASV的数量。条形图之间的空白是为了便于可视化。连接层级的流根据这些ASV的门级分类进行着色。仅显示了基于任一数据库的与蓝藻或质体序列相关的ASV。
自定义序列增加了多系进化枝的鉴定
向CABO-16S中添加自定义序列可以增加目前未纳入SILVA或PR2数据库中的物种的分类。增加了Sanger测序获得的甲烷渗漏沉积物序列和代表性SEEP-SRB1序列的精选列表。
SEEP-SRB 1是硫酸盐还原菌的多系分支,包括已知的ANME在甲烷厌氧氧化(AOM)过程中的共生性成员,如SEEP-SRB1a和SEEP-SRB1g,以及其他非共生性成员(SEEP-SRB1b、SEEP-SRB1c、SEEP-SRB1d、SEEP-SRB1e和SEEP-SRB1f)。
虽然目前在SILVA 138.2中被确定为属级进化枝,但这是这些生物的一个过于简化的分组。事实上,虽然一些成员,如SEEP-SRB1g和SEEP-SRB1c,被描述为物种水平的分支,但其他成员,如SEEP-SRB1a,更准确地描述为属水平的分支。
分辨率的提高揭示了不同SEEP-SRB 1亚组的不同分布
进一步使SEEP-SRB分类学复杂化的是SEEP-SRB1亚群之间不对称的系统发育距离——例如,基于基因组树,SEEP-SRB1g和SEEP-SRB1a可能位于不同的序列中。虽然用分类学分类纠正系统发育距离超出了本工作的范围,但这种历史命名惯例之间的冲突在环境微生物学中很常见并且难以解决。
然而,使用精确命名的组扩展数据库提供了一种避免这些差异的方法。因此,我们将SEEP-SRB亚群的代表性序列添加为SEEP-SRB1的“种”,但将SRB1g添加为“种”,这是SILVA 138.2中与SRB1g最相似的序列的分类名称。
将这些额外的SEEP-SRB序列纳入CABO-16S数据库,将部分环境SRB1组ASVs分解为各自的亚组。在甲烷渗漏和热液喷口数据集中,分辨率的提高揭示了不同SEEP-SRB 1亚组的不同分布。在喷口数据集中,只有一部分样本含有同营养型Seep-SRB1a和非同营养型Seep-SRB1d,这一区别无法用默认的SILVA 138.2数据库解决。与SILVA 138.2相比,CABO-16S如何将SILVA中注释为SEEP-SRB1、未分类的脱硫藻科或脱硫藻的ASVs分类时,分类分配的进一步差异变得清晰。
虽然CABO-16S对整个数据集中相对较小比例的ASV进行了不同的分类,但在特定环境中,如本研究中包括的沉积热液喷口,分类差异是显著的。有趣的是,一些SILVA 138.2分类为脱硫菌科的ASV在CABO-16S的较高级别上未分类(例如,unclassified_Desulfobacterales)或不同的分类。我们将这种差异归因于IDTAXA算法中的运行间差异,因为它对每次运行随机进行kmer的子采样,因此分类置信阈值边缘的一小部分ASV在运行之间会收到不同的分类。为了支持这一观察结果,将分析纳入归类为SEEP-SRB1、、Desulfosarcinaceae或LCP-80的ASVs,结果与一些归类为CABO-16S的asv在SILVA 138.2中未分类的结果大体一致。
CABO-16S通过添加特定序列,以更高的分辨率对SEEP-SRB1进行分类。

A) SEEP-SRB1及其相关分类群在最低分类水平的相对丰度。对于甲烷渗漏和热液喷口数据集,左侧子面板显示SILVA 138.2分类,右侧子面板显示CABO-16S分类。y轴表示每个样本总读取次数的百分比。
B)冲积图显示了数据库中相同ASV序列的分类。每一列都是一个不同的等级(从科到种),用CABO-16S标记的物种等级为不同的颜色。流量高度反映asv的数量。
缩写:unc,未分类;unsp不明;sed,沉积物。请注意,我们区分了由于分类冲突(未分类)而缺乏注释与由于参考分类群的注释不完整(未指定)而缺乏注释,如上图所述。
添加自定义序列相关的挑战
虽然Seep-SRB1亚型的注释可以通过添加具有特定注释的已知序列来实现,但这些分支的分类学、层级命名系统和系统发育,进化史之间仍然存在差异。
其他小组可能需要比我们用于SEEP-SRB1的方法更复杂的方法。志贺氏菌属和埃希氏菌属是这种矛盾的象征,因为两者在进化上都有很深的重叠,但分类学继续使参考数据库层次结构复杂化。
几十年来,聚球藻等其他环境群体同样对纠正分类学和系统发育提出了挑战。对于此类群体,添加具有特定、系统发育正确层次结构的序列不太可能改善分类,因为解决歧义的LCA方法假设所有序列共享相同的层次结构。
因此,所有现有序列都需要按照所需的系统发育框架进行类似的重新分类,并需要额外的管理,以确保新的分类层次与序列相似性的兼容性。最终,纠正系统发育和分类学的可行性受到16S rRNA基因中嵌入的信号的限制,虽然基于基因组的系统发育和16S rRNA系统发育在很大程度上是一致的,但它们并不完全相同。
◮ 分类分配的错误或不一致
提高分辨率的另一个障碍是分类分配中的错误或不一致,即相似的序列具有冲突的名称;据估计,这类错误占SILVA序列的1.5-17%。
基于大多数序列被正确且一致地标记的假设,IDTAXA等方法结合了工具来识别和删除在训练期间与大多数相似命名的序列冲突的单个序列,并且也存在独立的工具。
然而,这种方法对于由许多序列代表的分类群效果最好,对于需要提高分辨率的环境谱系并不总是如此。分类器的分辨率和准确性也可以通过限制数据库只包括特定于采样栖息地的微生物来提高,正如许多动物微生物组已经成功做到的那样。
这种特定栖息地的训练集无疑是对特定系统进行集中研究的最佳方法。但是,要了解具有广泛分布的特定分类群(如SEEP-SRB)的环境背景,就需要使用诸如SILVA之类的通用数据库最大化分辨率的方法。
CABO-16S成功地将来自SILVA 138.2的细菌和原始16S rRNA序列以及来自PR2数据库的细胞器16S rRNA序列与自定义选择的序列结合起来。与SILVA 138.2相比,增加了扩增子序列变体(ASVs)的分类定位。
具体来说,通过添加PR2的质体序列,CABO-16S无需额外测序16S和18S引物,就能在海洋和湖泊水体中出色地鉴定光养真核生物。尽管一些16S序列,如来自植物和藻类的线粒体仍然很少,可能会影响特定环境的分类,但CABO-16S减少了未分配的光养生物的数量从而可以快速提取剩余的丰富序列。
CABO-16S也被构建为可以添加自定义序列。随着SEEP-SRB1多系分支序列的加入,我们看到热液喷口沉积物样本的分类分化增加。这有助于确定特定环境中综合征的可能性,并加深对AOM的社区的理解。尽管添加自定义序列必须谨慎进行,但考虑到SILVA中未指定序列的数量以及将多系分支限制在当前分类结构的难度,CABO-16S的这一功能使用户可以自由定制16S分类,并可能增加对特定环境的理解。
最后,CABO-16S提供了一个框架,可以随着SILVA和PR2数据库未来版本的发布而轻松更新。R脚本和工作区可在https://github.com/emelissa3/CABO-16S上获得。自定义序列和其他东西永久托管在Figshare (https://doi.org/10.6084/m9.figshare.27288090)。
参考文献:
CABO-16S – A Combined Archaea, Bacteria, Organelle 16S database for amplicon analysis of prokaryotes and eukaryotes in environmental samples.
Eryn M.Eitel, Daniel Utter, Stephanie Connon, Victoria J. Orphan, Ranjani MuralibioRxiv 2024.10.23.619938; doi: https://doi.org/10.1101/2024.10.23.619938

谷禾健康
随着冬季到来,天气逐渐转冷,大部分呼吸道病原体在外界存活时间延长,同时人体的免疫力下降,呼吸道感染性疾病进入高发季节。
2024年第48周(11月25日—12月1日),对全国哨点医院(不含港澳台)采集的门急诊流感样病例和住院严重急性呼吸道感染病例的呼吸道样本,开展了多种呼吸道病原体检测,检测结果如下表所示:
呼吸道病原体检测阳性率(%)
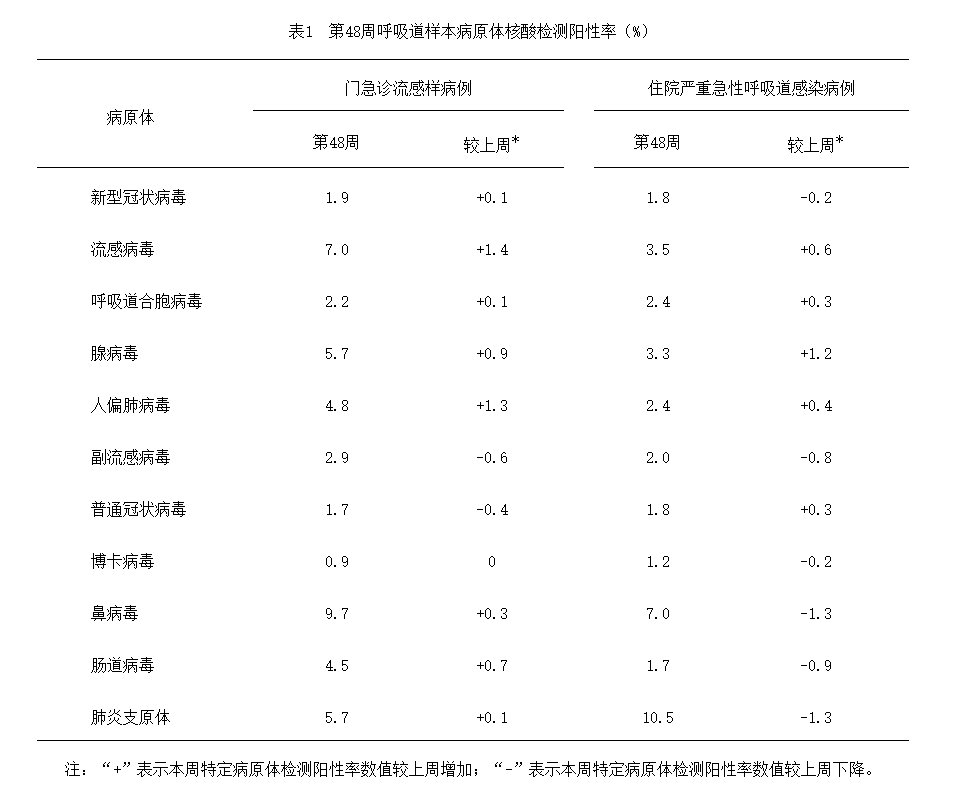
来源:中国疾病预防控制中心
呼吸道主要病原体检测阳性率区域差异

来源:中国疾病预防控制中心
呼吸道感染是最常见的传染病类别,也是全球发病率和死亡率的主要原因之一。2019年冬天爆发新型冠状病毒(SARS-CoV-2)就对人类产生了深远且持续的影响,影响了健康、日常生活、经济和心理等多个方面。
呼吸道是一个复杂的器官系统,分为不同的区域;上呼吸道包括鼻腔、咽和喉,而下呼吸道则由传导气道(气管和支气管)、小气道(细支气管)和呼吸区(肺泡)组成。曾经被认为是无菌器官的健康肺现在被描述为拥有自己的特定微生物种群——肺微生物群。
肺微生物群被认为是不断吸入和消除的细菌的短暂定居点。这些共生细菌作用于免疫系统,诱导保护性反应并防止病原体入侵和定植。同时,它们通过生产抗菌物质直接抑制病原体的生长。共生菌与常驻上皮细胞和免疫细胞之间的持续互作支持肺稳态。
肺部微生物群被视为“肺部健康状况的镜子”:多项研究表明,在肺部疾病发生期间,肺部细菌组成和肺部环境会发生巨大变化。另一方面,肺与肠道进行连续的双向串扰,并且任一部位微生物群组成的改变都会导致远端疾病的发展和进展。
在本文中,我们将重点关注宿主-微生物群相互作用在健康和最常见的呼吸道细菌(结核分枝杆菌、肺炎链球菌、肺炎克雷伯菌和流感嗜血杆菌)和病毒(流感病毒、呼吸道合胞病毒和严重急性呼吸系统综合症冠状病毒)感染中的作用,描述肺微生物群在生理防御以及疾病环境中的变化。
最后,本文总结了基于微生物群的治疗方法在呼吸道感染中的作用,包括新型微生物基础疗法(益生菌和膳食补充剂)以及微生物靶向疗法(抗菌单克隆抗体和噬菌体),有助于重塑常驻微生物群落并恢复呼吸道健康。
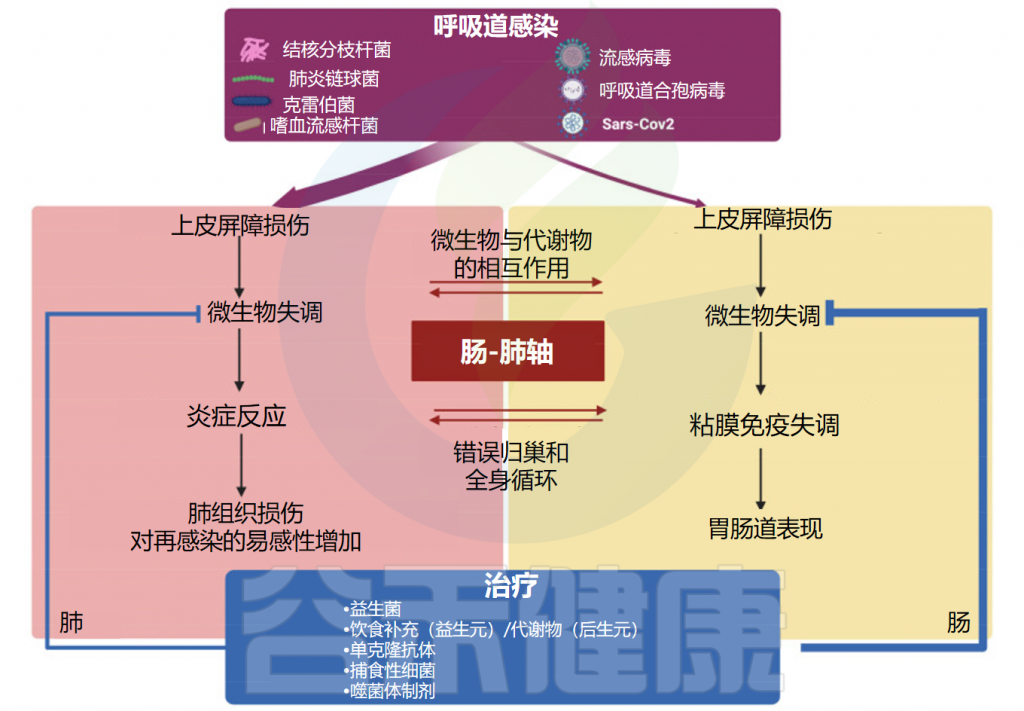
doi: 10.3390/ijms25074051.
肺部微生物群是指存在于肺部的微生物群落,包括细菌、病毒、真菌和其他微生物。尽管肺部长期被认为是无菌的,但近年来的研究表明,健康的肺部也存在复杂的微生物群,其组成和功能对维持肺部健康和免疫平衡至关重要。
★ 肺部相比肠道微生物较少,但也存在
肺部环境通常不适合细菌群落的发育,导致与肠道环境相比,细菌复制率相对较低,生物量也较低(103-105VS1011-1012个细菌/克组织)。
健康个体的上呼吸道(URT)微生物群更复杂一些,其中口腔共生菌普遍存在。相比之下,下呼吸道(LRT)的微生物群生物量较低,其组成受上呼吸道微吸入的影响,同时因粘膜纤毛活动和先天免疫功能的作用,局部微生物复制受到限制。
大量研究表明,健康的肺部含有拟杆菌门(Bacteroidetes)和厚壁菌门(Firmicutes)的微生物群,其中普雷沃氏菌(Prevotella)、链球菌(Streptococcus)、奈瑟菌(Neisseria)、嗜血杆菌属(Haemophilus)、梭杆菌属(Fusobacterium)和Veilonella是最丰富的属。
16S rRNA 分析确定了健康URT和LRT之间微生物群的空间差异。从口腔到下肺不断发现与链球菌属的细菌重叠。然而,葡萄球菌通常栖息在上呼吸道,而普雷沃氏菌属和韦荣氏菌主要栖息在下呼吸道。
★ 呼吸道微生物定植在出生后就开始
呼吸道定植在出生后24小时内立即开始。在健康状态下,来自链球菌属(Streptococcus)、葡萄球菌属(Staphylococcus)、普雷沃氏菌属(Prevotella)、莫拉氏菌属(Moraxella)、嗜血杆菌属(Haemophilus)、乳杆菌属(Lactobacillus)、棒状杆菌属(Corynebacterium)和Dolosigranulum的物种代表了生命早期呼吸道的初始定植者,有助于平衡和动态的微生物群落。
从新生儿到成熟期,呼吸道中的细菌数量逐渐增加,多样性和功能能力受到分娩方式、母乳喂养、抗生素使用和烟雾暴露等因素的影响。动物模型研究显示,出生后前两周内细菌量明显增加,菌群从γ‐变形菌纲和厚壁菌门逐步转向拟杆菌门。
★ 微生物可以通过空气吸入和扩散进肺部
微生物迁移是通过吸入空气中的细菌、沿粘膜表面直接扩散发生的,后者被认为是健康受试者中占主导地位和普遍存在的途径。事实上,下呼吸道的细菌群落在很大程度上类似于口腔微生物群的组成。
与微生物群落具有高度抗性的高生物量粘膜(即口腔、肠道)的微生物相比,肺微生物组的动态性质可能是一个重要的独特特性。
★ 影响肺部微生物群的因素
影响肺微生物组成的因素主要有以下几个方面:
1.宿主因素
-年龄
-性别
-体重
-遗传因素
-健康状况(基础疾病)
2.环境因素
-空气质量
-吸烟
-职业暴露
-居住环境
3.生活方式因素
-饮食
-口腔卫生
-运动
-抗生素使用
4.其他因素
-季节变化
-医院环境暴露
-抗生素的使用
-疫苗接种
此外还有局部微生物竞争、宿主上皮细胞相互作用和免疫细胞活化等。术语“菌群失调”表示健康肺微生物组的三个决定因素(微生物迁移、微生物消除和繁殖率)平衡的变化,肺部菌群失调与许多不良生物学事件有关,并参与呼吸系统疾病的发生和发展。
★ 肺部微生物群的变化与疾病存在相关性
比较患病肺和健康肺发现,肺部微生物组成存在显著差异,疾病状况与细菌多样性的丧失有关,或者与一小群分类群的优势有关。微生物菌群失调是各种肺部疾病的特征,其中微生物多样性减少可能与疾病进展有关。
肺微生物组的生长条件在病理过程中发生了显著变化,导致适合受伤气道的疾病和患者的微生物群落。例如肺部富集的口腔厌氧菌群(如Prevotella和Veillonella)与炎症增强和免疫反应改变导致的感染易感性增加有关。
此外,肺微生物群成分的改变对某些个体造成更大的感染风险。肺微生物群的改变与多种肺部疾病的恶化有关,不同的细胞免疫反应与暴露于各种肺部微生物有关。例如在慢性肺部炎症中,来自病理性人支气管肺泡系统的假单胞菌(Pseudomonas)和乳杆菌(Lactobacillus)的富集与Th17型反应的增强相关。一些致病体还会诱导严重的不依赖性Toll样受体2的气道炎症和肺部免疫病理学。
呼吸道微生物组成影响人类和小鼠的炎症反应,调控肺γδ T细胞产生IL-17及肺泡巨噬细胞的分化,并影响抵抗呼吸道感染的能力。副流感嗜血杆菌通过TLR4激活促炎反应,阻碍皮质类固醇通路,诱导炎症性Th2途径,最终导致支气管反应。
健康和呼吸道感染期间的肺微生物群和免疫
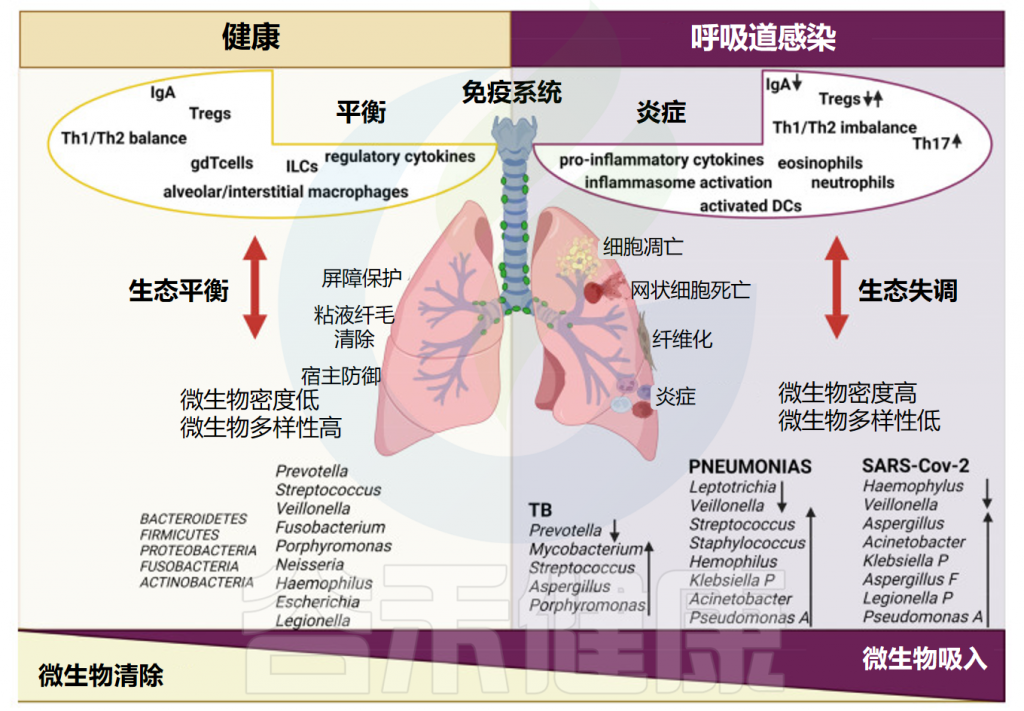
doi: 10.3390/ijms25074051.
肺部感染包括病原体的获得、传播和侵入下呼吸道。
肺炎是肺实质的炎症。在病因学上,它被归类为社区获得性肺炎(先前健康的个体的感染)或医院获得性肺炎(住院个体在入院后48小时内的感染)。革兰氏阳性肺炎链球菌(Streptococcus pneumoniae)是大多数社区获得性肺炎病例的原因,也是2岁以下儿童、老年人和免疫功能低下个体患病的主要原因。
★ 不同人群易感的病原体有所差异
由流感嗜血杆菌和肺炎克雷伯菌引起的肺炎易在50岁以上的慢性阻塞性肺病或酗酒患者中传播,而由肺炎支原体和肺炎衣原体引起的肺炎则在儿童中更为广泛。由呼吸道合胞病毒(RSV)和腺病毒引起的病毒性肺炎在健康人群中很少见,而由流感病毒引起的肺炎仍然是老年人和基础疾病患者高死亡率的原因。
在成人中,肺炎链球菌(S.Pneumonia)、乳杆菌(Lactobacilli)和罗斯氏菌属(Rothia)的优势与肺炎有关。新生儿中肺炎链球菌、流感嗜血杆菌或莫拉菌的定植与患支气管炎的风险较高有关。在流感患者中还发现假单胞菌增多。
主要病原体检测阳性率年龄组差异

来源:中国疾病预防控制中心
★ 呼吸道病原体感染导致肺部疾病的发展
人体研究表明,不同菌株的早期定植与发生呼吸道感染的风险增加有关。因此,病原体感染和微生物相互作用都可能影响疾病的进程。从生态学上讲,感染的特点是微生物负荷增加和群落多样性减少,以及宿主炎症和组织损伤增加。上呼吸道微生物组的改变是导致肺炎的细菌感染发生的原因。
最近的一项研究描述了严重肺部感染中病毒复制的显著增加,以及轻度和重度疾病患者之间微生物相互作用的差异,尤其是与常见病原菌之间的关联。流感导致的高死亡风险主要归因于继发性细菌感染。病毒通过多种机制增加了宿主对细菌定植的脆弱性。
注:鼻内接种H1N1病毒以模拟人类流感的小鼠微生物组、肺转录组和代谢组显示出显著变化,这些变化在恢复期持续存在。这表明感染对微环境的稳态产生了长期影响,有利于潜在病原体。
结核病
结核分枝杆菌(Mtb)是导致肺结核(TB)疾病中肺部肺炎的原因。在小鼠和人类身上进行的研究表明,肺部微生物组在抵抗结核分枝杆菌感染方面发挥作用。
结核病患者肺部存在特殊的菌群富集
一些细菌菌株可能与结核病的发病、复发和治疗失败有关。例如假单胞菌的丰度与治疗失败的风险增加有关。与健康对照组相比,感染结核分枝杆菌的个体的微生物群多样性降低,并且经常表现出链球菌和假单胞菌的富集。
在结核病中,肺部和整个下呼吸道具有特殊的微生物特征:结核分枝杆菌、金黄色葡萄球菌和乳酸克鲁维酵母(Kluyveromyces lactis)在123名结核病患者的支气管肺泡灌洗液 (BALF)中高度富集,而副流感嗜血杆菌在未感染的肺部富集。
使用鼻咽拭子样本的研究表明,结核分枝杆菌感染显著改变了微生物群组成:与健康对照组相比,结核病患者的变形杆菌、γ-变形杆菌、假单胞菌和莫拉菌科增加,而芽孢杆菌和毛螺菌属减少。
肺泡微生物多样性降低可能由炎症环境引起
与健康对照组相比,结核病患者的肺泡微生物群多样性降低(链球菌和梭杆菌减少,结核分枝杆菌丰度增加)。这些变化可能是由炎症环境决定的,因为结核分枝杆菌可以释放毒力因子,从而抑制巨噬细胞的反应。
在另一项研究中,链球菌在结核病中显著增加,而结核病中的Th1反应可能是由奈瑟菌(Neisseria)和嗜血杆菌(Haemophilus)引发的。
新冠肺炎
2019年,一种新型冠状病毒严重急性呼吸系统综合症2(SARS-CoV-2)引起了新型冠状病毒病(COVID-19)大流行。疾病严重程度和死亡率因年龄及合并症而异,其中许多与肠道和肺部微生物改变有关。这表明菌群失调可以在一定程度上预测COVID-19的严重程度。
新冠病毒感染者肺部微生物群失调
一般来说,与健康或病情较轻的COVID-19个体相比,危重症COVID-19患者的肺部物种多样性降低,细菌负荷增加。不良的临床结果与支原体的下呼吸道富集有关。
一项研究描述了来自重症COVID-19患者的支气管肺泡灌洗液(BALF)样本,假单胞菌丰度显著更高,而来自COVID-19肺炎阴性患者的 BALF 的特征是流感嗜血杆菌和韦荣氏球菌等的富集。
据报道,20名已故 COVID-19 患者的肺组织微生物组以不动杆菌(Acinetobacter)为主,不动杆菌通常与引起肺炎的肺部感染有关。
在上呼吸道和下呼吸道中,宿主免疫系统对潜在的有害物质做出反应,并将它们与自身成分、外来非危险物质和有益共生微生物群区分开来。
◆ 气道上皮产生粘蛋白形成抵御病原体的屏障
气道上皮是与当地微生物群相互作用的场所,也是生物物理保护屏障。产生粘液的气道上皮分泌细胞是肺先天免疫系统的关键要素。一些数据表明,呼吸道微生物群调节塑造粘液产生的上皮屏障。具体来说,在小鼠模型中,证明了粘蛋白与肺部感染反应之间存在联系。
◆ 产生lgA阻止病原体的吸附
除粘蛋白外,气道上皮细胞还提供抗原特异性分泌型IgA屏障,能够保护气道表面。分泌型IgA的作用是阻止病原体的吸附,中和它们在粘膜上皮的毒性产物,介导感染上皮细胞中病毒的消除,并促进对病原体的杀伤。
多项研究证明,IgA在防御呼吸道感染中发挥重要作用:IgA缺陷小鼠对牛分枝杆菌卡介苗(BCG)鼻内感染的易感性增加。鼻内给药中和IgA后,接种流感病毒(IV)或呼肠孤病毒导致小鼠模型中肺部病毒滴度显著降低,肺炎严重程度减轻。值得注意的是,静脉注射抗原特异性聚合物IgA可通过血清中的IgA分泌保护小鼠免受流感感染。
◆ 分泌抗菌肽来对抗病原体
局部呼吸道还分泌称为抗菌肽(AMP)的保护性介质,包括溶菌酶、乳铁蛋白、脂质运载蛋白、过氧化物酶、氨肽酶、集合蛋白(表面活性剂蛋白A和表面活性剂蛋白D)、甘露聚糖结合凝集素(MBL)、cathelicidins和β-防御素。
值得注意的是,β-防御素和cathelicidins具有抗菌和免疫调节作用,并参与塑造微生物群组成。事实上,炎症反应的直接抗菌活性和免疫调节是由微生物群的成员触发的。
免疫细胞在呼吸道病原体感染中至关重要,是机体防御系统的核心。接下来,我们一起来了解一下不同免疫细胞与病原微生物感染之间的相互作用。
▸ 巨噬细胞
肺中存在不同类型的先天免疫细胞:肺泡巨噬细胞(AMs)是最具代表性的细胞,似乎是几种呼吸道感染发病机制的核心,包括结核分枝杆菌(MTB)、肺炎链球菌、鼻病毒、流感病毒(IV)和呼吸道合胞病毒(RSV)。
◆ 肺巨噬细胞失调影响呼吸道感染的死亡率和并发症
AMs启动白细胞募集,并使用几种病原体特异性机制直接消除病原体,例如分泌促炎细胞因子/趋化因子(IL-6、IL-8或CXCL10),启动I型IFN信号传导,增强模式识别受体的表达,以及抑制病毒基因组的核输出。
并发症发生率和死亡率的增加与肺泡巨噬细胞耗竭有关,无论是在实验过程中还是在自然过程中,呼吸道病毒感染都是相关的。此外还发现,重症COVID-19的一个一致特征是肺巨噬细胞失调。
▸ 树突状细胞
肺部的树突状细胞(DC)在防止呼吸道感染方面发挥作用,对病原体产生强大的适应性免疫反应。树突状细胞可以启动抗病毒CD8细胞毒性T细胞反应,导致病毒清除,还可以控制炎症反应的水平。
◆ 树突状细胞可作为继发性肺炎的生物标志物
炎症期间和之后的树突状细胞(DC)改变可用作继发性肺炎易感性的生物标志物,以及有希望的治疗靶点,以改善患者的预后。在结核分枝杆菌(MTB)感染中,DC在将先天免疫反应转变为适应性免疫方面发挥着多因素作用。值得注意的是,树突状细胞在防御SARS-CoV-2感染方面也发挥着关键作用。
▸ 黏膜相关不变T细胞
黏膜相关不变T(MAIT)细胞是非常规T细胞的一个亚群,对微生物感染进行免疫监视和免疫反应。
◆ 进行免疫监视和免疫反应
不同的研究表明,MAIT 细胞通过识别和杀死细菌感染的细胞(包括树突状细胞和肺上皮细胞)在结核分枝杆菌感染的免疫控制中发挥作用。
此外,MAIT细胞在人和小鼠中都需要细胞因子来响应结核分枝杆菌抗原,这可能是由于它们在感染部位募集。一项新的研究证实,急性SARS-CoV-2感染患者循环中的MAIT被激活,但频率降低,而它们在致命性COVID-19患者的肺部蓄积。
▸ 自然杀伤T细胞
不变自然杀伤T(iNKT)细胞在控制共生菌(包括机会性病原微生物群)中发挥作用,反过来,微生物群调节iNKT细胞。
在原发性呼吸道合胞病毒(RSV)感染期间,肺iNKT细胞的激活除了导致肺嗜酸性粒细胞增多和纤维化外,还导致抗病毒CD8 T淋巴细胞反应和病毒清除。
◆ 活动性结核病患者存在iNKT细胞缺乏
人类iNKT细胞缺乏可能是活动性/急性结核病发展的基础:与潜伏性结核病患者相比,活动性结核病患者的外周iNKT细胞较少,并且通过活动性结核病的治疗可以重建正常的iNKT细胞频率。据报道,重症 COVID-19 肺炎患者 iNKT 细胞减少,表明该亚群可能作为疾病严重程度的生物标志物发挥作用。
▸ γδT细胞
肺驻留γδT细胞是粘膜上皮屏障的主要T细胞成分,对维持肺稳态和影响多种肺部疾病的进展至关重要。γδT细胞是肺炎克雷伯菌感染中 IL-17A 的主要来源,也是宿主对急性铜绿假单胞菌肺部感染的早期免疫防御。
◆ γδT细胞对肺部感染进行早期免疫防御
在肺炎链球菌肺部感染期间,观察到活化的γδ T细胞数量显著增加。γδ T 细胞对冠状病毒感染的反应仍在研究中,之前关于SARS-CoV-2感染的报道显示对感染的靶标单核细胞系具有很强的溶细胞活性。
▸ 调节性T细胞
调节性T(Treg)细胞对于肺对空气传播的过敏原的免疫耐受以及减少对自身和非自身抗原的危险免疫反应至关重要。Treg耗竭通过抗原致敏在衣原体肺炎感染的发病机制中发挥作用。
◆ 调节性T细胞对肺炎链球菌肺炎具有保护作用
此外,Tregs通过与TGF-β通路相关的机制对肺炎链球菌引起的肺炎具有保护作用。其他研究使用呼吸道合胞病毒和甲型流感病毒的小鼠模型表明,Treg细胞的耗竭可能导致CD8+ T细胞亚群的迁移延迟。
最近的研究显示,COVID-19患者的Tregs数量显著减少,导致Treg/Th17比值失衡,这与呼吸衰竭风险相关。
此外,呼吸道微生物群的成员通过TLR反复暴露于病原体相关分子模式(PAMPs)和损伤相关分子模式(DAMPs),诱导树突状细胞和肺泡巨噬细胞的模式识别受体(PRR)耐受性。总之,呼吸道微生物群与气道上皮细胞和吞噬细胞形成正反馈回路,以实现免疫耐受并避免失控的炎症反应。
呼吸道中的宿主-微生物相互作用主要发生在粘膜部位。常驻微生物可以局部或全身引发免疫细胞(如上皮细胞、树突状细胞和中性粒细胞)的反应。这些物质能够进入循环并到达其他器官。
◆ 呼吸道微生物群与免疫和呼吸健康密切相关
呼吸道微生物组为宿主免疫系统提供重要信号,这些信号对免疫训练、器官发生和免疫耐受的维持至关重要。观察结果表明,在生命早期存在一个关键时期,正确的微生物群感知对免疫成熟和呼吸健康至关重要。
动物模型研究了微生物组在影响和管理宿主免疫系统中的作用,以及免疫系统在塑造微生物组中的作用。
例如,在小鼠模型中,拟杆菌门的成员相比流感嗜血杆菌减少了炎症、中性粒细胞募集和TLR2介导的细胞因子产生。
鼻内接种金黄色葡萄球菌导致单核细胞募集到肺部,并分化为抑制肺泡巨噬细胞的IV诱导炎症反应。
尽管肺炎链球菌被视为病原体,但它也是上呼吸道的一种共生菌。在小鼠鼻腔中同时定植肺炎链球菌和流感嗜血杆菌创造了炎症环境,导致C-X-C基序趋化因子配体2和中性粒细胞的高水平募集。协同反应依赖于肺炎链球菌产生的溶细胞毒素,表明其存在调节了对流感嗜血杆菌的免疫反应。遭受流感嗜血杆菌攻击的小鼠表现出严重的肺部疾病,显示出明显的中性粒细胞通路和高浓度的促炎细胞因子。
然而,如果小鼠在吸入共生普雷沃氏菌后进行预处理,炎症会显著减少,且不存在组织病理。腺病毒诱导的记忆肺泡巨噬细胞在小鼠急性鼻内感染中表现出主要组织相容性复合体II类(MHCII)表达增加,以及与宿主防御、趋化性、抗原呈递和糖酵解代谢相关的基因转录上调。
在呼吸道病原体引起的菌群失调期间,共生细菌受到干扰,致病菌可同时出现在肺和肠道中,因此可能导致两个部位的组织损伤。
肠道和肺之间的密切生理和病理联系主要依赖于宿主-微生物的串扰。事实上,肺和肠道细菌的成员可以通过血流成分和代谢物直接交换,从而促进这两个部位的健康或疾病。
肠-肺轴主要相互作用的示意图
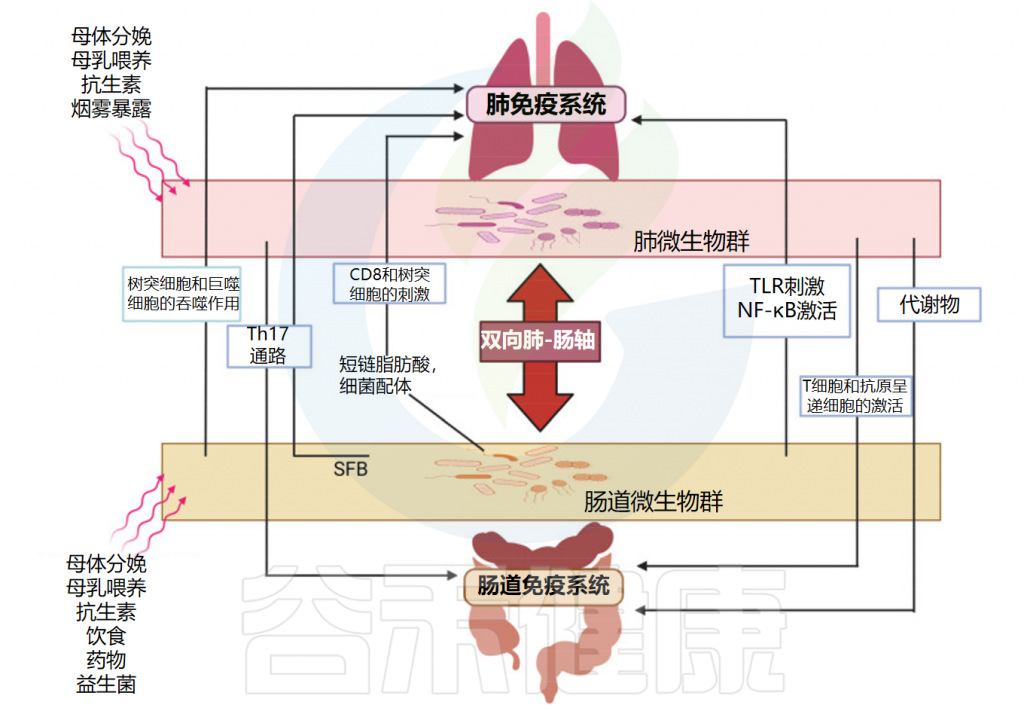
doi: 10.3390/ijms25074051.
呼吸道感染对肠道菌群的影响
研究发现,肺微生物群的改变调节肠道微生物群落,从而影响肠道信号传导。已知结核分枝杆菌感染会导致免疫系统失调,从而使肠道微生物组改变。
◆ 结核病患者肠道微生物群发生显著改变

在一项研究中,比较了成年结核病患者与健康对照的肠道微生物组,发现厚壁菌门、变形菌门和疣微菌门减少,而放线菌门、拟杆菌门和梭杆菌门增加。
另一项研究分析了新发和复发性结核病患者,报道了拟杆菌门、普雷沃氏菌属和毛螺菌属的减少,而放线菌门和变形菌门的富集。
最后,在一组受影响的儿童中,观察到放线菌门和厚壁菌门的减少,而包括拟杆菌属、双歧杆菌属、Dorea属、粪杆菌属、瘤胃球菌属和普氏粪杆菌(F.prausnitzii)属、肠球菌属和普氏菌属的数量增加。
◆ 结核病患者的微生物代谢也变得不平衡
结核病患者可能导致微生物代谢物的产生不平衡,例如短链脂肪酸(SCFA),这可能会重置肺微生物组和通过“肠-肺轴”的免疫反应。这些发现也可能解释了结核分枝杆菌在胃肠道中的定植和肺结核患者发生肠结核的原因。普氏粪杆菌(F.prausnitzii)还被描述具有抗炎作用,可抵御胃肠道疾病。
很少有研究分析人类呼吸道病毒感染期间发生的肠道微生物群改变的性质。在流感期间,尽管肠道中明显不存在病毒,但一些患者仍会出现类似胃肠炎的症状。
◆ 流感病毒感染患者的肠道菌群也存在失衡
一项针对H7N9病毒感染患者的研究显示,拟杆菌门(包括经黏液真杆菌属(Blautia)、罗氏菌属(Roseburia)和瘤胃球菌(Ruminococcus))减少,但厚壁菌门和变形菌门以及属(包括埃希氏菌(Escherichia)、梭菌属(Clostridium))增加。
另一项在流感亚型H1N1患者中进行的研究报告了放线菌门和厚壁菌门的减少,以及包括Dorea、粪杆菌、瘤胃球菌、链球菌在内的属,放线菌科和微球菌科的富集。
在最近的一篇综述中,11项不同的研究报告了与健康对照相比,确诊或疑似呼吸道感染(RTI)患者的肠道微生物组改变。总之,患者的肠道微生物组改变始终是多样化的,包括一些菌的枯竭和富集。
◆ 新冠病毒感染可在肠道中检测到病毒RNA
与甲型流感病毒(IAV)和呼吸道合胞病毒(RSV)的情况相反,在SARS-CoV-2(新型冠状病毒)感染期间,即使病毒RNA不再存在于呼吸道中,也可以在肠道中检测到病毒RNA,从而指出消化道是病毒复制和活性的潜在部位。
◆ 产丁酸抗炎菌减少,机会性病原体增多
SARS-CoV-2感染患者的肠道菌群失调与COVID-19疾病进展和严重程度以及COVID-19后综合征相关。它的特点是双歧杆菌和粪杆菌等抗炎菌减少,丁酸盐生产者丰度降低,例如瘤胃球菌科和毛螺菌科的几个属。
相反,还存在炎症相关微生物群(包括链球菌和放线菌)的富集,以及机会性细菌病原体的过度生长。
最近的一篇论文也表明,SARS-CoV-2感染会导致小鼠肠道微生物组失调,以及潘氏细胞和杯状细胞以及屏障通透性标志物的改变。同样,从96名 COVID-19患者收集的微生物组样本显示,抗菌素耐药物种在内的机会性病原菌属大量繁殖,这种肠道菌群失调与肠道细菌的继发性血流感染有关。
◆ 通过促炎因子和食物摄入减少影响肠道菌群
肺部感染的细胞免疫反应会导致食欲不振,从而改变肠道微生物组和代谢。研究发现,消除CD8+细胞可以阻止食物摄入量的减少并逆转肠道微生物群的变化,这可能是通过分泌TNF-α实现的。实际上,在呼吸道合胞病毒感染期间,中和这种细胞因子可以减少体重减轻并缓解肠道微生物群的扰动。
总的来说,炎性细胞因子的释放和食物摄入量减少是急性病毒性呼吸道感染影响肠道微生物群的可能机制。另一种机制涉及浸润的CD4+ T细胞或全身 IFN释放,它改变了上皮细胞的代谢,导致营养物质的积累,肠腔的微生物为此竞争。这些发现可能在呼吸道病毒感染期间的肠道菌群失调和胃肠道疾病中发挥作用。
肠道微生物群对呼吸道感染的影响
◆ 炎症性肠病患者通常存在肺部受损
肠道和肺之间的重要联系主要体现在炎症性肠病(IBD)患者的肺部受累范围广泛且严重,从亚临床改变到明显的慢性炎症性肺病。气道受累的症状最常见于有长期IBD病史的患者,这与肠道发育不良或全身性不当免疫反应有关。
◆ 肠道菌群失调与呼吸道感染易感性增加相关
除了慢性疾病,肠道菌群失调还与呼吸道感染的易感性增加有关。临床观察强调了健康肠道微生物群在预防病毒呼吸道感染方面的重要性。在肾移植受者和同种异体造血干细胞移植(HSCT)患者中,产丁酸盐的肠道细菌减少与病毒呼吸道感染的风险和发生率增加相关。
在COVID-19(新冠病毒感染)患者中也发现了肠道菌群失调和肠道代谢产物的变化,这与炎症反应和疾病并发症相关。值得注意的是,将COVID-19患者的粪便移植到无菌小鼠体内会导致肺部炎症,并在多重耐药肺炎克雷伯菌感染期间导致更糟糕的结果,这表明微生物群可能直接导致疾病后遗症。
此外,肠道菌群还可以调节血管紧张素转换酶2(ACE2)受体的结肠表达。这些证据可能有助于解释肠道菌群失调患者(如老年人、免疫功能低下患者和有其他合并症的患者)疾病易感性和胃肠道症状的增加。
◆ 肠道微生物及其代谢物可以调节肺部免疫反应
在几种细菌和病毒呼吸道感染的实验模型中,肠道共生菌的缺失或通过抗生素耗竭导致微生物传播、炎症、器官损伤和死亡率增加。这些影响大多与肠道微生物群塑造全身免疫的能力有关。由肠道微生物及其代谢物(如SCFAs)触发的免疫细胞和细胞因子可以到达体循环,并调节肺部、健康和疾病中的免疫和炎症反应。
此外,据报道,炎症性肠病患者的肠道淋巴细胞缺乏组织特异性;这可以解释IBD患者肠外器官存在炎症的原因。菌群失调介导的炎症也会导致粪便钙卫蛋白、血浆C反应蛋白、IL-6和IL-8的循环水平升高,这可能导致肺部感染期间的并发症发生。
肠道菌群失调也可能通过减少营养吸收和能量可用性来影响肺部感染的结果,这反过来会干扰患者产生有效免疫反应的能力。
关于肠道微生物群如何影响呼吸道感染的机制,动物研究提供了更多见解。
在抗生素处理的小鼠中,腹膜巨噬细胞中IFN-γRI、MHC-I、CD86和CD40分子的表达在对病毒感染的早期反应中减弱,这表明肠道微生物群在病毒在宿主体内复制之前就向先天免疫反应发出信号。
Th1、IgA和巨噬细胞对呼吸道病毒感染的反应建立取决于肠道微生物。直肠TLR刺激为IL-1β和IL-18分泌提供信号,恢复了抗生素处理小鼠的肺CD4+和CD8+ T细胞对感染的反应。
最近报道了一种常见细菌种类,即分段丝状细菌(SFB)在肠道中的定植,重新编程了肺泡巨噬细胞,使其增殖、补体产生和吞噬作用增强,从而增强了对流感病毒、呼吸道合胞病毒和SARS-CoV-2的保护。
总体而言,这些发现证实了肠道微生物刺激在先天抗病毒免疫反应激活中的重要性。在感染模型中,抗生素消耗肠道微生物群增加了结核分枝杆菌的负担和传播。菌群失调特别降低了肺树突状细胞中先天受体和巨噬细胞诱导的C型凝集素的表达,导致对幼稚T细胞的刺激功能受损,从而减少了感染小鼠的效应细胞和记忆T细胞数量。
◆ 肺部重叠感染可能受肠道微生物群的影响
肺部重叠感染可能是肺部原发感染诱导的肠道微生物组成改变的进一步后果。对继发性细菌感染的易感性增加,特别是由肺炎链球菌和金黄色葡萄球菌诱导的细菌感染,经常发生在患有呼吸道病毒感染的儿童和老年人中,导致并发症和死亡。
流感期间的肠道菌群失调通过改变短链脂肪酸的产生导致肺炎链球菌重叠感染。在接受甲型流感病毒条件微生物群的小鼠中,乙酸盐的产生减少,改变了肺泡巨噬细胞的杀菌活性,降低了肺对继发性肺炎链球菌感染的防御能力,并促进了重叠感染小鼠的死亡。肠道疾病也可能导致重症 COVID-19 患者伴随或继发性细菌感染。
因此,局部肺部或肠道菌群失调,改变了微生物间相互作用的动力学以及微生物代谢,可能会增强潜在致病细菌物种的增殖。
揭示肺和肠道之间的复杂相互作用有助于更好地了解共生微生物群作为各种呼吸道传染病的治疗靶点。
使用益生菌(微生物)、有利于其生长的产品(如益生元)或微生物代谢物(如后生元)的给药可以通过与病原微生物的直接竞争、改善上皮屏障功能或免疫调节,在呼吸系统疾病期间提供宿主保护。
病毒感染下的治疗
◆ 使用益生菌能够减少流感风险和发生率
在一项系统评价中,评估了益生菌在大规模健康受试者中预防病毒性呼吸道感染(RTI)的疗效。乳杆菌(Lactobacillus)是最常用的益生菌,其次是双歧杆菌(Bifidobacterium)和乳球菌(Lactococcus)。
大多数研究表明,益生菌的使用与病毒RTI的风险和发生率降低相关。然而,在临床表现、病毒载量和免疫学结局的改善方面尚无共识。益生菌鼠李糖乳杆菌和短乳杆菌也与流感感染发生率的减少有关。
在新型冠状病毒(COVID-19)背景下,一项针对SARS-CoV-2诱发肺炎的ICU患者的回顾性研究显示,与单独使用标准治疗相比,使用乳杆菌、双歧杆菌和链球菌属的益生菌混合物治疗与死亡率降低相关。
◆ 益生菌增强了免疫反应,有助于提高生存率
几份报告描述了口服益生菌对病毒性呼吸道感染结果的影响,也提供了机制见解。在感染流感病毒或呼吸道合胞病毒之前服用益生菌,如乳杆菌、双歧杆菌、肠球菌或乳球菌,可缓解症状并提高生存率。肺部和鼻腔冲洗液中的病毒载量也有一定程度的降低。
从机制上讲,益生菌可以通过参与免疫细胞并诱导特定的细胞因子/趋化因子产生来引发针对病毒呼吸道感染的保护性反应,尽管其作用似乎是高度菌株特异性的。
研究表明,益生菌给药后,自然杀伤细胞活性增加,浸润性巨噬细胞和中性粒细胞减少,支气管肺泡灌洗液中的病毒特异性IgA/G滴度增加。粘膜乳杆菌抑制呼吸道合胞病毒复制并降低血炎细胞(如粒细胞和单核细胞)的比例。
用副流感病毒对用益生菌治疗的小鼠肺淋巴细胞进行离体刺激,导致IFN-α和IFN-β的高度表达。病毒感染期间IL-10的上调和IL-6的相应减少也由益生菌给药引发。除了这些保护作用外,经鼻给药鼠李糖乳杆菌GG和嗜酸乳杆菌L-92还增加了IL-1β和单核细胞趋化蛋白1细胞因子以及趋化因子eotaxin和M-CSF的水平。
注意:尽管益生菌具有令人满意的安全性,但它们的使用可能与体弱人群感染或发病率的较高风险有关。因此,人们对使用非活微生物越来越感兴趣。动物研究证明了热灭活益生菌在呼吸道感染中的有益作用,尽管它们的全球影响似乎仅次于活益生菌。
◆ 通过饮食补充益生元提高了抗病毒感染的能力
肠道微生物群可以通过产生短链脂肪酸来调节免疫反应。摄入微生物可利用的膳食纤维(益生元),促进特定共生微生物的多样性和活性的增加,导致对微生物代谢物产生不同影响,进而对宿主对感染的反应产生不同影响。
高纤维(可发酵菊粉)饮食通过两种互补机制传达对流感的保护。小鼠表现出增强的选择性激活巨噬细胞的骨髓生成,这些巨噬细胞促进CXCL1介导的中性粒细胞募集到气道的能力有限,从而导致感染期间组织免疫病理学受限。
同时,饮食衍生的短链脂肪酸刺激CD8+ T细胞抗病毒活性。这种作用是由丁酸盐通过游离脂肪酸受体(FFAR)介导的。同样,高纤维(可发酵果胶)饮食通过刺激肺上皮细胞中的I型IFN 反应来防止呼吸道感染,这种保护是由乙酸盐通过GPR43介导的。
此外,有研究报道,流感感染期间口服醋酸盐补充剂以FFAR2依赖性方式加强了肺部对继发性肺炎球菌感染的防御能力,并降低了重叠感染小鼠的致死结局。同样,鼻内醋酸盐增加了鼻病毒感染期间的干扰素依赖性反应,降低了肺病毒载量。
有趣的是,一项评估益生元(低聚半乳糖和聚葡萄糖)预防新生儿病毒性呼吸道感染功效的试验表明,与益生菌相比,益生元显示出更好的有益效果,这可能与对预先存在的有益细菌生长的直接刺激作用有关。
细菌感染下的治疗
通过调节微生物群对肺部细菌感染又有怎样的效果,让我们接着往下看。大多数研究分析了益生菌在预防和治疗ICU患者肺部感染中的疗效。
◆ 口服益生菌降低了细菌性肺部感染的概率
口服或口咽给予干酪乳杆菌和鼠李糖乳杆菌,可以减少铜绿假单胞菌或相关病原体对下呼吸道的定植和感染。一项研究观察到,在脓毒症患者中,使用短双歧杆菌、副干酪乳杆菌和低聚半乳糖的混合物后,呼吸机相关性肺炎(VAP)的发生率降低。
对感染肺炎链球菌的小鼠研究表明,口服不同的益生菌,如乳杆菌属和链球菌属的菌株,可增加对感染的抵抗力,降低肺细菌负荷,提高存活率。
◆ 鼠李糖乳杆菌等益生菌增强了肺部的免疫反应
鼠李糖乳杆菌的使用通过增加 Foxp3 + Treg 和减少促炎IL-6来增强抗炎反应。在气管内给予其他乳杆菌菌株后,在感染的小鼠中也观察到这种抗炎特征。
活的或灭活的益生菌长双歧杆菌 51A的给药通过增强肺泡巨噬细胞中活性氧的产生和减少促炎性TNF-α和IL-6来刺激肺炎克雷伯菌的肺清除。然而,只有活的益生菌诱导了IL-10水平的同时升高,主要是由醋酸盐介导的。
经鼻或口服接种能有效激活Nod2受体的细菌菌株(分别为脆弱乳杆菌、金黄色葡萄球菌和表皮葡萄球菌,或罗伊氏乳杆菌、粪肠球菌和解黄酮梭菌)可保护小鼠免受肺炎链球菌或肺炎克雷伯菌感染。
补充乳杆菌还可以恢复肺部树突状细胞介导的抗结核分枝杆菌免疫。在感染结核分枝杆菌的小鼠中,口服A.muciniphila或A.mucinihila介导的棕榈烯酸通过表观遗传抑制肿瘤坏死因子,强烈抑制了结核病感染。
呼吸道益生菌
虽然大多数用作益生菌的共生菌起源于肠道,但已经尝试使用呼吸道共生菌。特别是,在婴儿小鼠中鼻内施用Corynebacterium pseudodiphteriticum能够改善呼吸道合胞病毒原发感染和继发性肺炎链球菌重叠感染的特征,降低病原体负荷和肺损伤。据我们所知,迄今为止还没有人类研究评估过呼吸益生菌(即滴注或雾化到下呼吸道的活菌群)的潜力。
在动物模型中,细菌B.bacteriovorus和M.aeruginosavorus的鼻内给药大大降低了呼吸道肺炎克雷伯菌的负担。它们随后被宿主先天免疫机制消除,没有产生不良影响,这预示了它们可能用于治疗人类细菌性肺炎。
◆ 单克隆抗体特异性对抗细菌病原体
使用单克隆抗体(mAb)选择性消耗机会性细菌病原体,通过靶向和灭活细菌及其毒力因子或毒素,成为对抗传染病的一种有前景的方法。
这些抗体因其靶标特异性,不会对本身微生物群产生不良影响,且不太可能导致广泛耐药性。此外,多价mAb经过工程改造,能够发挥多种抗菌作用,包括灭活毒力因子、促进补体沉积和激活先天免疫。
Gremubamab(MEDI3902;AstraZeneca)是一种双特异性人IgG1 mAb,能选择性结合铜绿假单胞菌毒力因子,用于预防高危患者的医院肺炎。该单克隆抗体促进中性粒细胞清除细菌,并防止其附着在气道上皮细胞。Gremubamab的预防性和治疗性给药在急性铜绿假单胞菌肺炎中表现出高度保护作用。
单克隆IgM抗体帕诺巴单抗(AR-101,Aerumab;Aridis Pharmaceuticals)正在临床开发中,用于治疗医院获得性肺炎中的铜绿假单胞菌。帕诺巴单抗的给药减少了急性铜绿假单胞菌感染小鼠模型中的细菌负荷,并减轻了肺部炎症。
另外两种抗体已被检测用于预防和治疗金黄色葡萄球菌肺炎。舒拉妥珠单抗(MEDI4893;Aridis Pharmaceuticals)特异性结合并灭活金黄色葡萄球菌的成孔α-毒素,这是一种关键的毒力因子。在针对金黄色葡萄球菌定植的机械通气ICU患者的临床试验中,单克隆抗体显著缩短了部分患者的肺炎、住院时间和ICU住院时间。
◆ 噬菌体及其内溶素有助于治疗细菌感染
噬菌体疗法在治疗细菌病原体的呼吸道感染方面受到了临床关注,因为它能够在不影响宿主微生物群的情况下选择性地消除目标细菌,与抗生素相容性好,免疫原性低。
噬菌体制剂在治疗铜绿假单胞菌、肺炎克雷伯菌、鲍曼不动杆菌或大肠杆菌方面显示出很强的临床疗效,目前正在临床上评估用于治疗人类呼吸道感染。四种针对铜绿假单胞菌呼吸道感染的专性裂解噬菌体混合物被用于成功治疗肺炎和肺气肿患者。
噬菌体衍生的内溶素或溶酶在对抗细菌感染方面可能优于全噬菌体制剂,因为其细胞壁靶标的保守性使得耐药性难以产生。在鼻咽定植小鼠模型中,噬菌体内溶素的给药降低了肺炎链球菌的滴度,并有效保护小鼠免受致命性肺炎球菌肺炎或铜绿假单胞菌感染,显示出其在预防和治疗呼吸道细菌感染中的潜力。
呼吸道感染是最常见的病毒或细菌来源的传染病之一,造成严重社会和经济负担。研究发现呼吸道感染会导致肺部微生物群的多样性和组成发生变化,进而影响宿主与病原体的相互作用、炎症信号和免疫细胞因子的产生,最终影响疾病的进展和结果。
肺和肠道之间的重要性和复杂的串扰以及肠-肺轴与呼吸健康的紧密联系越来越受到认可,特别强调了肺-肠轴在调节炎症和免疫反应中的双向通信作用。然而,对涉及肠-肺轴的机制的理解,特别是在呼吸道感染的情况下才刚刚开始。需要更好地了解微生物组、呼吸道粘膜和潜在免疫途径之间的相互作用。
迄今为止,大多数用作益生菌的共生菌都来自胃肠道。由于肠道微生物群在影响免疫系统方面起关键作用,它会影响局部和全身(肺部)对病原体的反应。因此,改变肠道微生物组的微生物群靶向疗法(如益生菌、益生元和噬菌体疗法)已被证明对急性和慢性呼吸系统疾病都有益处。
然而,最近的研究表明,与肠道微生物群落相比,肺微生物群与肺免疫变化的相关性始终更密切。此外,肺共生菌的实验性调节直接和持续地改变了肺免疫反应,表明它们可能具有作为局部应用益生菌预防和管理呼吸道感染的潜力。
值得注意的是,致病细菌的抗生素耐药问题。下呼吸道感染是多重耐药感染导致死亡的主要原因,通常与金黄色葡萄球菌、肺炎克雷伯菌、肺炎链球菌、鲍曼不动杆菌和铜绿假单胞菌等重点病原体相关。同时,新变种的出现使呼吸道病毒感染愈加难以控制。
未来的研究应进一步揭示肺和肠道微生物群在健康和疾病状态下的具体机制,特别是它们如何通过代谢产物和免疫细胞影响呼吸道的免疫稳态。此外,需要更多的临床数据来验证这些微生物组干预措施在改善呼吸道感染预后方面的有效性。通过深入理解肺-肠轴的复杂相互作用,有望开发出新的预防和治疗策略,以减轻呼吸道感染的负担并改善患者的整体健康状况。
主要参考文献
Marrella V, Nicchiotti F, Cassani B. Microbiota and Immunity during Respiratory Infections: Lung and Gut Affair. Int J Mol Sci. 2024 Apr 5;25(7):4051. doi: 10.3390/ijms25074051.
Wypych T.P., Wickramasinghe L.C., Marsland B.J. The influence of the microbiome on respiratory health. Nat. Immunol. 2019;20:1279–1290.
Mathieu E., Escribano-Vazquez U., Descamps D., Cherbuy C., Langella P., Riffault S., Remot A., Thomas M. Paradigms of Lung Microbiota Functions in Health and Disease, Particularly, in Asthma. Front. Physiol. 2018;9:1168.
Sommariva M., Le Noci V., Bianchi F., Camelliti S., Balsari A., Tagliabue E., Sfondrini L. The lung microbiota: Role in maintaining pulmonary immune homeostasis and its implications in cancer development and therapy. Cell. Mol. Life Sci. 2020;77:2739–2749.
Natalini J.G., Singh S., Segal L.N. The dynamic lung microbiome in health and disease. Nat. Rev. Microbiol. 2023;21:222–235.
Wu B.G., Segal L.N. The Lung Microbiome and Its Role in Pneumonia. Clin. Chest Med. 2018;39:677–689.
Yagi K., Huffnagle G.B., Lukacs N.W., Asai N. The Lung Microbiome during Health and Disease. Int. J. Mol. Sci. 2021;22:10872.
Belizário J., Garay-Malpartida M., Faintuch J. Lung microbiome and origins of the respiratory diseases. Curr. Res. Immunol. 2023;4:100065.
谷禾健康
当我们的皮肤被轻微割伤或烧伤时,伤口周围区域可能会变得红肿、发热,甚至伴有疼痛;感冒时,喉咙痛、肿胀;不小心扭伤后,可能会肿胀、疼痛和僵硬…这些都与炎症相关。
炎症,作为身体对损伤或感染的自然防御机制,是一种复杂的生物学过程,涉及到免疫细胞和多种分子介质的相互作用。它可以帮助身体对抗病原体、清除死亡细胞和促进组织修复。然而,当炎症反应过度或持续时间过长时,它也可能成为许多疾病的驱动因素,包括心脏病、糖尿病、某些类型的癌症,自身免疫疾病等。因此,了解炎症及其相关症状对于早期识别和治疗炎症相关疾病至关重要。
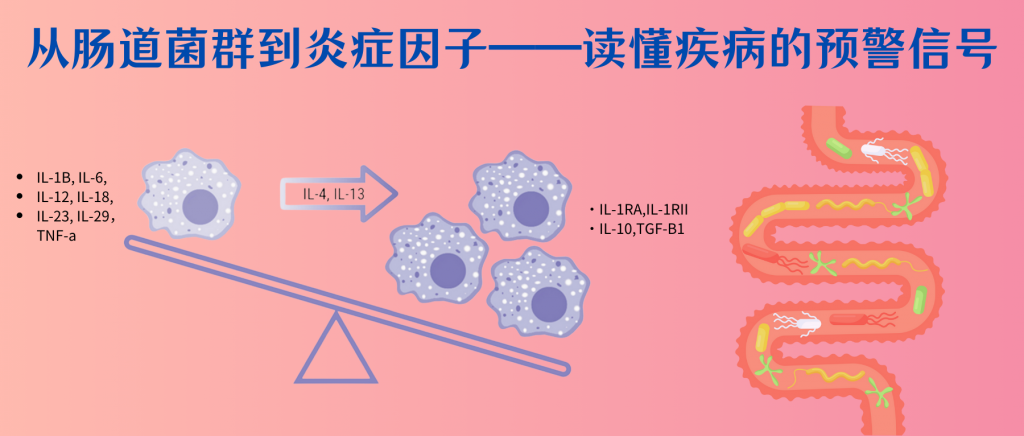
你是否想过,在身体出现炎症之前,其实已经有一些潜在的信号出现?炎症这个过程看似简单,但背后却涉及复杂的免疫系统调控,以及多种炎症因子的参与。值得注意的是,在这些可见的炎症症状出现之前,我们体内的炎症因子可能已经悄然发生了改变。
研究表明,肠道菌群的失调往往是最早的预警信号之一。当肠道微生物群的平衡被打破时,会引发一系列连锁反应:有益菌群(如双歧杆菌、乳酸杆菌)数量减少,条件致病菌和致病菌的比例升高。这种失衡会导致肠道屏障功能受损,使得细菌产物(如脂多糖LPS)更容易进入血液循环。
早期的肠道菌群改变会引起炎症因子水平的显著变化。比如说:血清中促炎因子如TNF-α、IL-1β和IL-6的水平开始升高,而抗炎因子如IL-10的水平则呈现下降趋势。同时,由于有益菌群减少,短链脂肪酸等具有抗炎作用的代谢产物的产生也会减少。这些变化都可能发生在明显的炎症症状出现之前。
这种早期的炎症因子改变往往具有预警作用。例如,在动脉粥样硬化的发展过程中,即使尚未出现明显的斑块形成,血液中的炎症因子水平就已经开始发生变化。
本文将带大家了解炎症因子,具体怎么看,它的高低代表着什么,发挥什么作用,探讨炎症因子作为早期诊断生物标志物的价值,以及肠道菌群与炎症因子之间的复杂联系。通过监测肠道菌群的变化和炎症因子水平的波动,我们可以更早地发现潜在的健康问题,为疾病的预防和早期干预提供重要的时间窗口。

◑ 炎症
炎症是身体对外界损伤、感染或内部损伤的一种自然防御反应,旨在清除有害刺激因子、清除死亡细胞和组织碎片,并启动修复过程。它是免疫系统的一部分,涉及多种细胞类型和分子介质,包括白细胞、血管系统、补体系统和各种炎症因子。
日常可见的炎症反应可分为两类:
不健康的生活方式,如吸烟、不良饮食、过量饮酒、久坐不动、压力、体重增加等,都可能导致慢性炎症。
慢性低度炎症——疾病之源
慢性低度炎症是在没有明显感染的情况下,体内炎症介质水平持续升高。这种炎症状态往往不会引起明显的临床症状,但会长期影响人体健康。
慢性炎症可以攻击全身,并在此过程中增加特定区域某些类型疾病和紊乱的风险,如心脏、大脑、关节、胃肠道等。
炎症是如何被触发的?
炎症的触发是一个复杂的过程,感染、损伤、应激、自身免疫反应、坏死细胞、代谢紊乱…这些都可能是炎症触发的途径。
随着损伤信号的识别,免疫细胞如巨噬细胞和树突状细胞迅速响应,受体的激活促使免疫细胞分泌炎症因子,这些炎症因子是炎症反应中的关键分子。
炎症因子的释放不仅放大了炎症信号,还促进了血管的扩张和通透性增加,使得免疫细胞和分子能够更有效地到达受损部位。这些炎症因子的相互作用和级联反应构成了炎症反应的基础,它们共同协调了机体对损伤和感染的防御机制。
接下来我们来深入认识炎症过程中的核心”信使”——炎症因子。
◑ 炎症因子
炎症因子在疾病发展过程中扮演着关键角色,其水平变化不仅反映了疾病的发展态势,更为疾病的早期诊断和预后评估提供了重要依据。研究表明,炎症因子的变化往往早于临床症状的出现,这种特性使其成为疾病发展的重要生物标志物。
我们先看一下,炎症因子是什么?
炎症因子是一类由免疫细胞和其他细胞产生的特殊蛋白质分子,它们在体内发挥着”信使“的作用。也就是说,炎症因子就像是我们身体内的一支特殊”信号部队“,它们负责在炎症发生时传递各种指令,协调免疫系统的行动。
无论是急性炎症还是慢性炎症,炎症因子都扮演着不可或缺的角色,它们决定着炎症反应的强度、持续时间和最终结果。
炎症因子与细胞因子有什么区别?
炎症因子主要是指那些能够引起或加剧炎症反应的分子,而细胞因子则是一类更广泛的信号分子,包括炎症因子在内的多种类型,比如生长因子、趋化因子等,它们参与调节免疫细胞的功能和相互作用。
炎症因子可以被视为细胞因子的一个子集,也就是那些具有促进炎症反应功能的细胞因子。
在疾病发展的早期阶段,即使尚未出现明显的临床表现,体内的炎症因子已经开始发生显著变化。
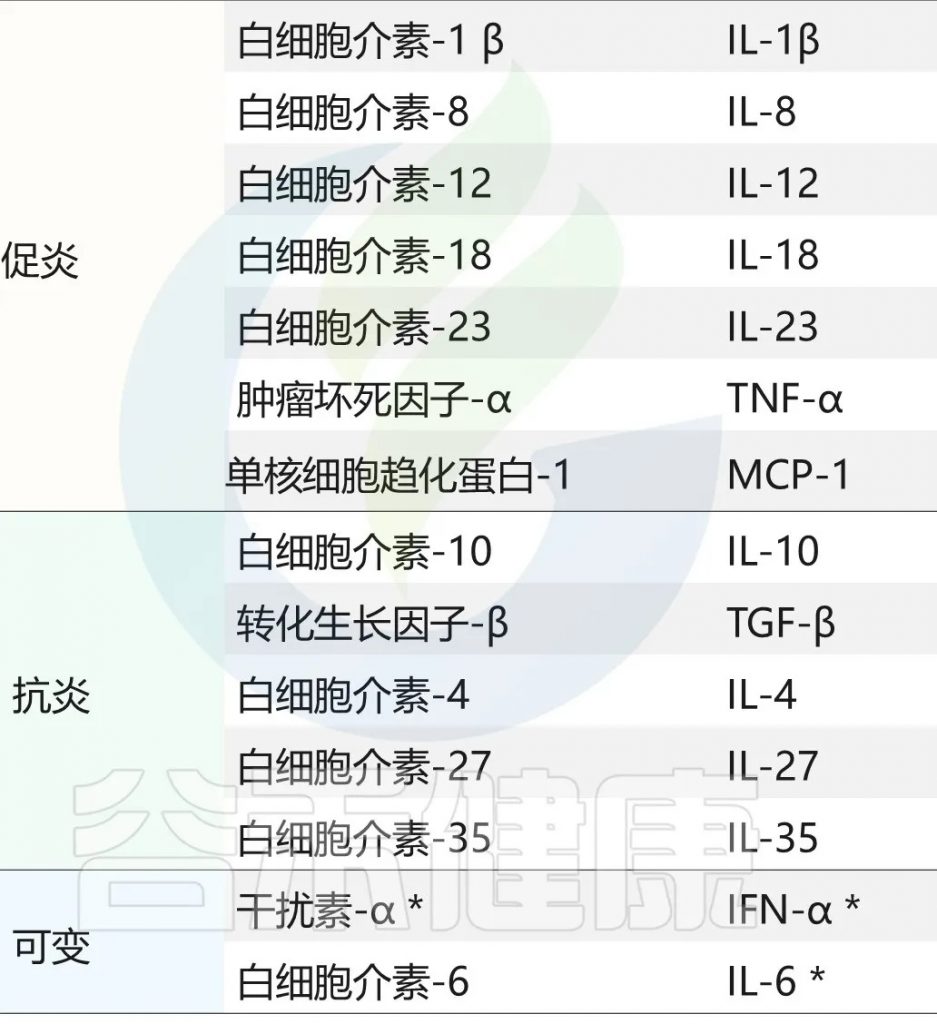
例如,促炎因子TNF-α和IL-6的水平会逐渐升高,而抗炎因子IL-10的水平则呈现下降趋势。这种变化具有明显的时序性和渐进性特征,为疾病的早期预警提供了可能。同时,C反应蛋白(CRP)等急性期蛋白的轻微升高,也常常预示着潜在的健康问题。
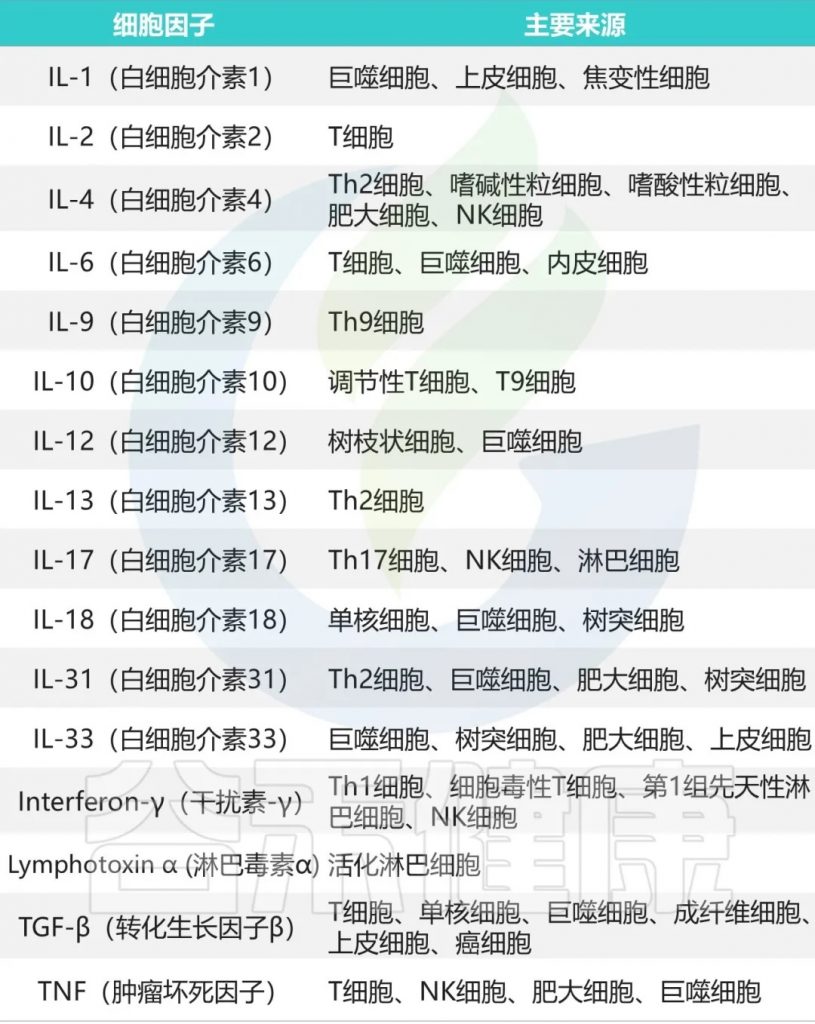
主要的促炎因子和抗炎因子有哪些?
doi:10.3390/ijeph17207618
随着疾病的进展,炎症因子会呈现出不同的变化模式。在急性疾病中,IL-1β和TNF-α等促炎因子会快速升高,同时伴随着中性粒细胞趋化因子的显著增加。而在慢性疾病中,则常常表现为持续的低度炎症状态,多种炎症因子维持在较高水平,形成促炎和抗炎因子的失衡状态。
不同类型的疾病中,炎症因子往往表现出特征性的变化。以心血管疾病为例,患者体内的CRP和IL-6水平通常持续升高,同时伴有粘附分子表达的增加。在自身免疫性疾病中,TNF-α和IL-17的显著升高,以及特异性自身抗体的出现,往往是重要的诊断依据。而在代谢性疾病中,脂联素水平的改变和瘦素抵抗的出现,则与胰岛素抵抗密切相关。
炎症因子作为生物标志物在临床实践中有多重价值
在诊断方面,它可以用于疾病的早期筛查、鉴别诊断和病情评估;
在预后评估方面,能够预测疾病的进展趋势,评估并发症风险,并监测治疗效果;
在治疗指导方面,帮助医生选择合适的治疗方案,调整用药剂量,评价治疗效果。
了解炎症因子的作用机制不仅有助于我们更好地理解炎症过程,也为开发新的治疗策略提供了靶点,通过调节炎症因子的活性来治疗炎症性疾病,那么,如何有效地调节这些炎症因子的活性呢?近年来,越来越多的研究开始关注肠道菌群在调节炎症因子和免疫反应中的作用。
在疾病发展的早期阶段,即使在临床症状尚未显现时,身体内部可能已经发生了微妙的改变。肠道菌群作为人体最大的微生态系统,常常能够最早感知这些变化,并通过多种途径向身体发出预警信号。
我们以前的文章也有很多提及,肠道菌群不仅能影响局部的免疫反应,还能通过多种机制影响全身性的炎症状态,比如说:
代谢产物:
肠道菌群通过发酵膳食纤维产生短链脂肪酸(SCFAs),如乙酸、丙酸和丁酸,这些代谢产物能够调节免疫细胞的功能,特别是对调节性T细胞(Treg)的分化和功能具有重要作用,进而影响炎症因子的产生。
免疫细胞调节:
肠道菌群能够影响树突状细胞(DCs)和巨噬细胞的成熟和功能,这些免疫细胞在调节炎症因子的表达和释放中起着关键作用。
肠道屏障功能:
维持健康的肠道菌群有助于维持肠道屏障的完整性,防止病原体和有害物质的入侵,从而减少炎症因子的激活。
抗炎和促炎平衡:
某些肠道菌群成员能够促进抗炎细胞因子如IL-10的产生,而抑制促炎细胞因子如TNF-α和IFNγ的表达。
肠道菌群发出的预警信号,主要通过代谢产物、免疫细胞调节、肠道屏障功能维持以及抗炎促炎平衡等途径实现,而炎症因子则是传递这些预警信号的关键分子。
通过监测这些早期的分子标志物,我们可以在疾病发展的早期阶段进行干预,从而更有效地预防和控制炎症反应的发生发展。
接下来,我们将深入探讨常见的炎症因子(炎症标志物),包括C反应蛋白、粪便钙卫蛋白、TNF-α、IL-1、IL-6、IL-10、IL-17、IL-22等,这些炎症因子的具体功能,肠道菌群与这些炎症因子的关联等。
C反应蛋白(CRP)是一种重要的由肝脏产生的急性期反应蛋白,是临床上最常用的炎症标志物之一。比如,广泛使用于IBD筛查和评估疾病活动性、临床复发和治疗反应。
什么时候需要做CRP测试?
——急性
CRP水平在体内发生炎症或组织损伤时会急剧上升。比如说,感冒时身体的免疫系统会被激活,C反应蛋白的产生显著增加,反映了身体正在经历一种急性炎症反应,通常伴随着其他症状,如发热、 寒战、喉咙痛、全身乏力、呼吸急促、恶心呕吐等。一般出现这种情况的时候医生会要求抽血,看看CRP指标。
——慢性
除了感染性疾病的早期诊断外,CRP水平的升高还可用于判断疾病的严重程度和监测治疗效果。例如,在风湿性关节炎、狼疮、炎症性肠病、血管炎、哮喘等慢性疾病中,CRP常常作为一种重要的生物标志物,帮助医生评估病情进展及治疗反应。也可用于术后并发症监测。
例如,血液中高水平的hs-CRP与心脏病发作的风险增加有关。如果hs-CRP水平较高,心脏病发作的人更有可能再次心脏病发作。
CRP水平的高低意味着什么?
一般来说,健康人的血液中CRP含量很低。

CRP与肠道菌群有什么关联?
一项研究中,在CRP血浆水平升高的肥胖小鼠中,Akkermansia muciniphila的比例下降。
Phascolarctobacterium属成员的丰度与较低水平的CRP有关。这种关系可能会解释为什么该菌属比例的下降与结肠炎症有关:Phascolarctobacterium是丙酸的生产者,丙酸是一种短链脂肪酸,通过抑制促炎调节因子NFκB的活性来抑制促炎级联反应。同样,粪杆菌的丰度与CRP水平呈负相关。
因此,CRP是一种下游炎症标志物,可以通过特定肠道微生物的抗炎代谢产物的作用下调。
对BMI超过25的健康受试者的基线血清和微生物群数据的评估表明,CRP水平较高的受试者乳杆菌属和双歧杆菌属的细菌丰度明显较低,但大肠杆菌属和拟杆菌属的丰度较高。
钙卫蛋白是一种胞浆蛋白复合物,在中性粒细胞中组成性表达,并在肠道炎症期间迁移至肠粘膜时释放。
在健康状况下,钙卫蛋白具有免疫调节功能,对免疫防御至关重要;在慢性炎症性疾病中,钙卫蛋白可通过细胞因子受体结合和活性氧的产生来促进疾病进程。
钙卫蛋白——非侵入性生物标志物
自20世纪80年代钙卫蛋白的鉴定和表征以来,粪便钙卫蛋白成为一种经过显著验证的非侵入性生物标志物,可用于评估肠道炎症,是短期复发和IBD炎症活动的可靠预测指标。
举个例子:一个人去医院看病,主诉反复腹泻、腹痛、体重下降,有慢性腹泻的病史,过去几个月中症状有所加重,医生考虑他可能与肠道疾病相关,为了确诊,医生可能会开具粪便钙卫蛋白检测进行辅助诊断,帮助区分炎症性肠病和肠易激综合征。
钙卫蛋白水平高低意味着什么?
粪便钙卫蛋白与肠道菌群有什么关联?

一项来自TREND队列的大样本老年人研究发现,在高钙卫蛋白组与低钙卫蛋白组中,几种促炎肠道微生物属显著增加,而产短链脂肪酸菌减少。
在粪便钙卫蛋白升高的组中,几种产短链脂肪酸菌属(如梭菌属、Blautia、Turicibacter)的丰度降低与IBD、帕金森和心血管疾病中的许多发现一致。这些产生SCFA菌减少可能是几种疾病机制的关键,因为SCFA可以防止病原体,调节代谢,内分泌和免疫功能,并影响药物代谢和吸收。
发炎的肠道中较高水平的氧气可以允许肠杆菌科的有氧呼吸,同时抑制专性厌氧菌、拟杆菌和产生SCFA的梭菌的生长。此外,通过与富含脂肪的西方饮食的相互作用,含有促炎脂多糖作为膜成分的革兰氏阴性菌可能会引发炎症和粪便钙卫蛋白水平升高。
血清中,高粪便钙卫蛋白组IL-17 C、CCL 19和毒性代谢产物硫酸吲哚酚升高。这些变化部分由肠道微生物群介导。此外,高粪便钙卫蛋白组显示BMI增加,心脏病发作和肥胖的患病率较高。
在免疫疗法治疗肝细胞癌患者期间,粪便钙卫蛋白显示出与阿克曼氏菌与肠杆菌科比例和肠道微生物群α多样性相反的时间演变,但与zonulin-1和LBP相似。
肿瘤坏死因子-α(TNF-α)是驱动炎症的关键细胞因子。TNF-α在炎症级联反应的上游启动阶段,是Th1信号通路关键的细胞因子,在人体免疫系统中扮演着“紧急呼叫器”的角色。
该分子水平升高与胰岛素抵抗和葡萄糖耐受不良相关,因为TNF-α能够激活各种信号传导途径,包括mTOR途径,使其成为代谢疾病发展中的关键分子。
TNF的“好”
TNF诱导睡眠,并增加非快速眼动睡眠。因此,当我们晚上想入睡时,它提高一些是很好的。TNF在健康人中在夜间自然升高。
TNF是一种直接的脂肪克星,它导致脂肪细胞中的胰岛素抵抗,但也导致肌肉细胞中的胰岛素抵抗。这意味着葡萄糖不能进入这些细胞。
TNF通过抑制食欲素来抑制食欲。因此,高水平的TNF会使你吃得更少,并抑制葡萄糖进入脂肪细胞,从而使你变瘦。如果你减少TNF,会变得更饿,储存更多的脂肪。因此,抗TNF治疗导致体重增加并不奇怪。
TNF的“坏”
TNF通过抑制食欲素让人感到疲劳,降低情绪并降低认知和身体表现。
注:食欲素是一种非常重要的神经递质,对许多身体功能。食欲素在记忆获得和巩固以及长期记忆强化中起着许多关键作用。因此,如果你有炎症升高,它会损害你的认知能力。
TNF可以通过破坏线粒体造成持久的伤害。
TNF还可以降低甲状腺激素,导致“低T3综合征”。它也可以降低睾酮(趋势,但不显著)。
TNF会减缓伤口愈合,这意味着需要更多的时间从运动/受伤中恢复。
TNF可诱导“肠漏”。
长期升高的TNF-α也会扰乱昼夜节律并导致白天疲劳。
与TNF-α相关的疾病:炎症性肠病(IBD)、类风湿性关节炎(RA)、2型糖尿病、肥胖、系统性红斑狼疮、神经退行性疾病、精神分裂症等。
哪些肠道菌群与TNF-α呈负相关?
哪些肠道菌群与TNF-α呈正相关?
TNF-α在不同类型的感染中表现出不同的作用,例如在真菌感染中,TNF-α通过调节Th17/Th2和中性粒细胞/嗜酸性粒细胞的平衡来影响炎症反应。而在克罗恩病患者中,TNF-α的诱导活性与某些革兰阴性菌有关。
肠道菌群通过其代谢产物,如短链脂肪酸,可以影响TNF-α的水平。短链脂肪酸能激活AMPK,减少FIAF(诱导型脂肪因子)的产生,从而抑制脂多糖的活性,进而影响TNF-α的产生。
★ 如何减少TNF-α?
生活方式:运动(骑车)、瑜伽、太极拳、睡眠不足后的小睡、谈恋爱等。
饮食:沙丁鱼、蘑菇、大蒜、蜂蜜、大豆、苦瓜、十字花科蔬菜(西兰花、花菜)、水果(红树莓、蓝莓、黑醋栗果、李子、桃、荔枝、巴西莓)等。
其他补充剂:姜黄素、鱼油、肉桂、精氨酸、甘氨酸、组氨酸、铬、植物淄醇、黄芪、青蒿素、柠檬苷、辅酶Q10、紫锥菊、葡萄糖胺、小檗碱、黄芩、银杏、南非醉茄、槲皮素等。
IL-1是一种重要的促炎细胞因子。促进炎症细胞的招募和活化,增加血管通透性,吸引免疫细胞到达炎症部位。参与调节T细胞和B细胞的活化、增殖和分化,促进发热反应、疼痛、肿胀。同时也可以诱导某些细胞类型的凋亡,参与组织修复和再生。
与IL-1相关的疾病:自身免疫性疾病、感染性疾病、心血管疾病、代谢性疾病、神经退行性疾病等。
哪些肠道菌群与IL-1呈负相关?
哪些肠道菌群与IL-1呈正相关?
肠道菌群代谢产物,短链脂肪酸,通过激活AMPK和抑制PGC-1α,进而影响IL-1的产生。
◆ IL-1β
IL-1β是IL-1家族的重要成员之一,同属于促炎性细胞因子,IL-1β常作为特异性炎症标志物。
IL-1β的“好”
IL-1β是诱导睡眠机制的一部分,并增加非快速眼动睡眠,IL-1β具有昼夜节律,在睡觉前升高,但如果你是夜班工人,它会转移到白天。
IL-1在记忆功能中发挥作用,所以人需要一定水平的IL-1,但要“尽可能低”。
在啮齿动物中,IL-1β增加了催产素和加压素的释放。
IL-1β增加NGF。
NGF和NT-3在刺激神经突起生长方面有些独特,这是NGF、BDNF或NT-4无法单独完成的。IL-1β还会增加GDNF,这再次刺激神经突起的生长。
此外,它可以通过增加bFGF来增加多巴胺促进神经元。
IL-1β的“坏”
如果你的IL-1水平升高,那么这将影响你的情绪、认知功能、清醒程度和动力,需要关注降低慢性炎症。
IL-1与抑郁症有关,可能通过减少雌激素合成、增加黄体酮分解影响情绪,同时降低雄性激素水平。压力可通过IL-1b介导的途径导致抑郁,同时损害认知能力,影响学习和记忆,这可能与脑源性神经营养因子(BDNF)的减少有关。
IL-1通过抑制食欲素引起疲劳,并与焦虑、HPA轴激活、IBS、认知缺陷和多种慢性疾病相关。
IL-1β与低睾酮水平相关,可能通过影响甲状腺激素和皮质醇水平降低性能。它还抑制胰岛素释放,影响血糖水平,降低乙酰胆碱水平,并在肠道中抑制胃酸,可能导致幽门螺杆菌感染失控。
IL-1β与肠道菌群的关联
★ 如何减少IL-1β?
饮食:蔬菜和水果(花青素)、芹菜、生姜、十字花科蔬菜(西兰花、花菜)、燕麦鱼(虾青素)等。
益生菌:植物乳杆菌等
其他补充剂:维生素A、VB2、穿心莲、β-葡聚糖、葡萄籽提取物、水飞蓟素、红景天、黄连素、小檗碱、葡萄籽提取物、鱼油、茶多酚、蜂蜜、黄芩苷、迷迭香酸、丹参、锌(如果缺乏)、苜蓿、白术、紫苏等。
IL-6是与系统性炎症相关的炎症因子,调节免疫反应,参与激活和分化T细胞,促进B细胞分化和抗体产生,促进急性期蛋白的合成,促进中性粒细胞的募集,参与炎症性疾病的发生发展。
IL-6在中枢神经系统中也发挥作用,参与调节神经炎症和情绪反应。
IL-6可以通过两种方式激活细胞:
IL-6在你生病和运动后升高,特别是有氧运动。如果运动增加炎症标志物,那么怎么理解运动是健康的?
当你运动时,肌肉会释放IL-6,这是抗炎的。然而,当免疫细胞(巨噬细胞)释放它时,它是促炎性的。
IL-6还抑制Th1细胞,同时诱导Th2细胞,因此对Th2占主导地位的人来说情况更糟。它还增加了B细胞,这是产生抗体并导致过敏和自身免疫的原因。
不易患自身免疫性疾病的人也可能患有IL-6升高。这是与现代文明病有关的细胞因子。最常见的原因可能是肥胖。
IL-6升高的其他常见原因可能是慢性压力、睡眠太少、吃得太多(特别是吃太多糖或精制食品)、吸烟、过量酒精、运动过多。
IL-6的“坏”
IL-6水平在几乎所有疾病状态中都升高。
它减少了Treg细胞,这反过来又阻碍了我们对摄入的蛋白质产生耐受性的能力-引起过敏。它还增加了中性粒细胞的产生,这是炎症。
IL-6是中年后期认知能力下降的一个很好的预测因子。
IL-6可能会导致情绪恶化,绝望的感觉。IL-6还与暴力自杀、冲动和避免单调乏味相关。
IL-6导致血糖水平升高,增强了应激激素(CRH)对肠道粘膜的影响,导致IBS。IL-6可导致肠漏。
IL-6通过抑制(或超甲基化)对GABA正常工作重要的基因(GAD 67)而导致精神分裂症。
IL-6是CRP最有效的诱导剂,CRP就是我们前面讲的炎症标志物。
它可以通过增加IgG和IgM抗体产生和恶化食物敏感性和自身免疫问题。
IL-6也会导致皮肤问题。IL-6在患有皮肤真菌变色菌的人中升高。IL-6还增加了Th 22细胞,这破坏了皮肤微生物平衡。
IL-6的“好”
IL-6如果升高大多是不好的,但短暂的峰值可能是有益的。
TNF和IL-1β增加IL-6,但IL-6反过来抑制这两种细胞因子,其比IL-6本身更有害。在这种方式下,它是一种抗炎。抑制TNF,分解脂肪细胞并降低胰岛素抵抗。
IL-6在一些细菌、病毒和真菌感染中起保护作用。
IL-6的正常水平是什么?
在健康受试者中,IL-6血液水平几乎检测不到,范围在2-6 pg/ml之间。另一项研究提到,健康人的平均水平为0.5 pg/ml 。
抑郁症患者的IL-6水平比健康人高约1.78 pg/ml。
在患有风湿性关节炎的人中,水平可以增加到1000倍(不常见)。在败血症中,这是非常危险的,它可以增加到一百万倍。
IL-6与肠道菌群有什么关联?
高脂饮食会削弱粘液层的完整性,增加血液中LPS的水平,通过TLR-4传递,导致血液中TNF-α、IL-1、IL-6和PAI-1(纤溶酶原激活抑制剂-1)的水平升高,引起系统性炎症。
坏死的肠道粘膜细胞会刺激巨噬细胞产生IL-6。
★ 如何减少IL-6?
生活方式:情绪积极、睡眠不足后的小睡、听音乐等。
饮食:地中海饮食、燕麦、多酚、坚果(腰果)、豆类、橄榄油、蔬菜、蓝莓、红树莓、蜂蜜等。
其他补充剂:鱼油、植物甾醇、螺旋藻、维生素B2、VB12、VE、镁、铬、锌、精氨酸、组氨酸、甘氨酸、银杏、维生素E、黄芩苷、乳铁蛋白、葡萄籽提取物、黄芪、丹参、紫锥菊、迷迭香酸、牛至、鼠尾草等。
IL-10是一种重要的抗炎因子。
它能抑制促炎细胞因子的产生(如TNF-α、IL-1β、IL-6),降低抗原呈递细胞的活性,减少炎症细胞的募集,有助于炎症反应的消退。抑制Th1细胞的活化,从而调节Th1/Th2平衡。
IL-10的“好”
在自身免疫性疾病(如类风湿性关节炎、系统性红斑狼疮等)和移植免疫中,IL-10有助于防止自身反应性T细胞的活化,减少对移植器官的排斥反应。
IL-10抑制COX-2,这是参与偏头痛,疼痛和炎症。COX-2通常被非甾体抗炎药如阿司匹林和布洛芬阻断。
通过抑制肥大细胞,它抵消了这些细胞在过敏反应部位的炎症作用。
IL-10通过减少暴饮暴食并降低下丘脑(控制食欲的腺体)中的胰岛素和瘦素抵抗(通过抑制细胞因子、Nf-kB和ER应激)来减少肥胖。
IL-10的“坏”
IL-10可以阻断对病毒感染的反应,甚至直接增加病毒蛋白的产生,比如说,在慢性疲劳综合征中,IL-10增加;慢性感染的丙型肝炎患者在遗传上倾向于高IL-10产生,对治疗的积极反应较低。
平衡 IL-10 的“好”与“坏”
Th 1免疫系统,特别是CD 8 + T细胞和IFN γ,是人体对抗癌症的机制的一部分。阻断IL-10显示出作为癌症治疗的前景。然而,IL-10在某些情况下也通过促进细胞毒性T细胞活性和IFN-γ产生而发挥保护性抗癌作用。
重要的是认识到全身和癌组织中的IL-10水平之间存在差异。如果IL-10在正常组织中处于健康水平,在癌组织中处于低水平,那么这是比较理想健康的。
血液中IL-10的水平并不一定代表肠道或其他组织中的水平,但通常存在相关性。
在现代环境中,高IL-10水平可能比低IL-10水平更好,因为可以对抗细菌感染。
IL-10与肠道菌群有什么关联?
乳杆菌、双歧杆菌、普氏粪杆菌、某些产丁酸菌:能促进IL-10的产生,从而改善肠道炎症。
益生菌通过促进调节性T细胞(Treg)的分化来增加IL-10的产生。
★ 如何增加IL-10?
生活方式:运动、晒太阳、冥想等。
饮食:芝麻油、肉桂、大蒜、辣椒素、甘草、芥末等。
益生菌:植物乳杆菌、布拉氏酵母菌、干酪乳杆菌、枯草芽孢杆菌等。
益生元:阿拉伯半乳聚糖
其他补充剂:姜黄素、表儿茶素EGCG、Boswellia、橄榄苦苷、褪黑素、白藜芦醇、维生素D3、辅酶Q10、植物甾醇等。
IL-17(白细胞介素-17)是一种重要的促炎细胞因子,在自身免疫和炎症反应中发挥关键作用。IL-17能够促进多种细胞产生炎症因子,如IL-1β、TNF-α和IL-6,促进中性粒细胞募集,加剧炎症反应。
在肿瘤微环境中具有双重作用,既可以促进抗肿瘤免疫反应,也可能促进肿瘤的侵袭和转移。
与自身免疫性疾病、肿瘤、感染性疾病等相关。
IL-17水平的变化可以作为某些疾病预后的生物标志物。
IL-17 C属于IL-17细胞因子家族,由上皮细胞而不是免疫细胞产生。它作为对上皮损伤的快速局部自分泌反应,促进抗微生物保护反应和肠屏障维持。
分节丝状菌(SFB):通过其鞭毛蛋白促进其产生。
青春双歧杆菌(Bifidobacterium adolescentis):能够诱导肠道Th17细胞积累,从而促进IL-17的产生。
IL-22(白细胞介素-22)是IL-10家族的重要成员,主要参与组织修复和黏膜免疫。
具体来说,IL-22在组织损伤后的修复和再生过程中起着重要作用,特别是在肝脏和肠道等上皮组织中。
它是一种促炎细胞因子,但它也能发挥抗炎作用,特别是在抑制过度的炎症反应和促进组织稳态方面。
IL-22能够增强上皮细胞的抗菌肽表达,从而增强机体对细菌和病毒感染的防御能力。
在急性结肠炎中具有保护作用,但在慢性结肠炎中,IL-22与IL-17A协同介导致病性。
分节丝状菌(SFB):通过鞭毛蛋白参与调节其产生,诱导SAA产生来促进IL-22的分泌,刺激树突状细胞促进IL-22的产生。
IFNγ(干扰素-γ)是一种重要的细胞因子,它在免疫反应、抗感染、抗肿瘤和调节免疫应答中扮演着重要角色。
IFNγ是Th1细胞介导免疫反应的关键因子,它能够促进Th1细胞的分化,并抑制Th2细胞的分化,从而调节Th1/Th2平衡。
在某些自身免疫性疾病中,如多发性硬化症和类风湿性关节炎,IFNγ的过度产生与疾病的发生和发展有关。
肿瘤:IFNγ在肿瘤免疫监视中起关键作用,但其在肿瘤微环境中的作用可能更为复杂,包括促进肿瘤免疫逃逸。
TGF-β(转化生长因子-β)是一种多功能细胞因子,在调节免疫反应和促进Tregs细胞的增殖中起作用。
肠道菌群的变化可以影响TGF-β的产生,进而影响Tregs和Th17细胞的平衡。
丁酸梭菌,诱导树突状细胞中TGF-β信号传导,进而诱导调节性T细胞(Treg)的产生。
以上我们了解一些常见的炎症因子的功能,与肠道菌群的关联,基于这一认识,我们将进一步探讨这种异常变化如何表征不同疾病的风险,以及如何通过早期干预来预防和治疗相关疾病。
在探讨肠道菌群与炎症因子异常之间的关系时,我们不得不关注它们在多种慢性疾病中的作用,尤其是那些与炎症密切相关的疾病。
这里我们通过举例分析几种典型疾病(抑郁症、心血管疾病、炎症性皮肤病)中肠道菌群与炎症因子的动态变化特征,更深入地理解肠道菌群如何作为炎症反应的早期指标,为疾病的早期预防和个体化治疗提供科学依据。
抑郁症是一种常见的精神障碍,其特征为情绪低落、食欲不振和高自杀率。研究表明,炎症反应在抑郁症的发病中起着关键作用,炎症水平的紊乱可增加抑郁症的发病率。
调节炎症水平可能是肠道菌群影响宿主健康的途径之一。通过调节特异性肠道菌群和炎症反应,可以实现抑郁症的早期预测、预防和个性化治疗。
➤ 抑郁症
一项研究通过孟德尔随机化分析方法确定了15个与抑郁症相关的肠道菌群分类群和4种细胞因子,并证实了某些细胞因子在肠道菌群对抑郁症影响中的介导作用。
研究发现,Romboutsia、Intestinimonas、瘤胃球菌UCG 011等对抑郁症具有保护作用。
Romboutsia,Ruminococcaceae UCG 011,Intestinimonas都是产丁酸菌,临床研究发现,Romboutsia的丰度与帕金森病患者的抑郁状态呈负相关。同样,应激耐受性较差的小鼠含有较少的Romboutsia,导致对抑郁症的易感性更高。
Intestinimonas与IL-10水平呈正相关,与能够修复肠道损伤的促炎细胞因子DAO、D-LA呈负相关。
瘤胃球菌科UCG 011能够影响促炎细胞Th17的分化,减少促炎细胞因子IL-17的分泌,改善慢性炎症,缓解疼痛和焦虑抑郁症状。
毛螺菌FCS 020、链球菌、Marvinbryantia等被确定为抑郁症的危险因素。
毛螺菌科FCS 020能够诱导炎症反应,与血清脂多糖和细胞因子产生正相关,并且在自闭症儿童中丰度增加。
链球菌是一种与LPS密切相关的促炎性肠道菌群。
Marvinbryantia在慢性轻度应激大鼠中数量增加。
ADA 和 IL-18 R1是抗抑郁的保护性细胞因子。
VEGF_A和TNFSF 14是促进抑郁的危险因子。
抑郁症的严重程度与VEGF_A呈正相关。这可能与VEGF介导的血脑屏障功能障碍有关。许多抗抑郁药物通过调节VEGF_A发挥抗抑郁作用,因此VEGF_A对抑郁症的治疗效果具有预测作用。
TNFSF 14是TNF受体超家族的成员,其通过激活NF-κB信号通路促进促炎细胞因子的产生。TNF损害神经递质的合成并降低5-羟色胺的可用性,导致神经毒性代谢物的积累,这反过来会导致神经系统损伤并导致抑郁症。
循环细胞因子介导的肠道菌群对抑郁症的影响
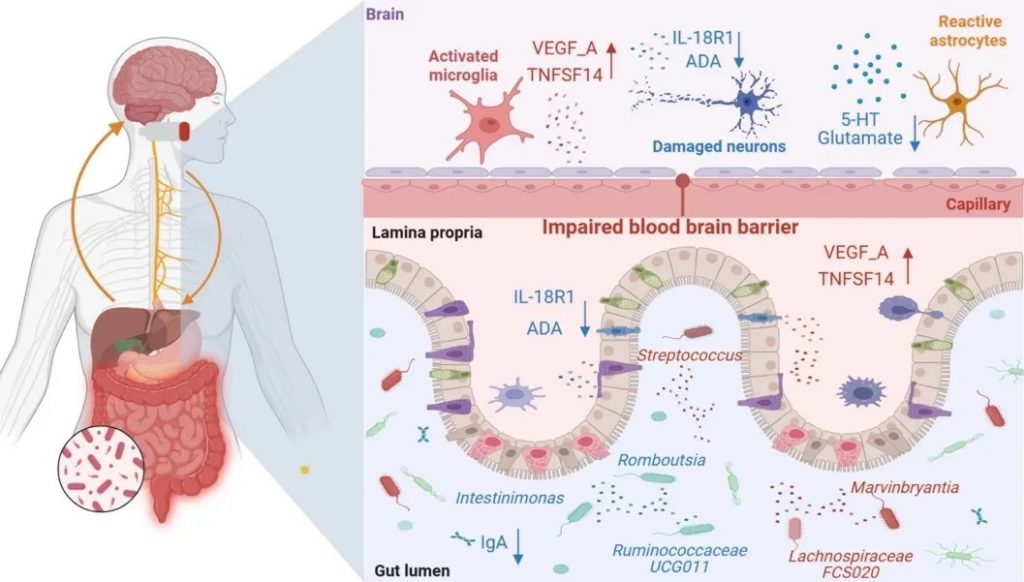
doi.org/10.1007/s13167-024-00379-z
➤ 重度抑郁症(MDD)
一项研究探讨了首发未经治疗的重度抑郁症(MDD)患者的肠道菌群组成与炎症因子和认知功能之间的关系。
研究发现MDD患者的肠道菌群多样性显著降低,某些菌群如拟杆菌属、Alistipes增加;一些菌群如梭菌科、Turicibacter减少。这些肠道菌群的改变与炎症因子(如IL-6、CRP)水平升高以及认知功能障碍(如执行功能、记忆力下降)显著相关。
在MDD患者中,拟杆菌科和拟杆菌属均与hsCRP、CCT1、CCT2呈正相关。
拟杆菌属是嗜酸性和革兰氏阴性的,是存在于人类胃肠道系统中非常丰富的细菌。拟杆菌属的某些菌株由于其许多能力对人类健康有利。然而,当人们经历压力,如休克,虐待,失去家庭成员等。拟杆菌属物种的某些菌株如脆弱拟杆菌可分泌脂多糖(LPS)、细菌淀粉样蛋白、内毒素(如脆弱溶素)和外毒素。这些神经毒素刺激各种细胞类型中TNF-α、IL-1β、IL-8、IFN-γ、CXCL 8和其他炎性细胞因子和趋化因子的释放,导致对这些细菌分子病原体的炎症反应。
活化的炎症反应可以破坏肠粘膜屏障以及血脑屏障,并且进一步地,它们可以活化CNS的小胶质细胞。发现活化的小胶质细胞参与促炎细胞因子的分泌,包括IL-1β、IL-6、TNF-α和TGF-β,从而有助于患有神经障碍的个体中认知障碍的发展。
Alistipes与IL-6呈正相关,与延迟记忆、总分和标准化评分呈负相关。
Alistipes也是促炎细菌,有研究表明,Alistipes属以IL-6依赖性方式参与促进炎症和肿瘤发生。本研究中Alistipes与IL-1、IL-6无显著相关性,与TNF-α呈负相关。因此,Alistipes可以通过炎症反应以外的其他方式加重认知障碍。
扩展阅读:
肠道重要菌属——另枝菌属(Alistipes),调节炎症情绪等的潜力菌
Clostridiaceae、Turicibacterae、Turicibacter与IL-1β和IL-6均呈负相关。
➤ 伴有厌食症的重度抑郁症
与健康个体相比,患有厌食症重度抑郁症患者具有不同的肠道微生物群,具有更高的CRP水平。伴厌食症的抑郁症患者中Blautia含量更丰富,并与CRP、HAMD评分和厌食症呈正相关。肠道菌群可能通过炎症因子CRP影响MDD和厌食症。
粪杆菌、拟杆菌、Roseburia和副拟杆菌与厌食、HAMD评分和CRP水平呈负相关。
短链脂肪酸通过干扰NF-κB通路发挥抗炎作用,补充短链脂肪酸可以减少炎症并缓解抑郁症状。
因此,MDD患者中产短链脂肪酸菌的减少可能会通过炎症反应引起抑郁症。这些炎症分子干扰食欲并促进厌食。下丘脑的炎症通过上调5-羟色胺的可用性,并刺激其在下丘脑中的信号传导途径而引起厌食症。
总的来说,由于肠道生态失调引起的免疫失衡是抑郁症发病的早期风险指标。这为利用无创肠道菌群检测对抑郁症进行早期筛查、及时预防和个性化治疗提供了依据。通过将非侵入性肠道菌群检测与现有方法(如心理问卷)相结合,可以共同预测和评估患抑郁症的风险。
心血管疾病(CVD)对人类健康构成了巨大的威胁。炎症是心血管疾病病理过程的普遍原因,包括免疫细胞的激活、积聚和炎症因子的释放。
➤ 动脉粥样硬化(AS)
动脉粥样硬化是CVD的病因之一。脂质沉积和持续性血管炎症被认为是动脉粥样硬化斑块进展的两个核心因素。
一项基于粪便宏基因组学、临床测量和流行病学的研究表明,日常饮食通过影响肠道微生物群促进动脉粥样硬化的形成,而抗炎反应功能障碍可能是核心过程。
脆弱拟杆菌的增加减少了乳酸杆菌的丰度,增加了脱硫弧菌科的丰度,导致葡萄糖或脂质代谢功能障碍,加重炎症反应。
循环中低密度脂蛋白含量显著增加,斑块中CD 36、F4/80增加,促进主动脉斑块的形成和动脉粥样硬化的进展。
衰老是动脉粥样硬化发展的另一个关键危险因素。
在炎症反应加重的衰老个体中,参与花生四烯酸(AA)代谢途径的组分(如20-HETE、PGF 2 α、花生四烯酸和LTB 4)显著增加。因此,建议肠道微生物群与动脉粥样硬化可能通过“肠道微生物群-代谢物-局部炎症-动脉粥样硬化”轴联系起来。
花生皮提取物(PSE)可降低动脉粥样硬化小鼠的血清TC和LDL-C含量,增加HDL-C含量,从而减缓动脉粥样硬化斑块的形成。
天麻素可以调节肠道微生物种类和丰度,降低促炎细胞因子TNF-α和IL-6的水平,增加抗炎因子IL-10的水平。
通心络干预是一种传统中药,通过增加肠道中益生菌的水平来改变斑块稳定性,从而增加有益代谢产物的含量,如反式阿魏酸,这可以抑制斑块中NLRP 3相关的炎症通路并稳定斑块。
乳酸杆菌的管理减少了来自受干扰的肠道微生物群的毒素,并增加了SCFA的水平,抑制了动脉粥样硬化的进展。
黄酮类化合物通过抑制TMA裂解酶而具有治疗冠心病的作用。
燕麦纤维可以防止动脉粥样硬化的恶化,阻断了TLR 4信号通路,降低了NF-κB p65的表达,并通过影响肠道微生物源性异丁酰-L-肉碱、戊酰肉碱、1-甲基鸟苷和2-甲基鸟苷来维持肠粘膜屏障的完整性。
鱼油衍生的长链单不饱和脂肪酸(LCMUFA),通过降低厚壁菌门和拟杆菌门的比例,增加肠道中阿克曼氏菌的丰度,上调SCFA以及SCFA诱导的一些胰高血糖素样物质来维持肠道微环境的平衡,降低了血清中炎性细胞因子的水平,抑制了动脉粥样硬化病变的进展。
支链氨基酸(BCAA)补充剂可以通过调节炎症来减轻动脉粥样硬化,包括减少巨噬细胞浸润、降低炎症因子的血清水平和抑制炎症相关信号通路。
➤ 慢性心力衰竭(CHF)
对53名慢性心力衰竭患者和41名对照成员的粪便宏基因组分析显示,慢性心力衰竭患者的肠道微生物群组成和代谢特征与对照组有显著差异,提示肠道微生物群功能障碍与慢性心力衰竭密切相关。
当肠道微生物群被破坏时分泌的LPS,以TLR4依赖性方式减少ZO-1紧密连接(TJ),并诱导肠上皮TJ的明显变形,导致肠屏障完整性的破坏。
心力衰竭患者会发生慢性全身炎症反应,血浆中几种促炎细胞因子的水平与疾病的严重程度和预后相关。肠道微生物群破坏和细菌产物(如LPS)易位到血液中是炎症过度状态的主要因素。
LPS是最强的促炎介质之一,可诱导心力衰竭患者血清中TNF-α、IL-1和IL 6的释放。另一方面,LPS通过TLR 4直接诱导心肌细胞损伤。
研究表明,晚期心力衰竭患者心脏中TLR 4的表达增加,与心脏炎性损伤高度相关,而抑制TLR 4可缓解心力衰竭的进展。
然而,一些研究表明,通过适当调节肠道微生物群,从而减轻或逆转心室重塑,可以减轻炎症。
目前有报道称,一些中药,如芪荔强心(QL),可稳定心力衰竭后的肠道菌群,通过减少炎症因子(如NLRP 3、IL-1β和TNF-α)的产生来抑制心肌纤维化和心脏重塑。
严重的心力衰竭总是伴随着肠道功能障碍。因此,重视肠功能的维持,可能会改善心力衰竭患者的预后。
肠道微生物群失衡会加重心血管疾病
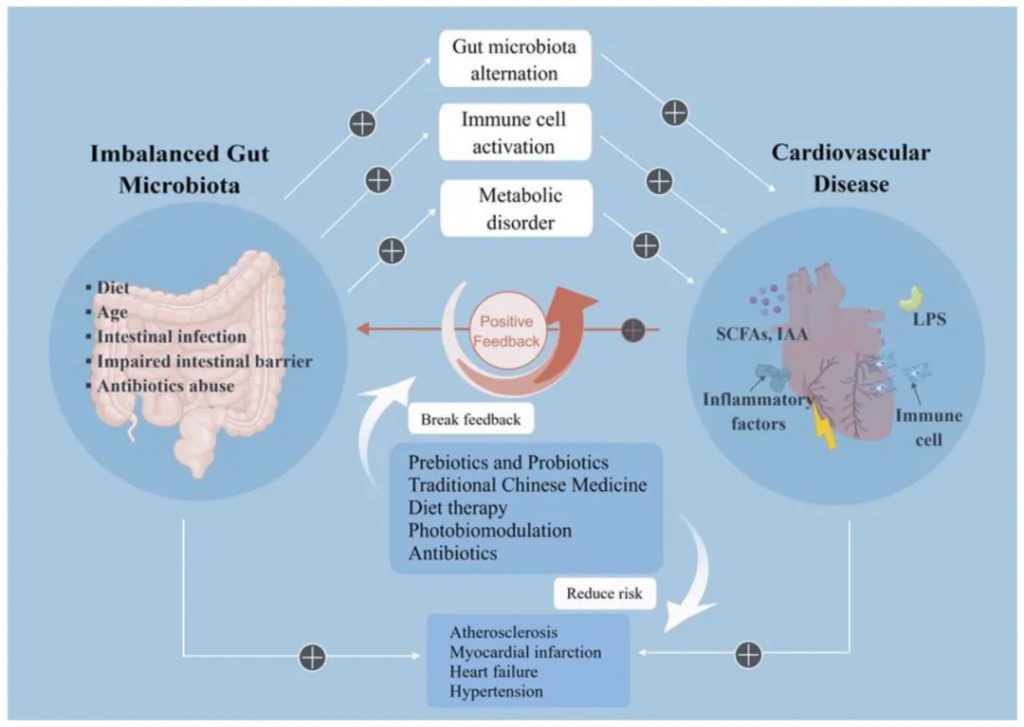
doi.org/10.3390/nu15030607
➤ 高血压
• 高盐饮食与肠道菌群失衡:
高盐饮食导致乳杆菌属减少,这些菌株能够产生肠道吲哚-3-乳酸,进而影响Th17细胞的活化。
• Th17细胞与炎症因子IL-17A:
Th17细胞的活化与IL-17A的产生增加有关,IL-17A通过上调肾脏中的钠转运蛋白(如钠氢交换蛋白3和氯化钠共转运蛋白)促进肾钠再吸收,这可能导致盐敏感性高血压。
• 益生菌治疗与血压调节:
用鼠乳杆菌(Lactobacillus murinus)进行的益生菌治疗可以预防小鼠的盐敏感性高血压,这表明通过调节肠道菌群可以影响血压。
• 高盐饮食与肠道菌群代谢物:
高盐饮食降低了肠道中脆弱拟杆菌和花生四烯酸的水平,这可能增加肠源性皮质酮的产生,进而提高血清和肠道中的皮质酮水平,促进血压升高。
• 饮食中钠的减少与SCFA:
减少饮食中的钠可以增加循环中的短链脂肪酸(SCFA),降低血压,这表明菌群代谢物SCFA可能在血压调节中发挥作用。
• 神经炎症与高血压:
肠道微生物群的紊乱及其代谢产物失调,会刺激巨噬细胞释放过量的炎症因子,加剧高血压的进展。
• 交感神经系统的激活与肠道菌群:
交感神经系统的激活增加了肠粘膜的渗透性,破坏了肠道微生物群的平衡,导致炎症细胞的动员和分化,这些炎性细胞返回大脑后加重神经炎症。
双歧杆菌能够增加eNOS的活性,降低血清过氧化氢酶的活性,这可能有助于维持血管的舒张和降低血压。
高纤维饮食增加了共生细菌的丰度,抑制了机会致病菌的繁殖,例如,产乙酸菌比例的增加有效降低了血压,减轻了心脏肥大和纤维化。
总的来说,维持肠道微生物群的稳定性对CVD的进展具有抑制作用。合适的饮食疗法,如益生菌和益生元补充剂,可以维持肠道微生物群的平衡,这已被证明可以有效降低血液中炎症因子的水平,改善心血管疾病的预后。
炎症性皮肤病代表了一组具有多种病因的疾病,包括遗传因素、感染和免疫失调,涉及先天性和适应性免疫系统中各种免疫细胞和炎症介质的激活。
一项研究首次使用双样本MR分析评估肠道微生物群与炎症性皮肤病之间的双向因果关系。
doi.org/10.3389/fimmu.2023.1231848
▸阿克曼氏菌属、瘤胃球菌属、双歧杆菌属、真杆菌属、粪球菌属等:
产生乙酸盐、丙酸盐和丁酸盐,通过GPCR和PPARγ受体调节免疫细胞,减少炎症因子释放,抑制组蛋白脱乙酰酶(HDAC),促进线粒体脂肪酸β-氧化。
▸乳酸杆菌和双歧杆菌:
增加色氨酸(Trp)和Trp代谢物,维持肠道屏障功能,减少痤疮炎症。
▸长双歧杆菌特殊作用:
将Trp代谢为吲哚-3-甲醛(I3C),通过AHR途径抑制Th2细胞,缓解特应性皮炎(AD)。
▸双歧杆菌、乳杆菌、Roseburia:
将多不饱和脂肪酸代谢为共轭亚油酸(CLA),抑制COX-2/5-LOX途径,抑制TLR4/NF-κB信号通路,减轻特应性皮炎皮肤病变。
▸硫酸盐还原菌(SRB):
如Desulfovibrionaceae,产生硫化氢(H2S),干扰丁酸盐氧化,损害肠道屏障,增加炎症因子释放。
以银屑病(牛皮癣)为例
银屑病是一种慢性复发性炎症性皮肤病,其特征是促炎细胞因子的释放增加。
Th-1、Th-17、Th-22细胞的扩增和活化, 一旦活化,这些细胞促进大量促炎介质的产生,包括但不限于来自角质形成细胞、淋巴细胞和其它免疫细胞的TNF-α、IL-6、IL-1、IL-17、IL-22、IL-23、VEGF、IFN-γ。此外,这些细胞促进皮肤病变的免疫发病机制,并在银屑病过程中驱动全身参与。
通过健康的饮食和运动获得的体重减轻能够改善银屑病的临床病程和治疗反应,甚至防止其发生,这种平衡的一个关键因素是肠道微生物群。(这在我们之前的文章中也详细阐述过)
肠道菌群在代谢综合征和银屑病中的多效性作用
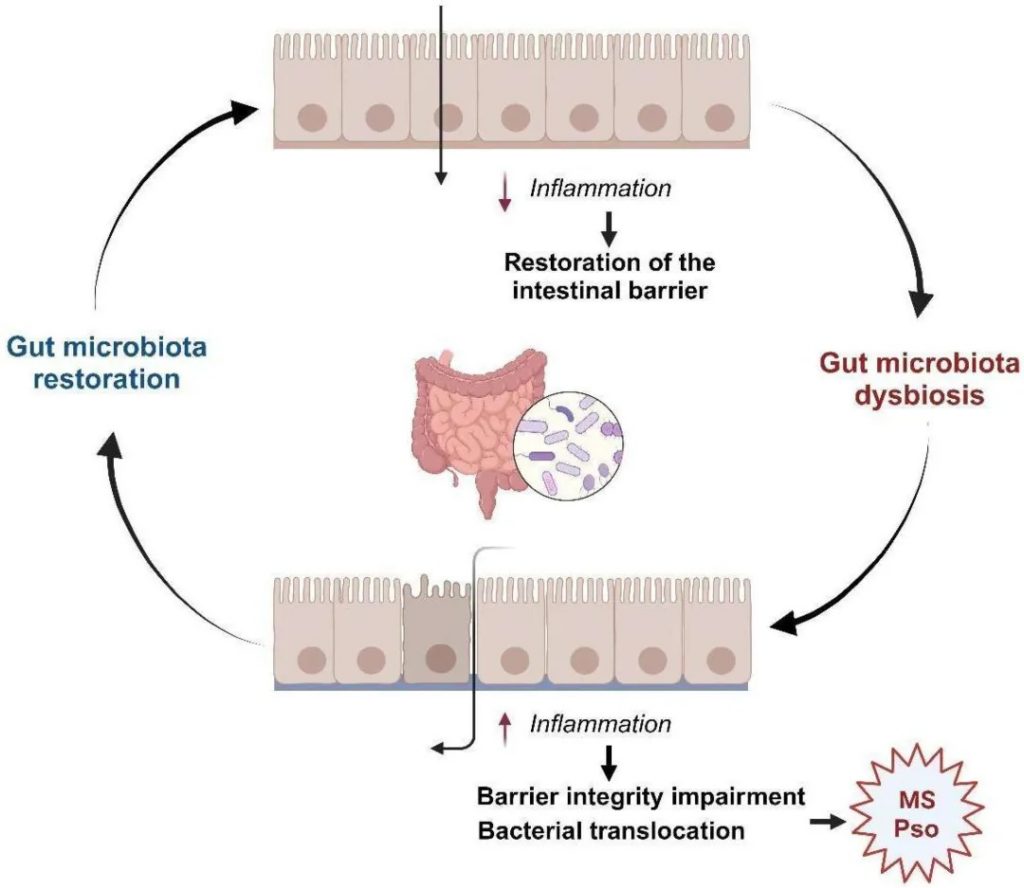
doi.org/10.3390/ijms25158098
哪些菌群产生炎症因子,影响银屑病发生发展?
厚壁菌门中,金黄色葡萄球菌(Staphylococcus aureus)产生超抗原如TSST-1,其刺激角质形成细胞和DC分别产生促炎细胞因子和IL-23。这导致Th17细胞活化和IL-17产生,促进银屑病特征。
放线菌门中,纹状体棒状杆菌(Corynebacterium striatum)直接刺激角质形成细胞和DC产生IL-1β、IL-6和IL-23,增强Th17细胞分化。
在变形菌门中,大肠杆菌和粘膜奈瑟氏菌(Neisseria mucosa)通过LPS激活巨噬细胞和DC,触发IL-23、IL-6和IL-1β的产生,从而稳定Th17细胞并促进IL-17的产生。
孢子形成细菌如梭菌和脆弱拟杆菌通过诱导结肠T淋巴细胞和平衡Th1/Th2/Th17细胞来调节免疫应答.
分节丝状细菌(SFB)诱导Th17细胞分化。
在标准治疗的协同作用下,可以建议采用适当的饮食或其他干预措施来调节肠道菌群,从而改善银屑病的临床表现,并降低合并症的发生率。
婴儿双歧杆菌35624和1:1:1的益生菌混合物(即长双歧杆菌CECT 7347、乳双歧杆菌CECT8145、鼠李糖乳杆菌CECT 8361)在8至12周的治疗过程后,要么降低促炎TNF-α和血浆C-反应蛋白,要么降低患者的银屑病面积和严重程度指数。
在用咪喹莫特治疗的BALB/c小鼠中,戊糖乳杆菌GMNL-77显著降低了红斑鳞屑病变和促炎细胞因子如IL-23和IL-27的mRNA水平。
有趣的是,补充短双歧杆菌CCFM683有效地下调了角蛋白16/17、IL-17和TNF-α的表达,通过调节FXR/NF-κB通路和角质形成细胞增殖来改善银屑病。
以上我们了解了炎症因子在多种疾病中的作用机制,以及肠道菌群如何通过影响这些因子的水平和功能来调节炎症反应。炎症因子不仅反映了炎症的状态,还可以作为疾病进展和治疗效果的生物标志物。
为了有效地评估炎症因子的变化,临床上采用了多种检测方法。这些方法能够提供准确的炎症因子水平信息,辅助医生做出及时的诊断和治疗决策。接下来,我们将详细介绍几种常用的检测技术。
检测体内炎症通常需要特定的血液检查,以测量指示炎症反应的各种标志物。
◉ ELISA(酶联免疫吸附测定)
原理:抗原-抗体特异性结合,通过酶标记检测
优点:
灵敏度高、特异性强、可批量检测
缺点:
检测时间较长、操作步骤多、成本较高
适用:
IL-1β、IL-6、TNF-α等细胞因子的定量检测
◉ 化学发光免疫分析
原理:利用化学发光物质标记抗体或抗原
优点:
检测速度快、灵敏度高、自动化程度高
缺点:
仪器要求高、试剂成本高
适用:CRP、PCT等急性期蛋白的快速检测
◉ 免疫比浊法
原理:
抗原抗体形成免疫复合物产生浊度
优点:
操作简单、成本低、检测快速
缺点:
灵敏度较低、易受干扰
适用:CRP、血清淀粉样蛋白等的常规检测
◉ 流式细胞术
原理:通过荧光标记检测细胞因子
优点:
可同时检测多个指标、特异性强、定量准确
缺点:
设备昂贵、要求技术人员专业水平高
适用:细胞内细胞因子和膜表面标志物检测
◉ PCR技术
原理:检测炎症因子的基因表达水平
优点:
灵敏度极高、特异性强、可检测微量样本
缺点:
操作复杂、成本高、易污染
适用:炎症因子基因表达研究
◉ 蛋白质芯片
原理:多种抗原抗体反应的微阵列分析
优点:
可同时检测多个指标、样本用量少、高通量
缺点:
成本高、技术要求高、标准化难度大
适用:多种炎症因子的同时检测
◉ 肠道菌群健康检测
原理:通过分析肠道菌群及其代谢产物的变化情况,间接反映人体的炎症状态
优点:
非侵入性、可重复采样、早期预警、利于干预、反映整体状态、长期监测
缺点:
成本高、技术要求高、数据分析复杂
适用:多种炎症因子的同时检测
通过肠道菌群监测炎症因子的方法虽然存在一些局限性,但其独特的预警价值和非侵入性特点使其成为传统炎症监测方法的重要补充。
随着技术的进步和研究的深入,这种检测方法的局限性正通过多种创新手段得到克服:
这些技术创新显著提升了肠道菌群检测在临床应用中的价值,特别是在精准医疗和预防医学领域,使其成为疾病预警和健康管理的重要工具。
饮食方式
地中海饮食(MD)包括水果、蔬菜、全谷物、橄榄油、红酒等,可能对IBD有益。有证据表明,地中海饮食后可降低IBD和炎症的发生率。地中海饮食有助于抗炎菌群的存活,并防止肠道微生物群的失调发展。
通过调节肠道微生物群,改变肠道微生物组成,增加SCFA水平,降低尿TMAO水平,地中海饮食可以成为阿尔茨海默的潜在治疗干预措施。此外,更严格地遵守地中海饮食会延缓阿尔茨海默的进展,并提供1.5-3.5年的阿尔茨海默防护。
更多抗炎饮食,详见我们之前的文章:
益生菌
益生菌引入人体后,不仅会产生抗炎代谢产物,下调IL-6、IL-12、TNF-α等炎症因子和NF-κB通路等相关信号通路,还有助于抑制病原体的生长,修复肠道屏障,调节初始淋巴细胞的分化和增殖。
在BALB/c小鼠中,引入干酪乳杆菌可以预防肠道和关节炎症,不仅在膝盖,还在肠系膜和腘淋巴结中下调IL-1β、IL-6、IL-17、IL-23、TNF-α。
在一项涉及18名活动性强直性脊柱炎患者的试点研究中,补充嗜酸乳杆菌和唾液酸乳杆菌4周后,巴斯强直性脊柱炎疾病活动指数和视觉模拟量表有所改善。
此外,干酪乳杆菌、嗜酸乳杆菌、罗伊氏乳杆菌、双歧杆菌和嗜热链球菌的组合成功降低了用光受体间类维生素A结合蛋白免疫的C57BL/6小鼠的视网膜组织学评分,这是一种自身免疫性葡萄膜炎的动物模型。
在牙周炎的背景下,引入乳双歧杆菌HN019或罗伊氏乳杆菌显著改善了牙周炎的临床指标,包括减少探诊深度、减少探诊出血和降低手术风险。上述临床试验或动物实验中没有报告严重不良事件。
下一代益生菌,如F.prausnitzii、A.muciniphila,它们对IBD的治疗效果已经得到证实。这些益生菌可以减少浸润的巨噬细胞,抑制NF-κB信号通路,减少IL-8的产生,最终降低结肠炎的严重程度。
考虑到IBD和常见肠易激综合征之间肠道生态失调的相似模式,下一代益生菌在肠易激综合症管理中的应用也可能很有前景。
益生元
益生元是指微生物选择性利用以带来健康益处的底物。菊粉和低聚果糖等益生元的微生物发酵会产生代谢物(如SCFA),进一步调节肠道微生态系统和免疫反应。
在SpA的背景下,据报道,口服长链菊粉和低聚果糖可显著降低HLA-B27转基因大鼠结肠炎和关节炎的发病率。
对于牙周炎的动物模型,口服甘露寡糖成功地防止了牙槽骨丢失,降低了IL-10和IFN-γ的表达,下调了TNF-α和IL-1β的水平,并显著恢复了肠绒毛和隐窝深度。
值得注意的是,益生元具有广泛可接受的安全性,报告的严重不良事件很少。
后生元
在国际益生菌和益生元科学协会的指导下,益生元是指死亡的微生物或其对宿主有益的成分,包括SCFA、SBA等。
在SpA的背景下,直接外源性补充短链脂肪酸可以减轻各种动物模型中的关节炎严重程度。此外,口服短链脂肪酸还可以防止效应T细胞的激活和免疫细胞向脾脏和颈部淋巴结的运输,最终降低C57BL/6J和Kaede转基因小鼠模型中葡萄膜炎的严重程度。
该领域对原发性硬化性胆管炎的研究相对丰富。已经启动了几项为期12-24周的II期临床试验,报告称,无论是去甲熊去氧胆酸(SBA的衍生物)、奥贝胆酸(FXR配体)还是西洛菲索(FXR激动剂),都能显著降低原发性硬化性胆管炎患者(有或没有IBD)血清中的碱性磷酸酶。
此外,在患有IBD相关肝损伤的C57BL/6J小鼠中,添加乳脂球膜(Milk Fat Globule Membrane)与促炎细胞因子减少、Faccalibacumum和Roseburia恢复、结肠炎和肝损伤减轻以及谷胱甘肽转移酶途径的重新激活有关。
对于牙周炎患者,口服热灭活植物乳杆菌L-137有效地减少了同时接受支持性牙周治疗且基线深度不小于4mm的患者的探诊深度。
此外,小檗碱促进丁酸盐的产生,改善肠道屏障,降低循环LPS和促炎细胞因子水平,下调牙槽骨中的促炎细胞,最终改善牙周炎动物模型中的牙槽骨损失。同样,在后生元中也没有报告严重的不良事件。
抗生素
临床上,抗生素用于杀死致病菌或抑制其增殖。
在SpA的背景下,口服美罗培南和万古霉素有效地抑制了BALB/c和SKG小鼠脾脏中Th1和Th17细胞减少的外周附着点炎的发展。
对于葡萄膜炎,甲硝唑或万古霉素已被证明可以缓解葡萄膜炎,并增加用光受体间维甲酸结合蛋白预处理的B10.RII小鼠肠外淋巴组织中Tregs的丰度。
对于原发性硬化性胆管炎患者,应用万古霉素、甲硝唑和米诺环素可改善肝酶和梅奥风险评分。
此外,阿莫西林联合甲硝唑、单独甲硝唑和阿奇霉素可有效改善牙周炎患者的临床结果,其中阿莫西林联合甲硝唑在减少探诊袋深度、探诊出血和提高临床附着水平方面表现最佳。
粪菌移植 (FMT)
FMT是指将健康人类粪便中的微生物群移植到患者消化道中,使肠道微生态系统快速恢复的疗法。FMT的效果受到各种因素的干扰,包括供体的粪便质量、粪便的制备程序、给药方法和频率、FMT前的个体化肠道微生物组成(包括细菌、真菌和病毒)以及操作员技术。
一项试点随机对照研究表明,FMT组的内镜严重程度指数降低,C反应蛋白水平降低,这证明了FMT在维持克罗恩病缓解方面的疗效。
FMT还可以通过改善肠道微生物群的失调来减少肝脏脂肪积聚,从而减少NAFLD。
对FMT在阿尔茨海默病治疗中的作用的系统综述表明,FMT可以恢复SCFA和健康的微生物组,从而破坏阿尔茨海默患者的Aβ寡聚体,从而减少阿尔茨海默的发病机制。进一步机制研究表明,FMT降低了结肠、血清和SN中的LPS水平,抑制了TLR4/MyD88/NF-κB信号通路,使肠道微生物群和SCFA正常化,增加了突触素I的表达,并改善了阿尔茨海默模型小鼠的认知缺陷和Aβ沉积。
在许多慢性疾病中,例如肥胖症、动脉粥样硬化、2型糖尿病、炎性肠病、多发性硬化、类风湿性关节炎等,炎症是主要原因。肠道菌群的结构成分可能引发炎症,这可能引发一系列涉及白细胞介素和其他细胞因子的炎症反应。同样,某些短链脂肪酸和细菌代谢的其他代谢副产物可能有助于抑制炎症反应。因此,肠道菌群改变往往可能是炎症的预警信号,更早于临床症状的出现,其在疾病防治中的价值正逐渐被认识和挖掘。
特别是在当今精准医疗时代,结合人工智能深度学习算法、多组学整合分析等创新技术,肠道菌群检测的准确性和临床应用价值将得到进一步提升。随着检测技术的不断优化、数据分析方法的持续改进,以及临床验证研究的深入开展,肠道菌群检测将在疾病预警、健康管理、个体化治疗,响应监测以及预后评估中发挥越来越重要的作用。
未来,深入了解肠道微生物诱导的炎症因子的信号机制,有助于为肠道微生物诱导的炎症性疾病开发更精确、更有效的治疗方案。
本文内容仅供学习和交流目的,不构成任何形式的医疗建议。
主要参考文献
Chaudhary S, Kaur P, Singh TA, Bano KS, Vyas A, Mishra AK, Singh P, Mehdi MM. The dynamic crosslinking between gut microbiota and inflammation during aging: reviewing the nutritional and hormetic approaches against dysbiosis and inflammaging. Biogerontology. 2024 Oct 23;26(1):1.
Bai S, Bai H, Li D, Zhong Q, Xie J, Chen JJ. Gut Microbiota-Related Inflammation Factors as a Potential Biomarker for Diagnosing Major Depressive Disorder. Front Cell Infect Microbiol. 2022 Mar 15;12:831186.
Wu, J., Ou, G., Wang, S. et al. The predictive, preventive, and personalized medicine of depression: gut microbiota and inflammation. EPMA Journal (2024).
Liu P, Gao M, Liu Z, Zhang Y, Tu H, Lei L, Wu P, Zhang A, Yang C, Li G, Sun N, Zhang K. Gut Microbiome Composition Linked to Inflammatory Factors and Cognitive Functions in First-Episode, Drug-Naive Major Depressive Disorder Patients. Front Neurosci. 2022 Jan 28;15:800764.
Secchiero, P.; Rimondi, E.; Marcuzzi, A.; Longo, G.; Papi, C.; Manfredini, M.; Fields, M.; Caruso, L.; Di Caprio, R.; Balato, A. Metabolic Syndrome and Psoriasis: Pivotal Roles of Chronic Inflammation and Gut Microbiota. Int. J. Mol. Sci. 2024, 25, 8098.
Wang, W.; Zhu, L.-J.; Leng, Y.-Q.; Wang, Y.-W.; Shi, T.; Wang, W.-Z.; Sun, J.-C. Inflammatory Response: A Crucial Way for Gut Microbes to Regulate Cardiovascular Diseases. Nutrients 2023, 15, 607.
Mao R, Yu Q, Li J. The causal relationship between gut microbiota and inflammatory dermatoses: a Mendelian randomization study. Front Immunol. 2023 Sep 27;14:1231848.
Heinzel, S., Jureczek, J., Kainulainen, V. et al. Elevated fecal calprotectin is associated with gut microbial dysbiosis, altered serum markers and clinical outcomes in older individuals. Sci Rep 14, 13513 (2024)
Saedi, S., Derakhshan, S., Hasani, A. et al. Recent Advances in Gut Microbiome Modulation: Effect of Probiotics, Prebiotics, Synbiotics, and Postbiotics in Inflammatory Bowel Disease Prevention and Treatment. Curr Microbiol 82, 12 (2025).
Jukic A, Bakiri L, Wagner EF, Tilg H, Adolph TE. Calprotectin: from biomarker to biological function. Gut. 2021 Oct;70(10):1978-1988.
Zhao M, Chu J, Feng S, Guo C, Xue B, He K, Li L. Immunological mechanisms of inflammatory diseases caused by gut microbiota dysbiosis: A review. Biomed Pharmacother. 2023 Aug;164:114985.
Tie Y, Huang Y, Chen R, Li L, Chen M, Zhang S. Current insights on the roles of gut microbiota in inflammatory bowel disease-associated extra-intestinal manifestations: pathophysiology and therapeutic targets. Gut Microbes. 2023 Dec;15(2):2265028.
Nigam M, Devi K, Coutinho HDM, Mishra AP. Exploration of gut microbiome and inflammation: A review on key signalling pathways. Cell Signal. 2024 Jun;118:111140.
Soares CLR, Wilairatana P, Silva LR, Moreira PS, Vilar Barbosa NMM, da Silva PR, Coutinho HDM, de Menezes IRA, Felipe CFB. Biochemical aspects of the inflammatory process: A narrative review. Biomed Pharmacother. 2023 Dec;168:115764.

谷禾健康

人体需要必需的成分来维持其生命活动和身体的发育。缺乏可能导致营养不良、慢性健康问题甚至死亡。
良好的营养对于儿童快速合成新组织、器官发育和身心成长是必要的。在营养学上,需要两种不同的关键成分,即宏量营养素和微量营养素。
我们体内需要大量的常量营养素,也称为宏量营养素,以提供能量和预防健康疾病。
我们体内需要少量的微量营养素来促进生理发育和维持健康益处。
营养过剩和营养缺乏都会对人类生活产生健康影响。
影响个体食物选择和营养需求的因素包括:
-遗传
-营养习惯
-成长/发展
-食品质量
-食物数量
-经验
-消化系统效率
-个人偏好
-生化可用性
-教育
-疾病
-家庭
-女性地位
-营养缺乏
-人员的活动水平
-成瘾习惯
安托万·拉瓦锡(Antoine Lavoisier)—被称为化学和营养学之父,发现了营养学。营养学是研究生物体和食物之间相互作用的学科。
根据词典的解释,营养的意思是”将食物摄入体内并吸收这些食物中营养素的过程”。
食物中的营养素被称为营养供身体使用。此外,它是消耗、吸收和利用食物中营养素的过程。
在饮食中适当维持天然食物的营养有助于保持你的生活健康和运作。
如果人们不摄入适当的饮食,那么可能会导致许多疾病,如心脏病,癌症,抑郁症,胃痛,认知能力下降等。
★食物中存在的有机和无机复合物称为营养物质
营养素在我们身体的功能中起着至关重要的作用。食物为我们的身体提供超过50种不同的营养物质,每种营养素都有其特定的作用和功能。
食物中的营养成分主要分类是:
宏量营养素(产生能量)
-碳水化合物
-蛋白质
-脂肪
-水
微量营养素(保护性)
-矿物质
-维生素
宏量营养素(Macronutrients)中“Macro”这个词的意思是大,人类需要大量的宏量营养素。
每种宏量营养素都有其特定的途径和功能,它们为我们的身体提供能量。
正常人宏量营养素的总能量摄入大约是碳水化合物(60-80%)、脂肪(10-30%)和蛋白质(7-15%)。
它们还有助于身体软组织、细胞膜、激素的结构成分以及递质分子受体和炎症介质等的信号传导和发育。
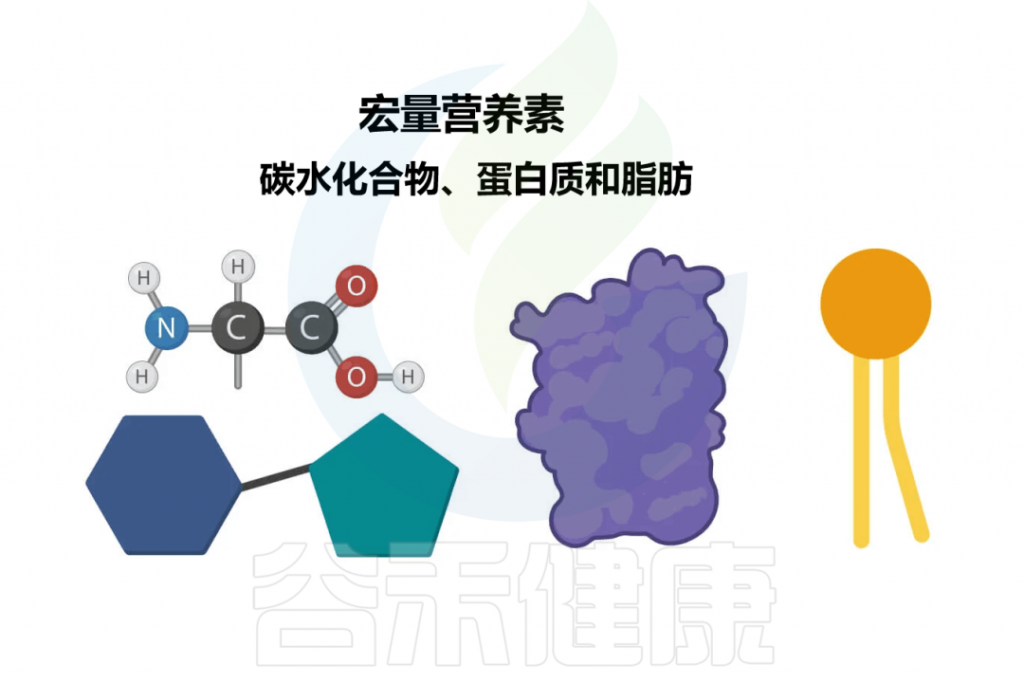
碳水化合物是最丰富的有机物质,主要由含有碳(C)、氢(H)和氧(O)原子的分子组成,并且具有通式C6H12O6。
能量的来源是碳原子。它可以氧化脂肪和合成非必需氨基酸。
碳水化合物是水果和蔬菜的组成部分,在光合作用过程中由绿色植物或植物性食物形成,它是一种能源。例如水果、蔬菜、牛奶、坚果、谷物、种子、豆类等。
▸ 碳水化合物主要可分为四类,它们是:
单糖:果糖、葡萄糖、阿拉伯糖、木糖;
二糖:蔗糖、乳糖、麦芽糖;
低聚糖:三糖、棉子糖、四糖水苏糖;
多糖:淀粉,糖原,纤维素,半纤维素
碳水化合物的详细分类(碳水化合物的类型)

来源:microbenotes
1
单糖
最简单的碳水化合物组,通常称为单糖,因为它们不能进一步水解。单糖是还原糖。
它们是糖,味道甜,溶于水,不溶于非极性溶剂。它们以直链或环状形式存在。
它们被用作呼吸的能量来源。
它们是大分子的重要组成部分。
单糖 – 结构、性质和示例
图片来源:pressbooks.bccampus.ca
2
二糖
二糖由两个通过缩合反应连接在一起的单糖组成。
二糖 – 结构、性质和示例
图片来源:pressbooks.bccampus.ca
缩合反应是两个分子结合形成新的化学键,当键形成时释放出水分子。在两个单糖之间形成糖苷键。如果一种单糖上的碳1与另一种单糖上的碳4结合,则称为1,4-糖苷键。
示例:
麦芽糖由两个葡萄糖分子通过糖苷键连接在一起形成;
蔗糖是由葡萄糖分子和果糖分子之间的缩合反应形成的;
乳糖由葡萄糖和半乳糖分子形成。
通过添加水分子来破坏糖苷键,可以将二糖分裂成两个单糖,这称为水解反应。水提供羟基(-OH)和氢(-H),这有助于糖苷键断裂。
蔗糖是运输糖,乳糖是牛奶中的糖,牛奶是年轻哺乳动物饮食的重要组成部分。
3
低聚糖、多糖
具有3-10个糖单元的分子称为低聚糖,而含有11个或更多单糖的分子是真正的多糖。
低聚糖的例子包括棉子糖和水苏糖。
多糖尝起来不甜。并且因为它们的分子非常巨大,所以大多数多糖不溶于水。
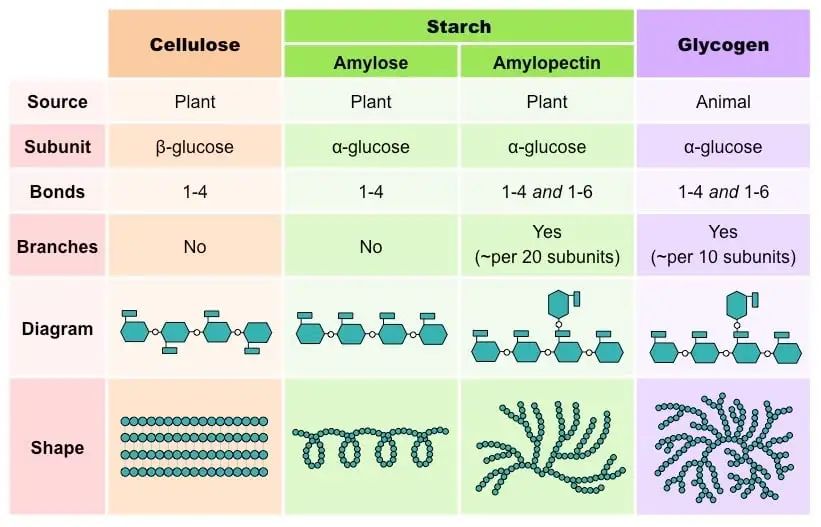
来源:microbenotes
多糖在其重复出现的单糖单元的身份、链的长度、键连接单元的类型和支链的程度上彼此不同。主要关注两个重要功能,即结构功能和能量储存。
它们根据水解产生的分子类型进一步分类。可以是同多糖,包含相同类型的单糖;或异多糖,即包含不同类型的单糖。
同多糖的例子是淀粉、糖原、纤维素、果胶。
异多糖的例子是透明质酸、软骨素。
淀粉由α-葡萄糖(直链淀粉和支链淀粉)的长链组成。糖原由通过糖苷键连接在一起的α-葡萄糖组成。纤维素也由许多β-葡萄糖分子组成,这些分子通过碳1和碳4之间的糖苷键连接。
淀粉是植物中主要的储能材料。
糖原是动物体内的主要储能材料。
纤维素是植物细胞壁的主要成分。
–淀粉
淀粉(amylum)是植物的天然成分,是一种复杂的碳水化合物。它是由葡萄糖分子长链组成的天然聚合物。
有两种类型:直链淀粉和支链淀粉。
直链淀粉是一种线性聚合物,它是无定形或固体。
支链淀粉是一种支链聚合物,它是结晶的。它存在于许多食物中,如谷物,蔬菜和水果(苹果,浆果,甜瓜)。
血糖保持稳定,因为身体需要较长时间来分解这种复杂的碳水化合物。
–纤维
纤维是一种复杂的健康碳水化合物或非淀粉多糖,不会分解成葡萄糖。
纤维可以通过肠道并刺激消化。它存在于植物性食物中,如蔬菜,水果和全谷物。根据(食品和药物管理局),女性每天应摄入28克,而男性应摄入34克。
它们有两种类型:可溶的和不可溶的。
可溶性纤维能溶于水,而不溶性纤维则不能。它有助于调节血糖水平,喂养肠道中的有益细菌,帮助减缓消化,软化粪便,降低胆固醇。
高纤维食物的例子有豆类(黑豆、鹰嘴豆、小扁豆、利马豆、花生和平托豆)、水果(苹果、种子和桃子)、坚果和种子(杏仁、核桃、南瓜籽和向日葵籽)和蔬菜(玉米、花椰菜、甘蓝和南瓜)。
碳水化合物的功能
碳水化合物是主要能量来源
生物体使用碳水化合物作为可获取的能量来推动细胞反应,它们是所有生物最丰富的膳食能量来源。
我们人体也更喜欢碳水化合物作为主要能量来源,每克含有约4卡路里的热量。它为大脑和多种身体组织提供主要能量来源。
碳水化合物在被人体消耗时会被分解成单个葡萄糖分子,从而提供快速的能量来源。
未立即消化的碳水化合物以糖原的形式储存在肝脏和肌肉中,在体育锻炼期间会消耗殆尽。
碳水化合物的摄入量取决于基础代谢率(BMR)、体力活动水平、生长过程和饮食诱导的产热(DIT)。按照建议,人体每天需要食物中45– 65%的碳水化合物。
与脂肪和蛋白质结合形成结构保护成分
碳水化合物与脂质和蛋白质结合,形成表面抗原、受体分子、维生素和抗生素。RNA和DNA结构框架(核糖核酸和脱氧核糖核酸)的形成。
它们形成结构和保护成分,就像植物和微生物的细胞壁一样。细菌(肽聚糖或胞壁蛋白)、植物(纤维素)和动物(几丁质)中的结构元件。在动物中,它们还是结缔组织的重要组成部分。
调节神经、消化、免疫系统
富含纤维的碳水化合物有助于预防便秘;碳水化合物还有助于调节神经组织,是大脑的能量来源。此外,它们还有助于调节免疫系统。
蛋白质是人体结构的组成部分,具有无数功能,例如大脑形成、神经系统和血液的调节以及肌肉、皮肤和头发的生长。
它还充当铁、矿物质、维生素、脂肪和氧的运输机制,并平衡液体和酸碱。
蛋白质还形成用于某些化学反应的酶和抗体来抵抗感染和疾病。
过量和缺乏都会导致健康问题
过量的蛋白质饮食和蛋白质缺乏均与各种健康问题有关,例如高蛋白饮食可能导致体重增加、肾脏损伤、患结直肠癌、乳腺癌和前列腺癌的风险、心血管疾病、钙流失、脱水、便秘和腹泻。
蛋白质缺乏可能导致儿童生长不良、伤口和割伤愈合缓慢、易快速感染、水肿、头发和皮肤稀疏、体力肌肉和脂肪松弛以及内脏器官虚弱。
人体大约需要0.8克/公斤,符合膳食参考摄入量(DRI)的建议。
推荐的蛋白质量可能足以预防蛋白质缺乏症,但这取决于个人的年龄、活动水平、肌肉质量和健康状况等因素。
蛋白质的结构和来源
蛋白质,是一种有机化合物,由具有C、H、O和N原子的氨基酸组成。人体蛋白质中有20种氨基酸。
蛋白质的类型
蛋白质有两种类型,分别是完全蛋白和不完全蛋白。
a.完全蛋白:
完全蛋白质是含有必需氨基酸的蛋白质。
例如动物性食物,例如肉、鱼、奶和蛋。
植物性食物不含完全蛋白质。
b.不完全蛋白:
不完全蛋白质是包含所有必需和非必需氨基酸的蛋白质。
例如蔬菜类食物,例如谷物、豆类和花生。
蛋白质的功能
它有助于身体发育、生长、维护和修复细胞;
它有助于形成必需成分,如激素、酶、免疫细胞、免疫球蛋白和血红蛋白;
它通过控制化学离子进出细胞来帮助调节酸碱平衡;
它通过控制渗透压来帮助调节血液的液体运动;
它也可以产生能量(1克等于4大卡);
它促进体内最适合饮食的饱腹感。
它有助于维持肌肉质量。
脂肪是能量密度最高的大分子,每克提供9卡路里,即比碳水化合物和蛋白质多2.25倍。
脂肪也称为脂质,极易溶于有机溶剂,难溶于水。
脂肪在人体中的主要功能是它为细胞提供结构,有助于绝缘和神经传递,减少炎症,保持大脑健康,在器官中产生不同的激素以及维生素和矿物质的吸收。
我们的饮食不需要大量的脂肪,因为大多数脂肪分子可以由我们的身体从碳水化合物和蛋白质中合成。
脂肪的推荐膳食参考摄入量(DRI)为每天250至500毫克。
但是一些脂肪,如饱和脂肪和反式脂肪,对人类健康有风险,如动脉堵塞、增加患心脏病的风险和增加坏胆固醇水平。
脂肪的结构和来源
脂肪是由3种脂肪酸和1种甘油分子(水溶性碳水化合物)组成的甘油三酯。
脂肪的来源
动物来源:酥油、黄油、肉脂肪、鱼油等。
蔬菜来源:花生油、姜油、芥末油、棉籽和坚果油等。
脂肪的种类
脂肪一般可分为三种类型。他们是:饱和脂肪、不饱和脂肪、反式脂肪。
1.饱和脂肪
饱和脂肪(室温下的固体)是非必需脂肪酸,包括丁酸、棕榈油酸和硬脂酸。它是来自所有动物性食物的营养素,例如动物脂肪、椰子和棕榈油。
例如肉制品(香肠、培根、牛肉、汉堡包)、比萨饼、乳制品(奶酪、全脂和减脂牛奶、黄油和乳制品甜点)、饼干、谷物甜点、椰子油、棕榈油和果仁油以及混合快餐菜肴富含饱和脂肪。
2.不饱和脂肪
不饱和脂肪,在室温下呈液体,是必需的和非必需脂肪酸,包括亚油酸、α-亚麻酸、EPA和DHA、GLA和油酸。
不饱和脂肪存在于橄榄油、花生油、菜籽油、鳄梨、坚果(杏仁、榛子、山核桃)和种子(南瓜、芝麻)等。
不饱和脂肪酸对我们的健康无害,因为它们有助于降低甘油三酯水平、提高高密度脂蛋白(好)胆固醇、降低血压并降低过早死亡的风险。
3.反式脂肪
反式脂肪,不健康的脂肪,在室温下是固体。它的味道令人满意;然而,它会损害我们身体的健康。
反式脂肪存在于加工食品(人造黄油酱、花生酱、薯片、饼干、非乳制奶精、预制蛋糕糖霜、植物起酥油、糖果棒)、甜甜圈、馅饼、油炸和快餐(糕点、早餐食品、饼干)、天然存在的反式脂肪(牛肉、羊肉、黄油、奶酪、酸奶)。
它可以提高血液中的低密度脂蛋白(坏)胆固醇水平和降低高密度脂蛋白(好)胆固醇水平。
脂肪的功能
-促进脂溶性维生素的吸收;
-可以绝缘和控制体温;
-通过缓冲有助于保护身体的器官;
-稳定心律并降低心脏病发作和中风的风险;
-改善皮肤和头发健康;
-帮助吸收维生素 A、D、E 和 K;
-减少炎症;
-有助于保持大脑健康
-降低患癌症和动脉僵硬的风险;
-有助于减少血液的凝固时间;
-有助于改善胰岛素抵抗综合征状态。
微量营养素(Micronutrients),micro这个词的意思是小,人类需要少量的微量营养素。但每种微量营养素都有其特定的途径和功能。
微量营养素有两种形式。它们是矿物质和维生素。
1
矿物质
矿物质是必不可少的无机元素。它也是必需的营养物质,包括铁、钾、钠、钙、镁、锌、锰、铜、硒等。
如果人们没有摄入适量,可能会导致疾病。
它们有两种形式:
1.主要矿物
2.微量元素
主要矿物
主要矿物质是钙、磷、钠、氯、钾、镁和硫。
成年人应每天摄入4700毫克钾。例如鳄梨、椰子水、香蕉、干果、南瓜、豆类和扁豆。
钠是一种流行的调味品,是一种食盐。最新指南人们的钠摄入量应低于6毫克/天。
钙对我们的身体至关重要。成人应摄入1000毫克/天的钙,而女性(51岁及以上)应摄入1200毫克/天。例如乳制品、豆腐、豆类和绿色绿叶蔬菜。
成人应摄入700毫克/天的磷。例如乳制品、鲑鱼、扁豆和腰果。
女性应摄入320毫克/天的镁,而男性应摄入420毫克。例如坚果、菠菜和豆类。
微量元素
微量元素是铁、锌、碘、硒、锰、铬和铜。
铁,在育龄期,女性应摄入18毫克/天的铁。例如强化谷物、扁豆、牛肝、菠菜和豆腐。
锌的食物来源例如强化谷物、牡蛎、牛肉和烤豆。
锰,例如贻贝、榛子、糙米、鹰嘴豆和菠菜。
硒:巴西坚果、菠菜、燕麦片、烤豆、金枪鱼、火腿和浓缩通心粉
铬:全谷物、奶酪、豆类、酵母
矿物质的功能
钾有助于正常维持/执行肾脏、心脏、肌肉和神经。
钠有助于维持神经和肌肉功能。它还调节体内的液体水平。
钙有助于形成骨骼和牙齿。它有助于肌肉放松和收缩。它有助于释放荷尔蒙并支持神经系统和心血管健康。它有助于酶功能。
磷对骨骼和牙齿有好处。它有助于酸碱平衡。它有助于能量代谢。
镁有助于调节血压并产生蛋白质、骨骼和 DNA。它有助于调节心跳。
锌有助于维持免疫系统和愈合伤口。
铁有助于形成红细胞、结缔组织和激素。它有助于将氧气从肺部输送到组织和肌肉。
锰有助于血液凝固并产生能量。它维持免疫系统。
铜有助于形成结缔组织和血管。它有助于脂质代谢。
硒可防止细胞损伤。它具有抗氧化特性。它降低了患癌症的风险。它可以防止 HIV 复制。
铬有助于激活酶作用。它从血液中去除葡萄糖。
矿物质的高摄入量和低摄入量效果
高钾摄入量可能导致肾脏疾病,而低钾摄入量可能导致高血压、中风和肾结石。
低钠摄入量可能导致低钠血症,而高钠摄入量可能导致高血压、中风和心血管疾病。
大量摄入钙可能会导致便秘和肾结石。摄入量低可能导致骨骼和牙齿脆弱。
磷摄入不足可能会导致骨骼疾病、贫血和皮肤灼热感。它可能会影响食欲和肌肉力量。
低镁摄入量可能会导致虚弱、恶心、疲倦和不安的睡眠状况,而高摄入量可能会导致心脏问题。
锌摄入量低可能会导致脱发、皮肤溃疡和腹泻,而锌摄入量高可能会导致消化问题和头痛。
铁摄入量低可能会导致缺铁,例如贫血疾病和虚弱,而铁摄入量高可能会导致消化问题。
锰摄入量低可能会导致儿童骨骼脆弱、皮疹和情绪波动,而锰摄入量高可能会导致震颤和肌肉痉挛。
高铜摄入量可能会导致肝损伤、腹痛、恶心和腹泻,而低摄入量可能会导致疲倦、皮肤变浅和高胆固醇。
高硒摄入量可能会导致腹泻、易怒、皮疹和头发或指甲变脆,而低摄入量可能会导致心脏病、男性不育和关节炎。
2
维生素
维生素,有机化合物,是我们身体必需的营养素。维生素有两种类型:水溶性维生素和脂溶性维生素。
脂溶性维生素
它包括维生素A、D、E和K。
维生素A:
维生素A以两种形式存在:视黄醇(肝脏、肉类、肥鱼、鸡蛋和乳脂)和β-胡萝卜素(深绿色蔬菜和亮黄色水果)。
维生素D:
人体必需的两种维生素D是维生素D2(从植物甾醇和麦角甾醇中获得的骨化醇)和维生素D3(存在于动物脂肪和鱼油中的胆钙化醇)。
成人每天应摄入2.5微克维生素D。阳光可以通过将体内胆固醇转化为维生素D来提供维生素D。
来源:例如肝脏、蛋黄、黄油、奶酪和一些鱼类。
维生素E:
它也被称为生育酚。它是一种抗不育维生素。
成人应每天摄入10毫克维生素E。
来源:例如植物油、氢化脂肪、深绿叶蔬菜、坚果、全谷物、豆类和富含多不饱和脂肪酸的食物。
维生素K:
它是一种抗出血维生素。它是酶的辅助因子,称为凝血酶原。
它们有两种类型:叶绿醌-K1(新鲜和深绿叶蔬菜)和马萘醌-K2(由肠道中的细菌合成形成)。
来源:新鲜和深绿叶蔬菜、水果、卷心菜、花椰菜、牛奶。
水溶性维生素
它包括维生素B组(B1、B2、B3、B12、叶酸)和维生素C。
维生素B1:
它也被称为硫胺素,对碳水化合物的利用至关重要。成人应每天摄入1-2毫克维生素B1。
来源:未碾磨的谷物、豆类、坚果和肉、鱼、蛋、肝、深绿叶蔬菜、水果、干酵母、牛奶。
维生素B2:
也被称为核黄素。成人应每天摄入1-2毫克。
来源:牛奶和奶制品、鸡蛋、肝脏、绿叶蔬菜、小麦、小米和豆类。
维生素B3:
它也被称为烟酸。成人应每天摄入20毫克。
来源:全麦谷物、坚果、豆类、肉类、肝脏、鸡肉、干酵母、花生和玉米。
维生素B6:
它也被称为吡哆醇。成人应摄入2毫克/天的吡哆醇,而在怀孕和哺乳期间应摄入2.5毫克/天。
维生素B12:
维生素B12是一种具有钴原子的复杂有机金属化合物。
来源:肝脏、鸡蛋、鱼和牛奶。
叶酸:
成人应摄入100μg/天。
来源:绿叶、蔬菜、肝脏、鸡蛋、豆类、谷物、坚果、全谷物和油籽。
维生素C:
也被称为抗坏血酸,对热敏感。成人应每天摄入40毫克维生素C。
来源:柑橘类水果、西红柿、绿叶蔬菜、卷心菜、发芽的豆类、肝脏和肾脏。
维生素的功能
维生素A是正常视力所必需的,因为它会产生视网膜色素。它有助于骨骼生长。它可以预防支气管癌。它起到抗感染剂的作用。它有助于重建腺体上皮组织。
维生素D有助于促进肠道对钙和磷的肠道吸收。它还刺激正常的矿化,增强骨骼重吸收,并影响胶原蛋白的成熟。
维生素D有助于改善骨骼。它有助于体内钙的吸收。
维生素E具有抗氧化特性。它有助于降低退行性疾病的风险。它可以防止脂质氧化并保持细胞完整性。
维生素K可防止血液凝固,它有助于肝脏功能。
维生素B1有助于神经系统的功能。它有助于碳水化合物的新陈代谢。
维生素B2有助于形成能量。它有助于合成糖原和红细胞生成。
维生素B3有助于 DNA 合成和修复。它有助于控制血液中的胆固醇和脂质。
维生素B6有助于氨基酸、脂肪和碳水化合物的新陈代谢。
维生素B12有助于合成 DNA 和脂肪酸。
维生素C有助于氧化组织。它有助于形成胶原蛋白。
叶酸有助于合成 DNA。它有助于制造红细胞。
维生素缺乏的危害
维生素A缺乏可导致夜盲症、结膜干燥症、偏心斑、角膜软化症、角膜溃疡和角膜干燥症。
维生素D缺乏会导致佝偻病和骨软化症。它可能导致骨骼退化。
维生素E缺乏可能会减少红细胞并增加肌酸排泄,表明肌肉受损。
维生素K缺乏可能导致内出血和无法控制的出血。
维生素B1缺乏导致脚气病,韦尼克脑病。
维生素B2缺乏可引起局限性皮肤、鳞屑性皮炎、角膜周围血管形成和角膜炎。
维生素B3缺乏可引起胃肠道疾病、腹泻、食欲不振、恶心、呕吐、神经系统表现、记忆力减退和色素沉着鳞状皮肤。
维生素B12缺乏可引起巨幼红细胞性贫血问题和脊髓脱髓鞘神经病变。
维生素C缺乏会导致坏血病和伤口愈合不良。
肠道菌群在人体营养代谢中发挥着重要作用。它们能够参与碳水化合物、蛋白质、脂肪等大分子营养的代谢,产生多种代谢产物,如短链脂肪酸等,为宿主提供能量支持。同时,菌群还能影响机体对微量营养素的吸收利用。
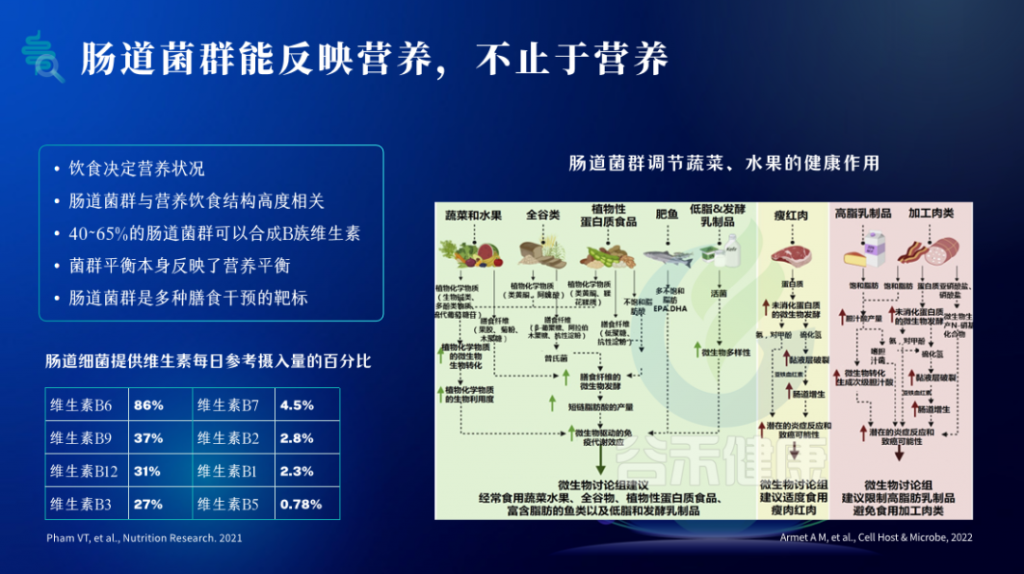
人体肠道菌群的组成和多样性受饮食营养的影响,不同的膳食营养结构会选择性地促进某些菌群的生长。

肠道菌群失衡会增加机体代谢紊乱的风险,导致营养吸收利用障碍,进而引发肥胖、2型糖尿病、心血管疾病等代谢性疾病。同时,肠道菌群紊乱也与肠道营养吸收不良、肠道炎症等相关疾病的发生发展密切相关。
评估人体的宏量营养元素是一个复杂的过程,宏量营养素之间需要保持平衡,并且由于宏量营养素提供能量,因此摄入过多的任何一种营养素可能会提供比身体每天消耗的更多的卡路里。
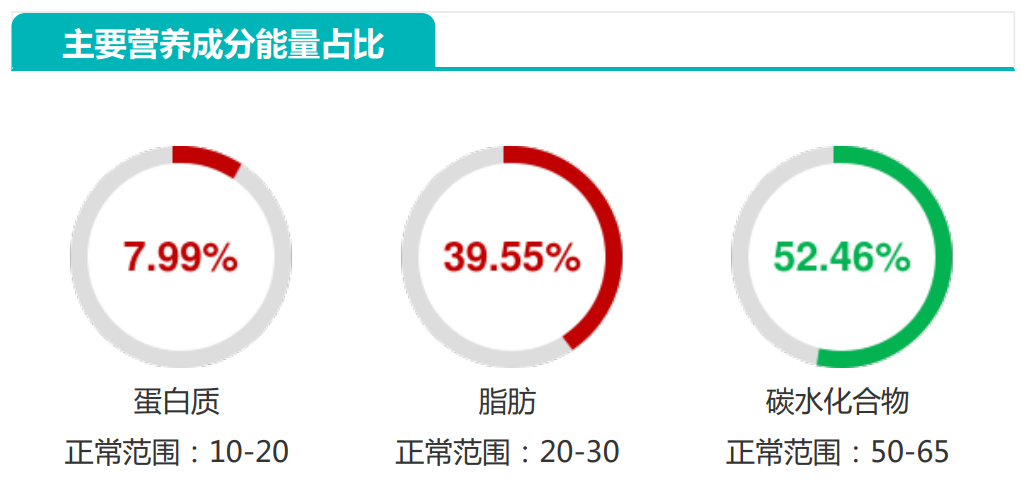
谷禾的健康检测报告评估的3大宏量营养元素:蛋白质,脂肪,碳水化合物是一个百分比的结构,其中一个营养元素太高,其它就会低。
以前我们分享过:
掌握饮食健康:了解你的宏量营养素摄入 如何用宏量营养素创造均衡饮食。
谷禾利用高通量测序和大数据机器学习等相关技术,依托积累的大量菌群和研发数据,为营养评估提供技术支持。
本文内容仅供学习和交流目的,不构成任何形式的医疗建议。
主要参考文献
Costa-Pinto, R., & Gantner, D. (2020). Macronutrients, minerals, vitamins and energy. Anaesthesia & Intensive Care Medicine.
Giovanni Savarino;Antonio Corsello;Giovanni Corsello; (2021). Macronutrient balance and micronutrient amounts through growth and development . Italian Journal of Pediatrics, (), –.
Venn, Bernard J. (2020). Macronutrients and Human Health for the 21st Century. Nutrients, 12(8), 2363–.
Lehninger, A. L., Nelson, D. L., & Cox, M. M. (2000). Lehninger principles of biochemistry. New York: Worth Publishers.
Madigan, M. T., Martinko, J. M., Bender, K. S., Buckley, D. H., & Stahl, D. A. (2015). Brock biology of microorganisms (Fourteenth edition.). Boston: Pearson.
Rodwell, V. W., Botham, K. M., Kennelly, P. J., Weil, P. A., & Bender, D. A. (2015). Harper’s illustrated biochemistry (30th ed.). New York, N.Y.: McGraw-Hill Education LLC.

谷禾健康

2021年6月份,我们分享过一篇“全面认识——肺炎克雷伯菌(Klebsiella pneumoniae) ”的文章,当时也是发现该菌在肠道的人群检出率较高,基于想全面了解该菌,我们查阅整理了很多资料,包括统计了谷禾健康数据库中肺炎克雷伯菌的检出率等,向大家介绍了关于该菌的基本知识,人群分布,感染的症状,分类及来源,传播和易感因素,诊断方法以及治疗及预防。
本文我们要介绍的产气克雷伯菌(Klebsiella aerogenes),是肺炎克雷伯菌(Klebsiella pneumoniae) 的近源菌种,该菌是最近更名的,原来是叫产气肠杆菌。
革兰氏阴性菌的肠杆菌科(Enterobacterales)最初分为三个属:埃希氏菌属(Escherichia)、气杆菌属(Aerobacter)、克雷伯氏菌属(Klebsiella);其中气杆菌属包括A. aerogenes 和阴沟肠杆菌(A. cloacae)。
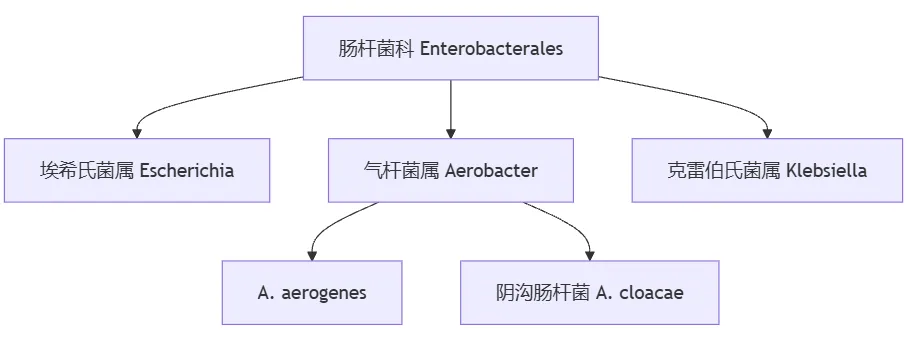
到 1960 年,Aerobacter 已被重新命名为肠杆菌属(Enterobacter)。最近,基于全基因组序列的比较细菌系统发育学表明,产气肠杆菌(E.aerogenes)与肺炎克雷伯菌(K.pneumoniae)的亲缘关系比与肠杆菌属的关系更密切。因此,以前称为产气肠杆菌的细菌更名为产气克雷伯菌(K.aerogenes)。
使用平均核苷酸同一性(ANI)将肠杆菌属的其余成员分为 22 个不同的系统发育组。这 22 个系统发育组统称为阴沟肠杆菌复合体(Ecc)。尽管细菌比较基因组学已经证明产气克雷伯菌和 Ecc 属于不同的系统发育组,但这些遗传差异的临床影响尚不清楚。
本文简单介绍和认识下产气克雷伯菌(K. aerogens) 的作为机会病原体的一些发现,其他着重分享一个有意思的研究结果,即肠道产气克雷伯菌产生高组胺,诱发IBS患者腹痛的证据,原因和干预建议。
K. aerogens
基本特征与临床意义
产气克雷伯菌(K.aerogens),属于肠杆菌科,是一种兼性革兰阴性厌氧菌。它广泛分布于环境中,存在于人体胃肠道中,也是医院常见的机会性病原体。当宿主免疫系统受损或肠粘膜受损时,可能导致呼吸系统、循环系统或泌尿生殖系统感染。
近年来,尽管关于大肠埃希菌和肺炎克雷伯菌的致病性和耐药性的报道越来越多,但关于产气克雷伯菌的报道很少。 既往关于该细菌的临床报告主要为呼吸道、胃肠道、泌尿道和血液感染。与其他肠杆菌科物种相比,产气克雷伯菌更容易导致患者感染性休克甚至死亡。
致病机制与毒力因子
与其他肠杆菌科病原体一样,克雷伯菌的毒力和耐药性很复杂,并受多种因素影响。产生的毒力因子和耐药基因可能因感染部位而异。
克雷伯菌产生的粘附素有助于其进入宿主细胞,细胞表面的荚膜多糖和脂多糖帮助细菌从吞噬作用中逃脱,而毒素或其他细胞外成分则引起粘膜损伤并通过循环传播。
耐药性与治疗策略
近年来,由于抗生素的过度使用,越来越多的克雷伯菌种出现了多药耐药性。不断有报道称,这种新兴病原体的爆发频率很高,其中一些与高死亡率有关,在世界各地的不同临床环境中,例如新生儿、老年和重症监护病房。
根据药敏试验结果表明,产气克雷伯菌分离株是对碳青霉烯类的非耐药细菌,对作为抗感染治疗的美罗培南特别敏感。此外,分离的产气克雷伯菌在亚胺培南中处于中间位置。然而,他们被发现对青霉素耐药,例如氨苄西林和阿莫西林。
一般克雷伯菌相关感染发展迅速,导致多器官衰竭甚至死亡,容易出现耐药菌株。因此,应尽早选择有效的抗生素,并确定剂量和疗程,以尽量减少副作用的发生。
本文主要的分享是基于基于目前发表于科学转化医学《Science Translational Medicine》上的一项有趣的研究,结合谷禾肠道菌群的检测实践检验综合分享。
先说该研究的主要结论:
1. 发现肠道细菌生产的组胺,可以诱发一部分 IBS 患者的腹痛
2. 确定了产气克雷伯氏菌是肠道组胺的主要产生者
组胺可以由许多细菌分泌,但到现在,导致肠道中组胺过量产生的特定微生物一直是个谜。
组胺是免疫细胞释放并参与局部免疫反应的化合物。它也是已知的疼痛介质。近年来,组胺与肠易激综合征(IBS)的关系越来越密切。人们还认为,“组胺不耐受”的各种症状特征可能是由于肠道中组胺分泌过多,压倒了身体分解和代谢组胺的能力。
在本文中,谷禾将带大家了解这些新发现并讨论其影响。首先,简单介绍一下背景知识,解释一下这项最新研究的动机。
一般低 FODMAP 饮食可减少 IBS 患者的尿液组胺。
低 FODMAP 饮食长期以来一直被认为能够帮助缓解 IBS 患者的症状。然而,这些碳水化合物加重肠道症状的确切机制尚不清楚。
2017 年,加拿大麦克马斯特大学的一组研究人员随机分配 IBS 患者食用低或高 FODMAP 饮食。饮食干预后,测量了尿液中的各种代谢物,发现,大约 1/3 的 IBS 患者在基线时尿组胺水平较高,而在低 FODMAP 饮食后,尿组胺水平降低了 8 倍。
饮食–微生物群相互作用导致肠道敏感性增加
基于他们最新研究的这些发现,研究人员将一名尿组胺含量高的 IBS 患者,一名尿组胺含量低的 IBS 患者,一名健康的对照受试者的肠道微生物群移植到三组独立的无菌小鼠中。
经过一段时间的定植期后,让微生物群在小鼠中扎根,它们进一步将每组小鼠一分为二,以接受低或高可发酵碳水化合物饮食。
结果发现只有用高尿组胺的 IBS 患者的微生物群定植并喂食高可发酵碳水化合物饮食的小鼠组增加了肠道敏感性。
产气克雷伯菌是IBS患者的主要组胺产生者
然后,研究人员回去更仔细地分析供体的粪便。尿组胺含量高的 IBS 患者的肠道微生物组产生组胺明显更多。他们着手确定哪些微生物可能是罪魁祸首。
研究人员总共分离了 164 种不同的肠道微生物,并测试了它们产生组胺的能力。
作者报告说:
在尿组胺水平高的 IBS 患者中,产气克雷伯菌是主要的组胺产生者。事实上, 产气菌产生的组胺比任何其他细菌分离物多 100 倍。
在 IBS 患者和低尿组胺患者中,屎肠球菌(Enterococcus faecium)和粪肠球菌(Enterococcus faecalis)是组胺的主要产生者。
但该论文没有包括测试的细菌及其产生组胺的能力的完整列表。例如,以前的研究强调Morganellamorganii、Raoultella planticola、 Raoultella ornithinolytica是肠道组胺的潜在生产者,但在结果或讨论中没有提到这种微生物。
在选择测试的微生物时,其他组胺生产者(也许是那些不太容易培养的)也完全有可能被遗漏。尽管如此,产气克雷伯菌(K.aerogenes) 在 IBS 患者的三个不同队列中含量很高,并且在低 FODMAP 饮食中减少。此外,用产气克雷伯菌定植的无菌小鼠产生的组胺是用另一种克雷伯氏菌定植的小鼠的 77 倍。
pH值很重要:为什么结肠酸度必不可少?
产气克雷伯菌是如何产生组胺的呢?查阅发现该菌使用一种称为组胺脱羧酶(HDC)的酶。HDC酶将组氨酸(饮食中的一种必需氨基酸)转化为组胺。(谷禾以前文章可以关注看下)
由于以前的研究发现这种酶的活性受 pH 值的影响,研究人员决定测试产气克雷伯菌产生的组胺是否取决于环境的酸度。
产气克雷伯菌在pH值为7.0时产生最多的组胺,而在pH值低于6.0或高于8.0时几乎没有组胺。
应该这是关键,因为结肠的 pH 值在 5.5 到 7.5 之间,具体取决于发酵水平。pH 值处于此范围的下限通常与更好的预防症状有关。换句话说,降低结肠的 pH 值(增加其酸度)可能是减少产气克雷伯菌产生肠道组胺的一种方法。
乳酸杆菌:一种防止克雷伯氏菌的方法
结肠 pH 值的主要决定因素之一是乳酸水平。当研究人员查看“人源化”小鼠的肠道样本时,他们发现从尿组胺含量高的 IBS 患者那里获得微生物群的小鼠的乳酸水平要低得多。与此同时,乳酸杆菌等产乳酸菌的水平较低。
为了进一步检查这种关系,研究人员培养了有或没有乳酸杆菌混合物的产气克雷伯菌。正如预期的那样,乳酸杆菌减少了组胺的产生,该实验室还在小鼠模型中证实了这些结果。
但本研究中使用的两种乳酸杆菌没有得到很好的表征。第一种是动物乳杆菌(L.animalis) 或鼠乳杆菌(L.murinus)的菌株,而第二种与嗜酸乳杆菌 (L.acidophilus) 和乳酸乳杆菌(L.lactis) 的关系更密切。
尽管如此,这表明一些乳酸杆菌可以调节产气克雷伯菌产生组胺,很可能是通过产生乳酸,从而降低pH值和组胺脱羧酶的活性。
但是要注意,许多乳酸杆菌对于有组胺不耐受或肥大细胞活化症状的人来说可能也是有问题的。稍后会详细介绍。
到目前为止,我们一直在谈论结肠中的克雷伯氏菌活动。但是小肠中的克雷伯氏菌呢?
小肠中的克雷伯氏菌
虽然一般小肠通常不会含有太多克雷伯氏菌,但至少有一项研究表明,克雷伯氏菌在有胃肠道症状的个体的十二指肠(小肠的上三分之一)中更为普遍,且它们可以破坏整体小肠微生物群结构。
初步证据表明,其中一些克雷伯氏菌可能起源于口腔。换句话说,唾液可能成为克雷伯氏菌持续传播到肠道的储存库,如果肠道环境允许,它们有机会将在那里蓬勃发展。
小肠部分的酸性也比结肠低得多。回肠(小肠最远端的部分)的 pH 值高达 7.4-7.8,这个水平可以支持产气克雷伯菌产生组胺。
也许小肠中产气克雷伯菌的机会性过度生长可能导致总体高水平的组胺。
细菌组胺将肥大细胞吸引到肠道
研究人员再次转向小鼠,以确定细菌组胺如何引起内脏疼痛。
他们发现细菌组胺通过组胺H4 受体发出信号,激活肥大细胞并将其吸引到结肠。这些肥大细胞贡献了更多的组胺和其他疼痛信号分子,触发肠道中的神经细胞并引起腹痛(详细可以看谷禾以前关于组胺的文章)。
因此,阻断 H4 受体可能代表了一种减轻高组胺患者症状的策略。这将防止肥大细胞募集到结肠和宿主产生额外的组胺。
如何检测细菌性组胺相关 IBS?
说到这,大家最感兴趣的应该如何知道你是否属于 IBS 患者的特定亚群呢?虽然需要更多的研究来准确定义此类 IBS 的特征,但指标可能包括:
有哪些干预措施?
以下我们整理了一些可能对患有这一特定 IBS 的人有帮助的潜在干预措施建议。(注意:此信息不应被视为医疗建议)。
低 FODMAP 饮食:低可发酵低聚糖、双糖、单糖和多元醇(FODMAP) 的饮食可以迅速降低肠道组胺水平,减少产气克雷伯菌的丰度,并暂时缓解腹痛。
恢复肠道酸度:较低的 pH 值被证明可以显著减少产气克雷伯菌产生的组胺。
以下可能对增加肠道酸度最有效,但组胺敏感个体可能无法耐受;仅在耐受性良好的情况下使用:
组胺敏感个体可能耐受性更好的其他干预措施:
1)肠道微生物群是组胺的重要来源:虽然传统上肥大细胞被认为是组胺的主要来源,但研究结果表明肠道微生物群是一个重要的来源。
2)产气克雷伯菌(Klebsiella aerogenes, K. aerogenes) 是 IBS 患者组胺升高的主要生产菌。产气克雷伯菌可以在肠道中募集和激活肥大细胞,导致腹痛,也可能参与以高组胺水平为特征的其他疾病,但需要更多的研究。
3)对于一部分组胺水平较高的肠易激综合征(IBS)患者来说,通过靶向治疗降低体内产气克雷伯菌的水平,可能会带来临床症状的改善。 产气菌或抑制组胺信号传导:将产气克雷伯菌或具有类似 HDC 活性的细菌鉴定为肠道中组胺的来源,可以指导饮食推荐、微生物群定向疗法或在患有慢性腹痛的 IBS 患者中使用H4 受体拮抗剂。
本文内容仅供学习和交流目的,不构成任何形式的医疗建议。
主要参考文献
De Palma, G. et al. Histamine production by the gut microbiota induces visceral hyperalgesia through histamine 4 receptor signaling in mice. Science Translational Medicine 14, eabj1895 (2022).
McIntosh, K. et al. FODMAPs alter symptoms and the metabolome of patients with IBS: a randomised controlled trial. Gut 66, 1241–1251 (2017).
Barcik, W. et al. Bacterial secretion of histamine within the gut influences immune responses within the lung. Allergy 74, 899–909 (2019).
Barcik, W. et al. Histamine-secreting microbes are increased in the gut of adult asthma patients. Journal of Allergy and Clinical Immunology 138, 1491-1494.e7 (2016).
Lucy et al. The gut bacteria that produce histamine in IBS – revealed. Lucymailing. 2022.
Barlow, J. T. et al. Quantitative sequencing clarifies the role of disruptor taxa, oral microbiota, and strict anaerobes in the human small-intestine microbiome. Microbiome 9, 214 (2021).
Atarashi, K. et al. Ectopic colonization of oral bacteria in the intestine drives TH1 cell induction and inflammation. Science 358, 359–365 (2017).
Koziolek, M. et al. Investigation of pH and Temperature Profiles in the GI Tract of Fasted Human Subjects Using the Intellicap(®) System. J Pharm Sci 104, 2855–2863 (2015).
Wesevich A, Sutton G, Ruffin F, Park LP, Fouts DE, Fowler VG Jr, Thaden JT. Newly Named Klebsiella aerogenes (formerly Enterobacter aerogenes) Is Associated with Poor Clinical Outcomes Relative to Other Enterobacter Species in Patients with Bloodstream Infection. J Clin Microbiol. 2020 Aug 24;58(9):e00582-20.
Gu, H., Cai, Q., Dai, X. et al. A case report of Klebsiella aerogenes-caused lumbar spine infection identified by metagenome next-generation sequencing. BMC Infect Dis 22, 616 (2022).
Morgado, S., Fonseca, É., Freitas, F. et al. In-depth analysis of Klebsiella aerogenes resistome, virulome and plasmidome worldwide. Sci Rep 14, 6538 (2024).
Niedzielin, K., Kordecki, H. & Birkenfeld, B. A controlled, double-blind, randomized study on the efficacy of Lactobacillus plantarum 299V in patients with irritable bowel syndrome. Eur J Gastroenterol Hepatol 13, 1143–1147 (2001).
Arellano, K. et al. Safety Evaluation and Whole-Genome Annotation of Lactobacillus plantarum Strains from Different Sources with Special Focus on Isolates from Green Tea. Probiotics Antimicrob Proteins 12, 1057–1070 (2020).
Shen, F. et al. Vinegar Treatment Prevents the Development of Murine Experimental Colitis via Inhibition of Inflammation and Apoptosis. J. Agric. Food Chem. 64, 1111–1121 (2016).
Wang, C. C. et al. Sodium butyrate enhances intestinal integrity, inhibits mast cell activation, inflammatory mediator production and JNK signaling pathway in weaned pigs. Innate Immun 24, 40–46 (2018).
Diakos, C. et al. n-Butyrate inhibits Jun NH(2)-terminal kinase activation and cytokine transcription in mast cells. Biochem Biophys Res Commun 349, 863–868 (2006).
Lewis, S. J. & Heaton, K. W. Increasing butyrate concentration in the distal colon by accelerating intestinal transit. Gut 41, 245–251 (1997).
Paulose, J. K., Wright, J. M., Patel, A. G. & Cassone, V. M. Human Gut Bacteria Are Sensitive to Melatonin and Express Endogenous Circadian Rhythmicity. PLOS ONE 11, e0146643 (2016).
Yang, C.-C. et al. Quercetin inhibits histamine-induced calcium influx in human keratinocyte via histamine H4 receptors. International Immunopharmacology 96, 107620 (2021).
谷禾健康
胃肠道是众多微生物的栖息地,这些微生物既相互关联又各具特点。部分微生物以自由漂浮的形式存在于管腔中,另一些则聚集和吸附在粘膜或组织表面形成生物膜这一结构。
胃肠道生物膜是基质封闭、高度异质性和空间组织化的多微生物群落,由微生物群体及其包被的细胞外聚合物和基质网组成,它们彼此黏附或者黏附到组织或器官的表面,可以覆盖胃肠道大面积区域。
胃肠道疾病的发生与致病性生物膜有关,例如炎症性肠病、肠易激综合征、消化性溃疡病、胃炎、胃酸缺乏和胃肠道癌症。形成与疾病相关生物膜的细菌菌株包括脆弱拟杆菌、艰难梭菌、致病性和肠粘附性大肠杆菌、活泼瘤胃球菌和幽门螺杆菌。除了引起胃肠道疾病外,致病性生物膜还可能导致肠道微生物群失调、粘液破坏和上皮细胞受损。
生物膜在溃疡性结肠炎和肠易激综合征患者中非常普遍,可以在肠镜检查期间观察到这种生物膜,但许多医师可能还没有意识到它们的生物学和临床重要性。胃肠道生物膜具有保护性的细胞外基质,这使得它们对抗生素耐药性增强,变得难以治疗。
但并非所有胃肠道生物膜都是致病性的,共生生物膜使宿主获取营养效率提高,有助于肠道吸收;能够利用体内老化细胞并产生能量;还能够通过物理结构、化学成分和特定代谢活动,作为对抗环境分子、免疫细胞、捕食性原生动物和其他病原微生物的保护屏障,来限制病原菌的定植和侵袭。这种保护机制有助于维持肠道微生物群落的稳定性和抵抗力。
生物膜有希望作为胃肠道疾病和内窥镜病理检测的新型生物标志物。因此,清楚地了解体内的生物膜,然后对致病性生物膜进行治疗或对共生生物膜进行保护和修复对人体肠道健康甚至全身健康都非常重要。
本文涵盖胃肠道生物膜的形成、外观和检测、生物膜的疾病和临床相关性以及目前的一些治疗方法。未来对生物膜性质、组成和临床相关性的研究将为肠道生理学提供新的认识,并为胃肠道疾病的治疗提供潜在的新选择。
1
什么是生物膜?
胃肠道微生物的生物膜是由微生物群体及其包被的细胞外聚合物和基质网组成,它们彼此黏附或者黏附到组织或器官的表面,以此在生长过程中适应生存环境,是一种特殊的细菌生存形式。
▸ 肠道粘膜表面三种细菌生活方式
生活在胃肠道表面的微生物可能会采取三种不同的生活方式之一。
生活方式1:它们可以组织成一个交流细胞网络,导致一种群落行为,称为生物膜表型。
生活方式2:它们可以从生物膜中分散,并向管腔或宿主迁移,称为生物膜分散。
生活方式3:或者他们可以作为自由生活、自由漂浮的浮游表型。
细菌生活方式及其与宿主的关系
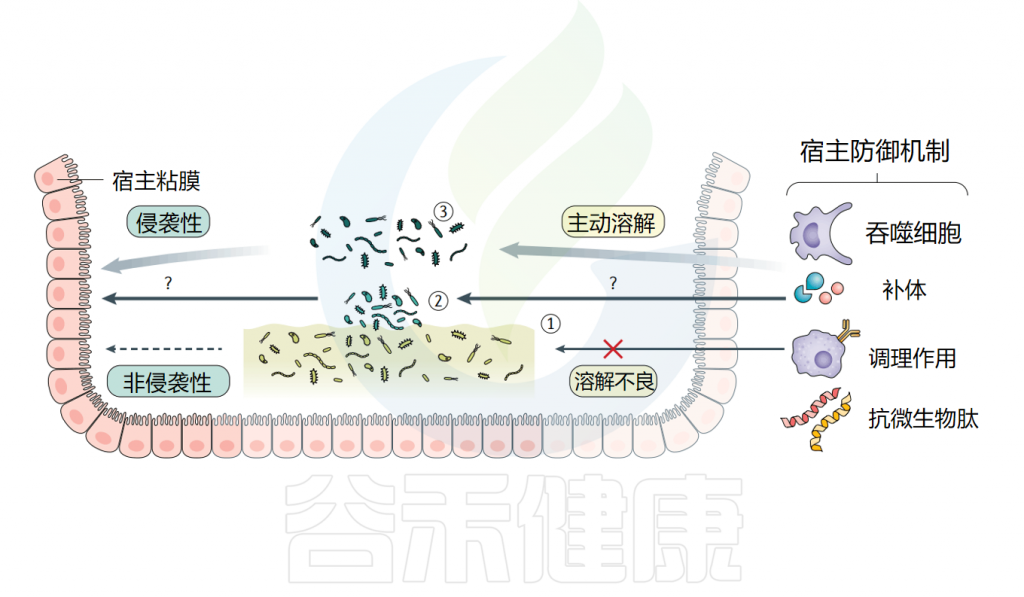
doi: 10.1038/s41575-020-00397-y.
这些微生物群的生活方式与固有特性(运动,粘附性和代谢)可以影响宿主对它们的不同反应。
2
生物膜的构成
生物膜基质主要由水和生物聚合物组成,包括多糖、蛋白质、脂质和细胞外DNA,形成水凝胶状结构。
细菌细胞嵌入该基质中,共同形成生物膜。生物膜使用高效的细菌调节途径,如群体感应、严格反应和第二信使来调节生物膜的组织、结构和行为。
胃肠道生物膜外观和基质组成
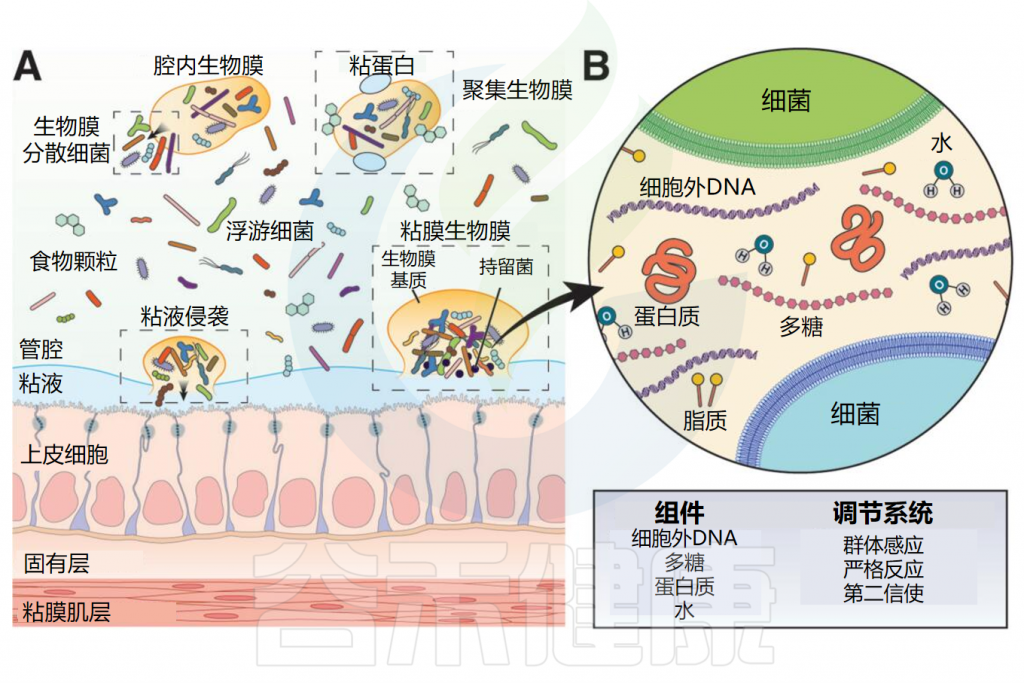
Jandl B,et al.Gastroenterology.2024
(A)肠道细菌和生物膜外观;(B)生物膜基质组成
▸ 沿着胃肠道,生物膜的数量和厚度逐渐增加
在整个消化道中,生活在粘膜表面的共生微生物群由沿着纵向(中左)和横向(中右)轴的生物分层的群落组成。从胃到结肠,微生物密度和多样性增加。
粘膜微生物群在消化道形成大小不一的生物膜聚集体,在小肠中有更松散的粘附聚集体,在大肠起始处形成较为密集均匀的生物膜群落,在结肠中形成一个连续的凝胶形成层。在整个消化道中,微生物生物膜与粘蛋白聚集体和食物颗粒密切相关。
胃肠道生物膜表现为(1)具有富含粘蛋白基质的粘膜生物膜;(2)粘蛋白聚集体周围的生物膜簇;(3)粘附在食物颗粒上的生物膜;(4)这些形式的混合版本。
微生物群生物膜遍布胃肠道
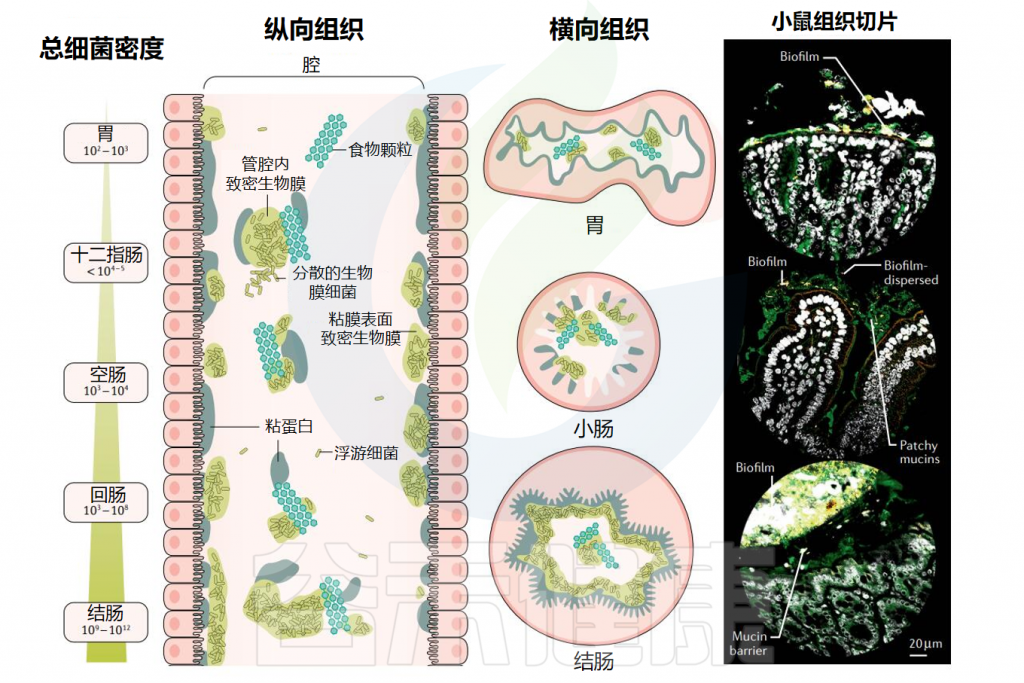
doi: 10.1038/s41575-020-00397-y.
3
生物膜对宿主的影响
生物膜的一些特性
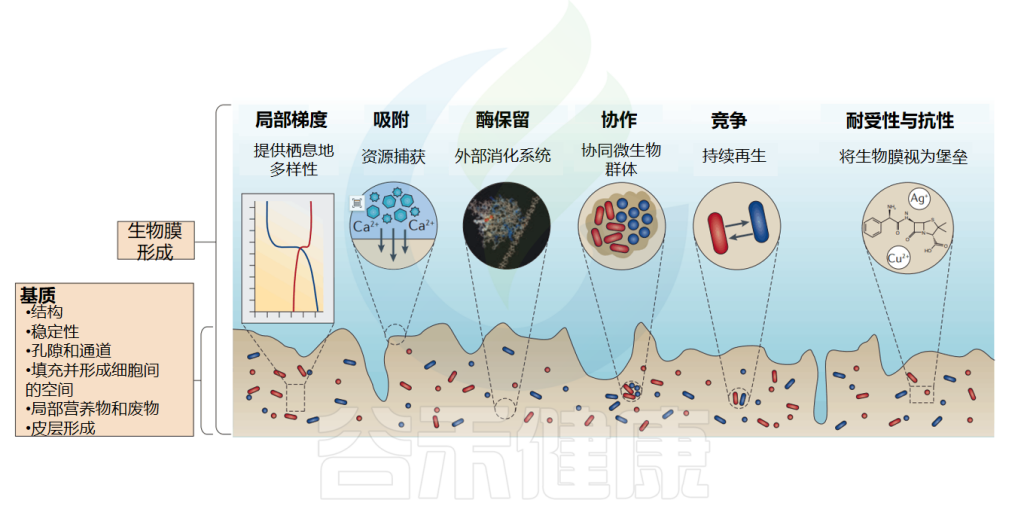
doi: 10.1038/nrmicro.2016.94.
① 细菌抗生素耐药性增强,消除病原菌更困难
与自由生活的细菌细胞相比,生物膜的一大特点是对抗生素和其他抗菌素的耐药性或耐受性增强。
生物膜可以以一种称为扩散反应抑制的形式,淬灭通过生物膜扩散的抗菌物质的活性,这种抑制形式可能将抗微生物药物的有效浓度降低到不致死浓度。
受基质扩散反应抑制的抗菌剂包括有毒金属,如铜,其与Erwinia amylovora生物膜基质中的多糖络合以保护细菌免受铜胁迫。
生物膜包含大量处于”静止期”的细胞,这些细胞对许多依赖细菌细胞代谢来获得活性的抗微生物药物的敏感性降低。对于处于静止期的生物膜中的细菌,至少有1%对抗生素产生抗药性。随着时间的推移,生物膜中大量的细胞进入静止期。随着生物膜的老化,一些抗生素(万古霉素)的杀伤效率显著降低。
生物膜中细胞对抗菌剂的抗性增强另一种机制是通过水平基因转移抗性基因。例如,对几种抗生素具有抗性的基因质粒很容易转移到大肠杆菌(E.coli)和P.putida中。
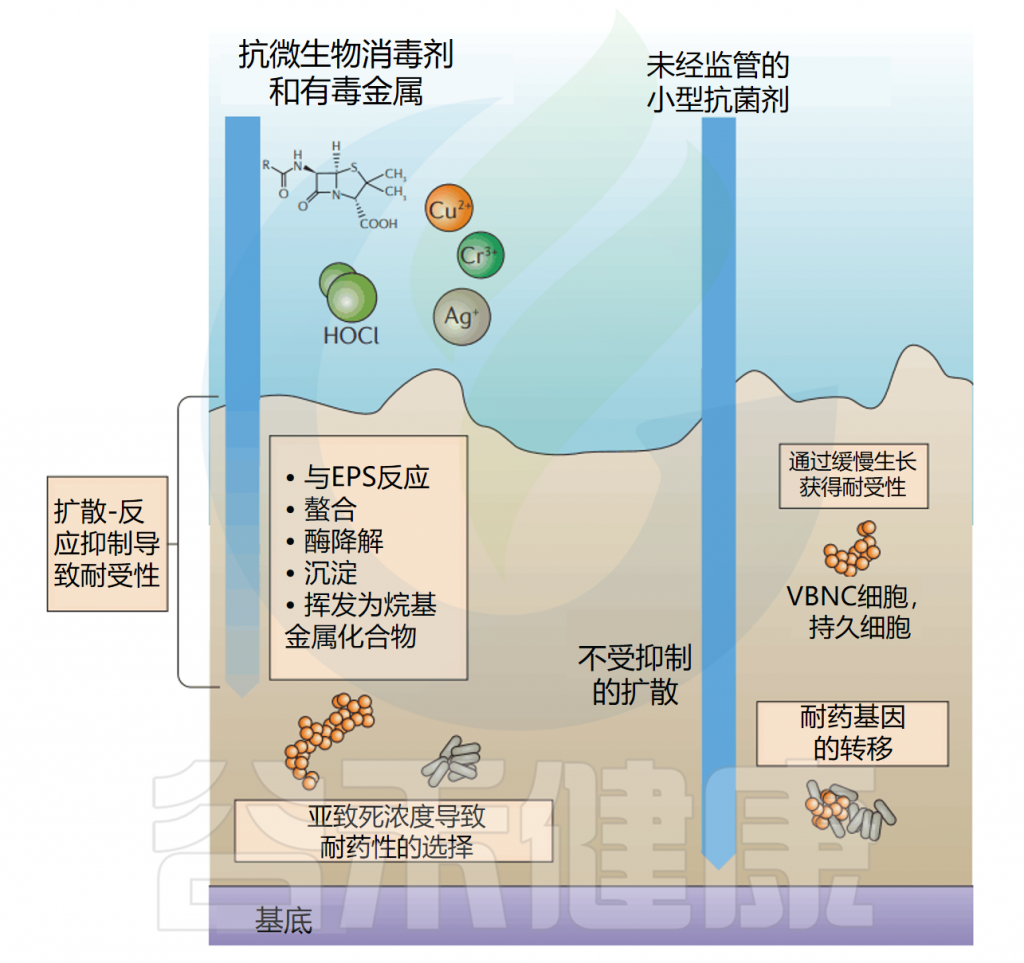
doi: 10.1038/nrmicro.2016.94.
生物膜中的细菌对抗生素的耐药性增强,使得临床上治疗一些能够形成生物膜的致病菌感染更加困难。
② 获取营养效率提高,可能有助于肠道吸收
营养获取是所有生物的基本过程,生物膜具有一种非常有效的营养获取策略,超过了自由生活的细菌。
生物膜是复杂的吸附系统,在生物膜的细胞质、细胞壁和基质的胞外聚合物(EPS)中具有不同的吸附机制和结合位点,这意味着生物膜中的细胞可以捕获和积累非常广泛的营养物质,即使浓度很低。这种强大的获取能力使生物膜即使在高度缺营养的环境中也能生长。
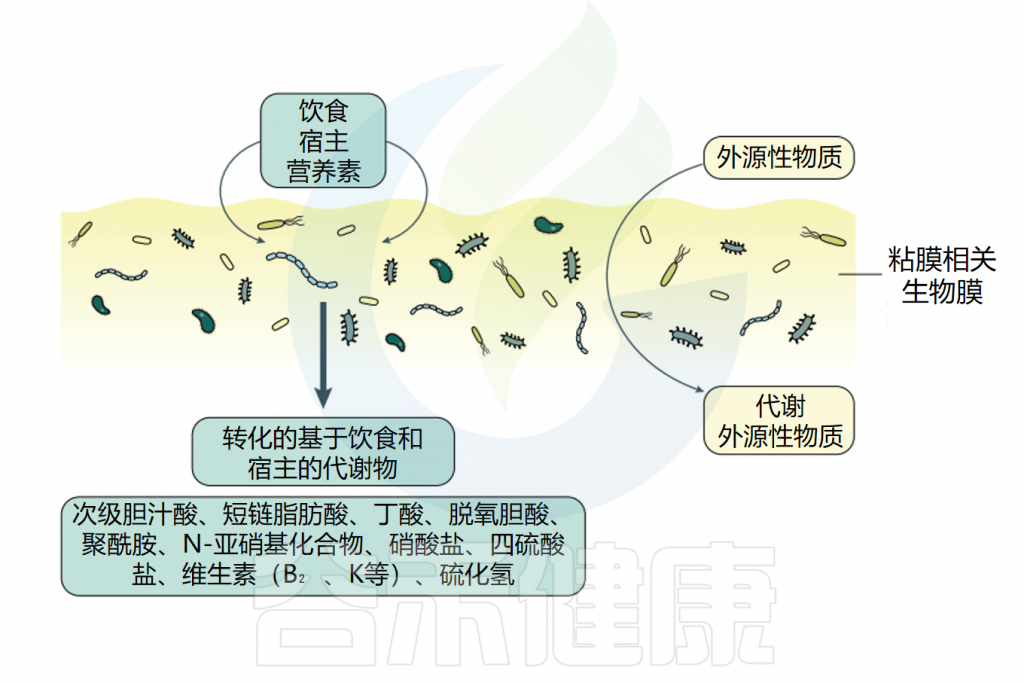
doi: 10.1038/s41575-020-00397-y.
注意:强大的捕获能力使有毒物质也更易积累!
但生物膜的吸附不是化合物特异性的,这意味着不仅营养物质,而且有毒物质都可以在生物膜中积累,在胃肠道生物膜中发现了红霉素琥珀酸乙酯、乙酰氨基酚、酸性药物、甾体激素和4-壬基酚合物等化合物。
③ 回收裂解细胞并产生能量,有效利用体内老化细胞
当细胞腐烂和分解时,它们的碎片留在基质中,被存活的细胞作为营养物质“蚕食”。这一过程已经在枯草芽孢杆菌(B.subtilis)生物膜中进行了详细的研究。
结果表明,裂解细胞中的DNA是磷、碳和能量的来源。铜绿假单胞菌(Pseudomonas aeruginosa)已被证明能够在生物膜中特异性地产生细胞外DNA酶,利用裂解细胞中的DNA作为营养来源。生物膜可以被视为一个高效的细胞碎片回收利用场。
④ 作为一种保护屏障,有助于人体肠道健康
生物膜是一种具有化学成分和特定代谢的物理结构,起着保护屏障的作用,可以抵御环境分子、免疫细胞、捕食性原生生物和细菌。
无论是微生物、膳食分子、污染物还是外来生物,要么可以自由地扩散穿过生物膜并到达宿主上皮,要么被生物膜阻断,生物膜作为一个紧密的屏障。这些腔内化合物可以被生物膜过滤,生物膜只允许某些分子通过,从而起到选择性过滤器的作用。
生物膜中的细菌拥有许多竞争策略,例如快速生长以获得营养,直接攻击以将其他竞争物种排除在环境之外,从其他竞争物种中获益或剥削其他竞争物种。
这种生物膜诱导的对入侵者的保护作用可以通过肠道微生物群对肠道病原菌的定殖抗性来证明。这种抗性在小鼠体内通过直接机制(如细菌素的产生、短链脂肪酸的产生、胆汁酸的转化和VI型分泌系统的表达)和间接机制(宿主生理和免疫的调节)介导。
生物膜通过物理结构、化学成分和特定代谢活动,作为对抗环境分子、免疫细胞、捕食性原生动物和其他细菌的保护屏障。这种保护机制有助于维持肠道的稳定性和抵抗力。
⑤ 多微生物相互作用,维持生态平衡
胃肠道表面的微生物群包含古细菌、原核生物和真核生物和病毒。肠道生物膜内的微生物相互作用,并与人体细胞相互作用。这些跨“区域”的相互作用可能在维持消化系统健康方面起着重要作用,当这些体内平衡相互作用被破坏时,可能在疾病中起着重要作用(称为失调)。
越来越清楚的是,这些微生物群与宿主的相互作用高度依赖于细菌群落作为生物膜结构的性质和空间组织。
⑥ 影响药物的活性,可能导致失效或效率提高
治疗药物可改变动物模型和人类肠道微生物群的组成,但肠道微生物群本身也参与药物加工。这种代谢功能对药物的有效性和安全性有重要影响。
肠道微生物群确实可以直接代谢外源性物质(例如胺碘酮、他克莫司、地高辛等),从而改变其化学性质、稳定性、生物利用度和潜在的生物效应。
因此,由微生物群驱动的外源性物质加工可能会导致不必要的不良反应,导致分子失效,或相反地导致更具活性和效率的分子。这一观察结果对人类使用药物的建议和剂量提出了严重的问题,特别是考虑到其中一些药物由于毒性而必须仔细监测。
胃肠道内的不同环境导致不同的生物膜分类组成以及不同的代谢过程。这一观察结果增加了试图解决微生物群对外源或药物加工的影响的复杂性。
4
生物膜的生命周期
生物膜生命周期
Jandl B,et al.Gastroenterology.2024
生物膜的形成、生长和增殖是生物膜生命周期的关键部分。生物膜生命周期的三个阶段包括以下内容。
(1)起始:细菌使用表面表达的粘附蛋白、鞭毛和菌毛附着在粘膜表面或聚集体(彼此或管腔内容物),如未消化的食物颗粒或宿主粘蛋白上,形成微菌落。
(2)发育:粘液附着的微菌落开始细胞分裂并建立由胞外聚合物(EPS)组成的EPS基质,该基质具有支持细菌共存和有效通讯的异质化学和物理微环境。
生物膜生长和发育是一个动态过程,其中管腔浮游细菌可以迁移到已建立的生物膜结构中,管腔细菌生物膜聚集体通过团聚膨胀,非表面附着的聚集体附着在粘膜生物膜上。持久性细胞形成于营养缺乏区域,通常位于成熟生物膜的核心,对环境压力和抗菌素暴露表现出高度耐受性。
(3)扩散:胞外聚合物(EPS)基质重塑有助于释放生物膜分散的聚集体,这些聚集体可以在未感染的粘液中定植。由于肠道蠕动,肠道中的扩散方向从近端区域到远端区域发生。分散的生物膜是一种独特的表型,有助于生物膜沿肠道扩展。
生物膜在肠道和整体健康中发挥重要作用,通过提供物理屏障、维持生态平衡、促进营养竞争和参与代谢过程等机制,有助于维持健康。
但生物膜相关感染在临床上具有重要意义,因为大多数持续性感染源于生物膜。研究发现生物膜与炎症性肠病(IBD)、癌症和胃肠道感染相关,并与分类学组成变化、抗生素耐药性提高以及病原体的生物膜分散有关。
编辑
doi: 10.1038/s41575-020-00397-y.
研究生物膜在疾病中的作用,可能会为胃肠病学带来重要的临床发现。
1
胃肠道感染
人类胃肠道可被各种肠道病原体定植,这些病原体可导致各种疾病,从无症状定植(如幽门螺杆菌)到轻度症状和自限性(如弯曲杆菌、螺旋体门和幽门螺杆菌),以及潜在的危及生命的慢性感染(如耐药肠球菌和艰难梭菌引起的相关感染)。
◮ 病原体可以形成有害生物膜并释放毒素
多项研究表明,这些肠道病原体(如幽门螺杆菌、肠球菌、艰难梭菌和艰难梭菌)在能够有效形成生物膜。胃肠道感染的动物模型显示出有害生物膜菌落的组织学特征,这些菌落密集堆积并粘附在上皮表面,例如胃中的幽门螺杆菌生物膜,以及大肠中的空肠弯曲菌和艰难梭菌生物膜。
这些病原体在生物膜中可能释放毒素,导致局部组织的炎症和损伤,进而引发发热、溃疡等并发症。
◮ 生物膜内的病原体耐药性更强,导致持续感染
生物膜内的细菌通常对抗生素具有更高的耐药性,治疗效果降低,增加了治疗的复杂性。并且生物膜中的病原体能够抵抗宿主免疫系统的攻击,使感染难以清除,导致慢性或反复感染。
在人类肠道活检样本中,微生物群的组织学和显微镜染色显示存在致密的粘膜相关生物膜覆盖组织(例如胃溃疡中的幽门螺杆菌生物膜和直肠中的螺旋体生物膜)。
虽然研究已经确立了形成生物膜的肠道病原体与感染之间的联系,但生物膜生活方式本身对感染的慢性和持续性尚未得到充分了解,对抗这种情况的生物膜特定战略仍有待充分评估。
2
炎症性肠病
越来越多的证据支持炎症性肠病(IBD)特异性粘膜生物膜通过多种途径在宿主组织中引发促炎反应。
◮ 炎症性肠病患者形成生物膜的能力更强
分类差异和粘膜相关微生物群的多样性降低与炎症性肠病相关,具体表现为克罗恩病中普拉梭菌丰度降低,而毒力大肠杆菌丰度增加;同时,溃疡性结肠炎和克罗恩病中肠毒性脆弱拟杆菌和铜绿假单胞菌的丰度也有所增加。
炎症性肠病患者的活检样本中,上皮粘附生物膜的患病率高于健康对照者。与健康组织的微生物群相比,IBD患者的粘膜微生物群在体外产生更大的生物膜。此外,肠球菌和从克罗恩病患者分离的粘附侵袭性大肠杆菌在肠上皮细胞系培养物上形成生物膜的能力更强。
◮ 炎症性肠病相关生物膜的细菌可以作为病原体
此外,来自炎症性肠病相关生物膜的生物膜分散细菌可以在体内和体外成为侵袭性病原体,这一现象可能在IBD的病理生理中起致病作用。
黏液共生微生物(如嗜黏蛋白阿克曼菌和瘤胃球菌科)的丰度改变和释放蛋白酶和糖苷酶的细菌(如卟啉单胞菌、粘附侵入性大肠杆菌和拟杆菌)的生物地理重新定位也可能促进邻近共生微生物进入肠上皮表面。
来自新发儿科克罗恩病患者多个胃肠道位置的样本显示细菌过度生长,包括肠杆菌科、巴氏杆菌科、韦荣氏菌科和梭杆菌科,以及丹毒菌门、拟杆菌门和梭状芽胞杆菌门的丰度降低,与疾病类型相关。
与健康对照相比,上皮粘附细菌越来越多地出现在IBD患者中,IBD患者微生物群产生的生物膜在大小和细胞数量上比健康受试者更突出。
◮ 可能成为炎症性肠病的生物标志物
一项对1426名溃疡性结肠炎(UC)和肠易激综合征(IBS)患者的研究发现,这些患者具有独特的生物膜特征,IBS患者的生物膜发生率为57%,UC患者的发生率为34%,而对照组仅为6%。
此外,生物膜检测呈阳性的患者钙卫蛋白水平较高,生物膜中胆汁酸积聚,这表明炎症和腹泻更严重。在显微镜下,IBD患者来自回肠、升结肠和乙状结肠的活检标本显示细菌浓度显著更高。
随着临床研究的深入,生物膜可能成为内窥镜检查和活检信号易感性及疾病严重程度更具代表性的标志物。
doi: 10.1053/j.gastro.2021.06.024.
◮ 产短链脂肪酸的益生菌抑制病原菌的生物膜
益生菌的突然下降,尤其是那些产生丁酸盐的益生菌,改变了细菌生长模式,从而促进了生物膜的产生。
体外实验表明,短链脂肪酸(SCFA)抑制生物膜的形成,包括大肠杆菌、鼠伤寒沙门氏菌、表皮葡萄球菌和戈登链球菌。并且,随着IBD的进展,SCFA的活跃生产者大大减少。因此,我们认为SCFA是生物膜形成的合理天然抑制剂,有助于解释抗生素治疗对IBD患者的双重影响。
◮ 生物膜的形成使病原菌持续存在,并加速黏膜损伤
在炎症性肠病(IBD)患者活检中经常发现的一种可能病原体是粘附侵袭性大肠杆菌(AIEC)。AIEC可以通过用蛋白酶促进粘蛋白降解来穿透粘液层。然后,它们中的很大一部分通过增加氧化代谢物的使用来竞争肠道中的共生体,这可能会引发慢性炎症和纤维化。一小部分已被证明侵入和复制人巨噬细胞和中性粒细胞,以侵入免疫反应或诱导自噬。
生物膜的形成能力可以将这些过程联系起来。首先,最近的研究显示AICE中的IV型分泌系统(T4SS)在克罗恩病中显著上调,这有助于在上皮细胞表面构建生物膜。
除了粘附和运动外,生物膜还可能与sfa/focDE和ibeA等毒力基因的表达有关。对克罗恩病相关菌株 AIEC LF82 的研究表明,巨噬细胞是生物膜样细菌群落的家园。因此,生物膜的形成使 AIEC 能够在炎症环境中持续存在,加速粘膜损伤,并产生免疫细胞相关的慢性感染库。
3
慢性胃炎
在大多数情况下,慢性胃炎是消化性溃疡和胃癌的主要原因。幽门螺杆菌与胃炎在胃恶性肿瘤的发展中存在密切联系。幽门螺杆菌感染是成人慢性胃炎发展的公认病因因素(在90%以上的病例中)。
◮ 生物膜使幽门螺杆菌能在恶劣环境下生存
最初于2006年在消化性溃疡和尿素酶阳性的个体中,在胃粘膜中拍摄了胃幽门螺杆菌生物膜,胃是生物膜生长的理想环境。生物膜中的幽门螺杆菌细胞在长时间的体外培养下经历形态变化,最终进入球状物状态(幽门螺杆菌的休眠状态),表明生物膜使幽门螺杆菌能在恶劣环境中耐受生存。
虽然在患者中发现的大多数幽门螺杆菌对治疗有反应,但一小部分细菌可能会抵抗它们的作用,导致感染继续。随着抗生素浓度的下降,幽门螺杆菌从球状恢复到螺旋状,重新填充生物膜或引起扩散。
◮生物膜使幽门螺杆菌耐药性增强,不利于彻底根除
在慢性胃炎中,幽门螺杆菌生物膜作为外部因素的物理屏障,它响应降钙素等药物改变其表面结构,从而提高环境适应能力,这可能部分解释了吞噬细胞无法根除在生物膜中发育的细菌的原因。
幽门螺杆菌在处于生物膜状态时对抗生素的耐药性增加,对克拉霉素、阿莫西林和甲硝唑表现出增强的耐药性。
此外,eDNA 可以促进微生物粘附和螯合阳离子以抑制抗生素扩散。除了上述机制外,幽门螺杆菌的表面内毒素和外膜结构可以在免疫系统的恒定压力下通过生物膜形成过程中的基因交换而改变,最终导致幽门螺杆菌疏水性降低,这进一步阻碍了生物膜的药物渗透。
临床信息进一步支持生物膜和疾病发展相关的观点。在幽门螺杆菌患者的治疗过程中,在常规治疗前用生物膜破坏剂N-乙酰半胱氨酸治疗幽门螺杆菌患者导致实验组根除幽门螺杆菌,而常规治疗组没有表现出相同的结果。
4
癌症
生物膜与胃、小肠和结肠的癌症发生和发展有关。
◮ 结直肠癌患者中的生物膜比健康人更普遍
在健康的人结肠组织中,通过显微镜可以看到附着在肠上皮上的生物膜。尽管如此,厚的微生物生物膜在结直肠癌患者中比健康人更普遍,在50%的结直肠癌(CRC)患者中观察到粘液侵袭性细菌生物膜,但仅在13%的健康个体中观察到。
有趣的是,在89%的右侧结直肠肿瘤中检测到生物膜,但仅在12%的左侧结直肠肿瘤中检测到生物膜。
结直肠癌患者的生物膜相关微生物群包含多种菌株,包括具核梭杆菌(Fusobacterium nucleatum)、产肠毒素脆弱拟杆菌、产生基因毒素的大肠杆菌和解没食子酸链球菌。
◮ 生物膜通过影响炎症环境或基因诱导致癌
关于生物膜对结直肠癌的临床贡献,使用小鼠模型和人类结肠组织的研究表明,生物膜可以直接致癌,但也可以在炎症环境和遗传易感宿主的背景下参与组织转化。
对无菌小鼠的研究表明,侵袭性生物膜通过改变宿主mRNA或microRNA而致癌,特定类群的贡献对致瘤复制至关重要。具核梭杆菌可以通过在遗传易感个体中募集肿瘤浸润免疫细胞直接促进结直肠癌的发生。
产肠毒素的脆弱拟杆菌可能促进结直肠癌的发生,部分原因是通过分泌金属蛋白酶毒素导致辅助T17(Th17)细胞依赖性反应的过度激活和基因毒性氧自由基的产生。生物膜诱导致癌的其他潜在机制包括多胺(精胺和亚精胺)宿主途径的代谢组学变化,以及对粘膜相关微生物组功能变化。有益的共生微生物被更适应肿瘤微环境的机会性病原体所淘汰。
◮ 其他癌症组织附近也有异常粘附的生物膜
家族性腺瘤息肉病患者在息肉附近也有异常粘附的细菌生物膜,这些生物膜主要由编码大肠杆菌素的大肠杆菌菌株和产肠毒素脆弱拟杆菌组成。有趣的是,在该研究中,这些遗传生物膜的分类组成似乎不同于在散发性结直肠癌或健康宿主中检测到的生物膜(与散发性结直肠癌相比,明显富含黏液侵入性变形杆菌和拟杆菌)。
微生物群诱发的癌症可能不是由单一微生物引起的,而是需要一个复杂的细菌群落聚集在生物膜环境中,其中有益的共生体被病原体(如前面讨论的那些)取代,这些病原体更适应肿瘤微环境,可以发挥关键病原体的致病作用。
!
Tips
并非所有肠道生物膜都是致病性的,共生生物膜有几个例子。共生生物膜可以通过竞争肠腔中的空间和营养物质以及释放抑制性代谢物(如乙酸盐或丁酸盐)来限制病原菌的定植和侵袭。
生物膜-宿主相互作用
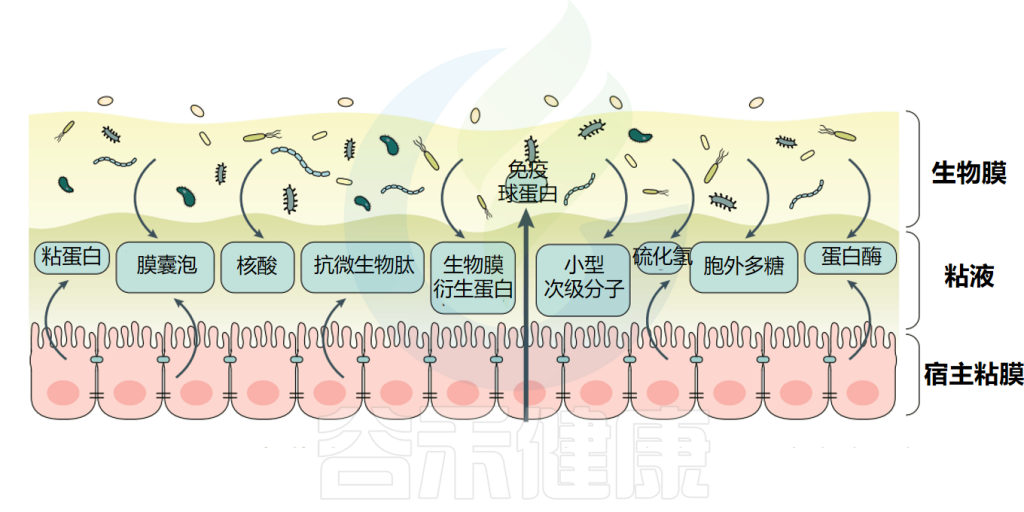
doi: 10.1038/s41575-020-00397-y.
生物膜的共生性或致病性有时取决于单个基因(例如,翻译促炎或致癌功能)、细菌菌株上具体的生物膜内源性因子或是宿主免疫反应。

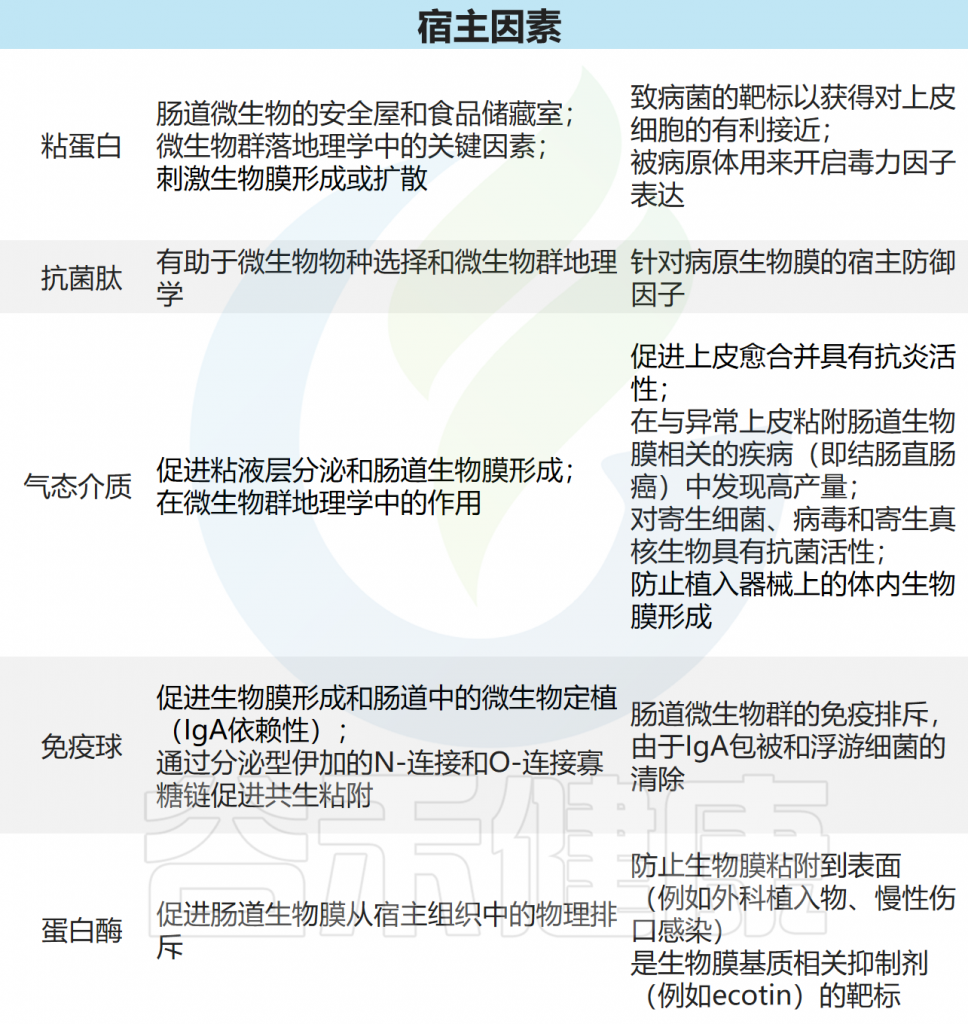
doi: 10.1038/s41575-020-00397-y.
知道了生物膜在健康和疾病中的作用后,想必迫切地需要了解目前有哪些方法可检测和控制体内生物膜,并治疗致病性生物膜。那让我们接着往下看。
▸ 临床上用内窥镜可以看到生物膜,但不易分辨
目前临床上有经验的医师会在内窥镜检查期间看到生物膜。炎症性肠病(IBD)患者和肠易激综合征(IBS)患者在内窥镜检查下发现普遍存在生物膜。
肠道生物膜在医学界仍然是一个相当新颖的概念,生物膜经常被忽视或被认为是不完整的肠道准备。
区分生物膜和肠道残留物对于指导诊断和治疗至关重要,一般可以通过以下方式进行评估:
(1)如果可以用喷射清洗机轻松去除多余的层,则很可能是残留物;
(2)如果清洁程序很困难并且该层像膜一样粘在回肠壁上,则很可能是生物膜;
(3)由于重力,残留物通常与液体一起积聚在底部,而生物膜通常在整个肠壁周围形成360°附着层。
◮ 内窥镜会对肠道菌群平衡产生一定干扰
内窥镜等一些侵入性的方法,会对肠道菌群产生一定的干扰和影响。
谷禾通过真实案例检测并对比了做肠镜前后的肠道菌群变化:原本肠道内占极高比例的黄色拟杆菌属比例大幅压缩,罗氏菌属几乎消失不见。对应的普雷沃氏菌属以及埃希氏菌属(主要是大肠杆菌)比例快速增加,另外除了这些菌外还有大量的原占比很低的其他菌属出现。

而更大的变化出现在完成肠镜检查后,核心菌属变为埃希氏菌属、韦荣氏球菌属、梭杆菌属和瘤胃球菌属。原来的三大核心菌属占比被压缩到了5%左右。
与抗生素杀死菌群的情况类似,服用泻药将大量菌群排出同样也会导致菌群数量和丰度下降,和抗生素不同的是肠道不同部位的菌可能清除比例存在差异。肠道菌群平衡这项指标明显下降,菌群多样性也随之下降。有益菌减少,有害菌上升(虽然这可能只是暂时的)。
▸ 拓展:其他生物膜检测方法
此外还有一些方法被用于检测及了解生物膜。
聚合酶链反应(PCR):用于直接在临床样本中检测生物膜形成的病原体。通过扩增特定区域,提供高特异性和敏感性。
荧光原位杂交:结合短荧光标记的寡核苷酸,与目标微生物的特定核糖体RNA结合,通过显微镜分析样本。
宏基因组学:通过分析整个微生物群落的基因组,识别生物膜形成的病原体。宏基因组中有大量的基因信息,对于生物膜描述更准确。
谷禾的宏基因组检测报告中,对生物膜的形成能力进行了分析评估。
刚果红琼脂试验:特别适用于检测金黄色葡萄球菌生物膜生产者。
微生物生物膜在胃肠道内稳态的多个方面发挥重要作用。然而,在某些临床情况下,当这些生物膜受到破坏时,需要对其进行保护或修复;或在其他情况下,对于某些附着于上皮的病原体生物膜,则可能需要将其彻底清除。
因此,在开发针对生物膜的治疗性控制策略时,目前的干预措施主要可分为以下几类:(1)抑制细菌粘附;(2)抑制生物膜的形成;(3)清除成熟生物膜。
针对胃肠道生物膜的治疗干预方法
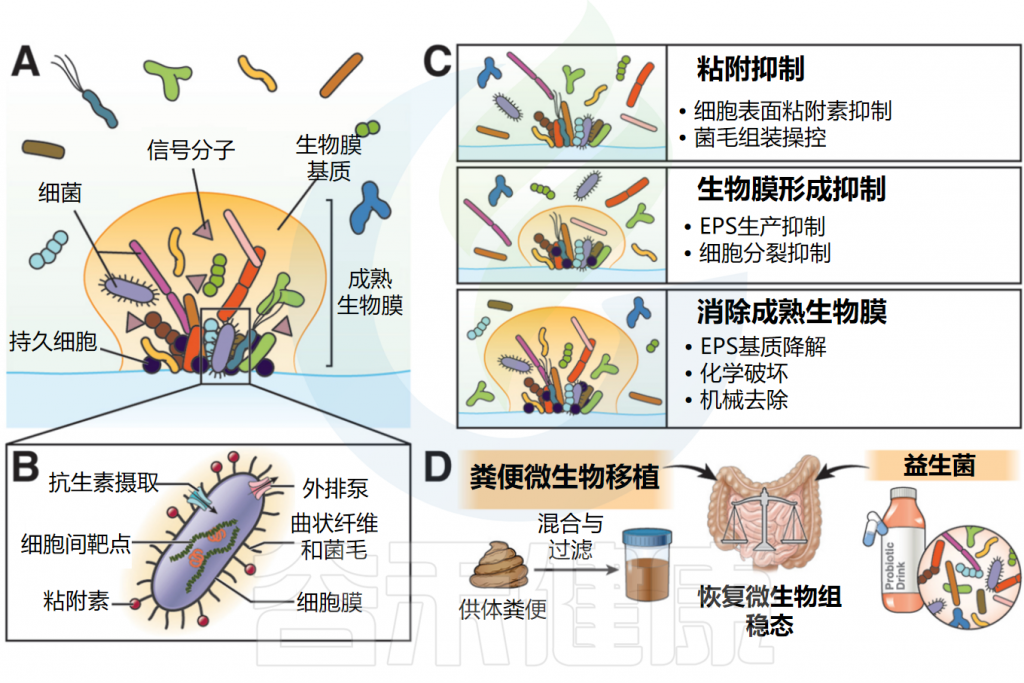
Jandl B,et al.Gastroenterology.2024
▸ 使用药物抑制细菌粘附素的表达
病原体生物膜预防策略主要侧重于抑制细菌粘附。方法包括通过引入细胞表面改变或抑制细菌粘附素表达(如curli或pili)来靶向细菌表面特性,调节生物合成,是抑制粘附的有前景靶点。
菌毛生物发生的小分子抑制剂成功地破坏了这一途径并干扰了细菌表面粘附。例如,黄烷醇杨梅素是一种具有代表性的化合物,可抑制生物膜形成。其他方法包括使用甘露糖苷等抗粘附剂来抑制粘附素的产生并减少胃肠道定植。
抗粘附素的一个关键优点是此类化合物不会影响细菌的活力,也不会根除共生细菌。然而,这种抗粘附策略的大多数体内数据是在肺部感染或伤口感染的动物模型中生成的, 其对肠道生物膜的有效性还有待研究。
▸ 使用抗生素杀死病原菌
也可以使用抗生素直接杀死病原菌,但这可能无法完全根除体内生物膜,并可能导致生物膜的持续存在和耐药性。在这种情况下,细菌虽能存活但不一定生长。
并且这可能为抗生素耐药性的产生提供条件,如通过诱变和自然选择形成的外排泵挤出抗菌剂。肠道作为复杂的多微生物环境,是遗传转移和可变亚群选择的理想场所。生物膜对抗生素治疗的持续耐受可能与慢性胃肠道感染密切相关。
▸ 使用天然化合物抑制生物膜形成
抑制胞外聚合物(EPS)基质的产生是另一种治疗策略。天然产物和小分子可以抑制基质的形成并减少细胞之间的细菌粘附和聚集。
例如,大蒜、肉桂、生姜、银杏、蔓越莓和柑橘类水果的各种提取物具有抗生物膜特性。天然衍生的生物表面活性剂也显示出抗生物膜特性。例如,鼠李糖脂包含一个与烷酸脂肪酸链相连的鼠李糖部分,可以抑制几种病原体的生物膜形成,包括变形链球菌(S.mutans)和血链球菌(Streptococcus sanguinis)。Zerumbone和α-humulene是其他天然产物,通过下调不同的外排泵相关基因和抑制生物膜形成。
氨基酸也显示出有趣的抗生物膜效应。例如,L-半胱氨酸、d-亮氨酸、d-蛋氨酸、d-色氨酸和d-酪氨酸可以单独减少生物膜生长并触发成熟生物膜的生物膜扩散。此外,当与环丙沙星共同给药时,天冬氨酸和d-谷氨酸可以抑制生物膜的形成并分散成熟的生物膜。
▸ 天然抗菌肽消除生物膜和感染
天然来源的抗菌肽(AMP)是另一类重要的抗生物膜药物,因为它们具有巨大的化学、结构和机制多样性,以消除生物膜和感染。
例如,Indolicidin是一种AMP,来源于牛中性粒细胞的细胞质颗粒,可渗透细胞壁而不破坏其完整性以抑制细菌DNA合成。
另一个例子是cathelicidin衍生的人类宿主防御肽LL-37,它可以防止细菌粘附并下调群体感应(QS)的基因。
总体而言,抗菌肽通过调节宿主免疫反应来有效地对抗生物膜。通过β-防御素1的防御素片段修饰进行优化,抗菌肽(AMP)Pam-3的开发,该肽能有效对抗胃肠道致病生物膜,而不会伤害共生菌。但抗菌肽(AMP)的一个缺点是由于酶的快速降解,其肠道稳定性较差。
▸ 使用益生菌形成“保护型”生物膜
另一种对抗胃肠道生物膜的治疗方法包括使用益生菌。
益生菌菌株的理想特性包括对肠道表面的良好粘附和在胃肠道中停留时间长,这是恢复健康的肠道微生物群和促进肠道稳态所必需的。益生菌在肠道粘膜表面形成无害的生物膜,从而可能防止病原菌的(再)定植、生物膜的形成和粘膜屏障的浸润。
例如,益生菌大肠杆菌 Nissle 1917 是治疗由肠致病性或肠毒素性大肠杆菌感染引起的胃肠道疾病的一种有前景的策略,其非致病性表现出优于病原菌株的生物膜形成能力。经过基因工程改造的大肠杆菌 Nissle 1917已被证明能够促进肠道屏障功能和上皮修复,从而增强肠道上皮完整性。
注:一些益生菌对胃肠道疾病显示出有益作用,例如感染性腹泻、抗生素相关性腹泻、肝性脑病、溃疡性结肠炎和肠易激综合征。
此外,某些具有益生菌特性的乳酸菌物种会分泌抗菌、抗粘附和抗生物膜分子,使它们能够对抗病原生物膜的定植。
▸ 使用噬菌体削弱生物膜
噬菌体是感染细菌并最终通过裂解杀死细菌的病毒。它们可以消除医疗设备上的生物膜,并且已经在各种体内感染模型中进行了研究(例如皮肤、肺和骨感染,以及败血症)。T7噬菌体通过基因工程促进糖苷酶的表达,比单独的非酶噬菌体更有效地根除大肠杆菌生物膜。
噬菌体似乎是对抗生物膜感染的有希望工具,但在应用这种工具对抗肠道中有害的生物膜之前,仍有许多问题需要解决。这些问题包括缩小噬菌体的宿主范围(如确定哪种噬菌体对特定菌株的作用更好),了解噬菌体耐药性的风险,确定宿主因子是否会使噬菌体特性失活,以及确定噬菌体制剂在人类中的长期安全性)。
▸ 纳米医学可能成为新型抗生物膜疗法
纳米医学的技术进步也可能有助于开发抗生物膜药物,因为它们解决了药物输送和疗效的挑战。纳米颗粒的大小通常在1-100nm 之间,有望用于治疗应用,尤其是肠道特异性作用。它们可以用作药物载体或直接发挥抗生物膜作用,例如基于银、铁、铜、锌、镁和稀土金属的金属基纳米颗粒。
胃肠道生物膜是一种特殊的细菌生存形式,它们彼此黏附或者黏附到组织或器官的表面,以此在生长过程中更适应生存环境。临床上通过内窥镜在回结肠区域下可见,并且在一些炎症性肠病、肠易激综合征以及胃癌和结直肠癌患者中更为常见。
但它不应该仅被视为一种病理性的慢性感染,而且还是微生物生活在粘膜表面的一种普通生活方式。微生物生物膜是许多肠道疾病病理生理的核心,但同时它们也是肠道稳态发展的关键贡献者。
需要充分表征体内肠道生物膜的组成和性质,以便更好地了解疾病相关生物膜与健康生物膜的不同结构和功能特征。这将有助于确定宿主采用何种方式以及如何应对这些生物膜。
这些微生物聚集体会不断相互作用,就像与宿主细胞相互作用一样。未来的研究必须更好地了解肠道生物膜中微生物的多样性和复杂性。通过对粪便微生物的测序可以从一定程度上反映肠道微生物群的表型以及与肠道粘膜组织的相互作用。这对于评估生物膜的病理生理作用至关重要,并可能有助于识别生物标志物以实现早期诊断和干预。这是开发更好的肠道疾病生物标志物和治疗方法的必要步骤。
主要参考文献
Jandl B, Dighe S, Baumgartner M, Makristathis A, Gasche C, Muttenthaler M. Gastrointestinal Biofilms: Endoscopic Detection, Disease Relevance, and Therapeutic Strategies. Gastroenterology. 2024 Nov;167(6):1098-1112.e5.
Wang Y, Xu S, He Q, Sun K, Wang X, Zhang X, Li Y, Zeng J. Crosstalk between microbial biofilms in the gastrointestinal tract and chronic mucosa diseases. Front Microbiol. 2023 Apr 13;14:1151552.
Baumgartner M, Lang M, Holley H, Crepaz D, Hausmann B, Pjevac P, Moser D, Haller F, Hof F, Beer A, Orgler E, Frick A, Khare V, Evstatiev R, Strohmaier S, Primas C, Dolak W, Köcher T, Klavins K, Rath T, Neurath MF, Berry D, Makristathis A, Muttenthaler M, Gasche C. Mucosal Biofilms Are an Endoscopic Feature of Irritable Bowel Syndrome and Ulcerative Colitis. Gastroenterology. 2021 Oct;161(4):1245-1256.e20.
de Vos WM. Microbial biofilms and the human intestinal microbiome. NPJ Biofilms Microbiomes. 2015 Mar 25;1:15005.
Srivastava A, Gupta J, Kumar S, Kumar A. Gut biofilm forming bacteria in inflammatory bowel disease. Microb Pathog. 2017 Nov;112:5-14.
Motta JP, Wallace JL, Buret AG, Deraison C, Vergnolle N. Gastrointestinal biofilms in health and disease. Nat Rev Gastroenterol Hepatol. 2021 May;18(5):314-334.
Flemming HC, Wingender J, Szewzyk U, Steinberg P, Rice SA, Kjelleberg S. Biofilms: an emergent form of bacterial life. Nat Rev Microbiol. 2016 Aug 11;14(9):563-75.
Sinha S, Aggarwal S, Singh DV. Efflux pumps: gatekeepers of antibiotic resistance in Staphylococcus aureus biofilms. Microb Cell. 2024 Nov 11;11:368-377.
Silva NBS, Marques LA, Röder DDB. Diagnosis of biofilm infections: current methods used, challenges and perspectives for the future. J Appl Microbiol. 2021 Nov;131(5):2148-2160.
在自然界中,微生物之间的相互作用构成了一个复杂而精密的网络系统。这些相互作用不仅存在于任何生物群落中,更在全球生物地球化学循环中扮演着不可或缺的角色。从互惠共生的地衣,到肠道中的营养互补,从土壤中的捕食关系,到水体中的共营养现象,微生物间的相互作用无处不在、形式多样。
随着微生物学研究的深入,科学家们逐渐认识到这些相互作用的复杂性和重要性。这些互动可能是互惠互利的,如互惠共生和原始合作;也可能是单向获益的,如共生关系;甚至可能是竞争或对抗性的,如偏害共生和寄生关系。
微生物系统中最常见的合作互动是互惠互利的。根据两个种群和其中一个种群是否从关联中受益,或者一个或两个种群都受到负面影响,对两个种群之间的交互作用进行分类。

来源:microbenotes
理解这些相互作用不仅有助于我们更好地认识微生物世界的运作机制,也为解决环境保护、疾病防控等实际问题提供了新的思路和方法。
本文将系统地探讨微生物之间的各种相互作用类型,深入分析它们的特征、机制及其在生态系统中的重要作用,以期为相关领域的研究和应用提供参考。
共生是指相互作用中的每个生物体从关联中受益的关系。这是一种强制性的关系,其中互惠论者和宿主在代谢上相互依赖。
这种互惠关系是非常具体的,其中“协会”的一个成员不能被另一个物种取代。
共生关系要求相互作用的生物体之间有密切的物理接触。
共生关系允许生物体存在于任何一个物种都无法单独占据的栖息地中。
生物体之间的共生关系使它们能够作为一个单一的生物体行事。
共生的例子:
地衣
地衣是互惠共生的极好例子。
它们是特定真菌和某些藻类属的复合体。因为藻类生物是光合自养生物,所以真菌直接从藻类伙伴那里获得有机碳,反过来真菌保护藻类免受极端条件的影响,并为藻类提供水和矿物质。
地衣生长非常缓慢,但能够在不允许其他生物生长的栖息地聚集。大多数地衣耐高温和干燥。
草履虫-小球藻
草履虫(原生动物)可以在其细胞质中寄生小球藻(藻类)。
藻类小球藻为原生动物伙伴提供有机体碳和 O2,反过来原生动物提供CO2和其他生长因子。
只要有足够的光线,草履虫中小球藻的存在有助于原生动物在厌氧条件下存活。
在这种关联中,一种生物体的生长要么依赖于另一种生物体提供的基质,要么由另一种生物体提供的基质来改善。
在互生中,两种相关的生物体都可以从彼此中受益。
在这个互生理论例子中:
例如:Lactobacillus arobinosus、Enterococcus faecalis(粪肠球菌)。
在最小培养基中,两种菌必须共同生长,单独都无法生存。
这是一个典型的互补型营养共生关系。
在这种关系中,一个协会中的有机体彼此互惠互利。
这种互动类似于互惠互利,但原始合作中生物之间的关系并不像互惠互利那样是强制性的。
原始合作是一种生物间的互利关系,其中参与的生物体都能从这种关系中获益。
与互利共生的区别:
举例说明:
脱硫弧菌(Desulfovibrio)和Chromatium的关系,这是碳循环和硫循环之间的原始合作关系。
两种细菌通过各自的代谢活动互相促进,但并非完全依赖。
此外,参与生物地球化学循环的细菌,固氮菌与纤维素分解菌(如Cellulomonas)的互动。
两者通过各自的代谢活动互相促进生长,但都能独立存在。
在这种关系中,协会中的一个生物体(共生体)受益,而协会的另一个生物体(宿主)既没有受益也没有受到伤害。
它是一个单向的关联,如果共生体与宿主分离,它就可以存活。
共生的例子:
a. 人类肠道中的非致病性大肠杆菌:大肠杆菌是一种兼性厌氧菌,它使用氧气并降低肠道中的 O2 浓度,从而为拟杆菌等专性厌氧菌创造合适的环境。大肠杆菌是不受拟杆菌影响的宿主。
b. 黄杆菌(Flavobacterium)(宿主)和嗜肺军团菌(Legionella pneumophila)(共生):黄杆菌排泄嗜肺军团菌使用的胱氨酸,并在水生栖息地中存活。
c. 韦荣氏球菌和链球菌利用其他婴儿肠道细菌的碳水化合物发酵的最终产物(如乳酸)产生丙酸,形成重要的营养链。
d. 硝化作用中亚硝化单胞菌(Nitrosomonas)(宿主)和 硝化杆菌(Nitrobacter)(共生菌)的结合 :亚硝化单胞菌将氨氧化成亚硝酸盐,最后,硝化杆菌使用亚硝酸盐获取能量并将其氧化成硝酸盐。
当一个微生物种群产生对其他微生物种群具有抑制性的物质时,这种种群间关系称为偏害共生(Ammensalism 或 Antagonism)。
这是一种负向关系。
第一个产生抑制性物质的种群不受影响,或者可能会获得竞争并在栖息地中生存,而其他种群则受到抑制。这种化学抑制被称为抗生作用。
偏害共生的例子(amensalism):
竞争代表了两个微生物种群之间的负相关关系,其中两个种群的生存和生长都受到不利影响。
当两个种群使用相同的资源(例如相同的空间或相同的营养)时,就会发生竞争,因此,微生物种群的最大密度或增长率较低。
微生物种群争夺任何限制生长的资源,如碳源、氮源、磷、维生素、生长因子等。
竞争抑制了两个种群占据完全相同的生态位,因为一个将赢得竞争,另一个将被淘汰。
示例:
尾草履虫(Paramecium caudatum)和金草履虫(Paramecium aurelia)之间的竞争:当这两种原生动物被放在一起时,它们都以相同的菌群为食。由于竞争的结果,金草履虫比尾草履虫具有更好的生长速率。
在这种关系中,一个种群(寄生体)受益,并从受到伤害的协会中的其他种群(宿主)那里获得营养。
宿主-寄生体关系的特点是接触时间相对较长,这可能是物理的或代谢的。
一些寄生虫生活在宿主细胞之外,称为外寄生虫,而其他寄生虫生活在宿主细胞内,称为内寄生虫。
寄生的例子:
a. 病毒:病毒是一种专性细胞内寄生虫,表现出极强的宿主特异性。有许多病毒是细菌(噬菌体)、真菌、藻类、原生动物等的寄生虫。
b. 蛭弧菌(Bdellovibrio):蛭弧菌是许多革兰氏阴性菌的体外寄生虫。
当一种生物(捕食者)吞噬或攻击其他生物(猎物)时,这是一种普遍的现象。
捕食的例子:
未来的研究方向可能会更多地关注这些相互作用在分子水平的调控机制,特别是在肠道微生态系统中各种微生物之间的信号交流网络。
在实践层面,这些知识为微生物组的调控、疾病防治等领域提供了重要的理论指导。例如,通过理解肠道菌群中的共营养关系,我们可以更好地调节人体微生物组的平衡;通过了解偏害共生机制,可以开发新的抗菌策略。
随着研究技术的进步,特别是高通量测序和生物信息学等技术的发展,我们有望对微生物间的相互作用有更深入的认识,从而为人类的健康管理提供新的解决方案。
主要参考文献:
microbialinteraction.conferenceseries.com/2017/call-for-abstracts.php#collapse12
microbialinteraction.conferenceseries.com/2017/call-for-abstracts.php
Sagar Aryal. 2022. Microbial interaction and its types with examples.Edited By: Sagar Aryalmicrobenotes