-

 CNAS L23010
CNAS L23010

 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康
随着冬季到来,天气逐渐转冷,大部分呼吸道病原体在外界存活时间延长,同时人体的免疫力下降,呼吸道感染性疾病进入高发季节。
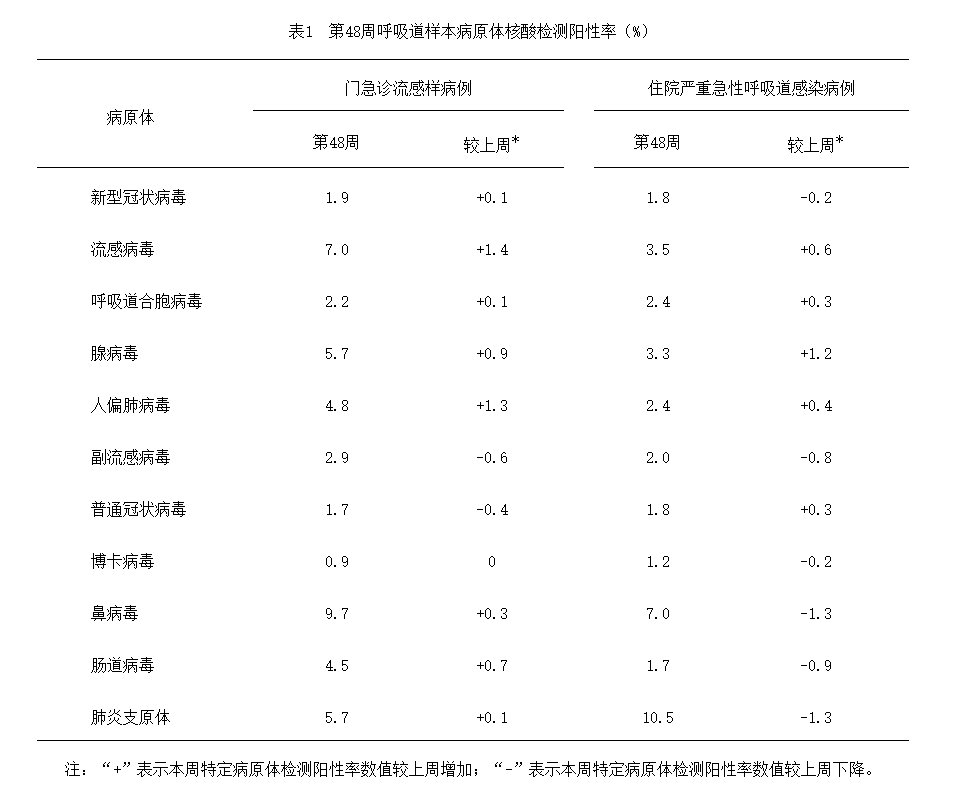
2024年第48周(11月25日—12月1日),对全国哨点医院(不含港澳台)采集的门急诊流感样病例和住院严重急性呼吸道感染病例的呼吸道样本,开展了多种呼吸道病原体检测,检测结果如下表所示:
呼吸道病原体检测阳性率(%)
来源:中国疾病预防控制中心
呼吸道主要病原体检测阳性率区域差异

来源:中国疾病预防控制中心
呼吸道感染是最常见的传染病类别,也是全球发病率和死亡率的主要原因之一。2019年冬天爆发新型冠状病毒(SARS-CoV-2)就对人类产生了深远且持续的影响,影响了健康、日常生活、经济和心理等多个方面。
呼吸道是一个复杂的器官系统,分为不同的区域;上呼吸道包括鼻腔、咽和喉,而下呼吸道则由传导气道(气管和支气管)、小气道(细支气管)和呼吸区(肺泡)组成。曾经被认为是无菌器官的健康肺现在被描述为拥有自己的特定微生物种群——肺微生物群。
肺微生物群被认为是不断吸入和消除的细菌的短暂定居点。这些共生细菌作用于免疫系统,诱导保护性反应并防止病原体入侵和定植。同时,它们通过生产抗菌物质直接抑制病原体的生长。共生菌与常驻上皮细胞和免疫细胞之间的持续互作支持肺稳态。
肺部微生物群被视为“肺部健康状况的镜子”:多项研究表明,在肺部疾病发生期间,肺部细菌组成和肺部环境会发生巨大变化。另一方面,肺与肠道进行连续的双向串扰,并且任一部位微生物群组成的改变都会导致远端疾病的发展和进展。
在本文中,我们将重点关注宿主-微生物群相互作用在健康和最常见的呼吸道细菌(结核分枝杆菌、肺炎链球菌、肺炎克雷伯菌和流感嗜血杆菌)和病毒(流感病毒、呼吸道合胞病毒和严重急性呼吸系统综合症冠状病毒)感染中的作用,描述肺微生物群在生理防御以及疾病环境中的变化。
最后,本文总结了基于微生物群的治疗方法在呼吸道感染中的作用,包括新型微生物基础疗法(益生菌和膳食补充剂)以及微生物靶向疗法(抗菌单克隆抗体和噬菌体),有助于重塑常驻微生物群落并恢复呼吸道健康。
doi: 10.3390/ijms25074051.
肺部微生物群是指存在于肺部的微生物群落,包括细菌、病毒、真菌和其他微生物。尽管肺部长期被认为是无菌的,但近年来的研究表明,健康的肺部也存在复杂的微生物群,其组成和功能对维持肺部健康和免疫平衡至关重要。
★ 肺部相比肠道微生物较少,但也存在
肺部环境通常不适合细菌群落的发育,导致与肠道环境相比,细菌复制率相对较低,生物量也较低(103-105VS1011-1012个细菌/克组织)。
健康个体的上呼吸道(URT)微生物群更复杂一些,其中口腔共生菌普遍存在。相比之下,下呼吸道(LRT)的微生物群生物量较低,其组成受上呼吸道微吸入的影响,同时因粘膜纤毛活动和先天免疫功能的作用,局部微生物复制受到限制。
大量研究表明,健康的肺部含有拟杆菌门(Bacteroidetes)和厚壁菌门(Firmicutes)的微生物群,其中普雷沃氏菌(Prevotella)、链球菌(Streptococcus)、奈瑟菌(Neisseria)、嗜血杆菌属(Haemophilus)、梭杆菌属(Fusobacterium)和Veilonella是最丰富的属。
16S rRNA 分析确定了健康URT和LRT之间微生物群的空间差异。从口腔到下肺不断发现与链球菌属的细菌重叠。然而,葡萄球菌通常栖息在上呼吸道,而普雷沃氏菌属和韦荣氏菌主要栖息在下呼吸道。
★ 呼吸道微生物定植在出生后就开始
呼吸道定植在出生后24小时内立即开始。在健康状态下,来自链球菌属(Streptococcus)、葡萄球菌属(Staphylococcus)、普雷沃氏菌属(Prevotella)、莫拉氏菌属(Moraxella)、嗜血杆菌属(Haemophilus)、乳杆菌属(Lactobacillus)、棒状杆菌属(Corynebacterium)和Dolosigranulum的物种代表了生命早期呼吸道的初始定植者,有助于平衡和动态的微生物群落。
从新生儿到成熟期,呼吸道中的细菌数量逐渐增加,多样性和功能能力受到分娩方式、母乳喂养、抗生素使用和烟雾暴露等因素的影响。动物模型研究显示,出生后前两周内细菌量明显增加,菌群从γ‐变形菌纲和厚壁菌门逐步转向拟杆菌门。
★ 微生物可以通过空气吸入和扩散进肺部
微生物迁移是通过吸入空气中的细菌、沿粘膜表面直接扩散发生的,后者被认为是健康受试者中占主导地位和普遍存在的途径。事实上,下呼吸道的细菌群落在很大程度上类似于口腔微生物群的组成。
与微生物群落具有高度抗性的高生物量粘膜(即口腔、肠道)的微生物相比,肺微生物组的动态性质可能是一个重要的独特特性。
★ 影响肺部微生物群的因素
影响肺微生物组成的因素主要有以下几个方面:
1.宿主因素
-年龄
-性别
-体重
-遗传因素
-健康状况(基础疾病)
2.环境因素
-空气质量
-吸烟
-职业暴露
-居住环境
3.生活方式因素
-饮食
-口腔卫生
-运动
-抗生素使用
4.其他因素
-季节变化
-医院环境暴露
-抗生素的使用
-疫苗接种
此外还有局部微生物竞争、宿主上皮细胞相互作用和免疫细胞活化等。术语“菌群失调”表示健康肺微生物组的三个决定因素(微生物迁移、微生物消除和繁殖率)平衡的变化,肺部菌群失调与许多不良生物学事件有关,并参与呼吸系统疾病的发生和发展。
★ 肺部微生物群的变化与疾病存在相关性
比较患病肺和健康肺发现,肺部微生物组成存在显著差异,疾病状况与细菌多样性的丧失有关,或者与一小群分类群的优势有关。微生物菌群失调是各种肺部疾病的特征,其中微生物多样性减少可能与疾病进展有关。
肺微生物组的生长条件在病理过程中发生了显著变化,导致适合受伤气道的疾病和患者的微生物群落。例如肺部富集的口腔厌氧菌群(如Prevotella和Veillonella)与炎症增强和免疫反应改变导致的感染易感性增加有关。
此外,肺微生物群成分的改变对某些个体造成更大的感染风险。肺微生物群的改变与多种肺部疾病的恶化有关,不同的细胞免疫反应与暴露于各种肺部微生物有关。例如在慢性肺部炎症中,来自病理性人支气管肺泡系统的假单胞菌(Pseudomonas)和乳杆菌(Lactobacillus)的富集与Th17型反应的增强相关。一些致病体还会诱导严重的不依赖性Toll样受体2的气道炎症和肺部免疫病理学。
呼吸道微生物组成影响人类和小鼠的炎症反应,调控肺γδ T细胞产生IL-17及肺泡巨噬细胞的分化,并影响抵抗呼吸道感染的能力。副流感嗜血杆菌通过TLR4激活促炎反应,阻碍皮质类固醇通路,诱导炎症性Th2途径,最终导致支气管反应。
健康和呼吸道感染期间的肺微生物群和免疫
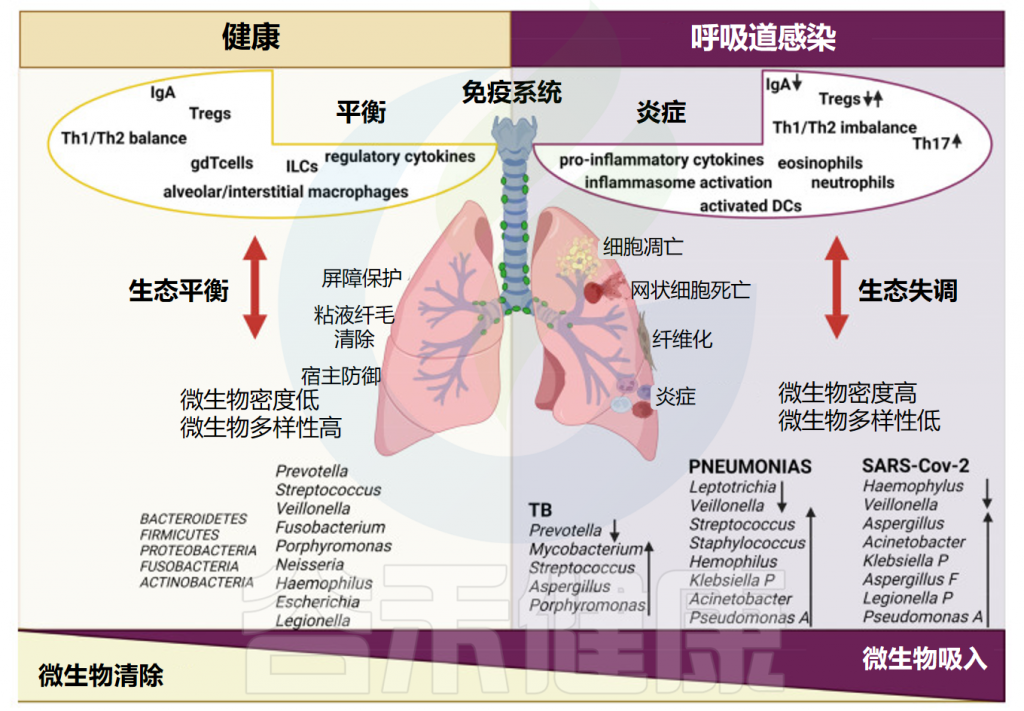
doi: 10.3390/ijms25074051.
肺部感染包括病原体的获得、传播和侵入下呼吸道。
肺炎是肺实质的炎症。在病因学上,它被归类为社区获得性肺炎(先前健康的个体的感染)或医院获得性肺炎(住院个体在入院后48小时内的感染)。革兰氏阳性肺炎链球菌(Streptococcus pneumoniae)是大多数社区获得性肺炎病例的原因,也是2岁以下儿童、老年人和免疫功能低下个体患病的主要原因。
★ 不同人群易感的病原体有所差异
由流感嗜血杆菌和肺炎克雷伯菌引起的肺炎易在50岁以上的慢性阻塞性肺病或酗酒患者中传播,而由肺炎支原体和肺炎衣原体引起的肺炎则在儿童中更为广泛。由呼吸道合胞病毒(RSV)和腺病毒引起的病毒性肺炎在健康人群中很少见,而由流感病毒引起的肺炎仍然是老年人和基础疾病患者高死亡率的原因。
在成人中,肺炎链球菌(S.Pneumonia)、乳杆菌(Lactobacilli)和罗斯氏菌属(Rothia)的优势与肺炎有关。新生儿中肺炎链球菌、流感嗜血杆菌或莫拉菌的定植与患支气管炎的风险较高有关。在流感患者中还发现假单胞菌增多。
主要病原体检测阳性率年龄组差异

来源:中国疾病预防控制中心
★ 呼吸道病原体感染导致肺部疾病的发展
人体研究表明,不同菌株的早期定植与发生呼吸道感染的风险增加有关。因此,病原体感染和微生物相互作用都可能影响疾病的进程。从生态学上讲,感染的特点是微生物负荷增加和群落多样性减少,以及宿主炎症和组织损伤增加。上呼吸道微生物组的改变是导致肺炎的细菌感染发生的原因。
最近的一项研究描述了严重肺部感染中病毒复制的显著增加,以及轻度和重度疾病患者之间微生物相互作用的差异,尤其是与常见病原菌之间的关联。流感导致的高死亡风险主要归因于继发性细菌感染。病毒通过多种机制增加了宿主对细菌定植的脆弱性。
注:鼻内接种H1N1病毒以模拟人类流感的小鼠微生物组、肺转录组和代谢组显示出显著变化,这些变化在恢复期持续存在。这表明感染对微环境的稳态产生了长期影响,有利于潜在病原体。
结核病
结核分枝杆菌(Mtb)是导致肺结核(TB)疾病中肺部肺炎的原因。在小鼠和人类身上进行的研究表明,肺部微生物组在抵抗结核分枝杆菌感染方面发挥作用。
结核病患者肺部存在特殊的菌群富集
一些细菌菌株可能与结核病的发病、复发和治疗失败有关。例如假单胞菌的丰度与治疗失败的风险增加有关。与健康对照组相比,感染结核分枝杆菌的个体的微生物群多样性降低,并且经常表现出链球菌和假单胞菌的富集。
在结核病中,肺部和整个下呼吸道具有特殊的微生物特征:结核分枝杆菌、金黄色葡萄球菌和乳酸克鲁维酵母(Kluyveromyces lactis)在123名结核病患者的支气管肺泡灌洗液 (BALF)中高度富集,而副流感嗜血杆菌在未感染的肺部富集。
使用鼻咽拭子样本的研究表明,结核分枝杆菌感染显著改变了微生物群组成:与健康对照组相比,结核病患者的变形杆菌、γ-变形杆菌、假单胞菌和莫拉菌科增加,而芽孢杆菌和毛螺菌属减少。
肺泡微生物多样性降低可能由炎症环境引起
与健康对照组相比,结核病患者的肺泡微生物群多样性降低(链球菌和梭杆菌减少,结核分枝杆菌丰度增加)。这些变化可能是由炎症环境决定的,因为结核分枝杆菌可以释放毒力因子,从而抑制巨噬细胞的反应。
在另一项研究中,链球菌在结核病中显著增加,而结核病中的Th1反应可能是由奈瑟菌(Neisseria)和嗜血杆菌(Haemophilus)引发的。
新冠肺炎
2019年,一种新型冠状病毒严重急性呼吸系统综合症2(SARS-CoV-2)引起了新型冠状病毒病(COVID-19)大流行。疾病严重程度和死亡率因年龄及合并症而异,其中许多与肠道和肺部微生物改变有关。这表明菌群失调可以在一定程度上预测COVID-19的严重程度。
新冠病毒感染者肺部微生物群失调
一般来说,与健康或病情较轻的COVID-19个体相比,危重症COVID-19患者的肺部物种多样性降低,细菌负荷增加。不良的临床结果与支原体的下呼吸道富集有关。
一项研究描述了来自重症COVID-19患者的支气管肺泡灌洗液(BALF)样本,假单胞菌丰度显著更高,而来自COVID-19肺炎阴性患者的 BALF 的特征是流感嗜血杆菌和韦荣氏球菌等的富集。
据报道,20名已故 COVID-19 患者的肺组织微生物组以不动杆菌(Acinetobacter)为主,不动杆菌通常与引起肺炎的肺部感染有关。
在上呼吸道和下呼吸道中,宿主免疫系统对潜在的有害物质做出反应,并将它们与自身成分、外来非危险物质和有益共生微生物群区分开来。
◆ 气道上皮产生粘蛋白形成抵御病原体的屏障
气道上皮是与当地微生物群相互作用的场所,也是生物物理保护屏障。产生粘液的气道上皮分泌细胞是肺先天免疫系统的关键要素。一些数据表明,呼吸道微生物群调节塑造粘液产生的上皮屏障。具体来说,在小鼠模型中,证明了粘蛋白与肺部感染反应之间存在联系。
◆ 产生lgA阻止病原体的吸附
除粘蛋白外,气道上皮细胞还提供抗原特异性分泌型IgA屏障,能够保护气道表面。分泌型IgA的作用是阻止病原体的吸附,中和它们在粘膜上皮的毒性产物,介导感染上皮细胞中病毒的消除,并促进对病原体的杀伤。
多项研究证明,IgA在防御呼吸道感染中发挥重要作用:IgA缺陷小鼠对牛分枝杆菌卡介苗(BCG)鼻内感染的易感性增加。鼻内给药中和IgA后,接种流感病毒(IV)或呼肠孤病毒导致小鼠模型中肺部病毒滴度显著降低,肺炎严重程度减轻。值得注意的是,静脉注射抗原特异性聚合物IgA可通过血清中的IgA分泌保护小鼠免受流感感染。
◆ 分泌抗菌肽来对抗病原体
局部呼吸道还分泌称为抗菌肽(AMP)的保护性介质,包括溶菌酶、乳铁蛋白、脂质运载蛋白、过氧化物酶、氨肽酶、集合蛋白(表面活性剂蛋白A和表面活性剂蛋白D)、甘露聚糖结合凝集素(MBL)、cathelicidins和β-防御素。
值得注意的是,β-防御素和cathelicidins具有抗菌和免疫调节作用,并参与塑造微生物群组成。事实上,炎症反应的直接抗菌活性和免疫调节是由微生物群的成员触发的。
免疫细胞在呼吸道病原体感染中至关重要,是机体防御系统的核心。接下来,我们一起来了解一下不同免疫细胞与病原微生物感染之间的相互作用。
▸ 巨噬细胞
肺中存在不同类型的先天免疫细胞:肺泡巨噬细胞(AMs)是最具代表性的细胞,似乎是几种呼吸道感染发病机制的核心,包括结核分枝杆菌(MTB)、肺炎链球菌、鼻病毒、流感病毒(IV)和呼吸道合胞病毒(RSV)。
◆ 肺巨噬细胞失调影响呼吸道感染的死亡率和并发症
AMs启动白细胞募集,并使用几种病原体特异性机制直接消除病原体,例如分泌促炎细胞因子/趋化因子(IL-6、IL-8或CXCL10),启动I型IFN信号传导,增强模式识别受体的表达,以及抑制病毒基因组的核输出。
并发症发生率和死亡率的增加与肺泡巨噬细胞耗竭有关,无论是在实验过程中还是在自然过程中,呼吸道病毒感染都是相关的。此外还发现,重症COVID-19的一个一致特征是肺巨噬细胞失调。
▸ 树突状细胞
肺部的树突状细胞(DC)在防止呼吸道感染方面发挥作用,对病原体产生强大的适应性免疫反应。树突状细胞可以启动抗病毒CD8细胞毒性T细胞反应,导致病毒清除,还可以控制炎症反应的水平。
◆ 树突状细胞可作为继发性肺炎的生物标志物
炎症期间和之后的树突状细胞(DC)改变可用作继发性肺炎易感性的生物标志物,以及有希望的治疗靶点,以改善患者的预后。在结核分枝杆菌(MTB)感染中,DC在将先天免疫反应转变为适应性免疫方面发挥着多因素作用。值得注意的是,树突状细胞在防御SARS-CoV-2感染方面也发挥着关键作用。
▸ 黏膜相关不变T细胞
黏膜相关不变T(MAIT)细胞是非常规T细胞的一个亚群,对微生物感染进行免疫监视和免疫反应。
◆ 进行免疫监视和免疫反应
不同的研究表明,MAIT 细胞通过识别和杀死细菌感染的细胞(包括树突状细胞和肺上皮细胞)在结核分枝杆菌感染的免疫控制中发挥作用。
此外,MAIT细胞在人和小鼠中都需要细胞因子来响应结核分枝杆菌抗原,这可能是由于它们在感染部位募集。一项新的研究证实,急性SARS-CoV-2感染患者循环中的MAIT被激活,但频率降低,而它们在致命性COVID-19患者的肺部蓄积。
▸ 自然杀伤T细胞
不变自然杀伤T(iNKT)细胞在控制共生菌(包括机会性病原微生物群)中发挥作用,反过来,微生物群调节iNKT细胞。
在原发性呼吸道合胞病毒(RSV)感染期间,肺iNKT细胞的激活除了导致肺嗜酸性粒细胞增多和纤维化外,还导致抗病毒CD8 T淋巴细胞反应和病毒清除。
◆ 活动性结核病患者存在iNKT细胞缺乏
人类iNKT细胞缺乏可能是活动性/急性结核病发展的基础:与潜伏性结核病患者相比,活动性结核病患者的外周iNKT细胞较少,并且通过活动性结核病的治疗可以重建正常的iNKT细胞频率。据报道,重症 COVID-19 肺炎患者 iNKT 细胞减少,表明该亚群可能作为疾病严重程度的生物标志物发挥作用。
▸ γδT细胞
肺驻留γδT细胞是粘膜上皮屏障的主要T细胞成分,对维持肺稳态和影响多种肺部疾病的进展至关重要。γδT细胞是肺炎克雷伯菌感染中 IL-17A 的主要来源,也是宿主对急性铜绿假单胞菌肺部感染的早期免疫防御。
◆ γδT细胞对肺部感染进行早期免疫防御
在肺炎链球菌肺部感染期间,观察到活化的γδ T细胞数量显著增加。γδ T 细胞对冠状病毒感染的反应仍在研究中,之前关于SARS-CoV-2感染的报道显示对感染的靶标单核细胞系具有很强的溶细胞活性。
▸ 调节性T细胞
调节性T(Treg)细胞对于肺对空气传播的过敏原的免疫耐受以及减少对自身和非自身抗原的危险免疫反应至关重要。Treg耗竭通过抗原致敏在衣原体肺炎感染的发病机制中发挥作用。
◆ 调节性T细胞对肺炎链球菌肺炎具有保护作用
此外,Tregs通过与TGF-β通路相关的机制对肺炎链球菌引起的肺炎具有保护作用。其他研究使用呼吸道合胞病毒和甲型流感病毒的小鼠模型表明,Treg细胞的耗竭可能导致CD8+ T细胞亚群的迁移延迟。
最近的研究显示,COVID-19患者的Tregs数量显著减少,导致Treg/Th17比值失衡,这与呼吸衰竭风险相关。
此外,呼吸道微生物群的成员通过TLR反复暴露于病原体相关分子模式(PAMPs)和损伤相关分子模式(DAMPs),诱导树突状细胞和肺泡巨噬细胞的模式识别受体(PRR)耐受性。总之,呼吸道微生物群与气道上皮细胞和吞噬细胞形成正反馈回路,以实现免疫耐受并避免失控的炎症反应。
呼吸道中的宿主-微生物相互作用主要发生在粘膜部位。常驻微生物可以局部或全身引发免疫细胞(如上皮细胞、树突状细胞和中性粒细胞)的反应。这些物质能够进入循环并到达其他器官。
◆ 呼吸道微生物群与免疫和呼吸健康密切相关
呼吸道微生物组为宿主免疫系统提供重要信号,这些信号对免疫训练、器官发生和免疫耐受的维持至关重要。观察结果表明,在生命早期存在一个关键时期,正确的微生物群感知对免疫成熟和呼吸健康至关重要。
动物模型研究了微生物组在影响和管理宿主免疫系统中的作用,以及免疫系统在塑造微生物组中的作用。
例如,在小鼠模型中,拟杆菌门的成员相比流感嗜血杆菌减少了炎症、中性粒细胞募集和TLR2介导的细胞因子产生。
鼻内接种金黄色葡萄球菌导致单核细胞募集到肺部,并分化为抑制肺泡巨噬细胞的IV诱导炎症反应。
尽管肺炎链球菌被视为病原体,但它也是上呼吸道的一种共生菌。在小鼠鼻腔中同时定植肺炎链球菌和流感嗜血杆菌创造了炎症环境,导致C-X-C基序趋化因子配体2和中性粒细胞的高水平募集。协同反应依赖于肺炎链球菌产生的溶细胞毒素,表明其存在调节了对流感嗜血杆菌的免疫反应。遭受流感嗜血杆菌攻击的小鼠表现出严重的肺部疾病,显示出明显的中性粒细胞通路和高浓度的促炎细胞因子。
然而,如果小鼠在吸入共生普雷沃氏菌后进行预处理,炎症会显著减少,且不存在组织病理。腺病毒诱导的记忆肺泡巨噬细胞在小鼠急性鼻内感染中表现出主要组织相容性复合体II类(MHCII)表达增加,以及与宿主防御、趋化性、抗原呈递和糖酵解代谢相关的基因转录上调。
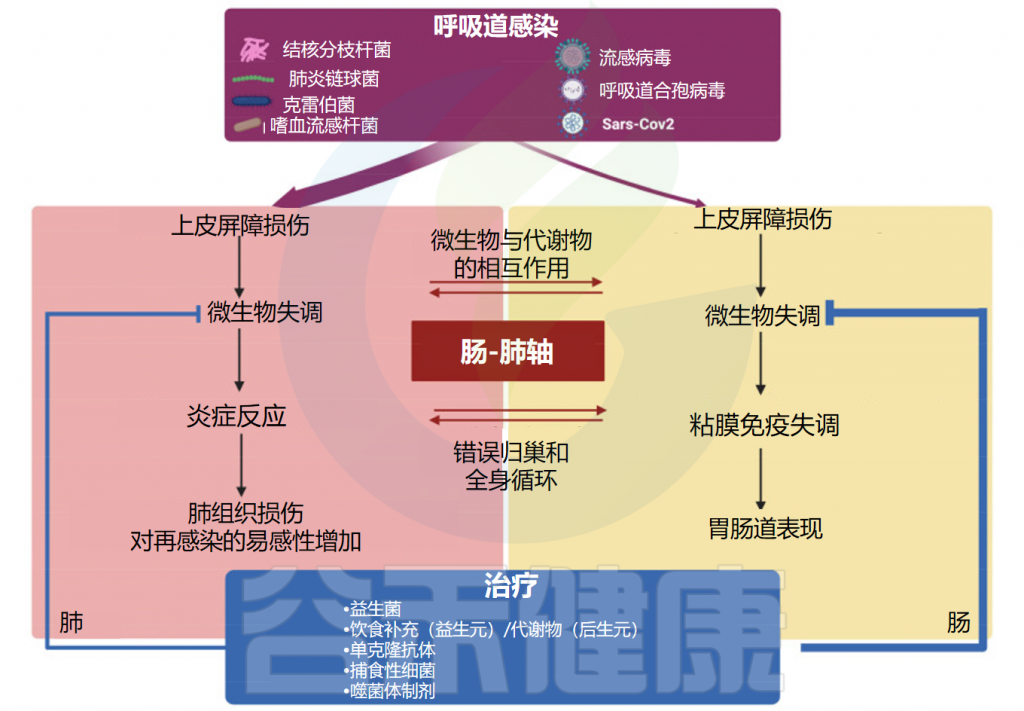
在呼吸道病原体引起的菌群失调期间,共生细菌受到干扰,致病菌可同时出现在肺和肠道中,因此可能导致两个部位的组织损伤。
肠道和肺之间的密切生理和病理联系主要依赖于宿主-微生物的串扰。事实上,肺和肠道细菌的成员可以通过血流成分和代谢物直接交换,从而促进这两个部位的健康或疾病。
肠-肺轴主要相互作用的示意图
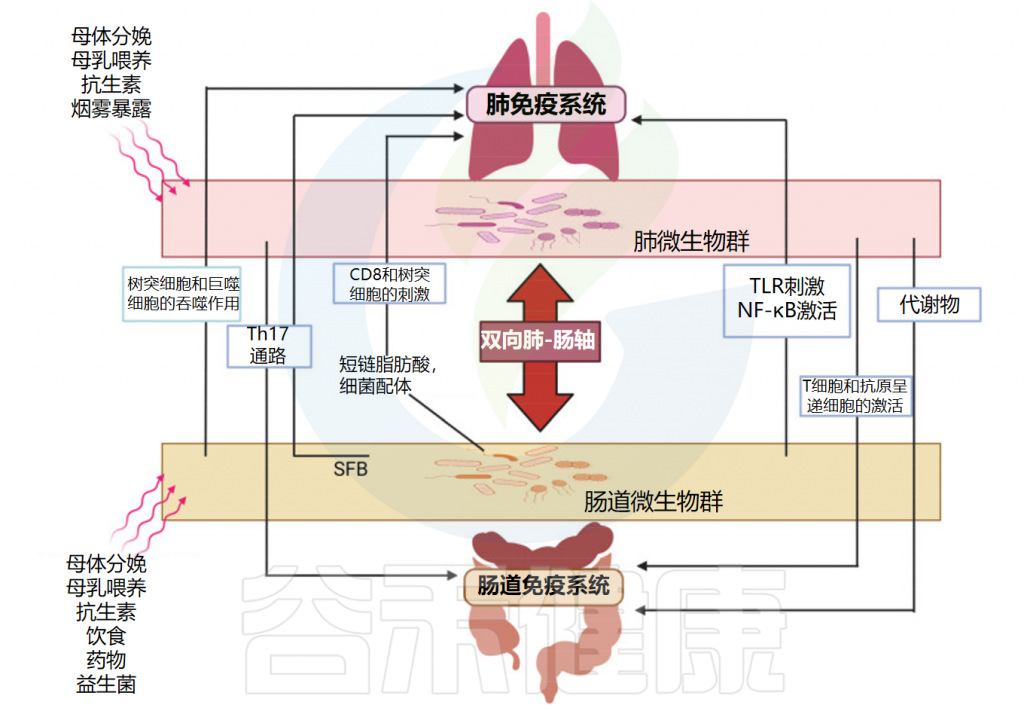
doi: 10.3390/ijms25074051.
呼吸道感染对肠道菌群的影响
研究发现,肺微生物群的改变调节肠道微生物群落,从而影响肠道信号传导。已知结核分枝杆菌感染会导致免疫系统失调,从而使肠道微生物组改变。
◆ 结核病患者肠道微生物群发生显著改变

在一项研究中,比较了成年结核病患者与健康对照的肠道微生物组,发现厚壁菌门、变形菌门和疣微菌门减少,而放线菌门、拟杆菌门和梭杆菌门增加。
另一项研究分析了新发和复发性结核病患者,报道了拟杆菌门、普雷沃氏菌属和毛螺菌属的减少,而放线菌门和变形菌门的富集。
最后,在一组受影响的儿童中,观察到放线菌门和厚壁菌门的减少,而包括拟杆菌属、双歧杆菌属、Dorea属、粪杆菌属、瘤胃球菌属和普氏粪杆菌(F.prausnitzii)属、肠球菌属和普氏菌属的数量增加。
◆ 结核病患者的微生物代谢也变得不平衡
结核病患者可能导致微生物代谢物的产生不平衡,例如短链脂肪酸(SCFA),这可能会重置肺微生物组和通过“肠-肺轴”的免疫反应。这些发现也可能解释了结核分枝杆菌在胃肠道中的定植和肺结核患者发生肠结核的原因。普氏粪杆菌(F.prausnitzii)还被描述具有抗炎作用,可抵御胃肠道疾病。
很少有研究分析人类呼吸道病毒感染期间发生的肠道微生物群改变的性质。在流感期间,尽管肠道中明显不存在病毒,但一些患者仍会出现类似胃肠炎的症状。
◆ 流感病毒感染患者的肠道菌群也存在失衡
一项针对H7N9病毒感染患者的研究显示,拟杆菌门(包括经黏液真杆菌属(Blautia)、罗氏菌属(Roseburia)和瘤胃球菌(Ruminococcus))减少,但厚壁菌门和变形菌门以及属(包括埃希氏菌(Escherichia)、梭菌属(Clostridium))增加。
另一项在流感亚型H1N1患者中进行的研究报告了放线菌门和厚壁菌门的减少,以及包括Dorea、粪杆菌、瘤胃球菌、链球菌在内的属,放线菌科和微球菌科的富集。
在最近的一篇综述中,11项不同的研究报告了与健康对照相比,确诊或疑似呼吸道感染(RTI)患者的肠道微生物组改变。总之,患者的肠道微生物组改变始终是多样化的,包括一些菌的枯竭和富集。
◆ 新冠病毒感染可在肠道中检测到病毒RNA
与甲型流感病毒(IAV)和呼吸道合胞病毒(RSV)的情况相反,在SARS-CoV-2(新型冠状病毒)感染期间,即使病毒RNA不再存在于呼吸道中,也可以在肠道中检测到病毒RNA,从而指出消化道是病毒复制和活性的潜在部位。
◆ 产丁酸抗炎菌减少,机会性病原体增多
SARS-CoV-2感染患者的肠道菌群失调与COVID-19疾病进展和严重程度以及COVID-19后综合征相关。它的特点是双歧杆菌和粪杆菌等抗炎菌减少,丁酸盐生产者丰度降低,例如瘤胃球菌科和毛螺菌科的几个属。
相反,还存在炎症相关微生物群(包括链球菌和放线菌)的富集,以及机会性细菌病原体的过度生长。
最近的一篇论文也表明,SARS-CoV-2感染会导致小鼠肠道微生物组失调,以及潘氏细胞和杯状细胞以及屏障通透性标志物的改变。同样,从96名 COVID-19患者收集的微生物组样本显示,抗菌素耐药物种在内的机会性病原菌属大量繁殖,这种肠道菌群失调与肠道细菌的继发性血流感染有关。
◆ 通过促炎因子和食物摄入减少影响肠道菌群
肺部感染的细胞免疫反应会导致食欲不振,从而改变肠道微生物组和代谢。研究发现,消除CD8+细胞可以阻止食物摄入量的减少并逆转肠道微生物群的变化,这可能是通过分泌TNF-α实现的。实际上,在呼吸道合胞病毒感染期间,中和这种细胞因子可以减少体重减轻并缓解肠道微生物群的扰动。
总的来说,炎性细胞因子的释放和食物摄入量减少是急性病毒性呼吸道感染影响肠道微生物群的可能机制。另一种机制涉及浸润的CD4+ T细胞或全身 IFN释放,它改变了上皮细胞的代谢,导致营养物质的积累,肠腔的微生物为此竞争。这些发现可能在呼吸道病毒感染期间的肠道菌群失调和胃肠道疾病中发挥作用。
肠道微生物群对呼吸道感染的影响
◆ 炎症性肠病患者通常存在肺部受损
肠道和肺之间的重要联系主要体现在炎症性肠病(IBD)患者的肺部受累范围广泛且严重,从亚临床改变到明显的慢性炎症性肺病。气道受累的症状最常见于有长期IBD病史的患者,这与肠道发育不良或全身性不当免疫反应有关。
◆ 肠道菌群失调与呼吸道感染易感性增加相关
除了慢性疾病,肠道菌群失调还与呼吸道感染的易感性增加有关。临床观察强调了健康肠道微生物群在预防病毒呼吸道感染方面的重要性。在肾移植受者和同种异体造血干细胞移植(HSCT)患者中,产丁酸盐的肠道细菌减少与病毒呼吸道感染的风险和发生率增加相关。
在COVID-19(新冠病毒感染)患者中也发现了肠道菌群失调和肠道代谢产物的变化,这与炎症反应和疾病并发症相关。值得注意的是,将COVID-19患者的粪便移植到无菌小鼠体内会导致肺部炎症,并在多重耐药肺炎克雷伯菌感染期间导致更糟糕的结果,这表明微生物群可能直接导致疾病后遗症。
此外,肠道菌群还可以调节血管紧张素转换酶2(ACE2)受体的结肠表达。这些证据可能有助于解释肠道菌群失调患者(如老年人、免疫功能低下患者和有其他合并症的患者)疾病易感性和胃肠道症状的增加。
◆ 肠道微生物及其代谢物可以调节肺部免疫反应
在几种细菌和病毒呼吸道感染的实验模型中,肠道共生菌的缺失或通过抗生素耗竭导致微生物传播、炎症、器官损伤和死亡率增加。这些影响大多与肠道微生物群塑造全身免疫的能力有关。由肠道微生物及其代谢物(如SCFAs)触发的免疫细胞和细胞因子可以到达体循环,并调节肺部、健康和疾病中的免疫和炎症反应。
此外,据报道,炎症性肠病患者的肠道淋巴细胞缺乏组织特异性;这可以解释IBD患者肠外器官存在炎症的原因。菌群失调介导的炎症也会导致粪便钙卫蛋白、血浆C反应蛋白、IL-6和IL-8的循环水平升高,这可能导致肺部感染期间的并发症发生。
肠道菌群失调也可能通过减少营养吸收和能量可用性来影响肺部感染的结果,这反过来会干扰患者产生有效免疫反应的能力。
关于肠道微生物群如何影响呼吸道感染的机制,动物研究提供了更多见解。
在抗生素处理的小鼠中,腹膜巨噬细胞中IFN-γRI、MHC-I、CD86和CD40分子的表达在对病毒感染的早期反应中减弱,这表明肠道微生物群在病毒在宿主体内复制之前就向先天免疫反应发出信号。
Th1、IgA和巨噬细胞对呼吸道病毒感染的反应建立取决于肠道微生物。直肠TLR刺激为IL-1β和IL-18分泌提供信号,恢复了抗生素处理小鼠的肺CD4+和CD8+ T细胞对感染的反应。
最近报道了一种常见细菌种类,即分段丝状细菌(SFB)在肠道中的定植,重新编程了肺泡巨噬细胞,使其增殖、补体产生和吞噬作用增强,从而增强了对流感病毒、呼吸道合胞病毒和SARS-CoV-2的保护。
总体而言,这些发现证实了肠道微生物刺激在先天抗病毒免疫反应激活中的重要性。在感染模型中,抗生素消耗肠道微生物群增加了结核分枝杆菌的负担和传播。菌群失调特别降低了肺树突状细胞中先天受体和巨噬细胞诱导的C型凝集素的表达,导致对幼稚T细胞的刺激功能受损,从而减少了感染小鼠的效应细胞和记忆T细胞数量。
◆ 肺部重叠感染可能受肠道微生物群的影响
肺部重叠感染可能是肺部原发感染诱导的肠道微生物组成改变的进一步后果。对继发性细菌感染的易感性增加,特别是由肺炎链球菌和金黄色葡萄球菌诱导的细菌感染,经常发生在患有呼吸道病毒感染的儿童和老年人中,导致并发症和死亡。
流感期间的肠道菌群失调通过改变短链脂肪酸的产生导致肺炎链球菌重叠感染。在接受甲型流感病毒条件微生物群的小鼠中,乙酸盐的产生减少,改变了肺泡巨噬细胞的杀菌活性,降低了肺对继发性肺炎链球菌感染的防御能力,并促进了重叠感染小鼠的死亡。肠道疾病也可能导致重症 COVID-19 患者伴随或继发性细菌感染。
因此,局部肺部或肠道菌群失调,改变了微生物间相互作用的动力学以及微生物代谢,可能会增强潜在致病细菌物种的增殖。
揭示肺和肠道之间的复杂相互作用有助于更好地了解共生微生物群作为各种呼吸道传染病的治疗靶点。
使用益生菌(微生物)、有利于其生长的产品(如益生元)或微生物代谢物(如后生元)的给药可以通过与病原微生物的直接竞争、改善上皮屏障功能或免疫调节,在呼吸系统疾病期间提供宿主保护。
病毒感染下的治疗
◆ 使用益生菌能够减少流感风险和发生率
在一项系统评价中,评估了益生菌在大规模健康受试者中预防病毒性呼吸道感染(RTI)的疗效。乳杆菌(Lactobacillus)是最常用的益生菌,其次是双歧杆菌(Bifidobacterium)和乳球菌(Lactococcus)。
大多数研究表明,益生菌的使用与病毒RTI的风险和发生率降低相关。然而,在临床表现、病毒载量和免疫学结局的改善方面尚无共识。益生菌鼠李糖乳杆菌和短乳杆菌也与流感感染发生率的减少有关。
在新型冠状病毒(COVID-19)背景下,一项针对SARS-CoV-2诱发肺炎的ICU患者的回顾性研究显示,与单独使用标准治疗相比,使用乳杆菌、双歧杆菌和链球菌属的益生菌混合物治疗与死亡率降低相关。
◆ 益生菌增强了免疫反应,有助于提高生存率
几份报告描述了口服益生菌对病毒性呼吸道感染结果的影响,也提供了机制见解。在感染流感病毒或呼吸道合胞病毒之前服用益生菌,如乳杆菌、双歧杆菌、肠球菌或乳球菌,可缓解症状并提高生存率。肺部和鼻腔冲洗液中的病毒载量也有一定程度的降低。
从机制上讲,益生菌可以通过参与免疫细胞并诱导特定的细胞因子/趋化因子产生来引发针对病毒呼吸道感染的保护性反应,尽管其作用似乎是高度菌株特异性的。
研究表明,益生菌给药后,自然杀伤细胞活性增加,浸润性巨噬细胞和中性粒细胞减少,支气管肺泡灌洗液中的病毒特异性IgA/G滴度增加。粘膜乳杆菌抑制呼吸道合胞病毒复制并降低血炎细胞(如粒细胞和单核细胞)的比例。
用副流感病毒对用益生菌治疗的小鼠肺淋巴细胞进行离体刺激,导致IFN-α和IFN-β的高度表达。病毒感染期间IL-10的上调和IL-6的相应减少也由益生菌给药引发。除了这些保护作用外,经鼻给药鼠李糖乳杆菌GG和嗜酸乳杆菌L-92还增加了IL-1β和单核细胞趋化蛋白1细胞因子以及趋化因子eotaxin和M-CSF的水平。
注意:尽管益生菌具有令人满意的安全性,但它们的使用可能与体弱人群感染或发病率的较高风险有关。因此,人们对使用非活微生物越来越感兴趣。动物研究证明了热灭活益生菌在呼吸道感染中的有益作用,尽管它们的全球影响似乎仅次于活益生菌。
◆ 通过饮食补充益生元提高了抗病毒感染的能力
肠道微生物群可以通过产生短链脂肪酸来调节免疫反应。摄入微生物可利用的膳食纤维(益生元),促进特定共生微生物的多样性和活性的增加,导致对微生物代谢物产生不同影响,进而对宿主对感染的反应产生不同影响。
高纤维(可发酵菊粉)饮食通过两种互补机制传达对流感的保护。小鼠表现出增强的选择性激活巨噬细胞的骨髓生成,这些巨噬细胞促进CXCL1介导的中性粒细胞募集到气道的能力有限,从而导致感染期间组织免疫病理学受限。
同时,饮食衍生的短链脂肪酸刺激CD8+ T细胞抗病毒活性。这种作用是由丁酸盐通过游离脂肪酸受体(FFAR)介导的。同样,高纤维(可发酵果胶)饮食通过刺激肺上皮细胞中的I型IFN 反应来防止呼吸道感染,这种保护是由乙酸盐通过GPR43介导的。
此外,有研究报道,流感感染期间口服醋酸盐补充剂以FFAR2依赖性方式加强了肺部对继发性肺炎球菌感染的防御能力,并降低了重叠感染小鼠的致死结局。同样,鼻内醋酸盐增加了鼻病毒感染期间的干扰素依赖性反应,降低了肺病毒载量。
有趣的是,一项评估益生元(低聚半乳糖和聚葡萄糖)预防新生儿病毒性呼吸道感染功效的试验表明,与益生菌相比,益生元显示出更好的有益效果,这可能与对预先存在的有益细菌生长的直接刺激作用有关。
细菌感染下的治疗
通过调节微生物群对肺部细菌感染又有怎样的效果,让我们接着往下看。大多数研究分析了益生菌在预防和治疗ICU患者肺部感染中的疗效。
◆ 口服益生菌降低了细菌性肺部感染的概率
口服或口咽给予干酪乳杆菌和鼠李糖乳杆菌,可以减少铜绿假单胞菌或相关病原体对下呼吸道的定植和感染。一项研究观察到,在脓毒症患者中,使用短双歧杆菌、副干酪乳杆菌和低聚半乳糖的混合物后,呼吸机相关性肺炎(VAP)的发生率降低。
对感染肺炎链球菌的小鼠研究表明,口服不同的益生菌,如乳杆菌属和链球菌属的菌株,可增加对感染的抵抗力,降低肺细菌负荷,提高存活率。
◆ 鼠李糖乳杆菌等益生菌增强了肺部的免疫反应
鼠李糖乳杆菌的使用通过增加 Foxp3 + Treg 和减少促炎IL-6来增强抗炎反应。在气管内给予其他乳杆菌菌株后,在感染的小鼠中也观察到这种抗炎特征。
活的或灭活的益生菌长双歧杆菌 51A的给药通过增强肺泡巨噬细胞中活性氧的产生和减少促炎性TNF-α和IL-6来刺激肺炎克雷伯菌的肺清除。然而,只有活的益生菌诱导了IL-10水平的同时升高,主要是由醋酸盐介导的。
经鼻或口服接种能有效激活Nod2受体的细菌菌株(分别为脆弱乳杆菌、金黄色葡萄球菌和表皮葡萄球菌,或罗伊氏乳杆菌、粪肠球菌和解黄酮梭菌)可保护小鼠免受肺炎链球菌或肺炎克雷伯菌感染。
补充乳杆菌还可以恢复肺部树突状细胞介导的抗结核分枝杆菌免疫。在感染结核分枝杆菌的小鼠中,口服A.muciniphila或A.mucinihila介导的棕榈烯酸通过表观遗传抑制肿瘤坏死因子,强烈抑制了结核病感染。
呼吸道益生菌
虽然大多数用作益生菌的共生菌起源于肠道,但已经尝试使用呼吸道共生菌。特别是,在婴儿小鼠中鼻内施用Corynebacterium pseudodiphteriticum能够改善呼吸道合胞病毒原发感染和继发性肺炎链球菌重叠感染的特征,降低病原体负荷和肺损伤。据我们所知,迄今为止还没有人类研究评估过呼吸益生菌(即滴注或雾化到下呼吸道的活菌群)的潜力。
在动物模型中,细菌B.bacteriovorus和M.aeruginosavorus的鼻内给药大大降低了呼吸道肺炎克雷伯菌的负担。它们随后被宿主先天免疫机制消除,没有产生不良影响,这预示了它们可能用于治疗人类细菌性肺炎。
◆ 单克隆抗体特异性对抗细菌病原体
使用单克隆抗体(mAb)选择性消耗机会性细菌病原体,通过靶向和灭活细菌及其毒力因子或毒素,成为对抗传染病的一种有前景的方法。
这些抗体因其靶标特异性,不会对本身微生物群产生不良影响,且不太可能导致广泛耐药性。此外,多价mAb经过工程改造,能够发挥多种抗菌作用,包括灭活毒力因子、促进补体沉积和激活先天免疫。
Gremubamab(MEDI3902;AstraZeneca)是一种双特异性人IgG1 mAb,能选择性结合铜绿假单胞菌毒力因子,用于预防高危患者的医院肺炎。该单克隆抗体促进中性粒细胞清除细菌,并防止其附着在气道上皮细胞。Gremubamab的预防性和治疗性给药在急性铜绿假单胞菌肺炎中表现出高度保护作用。
单克隆IgM抗体帕诺巴单抗(AR-101,Aerumab;Aridis Pharmaceuticals)正在临床开发中,用于治疗医院获得性肺炎中的铜绿假单胞菌。帕诺巴单抗的给药减少了急性铜绿假单胞菌感染小鼠模型中的细菌负荷,并减轻了肺部炎症。
另外两种抗体已被检测用于预防和治疗金黄色葡萄球菌肺炎。舒拉妥珠单抗(MEDI4893;Aridis Pharmaceuticals)特异性结合并灭活金黄色葡萄球菌的成孔α-毒素,这是一种关键的毒力因子。在针对金黄色葡萄球菌定植的机械通气ICU患者的临床试验中,单克隆抗体显著缩短了部分患者的肺炎、住院时间和ICU住院时间。
◆ 噬菌体及其内溶素有助于治疗细菌感染
噬菌体疗法在治疗细菌病原体的呼吸道感染方面受到了临床关注,因为它能够在不影响宿主微生物群的情况下选择性地消除目标细菌,与抗生素相容性好,免疫原性低。
噬菌体制剂在治疗铜绿假单胞菌、肺炎克雷伯菌、鲍曼不动杆菌或大肠杆菌方面显示出很强的临床疗效,目前正在临床上评估用于治疗人类呼吸道感染。四种针对铜绿假单胞菌呼吸道感染的专性裂解噬菌体混合物被用于成功治疗肺炎和肺气肿患者。
噬菌体衍生的内溶素或溶酶在对抗细菌感染方面可能优于全噬菌体制剂,因为其细胞壁靶标的保守性使得耐药性难以产生。在鼻咽定植小鼠模型中,噬菌体内溶素的给药降低了肺炎链球菌的滴度,并有效保护小鼠免受致命性肺炎球菌肺炎或铜绿假单胞菌感染,显示出其在预防和治疗呼吸道细菌感染中的潜力。
呼吸道感染是最常见的病毒或细菌来源的传染病之一,造成严重社会和经济负担。研究发现呼吸道感染会导致肺部微生物群的多样性和组成发生变化,进而影响宿主与病原体的相互作用、炎症信号和免疫细胞因子的产生,最终影响疾病的进展和结果。
肺和肠道之间的重要性和复杂的串扰以及肠-肺轴与呼吸健康的紧密联系越来越受到认可,特别强调了肺-肠轴在调节炎症和免疫反应中的双向通信作用。然而,对涉及肠-肺轴的机制的理解,特别是在呼吸道感染的情况下才刚刚开始。需要更好地了解微生物组、呼吸道粘膜和潜在免疫途径之间的相互作用。
迄今为止,大多数用作益生菌的共生菌都来自胃肠道。由于肠道微生物群在影响免疫系统方面起关键作用,它会影响局部和全身(肺部)对病原体的反应。因此,改变肠道微生物组的微生物群靶向疗法(如益生菌、益生元和噬菌体疗法)已被证明对急性和慢性呼吸系统疾病都有益处。
然而,最近的研究表明,与肠道微生物群落相比,肺微生物群与肺免疫变化的相关性始终更密切。此外,肺共生菌的实验性调节直接和持续地改变了肺免疫反应,表明它们可能具有作为局部应用益生菌预防和管理呼吸道感染的潜力。
值得注意的是,致病细菌的抗生素耐药问题。下呼吸道感染是多重耐药感染导致死亡的主要原因,通常与金黄色葡萄球菌、肺炎克雷伯菌、肺炎链球菌、鲍曼不动杆菌和铜绿假单胞菌等重点病原体相关。同时,新变种的出现使呼吸道病毒感染愈加难以控制。
未来的研究应进一步揭示肺和肠道微生物群在健康和疾病状态下的具体机制,特别是它们如何通过代谢产物和免疫细胞影响呼吸道的免疫稳态。此外,需要更多的临床数据来验证这些微生物组干预措施在改善呼吸道感染预后方面的有效性。通过深入理解肺-肠轴的复杂相互作用,有望开发出新的预防和治疗策略,以减轻呼吸道感染的负担并改善患者的整体健康状况。
主要参考文献
Marrella V, Nicchiotti F, Cassani B. Microbiota and Immunity during Respiratory Infections: Lung and Gut Affair. Int J Mol Sci. 2024 Apr 5;25(7):4051. doi: 10.3390/ijms25074051.
Wypych T.P., Wickramasinghe L.C., Marsland B.J. The influence of the microbiome on respiratory health. Nat. Immunol. 2019;20:1279–1290.
Mathieu E., Escribano-Vazquez U., Descamps D., Cherbuy C., Langella P., Riffault S., Remot A., Thomas M. Paradigms of Lung Microbiota Functions in Health and Disease, Particularly, in Asthma. Front. Physiol. 2018;9:1168.
Sommariva M., Le Noci V., Bianchi F., Camelliti S., Balsari A., Tagliabue E., Sfondrini L. The lung microbiota: Role in maintaining pulmonary immune homeostasis and its implications in cancer development and therapy. Cell. Mol. Life Sci. 2020;77:2739–2749.
Natalini J.G., Singh S., Segal L.N. The dynamic lung microbiome in health and disease. Nat. Rev. Microbiol. 2023;21:222–235.
Wu B.G., Segal L.N. The Lung Microbiome and Its Role in Pneumonia. Clin. Chest Med. 2018;39:677–689.
Yagi K., Huffnagle G.B., Lukacs N.W., Asai N. The Lung Microbiome during Health and Disease. Int. J. Mol. Sci. 2021;22:10872.
Belizário J., Garay-Malpartida M., Faintuch J. Lung microbiome and origins of the respiratory diseases. Curr. Res. Immunol. 2023;4:100065.

谷禾健康

成人每年大约会患上两到三次普通感冒,儿童每年可能会患上多达八次。而今年尤为显著,各大医院的儿科还是爆满状态,甚至是一号难求。
肺炎支原体感染还没彻底过去,紧接着流感和其他呼吸道病原体感染又跟来了,医院爆满某种程度上又增加了交叉感染的风险…

“孩子又发烧了”
“还在不停地咳嗽…”
“什么时候可以好?”
“还要请假很多天!”
“今晚又不能好好睡了”
…
国家卫生健康委新闻发言人介绍,当前,随着各地陆续入冬,呼吸道疾病进入高发时期。
监测显示近期,呼吸道感染性疾病以流感为主,此外还有鼻病毒、肺炎支原体、呼吸道合胞病毒、腺病毒等引起。分析认为,近期我国急性呼吸道疾病持续上升与多种呼吸道病原体叠加有关。
呼吸道感染是指任何影响我们呼吸系统的病原体引起的感染,这包括鼻腔、咽喉、气管、支气管以及肺部。这些感染可以分为上呼吸道感染(如普通感冒、咽炎、鼻窦炎等)和下呼吸道感染(如支气管炎、肺炎);上呼吸道感染是门诊中排名前三位。
从感冒到肺炎,都属于呼吸道感染的范围。秋季是鼻病毒引起的普通感冒的发病高峰。
不同年龄群流行的主要病原体不同
中国疾控中心免疫规划首席专家王华庆表示,多病源监测结果显示,近期呼吸道感染性疾病不同年龄群体流行的主要病原体不同:
甲型流感是最常见的亚型,每年导致 3 至 500 万人严重感染,并导致 25 万至 50 万人死亡。传统上认为疫苗接种是预防甲型流感的最佳方法,但由于甲流病毒极易发生抗原漂移和抗原转变,疫苗生产又有滞后性问题,抗病毒药物的耐药性问题等,因此有必要从其他各种方面寻找治疗的可能性。
近年来,肠道菌群在调节呼吸道感染风险中的作用越来越受到关注。肠-肺轴可以塑造免疫反应并干扰呼吸系统疾病的进程。
肠肺轴是双向的,允许内毒素、微生物代谢物、细胞因子和趋化因子通过。这些成分被释放到血液中,从而连接肠道和肺部微生物群。在肠-肺轴中,相互作用的关键可能是肠道菌群代谢物,这些代谢物具有免疫系统的调节功能。
例如,短链脂肪酸可以通过I型干扰素激活NLRP3炎症小体,从而增强宿主对甲型流感病毒的防御能力。短链脂肪酸是关键的信号分子,全身和局部短链脂肪酸的浓度很大程度上取决于我们饮食中的纤维摄入量以及能够代谢这些纤维的肠道菌群。
本文帮助大家了解一下关于呼吸道感染的原因、症状等相关知识。
结合呼吸道感染和肠道菌群的研究成果,肺和肠道微生物群如何相互影响,并可能影响呼吸系统疾病,便于大家从更新更全的视角去看待呼吸道感染。
了解“肠-肺轴”在呼吸道感染中的作用,有助于开发新的预防和治疗策略,比如通过饮食、益生菌益生元、功能性食品、中药等方式调节肠道微生物群,减少呼吸道感染的风险或减轻严重程度。
呼吸道感染涉及上呼吸道、下呼吸道或两者。它们可能由病毒、细菌和真菌引起,包括普通感冒、鼻窦炎、肺炎或支气管炎。一般来说,上呼吸道感染比下呼吸道感染更常见。
呼吸道感染包括但不限于:普通感冒、流感、鼻窦炎、扁桃体炎、喉炎、支气管炎、肺炎等。
什么是上呼吸道感染?与下呼吸道感染有什么区别?
上呼吸道感染会影响呼吸系统的上部,包括:普通感冒、会厌炎、喉炎、咽炎、鼻窦炎等;
症状如:咳嗽,鼻塞,流鼻涕,打喷嚏,喉咙痛,头痛,发热,肌肉痛等各种不适都可能发生。
症状通常在暴露后 1-3 天开始,持续 7-10 天,可持续长达 3 周。
下呼吸道感染会影响气道和肺部。一般来说,下呼吸道感染持续时间更长且更严重。这些感染包括:
流感可以是上呼吸道感染或下呼吸道感染。
肺炎支原体感染 ≠ 支原体肺炎
肺炎支原体感染是指肺炎支原体这种细菌进入人体并开始繁殖,但这并不一定导致肺炎。肺炎支原体可以引起多种呼吸道疾病,包括轻微的上呼吸道感染(如感冒)和更为严重的下呼吸道感染。
支原体肺炎是指肺炎支原体感染引起的一种特定类型的肺炎。这种情况下,感染已经扩散到肺部,导致肺组织发炎,是更严重的疾病。支原体肺炎通常表现为干咳、胸痛、发热和乏力等症状,可能需要专门的治疗。
你是否出现咳嗽、打喷嚏、喉咙发痒或疼痛、呼吸困难、发烧、有痰,但不知道自己是感冒了还是流感还是其他?下表可以作为参考。

编辑

只过了3天就又叠加另外一种感染?
首都医科大学附属北京中医医院院长刘清泉表示,“从中医角度来看,叠加感染是合病或并病。比如发烧7天好了,发现是流感。10天左右又发烧了,这次是支原体。这其实不是叠加,而是养护不好,后续发病的情况。”
测出来好几种病原体感染,是不是很严重?
北京市呼吸疾病研究所所长童朝晖表示,“尽管测出来了很多病原体,但并不代表每一种都是致病的。医生会结合病人的临床情况,综合分析哪一种是病人的致病菌。”
关于混合感染,我们在后面章节也会详细讲到。
支原体肺炎是新冠的变异?
支原体肺炎是由支原体引起的呼吸道感染。支原体是一类特殊的细菌,它们没有细胞壁,这使得它们对许多常见抗生素(如青霉素类药物)具有天然的抗药性。感染通常发生在冬季,潜伏期为 2-3 周。不是说感染了支原体就会成为支原体肺炎,事实上,感染支原体的人中只有 5%-10%会发展为肺炎。许多肺炎支原体感染是无症状的。
支原体肺炎是渐进的,患者最初会头痛、不适和低烧。持续不断的咳嗽通常是最突出的呼吸道特征。咳嗽引起的胸部疼痛很常见。也可能出现喘息。其他呼吸道症状包括咽炎、鼻漏、耳痛等。
童朝晖表示,“人类在20世纪初就发现了支原体,直到20世纪末期才确定它是一种病原体,而新冠病毒在2019年末才被大家知晓,两者毫无关系。”
为什么孩子特别容易感染?今年的儿童呼吸道疾病发病率为什么高?
童朝晖表示,“儿童的免疫力系统发育不健全,抵抗力不如成人,因此更容易被感染”。
其他例如环境问题,孩子们在学校和其他孩子密切接触,这些环境促进了病原体的传播。
一位三甲医院儿科主任认为,“一是新冠期间全民佩戴口罩,也隔离了其他呼吸道疾病,所以前三年其他病毒处于相对低流行的状态。
二是这种隔离也使得微生物刺激儿童免疫系统的作用被削弱,所以解除口罩限制后,儿童感染就显得更多一些。”
一旦感冒发烧就得赶紧输液?
童朝晖表示,“感冒发烧输液好得快,这其实是一个误区。
与流感相比,感冒发烧的温度更低,症状也更轻,往往是上呼吸道的症状。如果感冒后出现发烧或者咳嗽,在家服用退烧或止咳的药物即可,要注意多休息、多喝水、补充营养。
而对于流感来说,部分流感可能引起肺炎,甚至出现重症肺炎,这个时候住院医生会判断是否需要输液。”
张文宏也表示,“一般输液只限于住院的重症病人,或者有些药物无法口服,只能通过输液。对于普通感冒来说,口服药物效果更好。”
据《柳叶刀传染病》统计,2019 年全球发生了 4.89 亿起下呼吸道感染事件,总共导致 2500 万人死亡。不过好消息是,以 1990 年为基准,所有年龄组和性别的发病率和死亡率均呈下降趋势。这表明通过有针对性的干预措施,在减少幼儿下呼吸道感染方面取得了进展。

细菌
常见的引起呼吸道疾病的细菌包括:
贝氏柯克斯体(Coxiella burnetii)和嗜肺军团菌可引起呼吸道疾病的暴发和散发病例。
病毒
包括腺病毒、冠状病毒(例如SARS-CoV-2、COVID-19和常见的人类冠状病毒,包括229E、NL63、OC43和HKU1型)、人类偏肺病毒、流感病毒、副流感病毒、呼吸道合胞病毒、鼻病毒等。
常见病毒主要特征对比表

doi: 10.1016/B978-0-12-801238-3.66161-5
注:包膜病毒可持续感染,非包膜病毒通常不会引起反复感染
旅行者特别关注的其他病毒包括中东呼吸综合征冠状病毒和高致病性禽流感病毒。在中东或靠近阿拉伯半岛的国家旅行后,如果旅行者出现14天内的发热和肺炎症状,请将中东呼吸综合征纳入鉴别诊断。
在国际旅行后,如果旅行者出现上呼吸道或下呼吸道症状的证据、嗅觉丧失、腹泻、发热、肌肉疼痛等症状,应将COVID-19纳入鉴别诊断。旅行者可以成为新型SARS-CoV-2变体从一个地理区域传播到另一个地理区域的源头。
当排除其他原因时,对于出现新发的严重急性呼吸道病例需要住院治疗的患者,应考虑高致病性禽流感病毒,例如:H5N1、H7N9等。最近曾前往有人类或动物感染病例的国家(≤10天),特别是接触家禽或患病或死亡的禽鸟的旅行者,其患病诊断的可能性增加。
真菌
与旅行有关的真菌病原体包括:
一旦病原体侵入呼吸道,它们会开始破坏呼吸道的上皮细胞,引起红肿、水肿、出血,有时还会产生渗出物。这些病变的发生会导致呼吸道的正常功能受损,从而出现感染的症状,如咳嗽、喉咙痛或鼻塞。
这些症状通常是机体对病原体侵袭的自然反应,旨在清除病原体并修复受损的组织。
当讨论呼吸道健康时,我们往往会专注于直接影响呼吸系统的因素,但事实上,我们的身体是一个整体,不同系统之间是相互联系的。肠道菌群就扮演了一个重要的角色。
尽管肠道和呼吸道是身体中两个不同的系统,但肠道菌群的平衡与整体健康,呼吸道健康之间存在着密切的联系。
健康的肠道菌群可以支持免疫系统的正常运作,而免疫系统的效能对于抵御呼吸道感染至关重要。后面章节,我们来了解一下呼吸道感染机制,以及肠道菌群如何影响呼吸道健康,这有助于我们更全面地理解和预防呼吸道感染。
我们知道,正常人每天吸入大量空气,其中灰尘、毒物、病原体是多种疾病的高危因素。肺部拥有强大的防御系统,包括粘液、结构细胞、免疫细胞和细胞外基质,可清除或灭活病原体。
大部分呼吸道感染是由病毒引起的。因此本章节我们主要以病毒感染为例来说明,但临床上可能会存在细菌合并病毒感染的情况,这个我们在后面阐述。
常见的呼吸道病毒感染包括流感病毒、腺病毒、呼吸道合胞病毒、人偏肺病毒等。
呼吸道感染中的病毒感染的机制比较复杂,主要涉及以下几个方面:
如果说身体是一座城市,那么细胞是城市里的居民,而病毒就是入侵者。病毒通过与宿主细胞表面受体结合,相当于钥匙打开了门,跑进了居民家里,也就是细胞内,开始为非作歹。利用宿主系统表达病毒蛋白并复制病毒基因组,产生大量子代病毒颗粒。
宿主会激活先天和获得性免疫应答,相当于警报响起,释放细胞因子、炎性因子,召集免疫细胞来抓捕这些入侵者。但混战之下也会带来伤害,过度炎症会损害组织。
这些入侵的病毒很狡猾,会通过各种机制逃逸、抑制、甚至假扮好人来躲避追捕。
呼吸道正常微生物群会帮助维护城市的秩序,建立坚固的围墙(物理屏障),并在有需要时可以支援,刺激免疫应答。但病毒入侵后感染可破坏城墙,打破微生物群平衡,减弱它们对病毒的抵抗力。
在城市的另一边——肠道,那里的微生物是盟友,它们也可通过看不见的秘密通道——“肠-肺轴”影响,输送代谢物,从而间接帮助呼吸道抵抗入侵者。
看起来这两者之间相差很远,但呼吸道和胃肠道具有相同的胚胎起源和共同结构,这表明它们的相互作用可能是多方面的。
它们之间能够相互交流,得益于以下方面:
● 共同黏膜免疫系统
这两个器官都有自己的黏膜免疫系统,它们都是抵御外来病原体入侵的第一道防线,能够对病原体作出快速反应,并在先天性和适应性免疫中发挥重要作用,由于这种共享的免疫特性,它们可以通过相似的免疫细胞和分子进行交流。
● 微生物群的影响
肠道含有丰富的微生物群,这些微生物通过其代谢产物(如短链脂肪酸)可以影响远处的器官,包括肺部。
● 免疫细胞的迁移
免疫细胞可以在身体的不同部位之间迁移。例如,肠道中的树突状细胞或其他免疫细胞可以在接触到肠道微生物后,通过血液循环迁移到肺部,并在那里调节免疫反应。
● 炎症的系统性影响
如果肠道发生炎症,它可以通过释放炎症介质到血液中而产生全身性的影响。这些炎症分子可以到达肺部,引发或加剧肺部的炎症反应。
● 共同的病理反应
肠道和肺部在感染或其他疾病状态下可能都会表现出病理反应。例如,感染呼吸道流感病毒的患者一旦出现肺损伤,往往会出现胃肠道样症状。
● 环境因素的影响
吸入的空气和摄入的食物是与外界环境直接接触的两种途径。环境因素,如烟草烟雾、污染物或饮食中的特定成分,可能会同时影响肠道和肺部的健康。
我们来了解一下肠-肺轴。
肠道和肺部维持着双向交流
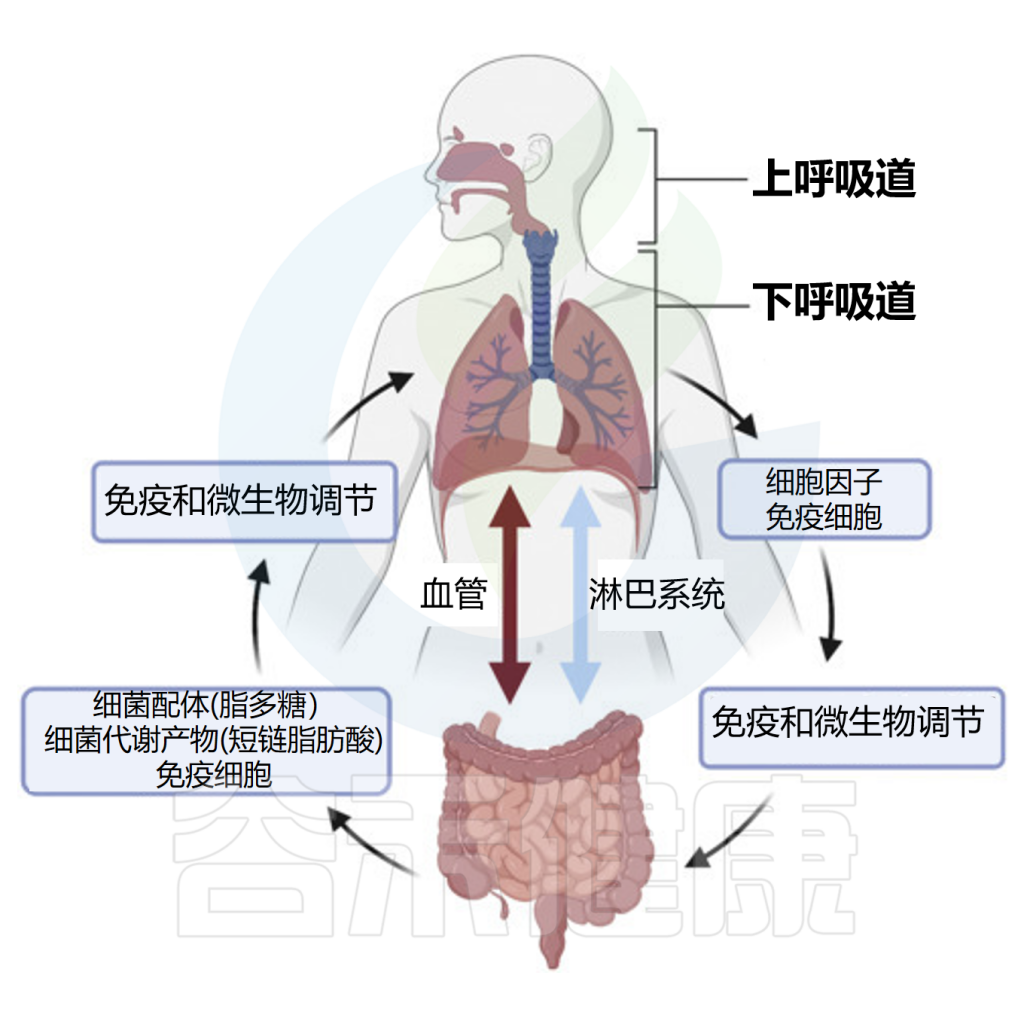
doi:10.1016/B978-0-12-819265-8.00048-6
肠-肺轴是指肠道和肺部之间微生物和/或其代谢物和免疫调节信号的相互交换。这是一个涉及肠道和肺部之间双向对话的特定轴线,包括微生物和免疫互动。
研究表明,肠道微生物群组成的改变可导致呼吸道急性感染和慢性肺部疾病的易感性增加。相反,呼吸道菌群的改变会通过血液影响肠道菌群。
肺→肠
呼吸道由上呼吸道(UTR)和下呼吸道(LTR)组成,气道微生物群通过作用于居住的免疫细胞和调节细胞因子水平来维持肺部的稳态。肺部感染或炎症会激活局部和全身的免疫反应,产生的炎症介质,如细胞因子可能进入血液,随后影响肠道的微生物群。
在某些情况下,呼吸道的分泌物或内容物可能会被吞入肠道,携带病原体或其他物质,从而影响肠道。
肠→肺
来自肠道的细菌配体(脂多糖;LPS)和细菌代谢物(短链脂肪酸;SCFAs)进入血液,并运输到肺部,在那里它们调节免疫反应和肺部微生物。肠道的肠上皮细胞与微生物群相互作用,以刺激免疫反应。肠道来源的短链脂肪酸可以启动骨髓中的骨髓细胞,这些细胞在迁移到肺部后可能会促进抗炎环境。
肠道微生物群对病毒和肺部感染起着保护作用,部分原因是它在调节先天和适应性免疫反应中的作用。比如,生命早期使用抗生素会增加患哮喘和过敏的风险,这与抗生素治疗后胃肠道细菌数量变化从而影响呼吸道有关。
举例来说,缺乏分段丝状细菌(SFB)的小鼠比用SFB定植的小鼠对肺部炎症的易感性增加,死亡率更高。
在SFB定植后,即使在缺乏SFB的小鼠中,Th17免疫反应增加,BALF中IL-22的水平以及T细胞受体β(TCRβ)细胞和中性粒细胞的数量增加,表明肠道菌群可以调节肺部免疫反应,缓解严重的肺部感染。
在人类肠肺轴的背景下肠道和肺之间的串扰
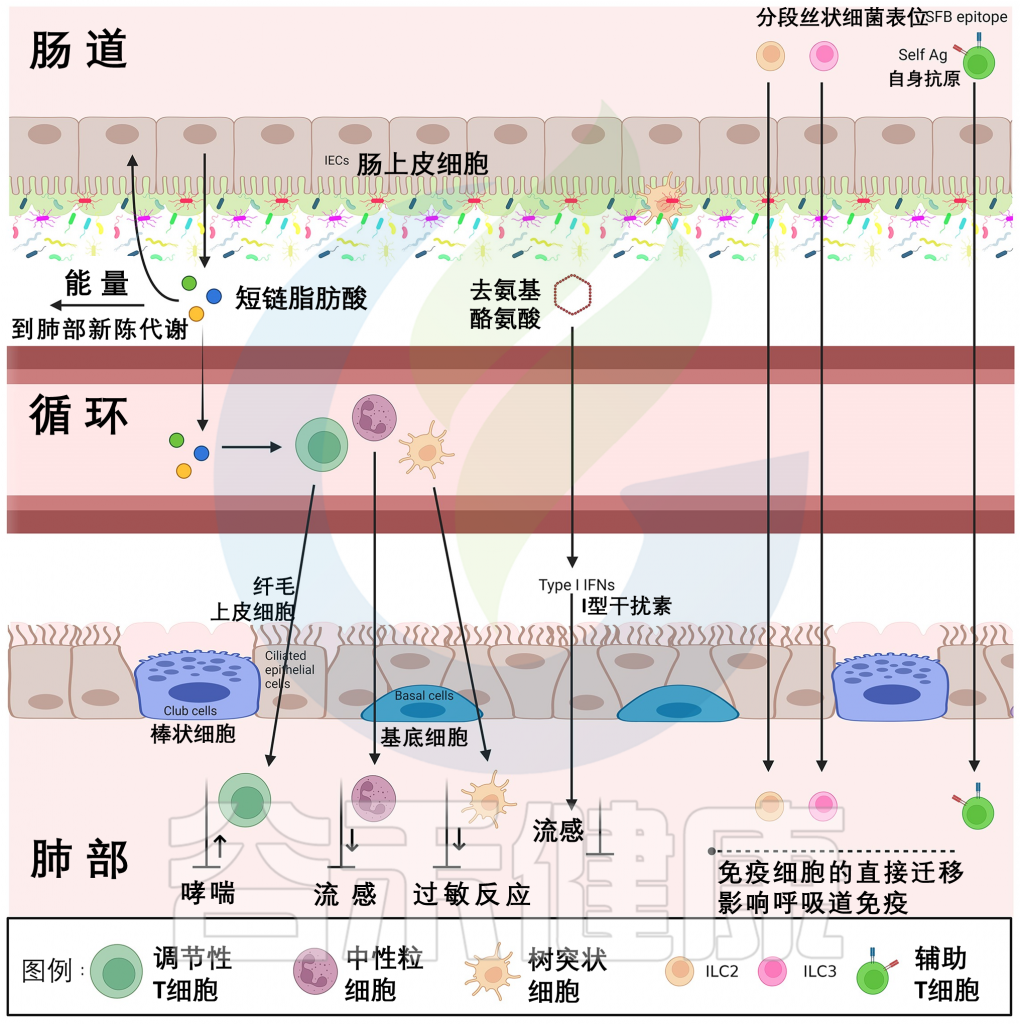
上图用于直观地展示这些系统之间的通信和交互。该图突出了肠道和肺之间的相互作用以及它们对彼此微生物组的潜在影响。为了清晰展示,空间关系和解剖细节是简化后的。
肠道和肺都与血液循环和淋巴系统相连,通过将免疫细胞、细胞因子、趋化因子和微生物代谢物从一个器官双向转移到另一个器官,从而实现两个系统之间的串扰。
肠-肺轴内的主要影响途径

doi.org/10.1111/crj.13622
以上我们了解了肠-肺之间双向串扰的基本知识,这种复杂的相互作用揭示了肠道和肺部健康之间的深刻联系,接下来,我们来了解肠道菌群及其代谢产物在呼吸道感染中的作用,以及它们是如何影响宿主的免疫反应和疾病的临床结果。
胃肠道症状如恶心、呕吐、腹泻和腹痛,是呼吸道感染的常见伴随症状,尤其是在儿童中,肠道菌群占据了重要原因,比如大肠杆菌的异常增殖,就可能与这些症状相关。
呼吸道感染对肠道微生物群有何影响?
我们尚未完全了解呼吸道感染期间胃肠道症状的原因。它们可能是呼吸道炎症增加的直接结果,也可能源于呼吸道感染期间免疫反应的变化,导致肠道微生物组发生变化。
一些研究表明,呼吸道感染会导致肠道微生物组失调。
▸甲流病毒感染
肠道菌群多样性增加,同时下列菌群增殖较为明显:
而一些有益菌的丰度则降低:
一项双向双样本孟德尔随机化研究确定:
放线菌和梭状芽胞杆菌具有潜在的预防流感感染的作用
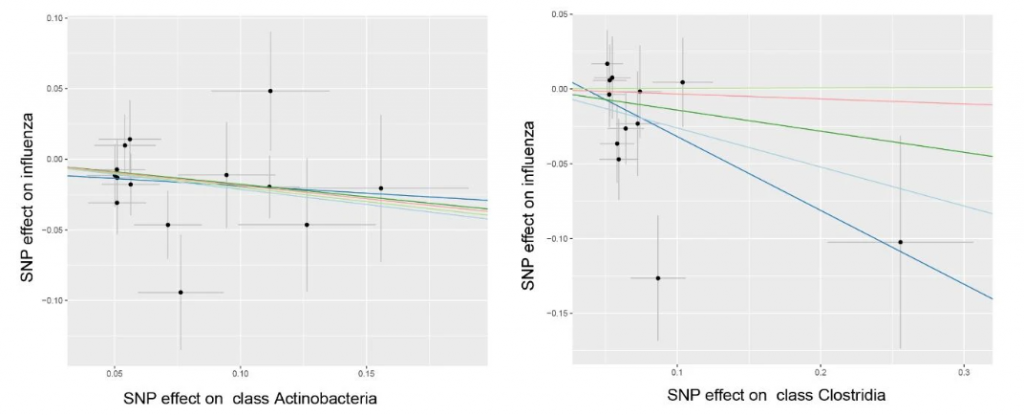
梭状芽孢杆菌不仅可以预防流感,还可以抑制严重流感向肺炎的进展。
杆菌的大量存在可能作为识别流感感染的指标
该研究还发现,杆菌(Bacilli)的大量存在,可能作为肠道中识别流感和其他感染的指标:
未感染:链球菌增加→不易感染
感染后:链球菌增加→继发性链球菌肺炎
MR分析表明,链球菌与流感之间存在双向因果关系,与其他研究一致:
真菌:
曲霉菌诱导的C反应蛋白水平升高与真菌诱导的降钙素水平降低之间存在相关性,从而导致临床症状。
注:目前,大多数研究关注的是流感感染后某个时间点(主要是在第 7-14 天)细菌的变化。
总体而言,甲流感染引起的肠道菌群变化主要表现为有益菌(如产丁酸菌)水平降低,而条件致病菌水平升高。
▸呼吸道合胞病毒感染
呼吸道合胞病毒是 2 岁以下儿童毛细支气管炎和肺炎的最常见病因。它占小儿下呼吸道感染的 80% 以上。这种病原体也是老年人呼吸道疾病的重要原因。呼吸道合胞病毒会诱发季节性暴发。
在小鼠模型中,呼吸道合胞病毒在感染后第 7 天导致肠道微生物群多样性(但不是丰度和 α 多样性)的显着改变,拟杆菌门增加,厚壁菌门减少。拟杆菌门增加主要是由于拟杆菌科和S24-7增加,而厚壁菌门丰度减少主要与其中的Lachnospiraceae和Lactobacillaceae科的减少有关。
呼吸道感染下的肠道菌群变化
doi.org/10.1371/journal.pone.0262057
病毒性呼吸道感染期间如何引起肠道菌群失调?
主要原因有两个,一是食物摄入减少,二是细胞因子的刺激。I型和II型干扰素是免疫细胞为抵抗病原体而分泌的主要炎症因子,在流感期间可能会严重破坏肠道微生物群。TNF-α分泌过多是食欲不振的病程之一。
肠道菌群的变化会如何影响病毒的易感性?
甲流感染诱导的肠道菌群失调不仅导致肠道细菌过度生长,还为原本存在于呼吸道中的细菌创造了有利条件,最终削弱了对肺部病原体入侵的防御阈值。
甲流感染条件下小鼠的肠道菌群失调损害了它们对肺炎链球菌感染的抵抗力,最终增加了肺部细菌复发的发生率。这些研究表明,肠道菌群和甲流感染相互影响,并显著影响甲流感染后的疾病发展和预后。
肠道菌群产生的代谢产物可以引起对宿主急性免疫激活的反应,从而影响宿主对疾病的易感性和抵抗力。
肠系膜淋巴系统在肺和肠道之间提供了一条直接的高速公路,完整的细菌、其碎片或其代谢物可以通过这条高速公路传播。这里介绍两种代谢物,去氨基酪氨酸和短链脂肪酸,主要是后者。
去氨基酪氨酸(DAT)
去氨基酪氨酸是一种肠道代谢物,可通过提高I型干扰素(IFN)的水平来增强人体对流感病毒的抵抗力,从而降低流感感染小鼠的体重减轻和死亡率。
短链脂肪酸(SCFA)
短链脂肪酸,主要由细菌代谢膳食纤维时产生,特别是在高纤维饮食的情况下。乙酸、丙酸、丁酸约占所有短链脂肪酸的 95% ,其比例可能因年龄、饮食和特定疾病的存在而异。
短链脂肪酸:能量供给
大部分的短链脂肪酸会被结肠细胞用作能量,或者被肠道上皮细胞用来调节肠道内的免疫功能。剩下的短链脂肪酸会通过血液运输到身体其他部位,比如肝脏。如果有没有被代谢的短链脂肪酸,则会重新分布到其他组织中。
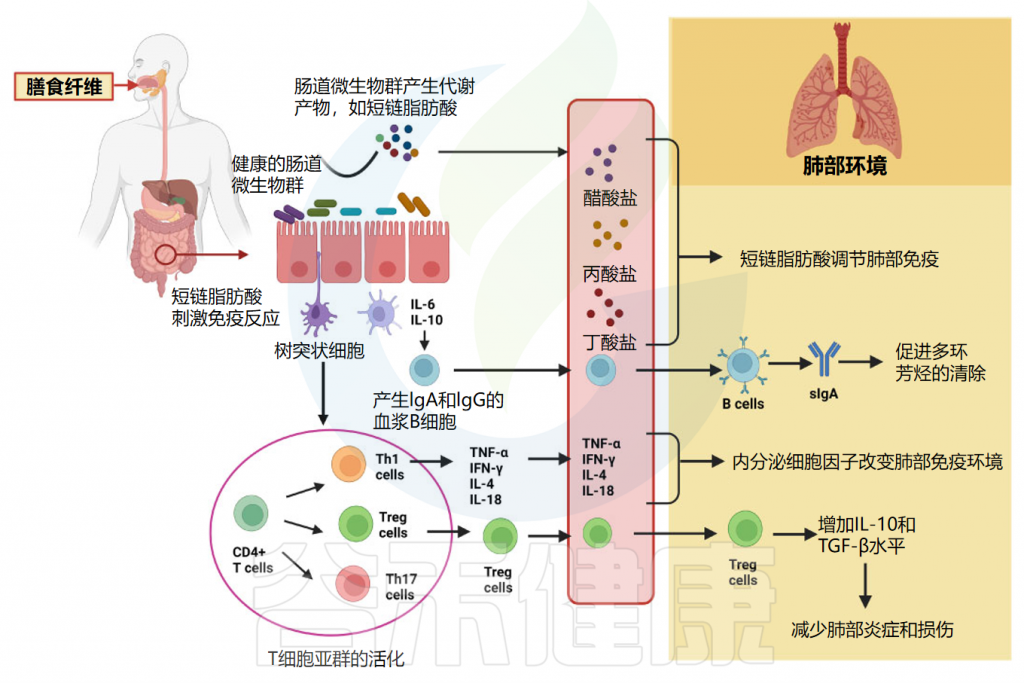
肠道中的短链脂肪酸如何与肺部发生关联,从而增强抗病毒免疫力?
短链脂肪酸,在肺部作为常驻抗原呈递细胞上的信号分子起作用,以减弱炎症和过敏反应,也可以帮助减轻哮喘的症状。
肠道菌群代谢产物短链脂肪酸,被肠道粘膜吸收并附着在肺道中的免疫细胞受体上,从而通过调节粘膜免疫来增强肺部的抗病毒反应。
短链脂肪酸要么通过循环直接迁移到肺组织并调节肺免疫,要么促进免疫细胞的分化和活化以产生细胞因子和IgA。在肺部,IgA促进病原体的清除,Treg细胞减少肺部炎症和损伤,某些细胞因子(如TNF-α、IL-4等)改变免疫环境。
doi:10.3389/fimmu.2022.954339
短链脂肪酸:抑制促炎因子来抗炎
短链脂肪酸通过激活先天免疫中性粒细胞、巨噬细胞和树突状细胞来调节促炎细胞因子(如 TNF-α、IL-12 和 IL-10)的形成。它们还通过抑制 B 细胞中的 NF-κB 并促进胸腺外调节性 T 细胞的产生,增强了CD8+ T细胞的功能,来促进抗炎环境的形成,从而限制炎症过程。
注:CD8+ T细胞显示出杀死病毒感染细胞的能力增强。
短链脂肪酸:激活炎症小体来抗炎
短链脂肪酸参与G蛋白偶联受体(GPR40-43)的激活,这是消退炎症反应所必需的。
短链脂肪酸通过炎症小体复合物调节免疫应答。短链脂肪酸配体 GPR109A 和 GPR43 以及信号蛋白激活 LRR、NACHT 和 PYD 结构域蛋白 3 (NLRP3) 炎症小体激活,从而支持细胞修复机制。
短链脂肪酸:调节干扰素产生
越来越多的证据表明肠道营养不良会影响肺部的免疫反应,肺部感染可导致炎症细胞浸润以及肠道 IFN-γ 和IL-17 水平升高。
短链脂肪酸可以增加干扰素的产生,干扰素有什么用呢?它的产生增加,可以增强机体预防呼吸道病毒感染和清除病毒的能力,从而减少病毒引起的哮喘发作。
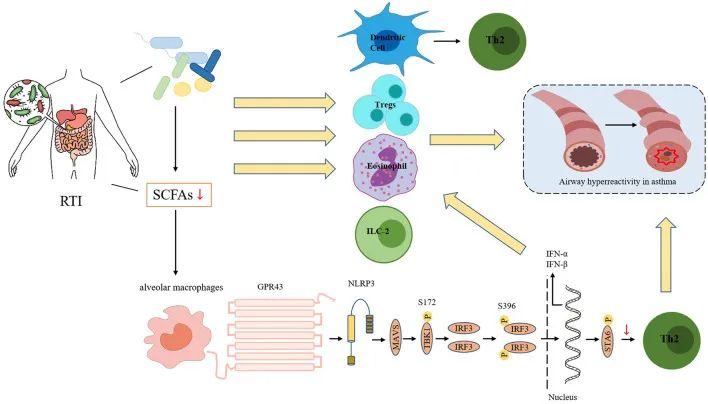
doi: 10.3389/fmicb.2023.1219942
短链脂肪酸:加强屏障防入侵
短链脂肪酸有助于加强肺部和其他呼吸道组织的屏障功能,这可以防止病原体侵入引起的感染。
短链脂肪酸还可以调节粘液产生、IgA分泌和抗菌肽的表达,强化物理屏障,维持粘膜免疫平衡。
我们知道,微生物组调节宿主免疫应答,健康的微生物组对免疫稳态至关重要。 微生物组-免疫细胞相互作用非常复杂。
肠道感染可以增加肺部感染的风险,反之亦然。例如,流感病毒感染可以影响肠道的微生物群,从而影响肠道免疫反应,并可能增加细菌性肺炎的风险。
人类的免疫系统进化为包含先天性和适应性系统,可以保护和防御潜在的病原体。
病毒对微生物组-先天免疫相互作用的影响
简而言之,微生物组组成与保护性和有害免疫反应有关。 微生物组的失调可诱发异常免疫应答,这与肠道内和肠外部位对慢性疾病和感染的易感性增加有关。
肠道菌群失调由I型干扰素驱动
研究流感和鼠伤寒沙门氏菌血清型感染的研究发现,流感诱导的干扰素(IFN) 产生导致肠道微生物组失调,并导致鼠伤寒沙门氏菌的生长。具体而言,肺部的 I 型 IFN 信号转导导致粪便微生物组中肠杆菌科的丰度增加,并增加了肠道中继发性鼠伤寒沙门氏菌感染的易感性。
这些研究表明,先前的呼吸道感染可以调节微生物组与先天免疫的相互作用,从而促进继发性细菌感染。
与甲型流感相关的肠-肺症状及其机制
doi: 10.3389/fimmu.2023.1147724
病毒对先天免疫失调及感染的影响
由抗病毒反应引起的免疫失调是继发性细菌感染发展的重要因素。这里讨论该领域的主要概念,重点关注呼吸道感染期间的先天性免疫失调及其对随后的肺部细菌感染和胃肠道功能障碍的影响。
上皮细胞是许多呼吸道病毒的主要靶标,与定植在气道粘膜表面的细菌密切相互作用。病原体通过模式识别受体(PRR)进行检测,导致分泌介质的产生,以直接攻击病原体或将免疫细胞募集到感染部位。
机制研究表明,呼吸道感染以三种主要方式改变上皮免疫防御机制以促进细菌感染:
i) 破坏屏障完整性,与病毒病原体的直接相互作用会损害上皮完整性以促进细菌感染,病毒诱导的免疫信号转导也会损害屏障完整性。
ii) 促进细菌粘附
iii) 免疫信号失调,其中一种成分通常会影响另一种成分。
流感病毒感染后,CCR9+ CD4+ T细胞(源自肺部的效应细胞)被募集到小肠,在那里它们分泌干扰素-γ(IFN-γ),这导致肠道菌群失衡,促进小肠中的Th17细胞极化。最终,这会导致IL-17 A分泌,介导免疫损伤。
因此,流感病毒感染所引起的上述机制改变,对宿主的免疫防御产生了显著影响,增加了继发性细菌感染的风险。
IFN在抗病毒反应中的双刃剑作用
在呼吸道感染期间,上皮细胞是 I 型和 III 型 IFN 的主要产生者,IFN 是抗病毒反应的关键组成部分。所以这个IFN 分泌适度至关重要,IFN 信号转导的不当幅度和/或时间会损害感染控制。
研究表明,IFN 促进上皮细胞凋亡,并且在合并感染期间是有害的,因为一些研究表明,气道上皮细胞中 I 型和 III 型 IFN 的信号转导会减少上皮细胞增殖,降低屏障完整性,并延迟上皮重塑,导致对继发性细菌感染的易感性增加。
免疫反应与继发性细菌感染的易感性增加
TNF和TRAIL通路促进先前病毒感染期间的上皮损伤,增加对继发性细菌感染的易感性。病毒诱导的免疫反应驱动了细菌粘附的增加。流感感染导致TGF-β信号转导增加链球菌粘附。AMP分泌减少和营养免疫改变也促进细菌感染。
流感感染抑制金黄色葡萄球菌感染时炎性细胞因子的产生。呼吸道合胞病毒感染导致铁分泌增加,并促进铜绿假单胞菌感染。细菌在病毒合并感染期间调节上皮细胞信号转导以促进感染。金黄色葡萄球菌通过损伤气道上皮中的I型IFN信号转导促进流感病毒复制。
理解这些复杂的免疫机制,可以帮助我们更好地理解身体是如何抵抗疾病,也有助于抗病毒药物、免疫调节剂的开发,来优化宿主的免疫反应。
感染病毒后,肠道屏障受损,肠道菌群易位,可能加剧感染
感染甲型流感病毒后,肠黏膜屏障功能障碍与感染的严重程度密切相关。
肠黏膜屏障由肠上皮细胞构成,分泌多种免疫因子并传递细菌抗原,在维持肠道菌群与宿主的共生关系中发挥着重要作用,并作为维持肠道菌群稳定性和生态平衡的控制开关。
流感病毒感染通过破坏肠上皮细胞中紧密连接蛋白和粘附蛋白的功能来影响肠道屏障,这些蛋白调节肠道屏障功能,阻止肠腔内大分子(如细菌和毒素)进入血液。
这些蛋白表达的降低可导致屏障功能受损,从而增加甲型流感病毒的疾病进展和危重症的发生。研究发现,小鼠感染H1N1导致肺和结肠中紧密连接蛋白的表达显著降低。这种减少导致这些器官的屏障结构受损,从而允许肠道细菌易位。随后,通过体液循环发生继发性细菌感染。
仍需进一步的研究来明确最有效的治疗策略。
直觉上我们会认为,一个人体内有不止一种致病病毒会导致更严重的症状和后遗症,事实上真的如此吗?
部分研究:合并感染中重度疾病风险增加
一项研究确实支持了这一结论,作者观察了所有呼吸道病毒检测的儿科患者,合并感染患者中重度疾病风险增加。
对细支气管炎进行了超过 3 年的多中心评估,发现 RSV/RV 混合感染患者的住院时间更长。
部分研究:合并感染临床结果无差异
针对游客的研究没有发现病毒合并感染与出现症状或出现更严重症状的可能性之间有任何关联。
一项针对住院儿科患者的研究发现,携带多种病毒的患者入住 ICU 的风险并未增加。
部分研究:患有多种病毒感染的患者的严重程度较轻
对荷兰患有细支气管炎的儿童进行了评估,发现那些双重感染的患者在 3 个月以下的严重程度没有差异,但在 3 个月以上的患者中病情严重程度明显减轻;荷兰的另一项研究关注的是儿科患者的平均住院时间较短。
另一项研究发现,病毒合并感染的患者入住住院病房(OR 0.55)、入住 ICU(OR 0.32)、需要补充氧气(OR 0.55)或住院时间超过 3 天(OR 0.32)的可能性显著降低。
实际上病毒和病毒之间也存在相互作用。
RSV vs. 鼻病毒
鼻病毒是一种快速复制的病毒,可以干扰其他病毒的复制,而PIV(副流感病毒)是一种极其缓慢的复制病毒,其复制可能会因其他病毒的存在而中断。
鉴于 RSV 和鼻病毒感染率很高,因此在多项研究中,它们是合并感染患者中最常见的病毒。
然而,一项研究表明,当存在 RSV 时,检测到鼻病毒的几率较低,而接受 RSV 免疫预防的患者检测到鼻病毒的几率明显更高 。这表明尽管这些病毒合并感染的发生率很高,但仍然存在病毒干扰的情况。
RSV 和 流感 之间存在病毒竞争
一项研究发现,无论合并感染状态如何(例如 RSV、甲型流感和 HMPV),病毒载量始终较高,但其他研究的病毒载量根据合并感染状态(例如 PIV1 和腺病毒)而变化。
在这些病毒中,甲流在共感染患者中被检测到的可能性最小。在数学建模中,资源竞争的概念可以解释为什么繁殖速度较快的病毒会通过消耗所有资源而战胜繁殖速度较慢的病毒。在这个模型中,甲流的繁殖速度比呼吸道合胞病毒(RSV)快,因此它会使RSV的病毒载量低于检测水平。
简单来说,就病毒竞争而言,RSV感染率高时,流感感染率低,反之亦然。
从病毒-病毒合并感染的角度来看,无论儿童是否检测到一种或多种病毒,RSV 似乎最终都是感染严重程度的主要决定因素。
病毒-细菌联合感染对疾病严重程度的评估是一个不断发展的领域,但没有研究报告病毒-细菌共同感染的严重程度降低。
合并感染与疾病严重相关
一项研究评估患有细支气管炎的儿童,除肺炎链球菌、卡他莫拉菌和流感嗜血杆菌外,还使用鼻拭子鉴定了过量的病毒。这项研究回归分析中,呼吸道合胞病毒和肺炎链球菌的联合检测与严重疾病显著相关。
在一项针对急性呼吸道疾病患儿的队列研究中,细菌叠加感染与较高的疾病严重程度评分(OR = 2.12),更严重的呼吸窘迫(OR = 4.4),需要更多的呼吸支持(OR=3.4),住院时间更长。
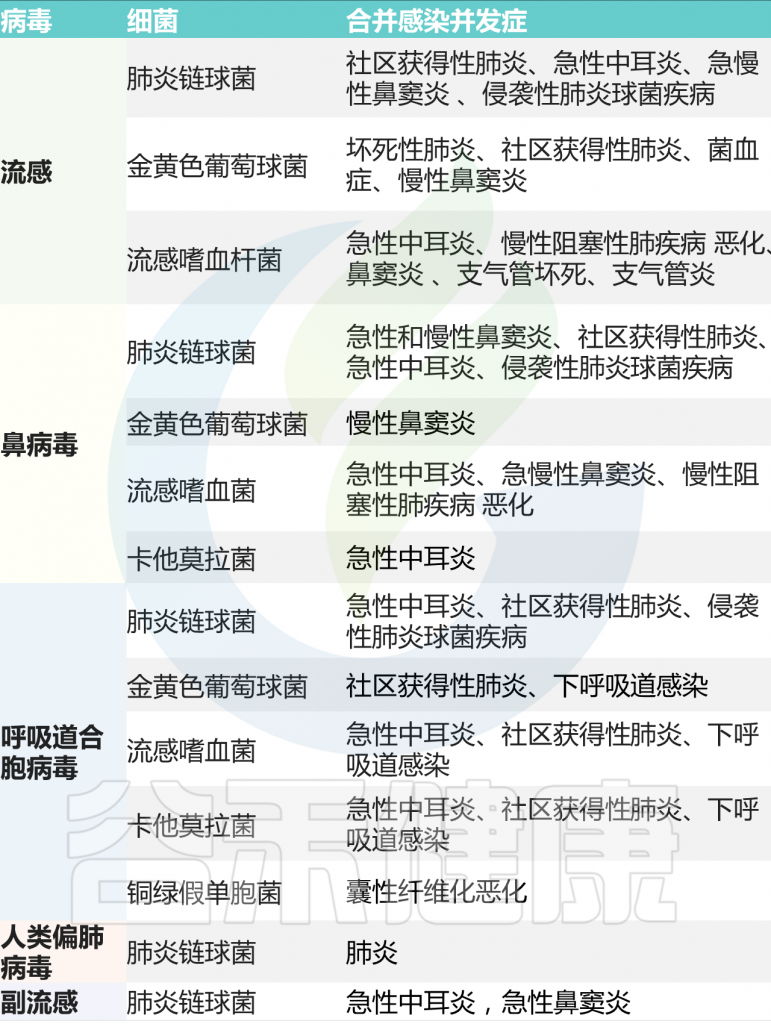
呼吸道病毒-细菌混合感染常常导致严重的下呼吸道并发症,并导致极高的死亡率。其中,甲流与肺炎链球菌和流感嗜血杆菌合并尤为常见。
病毒和细菌双重感染及相关并发症
doi: 10.1007/s11908-020-0711-8
流感感染引起的宿主免疫系统和上皮结构的变化,使个体更容易受到肺炎球菌感染。
这些机制可能包括:
i)呼吸道上皮细胞的破坏和基底膜的暴露
ii)细菌用作受体的分子上调(特别是由于病毒神经氨酸酶活性)
以上两者都增加了细菌对呼吸道上皮细胞的粘附
iii)免疫细胞(包括中性粒细胞和巨噬细胞)的功能受损,后者受到T细胞反应期间产生的干扰素-γ释放的影响。流感损害肺泡巨噬细胞对肺部肺炎球菌的清除。
通过上述机制,甲流病毒感染会促进肺炎球菌的定植、传播和活动性疾病。
甲流病毒清除后,高度促炎状态引起的粘膜屏障损伤,是晚期流感与细菌合并感染的重要触发因素。
肺炎链球菌与流感、鼻病毒或 RSV 合并感染会增加急性中耳炎的风险。鼻咽部的肺炎链球菌定植会增加幼儿 RSV 感染的临床严重程度。
要引起呼吸道疾病,细菌病原体首先需要在鼻咽腔定植。
病毒-细菌合并感染破坏了黏膜免疫的许多方面,其最终结果是无法控制细菌复制。该领域很复杂,这里来了解一些重要的点:
▸病毒对细菌粘附的易感性
在病毒感染期间和病毒性疾病完全康复后,宿主呼吸道上皮的改变,导致细菌定植的易感性增加。
▸破坏上皮屏障
病毒可以在细胞内扰乱细胞过程或通过代谢耗竭或裂解来破坏受感染的细胞。细胞的破坏导致上皮层剥脱,暴露基底膜;因此,导致细菌侵入。
举例来说:
▸粘附蛋白的上调
病毒感染的细胞可能通过改变呼吸道粘膜分泌的抗菌肽(防御素)的表达来降低先天免疫反应。在病毒感染期间,会发生级联的促炎症反应,导致上皮细胞上发现的粘附蛋白上调,从而导致病原生物的细胞入侵。例如:
▸病毒因子的产生
病毒成分的产生,如神经氨酸酶 (NA)、流感和副流感产生的一种糖蛋白,以及 RSV 细胞上表达的 G 蛋白,会破坏受感染细胞的完整性。这种破坏暴露了细菌受体并有助于细菌合并感染。
▸免疫系统成分功能障碍
呼吸道病毒可能通过损害中性粒细胞功能、减少氧化爆发、增强中性粒细胞凋亡等方式影响免疫系统,从而增加细菌重复感染的易感性。
病毒会使自然杀伤细胞(NK)的募集和激活无效,从而导致细菌叠加感染,这在流感和肺炎链球菌中可见。
病毒还会改变单核细胞功能,降低细胞因子的产生和活性,并阻止适当的免疫反应途径,导致细菌定植增强和死亡风险增加。
总的来说,病毒-细菌混合感染通常会导致更严重的疾病。
如果幸运的你,此刻还没有感染上流感等呼吸道病毒,那么可以通过调理微生物群,维持一个相对比较健康的状态来预防可能的发生感染:
一、优化饮食结构,增加膳食纤维的摄入
膳食纤维是益生菌的良好营养源,增加膳食纤维的摄入,可以促进益生菌的生长。蔬菜、水果、全谷物都是良好的膳食纤维来源。可以在日常饮食中有意识地多摄入膳食纤维。同时保持适量优质蛋白质的摄入。
二、维持良好的生活习惯
三、维持良好的心态
我们在前面的文章中已经知道,精神压力会导致肠道微生物群失衡。可以通过冥想、音乐等方式控制压力,维持肠道微生物的稳定。
四、定期检测肠道微生物
了解自己的肠道微生物组成,菌群是否平衡,如果本身有害菌偏多,或者多样性较低等情况下,肠道菌群构筑的整体抵抗力薄弱,那么当外来病原体入侵之后,就会给身体带来一系列问题。
在肠道菌群检测报告中,我们可以看到哪些疾病风险较高,哪些症状相关菌超标,营养指标有什么不均衡情况等,针对这些情况按照一些相关建议地调整饮食、生活方式,将原有的肠道微生物进行优化,从而提高机体免疫力,为呼吸道健康提供重要保障。这是基于微生物组进行呼吸道感染防控的重要新策略。
上呼吸道感染在冬季很常见,在大多数情况下是可以恢复的,但可能会在几周内严重影响生活质量。少数人可能会发展为肺炎、脑膜炎、败血症和支气管炎等。
早期鉴别诊断很重要。最好进行相关检测,判别是流感病毒、新冠病毒、支原体等哪种病原体引起的。
治疗方法则取决于感染的类型和严重程度。轻微的上呼吸道感染通常是自限性的,就是说,不需要特殊治疗。
对大多数患者而言,遵医嘱居家规范服用药物,可以配合休息和充足的水分,在病情发展到一定程度之后,能够依靠自身免疫力控制病情发展以及逐步痊愈。一般来说病情可在1-2周得到缓解。
随着抗生素的滥用和不合理使用,抗生素耐药性的问题日渐严重。
呼吸道感染是否需要服用抗生素取决于感染的病原体类型,以下资料供参考:
病毒性感染:大多数上呼吸道感染,如普通感冒和大部分流感,是由病毒引起的。病毒性感染不需要抗生素来治疗,因为抗生素对病毒无效。对于这些病毒性感染,治疗通常包括休息、充足的水分摄入、以及可能的对症治疗(如退烧药、止咳药)等。
细菌性感染:如果呼吸道感染是由细菌引起的,如某些类型的肺炎、急性细菌性支气管炎、咽炎等,抗生素可能是必要的。
混合感染:有时,一个最初由病毒引起的感染可能会导致细菌的继发性感染。例如,流感后可能会发展成细菌性肺炎。在这种情况下,可能需要抗生素治疗。
● 流感病毒
充分休息有助于身体恢复,保持足够的水分摄入。
对症治疗,使用解热镇痛药物(如对乙酰氨基酚或布洛芬)来缓解发热、疼痛和不适。
在某些比较严重的情况下,医生可能会开特定的抗病毒药物,如奥司他韦或扎那米韦,应在医生指导下使用。
● 支原体肺炎
一线治疗药物是大环内酯类抗菌药物,包括阿奇霉素、红霉素、克拉霉素等。青霉素、头孢类抗生素对支原体肺炎治疗无效。
对于大环内酯类药物治疗无效、8岁以上儿童可以使用四环素类药物,如多西环素、米诺环素。注意,一定要在专业医生指导下用药。
● 呼吸道合胞病毒
目前国内还没有针对呼吸道合胞病毒感染者的特异抗病毒药物和治疗方法。一般使用常规抗病毒药物以及止咳化痰类药物等对症治疗即可好转,但如果出现咳嗽、呼吸急促和呼吸困难等症状应及时就医治疗。
● 腺病毒、鼻病毒、副流感病毒
这些病毒感染没有特效治疗药物,以观察病情变化和对症治疗为主。
一般来说就像普通感冒一样,只要正规的护理、对症用药、适当多喝水、多休息就可能安然度过感染阶段。
▸遵医嘱,服用适合自身的抗生素
最好在医生的指导下服用抗生素。医生会根据感染的类型和严重程度开具适当的抗生素处方。
临床上,对于抗生素的选择,基于可能的致病菌、患者的过敏史、地区的耐药性模式以及患者的个人健康状况及抗生素耐药情况,综合判断,个人抗生素耐药性的问题可以参考肠道菌群检测报告,如果某些抗生素耐药指标已经较高的情况下,可以选择一些替代抗生素。
▸完整的疗程,避免滥用或不规范使用抗生素
同时,患者也应该配合医生的建议,按照规定的剂量和时间完成抗生素治疗,不要自行增加或减少剂量,不要自行服用一天就停药,以免耐药菌株的产生。
如果在服用抗生素期间出现副作用,应及时与医生联系。抗生素的正确使用对于个人和公共卫生都至关重要。
国家儿童医学中心,北京儿童医院主任医师王荃表示,“我们吃退烧药的目的不是把体温降到正常,而是增加我们孩子的舒适度,让孩子能够安全舒适地度过发热期,但是我们想要比如说今天你来了医院,吃完药我就想让体温正常孩子都好,这是不可能的,因为所有的疾病它都是有一个过程的。尤其是对于我们呼吸道病毒感染的这种疾病来说,一定是要有一个病程,通常情况下需要3-5天恢复期,不管是您吃什么样的药,都是需要有一个这样正常的病程转归。”
专家表示,咳嗽属于人体保护性反射,孩子因为咽部不舒服或者呼吸道有分泌物,通过咳嗽把它排出来,对缓解孩子病情是有好处的。
童朝晖表示,“大多数情况下,不管是病毒还是支原体,如果局限在上呼吸道,大部分可以自愈,一小部分可能会发展到肺炎。”
张文宏表示,“一般来说,支原体肺炎在家用一些对症药物就能好转,但需要注意有没有向重症的方向发展。比如,孩子用药后情况好转,就可以在家观察;如果吃了退烧药仍高烧不退,状态萎靡不愿吃东西,这种情况应尽早就医。”
成年人:如果发热持续时间超过72个小时或体温超过40℃,或频繁咳嗽以致影响正常生活,或出现胸痛、喘憋、咯血、呼吸急促或呼吸困难、精神差、频繁呕吐等症状时,要及时去医院就诊。
孩子出现超高热或持续发热超过三天、频繁咳嗽影响正常生活、精神状态不好甚至出现嗜睡、呼吸频率增快或呼吸困难、频繁呕吐、皮疹、头痛或抽搐等,应及时带孩子就医。
而对于更严重的感染,如肺炎,则可能需要医生开具的抗生素或其他相关入院治疗。
因此,在感染还未发展到严重状态时,及时加以干预,在可控制范围内帮助缓解疾病。改善肠道微生态可以降低病毒载量,增加IFN-α、IFN-γ和IL-1β的表达,减少TNF-α。

doi: 10.2147/IJGM.S361001
维生素C
维生素 C 具有重要的抗炎、免疫调节、抗氧化、抗血栓和抗病毒特性。诺贝尔奖获得者莱纳斯·鲍林从随机对照试验中得出结论,维生素 C 可以预防和缓解感冒。
一项针对儿童上呼吸道感染的荟萃分析发现,维生素C的补充能够减少感染持续时间约1.6天。
口服维生素 C(2-8 克/天)可以减少呼吸道感染的发生率和持续时间。
英国安慰剂对照试验由 168 名志愿者组成,他们在 60 天的冬季期间随机接受安慰剂或维生素 C(每天 2 × 500 毫克)。
维生素 C 组的感冒次数较少(37次 vs.50次,p=0.05)
病毒感染的“感冒”天数更少(85次 vs.178次,p=0.03)
严重症状持续时间较短(1.8天 vs.3.1天,p=0.03)。
试验期间患过两次感冒的参与者人数显着减少(维生素 C 组为 2/84,安慰剂组为 16/84;p=0.04)
维生素D
维生素D缺乏会影响呼吸道感染的发生和哮喘的恶化。
维生素D和肠道微生物组以多种类似的方式影响呼吸道疾病中的免疫系统。它们之间可能存在一些相互作用和/或协同作用。
肠道微生物组可以改变肠道维生素D代谢,1,25(OH)2D (维生素D的活性形式)水平较高的人更有可能拥有有利的肠道微生物群,尤其是更多的产丁酸菌。
维生素D->抗病毒感染->降低哮喘发生和恶化的风险
一项涉及不同国家儿童的队列研究发现,补充维生素D 与 RV感染呈负相关。此外,患有下呼吸道感染的儿童的平均维生素 D 水平明显低于对照组。下呼吸道感染的发生率和严重程度也与维生素 D 水平相关。
维生素D可以双向调节肠道微生物群
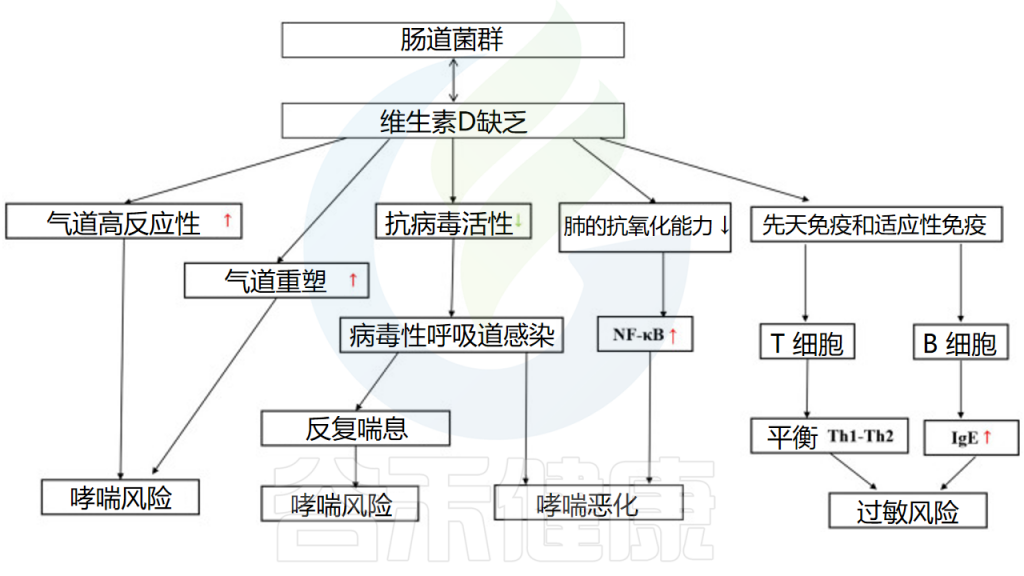
doi: 10.3389/fmicb.2023.1219942
维生素D通过多种途径影响哮喘的发生
因此,保持足够的维生素D水平对于预防和管理哮喘以及呼吸道感染至关重要。
研究发现,摄入豆类、谷物、海鲜、坚果、水果、蔬菜、油性鱼类与机会性细菌群、内毒素生成和粪便中的炎症标志物下降相关,也与某些有益菌增加相关。
• 姜黄素
姜黄素是姜黄中存在的生物活性化合物,具有多机制作用模式。它可以抑制病毒进入细胞,包裹病毒和病毒蛋白酶。
——见效快
在呼吸道感染的研究中,姜黄素组的大多数症状,包括发烧和发冷、呼吸急促、肌痛和咳嗽,消退速度明显更快。
——在肺部疾病中的抗炎作用
姜黄素可以通过抑制 NF-κB 来减轻甲流病毒在肺部引起的炎症反应。姜黄素具有多效性,可细胞因子(如IL-6、TNF-α)、粘附分子(如 ICAM-1)和酶(如 MMP),在炎症中发挥重要作用,例如哮喘或慢性阻塞性肺病、急性呼吸窘迫综合征、肺纤维化和急性肺损伤等。
——作为新型抗生素的来源
姜黄素对耐甲氧西林金黄色葡萄葡萄球菌(MRSA)、粪肠球菌、枯草芽孢杆菌、铜绿假单胞菌、大肠杆菌具有体外抗菌活性。
姜黄素和常见抗生素对 60 种产生革兰氏阳性和革兰氏阴性生物膜的细菌(包括之前介绍的常见肺炎病原体)具有协同作用,有望有效抑制多种多重耐药细菌的发展。
• 白藜芦醇
白藜芦醇是一种天然多酚化合物,源自葡萄、红酒、桑葚、花生、浆果、坚果和其他植物来源。白藜芦醇具有抗氧化、抗癌、抗病毒和自由基清除活性。白藜芦醇的抗病毒活性可能与其对 IFN-a、IL-2 和 IL-12 的免疫调节作用有关。
用白藜芦醇后,慢性阻塞性肺病引起的肺部炎症和氧化应激有所减少。
它与β-葡聚糖的组合提高了白藜芦醇的稳定性。含有白藜芦醇和羧甲基-β-葡聚糖的溶液可以减轻患有普通感冒的婴儿的一些呼吸道症状。
• 槲皮素
槲皮素有抗炎、抗氧化和免疫调节特性。
槲皮素可以从一些水果和蔬菜中获得,如浆果、芦笋,红叶生菜、洋葱、苹果、莳萝、萝卜、刺山柑、香菜、银杏叶、葡萄、葱、西红柿、西兰花、青椒、豌豆等。也可以从含有槲皮素或其一些合成衍生物的补充片剂中补充。
一项随机、双盲、安慰剂对照试验显示,补充每天1000毫克的槲皮素持续12周,显著增加了血浆槲皮素水平,每天摄入 1000 毫克槲皮素的受试者的上呼吸道感染患病天数和严重程度减少了三分之一。
• 大蒜中的大蒜素和二烯丙基三硫化物 (DATS)
大蒜可以通过抑制促炎细胞因子并通过调节免疫细胞来调节瘦素表达,从而发挥针对 COVID-19 的治疗作用,大蒜对 SARS-CoV 和其他几种病毒,如单纯疱疹病毒(HSV-1 型和 2 型)、乙型流感和 HIV等具有抗病毒特性。
• 从褐藻中提取的褐藻糖胶(硫酸化多糖)
海藻的代谢物是预防儿童流感感染的潜在药物。来自褐藻的岩藻糖胶通过结合并阻断甲型流感病毒中的神经氨酸酶活性,从而抑制病毒的释放。
• 卡拉胶(Carrageenan)
在感染普通感冒病毒的儿童中,通过鼻腔喷雾剂直接施用卡拉胶可减轻感冒症状。
• 硫酸半乳聚糖化合物
硫酸化半乳聚糖的来源是红藻,通过用水提取,然后用乙醇沉淀多糖,从藻类中分离半乳聚糖。硫酸化半乳聚糖作为儿童抗菌剂和抗病毒剂也具有重要用途。
• 从胡椒中提取的胡椒碱
胡椒碱抑制 IL-6 和 MMP-13 以减少 PGE。胡椒碱促进吞噬细胞的活性以支持免疫,具有抗炎和抗病毒特性。
• 肉桂醛
肉桂醛是一种具有潜在抗炎活性的生物活性化合物,可用于减轻 SARS-Cov-2 引起的肺部过度炎症。通过抑制 NF-B、内毒素介导的炎症小体(例如 NLRP3、TLR4 和 NOD)来抑制 TNF 诱导的炎症。
益生菌对病原微生物的保护作用主要基于三个生物过程:
i)抗菌活性
ii)支持上皮屏障特性
iii)免疫调节
益生菌调节粘膜免疫功能,特别是通过影响诱导部位(如Peyer斑块和肠系膜淋巴结)的树突状细胞极化。这些树突状细胞反过来影响T细胞和B细胞的反应。一旦这些T细胞和B细胞进入循环系统,它们就会迁移到肠外部位,例如呼吸道。
各种研究表明,益生菌可以有效降低肺部的病毒滴度并抑制多种呼吸道病毒的复制,包括流感病毒和呼吸道合胞病毒。
下列益生菌显示出鼻病毒诱发疾病的潜在减少:
植物乳杆菌 CECT 7315/7316,具有免疫刺激特性,可以提高老年人流感疫苗的有效性。
长双歧杆菌BB 536菌株作为佐剂来增强对流感疫苗的免疫反应,这导致老年人接种时抗体滴度和细胞介导的免疫增强。
动物乳芽孢杆菌亚种BB-12和副干酪乳杆菌亚种副干酪乳杆菌431的2种益生菌菌株的免疫益处的评估表明,与安慰剂组相比,两个益生菌组的特异性IgG增加明显更多。
注:IgG抗感染防御,中和病原体,促进吞噬作用,激活补体系统,增强抗体对病原体的清除作用。
口服短双歧杆菌、鼠李糖乳杆菌和乳双歧杆菌可以诱导抗原特异性反应,从而有助于以抑制过敏反应。同样,粪肠球菌FK-23 可以通过减少Th 17反应来抑制过敏性气道炎症。
总的来说,益生菌可以帮助加强肠道和呼吸道的免疫功能,减少病毒感染的风险,并缓解症状的严重程度。
自史前时代以来,人们就开始食用发酵食品(例如黄油、奶酪、酸奶、牛奶、扁豆、肉、鱼和酸面包)。发酵食品的好处在古代文献中已经提到。
发酵食品,例如:
饮料,例如:
多酚,如花青素、类黄酮和黄烷酮,通过促进有益细菌的生长和调节肠道细菌的多样性来充当益生元。地中海饮食中存在的主要酚类化合物作为呼吸道感染预防/治疗剂的潜在用途,基于其抗氧化和抗炎作用。
表没食子儿茶素 (EGCG) 显示出抗病毒活性,包括抑制 SARS-COV-2。EGCG(一种在绿茶中发现的化合物)、绿茶提取物和泡菜(韩国发酵食品)已被发现在抑制 SARS-CoV-2 方面具有潜在益处。这是通过抑制主要蛋白酶(MPro,也称为 3C 样蛋白酶)来实现的,这对病毒的生命周期至关重要。
此外,这些物质通过抑制促氧化酶提供线粒体保护,激活称为NrF2的细胞保护性转录因子通路,并下调 ACE2 和TMPRSS2。通过减少氧化应激和细胞因子风暴,它们可以降低 COVID-19 患者患肺纤维化、血栓形成和败血症的风险。
发酵蔬菜和芸苔科蔬菜含有萝卜硫素,可激活 NrF2 途径,因此已显示出病毒保护和对早期氧化应激的保护作用,因此可以帮助减轻 COVID-19 的严重程度。
合生元是添加到可发酵食品中的活微生物的组合,可以对健康产生协同作用。
由植物乳杆菌、嗜酸乳杆菌、乳杆菌和益生元纤维菊粉和低聚果糖组成的合生元制剂,已被证明可以消耗与代谢综合征和几种心血管危险因素相关的胰岛素抵抗标志物。
为了进一步研究微生物组调节作为 COVID-19 治疗策略的潜力,利用新型共生配方 (SIM01) 进行了一项临床研究。该配方含有双歧杆菌菌株、低聚半乳糖、低聚木糖和抗性糊精,用于住院的 COVID-19 患者。结果显示炎症标志物显着减少,针对 SARS-CoV-2 的抗体形成得到改善,鼻咽病毒载量降低。
此外,共生配方可有效恢复这些患者的肠道菌群失调,表明微生物组靶向疗法在治疗 COVID-19 方面的潜力。因此,合生元等功能性食品的创新和开发可以为呼吸道感染患者的健康促进和健康提供有益的方法。
FMT刺激肠道会激活肺部免疫反应,肠道和上呼吸道微生物组恢复可以通过增强初级肺泡巨噬细胞功能的机制,重新建立针对细菌和病毒感染的肺部免疫防御。FMT 可以恢复针对多重耐药细菌院内感染的保护能力。
FMT可能成为治疗肺部疾病的一种潜在策略,尤其是针对那些与肠道微生物组失衡相关的疾病。
中药在临床应用已有一千多年的历史,最近研究表明,中药在减轻甲流患者肺部炎症、改善临床症状、缩短治疗时间、促进康复等方面具有功效。
感染肺部后,甲流病毒可以改变肠道微生物群的组成和代谢,导致肠粘膜屏障受损、免疫功能受损和炎症因子水平升高。尽管如此,中药干预具有调节肠道微生物群、恢复体内平衡、保持肠粘膜屏障完整性、增强免疫功能和调节炎症反应的潜力。
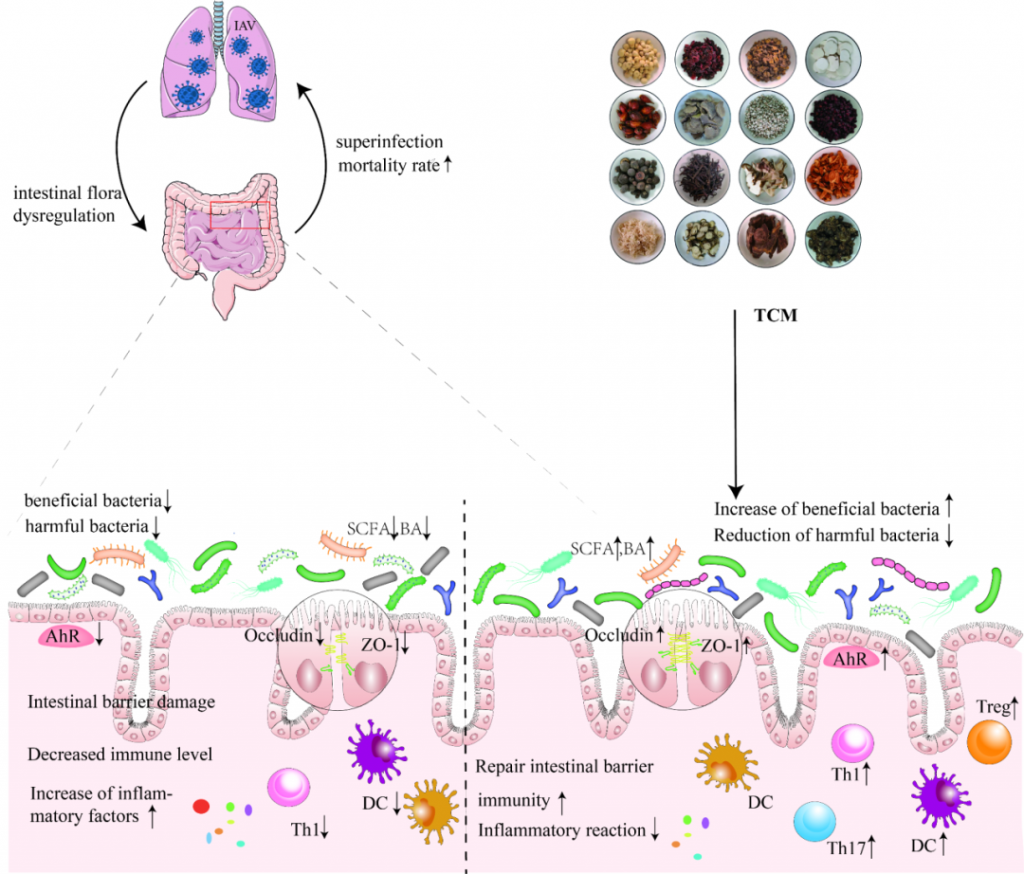
doi: 10.1186/s12985-023-02228-3.
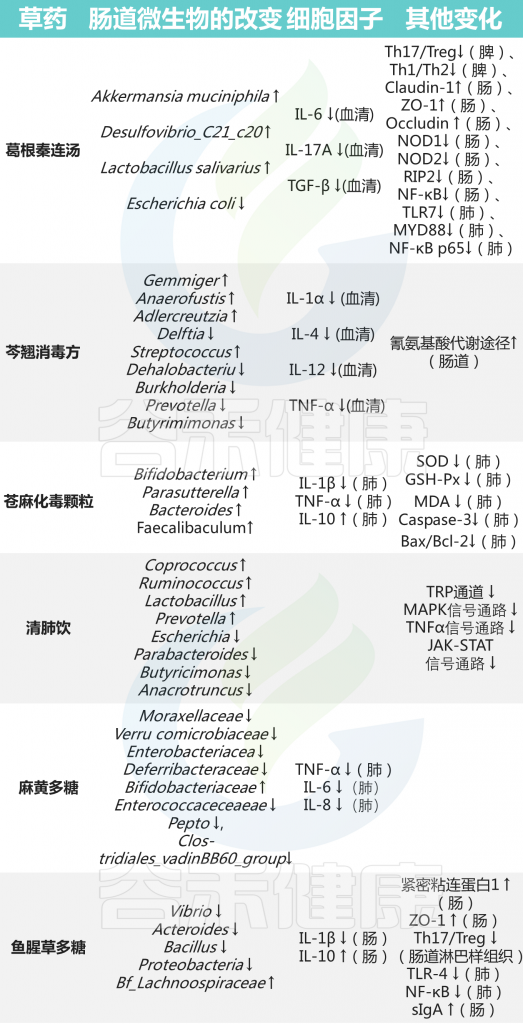
宣肺败毒汤调节肠道微生物群多样性,并与拟杆菌、志贺氏菌、Eubacterium nodatum、Turicibacter、Clostridium sensu stricto 1 的变化呈正相关,而这些变化与 TNF-α 水平相关。
升麻素苷(Prim-O-glucosylcimifugin,POG)是中药防风的提取物,可以通过上调紧密连接蛋白Occludin、Claudin-3和ZO-1的表达水平来调节肠道菌群结构并修复肠道免疫屏障。
999 小儿感冒颗粒可以缓解H1N1感染小鼠的体重减轻,降低IL-6和IL-1β等炎性细胞因子的水平。降低肺指数和病理损伤,通过维持结肠杯状细胞的数量来保护肠道屏障,降低结肠组织中IL-17 A的表达。
大黄中蒽醌类成分不仅增加了大鼠肠道中一些益生菌和产短链脂肪酸菌的丰度,而且通过上调ZO-1和闭塞素的表达水平来增强肠道屏障功能,从而抑制炎症。
其他中药对菌群及免疫的影响
doi: 10.3389/fimmu.2023.1147724
我们需要维持一定的运动量,来保持良好的免疫力和身体状态,但凡事过犹不及,需把握一个度:“微微出汗”。
冬季增大运动量,发场大汗就可以提高免疫力?
刘清泉表示,从中医的角度来讲,过分出汗会伤人的阳气。冬季运动身上微微发热,微微出汗就可以。大汗淋漓地运动也没问题,但不用天天如此。
其他帮助孩子缓解不适的简单方式:
揉迎香穴
迎香穴位于人体面部鼻唇沟中,鼻翼外缘中点旁,用食指罗纹面置于迎香穴,做旋转揉搓。揉迎香有通经活络、通利鼻窍的作用。
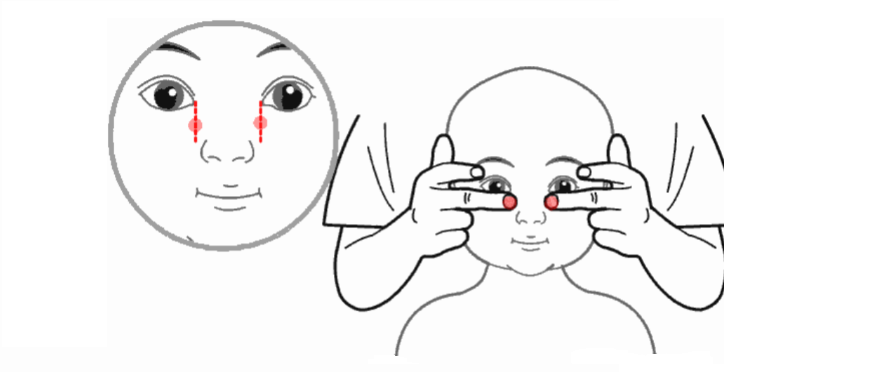
清天河水
清天河水,自下而上推左手,有退热、镇静、安眠的作用,对于孩子发烧、心烦、口渴等有很好的疗效。

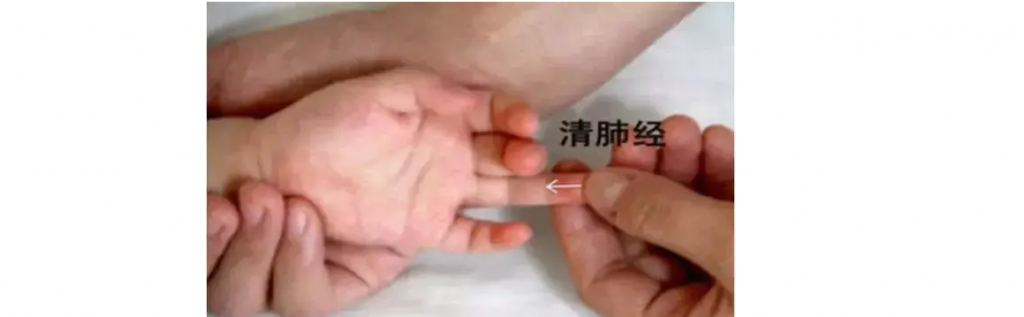
清肺经
用拇指螺纹面,从无名指的指尖向指根方向直推,针对扁桃体炎有较好的效果。
推揉足三里
在外膝眼下三寸胫骨前脊外开一横指处。推揉足三里可调理脾胃,增强抗病能力。
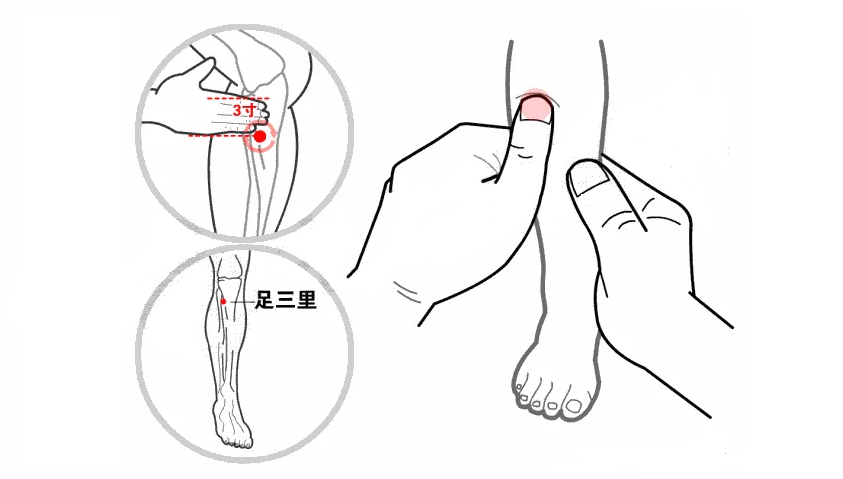
清大肠经
肺与大肠相表里,肺热,大肠也会有热。大肠经位于食指桡侧缘,由食指指尖至虎口,成一直线处。可以帮助清热解毒、调理胃肠。
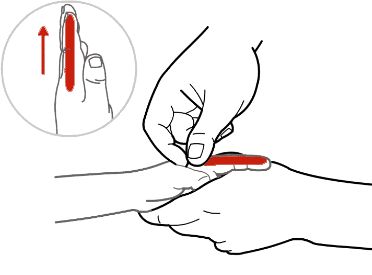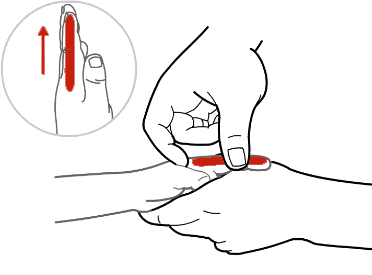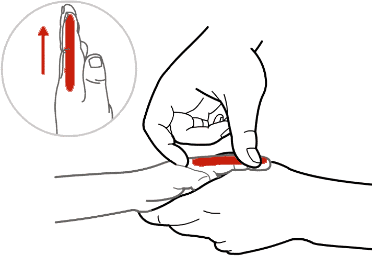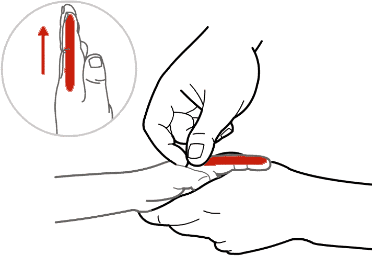
“肺与大肠相表里”是中医的一个概念,指两个脏腑之间存在着密切的生理联系,相互影响和制约。肺主宣发和下行,掌管呼吸,而大肠主传导,负责排泄。肺的清肃功能与大肠的泄下功能相互协调,保证了人体的正常气机运行。
现代医学研究中,“肠-肺轴”也认为肠道和肺部之间存在的相互沟通机制,包括免疫系统、内分泌系统、神经系统等,与中医的“肺与大肠相表里”概念有着相似之处,例如肠道菌群通过代谢产物如短链脂肪酸等可以影响远处的肺部免疫反应。
需要重视病后康复阶段,在用各种方式调理肠道菌群的同时,可以配合以上小儿推拿,扶正驱邪,增强免疫力。
肠道菌群失调不仅调节胃肠道的免疫反应,还影响肺和呼吸道等远端器官。肠道微生物通过产生代谢产物、调节免疫反应以及与宿主细胞相互作用,可以影响呼吸道的病原体防御和炎症反应。肠道菌群失调可能削弱宿主的免疫反应,使个体更容易受到呼吸道感染的侵袭。
肠道微生物群与呼吸道健康之间的相互作用是一个多层次、多维度的领域。肠道菌群作为肠道健康的关键因素,其在“肠-肺轴”中的作用为“肺与大肠相表里”这一古老的中医理论提供了新的科学依据。
监测肠道菌群组成,准确改善肠道,可以降低呼吸道疾病的易感性,远离病原体的困扰。当感染发生时,第一时间进行饮食等相关调整,逐步优化肠道菌群健康,可帮助恢复,减少复发风险。
相关阅读:
阳康后是否会二次感染,长新冠与肠道菌群的关联,多种潜在的相关干预措施
主要参考文献
Bosch AA, Biesbroek G, Trzcinski K, Sanders EA, Bogaert D. Viral and bacterial interactions in the upper respiratory tract. PLoS Pathog. 2013 Jan;9(1):e1003057
Ou G, Xu H, Wu J, Wang S, Chen Y, Deng L, Chen X. The gut-lung axis in influenza A: the role of gut microbiota in immune balance. Front Immunol. 2023 Oct 20;14:1147724.
Zhu W, Wu Y, Liu H, Jiang C, Huo L. Gut-Lung Axis: Microbial Crosstalk in Pediatric Respiratory Tract Infections. Front Immunol. 2021 Nov 18;12:741233.
Lane S, Hilliam Y, Bomberger JM. Microbial and Immune Regulation of the Gut-Lung Axis during Viral-Bacterial Coinfection. J Bacteriol. 2023 Jan 26;205(1):e0029522.
Huang S, Li J, Zhu Z, Liu X, Shen T, Wang Y, Ma Q, Wang X, Yang G, Guo G, Zhu F. Gut Microbiota and Respiratory Infections: Insights from Mendelian Randomization. Microorganisms. 2023 Aug 18;11(8):2108.
Zama D, Totaro C, Biscardi L, Rocca A, Turroni S, Brigidi P, Lanari M. The Relationship between Gut Microbiota and Respiratory Tract Infections in Childhood: A Narrative Review. Nutrients. 2022 Jul 21;14(14):2992.
Haldar S, Jadhav SR, Gulati V, Beale DJ, Balkrishna A, Varshney A, Palombo EA, Karpe AV, Shah RM. Unravelling the gut-lung axis: insights into microbiome interactions and Traditional Indian Medicine’s perspective on optimal health. FEMS Microbiol Ecol. 2023 Sep 19;99(10):fiad103.
Enaud R, Prevel R, Ciarlo E, Beaufils F, Wieërs G, Guery B, Delhaes L. The Gut-Lung Axis in Health and Respiratory Diseases: A Place for Inter-Organ and Inter-Kingdom Crosstalks. Front Cell Infect Microbiol. 2020 Feb 19;10:9.
Sencio V, Machado MG, Trottein F. The lung-gut axis during viral respiratory infections: the impact of gut dysbiosis on secondary disease outcomes. Mucosal Immunol. 2021 Mar;14(2):296-304.
Zhou B, Pang X, Wu J, Liu T, Wang B, Cao H. Gut microbiota in COVID-19: new insights from inside. Gut Microbes. 2023 Jan-Dec;15(1):2201157.
Keulers L, Dehghani A, Knippels L, Garssen J, Papadopoulos N, Folkerts G, Braber S, van Bergenhenegouwen J. Probiotics, prebiotics, and synbiotics to prevent or combat air pollution consequences: The gut-lung axis. Environ Pollut. 2022 Jun 1;302:119066.
Bulanda E, Wypych TP. Bypassing the Gut-Lung Axis via Microbial Metabolites: Implications for Chronic Respiratory Diseases. Front Microbiol. 2022 May 3;13:857418.
Ma L, Ji L, Wang T, Zhai Z, Su P, Zhang Y, Wang Y, Zhao W, Wu Z, Yu H, Zhao H. Research progress on the mechanism of traditional Chinese medicine regulating intestinal microbiota to combat influenza a virus infection. Virol J. 2023 Nov 13;20(1):260.
Weston S, Frieman MB. Respiratory Viruses. Encyclopedia of Microbiology. 2019:85–101.
Liu Y, Ling L, Wong SH, Wang MH, Fitzgerald JR, Zou X, Fang S, Liu X, Wang X, Hu W, Chan H, Wang Y, Huang D, Li Q, Wong WT, Choi G, Zou H, Hui DS, Yu J, Tse G, Gin T, Wu WK, Chan MT, Zhang L. Outcomes of respiratory viral-bacterial co-infection in adult hospitalized patients. EClinicalMedicine. 2021 Jun 10;37:100955.
Zhao X, Hu M, Zhou H, Yang Y, Shen S, You Y, Xue Z. The role of gut microbiome in the complex relationship between respiratory tract infection and asthma. Front Microbiol. 2023 Jul 27;14:1219942.
Thottarath Prasanthan A, Damodaran A, Kumar NS, Viswanad V. Deducing the Interplay Between Gut Flora and Respiratory Diseases: A New Therapeutic Strategy? Indian J Microbiol. 2023 Mar;63(1):1-17.
Valverde-Molina J, García-Marcos L. Microbiome and Asthma: Microbial Dysbiosis and the Origins, Phenotypes, Persistence, and Severity of Asthma. Nutrients. 2023 Jan 17;15(3):486.
Holford P, Carr AC, Jovic TH, Ali SR, Whitaker IS, Marik PE, Smith AD. Vitamin C-An Adjunctive Therapy for Respiratory Infection, Sepsis and COVID-19. Nutrients. 2020 Dec 7;12(12):3760.
Omer AK, Khorshidi S, Mortazavi N, Rahman HS. A Review on the Antiviral Activity of Functional Foods Against COVID-19 and Viral Respiratory Tract Infections. Int J Gen Med. 2022 May 10;15:4817-4835.
Suresh MV, Francis S, Aktay S, Kralovich G, Raghavendran K. Therapeutic potential of curcumin in ARDS and COVID-19. Clin Exp Pharmacol Physiol. 2023 Apr;50(4):267-276.