-

 国家认可委 CNAS L23010 认可项目:微生物宏基因组 | 16S rRNA扩增子
国家认可委 CNAS L23010 认可项目:微生物宏基因组 | 16S rRNA扩增子

 二级病原微生物安全实验室
二级病原微生物安全实验室 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康
随着全球人口老龄化加速,老年人多病共存与多重用药已成为常态,这给药物疗效和安全性带来了巨大挑战。
多药联用本身在控制多重危险因素、降低心脑血管事件方面具有明确获益;很多研究指出,多种药同时使用,住院、药物不良反应与全因死亡等风险往往显著上升。更棘手的是,在老年多病共存背景下,传统以单药证据为核心的处方逻辑,在面对真实世界的系统扰动时发现,同样方案,有人获益明显,有人疗效不足,甚至在疗效不佳的同时不良反应频发。
过去我们多从肝肾功能衰退、体成分变化、血浆蛋白结合率下降、受体敏感性改变,以及药物—药物相互作用来解释这种不确定性。但近十年的研究逐渐揭示一个被低估的关键变量:肠道菌群。
肠道菌群不仅能直接参与药物的转化、活化或灭活,还可通过代谢物谱改变、炎性衰老与屏障变化,沿着“代谢—免疫—屏障”三轴形成相互强化的级联反应,从而在药代动力学与药效学层面共同放大疗效波动与毒性风险。
基于此,本文围绕肠道菌群失调这一关键因素,阐述其通过”代谢—免疫—屏障“三轴相互作用,在老年多病共存与多重用药的临床背景下,对药物吸收、代谢和疗效的影响机制,并从代表性药物和治疗场景出发,阐明临床防治要点,为后续高质量试验设计与标准化评价体系的建立提供一些思考。
我们正处在一个不可逆转的全球老龄化时代。根据联合国的预测,到2050年,全球65岁以上的人口将占总人口的16.3%。
老年人普遍多病共存
世界卫生组织(WHO)将多病共存定义为”同一人体内存在两种或两种以上慢性疾病“。这听起来像是一个简单的数学叠加,实则是复杂的生物学重构。
流行病学数据显示,老年人群多病共存的患病率从15%-43%不等,且呈指数级增长。在我们国内,随着疾病谱从传染性疾病向慢性非传染性疾病转型,”高血压+糖尿病+冠心病+脑卒中“的组合已成为老年内科门诊的标准配置。
多药联用的益处和风险
为了管理多种慢性病,患者往往需要服用多种处方药。多药联用本身并非坏事。对于控制多重危险因素、预防心脑血管事件具有明确获益。但当药物数量超过5种时,风险陡然上升,例如住院率增加、药物不良反应增加、全因死亡风险上升。
在老年多病背景下,传统以单药证据为核心的处方逻辑,面对真实世界的系统扰动时,疗效与安全性的方差显著增大。
当多病共存遇上多重用药,药物的疗效和安全性变得极不确定。药物之间可能相互作用,而复杂的生理状况也让药物反应变得难以预测。这正是当前老年医学面临的核心难题之一。
传统观点认为,老年药代动力学改变主要源于肝肾功能衰退、脂肪/肌肉比例变化、血浆蛋白结合率下降。但近十年的研究揭示,肠道菌群构成了药物代谢的第三维度,在多药联用的老年人群中,这一维度的变异可能是疗效不确定性的最大来源。
肠道菌群:老年患者用药难题的关键一环
近年来的研究逐渐明确,肠道菌群不仅与消化相关,还深度参与免疫调控、代谢稳态与屏障维护。在老年人群中,其临床意义被进一步放大,原因主要有三点:
-个体差异更大
老年人因咀嚼/吞咽能力、胃肠动力、饮食结构与营养摄入能力变化,微生物群组成在个体间波动更明显。
-易受药物与疾病共同扰动
多病共存导致慢性炎症与器官轴(如肠-肝、肠-心、肠-肺)改变;多重用药(尤其抗生素、PPI、免疫抑制/抗肿瘤药物等)可改变群落结构与代谢功能。
特定药物和药物类别对肠道菌群影响的总结
编辑
doi: 10.1080/19490976.2025.2604867
-对药物治疗的影响:机制叠加而非单点效应
既往研究常把菌群影响分为三类来讨论。
问题在于:对老年多病共存患者而言,上述三类效应往往不是并列发生,而是形成相互强化的级联反应。也就是说,微生态失衡并非仅改变某一个药物的代谢,而是通过“代谢—免疫—屏障”三系统的协同失代偿,塑造一个对药物治疗不利的内环境:疗效更易不足,毒性更易放大,且波动更难预测。
下一章节,我们来详细了解代谢—免疫—屏障,它如何形成自我维持的恶性循环,并如何在药代/药效层面制造难以预测的真实世界差异。
在老年多重慢病与多重用药背景下,肠道微生态的紊乱正成为影响药物反应变异的新兴决定因素。菌群的异常不再局限于单一微生物水平的失衡,而会通过代谢-免疫-屏障三大系统的协同失代偿,引发药物动力学(PK)和药效学(PD)的广泛扰动。理清这种多轴联动机制,是实现精准干预的前提。
编辑
doi.org/10.1016/j.arr.2026.103023
代谢轴:药物转化的失控开关
很多口服药的结局,不只由肝肾功能决定——肠道菌群也在参与转化、激活、灭活与清除。
菌群主要从两条路影响用药
1) 直接改造药物分子
部分细菌能还原/脱羧/去甲基等,把药改形态,导致疗效或毒性变化。
2) 间接改造宿主代谢能力
健康菌群产生的短链脂肪酸、胆汁酸等代谢物,可影响肝脏药物代谢酶(如CYP、UGT等)的表达与活性;当菌群紊乱时,这类代谢物谱改变,可能让药物暴露升高或波动更大。
编辑
doi: 10.1080/19490976.2025.2604867
临床例子
注:老年人/多病共存/多药并用时,即使肝肾化验正常,也可能出现半衰期延长、血药浓度异常或ADR风险上升。
当遇到解释不清的疗效波动/不良反应,除了依从性、相互作用、肝肾功能,也可以把菌群状态纳入评估。
免疫轴:慢性低度炎症,正悄悄改写药物反应
老年人常见的菌群失调会提高机体对微生物相关分子(如LPS等PAMPs)的系统性暴露(其中一种来源是肠道通透性改变,下一个轴会详细了解),从而持续激活TLR4/NF-κB等通路,形成炎性衰老背景。
这会怎样影响用药?
1) 改变药代
慢性炎症可下调或扰动肝脏/肠道的药物处置系统(如部分CYP酶、转运体P-gp等),导致同样剂量出现血药浓度更高、波动更大,不良反应风险上升。
2) 改变药效
炎症会重塑靶器官微环境与免疫状态,使药物作用靶点是否可用、反应是否到位发生变化;在免疫相关治疗(如肿瘤免疫治疗、免疫抑制治疗、部分抗炎/免疫调节药)中尤其明显。
临床上你可能看到的矛盾现象
屏障轴:肠道屏障变薄,用药为什么不稳定?
在衰老、慢病与长期用药的叠加下,肠上皮修复能力下降,紧密连接与黏液层保护减弱,“肠漏”更常见——这不只是消化问题,也会直接影响药物反应。
两个核心后果
1) 吸收变得不确定
屏障受损与局部炎症会让肠道的通透性/转运发生改变:有的药吸收偏多,血药浓度升高;有的药吸收不稳,导致同剂量下疗效忽高忽低。
2) 全身稳态被扰动(并放大前两个轴)
屏障一旦松动,细菌成分与代谢产物更容易进入循环,促进低度炎症,进而影响肝药酶/转运体与靶器官微环境,从而形成肠漏 → 炎症 → 用药更波动的恶性循环。
临床上常见的表现
三轴不是并列问题,而是一个协同加剧的闭环
代谢-免疫-屏障三轴协同恶化的最终结果,是老年多病患者体内药物的药代动力学(PK,身体对药物的作用)和药效学(PD,药物对身体的作用)发生不可预测的改变。
PK改变
肠道屏障受损影响药物吸收;菌群代谢和肝脏酶活性改变影响药物的代谢和清除。这导致血药浓度要么过高(增加毒性风险),要么过低(导致治疗失败)。
PD改变
衰老本身就可能改变药物靶点(如受体)的敏感性。菌群失调引发的慢性炎症环境可以进一步改变靶组织的反应性,使得药物效果增强或减弱,或产生非预期的不良反应。
因此,理解这个三轴互作的复杂网络,对于在老年多病患者中实现安全有效的药物治疗至关重要。
老年多病状态下肠道菌群调节药物疗效的核心机制
编辑
doi.org/10.1016/j.arr.2026.103023
在处理患有多种疾病且服用多种不同药物的老年人时,肠道细菌与药物之间的关系变得至关重要。
老年多病患者的菌群失调与药物相互作用
编辑
doi.org/10.1016/j.arr.2026.103023
氯吡格雷 Clopidogrel
氯吡格雷是动脉粥样硬化性心血管疾病(ASCVD)二级预防中最常用的抗血小板药之一。但它有一个关键前提:需要在肝脏经CYP450酶系(尤其CYP2C、CYP3A相关通路)生物活化,才能产生真正抑制血小板的活性代谢物。
在多病共存的老年人群里,我们常看到“同样用药、抑制不够、血栓风险仍高”的情况。越来越多证据提示:肠道菌群失调及其引发的代谢—免疫—屏障轴紊乱,可能系统性地削弱氯吡格雷的有效反应。
下面我们来看这到底是怎么从肠道一路影响到血小板和肝脏的。
先决定药能不能起效——肝脏活化是门槛
氯吡格雷是典型前药(它最怕的是活化环节被压住):
老年人常合并慢性炎症、代谢异常、肝脏基础疾病、肠屏障受损与菌群失调——这些因素并不是彼此独立,而是会相互放大。
再看药效端:TMAO抬高血小板反应性,出现P2Y12旁路
肠道菌群可把膳食中的左旋肉碱、胆碱代谢成TMA,再由肝脏转化为TMAO进入循环。
TMAO升高不仅是风险相关指标,也可能参与机制:它可诱导TLR4介导的信号通路,机制研究提示可能促炎/促血栓,但尚需临床因果验证。
更关键的一点是“旁路效应”:即便P2Y12被抑制,血小板仍可能通过不依赖P2Y12的激活通路被推起来,于是临床上就表现为抗血小板效果不够/耐受倾向。
是谁在调CYP开关:T细胞与炎症信号如何改写药物活化?
CYP不是单纯的代谢酶,它受免疫—炎症信号调控。T细胞参与调控肝脏CYP2C与CYP3A表达,因此不同免疫状态下,氯吡格雷活化可能走向不同方向:
肠屏障受损经肠-肝轴放大炎症,压低CYP活化
多病共存老年人常伴慢性炎症、慢性肝病与心血管疾病,这些因素可破坏肠道紧密连接,增加通透性(也就是肠漏),促使炎症信号升级。系统性炎症常见TNF-α、IL-6升高,而这类促炎因子可能下调肝脏CYP酶,让氯吡格雷更难被充分活化。
菌群失调还可能伴随FXR–FGF15信号下降,扰动胆汁酸代谢,进一步削弱屏障与代谢稳态,让炎症-屏障受损-代谢紊乱更难刹车。
另一个值得关注的线索是黏膜免疫:肠黏膜免疫受损与致病共生菌(如AIEC)定植相关,提示IL-22信号受损;这会加重菌群失调与屏障障碍,经肠-肝轴放大代谢紊乱,并间接压低氯吡格雷的生物活化能力。
小 结
衰老肠道中的菌群失调触发代谢—免疫—屏障恶性循环,削弱氯吡格雷效应。
编辑
doi.org/10.1016/j.arr.2026.103023
三轴相互放大,最终削弱氯吡格雷的抗血小板作用。
地高辛Digoxin
地高辛是经典强心苷类药物,治疗窗很窄:剂量稍低可能无效,稍高就可能出现毒性与心律失常。因此,它对任何能改变肠道吸收、菌群代谢、炎症背景与转运蛋白(P-gp)的因素都格外敏感。
在多病共存的老年人群中,我们更容易看到“同样用药,却出现疗效不足或毒性增高、波动难控”的情况。由于其药代动力学特性较为敏感,容易受到患者肠道细菌影响。
菌群代谢:Eggerthella lenta如何把药变钝?
肠道共生菌 Eggerthella lenta 可通过其相关还原酶系统(如 强心苷还原酶)将地高辛转化为药理活性更弱/无活性的代谢物(二氢地高辛,dihydrodigoxin)。微生物失调导致该菌富集,从而使血清地高辛浓度降低至治疗阈值以下,最终因对心肌的正性肌力作用不足而导致心力衰竭治疗失败。
为什么炎症状态会把“窄治疗窗”变得更危险?
菌群失调不仅影响代谢,还可能通过免疫耐受破坏(如树突状细胞相关的免疫耐受下降)推动系统性炎症。与此同时,肠道屏障受损会促进LPS移位入血,激活TLR4通路,诱导TNF-α、IL-6等促炎因子升高。
对地高辛而言,这种炎症背景的风险在于:地高辛本就与心律失常风险相关,且其毒性更容易在电解质紊乱(如低钾)等情况下被放大。炎症信号进入心脏微环境后,可能增加心肌细胞的电不稳定性,从而提高地高辛相关心律失常的风险。
P-gp 如何决定地高辛的口服吸收上限?
地高辛是经典的 P-glycoprotein(P-gp)底物。P-gp 在肠上皮细胞腔面表达丰富,可把已吸收进入细胞的地高辛外排回肠腔,从而显著限制其通过肠壁进入血液的量,影响口服生物利用度。
动物证据也支持这一点:在保留人源 P-gp、缺失小鼠 P-gp 的模型中,口服后地高辛血浆浓度显著升高,提示P-gp外排是限制暴露的重要因素。因此从理论上说,抑制肠道P-gp活性,可能改善地高辛吸收。
老年多病共存为什么使地高辛疗效更不可预测?
多种因素叠加,使多因素健康问题老年人群中的药物相互作用更具变异性与不可预测性。
小 结
微生物可通过代谢—免疫—屏障三联机制调控地高辛的药代动力学与毒性。肠道菌群失调通过三条轴影响地高辛反应。
编辑
doi.org/10.1016/j.arr.2026.103023
二甲双胍Metformin
二甲双胍(metformin)作为2型糖尿病一线用药,其疗效部分依赖健康的肠道微生态环境;相反,菌群失调可能抑制二甲双胍的治疗效果。
代谢干扰:信号通路抑制与药物代谢加速
菌群失调(特别是拟杆菌属的丰度变化)可通过特定的酶学途径干扰二甲双胍的药代动力学和药效学。
免疫调节失衡:老龄化背景下的炎症干扰
在老龄化人群中,菌群失调与免疫系统的相互作用更为复杂。
屏障功能受损:系统性代谢紊乱的恶性循环
菌群失调导致的紧密连接蛋白降解和肠道通透性增加(即肠漏),不仅影响肠道局部环境,更具有全身性影响。
临床:多病共存老年患者适应不良
在多病共存老年人群中,肠道菌群失调会驱动一种不适应性的循环,形成代谢、炎症与免疫调控异常相互交织的三联网络。
肠道菌群在该循环三条轴中的作用,对于影响二甲双胍疗效至关重要。二甲双胍可作用于肠道微生物群以帮助调节代谢过程、调控免疫反应并维持肠屏障功能;然而,老年人中由衰老与多种慢性病共同导致的重度菌群失调也被证明会对上述结局产生负面影响。
在重度菌群失调状态下,二甲双胍对各轴的有益作用被削弱,最终导致其在多病共存老年患者治疗中的有效性出现极大异质性,甚至可能治疗失败。
小 结
肠道微生物群的代谢-免疫-屏障轴相互作用调控二甲双胍反应的变异性。在老年多病共存中,菌群失调通过相互关联的机制损害二甲双胍疗效。
编辑
doi.org/10.1016/j.arr.2026.103023
免疫检查点抑制剂ICIs
免疫检查点抑制剂(如抗PD-1/PD-L1抗体)的疗效高度依赖于机体的免疫基调(Immune Tone),而肠道菌群是这一基调的关键调节者。菌群失调通过干扰代谢重编程、加剧免疫衰老及破坏屏障功能,削弱T细胞的抗肿瘤应答。
代谢:短链脂肪酸匮乏,阻碍T细胞代谢重编程
在菌群失调期间,代谢轴的异常直接抑制了免疫细胞的抗肿瘤活性。
免疫衰老与分化失衡
老龄化背景下的菌群失调会加速免疫系统的无能化和肿瘤的免疫逃逸。
屏障破坏:系统性炎症干扰
菌群失调导致的物理屏障破坏是系统性干扰的源头。
总而言之,在老年多病患者中,一个失调的肠道菌群会从能量供应、免疫细胞平衡和全身炎症状态等多个维度,全面削弱ICIs的抗肿瘤效果。
小 结
肠道微生物群紊乱会破坏肿瘤微环境中的代谢—免疫—屏障网络,从而降低免疫检查点抑制剂(ICI)的疗效。菌群失调通过三轴失衡削弱ICI效应。
编辑
doi.org/10.1016/j.arr.2026.103023
全球人口老龄化与老年人多种慢性病患病人数增加并存。当前研究持续关注肠道微生物组失调与药物疗效之间的相互作用。
为有效应对这一问题,需要对更广泛且更具效能的治疗策略开展系统性研究与实施设计,并在三个层面的相互作用中统筹考量:代谢、免疫稳态与肠道屏障完整性。采用这一多维模型,可建立全面的调控框架,使研究者能够在系统层面借助网络药理学,精准靶向微生物组与药物治疗之间的相互作用。
益生菌
益生菌是调控肠道微生物组的多种方式之一,也是最常用的干预手段之一;其通常包含多种菌株,不同菌株因独特的代谢特征而产生不同治疗效应。
某些益生菌代谢产生的常见代谢物为短链脂肪酸(SCFAs)。研究表明,SCFAs可与CYP450酶(药物代谢酶家族的重要组成部分)直接相互作用;同时,SCFAs还可通过激活TLR/NF-κB通路增强机体免疫反应,并促进肠上皮细胞中紧密连接相关蛋白的生成。
与代谢类药物联用
多项研究提示,与不同种类的乳酸杆菌属和双歧杆菌属益生菌联用,可显著增强胰岛素、二甲双胍等降糖治疗的获益,其核心可归结为两条菌群介导的代谢调节路径:
不过总体来说仍然缺乏足够的预临床/小规模临床研究,高质量 RCT仍然不足。
-临床证据
胰岛素 + 乳酸杆菌
在1型糖尿病以及未使用其他降糖药的2型糖尿病人群中,联用可降低HbA1c;且这种改善与有益菌群上升(如 Bifidobacterium animalis、Akkermansia muciniphila)相关联。
二甲双胍 + 复合益生菌
例如以 L. rhamnosus Probio-M9、L. casei、L. plantarum P-8、以及 B. animalis subsp. lactis V9/M8(Probio-M8)等组成的组合,在与二甲双胍联用时可提升SCFAs水平,并通过改善胰岛素敏感性增强血糖调控。
抗感染与抗菌生态位竞争
乳杆菌补充剂具有一定的抗微生物效应,可在感染的预防与辅助治疗中发挥作用。其可能机制包括产生多种代谢物并改变局部理化环境,例如:
-代表性联合策略
Lacticaseibacillus paracasei LC11 + 蔓越莓 + D-甘露糖
可降低泌尿道感染复发(特定人群研究)。
乳酸杆菌/双歧杆菌 + 幽门螺杆菌三联疗法
提高根除率、并有望改善疗程耐受性。
肿瘤治疗支持
化疗与放疗常诱发显著的肠道菌群紊乱与黏膜损伤,进而表现为腹泻、黏膜炎、营养不良、炎症升高等一系列问题;在老年肿瘤患者中,这些问题更可能放大为剂量下降、延迟治疗甚至停药。
益生菌在这一场景下的价值更多体现为支持治疗。其有效性可归因于其能够稳定受损的肠道屏障并调节炎症和代谢。
鼠李糖乳杆菌GG+长双歧杆菌+嗜酸乳杆菌+粪肠球菌的组合
该组合已被证明能抵消这些影响。它们通过重建肠道紧密连接和减轻炎症来实现这一目标。
临床证据支持这一屏障恢复的重要性,它已与宫颈癌患者放疗引起的腹泻减少28%相关,从而减少了抗腹泻药洛哌丁胺的使用。
Bifidobacterium BB-536
可通过增加CD8⁺ T细胞向肿瘤浸润,增强抗PD-1免疫检查点抑制剂的疗效。
此外,益生菌通过减少体重增加、低密度脂蛋白(LDL)水平和与多西他赛治疗相关的菌群失调,有助于稳定代谢紊乱。
这些干预措施提高了患者的功能评分并改善了整体生活质量。总之,将益生菌纳入癌症治疗方案中可作为一项重要的支持性措施,有效减少肿瘤治疗相关的附带损伤,并提高患者对治疗方案的耐受性和依从性。
益生菌来源BEVs的跨器官信号:增强抗PD‑1免疫治疗的潜力
发表在《Nature Communications》的一项研究显示,肠道共生益生菌——双歧杆菌(Bifidobacterium)可释放细菌来源的细胞外囊泡(BEVs),这些BEVs能穿越肠屏障被机体吸收,并远程富集于肺癌肿瘤组织。
研究发现,BEVs可被肿瘤细胞摄取,通过TLR4–NF-κB信号上调肿瘤细胞PD-L1,并增强肿瘤微环境中免疫细胞的功能。
编辑
doi.org/10.1038/s41467-025-58553-4
动物实验中,联合给予BEVs和抗PD-1抗体可显著抑制肿瘤生长,较单用抗PD-1效果更佳。
编辑
doi.org/10.1038/s41467-025-58553-4
该机制提示,益生菌可能通过囊泡信号跨器官调节作用,帮助提升免疫治疗(如PD-1抑制剂)疗效。这为老年群体通过益生菌进行辅助抗肿瘤免疫调节提供了全新理论依据。
益生元
益生元(如菊粉与抗性淀粉)可作为有益菌群(如Faecalibacterium、Roseburia)的选择性底物,通过对有益菌的间接作用优化代谢—免疫串扰。
相较活菌制剂,益生元通常具有制剂稳定性更好、质量一致性更高、免疫安全性风险更低等优势,因此在体弱老年人或多病共存人群中,更适合作为低风险的长期辅助干预。
益生元的价值不止于改善菌,还可以作为饮食-微生物-药物三者之间的桥梁。通过改变菌群结构与代谢谱,进而影响宿主对药物的反应与耐受。
茯苓多糖 + 5-FU
动物研究提示其具有一定降毒/增效潜力——例如茯苓多糖可减轻5-FU相关体重下降与肠道损伤,可能与降低促炎因子、增强屏障功能及纠正菌群失调有关。
低聚果糖 + 二甲双胍
在饮食诱导肥胖动物中,低聚果糖与二甲双胍联用较单用进一步改善血糖与体重,并降低内毒素及炎症标志物水平,同时改善菌群。
多酚类既可被菌群转化为生物活性代谢物,也可反向塑造菌群组成,因此非常适合与药物形成代谢协同的联合策略。
多酚类+药物联合治疗非酒精性脂肪性肝病
编辑
doi.org/10.1016/j.jare.2024.03.004
粪菌移植(FMT)
粪菌移植(FMT)是一种独特疗法,通过递送健康供体的功能性菌群联合体来重建肠道微生态平衡。
FMT可调节胆汁酸代谢网络,并恢复产丁酸菌(如Faecalibacterium prausnitzii)的活性,以纠正菌群失调状态。
传统FMT给药方式包括结肠镜或灌肠;而口服胶囊递送与经内镜肠内管递送等新方式显著改善了患者耐受性与依从性。
与药物联用的证据示例
肿瘤免疫治疗(PD‑1/PD‑L1)
FMT可通过免疫重塑提高ICI疗效。
炎症性肠病(克罗恩病)
一项随机试点研究提示,FMT可能提高泼尼松龙治疗患者的临床缓解率,可能与屏障修复与SCFAs恢复相关。
高血压/心血管药物反应
在动物研究中,将“氨氯地平治疗后自发性高血压大鼠”的菌群移植给未治疗大鼠,可降低血压并改善血管舒张、氧化应激与Th17浸润等系统指标;而来自氢氯噻嗪处理动物的FMT未显示类似获益,提示FMT可能转移一种“代谢编程后的微生物表型”,但关键菌种与分子通路仍待明确。
目前FMT临床研究尚未形成标准化给药方案,因此需基于个体患者及其具体健康状态制定标准化剂量策略。迄今FMT研究主要聚焦于单次或短期治疗方案,尤其是在复发性艰难梭菌感染患者中;但对与衰老相关的虚弱等慢性状态的管理,可能需要重复和/或维持剂量方案。当前研究所收集的数据表明,老龄小鼠模型可产生与人类衰老相关的参考数据。
噬菌体疗法
噬菌体治疗是一种新型策略,利用噬菌体(感染细菌的病毒)对抗耐药菌感染,具有改变抗生素耐药性感染治疗范式的潜力。
通过靶向特定微生物,噬菌体可清除耐药病原体及相关菌群(如产生β-葡萄糖醛酸苷酶的E. coli),从而降低因抗生素相关毒素导致的药物再活化和/或代谢紊乱。例如,噬菌体能够从接受伊立替康治疗患者的肠道中清除产生β-葡萄糖醛酸苷酶的E. coli,从而阻止SN-38再活化所致的肠黏膜炎。
此外,这些噬菌体还可通过IL-22依赖的再生促进杯状细胞恢复,为黏膜屏障重建提供机制基础。病原清除与黏膜屏障重建的结合,对治疗多重耐药感染具有重要临床意义,尤其适用于老年人或免疫功能受损人群。
小鼠研究显示,经饮水口服给药(每日4×10⁸ PFU,连续31天)具有安全性证据;但目前尚未报道明确的人体剂量。
通过饮水口服噬菌体以改变肠道微生物组(并具良好安全性)具有前景,但仍需进一步研究以明确长期安全性与有效性,目前也缺乏既定的临床应用时间尺度。
饮食营养干预
营养饮食策略同样是调控肠道微生物群的主要手段之一,且具有多靶点特征。通过改变饮食结构(如增加高纤维食物摄入),可提升肠道微生物多样性并改善其功能,从而构建综合防御体系。
例如,摄入抗性淀粉或富含多酚的食物可改变肠道微生物对营养物质的代谢方式,并特异性触发有利于ICI发挥作用的不同通路。
锌与N-乙酰氨基葡萄糖可通过促进紧密连接相关蛋白(如ZO-2)生成以维持肠细胞间的致密连接,同时促进MUC2产生以利于损伤后修复,从而增强肠道保护层。
对于症状多样、且常合并多重用药的老年患者,单一疗法不足以应对复杂挑战。因此,有必要建立分层、整合的管理策略,以协调上述干预之间的相互作用。
例如,将益生元与工程化噬菌体联用,可在稳定代谢、可控调节细菌群落、以及具有抗炎特点的饮食干预之间形成协同,并与免疫功能与屏障功能改善相结合。
此外,可在全面评估个体肠型、用药史及动态微生物组特征的基础上,为患者制定个体化干预方案。通过组合这些治疗策略,或可提高特定药物或药物组合的治疗效应,降低多药并用导致不良事件的风险,并提升老年人健康管理的整体照护质量。
在老龄化与多病共存叠加的现实中,肠道微生物群已从背景因素走到台前:它通过代谢、免疫与屏障三条主轴,重塑药物疗效与不良反应的边界。现有从益生菌/益生元到FMT、噬菌体与饮食等多种工具,更多是可用的起点。
面向未来,关键在于把经验性调菌推进为可计算、可验证、可迭代的精准体系。
编辑
doi.org/10.1016/j.arr.2026.103023
一方面,以单细胞测序、空间转录组与代谢通量等多组学,在老年多病模型中绘制“宿主—微生物群—药物”互作图谱,解析微生物代谢物对CYP3A4、PD-1、Claudin-18等关键节点的时空调控;
另一方面,建立多中心、纵向随访队列,将标准化菌群检测纳入常规流程(基线分型与重复采样监测),持续记录菌群谱、用药史与结局,捕捉疗效波动及耐受/耐药的演化轨迹。
与之配套的是统一标准的微生物组—药物数据库与临床级算法:让AI/机器学习在临床试验中被严格验证,把高维数据转化为可预测的反应评估和可执行的干预建议。
这些数据的验证将推动针对多病老年人的个性化“菌群-药物”管理策略,提升多重用药安全性并促进健康老龄化。
更进一步,合成生物学有望带来可递送/可响应的智能工程菌、工程化噬菌体—纳米颗粒偶联体,并以连续菌群监测提供反馈,形成“检测—建模—干预—再检测”的闭环,使干预与个体衰老轨迹同频;同时也需以长期人群研究审慎评估气候与生态变化对微生物群及健康老龄化的潜在影响。
当然,前路仍有挑战,个体差异带来的可重复性问题、长期安全性与质控标准、以及高质量随机对照证据的缺口,决定了转化必须稳扎稳打——慢即是快。但方向已清晰:在多病共存与多重用药的时代,微生物群正在成为决定疗效与风险的重要变量。
主要参考文献
Yang D, Ren D, Zhang Y, Hao Y, Yue Y, Li Q, Fan Q, Sun C, Cui M, Zhang M. The gut microbiota dysbiosis in geriatric multimorbidity: Pharmacotherapeutic implications, pathophysiological mechanisms, and precision modulation strategies. Ageing Res Rev. 2026 Jan 13;115:103023.
Preet, R., Islam, M.A., Shim, J. et al. Gut commensal Bifidobacterium-derived extracellular vesicles modulate the therapeutic effects of anti-PD-1 in lung cancer. Nat Commun 16, 3500 (2025).
Li H, Liang J, Han M, Gao Z. Polyphenols synergistic drugs to ameliorate non-alcoholic fatty liver disease via signal pathway and gut microbiota: A review. J Adv Res. 2025 Feb;68:43-62.
Al-Btoosh S, Donnelly RF, Kelly SA. Microbes and medicines: interrelationships between pharmaceuticals and the gut microbiome. Gut Microbes. 2026 Dec 31;18(1):2604867.
de Ciutiis I, Djakovic S, Cagigas ML, Masedunskas A, Smith L, Franceschi C, Fontana L. Long-term fasting and its influence on inflammatory biomarkers: A comprehensive scoping review. Ageing Res Rev. 2025 Aug;110:102797.
Herisson FM, Cluzel GL, Llopis-Grimalt MA, O’Donovan AN, Koc F, Karnik K, Laurie I, Canene-Adams K, Ross RP, Stanton C, Caplice NM. Targeting the Gut-Heart Axis Improves Cardiac Remodeling in a Clinical Scale Model of Cardiometabolic Syndrome. JACC Basic Transl Sci. 2024 Nov 20;10(1):1-15..
谷禾健康
色氨酸是连接“吃什么”“肠道菌群状态”与“大脑和情绪”的关键枢纽。它不仅是蛋白质合成必需氨基酸,也是血清素与褪黑素的重要前体,并可通过犬尿氨酸通路参与NAD+的从头合成。
近年来,大量研究发现:色氨酸在不同代谢通路之间的“分流”,很大程度上受肠道微生物群及饮食结构(如多酚、膳食纤维、碳水化合物和脂肪比例)共同调控。这种调控一旦失衡,不仅会改变肠道屏障和免疫状态,还可通过肠–脑轴深刻影响情绪、认知以及多种神经精神和代谢性疾病的发生发展。
在这一背景下,围绕“肠道微生物–色氨酸代谢–肠脑轴”的研究迅速升温:一方面,人们逐步解析拟杆菌、梭菌、乳杆菌、双歧杆菌等代表菌属如何通过多样的色氨酸代谢途径生成吲哚类、犬尿氨酸类及血清素等关键代谢物;另一方面,肠易激综合征、自闭症谱系障碍、抑郁症、多发性硬化、阿尔茨海默病、帕金森病以及代谢综合征等疾病中,色氨酸代谢及其微生物调控异常的证据也不断被报道。
基于此情况,饮食干预、益生菌、粪菌移植乃至纳米技术等多种策略,正被尝试用于重塑肠道微生态、调整色氨酸代谢稳态,以期为肠脑轴相关疾病提供新的防治思路。
本文将系统梳理色氨酸的膳食来源和主要代谢通路,重点介绍肠道微生物中特定菌属参与色氨酸代谢的机制,阐述其在肠脑轴中的作用及与多类神经、免疫和代谢性疾病的关联,并总结目前通过饮食、益生菌、抗生素及新兴技术调控色氨酸稳态的研究进展和潜在应用价值。
▸ 色氨酸的重要性
编辑
色氨酸(Trp)是一种人体无法合成、需从饮食获取的必需氨基酸,也是血清素、褪黑素和NAD+等多种人体重要化合物的前体。
血清素:一种神经递质,在情绪调节和肠道蠕动中发挥作用;
褪黑素:一种调节睡眠-觉醒周期的激素;
NAD+:是500多种酶促反应所必需的,并且在几乎所有主要生物过程的调节中起着关键作用。
总得来说,可以概括为五个关键词:
•情绪与睡眠:是血清素和褪黑素的唯一氨基酸前体,直接影响情绪稳定、抗压能力、睡眠节律和食欲控制。
•免疫与神经保护:通过犬尿氨酸通路调节免疫反应与神经系统状态,在炎症和精神疾病中扮演关键角色。
•能量与修复:可转化为烟酸,支持 NAD⁺ 合成,保障细胞能量代谢、抗氧化、防老化和 DNA 修复。
•生长与组织结构:参与全身蛋白质合成,对儿童生长发育、肌肉维持和器官功能至关重要。
•肠道与肠—脑轴:影响肠道屏障功能和菌群代谢,通过肠—脑轴联系情绪、免疫和代谢健康。
▸ 色氨酸的主要膳食来源
①肉类
禽肉:鸡肉、鸭肉、火鸡肉(尤其是去皮鸡胸肉);
猪肉、牛肉、羊肉:瘦肉部分色氨酸含量相对更高。
②鱼类和其他水产
深海鱼:三文鱼(金枪鱼、鲭鱼等)、鳕鱼;
其他常见鱼类:草鱼、鲤鱼、罗非鱼等;
甲壳类:虾、蟹;
软体类:鱿鱼、贝类等。
③蛋类和乳制品
鸡蛋:尤其是蛋白和蛋黄整体算上;
奶及奶制品:牛奶、酸奶、奶酪(尤其是硬质奶酪,蛋白浓缩后单位重量色氨酸含量更高)。
④豆类及豆制品
豆类:黄豆、黑豆、毛豆、扁豆、豌豆、鹰嘴豆、红豆、芸豆等;
豆制品:豆腐、豆干、豆皮、素鸡、豆浆(色氨酸有一定稀释,但作为日常饮品仍有贡献)。
⑤坚果与种子
南瓜籽、葵花籽;
芝麻(黑白芝麻);
花生;
腰果、杏仁、核桃、开心果等坚果。
⑥谷物与伪谷物
全谷物:燕麦、糙米、荞麦、全麦面包/面条;
其他:藜麦(伪谷物,氨基酸组成较优)、玉米、小米等。
⑦水果(含量较低)
香蕉、牛油果(鳄梨)、榴莲;
一些干果:葡萄干、枣干等(因为脱水后营养被“浓缩”);
大多数鲜果(苹果、梨、橙子、葡萄、西瓜、草莓等)蛋白含量本身就低,色氨酸自然也少,更多作用是提供维生素、矿物质和膳食纤维。
注:咖啡豆中也含有较高含量的色氨酸。
▸ 色氨酸推荐摄入量
世界卫生组织建议最佳摄入量为4毫克/千克/天,主要用于成年人维持日常需求。
★ 不同年龄和阶段的人需求有所不同
婴儿需要更高的色氨酸摄入量,推荐剂量为13毫克/千克/天;
儿童推荐摄入量为6毫克/千克/天;
孕妇为7毫克/千克/天。
为保证获得足够氨基酸及其健康效应,研究还评估了色氨酸的可耐受最高摄入量(UL),结果为4.5g/天。不过迄今尚无因膳食色氨酸过量而致不良反应的报道。
注:高碳饮食会影响脑干和下丘脑的5-羟色胺(5-HT,也称为血清素)。膳食纤维通过调节肠道菌群也改变色氨酸代谢。微量营养素亦调控色氨酸/犬尿氨酸(KYN)通路,如维生素B6缺乏损害犬尿氨酸酶并可能降低某些脑区5‑HT合成。
食物中约90%的色氨酸由小肠吸收,吸收后,主要经犬尿氨酸(KYN)途径和血清素途径代谢。
体内约95%的色氨酸(Trp)在Trp 2,3‑二加氧酶(TDO)、吲哚胺 2,3‑二加氧酶1(IDO1)和吲哚胺 2,3-双加氧酶2(IDO2)作用下分解为喹啉酸(QA)、烟酸等产物;仅约 1%–2% 的色氨酸在色氨酸羟化酶(TpH)和芳香族氨基酸脱羧酶催化下转化为5‑羟色胺(5‑HT)。
通过5-HT、KYN和吲哚途径进行的色氨酸代谢
doi.org/10.1016/j.jfutfo.2024.09.006.
★ 肠道菌群参与重要的色氨酸代谢
若进入结肠,肠道微生物群也可以通过各种代谢途径产生多种色氨酸代谢产物。
注:早在1897年,即发现大肠杆菌和霍乱弧菌可将色氨酸转化为吲哚,提示色氨酸代谢在微生物过程及其对宿主环境影响中的重要性。
微生物群可以通过在宿主体内产生代谢物直接调节色氨酸代谢,或通过参与犬尿氨酸和血清素的产生间接影响这种代谢,而色氨酸代谢的变化会影响微生物的增殖和微生物群落的多样性。目前已鉴定出许多微生物色氨酸代谢途径,包括拟杆菌属、梭菌属、双歧杆菌、链球菌属和大肠杆菌的代谢途径。
虽然某些细菌色氨酸代谢产物的转化可以在分子层面上易于定义,但识别产生的具体代谢物类型却十分复杂。这种复杂性源于不同微生物催化酶的差异。在某些情况下,两个或多个细菌之间的协作可能是色氨酸代谢物生成的必要条件。
拟杆菌属(Bacteroides)
吲哚是通过色氨酸酶(Trpase)的酶促活性产生的,这种酶广泛存在于多种肠道细菌中,包括拟杆菌属、梭菌属和大肠杆菌。
√卵型拟杆菌、多形拟杆菌等可代谢产生吲哚乙酸
拟杆菌是人体和动物肠道中的一种主要菌群,一些拟杆菌属物种,如脆弱拟杆菌(Bacteroides fragilis)、卵形拟杆菌(Bacteroides ovatus)和多形拟杆菌(Bacteroides thetaiotaomicron),可以产生吲哚乳酸(ILA)和吲哚乙酸(IAA)。
√不同拟杆菌代谢色氨酸的产物影响不同(有的减轻肠道炎症、有的影响精神状态)
研究发现,肠道中不同拟杆菌的相关代谢物的影响不同。例如B.thetaiotaomicron可提高芳烃受体(AHR)配体吲哚乙酸(IAA)和吲哚丙酸(IPA)水平,增强 AHR 激活及相关T细胞转录因子表达。在结肠炎模型中,该菌通过激活AHR并调控CD4⁺T 细胞分化,减轻炎症性肠病。
微生物色氨酸分解物对宿主生理的作用
编辑
doi: 10.1038/s41467-018-05470-4.
通过分析无菌和单菌定植小鼠盲肠及粪便样本证实,B.ovatus可提高体内IAA浓度,重塑免疫细胞群,减轻炎症,并在三硝基苯磺酸诱导性结肠炎模型中上调结肠 IL‑22 表达;吲哚代谢物本身也能刺激免疫细胞分泌 IL‑22。研究人员认为,B.ovatus 产生的 IAA 通过促进 IL‑22 生成而对结肠炎具有保护作用。
还有研究表明,B.thetaiotaomicron和B.fragilis可诱发小鼠压力相关的抑郁样行为(如焦虑和绝望),而B.ovatus无此效应。
√同属不同菌种产生的代谢物可能差异显著
亲缘关系密切的属的不同菌株之间也存在显著的代谢差异,这很可能是由于微生物的遗传代谢和化学环境存在差异。使用四种不同的拟杆菌属菌株重建的小鼠回肠中色氨酸/犬尿喹啉酸(KYNA)途径的多种变化,支持了代谢调控的这种变异性。拟杆菌属还可能诱导中枢5-羟色胺代谢紊乱,使小鼠对应激诱导的行为障碍敏感。
√膳食缺乏色氨酸还会降低拟杆菌丰度
膳食中摄入的色氨酸也会显著影响拟杆菌属的生长状态和数量变化。研究表明,当饮食中实施严格的 色氨酸限制时,不仅会明显降低粪便中拟杆菌的丰度,还会同步重塑和改变整个肠道微生物群的组成与结构。
梭菌属(Clostridium)
梭菌属中的某些物种在吲哚衍生物的合成中发挥着重要作用。Clostridium drakei是一种能够产生乙酸的细菌,与C.scatologenes类似,可通过色氨酸的分解代谢转化3-甲基吲哚。3-甲基吲哚是一种常见的肠道代谢产物,又称粪臭素,被认为会导致猪肉产生异味。它可由脆弱拟杆菌(B.fragilis)和梭菌属(Clostridium)产生。
√丁酸梭菌抗肥胖作用还源于色氨酸代谢调节信号通路
丁酸梭菌(Clostridium butyricum)可以在肠道中产生丁酸盐,具有缓解多种疾病的潜力,包括炎症性肠病和肥胖症。
几种丁酸梭菌菌株具有抗肥胖作用,但这些作用并非完全通过提高肠道中丁酸盐的浓度来实现,还主要通过改变肠道微生物群和色氨酸(Trp)代谢来实现。丁酸梭菌可能通过产生吲哚和吲哚衍生物来激活芳香烃受体(AHR)信号通路,并调节宿主的代谢和免疫系统,从而改善肥胖。
√梭菌可能富含多种色氨酸代谢途径
最近的体外实验发现,B.thetaiotaomicron通过向大肠杆菌提供单糖,抑制其产生吲哚的能力,从而增加了对生孢梭菌(Clostridium sporogenes)的色氨酸供应,进而促进了吲哚乳酸和吲哚丙酸的产生。通过在小鼠饮食中补充富含色氨酸的食物,并增加梭菌属、乳杆菌属和双歧杆菌属的数量,重塑了小鼠肠道微生物的结构和组成,从而改善了类似抑郁的行为。
据报道,梭菌属(Clostridium)可通过色氨酸(Trp)的代谢产生吲哚、吲哚衍生物和色胺。研究发现,该属的菌株具有产生喹啉酸(QA)的潜力,且预测Clostridium hathewayi具有QA途径。然而,该菌株中缺失了负责合成QA途径前体犬尿氨酸(KYN)的基因,这表明QA途径具有代谢共享性,且包括梭菌属在内的部分生物以KYN为底物,而KYN是由包括芽孢杆菌属(Bacillus)、伯克霍尔德氏菌属(Burkholderia)和假单胞菌属(Pseudomonas)在内的另一组细菌产生的。
肠道微生物群通过肠脑轴影响色氨酸代谢
编辑
doi.org/10.1016/j.jfutfo.2024.09.006.
总体来看,梭状芽孢杆菌富含多种色氨酸代谢途径,相关分析表明其在肠道中具有更强的色氨酸代谢潜力。
乳杆菌属(Lactobacillus)
乳杆菌是正常肠道微生物群的重要成员,主要包括植物乳杆菌(Lactiplantibacillus plantarum)、干酪乳杆菌(Lactobacillus casei)、嗜酸乳杆菌(Lactobacillus acidophilus)、鼠李糖乳杆菌(Lactobacillus rhamnosus)、罗伊氏乳杆菌(Lactobacillus reuteri)、清酒乳杆菌(Lactobacillus sakei)和弯曲乳杆菌(Lactobacillus curvatus)。
√乳杆菌通过上调吲哚乙酸水平可以缓解结肠炎
乳杆菌可通过芳香族氨基酸氨基转移酶和吲哚乳酸脱氢酶(ILDH)将色氨酸转化为吲哚-3-醛(IAld)和吲哚乳酸(ILA)。研究人员筛选出色氨酸代谢活性最高的 L. plantarum,并联合 Trp 观察其在 DSS 诱导溃疡性结肠炎中的作用。
结果显示,该菌上调了吲哚乙酸(IAA)水平及 AHR mRNA 表达,进而激活 IL-22/STAT3 信号通路。通过比较不同 L. plantarum 菌株的基因组和代谢组,认为 IAA 可能是导致菌株间结肠炎缓解效果差异的关键代谢物。
√鼠李糖乳杆菌通过代谢色氨酸增强肠道屏障
筛选出可在肠道定植并在体外代谢色氨酸生成吲哚衍生物的L. rhamnosus MN-431。该菌同时上调孕烷 X 受体(PXR)和芳烃受体(AHR)的表达:大量 ILA 和 IAld 作为 AHR 配体,而共享配体 IA 主要结合 PXR,通过上调 PXR、AHR 并下调核因子 κB(NF-κB),增强肠道屏障功能。
尽管其具体吲哚代谢产物及体内代谢情况尚未完全明确,但多项证据提示L.rhamnosus对肠道益生健康具有潜在益处。
√罗伊氏乳杆菌产生的吲哚-3-醛有助于抑制结直肠癌
研究表明,吲哚-3-醛(I3A)是罗伊氏乳杆菌来源的膳食色氨酸(Trp)分解代谢产物,可诱导芳香烃受体依赖的环磷酸腺苷反应元件结合蛋白(CREB)活性,从而增强 Tc1 细胞(分泌干扰素-γ(IFN-γ)的 CD8⁺ T 细胞)的效应功能,并提高免疫检查点抑制剂的抗肿瘤效果。
当 I3A 自小肠转移至肿瘤微环境后,罗伊氏乳杆菌可激活肿瘤中的 I3A–AHR–CD8⁺ T 细胞轴,促进分泌 IFN-γ 的细胞毒性 CD8⁺ T 细胞活化。有研究发现,他汀类药物也可降低结直肠癌(CRC)风险,且该作用依赖肠道微生物群。分析显示,给药后肠上皮细胞 IDO1 基因表达受抑制,肠道色氨酸水平升高,罗伊氏乳杆菌丰度显著增加,更多 Trp 被其代谢为吲哚-3-乳酸(ILA),且二者呈正相关。ILA 通过调节 TH17 反应和维持屏障完整性抑制 结直肠癌,其中视黄酸受体相关孤儿核受体 γt 和 AHR 共同参与。
双歧杆菌属(Bifidobacterium)
双歧杆菌是经顺产和母乳喂养婴儿肠道微生物群的关键成员。母乳中色氨酸(Trp)含量高于大多数婴儿配方奶粉,且富含益生元,有助于双歧杆菌等有益菌在婴儿肠道定殖。
双歧杆菌是新生儿最早定殖的微生物之一,在其生理发育中发挥重要作用。一项研究显示,约90%新生儿在出生后肠道中检出双歧杆菌,该属在成人肠道菌群中仍占约 3%–5%。常见种类包括长双歧杆菌、短双歧杆菌、青春双歧杆菌和假长双歧杆菌等。
√双歧杆菌产生吲哚乳酸有助于抑制条件致病菌
检测从人类和动物胃肠道分离的双歧杆菌,发现吲哚乳酸(ILA)是其培养上清液中的色氨酸代谢物。来自婴儿粪便的长双歧杆菌和短双歧杆菌产生的 ILA 多于其他来源分离的菌株,因此婴儿肠道中双歧杆菌定殖所形成的 ILA 可能为其在结肠菌群中提供竞争优势。ILA 具有抗菌活性,可抑制大肠杆菌在肠道中的定植。
其他肠道微生物群
√大肠杆菌、霍乱弧菌
研究发现,大肠杆菌和霍乱弧菌(V. cholerae)可将色氨酸转化为吲哚。大肠杆菌具有活跃的色氨酸和吲哚转运蛋白,色氨酸酶可将色氨酸转化为吲哚,在大肠杆菌和乳酸菌中均有表达。然而,负责吲哚后续代谢的具体微生物酶途径,以及吲哚在其他共生菌中的分布和活性仍不明确。
√肠球菌、假单胞菌
多项研究表明,部分细菌可产生色胺(tryptamine)等神经活性分子,或通过影响肠嗜铬细胞/炎症状态间接调控宿主5-HT合成。
肠道微生物将 Trp 作为吲哚、血清素和褪黑素合成前体加以代谢,从而减少宿主可利用的 Trp。假单胞菌可利用现有色氨酸合成血清素,并通过其毒性及细胞间信号传导,使肠道菌群诱导循环 Trp 水平下降,进而影响 5-羟色胺能神经传递,以及中枢神经系统和肠神经系统(ENS)的功能。
√消化链球菌
消化链球菌(Peptostreptococcus)能够代谢色氨酸(Trp),从而产生吲哚-3-丙烯酸(IA,indole-3-acrylicacid)等吲哚类代谢物。IA对肠上皮屏障的功能有积极作用,并有助于减少免疫细胞中的炎症反应。Peptostreptococcus russellii具有苯丙氨酸脱水酶基因簇(fldAIBC),该基因簇与生孢梭菌(C. sporogenes)中的fldAIBC基因簇同源,且对苯丙氨酸的代谢至关重要。
同样,厌氧消化链球菌编码完整的fldAIBC基因簇,并产生色氨酸代谢产物吲哚丙酸(IPA)和异亮氨酸(IA),而口腔消化链球菌则缺乏初始因子fldI,导致色氨酸代谢产物水平较低。
小结
围绕特定肠道菌属或菌种的色氨酸代谢开展研究,有望为微生物群靶向调控色氨酸代谢提供新思路,例如通过基因序列同源性筛选具色氨酸代谢能力的菌株。
此类研究有助于构建基于肠道微生物群的精准干预策略,以改善 Trp 代谢失衡相关疾病。聚焦特定菌种或菌株与色氨酸的相互作用,科学家可开发更精细的调控手段,优化这一关键代谢通路,从而促进整体健康并应对多种代谢性疾病。
肠道微生物群通过产生激素、免疫因子和代谢物,在大脑行为和认知发育中发挥重要作用。出生后,肠道细菌的早期定殖可促进中枢神经系统发育。肠道微生物群影响中枢神经系统的结构和功能,并可调节情绪。
★ 肠道微生物群通过产生激素、信号分子等影响神经系统功能
动物研究表明,微生物群失衡常导致焦虑样行为;相反,特定益生菌干预或重建微生物群则有助于改善焦虑相关行为:缺乏正常肠道微生物群会严重干扰中枢神经传递,而肠道微生物群恢复后,小鼠的焦虑行为可恢复正常。
肠道微生物群可通过产生神经信号分子或调节内分泌细胞激素影响中枢神经系统功能。研究证实,口服婴儿双歧杆菌后,大鼠脑内 5-HTP、5-HIAA 和苯乙酸水平显著高于对照组。肠道微生物群还能通过影响内分泌细胞皮质酮水平调节 HPA 轴反应强度,在应激反应中发挥关键作用,并调控促肾上腺皮质激素释放因子和脑肠肽等激素的分泌。
注:脑肠肽是一类同时存在于大脑和肠道的活性肽类物质,通过脑-肠轴双向调节消化、代谢、情绪等生理功能,是神经、内分泌、免疫系统的重要信号分子。
编辑
★ 色氨酸代谢是肠脑轴中的重要组成部分
肠脑轴(GBA)描述了大脑与肠道之间的双向交叉。GBA拥有复杂的沟通系统,包括中枢神经系统(CNS)、肠神经系统(ENS)和胃肠道(GI)之间的双向相互作用。
脑肠相互作用主要有三个机制:神经通路、内分泌通路和免疫通路,微生物积极参与GBA内的代谢途径,影响微生物-肠-脑轴(MGBA)相关代谢产物。这些包括微生物产生的神经递质、短链脂肪酸,以及色氨酸等的直接或间接代谢。这些过程调节下丘脑-垂体-肾上腺(HPA)轴和细胞因子的产生,以调节免疫力。
色氨酸代谢及其相关代谢物对肠脑轴至关重要。微生物肠脑轴直接影响情绪和心理状态,还与免疫系统密切相关,并且与胃肠道慢性疾病相关。
▸ 血清素通路与肠脑轴
色氨酸(Trp)及其代谢物的三条关键代谢途径在大脑与肠道间的沟通中发挥重要作用。约 90% 的体内血清素由肠嗜铬细胞(EC)合成:Trp 先经色氨酸羟化酶1(TPH1)转化为5-羟色氨酸(5-HTP),随后进一步生成血清素(5-HT)。血清素作为核心胃肠信号分子,在肠道内外神经元之间传递信息,调节肠道蠕动与运动、上皮分泌、血管扩张及营养吸收,从而影响整体消化功能。
√色氨酸代谢调节血清素水平进而影响多种组织
在中枢神经系统与胃肠道的双向通讯中,血清素在中枢和外周均作为神经递质发挥作用。外周血清素不能通过血脑屏障,而色氨酸可跨越血脑屏障并在中枢合成血清素。因此,色氨酸代谢的改变会影响外周色氨酸的利用和中枢色氨酸水平,从而调节中枢血清素代谢。
经肠脑轴介导的胃肠神经调控可通过改变血清素信号传递,影响中枢神经系统的神经传递。早期神经元具有类似内分泌器官的功能,可从大脑释放多种生物活性物质(如血清素),既参与脑发育调控,又调节内脏靶器官(如胃肠道)及全身多种组织的发育。
例如,血清素(5-HT)通过其受体参与心血管调节,这些受体在调控心血管反射以及交感、副交感神经活动中具有重要生理作用。血清素受体分布于多种心血管组织及参与心血管调节的中枢区域,其激活可对心血管功能产生多方面影响。中枢血清素缺乏会导致 5-HT 能通路异常、血清素能支配减弱,并因血清素下降而诱导海马脑源性神经营养因子表达升高,引起过度神经支配。血清素水平改变也被认为与自闭症、精神分裂症等神经精神疾病的发生密切相关。
√血清素是肠神经系统的关键信号分子
肠神经系统(ENS)由胃肠道壁内的神经成分构成,是一个独立而复杂的神经网络,可在相对独立于中枢神经系统的情况下调节肠功能。
但 ENS 又通过交感和副交感神经与中枢神经纤维相连,对肠蠕动和局部血流等基本胃肠功能至关重要。5-HT 能神经元是 ENS 中最早出现的神经元之一,而 5-HT 是 ENS 的关键信号分子。
5-HT 受体的激活与成人期神经发生和神经保护相关;成人 ENS 的正常发育依赖5-HT受体4特异性信号,神经元来源的 5-HT 与黏膜来源的 5-HT 通过互补作用共同促进肠神经系统成熟。
▸ 犬尿氨酸路径与肠脑轴
将色氨酸代谢为犬尿氨酸(KYN)的关键酶包括色氨酸 2,3‑二加氧酶(TDO)、吲哚胺 2,3‑二加氧酶1(IDO1)和吲哚胺 2,3-双加氧酶2(IDO2)。其中,TDO以肝脏表达为主;肠道黏膜及免疫相关组织中IDO1更为关键。
√犬尿氨酸代谢影响中枢神经系统,并与神经疾病相关
约95%的色氨酸经犬尿氨酸通路(KP)代谢为烟酰胺和NAD+。TDO 负责启动 KP,是该通路的主要限速酶;肝外 KP 分支则由两种 IDO 酶调控,IDO 主要在黏膜组织(如免疫系统和肠道)中活跃。KYN 通常先被羟基化为 3-HK,再转化为 3-HAA;HAA 通过非酶促中间反应迅速生成喹啉酸(QA),并进一步转化为 NAD+,为 KP 的主要终产物。另一支 KP 则在 KAT 作用下生成犬尿氨酸(KYN),参与神经调节。
KYN 及其代谢物可影响中枢神经系统,并与多种神经系统疾病相关。约 60% 的外周 KYN 可通过血脑屏障进入中枢,在星形胶质细胞中转化为犬尿喹啉酸(KYNA),其水平与神经保护相关;而喹啉酸(QA)由小胶质细胞产生,其升高与神经元兴奋性毒性有关。KYNA 与 QA 之间的失衡被认为与抑郁症、精神分裂症和多发性硬化等神经系统疾病的发生密切相关。
注:在肠神经系统(ENS)和中枢神经系统(CNS) 中,犬尿喹啉酸(KYNA)作为 N-甲基-D-天冬氨酸受体和 α7 烟碱型受体的拮抗剂,同时又是G蛋白偶联受体 GPR35 的激动剂。
▸ 色氨酸代谢物与肠脑轴
肠道微生物群可直接利用色氨酸(Trp),将约 4%–6% 转化为吲哚、色胺及吲哚酸衍生物。
肠道菌群将色氨酸转化为色胺和吲哚-3-丙酮酸(IPYA),后者进一步生成吲哚、吲哚-3-乙醛(IAAld)和吲哚乳酸(ILA)。IAAld 可转化为吲哚乙酸(IAA)和色氨酸,IAA 还可继续代谢为粪臭素;ILA 则可转化为 IA,随后生成 IPA。
√色氨酸经肠道微生物代谢产生的吲哚和色胺影响神经系统
吲哚是调节肠道的重要信号分子。吲哚及其衍生物(如 IAA)可作为 AHR 配体,通过激活小胶质细胞和星形胶质细胞介导中枢神经系统炎症。AHR 配体可能通过干扰素α受体1相关通路,发挥抗炎和神经保护作用,从而调控中枢神经系统炎症。
吲哚作为 AHR 配体,还能通过影响电压门控钾通道和线粒体 NADH 脱氢酶,调节小鼠结肠 L 细胞中胰高血糖素样肽-1(GLP-1)的分泌。研究证实,肠源性吲哚代谢物可能作用于扩展奖赏网络,尤其是杏仁核–伏隔核以及杏仁核–前岛叶皮层通路。
微生物代谢产物扩散穿过肠道屏障后,可经迷走神经将信号由胃肠道传递至中枢神经系统。在大鼠中鞘内常规注射吲哚会升高脑内吲哚和色胺水平,激活迷走神经,降低运动活动,并诱导 c-Fos 过度表达。c-Fos 是迷走神经激活的重要标志,提示吲哚可激活肠黏膜中的迷走神经传入纤维。
色氨酸(Trp)作为必需氨基酸,不仅是蛋白质合成的基本原料,也是连接肠道微生物群与中枢神经系统的重要代谢枢纽。色氨酸代谢一旦在通路比例或关键代谢物水平上发生失衡,既可影响情绪与认知等神经精神功能,又与抑郁症、精神分裂症、多发性硬化等中枢神经系统疾病,以及多种慢性胃肠道疾病的发生和进展密切相关,因此成为近年来肠脑轴相关疾病研究与干预的核心焦点之一。
肠脑轴相关疾病及治疗策略
编辑
doi.org/10.1016/j.jfutfo.2024.09.006.
▸ 肠易激综合征(IBS)
肠易激综合征(IBS)是一种常见的肠道功能紊乱性疾病,可表现为腹痛、腹泻以及伴发的焦虑和抑郁。
√肠脑轴失衡是IBS的重要特征
肠脑轴(GBA)失衡是 IBS 发病机制的突出特征之一,而肠道微生物群及其代谢产物在其中起关键调控作用。多项针对 IBS 患者粪便样本的研究发现,在门水平上,Bacillota和Bacteroidota比例升高,而双歧杆菌(Bifidobacterium)和乳杆菌(Lactobacillus)比例降低;链球菌(Streptococcus)和瘤胃球菌(Ruminococcus)数量亦有所增加。
肠道微生物群结构和组成的改变与多种胃肠道疾病相关,包括 IBS。据估计,约10%的IBS发生于胃肠炎之后,此类患者的微生物特征与腹泻型 IBS(IBS-D)及单纯腹泻患者高度相似。胃肠蠕动异常是 IBS 的重要表现之一,而肠道微生物群及其代谢物可通过影响肠道神经元、胶质细胞和肠壁肌层巨噬细胞等多种途径调节胃肠动力。
√肠易激综合征患者存在血清素合成及功能受损
目前关于 IBS 机制的研究部分聚焦于色氨酸向血清素(5-HT)的转化通路,该通路同时调节胃肠功能和情绪。据报道,IBS 患者结肠和直肠中色氨酸羟化酶1(TPH1)表达降低,导致 5-HT 合成及其功能受损。
还观察到 IBS 患者的犬尿氨酸(KYN)水平升高,IDO 活性显著增强,并且与症状严重程度呈正相关;与此同时,KYN 代谢产物犬尿喹啉酸(KYNA)水平下降,KYNA/KYN 比值降低,提示 KYNA 与 IBS 发病呈负相关。KYNA 对中枢神经系统和肠道具有抗炎、镇痛及情绪保护作用,因此其代谢失衡可能构成 GBA 功能紊乱的重要基础。
▸ 自闭症谱系障碍(ASD)
自闭症谱系障碍(ASD)是一种复杂的神经发育障碍,主要影响沟通、社交能力和行为。许多儿童和成人 ASD 患者伴有明显的胃肠道症状,如便秘和腹泻,且这些症状与 ASD 的严重程度相关。
√自闭症患者肠道多样性降低
研究表明,这些胃肠道表现与肠道微生物群及其代谢物失衡有关,可影响胃肠功能和神经生物学状态。ASD 及其他神经发育障碍患者的粪便微生物群α多样性降低,且与健康对照组相比,自闭症谱系障碍患者的Bacillota与Bacteroidota比值升高。
√某些微生物可能通过影响色氨酸可用性参与自闭症的发病机制
几项评估自闭症患者肠道微生物丰度差异的研究将自闭症症状与Prevotella、Coprococcus、Veillonellaceae丰度较低联系起来。
脆弱拟杆菌(一种胰蛋白酶合成细菌),可能会降低自闭症患者的色氨酸可用性。非色氨酸衍生的微生物代谢产物也可能起到因果作用,一项观察自闭症小鼠母体免疫激活(MIA)模型中肠道微生物代谢产物的研究显示,微生物代谢产物4-乙基苯基硫酸盐增加了46倍,如果小鼠被脆弱拟杆菌定殖,则其正常化。
√自闭症患者存在色氨酸代谢异常
多项研究提示ASD患者存在色氨酸(Trp)代谢异常:血浆Trp水平降低,KYN/Trp比值升高,说明 Trp 代谢由血清素合成通路偏向犬尿氨酸通路(KP)。
研究还发现,ASD 患者细胞利用 Trp 作为能量底物的能力低于对照组,提示 Trp 代谢减弱可能通过影响大脑早期发育、线粒体稳态及脑内免疫代谢通路而发挥作用。进一步证明,ASD 儿童与对照儿童在尿代谢物上的主要差异集中于色氨酸和嘌呤代谢通路,ASD 儿童更倾向于将 Trp 代谢为黄尿酸和犬尿喹啉酸,同时减少 KYNA 生成。对这些代谢异常的深入认识有望促进 ASD 的早期和更可靠的诊断。
▸ 抑郁症
抑郁症是一种常见的精神障碍,也是当代社会致残的主要原因之一。患者常表现为情绪低落、绝望、快感缺失、疲乏及睡眠障碍。
√肠道微生物群可能通过多条通路影响抑郁
有研究发现,抑郁症患者的肠道微生物群组成和结构与健康人明显不同,提示“肠–脑”调控具有双向性。肠道微生物群可能通过影响多条在抑郁中被扰乱的通路(包括色氨酸代谢和免疫系统)参与其发病。血清素可用性下降是抑郁症的重要特征,而其他色氨酸代谢产物(如犬尿氨酸)同样与抑郁密切相关,这些代谢改变很可能由肠道微生物群驱动。
√色氨酸及血清素水平紊乱影响抑郁症状
作为关键神经递质,血清素(5-HT)参与调控中枢神经系统的应激与适应反应,其紊乱与抑郁发作密切相关。突触间隙 5-HT 含量下降可诱发抑郁,且抑郁患者突触后膜中 5-HT 受体密度与敏感性均降低。降低吲哚胺 2,3‑二加氧酶(IDO)表达、提高脑内5-HT水平被认为是潜在治疗靶点。
血浆色氨酸降低及犬尿喹啉酸(KYNA)/色氨酸(Trp)比值升高与抑郁相关;同时,抑郁患者血浆 KYNA/喹啉酸(QA)比值下降:KYNA 通过激活 GPR35 调节 cAMP 生成,并抑制交感神经元和星形胶质细胞的Ca2+通道,降低炎症转录因子 NF-κB 表达,抑制炎症相关通路,具有神经保护和抗炎作用;相反,喹啉酸(QA)具神经毒性,参与抑郁发生。肠上皮 GPR35 还能通过微生物群调控 IAld 与 ILA 等代谢产物的平衡;GPR35 缺失可诱导类抑郁行为,而在此背景下补充吲哚-3-醛(IAld)具有潜在抗抑郁效应。
√肠道微生物群通过调节色氨酸代谢影响抑郁
色氨酸代谢的紊乱是抑郁症病理的重要因素,肠道微生物群在影响这一代谢过程中起着关键作用。研究发现褪黑素以微生物群依赖性的方式改善色氨酸代谢,缓解卵巢切除小鼠的抑郁样行为。
细菌通过多种机制在抑郁症中发挥作用,益生菌与其他细菌的结合可以通过多种机制缓解抑郁症。探索多种益生菌疗法、益生元和共生菌对于进一步了解它们恢复色氨酸代谢和缓解抑郁行为的潜力至关重要。
▸ 多发性硬化症
多发性硬化症(MS)是一种常见的中枢神经系统自身免疫性疾病,也是青年人致残的主要原因之一。研究发现,MS 患者的色氨酸(Trp)水平显著低于健康对照,且 Trp 代谢关键产物犬尿喹啉酸(KYNA)与喹啉酸(QA)的平衡变化会通过调节犬尿氨酸通路(KP)影响疾病进程,从而有望缓解 MS 症状。
√丁酸梭菌调节色氨代谢减轻多发性硬化症
实验性自身免疫性脑脊髓炎(EAE)是研究 MS 的经典动物模型。研究显示,该模型中肠道微生物群可产生犬尿喹啉酸(KYNA),进而招募并激活 GPR35 阳性巨噬细胞,促进 EAE 发展。特别值得注意的是,在无菌小鼠中,只有能够产生 KYNA 的大肠杆菌菌株才能恢复 EAE 表型,而野生型大肠杆菌不足以诱导相同效应,突出了 KYNA 在该过程中的特异作用。
鉴于肠道微生物群在其中发挥关键调控作用,通过益生菌(如丁酸梭菌)调节色氨酸代谢通路,有望减轻神经退行性疾病。肠源性色氨酸代谢物还能作为 AHR 配体调控星形胶质细胞,从而影响中枢神经系统炎症。
▸ 神经退行性疾病
神经退行性疾病包括阿尔茨海默病(AD)和帕金森病(PD)等,其中 PD 的特征为多巴胺能神经元逐渐丧失。研究表明,与对照相比,PD 患者血浆和血清色氨酸浓度明显降低,血清色氨酸的下降可能与其常见的心理症状相关。AD 患者外周血中色氨酸降解增加,同样导致血清色氨酸水平下降。
√调节色氨酸代谢影响中枢神经从而减轻帕金森病
在帕金森病(PD)中,3-羟基犬尿氨酸(3‑HK)水平升高,可能通过诱导氧化应激损伤神经元;而 KYNA 水平降低,外源性 KYNA 注射可减轻 PD 症状。
进一步研究发现,通过调节 TDO 活性和色氨酸代谢,可影响中枢神经系统内外多种KYN通路神经活性代谢物的水平;抑制 TDO 既能增强神经保护、减少蛋白毒性、预防记忆减退,又有助于缓解胃肠功能障碍,有望成为帕金森病治疗的新靶点。
√色氨酸代谢产物调控阿尔茨海默病的Aβ沉积
阿尔茨海默病(AD)的主要病理特征为神经原纤维缠结和β淀粉样蛋白(Aβ)沉积。小胶质细胞和星形胶质细胞在 AD 的进展中起关键作用,色氨酸及其代谢物可调控这两类细胞的活化,从而改善认知功能并抑制 Aβ 沉积。
阿尔茨海默病患者体内3-羟基犬尿氨酸(3‑HK)和喹啉酸(QA)水平均升高,其中 QA 在多种神经系统疾病中已被证实具有神经毒性。相比之下,犬尿喹啉酸(KYNA)具有神经保护作用;部分研究发现,KYNA 和5-羟基哚烯乙酸(5-HIAA)能诱导蛋白酶 Neprilysin 的表达,进一步支持色氨酸代谢产物在脑内调控 Aβ 水平的作用。
注:Neprilysin(脑啡肽酶,NEP)是一种锌依赖性金属蛋白酶,在人体内具有多种重要的生理功能,主要涉及肽类物质的降解。
▸ 代谢综合征
代谢综合征(MetS)包括腹型肥胖、高血压、血脂异常和胰岛素抵抗等心血管危险因素。
√代谢综合征患者的色氨酸代谢紊乱
在肥胖和 MetS 人群中,犬尿氨酸(KYN)、犬尿喹啉酸(KYNA)和喹啉酸(QA)水平升高,犬尿氨酸/色氨酸比值上升,且尿酸、甘油三酯与色氨酸(Trp)向 KYN 的转化率呈正相关。受炎症状态调节的吲哚胺2,3-二氧化酶1(IDO1)将色氨酸代谢为犬尿氨酸。犬尿氨酸途径的抑制剂可能用于治疗代谢综合征。
外周血清素(5‑HT)水平升高及色氨酸羟化酶1(TPH1)多态性与肥胖相关。研究表明,缺失 TPH1 的小鼠在高脂饮食下可避免肥胖、胰岛素抵抗和非酒精性脂肪肝,提示外周 5‑HT 抑制能量消耗,而肥胖可反过来提高外周 5‑HT 水平。不过,也有研究发现 5‑HT 与肥胖呈负相关,说明其调控机制复杂且尚未完全阐明。此外,降低 5‑HT 活性的 TPH2 变异会增加抑郁症患者发生MetS的风险。
√色氨酸转化产物吲哚衍生物调控代谢
微生物群通过色氨酸转化产生的几种吲哚衍生物可能在代谢综合征的发病机制中起作用。
吲哚本身已被证明可以刺激肠内分泌 L 细胞产生胰高血糖素样肽-1 (GLP-1),这是一种刺激胰腺 β 细胞分泌胰岛素的肠降血糖素。这种机制涉及快速抑制刺激 GLP-1 分泌的电压门控 K+ 通道,但受 ATP 合成抑制的长期影响控制,减少GLP-1分泌。
除神经系统异常外,肠脑轴(GBA)相关疾病患者还常伴有便秘、腹泻等胃肠道症状,其中肠道微生物群失调及其代谢物改变是重要原因。
因此,越来越多研究尝试通过靶向肠道微生物群治疗此类疾病。愈来愈多证据将胃肠功能障碍与肠脑轴相关疾病联系起来,肠道极可能成为这类患者的潜在治疗靶点。
饮食
饮食被认为是影响微生物色氨酸代谢的重要因素。
√多酚、膳食纤维调节肠道菌群及色氨酸代谢
最新研究发现,小米中的多酚化合物奎宁酸通过改善肠道微生物群的组成并增加微生物代谢物吲哚乙酸和犬尿氨酸发挥抗炎作用,为预防阿尔茨海默病(AD)提供了潜在靶点。
膳食纤维可以减少吲哚的产生,同时促进其他有益健康的色氨酸代谢产物的生成。
√富含麦麸的饮食调节色氨酸代谢物的合成和转化
富含麦麸的饮食有效地抑制了色氨酸向犬尿氨酸途径代谢物的转化,同时增加了褪黑激素和微生物分解代谢物,即吲哚-3-丙酸、吲哚-3-乙醛和 5-羟基-吲哚-3-乙酸。
麦麸增加了促进健康的细菌(例如,Akkermansia和Lactobacillus),它们与色氨酸衍生的吲哚类代谢物显著相关。
富含麦麸的饮食还可有效调节与免疫功能相关的微生物转化和色氨酸合成(即增加 AhR 和 IL-22 的结肠表达),同时改善葡萄糖和脂质稳态,以及增加肠道健康促进菌的丰度。
√碳水化合物:影响色氨酸代谢速率
微生物色氨酸代谢速率可能受肠腔内营养物质(如碳水化合物)可利用性变化的影响。
体外研究显示,从仔猪粪便中分离的一株利用色氨酸的细菌,在可消化碳水化合物(葡萄糖)存在时,主要将色氨酸用于细菌蛋白质合成;而在不可消化碳水化合物(低聚果糖)存在时,则以其为底物产生吲哚。
进一步研究表明,通过添加低聚果糖、抗性淀粉等不可消化碳水化合物,可提高碳水化合物可利用性,促进其代谢并增加短链脂肪酸生成,同时减少色氨酸降解及吲哚类化合物的产生。
这些结果说明,提高碳水化合物可利用性可抑制肠道微生物对色氨酸的降解,进而影响循环色氨酸库。相反,碳水化合物供应增加还能促进肠道血清素(5‑HT)合成,并与胃肠道运动增强相关——这一点已在口服多糖的小鼠实验中得到证实。微生物产生的短链脂肪酸增加也可能参与其中。
√高脂肪饮食:抑制色氨酸向吲哚代谢物的转化
研究表明,高脂饮食会耗尽小鼠盲肠中的微生物代谢产物吲哚乙酸和色胺,提示在高脂状态下微生物色氨酸降解途径减弱。
同时,高脂饮食显著提高小鼠肠道 IDO 活性,促进色氨酸向犬尿氨酸的分解代谢。肠道微环境在高脂暴露下发生改变,抑制了微生物将色氨酸转化为吲哚类代谢物,尤其是吲哚‑3‑丙酸、吲哚‑3‑乳酸和吲哚乙酸盐。这些代谢物是 AhR 激动剂,在免疫调节中具有关键作用。
益生菌
益生菌,如属于乳杆菌属和双歧杆菌属的细菌,对色氨酸代谢产生有益影响。
√益生菌促进血清素合成
一方面,益生菌,如乳杆菌和双歧杆菌中的物种,可以直接将色氨酸转化为血清素。
另一方面,一些益生菌乳杆菌菌株,如干酪乳杆菌,可以通过增加TPH1表达间接促进结肠血清素合成。
√益生菌与犬尿氨酸途径的调节密切相关
与血清素水平升高相一致,大鼠口服约氏乳杆菌(Lactobacillus johnsonii)无细胞上清液后,血清犬尿氨酸水平及肠道 IDO 活性均下降。连续口服约氏乳杆菌 8 周的人体试验亦观察到血清犬尿氨酸降低,且色氨酸含量呈上升趋势。
此前研究还发现,大鼠补充益生菌婴儿双歧杆菌(Bifidobacterium infantis)可升高色氨酸水平,并降低血循环中犬尿氨酸/色氨酸比值。
上述结果提示,部分乳杆菌和双歧杆菌益生菌可能通过抑制犬尿氨酸途径来调节宿主色氨酸代谢。
慎用抗生素
√抗生素会调节肠道微生物群对色氨酸的代谢
已有研究报道,抗生素所致的微生物变化会影响犬尿氨酸通路:微生物群耗竭可提高小鼠和猪体循环中色氨酸的可用性,并减弱其沿犬尿氨酸通路的代谢。同时,一些研究也发现,抗生素诱导的菌群改变影响猪体内微生物色氨酸降解途径的激活。随着循环色氨酸升高,口服抗生素减少了空肠中色氨酸的可用性,并降低猪大肠中微生物色氨酸脱羧活性,却增加了大肠中吲哚及其衍生物含量。
有趣的是,最新研究发现,将主要作用于大肠菌群的广谱抗生素输注至回肠末端,反而使血循环中色氨酸水平下降,并增强微生物对色氨酸的降解,从而提高大肠吲哚水平。与既往结果相对,这提示肠道微生物群在应对不同抗生素干预时,对色氨酸代谢具有复杂而独特的调节作用。
其他方法
√粪菌移植通过影响肠道菌群调节色氨酸代谢
粪便微生物群移植(FMT)也被证明对受体结肠内菌群的色氨酸代谢具有调节作用,通过设计合成菌群,可以改善肠道微生物群的功能障碍,包括色氨酸代谢。
√纳米技术、增加多糖利用位点
一些能够代谢色氨酸的稀有细菌,如B.thetaiotaomicron,可以通过多个多糖利用位点来增加其丰度。纳米技术是一种在微观层面操纵肠道微生物群相互作用的新方法。该技术在诊断和治疗肠脑轴(GBA)相关疾病方面不断取得进展
还有研究人员设计了一种口服活生物治疗剂,利用乳酸乳球菌(Lactococcus lactis),该治疗剂能增强小肠靶向性并促进外源性乳酸乳球菌的产生,从而实现大脑功能的精确调控。
下表总结了相关疾病患者中益生菌、抗生素及饮食干预等的临床试验,显示这些干预可更有效缓解神经系统疾病相关的胃肠症状。
编辑
编辑
doi.org/10.1016/j.jfutfo.2024.09.006.
注:然而,目前尚无确切证据证明这些干预能缓解神经系统问题,难以直接肯定或否定其疗效,因为它们可能对由不同因素导致的神经系统疾病产生不同影响。
肠道微生物群、肠脑轴与色氨酸代谢共同构成了贯穿局部肠道环境与全身神经功能的核心网络。不同菌群通过竞争性利用色氨酸、分泌多种吲哚及其衍生物、调节血清素及犬尿氨酸等关键代谢通路,不仅重塑肠黏膜屏障和局部免疫微环境,也通过迷走神经、循环代谢物和炎症信号将“肠道事件”转译为情绪、认知及行为的改变。可以说,肠道微生物群对色氨酸代谢“走向”的精细调控,是肠脑轴发挥双向调节功能的重要生物学基础。
在此背景下,许多神经精神及肠道相关疾病可被重新理解为“微生物群–色氨酸代谢–肠脑轴”失衡的不同表现:一端是菌群多样性下降、关键代谢菌减少或致病菌增殖,另一端则是色氨酸流向偏移、保护性代谢物不足或神经毒性代谢物累积。
饮食模式变化、抗生素使用、感染、压力等多种因素,都可能通过扰动肠道微生态和色氨酸代谢,推动疾病的发生与进展。这一视角为从源头干预肠道微生物群、重构肠脑轴稳态提供了理论支撑。
未来,围绕这三者间的关系仍有大量问题有待解答。需要进一步解析不同菌群在色氨酸代谢网络中的分工与协同,明确哪些代谢通路、哪些受体信号是真正决定肠脑轴“方向”的关键节点;需要通过严谨设计的临床试验评估饮食干预、益生菌制剂、粪菌移植及新型靶向技术在神经精神结局上的真实获益与适用人群;更需要在此基础上构建以肠道菌群特征和色氨酸代谢谱为核心的分层管理与预测体系,推动从“经验调节微生态”走向“精准重塑肠脑轴”。
随着基础研究与转化医学的不断推进,以肠道微生物群‑肠脑轴‑色氨酸代谢为靶点,有望成为未来干预多类神经及代谢相关疾病的关键突破口。
注:本账号内容仅供学习和交流,不构成任何形式的医疗建议。
主要参考文献
Yuxuan Xia, Chuan Zhang, Leilei Yu, Qingsong Zhang, Arjan Narbad, Wei Chen, Qixiao Zhai, Fengwei Tian,Tryptophan metabolism and the gut-brain axis: focus on specific gut microbial genera,Journal of Future Foods,Volume 6, Issue 5,2026,Pages 740-752,ISSN 2772-5669,https://doi.org/10.1016/j.jfutfo.2024.09.006.
Seo SK, Kwon B. Immune regulation through tryptophan metabolism. Exp Mol Med. 2023 Jul;55(7):1371-1379.
Roager HM, Licht TR. Microbial tryptophan catabolites in health and disease. Nat Commun. 2018 Aug 17;9(1):3294.
Agus A, Planchais J, Sokol H. Gut Microbiota Regulation of Tryptophan Metabolism in Health and Disease. Cell Host Microbe. 2018 Jun 13;23(6):716-724.
Kundi ZM, Lee JC, Pihlajamäki J, Chan CB, Leung KS, So SSY, Nordlund E, Kolehmainen M, El-Nezami H. Dietary Fiber from Oat and Rye Brans Ameliorate Western Diet-Induced Body Weight Gain and Hepatic Inflammation by the Modulation of Short-Chain Fatty Acids, Bile Acids, and Tryptophan Metabolism. Mol Nutr Food Res. 2021 Jan;65(1):e1900580.
Mörkl S, Butler MI, Holl A, Cryan JF, Dinan TG. Probiotics and the Microbiota-Gut-Brain Axis: Focus on Psychiatry. Curr Nutr Rep. 2020 Sep;9(3):171-182. doi: 10.1007/s13668-020-00313-5. Erratum in: Curr Nutr Rep. 2020 Sep;9(3):183.
Yano JM, Yu K, Donaldson GP, Shastri GG, Ann P, Ma L, Nagler CR, Ismagilov RF, Mazmanian SK, Hsiao EY. Indigenous bacteria from the gut microbiota regulate host serotonin biosynthesis. Cell. 2015 Apr 9;161(2):264-76.
Zhang Y, Fan Q, Hou Y, Zhang X, Yin Z, Cai X, Wei W, Wang J, He D, Wang G, Yuan Y, Hao H, Zheng X. Bacteroides species differentially modulate depression-like behavior via gut-brain metabolic signaling. Brain Behav Immun. 2022 May;102:11-22.

谷禾健康
Akkermansia muciniphila(AKK菌)因其独特的黏蛋白降解能力和与宿主健康的复杂关系,目前已成为微生物学和医学研究的前沿热点。谷禾此前已对该菌进行过系统性介绍。
肠道重要菌属——Akkermansia Muciniphila,它如何保护肠道健康
本文将继续深入探讨AKK菌的研究前沿。
2004年,当这株微小的厌氧菌首次从人类粪便中被分离出来时,没人预料到它会凭借独特的黏蛋白降解能力(当然目前又陆续发现了几个黏蛋白降解菌),在此后近二十年间掀起一波又一波的研究热潮。
更引人关注的是AKK菌呈现出耐人寻味的双面性:它既是下一代益生菌的希望之星,与代谢健康、长寿紧密相连;又在某些特定情境下显现出促进疾病的潜在风险。这种复杂的功能属性,正是当前科研亟待厘清的关键议题。
三篇发表于顶级期刊的AKK菌研究为该领域带来了重要突破:
这三篇文献从不同维度构建了迄今为止最为全面和深入的AKK菌研究图景,涵盖了其基本生物学特性、复杂的基因组结构与菌株多样性、与宿主免疫系统的精密互作机制,以及在不同疾病模型中呈现的矛盾表型,系统解析了这些现象背后的科学逻辑。
因此,本文谷禾整合了这三篇文献的核心观点,以科研从业者的视角带领大家深入解构AKK菌的研究进展。我们希望与各位共同探讨一个关键问题:如何理性认知并合理应用AKK菌这个双面细菌,从而真正实现精准调控肠道健康的目标。
嗜黏蛋白阿克曼氏菌(Akkermansia muciniphila),简称为AKK菌,属于疣微菌门。这个名字是为了纪念荷兰微生物生态学家Antoon Akkermans博士,而“muciniphila”则源自拉丁语,意为偏爱黏蛋白。
注:Antoon Akkermans:荷兰瓦赫宁根大学(Wageningen University)微生物生态学家,对土壤和肠道微生物研究有重要贡献。
AKK菌的发现和命名具有里程碑意义
2004年,仅使用黏蛋白(mucin)作为唯一的碳源和氮源进行富集培养了该菌。AKK菌具备独特的酶系统,能够降解并利用黏蛋白作为其生存和生长的主要能量来源,这种自给自足的能力使其在竞争激烈的肠道环境中占据了稳定的一席之地。
其模式菌株为Akkermansia muciniphila MucT(亦写作Muc5),拥有多个菌株编号,如ATCC BAA-835、DSM 22959等,是目前研究中应用最广泛的菌株。
生态位
AKK菌在人体肠道中占据着一个非凡的生态位——肠道黏液层。这一层由宿主杯状细胞分泌的黏蛋白糖蛋白构成,是隔开肠道上皮细胞与肠腔内大量微生物的第一道物理和化学屏障。
从分布来看,AKK菌不仅存在于人类肠道,也广泛栖息于包括小鼠、牛、猪、兔等多种脊椎动物的胃肠道。
形态与基本特性
在显微镜下,AKK菌呈现为一种椭圆形、不运动、不产芽孢的革兰氏阴性严格厌氧菌。
AKK菌并非绝对厌氧
研究发现,在只有微量氧气的环境中,它不仅能存活,甚至可能生长得更好。这主要得益于其基因组编码的细胞色素 bd 氧化酶复合物等耐氧机制。
也正因为具备这种有限耐氧能力,AKK菌才能适应并定植于结肠黏液层——这里处在厌氧的肠腔与相对更富氧的上皮细胞之间,存在明显的氧梯度。
结构特征,驱动互作
AKK菌约2.66Mb的基因组,是其特殊生活方式的说明书。其中最引人注目的,就是黏蛋白利用基因簇(Mucin Utilization Loci, MULs)。
黏蛋白转运系统:把食物带回家再吃的策略
Grant等人的研究指出,这些基因编码了一套精密的黏蛋白转运系统,能将黏蛋白大分子吞入菌体内部一个叫黏蛋白体的特殊结构中进行降解。这种偏自私的代谢策略,有点像把食物带回家再吃,从而最大限度地减少了与肠道中其他微生物的营养竞争,进而巩固自身的生存优势。
编辑
此外,它的细胞表面也布满了武器。电镜观察到的菌毛样结构,特别是重要的外膜蛋白Amuc_1100,不仅参与黏附,更是与宿主免疫系统直接对话的关键分子。
其细胞壁的肽聚糖层含有非乙酰化的葡糖胺残基,这在革兰氏阴性菌中相当罕见,使其能被宿主的NOD1和NOD2受体识别,从而触发免疫应答。这些独特的结构,都为它与宿主之间复杂的相互作用埋下了伏笔。
生态分布:影响因素和趋势
AKK菌在人群中的分布呈现出鲜明的特征
根据人类肠道微生物组图谱对来自20个国家3268名健康人的数据分析,AKK菌在约40.3%的健康供体中被检测到,平均相对丰度为1.24%。这个数字看似不高,但其分布的倾向性却极具信息量。
AKK菌的分布图谱
编辑
Grant et al., Nature Microbiology
a) 在健康人群中,其丰度和患病率存在地理和性别差异。
b) 在不同疾病状态下,其丰度呈现显著变化,例如在IBD中减少,而在帕金森病中富集。
c) 其相对丰度随生命周期动态变化,在百岁老人中再次出现高峰。
d) 进化树揭示了AKK菌属内部复杂的系统发育关系。
从图1中我们可以清晰地看到:
-地域与生活方式
工业化人群中的丰度更高,这暗示着饮食或生活方式可能是其丰度的重要调节因素。
-年龄
AKK菌在婴儿期迅速定植,成年后逐渐下降,但在百岁老人中却意外地再次富集,被认为是健康长寿的潜在标志物。Luo等人的文章也系统总结了这一现象,指出AKK菌在人类中的年龄依赖性定植模式与在小鼠中的模式恰好相反,这提醒我们在选择动物模型时需格外谨慎。
-疾病状态
这是最能体现其双面性的一点。在炎症性肠病(IBD)患者中,AKK菌丰度显著降低(UC患者中为9.9%,克罗恩病患者中为14.3%);然而,在帕金森病(90.3%)、某些癌症(如黑色素瘤,65.9%)和动脉粥样硬化(83.3%)患者中,其丰度却异常增高。这种看似矛盾的分布模式,强烈暗示AKK菌的角色并非简单的好或坏,而是深度依赖于宿主的病理生理背景。
Tips:看到这些分布数据,首先想到的不是简单的因果关系,而是一个复杂的生态反馈回路。例如,在IBD中,AKK菌的减少可能是肠道炎症环境恶化、黏液层破坏的结果,而非原因。反之,在帕金森病中,其增多也可能是一种代偿性反应,或是神经退行性疾病引发的肠道环境改变所致。将AKK菌丰度作为疾病的生物标志物时,我们必须高度审慎,通过系统证据加以判别:该因素究竟是事件升级的关键驱动(促进因素),是对事态的响应性干预(缓解因素),还是与结果无显著因果关联的伴随出现(旁观变量)。
所以构建真实世界的特定疾病样本人群数据才能更有助于解析复杂的肠道微生态,类似的菌还有如活泼瘤胃球菌和普雷沃氏菌等相互矛盾的研究。
三篇文献都不约而同地强调了菌株水平多样性的重要性。
长久以来,大多数研究都围绕着模式菌株MucT(ATCC BAA-835)展开。然而,随着基因组学技术的发展,AKK菌家族的内部复杂性逐渐浮出水面。基于全基因组测序,研究人员已将AKK菌划分为至少四个系统发育群(phylogroups, AmI-AmIV)。
这些不同发育群的菌株虽然16S rRNA基因序列高度相似(>;99%),但其全基因组的平均核苷酸同一性(ANI)却可能低于95%,这已经达到了物种划分的界限。这意味着,我们过去所称的“A. muciniphila”很可能是一个包含多个物种或亚种的复合体。这种基因组上的差异,直接导致了功能上的多样性:
代谢能力差异
Loannou等人提到,AmII发育群的菌株拥有合成维生素B12的能力,而AmI发育群则不具备,这直接影响了它们的代谢产物谱。不同菌株对人类母乳寡糖(HMOs)的利用效率也存在显著差异。
对宿主影响的差异
在DSS诱导的结肠炎小鼠模型中,研究人员发现不同的人源AKK菌株对肠道炎症的影响截然不同:一个菌株表现出保护作用,两个菌株没有效果,而第四个菌株甚至有加剧炎症的趋势。这为我们敲响了警钟:随意使用一种AKK菌株来治疗IBD,可能不仅无效,甚至有害。
抗生素抗性差异
模式菌株MucT携带多种抗生素抗性基因(如blaA, dfrA, sul, tetM, van)。但从健康人中分离的菌株,其抗性谱各不相同。考虑到AKK菌具有通过水平基因转移获取新基因的能力,将一个未经充分安全性评估的活菌株作为益生菌推向市场,存在传播抗生素抗性的潜在风险。
对于产业界而言,开发AKK菌产品时,可能要对菌株进行全面的功能和安全性评估(包括代谢能力、免疫调节特性、抗生素抗性谱、基因转移能力等)是不可或缺的关键步骤。
AKK菌能在竞争激烈的肠道环境中占据一席之地,并与宿主展开如此复杂的对话,其背后是一套精妙的分子机制。这不仅是它生存的智慧,也是我们理解其双面性的钥匙。
黏蛋白降解
AKK菌对黏蛋白的降解,远非简单的啃食。它拥有一整套工具箱——即种类繁多的碳水化合物活性酶(CAZymes)。这个过程极具策略性:
-外层突破
首先,通过表面的唾液酸酶和岩藻糖苷酶,切除黏蛋白聚糖链最外层的唾液酸和岩藻糖残基。
-核心瓦解
接着,动用半乳糖苷酶、己糖胺酶和硫酸酯酶等,逐步分解聚糖核心结构。
-内部消化
降解产物通过糖转运系统高效内化。AKK菌虽不具备拟杆菌式的典型PULs/MULs基因簇,但其膜转运蛋白能有效摄取降解后的单糖和寡糖,进行发酵,最终产生乙酸、丙酸等短链脂肪酸(SCFAs)。
注:
编辑
其中,丙酸的产生尤为重要。它不仅是其他肠道菌的能量来源,还能通过激活G蛋白偶联受体GPR41和GPR43,刺激肠道L细胞分泌胰高血糖素样肽-1(GLP-1),从而参与调节宿主的血糖稳态和食欲。这部分解释了AKK菌在代谢性疾病中的有益作用。
与免疫系统的多渠道对话
AKK菌与宿主免疫系统的互作,是一场多层次、多渠道的复杂对话。Grant等人的文章中这个信息量大的图,为我们生动地展示了这一过程。
AKK菌与宿主结肠黏膜的相互作用机制示意图
编辑
Grant et al., Nature Microbiology
有几个关键的互作途径:
编辑
图源:doi.org/10.1038/s41579-024-01106-1
AKK菌并非孤立地存在于肠道中,而是作为复杂微生物网络的一部分,与其他细菌、古菌甚至病毒发生着密切的相互作用。这些相互作用包括协同合作、竞争排斥和营养交换(交叉喂养),共同决定了肠道微生态的结构、功能以及对宿主健康的影响。
交叉喂养:生态系统中的资源分享者
尽管AKK菌被描述为自私的黏蛋白降解者,因为它倾向于将黏蛋白内化代谢,但这一过程实际上为其他微生物创造了丰富的资源。
为产丁酸菌提供底物
AKK菌降解黏蛋白释放的单糖(如岩藻糖)和产生的代谢产物(如乙酸盐、丙酸盐),可以被许多重要的产丁酸菌利用。
例如,在共培养实验中,AKK菌能支持产丁酸菌如Anaerostipes caccae、Anaerobutyricum hallii、Faecalibacterium prausnitzii、Roseburia等细菌的生长,并促进有益代谢物丁酸盐的产生。丁酸盐是结肠上皮细胞的主要能源,具有强大的抗炎和维持肠道屏障完整性的功能。
编辑
图源:doi.org/10.1038/s41579-024-01106-1
双向营养交换
AKK菌与其他细菌的相互作用可以是双向的。例如,它与A. hallii之间存在互惠共生关系:AKK菌为A. hallii提供黏蛋白降解产物和乙酸用于丁酸合成,而A. hallii产生的丁酸等代谢物有助于维持适宜AKK菌生长的肠道微环境。
某些研究还提示可能存在更直接的代谢物交换,如维生素或辅因子的共享,但具体机制仍在探索中。
协同作用:共同抵御疾病
A. muciniphila 可能需要其他微生物的存在来预防某些疾病。
1+1>2:微生物协同互作的抗病潜力
例如,在结直肠癌(CRC)小鼠模型 Apc 突变小鼠中,单独定植 A. muciniphila 或幽门螺杆菌导致肿瘤负担增加,而两者共定植则减少了肠道肿瘤数量。
A. muciniphila Muc 和狄氏副拟杆菌(Parabacteroides distasonis)表现出协同的抗结肠炎关系。
在癫痫 Kcna1⁻/⁻ 小鼠中,A. muciniphila Muc和 狄氏副拟杆菌的联合给药通过降低细菌交叉代谢产生的γ-谷氨酰转肽酶活性,在控制饮食条件下预防了癫痫发作。
这些发现强调了一个核心观点:微生物之间的相互作用网络,比单一菌株的存在与否更能决定疾病的结局。
编辑
图源:doi.org/10.1038/s41579-024-01106-1
不单单是AKK菌,而应评估菌群的整体效应
这种复杂的互作关系提示我们在应用层面需要更宏观的视野。
通过菌株脱除试验发现, A. muciniphila 的引入,与抗炎共生菌普拉梭菌(F. prausnitzii)丰度降低相关(在疾病诱导之前),对柠檬酸杆菌(C. rodentium)感染的易感性部分归因于这种细菌网络的变化。这意味着,即使 AKK 菌无法长期定植,它作为过客仍可能重塑肠道菌群的功能结构。
因此,未来评估益生菌应用时,不能仅盯着 AKK 菌本身,而应将其视为生态系统的一个扰动因子,充分重视个体间菌群基线的差异,深入评估其对肠道微生态结构和功能的长期重塑作用,以及宿主原有菌群对其行为的反向调控。
竞争与拮抗
在肠道有限的生态位中,竞争是不可避免的。
与黏液降解菌的竞争
在以MUC2为唯一碳源的体外共培养体系中,当AKK菌与其他的黏液降解菌如普通拟杆菌(Bacteroides vulgatus)、活泼瘤胃球菌(Ruminococcus gnavus)等一起培养时,AKK菌的生长会受到抑制,而其他细菌的生长则被促进。这表明在黏液降解这一功能上存在激烈的竞争。
对其他菌群的负向影响
在某些情况下,AKK菌的存在可能对其他有益菌产生负面影响。
例如,在一个定义的微生物群落中,AKK菌的存在与抗炎共生菌Faecalibacterium prausnitzii丰度的降低相关。但这种相关性并不一定代表因果关系——可能是:环境条件改变导致两者同时变化,或其他因素的间接影响特定疾病状态的反映(如炎症性肠病)。
与普雷沃氏菌的负相关
在人类肠型(enterotype)研究中,AKK菌通常在以Ruminococcus属为主的肠型中富集,而与以普雷沃氏菌为主的肠型呈负相关,这反映的是菌群组成的自然差异,不同肠型由遗传、饮食、地理位置等多因素决定,不是AKK菌排斥普雷沃氏菌,而是不同的生态位和代谢特征。
目前最核心、也最令人困惑的部分:AKK菌在不同疾病背景下的双面角色。三篇文献都花费了大量篇幅,尽力为我们揭示了这种环境依赖性。
AKK菌与结肠炎:保护、致病与宿主互作的复杂博弈
关于AKK菌与结肠炎的关系,研究结论充满了矛盾。
保护作用
在常规的DSS化学诱导结肠炎模型中,灌胃AKK菌或其蛋白Amuc_1100,通常能观察到保护效果。其机制包括上调紧密连接蛋白(如ZO-1、Occludin)以修复屏障、减轻内质网应激、促进Treg细胞应答等。Luo等人的综述也证实,活菌能够增加紧密连接蛋白的表达。
致病作用
然而,一旦宿主背景改变,情况就可能逆转。在遗传易感的Il10-/-小鼠(一种自发性结肠炎模型)中,单独定植AKK菌反而会加剧炎症,导致黏液层变薄和促炎细胞因子上调。这表明,在宿主免疫调节能力受损(如缺乏关键的抗炎因子IL-10)的情况下,AKK菌的黏蛋白降解活性可能弊大于利。
宿主蛋白的策反
Grant等人的研究揭示了一个更为精妙的机制。在溃疡性结肠炎患者中,一种名为Intelectin-1(ITLN1)的宿主蛋白会过度表达。这种蛋白会特异性地结合AKK菌,将其拉到更靠近上皮细胞的位置。这种亲密接触在炎症背景下,反而加剧了免疫反应和组织损伤。
感染:启动防御,还是放大风险?
在面对外来病原体入侵时,AKK菌的角色同样摇摆不定。
有益面:抗感染
AKK菌的某些组分或代谢物显示出抗感染的潜力。例如,其产生的三肽RKH能通过阻断TLR4信号通路,保护小鼠免于致死性脓毒症。Amuc_1100蛋白则能预防沙门氏菌引起的肝损伤。
有害面:缺膳食纤维就吃粘液层,病原体侵入
AKK菌的关键功能——降解黏蛋白,在特定条件下会为病原体开门。
在一项设计精巧的无菌小鼠实验中,研究者发现,缺乏膳食纤维的饮食会导致肠道中的AKK菌饥不择食,转而大量消耗黏液层。这层被削弱的物理屏障,使得致病菌Citrobacter rodentium能够轻易入侵,导致致命感染。
更具说服力的是,当研究者从这个菌群中移除AKK菌后,即使在无纤维饮食下,小鼠也能免于感染。这证明了AKK菌在这种情境下的内鬼角色。有趣的是,一旦恢复富含纤维的饮食,AKK菌的存在反而与较低的病原体载量相关,显示出保护作用。
编辑
Tips:同一种菌,两副面孔:有膳食纤维时,AKK菌是肠道卫士;没有纤维时,它却会啃食肠道黏膜。这个营养开关,让它在天使与魔鬼之间切换。这个发现具有极其重要的实践意义。告诉我们,补充AKK菌益生菌的同时,如果忽略了饮食管理(特别是保证充足的膳食纤维摄入),可能不仅无法获益,甚至可能损害肠道屏障,增加感染风险。这为精准营养与精准菌群干预的结合提供了强有力的理论依据。
癌症:抗肿瘤反应与促肿瘤微环境的动态博弈
在癌症领域,尤其是结直肠癌,AKK菌的形象同样复杂。
促癌风险
部分研究在结直肠癌患者的肿瘤组织和相应的小鼠模型中,都观察到了AKK菌的富集。有观点认为,它通过降解黏液屏障,可能为肿瘤的发生发展创造了条件。
抑癌潜力
然而,另一些研究则得出了相反的结论。AKK菌的EVs、乙酰转移酶Amuc_2172等组分,在小鼠模型中显示出抑制肿瘤生长的效果。
在免疫治疗中的助攻
AKK菌在癌症研究中最高光的时刻,莫过于其在免疫检查点抑制剂(如PD-1抗体)治疗中的作用。
多项研究一致发现,对PD-1治疗有反应的癌症患者(包括肺癌、肾癌等),其肠道中AKK菌的基线水平显著更高。更关键的是,在小鼠模型中,将无反应者粪菌移植给小鼠后,再补充AKK菌,能够重新恢复小鼠对PD-1治疗的敏感性。这表明AKK菌可能通过调节全身免疫状态,增强了抗肿瘤免疫应答,从而成为免疫治疗的增效剂。
代谢与神经系统疾病:更偏向有益的角色
相较于在炎症和感染中的摇摆不定,AKK菌在代谢性疾病中的有益作用,是目前证据最为一致、也最具转化潜力的领域。无论是动物模型还是初步的人体研究,补充活菌或巴氏杀菌的AKK菌,都被证明能够改善胰岛素敏感性、降低胆固醇、减少脂肪堆积。其机制与促进GLP-1分泌、调节脂肪酸代谢、减轻低度炎症等密切相关。
在神经系统疾病中,AKK菌的关联性再次变得复杂。它在帕金森病和多发性硬化症患者中常常富集,体外实验也显示它可能诱导α-突触核蛋白聚集或促炎反应。然而,也有研究将多发性硬化症患者中AKK菌的增多与较低的残疾程度联系起来,提示这可能是一种有益的代偿反应。这种矛盾性再次凸显了菌株差异和宿主背景的重要性。
面对AKK菌如此复杂,我们该如何从科学研究走向临床应用?有幸的是三篇文献为我们提供了一些思考和前瞻性的指导。
编辑
Grant et al., Nature Microbiology
影响AKK菌双重性的因素及潜在治疗策略。AKK菌的最终效应受到菌株差异、饮食、微生物互作和宿主状态的共同调节。理解这些变量,有助于我们选择最优的治疗应用方案,例如是使用活菌、灭活菌,还是分离的生物活性组分。
精准应用的策略选择
未来的AKK菌疗法,绝非一招鲜,吃遍天,而应是量体裁衣的精准策略。
活菌 vs. 灭活菌
巴氏杀菌的AKK菌是一个极具吸引力的选择。它在欧盟已被批准为新食品原料,安全性更高,避免了活菌定植和基因转移的风险。
多项研究证实,灭活菌依然保留了大部分有益的代谢调节功能,这可能归功于其热稳定的细胞壁成分(如Amuc_1100)。
整体 vs. 组分
直接使用分离的生物活性组分,是更为精准和安全的策略。例如,将Amuc_1100蛋白作为药物开发,或利用其EVs作为治疗载体。
Ioannou 等人的综述强调了 AKK 菌作为“酶学底盘”的巨大潜力。例如利用AKK菌的糖苷酶来改造血细胞表面的ABO血型抗原,展示了从基础研究到生物技术应用的转化潜力。
补充 vs. 内源调节
除了直接补充AKK菌,通过饮食干预(如补充富含多酚的食物、膳食纤维)来扶持宿主内源AKK菌的生长,也是一种温和而有效的方法。
关 键 挑 战
要把 AKK从研究热点真正推进到可精准应用的干预手段,还需要把菌群检测作为贯穿研发—临床—产业化全链条的基础设施,融入以下关键环节:
菌株筛选与鉴定
建立一个标准化的 AKK 菌株功能评价体系,涵盖其代谢谱、免疫调节能力、安全性等多个维度,是实现精准应用的前提。与此同时,需要配套规范化的菌群检测(如 16S/宏基因组与定量检测),用于界定不同菌株在不同微生态背景中的适配性与可重复性,避免同名不同效。
情境依赖性的机制阐明
需要更深入地研究,在不同宿主遗传背景、饮食模式和共存微生物群落的影响下,AKK 菌的功能会发生怎样的改变。这需要更复杂的动物模型(如人源化小鼠模型)和多组学技术的结合;其中,纵向菌群检测是识别“谁在场、谁在协同/拮抗、何时发生生态位迁移”的关键手段,也是将机制与真实个体差异对齐的必要条件。
安全性评估
必须对活菌制剂的抗生素抗性传播风险进行严格评估。开发不含抗性基因的工程菌株,或优先使用灭活菌及组分,是未来的方向。同时,应将菌群检测用于追踪干预后菌群结构扰动、耐药基因负荷变化以及潜在机会致病菌扩增等风险信号,实现从前期评估到使用中/使用后监测的闭环。
递送与生产工艺
作为严格厌氧菌,如何实现 AKK 菌的大规模、低成本培养,并开发出能保护其在通过胃肠道时保持活性的口服制剂,是产业化面临的技术瓶颈。
在这一过程中,菌群检测同样不可或缺:一方面用于生产端的质量控制(纯度、污染菌与批间一致性),另一方面用于应用端的效果评估与分层(基线菌群与 AKK 定植/丰度变化、关键功能菌群响应),从而把工艺参数—活性保持—体内生态学结果真正连接起来,提升可复制性与可监管性。
编辑
图源:doi.org/10.1038/s41579-024-01106-1
通过对这三篇力作的梳理,我们对Akkermansia muciniphila的认知,从一个模糊的有益菌形象,变得立体、丰满,也更加敬畏。它不再是一个简单的标签,而是一个充满动态和变数的生命体。
毒理学有一句名言:剂量决定毒性。在微生物学领域,我们或许可以引申为:情境决定属性。对于AKK菌而言,这个情境包含了我们吃下的每一口食物,我们基因中编码的每一个蛋白,以及我们肠道中与之共存的亿万菌群。
作为科研和从业工作者,我们的核心任务在于阐明这些情境依赖性效应的内在机制。未来研究需要超越简单的相关性分析,通过严谨的实验设计和先进的技术手段,明确AKK菌发挥特定生物学效应的必要条件、充分条件及其剂量-效应关系,解析宿主遗传背景、肠道微生态结构、代谢状态等因素对其功能的调控作用等。
探索之路,道阻且长,但充满希望。与各位同仁共勉。
主要参考文献
Grant ET, Monzel E, Desai MS. Navigating the duality of Akkermansia muciniphila. Nat Microbiol. 2026 Jan;11(1):20-30.
Ioannou A, Berkhout MD, Geerlings SY, Belzer C. Akkermansia muciniphila: biology, microbial ecology, host interactions and therapeutic potential. Nat Rev Microbiol. 2025 Mar;23(3):162-177.
Luo Y, Lan C, Li H, Ouyang Q, Kong F, Wu A, Ren Z, Tian G, Cai J, Yu B, He J, Wright AG. Rational consideration of Akkermansia muciniphila targeting intestinal health: advantages and challenges. NPJ Biofilms Microbiomes. 2022 Oct 17;8(1):81.

谷禾健康
《植物性饮食》
植物性饮食能提供丰富的膳食纤维、多酚和其他生物活性化合物,适当和健康的植物性饮食能够促进有益肠道细菌的生长,增加菌群多样性和短链脂肪酸(SCFAs)的产生,有助于改善肠道屏障功能、减少炎症并降低慢性疾病风险。
然而,值得注意的是,植物性饮食也可能通过生食和未加工食品将环境微生物引入肠道,其中一些微生物可能是机会致病菌或携带抗生素抗性基因,这对健康构成潜在威胁。
此外,健康与不健康植物性饮食的区别也很关键。富含全谷物、水果、蔬菜和豆类的饮食与更有利的肠道菌群组成和代谢结果相关,而富含精制碳水化合物和加工食品的植物性饮食可能产生不利健康的效果。
本文一起了解下植物性饮食对肠道菌群的影响和塑造,尤其在多样性方面,以便更好地理解和实践植物性饮食,在享受植物性饮食带来的健康益处的同时,避免可能的健康风险。
植物性饮食主要由植物来源的食物组成。根据对动物产品的限制程度,可分为不同类型:
– 纯素饮食 (vegan)
仅包含植物性高纤维食物,如水果、蔬菜、谷物、豆类、坚果和种子,完全排除肉类、家禽、鱼类、乳制品、蛋类及所有动物副产品。
– 素食饮食 (vegetarian)
排除肉类和肉类衍生食品,但可能包含鸡蛋或乳制品等动物产品。
– 弹性素食 (flexitarian)
主要以植物性食物为主,但偶尔包含少量肉类或鱼类。
植物性饮食增加多样性和有益菌
研究表明,富含多种植物性食物的饮食始终与更高的肠道微生物多样性相关。总体而言,从植物中引入有益细菌,加上植物纤维,可能培养出更具弹性和功能多样性的肠道生态系统,最终可能导致人类更好的健康结果。
肠道微生物通过发酵促进消化
因为生活在结肠中的肠道微生物通过发酵胃和肠道酶无法降解的食物物质,对消化做出重要贡献。富含植物性食物的饮食能显著改善有益肠道菌群,直接影响人类健康。
最近的研究结果强调,植物性饮食富含益生元,如膳食纤维(包括抗性淀粉),它们作为有益肠道微生物的能量来源。
特定细菌发酵膳食纤维生成SCFAs
膳食纤维是一类植物性碳水化合物,包括非淀粉多糖、木质素和抗性淀粉,它们能逃脱人类上消化道内源性酶的消化。只有特定的肠道菌群,如F. prausnitzii、Roseburia、双歧杆菌和普雷沃氏菌,能在厌氧条件下发酵膳食纤维,产生SCFAs(如乙酸、丙酸和丁酸)作为主要代谢产物。
编辑
一项系统综述显示,纯素和素食饮食通过增加有益细菌同时减少有害细菌,在重塑肠道菌群方面发挥关键作用。在食用植物性饮食的个体中,观察到F. prausnitzii、Roseburia spp.、Coprococcus spp.和Ruminococcus spp.的水平增加,这些细菌都能产生SCFAs,促进更好的肠道健康、减少炎症和改善新陈代谢。
研究还发现普雷沃氏菌属的丰度增加,在某些情况下还有脆弱拟杆菌(Bacteroides fragilis),它们在纤维消化和免疫调节中起关键作用。但是要注意,不合理的植物性饮食也会使得普雷沃氏菌属或有些情况下的脆弱拟杆菌过度增殖,影响菌群平衡和进一步的消化免疫状况。
短链脂肪酸:肠道菌群的黄金代谢物
短链脂肪酸(SCFAs)已被广泛研究为关键的肠道菌群代谢物。人类由于缺乏必要的酶而无法发酵某些碳水化合物,而肠道菌群则能合成诸如丙酸-CoA转移酶和丙醛脱水酶等酶,将这些碳水化合物转化为SCFAs。
胃肠道中的主要SCFAs是乙酸、丙酸、丁酸(占总量的≥95%):
乙酸
通过Wood-Ljungdahl途径和乙酰-CoA途径合成,相关细菌包括乳酸杆菌属、双歧杆菌属、 Akkermansia muciniphila、拟杆菌属、普雷沃氏菌属、瘤胃球菌属、链球菌属等。
丙酸
由Phascolarctobacterium succinatutens、拟杆菌属、Dialister、Megasphaera elsdenii、韦荣球菌属、AKK、Coprococcus catus、Roseburia inulinivorans、Ruminococcus obeum、沙门氏菌属等通过琥珀酸、丙烯酸和丙二醇途径生成。
丁酸
主要由Faecalibacterium prausnitzii、Roseburia、Eubacterium rectale、Clostridium leptum、Eubacterium hallii、Coprococcus eutactus、Anaerostipes caccae、C. catus等通过丁酰-CoA:乙酸CoA转移酶和磷酸丁酰转移酶/丁酸激酶途径产生。
短链脂肪酸在维持肠道屏障完整性、调节免疫反应和支持代谢健康方面发挥着关键作用,因此与纯素和素食饮食相关的独特肠道菌群特征有助于产生抗炎作用和改善代谢结果。
并非所有植物性食物都同样健康
一些植物性食物可能增加健康风险。为解决这些问题,研究人员创建了:
另一项研究发现,较高的hPDI与Bacteroides cellulosilyticus和Eubacterium eligens的丰度增加相关,这两种细菌都有助于积极的代谢健康。
相反,较高的hPDI显示Ruminococcus torques和Ruminococcus gnavus的水平降低,这些细菌种类已知会引起炎症反应和不利的代谢结果。
高hPDI饮食促进有益微生物,降低代谢风险
高hPDI还与肠道微生物途径的富集相关,这些途径参与支链氨基酸(包括L-异亮氨酸和L-缬氨酸)的生物合成,以及丙酮酸发酵生成异丁醇,这些都与较低的代谢风险评分相关。相反,低hPDI与嘌呤碱基降解和脂质生物合成相关的途径相关,这与不太有利的代谢特征相关。
这些结果表明,坚持健康的植物性饮食能促进有益的肠道菌群和代谢健康,而不健康的植物性饮食可能产生相反的影响。
植物性饮食与肠道菌群的关系
一项大规模调查研究了杂食者、素食者和纯素者的肠道菌群特征,分析了来自5个独立全球队列的21,561人的数据。
研究表明,植物性饮食驱动肠道菌群组成,有利于参与纤维发酵和SCFAs合成的微生物物种。与杂食者相比,纯素饮食的人总体肠道微生物多样性较低,但有益物种(如毛螺菌科、Butyricicoccus spp.和Roseburia hominis)的较高,这些物种有助于减少炎症和增强肠道健康。
研究局限与未来方向
然而,该研究也存在局限性:参与者被分为杂食者、素食者或纯素者时,没有考虑饮食质量,例如全食物纯素与加工纯素的区别。尽管使用了健康植物性饮食指数(hPDI),但它没有考虑纤维摄入量的差异,而纤维摄入量可能对肠道菌群产生不同影响,并可能为积极的代谢健康提供机制见解。
大多数关于植物性饮食对肠道菌群影响的研究持续时间较短,从几天到13个月不等。虽然短期饮食干预可以快速改变微生物组成,但它们可能无法提供长期稳定性和更广泛健康影响的完整图景。未来需要更多长期研究来探索植物性饮食对肠道菌群的持久影响。
多酚:植物中的抗氧化战士
植物性饮食富含多种植物生物活性化合物,包括膳食纤维、多酚、类胡萝卜素、维生素和生物活性肽,这些化合物选择性地促进有益肠道细菌的生长和活性,从而有助于宿主健康。
据观察,富含叶菜类蔬菜、浆果、豆类、小扁豆和燕麦等植物性食物的饮食支持共生细菌的生长并提高SCFAs水平。
编辑
多酚是一类广泛而多样的天然化合物,大量存在于植物中,以其强大的抗氧化和抗炎特性为特征。它们可大致分为类黄酮和非类黄酮(酚酸和芪类)。
大多数膳食多酚在小肠中不被吸收,而是在结肠中进行微生物代谢,产生生物活性代谢物如尿石素,这些代谢物随后可被吸收到体内,并通过影响代谢、免疫甚至神经通路(通常通过复杂的肠-肝-脑轴)发挥显著的健康益处。
这些化合物似乎能增加人类肠道中益生菌如乳酸杆菌和双歧杆菌的丰度。据报道,来自浆果和蔓越莓等水果的多酚对梭状芽胞杆菌和大肠杆菌等致病菌具有抗菌活性,同时富集有益菌。
一些动物和人类研究表明,多酚可能将厚壁菌/拟杆菌比率转向更健康的平衡,这种平衡在肥胖和代谢紊乱中常常被破坏。通过增加SCFA水平和调节胆汁酸途径,多酚可以改善肠道屏障完整性,减少炎症,并支持代谢健康。
类胡萝卜素:未被充分探索的肠道调节剂
膳食纤维和多酚是研究最广泛的用于调节肠道菌群和促进肠道健康的生物活性化合物。相比之下,其他生物活性化合物如类胡萝卜素(β-胡萝卜素、番茄红素、虾青素、叶黄素、玉米黄质和岩藻黄质)在这方面的研究仍不充分。
类胡萝卜素具有抗炎和抗氧化特性,研究表明它们可能促进有益肠道细菌,增强肠道屏障功能,减少炎症。然而,大多数证据来自动物研究,剂量、干预持续时间各不相同,且对SCFAs产生的评估有限。
这突出了需要精心设计的人类干预研究,以更好地了解类胡萝卜素对肠道健康的影响。未来的研究应侧重于标准化的人体试验和综合多组学方法,以阐明特定类胡萝卜素和其他生物活性化合物影响肠道微生物多样性、屏障功能和宿主健康结果的机制。
不同植物性食物对肠道菌群的独特影响
不同的植物性食物含有独特的生物活性化合物组合,因此对肠道菌群有不同的影响:
-浆果类
富含花青素等多酚,促进双歧杆菌和乳酸杆菌生长。
-全谷物
含有丰富的膳食纤维和抗性淀粉,促进产丁酸菌如Faecalibacterium prausnitzii和Roseburia spp.
-豆类
含有棉子糖家族低聚糖,促进双歧杆菌增殖
-坚果和种子
富含不饱和脂肪酸、膳食纤维和多酚,增加 Akkermansia muciniphila等有益菌
-十字花科蔬菜
部分研究显示有调节拟杆菌丰度的潜力,含有硫代葡萄糖苷,经肠道菌群代谢为具有抗癌活性的异硫氰酸酯。
因此,多样化的植物性饮食能够提供更广泛的生物活性化合物,支持更丰富和多样化的肠道菌群,从而带来更多健康益处。
除了提供营养价值和塑造肠道菌群的生物活性次生代谢物外,植物性饮食还作为影响微生物多样性的来源。最近的研究首次提供了水果和蔬菜微生物群可能传播到人类肠道的证据。
在这项研究中发现的人类肠道与水果/蔬菜之间的共享微生物包括假单胞菌(Pseudomonas)、鞘氨醇单胞菌(Sphingomonas)、气单胞菌(Aeromicrobium)和泛菌(Pantoea)。
尽管这些细菌中的一些具有促进植物生长的特性,但它们可能在人类肠道中引起感染,特别是在免疫功能低下的个体中。
通过植物性饮食将土壤微生物群转移到人类肠道
编辑
图示显示微生物从土壤转移到植物,最后植物性饮食促进植物微生物群直接转移到人类肠道。
另外一项采用物种水平鉴定的跨国队列研究发现,食用植物性饮食的个体,特别是纯素者,肠道中通常与土壤和植物相关的微生物(包括Enterobacter hormaechei、Citrobacter freundii、Raoultella ornithinolytica和肺炎克雷伯菌)的较高。这是由于摄入更多的生的和最低限度加工的植物性食物,这些食物携带环境微生物。
编辑
在农业环境中,这些细菌通过溶解磷等营养物质、固氮、产生植物激素(包括吲哚-3-乙酸)以及作为植物病原体的生物防治剂,发挥着至关重要的作用。另一方面,它们在人类中可能是共生菌或机会致病菌,引起从尿路感染到败血症的广泛感染。这些细菌还携带抗菌素耐药基因,导致对抗生素的强烈耐药性。
下面总结了植物微生物在植物中的作用
和对人类的可能潜在风险(仅供参考)
编辑
我们食物中的微生物群落可能受到不同食品加工方法和更广泛的农业实践的影响。微生物从植物到人类的传播表明,植物及其土壤环境可以作为这些细菌的储存库。食用未加工或最低限度加工的植物性饮食可能是将共生菌或机会致病菌转移给人类的潜在载体。烹饪可能是使食物中天然存在或通过农业实践引入的抗菌化合物变性的途径。
小鼠模型研究:生食与熟食的微生物差异
一项对小鼠模型的研究表明,小鼠食用生的或熟的植物性饮食后,肠道菌群存在显著差异。根据饮食的不同,小鼠的肠道细菌负荷有所不同;食用生块茎的组比食用熟块茎的组细菌负荷更低。这种微生物负荷的下降与微生物细胞损伤增加和微生物活性降低有关。
人体研究
一项短期人体研究检查了在生食和熟食植物性饮食之间切换如何影响肠道菌群组成。结果表明,食用熟食后48小时内,肠道菌群发生了显著变化。食用生食和熟食的个体之间细菌类群丰度的差异突出了食品加工对肠道菌群结构和功能的影响。
农业实践通过减少整体多样性和选择性地支持化学/抗生素抗性细菌物种,改变土壤微生物组成。农业环境中的抗生素耐药性主要由肥料、废水等的应用驱动。
肥料作为抗生素耐药细菌的储存库
农业中广泛使用肥料是抗生素耐药细菌及其抗生素抗性基因的主要储存库。根际、内生圈和叶际内的微生物群落密切相关,形成一个统一的生态系统,对人类食物链至关重要。
抗生素耐药细菌在植物中的传播及其对人类的影响
抗生素耐药细菌可以侵入植物根部,进入茎和叶组织,或与内生菌交换抗性基因,促进植物内抗生素抗性的扩展。
人类通过食用可食用植物获得这些抗性基因。长期摄入这些抗性基因可能与人类致病性增加有关,因为这些基因可能通过水平基因转移被肠道的一些机会致病菌获得。然而,对与植物相关的抗生素耐药组及其向人类转移的理解仍处于初级阶段。
这些发现强调了土壤、植物和人类肠道中微生物群落的相互联系。因此,维持土壤健康对于健康的植物至关重要,而健康的植物又有助于平衡的肠道菌群。
多篇研究警告说,缺乏适当饮食规划的植物性饮食可能导致关键营养素(如维生素B12、维生素D、铁、钙、锌、二十碳五烯酸(EPA)和二十二碳六烯酸(DHA))的缺乏,可能损害肠道和整体健康。
考虑到遗传因素和微生物多样性的差异,即将进行的研究应阐明植物性饮食对个体肠道和代谢健康的影响。
营养建议
对于遵循植物性饮食的人,建议关注以下营养素的摄入:
-维生素B12
主要存在于动物性食物中,植物性饮食者应考虑强化食品或补充剂
-铁
植物性来源的铁(非血红素铁)吸收率较低,建议与富含维生素C的食物一起食用以提高吸收率
-钙
可从强化植物奶、豆腐(用钙盐制作)、绿叶蔬菜中获取
-Omega-3脂肪酸
可从亚麻籽、奇亚籽、核桃中获取ALA,以及其他富含DHA/EPA等食物
-锌
全谷物、豆类、坚果是主要来源,发酵食品可提高锌的生物利用率
编辑
✦ 如何开始并坚持健康的植物性饮食?
对于想要尝试植物性饮食的人,建议循序渐进:
-从餐盘开始
将餐盘的一半分配给蔬菜和水果,四分之一给全谷物,四分之一给植物蛋白来源
-增加多样性
尝试不同种类的植物性食物,每周至少尝试一种新的水果、蔬菜或全谷物
-注重全食物
优先选择完整的、未加工的食物,减少精制食品和添加糖
-合理搭配
结合不同植物蛋白来源(如豆类和谷物)以获得完整的氨基酸谱
-适当烹饪
虽然生食有其益处,但适当烹饪可以减少潜在病原体风险,同时提高某些营养素的生物利用率
✦ 平衡植物性饮食与食品安全
为了最大限度地发挥植物性饮食的益处同时减少风险:
-清洗生食
彻底清洗所有生水果和蔬菜,去除表面的土壤和微生物
-适当烹饪
对可能含有较多环境微生物的食物(如芽菜、生豆类)进行适当烹饪
-注意高风险人群
免疫功能低下者应格外小心生食,考虑咨询医生或营养师
-多样化来源
从不同来源购买农产品,减少单一来源的风险
-考虑有机选择
在可能的情况下,选择有机种植的农产品,减少农药暴露
编辑
✦ 个性化植物性饮食策略
每个人的肠道菌群都是独特的,因此对植物性饮食的反应也可能不同。建议:
通过这些策略,我们可以充分利用植物性饮食对肠道菌群和整体健康的益处,同时最大限度地减少潜在风险,踏上个性化的健康之旅。
主要参考文献
Anand R, Sahil R, Jain M, Maurya GK, Kharat AS. Plant-Based Diet as a Precursor to Human Gut Diversity. J Nutr. 2025 Nov 26:101251.
Fackelmann G, Manghi P, Carlino N, Heidrich V, et al., Gut microbiome signatures of vegan, vegetarian and omnivore diets and associated health outcomes across 21,561 individuals. Nat Microbiol. 2025 Jan;10(1):41-52.
Ramaboli MC, Ocvirk S, Khan Mirzaei M, et AL., Diet changes due to urbanization in South Africa are linked to microbiome and metabolome signatures of Westernization and colorectal cancer. Nat Commun. 2024 Apr 20;15(1):3379.

谷禾健康
精神分裂症(SCZ)是一种严重的持续性精神障碍,表现为阳性症状(如妄想和幻觉)、负性症状(如动力丧失和社交退缩)以及认知症状(包括工作记忆和认知灵活性缺失)。此外,大多数精神分裂症患者伴有显著的睡眠障碍(SD),常出现入睡困难、睡眠维持问题、睡眠结构紊乱和昼夜节律失调。
睡眠障碍这种共病会加重精神症状,导致更频繁的偏执意念、幻觉和思维紊乱,以及更高程度的抑郁和焦虑。还显著影响治疗依从性和长期预后。
精神分裂症的发病机制涉及遗传、环境、免疫和神经发育等多种因素的相互作用。与此同时,现有研究表明,肠道微生物群通过微生物群-肠道-大脑轴调节大脑功能,影响神经递质的代谢和免疫炎症反应,因此可能在精神分裂症和睡眠障碍的发生和发展中发挥重要作用。
精神分裂症患者常表现出产丁酸细菌减少、产乳酸菌增加,以及与谷氨酸和γ-氨基丁酸(GABA)代谢相关的细菌增加。特别是,在精神分裂症患者中,这种肠道微生物群破坏可能通过影响神经递质平衡、促进神经炎症和干扰昼夜节律等机制,促成精神症状和睡眠问题的发展。
本文整合了现有研究,首先介绍了精神分裂症(SCZ)和睡眠障碍(SD)患者的肠道微生物群特征。探讨了SCZ和SD中关键微生物群及其代谢物的共同影响,以及肠道微生物群通过神经免疫、内分泌和神经递质通路的作用机制。最后,提出了针对肠道微生物群的干预策略在改善精神分裂症伴随SD中的潜在应用。
精神分裂症(SCZ)是一种严重的精神障碍,表现为阳性症状(超出正常范围的行为和思维)如妄想和幻觉;负性症状(缺乏正常的情感和行为)如动力丧失和社交退缩;以及认知症状,包括工作记忆和认知灵活性的缺失。
★ 许多精神分裂症患者伴有睡眠障碍
除了典型的精神症状外,睡眠障碍(SD)是精神分裂症最常见的共病之一,表现为失眠、睡眠片段化、慢波睡眠减少和昼夜节律紊乱。
研究显示,约80%的精神病患者至少患有一种类型的SD。睡眠质量的恶化会加重精神症状,导致更频繁的偏执意念、幻觉和思维紊乱,以及更高程度的抑郁和焦虑。研究发现,睡眠质量受损和昼夜节律紊乱的精神分裂症(SCZ)患者在负性症状评估上得分更高,认知功能障碍更为明显。
此外,SD不仅加重精神分裂症的精神病症状,精神分裂症的核心症状也会破坏睡眠生理。多导睡眠图研究表明,更严重的阳性症状与短的快速眼动(REM)潜伏期、长的入睡潜伏期和低睡眠效率相关,而明显的负性症状与非快速眼动(NREM)睡眠中的慢波振幅降低和REM起始潜伏期缩短有关。
这些发现表明精神分裂症与睡眠障碍之间存在双向病理循环,睡眠障碍不仅是精神分裂症的常见共病,也是影响其症状表达和疾病进展的关键因素。
1
流行病学特征
研究表明,精神分裂症(SCZ)患者的睡眠障碍(SD)患病率显著高于普通人群,影响其生活质量和疾病预后。
精神分裂症患者快速眼动睡眠时间缩短
通过睡眠脑电图(EEG)观察精神分裂症患者与健康对照组的睡眠结构差异发现,精神分裂症患者的快速眼动(REM)潜伏期缩短,REM密度增加,并且REM睡眠比例与症状严重程度密切相关。在非快速眼动(NREM)睡眠期间,精神分裂症患者呈现慢波睡眠减少、纺锤体波密度和振幅下降,以及持续时间缩短。
不同精神分裂症患者睡眠障碍也表现出差异
同时,不同精神分裂症患者组间的睡眠障碍表现也存在显著差异,例如,住院患者在睡眠时间、活动水平和生物钟稳定性方面较门诊患者表现更加严重。这表明精神分裂症临床症状的严重程度不仅取决于病理机制,还受到患者生活环境和治疗状态等多种因素的影响。
2
睡眠障碍对精神分裂症的影响
夜间睡眠不足会进一步导致白天功能障碍和生活质量下降。大量临床研究证实,睡眠障碍与精神分裂症患者核心症状组之间存在显著且特异的关联模式。
睡眠障碍会加重精神分裂症症状并影响治疗效果
睡眠障碍不仅加重精神分裂症的阳性症状(如幻觉和妄想),还会加重负性症状(如情感冷漠和社交退缩),进而影响患者的认知功能。此外,患有睡眠障碍的精神分裂症患者表现出治疗依从性差、静坐不能和攻击性言语。
睡眠障碍的精神分裂症患者自杀行为风险增加
在一项为期八年的纵向研究中,结合Kaplan–Meier生存分析和对数秩检验,发现患有精神分裂症谱系障碍且频繁失眠的患者,其累计自杀行为风险显著增加,证实睡眠障碍会增加这些患者的自杀风险。这些结果显示睡眠问题对精神分裂症患者产生负面影响,强调了加强临床关注精神分裂症患者睡眠的必要性。
3
现有治疗的局限性
目前,治疗合并睡眠障碍(SD)的精神分裂症(SCZ)患者主要依赖传统抗精神病药物,特别是非典型抗精神病药物如氯氮平、奥氮平、喹硫平、利培酮、齐拉西酮和帕利立酮。
这些药物有助于提高精神分裂症患者的总睡眠时间和睡眠效率。然而,它们在改善SD方面的疗效有限,并伴有如体重增加和代谢综合征等副作用,部分患者在接受治疗后仍出现睡眠质量差和睡眠结构障碍。
药物疗法存在副作用,生物行为疗法逐渐兴起
尽管药物治疗是主要干预手段,但患者对药物依赖和副作用的担忧使得部分人不愿长期使用。此外,认知行为疗法(CBT)在改善持续妄想或幻觉患者的睡眠上已显示一定效果,但其临床应用仍需更多研究支持。这表明当前治疗精神分裂症合并睡眠障碍的方法面临显著局限,需探索新的治疗靶点和方法。
近年来,褪黑素的研究显示其在调节睡眠-觉醒节律、改善睡眠质量和缓解精神分裂症症状方面有效。同时,生物反馈疗法及其他非药物干预(如光疗和睡眠卫生教育)也被认为是有效的辅助治疗方式,可以改善患者睡眠质量。
总体而言,现有精神分裂症与睡眠障碍的联合治疗方法在疗效和耐受性上存在明显局限,迫切需要通过进一步研究和临床试验来探索新的治疗方案,以为患者提供更有效和安全的治疗选择。
近年来,研究发现肠道微生物群在调节精神健康和睡眠质量方面扮演着重要角色。数据显示,精神分裂症患者的肠道微生物群与健康个体存在显著差异,表现为多样性降低和特定微生物群落的失衡。与此同时,睡眠障碍的发生也与肠道微生物群的组成变化密切相关,这种相互作用可能通过微生物群-肠道-大脑轴影响患者的情绪、认知功能和睡眠模式。
1
精神分裂症患者的肠道菌群失调
多项研究发现,肠道微生物群与精神分裂症(SCZ)的病理机制、症状和认知功能密切相关。
关于精神分裂症患者肠道微生物群变化的研究
编辑
编辑
变形菌增加,拟杆菌减少,这会影响代谢健康
高通量测序结果表明,与健康对照组相比,精神分裂症患者的肠道微生物群丰富度指数(Chao)和多样性指数(Shannon)均较低,且特定微生物群的组成和丰度存在显著差异。曼-惠特尼U检验显示,精神分裂症患者的拟杆菌门(Bacteroidetes)显著减少,而变形菌显著增加。
Faecalibacterium等产生丁酸盐的抗炎菌减少
在属层面,与抗炎和神经保护作用相关的丁酸产生菌Faecalibacterium、Coprococcus和Bacteroides的丰度下降,而Prevotella和Collinsella丰度增加。短链脂肪酸(SCFAs)产生菌减少和促炎细菌增加可能与精神分裂症(SCZ)患者的病情严重程度有关。
微生物群的差异可能有助于判断疾病不同阶段
在不同疾病阶段的研究中,急性精神分裂症患者的嗜血杆菌属(Haemophilus)和Faecalibacterium数量减少,而缓解期患者则表现出巨单胞菌属(Megamonas)和Megasphaera的增加。
注:在这里小编推测嗜血杆菌属(Haemophilus)在肠道里变少可能更像“口源菌/黏膜相关菌”的信号,急性期患者的黏膜生态位与免疫/炎症微环境发生了系统性改变,而不是单纯少了一种好菌或坏菌,也可能是研究存在饮食,治疗等的混杂因素。
此外,口腔常驻细菌如Veillonella atypica、唾液链球菌(Streptococcus salivarius)和Bifidobacterium dentium在精神分裂症患者肠道微生物群中显著富集,这种病理状态可能削弱肠道屏障和免疫功能,为口腔细菌的肠道定殖提供有利条件。
一项涵盖细菌、真菌、古菌和病毒的综合多界微生物组分析发现,精神分裂症患者肠道中链球菌、脱硫弧菌(利用氨基酸或脂肪酸作为碳源)和Methanobrevibacter smithii等微生物数量增加,而丁酸盐产生菌的数量减少。
精神分裂症人群中吸烟率、牙周状况差异常见;如果口腔来源菌输入或口腔生态改变,使得口腔菌更容易通过吞咽等进入肠道并在那里存活、甚至黏附定殖肠道菌群组成更像“口腔来源的组合”,常见于炎症、屏障受损或环境改变的肠道。可以推测病源菌增加 + 产丁酸菌(如 Faecalibacterium)下降+ 屏障/炎症指标异常(如 LPS/DAO/zonulin、粪便钙卫蛋白、炎症因子),可能是未来辅助判别急性精神分裂症的重要标志组合。
2
与睡眠障碍相关的微生物群变化
在具有睡眠障碍(SD)的人类和动物模型中也观察到了微生物群变化。
关于睡眠障碍患者肠道微生物群变化的研究
编辑
微生物群的多样性与睡眠效率和睡眠时间正相关
对健康成年人睡眠的研究发现,微生物群的多样性与睡眠效率和总睡眠时间呈正相关,而与睡眠碎片化呈负相关。简而言之,肠道微生物群的多样性促进了更健康的睡眠。
此外,针对学龄前儿童的研究表明,夜间睡眠时间较长的孩子肠道微生物群结构与睡眠时间较短的孩子不同,且微生物群中的双歧杆菌和拟杆菌与睡眠时间延长、睡眠效率提高和夜间清醒时间缩短相关。
睡眠紊乱导致肠道菌群失调,普雷沃氏菌等增加
研究还表明,睡眠和昼夜节律紊乱会导致人类和动物模型中的肠道微生物群失调,表现为致病菌增加和有益菌减少。在人类中,睡眠不足和质量差常与普雷沃氏菌科(Prevotellaceae)和丹毒丝菌科(Erysipelotrichaceae)的增加及瘤胃球菌属(Ruminococcus)的减少有关。
在动物模型中,睡眠剥夺和破碎会导致毛螺菌科(Lachnospiraceae)和丹毒丝菌科(Erysipelotrichaceae)增加,而乳杆菌科(Lactobacillaceae)和双歧杆菌科(Bifidobacteriaceae)减少。
人类和小鼠的平行实验显示,不同物种的肠道微生物群存在昼夜节律振荡。此外,将人类在经历时差反应前后的肠道微生物群移植到无菌小鼠中,会导致微生物群结构改变,并出现代谢异常,如体重增加、血糖升高和体脂肪堆积。
不同类型的睡眠障碍患者显示出微生物群的特征差异
不同类型的睡眠障碍(SD)患者似乎表现出不同的肠道微生物群特征。慢性失眠患者主要表现为放线菌门数量增加,抗炎菌属Faecalibacterium含量减少,这一变化可能与长期低度炎症状态相关。
相比之下,急性失眠患者的肠道微生物群中,厚壁菌门增加而拟杆菌门减少,这一模式与急性24小时睡眠剥夺实验的发现高度相似,表明这种短期微生物失衡可能是对睡眠模式突然变化的压力反应。
此外,厚壁菌门数量增加,而拟杆菌门减少,导致(F/B)比例升高。关于急性睡眠时间表延迟的研究进一步证实,睡眠与觉醒周期的改变会增加F/B比。研究还报告指出,急性昼夜节律紊乱促进疾病相关的嘌呤代谢和丁酸生成乙酰辅酶A发酵途径,这些通路与宿主能量代谢和炎症反应相关。
注:这些代谢变化在恢复期内往往会逆转。
3
精神分裂症与睡眠障碍的微生物共性
基于研究发现,精神分裂症(SCZ)患者和睡眠障碍(SD)患者的肠道微生物多样性均降低,且特定微生物群组成发生类似变化。这种多样性的缺乏可能削弱肠道微生态系统的稳定性,增加疾病风险。
能代谢膳食纤维的菌种减少,而促炎菌增加
在微生物群组成方面,抗炎菌减少、促炎菌增加,这与疾病易感性密切相关。此外,结肠中的微生物如拟核菌、双歧杆菌和Faecalibacterium能发酵不易消化的碳水化合物和寡糖,从而合成短链脂肪酸(SCFAs)。这些属的减少显著影响丁酸盐、丙酸酯和乙酸盐的生产。
微生物群通过肠脑轴影响精神分裂症和睡眠障碍
与睡眠密切相关的特定微生物群在精神分裂症患者中数量减少。例如,双歧杆菌的减少与睡眠效率降低和睡眠碎片化有关,而Prevotella的增加可能干扰睡眠结构。
在关于睡眠与肠道微生物组组成的研究中,曼-惠特尼U测试显示,Ellagibacter isourolithinifaciens和Senegalimassilia faecalis在睡眠质量良好的患者中显著富集。在属层面,Senegalimassilia与患者的较好睡眠质量呈正相关。
这些微生物改变的特征表明,精神分裂症和睡眠障碍通过微生物群-肠道-大脑轴(MGBA)相互作用。这一过程涉及短链脂肪酸生成减少、全身炎症加剧和昼夜节律紊乱等机制,这些因素共同促进并加重两种疾病的共存和进展。
在肠道微生物群影响精神疾病的复杂病理网络中,宿主的遗传背景和环境因素共同构成了疾病易感性的基础。全基因组多效性分析揭示了胃肠疾病与精神疾病之间的广泛遗传相关性、共同的致病基因和通路,以及它们与肠道微生物群的遗传关联,证实了微生物群-肠道-大脑轴(MGBA)在这两类疾病的共同遗传基础中的关键作用。
多种环境因素,如地理位置、饮食和生活方式,动态调节肠道微生物群的丰富性和多样性,同时影响MGBA的功能稳态。MGBA作为宿主与微生物相互作用的调控枢纽,通过神经、内分泌和免疫系统之间的多层次双向通信网络,整合肠道微生态系统与中枢神经系统的功能耦合。
具体而言,肠道微生物群通过迷走神经直接调节中枢神经系统的活动,影响血脑屏障的通透性、神经炎症及通过细胞因子介导的免疫调节通路促进神经递质的合成和代谢。MGBA功能障碍可能导致病理变化,如下丘脑-垂体-肾上腺(HPA)轴异常激活及小胶质细胞持续激活,这些与精神疾病如精神分裂症(SCZ)和睡眠障碍(SD)的共病机制密切相关。
肠道微生物群及其代谢物通过肠-脑轴相互作用
编辑
1
神经递质调控
肠道菌群通过神经递质影响精神状态和睡眠
在精神分裂症(SCZ)和睡眠障碍(SD)研究中,神经递质的异常代谢被认为是影响症状的重要因素,而肠道微生物群及其代谢物在神经递质的产生和功能调控中发挥关键作用。如血清素(5-HT)、GABA和多巴胺(DA)的代谢异常可能妨碍SCZ的神经传导及SD的睡眠调节。
研究显示,肠道微生物群通过调控色氨酸代谢直接影响5-HT的生物合成。在松果体中,5-HT经历一系列酶转换,通过N-乙酰化转化为N-乙酰丝氨酸,并进一步O-甲基化合成褪黑素。该生物合成途径的完整性直接影响内源性褪黑素的生成,进而影响睡眠的开始和维持。
因此,肠道微生物群可以通过影响色氨酸的可用性来调控该代谢途径,从而通过特定微生物群增加色氨酸转化为5-HT而非犬尿氨酸途径,从而提高5-HT和褪黑素的水平。
乳杆菌和双歧杆菌通过GABA影响精神分裂症
研究表明,特定微生物群如乳杆菌和双歧杆菌不仅能促进色氨酸转化为血清素(5-HT),还可以直接合成GABA。作为中枢神经系统的主要抑制性神经递质,GABA与精神分裂症(SCZ)患者的焦虑和抑郁症状密切相关,其代谢异常对症状产生影响。通过与GABA受体结合,它有效降低神经兴奋性,延长慢波睡眠时间。
总之,神经递质的代谢在精神分裂症和睡眠障碍的病理机制中扮演重要角色。肠道微生物群通过影响神经递质的水平,不仅影响精神症状,还通过改变睡眠加重病情。因此,针对神经递质代谢的干预措施为治疗SCZ合并SD患者提供了新的思路与策略。
2
免疫炎症通路
肠道微生物群组成的变化会促进神经炎症,而这种炎症被认为是多种精神疾病(包括精神分裂症(SCZ)和睡眠障碍(SD))的重要病理机制。
IL-6和TNF-α等促炎细胞因子增加易导致精神分裂症恶化
肠道微生物群及其代谢物是调控小胶质细胞的成熟、形态和功能的关键分子。微生物群的变化可激活胶质细胞,促使IL-6和TNF-α等促炎细胞因子的释放,这影响神经元的存活与功能,破坏血-脑屏障的完整性,使外周炎症细胞因子和神经活性代谢物渗透中枢神经系统,最终诱发神经炎症反应。
针对SCZ患者的纵向研究显示,IL-6和TNF-α水平较高与脑源性神经营养因子(BDNF)水平下降及认知障碍相关。这些炎症标志物水平较高的SCZ患者更可能出现症状恶化。免疫系统在特定症状中也发挥作用,炎症刺激能改变健康个体腹侧纹状体区域的神经活动,导致动机减弱和奖赏处理缺陷,表明炎症与负性和认知症状之间的病理生理关系。
急性炎症升高也影响睡眠时间和深度
此外,睡眠障碍(SD)与炎症标志物如C反应蛋白(CRP)和IL-6的增加有关,急性炎症升高可改变睡眠的时间和深度。使用曼-惠特尼大学测试的统计分析发现,与对照组相比,接受72小时快速眼动(REM)睡眠剥夺的小鼠血浆内脂多糖浓度升高和TNF-α显著上调。
限制大鼠睡眠后,血-脑屏障的选择性过滤功能减弱,降低了阻断有害物质的能力,增加了神经炎症的风险。
通过调节肠道菌群的抗炎治疗有助于改善精神分裂症合并睡眠障碍
在临床干预中指出,使用认知行为疗法(CBT)治疗慢性和原发性失眠的老年患者后,炎症风险标志物减少,显示免疫炎症通路与睡眠障碍存在显著关联。
抗炎治疗可能是改善SCZ合并SD患者的重要策略。通过降低炎症通路则可减少小胶质细胞的激活和促炎细胞因子的产生,从而改善患者的整体症状和生活质量。
未来的研究应集中于探索特定的抗炎干预方法(如细胞因子拮抗剂或微生物组调控)对精神分裂症(SCZ)合并睡眠障碍(SD)患者的治疗效果及潜在神经保护机制。
3
神经内分泌调节
下丘脑-垂体-肾上腺轴(HPA)是神经内分泌系统的核心部分,在调节应激反应中发挥关键作用,其功能障碍已成为肠道微生物群介导睡眠障碍(SD)的重要机制之一。
压力下的高糖皮质激素导致认知障碍和焦虑增加
在压力条件下,下丘脑分泌的促肾上腺皮质激素释放因子(CRF)激活垂体前叶,释放促肾上腺皮质激素(ACTH),随后刺激肾上腺皮层合成糖皮质激素,如皮质醇。
长期过度暴露于糖皮质激素会影响大脑不同区域的神经元可塑性。这些结构重塑与认知功能障碍和动物实验中焦虑类行为增加密切相关,表明糖皮质激素介导的异常神经回路可能是慢性压力和精神障碍中认知缺陷和情感症状的重要病理基础。大量临床证据表明,HPA轴功能障碍在精神分裂症中普遍存在。
具体而言,精神分裂症患者的皮质醇觉醒反应(CAR)呈现明显异常模式,包括过度多动或钝化。这些患者的晨间基础皮质醇水平显著高于健康人群,而这种HPA轴功能障碍的模式具有疾病特异性,在高风险精神病人群中未观察到类似变化。
精神分裂症患者松果体受损影响褪黑素合成分泌
神经影像学研究显示精神分裂症(SCZ)患者的松果体体积减少、钙化加重,导致褪黑素合成和分泌功能受损。这种多层次内分泌障碍与SCZ临床症状的严重程度相关,并扰乱睡眠与觉醒周期,增加睡眠起始潜伏期和睡眠连续性受损情况。
可见,神经内分泌异常与睡眠障碍(SD)在SCZ中形成复杂的双向调控网络。睡眠不足激活下丘脑CRF神经元,导致HPA轴过度激活和皮质醇增加,而高皮质醇水平则抑制褪黑素合成,干扰睡眠调节,进一步加重SD。这一过程形成“内分泌障碍-睡眠问题-疾病恶化”的病理闭环,促进SCZ的进展和症状维持。
4
代谢物介导的调控
肠道微生物群生成的代谢物,如短链脂肪酸(SCFA)、色氨酸衍生物和胆汁酸,直接或间接参与中枢神经系统的调控,影响神经递质的平衡、维持免疫稳态,并调节昼夜节律。
丁酸盐有助于改善精神分裂症状和睡眠质量
菌群失调可破坏肠道屏障的完整性,增加肠道通透性,损害血-脑屏障的功能。这些双重屏障的破坏使得细菌代谢产物和促炎细胞因子等有害物质更易进入中枢神经系统,引发神经炎症反应。
丁酸盐作为关键代谢物,不仅对维持肠道黏膜的完整性至关重要,还能穿越血-脑屏障,通过激活迷走神经调节睡眠和清醒周期。动物研究发现,静脉注射丁酸盐显著延长了大鼠的非快速眼动睡眠(NREMS)时间。
此外,血清丁酸盐水平的升高与精神分裂症(SCZ)患者阳性和阴性综合征量表(PANSS)的阳性症状分数下降相关,暗示其潜在的神经保护作用。
血清素和胆汁酸水平下降可能是影响精神分裂症和睡眠障碍的重要机制
精神分裂症(SCZ)患者还表现出显著的色氨酸代谢障碍,研究发现其血浆色氨酸水平通常较低,这可能由于色氨酸向犬尿氨酸的转化增强和5-羟色胺(5-HT)合成途径的减少。这种转变导致神经递质5-HT和褪黑素的合成减少,由于这些物质在睡眠调节中起关键作用,其缺乏会加重精神分裂症患者的睡眠障碍(SD)。
代谢物分析显示,精神分裂症患者胆酸通路中的代谢物如糖果酸、牛磺酸脱氧胆酸和牛磺鹅脱氧胆酸的浓度显著降低,胆汁酸水平的下降通过影响抗炎信号通路,促进慢性低度炎症微环境的形成,从而增加神经退行性疾病和精神障碍的风险。研究还发现慢性失眠与特定胆酸结构和组成之间存在关联。
因此,代谢轴的异常不仅是精神分裂症的典型生物标志物,也是精神分裂症中睡眠障碍发病的关键机制之一。针对肠道微生物群及其代谢物的干预措施可为改善精神分裂症合并睡眠障碍患者提供新的治疗靶点。
5
昼夜节律紊乱
肠道微生物群与昼夜节律密切相关,其组成会随宿主生物钟的变化而波动,反之肠道微生物群的紊乱也会影响生物钟、肠道免疫功能和营养代谢。
肠道微生物群影响人体生物钟在精神疾病中发挥重要作用
肠道微生物群的组成和代谢物对宿主时钟基因(如CLOCK和Bmal1)的表达具有独特的调控作用。研究发现,微生物代谢物可以调节中枢神经系统和肝脏的生物节律,比如,短链脂肪酸(SCFAs)直接调控肝细胞中的时钟基因表达,影响宿主生物节律的稳定性。
肠道微生物群失衡在精神分裂症(SCZ)患者中较常见,这种失衡可能通过肠道-大脑轴影响宿主时钟基因的表达。分析首次发作SCZ患者的单核血细胞发现,与健康对照相比,患者的CLOCK、PER2和CRY1基因表达显著降低。而在慢性SCZ患者的成纤维细胞中,时钟基因CRY1和PER2的节律表达丧失。这些研究揭示了肠道微生物群通过代谢物与时钟基因的相互作用,对SCZ患者昼夜节律的稳定性至关重要。
时钟基因表达的变化不仅影响肠道微生物群的结构,还进一步影响核心昼夜节律输出通路的效率。研究表明,昼夜节律紊乱与肠道-大脑轴(MGBA)之间存在显著相互作用,MGBA在精神疾病的整个过程中持续影响患者的健康状况和临床症状。
昼夜节律调节神经内分泌活动影响精神分裂患者临床症状
结合本文前面的内容,昼夜节律通过调节神经内分泌活动和自主神经系统活动,调节睡眠、新陈代谢和免疫等生理过程。该输出通路的失效可能导致睡眠结构紊乱、压力激素节律失调,以及代谢和免疫反应的周期性紊乱,这些共同构成了精神分裂症患者常见的临床症状基础。与此同时,时钟基因表达的变化反过来会影响肠道微生物群的组成,显示出丰富度和多样性的减少,形成复杂的相互作用网络。
例如,研究显示宿主昼夜节律的核心激活基因(Bmal1)和抑制基因(Per1, Per2)共同调节肠道微生物群组成的昼夜振荡。这些时钟成分的基因敲除消除了这些节律波动,改变了小鼠的微生物群落结构。
深入研究肠道微生物群与其代谢物及时钟基因之间的关系,不仅有助于理解精神分裂症的发病机制,还将为基于肠道微生物群干预的未来治疗策略提供新思路。例如,通过调整饮食或补充益生菌以改善肠道微生物群的组成,调控时钟基因的表达以优化昼夜节律信号的传递效率,改善精神分裂症患者的临床症状。
小编总结
这组证据总体在说明:睡眠/昼夜节律紊乱本身就是一个能“驱动”肠道微生态改变的上游因素,而这种改变不仅是“相关”,还可能通过菌群把代谢风险传递出去。菌群不是静态的,它会随进食时间、胆汁酸分泌、肠蠕动、激素(如皮质醇/褪黑素)等出现日内波动,群落结构不稳定和功能(例如短链脂肪酸、胆汁酸转化、内毒素负荷)也会随之波动。
如果精神分裂症患者同时存在常见的睡眠/昼夜节律紊乱,那么观察到的某些肠道菌群特征(如特定门、科/属的增减,口源菌富集,以及产丁酸菌减少等)可能并非完全由疾病本身导致,而是共同受到多条路径的影响,包括:疾病相关应激、药物与生活方式,以及睡眠—生物钟失调这一通路。
与此同时,膳食纤维代谢菌减少提示菌群功能发生改变:尤其是短链脂肪酸(SCFAs)生成能力下降,可能削弱其对肠道屏障维护与免疫调节的作用;而促炎菌增加、抗炎菌减少则意味着机体更偏向促炎状态与肠道高通透,进而可能通过“肠—免疫—脑”轴影响中枢免疫激活与神经炎症。
在监测精神分裂症菌群时,睡眠状态可能是重要的混杂因素,也可能是可干预的上游靶点(改善睡眠可能间接改善菌群与代谢/炎症表型)。
尽管睡眠障碍与多种精神疾病的发生和发展密切相关,但针对精神分裂症(SCZ)合并发病的干预研究仍然不足。目前大多数治疗策略集中于症状控制,如通过抗精神病药物改善核心精神症状,而较少关注肠道微生物群失调机制。
因此,以下讨论提出针对肠道微生物生态的新治疗策略,包括特定益生菌、益生元、饮食干预、粪便微生物移植(FMT)和靶向代谢物治疗,旨在调节肠道-脑轴功能,以改善精神分裂症患者的睡眠问题及相关精神症状。
针对精神分裂症患者的微生物群干预方法
编辑
1
个性化补充益生菌
个体间肠道微生物群的差异会影响药物的疗效和毒性,因此个性化的肠道微生物群调控有助于改善药物反应。
通过检测精神分裂症(SCZ)患者的肠道微生物群,可以制定个性化益生菌方案,有效调节肠道微生物组成,从而改善症状。
长双歧杆菌等益生菌能改善精神状态
益生菌的疗效因菌株而异,不同菌株在调节炎症和压力方面表现出不同作用机制。例如,婴儿双歧杆菌(Bifidobacterium infantis 35624)已被证明能逆转HPA轴功能障碍,并与抗炎和促炎细胞因子比例的正常化相关,具有临床意义。
鼠李糖乳杆菌(Lactobacillus rhamnosus,JB-1)能降低压力诱发的皮质酮水平,缓解焦虑和抑郁行为。长双歧杆菌(Bifidobacterium longum NCC3001)通过MGBA内的迷走神经通路传递信号,使低度肠道炎症小鼠的焦虑行为和海马BDNF水平恢复正常。该菌株在人类试验中也显示抗抑郁效果,与多个情绪处理脑区活动变化相关。
益生菌有助于改善炎症相关、情绪状态及睡眠
在一项针对失眠患者的双盲研究中,参与者接受了植物乳杆菌(Lactobacillus plantarum PS128)或安慰剂。结果显示,PS128组在疲劳水平、脑电波活动和深度睡眠期间醒来次数方面有所改善,同时也缓解了焦虑和抑郁症状。这表明特定益生菌菌株可能通过微生物群-肠道-脑轴的机制(如GABA能系统调控)影响睡眠结构和情绪状态。
一项针对双相情感障碍和精神分裂症谱系障碍患者的双盲随机安慰剂对照试验表明,补充多株益生菌配方能改善与肠道通透性和炎症相关的生物标志物,并对认知功能产生积极影响。
这些研究结果揭示了益生菌补充剂在调节神经功能方面的潜在治疗价值,为进一步探索益生菌的干预机制提供了重要理论基础。
2
膳食益生元补充
益生元是一类能够抵抗宿主消化酶的功能性膳食成分,能选择性促进有益肠道微生物群的代谢活动,从而发挥生理调节功能。
菊粉等益生元改善精神分裂症的精神和行为症状
多项研究发现,半乳糖、菊糖型果聚糖及其合成制剂能够降低促炎因子(如高敏感性CRP、IL-6和TNF-α)的水平,表明特定的益生元干预可以调控炎症相关生物标志物的表达。菊粉作为可溶性膳食纤维,已被证实改善精神分裂症(SCZ)模型小鼠的精神和行为症状,同时增加有益菌数量并改善肠道通透性。
服用低聚果糖和低聚半乳糖的复合制剂也改善了SCZ模型小鼠的肠道功能。这些变化可能通过重塑肠道微生物群、降低促炎细胞因子水平以及增强肠道通透性,从而减少病原体与肠道黏液层的接触,为改善多种精神疾病的核心症状提供重要的病理生理基础。
益生元调节神经递质平衡改善精神状态及睡眠
另一项研究表明,短链半乳糖与长链果糖的联合干预显著促进了短链脂肪酸中乙酸和丁酸的生成。这些益生元成分还有效调控下丘脑和海马体中核心时钟基因BMAL1和CLOCK的表达。
这表明益生元通过多重靶点的协同效应发挥神经调节功能。特别是,益生元对时钟基因的调节可能通过恢复昼夜节律改善睡眠问题,并通过调节神经递质平衡潜在改善精神分裂症核心症状。
为促进益生元疗法在精神疾病临床实践中的应用,后续研究应明确不同益生元的应用价值、个体化剂量策略以及治疗的安全性和有效性评估。
3
饮食调整干预
特定饮食成分通过与肠道菌群互作影响睡眠质量
饮食调整是个性化治疗的重要部分,已有大量科学证据证明饮食与睡眠之间存在关系。健康饮食有助于改善睡眠质量,而加工食品和高糖食物则与睡眠质量较差相关。
特定饮食成分(如脂肪和蛋白质)及习惯(如牛肉、咖啡和干果摄入)通过与肠道微生物群相互作用影响睡眠。
生酮和高纤维饮食有助于改善睡眠质量和免疫
近年来,生酮饮食受到广泛关注,已被证明是改善伴有代谢异常的精神疾病患者心理和代谢健康的一种可行辅助治疗方法。根据匹兹堡睡眠质量指数(PSQI)评估,接受生酮饮食干预后,双相情感障碍和精神分裂症(SCZ)患者的主观睡眠质量有所改善。这表明,生酮饮食可以纳入精神疾病患者的综合治疗策略,有望在控制精神症状、调节代谢和改善睡眠方面带来多重益处。
此外,从高纤维饮食的角度来看,短链脂肪酸(SCFAs)是通过肠道共生细菌发酵膳食纤维产生的。当膳食纤维摄入不足时,SCFAs的生成水平会降低,这将对宿主的各种生理功能产生不利影响。增加膳食纤维摄入以促进SCFA的产生,不仅能增强血液和脑屏障的保护功能,维持肠道黏膜的完整,还能调节肠道微生物群的组成,从而协同促进免疫稳态的建立。
基于这一机制,这种饮食干预策略为改善精神障碍患者的睡眠提供了新思路。通过缓解肠道炎症状态并调节神经递质水平,它可以改善患者的精神症状和睡眠质量。
4
粪菌移植
粪菌移植(FMT)是一种以重建微生物群落为核心的生物治疗策略,通过将健康供体的粪便移植到患者的胃肠道,直接重组受体的肠道微生物群,促进微生物生态系统的平衡,从而实现临床治疗目标。
粪菌移植有助于调节情绪、行为和睡眠质量
作为一种突破性干预方法,粪菌移植(FMT)在动物模型和初步临床研究中展现出独特优势。研究发现,通过移植精神分裂症(SCZ)患者的肠道微生物群,被移植小鼠出现了类似SCZ的行为,包括多动、焦虑增加、社交互动受损和记忆缺陷。
注:这些小鼠还显示出周围和中枢神经系统中色氨酸代谢犬尿氨酸-犬尿酸通路的显著激活,前额叶皮层基底细胞的多巴胺能神经递质释放增强,以及海马体5-HT水平升高,同时谷氨酸能神经递质浓度下降,谷氨酰胺和GABA水平上调。
FMT在人体临床研究中展现出重要价值。比较接受健康供体FMT前后的粪便样本显示,α多样性显著增加,柯林斯氏菌属(Collinsella)和双歧杆菌的丰度也有所上升。FMT治疗还显著降低了患者的血液皮质醇水平,同时改善了睡眠和情绪相关评估指标。
作为潜在治疗干预,FMT通过调节肠道微生物群的组成和功能,促进神经递质及其前体物质的合成,从而发挥治疗作用。这些研究表明,FMT能够有效调节情绪和行为,促进多种精神疾病患者的症状缓解。
!
注意事项
尽管粪菌移植(FMT)展现了广泛的治疗前景,但其临床应用面临标准化不足、疗效不一及长期安全性验证的挑战。高通量测序技术可帮助识别健康稳定的供体。口服FMT胶囊相比传统灌肠方法更方便,患者依从性更高。多样化的给药途径,如结肠镜输注、鼻肠管插管或口服胶囊,有助于平衡疗效与患者依从性。建立安全监测系统可预防和控制感染风险,加强安全监管。
此外,在进行FMT治疗时,必须密切关注精神障碍患者的知情同意能力,确保他们能够在充分了解潜在风险和益处的基础上做出自主决策,并通过伦理审查委员会的批准进行标准化申请。尽管仍需更多研究验证FMT在精神分裂症(SCZ)和睡眠障碍(SD)治疗中的长期效果,但作为个性化治疗的一部分,FMT显示出广泛的应用前景。
5
靶向代谢物药物治疗
在精准医疗领域,靶向代谢物药物治疗正成为新研究方向。尽管传统微生物群移植在临床应用中取得了一定成效,但个体肠道微生物群的差异严重限制了其治疗效果的稳定性和重复性。因此,直接补充微生物代谢物或前体物质为解决这一问题提供了新思路。
靶向代谢物能够避免个体菌群差异,更精准治疗
这种策略能够绕过微生物群移植中的个体差异,直接作用于人体代谢网络,实现更精确的调控。短链脂肪酸(SCFAs)和色氨酸代谢在生理和病理过程中起着关键作用。
以吲哚胺2,3-二氧加氧酶(IDO)抑制剂为例,IDO是色氨酸代谢中的限速酶,其过度活化可导致色氨酸耗竭和一系列神经毒性代谢物的产生,进而引发异常免疫反应和神经功能障碍。IDO抑制剂通过抑制其活性,可以有效调节免疫反应,减少神经毒性代谢物的产生,展现出治疗多种疾病的潜力。
SCFAs和色氨酸代谢物与精神分裂症(SCZ)发病机制及睡眠调节密切相关。未来研究应进一步探讨代谢物的具体作用机制,推动其临床应用的发展,为合并睡眠障碍的SCZ患者提供更安全、更有效的治疗选择。
治疗策略总结
并非所有精神分裂症(SCZ)患者都适合微生物组靶向干预。潜在候选者的识别应基于具体特征,例如明显的胃肠道症状、抗精神病药物反应不良或显著副作用、异常睡眠结构与疾病活动的强相关性,以及肠道微生物组分析结果显示与健康对照有显著偏差。
根据临床表型和微生物特征进行对应治疗选择
目标群体应根据临床表型和微生物特征的组合进行选择。在推进微生态干预时,应明确不同策略的优先级,优先考虑低风险、非侵入性的方法。例如,补充特定益生菌和益生元可作为基础干预,而饮食模式调整可作为长期管理策略。
相比之下,高风险且难以预测的治疗如粪便微生物移植(FMT)应仅考虑用于难治症状、对传统疗法反应不足及严重肠道菌群失调的患者,并在充分知情同意和严格伦理监督下使用。
此外,实施时需认真考虑个体差异和潜在风险。益生菌和益生元干预应考虑菌株特异性效应和个体耐受性,饮食干预需关注患者的依从性和营养平衡。对于FMT,严格的供体筛查至关重要,并需密切监测感染、免疫和代谢不良反应,以及长期精神病学结局,同时建立动态的疗效-安全性评估体系。
本文分析了精神分裂症(SCZ)及其相关睡眠障碍患者的典型肠道微生物群特征。研究发现,这两种状况均表现出肠道微生物群α多样性下降、短链脂肪酸产生细菌减少以及促炎微生物群比例增加。由此可以推测,SCZ患者的肠道菌群失调可能是导致睡眠质量下降的重要因素,而睡眠质量恶化又通过反馈机制加重精神症状,形成恶性循环。
肠道菌群失调、中枢神经系统功能障碍和睡眠稳态紊乱在宿主体内形成自我延续的动态循环,导致精神病理表现和生理节律紊乱的周期性恶化。这些发现为理解精神分裂症患者共病睡眠障碍的机制提供了重要的理论框架。针对肠道微生物群以打破这一恶性循环,为这类患者提供了有前景的新颖治疗视角。
现有研究表明,治疗应采取综合策略。虽然非典型抗精神病药物能改善精神病症状,但对睡眠结构的复杂影响仍需深入评估。认知行为疗法同样对失眠有效,但需根据精神病症状进行调整。因此,针对肠道微生物群的干预策略正在向多层次和精准化方向发展,具体包括补充特定益生菌和益生元,结合饮食调整,通过多途径共同改善精神症状和睡眠质量。尽管粪便微生物移植(FMT)作为高级干预措施展现出潜力,但其效果仍需通过标准化研究来验证。实施时应重点关注胃肠道症状、药物反应不足、精神症状严重程度与睡眠节律紊乱以及肠道微生物群特征显著偏离健康标准的患者。整合临床表型与微生物特征的模型将为精准应用干预策略提供基础,最终推动微生物群靶向治疗的系统化及个性化发展。
我们每个人都在不断追求身心健康的道路上前行,理解肠道微生物群在我们的心理与生理健康中所扮演的角色,不仅能增进我们对自身健康的认识,更能激励我们在日常生活中关注饮食、生活方式等易被忽视的细节。希望未来的研究能够持续启发我们,推动科学领域的进步,为那些受到精神障碍困扰的人们带来新的希望和解决方案。通过这样的努力,我们将共同迈向一个更加健康和明亮的未来。
注:本账号发表的内容仅是用于信息的分享,在采取任何预防、治疗措施之前,请先咨询临床医生。
主要参考文献:
Huang, Z., Huang, Z., Du, Z., Gao, X., Jiang, Y., Zhou, Z., & Zhu, H. (2026). Role and mechanism of gut microbiota and metabolites in schizophrenia complicated with sleep disorder. Gut Microbes, 18(1). https://doi.org/10.1080/19490976.2025.2607817.
McCutcheon RA, Reis Marques T, Howes OD. Schizophrenia-An Overview. JAMA Psychiatry. 2020 Feb 1;77(2):201-210.
Meyer N, Faulkner SM, McCutcheon RA, Pillinger T, Dijk DJ, MacCabe JH. Sleep and Circadian Rhythm Disturbance in Remitted Schizophrenia and Bipolar Disorder: A Systematic Review and Meta-analysis. Schizophr Bull. 2020 Sep 21;46(5):1126-1143.
Reeve S, Sheaves B, Freeman D. Sleep Disorders in Early Psychosis: Incidence, Severity, and Association With Clinical Symptoms. Schizophr Bull. 2019 Mar 7;45(2):287-295.
McGuinness AJ, Davis JA, Dawson SL, Loughman A, Collier F, O’Hely M, Simpson CA, Green J, Marx W, Hair C, Guest G, Mohebbi M, Berk M, Stupart D, Watters D, Jacka FN. A systematic review of gut microbiota composition in observational studies of major depressive disorder, bipolar disorder and schizophrenia. Mol Psychiatry. 2022 Apr;27(4):1920-1935.
Mayeli A, LaGoy AD, Smagula SF, Wilson JD, Zarbo C, Rocchetti M, Starace F, Zamparini M, Casiraghi L, Calza S, Rota M, D’Agostino A, de Girolamo G; DiAPAson Consortium; Ferrarelli F. Shared and distinct abnormalities in sleep-wake patterns and their relationship with the negative symptoms of Schizophrenia Spectrum Disorder patients. Mol Psychiatry. 2023 May;28(5):2049-2057.
Penninx BWJH, Lange SMM. Metabolic syndrome in psychiatric patients: overview, mechanisms, and implications. Dialogues Clin Neurosci. 2018 Mar;20(1):63-73.
Zhu C, Zheng M, Ali U, Xia Q, Wang Z, Chenlong, Yao L, Chen Y, Yan J, Wang K, Chen J, Zhang X. Association Between Abundance of Haemophilus in the Gut Microbiota and Negative Symptoms of Schizophrenia. Front Psychiatry. 2021 Jul 30;12:685910
谷禾健康
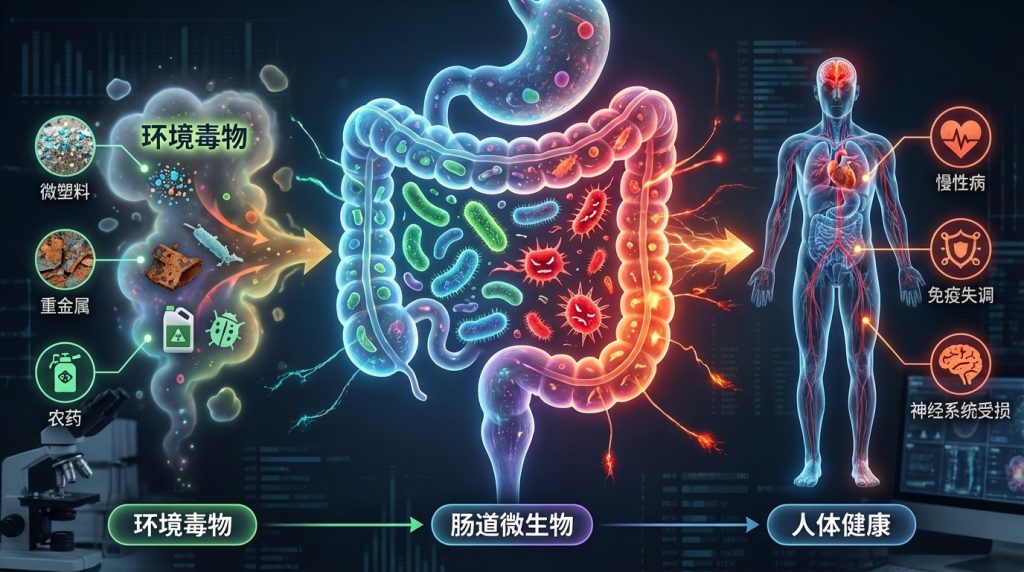
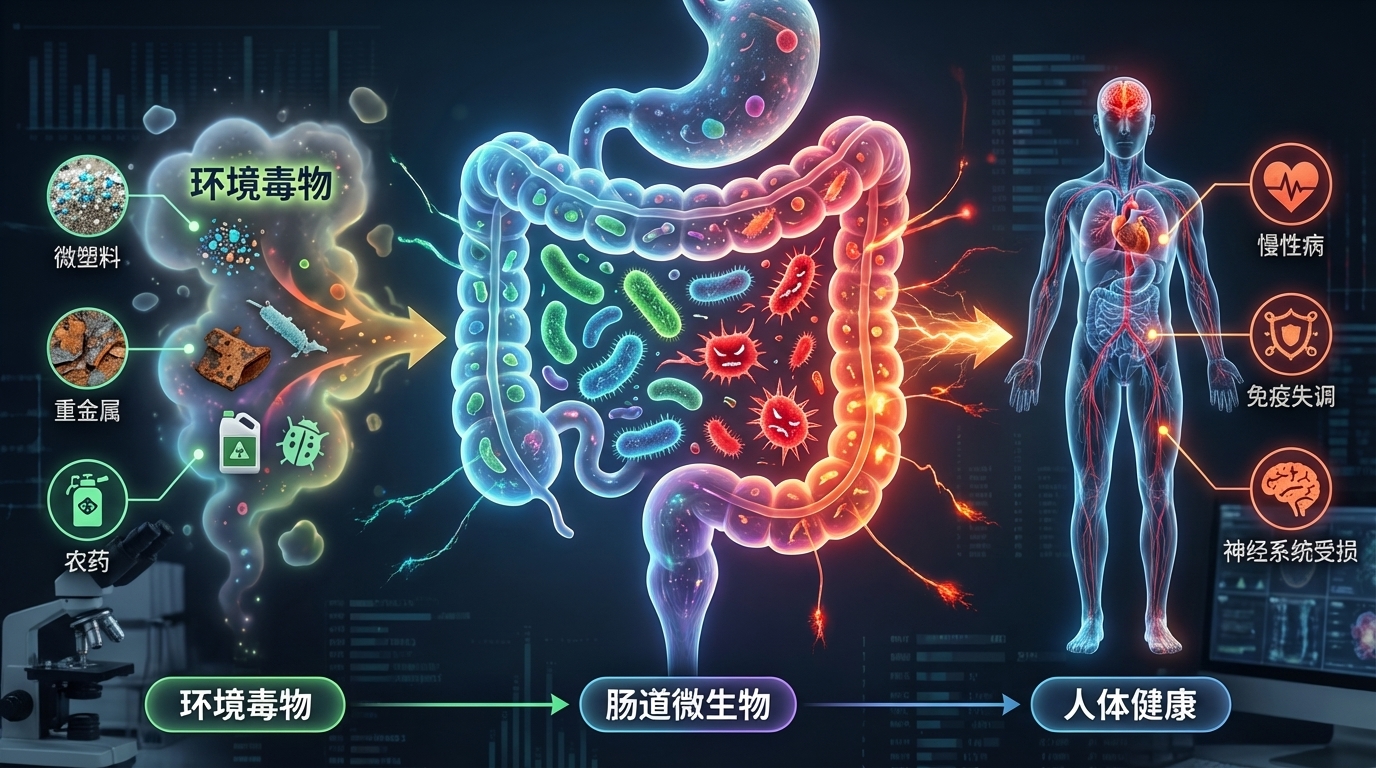
在现代社会,环境毒物已成为影响人类健康且尚未得到充分研究的风险因素。这些有害物质,从工业化学品和污染物到日常家居用品,均可能通过复杂的生物机制对健康产生深远影响。尤其令人关注的是,研究发现这些环境毒物不仅直接影响人体,还对肠道微生物群这个复杂的生态系统造成显著干扰。
肠道微生物群是我们消化道内的重要组成部分,对调节免疫系统、代谢功能和神经活动等方面起着关键作用。例如,肠道菌群能够通过产生短链脂肪酸(SCFAs)来调节免疫反应,增强肠道屏障的功能,从而降低慢性炎症的风险。然而,若这种微妙的平衡被扰动,将可能引发一系列健康问题,包括慢性炎症、肥胖、糖尿病、癌症和神经退行性疾病等。
研究表明,环境毒物的暴露(如铅、镉、农药和邻苯二甲酸盐等)会导致肠道微生物的组成和功能改变。例如,铅暴露与有益细菌数量的减少相关,导致乳球菌和阿克曼菌减少,而脱硫弧菌和大肠杆菌等机会性致病菌则显著增多。此外,还发现环境毒物影响下维生素和胆汁酸的浓度失衡,以及一氧化氮生成的增加也随之发生。这直接影响宿主的代谢和免疫功能。
相反,肠道微生物组也能影响环境毒物的毒性。例如,某些肠道细菌能够代谢并转化环境中的化学物质,从而减轻它们对宿主的损害。一项研究指出,某些益生菌如植物乳杆菌能够帮助降解体内的有机污染物,减少其生物积累和毒性。此外,肠道微生物能通过直接与环境毒物相互作用、影响其生物利用度,间接改变其对健康的影响。
本文通过综合各领域的研究成果,探讨环境毒物如何通过肠道微生物组影响人类健康,尽量基于研究结论去揭示环境毒物与肠道微生物组之间的复杂关系。本文还将探讨如何通过调整饮食与生活方式来调控肠道微生物反应,从而缓解环境毒物的潜在危害。
我们希望本文不仅能为学术界提供有价值的见解,还能激发公众对环境健康问题的关注,共同应对这一全球性挑战。
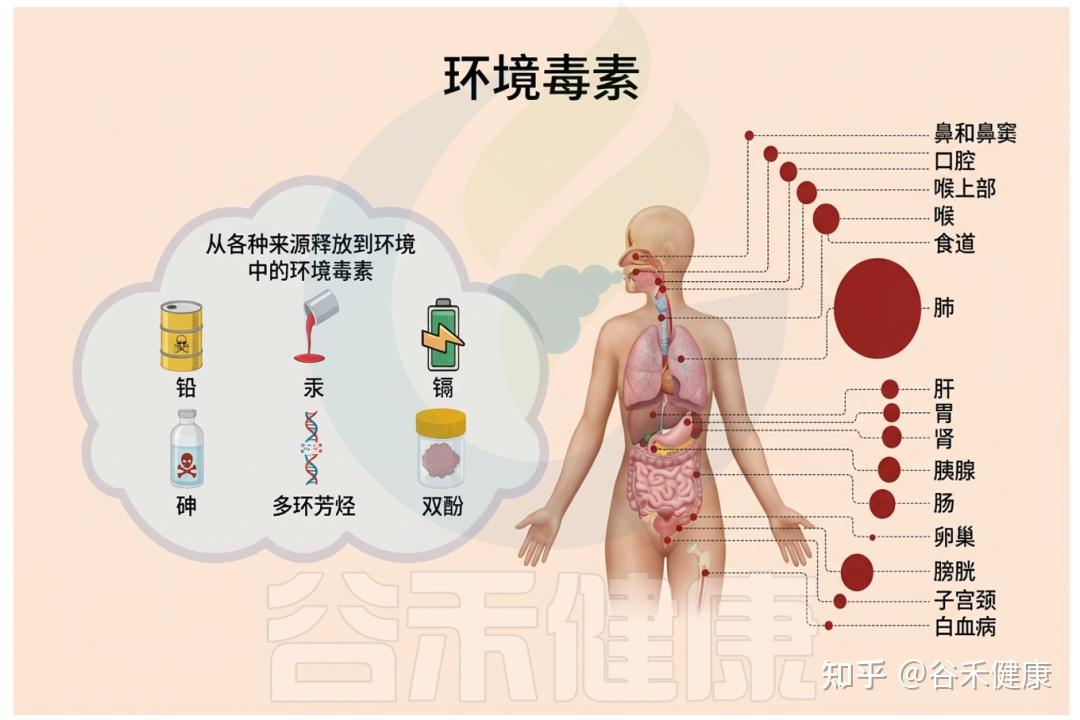
▸ 什么是环境毒物?
环境毒物是指广泛存在于空气、水、土壤、食品和日常用品中的有害化学或金属物质,如重金属(铅、汞、镉、砷)、农药、工业有机污染物、增塑剂(邻苯二甲酸盐)等。
它们可通过饮食、饮水、吸入或皮肤接触进入人体,扰乱机体免疫、代谢和神经等系统,进而增加多种慢性疾病甚至癌症的风险。
多种引起毒性的环境毒物
★ 剂量和胃肠道对物质毒性有重要影响
帕拉塞尔苏斯(Paracelsus,1493-1541)提出的名言“仅剂量决定某物不是毒药”奠定了当代毒理学的核心原则,强调评估物质毒性必须关注剂量。
他另一句“生命中最重要的事情发生在消化道的开始和结束之间”,突出了消化系统在毒理学中的重要性。由此引出对环境毒物与胃肠道微生物群相互作用的研究,强调剂量对毒性的关键影响,以及肠道内数万亿微生物对人类健康与疾病的重要作用。
▸ 胃肠道微生物与环境毒物
胃肠系统是人体微生物最密集的区域,细菌量从胃的101–103 CFU/mL到结肠的1011–1012 CFU/mL不等,已鉴定出数千种细菌,显示肠道微生物群高度复杂,以细菌为主,古细菌、真菌和原生动物为次要成分。
微生物群参与胃肠道的形成与稳态,并与免疫和神经系统协同,其与摄入外源性物质存在密切且重要的相互作用。
▸ 环境毒物扰动肠道微生物群
研究表明,环境毒物暴露会显著扰动肠道微生物群。如镉暴露与微生物多样性降低及特定菌群丰度变化相关;汞暴露同样可改变菌群构成,并可能促进其整体毒性作用。
由于肠道微生物群在营养代谢、免疫调节及抵御病原体方面发挥关键作用,这一脆弱生态系统的失衡将损害上述功能,从而危及宿主健康。
微生物组与环境毒物的相互作用
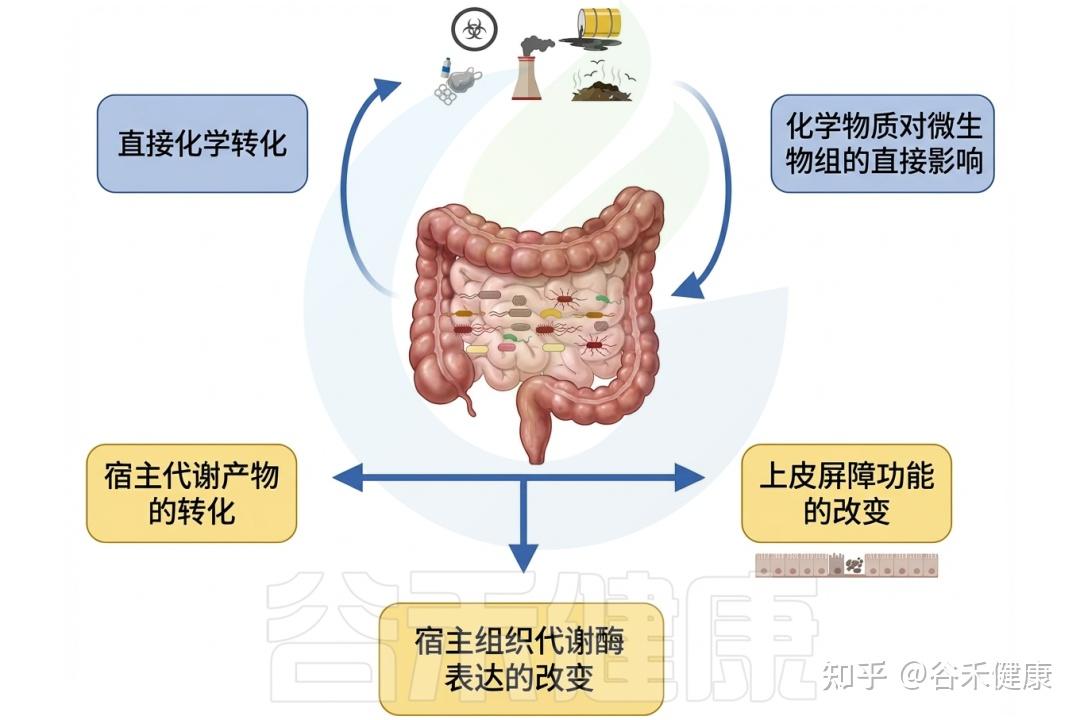
▸ 肠道微生物影响环境毒物毒性
相反,肠道微生物群可以通过各种机制影响环境毒物的毒性。微生物可以改变环境毒物的化学形态,影响其吸收和生物利用度。
此外,某些细菌具有解毒或隔离环境毒物的能力,可能减轻它们对宿主的有害影响。肠道微生物组参与调节炎症和免疫反应,使环境毒物与宿主毒性之间的关系进一步复杂化。
肠道微生物群影响环境毒物的生物利用度和毒性
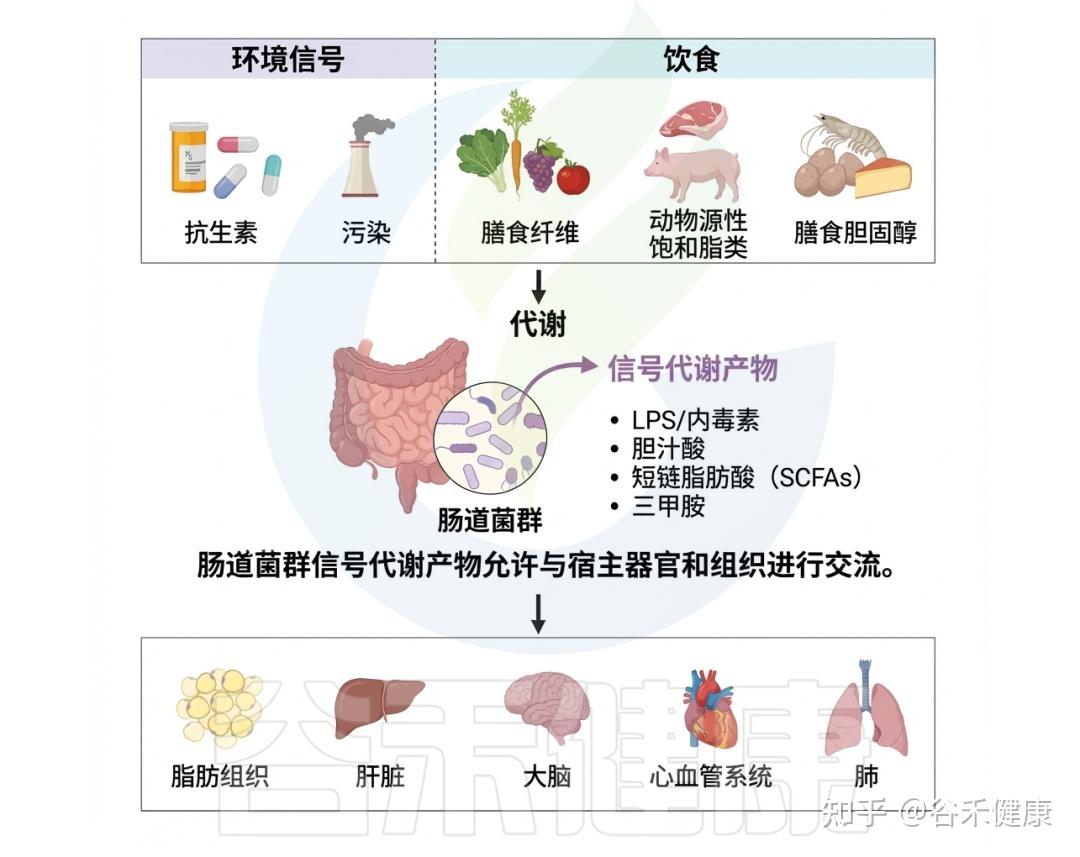
深入理解肠道微生物与环境毒物之间的复杂互作,是全面认识环境暴露相关健康结局的关键。环境毒物与肠道微生物组之间的精细关系突显了环境毒理学的多维性。随着对肠道微生物组认识的不断加深,其在调控环境毒物健康效应中的核心作用日益清晰。
环境毒物对肠道微生物群及人体的影响
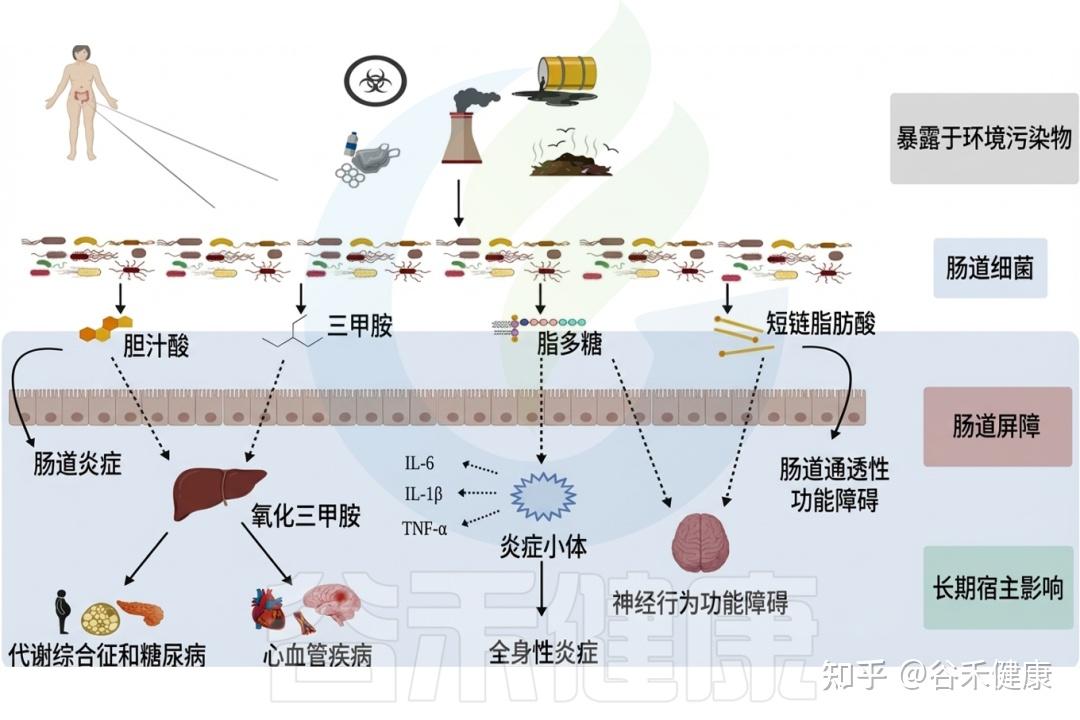
环境毒物影响肠道微生物组,反过来微生物组也调节环境毒物毒性,这一双向作用已成为快速发展的研究热点,对人类健康和环境管理具有重要意义。只有全面阐明环境污染物与胃肠道微生物群的相互作用,才能制定有效策略减轻健康损害,维护个体与生态系统的整体福祉。下面我们将详细具体地阐述日常生活环境中常见有毒物质与肠道微生物群的相互作用及其对人体健康的影响。
▸ 邻苯二甲酸盐(PAE):来源、健康影响
▸ 什么邻苯二甲酸盐(PAE)?
直接说“邻苯二甲酸盐”(PAE),很多人可能并不了解;但如果说它是一种用来让塑料更柔软、有弹性、不易脆裂的添加剂,这样可能就容易理解多了。
▸ 食品、日用品、玩具、医疗用品中都有PAE
人类接触邻苯二甲酸盐(PAE)可分为直接和间接两类。直接接触指直接使用PAE或含PAE的产品;间接接触则是PAE通过浸出或渗透污染环境或其他产品。研究显示,截至2017年,全球PAE年产量已超过600万吨,其年消耗量持续增加,人群体液样本中PAE代谢物检出频率亦在升高。
食品是人类暴露PAE的重要来源之一,已在酒精饮料、食用油、乳制品、饮用水、肉类、家禽和蔬菜等中检测到。其脂溶性、低熔点、高沸点及易溶于乙醇等特性,促进其由接触材料迁移至食物并被摄入。
在儿童用品中,塑料玩具、牙胶和餐具因价廉耐用而被广泛使用,部分含有邻苯二甲酸酯(PAEs)的产品可能导致儿童通过手口接触和含吮行为摄入该类毒物。
在医疗领域,邻苯二甲酸二(2-乙基己基)酯(DEHP) 常作为医疗器械增塑剂,为留置类器械提供柔韧性。因其不与塑料形成化学键,使用中易析出并在体内累积。药物制剂中部分杂质来源于增塑剂的浸出或迁移。片剂和胶囊通常包裹聚合物包衣,以调控其在胃肠道内释放的时间和部位。
最常见的邻苯二甲酸盐
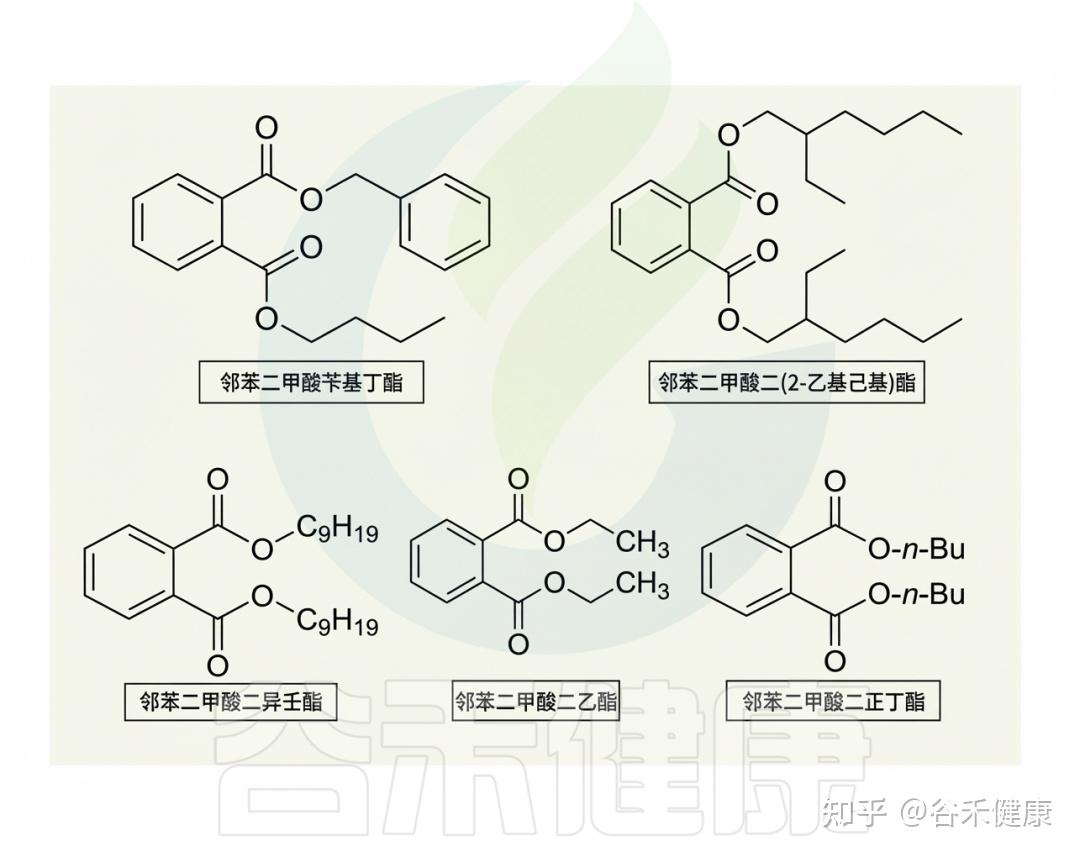
多种日常用品,如清洁剂、指甲油、香水和个人护理品中普遍含有PAE,邻苯二甲酸二乙酯(DEP)常作香精定香剂。研究表明,环境PAE可沉积于棉和聚酯纤维,且棉中浓度更高,这些纺织品主要经皮肤致暴露。
此外,PAE还可由家用产品、服装、建材和汽车部件等释放至空气,通过吸入进入人体。
▸ PAE暴露与多种健康问题有关
目前,PAE暴露已被关联于多种健康问题,包括内分泌与生殖功能紊乱、性早熟、子宫内膜异位症、性发育异常、不孕不育、胎儿发育异常、乳腺癌和皮肤癌、肥胖、2型糖尿病、注意力缺陷多动障碍、自闭症谱系障碍,以及心、肝、肾毒性、哮喘和过敏等。
邻苯二甲酸盐对人体健康造成的影响
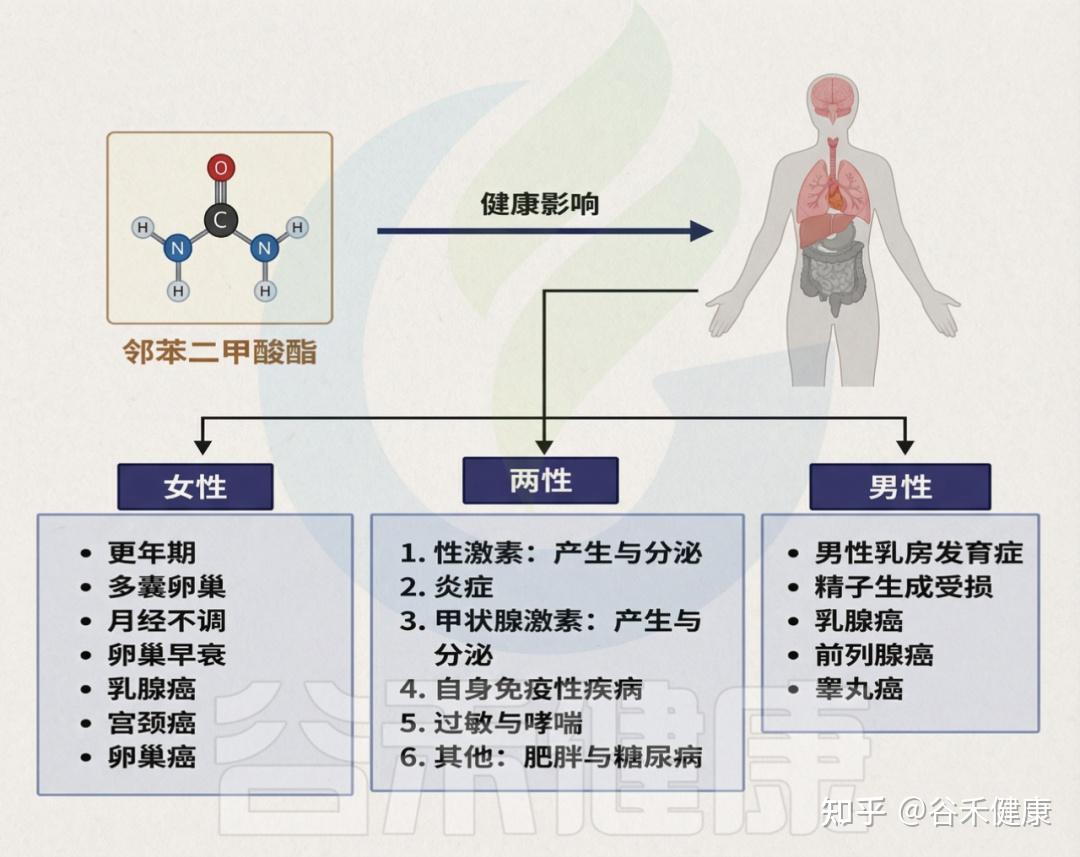
需强调的是,儿童与成人对PAE的反应可能不同,儿童因频繁手口行为而更易摄入,暴露风险更高。
▸ 邻苯二甲酸盐(PAE)与肠道微生物的互作
邻苯二甲酸盐(PAE)因广泛存在及其潜在健康危害而备受关注。近期研究逐步揭示PAE暴露与肠道菌群(GM)之间的复杂联系,表明其可影响微生物组成及宿主健康。
▸ 暴露于PAE后,乳杆菌和双歧杆菌减少
暴露于常见邻苯二甲酸盐(PAE)化合物邻苯二甲酸二(2-乙基己基)酯(DEHP) 后,多种关键菌种水平明显变化,其中乳杆菌和双歧杆菌等有益菌显著减少,导致整体菌群多样性和丰度发生重塑。
PAE经摄入或吸收后在体内代谢,产生可干扰微生物生长和代谢的活性产物;同时,PAE还可能损伤微生物细胞结构或关键代谢过程,打破菌群平衡。
▸ PAE可能营造导致菌群失衡的环境
新证据显示,PAE暴露可引发肠道炎症并削弱黏膜屏障,从而营造有利于菌群失衡的环境。人群流行病学研究亦支持这一关联:在成人队列中发现,尿中PAE代谢物水平与肠道微生物多样性及丰度变化之间存在显著相关。
这些结果突显PAE相关菌群生态失调在实际人群中的重要性,并提示其对公共卫生干预具有潜在影响。PAE导致的肠道微生物群改变不仅破坏肠道微生态,还影响宿主整体健康和疾病易感性。肠道微生物群在维持代谢稳态、调节免疫功能及保障肠屏障完整性等方面至关重要;因此,PAE 诱导的菌群失衡可能增加代谢综合征、胃肠道疾病、免疫失调及神经发育异常等多种健康风险。
▸ PAE还通过营养可用性和免疫影响肠道菌群
此外,PAE还可通过改变微生物生长与代谢所需营养和底物的可及性来影响肠道微生物群,干扰肠腔中膳食成分的吸收和利用,并通过调节肠上皮营养转运与代谢相关基因的表达,改变宿主—微生物相互作用。营养供给和宿主信号的变化共同塑造肠道微生物群的结构与功能。
PAE还可通过调节宿主免疫反应间接影响菌群。已有研究将PAE暴露与免疫失调联系起来,如炎症水平升高和免疫细胞功能异常,这会改变肠道微环境和菌群构成。肠道炎症有利于有害菌繁殖并抑制有益菌生长。PAE还与破坏肠上皮屏障完整性相关,导致通透性增加及微生物产物大量进入血液,即“肠漏”现象,从而诱发系统性免疫激活和炎症,进一步影响肠道微生物群的组成和功能。
▸ 肠道菌群调节PAE的代谢和生物效应
邻苯二甲酸盐(PAE)与肠道微生物群之间存在双向关系:PAE可改变肠道微生物群的组成和活性,而肠道微生物群又能调节PAE的代谢和生物效应。
研究发现,肠道细菌具有多种酶,可通过水解、还原和氧化等过程分解PAE。由于肠道微生物群的组成和代谢活性在个体间差异显著,PAE的代谢效率及对其不良作用的易感性亦随之不同。部分菌群可将 PAE 转化为毒性较低或更易排出的代谢物,有助于解毒并降低健康风险;而特定菌种则可能将PAE转化为更具毒性的代谢物,放大其对宿主的危害。
此外,肠道微生物群还能调节机体对 PAE 暴露的免疫和炎症反应,从而影响 PAE 相关疾病的发生风险。例如,肠道细菌可通过与宿主免疫系统互作,改变 PAE 诱导的炎症程度。研究表明,在炎症性肠病(IBD)等慢性炎症性疾病中,菌群失调引起的持续炎症,可进一步加剧 PAE 对肠道健康与功能的负面影响。
▸ 邻苯二甲酸盐(PAE)对肠道健康的影响
▸ 破坏肠道屏障功能
邻苯二甲酸盐(PAE)通过影响紧密连接蛋白破坏肠上皮完整性。PAE 可干扰这些蛋白的表达和组装,使紧密连接减弱、屏障通透性升高。多项研究发现,暴露于PAE会降低关键屏障蛋白水平,导致屏障功能下降。
此外,PAE 可在肠上皮诱导氧化应激(OS)和炎症,进一步削弱屏障功能。其通过提高活性氧(ROS)水平、抑制抗氧化酶活性,导致脂质、蛋白质和 DNA 氧化损伤,并破坏紧密连接结构。
PAE 还能诱导肠黏膜炎症,增加屏障负担,可激活巨噬细胞、树突状细胞等免疫细胞,促进 IL-6、TNF-α、IL-1β 等促炎因子及趋化因子释放,加重炎症并损伤屏障。
同时,PAE 可改变肠道微生物组组成与功能,诱发菌群失调,导致通透性升高和屏障障碍。其暴露会破坏菌群平衡,减少短链脂肪酸产生,部分菌还可将 PAE 代谢为有害或促炎产物,进一步加重屏障损伤。
▸ 邻苯二甲酸盐的促炎作用
PAE与肠道炎症密切相关,多项研究表明其长期暴露可促发并加重消化道炎症。PAE通过激活巨噬细胞、树突状细胞和淋巴细胞,诱导 IL-6、TNF-α、IL-1β、IL-8 等促炎因子和趋化因子产生,招募更多免疫细胞并加剧肠壁损伤和炎症,同时打破促炎与抗炎信号平衡,放大炎症反应。
PAE还能在肠黏膜诱导氧化应激,进一步推动炎症和组织损伤。其通过增加活性氧生成、抑制抗氧化酶活性,导致脂质、蛋白质和 DNA 氧化损伤,并激活炎症通路,放大肠道炎症级联反应。动物研究证实,PAE 暴露可显著引起肠道炎症。
▸ PAE可诱发炎症性肠病、肠易激综合征等疾病
PAE可通过破坏肠道屏障、诱导炎症和干扰肠道微生物群,整体损害肠道健康,并促进炎症性肠病(IBD)、肠易激综合征(IBS)和结直肠癌(CRC)等疾病的发生与进展。
慢性肠炎是炎症性肠病(IBD)核心病理环节,并与结直肠癌风险升高相关。动物研究表明,PAE能导致结肠炎症和氧化应激,产生类似结肠炎的病理改变并增加CRC易感性,提示 PAE 相关炎症可能通过组织破坏、免疫失衡及形成促癌微环境,加速肠道疾病进程。
此外,PAE 对肠道微生物群的干扰也是影响肠道疾病的重要因素。菌群组成和多样性改变(菌群失调)与 IBD、IBS、CRC 等密切相关。PAE 暴露可打乱菌群平衡,减少有益菌、增加有害菌,改变宿主—微生物互作、免疫稳态和代谢途径,从而共同促进肠道相关疾病的发生与恶化。
小结
邻苯二甲酸盐(PAE)广泛存在于消费品中,经摄入或吸收后代谢为具生物活性的产物,可显著改变肠道菌群组成与功能,降低多样性并引发菌群失调。
PAE 对肠道的危害不仅包括破坏屏障和诱导炎症,还在炎症性肠病、肠易激综合征和结直肠癌等疾病的发生与进展中发挥重要作用。通过纵向和机制研究加深对邻苯二甲酸盐–肠道微生物群关系的理解,将为降低PAE暴露相关健康风险提供依据,亦是维护肠道健康和应对环境暴露的关键。
3
农药和肠道微生物群
伴随全球人口增长,对高产与优质农产品的需求推动农药使用急剧增加,以满足粮食供给并追求经济效益。然而,农药的不受控和不合理施用对农产品和整个生态系统构成潜在毒性威胁。由于农药在土壤中的高持久性及其在大气和水体中的残留,非靶标生物(尤其是动物和人类)通过摄入受污染的食物和水而面临更高的农药暴露风险。
大量研究表明,农药暴露与癌症、哮喘、激素紊乱和过敏等疾病相关;同时,多种农药的联合作用可诱发肠道菌群失调,改变微生物组成与功能以及宿主代谢表型。
▸ 肠道菌群失调可作为农药暴露的生物标志物
肠道微生物群的多样性对维持宿主正常生理功能至关重要。最新研究表明,农药暴露会显著影响肠道微生物群,菌群失调可作为评估农药毒性的潜在生物标志物。
▸ 农药导致肠道微生物代谢改变
精确评估特定农药引起的菌群失调及肠道毒性,有助于理解微生物群对污染物暴露的响应机制,并挖掘诊断相关疾病的生物标志物。例如,在二嗪农(一种广谱、高效的有机磷杀虫剂)暴露下,肠道微生物相关信号通路发生改变,导致代谢物谱重塑,并以性别依赖的方式触发神经毒性。这类由微生物产生的神经毒性代谢物可用作二嗪农相关肠道毒性的生物标志物。
各类农药对肠道微生物群的影响
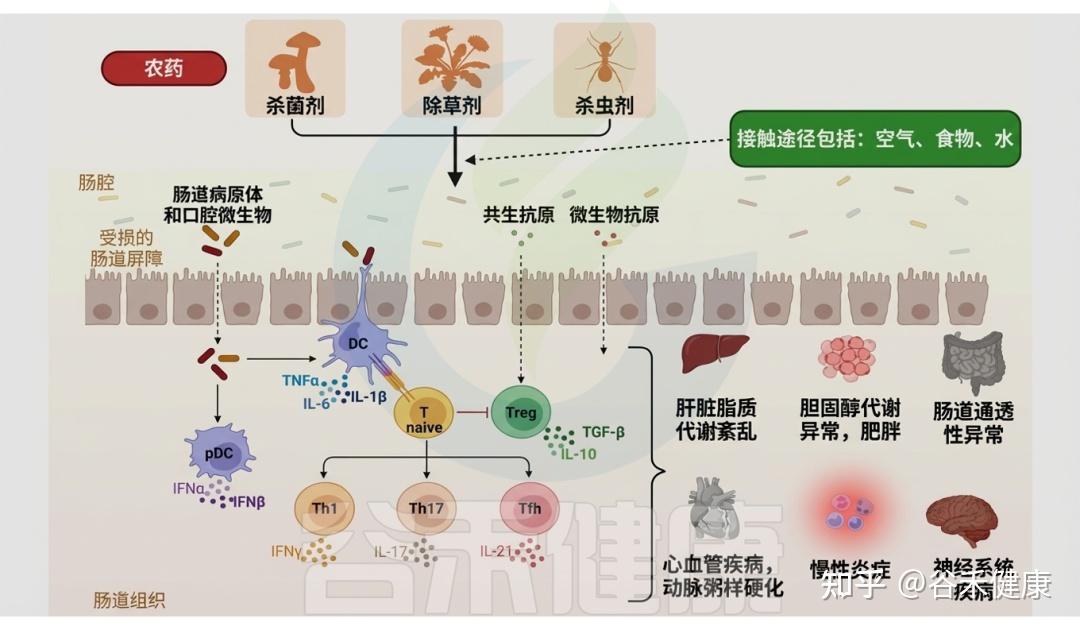
DOI:10.1201/9781003489221-6
农药毒理学风险评估依赖明确且可靠的终点。需要筛选合适的生物标志物,限定其使用条件,界定诊断阈值和异常范围,建立作用机制,并明确其在何种场景下最具适用性。
注:欧洲食品安全局已指出,微生物多样性在环境污染物毒性和健康风险评估中具有重要意义,但仍需进一步界定方法学的局限性、研究空白、纳入/排除标准以及数据处理与解释的标准化要求。
▸ 农药相关毒性还受饮食、年龄、胃肠状况影响
肠道菌群对宿主健康的影响及其在农药相关毒性中的作用极为复杂,还受到饮食、年龄、遗传背景、胃肠动力、地理位置和抗生素使用等多重因素干扰。
要全面理解菌群毒性与宿主健康之间的关系,仍需大量系统研究。针对农药暴露对肠道菌群和宿主健康影响的文献中普遍存在方法学不足:多数研究缺乏体内、体外实验流程及分析手段的标准化与优化。标准化是确保实验可重复性和结果可比性的关键步骤;体外发现也应在体内模型中得到验证。
此外,农药毒理实验的设计必须能准确测定化学残留量及其生物学效应,从而构建可靠的剂量–反应关系,并最终界定慢性暴露水平及其健康风险。
小结
除已阐明的分子通路外,多种细胞过程也可能受到农药毒性的影响,肠道微生物组成与农药毒性之间的关联仍需在人群中深入验证。近期研究已提示子宫内农药污染及其跨代效应,多代暴露人群的肠道微生物组更易发生改变。在农业生态系统中,农民和一线工人因高水平残留及职业暴露而面临严重健康风险;同时,农药在食物链中的渗透污染也亟需持续监测。
因此,有必要系统评估农药污染引起的肠道菌群失调对公众健康的长期影响,并制定有效的干预与缓解策略。对新型和现用农药的风险评估应在透明、统一的框架下进行,系统研究其使用与对人群和环境影响之间的关系。同时,必须为相关实验所得数据的解读制定明确的标准和指南,以规范各类农药风险研究与监管实践。
4
有机污染物和肠道微生物群
近年来,石化、塑料、合成纤维、焦化、印染、印刷等行业的快速发展,导致环境中高浓度有机污染物(OPs)广泛存在。
▸ 常见的有机污染物
有机污染物种类繁多,对环境和人类健康均构成潜在威胁。其来源广泛,包括农用化学品和药品、个人护理品、非法药物、工业污染物、阻燃剂、增塑剂、多环芳烃(PAHs)、卤代多环芳烃、二噁英及其他持久性有机污染物(POPs)残留等。它们通过多种人类活动进入环境,如污水处理厂排放、废弃物无序排放、前体物质降解、海滩塑料碎片累积、工业生产及热处理过程等。
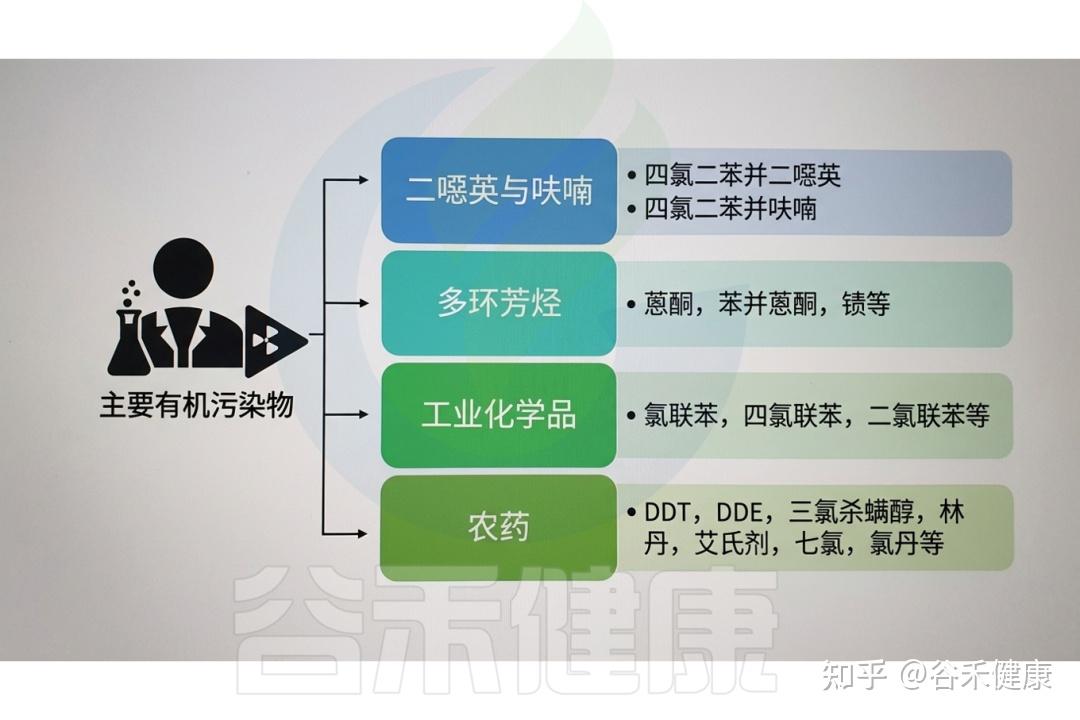
常见的有机污染物类别及示例
DOI:10.1201/9781003489221-7
常见的有机污染物(OPs)包括以下物质:
农药:用于农业、家庭和公共卫生等场景的害虫防治,包括杀虫剂、除草剂、杀菌剂和杀鼠剂。
溶剂:广泛用于清洗、脱脂及化学反应的有机溶剂,如苯、甲苯、二甲苯及三氯乙烯(TCE)等氯代溶剂。
药物:经人畜排泄或不当处置进入环境的药物化合物,包括抗生素、激素、止痛药及其他处方药。
多氯联苯(PCB):一类曾广泛用于电气设备、液压油和工业过程的合成有机物,属于具有生物累积性的持久性有机污染物。
二噁英:在废物焚烧及含氯化学品生产等工业过程中产生的剧毒副产物,具有高度持久性和生物累积潜力。
▸ 有机污染物与肠道微生物群的互作
▸ 有机污染物引发菌群失调、炎症
研究表明,有机污染物(OP)可扰乱肠道微生物群的平衡和功能,引发菌群失调、炎症,并增加多种疾病风险。
常用除草剂草甘膦(GLP)是其中一例,农产品中常可检出。GLP 暴露会降低动物和人群中的肠道微生物群多样性。研究发现,接触 GLP 会减少双歧杆菌、乳杆菌等有益菌,同时增加梭菌等潜在有害菌。
此外,多氯联苯(PCB)和多溴联苯醚(PBDE)等工业化学品也被证明与肠道微生物群变化相关,PBDE 暴露可导致变形菌增加、拟杆菌减少,引发菌群失调和炎症。
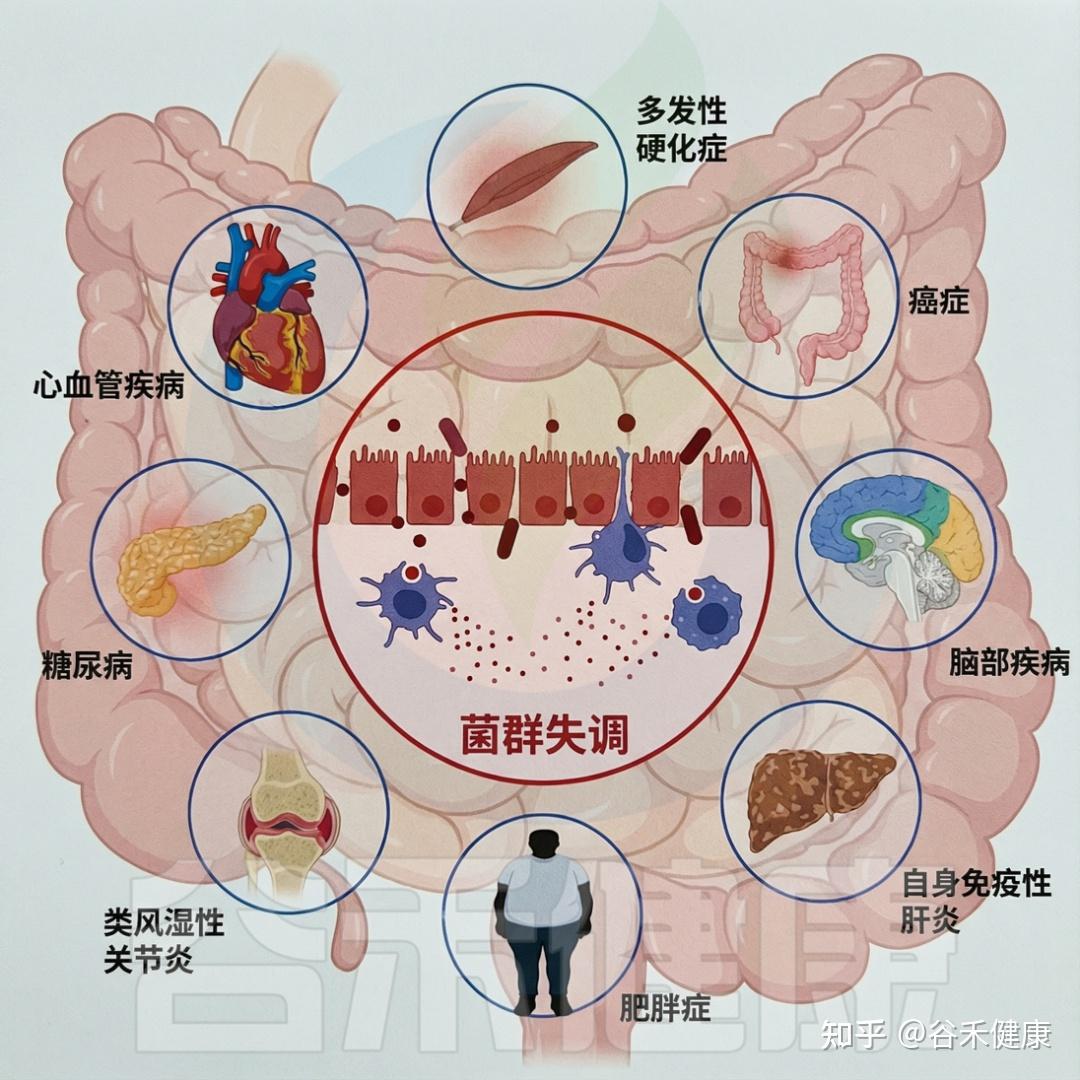
生态失调会导致各种不良的健康结果
DOI:10.1201/9781003489221-7
▸ 有机污染物损害肠屏障、诱发肠炎
有机污染物(OP)还可能损害肠屏障完整性,屏障受损后,微生物产物和毒素更易进入血液,引起炎症,并促进炎症性肠病(IBD)和代谢综合征(MS)等疾病的发生与进展。
同时,OP 还能干扰宿主–微生物互作,打破有益菌与致病菌平衡。空气污染及烧烤、熏制食品中的多环芳烃(PAH)可改变肠道菌群对胆汁酸的代谢,引发失调和炎症。
有机磷杀虫剂与短链脂肪酸(SCFA)异常相关,而 SCFA 对肠道和免疫功能至关重要。长期 OP 暴露可致轻度慢性肠炎,促炎因子和免疫活性升高,进一步加剧菌群失调。研究还发现,多氯二苯并二恶英(PCDD)、多氯二苯并呋喃(PCDF)等工业污染物同样可诱发肠炎并改变特定菌群数量。
▸ 肠道微生物群能改变有机污染物毒性
另一方面,肠道微生物群也可通过多种酶促途径调节有机污染物的毒性。肠道微生物能够将有机磷转化为性质不同的代谢物,其毒性可能升高或降低。
研究显示,肠菌产生的酶可将多环芳烃分解为毒性较低或更易清除的形式。例如,部分梭菌属菌株可将致癌多环芳烃苯并[a]芘(BaP)转化为危害较小的羟基化代谢物;肠道微生物群来源的细胞色素 P450 单加氧酶可氧化多环芳烃,生成具有不同生物效应的代谢物。
对于以高毒性和持久性著称的多氯联苯 (PCB),肠道微生物群能通过还原脱氯途径促进其代谢,即逐步去除分子上的氯原子。厌氧菌 Dehalococcoidesspp. 已被证实可催化 PCB 脱氯,将高度氯化同系物转化为毒性较低或近乎无毒的产物。类似的微生物过程会影响 PCB 在机体内的生物利用度和实际危害。
▸ 假单胞菌、芽孢杆菌等可减轻有机污染物毒性
肠道细菌还可通过水解与解毒过程分解有机污染物(OP)。假单胞菌(Pseudomonas)、芽孢杆菌(Bacillus)等可产生有机磷水解酶,切断 OP 分子中的磷酸酯键,促进其在胃肠道内的解毒和清除,从而减轻对宿主的毒性。
此外,三氯乙烯(TCE)、四氯乙烯(PCE)等常见于受污染地下水和土壤的氯代溶剂,也可被肠道微生物群通过还原脱氯及其他酶促反应代谢。Dehalococcoides spp. 含有还原性脱卤酶,可去除 TCE 和 PCE 中的氯原子,将其转化为毒性更低的乙烯和乙烷。此类微生物转化过程对环境中氯代溶剂的自然衰减至关重要。
▸ 有机污染物对肠道健康的影响
大量研究表明,不同有机污染物可干扰肠屏障,损害胃肠道健康。
▸ 削弱肠道屏障,上调炎症因子
双酚 A (BPA) 暴露可通过改变紧密连接蛋白的表达和分布削弱肠屏障,而紧密连接蛋白对维持上皮完整性至关重要。
多氯联苯 (PCB)暴露则可诱导氧化应激和肠壁炎症,破坏屏障功能。进一步证实,PCB 同系物混合暴露会提高小鼠肠通透性,并伴随上皮促炎细胞因子增加及 NF‑κB 通路激活。
多种广泛存在于工业和消费品中的化学物质也被证明会影响肠屏障功能。全氟辛烷磺酸(PFOS)暴露会提高小鼠肠通透性,并伴随紧密连接蛋白减少和炎症因子上调。邻苯二甲酸二(2‑乙基己基)酯(DEHP)暴露会增加大鼠肠通透性,与 occludin 和 ZO‑1 表达下降及肠黏膜活性氧升高相关。
▸ 有机污染物会诱发或加重胃肠道疾病
有机污染物(OP)可通过干扰多种胃肠生理过程诱发或加重胃肠道疾病,并参与炎症性肠病(IBD)、肠易激综合征(IBS)和结直肠癌(CRC)的发生发展。
其主要机制包括影响肠道屏障、免疫调节及炎症。双酚A(BPA)暴露会破坏肠屏障并诱导肠黏膜炎症;动物实验表明,多氯联苯(PCB)可增加肠通透性和免疫细胞浸润,从而加剧肠炎并可能触发 IBD。OP 还可通过影响肠蠕动、内脏高敏和免疫反应与 IBS 相关:草甘膦 (GLP)暴露会扰乱肠道微生物群并在动物中诱导内脏高敏;全氟化合物(PFC)则与肠蠕动改变和内脏疼痛有关,提示其可能参与IBS发病。
▸ 调节肠道微生物以解毒有机污染物
肠道微生物群参与药物、环境污染物和膳食成分的代谢与清除,在解毒过程中至关重要。其与外源物之间的复杂相互作用依赖多种微生物酶和代谢途径,对维持宿主健康具有关键意义。
已经提出了几种方法来调整肠道微生物群以增强其解毒能力,包括饮食改变以及益生菌和益生元的使用。
▸ 纤维、多酚和发酵食品的摄入增强肠道菌群的解毒作用
一种策略是通过饮食干预促进有利于解毒的有益肠道菌群。研究表明,膳食纤维、多酚和发酵食品有助于维持肠道微生物群平衡并增强解毒功能。
高纤维、低脂、以植物性食物为主的饮食可促使肠道微生物群朝有利方向改变,如增加产丁酸菌、减少潜在有害菌,并与炎症标志物下降和代谢健康改善相关,从而可能提升机体排毒能力。
富含多酚的食物同样可以调节肠道微生物群并提高解毒潜力。研究发现,补充富含多酚的葡萄提取物可显著增加双歧杆菌和乳杆菌等有益菌,并改善代谢指标和氧化应激标志物,提示解毒能力增强。
▸ 补充益生菌和益生元改善代谢解毒能力
益生菌是活微生物,足量摄入可带来健康益处,而益生元是不可消化的膳食纤维,专门促进肠道有益细菌的生长。研究显示,益生菌补充剂对异生素代谢和解毒有积极影响。
研究发现,给大鼠补充益生菌植物乳杆菌可通过增加粪便排泄帮助去除镉和铅等重金属。另外,添加益生元也能改变肠道微生物组成并增强解毒能力。例如,菊粉作为益生元纤维的添加使益生菌增多,潜在有害菌减少,进而改善代谢指标和炎症标志物,解毒能力提升。
益生菌的干预显示出积极作用
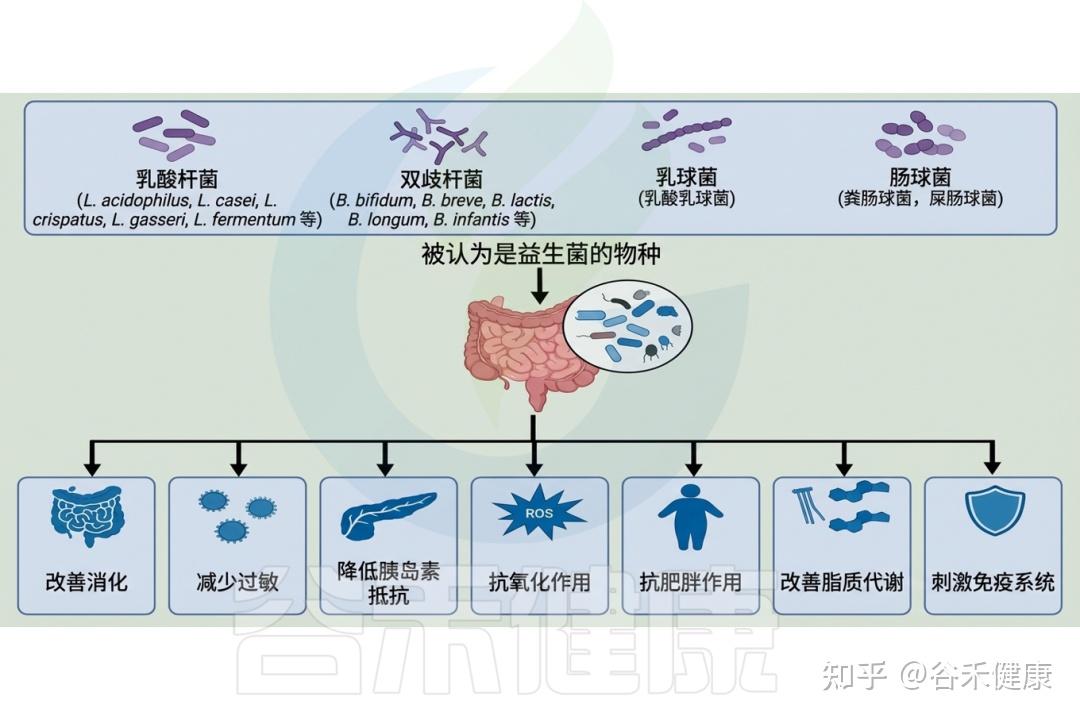
DOI:10.1201/9781003489221-7
▸ 粪菌移植促进解毒和改善健康
此外,粪便微生物群移植(FMT)是一种新兴方法,用于调整肠道微生物组并提高解毒能力。FMT 通过将健康供体的粪便转移到受者体内来恢复健康的微生物组成。研究探索了 FMT 在促进解毒和改善健康方面的潜力。
FMT 也能改变肠道微生物组成,并缓解炎症性肠病(IBD)患者的症状,显示其在疾病状态下促进解毒的前景。
▸ 微生物衍生的酶和代谢物作为潜在治疗剂
微生物衍生的酶和代谢物作为潜在治疗剂也展现了改善解毒的潜力。微生物产生的酶,如葡萄糖醛酸酶和硫酸酯酶,对分解结合代谢物和帮助清除体内异生物质至关重要。
研究表明,添加微生物葡萄糖醛酸酶能促进癌症患者的新陈代谢并增强化疗效果。此外,短链脂肪酸及次级胆汁酸等微生物代谢物可影响宿主的代谢和免疫功能,从而影响解毒过程。例如,短链脂肪酸显著调控肝脏内药物代谢酶的表达与功能,有助于改善解毒和药物清除。
小结
有机污染物(OP)和肠道微生物群之间的复杂关系突显了环境毒理学和人类健康的重要性。该领域的研究揭示了 OP 破坏肠道微生物群和影响宿主生理机能的不同方式。这些机制包括微生物组成的变化、肠道屏障功能的紊乱、炎症反应的触发以及解毒过程的调整。 OP 会加重肠道炎症,破坏代谢平衡,并通过影响肠道微生物群在慢性疾病的发展中发挥作用。
研究有机污染物和肠道微生物群是一个结合了环境毒理学、微生物学和人类健康的动态领域。通过了解背后的机制及其对健康和环境可持续性的影响,研究人员可以帮助创建新方法来降低有机污染物风险并保障公众健康。这一领域的进一步探索对于解决有机污染物带来的复杂问题并加深我们对其对人类健康和环境影响的理解至关重要。
5
铅与肠道微生物群
重金属(HM)如汞、铅、镉在环境中广泛存在,并因其毒性而备受关注。铅(Pb)是一个非必需重金属,常见的环境污染物,对人类健康构成重大风险。
▸ 铅的存在情况及危害
研究表明,城市土壤中的铅浓度通常高于环境背景值,范围在100至1000毫克/千克。一项研究发现,经济地位较低和中等的国家儿童的平均血铅含量(0.84 µg/dl)更高,其中埃及为6 µg/dl、印度为5.46 µg/dl、中国为3.71 µg/dl。即使是极低水平(2 µg/dl)的铅暴露也对健康构成威胁,因此需进一步减少铅暴露。
▸ 铅会对神经、消化、免疫等产生危害
铅接触对社会影响深远,可能导致多种疾病,特别是对儿童的神经系统和认知发展造成严重危害。铅中毒可引发神经、血液、心脏、消化、免疫和肾脏等系统的问题。
学术研究表明,铅暴露显著提高死亡率。与其他重金属一样,铅的毒性与其对靶器官的影响密切相关。研究发现,铅可降低免疫反应、增加氧化应激和炎症,并导致金属稳态失调。此外,铅还可能干扰激素功能。尽管铅危害已知,但其中毒机制仍需进一步研究。
▸ 铅对肠道微生物群的改变
▸ 短期接触铅就会显著影响肠道菌群,代谢表达下降
短期接触铅可以直接影响肠道菌群。在一项初步研究中,口服铅两周的成年大鼠肠道微生物群中乳糖阴性大肠杆菌显著增加。
斑马鱼在暴露于30 µg/L铅7天后,其肠道微生物群发生显著变化,包括厚壁菌门和拟杆菌门显著增加,梭杆菌门和变形菌门减少,以及微生物丰度和种类的变化。
其他肝脏代谢组学研究发现与葡萄糖、脂质、氨基酸和核苷酸代谢相关的41种代谢物变化。通过饮水接触500 mg/kg铅14天后,糖酵解和脂质代谢相关基因(如Gk、Aco、Acc1、Fas、Apo和Dgat)的表达持续下降。
铅暴露对肠道微生物群的影响
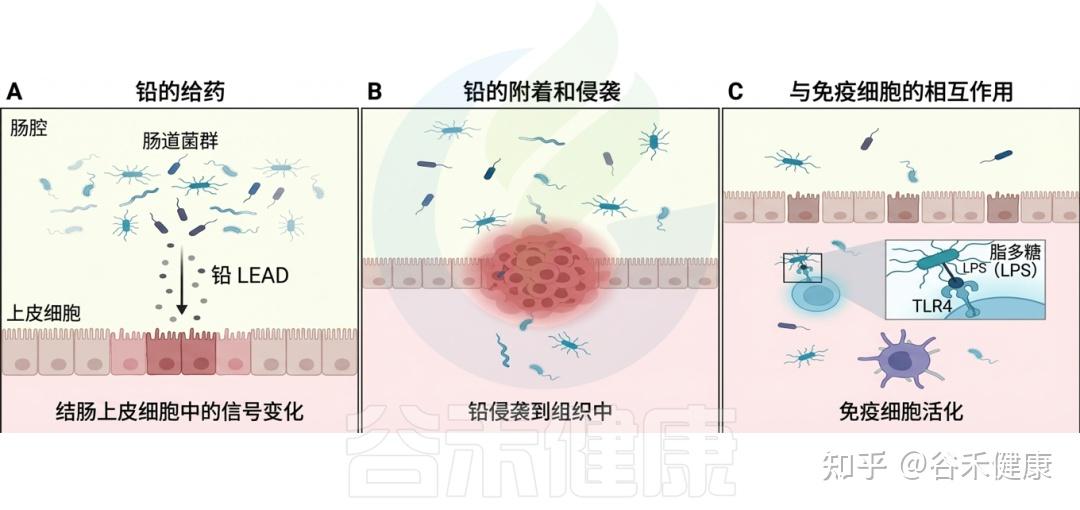
DOI:10.1201/9781003489221-9
▸ 厚壁菌与拟杆菌比例上升
相较于急性铅暴露,长期铅接触较为少见,但会改变细菌的丰富度和多样性,可能导致肠道微生物群失调。
接触铅可能导致厚壁菌门与拟杆菌门的相对比例(F/B比)上升,厚壁菌门的优势显著增加,而拟杆菌门则相对减少。研究表明,高F/B比与肥胖和脂质代谢疾病密切相关。
▸ 铅接触减少了乳球菌、肠杆菌、阿克曼菌等
早期接触铅影响了六个分类群:乳球菌属、肠杆菌属和柄杆菌目(Caulobacterales)减少,而脱硫弧菌科、Barnesiella和梭状芽胞杆菌XIVb增加。脱硫弧菌将胆碱转化为三甲胺(TMA),后者在肝脏氧化为TMA N-氧化物(TMAO),与结肠癌和心血管疾病相关。
同年发现,在同一浓度和时间下,小鼠出现肾脏和肝脏结构与功能的改变以及认知能力下降,Lachnospiraceae_NK4A136_group显著增加,螺杆菌种群减少。
铅暴露后,微生物组的变化在前四周更为明显,研究人员推测那时肠道菌群处于铅敏感阶段。铅接触显著减少多种微生物,同时长期铅接触加重胃痛,降低瘤胃球菌科的比例,可能加重胃肠不适,且阿克曼氏菌显著下调,已与结肠炎相关。这些变化与肠道炎症和其他胃肠疾病密切相关,例如某些颤杆菌属(Oscillibacter)的戊酸可能与胃肠问题负相关,而某些毛梭菌(Lachnoclostridium)则促进次级胆汁酸的产生。
健康微生物群与受铅暴露影响的患病微生物群
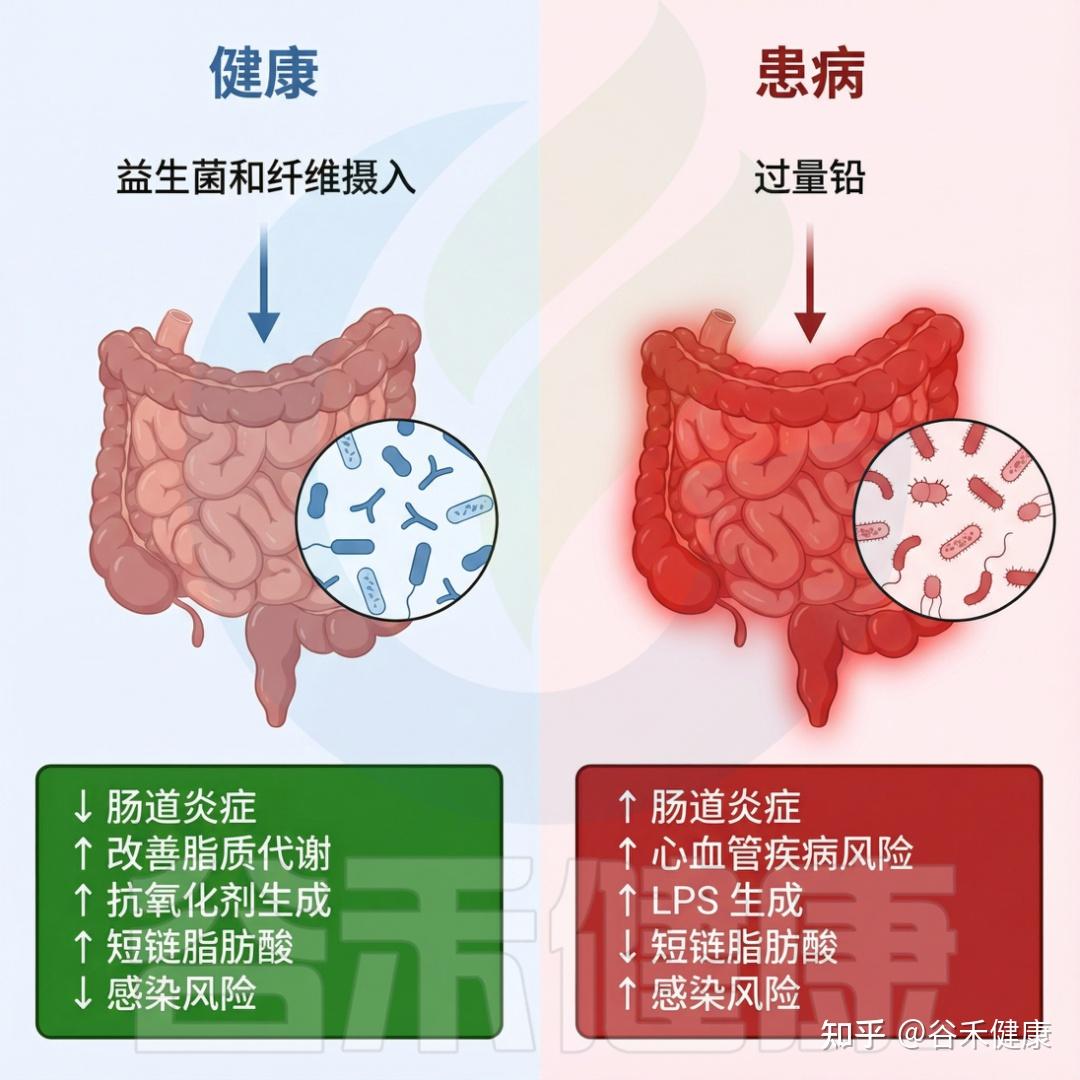
DOI:10.1201/9781003489221-9
▸ 铅对肠道微生物群相关代谢的改变
▸ 维生素E和胆汁酸浓度失衡
研究人员采用多组学技术分析了暴露于10 ppm铅4周和13周的C57 BL/6小鼠的微生物组和代谢特征,结果显示铅暴露显著改变了微生物的代谢过程,包括能量代谢、氧化应激、维生素E及胆汁酸的变化以及防御/解毒机制。
共鉴定出1314种显著变化的分子特征,其中维生素E和胆汁酸浓度失衡。暴露于铅的小鼠胆固醇及其相关物质显著减少。
▸ 增加一氧化氮生成
在正常与异常胃肠道功能中,一氧化氮(NO)起到关键作用。铅暴露还可能引起编码铜亚硝酸还原酶的基因过度表达,从而增加肠道菌群中一氧化氮(NO)的生成。
核磁共振 (1NMR) 研究显示,饮用水中添加0.1 mg/L铅15周后,小鼠盲肠中15种代谢物水平显著变化,如4-胍基丁酸、胆碱和谷氨酸等增加,而β-半乳糖、苯丙氨酸等则减少。这些变化可能影响三羧酸循环、氨基酸代谢和宿主的能量代谢。
▸ 脂质代谢紊乱
有趣的是,铅处理后的小鼠肝脏显示出脂质代谢基因的剂量依赖性上调,包括参与新脂肪酸合成和转运的基因。暴露于铅八周的小鼠粪便中短链脂肪酸如丙酸、丁酸和醋酸盐的浓度显著降低,这可能与脂质代谢紊乱相关。
这些发现与早期研究一致,表明铅接触可能导致肠道微生物群及其代谢产物发生失调,从而影响宿主的代谢过程。
▸ 铅对肠道屏障的影响
铅暴露显著影响了肠道的结构和屏障功能。扫描电子显微镜显示,小肠表面绒毛不均匀,并出现大片退行性病变,有时缺乏肠上皮细胞微绒毛。
▸ 肠道屏障和通透性显著受损
铅几乎完全保留了与肠道屏障功能相关的ZO-1、Foxp3和Foxo4基因,而与炎症相关的基因(如Il1b、Tnf和Ifng)及抗炎基因(如Tgfb和Il-10)的表达显著下降。
在人类细胞模型中,进一步研究显示跨上皮电阻降低。口服高剂量(1 g/L)铅八周后,小鼠的肠道屏障和通透性显著受损,紧密连接(TJ)相关mRNA(ZO-1、claudin-1和occludin)表达下调,瘤胃球菌增多,Turicibacter减少。
▸ 紧密连接受损,微绒毛收缩
研究还发现,铅暴露使小鼠结肠和小肠中ZO-1、ZO-2、claudin-1和occludin基因表达显著降低。在铅处理后,小鼠的紧密连接mRNA表达进一步下调,尽管其肠道菌群已受损。
此外,长期接触铅对日本鹌鹑盲肠的组织学产生重大影响,导致粘膜脱落、利伯库恩腺损伤和淋巴细胞扩张。透射电子显微镜分析显示超微结构缺陷,包括细胞核固缩、线粒体空泡化和微绒毛收缩。盲肠形状的改变与IFN-γ和IL-2表达水平降低,以及TNF-α、NF-κB和IL-6水平升高相关,并且与粪杆菌和双歧杆菌的减少,以及拟杆菌的增加有关。
▸ 益生菌作为铅对抗治疗策略
铅是重要的有毒金属污染物之一,因此关于使用益生菌作为治疗干预以减少铅中毒的研究不断增多。
▸ 屎肠球菌Pb12能够吸收铅,减少生物体内的积累
研究首先测试了两种屎肠球菌株(Enterococcus faecium)EF031和M74在去除水中铅的能力。据初步研究,粪肠球菌能够有效捕获铅。屎肠球菌 Pb12 的变种是去除环境中铅 (Pb) 的有效菌株。这些细菌能够从鱼类胃肠系统中吸收铅,从而减少组织和器官中铅的生物累积。
▸ 罗伊氏乳杆菌也具有铅去除能力
研究发现,罗伊氏乳杆菌(Lactobacillus reuteri)P16表现出强大的胆汁和酸抵抗力,以及>15%的铅去除率。喂食P16(108 CFU/g)六周,结果显示可改善生长性能,减少组织铅积累,减轻氧化应激等影响。
从发酵食品中分离出的耐铅菌株肠膜状明串珠菌(Leuconostoc mesenteroides)显著降低肝酶水平并恢复部分雄性生殖功能。给暴露于铅的小鼠喂食特定肠道微生物群,结果显示铅去除和紧密连接蛋白表达增加。
▸植物乳杆菌螯合铅并减少损伤
植物乳杆菌CCFM8661能螯合铅并保护小鼠免受氧化应激。该菌在后续研究中显著降低鱼类的血红细胞核异常,提高铅引起的免疫状态。
综上所述,益生菌可能预防铅中毒,并通过改变肠肝循环、增加胆汁流量及谷胱甘肽的产生,促进胆汁和粪便中铅的排泄。使用FXR激动剂时,这种效果显著减弱。膳食补充剂中的益生菌及其他成分也可能提高抗铅效果,并帮助恢复铅暴露小鼠的记忆和学习能力。
小结与未来展望
近期研究显示,胃肠道中的铅对肠道有直接或间接影响。铅中毒损害肠上皮、紧密连接、免疫功能并引发炎症,导致大分子渗透增加。此外,铅暴露可能导致肠道微生物群失调,破坏肠道屏障,影响微生物多样性和代谢物,导致内毒素血症。
一些研究显示益生菌可能有效解毒和治疗铅中毒,但大多数研究关注铅对微生物种群的整体影响,而非特定菌株。因此,需要更深入的宏基因组和代谢组研究,以了解重要细菌对肠道和其他器官的影响。铅对消化道和其他器官的毒性尚不明确,特别是其对脂多糖和其他微生物副产物的影响,还需探讨益生菌减少铅暴露的机制。
▸ 汞污染及其各种来源
汞是全球普遍存在的污染物,存在多种形式,包括元素汞(Hg)和无机汞(Hg+和Hg2+)。
▸ 食物中的汞污染
食品中的汞污染是一个严重问题,尤其是在工业活动造成环境污染的地区。许多人喜欢食用鱼,而鱼类可能通过生物累积过程储存汞。
此外,作为全球许多人主食的大米,可能是在汞污染的土壤中种植,从而导致汞在谷物中积累。
▸ 药物、环境中的汞污染
含汞药物也增加了汞暴露的风险,尽管低于食品中的汞。过去,牙科汞合金、抗菌霜及其他药物中均含有汞。尽管由于其毒性,药品中使用的汞量有所减少,但它在某些补充和替代医疗中仍然是重要的接触源。
此外,空气中汞沉积在土壤中,一些细菌将其转化为甲基汞,植物吸收后使汞进入食物链,这使得汞更容易从土壤迁移到植物,并最终传递到更高级别的动物中。
▸ 汞的毒性及危害
汞是已知的环境毒素之一,对人类健康产生复杂的负面影响,尤其是对肝脏、肾脏和中枢神经系统。它的毒性源于双重作用,表现为氧化应激增加和对特定器官系统的集中攻击。
汞对肠道屏障、微生物紊乱等的影响
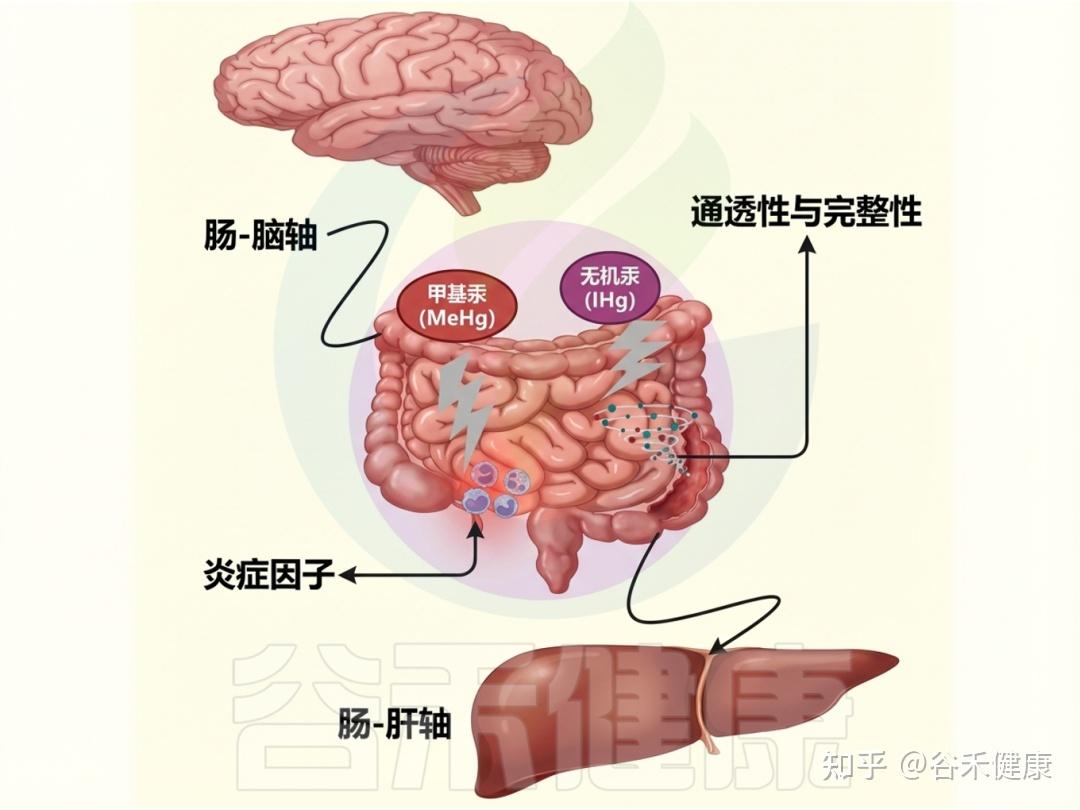
▸ 氧化损伤:汞损害身体的主要方式
汞对身体有害的主要方式之一是引起氧化应激。当元素汞和无机汞相互作用时,会产生活性氧(ROS),如超氧自由基和过氧化氢。当这些活性氧水平过高时,将压垮人体的抗氧化防御系统,导致脂质、蛋白质和DNA的氧化损伤。
汞造成的氧化损伤广泛影响细胞结构,导致膜不稳定和细胞功能障碍。蛋白质的氧化改变了多种生理过程,而氧化应激诱导的DNA损伤则可能引起突变。
▸ 器官特异性毒性:汞的不同目标
汞对某些器官也有独特的影响。汞中毒影响的主要器官是肝脏、肾脏和中枢神经系统。
肝脏作为解毒中心,汞在进入循环系统后通常积聚于此。肝脏尝试清除汞,导致氧化应激增加,长期接触可能损害肝功能并增加肝毒性风险。
肾脏在过滤血液中的汞时,可能会受到损害。无机汞在肾脏组织中的积累会导致肾毒性,干扰其过滤和重吸收功能,进而损害肾功能。
汞的神经毒性特别影响中枢神经系统,因其能穿过血脑屏障。甲基汞的神经毒性尤为明显,影响整体神经健康、运动能力和认知功能。与汞接触相关的神经系统症状部分源于神经递质途径的破坏及炎症激活。
▸ 肠道微生物群影响汞的作用
▸ 微生物基因簇影响汞转化
某些基因簇(如hgcAB和mer操纵子)决定了肠道微生物群在汞转化中的作用。hgcAB基因簇促进无机汞(IHg)转化为甲基汞(MeHg),而mer操纵子(包括merA和merB基因)则将MeHg去甲基化还原回IHg。
肠道中汞生物转化的复杂过程
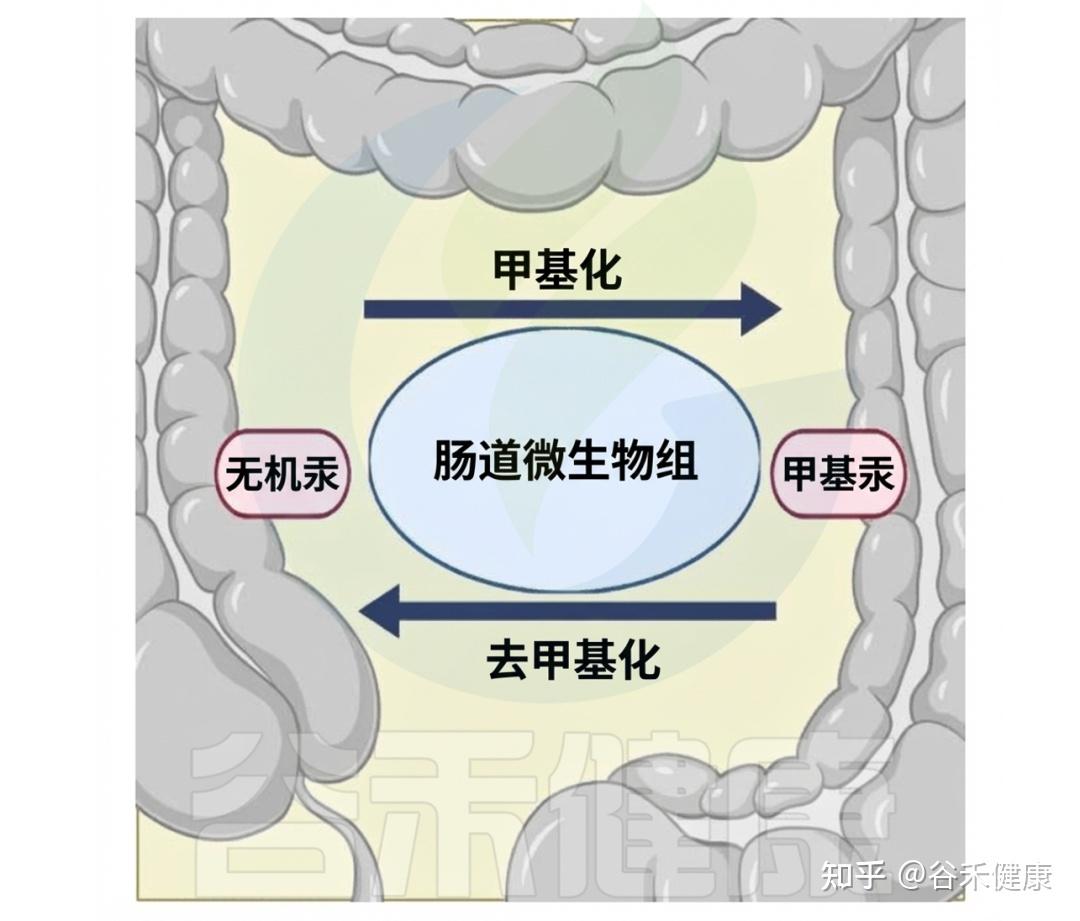
这些基因簇作为微生物工具,使肠道微生物能够参与汞的复杂变化,其丰度因接触汞而增加,显示出微生物群落的适应性和在肠道汞循环中的重要性。
▸ 影响汞的毒性和生物利用度
肠道微生物群在汞代谢中不仅限于甲基化和去甲基化,还积极改变汞的化学形态,影响生物体的命运。与汞暴露相关的毒理学后果受到微生物群调节汞形态能力的影响。同时,新的研究揭示了汞引起的肠道功能障碍与肠道菌群之间的复杂相互作用,为健康后果提供了新见解。
汞与肠道微生物群的最新研究
▸ 肠道菌群有助于减少汞的吸收和解毒
最新研究发现,肠道细菌在汞的解毒与生物转化中发挥关键作用,可能影响体内的汞形态和生物蓄积。有研究指出可利用人胃中的细菌减少对有害金属如汞的吸收,但两者之间的关系仍需进一步探讨。
益生菌可表达一种酶,将易吸收的汞形式转化为难以吸收的形式,为减少人类接触汞提供了可能的策略,尤其对于弱势群体。此外,研究中还显示,改变肠道微生物群(如通过抗生素或粪便微生物群移植)可以减轻汞暴露引起的肝脏损伤,并展示了汞暴露如何影响肠道微生物的多样性和构成,导致肝脏铁死亡(一种受控细胞死亡过程)。
▸ 汞的接触改变了肠道微生物群的组成
此外,汞暴露显著影响肠道菌群。一项研究显示,湿地植被的存在促进了汞的甲基化,而无植被沉积物中甲基汞的生成与微生物组变化有关。研究还表明,肠道微生物群的去甲基化能力可能受到汞暴露水平和来源的影响,且某些细菌如脱硫弧菌和产甲烷菌可能对肠道甲基汞去甲基化有所贡献。
重金属如汞的接触改变了肠道微生物群的组成,病原菌如气单胞菌(Aeromonas)数量显著增加。这表明健康、肠道微生物群以及重金属暴露之间可能存在密切联系。
坦桑尼亚的一项研究探讨了补充益生菌的酸奶是否能降低幼儿和孕妇的重金属,尤其是汞的含量,结果表明,益生菌酸奶能够防止汞含量上升,从而证明其减少重金属暴露负面影响的潜力。
这些发现强调了肠道微生物群与重金属(如汞)之间复杂而相互的关系,以及益生菌和其他疗法可能减轻重金属暴露负面后果的前景。
镉是一种有毒重金属,来源于自然和人为因素,其渗透到环境中对人类健康构成潜在威胁。
▸ 镉的来源和健康危害
作为一种广泛存在的环境污染物,这种重金属普遍存在于沉积物、溪流水和土壤中。中国同样面临镉暴露问题,在大米中检测到较高的镉含量。
▸ 镉会导致糖尿病、心血管疾病、慢性肾病等
镉与多种严重健康问题相关,包括癌症、糖尿病、心血管疾病、慢性肾病、骨质疏松、肝病和不良的神经发育结果。
研究估计,高浓度镉暴露可导致死亡率增加17%,突显了解决这一环境挑战的紧迫性。历史上,对镉影响健康的研究主要关注与接触相关的有害结果,包括金属动态失衡、氧化应激、炎症、内质网应激和基因组不稳定等问题。
镉毒性的影响
▸ 导致锌、铜等微量元素的失衡
在细胞水平上,镉破坏金属稳态,导致锌和铜等必需微量元素的失衡,主要通过与这些金属竞争结合运输蛋白而实现。这种不平衡损害细胞功能,并引发各种健康问题。
▸ 损害脂质、蛋白质和DNA等细胞成分
从分子层面来看,镉诱发氧化应激,表现为活性氧(ROS)产生与机体对其的清除能力之间的不平衡。镉刺激超氧自由基和过氧化氢等的生成,损害脂质、蛋白质和DNA等细胞成分,导致细胞功能障碍,并激活与炎症和细胞凋亡相关的信号通路。此外,镉还会引发内质网应激,破坏其蛋白质折叠能力。
▸ 增加遗传突变风险,干扰正常内分泌
镉还与基因组不稳定性相关,影响细胞遗传物质的完整性,增加DNA损伤和突变的风险,从而可能导致癌症的发生。此外,镉还充当内分泌干扰物,模仿激素作用并扰乱正常内分泌功能,尤其在生殖和发育过程中影响显著。
总的来说,镉毒性对细胞和分子的影响表现为金属稳态破坏、氧化应激、内质网应激、基因组不稳定性和内分泌干扰。这些复杂机制共同导致与镉暴露相关的各种不良健康结果,反映出其多方面的毒理学影响。
▸ 镉与肠道微生物群的互作
镉的毒性不仅源于直接的细胞相互作用,还涉及肠道微生物群的复杂生态系统。镉一旦摄入,便穿过胃肠道,首先与粘膜内层的多种微生物群接触,可能与产生粘蛋白的杯状细胞相互作用。这些相互作用可能损害肠道屏障的完整性,促进镉向肠道深层的转移。
▸ 镉会诱导氧化应激扰乱肠道微生物平衡
镉诱导的氧化应激能扰乱肠道微生物群的平衡,促进某些细菌生长并抑制其他细菌繁殖。它还倾向于与酶和关键蛋白质的巯基结合,这种结合影响微生物的结构与功能,从而可能中断重要的代谢途径和营养循环。
▸ 镉还会通过肠道微生物群影响免疫功能
镉的影响还延伸至肠道微生物组的免疫调节功能,微生物群与免疫系统的相互作用对维持对病原体的有效反应至关重要。镉引起的微生物组成变化可能触发免疫反应,导致炎症加剧肠道疾病。因此,深入理解镉与肠道微生物组成的复杂相互作用非常重要。
▸ 镉暴露导致乳杆菌、梭状芽胞杆菌等减少
对不同年龄实验动物的研究发现,短期和长期镉暴露都会显著影响肠道微生物组的生理。暴露于镉42天的成年大鼠消化道中的需氧和厌氧乳酸菌均显著减少。镉在属和科水平上引起了肠道微生物群的特殊变化,例如,在饮用水中接触镉45天的小鼠中,
蜡样芽孢杆菌、乳杆菌、梭状芽胞杆菌和大肠杆菌数量显著减少,并呈剂量依赖性。而八周镉暴露则以剂量依赖的方式增加小鼠盲肠中放线菌的相对丰度,但对拟杆菌门和厚壁菌门的影响未达到统计显著性。
在盲肠菌群的科水平上,Coriobacteriaceae和Lactobacillaceae的相对数量以剂量依赖性方式增加,而Lachnospiraceae的百分比下降。尽管在镉暴露的小鼠中,粪便微生物的变化不那么明显,但Odoribacter和Alistipes属的相对丰度显著增加。
注:镉引起的微生物群变化在初期四周更为明显。由于无菌动物不易表现出促炎反应,观察到的NF-kB激活和促炎细胞因子的产生至少部分依赖于镉诱导的肠道微生物群改变。
▸ 镉还影响短链脂肪酸和细菌蛋白的表达
从三周开始,增加剂量的镉显著减少了肠道细菌数量及厚壁菌门与拟杆菌门的比例。乳杆菌的显著降低仅在三周后出现,而双歧杆菌的数量在一周后便开始下降。同时,TNF-α合成增加,伴随与短链脂肪酸(SCFA)相关的基因变化。
研究还表明,镉暴露降低了粪便中的短链脂肪酸含量。除了影响肠道生物多样性,短期镉治疗也对肠道微生物组功能产生影响。研究显示,接触镉后15分钟内,细菌蛋白质组发生显著变化,表明对镉暴露的反应可能与肠道微生物群中蛋白质表达的独特变化有关。
早期体外研究也表明,镉影响整体基因表达,尤其是在能量代谢、转运、细胞周期和结合蛋白基因的表达上,镉暴露后0、5、15和25分钟,相关基因的表达均有所上升,可能涉及脂多糖的生产或运输。
长期低剂量镉(Cd)暴露的影响
这些发现说明,镉几乎立即影响肠道微生物群。婴儿期低剂量镉暴露也显著改变肠道微生物群的数量和种类。在八周龄接触镉的雄性小鼠中,拟杆菌数量显著增加,而厚壁菌相应减少,双歧杆菌和普雷沃菌的数量下降幅度最大。
此外,接触镉的动物体内的粘液鞘氨醇单胞菌(Sphingomonas)数量明显增加,并与较高的肥胖程度相关。另一项研究显示,暴露于镉的五周大雄性小鼠的盲肠厚壁菌门显著降低,而拟杆菌门和g-变形菌门未显著下降。这些变化可能与肝脏能量平衡基因的改变有关,进而影响脂肪酸的生产和运输。
总体上,由于拟杆菌门丰度的增加及厚壁菌门数量的减少,多项研究表明这二者的比率显著上升。有关镉暴露对特定细菌群体影响的不一致性可能与不同的暴露方案(剂量、持续时间、种类)有关。
▸ 镉与肠道通透性和炎症
▸ 镉破坏肠道屏障,提高肠道通透性
研究表明,镉暴露显著降低肠上皮细胞活力,并损害紧密连接,影响细胞旁通透性。后续研究发现,HT-29细胞单层中紧密连接蛋白分布不均,镉暴露小鼠的结肠和空肠中ZO-1、ZO-2、occludin和claudin-1的mRNA表达显著减少。这些变化与肠道通透性提高相关,导致血液中LPS水平升高。
在Caco-2细胞培养中,镉显著破坏紧密连接,造成细胞间连接损伤,并上调与氧化应激、热休克蛋白和胱天蛋白酶3相关的基因。这验证了Caco-2细胞旁通透性显著增加的研究,伴随HSP70水平升高和坏死病变的存在。此外,镉暴露还导致小鼠血清脂多糖结合蛋白水平升高,且呈剂量依赖性。
▸ 提高炎症细胞因子水平,促使肠道炎症
长期接触镉改变肠道组织学,显示绒毛增厚变短,且伴有融合和坏死区域。肠道乳酸菌数量减少,TNF-α、IFN-γ、IL-1β和IL-17水平升高,导致肠道形态改变。肠系膜淋巴结呈现镉诱导的变化,包括细胞增殖和结构变化。
Caco-2细胞模型表明,镉通过I-kBa降解诱导NF-kB激活,促使肠道炎症反应。镉和脂多糖的联合暴露显著增强了肝损伤,相较于单独暴露,氧化、亚硝化应激和炎症反应加剧。共同暴露也影响一氧化氮的生成,并且镉会替代必需金属(Cu、Zn)。
▸ 高镉暴露还会导致内毒素血症
值得注意的是,高镉暴露与代谢综合征的频率显著相关。研究表明,镉可阻碍细胞中的脂多糖信号传导,抑制巨噬细胞中NF-kB通路,降低对感染因子的抵抗力。
镉诱导的氧化应激可能导致小鼠巨噬细胞反应性失调。在患有结肠炎的小鼠中,镉的接触显示促炎细胞因子表达的剂量依赖性减少。迄今的研究表明,镉可能通过增加肠道通透性来诱发内毒素血症,并提高脂多糖水平。然而,脂多糖与镉之间的关系可能表现出拮抗和协同作用,具体取决于剂量和作用机制。
▸ 益生菌作为镉暴露的治疗策略
大量研究表明,益生菌在镉中毒中发挥显著保护作用,可以缓解肠道菌群失调。
▸ 植物乳杆菌和菊粉等有助于减轻镉引起的损伤
含有凝结芽孢杆菌、植物乳杆菌和菊粉的膳食已被证实能减轻镉引起的肝脏和肾脏损伤。具体而言,富含益生菌的饮食显著减少了镉在肝脏和肾脏中的积累,并降低了血液中ALT、AST、肌酐和尿素的水平。
此外,接受益生菌治疗的镉暴露大鼠中,乳酸菌丰度增加,与观察到的健康改善一致。在暴露于镉的HT-29结肠细胞中,植物乳杆菌显著减弱了镉诱导的炎症反应,减少了TNF-α、IL-1β、IL-6和IL-8的产生。
植物乳杆菌治疗还减少了镉暴露大鼠的内毒素血症、肠道通透性和紧密连接异常,并增强了肾脏和肝脏的抗氧化反应,降低了镉造成的损伤。这些结果促使研究人员认为,与抗氧化疗法相比,益生菌可能是治疗镉中毒的更有效方法。
▸ 益生菌降低了镉的毒性并恢复肠道微生态
值得注意的是,尽管腹腔注射植物乳杆菌对接触镉的动物未能减少器官中镉的积累,但却增强了抗氧化活性并保护组织。含有鼠李糖乳杆菌、嗜酸乳杆菌和长双歧杆菌的益生菌可有效逆转镉诱导的乳酸杆菌和双歧杆菌数量减少,从而显著降低镉的遗传毒性,并减少肝细胞DNA损伤。
此外,益生菌通过与结肠中的金属离子结合,降低其生物可及性,从而对汞暴露产生预防作用,研究发现血液金属浓度下降、粪便中镉水平和乳杆菌含量增加之间存在显著相关性。
在体外模型中,Cd(NO3)2与开菲尔乳杆菌的预孵育显著降低了其对HepG2细胞的毒性。研究表明,益生菌在预防镉中毒方面主要针对镉引起的紧密连接破坏和肠道炎症,此外,添加锌补充剂可能增强益生菌的保护作用。
砷是全球最危险的环境污染物之一,广泛存在于自然环境中,主要来源于地表侵蚀。它与食物、饮水以及空气中土壤和颗粒密切相关,人类活动(尤其是砷采矿和工业使用)进一步加剧了这种污染。
砷化合物对大多数生物构成威胁,长期接触低水平砷也与多种疾病相关。国际癌症研究机构(IARC)已将砷及其无机化合物列为一级致癌物,与皮肤癌、肺癌和膀胱癌密切相关,并且暴露于砷与代谢紊乱、皮肤损伤、糖尿病、心血管疾病等非癌性疾病也有关。
砷存在于多个化学形式中,分别具有不同的毒性和生物可及性,其中As(III)和As(V)是饮用水中最常见的二价和五价形式。
▸ 肠道微生物群对砷的作用
肠道微生物可代谢砷,从而改变其在宿主中的毒性。相反,如果砷导致特定微生物的死亡,则可能削弱它们的保护作用。细菌砷加工的研究主要集中于研究微生物对砷有害影响的“抵抗力”,例如其导致细胞死亡的能力。
▸ 部分肠道细菌具有抗性基因或能编码代谢砷的酶
Ars操纵子是抗性基因簇,最初在大肠杆菌和金黄色葡萄球菌的质粒中发现,后来在多种医学相关病原体中得到验证,如耶尔森氏菌、单核细胞增生李斯特菌和空肠弯曲菌。Ars操纵子还在人类肠道共生体中被鉴定,如枯草芽孢杆菌和普通拟杆菌。
细菌编码的酶能够通过氧化、还原、甲基化和去甲基化过程改变无机和有机砷,这些过程与特定底物相关联。细菌代谢物可能对胃肠道中砷化合物的转化有显著影响。
砷与肠道微生物群间的相互作用
▸ 肠道微生物群能够改变砷暴露水平
最近的研究表明,大鼠盲肠中的大肠杆菌能够代谢二甲基亚砷酸盐(DMAsV),生成三甲基亚砷酸盐(TMAVO)和一种未确定的砷化合物。研究者还考察了微生物组成员在实验室中的砷吸收。小鼠的微生物组在酶促还原和甲基化无机砷(iAs)的能力方面表现出强大效果。
两项独立研究显示,在模拟人类肠道环境中,微生物群可减少无机砷(iAsV)的浓度并进行甲基化,生成毒性较低的砷化合物。即便在高压灭菌实验对照中,iAsV也仍能转化为iAsIII,这表明非酶机制可能参与此转化。
研究发现,给小鼠服用抗生素会显著减少其粪便中砷的排泄,同时增加其肝脏和肺组织中的砷积累。研究人员推测,抗生素暴露降低了肠道微生物的生物量,从而影响了砷的排泄。其他实验表明,无机砷(iAs)会被吸附到革兰氏阳性细菌的胞外聚合物上,而革兰氏阴性细菌则不然,这可能说明微生物对砷的积累是通过该过程实现的。
▸ 肠道微生物群可降低砷毒性
微生物组的“表型”与宿主内甲基化砷与无机砷比例的变化相关。然而,鲜有研究明确证实微生物组的修饰、变化或缺失与宿主健康之间的直接联系。研究人员使用已人源化且无菌的AS3MT-KO小鼠进行实验,旨在评估微生物组的异质性如何影响疾病结果,特别是死亡率。
研究发现,只有少数细菌始终表现出积极作用(即延长存活时间),这些细菌为人类肠道中一些常见物种。例如,经黏液真杆菌属(Blautia)的两个成员,以及来自毛螺菌科、瘤胃球菌属和粪杆菌科的细菌,与不同供体的生存有强相关性。
▸ 宿主基因决定肠道微生物表型对砷代谢的影响
大量证据表明,个体对砷暴露引发疾病的易感性差异显著,这通常与体内对砷的处理方式不同有关。在此环境中,肠道微生物群对砷代谢及多脏器的全身反应起着直接作用,表明微生物群特征可能影响砷化合物的代谢范围。
然而,宿主遗传学与肠道微生物组如何结合影响砷的生物转化机制尚不明确。我们采用综合方法,将16S rRNA基因测序与HPLC-ICP-MS砷形态分析结合,发现IL-10基因的缺失会显著改变肠道微生物组的组成,从而对砷代谢产生重要影响。
然而,证据表明,保留微生物组的小鼠组比无菌或接受抗生素治疗的小鼠组在砷引起的死亡时间上显著延长。因此,微生物组具有保护宿主免受砷毒影响的潜力。这些发现可能为开发砷中毒的创新治疗和预防方法提供基础。
▸ 砷对肠道微生物群的影响
研究发现砷能够改变肠道微生物群的组成,但其对微生物组功能的影响,尤其是在环境相关剂量下,尚未充分评估。使用16S rRNA测序和宏基因组测序,检查了在100 ppb砷处理下小鼠肠道微生物组的组成和功能。
▸ 影响碳水化合物代谢和维生素合成
结果显示,砷暴露不仅改变了微生物群的组成特征,还导致了α和β多样性的变化。宏基因组分析表明,碳水化合物代谢相关基因的表达显著变化,特别是在丙酮酸发酵、脂肪酸合成和淀粉利用方面。
此外,砷暴露小鼠的肠道微生物群中,脂多糖合成和压力响应基因的表达显著增加,与维生素(如叶酸、维生素B12、B6和K2)合成相关的基因含量也更高。同时,砷治疗后,与药物耐药性和接合转座子蛋白相关的基因表达显著上升。
▸ 破坏胆汁酸的代谢平衡
让 C57BL/6 小鼠的饮用水中砷浓度达到百万分之一 (ppm),目的是检查砷暴露对胆汁酸平衡的影响。研究结果表明,砷暴露导致初级胆汁酸(特别是那些未结合的胆汁酸)发生明显变化,并持续降低血清和肝脏中的次级胆汁酸。
拟杆菌门与厚壁菌门的比例与血流中胆汁酸的浓度相关。目前的研究提供的证据表明,砷暴露引起的肠道微生物群失衡可能会导致受砷影响的胆汁酸调节的破坏。
最终结果显示,即使在适宜的环境砷水平下,仍会破坏肠道微生物组的整体结构并显著改变一些关键的细菌功能途径。接触100 ppb砷会扰乱小鼠肠道微生物组的典型组成和功能,这对环境具有重要意义。能量代谢基因的表达发生了变化,与脂多糖生成、氧化应激和DNA修复相关的基因广泛上调。
此外,砷暴露还导致与接合转座子蛋白、外排多药元件及维生素合成相关的基因表达增加。这些发现为理解砷对肠道微生物组影响提供了新的见解,尤其是在环境相关的剂量下。
环境毒物无处不在, 如果积累到上限,不仅直接挑战人体的解毒器官,更在悄无声息中重塑着我们体内的“隐形生态”——肠道菌群。科学研究已经证实,环境污染物与肠道微生物之间存在着复杂的双向互作:过量的毒物可以破坏菌群平衡,诱发代谢与免疫紊乱;而健康的肠道菌群和肠道屏障则是人体抵御外源毒素的第一道防线,甚至能协助降解部分有害物质。
面对这一挑战,我们既无需过度恐慌,也不能掉以轻心。未来的健康管理将不再局限于对疾病的被动治疗,而是转向对环境暴露风险的主动评估。
这需要我们在三个维度上通过跨学科的协同努力实现突破:
首先是强化内在防线,通过回归自然饮食,利用富含膳食纤维和植物化学物的全谷物、蔬果来“喂养”体内的有益菌等自然疗法,激发菌群自身的解毒潜能;其次是落实精准医疗,结合基因组与代谢组数据,为不同体质的人群定制个体化的健康管理方案;最后是筑牢社会屏障,推动更严格的环境卫生政策,重点保护儿童及弱势群体。
本文仅供科研交流。
主要参考文献
Fuloria, Neeraj Kumar, Shivkanya Fuloria, Mahendran Sekar, Kamal Narain, and Sokindra Kumar. 2025. “Introduction to Environmental Toxicants.” In Gut Microbiome and Environmental Toxicants. 1st ed. CRC Press.https://www.taylorfrancis.com/chapters/edit/10.1201/9781003489221-1.
Campana AM, Laue HE, Shen Y, Shrubsole MJ, Baccarelli AA. Assessing the role of the gut microbiome at the interface between environmental chemical exposures and human health: Current knowledge and challenges. Environ Pollut. 2022 Dec 15;315:120380.
R.M. Abdel-Megeed, Probiotics: a promising generation of heavy metal detoxification, Biological Trace Element Research, 199 (2021) 2406–2413.
K.S. Alharbi, W.H. Almalki, M. Albratty, A.M. Meraya, A. Najmi, G. Vyas, S.K. Singh, K. Dua, G. Gupta, The therapeutic role of nutraceuticals targeting the Nrf2/HO-1 signaling pathway in liver cancer, Journal of Food Biochemistry, 46 (2022) e14357.
A.Giuliani, M. Zuccarini, A. Cichelli, H. Khan, M. Reale, Critical review on the presence of phthalates in food and evidence of their biological impact, International Journal of Environmental Research and Public Health, 17 (2020) 5655.
Y.Wang, H. Qian, Phthalates and their impacts on human health, Healthcare, 9 (2021) 603.
C.Tropini, How the physical environment shapes the microbiota, mSystems, 6 (2021) e0067521.
G.McCallum, C.Tropini, The gut microbiota and its biogeography, Nat Rev Microbiol, 22 (2024) 105–118.
H.R. Safford, K. Shapiro, H.N. Bischel, Wastewater analysis can be a powerful public health tool—if it’s done sensibly, Proceedings of the National Academy of Sciences, 119 (2022) e2119600119.
B.D. Anderson, J.E. Bisanz, Challenges and opportunities of strain diversity in gut microbiome research, Frontiers in Microbiology, 14 (2023) 1117122.
D.O’Connor, D. Hou, J. Ye, Y. Zhang, Y.S. Ok, Y. Song, F. Coulon, T. Peng, L. Tian, Lead-based paint remains a major public health concern: a critical review of global production, trade, use, exposure, health risk, and implications, Environment International, 121 (2018) 85–101.
T.E. Adolph, L. Mayr, F. Grabherr, J. Schwärzler, H. Tilg, Pancreas-microbiota cross talk in health and disease, Annual Review of Nutrition, 39 (2019) 249–266.
Y. Pan, Y. Song, Broken thermometer in hand: mercury elevation caused by improper debridement, Clinical toxicology, 60 (2022) 654–656.
F.U. Haider, C. Liqun, J.A. Coulter, S.A. Cheema, J. Wu, R. Zhang, M. Wenjun, M. Farooq, Cadmium toxicity in plants: impacts and remediation strategies, Ecotoxicology and Environmental Safety, 211 (2021) 111887.
Q.Gu, C.Wang, Q.Xiao, Z.Chen, Y.Han, Melatonin confers plant cadmium tolerance: an update, International Journal of Molecular Sciences, 22 (2021) 11704.
B.Lv, H.L. Yang, Y.D. Peng, J. Wang, Z. Zeng, N. Li, Y.E. Tang, Z. Wang, Q.S. Song, Cadmium exposurealters expression of protective enzymes and protein processing genes in venom glands of the wolf spider Pardosa pseudoannulata, Environmental Pollution, 268 (2021) 115847.
Martinez-Guryn K, Leone V, Chang EB. Regional diversity of the gastrointestinal microbiome. Cell Host & Microbe. 2019 Sep 11;26(3):314–24.
Chi L, Xue J, Tu P, Lai Y, Ru H, Lu K. Gut microbiome disruption altered the biotransformation and liver toxicity of arsenic in mice. Archives of Toxicology. 2019 Jan 21;93:25–35.
谷禾健康
结肠,作为我们消化系统中的关键一环,却是最容易受到衰老影响的器官之一。随着年龄的增长,结肠的结构和功能发生了显著变化,这些变化会导致肠道屏障变得脆弱,进而影响我们的健康。
研究表明,衰老导致结肠黏膜上皮更新速度减缓,隐窝干细胞活性降低,紧密连接蛋白(如occludin、claudin、ZO-1)的表达异常。这些变化使得细胞通透性增加,黏液层变薄,黏液屏障的完整性下降。同时,免疫系统也出现了免疫衰老现象,降低了对有害菌的防御能力。
这一切都可能导致低度炎症状态,表现为内毒素易位和系统性炎症标志物的升高。而在微生态方面,老年人的肠道菌群多样性下降,产短链脂肪酸菌减少,潜在的促炎菌却相对增加,形成了一个恶性循环。
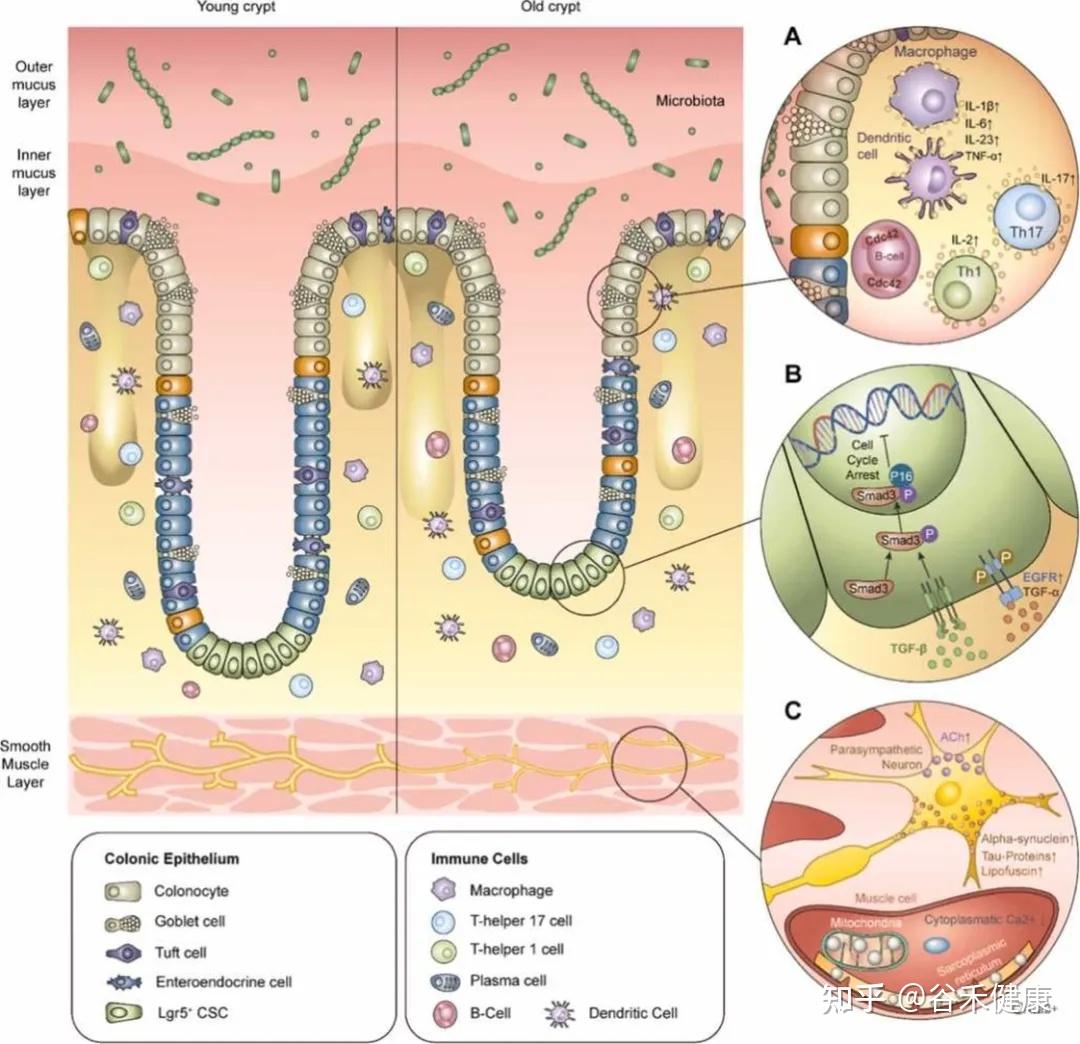
近年来,益生菌作为调节微生态和修复肠道屏障的干预策略,在老年相关便秘、抗生素相关腹泻、感染性腹泻、炎症性肠病辅助治疗和肠易激综合征等多个领域积累了丰富的临床证据。然而,益生菌的效果并非一概而论,它们的保护作用高度依赖于特定菌株,并受到个体差异的影响。
注:不同实验体系中的挑战因素(如大肠杆菌、TNF-α、LPS、氧化应激)、观测指标(如TEER、FITC-dextran通透性、紧密连接蛋白定位、炎症因子谱)和给药形式(活菌、热灭活菌、上清、菌体裂解物)都可能导致不同结论。因此,实际应用中仍需逐株验证其作用机制和可重复性,并明确其“预防型”、“抗炎型”或“修复型”的屏障支持作用。
本文将探讨衰老对结肠的影响,重点围绕益生菌是否能够改善肠屏障功能的临床证据,从结局指标和证据强度等方面进行梳理,尤其关注现有的随机对照试验,并总结不同菌株的具体功效及适应证,提出应用建议和研究展望。
01
衰老和结肠老化
随着年龄增长,身体各个器官以不同的速度衰老。这些变化跨度极大,可能只是轻微的外貌改变,也可能是严重的功能障碍,进而导致疾病、生活质量降低和死亡率增加。
脆弱的消化道:对衰老尤为敏感
在全球范围内,65岁及以上人群(本文定义的“老年人”)中消化系统疾病发病率显著上升。衰老波及整个消化系统,程度不一,其中结肠似乎最容易受累。常见的相关疾病包括憩室病、结直肠癌、显微镜下结肠炎及慢性便秘,都是老年人常见的问题。
结肠不同部位老化不一样,研究有挑战
虽然这些疾病发病率很高,但科学界直到最近才开始重视人类结肠衰老的分子机制研究。研究老化的结肠特别具有挑战性。因为结肠像一个复杂的工厂,不同区段(升结肠、降结肠等)的结构和功能差异巨大,导致它们老化的方式也不尽相同。
此外,结肠包含多种细胞,每种细胞的老化路径都不同,再加上肠道菌群和局部免疫系统等外部因素的干扰,这让研究变得更加困难。
下面我们将从微观层面详细拆解:
上皮:脆弱的第一道防线
结肠的腔面面积约为2平方米,由结肠黏膜覆盖,黏膜由单层柱状上皮和结缔组织构成,上皮层向结缔组织内凹陷形成隐窝(Lieberkühn 腺)。
结肠的隐窝中有多能干细胞,负责快速更新肠细胞。这些细胞在3~4天内完成生命周期,最终脱落到腔内。(读过我们文章的可能了解,这个干细胞的更新需要短链脂肪酸,尤其丁酸,所以缺乏膳食纤维以及产丁酸菌会影响结肠隐窝底部的干细胞更新)
隐窝结构的老化
研究发现,老年人的隐窝可能会缩短,但是否这是结肠老化的普遍特征仍需进一步验证。
结肠上皮必须提供强大的屏障功能,允许选择性吸收水分、电解质和短链脂肪酸。屏障功能由紧密连接和粘附连接维持,任何功能障碍都可能导致与年龄相关的疾病加重,例如炎症性肠病(前面谷禾的文章也讲了很多关于肠道屏障的文章,其中上皮的构成紧密连接起到关键作用,相关阅读:什么是肠道屏障,影响因素,监测评估以及如何治疗干预 )。
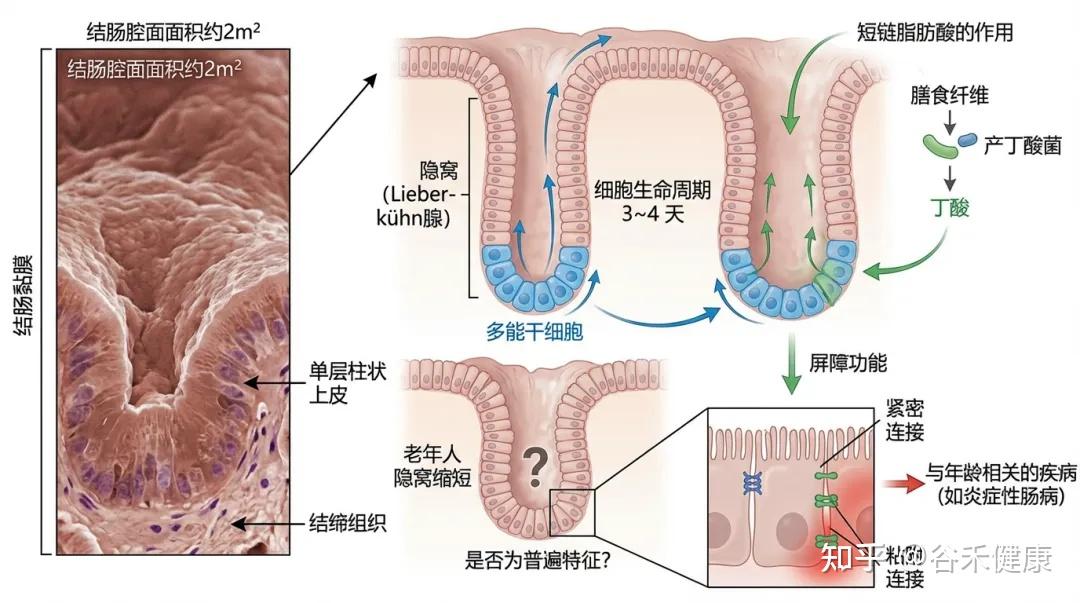
研究显示,老年灵长类动物(非人)的结肠中,紧密连接蛋白显著减少,而在不同解剖区域的变化也存在差异。这表明,结肠的老化特征可能因部位而异。
杯状细胞的变化:为何重要?
衰老还影响结肠上皮的分泌成分。研究发现,老年小鼠的杯状细胞数量显著下降,伴随分泌功能受损。这些变化与慢性低度炎症及氧化应激有关,导致结肠屏障功能减弱(有兴趣可以翻翻以前关于肠道屏障的文章,影响因素以及干预等)。
在像结肠上皮这样的高复制组织中,组织的老化与结肠干细胞的老化密切相关,因为干细胞对于维持上皮的稳态至关重要。
干细胞老化的内外因素是什么?
影响结肠干细胞老化的因素可分为内因和外因。内因包括干细胞的基本特性和突变率,外因则涉及复杂的信号通路。例如,老年大鼠表现出表皮生长因子受体(EGFR)的基础活化增加,这可能与对TGF-α的敏感性增加有关。
Wnt信号在衰老中的作用:如何影响干细胞功能?
Wnt信号通路在维持干细胞功能中起着关键作用。研究发现,衰老小鼠的肠道干细胞中Wnt3水平降低,添加Wnt3可以恢复其形成类器官的能力。这表明Wnt信号在肠道衰老中扮演着重要角色。
内分泌细胞的功能:为何不可忽视?
尽管内分泌细胞在结肠上皮中所占比例不到1%,但它们在调节结肠运动和分泌中发挥着重要作用。老年小鼠的研究显示,肠内分泌细胞的数量显著增加,可能是对年龄相关受体抗性的补偿。
老年小鼠与人类的比较:有什么不同?
在人类乙状结肠中,尽管感觉神经密度降低,肠嗜铬细胞的数量却保持稳定。这表明老年结肠可能存在代偿性神经免疫适应。
表观遗传重塑与衰老:如何影响癌症风险?
衰老是结直肠癌的主要风险因素,结肠粘膜的表观遗传重塑可能是生理衰老与肿瘤发生之间的重要联系。研究发现,正常结肠粘膜中存在年龄相关的甲基化变化,这些变化可能导致癌症的发生。
表观遗传时钟的研究:如何评估衰老?
通过分析334份结肠粘膜样本,研究发现不同的表观遗传时钟与实际年龄之间存在强烈相关性。这些发现表明,功能失调而非加速的表观遗传衰老可能促进肿瘤易感性。
衰老结肠中的表观遗传漂移不仅反映了被动的分子磨损,更是一个塑造组织脆弱性的主动过程。受区域和环境因素影响的表观遗传衰老失调,可能是生理衰老与结直肠肿瘤发生之间的关键机制。
小 结
随着年龄的增长,身体各个器官就像老旧的机器,以不同的速度磨损,消化系统尤其敏感。65岁以上的人群中,结肠问题频繁出现,比如憩室病和结直肠癌,成为老年人常见的健康隐患。研究发现,结肠的不同部分衰老方式各异,内部细胞和微生物的互动让问题更加复杂。结肠上皮的脆弱性与干细胞老化和慢性炎症有关,这不仅影响消化,还可能增加癌症风险。了解这些变化,有助于减缓衰老带来的影响,提升生活质量。
在我们身体的消化系统中,结肠扮演着至关重要的角色。它的推进运动依赖于神经元与平滑肌细胞的精密协调。然而,随着年龄的增长,这种协调性逐渐受到影响,结肠的功能也随之下降。这一过程涉及复杂的生物机制,值得我们深入探讨。
神经网络的角色
结肠的神经网络是自主神经系统的重要组成部分,主要分布在以下两个区域:
这些神经元通过信号传递来调节肠道的运动和分泌,确保消化过程的顺利进行。
衰老对神经元的影响
研究发现,结肠中的神经元随着年龄的增长表现出不同的退行性变化:
-数量减少
胆碱能神经元(兴奋性)数量显著下降,而氮氧化酶神经元(抑制性)数量变化较小。
-形态变化
肠神经元的形态变化高度异质,且结肠周径的增加可能导致神经元密度的稀释效应。
这些变化意味着,尽管神经元的数量在减少,但观察到的密度下降可能并不完全反映真实的细胞损失。
在对13名成人尸检样本的分析中(<35岁 n=6;>65岁 n=7),研究者发现老年人肌间神经元总体减少。此外,另一项对16名患者(33-99岁)降结肠和乙状结肠的研究显示,Hu阳性和ChAT阳性神经元选择性丧失,而nNOS阳性神经元保持相对稳定。
有趣的是,最大规模的研究发现,肌间神经丛中的神经元总数随衰老并无显著变化。但在老年个体的升结肠中,ACh阳性神经细胞体数量却增加,这可能是由于轴突功能障碍导致神经递质在细胞体中积累。
神经支配的变化
结肠不仅受到内在神经元的支配,还受到来自交感神经和副交感神经的广泛外在神经支配:
随着年龄的增长,迷走神经和盆腔副交感神经的结构也经历了退化,影响了肠道的正常功能。
神经营养信号与细胞衰老
衰老过程还显著影响神经营养信号通路。研究表明,GDNF、RET和NOS1的表达在衰老过程中发生变化,提示营养支持的减少可能导致神经元维持能力的下降。此外,慢性衰老标志物p16的表达在老年患者的升结肠中增加,而在降结肠中未见类似变化。
胶质细胞的变化
肠道胶质细胞(EGCs)同样随着年龄的增长经历了结构重塑。尽管SOX10阳性肠道胶质细胞体的数量保持稳定,但S100阳性胶质细胞突起的密度显著下降。这种变化可能影响神经与胶质细胞之间的交流,从而损害神经肌肉协调能力。
小 结
随着年龄的增长,结肠的神经元和平滑肌细胞发生了明显变化。研究发现,兴奋性神经元数量减少,而抑制性神经元相对保留。神经元密度的下降可能是因为结肠周围的组织变大了。此外,衰老还影响了神经营养信号,导致神经元的维持能力下降。肠道胶质细胞也经历了结构变化,虽然数量保持不变,但功能可能受到影响。这些变化共同导致结肠的运动能力和整体健康下降。
结肠平滑肌细胞的作用是什么?
结肠中的平滑肌细胞(SMC)负责产生推进运动,并通过基线张力维持器官的结构完整性。收缩可以通过神经递质(乙酰胆碱,ACh)的化学方式或通过机电耦合来启动。在这两种情况下,收缩最终由钙离子从细胞外间隙和肌浆网流入细胞质来介导。这种钙内流激活肌球蛋白轻链激酶(MLC 激酶),它磷酸化肌球蛋白轻链(MLC),从而触发肌肉收缩。
年龄增长如何影响ACh的反应?
随着年龄的增长,ACh的作用似乎发生了变化。对老年大鼠和狒狒的多项研究表明,来自老年动物的结肠平滑肌细胞对ACh的收缩反应减少,或在接触ACh拮抗剂时放松受损。
在老年个体中,从升结肠分离的肌肉条对电场刺激表现出增强的放松反应,而降结肠的肌肉条则没有表现出类似的变化。
这些发现表明,衰老可能在结肠内引发区域特异性的神经肌肉功能改变,其中抑制通路在近端部分似乎被选择性增强。由于抑制性肠神经元的数量和功能能力在衰老过程中保持稳定,因此推测局部的胆碱能功能障碍可能是观察到的放松增强的根源,且这种障碍仅限于老化的升结肠。
钙稳态变化与胆碱能功能障碍:有什么联系?
关于结肠平滑肌细胞中钙稳态的年龄相关变化也有证据。在从老年大鼠的远端结肠提取的细胞中,细胞质钙水平减少,而钙则在线粒体和肌浆网中积累。
总体而言,观察到的结肠中的年龄相关变化似乎与其他器官中的平滑肌细胞变化相呼应。结肠平滑肌细胞是否存在特定于结肠的与衰老相关的变化仍需进一步研究。
小 结
结肠平滑肌细胞的主要功能是帮助推动食物并保持结肠的形状。随着年龄的增长,这些细胞对一种叫乙酰胆碱的神经递质的反应变得不如以前强,尤其是在升结肠部分,它们更容易放松。这种变化与细胞内钙的平衡失调有关,表明衰老可能导致结肠的神经和肌肉功能发生特定区域的变化。
结肠里的免疫细胞有哪些?
结肠里的免疫细胞很多,主要集中在肠壁表面上皮细胞的下方(称为固有层),包括:
在上皮层内部还有一类“上皮内淋巴细胞”(IEL),以T细胞为主。结肠里“浆细胞”也很多,它们主要分泌IgA抗体(对肠道微生物的选择性定植非常关键),用来在肠道表面“温和地管住细菌”。其中大约90%是IgA2这一类型。
老年人的免疫系统:更易出现慢性炎症
老年人更容易出现“低度、长期”的炎症状态。衰老常见的特征之一是全身长期的低水平炎症,被称为“炎症衰老”。在结肠里也能看到类似现象:免疫系统更容易处在被激活状态,例如一些促炎信号分子增加(如IL-1β、IL-6、IL-17、TNF-α等),B细胞和T细胞也更活跃。
一种可能机制:黏液“隔离层”变弱,细菌更靠近肠壁,引发炎症。
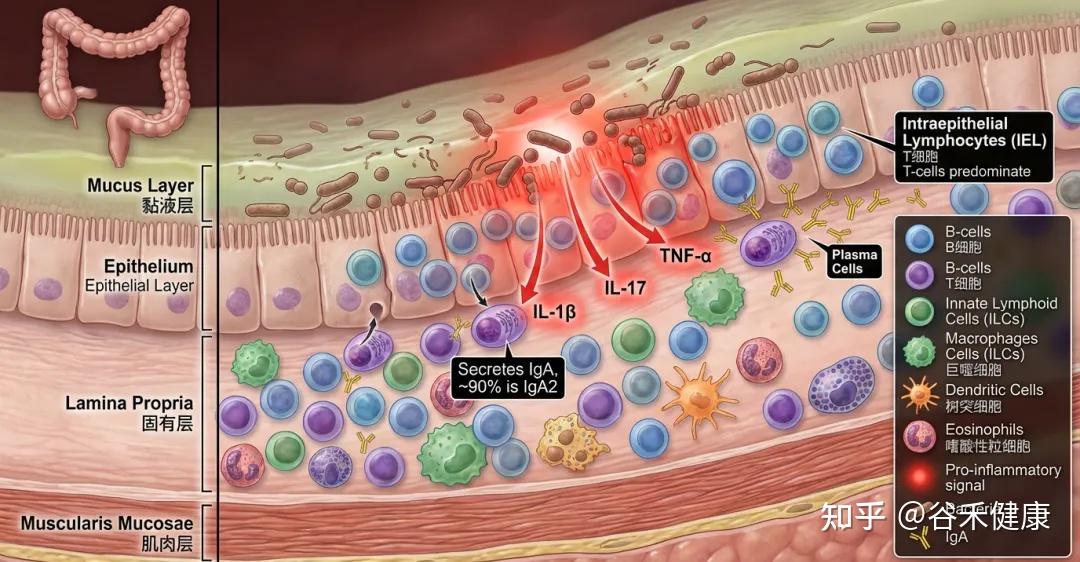
黏液层的保护作用:为什么会变弱?
在衰老小鼠中,细菌更容易钻进这层本该相对干净的内层黏液,从而触发免疫反应和炎症。
进一步的链条可能是:衰老相关地出现一种小RNA(miR-124–3p)表达升高,它会抑制一种关键酶(T合成酶),这会影响MUC2这种黏液主要成分的“糖基化”(可以理解为:黏液蛋白需要正确“挂糖”才能形成坚固有效的保护层)。
免疫细胞的局部差异:老年小鼠的观察结果
研究人员用单细胞技术,对比了年轻和老年小鼠的结肠免疫细胞发现:老年小鼠结肠里“免疫细胞大类的比例”整体看起来变化不大。但如果把结肠按不同部位拆开看,就会发现明显的“局部差异”。
具体来说:
在盲肠和结肠远端(更靠近直肠的一段),老年小鼠的 T 细胞更容易处于被激活的状态,提示局部免疫反应更“紧绷”。
在结肠近端(更靠近小肠的一段),老年小鼠的 B 细胞和浆细胞更多。浆细胞是负责大量分泌抗体的细胞。
Cdc42基因的变化:与衰老有什么关系?
还有一个值得注意的发现:老年小鼠的 B 细胞里,Cdc42 这种基因/蛋白的表达更高。Cdc42 与干细胞衰老有关(包括造血干细胞和肠道干细胞),在人类老年人的血细胞中也发现会升高。这提示结肠局部免疫系统的老化变化,至少有一部分和血液中观察到的免疫老化现象是同方向的。
免疫系统衰老通常表现为免疫能力下降:更容易感染、肿瘤风险上升,也更可能出现免疫紊乱(包括自身免疫问题)。
研究结果显示,老年小鼠结肠免疫系统存在局部差异,反映出免疫功能的复杂变化及其对健康的影响。免疫能力下降导致肠道屏障脆弱,可能引发健康问题。因此,探索益生菌等干预手段以调节肠道功能、改善免疫状态和增强屏障功能显得尤为重要。接下来,我们将深入探讨益生菌对肠道健康的调节作用。
益生菌指的是“在适当剂量和适当组合下,能为所给生物体(如人类)带来健康益处的活微生物”。这些细菌长期被证明通过促进粘液层的形成、分泌抗菌因子、竞争性地粘附肠道上皮细胞以及增加紧密连接形成来调控肠道上皮功能。
益生菌通过多种机制调节肠道屏障功能,主要包括以下几个方面:
增强紧密连接结构
益生菌可通过上调紧密连接蛋白的表达来增强机械屏障功能。例如,研究发现某些乳杆菌和双歧杆菌菌株可增加occludin、claudins和ZO-1的表达,从而加固紧密连接结构,降低肠道通透性。
抑制炎症反应
慢性炎症是导致肠道屏障功能障碍的主要原因之一,而益生菌可通过多种途径抑制炎症反应:
特别值得一提的是,益生菌还可通过激活过氧化物酶体增殖物激活受体γ(PPARγ)来发挥抗炎作用。PPARγ是一种核受体,可调节炎症反应和细胞分化,某些益生菌菌株可通过激活PPARγ来保护肠道屏障功能。
调节肌球蛋白轻链激酶(MLCK)通路
肌球蛋白轻链激酶(MLCK)是调节紧密连接通透性的关键酶。炎症因子可通过激活MLCK,导致肌球蛋白轻链磷酸化,进而破坏紧密连接结构。益生菌可通过抑制MLCK表达或活性来保护肠道屏障。
例如,罗伊氏乳杆菌可通过下调MLCK表达,减轻肠毒素诱导的肠道屏障功能障碍。这一机制在预防和治疗感染性腹泻中具有重要意义。
激活模式识别受体
益生菌可通过与肠道上皮细胞表面的模式识别受体(PRRs)相互作用来调节肠道屏障功能。其中,Toll样受体2(TLR-2)是研究较多的受体之一。
研究发现,某些益生菌菌株可通过激活TLR-2,触发下游信号通路,促进紧密连接蛋白表达和抗炎因子产生。例如,双歧双歧杆菌BB1可通过TLR-2/p38 MAPK通路增强肠道屏障功能,同时抑制NF-κB激活,发挥双重保护作用。
调节肠道菌群平衡
益生菌作为肠道生物屏障的重要组成部分,可通过以下方式调节肠道菌群平衡:
肠道菌群平衡的恢复可减少有害菌对肠道屏障的破坏,同时增加有益菌的保护作用,形成良性循环。
改善消化功能
益生菌可促进食物消化和营养吸收,缓解多种消化问题:
调节免疫功能
肠道是人体最大的免疫器官,益生菌可通过调节肠道免疫细胞活性来增强全身免疫功能:
这些作用使益生菌在预防感染、过敏和自身免疫性疾病方面具有潜力。
影响代谢和体重管理
近年来研究发现,益生菌还可能通过”肠-脑轴”和代谢调节影响体重和代谢健康:
虽然这一领域的研究仍在深入,但已有证据表明某些益生菌菌株可能有助于预防肥胖和代谢综合征。接下来,我们将具体探讨哪些益生菌对肠道健康和代谢调节具有积极影响,以及它们如何在改善整体健康方面发挥作用。
乳杆菌属是发酵食品生产中最广泛使用的益生菌之一,这些食品来源包括动物(例如牛奶和肉类)和植物(例如蔬菜和谷物)。
乳杆菌属包括一大类异质的革兰氏阳性兼性厌氧菌,包括嗜酸乳杆菌(L.acidophilus) 、鼠李糖乳杆菌(L.rhamnosus)、发酵酵母菌(L.fermentum)、干酪乳杆菌(L.casei)、植物乳杆菌(L. plantarum)、瑞士乳杆菌(L. helveticus)、罗伊氏乳杆菌(L. reuteri)
除了在食物发酵中的作用外,乳杆菌属还因物种、宿主年龄或肠道位置不同而异,是人类和动物消化系统中健康的组成部分。
动物研究和临床前结果表明 ,乳杆菌可能有助于预防和治疗多种胃肠道疾病。这些疾病包括肠道感染、抗生素相关腹泻、早产儿 NEC、炎症性肠病、结直肠癌和肠易激综合征。
多项研究证实 ,乳杆菌在消化系统疾病管理中发挥重要作用,通过体外和体内维持上皮屏障完整性。该功能的多种机制包括调节细胞骨架、诱导粘液生成以及紧密连接蛋白的磷酸化,这些都会增强紧密连接功能和免疫反应,同时预防上皮细胞凋亡。
以下总结了乳杆菌的不同菌株及其在肠道健康中的作用。
✧ Lactobacillus amylophilus D14
研究发现,把Lactobacillus amylophilus D14 加到健康状态的肠道细胞(Caco-2)上时,细胞之间的紧密连接通透性不会发生变化,也就是不会让屏障变得更松或更紧。
但如果这些细胞先被致病菌(肠源性大肠杆菌 K88 或鼠伤寒沙门氏菌 SL1344)弄伤,D14 就能起到保护作用,它可以减少关键连接蛋白(ZO-1、claudin-1、E-cadherin)的受损,从而帮助维持紧密连接和屏障功能。其原因可能是 D14 抑制了细胞内的 ERK 信号通路活化(ERK 的磷酸化降低),并减少炎症因子 IL-8 的释放,进而减轻炎症和屏障破坏。
✧ 嗜酸乳杆菌 (Lactobacillus acidophilus)
嗜酸乳杆菌 (Lactobacillus acidophilus) 表面有一种特殊的“外衣蛋白”,叫表面层蛋白(Slp)。
嗜酸乳杆菌的外衣蛋白有什么作用?
研究发现,这种蛋白对肠道有多方面的保护作用,比如:
抢先占住肠道黏膜上的“附着位点”,让有害菌不容易黏上去,帮助肠道细胞减少不必要的凋亡(细胞过早死亡),降低脂多糖(LPS,常见于某些细菌成分)引发的炎症反应。
Slp如何增强肠道屏障?
在细胞实验中,研究人员把Slp作用在Caco-2细胞(常用来模拟肠道上皮的细胞模型)上,发现它能让肠道屏障更牢固,表现为:
注:TER可以理解为用电学方法测试上皮细胞层“漏不漏”。TER越高,说明细胞之间的连接越紧密、屏障越强;TER越低,说明屏障受损、变漏了。
不同菌株的效果差异明显
一项研究比较了20多种益生菌(不同物种和不同“菌株”)对肠道屏障的影响,重点看它们能不能把肠道上皮细胞之间的紧密连接变得更牢。
结果发现嗜酸乳杆菌整体上能明显增强这种封口功能,但同一种细菌的不同菌株效果差很多。
LA1:效果最好,增强幅度接近翻倍
LA2:只有大约一半的提升
LA3:几乎没有影响
这说明:益生菌不能只看“是什么菌”,还要看“是哪一株”。
LA1的保护机制是什么?
进一步研究显示,LA1之所以有效,是因为它能被肠道免疫系统表面的识别开关(TLR2与TLR1/6组成的受体组合)识别并触发信号,从而加强屏障。用小鼠实验也看到:在正常小鼠中,LA1可以减轻一种用DSS诱导的结肠炎;但在缺少TLR2的敲除小鼠里,这种保护作用就消失了,说明LA1的效果离不开TLR2这条通路。
注:TLR-2 指 Toll 样受体 2(Toll-like receptor 2),是一种先天免疫的模式识别受体(PRR),常表达在肠上皮细胞和免疫细胞表面,用来识别微生物成分并触发信号通路。
不同细胞中的信号通路有何不同?
最近的研究发现,同一种乳酸菌成分(LA1)在不同细胞里“走的通路”不一样,所以产生的效果也不一样。
在免疫细胞里LA1会通过TLR-2这类警报器启动经典的炎症信号通路(依赖MyD88),进而激活NF‑κB,让免疫细胞更容易进入应战状态。这属于比较符合预期的免疫激活反应。
在肠道上皮细胞里LA1同样需要TLR‑2,但不走MyD88这条路,而是改走PI3K通路。结果不是“点火”,而是“刹车”——它能抵消TNF‑α这种炎症因子造成的肠道紧密连接变松、通透性升高的问题,从而降低NF‑κB和MLCK等会破坏屏障的分子活性,帮助肠道屏障更稳。
其他乳杆菌的表现如何?
L. acidophilus W37:让TER提高约15%,说明屏障更“紧”。
L. brevis、L. casei:对TER没明显影响。
注:Caco‑2 是来源于人结肠腺癌的上皮细胞系。它常被用来在体外建立“肠上皮屏障模型”,因为在 Transwell 等培养条件下会分化成类似小肠吸收上皮的单层细胞,形成紧密连接,能模拟肠屏障的通透性变化。
常用指标:TER/TEER(跨上皮电阻)和 TER/TEER,以及分子通量(如葡聚糖/荧光葡聚糖)。
有研究发现,嗜酸乳杆菌分泌的一些代谢产物,能让肠道细胞之间的“缝隙”变得更紧:细胞屏障的紧密度指标(TER)会小幅上升(约25%),而一些大分子(比如葡聚糖)从细胞间漏过去的量会减少。进一步看机制,这种乳杆菌的“培养上清液”(相当于它在培养液里释放的各种物质)能抑制炎症信号通路NF-κB的激活,并把紧密连接相关蛋白(如occludin、claudin-1)的状态恢复到更正常,从而防止炎症因子IL‑1β导致的肠道屏障“变漏”。
热灭活的嗜酸乳杆菌还有用吗?
有报告指出,即使把嗜酸乳杆菌加热杀死(热灭活),它本身以及它的上清液也能在另一种肠道细胞模型(HT‑29)里减轻阿司匹林造成的屏障损伤,主要和调节紧密连接蛋白ZO‑1的表达与位置有关。
Lcr35对肠道屏障的保护作用如何?
为了研究另一株乳杆菌Lcr35对肠道屏障的保护作用,研究人员用Caco‑2细胞在体外搭了一个“肠道屏障模型”,并在细胞下方放入免疫细胞(PBMC)模拟免疫环境。然后用沙门氏菌的LPS(会引发炎症的细菌成分)去刺激细胞,模拟感染带来的炎症损伤。结果是:只用LPS会让屏障变差;但在LPS刺激后再加入Lcr35,并培养到48小时,屏障紧密度(TER)明显回升,比仅LPS组高了87%。这提示Lcr35可能帮助修复被LPS破坏的肠道屏障、减少“肠漏”。
Lcr35如何影响炎症反应?
此外,Lcr35 还能明显减少一种炎症信号分子 IL-8 在“肠上皮细胞 + 免疫细胞(PBMC)”共培养体系中向基底侧(相当于体内朝向血液的一侧)释放,说明它有助于降低炎症反应。
干酪乳杆菌(Lactobacillus casei)
最近有研究专门看了干酪乳杆菌(Lactobacillus casei,简称 L. casei)对“肠道屏障受损”的保护作用,并探讨是否和肥大细胞有关。
结果发现:和对照相比,干酪乳杆菌能让猪肠上皮细胞的“电阻值(TER)”提高约 60%(电阻越高通常表示屏障越紧密),同时让大分子(葡聚糖)的渗漏减少 80% 以上。面对会引发腹泻的致病菌产肠毒素性大肠杆菌 K88(ETEC K88)时,干酪乳杆菌能减轻肠屏障变漏的情况,关键在于它能阻止紧密连接相关蛋白(occludin、claudin-1、ZO-1)以及免疫识别相关受体(TLR-2、TLR-4)的表达被病原体“压低”。
L. casei DN-114 001
更早的研究也发现,L. casei DN-114 001 的“菌体裂解物”(把菌体打碎后的成分)可以在小鼠 DSS 诱导的肠炎模型中起到保护作用,带来健康收益。L. casei 能抑制 DSS 导致的肠道渗漏增加,这与它降低炎症因子 TNF-α 和 IFN-γ、并改变肠道菌群组成有关。
还有研究发现,L. casei DN-114 001 在 T84 肠上皮细胞中也能对抗肠致病性大肠杆菌(EPEC)感染带来的类似屏障损伤。
L. casei CRL 431:减少感染损伤
比较了不同乳杆菌对抗沙门氏菌感染的效果,发现:
在他们测试的菌株里,只有 L. casei CRL 431 能明显起到保护作用:表现为肠屏障功能更好、局部炎症更低,从而减少感染损伤。
有研究认为,起保护作用的是活菌,不是培养上清液
活的 L. casei 可以防止 TNF-α 和 IFN-γ 导致的 TER 下降。机制上,它可能通过激活 MAPK/PI3K/Akt 这类细胞信号通路、提高 TLR-2 表达,并保护 Caco-2 细胞中 ZO-1 蛋白的水平,从而避免炎症因子引起的通透性升高。
✧ 植物乳杆菌(Lactobacillus plantarum)
有研究发现,植物乳杆菌(Lactobacillus plantarum)以及它产生的一些成分,可能通过修补肠道屏障来减轻肠道炎症(比如溃疡性结肠炎模型中的结肠炎)。如果肠道屏障损伤,肠道通透性升高,细菌或毒素更容易“漏过去”,炎症就会加重。
下面是这些研究想说明的要点:
研究提示这种保护作用和 STAT3 这个细胞信号“开关”有关:如果在细胞实验里把 STAT3 敲低,再用 EPS116 处理,ZO-1 和 occludin 就上不去,肠道通透性反而变高。说明 EPS116 需要通过 STAT3 才能更好地“加固屏障”。
植物乳杆菌可在感染情况下保护肠道屏障
在人正常结肠上皮细胞模型(NCM460)中,植物乳杆菌能减轻 ETEC(产肠毒素大肠杆菌)感染对屏障的破坏。还有研究显示它能增强 NK 细胞产生 IL-22(一种有助于黏膜修复和屏障保护的免疫因子),即使在 ETEC 感染时也能帮助维持紧密连接屏障。
不同菌株对屏障电阻提升明显
屏障电阻(TER)可以粗略理解为细胞单层的密封程度指标:TER 越高,说明屏障越紧密、渗漏越少。
L. plantarum DSM 2648:让 Caco-2 细胞 TER 比对照提高约 235%;还能显著抵消致病性大肠杆菌(EPEC)对 TER 的破坏,并减少 EPEC 黏附。
L. rhamnosus HN001:也能提高 TER(约 148%)。
L. plantarum MB452:在 10 小时内让 TER 随剂量增加,最高比对照高约 60%;同时提高 ZO-1 和 occludin 的表达。
植物乳杆菌 HY7714 可能通过关掉炎症通路,保护紧密连接
在TNF-α(强促炎因子)处理的 Caco-2 单层模型里,HY7714 能保护 ZO-1、claudin-1、occludin 不被破坏。它还抑制一些与炎症和屏障破坏相关的信号(如 NF-κB、MLCK 等)被 TNF-α 诱导升高,提示其可能通过降低炎症信号来维持屏障完整。
植物乳杆菌 LR002 改善小鼠溃疡性结肠炎
修屏障 + 抗炎 + 调菌群。在 DSS 结肠炎/UC 模型中,LR002 能恢复紧密连接蛋白(ZO-1、Occludin、Claudin-3)的水平。同时降低促炎因子、减少氧化应激;调节肠道菌群,并让短链脂肪酸(SCFA,肠道有益代谢物)水平回升。
机制上可能与激活PPARγ信号、抑制 MAPK/NF-κB 炎症通路有关。
这些研究总体指向同一件事——某些植物乳杆菌菌株或其代谢产物,可能通过增强紧密连接蛋白、降低炎症信号、改善菌群与代谢物,来减少“肠漏”和肠道炎症;不同菌株差别很大;人体研究里未必能直接看到“阻止肠漏”的效果,但在组织/细胞与动物模型中,某些植物乳杆菌确实能增强紧密连接、减轻炎症、提高屏障相关指标。
扩展阅读:
客观认识植物乳杆菌 (L. plantarum) 及其健康益处
✧ 鼠李糖乳杆菌(Lactobacillus rhamnosus)
鼠李糖乳杆菌 LGG 在儿童克罗恩病中的初步研究
较早的研究把一种常见益生菌——鼠李糖乳杆菌 LGG——用于儿童克罗恩病(CD)。结果发现:肠漏明显改善(用尿液中的双糖通透性试验来测),疾病活动度也下降了。但可惜的是,这种改善在随访到 24 周时没有持续下去。
特定菌株 CNCM I-3690 的保护机制
后来又有研究指出:鼠李糖乳杆菌的某个特定菌株 CNCM I-3690,在小鼠炎症模型里能保护肠道屏障。它可以阻止炎症因子 TNF-α 让肠上皮细胞“缝隙变大”(表现为电阻下降),还会影响杯状细胞和黏液层(相当于让肠道表面的保护胶层更稳)。
小鼠的结肠基因表达分析还显示,这个菌株可能通过抑制某些体内蛋白酶,来增强一批与健康肠道屏障相关的基因活动,比如与营养吸收、细胞更新和防护功能有关的基因。
体外实验支持 LGG 的保护作用
很多体外实验(细胞/类器官实验)也支持:活的 LGG 对紧密连接有保护作用,能让屏障在炎症或病原体攻击时更不容易被破坏。
用 TNF-α 和 IFN-γ 模拟炎症攻击 Caco-2 细胞时,活 LGG 可以减轻屏障受损,可能与抑制 NF-κB、ERK1/2 等炎症通路有关;而一些其他乳杆菌即使用更高浓度,也未必能达到同样效果。
在人肠道类器官实验中,活 LGG 能防止 IFN-γ 把关键的紧密连接蛋白压下去。
在“麦醇溶蛋白”(与小麦相关蛋白)诱导屏障变漏的模型中,LGG 能把屏障功能拉回去;不仅活菌有效,热杀死的菌体和它的培养上清(菌分泌/代谢产物的混合物)在某些实验里也显示出一定恢复效果。
在细菌感染中的保护作用
细胞先用活 LGG 处理后,再感染肠出血性大肠杆菌(EHEC O157:H),可以减轻屏障电阻下降、通透性升高,并阻止紧密连接蛋白(如 claudin-1、ZO-1)被“挪位/打散”。但热灭活 LGG 在这类实验里往往效果不明显,提示“活菌状态”可能很关键。
其他不同的 L. rhamnosus 菌株也各有差异
有的本身对屏障指标影响不大,但在大肠杆菌攻击时能起到保护;有的能抑制 TNF-α 造成的损伤并减少 IL‑8(炎症信号)上升,但它的培养上清却未必有效。
总结来说,不少实验提示某些鼠李糖乳杆菌(尤其是 LGG 及特定菌株)可能通过稳定紧密连接、维持黏液层、调节炎症信号等方式,帮助肠道不那么容易漏。但不同菌株、活菌/灭活、以及人体长期效果差异很大;早期儿童克罗恩病研究里也出现了短期改善、长期不一定维持的情况。
✧ 发酵乳杆菌(Lactobacillus fermentum)
发酵乳杆菌 AGR1487
和其他益生菌菌株不一样,发酵乳杆菌 L. fermentum 的 AGR1487 这一株在肠上皮细胞模型(Caco-2)里会削弱屏障:给得越多,细胞层的电阻(TER,常用来衡量屏障是否紧密)下降得越明显,说明细胞之间的封条变松了。
但有趣的是,如果不把细菌本身加进去,而是加入它培养后留下的上清液(可以理解为细菌分泌物/代谢产物的混合液),反而会让TER比对照培养基提高约34%,也就是屏障变得更紧。
AGR1485的不同表现
相比之下,同一物种的另一株 AGR1485(无论是细菌本体还是上清液)对TER基本没影响。
另外,AGR1487 还会让甘露醇更容易穿过细胞单层(甘露醇通量增加),这通常意味着屏障通透性变高、漏得更多;而 AGR1485 不会造成这种变化。
这意味着即使是同一种乳杆菌,不同菌株也可能作用完全不同。AGR1487 会以不利于紧密连接屏障的方式改变细胞内相关基因和蛋白(包括微管蛋白及其相关蛋白)的水平,最终导致肠道屏障功能变差。
✧ 罗伊氏乳杆菌(Limosilactobacillus reuteri)
最近一些研究发现,某些罗伊氏乳杆菌(Limosilactobacillus reuteri)可能有助于加固肠道屏障、降低肠漏风险。
高脂饮食小鼠模型中的积极效果
在高脂饮食小鼠中的发现,研究人员从人类母乳中分离到一株罗伊氏乳杆菌(L. reuteri FN041)。把它给高脂饮食(HFD)的小鼠后,发现小鼠原本因高脂饮食而更漏的肠道(肠通透性升高)得到了缓解。
与此同时,一些与炎症相关的物质(如LPS、TNF-α、IL-16)水平下降。肠道屏障的关键“封条蛋白”(紧密连接蛋白,如occludin、ZO-1、claudin-6、claudin-7)在高脂饮食下通常会减少,而FN041能阻止这种下降。研究者认为,这种益处与肠道菌群产生的短链脂肪酸变化有关(研究中提示与短链脂肪酸减少相关)。
对细胞层渗漏的抑制作用
在仔猪肠道细胞+致病菌模型中的发现,使用从健康断奶仔猪粪便中分离的罗伊氏乳杆菌,先用它“预处理”肠上皮细胞(IPEC-1),再让细胞感染致病性大肠杆菌ETEC K88。
结果发现:预处理能减少细胞屏障被破坏、降低大分子(如葡聚糖)穿过细胞层的渗漏。但如果只用罗伊氏乳杆菌而不感染细菌,效果不明显或较弱。机制上,这种保护与维持紧密连接蛋白(尤其ZO-1、occludin)有关,并且可能通过MLCK相关通路来实现。也有研究观察到:单独用罗伊氏乳杆菌处理时,细胞层的渗漏指标甚至可降低约25%。
不同菌株的效果略有差异
处理IPEC-J2细胞10小时后,细胞层的电阻(TER,数值越高通常代表屏障越紧)只小幅上升约8%,并伴随claudin-1、occludin、ZO-1轻度增加。更重要的是,在LPS(内毒素)刺激下,这株菌的活菌或培养上清都能阻止紧密连接蛋白被下调,同时抑制炎症因子(TNF-α、IL-6)过度升高。
它也能让TER上升约10%,并减少ETEC导致的屏障变漏。
研究者还发现另一种益生菌詹氏乳杆菌(Lactobacillus jensenii)也能在ETEC攻击时起保护作用,但在没有感染压力时,单独使用对屏障影响不明显。它们的保护效应可能与提升热休克蛋白HSP-27以及增加ZO-1有关,意味着这个菌株是发挥感染压力下的保护作用,而不是预防或维持作用。
扩展阅读:
认识罗伊氏乳杆菌(Lactobacillus reuteri)
✧ 唾液乳杆菌 (Lactobacillus salivarius)
L. salivarius SMXD51处理Caco-2细胞24小时后,可使跨上皮电阻(TER)提高约20%;同时还能对抗铜绿假单胞菌PAO1引起的TER下降,起到保护肠道屏障的作用。这种益生与保护效果被认为与上调F-肌动蛋白细胞骨架有关。
进一步比较了不同L. salivarius菌株对过氧化氢(H₂O₂)造成的屏障损伤的保护能力。在检测的33株菌中,UCC118和CCUG38008能通过依赖ERK1/2磷酸化的途径,减轻H₂O₂导致的紧密连接(TJ)蛋白(ZO-1、occludin、claudin-1和JAM)的降解与错位;而无效菌株AH43324则没有这种作用。
在迄今为止报道的各种益生菌细菌中,Bifidobacterium spp.是研究最广泛和使用最广泛的益生菌细菌之一。双歧杆菌属属于放线菌门,目前包括80个(亚)种,它们分布在不同的生态位,包括人类的胃肠道,口腔等。
双歧杆菌属是最早定植人类肠道的细菌,与母乳衍生的低聚糖有关。因此,它们占母乳喂养婴儿肠道中微生物占比很高。B. breve、B. bifidum、B. longum、Bifidobacterium infantis是婴儿阶段常见的检测到的细菌,其中B. bifidum是最突出的物种,其次是B. breve、B. longum、B. infantis。
随着年龄的增长,双歧杆菌的总体下降,但在整个成年期保持相对稳定,并在老年时再次下降。成人肠道中常见的物种包括B. adolescentis和B. catenulatum,其次是B. longum 和 B. bifidum。
需要注意的是,并不存在绝对的“婴儿专属种”和“成人专属种”,只是不同年龄段更常见的种类不同。
为什么双歧杆菌被当作益生菌?
双歧杆菌因为被认为较安全(很多菌株具有GRAS地位,意思是通常被认为是安全的),而且与多种健康益处相关,所以被广泛做成益生菌产品。研究中常提到的潜在作用包括:
因为双歧杆菌本来就是人体肠道的常住居民,不少研究认为它对于维持肠道上皮屏障完整性很关键。
一些研究用16S rRNA(常见的菌群测序方法)分析溃疡性结肠炎患者的肠道菌群时发现:双歧杆菌明显减少,尤其是B. bifidum减少更突出。这提示双歧杆菌(特别是B. bifidum)可能与溃疡性结肠炎的发生发展有关,也可能成为一种有参考价值的微生物标志物。
双歧杆菌怎么加固肠道屏障?
在细胞实验中(如Caco-2、HT-29、T-84等肠上皮细胞模型),用某些双歧杆菌先处理细胞,能够减轻多种因素造成的紧密连接损伤。
机制上常见的解释包括:
一个具体例子:B. bifidum BB1菌株
研究发现,B. bifidum 的某个特定菌株(BB1)能以菌株特异性的方式把肠上皮细胞单层的屏障变得更紧(用TER指标衡量,最高可增加50%–80%,TER越高通常表示屏障越紧)。
保护肠道的机制
有研究用DSS(一种常用来在小鼠体内制造结肠炎/肠损伤的化学物质)做肠道损伤模型,发现一株双歧杆菌 B. bifidum FL-228.1 的预防效果最明显。它之所以能保护肠道,主要做了几件事:
不同双歧杆菌的保护效果
其他动物研究也发现,不同双歧杆菌在多种胃肠道疾病模型中都可能对肠屏障有帮助,例如:
NEC(新生儿坏死性小肠结肠炎)模型:B. infantis能减轻肠通透性升高(不那么漏),并更好地维持 occludin、claudin-4 等紧密连接蛋白在细胞连接处的正常分布,从而降低 NEC 发生率。
另一种 NEC 大鼠模型:B. bifidum 也被证明能改善肠道完整性。
DNBS 诱导的轻度肠炎模型:B. animalissubsp. lactis 能把肠道通透性拉回正常水平,机制包括让多种紧密连接蛋白(尤其 claudin-4)恢复正常,同时帮助结肠局部免疫细胞(Th1/Th2)维持更平衡的状态。
DSS 结肠炎模型:不同菌株效果不一样。有研究显示 双歧杆菌的某个菌株(CCM 7952)能维持紧密连接蛋白表达、降低血液中“肠漏”指标(如 FITC-葡聚糖),疾病严重度也更低;但同物种的另一个菌株(Bl 372)却做不到,说明“菌株差异”很关键。
酒精相关肝病与双歧杆菌的菌株特异性
在酒精相关肝病(长期饮酒)方面,很多研究认为:长期饮酒会导致肠道菌群和代谢物失衡,使肠屏障受损、通透性上升;这样细菌内毒素 LPS 更容易进入门静脉循环,激活 TLR4-NF-κB 通路,引发更多炎症因子。
体外实验也发现,双歧杆菌可以在 LPS 处理的肠上皮细胞模型中降低炎症因子(如 IL-6、TNF-α),并上调/稳定紧密连接蛋白(occludin、claudin-3、ZO-1),从而减少细胞间渗漏。
特别需要强调的是:双歧杆菌的作用高度菌株特异性。同属甚至同种的不同菌株,效果可能完全不同,甚至在免疫反应上方向相反。因此,不能因为某一株有效,就推断所有双歧杆菌都有效。
一些更间接的保护方式
B. infantis 的“无菌条件培养上清”(可以理解为它产生的可溶性代谢物混合物)能抑制 NF-κB 炎症通路,减少 TNF-α 等炎症因子,并阻止炎症因子诱导的肠通透性升高。
B. bifidum 通过酶作用产生成分(如半乳寡糖)后,可能减少沙门氏菌对肠道的黏附和侵袭(相当于降低致病菌“粘上去、钻进去”的机会)。
最后,虽然证据很多,说明双歧杆菌对维持肠屏障有益,但分子机制为什么会这样、到底哪条通路最关键,仍然没有完全弄清。
未来研究的挑战与方向
目前有以下主要难点:
1)菌株差异太大,很难用一套机制解释所有双歧杆菌;
2)它们和人体细胞、以及肠道里其他微生物之间相互作用非常复杂;
3)双歧杆菌不太容易做遗传改造,导致研究工具受限。
未来如果有更好的分子生物学工具、更聚焦的研究,才更有希望把双歧杆菌如何与人体互作并发挥作用的关键机制讲清楚。
扩展阅读:
其他益生菌
✧ 布拉氏酵母菌 (Saccharomyces boulardii)
对肠道屏障的保护作用
较早的研究表明,布拉氏酵母菌(S. boulardii)保护T84单层中EPEC诱导的TER降低和甘露醇通量增加;然而,布拉氏酵母菌不改变健康T84细胞中的TJ屏障功能。
布拉氏酵母菌的保护作用是通过ZO-1的保存和ERK1/2信号通路的抑制介导的。
临床效果
布拉氏酵母菌在第三个月末与未接受益生菌治疗的患者相比,CD患者的肠通透性降低33%。
此外,S. boulardii CNCM I-745已显示出保护免受病原体诱导的TJ屏障功能障碍。
影响上皮屏障完整性的作用
布拉氏酵母菌共孵育有助于维持上皮屏障完整性,而预孵育是显著减少IL-8分泌所必需的。布拉氏酵母菌通过阻断MLC磷酸化并抑制T84感染细胞中的NF-κB和MAPK信号通路来保护屏障功能并抑制EHEC诱导的炎症。
对 Shigella flexneri 感染的影响
另一项研究使用人肠上皮的体外和体内模型检查了布拉氏酵母菌对Shigella flexneri感染的影响。在感染期间,布拉氏酵母菌通过上调TJ蛋白ZO-2并减少ERK、Jun N-末端激酶(JNK)和NF-κB信号通路的激活来增强屏障完整性。
抗炎作用的验证
无细胞布拉氏酵母菌上清液重现了这些抗炎作用。布拉氏酵母菌的抗炎作用在人胎儿肠异种移植模型中得到证实,其中酵母菌株减轻S. flexneri造成的损伤和炎症,但不能预防感染。
✧ E. coli Nissle 1917 (EcN)
只有活的 EcN 益生菌(以及它培养后的上清液,也就是细菌分泌物所在的液体)才能明显增强肠道上皮细胞的“紧密连接”屏障;把细菌热杀死后就几乎没效果。
细胞模型中的屏障增强
在 HT-29 和 Caco-2 细胞模型里,活菌或上清液能让细胞层的电阻(TER,代表屏障紧密程度)提高约 40%–75%,同时让甘露醇这种小分子“漏过去”的程度降低约 40%。
TcpC蛋白的作用机制
研究认为关键原因是 EcN 产生的一种蛋白 TcpC,它会启动细胞内的一些信号通路(如 PKCζ 和 ERK1/2 的磷酸化),并促进紧密连接相关蛋白(如 claudin-14)增加,从而把细胞之间的“缝”收紧。
EcN上清液对肠道屏障的保护作用
EcN 的上清液能防止化疗药 5-FU 导致的肠上皮细胞(IEC-6)屏障变差,表现为 TER 不那么容易下降。
在脓毒症相关的炎症条件下,EcN 上清液可以在体内和体外保护紧密连接屏障:它通过抑制 NF-κB 相关通路,减少会“拉开细胞缝隙”的 MLCK-P-MLC 信号被激活。并且在 TNF-α 和 IFN-γ 这类炎症因子一起存在时,EcN 上清液仍能提高 TER,从而减轻屏障功能障碍。
外膜囊泡的保护机制
EcN 释放的外膜囊泡(OMV,可理解为细菌分泌的“微小包裹”)和可溶性因子,能在 EPEC 致病菌感染时保护 T-84 和 Caco-2 细胞的紧密连接屏障,这种保护与 occludin 和 claudin-14 等紧密连接蛋白不被破坏有关。
在 DSS 诱导的结肠炎小鼠模型中,EcN 还能防止 DSS 造成的肠道通透性升高(减少“肠漏”),这与紧密连接支架蛋白 ZO-1 的表达得以维持有关。
✧ 枯草芽孢杆菌 (Bacillus subtilis)
比较了三种不同的枯草芽孢杆菌(B. subtilis)菌株对肠道上皮细胞模型(Caco-2)屏障的影响。结果发现:只有其中一株(B. subtilis 29784)能让细胞屏障更“紧”(电阻TER提高约50%),另外两株要么没效果,要么反而让屏障变差。
同时,B. subtilis 29784之所以能增强屏障,和细胞里几种“把细胞缝起来”的关键紧密连接蛋白增加有关,包括ZO-1、occludin和claudin-1。
在抗炎方面,不同菌株的效果也不一样(有明显“菌株差异”):某些B. subtilis菌株能抑制IL‑1β引发的NF‑κB信号通路激活,从而显著减少炎症相关物质IL‑8的产生,并降低IL‑1β刺激下iNOS蛋白水平的上升。
在坏死性小肠结肠炎(NEC)的细胞和动物模型中研究了两种益生菌(L. plantarum 和 L. rhamnosus)对肠道紧密连接的影响。
细胞实验结果显示屏障增强
在细胞实验里:他们把这两种菌加到 Caco-2 肠上皮细胞表面 5 小时。
结果显示:两种菌都能让细胞层更不漏(TER 升高、葡聚糖更不容易穿过去),说明屏障更紧。
当用 LPS 或 EGTA 这类物质去破坏屏障时,提前用这两种菌处理能减轻损伤,可能与调节 ZO-1(一种关键紧密连接蛋白)有关。
其中 L. rhamnosus 的保护效果看起来比 L. plantarum 更强。
动物模型中益生菌效果不一致
但在大鼠 NEC 模型里(用阪崎克罗诺杆菌感染诱导):直接给乳杆菌组合反而观察到肠道通透性增加(更漏),这与细胞实验相反。
不过如果在感染前先用这组益生菌预处理,通透性并不会增加,而且还能减少肠道损伤。
作者因此提醒:益生菌并不一定永远是“有益无害”,在某些条件下可能也会刺激或伤害肠上皮,所以临床使用特定菌株需要谨慎。
BWI多菌株益生菌的保护作用
有研究发现,一个叫 BWI 的多菌株益生菌混合物(含 8 种活菌 + 1 种热处理菌株成分)对肠屏障更稳:在 Caco-2 与免疫细胞(THP-1)的共培养模型中,它能维持 occludin(紧密连接蛋白)水平,并激活 AMPK 通路(有助于紧密连接组装),从而保护屏障完整性。
在 LPS 引发的炎症环境下,它还能抑制 NFκB 通路,降低促炎因子相关基因表达。
TER 测量也支持:BWI 能随剂量增加而更有效地防止通透性升高(减少“渗漏”)。
B. bifidum + 嗜热链球菌
一项双盲研究显示:含 B. bifidum 和嗜热链球菌(S. thermophilus) 的商业益生菌配方,能显著减少婴儿的抗生素相关性腹泻。
L. rhamnosus + L. acidophilus + L. helveticus
有研究把L. rhamnosus、L. acidophilus、L. helveticus混合给健康志愿者:当用吲哚美辛(NSAID)人为造成胃肠屏障受损时,活菌能明显减轻“胃”的通透性升高,但对“肠”的通透性影响不明显,说明作用可能因部位不同而不同。
L. helveticus R0052 + B. longum R0175
动物实验中,L. helveticus R0052 与 B. longum R0175联用,能保护心肌梗死后大鼠出现的肠道紧密连接通透性升高;但对健康对照大鼠的屏障并没有明显提升。研究者推测机制可能与抑制NF-κB炎症信号、激活抗凋亡通路以及TLR-2相关调节有关。
很多实验提示改善肠上皮屏障往往需要“活的菌”,因为它们要通过黏附、与上皮细胞直接互动等方式来触发紧密连接的调整;但在个别情况下,细菌产生的特定产物(如胞外多糖)也可能提供类似保护。不同菌株、不同部位、以及是否处在炎症/损伤状态下,都会影响效果。
肠道内壁的上皮细胞之间有一套紧密连接蛋白,像拉链/密封条一样把细胞缝隙关紧,防止细菌、毒素和未消化的大分子随意穿过去,同时又让营养正常吸收。这道屏障一旦变漏,就很容易引发或加重多种胃肠道问题,比如炎症性肠病、肠易激综合征、坏死性小肠结肠炎以及一些病原体导致的肠炎。
越来越多的细胞实验、动物研究和部分临床研究提示:某些益生菌可以帮助维持或修复这道封口带,它们可能通过以下方式保护肠屏障:
而且这些效果往往非常看菌株——同一种类的益生菌,不同菌株效果可能差很多;有时还取决于益生菌是不是活的、它分泌的代谢物、或它表面的成分。另外,它在上皮细胞和免疫细胞里起作用的方式也可能不一样。
不过,我们目前对“益生菌到底是怎样在分子层面修好TJ屏障”的理解还不够完整。
研究结果之所以经常不一致,常见原因包括:
未来更需要做的是:明确哪个菌株通过哪条通路,对哪类人群最有效,并结合肠道菌群检测的结果,分析不同菌群的组成和功能,以指导益生菌的选择。同时,应将剂量、给药方式、疗程标准化,再用设计良好的临床试验去验证这些策略的有效性。
总体来说,益生菌作为一种思路合理的干预手段,确实有潜力帮助加强肠道屏障、缓解与肠漏相关的胃肠疾病,但要实现可靠应用,还需要更扎实的机制研究和更严格的临床证据,免疫功能低下人群使用活菌也应更谨慎。
注:本账号发表的内容仅是用于信息的分享,在采取任何预防、治疗措施之前,请先咨询临床医生。
主要参考文献
Hofmann C, Geiger H. Aging of the Colon – A Mechanistic View. Mech Ageing Dev. 2025 Dec 11:112143.
Baidoo N, Rasis E, Tahiri D, Sanger GJ. The impact of ageing on the structural compositions of the mucosa of human colon. Tissue Cell. 2025 Dec;97:103090.
Abahussin HM, Alotaibi MS, Alhazzaa OA, Alotaibi AG, Alsaab SM, Aljawini NA, Alawad AO. Exploring the intricate link between gut microbiota dysbiosis and the aging process: implications for age-related diseases. Gut Pathog. 2025 Dec 14.
Elfers K, Sehnert AS, Wagner A, Zwirner U, Linge H, Kulik U, Poehnert D, Winny M, Gundert B, Aselmann H, Mazzuoli-Weber G. Functional and Structural Investigation of Myenteric Neurons in the Human Colon. Gastro Hep Adv. 2024 Aug 24;4(1):100537.

谷禾健康
硒(Selenium)是一种人体必需的微量元素,参与多种生理过程,是多种活性酶和蛋白质的重要组成部分。它在抗氧化防御、免疫调节、甲状腺激素代谢、心血管保护以及神经系统功能甚至生殖能力维护中发挥着关键作用。
适量的硒对于维持人体健康至关重要,而其缺乏或过量都会对机体造成负面影响。硒缺乏被证实与多种疾病密切相关,如克山病、卡斯钦-贝克病、甲状腺功能障碍、免疫力下降和某些癌症。缺硒会削弱机体的抗氧化能力,导致活性氧的过量生成,从而引起细胞损伤与慢性炎症反应,最终增加多种代谢及心血管疾病的风险;而过量摄入则可能引起硒中毒。
近年来,越来越多的研究发现,硒与肠道微生物群之间存在密切的双向调节关系。约四分之一的肠道细菌含有编码硒蛋白的基因,如梭菌和肠杆菌。同时硒作为多种细菌酶的重要辅因子,影响其代谢功能;硒还对病原菌(如大肠杆菌)具有特定的抗菌活性,同时提高具有潜在保护作用的有益菌水平。
肠道菌群能够代谢多种无机和有机硒,过量细菌摄取硒可能导致宿主硒蛋白缺乏,部分细菌还会通过硒来改变致病性。并且硒与肠道微生物群的作用在炎症性肠病(IBD)、癌症、甲状腺功能障碍、糖尿病、心血管疾病和神经发生性疾病等疾病中存在重要影响。
在此背景下,科学合理的硒补充显得尤为重要。日常生活中,主要的硒来源包括富硒粮食、巴西坚果、海产品、动物内脏、蛋类及蘑菇等天然食物;此外,还可以通过富硒酵母、有机硒补充剂、硒强化食品等途径进行补充。然而,硒的安全剂量范围较窄,长期过量摄入可能导致中毒反应,因此补硒应遵循个体化、适量与安全的原则。
本文将系统探讨硒的生理功能、缺乏及过量危害、其与肠道微生物群的相互调节机制以及其与肠道菌群协作在疾病改善中的潜在作用,并总结安全有效的补硒策略,旨在为理解硒的健康作用机制及临床应用提供全面的参考。
硒(Selenium)作为一种人体必需的微量元素,扮演着至关重要的角色,其生理作用涵盖多个方面。它不仅是多种生物活性酶和蛋白质的组成部分,如谷胱甘肽过氧化物酶和硫氧还蛋白,还在抗氧化、免疫防御、甲状腺功能调节、心血管保护以及糖代谢调节等方面发挥着重要作用。硒主要以体内的硒蛋白形式发挥其生物功能,以下是硒在人体内的主要生理功能:
硒及其作用机制的促进健康效应
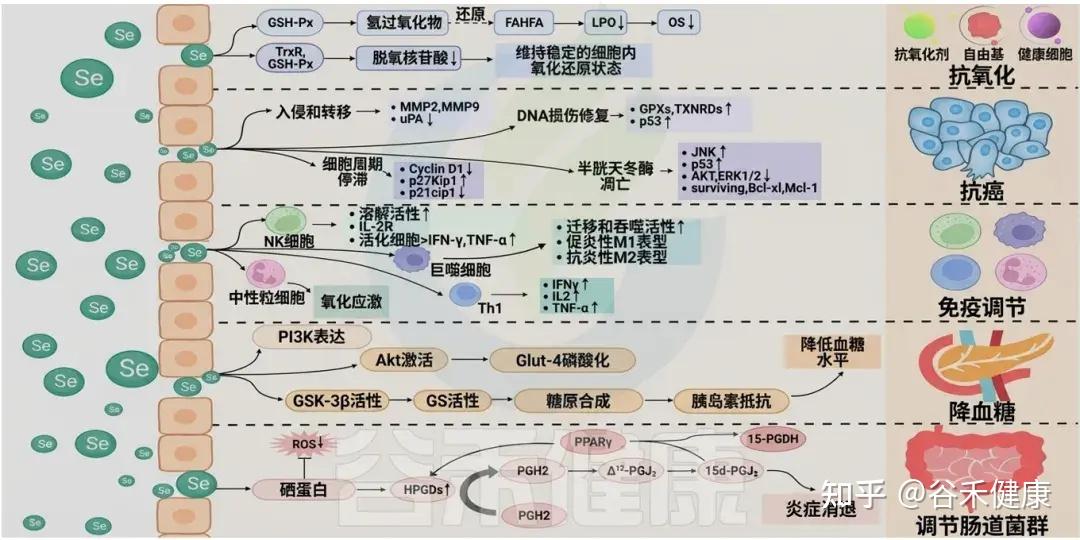
1
抗氧化功能
证据较充分
研究表明,近一半的硒蛋白具有抗氧化功能,包括谷胱甘肽过氧化物酶(GPX)、硫氧还蛋白还原酶(TrxR)、碘甲状腺原氨酸脱碘酶 (DIOs)、硒蛋白P、硒蛋白M、硒蛋白H、硒蛋白O和硒蛋白V。
▸ 硒可将过氧化物转化为无毒性的氧化状态
硒通过直接、间接和联合作用三种机制发挥抗氧化作用。作为GPX的重要组成部分,硒通过催化谷胱甘肽(GSH)还原为氧化形态(GSSG),将有毒过氧化物转化为无毒的羟基化合物,从而将H2O2分解为H2O,保护细胞和组织免受过氧化物损伤。
硒蛋白还与细胞膜表面的肝素结合,有效抵抗过氧化物如过氧化亚硝酸盐。在间接作用中,硒蛋白促进其他抗氧化酶如GPX和TrxR的表达与活性,这对保护细胞(如线粒体、微粒体和溶酶体)尤为重要。
过氧化物酶在人体内过氧化氢去除中的作用
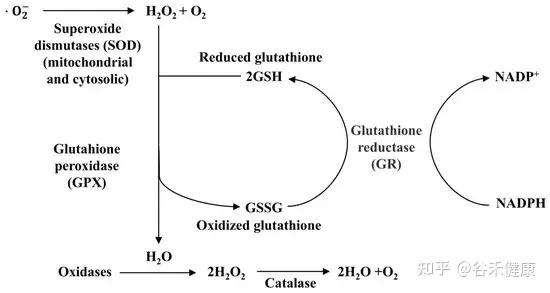
▸ 硒还与维生素E有协同作用
此外,硒与抗氧化剂维生素E具有协同作用。维生素E通过防止不饱和脂肪酸氧化成过氧化氢来发挥抗氧化作用,而外源性抗氧化剂则是抵御自由基损害的第二道防线。
近年来,研究人员通过体内富集和体外修饰获得了多种硒化合物,包括硒富集酵母、硒多糖、硒纳米颗粒和外源硒蛋白,这些化合物均显示出显著的抗氧化活性。
2
免疫调节功能
证据较充分
硒在淋巴结、肝脏和脾脏等富含免疫细胞的组织中极为丰富。研究表明,硒广泛存在于所有免疫细胞中,并在保护胸腺、维持淋巴细胞活性和促进抗体形成中发挥重要作用。硒同时参与先天免疫和适应性免疫,对多种免疫细胞具有调节作用。
▸ 硒可以影响免疫细胞的活性和分化
硒可以调控NK细胞、巨噬细胞、树突状细胞、粒细胞、肥大细胞和小胶质细胞的先天免疫活性。它还影响T细胞的增殖和分化,并通过调节Tfh细胞和5-脂氧化酶活性来影响B细胞的分化和存活能力。
硒在免疫系统中的作用
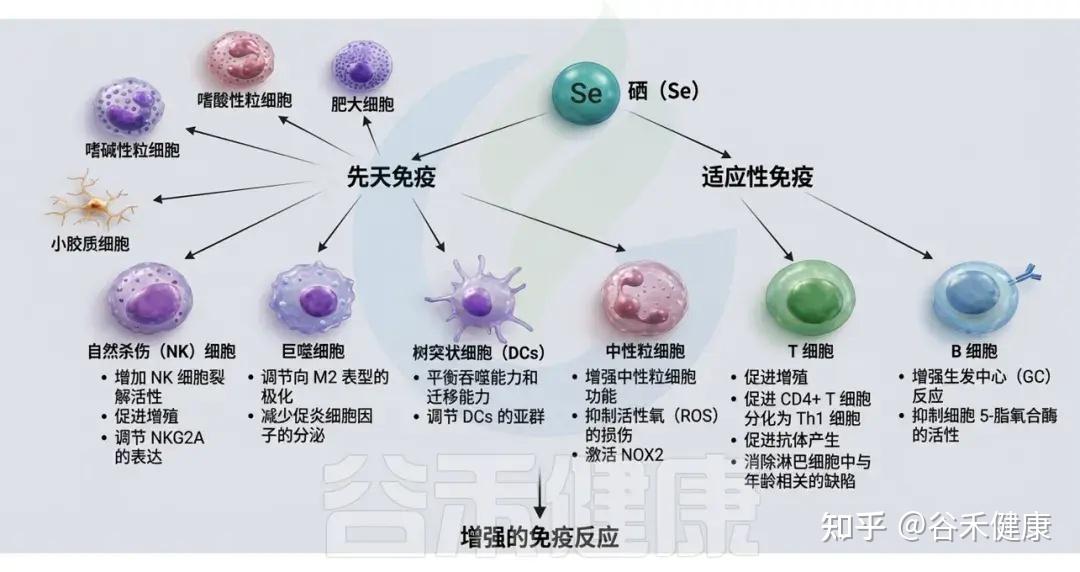
总之,硒缺乏会影响免疫系统的各个方面,而硒补充可以增强细胞免疫、体液免疫和非特异性免疫功能。这可能是通过提升含硒的GPX活性,减少免疫细胞中过氧化脂的积累,从而增强免疫细胞功能实现的。
3
甲状腺功能的维持
证据较充分
甲状腺是人体最大的内分泌腺,分泌甲状腺激素(TH),影响几乎所有细胞,调节生长、发育和新陈代谢。主要激素为三碘甲状腺原氨酸(T3)和甲状腺素(T4)。
▸ 硒调节甲状腺激素的平衡
硒能够帮助将甲状腺素T4转化为其更活跃的形式T3。硒还通过影响甲状腺去碘酶的活动,调节甲状腺激素的平衡,对代谢和生长具有重要意义。
4
大脑、神经保护
证据一般
大脑的代谢高度依赖硒水平,人脑中的硒含量约为90–110 ng/mg湿重,低于肝脏。然而,在硒耗尽的情况下,大脑中的硒水平仍能保持。这表明硒对大脑功能的重要性。肝脏合成硒蛋白P、谷胱甘肽过氧化物酶4(GPX4)和血清蛋白W是大脑中表达最丰的三种蛋白,暗示它们在大脑功能中可能扮演关键角色。
▸ 硒水平影响阿尔兹海默病和帕金森病
硒缺乏可能导致神经系统和运动障碍。阿尔茨海默病(AD)患者的血浆硒水平和红细胞GPX活性显著降低。因此,外源性硒补充被发现能够减轻神经退行性疾病并逆转AD模型中的记忆缺陷。
帕金森病(PD)作为一种与运动控制失调相关的神经退行性疾病,也与硒水平有关,硒能减少大鼠PD模型中的运动缓动。此外,癫痫患者的血清硒水平通常低于健康人群。
硒对大脑功能的影响机制
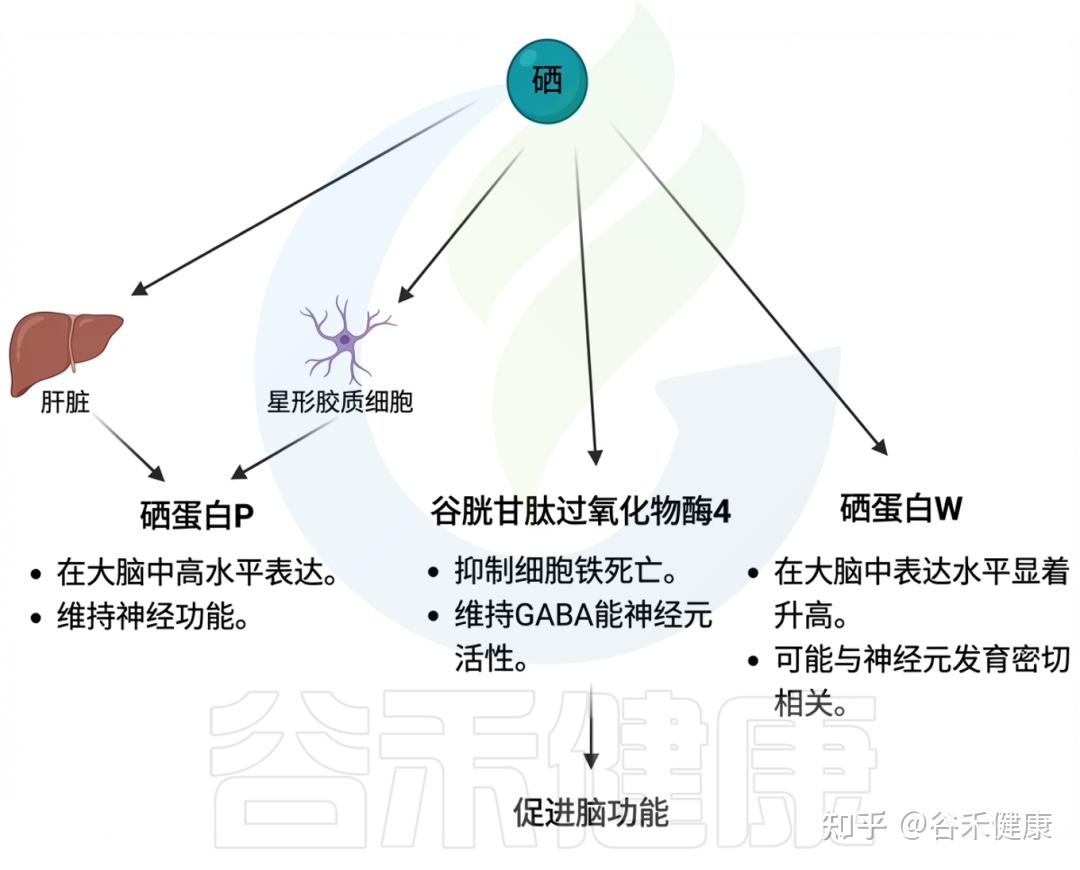
5
糖代谢调节
证据较充分
研究表明,硒通过多种途径影响2型糖尿病(T2DM)。在一项为期7.7年的随机双盲对照试验中,每日口服200微克硒的人群其T2DM发病率高于安慰剂组。另一项剂量反应荟萃分析显示,硒暴露增加了T2DM风险,因其补充剂增加了肝脏中Sepp1的生成,而Sepp1是已知的胰岛素抵抗诱导因子。Sepp1可减少肝细胞中的胰岛素受体酪氨酸磷酸化,并降低肌细胞中的丝氨酸磷酸化,从而损害胰岛素信号传导和葡萄糖代谢。
▸ 硒水平过高和缺乏都会增加2型糖尿病风险
一项针对13460名个体的荟萃分析显示,血清硒含量低于97.5 μg/L和高于132.5 μg/L的人群中,2型糖尿病(T2DM)的患病率较高,且高硒水平个体的发病率上升更为明显。其他研究也表明,糖尿病患者的血浆硒浓度显著低于对照组。
硒对2型糖尿病的影响机制
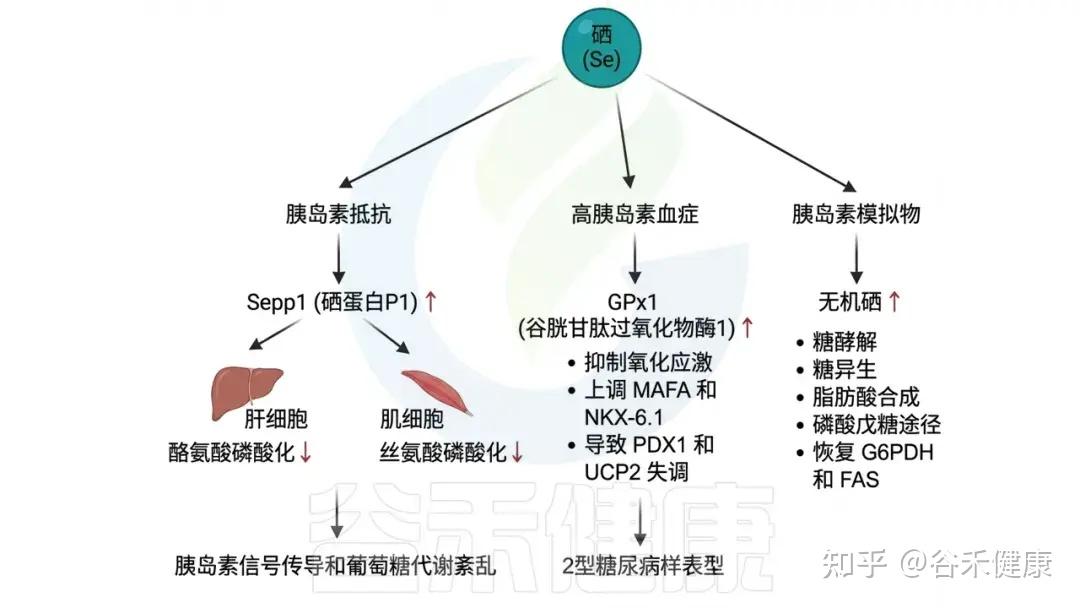
这些发现表明,T2DM与硒水平之间并不存在简单的线性关系,较高和较低的硒水平均是T2DM的潜在风险因素。适当的硒补充对于维持人类葡萄糖稳态至关重要。
研究发现,硒纳米颗粒通过降低血浆葡萄糖水平帮助预防高血糖,并提高糖尿病大鼠的血浆和胰腺胰岛素水平,修复受损的胰腺组织。此外,硒纳米颗粒还降低氧化应激,并增强过氧化物酶谷胱甘肽的活性。
6
抗癌作用
证据一般
多项研究表明,癌症发病率与硒缺乏密切相关。硒有助于预防肿瘤、抑制肿瘤生长、限制细胞分裂,并逆转恶性表型。
▸ 硒诱导癌细胞凋亡
硒的抗癌效果是多种机制共同作用的结果。有机硒化合物作为调控因子,可以影响致癌基因的表达,诱导癌细胞程序性死亡,并左右细胞的免疫功能。硒通过促进细胞凋亡发挥重要的抗癌作用。甲基硒酸(MSeA)能下调Bcl-xL和Mcl-1,增加半胱天冬酶介导的凋亡。
注:在LNCaP人类前列腺癌细胞中,硒诱导p53 Ser-15磷酸化并促使凋亡。MSeA还诱导DU145细胞浸润伴随Akt和ERK1/2磷酸化降低,与细胞G1停滞及p27kip1和p21cip1表达增高相关。硒诱导细胞生长停滞与细胞周期蛋白D1降低及JNK激活相关。
▸ 减少肿瘤细胞侵袭和转移、刺激DNA损伤修复
硒还通过抑制基质金属蛋白酶(MMP)-2、MMP-9和尿激酶型纤溶酶原激活剂(uPA)减少肿瘤细胞的侵袭与转移,进而发挥其抗癌效果。
刺激DNA损伤修复也是硒的重要抗癌机制。硒蛋白如谷胱甘肽过氧化物酶在抗氧化和维持细胞还原环境中发挥关键作用,能通过增强血清蛋白生成加速DNA修复。SeM通过抗氧化活性增强p53,保护细胞免受DNA损伤。
注:然而,研究发现硒补充并未预防基底细胞癌,反而增加了鳞状细胞癌和非黑色素瘤皮肤癌的发病率。
总之,硒作为抗癌剂在结肠癌、皮肤癌、乳腺癌、肝癌、肺癌和直肠癌中的效果已被广泛记录,显示出其巨大的临床潜力。
7
心血管保护
证据一般
各种心血管疾病的病理基础,如冠心病和高血压,都是动脉粥样硬化。
▸ 硒具有抗动脉粥样硬化的作用
流行病学研究和临床观察表明,硒具有抗动脉粥样硬化的作用,补充硒可以显著减少动脉粥样硬化的形成。含硒的抗氧化酶在心肌组织中发挥作用,帮助清除有害物质,从而保护心肌细胞膜和线粒体等细胞器的正常功能。
硒对心血管疾病的影响机制
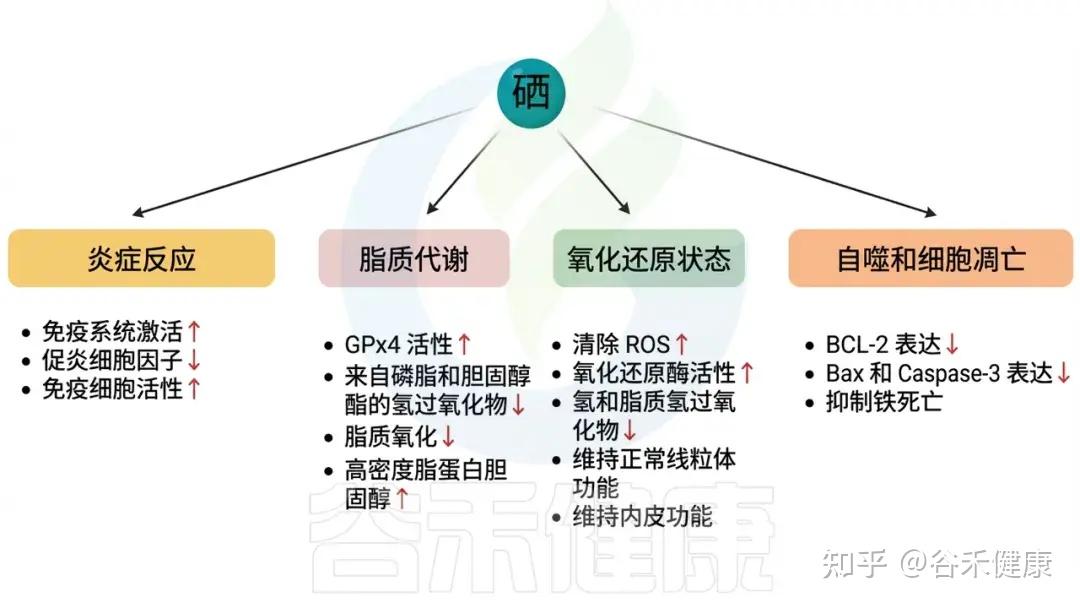
此外,研究还显示饮食中的硒含量与高血压呈负相关。
8
重金属解毒
证据一般
研究表明,硒能影响抗氧化性和螯合作用,从而抑制重金属毒性,如汞、镉、砷、铬、铊、铅和银。
金属离子是多种蛋白质所必需的,参与电子转移、氧气运输、催化等生物过程。然而,体内重金属的积累会引发肝脏和肾脏毒性、神经毒性、生殖毒性和免疫毒性等多种不良反应,导致严重的健康问题。氧化应激是重金属的主要毒性机制。
例如研究发现,汞处理红细胞中的H2O2和超氧化物阴离子随剂量增加而增加,汞诱导的活性氧(ROS)可导致细胞坏死和凋亡。
▸ 硒能够减轻重金属的生物毒性
硒通过血清蛋白参与抗氧化防御,主要针对GPX和Trx系统这两大氧化防御体系。硒补充通过维持硒酶活性,减少重金属诱导的活性氧产生、蛋白质氧化和脂质过氧化,保护细胞免受免疫抑制、细胞毒性和内源性凋亡。
此外,硒还能直接与重金属特别是汞、镉和砷相互作用,这些重金属通常与含硫基团高度亲和,可能导致蛋白质结构变形。然而,硒对重金属的亲和力更高,能够封存金属离子,从而降低其生物利用性。
9
其他生物功能
▸ 硒会影响尤其是男性的生殖健康
此外,硒与生殖健康密切相关,尤其在男性中,影响睾丸组织、精子胚细胞数量、精子形成、精子形态和。严重的硒缺乏可能导致男性不育。
▸ 预防骨关节病变
硒补充还能预防骨髓病变并促进修复,对卡斯钦-贝克病和关节炎等疾病具有预防和治疗效果。
小结
因此,硒及其化合物能够作用于人体的多个器官和组织,促进和提升其功能,同时展现出广泛的生物活性。从细胞层面到系统层面,硒在维持健康和防治疾病中发挥着重要的作用,表明其潜在的应用价值和重要性。
人体中的硒含量
▸ 健康人体的硒浓度
一名健康成人体内平均含有约10-20毫克的硒,血液中的正常硒浓度为80–140 ng/mL。尽管这数量相对较小,但在生理功能中却发挥着不可或缺的作用。
血液中硒浓度与人体健康

▸ 硒的人体分布
硒广泛分布于各组织和体液中,但在不同器官中的含量差异显著:
•肝脏:作为硒的主要储存器官之一,肝脏含硒量高,负责重要的代谢和解毒功能。
•肾脏:肾脏同样富含硒,帮助调节体内矿物质平衡和排除代谢废物。
•甲状腺:甲状腺中的硒浓度较高,参与甲状腺激素的合成与代谢。
•肌肉和心脏:硒在肌肉组织(尤其是心肌)中也具有较高浓度,对心血管健康至关重要。
•生殖系统:在睾丸和卵巢等生殖器官中,硒的存在有助于支持生殖功能,促进精子的生成和激素的合成。
硒的吸收、代谢和分布
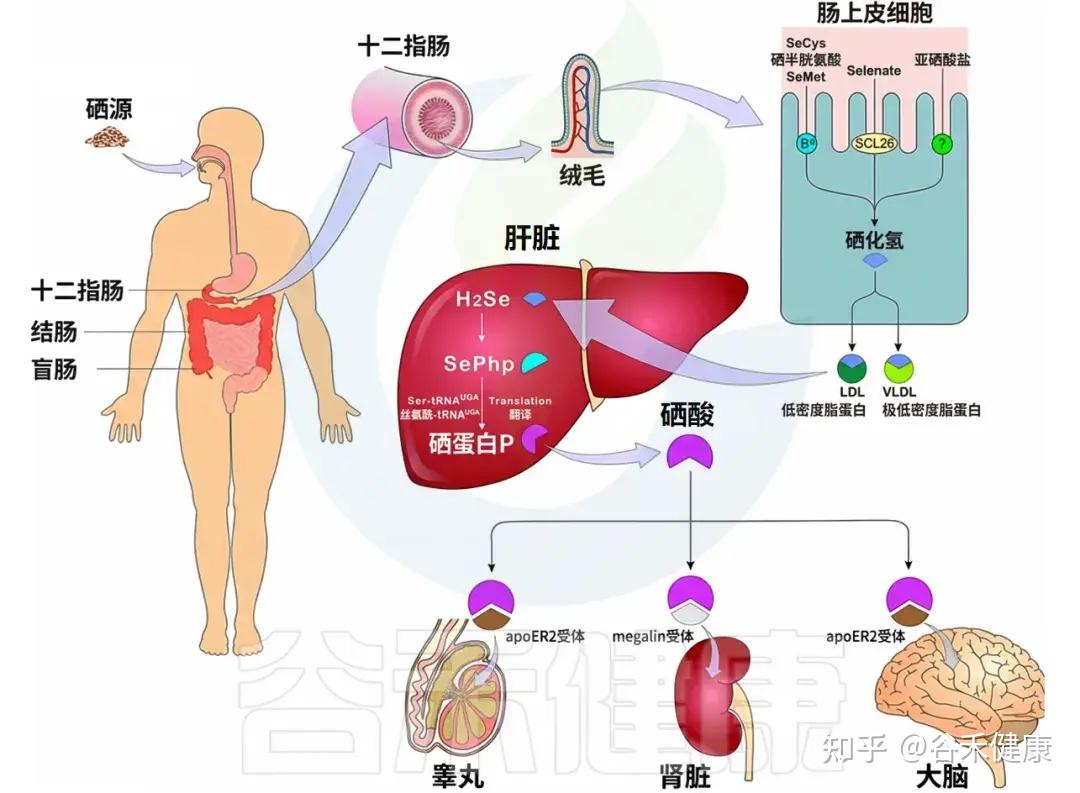
硒在人体具有重要的生理功能,但其缺乏与过量都会对健康产生显著的负面影响。以下是基于相关文献和我们已有的知识,详细总结硒缺乏和过量对人体健康的影响。
硒缺乏的危害
⑴克山病和卡斯钦-贝克病
凯山病是一种伴有肺水肿的青少年心肌病,主要由硒的缺乏和柯萨奇B病毒变异株引起。该病首次在中国东北黑龙江省克山县被发现,随着时间推移,这些症状在中国东北至西南地区普遍存在,该地区土壤缺乏硒。
凯山病可能引发癌症、高血压、中风,还可能导致湿疹、银屑病、关节炎和白内障。补充硒可以减轻这些症状。维生素E缺乏被认为与凯山病的发生有关,因此建议同时补充维生素E。
卡斯钦-贝克病也是由硒缺乏引起,主要影响5至15岁的儿童,特别是生活在硒水平较低的地区。该病为慢性骨软骨病,主要分布于中国东北及西南部。
硒和碘被视为该病的主要营养缺乏。此外,卡斯钦-贝克病的其他原因包括真菌产生的三聚霉菌(如Alternaria和Fusarium sp.)污染饮食中的大麦,以及饮用水中的富尔维酸。
注:针对儿童卡斯钦-贝克病,有多种硒补充剂可供选择,如硒酸钠、硒酸钠与维生素E、硒酸钠与维生素C、硒盐及硒富集酵母,与安慰剂/无治疗相比,这些补充剂在治疗中十分有效。
⑵免疫功能受损
硒缺乏会导致免疫系统的功能下降,增加感染的风险。研究表明,硒的补充能够改善HIV感染者的免疫应答,降低结核病的发病率。
⑶心血管疾病
硒的缺乏与心脏疾病的发展有一定关联。低硒水平可能导致细胞内氧化应激增加,从而促进动脉粥样硬化等心血管疾病。
⑷甲状腺功能障碍
硒在甲状腺激素的合成中发挥重要作用,缺乏硒可能导致甲状腺功能减退,影响代谢和生长。
⑸神经系统受损
缺乏硒可能对神经系统功能产生负面影响,增加神经退行性疾病的风险,如阿尔茨海默病等。
⑹糖代谢紊乱
硒缺乏与糖尿病的发生之间存在一定关系。这种关系主要是通过影响胰岛素的功能以及调节炎症反应来影响糖代谢过程。
⑺其他症状
硒缺乏还可能引起其他症状,包括:
•肌肉无力;
•碘缺乏加重;
•贫血;
•类风湿关节炎;
•生育能力下降;
•多种癌症,包括肺癌、前列腺癌、乳腺癌、食管癌和胃癌。
导致硒含量过低的原因
▸ 导致硒含量低的主要原因:
•饮食中硒含量不足;
•炎症性肠病(溃疡性结肠炎和克罗恩病);
•肠外营养,适用于通过静脉接受营养的病患者;
•肾脏疾病;
•阿尔茨海默病;
•格雷夫斯病(甲状腺功能亢进)或甲状腺功能减退(甲状腺功能减退);
•针对健康状况(如苯酮尿症,一种罕见的先天缺陷,会导致体内苯丙氨酸氨基酸堆积)的特殊饮食。
▸ 以下药物也可能降低硒水平:
•皮质类固醇,用于减轻炎症的药物。
•避孕药;
•氯氮平,一种用于治疗精神分裂症的抗精神病药物。
硒过量的危害
虽然硒缺乏会带来许多危害,适量摄入对健康有益,但过犹不及,硒过量也会产生一些不利影响。
⑴硒中毒
硒的过量摄入可能导致硒中毒,症状包括:
•恶心;
•呕吐;
•腹泻;
•胃痛;
•皮疹(皮炎);
•低血压;
•心跳加速
硒中毒还可能导致蒜味的口气、皮肤病、脱发、指甲脆弱等症状。严重时,可导致呼吸困难、心肌梗死和肾功能衰竭。
⑵代谢紊乱
过量的硒摄入可能干扰体内其他微量元素(如铅、镉和砷)的代谢,降低其排出,导致多种健康问题。
⑶糖尿病风险上升
糖尿病与硒之间的关系并非那么简单,研究发现T2DM与硒水平之间并不是简单的线性关系,较高和较低的硒水平均是T2DM的潜在风险因素。
⑷男性甲状腺激素(T3)水平下降
一项研究中,过量补充硒(每天300微克)使男性甲状腺激素(T3)降低。然而,更大规模的研究无法复制这些结果。
⑸血液脂肪水平增加
高血硒水平可能与总胆固醇、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、ApoB和A1(A-A1)升高相关。
⑹健康负担
大规模的随机对照试验表明,长期硒过量补充与死亡率相关,显示出U形关系,即过高或过低的硒水平均与死亡率增加相关。
小结
总之,硒在人体健康中扮演着双刃剑的角色。适量的硒摄入对免疫、心血管和甲状腺健康等多方面有积极作用,而不足或过量则可能导致严重的健康问题。
建议维持适宜的硒摄入水平,以促进身体健康并预防潜在的疾病风险。在某些环境(如土壤缺硒或污染)中,适当评估和监测硒的摄入是非常重要的。
▸ 自然界中硒主要分为元素硒、无机硒和有机硒
自然界中的硒主要存在三种形式(元素硒、无机硒和有机硒)。
元素硒对生物体来说难以吸收和利用。无机硒以硒化物(Se2+)、硒酸盐(Se4+或Se6+)的形式存在,具有较低的生物利用度。
生物体中的有机硒主要分为两类:一类是含硒氨基酸,如硒半胱氨酸(SeCys)和硒甲硫氨酸(SeMet);另一类是含硒蛋白,具有与代谢相关的生理活性。
▸ 硒的膳食来源
▸ 不同地区硒含量差异显著
人体中的硒主要来源于饮食,而食物中的硒则来自土壤。土壤中硒的存在和浓度主要取决于母质的成分。
土壤中硒的分布极不均匀,不同国家甚至同一国家不同地区内的土壤硒含量差异显著。根据世界卫生组织发布的数据,目前全球有40多个国家和地区,涉及5亿至10亿人口,处于不同硒缺乏状态。
全球及中国土壤中硒含量的分布图
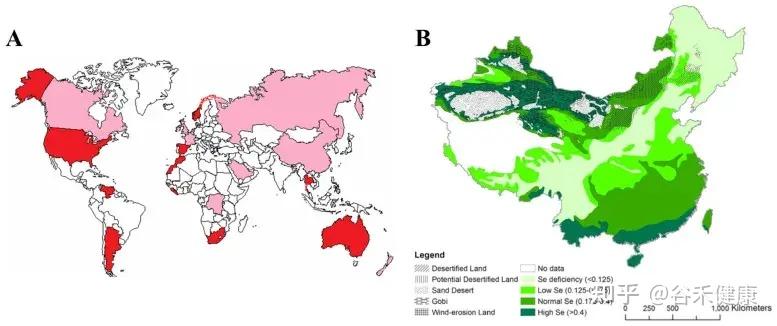
在世界地图上,红色表示硒充足,粉色表示硒缺乏,白色表示无硒含量数据;中国地图上,绿色越深表示硒越充足。
▸ 硒的浓度因食物而异
一般来说,硒的浓度因食物而异,动物性食品>蔬菜>谷物>水果。谷物是硒的主要来源,但其硒含量相对较低,范围在0.01至0.55微克/克之间。动物性食品中的硒含量介于0.08至0.7 微克/克之间,蔬菜和水果中低于0.1微克/克。
富含硒的食物及其成分比例
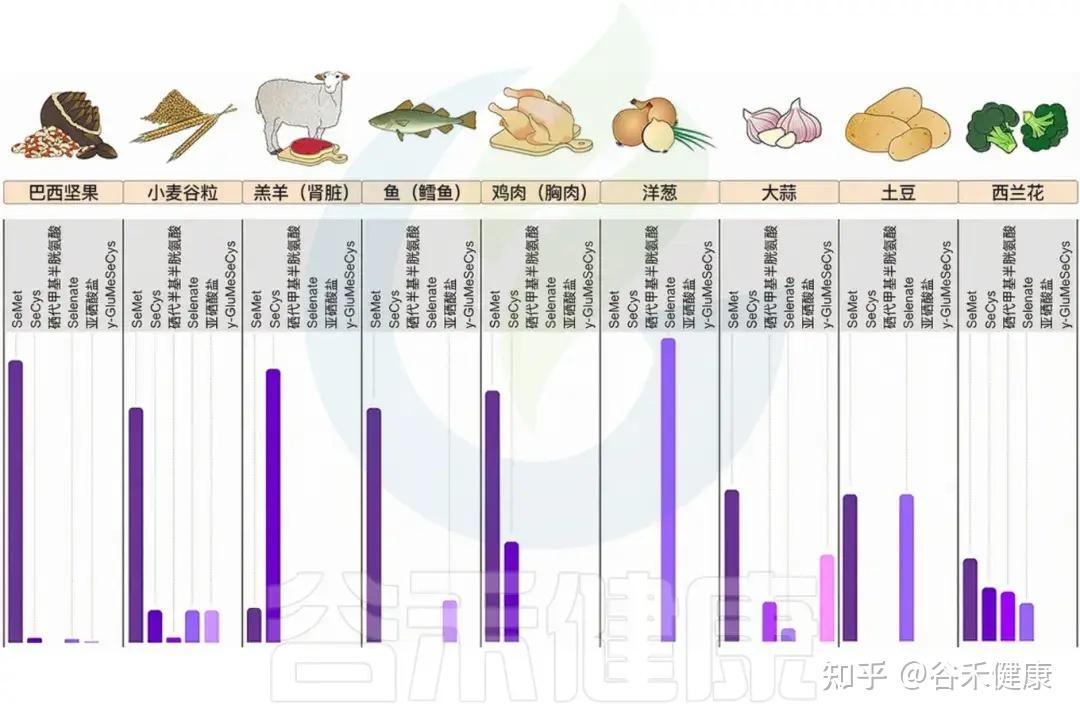
巴西坚果、小麦胚芽、燕麦等谷物、牛肉、鸡肉、贝类、鱼类、海鲜、牛奶和香菇和纽扣蘑菇是硒的优质来源。
巴西栗,又称巴西坚果,是硒含量最高的来源之一。一些草本植物如双黄耆和十字花科植物(西兰花)中也存在较高水平的硒。
▸ 不同形式的硒生物利用度不同
硒的生物利用度主要取决于其化学形式。一般来说,有机形式的硒吸收更快,硒氨基酸的生物利用度通常高于无机硒,常用于血清蛋白的生物合成。并且虽然植物中的硒浓度较低,但其比动物食品中的硒更具生物利用度。
硒半胱氨酸(Sec)是另一种主要来源于动物食品的有机硒化合物。无机硒主要通过硫同化途径在植物体内积累,但也存在于水中。人类摄入的硒酸和硒矿最终会转化为SeMet。
▸ 营养成分比例也会影响硒的生物利用度
此外,饮食中的蛋白质、脂肪和重金属含量也会影响硒的生物利用度。
▸ 不同人群的硒需求
适度摄入硒和均衡饮食对于维持健康至关重要。人体对硒的需求也因不同年龄阶段而异。婴幼儿、儿童、成人和老年人由于生理和代谢特性的不同,对硒的需求也各不相同。
▸ 中老年人和孕妇的硒需求量更高
例如,儿童和青少年在生长发育过程中需要增加硒的摄入,以支持快速的身体和大脑发育。成年人需要足够的硒来维持免疫功能和抗氧化防御,而老年人则因消化和吸收能力下降,可能需要调整硒的摄入。世界卫生组织建议成年人每天硒摄入量为55微克,耐受上限为400微克/天。
中国营养学会对不同人群推荐的硒的估计平均需求(EAR)、推荐营养摄入量(RNI)和最高耐受摄入量(UL)见下表;其他国家和世界卫生组织(WHO)推荐的每日硒摄入量也展示在下面第二个表中。
中国营养学会推荐的硒摄入量
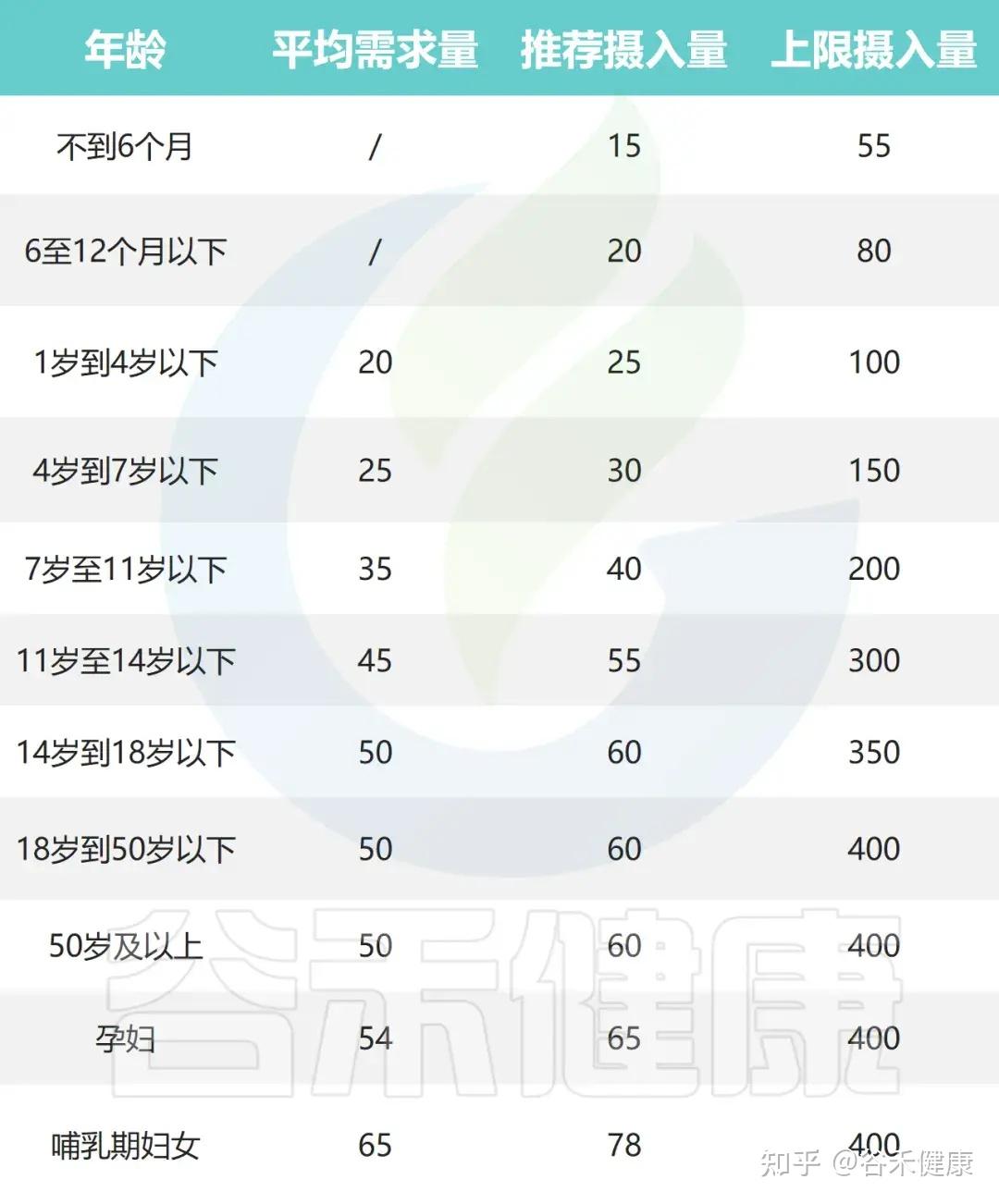
其他国家和世卫组织推荐的每日硒摄入量
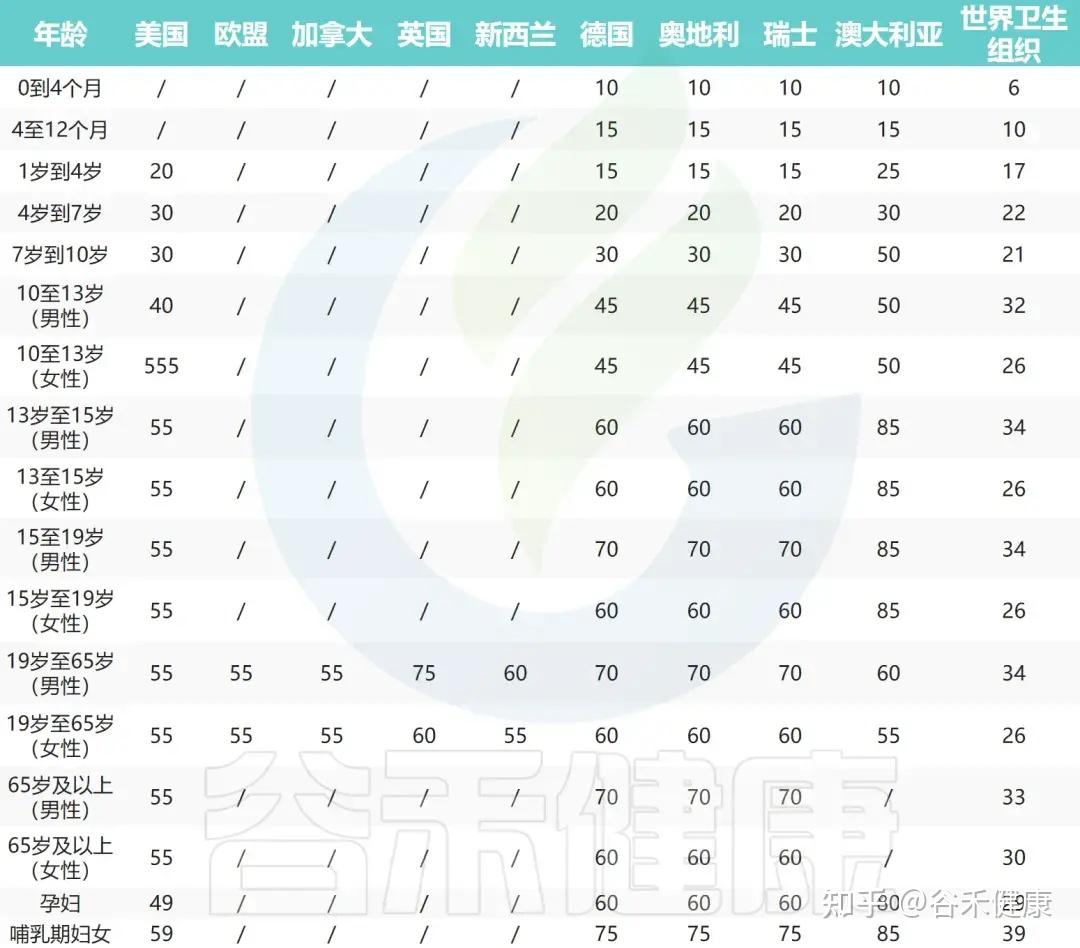
▸ 硒的吸收与代谢
膳食硒包括无机硒(如硒酸盐和硒酸盐)和有机硒(如硒甲硫氨酸和硒半胱氨酸),不同形式的硒具有不同的吸收机制。无机硒:硒酸盐通过钠/硒酸盐共转运物质吸收,而硒石则通过简单扩散的方式吸收。有机硒:硒化合物及含硒氨基酸通过依赖钠的氨基酸转运机制被肠道吸收。总体而言,人体吸收有机硒的效率高于无机硒。
▸ 硒的吸收发生在十二指肠、盲肠和结肠
硒的吸收发生在十二指肠、盲肠和结肠。在肠细胞中,SeMet和SeCys通过主动运输被吸收,而硒酸则通过被动运输(SLC26基因家族的阴离子改变因子)吸收。吸收后,所有形式的硒通过肠道细胞内的反应转化为H2Se并通过血液结合的LDL(主要是VLDL)运输。
▸ 硒主要在肝脏中进行代谢,并运输到大脑、肾脏等器官
肝脏是硒代谢的关键器官,大多数含硒蛋白的合成都在这里进行。在肝脏中,H2Se被转化为SePhp,并以SeCys的形式掺入血清蛋白中。通过受体介导的胞吞作用——apoE2和巨型磷酸,主要通过SELENOP形式运输到睾丸、肾脏和大脑等其他组织。
硒的代谢途径
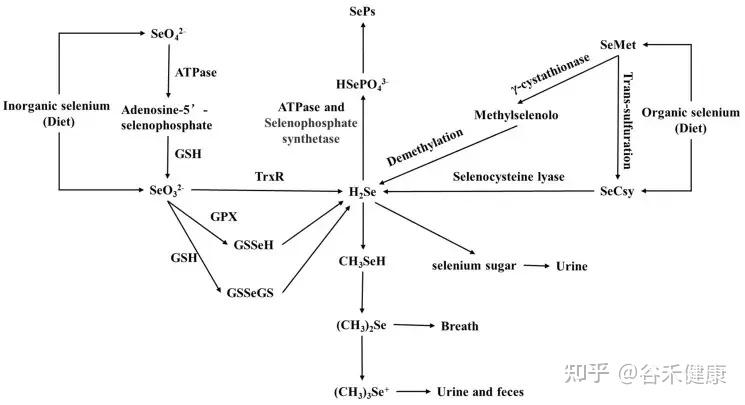
▸ 未被吸收的硒被掺入胆汁、肠道分泌物中
硒的主要排泄形式是通过尿液,但在过量摄入的情况下,也可能通过呼吸道排泄。当硒以三甲基硒(CH₃)₃Se的形式从尿液中排出时,肺部会以挥发性二甲基硒(CH₃)₂Se排出。在适度摄入的情况下,肾脏主要去除的单甲基化化合物是一种硒酸,即1β-甲基硒N-乙酰-D-半乳糖胺。未被吸收的硒还会掺入胆汁、胰腺和肠道分泌物中,最终通过粪便排出。
硒与肠道微生物群之间存在复杂的相互作用,这种关系在维持宿主健康方面发挥着重要作用。肠道微生物通过调节肠道细胞的成熟与增殖,促进食物消化,防止有害细菌,并调节免疫反应,从而对人体生理产生重要影响。膳食成分,尤其是微量元素,能够影响胃肠道内微生物的定植和结构。硒的含量会影响微生物群落的多样性,并对不同微生物群类别产生多种影响。硒在许多微生物群中具有独特的作用。
同时,微生物组编码超过数百万个基因,执行多种宿主无法实现的代谢功能,包括合成某些维生素和生物活性化合物、合成必需和非必需氨基酸、代谢不可消化的碳水化合物,以及通过肠脑轴传递神经、激素和免疫信号。此外,它还参与营养物质的吸收,并作为病原体的上皮屏障。
过去十年间,一些研究评估了硒在约600个细菌和古细菌基因组中的应用。富含硒蛋白的生物体主要是δ-变形菌(Deltaproteobacteria)和梭菌(Clostridia),尤其是Syntrophobacter fumarroxidans,其原核硒蛋白瘤数量最高。
让我们一起来深入了解硒与肠道微生物群之间的复杂相互作用。
▸ 硒作为肠道菌群调节剂
饮食中的硒会影响宿主的硒状态和硒蛋白的表达。同时,肠道微生物群能够利用摄入的硒来合成自身的硒蛋白。硒的摄入影响微生物群的组成和定殖,可能干扰微生物多样性并产生独特影响。
▸ 硒的摄入影响部分菌群合成硒蛋白
约四分之一的细菌具有编码硒蛋白的基因,其中包括大肠杆菌、梭菌和肠杆菌类,它们能够定殖于人类和动物的胃肠道。硒半胱氨酸合酶(SelA)是一种吡磷酸依赖酶(PLP),它催化细菌中由UGA解码的tRNASec(SelC)生成硒半胱氨酸-tRNA,该tRNASec由硒磷酸合成酶(SelD)生成。
除了SelB外,SelA、SelC和SelD作为特异性翻译因子,也是细菌Sec解码的组成部分,允许Sec纳入特定的UGA密码子,并插入Sec元素序列。
硒蛋白通过提高造血PGD2合酶(HPGDS)的表达,影响肠道微生物群,HPGDS催化免疫细胞(如巨噬细胞和T细胞)中PGD2的合成。PGD2经过自发脱水和异构化生成前列腺素J2(Δ13-PGJ2)和Δ12-PGJ2,其中Δ12-PGJ1可转化为15-脱氧-Δ12,14-前列腺素J2(15d-PGJ2),从而缓解炎症。作为转录因子过氧化物酶体增殖物激活受体γ(PPARγ)的配体,PGD2代谢物可结合HPGDS启动子中的PPAR反应元件,进而上调其表达,从而形成前馈回路。
▸ 细菌酶的关键辅因子,影响代谢功能
锰、锌、硒和铁是细菌酶的关键辅因子,负责DNA复制和转录、抗氧化作用以及细胞呼吸。铁和锌是几乎所有生物体在代谢和氧化还原过程中使用的金属。某些物种需要硒来维持正常代谢功能,例如大肠杆菌的结构中有三种血清蛋白。
▸ 提高具有潜在保护作用的有益菌水平
有研究比较了不同剂量的硒膳食补充剂(缺乏、充足和过量)对小鼠肠道微生物群的影响。与缺乏硒饮食相比,适量的硒补充显著减少了Dorea属的丰度。
注:Dorea属是肠道微生物群中常见的一种,能够产生氢气和二氧化碳,并在多发性硬化症、炎症性肠病患者,甚至结直肠癌、自闭症谱系障碍以及肥胖人群中高丰度富集。
同时,提高了对结肠炎和肠道屏障功能障碍具有潜在保护作用的微生物水平(如AKK菌和Turicibacter)。硒补充还显著增加了肠道微生物的多样性和丰富度,有益菌的相对丰度随之提升,特别是Lactobacillus、Ruminococcaceae和Christensenellaceae的丰度显著增加。
此外,硒的补充能够促进短链脂肪酸的生成,特别是丁酸和丙酸等关键脂肪酸的合成。这些短链脂肪酸在增强肠道的抗氧化能力、减少炎症反应以及改善肠道屏障功能方面发挥着重要作用。
▸ 硒能够特异性抵抗病原菌如大肠杆菌
硒在复杂的肠道菌群环境中对病原菌(如大肠杆菌)具有特定的抗菌活性,同时不影响其他微生物群落的丰度。
硒的施用部分恢复了肠道微生物群,并促进了暴露于甲基汞的大鼠的甲基汞分解和排泄。约五分之一的肠道微生物能够表达血清蛋白,而硒的可用性也影响其表达,血清蛋白对细菌和哺乳动物宿主的多种活性至关重要。膳食硒会影响肠道微生物群的组成和胃肠道定植,从而影响宿主的硒状态和血清蛋白表达。
▸ 对肠道微生物群的影响取决于硒摄入量
肠道微生物群的调节受硒状态和其衍生物的生物转化影响。在硒摄入充足的情况下,肠道与宿主细菌之间的有益关系促进了硒化合物(如硒盐转化为SeMet和SeCys)的生物转化,维持稳态。
硒缺乏会导致大肠杆菌、梭菌和肠杆菌等细菌对硒的摄取增加,促进硒化合物的转化,结果是宿主的血清蛋白表达减少、硒免疫细胞激活减少、促炎细胞因子增加,以及炎症性肠病和癌症风险上升。
另一方面,过量摄入硒会增加Turicibacter、Akk菌和乳酸菌的吸收,促使硒酸盐的生物转化,并增加挥发性Se化合物的排放。
肠道微生物群的调节取决于硒状态
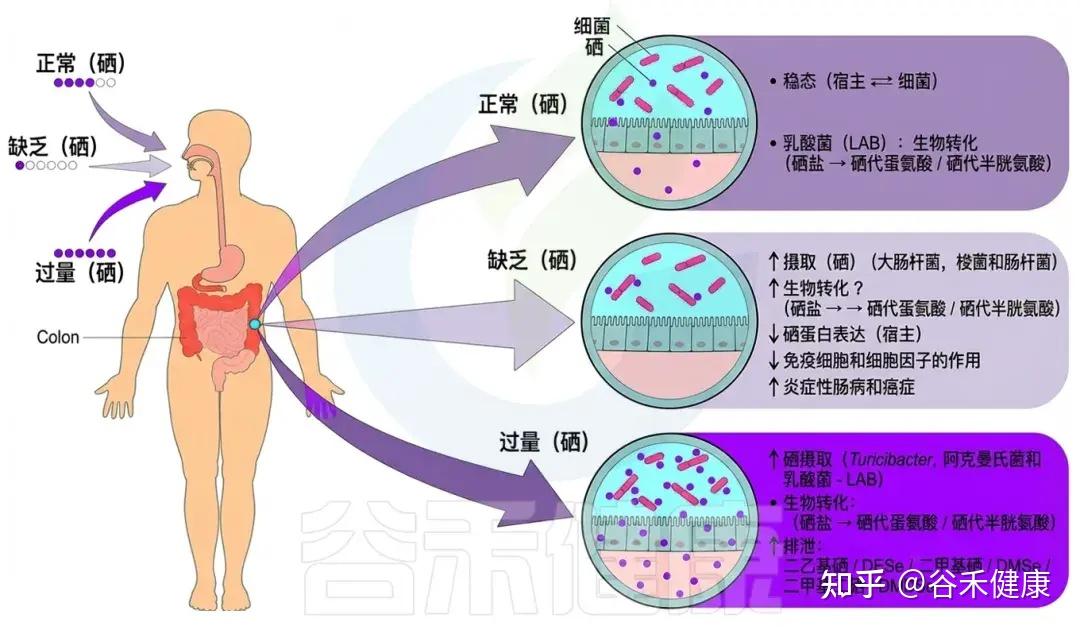
▸ 微生物群作为影响硒状态的环境
研究表明,肠道微生物群能够调节宿主对硒的摄取和生物转化,同时也可能影响硒的生物利用度。
▸ 肠道菌群能够代谢多种无机和有机硒
一项研究发现,肠道微生物群能够代谢多种无机和有机硒化合物,并将其纳入细菌蛋白中。含有SeMet的蛋白质作为宿主动物的硒储存,累积在肠道微生物群中。
此外,主要的尿素代谢物SeSug1被转化为可供营养利用的硒化合物。最后,部分生物硒化合物如SeCN、MeSeCys和SeSug1在肠道微生物群中提高了生物利用度。
▸ 过量细菌摄取硒可能导致宿主硒蛋白缺乏
尽管宿主与肠道微生物群通过共生关系相互受益,但在微量营养素供应有限时,它们可能成为竞争对手。
同时,肠道微生物群偏向于硒化合物的生物转化,肠道细菌对硒的过量摄取会影响宿主的硒蛋白表达,导致在硒受限条件下硒蛋白水平降低两到三倍。目前,尚未确认这种效应对人类和动物的不利后果。鉴于益生菌的显著增殖,应研究这些生物体内的硒代谢,以评估是否需要推荐更高的硒摄入。
▸ 部分细菌会根据硒来影响致病性
一些细菌物种能够通过硒影响细菌致病机制。在这种细菌感染中,宿主的免疫反应、微生物病原体、微生物群和宿主的硒状态之间存在复杂的相互作用。具有硒依赖酶的细菌能够在哺乳动物肠道的厌氧条件下存活,利用宿主的硒来增强其毒力和致病性。
硒缺乏会降低个体的免疫功能,使不需要硒的细菌得以存活,进而引发感染和疾病。同时,宿主的微生物群也可能因硒的存在而有所不同,硒可以通过竞争或产生对致病细菌有害的代谢物来防止依赖硒的细菌感染。
★ 硒、微生物群与疾病间存在重要联系
硒蛋白和血清蛋白在某些疾病的发病机制中可能发挥重要作用,特别是在炎症性肠病(IBD)、癌症、甲状腺功能障碍和神经发生性疾病中。硒状态可能影响核因子κB(NF-κB)转录因子和过氧化物酶体增殖物激活受体(PPARs)的表达,这些因子参与免疫细胞激活,导致不同阶段的炎症。
▸ 硒、微生物群与炎症性肠病
炎症性肠病(IBD)包括克罗恩病和溃疡性结肠炎,其特征是肠道菌群失调,导致肠道活动和分泌发生变化、内脏过敏(痛觉过敏)以及肠脑通讯功能衰竭。约30.9%的肠炎患者存在硒缺乏,这表明硒在改善IBD中的重要性,主要归因于其在降低炎症反应中的作用。
▸ 缺少硒会加剧氧化应激
核因子红细胞2相关因子2(Nrf2)似乎也参与上皮细胞的氧化还原稳态。在IBD动物模型中,缺乏Nrf2会增加炎症性细胞因子(如TNFα和IL-6)和COX-2的表达。而在足够的硒浓度下,Nrf2可促进TXNRD和GPX的表达。此外,研究表明血浆硒浓度与Nrf2相关基因表达呈正相关。缺乏Nrf2还会增强NF-κB活性,从而加剧氧化应激。
在IBD患者中,具有促炎活性的细菌,如大肠杆菌和梭杆菌会增加,而具有抗炎活性的细菌如Faecalibacterium prausnitzii、Clostridide leptum、prausnitzii和双歧杆菌会减少。其它细菌门与IBD患者摄入硒有关。克罗恩病和溃疡性结肠炎患者的膳食硒分别与厚壁菌门的存在呈正相关,与疣状菌门呈负相关。
▸ 补充硒或与益生菌联合使用可以改善肠炎
研究了用硒纳米颗粒(ULP-SeNPs)对DSS诱导的小鼠急性结肠炎的保护作用,发现主要益处包括减少结肠CD68、调节IL-6和TNF-α、巨噬细胞失活,以及抑制NF-κB的核易位。
使用SeCys和硒半胱氨酸治疗的动物显示活性氧和腺二铝(MDA)浓度降低,肠道中SOD和GPX活性增加,表明其对肠道黏膜具有保护作用。此外,SeCys治疗组的IL-1、MCP、IL-6和TNF-α水平显著下降。
报告指出,与仅补充L.casei的动物相比,使用含硒纳米颗粒的Lactobacillus casei ATCC 393能更好地保护免受肠道屏障功能障碍和大肠杆菌(Escherichia coli)K88肠道毒素感染相关的氧化应激,表明L.casei 393-SeNPs在维持肠道上皮完整性方面的能力。
▸ 硒、微生物群与癌症
研究显示,饮食中的硒不仅影响肠道微生物群的组成,还影响其胃肠道的定植,从而影响宿主的硒状态和血清蛋白表达。肠道微生物群对硒蛋白及其他与氧化还原稳态相关的分子的影响,可能调控氧化应激、凋亡、炎症和免疫反应,从而直接影响癌症风险。
▸ 硒缺乏的状态下会导致炎症细胞因子水平升高
Dorea属的细菌是肠道微生物群中最常见的物种之一,在缺乏硒的情况下会增加,并与肠易激综合征、癌症、多发性硬化症和非酒精性肝病有关。硒缺乏和血清蛋白表达不足会通过较高水平的炎症性细胞因子,尤其是在结肠水平,损害先天和适应性免疫反应。
肠道微生物群对血清蛋白及其他与氧化还原稳态相关分子的影响,可能影响氧化应激、凋亡、炎症和免疫反应的调控,而这些反应似乎直接影响癌症风险和发展。
▸ 富含有机硒的益生菌能有效消除结肠癌中的致病菌
另一方面,富含有机硒的益生菌可能成为消除炎症性肠病和结肠癌中致病细菌的有效替代方案。研究显示,口服富含硒的酿酒酵母可减少小鼠小肠中嗜酸性粒细胞过氧化物酶活性、组织病理损伤和氧化应激。
因此,强烈建议开展涉及硒富集以及营养保健品中血清蛋白和硒代谢物生物功能及生物可及性/生物利用度/生物活性的临床研究,以验证前期研究结果。
▸ 硒、微生物群与甲状腺功能障碍
甲状腺是体内硒含量最高的组织之一,多种参与甲状腺代谢的蛋白质中含有硒,包括GPX(I型和II型)、DIOs和TXNRD。结肠常驻微生物能代谢硒,微生物通过调节碘的吸收、降解和肠肝循环影响甲状腺水平。此外,一些矿物质在宿主与微生物群的相互作用中,尤其是硒、铁和锌,发挥重要作用。
▸ 菌群稳态对甲状腺功能和甲状腺激素的平衡至关重要
除了促进免疫系统健康,健康的肠道微生物群还积极影响甲状腺功能。虽然自身免疫性甲状腺疾病(AITDs)中的菌群失调已被发现,但甲状腺癌患者中也存在致癌和炎症细菌株数量增加的现象。
此外,肠道微生物群的组成对甲状腺所需的微量营养素,如硒和锌的可用性有重大影响,这些矿物质是将甲状腺素(T4)转化为三碘甲状腺原氨酸(T3)的脱碘反应的辅因子。缺乏这些矿物质可能源于任何阶段的限制性或不均衡饮食,导致甲状腺激素产生减少。
▸微生物群对硒的摄取影响甲状腺素的可用性
微生物群影响硒的摄取,可能改变L-甲状腺素的可用性以及丙硫尿嘧啶(PTU)的毒性。在正常硒水平下,甲氧还蛋白还原酶系统和SH-Px能保护甲状腺细胞免受过氧化物活性影响,而硒缺乏时,H2O2的凋亡反应则会增强。例如,乳杆菌(Lactobacillus)水平的降低可能干扰碘甲状腺原氨酸脱碘酶 (DIOs)的形成,导致甲状腺功能障碍。
一些乳杆菌物种能够在细胞内保持硒酸钠,如SeCys和SeMet,从而提供更具生物利用度的硒形式,而无机形式的硒通常被人类细胞吸收较差。因此,甲状腺疾病患者中乳杆菌的减少可能降低硒的生物利用度,并降低其在激活甲状腺激素转化中的作用。此外,硒还能防止其他激素合成过程中的氧化损伤。
▸ 乳杆菌有助于提高硒在人体的浓度
一项队列研究证实了肠道微生物群、甲状腺癌与甲状腺结节之间的关系。研究中,甲状腺癌组和甲状腺结节组的丁酸单胞菌属(Butyricimonas)和乳杆菌相对丰度显著降低(p < 0.001)。作者指出,乳杆菌是肠道中重要的属,能够提高包括硒在内的多种金属在人体细胞中的浓度。
在人体和大鼠研究中,肠道微生物群的多样性和结构可能在调节药物控制的甲状腺代谢中发挥多重作用。尽管已有研究证实甲状腺疾病与肠道微生物的关系,其他研究表明小肠细菌过度生长可能损害甲状腺功能。然而,硒缺乏症、甲状腺与肠道微生物群的致病作用尚未彻底确立,因此强烈建议进行更多临床研究。
▸ 硒、微生物群与心血管疾病
肠道微生物群的代谢潜力被确认是心血管疾病发展的一个促成因素。肠道微生物群产生脂多糖(LPS)和肽聚糖等信号分子,通常通过模式识别受体(PRR)与宿主的黏膜表面细胞相互作用。
▸ 甘氨酸甜菜碱还原酶的活性依赖于硒
此外,它们还通过三甲胺(TMA)/三甲胺-N-氧化物(TMAO)和短链脂肪酸等途径与宿主相互作用。其中一些分子已被证实能与胃饥饿素、瘦素、胰高血糖素样肽1(GLP-1)和肽YY(PYY)相互作用,并刺激副交感神经系统,从而影响心血管疾病相关的代谢过程。
TMAO因其可能促进动脉粥样硬化、心血管代谢疾病、动脉高血压、缺血性中风、心房颤动、心力衰竭和急性心肌梗死而备受关注。肠道微生物群代谢磷脂酰胆碱和L-肉碱,产生三甲胺(TMA),随后由宿主肝酶进一步转化为TMAO。多种酶参与将膳食成分转化为TMA的过程。其中,甘氨酸甜菜碱还原酶(GrdH)是一种需要硒的酶,负责甘氨酸甜菜碱生成的TMA。
▸ 硒、微生物群与血糖失调
一项研究发现,喂养高脂饮食的小鼠血浆中脂多糖(LPS)浓度较高。脂多糖是革兰氏阴性细菌的易位标志物,与胰岛素抵抗、肥胖和糖尿病密切相关。在此背景下,双歧杆菌的存在与肠道中较低的LPS浓度相关,从而降低代谢疾病的发生率。此外,双歧杆菌还降低了2型糖尿病(DM2)患者的肠道通透性。
▸ 双歧杆菌与硒联合使用改善葡萄糖耐受性
双歧杆菌与硒联合使用时对糖尿病的作用更为显著。富含硒酸钠的双歧杆菌(B.longum DD98,Se-B)能改善糖尿病小鼠的口服葡萄糖耐受性,提高胰岛素敏感性并保护胰腺β细胞。
这些效应呈剂量依赖性,表明适当剂量对B.longum DD98和Se-B的疗效至关重要。还评估了在糖尿病C57BL/6小鼠中硒与微生物联合补充的效果,报告称使用富含硒的提取物可缓解因氧化应激引发的肝损伤。
▸ 硒有助于提高丁酸盐丰度来改善胰岛素抵抗
预防和治疗胰岛素抵抗的其他机制与短链脂肪酸(SCFAs)产生相关,特别是丁酸盐。在2型糖尿病鼠中增加丁酸盐浓度,辅以益生菌,可以降低糖化血红蛋白(HbA1c)水平,改善葡萄糖耐受性和胰岛素抵抗。
此外,施用硒纳米颗粒(0.9mg/kg)可增加丁酸盐及益生细菌如乳杆菌和粪杆菌的含量。口服B.longum DD98和Se-B后,在小鼠粪便中发现高浓度的丁酸、醋酸和异丁酸。
丁酸盐对于胰岛素的积极作用似乎与GLP-1水平升高有关,GLP-1进一步降低2型糖尿病患者的血糖。研究显示,益生菌VSL #3能预防和治疗小鼠的肥胖与糖尿病,机制涉及益生菌-肠道菌群-丁酸-GLP-1轴,促进代谢效率。因补充B.longum DD98和Se-B也促进GLP-1分泌并保护β细胞,因此有学者推测硒在该轴上可能作为调节糖尿病有害影响的因子。
▸ 硒、微生物群与神经系统疾病
随着研究发现某些肠道细菌能产生类激素和单胺类神经递质,微生物群-肠道-大脑轴的机制逐渐明晰。这种双向互动使大脑、胃肠功能与免疫反应之间可以相互影响。
▸ 硒具有一定的神经保护作用,配合益生菌使用效果更佳
神经退行性疾病的特征是活性氧(ROS)的产生增加,血脑屏障功能下降。由于硒的抗氧化特性,一些硒蛋白具有神经保护作用。例如,硫氧还蛋白还原酶(TXNRD)维持氧化还原平衡,保护多巴胺能细胞,这些细胞在帕金森病的病理生理中易受氧化应激影响。
有研究显示,与单独施用酿酒酵母(Saccharomyces cerevisiae)相比,补充富硒酵母(Selemax)可降低自身免疫性脑脊髓炎(EAE)发病率,增加CD103⁺树突状细胞数量,并减轻肠道炎症。
此外,富硒酵母通过促进中枢神经系统中tau蛋白表达发挥神经保护作用。Tau是维持神经元微管及MAPs(MAP1、MAP2)稳定性的关键蛋白。在阿尔茨海默病(AD)三重转基因小鼠模型中,连续3个月补充富硒酵母显著改善了空间学习、记忆和神经活动。
在一项人类研究中,含乳杆菌(Lactobacillus)、两歧双歧杆菌(Bifidobacterium bifidum)和长双歧杆菌(Bifidobacterium longum)(各2×109 UFC)及硒协同补充(200微克/天,硒酸钠)在阿尔茨海默病患者中改善了认知功能和代谢特征。
了解并判断自身硒含量是否处于健康范围,对于维持机体平衡与疾病预防非常重要。硒含量取决于摄入量、保留量和代谢情况。因此,硒含量可以通过摄入、保留/排泄和浓度等生物标志物以及功能性生物标志物在三个层面进行评估。
硒的生物标志物
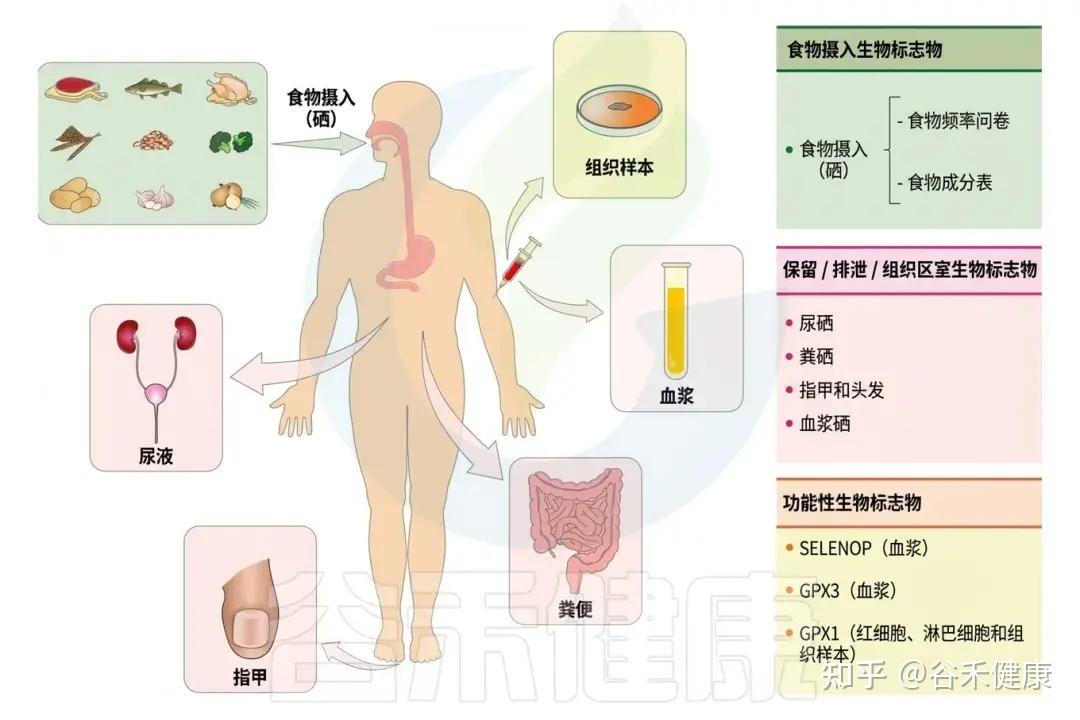
摄入评估
硒摄入量可通过食物摄入评估方法,如食物频率问卷进行估算,食物中的硒含量则依据食物成分表计算。
▸ 通过膳食摄入评估硒不够精确
由于食物成分表的精确度有限,加之土壤硒含量差异较大,评估饮食中硒的实际摄入仍具挑战。此外,饮食中的硒还会影响肠道微生物定植,从而调节宿主硒状态及硒蛋白的表达。
体内硒的评估
体内硒含量可通过摄入量与尿液、粪便中排泄量之差评估,这需连续数天收集排泄物。另一种方法是测定尿液中硒与肌酐浓度的比值,以减少排泄变异带来的误差。肾脏是吸收后硒的主要排出途径。遗传、环境、体型、年龄及性别等因素均会影响硒的保留与排泄。
▸ 尿液硒有助于成为评估职业暴露的敏感指标
尿液中硒浓度的测量被认为是群体研究中硒状态的潜在可行生物标志物,并且硒摄入增加会导致尿液中硒排泄迅速上升。因此,尿液硒可能是评估短期职业性硒暴露的敏感指标,但其特异性与代谢动力学仍有待深入研究。
此外,尿液中硒的浓度可用于识别硒状态的区域差异,可能反映土壤类型不同食物中硒含量的差异。
▸ 指甲和头发中的硒可反映长期水平
指甲中硒浓度被视为评估硒状态的高级生物标志物,可反映长达一年的长期暴露,而血液指标仅代表短期状态。趾甲因生长缓慢、采集方便、受外部污染影响小,被广泛用于大型流行病学研究。
为提高其实用性,样本采集、质量控制和分析方法的标准化至关重要。指甲中硒与血清蛋白P(SELENOP)及有机硒形式(尤其是SeCys)呈正相关,而与无机硒(如亚硒酸和硒酸)呈负相关,这可能与富含半胱氨酸的指甲蛋白易与硒结合有关。
头发硒常用于长期监测硒状态,具有成本低、样本易储存等优点。头发和指甲中的硒主要为排泄形式,更适用于饮食模式相对稳定的人群研究。
▸ 血浆硒是反映硒浓度较准确的标志物
由于硒在血浆中较为稳定,血浆硒浓度被认为是评估人体硒状态的理想生物标志物。一项系统综述建议在成人补充研究中采用该指标。血浆硒测定能有效反映高基线个体补充后摄入量的变化。此外,红细胞和全血硒浓度也被认为是反映长期硒状态的有用指标。
硒功能的生物标志物
硒功能的生物标志物包括血清蛋白P(SELENOP),其占血浆中硒的20–70%;谷胱甘肽过氧化物酶3(GPX3)占血浆中硒的10%至25%,以及谷胱甘肽过氧化物酶(GPX1),可在红细胞、淋巴细胞、口腔细胞和组织活检样本上检出。
▸ 血清蛋白P是评估低硒摄入人群的重要标志物
血清蛋白P(SELENOP)被认为是硒摄入量较低人群中硒状态的有用生物标志物,但在补充前已高硒水平的人群中不适用。SELENOP已被证明是可靠且敏感的硒状态生物标志物,能够提供剂量反应,用于估算达到血浆中硒水平所需的硒摄入量。
谷胱甘肽过氧化物酶(GPX)是细胞抗氧化防御系统中的关键硒蛋白。推荐的硒摄入量基于维持血浆GPX3最佳活性的血清蛋白层级结构计算,同时考虑达到生理正常硒水平所需的摄入量。
硒补充策略
硒的膳食来源我们前文中有讲过,为了更方便大家我们这里再作简单归纳:
⑴天然食物来源
植物性食品:
•巴西坚果:最丰富的天然来源;
•富硒蔬菜:大蒜、洋葱、蘑菇、西兰花等具有强硒富集能力;
•谷物作物:硒含量取决于种植土壤条件,一般范围0.1-1.0μg/g。
动物性食品:
•海产品:鱼类硒含量49-739μg/kg新鲜重量;
•内脏器官:肝、肾等可达1500μg/kg;
•奶制品和蛋类:硒水平受动物饲料影响显著。
⑵人工强化与补充策略
土壤施肥:
使用亚硒酸钠等硒肥,显著提高作物硒含量。
优点:成本低、覆盖广;
缺点:硒利用率受土壤pH、有机质等影响。
动物饲料添加:
直接添加亚硒酸钠或硒酸盐至饲料,通过富硒肥料→植物→动物的食物链传递。
食品加工强化:
开发硒强化食盐、调味品等日常食品;
通过富含硒的食品补充:如富硒的大米、富硒的鸡蛋、富硒的蘑菇、富硒的茶、富硒的麦芽等。
⑶膳食补充剂形式
无机硒补充剂:
•亚硒酸钠:常用补充形式,生物利用度较高;
•硒酸钠:吸收效率优于亚硒酸钠。
有机硒补充剂:
•富硒酵母:酿酒酵母在硒强化培养基中培养,硒主要以硒代蛋氨酸形式存在,硒含量可达3000μg/g,是当前最常用的补充形式。
•特定有机硒化合物:硒代蛋氨酸(SeMet)、甲基硒代半胱氨酸(SeMCys)、γ-谷氨酰-硒甲基硒代半胱氨酸。
新型补充剂:
•靶向性硒纳米制剂;
•缓释控释型硒补充剂;
•复合型抗氧化补充剂。
剂量与个性化补充
⑴推荐摄入量
最低需求:20μg/天(预防克山病);
推荐膳食供给量(RDA):50-60μg/天。
⑵安全阈值
上限摄入量:400μg/天(预防敏感个体风险);
可观察不良反应水平:850μg/天;
中毒剂量:≥1262μg/天出现临床硒中毒症状。
⑶个体化因素
基础硒状态:缺乏个体补充效果显著,充足个体可能无效甚至有害;
遗传因素:硒蛋白基因多态性影响硒需求;
健康状况:糖尿病、癌症等疾病状态改变硒代谢。
⑷特殊生理状态
孕期哺乳期:保证胎儿/婴儿硒需求,但不超过安全上限;
老年人:维持抗氧化功能,预防年龄相关疾病。
⑸疾病辅助治疗
癌症患者:200μg/天可能改善生活质量,但需注意皮肤癌风险;
HIV感染:补充改善免疫状态,减少机会性感染;
自身免疫性甲状腺炎:200μg/天硒代蛋氨酸改善抗体水平。
综观现有研究,硒不仅是维持生命活动的关键营养素,更是连接宿主代谢、免疫调控与肠道微生态的重要枢纽。它的作用早已超越传统意义上的抗氧化功能,而体现出复杂的系统性影响——既可通过硒蛋白调节炎症与代谢通路,又能借助肠道菌群实现间接的免疫与能量调控。硒与微生态的互作揭示了营养、代谢与疾病之间更为精细的耦合关系,也为理解“营养–肠道–健康”轴提供了新的生物学视角。
从应用层面看,硒可能成为调节肠道稳态与疾病防治的重要介质。合理利用不同形态的硒结合益生菌干预,有望在炎症性肠病、代谢疾病及神经退行性疾病等多领域实现营养精准化治疗。然而,硒的双刃性决定了补充策略必须建立在精准评估与个体差异分析的基础上,否则可能适得其反。
未来,应整合多组学技术和系统生物学方法,深入揭示硒在肠道生态网络中的动态平衡机制,明确宿主–微生物–营养三者间的信号通路。此外,将硒研究与临床实践相结合,探索其在疾病预防、药物增效及衰老干预中的潜在价值,也将成为实现“营养干预精准化”的关键方向。
硒不仅是维系健康的微量元素,更是揭示人体与微生态共生逻辑的重要线索。深入认识硒的多维作用,或将推动未来营养学、微生态医学与精准治疗的融合发展。
注:本账号发表的内容仅是用于信息的分享,在采取任何预防、治疗措施之前,请先咨询临床医生。
主要参考文献
Bai S, Zhang M, Tang S, Li M, Wu R, Wan S, Chen L, Wei X, Feng S. Effects and Impact of Selenium on Human Health, A Review. Molecules. 2024 Dec 26;30(1):50.
Ferreira RLU, Sena-Evangelista KCM, de Azevedo EP, Pinheiro FI, Cobucci RN, Pedrosa LFC. Selenium in Human Health and Gut Microflora: Bioavailability of Selenocompounds and Relationship With Diseases. Front Nutr. 2021 Jun 4;8:685317.
Sun Y, Wang Z, Gong P, Yao W, Ba Q, Wang H. Review on the health-promoting effect of adequate selenium status. Front Nutr. 2023 Mar 16;10:1136458.
Zhang F, Li X, Wei Y. Selenium and Selenoproteins in Health. Biomolecules. 2023 May 8;13(5):799.
Genchi G, Lauria G, Catalano A, Sinicropi MS, Carocci A. Biological Activity of Selenium and Its Impact on Human Health. Int J Mol Sci. 2023 Jan 30;24(3):2633.
Rayman MP. Selenium intake, status, and health: a complex relationship. Hormones (Athens). 2020 Mar;19(1):9-14.
Schomburg L. Selenium Deficiency Due to Diet, Pregnancy, Severe Illness, or COVID-19-A Preventable Trigger for Autoimmune Disease. Int J Mol Sci. 2021 Aug 8;22(16):8532.
Wrobel JK, Power R, Toborek M. Biological activity of selenium: Revisited. IUBMB Life. 2016 Feb;68(2):97-105.
Hadrup N, Ravn-Haren G. Absorption, distribution, metabolism and excretion (ADME) of oral selenium from organic and inorganic sources: A review. J Trace Elem Med Biol. 2021 Sep;67:126801.
Callejón-Leblic B, Selma-Royo M, Collado MC, Abril N, García-Barrera T. Impact of Antibiotic-Induced Depletion of Gut Microbiota and Selenium Supplementation on Plasma Selenoproteome and Metal Homeostasis in a Mice Model. J Agric Food Chem. 2021 Jul 14;69(27):7652-7662.
Callejón-Leblic B, Selma-Royo M, Collado MC, Gómez-Ariza JL, Abril N, García-Barrera T. Untargeted Gut Metabolomics to Delve the Interplay between Selenium Supplementation and Gut Microbiota. J Proteome Res. 2022 Mar 4;21(3):758-767.

谷禾健康
夜幕落下,一场疲惫的战斗即将开始
翻来覆去,时间在无情地流逝
盯着天花板,期待天亮的时刻
却又害怕那一刻的真正到来
这意味着又一个疲惫的早晨
从整个歌单的催眠音乐到数了一万只羊
最终都只是让自己在煎熬中更加清醒

在快节奏的现代生活中,良好的睡眠已成为许多人难以实现的奢望。随着压力的增加,睡眠障碍,如失眠、睡眠呼吸暂停和不宁腿综合症等,成为越来越普遍问题。这些睡眠障碍不仅影响人的生活质量,还常伴随其他共病,如焦虑症、抑郁症、心血管疾病甚至癌症等。
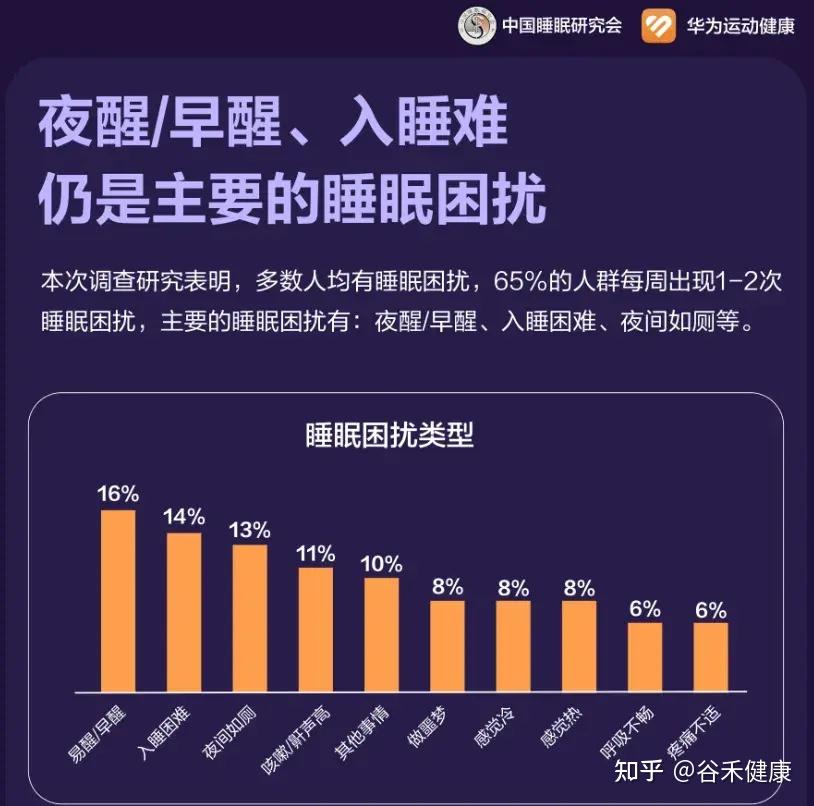
当前,失眠的治疗方法主要有药物治疗和心理疗法。例如,苯二氮䓬类药物虽然能快速缓解失眠症状,但常常伴随神经毒性、成瘾和耐受性等副作用。而认知行为疗法作为一种有效的心理治疗方式,依然缺乏熟练的治疗师,还有高昂的费用,令人望而却步。
当药物的副作用让人却步,心理疗法的门槛又难以触及,我们是否还有更安全、更普适的选择?
答案或许就藏在我们日常的饮食中。饮食不仅能通过营养成分直接作用于神经系统,还能通过调节肠道菌群这个第二大脑,间接影响我们的睡眠质量和昼夜节律。
例如,富含色氨酸的食物(如坚果和牛奶)有助于促进血清素及褪黑素的合成,而神经递质和激素对调节睡眠周期至关重要。
健康的肠道菌群能够通过调节神经递质和激素,促进更好的睡眠。例如,乳杆菌和双歧杆菌,能够产生GABA等神经递质;进而帮助改善睡眠深度和质量。
然而,饮食与睡眠的关联并不是千篇一律的,因为我们每个人体内都有一套独特的生物钟。对于习惯早起的晨型人来说,他们的进食节奏通常与肠道菌群的活跃周期保持一致,而“夜猫子”们往往习惯晚睡晚起,甚至在深夜进食。
那么,晨型人与夜猫子不同的进食时间和作息习惯,会对肠道菌群的昼夜节律产生怎样的影响?
饮食作为连接两者的关键桥梁,怎样才能更好地帮助我们协调自身节律与肠道菌群的作息,从而改善睡眠呢?
本文我们将探讨饮食中关键的食物成分与睡眠之间的关系,分析饮食如何通过调节昼夜节律和肠道菌群来影响我们的睡眠状态,列举各类改善睡眠质量的营养干预措施,为大家提供切实可行的饮食建议,为您的轻松入睡增添更多选择。
本文目录
01 睡眠调节中的关键营养素及生物活性化合物
氨基酸:色氨酸、甘氨酸
微量元素:镁、锌、铁
维生素:维生素 D、B 族维生素
多酚:芹菜素、槲皮素、白藜芦醇等
02 饮食模式对睡眠质量的影响
地中海饮食、生酮饮食、植物性饮食
饮食时间
03 肠道菌群与睡眠的关系
肠道菌群如何影响睡眠
神经递质合成(GABA等)
昼夜节律与肠道菌群的双向关系
早鸟型or夜猫子型?不同睡眠类型的肠道菌群
饮食与微生物干预措施
04 增强睡眠的功能性食品
酸樱桃汁和褪黑素
猕猴桃和血清素
草本茶与镇静植物化合物
甘氨酸、L-茶氨酸和CBD
05 营养睡眠干预的实际应用与个性化营养方法
睡眠健康的一般饮食建议
场景化食谱与搭配建议
饮水与睡眠(补水节奏、起夜、微醺)
饮食与生活方式的协同作用(正念饮食、光照)
睡眠障碍:个性化营养方案

氨基酸:色氨酸、甘氨酸
✦ 色 氨 酸
色氨酸是一种必需氨基酸,意味着我们的身体无法自行合成它,而必须通过食物获得。色氨酸是合成血清素和褪黑素的重要前体,这两种神经递质对于调节我们的睡眠周期至关重要。特别是,褪黑素帮助信号传递,让我们的身体准备入睡。
无论是通过富含蛋白质的食物还是补充剂摄入色氨酸,都与缩短睡眠潜伏期和改善主观睡眠质量有关。
然而,色氨酸在经过血脑屏障进入大脑时,会与其他大型中性氨基酸(LNAAs)争夺运输通道。因此,膳食中碳水化合物与蛋白质的比例也会影响色氨酸在大脑中的可用性。如果你的饮食中碳水化合物的比例适当,就能更好地促进色氨酸的有效运输,有助于改善睡眠。
注:目前的共识倾向于高碳水、低蛋白的组合最有利于色氨酸进入大脑。研究显示,高升糖指数(高Gl)碳水化合物可能比低Gl碳水化合物更能显著提升Trp/LNAA比率。
来源
小贴士
早餐搭配全麦面包或燕麦粥食用富含色氨酸的食物(如鸡蛋、牛奶)。
下午茶喝一杯牛奶或吃一片全麦饼干,配合少量坚果。
睡前仪式一杯温牛奶,不仅含色氨酸,更重要的是其舒缓的温度也有助于褪黑素分泌。
在摄入色氨酸补充剂或富含色氨酸的食物时,避免吃入大量肉类或乳制品。
✦ 甘 氨 酸
甘氨酸是一种非必需氨基酸,通过在中枢神经系统中作为抑制性神经递质发挥促进睡眠的作用。
研究表明,口服甘氨酸补充剂可以改善主观睡眠质量并缩短入睡潜伏期。这种效果可能与甘氨酸降低核心体温有关,而降低体温是身体准备入睡的重要生理信号。
来源
小贴士
避免空腹大剂量:甘氨酸在高浓度下可能刺激胃黏膜,建议随餐或餐后服用。
搭配富含维C食物:维生素C能促进胶原蛋白合成,间接支持甘氨酸的代谢循环。
适量饮水:甘氨酸是水溶性的,充足的水分有助于维持体内代谢平衡。
在严重失眠时,甘氨酸(负责降温/放松)与褪黑素(负责启动睡眠)联合使用可能效果更佳。
微量元素:镁、锌、铁
✦ 镁
镁在睡眠调节中发挥着关键作用,它通过调节N-甲基-D-天冬氨酸(NMDA)受体和GABA系统的活性帮助我们入睡,这两个系统对催眠至关重要。
研究发现,镁缺乏与夜间觉醒次数增加和慢波睡眠减少相关,因此,确保摄入足够的镁对获得高质量的睡眠至关重要。
✦ 锌
锌是一种微量矿物质,具有抗氧化和神经调节特性,参与调节睡眠结构。
针对婴儿和学龄前儿童的研究表明,血清锌水平与睡眠时长之间存在正相关关系。这意味着锌的摄入可能与更长的睡眠时间有关。
锌可能通过影响突触可塑性和调节谷氨酸能神经递质来改善睡眠。
✦ 铁
铁是大脑健康的另一重要元素,尤其是在调节睡眠-清醒周期时起着关键作用。
铁缺乏与不宁腿综合症(RLS)有关,这是一种在休息时会感觉到不适并有强烈想抖腿的冲动的疾病。补充铁可以帮助缓解这些症状,同时改善睡眠质量。因此,获得足够的铁对维持良好的睡眠也是非常重要的。
来源

小贴士
吃富含铁/锌的植物食物(如菠菜、豆类)时,搭配富含维C的食物(如橙子、番茄),可显著提高吸收率。
避免过量咖啡/茶:咖啡因和鞣酸会抑制铁和锌的吸收,建议在餐后1小时再饮用。
动物性食物中的血红素铁(来自肉类)比植物性非血红素铁更容易被人体直接吸收。
维生素:维生素D、B族维生素
✦ 维生素D
维生素D在多种与睡眠调节相关的脑区中存在受体,包括下丘脑。
观察性研究发现,维生素D水平低与睡眠障碍的风险增加有关,特别是短睡时间和睡眠效率差。这可能与维生素D在调节炎症反应和促进褪黑素合成中的作用有关,褪黑素是调节睡眠的重要激素。
来源
维生素 D 是唯一一种人体可以通过皮肤在阳光下自行合成的脂溶性维生素。虽然食物是重要补充,比如蘑菇、香菇、三文鱼、燕麦奶、杏仁露等,但更重要的维生素 D 来源于晒太阳。
小贴士
晒背:每天中午前后(10:00-14:00)暴露手臂和腿部皮肤 15-30分钟,无需涂抹防晒霜。
注意吸收:维生素D是脂溶性的,建议随餐食用以提高吸收率。
避免过量:长期过量摄入可能中毒,每日上限通常为4000 lU。
✦ B族维生素
B族维生素,尤其是B6(吡哆醇)、B9(叶酸)和B12(钴胺素),在神经递质代谢中发挥着重要作用。维生素B6对于将色氨酸转化为血清素至关重要,而叶酸和维生素B12则参与支持褪黑素合成的甲基化过程。缺乏这些维生素可能导致睡眠问题,如失眠和睡眠片段化。
来源

小贴士
B12 是唯一一种几乎只存在于动物性食物中的 B 族维生素。素食者需通过强化食品或补充剂获取。
B族维生素属于水溶性,容易随尿液排出,因此需要每日通过饮食规律补充。
多酚:芹菜素、槲皮素、白藜芦醇…
多酚,尤其是存在于水果、蔬菜、茶和可可中的类黄酮,因其神经保护和促进睡眠的特性而备受关注。
类黄酮如芹菜素(在洋甘菊中发现)和槲皮素通过与GABA_A受体的相互作用,展现出抗焦虑和镇静效果。
其他多酚化合物,如白藜芦醇(存在于葡萄和浆果中)和表没食子酸没食子酸酯(EGCG)(来自绿茶),具有抗炎和抗氧化效果。
这些化合物可能通过降低全身性炎症和氧化应激间接促进睡眠。这些作用至关重要,因为慢性炎症和氧化应激的升高与失眠以及其他睡眠障碍密切相关。
来源
芹菜素:芹菜(尤其西芹含量极高)、洋葱、大蒜、欧芹、香菜、罗勒;苹果、梨、葡萄等。
槲皮素:苹果(果皮含量极高)、覆盆子、桑葚、樱桃、葡萄;洋葱、菠菜、羽衣甘蓝、番茄;小麦、大麦、燕麦等。
白藜芦醇:葡萄(果皮)、红酒(发酵过程产生)、桑葚、蓝莓;花生、核桃等。
小贴士
芹菜素和槲皮素属于脂溶性或半脂溶性物质,与橄榄油、坚果或牛油果同食可促进吸收。
槲皮素主要集中在苹果的果皮中,吃苹果记得连皮一起吃。
肠道菌群能将多酚转化为活性代谢物(如阿魏酸),因此富含膳食纤维的食物有助于提高利用率。
褪黑素和L-茶氨酸
褪黑素是主要由松果体分泌的内源性激素,是调节昼夜睡眠-清醒节律的关键因素。而外源性褪黑素(可以通过补充剂或一些食品如酸樱桃获取)越来越多地被用于改善睡眠,特别是对那些有昼夜节律障碍的人群。研究表明,褪黑素补充剂可以有效缩短入睡所需时间,增加总睡眠时间,并改善整体睡眠质量。
L-茶氨酸是一种主要存在于绿茶中的氨基酸,它展现出促进放松而不引起镇静的潜力。临床试验证实,L-茶氨酸补充可以改善睡眠质量,减少睡眠干扰,并通过调节大脑α波活动和GABA水平增强睡眠的恢复阶段。

地中海饮食
地中海饮食(MD) 特点
研究表明,遵循这种饮食模式与更好的睡眠效果密切相关。许多研究发现,地中海饮食能够提高睡眠持续时间、效率和主观睡眠质量,这可能与其抗炎和抗氧化特性有关。
关键营养成分
这种饮食富含多酚、ω-3脂肪酸和复杂碳水化合物,这些成分有助于合成褪黑素,减少氧化压力,并增强血清素的传递,这些都是调节睡眠所需的关键途径。此外,地中海饮食中的镁丰富食物,也可能通过调节NMDA和GABA受体来促进睡眠。
Li Rang等人的一项大型横断面研究报告称,对地中海饮食的更高依从性与老年人失眠症状风险的降低相关。地中海饮食中普遍存在的复合碳水化合物通过增加色氨酸在大脑中的可用性,可能有助于睡眠的开始和持续。
地中海饮食对睡眠的影响
生酮饮食
生酮饮食的特点
生酮饮食(KD)是一种高脂肪、极低碳水化合物的饮食模式,因其在治疗癫痫、肥胖和代谢疾病方面的疗效而受到关注。近期研究表明,生酮饮食可能还会影响睡眠结构。
对睡眠结构的影响
研究发现,处于生酮状态时,慢波睡眠(SWS)的比例增加,而快速眼动睡眠(REM)减少。这种变化可能与腺苷信号传导和能量代谢的改变有关。
一项关于癫痫儿童的临床试验显示,生酮饮食能改善睡眠质量,通过减少夜间觉醒和提高睡眠效率。同时,酮体本身可能具有神经保护和抗炎作用,有助于稳定与睡眠调节相关的神经网络。
复杂的影响
然而,生酮饮食对睡眠的影响并非一成不变。饮食的初期阶段常伴随生酮适应症状,这可能暂时干扰睡眠,因此饮食的坚持时间和个人的代谢反应是影响睡眠的重要因素。
植物性饮食
植物性饮食的特点
植物性饮食,强调以水果、蔬菜、豆类、全谷物、坚果和种子等植物来源的食物为主,同时尽量减少或不摄入动物产品。流行病学数据表明,植物性饮食者往往报告的睡眠质量优于杂食者。
对睡眠的积极影响
植物性饮食中的高纤维含量有助于改善肠道微生物组成,增强肠-脑轴信号,这可能有助于改善睡眠。此外,植物性饮食丰富的植物营养素和抗氧化剂形成的抗炎特性,可能有助于降低全身性炎症,而炎症与睡眠质量差有关。
营养素的关注
然而,植物性饮食需要仔细规划,以防止维生素B12、铁和ω-3脂肪酸等营养素的缺乏,这些营养素对良好的睡眠调节至关重要。有研究表明,这些微量营养素的低水平可能会影响睡眠质量。
饮食时间
新兴研究表明,在饮食中,不仅食物的选择很重要,饮食的时间也对睡眠健康有显著影响。不规律的就餐时间、夜间进食、跳过早餐与昼夜节律失调、入睡延迟和睡眠质量降低相关。
饮食时间对睡眠的影响
晚间食用高脂肪或高能量餐食可能会通过干扰昼夜节律激素的分泌(包括褪黑激素)来影响入睡和睡眠深度。相反,建议在睡前约4小时摄入高升糖指数的食物,这可能有助于减少入睡的延迟,表明餐食的合理时间安排能够改善睡眠。
限时饮食的益处
限时饮食(TRE)要求在一天中的特定时间窗口内进食。这种饮食方式已经显示出增强昼夜节律,从而提高睡眠效率和持续时间的潜力。

肠道菌群如何影响睡眠
新兴研究表明,肠道微生物群可以通过多种机制影响睡眠,包括调节免疫系统、调节代谢途径、产生神经递质以及与昼夜节律系统的相互作用。
神经递质合成
部分肠道细菌能够合成关键的神经递质,如GABA(γ-氨基丁酸)、血清素和多巴胺。人体约90%的血清素(睡眠激素褪黑素的前体)产生于肠道。这些神经递质的水平直接影响睡眠-觉醒周期的调节。
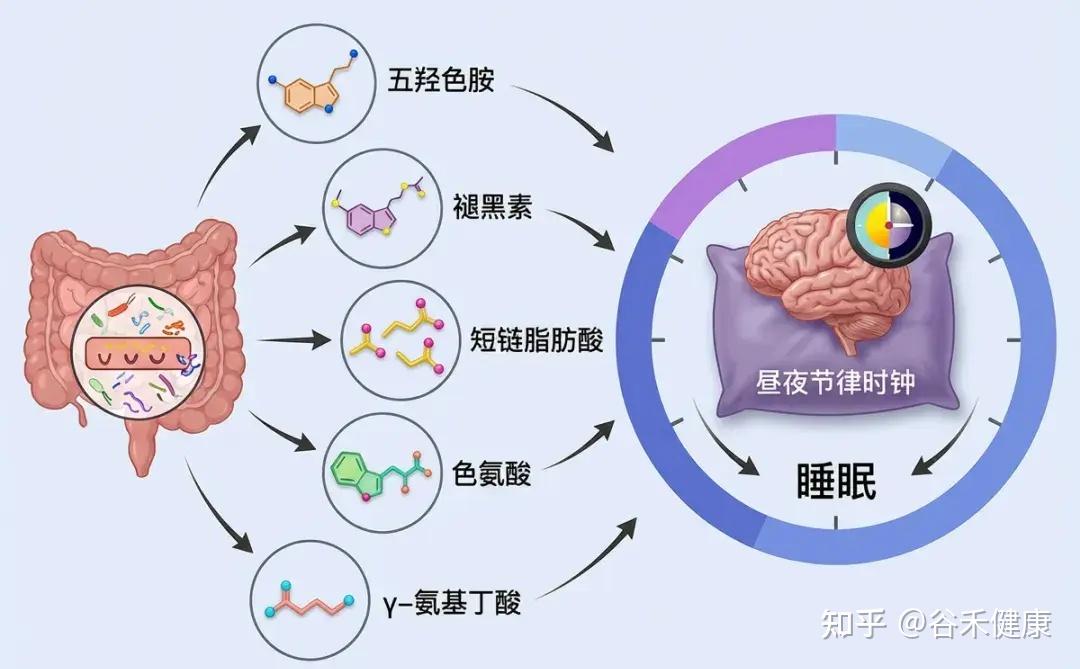
GABA
GABA(γ-氨基丁酸)是一种非蛋白质氨基酸,是大脑中主要的抑制性神经递质,主要负责抑制神经活动。它在缓解压力和调节睡眠方面起着重要作用。GABA通过引导突触后神经元的超极化过程,帮助产生抑制性的电信号。这导致细胞内负电荷增加,使神经细胞更难以被激活,从而减少神经冲动的产生。
一些研究表明GABA补充可能有助于睡眠质量。
一项研究显示,每天给失眠患者提供300毫克GABA,连续四周,与提高睡眠效率和降低睡眠潜伏期相关。
另一项研究,用含GABA和L-茶氨酸的混合物可减少睡眠潜伏期,并增加快速眼动和非快速眼动期。
GABA的饮食来源:
普通豆类和豌豆芽、大米、燕麦、小麦、菠菜、土豆以及许多蔬菜。
通过饮食摄入GABA有助于提高体内的水平,但食物中含量相对还是较少。研究表明,特定的肠道微生物能够有效地合成GABA,增加其生物利用度。
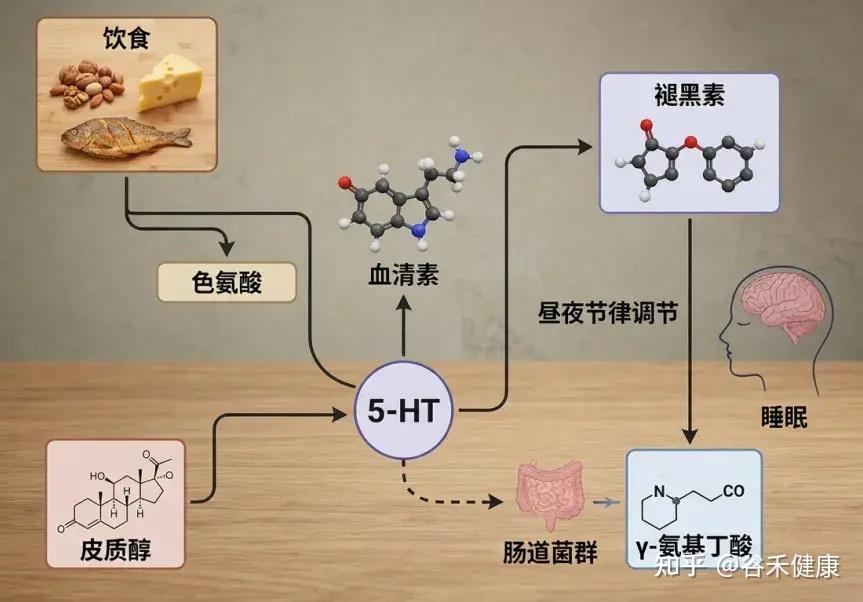
乳杆菌和双歧杆菌是GABA产生的关键成员
双歧杆菌在肠道粘液层定植:具有将谷氨酸、谷氨酰胺和琥珀酸转化为GABA的酶机制。
乳杆菌 :多个菌株都具备GABA合成能力
– Limosilactobacillus fermentum L18:
高效分泌GABA的专业户,通过增加连接蛋白的浓度和有益肠道细菌的丰度来增强肠道屏障。
– 鼠李糖乳杆菌GG:
除了保护肠道屏障外,还可以通过调节肠脑轴来提高海马和杏仁核中的脑源性神经营养因子(BDNF)和GABA受体水平。
– 短乳杆菌:
通过发酵产生高剂量GABA,可以提高肠道中有益细菌的相对丰度和SCFA的水平,进而可以上调GABA能和5-羟色胺能神经递质的mRNA和蛋白质表达水平。这将导致θ和δ波以及非快速眼动睡眠的显著增加。
免疫系统调节
肠道微生物通过调节炎症细胞因子(如IL-6和TNF-α)来影响睡眠结构。健康的肠道菌群能促进短链脂肪酸(SCFA)等抗炎代谢物的产生,从而改善睡眠连续性;反之,慢性低度炎症通常与肠道菌群失调有关,这也是导致失眠和睡眠碎片化的重要因素。
代谢途径与屏障功能
微生物发酵产生的短链脂肪酸(乙酸盐、丙酸盐、丁酸盐)已被证实能穿过血脑屏障,通过调节神经炎症和神经可塑性来优化睡眠调节。
注意:慢性或周期性纤维缺乏可能导致黏膜糖蛋白作为营养来源分泌,进而侵蚀结肠黏膜屏障。这反过来可能导致肠道屏障功能障碍,进而升级为致命的结肠炎。
研究表明,某些细菌菌株,包括Lachnospiraceae UCG004 ,Odoribacter,参与短链脂肪酸的产生,有助于延长睡眠时间。短链脂肪酸可能通过调节GABA和血清素的合成来影响睡眠。GABA是神经系统中的主要抑制性神经递质,通过抑制唤醒通路在促进睡眠中发挥重要作用。
昼夜节律与肠道菌群的双向关系
光是负责人类昼夜节律最佳功能和精准调节的主要因素,该时钟位于下丘脑的视交叉上核。然而,许多其他刺激和环境信号也可能显著影响昼夜节律,包括用餐时间、食物类型、运动、体温,甚至社交互动。
肠-脑轴是一个复杂的生物系统,促进大脑与肠道之间的双向通信。肠道微生物群在调节这种相互作用中发挥了关键作用,影响着多种信号通路。
微生物群的多样性和组成会发生变化,这些变化受到一天中的时间、所摄入食物的类型和禁食习惯等影响。因此,异常或单一的饮食习惯可能对生物钟的正常功能产生负面影响。此外,肠道微生物群与昼夜节律之间是一种双向关系,彼此的干扰和紊乱会相互影响。
一方面,宿主昼夜节律的紊乱(如轮班工作、时差或不规律饮食)会导致微生物生态失调,进而加剧睡眠问题。
昼夜节律紊乱对肠道菌群的具体表现:α‑多样性显著降低;有害菌如 Ruminococcus torques、Streptococcus、Alloprevotella增多,益生菌如 Lactobacillus johnsonii、Lactobacillus、Bifidobacterium减少。
菌群失调与睡眠障碍
肠道菌群失调与多种睡眠障碍的病理生理学密切相关,包括失眠、阻塞性睡眠呼吸暂停(OSA)和不宁腿综合征(RLS)。
例如,阻塞性睡眠呼吸暂停患者常表现出特征性的肠道菌群改变,具体为微生物多样性降低及促炎细菌丰度增加。这种失调引发的全身性炎症可能通过肠-脑轴反馈至中枢神经系统,进一步恶化睡眠病理。
另一方面,通过规律的作息维持同步的昼夜节律,可促进健康的微生物群,进而反哺睡眠质量。
固定进食窗口产生 “餐后高峰‑空腹低谷” 的碳源波动。
产短链脂肪酸的菌(如Faecalibacterium, Roseburia)在餐后 2‑4 h 达到丰度峰值;胆汁酸代谢菌(如Clostridium spp., Bacteroides)在胆汁分泌高峰时活跃。
规律作息降低全身 IL‑6、TNF‑α,使肠道屏障更完整(ZO‑1、occludin 表达↑),阻止致炎菌(如Enterobacteriaceae)越过黏膜进入血液。低炎症环境进一步促进产短链脂肪酸的菌代谢活性,形成正反馈。
规律作息通过同步中枢与外周时钟、固定进食窗口、调节激素与免疫状态,形成一个“时间‑营养‑免疫”三位一体的生态网络,从而塑造更为多样、功能更完整的肠道菌群。
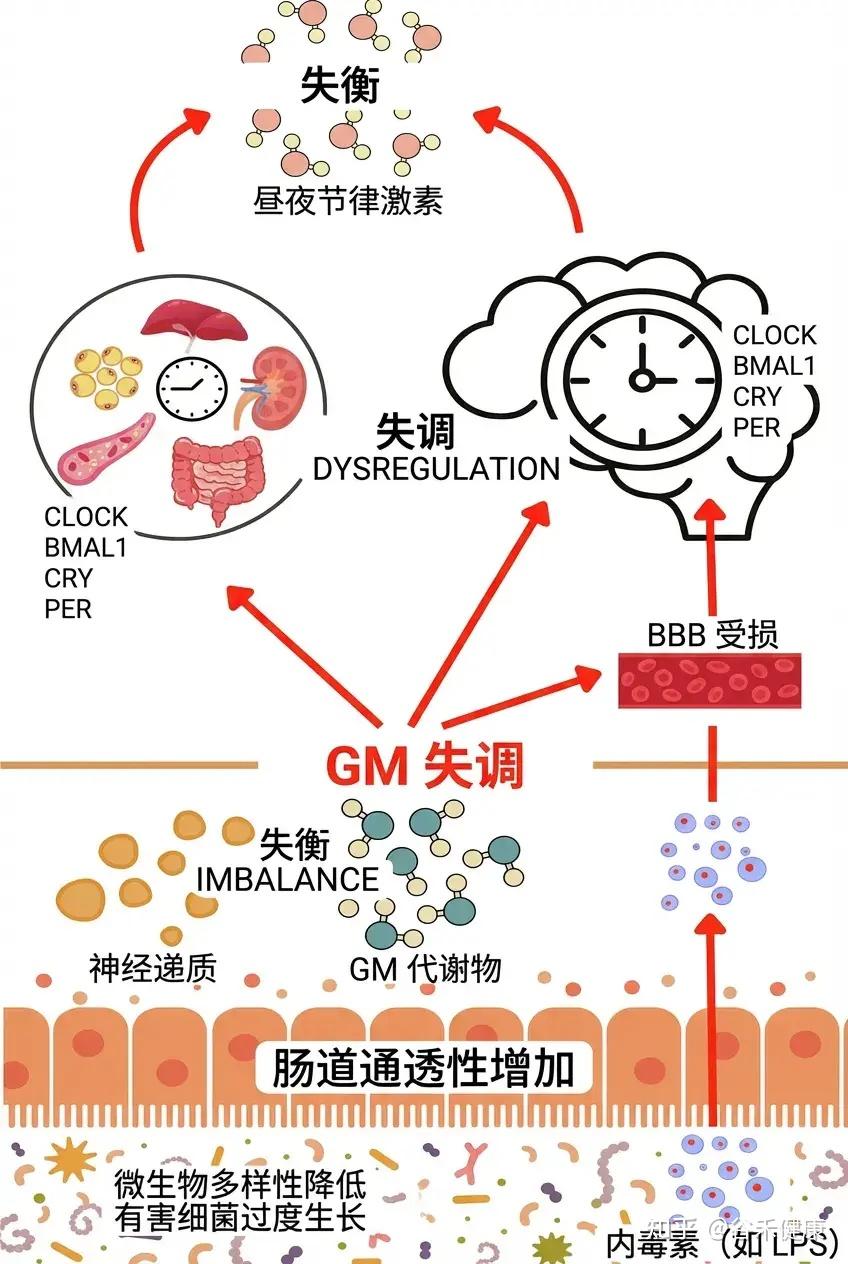
然而,这种双向调节在每个个体身上的表现并非千篇一律。要真正理解微生物组与生物钟的深层联系,我们不仅要看作息是否规律,还要看每个人独特的生物钟设定,你是早鸟型还是夜猫子型,本身就不一样。
早鸟型or夜猫子型?不同睡眠类型的肠道菌群
什么是睡眠类型,有哪几种常见的?
所谓睡眠类型,指的是一个人的昼夜节律表型,通俗来说,就是你在何时醒来、何时活跃以及何时入睡的天然偏好。
根据人体内部的昼夜节律,我们通常将人分为“晨型人”和“夜型人”(这两类又可细分为极端型和温和型)。此外,研究还确认了第三种类型:中间型(Neither-types)。
有趣的是,只有约40%的成年人属于典型的晨型或夜型,其余约60%都属于中间型。这类人群的作息往往更具弹性,能够根据具体情况或个人喜好灵活调整睡眠和活动时间。
早起鸟 和 夜猫子 在日常生活中有何不同?
这两类人的表现截然不同。晨型人倾向于早睡早起,他们的作息与日出日落的时间紧密同步,通常在一天中的早些时候达到身心状态的巅峰。
相反,夜型人倾向于晚睡晚起,他们的身心最佳状态通常出现在一天的后半段。然而,这也带来了一个问题:如果在不得不早起的情况下,他们更有可能面临精神不振的困难。
当夜型人被迫在他们生物钟认为的“深夜”(比如早上 7 点)进食早餐时,肠道代谢系统尚未完全苏醒(胰岛素敏感性低、消化酶分泌少)。
我们的肠道细菌与这种睡眠生物钟有关吗?
早起时的不适感可能不仅仅是大脑的问题,还可能与肠道有关。
研究发现,不同睡眠类型的人群拥有不同的肠道微生物群。例如,与晨型人相比,夜猫子人体内的 肠杆菌目(Enterobacteriales) 和 肠杆菌科(Enterobacteriaceae) 数量往往更高。
可能与延长睡眠时间相关的菌群包括:
微生物群-肠道-大脑轴如何影响昼夜节律
例如,硒单胞菌目(Selenomonadales)和Negativicutes 丰度较高的个体可能面临更高的失眠风险。相反,像Anaerofilum和肠杆菌目这样的细菌可以影响肠道上皮的时钟基因,从而增加成为夜猫子的概率,而夜猫子人与较高的体重相关。
给晨型人(早鸟型)的建议
利用早餐优势: 你的胰岛素敏感性在早晨极高。把一天中大部分的碳水化合物(全谷物、水果)放在早餐吃,不仅代谢快,还能为一整天提供能量。
警惕晚上能量透支: 晨型人容易在傍晚感到能量崩溃。
晚餐摄入适量的复合碳水化合物(如红薯、糙米),这有助于血清素的合成,不仅能维持情绪稳定,还能为入睡提供充足的褪黑素原料,防止“睡太早、半夜醒”的情况。
给夜型人(夜猫子)的策略
“时间限制进食法(TRE)”是关键:对夜型人来说,最危险的不是晚睡,而是晚吃。
在睡前 3-4小时 坚决停止进食。这给肠道留出了宝贵的清洗时间,防止细菌在不该繁殖的小肠内过度生长。
既然体内时钟慢,如果觉得需要,可以靠光来校准。早起第一件事接触阳光,这是告诉肠道菌群,新的一天开始了。
补给策略: 夜型人往往缺乏维生素D(晒太阳少)和B族维生素。结合肠道菌群检测相关的营养指标,如有缺乏则针对性补充这些营养素,有助于稳定生物钟基因的表达。
饮食与微生物干预策略
基于“饮食-微生物-睡眠”的调节路径,利用益生菌、益生元及膳食纤维进行干预,为管理睡眠障碍提供了有前景的新途径。
膳食纤维与益生元
膳食纤维(富含于水果、蔬菜、全谷物)作为微生物发酵的底物,能显著促进SCFA的产生。
对照喂养研究发现,较高的纤维摄入量与更长的慢波睡眠(深睡眠)时间相关,而高饱和脂肪摄入则导致睡眠质量下降。
益生元(如菊粉、FOS、GOS)被证明能增加非快速眼动睡眠(NREM),并提高机体对压力诱导的睡眠中断的抵抗力。
益生菌(精神益生菌)
益生菌在改善睡眠、缓解压力方面的潜力已在多项临床及临床前研究中得到证实。特定的益生菌菌株(有时被称为“精神益生菌”)通过调节神经递质途径和下丘脑-垂体-肾上腺(HPA)轴发挥作用。
临床证据
Nishida等人的随机对照试验表明,每日摄入
加氏乳杆菌CP2305 可显著提高轻度睡眠障碍成人的睡眠效率并缩短入睡潜伏期,这归因于其降低唾液皮质醇水平的能力。
机制研究
最近的研究进一步明确了特定菌株的神经化学机制。例如,鼠李糖乳杆菌GG被证明能增强海马和杏仁核中GABA受体的表达,通过迷走神经信号传导发挥抗焦虑和促睡眠作用。
代谢调节
长双歧杆菌1714和植物乳杆菌P8显示出降低皮质醇水平、改善主观睡眠质量的效果。这些菌株通过增加色氨酸的可用性并调节犬尿氨酸途径,增强中枢血清素的合成,从而巩固睡眠结构。
-只改睡眠时间而不管饮食,菌群会恢复吗?
部分恢复(尤其是夜间褪黑素对 Akkermansia 有正向作用),但若进食时间仍散乱,底物供给的节律仍缺失,恢复幅度有限。
-是否有推荐的作息模式?
目前证据最稳妥的模式是 “早起早睡 + 8‑10 h 进食窗口 + 早晨强光+ 低GI/高纤维饮食”,这套组合在多项研究中均能提升 α‑多样性、短链脂肪酸产生和睡眠质量。
注:作息干预的效果往往在 2‑4 周 开始出现可检测的菌群变化(α‑多样性、特定属丰度),完整的 功能恢复(SCFA 产量、炎症标记下降) 通常需要 8‑12 周 的持续坚持。
小 结
肠道微生物组通过产生神经活性代谢物(如短链脂肪酸、血清素前体)、调节炎症及与昼夜节律的交互,成为睡眠调节的关键一环。未来仍需更多临床试验来确立具体的因果关系及主要效果。
近年来,功能性食品和(提供基本营养以外的健康益处的食品)在睡眠健康方面的作用引起了人们的关注。几种富含生物活性化合物的天然产物已被证明可以通过多种生物机制调节睡眠质量、潜伏期和持续时间,包括抗氧化活性、抗炎作用和神经递质调节。
酸樱桃汁和褪黑素
酸樱桃(如蒙特莫伦西品种)是褪黑素的自然来源,这种荷尔蒙对调节我们的睡眠-觉醒周期至关重要。研究表明,喝酸樱桃汁可以改善睡眠的持续时间和质量,这主要得益于其中的褪黑素含量和抗氧化特性。
在一项随机、双盲、安慰剂对照的研究中,研究人员发现,患有慢性失眠的成年人每天喝两次酸樱桃汁后,睡眠持续性有所改善。这一结果表明,酸樱桃汁可能有助于提升睡眠的稳定性。
另一项研究发现,健康成年人饮用蒙特莫伦西酸樱桃浓缩汁后,平均睡眠时间增加了约34分钟,且睡眠效率也有所提高。这种改善可能与酸樱桃中增加的褪黑素有关。

猕猴桃和血清素
猕猴桃富含抗氧化剂、维生素(特别是维生素C和E)、叶酸以及血清素前体,这使其成为促进睡眠的理想食物。
临床研究显示,睡前1小时食用两个猕猴桃能够显著改善睡眠的开始时间、持续时间和效率,尤其对有睡眠问题的人群效果明显。
注:老年人缺乏直接的临床试验数据;基于生理差异,推测同样的摄入方案可能仍有助于改善睡眠(通过抗氧化、纤维促进肠道健康、提供血清素前体),但效果幅度可能低于年轻人。
这种积极的效果可能与猕猴桃中丰富的血清素含量有关,因为血清素能促进褪黑素的合成,从而调节睡眠周期。此外,猕猴桃的抗氧化特性可能有助于减少氧化应激,而氧化压力与睡眠障碍的发生有一定关系。
草本茶与镇静植物化合物
多种草本茶因其镇静和抗焦虑的效果而被传统使用,其中洋甘菊、缬草、薰衣草、百香果花是较常研究的几种。
洋甘菊茶富含一种叫芹菜素的类黄酮,它能与大脑中的苯二氮卓受体结合,有助于促进困倦感并减少夜间醒来的次数。
缬草根中含有缬草酸,这种成分可以调节GABA活性,从而产生镇静效果。
有系统评估的研究发现,缬草制剂与安慰剂相比显著改善了睡眠质量,尽管不同研究之间的结果存在一定的差异。
薰衣草和百香果花茶(西番莲茶)也具有抗焦虑特性,可能通过调节中枢神经系统中与压力和警觉性相关的通路来促进睡眠。
Omega-3脂肪酸与睡眠
Omega-3多不饱和脂肪酸,尤其是二十碳五烯酸(EPA)和二十二碳六烯酸(DHA),因其抗炎和神经保护特性而受到关注。近期的研究表明,Omega-3的补充可能与改善睡眠模式有关。
在一项随机对照试验中,研究发现儿童体内DHA水平较高与睡眠干扰显著减少相关。此外,补充富含DHA的鱼油也显示出能延长睡眠时间,并减少夜间觉醒的次数。
注意:儿童研究中常使用的剂量(如 600mg DHA/天)在成人身上可能产生不同的代谢反应。此外,成人的睡眠问题往往由压力、焦虑或环境因素主导,单纯补充 DHA 的效果可能不如在发育期大脑中显著。
这些潜在机制包括调节褪黑素的分泌、减少促炎细胞因子的水平,以及稳定神经元膜,而这些都是维持健康睡眠结构所必需的因素。

EPA 和 DHA 在改善睡眠中的作用是否存在协同或拮抗效应?
多项研究同时使用 DHA 与 EPA(常以鱼油形式)进行干预,均报告了睡眠质量的改善。例如,针对 2 型糖尿病患者的 14 个月随机对照试验显示,鱼油(DHA + EPA)显著降低睡眠障碍风险、提升睡眠时长,并与血浆 DHA + EPA 水平呈正相关。
日本的研究把 DHA + EPA(约 860 mg/天)与单独 EPA(约 1260 mg/天)或单独 DHA(约 1170 mg/天)进行比较,结果显示,高剂量的 DHA + EPA 组合在提升睡眠效率和主观评价方面优于单一成分,提示两者可能产生加和或协同效应。
现有证据倾向于 EPA 与 DHA 共同补充对睡眠具有协同或至少加和的正向作用,而非拮抗。两者在调节褪黑素合成、炎症抑制以及生物钟分子(如 RORα、BMAL1)表达方面可能互补,从而共同改善睡眠质量。
甘氨酸、L-茶氨酸和CBD
新兴的营养药物作为改善睡眠的辅助疗法越来越受到重视:
甘氨酸是一种非必需氨基酸,研究表明,在睡前服用甘氨酸可以改善睡眠的主观质量并减少疲劳。甘氨酸可能通过降低体温和增强血管扩张来发挥作用,这些生理变化对于入睡至关重要。
L-茶氨酸是一种独特的氨基酸,存在于绿茶中,能够促进放松而不引起嗜睡,主要是通过增加GABA、多巴胺和血清素的水平。临床研究报告显示,L-茶氨酸补充能够提高有广泛性焦虑症的个体的睡眠质量。
CBD(大麻二酚)是一种来源于大麻植物的非精神活性成分,显示出通过抗焦虑和镇痛的作用改善睡眠的潜力。尽管初步证据支持CBD在减轻特别是与焦虑相关的失眠中的作用,但仍需进行更为严谨的长期临床试验来验证其效果。

将科学研究成果转化为可操作的饮食策略,对改善睡眠健康至关重要。随着关于特定营养素、饮食模式和生物活性化合物影响睡眠的证据日益增强,临床实践和个体健康管理中应用这些见解的机会也在增加。
睡眠健康的一般饮食建议
研究表明了一些可以推荐给大众的饮食策略,以促进更好的睡眠。
增加有助于睡眠的营养素摄入
通过均衡饮食确保摄入如镁、锌、Omega-3脂肪酸和色氨酸等关键营养素,有助于神经递质合成和昼夜节律调节。
采用抗炎饮食模式
强调地中海饮食或植物性饮食,这些饮食富含抗氧化剂、纤维和抗炎化合物,能通过减少系统性炎症和氧化应激来提高睡眠质量。
注意用餐时间
调整饮食模式与昼夜节律相吻合,例如在白天吃大餐,避免临睡前吃重餐,以优化入睡效率。
限制干扰睡眠的食物
减少晚间咖啡因、酒精和高升糖指数食物的摄入,有助于预防睡眠碎片化和干扰。
这些一般建议作为基础,但“放之四海而皆准”的方法可能无法满足个体在睡眠需求和饮食干预反应上的差异。
场景化食谱与搭配建议(仅供参考)


饮水与睡眠
在饮食干预中,液体摄入同样扮演着重要角色。水分的补给不仅影响身体的整体健康,也对睡眠质量有显著的影响。确保身体在白天的充分水分补给,对于身体性能和睡眠质量都至关重要。
补水节奏
白天补水:成年人通常需要每天摄入大约2-3升水(包括食物中的液体)。通过均匀分配全日饮水量,确保在工作和活动期间补充足够的水分。
睡前限制:在睡前2小时限制摄入液体,尤其是咖啡因和酒精饮料,以减少夜间起夜的可能性,从而保持更好的睡眠连续性。
平衡口渴与起夜的矛盾
饮水的时机和量的把控也很关键。为了平衡口渴与夜间起床的矛盾,可以采取以下策略:
-早上喝水
在一天开始时,补充70%甚至更多的日需水分,有助于唤醒身体,并提高白天的精神状态。
-定时小口喝水
可以考虑将白天的饮水分成多个小量,避免一次大量饮水。
-适当的液体选择
在喝水的同时,适当选择含电解质的液体(如椰子水、运动饮料)来补水,尤其是在炎热的天气或剧烈活动后,有助于更快速恢复水分和电解质平衡。
酒精的微醺更助眠?
很多人习惯,睡前喝上几杯更容易入眠。
这里要说明的是,虽然酒精确实能缩短入睡时间,但它可能会严重破坏快速眼动睡眠,也许并不是优质睡眠。
取而代之,睡前选择温和的茶类(如洋甘菊茶、洛神花茶、薄荷茶等无咖啡因饮品)将更有利于放松和准备入睡。
饮食与生活方式的协同作用
正念饮食
正念饮食是一种基于“正念”理念的饮食方式,强调在吃饭时保持全神贯注,关注食物的色香味,聆听身体的饥饿和饱腹信号。研究表明,进食时的情绪和心理状态不仅影响用餐体验,还会影响消化、吸收,最终影响睡眠质量。
饮食与情绪的关系
情绪状态不佳,比如焦虑、压力大或分心时,会导致以下影响:
建议
在用餐时,尽量保持放松的状态,可以采取以下措施促进正念饮食:
光照与饮食的配合
研究表明,光照与饮食的结合对维生素D的合成及身体生物钟的调节都有显著影响。
“早餐 + 晨光”的最佳组合
在早晨接触自然光可以帮助重置身体的昼夜节律,促进褪黑素和皮质醇的分泌,增强清醒状态,进而有助于晚上入睡的质量。

在早餐时,尽早接触自然光,可以进行以下实践:
睡眠障碍:个性化营养方案
个性化营养的概念是将饮食建议根据个体的生物学、遗传和生活方式因素进行调整,这为管理睡眠障碍提供了很大潜力。
遗传因素
参与昼夜节律调节(如CLOCK和PER3基因)、褪黑素生成(如MTNR1B基因)和营养代谢(如FADS1基因与Omega-3脂肪酸合成)等基因的多态性可能影响睡眠模式及对饮食干预的反应。营养基因检测可帮助识别适合特定营养素或时钟营养策略的个体。
代谢健康状况
肥胖、胰岛素抵抗和代谢综合症与睡眠呼吸暂停等睡眠障碍密切相关。针对减重和血糖控制的个性化干预可显著改善睡眠结果。
肠道菌群分析
越来越多的研究表明,肠道菌群的组成与睡眠质量之间存在显著关联。健康的肠道菌群不仅能促进消化,还通过调节神经递质的合成,影响情绪和睡眠模式。肠道菌群检测可以帮助识别个体特有的微生物特征,从而为优化干预方案提供依据。基于检测结果,个性化的益生菌或益生元治疗可以针对特定菌群进行设计,旨在改善整体睡眠质量与健康。因此,加强对肠道菌群的关注,可能是提升睡眠质量的重要策略。
生活方式和行为因素
睡眠习惯(如规律的作息、优化睡眠环境和减少临睡前的刺激性活动)、身体活动水平、压力管理和工作时间(如轮班工作)与饮食模式相互影响。个性化计划应整合这些行为因素以最大化效果。
生物钟类型(晨型人与夜猫子型)也会改变对用餐时间的代谢反应。个性化方法结合遗传、肠道菌群、代谢分析和生活方式因素,可以为特定睡眠障碍(如失眠、睡眠呼吸暂停和延迟睡眠相位综合征)提供精准的饮食推荐。
未来个性化工具:可穿戴设备和数字健康
技术进步使得可穿戴睡眠追踪器、数字饮食日志和基于机器学习的预测模型得以应用于高度个性化和动态的营养-睡眠程序。可穿戴设备能够实时监测睡眠指标,为饮食调整提供即时反馈。数字健康平台也可以整合遗传、代谢和生活方式数据,生成个性化、适应性的营养推荐。
在改善睡眠质量的过程中,饮食调整是一种有效的干预方式。同时,借助肠道菌群检测,可以更深入地了解自身状态,从而在营养干预上做出更加明智的决策。
将个性化营养与肠道菌群的研究相结合应用于睡眠医学,不仅有助于提高个体效果,也有助于通过尽早识别高风险人群并积极干预,为广泛人群制定有效策略。
本文内容主要集中在睡眠问题的营养干预措施,此外,还有中草药方面的介入措施,详细信息请参见我们之前撰写的文章。
主要参考文献
Abou-Khalil R. Nutritional Interventions for Enhancing Sleep Quality: The Role of Diet and Key Nutrients in Regulating Sleep Patterns and Disorders. Food Sci Nutr. 2025 Dec 4;13(12):e71309.
Sejbuk M, Siebieszuk A, Witkowska AM. The Role of Gut Microbiome in Sleep Quality and Health: Dietary Strategies for Microbiota Support. Nutrients. 2024 Jul 13;16(14):2259.
Bautista J, Hidalgo-Tinoco C, Di Capua Delgado M, Viteri-Recalde J, Guerra-Guerrero A, López-Cortés A. The gut-brain-circadian axis in anxiety and depression: a critical review. Front Psychiatry. 2025 Oct 30;16:1697200.
Minari TP, Pisani LP. Unraveling the connection between the Mediterranean diet and sleep health: from biological mechanisms to clinical implications. Sleep Breath. 2025 Nov 28;29(6):369.
Zhao D, Zou B, Do QL, Wu SK, Shen Y, Yang Y, Kang JX, Su KP, Wang B. Circadian rhythms and gut microbiota Dysbiosis: emerging gut-brain axis pathways in insomnia pathophysiology and Therapeutics. Brain Behav Immun. 2025 Nov 30;132:106203.
BaHammam AS, Pirzada A. Timing Matters: The Interplay between Early Mealtime, Circadian Rhythms, Gene Expression, Circadian Hormones, and Metabolism-A Narrative Review. Clocks Sleep. 2023 Sep 6;5(3):507-535.
Chaput JP, McHill AW, Cox RC, Broussard JL, Dutil C, da Costa BGG, Sampasa-Kanyinga H, Wright KP Jr. The role of insufficient sleep and circadian misalignment in obesity. Nat Rev Endocrinol. 2023 Feb;19(2):82-97.

谷禾健康
肠道屏障是将宿主与外界隔离的主要防御,具有多项关键生理功能,包括营养消化、吸收以及防止潜在有害的膳食抗原和致病微生物的侵害。然而,饮食、药物、昼夜节律紊乱、年龄、肠道微生物群、微生物代谢物和遗传易感性等多种因素都可能破坏肠道屏障。这种破坏可能导致细菌易位,进而引发肠肝和全身性炎症。
目前,肠道屏障受损已被认为与多种疾病的发病机制有关,包括炎症性肠病(克罗恩病和溃疡性结肠炎)、肠易激综合征和结直肠癌等肠道疾病。此外,肝病(如代谢功能障碍相关脂肪性肝病、酒精性肝病和原发性硬化性胆管炎)和全身性代谢疾病(如糖尿病和肥胖)也与肠道屏障受损有关。
然而,目前大多数临床数据仅显示相关性,尚无法明确肠道屏障损伤是这些疾病的原因还是结果。目前,全世界药监督管理局尚未批准专门用于修复肠道屏障损伤的药物。现有疗法主要侧重于疾病的预防和管理,并严重依赖免疫抑制剂来控制炎症。
不幸的是,持续的屏障损伤和延迟愈合会降低这些治疗的疗效,并可能导致治疗耐受甚至复发。因此,开发直接靶向肠道上皮屏障的治疗策略至关重要。
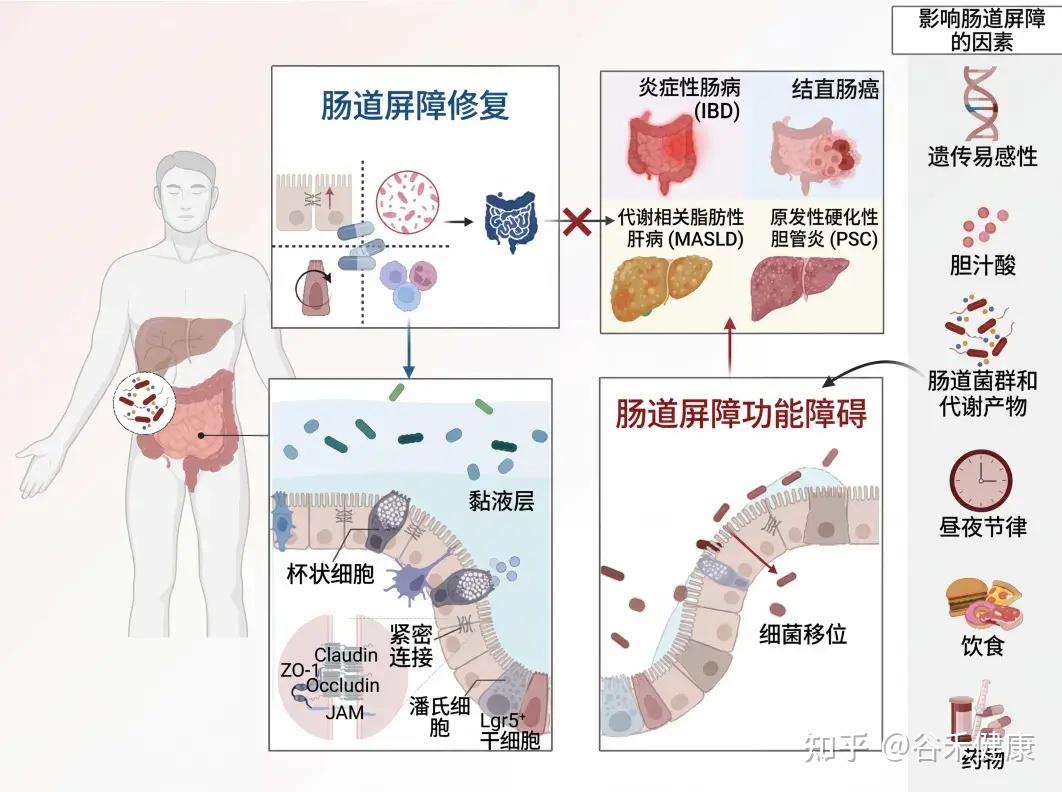
本文介绍肠道屏障的基本功能,生理结构和功能、影响其完整性的内外因素,重点介绍一些潜在的治疗策略,旨在恢复屏障完整性,改善和优化疾病管理。
肠道是一个独特的器官,在食物消化、营养吸收、动态的宿主与环境互动以及维持身体稳态方面发挥着关键作用。
为了保护宿主免受外部威胁,例如长期暴露于膳食抗原和病原微生物,肠道上皮细胞(IECs)形成了多种类型的屏障,包括机械屏障、富含共生微生物的粘液层,以及由免疫细胞及其活性物质组成的免疫屏障(下图)。

机械屏障:由紧密连接(TJs)形成的紧密排列的IECs层构成,确保肠道的结构完整性,调节肠道通透性,并控制水和大分子的运输。
粘液层:由杯状细胞分泌的粘蛋白组成,为共生细菌提供栖息地和营养。其独特的结构特征限制了病原体的渗透,进一步增强了TJs的物理隔离功能。
干细胞微环境:位于肠腺隐窝底部,由隐窝驻留肠道干细胞(ISCs)、间充质细胞、免疫细胞以及肠道分泌细胞(如杯状细胞和潘氏细胞)组成。这个微环境具有高度增殖性,因此负责组织更新和肠道屏障修复。它还介导抗原吞噬并释放抗菌肽(AMPs),通过清除潜在病原体来维持内部稳态。
这些元素共同构建了物理和生化屏障,保护宿主并调节内部和外部环境之间的交流。这种复杂的平衡对于胃肠系统的正常运作和维持身体整体平衡至关重要。
1
粘液层组成与免疫监测
粘液层的物理与生化屏障
粘液层是胃肠道的第一道防线,主要由90%-95%的水、1%-2%的脂质和1%-5%的粘蛋白组成。粘蛋白通过糖基转移酶高度糖基化,含有50%-80%的碳水化合物(w/w)。
粘蛋白聚糖多样而复杂的结构,为粘液相关细菌(如 R.torques、A.muciniphila、B.bifidum和R.gnavus)提供了理想的定植位点和营养来源。
动态防御:细菌即是住客,也是建筑师
MUC2是胃肠道中表达的主要粘蛋白。在细菌暴露后,杯状细胞通过meprin β介导的裂解机制分泌MUC2,形成保护性粘蛋白层。该结构允许共生微生物在外粘液层定植,并利用其多糖降解酶从粘蛋白O-聚糖中获取营养能量。这种宿主与微生物的相互作用,有助于调节近端结肠微生物群的结构和转录。
别让细菌吃肠壁:低纤维饮食的代价
研究表明,低纤维饮食会促进微生物群降解宿主粘蛋白,导致粘液层变薄,从而削弱屏障功能。Muc2缺陷小鼠表现出结肠组织学损伤增加、细菌易位至肝脏增多以及肠道紧密连接蛋白显著减少。此外,粘蛋白O-糖基化紊乱导致的粘液屏障完整性和功能受损与代谢疾病的发病机制有关。
粘液层的水龙头:谁在掌控肠道保护液的释放?
最近的研究发现,Gasdermin D (GSDMD) 是一种参与细胞凋亡的成孔效应蛋白,它通过scinderin介导的F-肌动蛋白解聚,促进钙依赖性胞吐作用,从而调节杯状细胞的粘蛋白分泌。GSDMD缺陷会破坏粘液屏障,使病原体粘附到上皮细胞,导致肠道疾病的发生。
严防细菌偷渡:一套保护肝脏的精密免疫系统
粘液层凭借其独特的粘弹性,能够有效滞留并扩散来自潘氏细胞和杯状细胞的抗菌物质及免疫细胞因子,形成化学屏障。
-抗菌肽 (AMPs) 与IgA的协同作用
潘氏细胞产生隐匿防御素、抗菌素和溶菌酶等AMPs。这些AMPs大量存在于肠道上皮表面,能够直接清除有害微生物。在新生非肥胖糖尿病小鼠模型中,生态失调导致的结肠AMPs缺乏会导致1型糖尿病中的胰腺自身免疫。
AMPs与微生物特异性免疫球蛋白IgA协调作用,在维持屏障稳定性和抑制炎症中发挥关键作用。
-IL-17和IL-22的调控
它们的调节受T辅助17(Th17)细胞和III型固有淋巴细胞(ILC3)产生的IL-17和IL-22的影响。
ILC3依赖于树突状细胞(DC)相关的Mincle信号通路,该通路与酪氨酸激酶偶联的C型凝集素受体有关。在Mincle缺失或酪氨酸激酶受损的情况下,肠道再生胰岛衍生III-γ(RegIIIγ)和IgA的合成会减少,从而导致肠道微生物群移位,进而引发肝脏炎症和脂质代谢失调。
这些发现表明粘液层完整性在维持肠肝稳态中的关键作用。
2
上皮连接:构筑肠壁防线的灰浆与砖块
微绒毛:不仅仅是吸收养分的地毯
功能:肠道上皮细胞顶端的微绒毛密集排列成刷状缘。它们既是营养吸收的高效界面(扩大表面积),又是阻止细菌附着的第一道物理防线。
脆弱性:在克罗恩病中,这些绒毛会变短、基因表达混乱。
破坏机制:就像拆除帐篷的支柱一样,肠出血性大肠杆菌的毒力因子通过CDK1-Formin信号轴,攻击支撑微绒毛的骨架蛋白(ACT-5),导致微绒毛坍塌消失,引发严重腹泻、出血性结肠炎等。
紧密连接(TJs):细胞间的拉链
在微绒毛下方,紧密连接(TJs)像拉链一样把相邻细胞的细胞膜紧紧锁死。
核心作用:这种吻合结构封堵了细胞间的空隙,相当于门控功能——只允许特定的物质通过,严防细菌和有害大分子渗透。
关键零件:谁在控制拉链的松紧?
病菌如何撬开防御?
紧密连接的稳定性高度依赖于细胞骨架的支撑,这成为了病原体的攻击目标:
3
动态防御机制:从干细胞再生到免疫感知
隐窝深处的生命源泉:肠道干细胞 (ISCs)
肠道屏障之所以能抵御消化道内持续的磨损与危害,归功于其惊人的自我更新能力。
核心机制: 位于肠道隐窝底部的肠道干细胞是这一过程的“总工程师”。它们通过持续增殖,不断分化补充受损的肠道上皮细胞(IECs),维持着组织的修复与动态平衡。
谁在调控修复?信号通路、压力与衰老
ISCs 的功能受到微环境信号的精密调控,同时也易受外部因素干扰:
-修复的加速器
当肠道受损时,IL-1R1 信号 和 Wnt 激动剂 RSPO3 会协同作用,强力促进 ISCs 的修复功能,加速伤口愈合。
-心理压力:让干细胞电量耗尽
心理压力不仅仅是情绪问题,它能产生实实在在的生理毒性。
心理压力会导致 ISCs 内部的 线粒体能量代谢 受损,进而干扰细胞分化。这种微观层面的能量危机削弱了宏观的肠道屏障,这科学地解释了为何精神疾病患者常伴有肠道问题。
-衰老的阻滞剂
随着年龄增长,ISCs 的数量和活性会下降,导致屏障完整性受损及菌群失衡。
关键原因:维持 ISCs 活性的关键信号——Wnt 信号通路随衰老而减弱,导致干细胞枯竭。
簇状细胞:不仅是免疫哨兵
簇状细胞是肠道屏障中一种重要的分泌型肠上皮细胞,与潘氏细胞和杯状细胞共同发挥作用。它们通过分泌IL-25来抵御病原体感染,激活2型免疫并清除病原体。簇状细胞还能感知病原体代谢物,并通过G蛋白偶联信号通路产生PGD2,从而刺激杯状细胞分泌粘液并促进自身增殖,进一步增强抗菌防御。此外,在肠道损伤时,簇状细胞可以充当储备肠道干细胞,协助屏障修复。
肠道屏障的健康受多种因素影响,包括遗传、饮食(如西式饮食)、药物(抗生素等)、疾病、生活习惯(昼夜节律)、心理状态(压力)和生理过程(衰老)。这些因素共同作用,可导致肠道微生物失衡,进而引发全身性代谢紊乱。这些代谢紊乱又会加剧炎症反应,进一步损害肠道屏障,形成一个恶性循环,持续破坏肠道健康。
下表总结了影响肠道和肝脏疾病的因素及机制与肠道屏障功能障碍相关的研究

1
遗传易感性
基因组关联研究(GWAS)的进展显著提升了疾病易感基因的识别和相关生物学通路的理解,这对临床转化具有重要价值。这些研究分析基因组中的遗传变异,以探索基因型和表型之间的关系。
免疫刹车失灵:IL-10 信号通路的遗传缺陷
尽管基因突变与肠道屏障功能障碍之间的直接联系有限,但GWAS已识别出许多与IBD(炎症性肠病)发展相关的基因座。例如,IL10基因突变是首批被发现能诱发IBD的突变之一。IL10基因敲除小鼠会自发发展结肠炎并增加肠道微生物易位。IL10受体(IL10R)的突变(由IL10RA和IL10RB基因编码的IL10R1和IL10R2蛋白组成)已与早发性小肠结肠炎相关联。这些突变损害了IL10诱导的信号传导,这可能增加TNF-α和其他促炎细胞因子的分泌,从而加剧炎症并削弱肠道耐受性。
离子转运障碍:SLC26A3 与物理屏障的松动
GWAS还显示SLC26A3基因(编码DRA蛋白,一种肠道氯离子转运蛋白)的显著下调。该基因在人类基因组中有害IBD变异中排名在前1%。SLC26A3表达的降低显著增加结肠旁细胞通透性,降低紧密连接(TJ)和黏附连接(AJ)蛋白的表达,从而增加对IBD的易感性。
黏液防线的溃败:ST6GALNAC1 与糖基化异常
糖蛋白组学分析揭示,先天性IBD(炎症性肠病)患者可能携带ST6GALNAC1(ST6)基因突变,该基因编码一种对维持黏液屏障稳态至关重要的唾液酸转移酶。该基因的突变会导致肠道黏膜层厚度减少,并破坏其保护功能。阐明这些调控机制对于理解先天性IBD的发病机制至关重要。此外,屏障功能还受到遗传易感性和环境因素相互作用的影响。DNA甲基转移酶编码基因DNMT3A的突变与IBD风险增加相关,已被证明能减少杯状细胞数量,缩短黏附连接(AJ)复合体,并增加肠道通透性。这些改变增加了对结肠炎的易感性,并阻碍了上皮再生和修复过程。
2
胆汁酸
胆汁酸(BAs)不仅是消化和脂质吸收的关键,还扮演着调节全身代谢和免疫的激素角色。它们通过激活FXR和TGR5等受体发挥作用。
修复的动力(次级胆汁酸)
最近研究发现,胆汁酸在维持肠道上皮屏障方面至关重要,能刺激Lgr5+肠道干细胞(ISCs)的自我更新,从而促进肠道修复。
修复的阻力(过量初级胆汁酸)
然而,过量的初级胆汁酸(如胆酸)会通过抑制脂肪酸氧化来减缓ISC的增殖,进而影响屏障修复。另一方面,TGR5在肠道代谢稳态中作用显著,其被次级胆汁酸(脱氧胆酸)激活后,会促进ISCs中YAP1和SRC等因子的转录,从而有效驱动肠道上皮的再生。
孕烷X受体 (PXR):抗炎与修复的化学感应器
孕烷X受体(PXR)是调节肠道上皮屏障稳态的关键核受体,它通过调控外源性物质代谢和先天免疫发挥作用。
溃疡性结肠炎患者中PXR及其靶基因的下调表明,PXR功能受损可能导致肠道损伤后屏障修复缺陷。PXR缺陷会加剧肠道上皮功能障碍,并增加对肠道损伤的易感性。
PXR的激活(例如通过石胆酸LCA)通过抑制NF-κB通路和炎症因子释放,以及维持紧密连接的完整性来发挥保护作用。
维生素 D 受体 (VDR):从抗菌防御到防癌屏障
胆汁酸也是维生素D受体(VDR)的内源性配体,对肠道稳态具有保护作用。VDR通过调节上皮分化和增强紧密连接表达来维护肠道屏障完整性,并支持潘氏细胞的抗菌功能。然而,在炎症性肠病(IBD)和结直肠癌(CRC)中,VDR的保护机制受损,其信号通路的失调与CRC的加速进展和不良预后密切相关。VDR激活不仅直接抑制肿瘤细胞增殖,还能通过增强黏膜屏障完整性来限制肿瘤进展,从而抑制CRC。
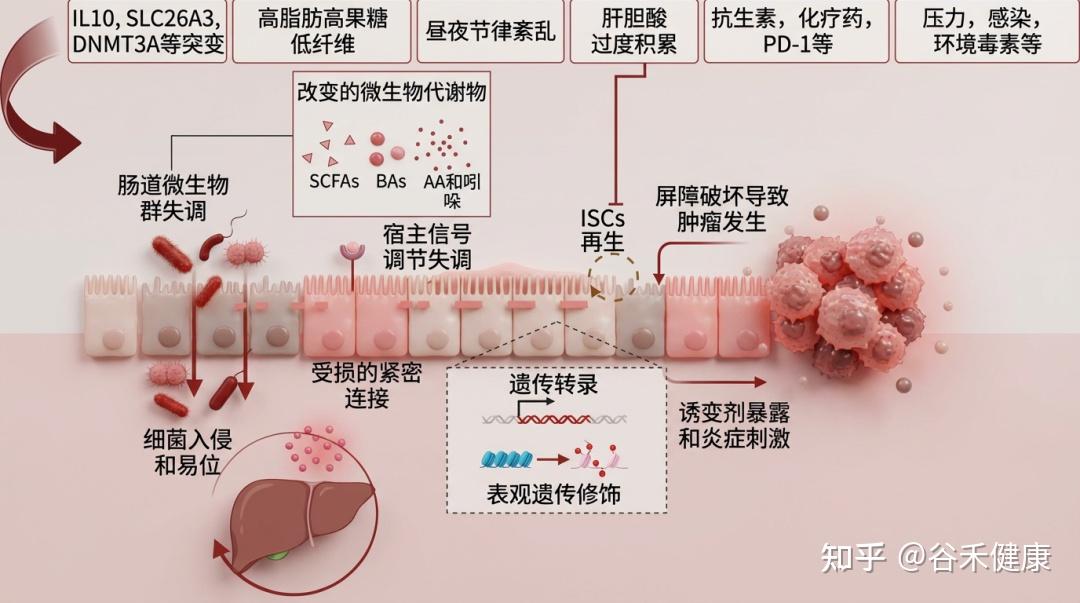
3
肠道微生物群及衍生代谢物
肠道微生物群通常与宿主共生,并被肠道上皮屏障限制在黏液层外。但有些微生物能突破屏障,损害胃肠道健康。抗生素虽看似能保护肠道,但实际上可能削弱屏障功能,增加新发炎症性肠病(IBD)的风险,这已在大量的研究中得到证实。与此相反,良好的肠道微生物结构对肠道屏障修复有积极作用。研究发现,肠道微生物群能通过激活巨噬细胞信号促进结肠上皮前体细胞生长,从而帮助修复受损的肠道上皮屏障。
色氨酸代谢物:PXR 与 AhR
肠道微生物群通过产生多种代谢物(如次级胆汁酸和色氨酸衍生物)来维护肠道屏障的完整性和整体健康。在IBD患者中,色氨酸水平显著降低,其代谢改变对疾病进程和预后有重要影响。
路径一:芳烃受体 (AhR) 的激活
色氨酸衍生物中的吲哚类物质是芳烃受体(AhR)的天然配体,AhR的激活能调节免疫细胞(如Tregs和Th17)及其细胞因子(特别是IL-22)的产生,从而促进肠道屏障的保护、修复和稳态。
路径二:孕烷 X 受体 (PXR) 的增强
除了AhR途径,这些代谢物还能通过孕烷X受体(PXR)增强屏障。例如,吲哚-3-丙酸(IPA)作为内源性PXR激动剂,通过TLR4信号通路减轻肠道通透性和炎症。PXR激活通过稳定紧密连接蛋白ZO-1、抑制MLCK表达和JNK1/2磷酸化来保护肠道屏障。
综上所述,色氨酸衍生的吲哚代谢物通过同时激活PXR和AhR信号通路,对肠道上皮发挥双重保护作用。
反面:犬尿氨酸 (Kyn) 途径
色氨酸代谢的犬尿氨酸(Kyn)途径与IBD进展密切相关,其限速酶IDO在炎症下促进Kyn途径,IDO的抑制或缺陷可减轻肠道炎症并增强屏障功能。
短链脂肪酸:能源与信号的结合
短链脂肪酸(SCFAs),包括丁酸、乙酸和丙酸,是肠道微生物分解膳食纤维等产生的关键代谢物,对肠道屏障功能至关重要。它们通过激活G蛋白偶联受体(如GPR43或FFAR2)来增强肠道屏障,并保护免疫细胞免受损伤,从而有助于预防结直肠癌(CRC)。
丁酸抑制组蛋白脱乙酰酶(HDACs)以调节基因转录,并通过调控紧密连接处的蛋白来促进屏障修复。GPCR信号和HDAC共同抑制维护上皮屏障完整性。此外,SCFAs还能刺激杯状细胞分泌黏蛋白,进而促进黏蛋白降解菌生长,通过消耗黏蛋白促进肠道干细胞分化,确保肠道上皮的再生能力。
4
昼夜节律
昼夜节律,常被称为生物钟,是代谢稳态的内部控制系统,旨在同步诸如光暗周期等周期性环境信号。该系统通过转录、转录后和翻译后修饰,在特定时间协调基因表达,以实现最佳代谢适应。
“什么时候吃”可能比“吃什么”更重要
多项研究表明,昼夜节律紊乱与代谢疾病之间存在密切关联。具体而言,不规律的进食时间会增加小肠暴露于膳食抗原和微生物刺激的风险,从而加重肠上皮细胞(IECs)主要组织相容性复合体II(MHC II)的负担。这种紊乱会削弱肠道微生态的调节功能,并减少IL-10的分泌。
神经免疫回路的失调:VIP 与 ILC3 的博弈
昼夜节律还会影响肠道中的神经免疫回路,这些回路受进食行为激活,并在饮食不规律时可能导致病理变化。食物摄入会触发肠道神经元分泌血管活性肠肽(VIP),该肽会上调与脂质吸收和转运相关的蛋白质。同时,VIP会降低IECs中的AMP水平,并减少ILC3产生的IL22。这种饮食节律的紊乱有助于病原体的肠道定植,尤其是在神经免疫回路的屏障功能受损时。
微生物振荡器:细菌也有生物钟
肠道微生物群自身也表现出丰度和功能的昼夜波动,被称为微生物振荡器,它们通过微生物代谢物或自身抗原影响宿主昼夜节律。肠道微生物群与宿主生物钟之间的这种相互作用显著影响屏障完整性和先天免疫反应。例如,短链脂肪酸通过抑制组蛋白脱乙酰酶(HDAC)活性,有助于调节小肠的昼夜节律相移。
肠道中的分节丝状细菌(SFB)驱动着与宿主节律同步的节律性ILC3回路振荡,从而通过时间依赖性地表达抗菌肽(AMPs)来介导感染抵抗力的昼夜变化。
5
饮食
高脂与快餐:胆汁酸的黑化与致癌风险
高脂肪和高糖、高加工饮食,与现代社会代谢疾病患病率的增加密切相关。饮食成分通过改变肠道微生物群以及主动参与宿主生理过程的次级代谢产物的产生,显著影响肠道微环境。
研究表明,现代快餐和西方饮食引起的肠道微生物群变化会提高脱氧胆酸(DCA)水平,这通过激活肠道FXR和I型干扰素(IFN)信号通路损害潘氏细胞。
动物研究进一步揭示,高脂肪饮食(HFD)在不同的结肠癌模型中,包括偶氮甲烷(AOM)-葡聚糖硫酸钠(DSS)诱导模型以及Apc突变诱导的自发模型,都会加剧肠道屏障损伤。HFD受损的肠道屏障允许更多病原体和衍生代谢物穿透上皮,从而加速结直肠癌(CRC)的发展。
糖衣炮弹:果糖与高血糖的双重打击
除了高脂肪摄入,过量的膳食果糖摄入也会损害上皮屏障。果糖水平升高会增加循环内毒素,从而激活巨噬细胞上的Toll样受体4(TLR4),引发全身性炎症反应。同时,葡萄糖代谢既对代谢综合征具有治疗潜力,也是肠道屏障功能的关键协调者。
在瘦素缺乏(ob/ob)和瘦素受体(LepR)缺乏(db/db)的2型糖尿病(T2DM)小鼠模型中,高血糖通过诱导肠上皮细胞(IECs)中葡萄糖转运蛋白2(GLUT2)依赖性转录重编程来破坏肠道屏障,这随后损害了紧密连接(TJ)和黏着连接(AJ)结构的完整性。
富含果糖的食物

6
药物
抗生素:精准打击与地毯式搜捕
抗菌素的使用对肠道微生物群落的丰度和结构有着深远的影响,进而影响肠道屏障的完整性。
例如,利福昔明-α (Rifaximin-α)常用来治疗小肠细菌过度生长:这种抗生素可以减少破坏粘膜的细菌,增加肠道内TNF-α和IL-17的水平,从而增强对病原体的抵抗力。它还能通过增加回肠中的乳杆菌水平来改善应激引起的肠道屏障功能障碍。
广谱抗生素会降低肠道微生物多样性,导致免疫失调,并增加感染的易感性。在健康成年小鼠中,广谱抗生素治疗会导致菌群失调,肠道上皮紧密连接(TJ)的完整性受损,表现为ZO-1表达减少和NLRP3炎症小体激活。
非抗生素药物:阿司匹林的隐形副作用
非抗生素药物也可能损害肠道屏障,例如阿司匹林,广泛用作消炎镇痛药,但会引起胃肠道损伤。
它会激活肠道FXR信号,并减少戈氏副拟杆菌(Parabacteroides goldsteinii)的数量。
戈氏副拟杆菌产生7-酮-LCA,这种物质能抑制肠道干细胞(ISC)的干性,从而减缓肠道屏障的修复。
化疗药物:再生能力的丧失
化疗药物:化疗是导致肠道屏障损伤的另一个主要原因。例如,5-氟尿嘧啶会加速黏膜细胞的死亡,而非再生。因此,超过40%的化疗患者会出现胃肠道损伤,表现为腹泻、便秘和消化不良等症状。
免疫检查点抑制剂:免疫激活的附带损伤
免疫检查点抑制剂(ICIs):靶向PD-1的ICIs彻底改变了抗肿瘤治疗。尽管这些抗体通过阻断PD-1通路来重建正常的免疫反应,但它们经常引起胃肠道毒性。
PD-1信号被发现对调节结肠淋巴组织诱导(LTi)细胞(ILC3的一个特定亚群,对维持免疫稳态至关重要)至关重要。
PD-1信号的缺失会导致LTi细胞中脂肪酸氧化过度激活,并反馈抑制LTi细胞的激活和IL-22的产生。这种失衡导致生态失调、肠道屏障损伤,并增加肠炎的易感性。
功能性测试:探针分子与 LMR 比值
乳果糖/甘露醇比值 (LMR) 是评估肠道通透性的重要生物标志物。
注:乳果糖(大分子)的尿液排泄量反映“肠漏”程度和上皮损伤。甘露醇(小分子)主要通过跨细胞途径吸收,代表非特异性上皮转运。
通过口服探针分子后检测尿液排泄来评估肠道通透性,这是最常用和直接的方法。
常用的探针分子包括不易代谢、吸收差的糖类(如甘露醇、鼠李糖、三氯蔗糖、乳果糖)或低分子量聚乙二醇(PEG)和乙二胺四乙酸(EDTA)。
为了避免饮食干扰,这些探针常使用同位素标记。
乳果糖-甘露醇测试 (LMT) 是临床广泛使用的评估方法。
在动物模型中,常用FITC标记的葡聚糖或铬-51标记的EDTA (51Cr-EDTA) 吸收到体循环的量来评估肠道屏障完整性。
其他方法:生物标志物的间接分析和多组学分析平台也是新兴的评估手段。
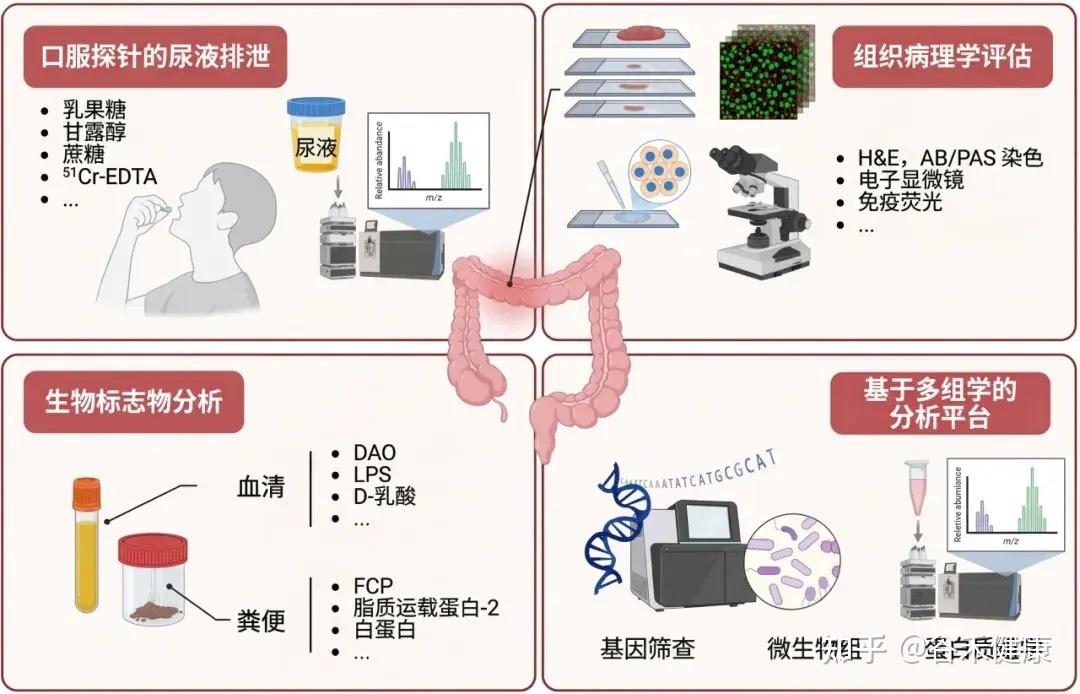
生物标志物:血液与粪便的线索
血清蛋白质组学和基因筛查技术:用于早期检测屏障功能障碍,并支持对其潜在原因的机制研究。
这些间接方法通过检测血液、粪便或分子水平上的特定物质,提供肠道屏障健康状况的重要信息。
组织病理学:屏障损伤的可视证据
内窥镜活检标本的组织病理学评估可以详细检查上皮绒毛形态和评估肠道屏障完整性。可以使用黏蛋白特异性阿尔辛蓝/过碘酸-希夫 (AB/PAS) 染色来评估黏液层,使用电子显微镜进行超微结构分析,以及使用免疫荧光技术精确定位和量化紧密连接 (TJ) 蛋白的表达,从而系统地分析黏膜成分的结构改变。
这些方法共同为评估肠道屏障完整性提供了全面的视角。
肠道上皮屏障的失调对多种肠道和肝脏疾病的发展和进展具有重要意义。肠道上皮的紧密连接功能障碍增加了通透性,促进细菌及其致病因子穿越屏障进入全身循环及其他组织。这种入侵会引发全身性炎症,破坏代谢稳态,而代谢稳态是肠道和肝脏疾病发生和进展的关键事件。虽然尚不确定肠道屏障的损伤是主要驱动因素还是偶然的病理特征,但越来越多的证据表明,肠道屏障的完整性在这些疾病的病因中起着关键作用。
1
炎症性肠病与结直肠癌
IBD 的病理核心:炎症因子的破坏机制
炎症性肠病 (IBD),包括克罗恩病 (CD) 和溃疡性结肠炎 (UC) 的特征是慢性胃肠道炎症。上皮屏障功能障碍是导致 IBD 发生和发展的关键因素。
临床研究表明,UC 和 CD 患者的肠道紧密连接 (TJ) 结构发生改变,导致肠道通透性增加。此外,黏膜免疫激活会引起TNF-α、IL-13、IL-17等细胞因子的产生。
屏障损伤是“因”而非“果”
进一步研究表明,由于 TJ 功能障碍和细胞骨架变化,细胞旁通透性增加可能在疾病发生前就已出现,例如 CD 患者亲属中早期肠屏障异常以及肠易激综合征 (IBS) 的较高患病率。同样,大规模队列研究已经发现 CD 诊断前三年内的屏障障碍标志物。这些发现支持屏障功能障碍是疾病进展的主要原因,而不是次要效应。
致癌风险:暴露于诱变环境
上皮屏障缺陷会使肠道内壁暴露于诱变化合物或长期炎症刺激,这可能通过氧化应激等机制启动并促进结直肠肿瘤的发生。在早期和晚期结直肠癌中,各种屏障相关蛋白的表达显著降低,这促进了微生物移位,引发炎症,并进一步加速肿瘤生长。然而,结直肠癌发生发展过程中上皮屏障成分异常表达的确切机制仍不清楚。
关键分子机制:GOLM1 与 NDRG2
事实上,实验模型表明,上皮屏障受损的小鼠更容易患结肠炎和炎症驱动的肿瘤。例如:
-GOLM1 缺失(细胞分化紊乱)
高尔基体膜蛋白 1 (GOLM1) 的缺失会过度激活 Notch 通路,从而破坏肠道稳态,改变肠上皮细胞 (IEC) 的分化和分泌细胞谱,并减少杯状细胞的数量,所有这些都会增加肠道通透性和促肿瘤炎症。机械屏障在预防结直肠癌发展中也至关重要。
-NDRG2(肿瘤抑制基因)
肿瘤抑制基因 N-myc 下游调节基因 2 (NDRG2) 已被证明可以增强 E3 连接酶 FBXO11 和 E-钙粘蛋白抑制剂 Snail 之间的相互作用,促进 Snail 泛素化。E-钙粘蛋白的这种稳定作用增强了黏附连接,从而限制了结肠炎相关肿瘤的发展。
2
慢性肝病
慢性肝病,包括 MASLD、ALD 和 PSC,常伴有肠道屏障受损和肠肝轴的失调。胃肠道物质,如营养素、分泌因子和微生物代谢物, 通过门静脉进入肝脏,并被代谢用于全身利用。这一过程使肝脏对病原体相关分子模式(PAMPs)极为敏感,成为肠道物质的主要靶点。
代谢功能障碍相关脂肪性肝病
代谢功能障碍相关脂肪性肝病 (MASLD, Metabolic dysfunction-associated steatotic liver disease):以前被称为NAFLD(非酒精性脂肪性肝病)。它是一种与代谢功能障碍相关的肝脏疾病,通常与肥胖、2型糖尿病、高血压和血脂异常有关。主要特征是肝脏中脂肪过度积聚,但与大量饮酒无关。
MASLD中,内毒素血症常见,提示肠屏障与肝炎症相关。DSS诱导小鼠肠屏障损伤加剧肝损伤。Il-10敲除鼠中,西方饮食+DSS处理降低BA水平,抑制肝脏FXR信号,加重MASLD。
肠道菌群失调是MASH早期驱动因素,宏基因组研究表明MASLD患者肝病发作前已存在肠道菌群失调。MASH患者粪外囊泡可能通过nmMLCK机制降低TJ表达,加剧肠屏障功能障碍。恢复肠屏障可逆转结肠炎引起的肝脂代谢失衡,特别是通过调节次级BA-TGR5/mTOR/氧化磷酸化通路。
酒精性肝病
酒精性肝病 (ALD, Alcoholic Liver Disease):是由于长期过度饮酒引起的肝脏损伤。 它可以表现为脂肪肝、酒精性肝炎和肝硬化等不同阶段。
酒精暴露破坏上皮连接,诱导肠屏障分解。ALDH2缺乏加剧酒精引起的肠道TJ/AJ蛋白降解,肠道ALDH2可能是酒精诱导的肠-肝轴损伤靶点。慢性酒精摄入减少肠道cDCs,导致AMP产量下降,保护性A. muciniphila丰度下降,AJs破坏,最终通过IL-12-IFNγ信号通路引起肝损伤。
原发性硬化性胆管炎 (PSC)
原发性硬化性胆管炎 (PSC, Primary Sclerosing Cholangitis):是一种慢性胆汁淤积性肝病,其特征是肝内外胆管的炎症和瘢痕形成。 最终可能导致胆管狭窄、肝硬化和肝功能衰竭。
PSC常与溃疡性结肠炎共病。PSC患者肠道微生物群与健康个体不同。门静脉中存在微生物提示肠屏障破坏,可能导致细菌易位。肺炎克雷伯菌等致病菌可通过接触依赖性细胞凋亡诱导上皮孔形成,加剧炎症和肝胆损伤。BDL诱导胆汁肝病小鼠模型中,肠道屏障破坏独立于菌群失调发生。敲除CHOP可缓解BDL小鼠肠屏障损伤、ISC干性丧失以及肝脏炎症和纤维化。
肠道屏障受损可刺激PSC中的保护性负反馈回路,LPS激活NF-κB通路抑制肝细胞BA代谢,减缓胆汁性肝病进展。抗生素或泛半胱天冬酶抑制剂能减弱菌群失调诱导的内毒素易位或NLRP3炎症小体激活,有望治疗PSC。
免疫靶向疗法,包括抗炎药、免疫抑制剂和生物制剂,已被证明在控制多种肠道疾病(如炎症性肠病)炎症方面有效。然而,这些治疗并不能直接解决肠道屏障的根本损伤。不幸的是,长期使用这些药物甚至可能增加感染、耐药性和疾病复发的风险,以及恶性肿瘤和死亡等严重不良反应。
确实,虽然减少炎症至关重要,但促进上皮屏障的愈合和恢复对于肠道疾病,尤其是炎症性肠病(IBD)的长期缓解至关重要。目前,没有临床批准的疗法专门针对肠道屏障的修复和维护。鉴于屏障功能障碍与肠道和肝脏疾病发病机制的密切联系,及时修复和恢复上皮屏障是一种有前景的治疗策略。与其仅关注症状管理,提升上皮愈合和健康完整性的治疗方法,可以减缓肠道和肝脏疾病的进展。
通过加强屏障,这类疗法还可能减少细菌易位、炎症以及肝损伤的加重。

1
紧密连接蛋白调节
靶向 MLCK:紧密连接稳态的核心调控
肠道屏障的维持在很大程度上依赖于多种 TJ 蛋白。肌球蛋白轻链激酶(MLCK)被视为开发炎症性肠病障碍疗法的有力候选目标,其在调节 TJs 及其分解中发挥核心作用,通过调节紧密连接(TJs)及其分解来保护屏障功能免受免疫诱导损伤。
对 MLCK 的缺失或抑制可以有效保护屏障功能免受免疫诱导损伤,但这些干预无法预防晚期结肠炎,后者涉及细胞凋亡和黏膜损伤,这些过程与 MLCK 介导的 TJ 分解无关。这些发现反映了 MLCK 抑制剂的治疗局限性。目前的 MLCK 抑制剂对上皮和平滑肌的催化域缺乏特异性,因此可能出现毒性副作用。
新机制发现:TCPTP 的双重保护
紧密连接 (TJ) 通过调节闭合蛋白 (occludin) 和封闭蛋白 (claudin) 来维持肠道完整性,而闭合蛋白和封闭蛋白是两种关键蛋白。
一项研究发现,上皮细胞中的蛋白酪氨酸磷酸酶 (TCPTP) 通过以下两种方式保护肠道屏障:
后者可以防止闭合蛋白 (occludin) 错位并降低上皮细胞的通透性。
目前尚无专门针对 TJ 蛋白的药物进入临床试验阶段,因此,需要在此领域进行深入研究和开发。
2
肠道微生物群的生态调控
益生菌疗法:从天然菌株到工程改造
益生菌已被发现通过多种机制调节屏障功能。例如,罗伊氏乳杆菌(Lactobacillus reuteri)激活Wnt/β-catenin信号通路,诱导Paneth细胞分化和AMP(抗菌肽)分泌,同时刺激Lgr5+肠道干细胞(ISCs)增殖以促进上皮修复。
此外,罗氏菌属(Roseburia)的鞭毛蛋白与Toll样受体5(TLR5)结合,可以上调occludin和MUC2,从而改善肠道屏障完整性,并增加IL-22和REG3γ水平,进一步调节肠道生态。
嗜黏蛋白阿克曼氏菌(AKK菌,Akkermansia muciniphila)也通过调节ISC程序来支持肠道上皮的修复、增殖、分化和稳定。因此,靶向肠道微生物失调成为恢复受损屏障功能的一种有前景的治疗策略。
最新的进展包括使用生物纳米材料包裹过表达人工酶的基因工程益生菌,这是一种用于黏膜修复和炎症治疗的新方法。长双歧杆菌(Bifidobacterium longum)经过修饰以表达过氧化氢酶和超氧化物歧化酶,表现出增强的肠道定植能力、强大的抗炎活性,促进肠道屏障重塑,并调节微生物平衡。这些进展有望减少传统抗炎药物的不良反应。
胆汁酸信号:FXR 激动剂的多重获益
胆汁酸在宿主与肠道菌群的交流以及肠道菌群的构成调节中起着关键作用。胆汁酸合成失调与多种疾病的发生密切相关。激活法尼酯X受体(FXR)能有效缓解胆汁酸过量带来的危害,它通过抑制胆固醇代谢、促进肝细胞将胆汁酸转运出去,从而减少胆汁淤积性肝损伤。
研究显示,FXR激动剂奥贝胆酸(OCA)能够:
此外,OCA治疗还能通过稳定内皮细胞内的β-连环蛋白来防止肠道血管屏障受损。
色氨酸代谢:AHR 通路与 IDO 的平衡
-AHR:屏障完整性的总开关
AHR(芳香烃受体)是一种色氨酸代谢物的受体,对维持肠道屏障的完整性至关重要。研究发现,Ahr−/−小鼠(即缺乏AHR的小鼠)的上皮屏障功能明显丧失,表现为肠道机械屏障受损以及细胞无法正常分化。缺乏AHR配体的小鼠也会出现类似的症状。
进一步研究表明,来自食物的AHR配体可以通过促进细胞内的锌离子(Zn2+)信号传导,从而提高紧密连接(TJ)蛋白的表达,有效预防损害肠道屏障功能的疾病。
-AHR 激动剂的治疗潜力:以尿石素 A 为例
其他AHR激动剂,例如微生物代谢产物尿石素A(UroA),也显示出保护肠道屏障功能的潜力。UroA具有抗炎作用,并且可以通过激活AhR–NrF2依赖性通路来上调TJ蛋白的表达,从而促进肠道屏障的修复。
这些研究表明,激活肠道AHR通路对于治疗酒精性肝病(ALD)具有重要意义,因为ALD与TJ屏障的丧失密切相关。因此,AHR可能成为修复肠道屏障的一个有价值的治疗靶点,尤其是在与肠道屏障功能障碍相关的慢性疾病中。
-IDO 抑制剂:代谢平衡与潜在毒性
正向:抑制 IDO -> 阻断色氨酸向犬尿氨酸转化 -> 迫使色氨酸转化为吲哚
抑制IDO(一种将色氨酸转化为犬尿氨酸的酶)可能有助于治疗肠道屏障功能障碍。IDO抑制剂通过促进色氨酸转化为吲哚,增加AHR配体的生成,从而改善肠道完整性。
虽然IDO抑制剂在癌症治疗中显示出潜力,但它们在治疗肠道屏障损伤方面的应用仍需更多研究。Indoximod是一种IDO抑制剂,已被证明能有效维持细胞间的紧密连接,并显著减轻DSS诱导的结肠损伤。
反向:过度抑制 IDO -> 减少犬尿酸生成 -> GPR35 失去激活 -> 削弱屏障保护
需要注意的是,IDO抑制也可能导致不良的肠道毒性反应。完全阻断犬尿氨酸通路可能会适得其反,损害上皮屏障的完整性。
研究表明,化疗药物引起的肠道损伤会激活色氨酸-犬尿氨酸-犬尿酸通路,增加肠道内犬尿酸的生成。犬尿酸随后激活GPR35,从而增强肠道完整性。这意味着,过度抑制犬尿氨酸通路可能会降低犬尿酸水平,削弱GPR35介导的保护作用,并可能延缓屏障修复。
综上所述,色氨酸代谢在肠道健康中扮演着复杂的角色。因此,在开发治疗肠道屏障功能障碍的新方法时,需要进行更深入的研究。
临床挑战:个体化差异
虽然大量研究表明直接调节肠道微生物群可以改善肠道屏障功能并缓解肠肝疾病,但基于微生物的疗法在临床应用上仍然受到限制。
肠道微生物群产生的有益代谢物,如吲哚-3-乳酸(ILA),其增强肠道屏障的特性取决于宿主特异性的微生物群调节。临床疗效主要取决于患者的初始肠道微生物群组成,这会影响微生物的定植情况。
此外,宿主的遗传变异也是治疗结果的关键因素。例如,携带CARD9风险基因的炎症性肠病(IBD)患者,其膳食色氨酸向芳香烃受体(AHR)激活代谢物的微生物转化能力受损。这些发现解释了微生物靶向疗法中个体差异显著的分子机制。
益生菌作为疾病状态下耗尽的共生微生物,需要稳定的宿主微环境才能定植和发挥作用。如果事先不恢复受损的肠道生态系统,微生物干预疗法往往无法建立持久的微生物平衡或实现有意义的临床结果。因此,未来的治疗策略应采用结合微生物调节和微环境恢复的双靶点方法。
3
肠道干细胞再生
Lgr5+ 肠道干细胞 (ISCs):修复的原动力
肠上皮细胞的更新、修复和再生在很大程度上依赖于位于隐窝底部的Lgr5+肠道干细胞(ISCs)。
Lgr5作为ISCs的特异性标记,编码一种受体,该受体能够响应Wnt等信号,从而触发ISCs重编程为上皮细胞谱系。ISC的活性受到细胞外信号和旁分泌信号的精密调控,以维持肠道稳态,并在损伤发生时启动适应性分化,从而保障肠道的基本生理功能。
调控胆汁酸水平,恢复干细胞活力
胆汁酸在介导肠肝轴通讯中扮演着关键角色,并整合了调控ISC功能的饮食和代谢信号。近期研究提示,通过减少病理条件下肠道内过量的胆汁酸累积,或可为治疗炎症性肠病(IBD)相关的肠道损伤提供新的干预策略。
例如,FXR激动剂治疗通过抑制肝脏中CYP8B1的表达,进而降低肠肝胆汁酸水平,从而减轻胆汁酸对Lgr5+ ISCs的相关毒性。上述发现提示,基于跨器官代谢调节靶向ISCs有望成为治疗IBD的新型目标。
4
免疫调节
传统抗炎疗法的局限性
传统的抗炎疗法,包括皮质类固醇、5-氨基水杨酸制剂以及新型TNF-α单克隆抗体,一直是炎症性肠病(IBD)和其他免疫介导疾病的标准治疗方法。
虽然这些疗法能有效减轻炎症并缓解症状,但它们在实现长期愈合方面往往力有不逮,尤其是在肠道屏障方面。许多患者随着时间推移出现疗效丧失和疾病复发。例如,尽管抗IL-6抗体疗法在临床试验中对中度至重度克罗恩病(CD)或溃疡性结肠炎(UC)有效,但在一些患者中仍持续发生脓肿和肠穿孔等严重不良反应。
这些疗法通常未能解决根本的上皮功能障碍问题,而这正是维持慢性肠道炎症的关键因素。
新兴策略:直接靶向屏障修复
为了解决这些局限性,人们对靶向更直接参与上皮屏障修复的免疫通路越来越感兴趣。IL-10是一种有效的抗炎和组织再生细胞因子,最近开发的IL-10制剂旨在通过靶向黏膜屏障来增强治疗效果。
另一个有前景的靶点是IL-22,其受体IL-22R在上皮细胞上表达,这使得IL-22和IL-22R成为旨在恢复上皮完整性和增强黏膜愈合疗法的潜在候选者。
IL-22通过刺激AMPs(抗菌肽)和粘蛋白的产生以及ISC(肠道干细胞)的再生,在维持肠道稳态中发挥关键作用。因此,IL-22被认为是屏障修复的潜在治疗方法。
IL-22 激动剂的临床与代谢获益
IL-22融合蛋白激动剂Efmarodocokin alfa (UTTR1147A) 目前正在研究中,用于活动性溃疡性结肠炎(UC)和克罗恩病(CD)的治疗(NCT02749630)。
临床试验表明,UTTR1147A在UC患者和健康个体中都能激活IL-22R信号通路,并改善UC相关的菌群失调。
此外,肠道中IL-22信号的特异性激活可以在代谢紊乱模型中以微生物依赖的方式增强肝脏和全身葡萄糖和脂质代谢稳态。此外,IL-22还对MASLD(代谢功能障碍相关脂肪性肝病)、ALD(酒精性肝病)和饮食诱导的肥胖表现出积极作用。
当外源性给药时,IL-22通过其在肠上皮细胞(IECs)而非肝细胞上的受体发挥治疗作用,然后激活STAT3并抑制WNT–β-catenin信号传导以减少吸收性肠上皮细胞的数量。
然而,IL-22在肠道屏障维持中的作用仍存在争议,人们担心可能产生致病性的免疫调节作用,例如在结肠组织中介导CXCR2+中性粒细胞的趋化作用,以及增加对IL-23单克隆抗体Ustekinumab的抵抗力。这些观察结果表明,IL-22靶向疗法可能并非总能达到预期的疗效,需要进一步研究以更好地了解IL-22激活的全部影响和潜在副作用。
5
肠道屏障功能增强相关的临床试验进展
前面介绍了目前针对肠道屏障完整性的多种创新疗法,包括药物、微生物疗法、吸附剂、饮食干预和工程益生菌,并同时也探讨了这些疗法在临床验证中的进展和未来面临的挑战。
其实核心要点如下:
创新疗法:多项创新疗法正在进行临床验证,以靶向肠道屏障完整性。
小分子创新 / 微生物疗法
ISM5411:一种新型肠道限制性选择性脯氨酰羟化酶结构域(PHD)抑制剂,通过AI平台开发,已完成I期临床试验。其在肠黏膜修复和免疫调节方面具有双重机制,在IBD模型中显示出显著疗效。
利福昔明-α (Rifaximin-α):通过上调粪便中的TNF-α和IL-17E来调节肠道微环境,增强抗菌防御,有效促进肠道屏屏障修复。
ZED1227:在乳糜泻中,作为转谷氨酰胺酶2抑制剂,显著改善十二指肠黏膜结构,减少上皮内淋巴细胞浸润,通过抑制免疫原性谷蛋白肽中谷氨酰胺残基的脱酰胺化来防止T细胞活化和黏膜损伤。
粪便菌群移植(FMT):健康供体FMT在恢复糖尿病远端对称性多发性神经病变(DSPN)患者肠道屏障功能和减轻全身炎症方面显示出治疗潜力。
工程益生菌:在恢复肠道屏障完整性和维持黏膜稳态方面具有显著治疗潜力,目前研究重点是结合其屏障增强和免疫调节作用,但仍在临床前阶段。
吸附剂:非吸收性、肠道限制性工程化碳珠吸附剂Yaq-001通过改善肠道屏障功能障碍和减少全身内毒素负荷,在肝硬化中显示出临床疗效。
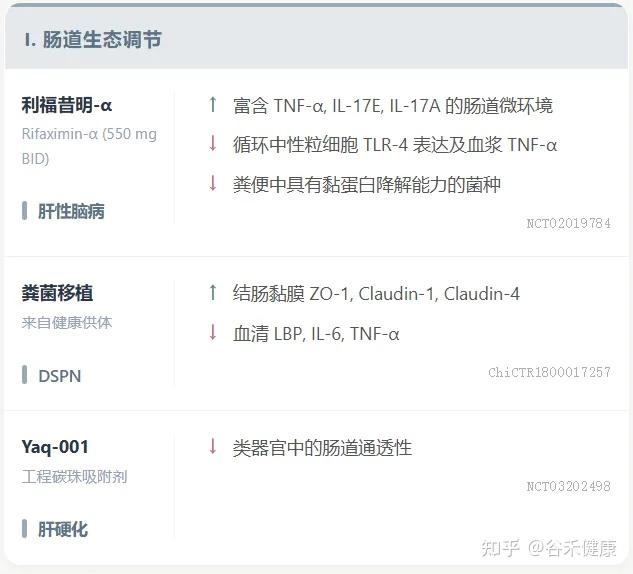

饮食干预
临床研究证实,膳食干预在多种胃肠道疾病中有效。
谷氨酰胺补充剂:显著恢复肠道通透性并缓解感染后肠易激综合征的腹泻 (NCT01414244)。
在肠易激综合征-腹泻、代谢紊乱和轻中度克罗恩病中均显示出益处。

未来挑战
尽管这些进展显示了靶向屏障修复策略的广阔前景,但仍需要在人体试验中全面评估长期安全性和有效性,以推进临床应用。
肠道屏障功能障碍是多种胃肠和肠外疾病(如IBD、MASLD)的关键因素。传统免疫抑制疗法虽能改善症状,但无法根治屏障问题,且副作用明显。新型疗法应结合屏障修复策略,如干细胞再生、微生物疗法、胆汁酸调节、TJ调节剂等。
肠道屏障功能障碍与疾病互为因果,受遗传、环境等因素影响。屏障破坏可引发炎症和多器官功能障碍,导致MASH、IBD、CRC等。同时,疾病微环境反过来又损害屏障,形成恶性循环。
免疫抑制疗法可能抑制黏膜愈合,加剧微生物失衡。需深入研究肠道细胞间通讯,以确定有效治疗靶点。
独立于免疫抑制的屏障防御和修复是治疗肝肠疾病的重要目标。个性化治疗策略可能更有效。增强肠道屏障完整性在MASLD预防和逆转中潜力巨大。未来人体研究至关重要。
恢复肠道屏障是治疗肝肠疾病的重要机遇。新生物技术、再生医学和微生物组研究有望重塑胃肠道治疗格局。
主要参考文献:
Zhang Y, Liu Y, Liang X, Wen Y, Zhao J, He Y, Xie Q, Xie C. Intestinal barrier in chronic gut and liver diseases: Pathogenesis and therapeutic targets. Acta Pharm Sin B. 2025 Nov;15(11):5515-5536.
Macura B, Kiecka A, Szczepanik M. Intestinal permeability disturbances: causes, diseases and therapy. Clin Exp Med. 2024 Sep 28;24(1):232.
Farré R, Vicario M. Abnormal Barrier Function in Gastrointestinal Disorders. Handb Exp Pharmacol. 2017;239:193-217.
Brandl C, Bucci L, Schett G, Zaiss MM. Crossing the barriers: Revisiting the gut feeling in rheumatoid arthritis. Eur J Immunol. 2021;51(4):798–810.
Ramakrishna BS. Role of the gut microbiota in human nutrition and metabolism. J Gastroenterol Hepatol. 2013;28(Suppl 4):9–17.
Bäumler AJ, Sperandio V. Interactions between the microbiota and pathogenic bacteria in the gut. Nature. 2016;535(7610):85–93