-

 CNAS L23010
CNAS L23010

 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康
人的身体拥有数千种细菌,这些细菌在维持健康方面发挥着重要作用。当这些细菌失控繁殖并侵入身体的其他部位或将有害细菌引入身体的系统时,可能会发生细菌感染。
细菌感染的严重程度取决于所涉及的细菌类型和所感染的部位等。细菌最常感染肠道、皮肤和呼吸系统,包括肺、泌尿道和阴道。
目前应对细菌感染的主要治疗方法还是使用抗生素,但是抗生素管理,或改进抗生素的处方和使用方式,对于优化感染患者的治疗、保护患者免受伤害和对抗抗生素耐药性至关重要。
今天我们重点了解下什么是细菌感染,感染的症状、原因和类型,包括诊断测试和治疗方案,抗生素什么时候使用,什么时候不用,抗生素的耐药性如何产生以及使用抗生素的注意事项等。
了解什么是细菌感染以及如何治疗细菌感染,我们应该先了解细菌的概念。
来源:MedicineNet
地球上所有的生物都是由两种基本类型的细胞中的一种组成:
真核细胞,其遗传物质被包裹在核膜内;
原核细胞,其遗传物质与细胞的其他部分不分离。
传统上,所有的原核细胞都被称为细菌,被归为原核生物界。
1970年代后期,美国微生物学家卡尔·沃斯(Carl Woese)率先在分类上进行了重大变革,将所有生物分为真核生物、细菌(原名真细菌)和古细菌(原名古细菌)三个领域,以反映三条古老的进化路线。原核生物以前被称为细菌,然后被分为两个领域,细菌和古细菌。
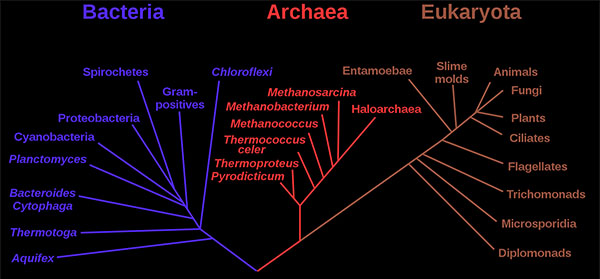

published by Woese et al.
细菌和古细菌在表面上是相似的,例如,它们没有细胞内的细胞器,它们有环状DNA。但是,它们在本质上是截然不同的,它们的分离是基于其古老而又独立的进化谱系的遗传证据,以及其化学和生理学的根本差异。这两个原核域的成员彼此之间的区别与它们和真核细胞中的区别一样。
细菌细胞在几个方面不同于动物细胞和植物细胞。一个根本的区别是细菌细胞缺乏动物细胞和植物细胞中都存在的细胞内细胞器,例如线粒体,叶绿体和细胞核。细菌体积小,设计简单,代谢能力强,使它们能够迅速生长和分裂,并在几乎任何环境中生存和繁衍。
细菌,动物和植物细胞的比较

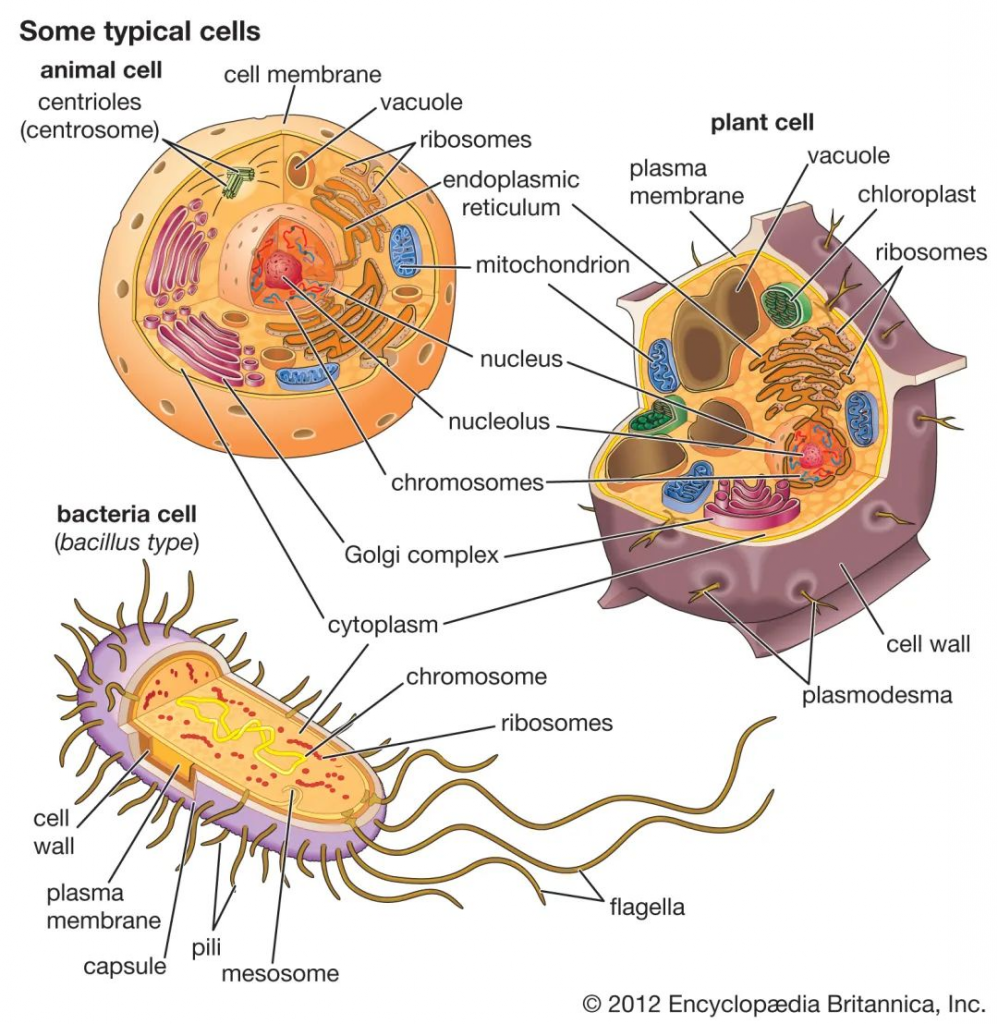
除此之外,原核和真核细胞在许多其他方面有所不同,包括脂质组成,关键代谢酶的结构,对抗生素和毒素的反应以及遗传信息的表达机制。
真核生物包含多个线性染色体,这些染色体的基因比编码蛋白质合成所需的基因大得多。遗传信息的核糖核酸(RNA)副本(脱氧核糖核酸或DNA)的大部分被丢弃,剩余的信使RNA(mRNA)在被翻译成蛋白质之前已被充分修饰。相反,细菌具有一个包含所有遗传信息的环形染色体,它们的mRNA是其基因的精确副本,不会被修饰。
细菌细胞在结构上比真核细胞小得多,也简单得多,但细菌是一个在大小、形状、生境和代谢上都有差异的极其多样化的有机体群体。
许多关于细菌的知识来自对致病细菌的研究,这些细菌比许多自由生活的细菌更容易在纯培养中分离出来,也更容易被研究。必须注意的是,许多自由生活的细菌与适应作为动物寄生虫或共生体生活的细菌有很大的不同。因此,关于细菌的组成或结构没有绝对的规则,任何说法都会有许多例外。
大多数细菌对地球上的生命都是有益的,甚至是生命所必需的,但少数细菌却对人类有害。目前,没有一种古细菌被认为是病原体,但是包括人类在内的动物不断遭到大量细菌的“轰击和居住”。
口腔,肠道和皮肤被大量特定类型的细菌定殖,这些细菌适应这些栖息地的生活。这些微生物在正常情况下是无害的,并且仅在它们以某种方式穿过身体的屏障并引起感染时才变得危险。
一些细菌擅长入侵宿主,被称为病原体或疾病产生者。一些病原体作用于人体的特定部位,例如:
在食物中传播的许多致病菌的毒素在摄入时会引起食物中毒。
由金黄色葡萄球菌(Staphylococcus aureus)产生的毒素,能引起迅速、严重但有限的胃肠道不适。
肉毒梭菌(Clostridium botulinum)的毒素,通常是致命的。在密封前未完全煮熟的罐装非酸性食品中可能产生肉毒杆菌毒素。肉毒梭菌形成耐热孢子,可以发芽为营养细菌细胞,在厌氧环境中茁壮成长,这有利于产生其极强的毒素。
其他食源性感染实际上是由受感染的食物处理者传播的,包括伤寒、沙门氏菌病(沙门氏菌属)和志贺氏菌病(痢疾志贺氏菌属)。
关于食物中毒相关细菌详见:正值夏季,警惕食源性疾病,常见的食物中毒的病原菌介绍
细菌感染是指病原菌侵入宿主组织。当有害细菌进入人体或伤口并繁殖,导致疾病、器官损伤、组织损伤或疾病时,就会发生细菌感染。细菌可以感染身体的任何部位。
细菌感染很常见,但它们并不完全相同。细菌有很多种,每种对身体都有不同的影响。广义上来讲,细菌感染也可以是由任何细菌引起的任何内部或外部疾病的广义术语。
细菌存在于与人体的各种关系中。它们在体表内定殖并提供益处,正常情况下细菌可以与人类身体共存不会产生有害的影响(在共生关系中)。但是有时候,通常无害地存在于我们体内或皮肤上,而不会造成任何异常问题的细菌会失控并导致感染。这种情况通常发生在我们的免疫系统不够强大,无法保持它们的平衡,或者我们的微生物区系的组成发生了一些变化,对某些细菌生存繁殖更有利。
细菌感染是由体内的坏细菌引起的。一些细菌感染可能危及生命。标准的医学治疗通常涉及一剂抗生素。细菌感染很容易与病毒感染混淆。但是他们并不一样,后面我们会单独解释。
当皮肤粘膜有破损或发生化脓性炎症时,细菌则容易侵入体内。
人体的免疫反应可分为非特异性免疫反应及特异性免疫反应两种,后者又可分为细胞免疫与体液免疫两方面。当机体免疫功能下降时,不能充分发挥其吞噬杀灭细菌的作用时,即使入侵的细菌量较少,致病力不强也能引起感染;条件致病菌所引起的医源性感染也逐渐增多。
人体免疫功能正常时,进入血中的细菌迅速被血中防御细胞如单核细胞、嗜中性粒细胞等所清除,而患肝硬变、糖尿病、血液病、结缔组织病等慢性病者,可因代谢紊乱、体液免疫及细胞免疫功能减低,易招致败血症发生;各种免疫抑制药物的使用、放射治疗亦是导致败血症发病率高的原因。广谱抗菌药物使用后,对药物敏感的细菌虽被抑制或杀灭,而一些耐药菌乘机繁殖,亦可酿成败血症。
细菌侵入人体后是否引起感染,除了与人的防御、免疫功能,还与细菌的毒力及数量有关。毒力强或数量多的致病菌进入机体,引起感染的可能性较大。
严重烧伤时,创面为细菌敞开门户,皮肤坏死、血浆渗出又为细菌繁殖提供了良好环境,故极易发生感染。
尿路、胆道、胃肠道、呼吸道粘膜受破坏后,若同时有内容物积滞、压力增高,细菌更易进入血中,保留导尿管、静脉等血管内留置导管、人工辅助呼吸时插管等,也使细菌易于侵入。
细菌是微观的,通常是单细胞生物,到处都可以找到(例如,在我们体内、皮肤上、空气中、水里、土壤中或我们吃的食物里)。细菌具有传染性,因此,它可以通过与患者的密切接触在人与人之间传播。接触受污染的表面、食物、水以及打喷嚏和咳嗽就是例子。
发生感染的几个条件:
此外,细菌还可以导致急性感染(快递治疗)和慢性感染(持续很长时间甚至终生),以及潜伏感染(最初可能没有任何明显迹象或症状但可以过段时间自然发展)。症状可以从轻度、中度到重度不等。在严重的情况下,导致数百万人死亡;例如,许多人死于黑死病或鼠疫。
细菌感染的常见特征:
常见的各部位细菌感染的症状

细菌性感冒
细菌性感冒(Bacterial cold)是指继发细菌感染引起的感冒。感冒在习惯上分为病毒性感冒和细菌性感冒。
病毒性感冒有:普通感冒、流行性感冒和病毒性咽炎等。其主要不同是致病因素不同,病毒性感冒是由于病毒所致,而细菌性感冒是由于细菌所致。
注:流行性感冒(流感通过病毒传播,不是细菌性感冒,注意区分),是由流感病毒引起的急性呼吸道传染病。
细菌的感染还取决于受感染细菌的类型,常见的细菌感染例如:
细菌感染具有高度传染性,因此需要特别注意避免通过洗手、打喷嚏和咳嗽时遮盖以及不共用杯子和饮料瓶来传播感染。
细菌有多种传播方式,包括:

当你忍不住咳嗽或打喷嚏时,用纸巾捂住口鼻或用手肘内侧。
在下述情况下需要洗手,至少洗20秒:
如果没有肥皂和水,可以使用酒精含量至少为 60% 的酒精类洗手液。
除此之外,其他需要注意的:
接种疫苗。如轮状病毒是一种导致婴儿和幼儿严重肠胃炎的病毒。所有婴儿都应在 6 周和 4 个月大时接种轮状病毒疫苗。
流感疫苗。当患上流感时,免疫系统会被削弱。这使细菌有机会侵入肺部并引起感染。每年注射一次流感疫苗可以防止感染肺部细菌。
肺炎球菌多糖疫苗。美国疾病控制与预防中心 (CDC) 推荐 65 岁及以上的人接种肺炎球菌多糖疫苗 (PPSV)。它也适用于免疫系统较弱或患肺炎风险较高的成年人。
治疗取决于感染的严重程度、患者的年龄、免疫系统有多强、是否存在任何并存症状以及现有的医疗条件。
治疗可能包括:
扩展阅读:
细菌素——对抗感染、保存食品、重塑肠道菌群
还在滥用抗生素?15种天然抗生素助你调节肠道菌群
这里我们主要来了解一下,用于细菌感染的药物——抗生素。
目前抗生素是对抗细菌感染的常用药物。它们通过破坏细菌细胞生长和增殖所需的过程来发挥作用。
抗生素根据抗菌谱可以分为:
广谱抗生素,中谱抗生素和窄谱抗生素。
✓ 广谱抗生素
广谱抗生素可对抗多种细菌。广谱抗生素可治疗革兰氏阳性菌和阴性菌,因此如果医生不确定有哪些细菌,他或她可能会开出其中一种抗生素。
阿莫西林、奥格门汀、头孢菌素(第 4 代和第 5 代)、四环素氨基糖苷类和氟喹诺酮类(环丙沙星)是广谱抗生素的例子。
✓ 中谱抗生素
中谱抗生素针对一组细菌。青霉素和杆菌肽是流行的中谱抗生素。
✓ 窄谱抗生素
窄谱抗生素用于治疗一种特定的细菌。多粘菌素属于这一小类抗生素。当确定患有哪种细菌感染时,治疗会更容易和更有效。
抗菌活性通常分为五种机制:
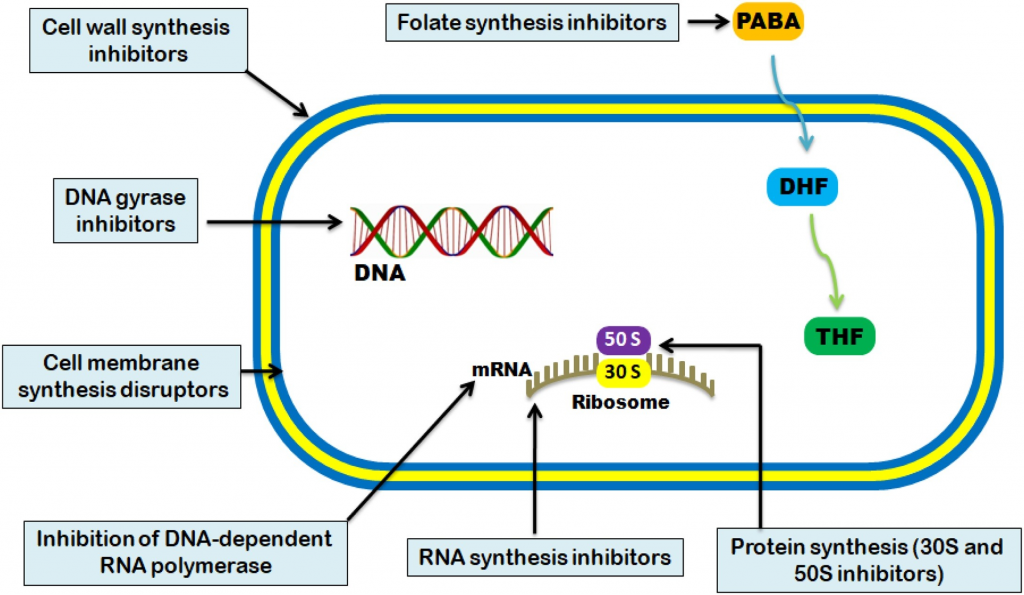

Uddin TM, et al., J Infect Public Health. 2021
不同种类抗生素作用的方式


Uddin TM, et al., J Infect Public Health. 2021
青霉素
最初的青霉素仅用于革兰阳性菌感染的治疗,由于金黄色葡萄球菌很快产生一种青霉素酶对青霉素产生了耐药,人们研制出了以甲氧西林、苯唑西林为代表的耐酶青霉素,用于产青霉素酶的葡萄球菌( 甲氧西林耐药者除外) 感染。
之后,以氨苄西林、阿莫西林为代表的广谱青霉素由仅对革兰阳性(G+) 菌有效扩展到对革兰阴性(G-) 菌( 主要为肠杆菌科细菌) 也具有抗菌活性。在广谱青霉素的基础上又发展为对铜绿假单胞菌等非发酵菌也具抗菌活性者,当前应用主要为脲基类青霉素,包括: 哌拉西林、阿洛西林、美洛西林。
代表药物: 阿莫西林(amoxicillin)
阿莫西林是一种抗细菌的青霉素抗生素。
阿莫西林用于治疗由细菌引起的多种不同类型的感染,例如扁桃体炎、支气管炎、肺炎以及耳、鼻、喉、皮肤或泌尿道感染。
阿莫西林有时还与另一种称为克拉霉素( Biaxin ) 的抗生素一起用于治疗由幽门螺杆菌感染引起的胃溃疡。这种组合有时与一种称为兰索拉唑(Prevacid)的胃酸减少剂一起使用。
四环素
四环素是一类抗生素,可用于治疗由易感微生物引起的感染,例如革兰氏阳性菌和革兰氏阴性菌、衣原体、支原体、原生动物或立克次体。
它们是在 1940 年代发现的,第一个四环素是从链霉菌中获得或衍生的。
四环素抑制微生物 RNA 中的蛋白质合成(一种重要的分子,作为 DNA 的信使)。它们主要是抑菌剂,这意味着它们可以防止细菌繁殖,但不一定会杀死它们。
四环素类药物现今应用的品种除四环素外,更常用有多西环素( 强力霉素) 和米诺环素( 二甲胺四环素) 。由于常见病原菌对本类药物耐药性普遍升高及其不良反应多见,当前本类药物临床应用已受到很大限制。
代表药物:强力霉素(doxycycline)
强力霉素是一种四环素抗生素,可以对抗体内的细菌。
强力霉素用于治疗许多不同的细菌感染,例如痤疮、尿路感染、肠道感染、呼吸道感染、眼部感染、淋病、衣原体、梅毒、牙周炎(牙龈疾病)等。
强力霉素也用于治疗由红斑痤疮引起的瑕疵、肿块和痤疮样病变。
某些形式的强力霉素用于预防疟疾、治疗炭疽或治疗由螨虫、蜱虫或虱子引起的感染。
什么是林可霉素衍生物?
林可霉素衍生物是一小类抗生素,可抑制细菌蛋白质的合成,而细菌蛋白质对细菌的生存至关重要。林可霉素衍生物保留用于治疗由肺炎球菌、葡萄球菌和链球菌的敏感菌株引起的感染。一种衍生物也可用于治疗恶性疟原虫(疟疾)。
林可霉素类包括林可霉素及克林霉素。克林霉素的体外抗菌活性优于林可霉素,主要可应用于敏感肺炎链球菌、其他链球菌属( 肠球菌属除外) 及甲氧西林敏感金葡菌所致的各种感染。该类药物对厌氧菌有良好的抗菌活性常与其他抗菌药物联合用于腹腔感染及盆腔感染,也由于其骨组织浓度较高适用于骨和关节的G + 菌感染。使用本类药物时,应注意假膜性肠炎的发生,如有可疑应及时停药。本类药物有神经肌肉阻滞作用,应避免与其他神经肌肉阻滞剂合用,应注意静脉滴注速度宜缓慢滴注,不可静脉推注。
代表药物:克林霉素(Clindamycin)
克林霉素是一种抗生素,可以对抗体内的细菌。
克林霉素用于治疗由细菌引起的严重感染。
服用此药前 如果对克林霉素或林可霉素过敏,则不应使用该药。
为确保克林霉素的安全,请告诉医生是否曾经有过:结肠炎、克罗恩病或其他肠道疾病; 湿疹或皮肤过敏反应; 肝病; 哮喘或对阿司匹林的严重过敏反应; 对黄色食用色素过敏。
什么是喹诺酮类药物?
喹诺酮类是一种抗生素。抗生素杀死或抑制细菌的生长。
有五种不同的喹诺酮类。此外,另一类抗生素,称为氟喹诺酮类,是从喹诺酮类通过氟修饰其结构衍生而来的。氟喹诺酮类抗生素可导致严重或致残的副作用,这些副作用可能不可逆。
喹诺酮类药物和氟喹诺酮类药物有许多共同点,但也有一些区别,例如它们对哪些生物有效。有些人互换使用喹诺酮和氟喹诺酮这两个词。
喹诺酮类和氟喹诺酮类对细菌产生的两种酶(拓扑异构酶 IV 和 DNA 促旋酶)的功能产生不利影响,因此它们不能再修复 DNA 或帮助其制造。
现今临床主要应用为氟喹诺酮类,常用有诺氟沙星、环丙沙星等主要用于单纯性下尿路感染或肠道感染。但应注意,现今国内尿路感染的主要病原菌大肠埃希菌中,耐药株已达半数以上。环丙沙星尚与β-内酰胺类抗生素联合用于治疗中、重度革兰阴性杆菌感染包括铜绿假单胞菌的感染。
近年来研制的新品种左氧氟沙星、莫西沙星等对肺炎链球菌、化脓性链球菌等G + 球菌的抗菌作用增强,对衣原体属、支原体属、军团菌等细胞内病原或厌氧菌的作用亦有增强,但对G-菌活性增强不明显,对铜绿假单胞菌的抗菌活性仍以环丙沙星为最强。左氧氟沙星、莫西沙星除可用于尿路感染或肠道感染外也可用于呼吸道感染,特别适合于肺炎链球菌( 包括耐青霉素肺炎链球菌) 、支原体、衣原体、军团菌等所致社区获得性肺炎的治疗,此外亦可用于皮肤软组织感染。
在治疗腹腔、胆道感染及盆腔感染时除莫西沙星外需与甲硝唑等抗厌氧菌药物合用。部分品种可与其他药物联合应用作为治疗耐药结核分枝杆菌和其他分枝杆菌感染的二线用药。
代表药物:环丙沙星(Ciprofloxacin)和左氧氟沙星(Levofloxacin)
环丙沙星和左氧氟沙星是一种氟喹诺酮抗生素,用于治疗不同类型的细菌感染。也用于治疗接触过炭疽或某些类型鼠疫的人。环丙沙星和左氧氟沙星应仅用于无法用更安全的抗生素治疗的感染。
左氧氟沙星、莫西沙星:对肺炎链球菌、A 组溶血性链球菌等革兰阳性球菌、衣原体属、支原体属、军团菌等细胞内病原或厌氧菌的作用强。
环丙沙星、左氧氟沙星:主要适用于肺炎克雷伯菌、肠杆菌属、假单胞菌属等革兰阴性杆菌所致的下呼吸道感染。
头孢霉素
头孢菌素是一大类从霉菌顶孢菌(以前称为头孢菌素)中提取的抗生素。头孢菌素具有杀菌作用(杀死细菌),其作用方式与青霉素相似。它们结合并阻断负责制造肽聚糖的酶的活性,肽聚糖是细菌细胞壁的重要组成部分。它们被称为广谱抗生素,因为它们对多种细菌有效。
自 1945 年发现第一个头孢菌素以来,科学家们一直在改进头孢菌素的结构,以使其对更广泛的细菌更有效。每次结构发生变化,都会产生新的“一代”头孢菌素。迄今为止,头孢菌素已有五代。所有头孢菌素均以 cef、ceph 或 kef 开头。请注意,该分类系统在不同国家/地区的使用并不一致。
第一代头孢菌素是指发现的第一组头孢菌素。它们的最佳活性是对抗革兰氏阳性细菌,如葡萄球菌和链球菌。它们对革兰氏阴性菌几乎没有活性。
第二代头孢菌素尚可应用于由流感嗜血杆菌、大肠埃希菌、奇异变形杆菌等中的敏感株所致的尿路感染、皮肤软组织感染、败血症、骨及关节感染和腹腔、盆腔等感染。但如用于腹腔感染和盆腔感染时需与抗厌氧菌药合用。头孢呋辛尚可用于脑膜炎球菌、流感嗜血杆菌所致脑膜炎的治疗,也可作为围术期预防用药。
第三代头孢菌素:对肠杆菌科细菌等革兰阴性杆菌具有强大抗菌作用,头孢他啶和头孢哌酮对铜绿假单胞菌亦具较强抗菌活性;注射品种有头孢噻肟、头孢曲松、头孢他啶、头孢哌酮等,口服品种有头孢克肟和头孢泊肟酯等,口服品种对铜绿假单胞菌均无作用。应注意的是,不是所有的三代头孢菌素都可用于非发酵菌( 如铜绿假单胞菌、不动杆菌等) 感染的治疗,除了头孢哌酮和头孢他啶;外,如头孢曲松和头孢噻肟不可以用于非发酵菌感染的治疗。
第四代头孢菌素:常用者为头孢吡肟,对肠杆菌科细菌作用与第三代头孢菌素大致相仿,对铜绿假单胞菌的作用与头孢他啶相仿,对革兰阳性球菌的作用较第三代头孢菌素略强。其不同于三代头孢菌素之处为对产头孢菌素酶( AmpC) 的肠杆菌属有效,其次是增强了对作用靶位细菌青霉素结合蛋白( PBP) 的亲和力以及其抗革兰阳性菌的抗菌活性亦较三代头孢菌素增强。
第五代(或下一代)头孢菌素头孢洛林( Teflaro ) 对耐甲氧西林金黄色葡萄球菌(MRSA)具有活性。Avycaz 含有β-内酰胺酶抑制剂avibactam。
代表药物:头孢氨苄(Cephalexin)
头孢氨苄是一种头孢菌素(SEF 一种低孢子)抗生素。它通过对抗体内的细菌起作用。
头孢氨苄用于治疗由细菌引起的感染,包括上呼吸道感染、耳部感染、皮肤感染、尿路感染和骨骼感染。
头孢氨苄用于治疗成人和至少 1 岁儿童的感染。
注意事项:
如果对头孢氨苄或类似抗生素(如Ceftin、Cefzil、Omnicef等)过敏,则不应使用该药。如果对任何药物(尤其是青霉素或其他抗生素)过敏,请告诉医生。
对任何药物(尤其是青霉素)过敏;
肝脏或肾脏疾病;要么肠道问题,例如结肠炎,请告诉医生。
头孢氨苄可以进入母乳。如果正在哺乳婴儿,请咨询医生。
β-内酰胺酶抑制剂
β-内酰胺酶抑制剂是一类阻断 β-内酰胺酶(也称为 β-内酰胺酶)活性,防止 β-内酰胺类抗生素降解的药物。本类药物适用于因产β-内酰胺酶的细菌感染,其抗菌谱主要依据原有抗生素的活性而酶抑制剂仅有对抗细菌产酶的作用,一般不增加抗菌活性。
β-内酰胺酶由以下细菌的某些菌株产生:拟杆菌属、肠球菌属、流感嗜血杆菌、卡他莫拉菌、淋病奈瑟菌和葡萄球菌属,无论是组成型还是暴露于抗微生物剂。
β-内酰胺酶裂解易感青霉素和头孢菌素的 β-内酰胺环,使抗生素失活。一些抗微生物药物(如头孢唑啉和氯唑西林)对某些 β-内酰胺酶具有天然耐药性。β-内酰胺类:阿莫西林、氨苄青霉素、哌拉西林和替卡西林,可以通过与β-内酰胺酶抑制剂组合来恢复和扩大其活性。
克拉维酸、舒巴坦和他唑巴坦都是β-内酰胺酶抑制剂。
大环内酯类
大环内酯类药物主要作为青霉素过敏患者的替代药物,用于治疗β-溶血性链球菌、肺炎链球菌中的敏感菌株所致的上、下呼吸道感染、敏感β-溶血性链球菌引起的猩红热及蜂窝织炎等感染。
大环内酯类是从红糖多孢菌(原名红链霉菌)中提取的一类抗生素,一种土壤传播的细菌。
红霉素是第一个发现的大环内酯类;其他大环内酯类包括阿奇霉素、克拉霉素和罗红霉素。
它们的作用主要是抑菌,但在高浓度时可能具有杀菌作用,或取决于微生物的类型。
代表药物:红霉素
红霉素为大环内酯类原型代表药物,由于其胃肠道反应大、口服吸收差使其疗效受到影响。当下在临床应用的主要为大环内酯类新品种罗红霉素、阿奇霉素和克拉霉素等,其他大环内酯类疗效多不如该三种药物。
罗红霉素主要是改善了其药代动力学,口服生物利用度明显提高、给药剂量减小、不良反应明显减少,但其抗菌谱没有明显的改善,是红霉素的替代药物。
氨基糖苷类
临床常用的氨基糖苷类药物主要有: 链霉素、卡那霉素、丁胺卡那霉素、庆大霉素、妥布霉素、奈替米星、依替米星。
其中链霉素当前主要用抗结核治疗,其次可用于治疗鼠疫及布鲁菌病; 庆大霉素、妥布霉素、奈替米星、依替米星肠杆菌科细菌和铜绿假单胞菌等G - 杆菌具强大抗菌活性,对葡萄球菌属亦有良好作用者。所有氨基糖苷类药物对肺炎链球菌、溶血性链球菌的抗菌作用均差。
链霉素、卡那霉素:对肠杆菌科和葡萄球菌属细菌有良好抗菌作用,但对铜绿假单胞菌无作用者。
庆大霉素、妥布霉素、奈替米星、阿米卡星、异帕米星、小诺米星、依替米星:对肠杆菌科细菌和铜绿假单胞菌等革兰阴性杆菌具强大抗菌活性,对葡萄球菌属亦有良好作用。
碳青霉烯类
碳青霉烯类药物是当下抗菌药物中抗菌谱最广的药物,对各种革兰氏阳性球菌、革兰氏阴性杆菌( 包括铜绿假单胞菌的非发酵菌) 和多数厌氧菌具强大抗菌活性,对大多数β-内酰胺酶高度稳定,但对甲氧西林耐药葡萄球菌和嗜麦芽窄食单胞菌等抗菌作用差。
当下在国内应用的碳青霉烯类抗生素有亚胺培南-西司他丁、美罗培南、帕尼培南-倍他米隆、比阿培南。厄他培南与上述品种不同对非发酵菌缺乏抗菌活性,而其他抗菌作用与上述药品基本相同,适合于治疗社区与医院早期特别是G-杆菌感染的重症患者。
碳青霉烯类对各种革兰阳性球菌、革兰阴性杆菌(包括铜绿假单胞菌、不动杆菌属)和多数厌氧菌具强大抗菌活性,对多数β-内酰胺酶高度稳定,但对甲氧西林耐药葡萄球菌和嗜麦芽窄食单胞菌等抗菌作用差。
现用于细菌感染的抗生素被认为是医学史上最重要的突破之一。不幸的是,细菌的适应性很强,抗生素的过度使用让许多人对抗生素产生了耐药性,造成了严重的问题,尤其是在医院的环境里。
抗生素耐药性是细菌抵抗抗生素杀伤力的能力。换句话说,以前治疗感染的抗生素没有效果了,或者说根本无法杀死细菌。
由于过度使用抗生素,抗生素耐药率持续上升,新的抗菌药物开发缓慢。感染耐药细菌可能导致住院时间更长、费用更高,并增加死于感染的风险。
抗生素耐药性是对全球健康的紧迫威胁,包括后来逐渐出现危险耐药细菌——“超级细菌”。
疾病控制和预防中心 (CDC)发布了对美国的前 18 种耐药性威胁的清单,至少包括:
注:以上这些并未全面列出所有耐药菌。抗生素耐药性模式不断演变,细菌可能并不总是对每位患者的选择抗生素表现出耐药性。在正常情况下,抗生素的选择应基于感染部位和由医疗保健专业人员评估的临床表现、培养/敏感性和其他所需的实验室结果、局部耐药性/敏感性模式以及患者的特定特征。
细菌通过以某种方式调整其结构或功能作为防御机制,从而对抗生素产生抗药性。
当细菌以某种方式发生变化时,细菌会抵抗药物。这种变化可以保护细菌免受药物的影响或限制药物接触细菌。或者这种变化可能导致细菌改变药物或破坏药物。
细菌可以用以下方式与抗生素抗争:
如果说以上列举的是抗生素产生耐药性的内因,那么除细菌本身外的因素也会导致抗生素耐药性的出现。
早前,医生有时会依赖不可靠或不准确的知识,开具抗生素“以防万一”,或在特定窄谱抗生素可能更合适时却开出广谱抗生素。这些情况加剧了选择压力并加速了抗菌素耐药性。
当医生不清楚是细菌或病毒加剧了感染时,他们可能会开抗生素。抗生素对病毒感染不起作用,可能会产生耐药性。
抗生素自我治疗(SMA)与药物使用不当的可能性有关,这会使患者面临药物不良反应的风险,掩盖潜在疾病的迹象,并在微生物中产生耐药性。
过度使用抗生素,尤其是在不正确治疗的情况下服用抗生素,会促进抗生素耐药性。根据疾病控制和预防中心的数据,人类使用大约三分之一的抗生素既不需要也不合适。
抗生素可以治疗由细菌引起的感染,但不能治疗由病毒引起的感染(病毒感染)。例如,抗生素是可以治疗由细菌引起的链球菌性咽喉炎。但对于大多数由病毒引起的喉咙痛,并不是正确的治疗方法。
每天都有成千上万的患者、工作人员和访客到达医院,每个人的衣服上和身体上/体内都有自己的一套微生物组。如果医院没有适当的程序和规程来帮助保持空间清洁,细菌就会传播。
抗生素被用作动物的生长补充剂和生长促进剂。在家畜中发现的耐抗生素细菌可能对人类致病,很容易通过食物链传播给人类,并通过动物粪便在生态系统中广泛传播。在人类中,这可能会导致复杂的、无法治疗的和长期的感染。
由于技术挑战、缺乏知识、对抗细菌生理学的重大困难,制药业对新抗生素的发明在很大程度上放缓了,当新抗生素普及时,耐药性的发展(在相对较短的时间内)几乎是不可避免的。
世界范围内抗生素的过度使用和滥用正在导致抗生素耐药性的全球医疗问题。可能会发生抗生素耐药性感染,在最坏的情况下,可能会没有有效的抗生素。这种情况在严重感染时可能会危及生命。
大多数病毒性疾病不需要特殊药物并且是“自限性”的,也就是说患者自身的免疫系统可以抵抗疾病。病毒性疾病的患者可以休息、多喝水并使用对症治疗。
由病毒引起的疾病包括:
有时,在复杂或长期的病毒感染中,细菌也可能侵入,并导致所谓的“继发感染”。在这些情况下,如果需要,可以使用抗生素。
在感染由病毒引起的疾病中,例如咳嗽、感冒或流感,患者不应要求医生开抗生素。抗生素不能治愈病毒感染,患者可能会因不必要的药物而产生副作用。医生可以用其他方法来帮助患有病毒性疾病的患者进行治疗。
如果感染没有得到正确治疗,抗生素耐药细菌也可能传播给其他人。
——有以下几个原因:
它可能不是治疗感染的正确抗生素
它可能已过时且无效
整个疗程可能没有足够的药物
如果新疾病是病毒感染,则不需要抗生素
一些疫苗可以预防细菌性疾病。抗病毒疫苗,例如流感疫苗或COVID-19 疫苗,可以帮助预防可能与继发性细菌感染(如严重的肺部肺炎)相关的原发性疾病。
在治疗的最初几天感觉好些了的时候,仍应完成整个抗生素疗程。
抗生素使用注意事项
✓ 按照指示使用抗生素
按照医生的指示治疗感染。医生会选择最能对抗导致感染的特定细菌的抗生素类型。目前市面上有许多不同种类的抗生素,大部分需要医生开出的非处方抗生素。
✓ 了解抗生素
有的抗生素需要进行皮试,比如青霉素,以防过敏,不同的抗生素杀菌的作用原理不尽相同,比如青霉素是通过能破坏细菌的细胞壁并在细菌细胞的繁殖期起杀菌作用的一类窄普抗生素,杀菌作用强,可用于敏感菌所致的严重感染,由于该类药物作用的靶位为细菌细胞壁,而人体的细胞没有细胞壁,因此毒性低,用于老年人,新生儿和孕妇时安全性相对较高。
✓ 确保清楚抗生素的使用方式
确保明确知道应该服用多少抗生素,以及何时服用。有些抗生素需要与食物一起服用,有些需要在晚上服用等。特别注意要用完整的病征疗程抗生素,有些人担心抗生素对身体有副作用,病情稍微好转就会停止服用或注射抗生素,但是这可能导致体内的致病细菌未完全清楚,再次发生感染,或引起形成抗生素抗药性,使得以后的感染治疗变得困难。
✓ 清洁伤口以防止细菌感染
通过立即正确清洁和包扎伤口来预防皮肤感染。适当的急救治疗对于帮助预防细菌感染至关重要,但不应尝试自己治疗严重的皮肉伤口。如果伤口很深、很宽或出血很多,应该立即寻求医疗帮助。
治疗伤口前先洗手。如果你用脏手治疗伤口,会增加细菌感染的机会。用温水和抗菌肥皂洗手 20 秒,然后擦干。如果有条件可以戴上手套。
细菌感染性疾病起病急、进展快,重症疑难患者病原细菌复杂,诊断及治疗困难,可危及生命。早期、准确地明确病原微生物对感染判定至关重要,有助于改善预后。
准确诊断细菌感染对于避免不必要的抗生素使用和集中适当的治疗至关重要。
细菌感染是细菌的存在与炎症或全身功能障碍的结合;因此,通常需要不止一种诊断方式进行确认,确定患者是否符合临床病例定义的病史和检查。
不同的病原微生物检测技术对感染的判定价值不同,临床上也会根据患者的病情,可能感染的部位,可供采集的标本等选择适宜的检测技术。


当前,病原微生物检测技术层出不穷,能识别的微生物种类越来越多,但如何正确利用和分析微生物检测结果仍是临床关注的难题。值得注意的是,感染首先是个临床诊断,所有的判定必须基于临床。
定植容易对感染判定产生混淆。正常生理状态下人体口腔、胃肠道、呼吸道及体表等部位均有细菌、真菌存在,患者无感染症状时称为定植菌。当定植菌的致病力改变或机体防御能力下降时,可大量繁殖或被带入机体深部引起感染成为致病菌。
临床医生应如何判断所获取的病原体为定植还是感染,是长久以来的难题,且未形成成熟统一的解决方案。
呼吸道定植菌的综合分析:
就呼吸道定植菌而言,既往认为可根据菌落数量或菌种拷贝数来判定定植与感染,但结果存在偏差。越来越多的学者认为,临床上判定是定植还是感染,需结合患者症状、体征及其他检查结果综合分析。
若患者存在与检测阳性结果相匹配的临床症状和体征,如发热、咳嗽、咳痰等,感染指标升高,肺部出现新发病灶,应考虑感染并给予相应的抗感染治疗。如仅培养阳性,患者无任何感染相关临床表现,则倾向于定植菌。
念珠菌定植的综合分析:
念珠菌可广泛定植于呼吸道、胃肠道及泌尿生殖道,正常屏障破坏、免疫功能受损或局部菌群失调时,定植的念珠菌可生长繁殖引起感染。痰和尿标本中分离出的念珠菌亦应根据临床症状和体征鉴别是定植还是感染,念珠菌血培养阳性时要高度警惕念珠菌血症。
此外,病原微生物检测结果阳性,并不意味着患者一定存在感染或感染一定由检出的病原体所致,需结合标本质量、采集部位、病史及其他检测结果综合分析。
不同部位标本检测出同一种病原体,其代表的临床意义可能并不相同。
以肺炎克雷伯氏菌为例,从肠道粪便样本中检出肺炎克雷伯氏菌,其中丰度占比超过1%的人群有3765例,占比28.2%【谷禾健康数据库】。但是当肺炎克雷伯菌进入血液并感染时,通常会发生细菌血症。症状可能包括发冷,发烧,发抖,肌肉酸痛,疲劳和嗜睡。当肺炎克雷伯菌感染肝脏时,会引起脓性病变,也被称为化脓性肝脓肿。这种类型的感染更常见于患有糖尿病一段时间或已经服用抗生素多年的人。
因病原微生物种类不同,微生物检测方法的选择也不相同;即便检测同一种微生物,因采集部位不同所选择的检测方法也有所差别。
如大肠埃希菌,血培养阳性时需考虑血流感染,怀疑致病性大肠埃希菌感染肠道时需特殊培养或者血清学、PCR,16s测序检测等。因普通大肠埃希菌可寄居在肠道中,粪便普通培养有大肠埃希菌生长并不能直接考虑大肠埃希菌肠道感染。
病原微生物检测技术快速发展,能识别的微生物种类越来越多,但感染首先是个临床诊断,所有的判定必须基于临床。随着检测技术革新带来的是临床辅助手段的进步和多样化,更快、更准确地判定感染一直都是病原学检测的挑战,不同方法各有优劣。当前,并没有一项技术可通过从标本中识别微生物来直接判定机体是否感染该病原体,甚至依靠检测的阴性结果来排除感染都很难实现。
在面对细菌感染诊疗过程中始终需要思考3个问题:患者是否存在感染?如果有感染,致病病原体是什么?如何治疗干预?
充分利用现有的病原微生物检测方法和其他实验室检查手段,综合判定,给出合适的抗菌治疗或其他综合治疗方法,是科学可持续的手段。
主要参考文献:
Uddin TM, Chakraborty AJ, Khusro A, Zidan BRM, Mitra S, Emran TB, Dhama K, Ripon MKH, Gajdács M, Sahibzada MUK, Hossain MJ, Koirala N. Antibiotic resistance in microbes: History, mechanisms, therapeutic strategies and future prospects. J Infect Public Health. 2021 Dec;14(12):1750-1766. doi: 10.1016/j.jiph.2021.10.020. Epub 2021 Oct 23. PMID: 34756812.
Cheung GYC, Bae JS, Otto M. Pathogenicity and virulence of Staphylococcus aureus. Virulence. 2021 Dec;12(1):547-569. doi: 10.1080/21505594.2021.1878688. PMID: 33522395; PMCID: PMC7872022.
Tshibangu-Kabamba E, Yamaoka Y. Helicobacter pylori infection and antibiotic resistance – from biology to clinical implications. Nat Rev Gastroenterol Hepatol. 2021 Sep;18(9):613-629. doi: 10.1038/s41575-021-00449-x. Epub 2021 May 17. PMID: 34002081.
BRM, Mitra S, Emran TB, Dhama K, Ripon MKH, Gajdács M, Sahibzada MUK, Hossain MJ, Koirala N. Antibiotic resistance in microbes: History, mechanisms, therapeutic strategies and future prospects. J Infect Public Health. 2021 Dec;14(12):1750-1766. doi: 10.1016/j.jiph.2021.10.020. Epub 2021 Oct 23. PMID: 34756812.
Carmen Fookes, BPharm, Bacterial Infection. January 13, 2020 Medicine
Spagnolo F, Trujillo M, Dennehy JJ. Why Do Antibiotics Exist? mBio. 2021 Dec 21;12(6):e0196621. doi: 10.1128/mBio.01966-21. Epub 2021 Dec 7. PMID: 34872345; PMCID: PMC8649755
Baquero F, Coque TM, Cantón R. Counteracting antibiotic resistance: breaking barriers among antibacterial strategies. Expert Opin Ther Targets. 2014 Aug;18(8):851-61. doi: 10.1517/14728222.2014.925881. Epub 2014 May 31. PMID: 24881465.
武洁, 王荃. 病原微生物检测在感染判定的意义[J]. 中国小儿急救医学, 2020, 27(3):6.
李丹鹤, 荣爱国, 马瑞芝,等. 病原微生物检验在抗感染经验治疗中的临床意义[J]. 医学理论与实践, 2019, 32(09):127-129.

谷禾健康
想起写作和整理这篇文章的契机,除了夏季即将来临,还要从我们的一位消费者来咨询的内容说起。他的肠道菌群检测报告里有一个病原菌检出超标,这个病原菌就是赫赫有名的Borrelia burgdorferi (伯氏疏螺旋体,也称莱姆病螺旋体)。

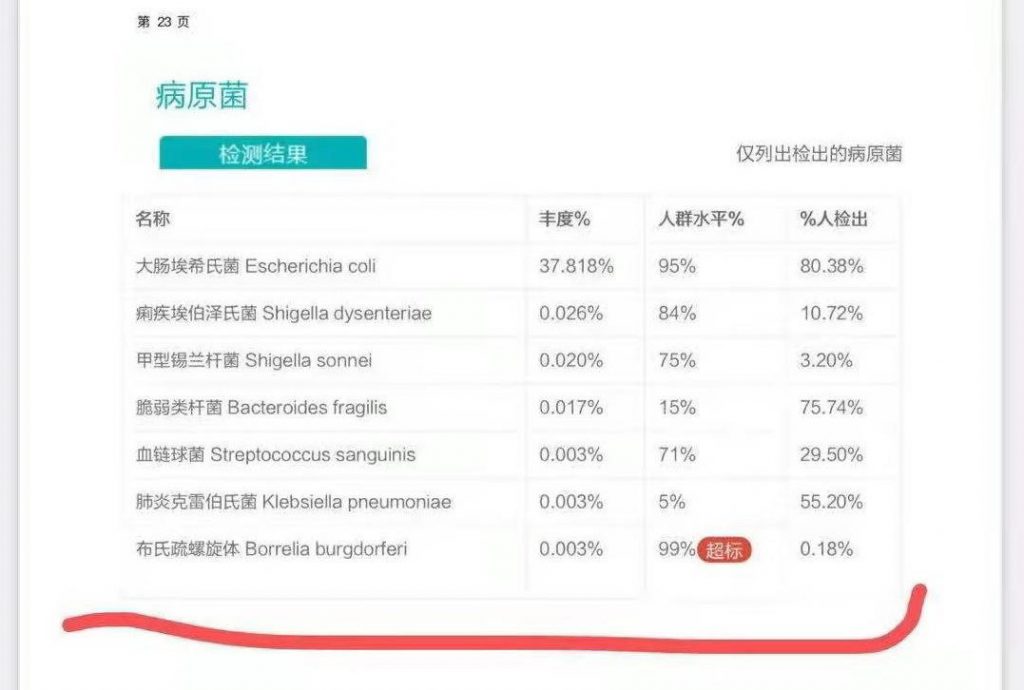
谷禾肠道菌群检测报告
说到这个菌,大家可能不熟悉,但应该听过或者患过“莱姆病”,或者听过有关莱姆病的新闻。

著名加拿大歌手贾斯汀·比伯和摇滚小天后艾薇儿都曾因为莱姆病不得不暂别歌坛数年,2018年,艾薇儿用一首《Head Above Water》诠释了与莱姆病战斗的过程。病情最严重的时候,她感觉:
“自己的身体停止运转,
像在慢慢沉入水底,
需要浮上来呼吸一口气”
莱姆病是全球性的疾病,但大家可能还不够重视。
地区分布
这种疾病于上世纪70年代在美国康涅狄格州的莱姆镇被发现,四十多年来,莱姆病在亚洲、欧洲、非洲都有病例报道,以北半球较为多见。
我国于1985年,在黑龙江省林区,发现了国内首个莱姆病病例,目前,东北林区仍是我国莱姆病最常见的地区。
发病率
2015 年 9 月发表在《新发传染病》上的一份报告估计,该国每年发生329,000 例莱姆病病例——是通常向 CDC(Centers for Disease Control and Prevention ) 报告的 30,000 例确诊和可能病例的10 倍以上。欧洲每年报告大约 85,000 例莱姆病病例。
莱姆病只发生在某些生态条件适宜的地区。在美国的高度流行地区,如康涅狄格州和纽约南部,每年的发病率约为每1000人0.5例,但在局部地区可能要高得多。报告的发病率在5至10岁儿童中最高,几乎是成人发病率的两倍。
莱姆病的“罪魁祸首”,是一种叫做“伯氏疏螺旋体(Borrelia burgdorferi)”的病原体,也就是我们前面报告中检出的病原菌。
下面我们就从“伯氏疏螺旋体”开始说起,详细了解一下究竟什么是莱姆病,感染之后为什么会这么严重,需要注意事项等。
伯氏疏螺旋体(Borrelia burgdorferi)是真细菌门螺旋体的一员。这类菌具有独特的形态,包括螺旋状或波浪状的身体和鞭毛(运动器官),鞭毛被包裹在外膜和内膜之间。
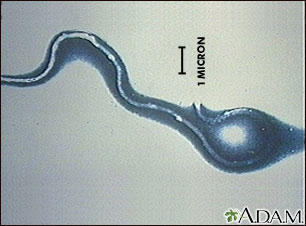
图源:医学百科全书
螺旋体包括几种人类病原体,例如:
梅毒螺旋体(梅毒病原体)、钩端螺旋体、脊螺旋体属和几种引起复发性发热的螺旋体。虽然医学界早就知道这些其他螺旋体,但莱姆病的病原菌是70年代才被发现的。
伯氏疏螺旋体的发现
1977年,Alan Steere博士及其同事在临床上将莱姆病描述为一种传染病。Steere等人认为,由于农村地区患者的地理聚集和症状的季节性发生,莱姆病的流行病学表明是通过节肢动物媒介传播的。随后,Willy Burgdorfer博士及其同事在莱姆病流行区采集的蜱中肠组织中观察到螺旋体。
当这些螺旋体注射到兔子体内时,会产生类似于红斑移行症的皮疹,莱姆病患者的血清在间接免疫荧光分析中与细菌发生反应。为了确认这一发现,这种细菌被命名为伯氏疏螺旋体。
美国,伯氏疏螺旋体是唯一导致莱姆病的病原体。 然而,在欧洲和亚洲,除伯氏疏螺旋体外,B. burgdorferi sensu strictu (s.s.),B. garinii 和B. afzelii也会引起莱姆病。
但是欧洲和北美莱姆病的临床表现具有一些共同特征,例如红斑游走性皮疹和流感样疾病。 随后,可能会出现与感染物种大致相关的其他症状。 关节炎经常伴随 B. burgdorferi s.s. 感染,而神经系统症状与 B. garinii 相关,皮肤病与 B. afzelii 相关,尽管这些临床关联不是绝对的。
尽管尚未确定导致疾病差异的潜在遗传特征,但释放的三个疏螺旋体基因组序列应该有助于了解更多。这些基因组具有几个共同的特点,包括线性染色体和大量的较小的DNA分子(质粒),其中一些是线性和其他环状。
染色体和许多质粒的线性结构在细菌世界中是不寻常的,虽然这种形式的 DNA 的进化优势尚不清楚。然而,它可能会给疏螺旋体属带来一些好处,因为所有特征成员都保留线性 DNA 分子。
传播这种病原菌的节肢动物主要为蜱虫(如下图)。

莱姆病最常见于6 月、7 月和 8 月,在这季节蜱很活跃,人们在户外的时间也较长。这些蜱虫会在春季和夏季觅食。
大多数蜱经历四个生命阶段:卵、六足幼虫、八足若虫和成虫。从卵孵化后,蜱必须在每个阶段吃血才能生存。需要这么多宿主的蜱虫可能需要长达 3 年的时间才能完成它们的整个生命周期,而且大多数会因为找不到宿主进行下一次喂养而死亡。
不同生命阶段几个蜱的相对大小

图源:CDC
像肩胛硬蜱的生命周期通常持续两年。在此期间,它们经历四个生命阶段:卵、幼虫、若虫和成虫。卵孵化后,蜱虫必须在每个阶段吃血才能生存。
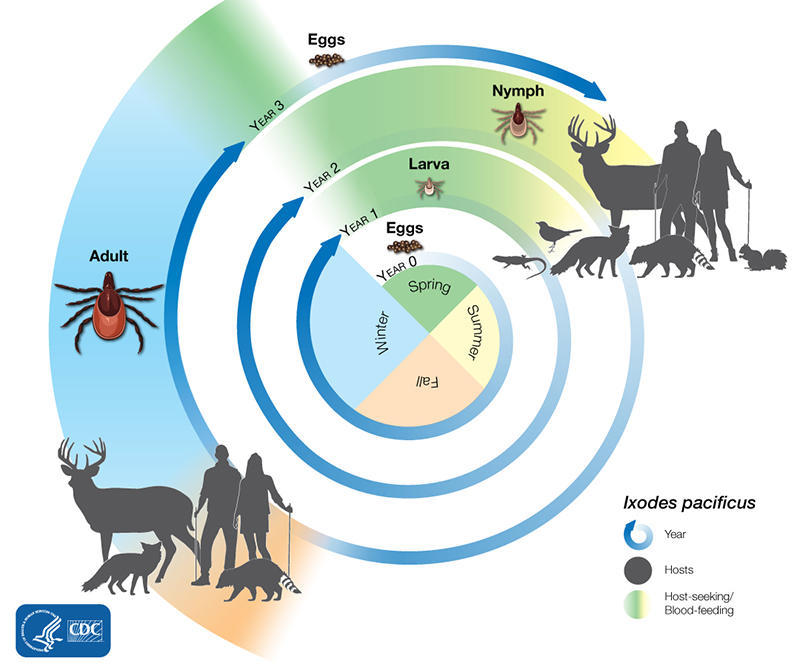
图源:CDC
蜱可以以哺乳动物、鸟类、爬行动物和两栖动物为食。大多数蜱虫喜欢在其生命的每个阶段拥有不同的宿主动物,如下所示:
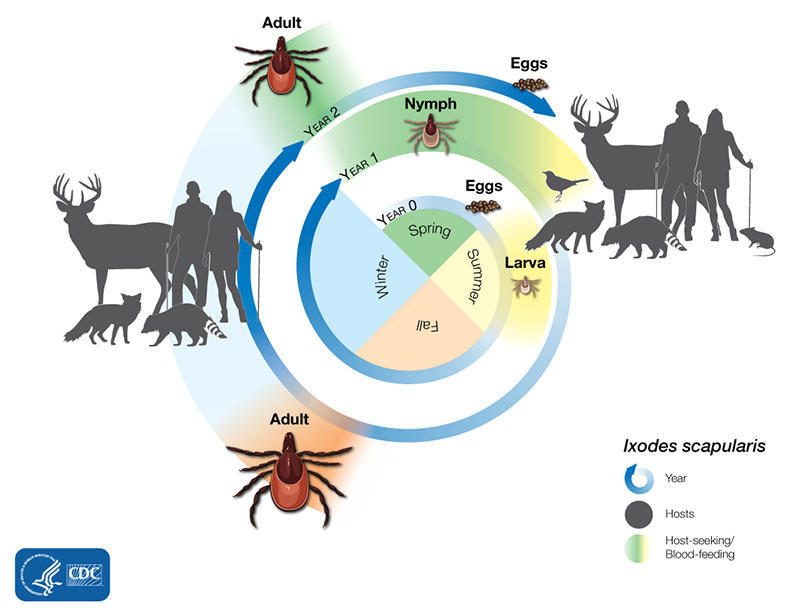
蜱虫可能会在其生命周期的任何阶段被感染,因为它是伯氏疏螺旋体的天然宿主。幼虫在地上过冬,次年春天以若虫的形式出现。 若虫蜱最有可能传播感染,因为它们很小,很难看到,而且在人类经常感染蜱虫的地区数量众多。 若虫在秋天蜕皮成为成虫。 成年雌性通常在冬天依附于鹿等大型动物(因此俗称鹿蜱),在第二年春天死亡前产卵,2年的生命周期再次开始。
注:不完全变态昆虫的幼虫被称为若虫(nymph)。故若虫不是某一种昆虫,而是一类昆虫发育至某一段时期的称谓,即营陆生生活的不完全变态昆虫的幼体。
当然,必须感染蜱才能传播伯氏疏螺旋体。
蜱虫如何找到宿主
蜱通过探测动物,或通过感觉身体热量,水分和振动,找到宿主的呼吸和身体气味。有些物种甚至能认出影子。此外,蜱虫通过识别使用良好的路径来选择一个等待的地方。然后,它们在草和灌木的顶端等待宿主。蜱不能飞也不能跳,但许多蜱类在一个做“任务”的位置等待。
在执行任务时,蜱通过它们的第三和第四对腿抓住树叶和草。他们伸出第一双腿,等待着爬到主人的身上。当寄主经过一个蜱虫等待的地方,它很快爬上。有些蜱虫会很快附着,有些则会四处游荡,寻找耳朵等皮肤较薄的地方。

蜱如何传播疾病
根据蜱类及其生活阶段的不同,准备可能需要10分钟到2小时。当蜱虫找到一个觅食点时,它会抓住皮肤并切入表面。
然后,蜱虫插入它的喂食管。许多物种还会分泌一种类似水泥的物质,使它们在进餐时牢牢地附着在一起。喂食管可以有倒钩,这有助于保持蜱虫在适当的位置。

SCIENCE PHOTO LIBRARY
蜱还能分泌少量具有麻醉性质的唾液,使动物或人感觉不到蜱附着在自己身上。如果蜱虫在一个隐蔽的地方,它可能会被忽视。
螺旋体生活在蜱的中肠中,然后细菌迁移到唾液腺和唾液,通过唾液将螺旋体注入宿主。
伯氏疏螺旋外表面蛋白的OspA显示出是细菌驻留在蜱表面,但在蜱喂养和传播给哺乳动物的过程中下调。随后的研究表明,OspA 是一种粘附素,对于将螺旋体保留在蜱中肠直到进食很重要。
OspB,另一种潜在的中肠粘附素,BptA,一种功能未知的脂蛋白,以及 BB0690 基因的产物,可能与抗氧化应激有关 ,似乎也有助于蜱中的细菌存活。
一只蜱会慢慢地吸血好几天。如果宿主动物有血源性感染,蜱虫会将病原体与血液一起摄入体内。
蜱虫的少量唾液也可能进入宿主动物的皮肤。如果蜱虫含有病原体,那么可能通过这种方式传染给宿主动物。
这一过程结束后,大多数蜱虫会脱落,为下一个生命阶段做准备。在下一次进食时,它可以将获得性疾病传染给新的宿主。
莱姆病典型症状包括发烧、头痛、疲劳以及称为游走性红斑的特征性皮疹。如果不及时治疗,感染会扩散到关节、心脏和神经系统。症状可能因疏螺旋体的具体类型而异。
在北美的主要种类是B.burgdorferi sensu strictu,它特别容易引起关节炎。相比之下,欧洲物种B. garinii和B. afzelii分别与神经和慢性皮肤病表现更相关。
莱姆病的进展通常分为三个阶段:
第一阶段
局部莱姆病,感染集中在身体一个区域
第二阶段
早期播散性莱姆病,其中细菌已开始传播
第三阶段
晚期播散性莱姆病,其中细菌已扩散到全身
莱姆病的早期症状
莱姆病通常以明显的皮疹开始,但也可能导致流感样症状。
莱姆病的早期体征和症状可能非常轻微,可能会被遗漏。这种疾病在发病时可能类似于流感。其最明显的症状是牛眼状皮疹。但美国国家过敏和传染病研究所 (NIAID) 指出,至少有四分之一的莱姆病患者没有出现明显的皮疹。
局限性莱姆病最常见的特征是缓慢扩大的皮肤病变或皮疹,称为游走性红斑 (EM)。这种皮疹通常在传播疾病的蜱叮咬后 3 到 30 天(平均 7 天)出现。
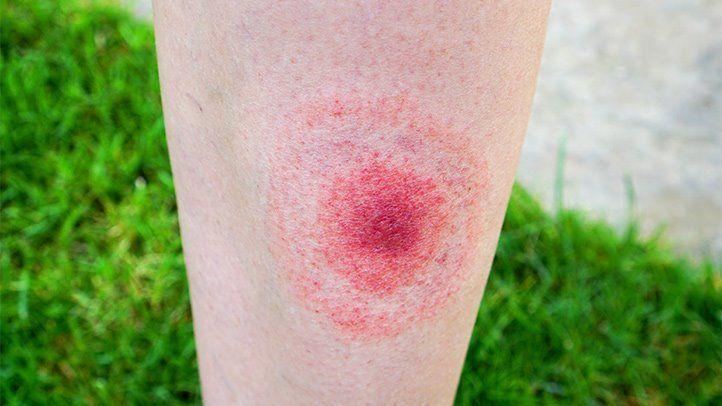
Anastasia Kopa/Shutterstock
在向疾控中心报告的莱姆病病例中,约有 70% 的莱姆病病例,游走性红斑是该病的最早征兆。
某些特征可以帮助识别游走性红斑: 它从蜱虫叮咬处的扁平或略微凸起的红点开始,然后扩展为直径达73 厘米(28.7 英寸)的圆形皮疹(如上图)。
它可以出现在身体的任何部位(咬伤部位),但最常见于成人的下肢、臀部和腹股沟,以及儿童的头部和颈部。
皮疹中心周围可能会出现一个清晰的环,使其看起来像牛眼(中心圆圈周围有一个清晰的环,周围环绕着一个更大的皮疹)。
它摸起来可能是发热的,但很少疼痛或发痒。
虽然典型的莱姆病皮疹呈牛眼状,但并非所有的游走性红斑病例看起来都一样。患者可能会出现红色、扩大的病灶,中央有皮肤结痂;多处红色病变;红色椭圆形斑块;根据疾病预防控制中心的说法,或出现蓝色皮疹。
除了游走性红斑外,局部莱姆病患者可能会出现类似流感的症状,包括发烧和发冷、头痛、疲劳、肌肉和关节疼痛、全身不适(不适)和淋巴腺肿胀。
莱姆病会导致关节疼痛急剧增加和大量肿胀,所以有些人觉得特别累。但是也有大约 20% 的莱姆病患者除了游走性红斑症外没有任何症状。
如果莱姆病得不到治疗,皮疹通常自行消退,但是细菌会进入血小管,并传播到身体其他部位。
神经系统并发症可在早期播散性(第二阶段)莱姆病中开始发展。
莱姆病并发症可能包括:
——视力障碍
——注意力不集中
——易怒
——睡眠和记忆障碍
——腿部和手臂的神经损伤(神经病)
也可能出现其他非神经系统并发症,例如严重的关节炎、持续性疲劳、情绪障碍以及危及生命的心脏、肺和神经系统疾病。
莱姆病的后期症状
在早期播散性(第二阶段)莱姆病中,在蜱叮咬后数周至数月发生,可能会出现其他症状,包括:
额外的红斑移行病变神经疼痛;
面部麻痹或贝尔麻痹,面部一侧肌肉麻痹或无力;
莱姆心脏炎:莱姆病细菌进入心脏组织并干扰协调心脏跳动的正常过程,症状包括心悸、胸痛或气短。

晚期播散性(第三阶段)莱姆病在感染开始后数月至数年发生,可能导致:
伴有严重关节疼痛和肿胀的关节炎,尤其是膝盖等大关节
肌腱、肌肉、关节和骨骼疼痛
肌肉运动异常
手或脚麻木和刺痛
认知问题,包括言语和短期记忆问题
脑膜炎 引起的严重头痛和颈部僵硬 (覆盖脊髓和大脑的膜发炎)
什么情况下,从蜱到人类传播风险较大?
受感染蜱的比例因地理区域和蜱在其生命周期中的阶段而异。 在新英格兰南部的高度流行地区,若虫感染的几率约为20%-30%,成年蜱的感染率为30% -50%。
根据动物的实验研究,要传播伯氏疏螺旋体,受感染的若虫蜱通常必须至少进食 36 至 48 小时,受感染的成年蜱必须至少进食 72 小时,然后传播风险才会变得很大。 这些实验结果在一项人类研究中得到证实,在该研究中,对于已进食至少 72 小时的若虫蜱,从蜱(可以评估其进食持续时间)到人类的传播风险为 25%。
研究表明,在大多数被蜱虫叮咬的情况下,蜱虫进食的时间不到 48 小时,这在一定程度上解释了在流行地区被蜱虫叮咬后患莱姆病的风险低(1%–3%)。未被识别的叮咬可能会导致莱姆病的风险更高,因为蜱虫可能会吃饱并更有可能传播感染。
什么情况下容易被蜱叮咬?
一个人被蜱虫咬伤和患莱姆病的几率取决于他们居住、旅行或谋生的地方。
感染莱姆病的常见风险因素包括:

长时间在树木繁茂的地方或草地,田地,庭院,特别是在美国东北部和中西部
裸露的皮肤,会让蜱虫更容易附着或叮咬
不正确地去除蜱虫或在它们附着在皮肤上 48 小时或更长时间后才去除,这会使叮咬处的细菌进入皮肤
在评估莱姆病患者时,首先应考虑:
莱姆病的体征和症状 ,患者接触感染蜱的可能性,其他疾病可能引起类似症状的可能性。
然后进行CDC建议的对莱姆病的两步检测。
这两个步骤都是必需的,并且可以使用相同的血液样本完成。如果第一步是阴性的,则不建议进行下一步测试。
如果第一步是阳性的或不确定的(“模棱两可”),则应执行第二步。仅当第一次测试为阳性(或模棱两可)而第二次测试为阳性(或某些测试模棱两可)时,总体结果才是阳性。
抗体产生
要记住,大多数莱姆病测试旨在检测身体对感染产生的抗体。
抗体可能需要数周时间才能产生,因此如果最近才感染,患者可能会检测为阴性。
感染消失后,抗体通常会在血液中持续存在数月甚至数年;因此,该测试不能用于确定治愈。
检测的准确性
感染其他疾病,包括一些蜱传疾病,或一些病毒、细菌或自身免疫性疾病,可能导致假阳性检测结果。
不过莱姆病的血液检测只有 65% 或更少是正确的。与其他传染病的血清学检测一样,检测的准确性取决于被感染的时间。在感染的最初几周内,例如当患者出现游走性红斑皮疹时,预计检测结果为阴性。
一些测试会给出两种抗体的结果,IgM 和 IgG。如果患者患病超过 30 天,则不应考虑阳性 IgM 结果。
感染几周后,FDA 批准的测试具有非常好的敏感性。
感染初期,在被蜱虫叮咬后的最初几周内接受抗生素的人可能没有完全发展的抗体反应,或者可能因产生抗体反应的水平太低而无法检测到。
针对莱姆病细菌的抗体通常需要几周的时间才能产生,因此即使被感染,在此之前进行的检测也可能呈阴性。在 4-6 周后,测试才可能呈阳性。
PCR,测序和培养
PCR或测序可以提供各种样本中伯氏疏螺旋体核酸的高度特异性证据,包括滑液、皮肤活检组织、血液和脑脊液 。然而,其临床效用受到低灵敏度(尤其是血液和脑脊液样本)及其潜在污染的限制。
滑液PCR 对莱姆关节炎的敏感性 > 75%,可能与其他滑液分析结合使用,以区分莱姆关节炎和其他关节炎 。
对血液 PCR 的研究发现,它的高特异性被其缺乏临床敏感性和污染的可能性所抵消。因此,PCR 尚未被普遍标准化或优化用于诊断莱姆病。然而,一些临床实验室提供了疏螺旋体属的 PCR 检测,血液 PCR 已显示出检测新基因种B. miyamotoi 和B. mayonii 的效用。
由于伯氏疏螺旋体是一种生长缓慢的菌,目前的培养方法敏感性较差。通常不建议将培养用于研究以外的目的,或用于证实在以前未被识别有感染风险地区感染的疾病。
根据我们的检测,可以看出粪便菌群检测结果也可以辅助判别是否感染了伯氏疏螺旋体,而且粪便里检测到有一定概率表明血液里也存在了。这种情况可以根据自身症状和是否接触过蜱虫活动区进一步判别,不过目前类似PCR和粪便菌群测序等测试目前都只能作为辅助判别。
如果你被蜱虫咬过并且它嵌入你的皮肤,最好的去除方法是使用细尖镊子。

图源:CDC
将镊子尽可能靠近皮肤,将蜱虫稳步向上拉以取出它的身体(包括它的嘴部),并彻底清洗咬伤处和手。即使没有看到蜱虫,如果在去过可能有蜱虫的区域后出现皮疹、发烧、发冷或头痛,也要特别留意和检查身体。
Thinkstock; Getty Images
抗生素治疗
抗生素是目前唯一已知的有效治疗莱姆病的方法。
在大多数情况下,莱姆病可以通过两到三周的抗生素疗程来解决,通常是强力霉素(也具有抗炎特性)或阿莫西林。
通常,治疗开始(和完成)越早,恢复就越快。
成人和儿童早期莱姆病的标准治疗方法是口服抗生素。 不过不同的人群使用抗生素不同,要遵循医生的建议。
如果莱姆病进展到更晚期并累及神经系统,则可能需要静脉注射抗生素。这些通常开处方 14 到 28 天,可以消除感染,但它们可能会引起副作用,包括白细胞计数降低、轻度至重度腹泻,或其他与莱姆病无关的抗生素耐药生物定植或感染。
替代和补充疗法
除抗生素外, 科学家们还在探索莱姆病的补充和替代医学。有针对莱姆病患者销售的替代或补充疗法,但没有科学证据证明它们有效,甚至可以安全使用。
发表在 2020 年 2 月出版的《医学前沿》杂志上的一项研究发现,相对低浓度 (1%) 的七种天然草药提取物可能对伯氏疏螺旋体有效,但是临床使用还需要进一步证明。
【1】避开木质、灌木丛和草地,尤其是在 5 月、6 月和 7 月。
【2】穿浅色衣服,如果蜱爬到身上时你可以及时发现它。
【3】穿长裤、长袖衬衫和覆盖整个脚的鞋子(不要穿凉鞋),把裤腿塞进袜子或鞋子里,把衬衫塞进裤子里。戴帽子保护头部。
【4】在衣服和裸露的皮肤区域喷洒含有避蚊胺的驱虫剂。
【5】如果在林荫小道上,请走在中间,尽量避开灌木和草地。
【6】从户外进来时,请立即脱掉衣服,并在高温下洗涤并晾干。
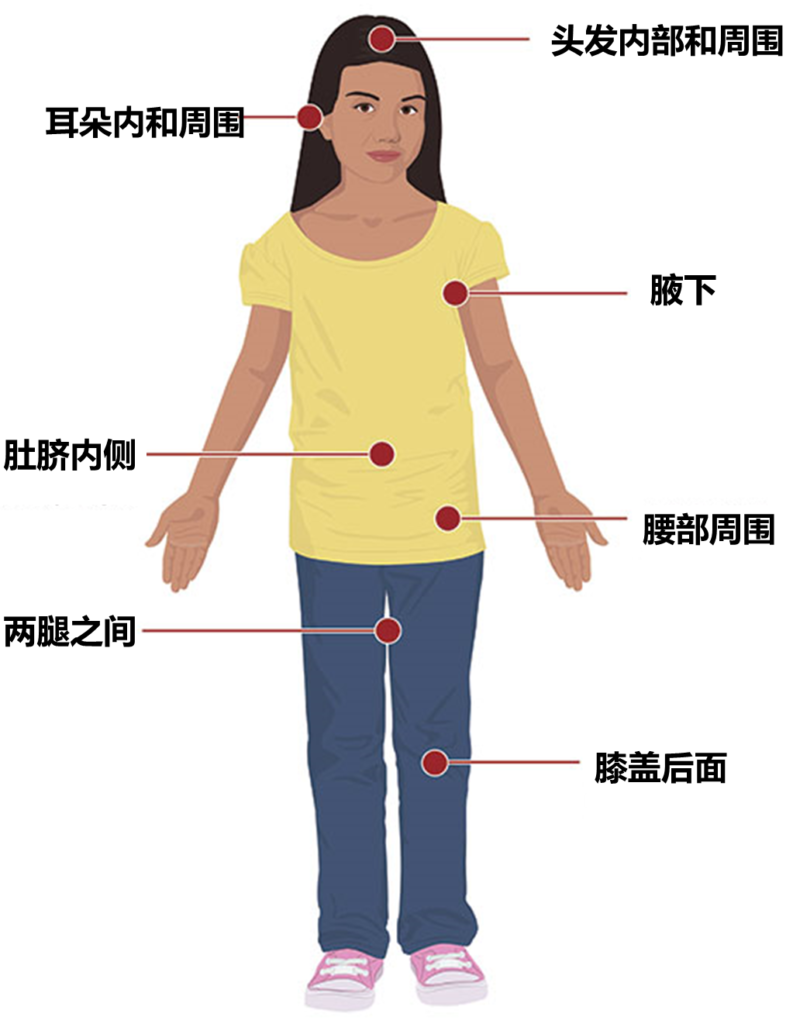
【7】户外活动后仔细检查身体和头部是否有蜱虫。尤其是身体的这些部位:
腋下、耳朵内和耳朵周围、肚脐内侧、膝盖后面、在头发内部和周围、两腿之间、腰部周围。
附录:关于莱姆病的常见问题
被蜱虫叮咬了,患莱姆病了吗?
被蜱虫叮咬后感染莱姆病的几率取决于蜱虫的类型、感染地点以及它附着在身上的时间。
在美国,许多类型的蜱虫会咬人,但只有黑腿蜱虫会传播导致莱姆病的细菌。此外,只有美国东北部和中北部高度流行地区的黑腿蜱通常被感染。最后,黑腿蜱需要附着至少 24 小时才能传播莱姆病。
对于被蜱虫叮咬,要引起重视,除了莱姆病之外,也有传染其他疾病的可能性。
莱姆病会通过性传播吗?
没有可靠的科学证据表明莱姆病是通过性接触传播的。已发表的动物研究不支持性传播(Moody 1991;Woodrum 1999),并且莱姆病螺旋体与这种暴露途径不兼容(Porcella 2001)。传播莱姆病的蜱虫非常小,很容易被忽视。因此,即使其中一方或双方不记得被蜱虫叮咬,生活在同一家庭的性伴侣也有可能因蜱虫叮咬而被感染。
莱姆病会通过母乳传播吗?
没有关于莱姆病通过母乳传播给婴儿的报告。如果在被诊断出患有莱姆病的时候还在母乳喂养,请告知医生,尽可能开出在母乳喂养时可以安全使用的抗生素。
莱姆病会通过输血途径传播吗?
尽管没有莱姆病病例与输血有关,但科学家们发现莱姆病细菌可以生活在一个活跃的感染者的血液中。接受抗生素治疗的莱姆病患者不应献血。
怀孕了,怀疑有患莱姆病,该怎么办?
怀孕期间未经治疗的莱姆病可导致胎盘感染。从母亲传播到胎儿是可能的,但很少见。幸运的是,通过适当的抗生素治疗,不良分娩结果的风险不会增加。
* 没有已发表的研究评估母亲在怀孕期间患上莱姆病的儿童的发育结果。
如何知道是否已经彻底治愈?
没有任何测试可以“证明”治愈。
莱姆病测试检测人体免疫系统产生的抗体,这些抗体可以在感染消失后持续很长时间。这意味着,如果血液测试呈阳性,那么即使细菌不存在,它也可能会持续数月甚至数年呈阳性。
如果说PCR研究工具可以检测某些患者的细菌 DNA。但研究表明,死细菌的 DNA 片段在治疗后数月内仍可检测到。剩余的 DNA 片段没有传染性。仅仅因为感染的 DNA 片段还存在, 并不意味着细菌是活的或有活力的。
一旦得了莱姆病,就会一直持续下去吗?
不会。在感染早期接受抗生素治疗的患者通常会迅速完全康复。大多数在疾病晚期接受治疗的患者也对抗生素反应良好,尽管有些患者可能对神经系统或关节造成长期损害。
但也有可能存在,接受推荐的 2 至 4 周抗生素疗程的莱姆病患者在完成治疗时出现疲劳、疼痛或关节和肌肉酸痛等症状。
在少数情况下,这些症状可持续 6 个月以上。这些症状无法通过更长疗程的抗生素治愈,但随着时间的推移,它们通常会自行改善。
主要参考文献
Shapiro ED. Borrelia burgdorferi (Lyme disease). Pediatr Rev. 2014;35(12):500-509. doi:10.1542/pir.35-12-500
Tilly K, Rosa PA, Stewart PE. Biology of infection with Borrelia burgdorferi. Infect Dis Clin North Am. 2008;22(2):217
Imaging in Lyme neuroborreliosis.Insights into Imaging(2018)9:833–844.
Lyme borreliosis:diagnosis and management.BMJ 2020;369:m1041.
Brainstem encephalitis in neuroborreliosis:typical clinical course and distinct MRI findings.J.Neurol.2020 Aug 28.
Centers for Disease Control website. Lyme disease. www.cdc.gov/lyme. Updated December 16, 2019. Accessed April 7, 2020.
Steere AC. Lyme disease (Lyme borreliosis) due to Borrelia burgdorferi. In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases. 9th ed. Philadelphia, PA: Elsevier; 2020:chap 241.
Wormser GP. Lyme disease. In: Goldman L, Schafer AI, eds. Goldman Cecil Medicine. 26th ed. Philadelphia, PA: Elsevier; 2020.
What Is Lyme Disease? Symptoms, Causes, Diagnosis, Treatment, and Prevention. Joseph Bennington, Sanjai Sinha, 2020, 11
Lyme Disease Treatment. Joseph Bennington, Joseph Bennington, Castro Medically, 2018, February 23
How ticks spread disease, Content source: Centers for Disease Control and Prevention, National Center for Emerging and Zoonotic Infectious Diseases (NCEZID), Division of Vector-Borne Diseases (DVBD)
Shapiro ED. Borrelia burgdorferi (Lyme disease). Pediatr Rev. 2014;35(12):500-509

谷禾健康
说起蟑螂,大部分人都不太喜欢,甚至生理性恐惧…
你可能有100个讨厌它的理由,见到它就想消灭它,然而怎么都灭不完…


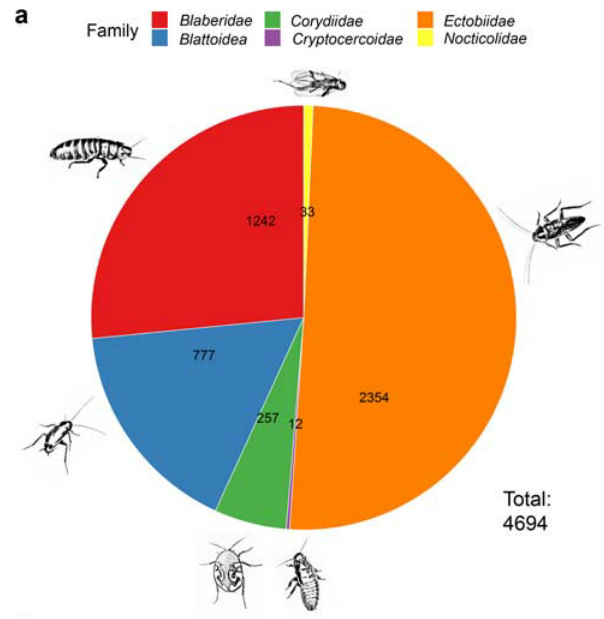
算起来,蟑螂早在3亿年前就已经存在了。蟑螂在线数据库中登记了4685种蟑螂(截止2020.8)。它拥有极强的适应力,亿万年来生生不息,广泛分布在世界各个角落。


可以忍受很长时间的饥饿和脱水。例如,美洲大蠊在没有食物和水的情况下可以存活1个月。
一些雌性蟑螂在交配后会吃掉雄性蟑螂。
蟑螂也可以通过单性生殖繁殖。
一些雌性蟑螂可以在一次交配后终生储存精子,使卵在没有雄性存在的情况下受精。
几乎所有的蟑螂都有内共生细菌,能够将尿素和氨水中的氮回收到氨基酸中。

的确,蟑螂可以通过粪便等方式传播潜在的致病菌,给我们造成了一定的困扰;然而,从另一方面考虑,尽管蟑螂可能携带致病细菌,但大多数菌株是无害的,细菌产生代谢物或蛋白质,具有潜在的工业应用价值。
那么,如何“变害为宝”,在生物技术应用中发挥价值?本文来为你详细介绍下。
超过99%的蟑螂不是寄居性害虫,而是生活在腐烂的树叶中、树皮下、石头下或土壤中,而这一巨大而未开发的资源很可能提供丰富的微生物多样性来源。
Blattabacterium 菌株 BPLAN基因组详细分析显示,13%的蛋白质编码基因用于氨基酸生物合成,7.8%用于辅酶的生产。昆虫宿主将尿酸(以尿酸盐的形式储存在尿细胞中)转化为尿素,然后由Blattabacterium 输入并转化为氨。
布拉德细菌酶谷氨酸脱氢酶(GdhA)催化将氨加到2-氧代戊二酸中,生成D-谷氨酸,然后可以将其转化为大多数其他氨基酸。
此外,蟑螂粪便中的真菌活性与微生物产生的化合物有关。
昆虫被认为是产生生物活性分子的微生物的重要来源,尤其是蟑螂,鉴于其独特的进化历史和弹性,它们是具有代谢能力细菌的家园。
蟑螂是人类住所和医疗环境中的危险害虫,是细菌感染的载体。两项经典的研究将卫生中心消灭蟑螂与较低的感染频率,特别是鼠伤寒沙门氏菌和肝炎发病率联系在一起。
有强有力的证据表明,幽门螺杆菌、分枝杆菌、铜绿假单胞菌、沙门氏菌和其他细菌能够通过蟑螂消化系统存活下来。它们通常以腐烂的有机物质为食,因此能传播致病菌。此外,蟑螂的一些细菌分离物显示出抗生素耐药性。
然而,没有直接证据表明蟑螂会传播医院感染,根除蟑螂与降低感染率之间的联系可能与更普遍的清洁度改善有关。最近一项强调蟑螂与传染病之间关系的综述得出结论,尽管蟑螂会增加风险,医院不应容忍蟑螂,但目前还没有确切证据证明蟑螂直接参与了传染病向患者的传播。
从蟑螂中培养出来的大多数细菌是变形菌门。
培养方法的一个主要优点是它有助于对分离的细菌进行基因组、转录组学、蛋白质组学和代谢组学分析,允许直接的生物技术开发。
另一方面,非培养方法可以更真实地了解微生物生态位的真实多样性,是分析细菌群落的金标准。然而,对数据的解释应谨慎,因为随着时间的推移,菌群组成的变化以及同一菌群个体之间的差异,很难对数据进行概括。
微生物组学研究结果受到生物因素的影响,如年龄、性别和健康状况;环境因素,如饮食、温度和湿度;以及分析方法(DNA提取、引物、测序、数据库和生物信息学流程)的差异,虽然影响程度较小。
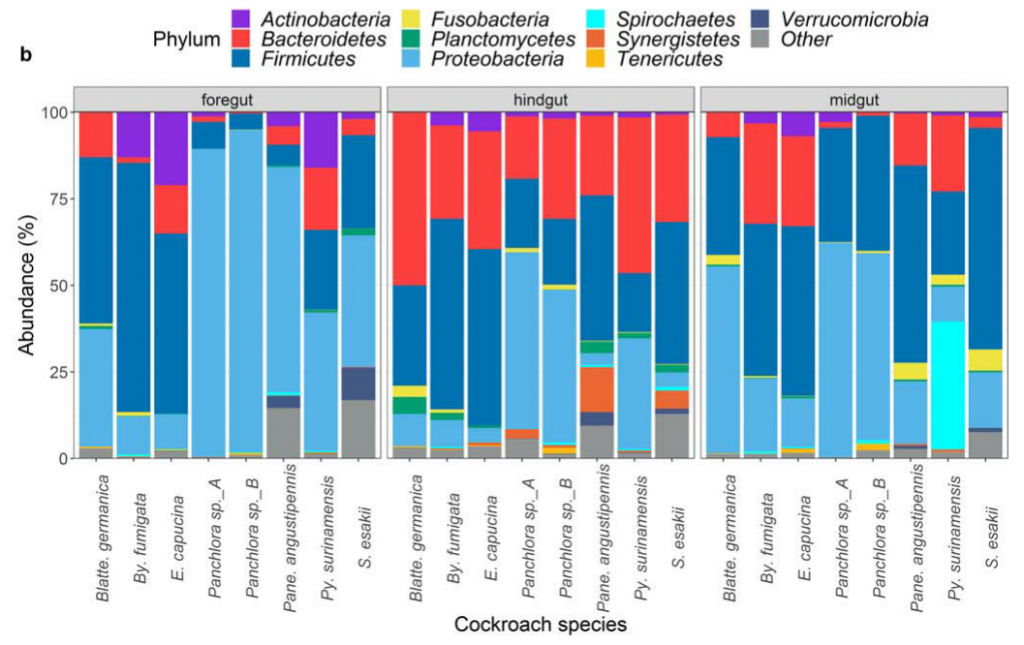
据研究,蟑螂菌群主要的门是厚壁菌,其次是拟杆菌,最后是变形菌,三者加起来占细菌多样性的80%以上。
厚 壁 菌 门
厚壁菌在蟑螂的中肠最丰富( 43%),前肠30%,后肠34%,中肠的碱性更强(pH值6.1–8.9),大量嗜碱需氧细菌属芽孢杆菌、拟杆菌属和肠球菌在那里大量繁殖。

芽孢杆菌
芽孢杆菌属很容易从蟑螂中培养出来,特别是与蜡样芽孢杆菌和枯草芽孢杆菌有关的菌株。
分子微生物学研究表明,在蟑螂中广泛存在芽孢杆菌科的不同分支,包括芽孢杆菌属、地芽孢杆菌属Geobacillus、海洋芽孢杆菌属Oceanobacillus、尿素芽孢杆菌属Ureibacillus以及其他相关分类群,如类芽孢杆菌属Paenibacillus和赖氨酸芽孢杆菌属Lysinibacillus以及几个未分类群。
蜡样芽胞杆菌的丝状形态被称为节状体,附着在肠道上皮细胞上。蜡样芽孢杆菌和相关菌,如炭疽芽孢杆菌和苏云金芽孢杆菌可以分泌裂解酶和毒素,可在人类和其他动物中引起疾病。
蜡样芽胞杆菌B1分离自克氏芽胞杆菌Blaberus craniifer, 对马德拉大蠊具有高致病性,磷脂酶C对这种作用负责。
从蟑螂中分离出的枯草芽孢杆菌BGI-1菌株,对球孢白僵菌Beauveria bassiana表现出很强的杀菌活性。
另一种从Pe. americana分离出来的芽孢杆菌菌株29K,在其他芽孢杆菌菌株中表现出最强的角质溶解和蛋白水解活性,在7天内完成羽毛消化。
由此我们可以看到蟑螂芽孢杆菌的潜力,特别是生物活性代谢物和工业上有价值的酶的生产,以及作为生产重组蛋白的平台。
葡萄球菌
金黄色葡萄球菌是最常见的分离种。葡萄球菌大量存在于樱桃蟑螂的后肠中,其他蟑螂中较少。
虽然金黄色葡萄球菌是一种共生细菌,无症状地寄居在约30%的人类群体的皮肤和口腔粘膜上,但它也能获得毒力并引起危险的感染。
蟑螂体内金黄色葡萄球菌的显著存在,使蟑螂有了传播病原体的坏名声,尤其是一些医院蟑螂中分离出了抗生素抗性金黄色葡萄球菌菌株。
乳杆菌
乳杆菌目在蟑螂中普遍存在,特别是肠球菌属和链球菌属。乳酸杆菌属是东方蜚蠊和Pe. americana的一个属。
在无培养方法中,乳杆菌科在枯叶蟑螂Ergaula capuchina和 Byrsotria fumigata 中特别丰富,占40%以上。
肠球菌和乳酸杆菌是常见的肠道细菌,尽管它们的确切作用尚不清楚,但它们可能通过将糖类转化为易于吸收的乙酸盐和乳酸来提高食物的消化率。
一些肠球菌是与医院感染相关的条件致病菌,在昆虫中,它们转移到血淋巴与疾病有关。另一方面,用肠球菌或乳酸杆菌喂养昆虫可以防止苏云金芽孢杆菌引起的死亡。
肠球菌可以产生细菌素来抑制竞争细菌的生长
并且由于它们自然存在于许多手工食品中,因此它们可以直接用作发酵剂培养物或纯化抗生素肽的来源。
例如, 乳酸链球菌肽是一种授权食品防腐剂,用于香肠、奶酪和其他肉类和奶制品。在食品加工过程中,它是安全的、耐热的,但可被胃蛋白酶和胰蛋白酶降解,因此对天然肠道微生物没有影响。
从尼日利亚一只蟑螂中分离出的粪肠球菌E18菌株被证明能产生肠毒素或具有强抗菌活性的细菌素混合物。
我们知道从蜜蜂中分离出的乳酸杆菌已经被提议作为替代益生菌,那么类似的概念也适用于蟑螂的乳酸杆菌。
梭状芽孢杆菌
蟑螂中肠和后肠的缺氧部分是厌氧菌的家园,尤其是梭状芽胞杆菌,梭菌已从Blatta orientalis,Eu. posticus 和 Pe. americana 分离。其他还有属于梭状芽孢杆菌科(梭菌属、Paeniclostridium、Paraclostridium、八叠球菌Sarcina)、真杆菌科(真杆菌属)、毛螺菌科(Blautia、丁酸弧菌属Butyrivibrio、粪球菌属Coprococcus)、颤螺菌科Oscillospiraceae(粪杆菌属、瘤胃球菌属)、Peptoniphilaceae(Finegoldia)和消化链球菌科(梭状芽孢杆菌属、消化链球菌属)
另外还有两个不太常见的厚壁菌纲也从蟑螂身上培养出来的,Tissierellia、Erysipelotrichia。
B. blatticola是一种厌氧杆状细菌,能从D-葡萄糖中产生甲酸盐、乙醇和乙酸盐。
此外,梭状芽孢杆菌目的毛螺菌科和疣微菌科在所有蟑螂的后肠中有特别好的代表性(5-28%)。
有趣的是,韦荣球菌科被认为是畜牧业中益生菌的潜在来源,因为它减少了瘤胃中乳酸的积累,提高了整体生产力,同时也阻止了致病菌在猪和鸡的定殖。
克里斯滕森菌科(Christensenellaceae)是2012年根据从人类粪便中提取的一种物种确定的,它是当今研究的重要焦点,因为它能促进健康,被认为是一种益生菌。这个菌也已通过分子方法在蟑螂(蜚蠊)中检测到,但尚未从蟑螂中培养出。
从蟑螂中分离出的一些梭状芽孢杆菌菌株可以降解羧甲基纤维素,并可用于生物炼制和生物转化过程,将廉价且丰富的纤维素转化为可发酵糖,然后将其转化为乙酸、丙酮、丁醇、乙醇,或其他产物。
富含复杂碳水化合物(如麸皮)的饮食可以提高蟑螂肠道中氢气的生成。这可能是由大量梭菌介导的,也可能是在拟杆菌的帮助下。
由CO2还原产生的乙酰化也发生在蟑螂的内脏和梭状芽孢杆菌Lowell cluster A中,它们是这种转化的部分原因。利用这种过程捕获大气中的二氧化碳有助于减缓气候变化。
拟 杆 菌 门
非培养方法研究表明,拟杆菌门的相对丰度仅次于厚壁菌门。但在某些物种中,如大蠊属和小蠊属的室内蟑螂,拟杆菌目通常是最突出的一门。拟杆菌物种优先定居在蟑螂后肠,其特点是缺氧和还原。拟杆菌是非产孢的专性厌氧菌。
拟杆菌目在蟑螂中最丰富,最常见的科是以树叶和木材为食的蟑螂中的紫单胞菌科Porphyromonadaceae,以及杂食性蟑螂中的理研菌科Rikenellaceae.
拟杆菌属存在于以落叶为食的蟑螂的中肠和后肠,但在以木材为食的蟑螂中尚未发现,这表明这些细菌能够消化纤维素、淀粉和果胶等复杂多糖。
对蟑螂来源的拟杆菌、Dysgonomonas、Paludibacter、Parabacteroides分离株的全基因组测序和体外试验证实了这一发现。这些细菌产生强大的降解酶,在食品/饲料、纺织、造纸和化妆品行业以及农业中具有潜在的应用。
从蟑螂后肠分离得到黄色金黄杆菌菌株FR2。Blattabacterium属于黄杆菌目,蟑螂中现存的代表黄杆菌目的可培育细菌很有趣,因为它们可能是Blattabacterium进化的中间形式。
此外,黄杆菌在工业生物技术的背景下是有用的,因为它们产生柔红霉素色素以及水解酶。
变 形 菌 门
变形菌是蟑螂中最常被培养的细菌,其中丙型变形菌纲尤其丰富。变形菌在前肠最为丰富(~ 48%),中肠(~ 31%)和后肠(~ 19%)较少,可能反映了前肠的酸性和需氧环境(pH 5.0–6.8)。

根据分子研究,肠杆菌目(特别是肠杆菌科)最丰富,其次是黄单胞菌目和假单胞菌目。
沙雷氏菌
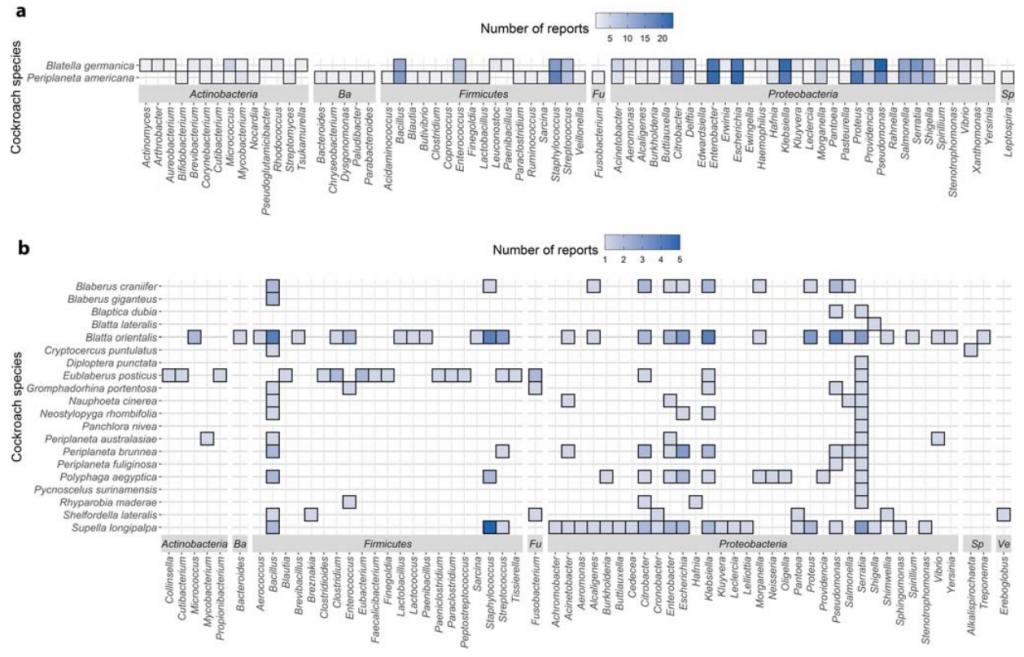
沙雷氏菌是蟑螂中最常见的分离属。共有21种得到验证,其中5种(液化沙雷氏菌Serratia liquefaciens、粘质沙雷菌Serratia marcescens、气味沙雷菌Serratia odorifera、普城沙雷菌Serratia plymuthica和深红沙雷菌菌Serratia rubidaea)已被分离。
然而,所有病例的鉴定都是基于表型和生化特征的,并不像16srRNA基因测序那样精确。在健康、生病和死亡的昆虫中都发现了沙雷菌,它们是正常昆虫的菌群。
它们也可能是条件致病菌,尤其是粘质沙雷菌通常在拥挤的群体中引起红色疾病。粘质沙雷菌分泌的几丁质酶和蛋白酶在昆虫血腔中是剧毒的。
嗜虫沙雷氏菌Serratia entomophila通过表达质粒编码的Sep毒素(抑制消化酶的分泌)介导引起新西兰蛴螬的琥珀病。
其他沙雷氏菌物种显然是共生的,例如,沙雷氏菌共生菌是蚜虫中布氏沙雷氏菌的共生菌,为宿主提供必需的代谢物。
肠杆菌科的其他成员,尤其是柠檬酸杆菌属、肠杆菌属、埃希氏菌属和克雷伯氏菌属经常从蟑螂中分离出来,而其他属则不太突出。虽然许多肠杆菌科细菌可以成为重要的人类病原体,但生活方式广泛,基因型和表型多样,因此,致病性无法从分类学推断。
昆虫源性肠杆菌科的生物技术应用包括它们向害虫传递有毒基因的能力,它们被用作植物刺激源和抗菌素代谢物及其在昆虫饲养设施中的用途。Shimwellia blattae最初是从东方小蠊以及后来从其他蟑螂中分离出来的,有趣的是,它可以从头合成钴胺素,并已被开发为维生素B12的生物技术来源。
假单胞菌目
不动杆菌属和假单胞菌属属于假单胞菌目,常从蟑螂中培养出来,而培养方法的研究也表明,它们在潜伏蟑螂中非常丰富(相对丰度>16%)。
由于普遍存在抗生素耐药性,鲍曼不动杆菌Acinetobacter baumanii 或铜绿假单胞菌引起的人类感染在临床实践中难以治疗,但在从蟑螂分离的铜绿假单胞菌菌株中未发现耐药性证据。
假单胞菌在生物技术中非常重要,不仅因为它们产生生物活性代谢物,而且还用于生物修复,是工业过程中强大的溶解酶(蛋白酶、脂肪酶)的来源。
从东方小蠊分离到的嗜麦芽乳杆菌OG2可降解有毒有机氯农药硫丹,将其用作硫源,并将其转化为毒性较低的代谢物。
醋杆菌科
醋杆菌科在昆虫中广泛分布,这一分支菌在工业氧化反应中是有用的(如山梨糖和醋酸的生产),所以蟑螂衍生的醋杆菌科将来有可能被用于这一用途。
鞘氨醇单胞菌
鞘氨醇单胞菌 Sphingomonas paucimobilis 是一种与医院感染相关的条件致病菌,也被应用于生物修复,并且可以合成结冷胶。
粪产碱菌
粪产碱菌Alcaligenes faecalis存在于昆虫病原线虫体内,注射到大蜡螟的血腔内可造成损伤。
昆虫源Alcaligenes表现出抗真菌活性,并与无色杆菌属(Achromobacter)共同产生生物活性特异性代谢产物,类似于嗜酸杆菌Xenorhabdus和发光杆菌Photorhabdus.
脱硫菌
在杂食性蟑螂的后肠,尤其是脱硫菌目和脱硫弧菌目对生物技术过程非常有用,因为它们将硫酸盐还原为硫化物。已应用于受污染的土壤中,降低了可溶有毒镉的生物有效性,而镉仍不溶于硫化物。
放 线 菌 门
放线菌是重要类,因为链霉菌科产生一系列特殊的代谢产物。该门通常在蟑螂中大量存在(相对丰度为13-21%),但在以落叶为食的物种中则较少,双歧杆菌目和棒状杆菌目是最普遍的。
放线菌也存在于木虱蟑螂的产物中,但数量较少(1.7-4.1%)。分枝杆菌是一个经常被培养的属,并且因为一些物种是人类致病菌,能够通过蟑螂消化系统存活下来,蟑螂与分枝杆菌病的传播有关。
微球菌属、棒状杆菌属和角质杆菌属也常从蟑螂中培养出来。值得注意的是,白蚁是链霉菌科细菌的丰富来源,它们具有保护和维持菌落的功能,但从蟑螂中分离出的物种很少。首次报道的与蟑螂相关的链霉菌种被发现由反复感染蟑螂的线虫携带,但“leidnematis链霉菌”这一物种并未得到验证,目前在任何采集中都没有发现。
球形链霉菌WA5-2-7是近年来从蟑螂肠道培养出来的。并被发现与白化链球菌的昆虫分支相匹配。从40 L球形芽孢杆菌WA5-2-7培养液中纯化出具有抗耐甲氧西林金黄色葡萄球菌(MRSA)活性的抗生素放线菌素X2和柯利霉素A。强调蟑螂相关链霉菌的生物技术潜力。
梭 杆 菌 门
梭杆菌门主要见于以木材为食的蟑螂的中肠,相对丰度为2-7%,杂食性蟑螂的后肠中相对丰度为0.2-6.3%。
梭杆菌与拟杆菌相似(它们是革兰氏阴性、无孢子、厌氧菌),但根据16srRNA序列,它们聚集在不同的组中。它们是人类口腔和肠道的正常菌群,但有些物种是致病的,例如,坏死梭杆菌引起口咽感染,称为Lemierre综合征,而F.nucleatum与结肠癌有关。
F.necrophorum从Eu. posticus分离出坏死菌。这种蟑螂也是多形性物种变种的家,在它的生命周期中在杆状和球菌状之间转换。
梭杆菌用于生产琥珀酸的生物技术过程中,也是生物转化应用中作为酶的来源。
螺旋体门(Spirochaetes)
从一些蟑螂中分离出螺旋体门的螺旋形和一般厌氧菌,特别是钩端螺旋体属和密螺旋体属是相关的,因为这些属的一些物种是公认的人类病原体。
分子生物学研究表明,在蟑螂C. punctulatus和E. capucina的后肠中有大量的螺旋体,相对丰度达到8%左右,Py. surinamensis的中肠也有。
在从食木蟑螂C.punculatus分离出菌株JC227后,提出了一个新的属(碱性螺旋体),并在该属中添加了其他嗜碱螺旋体,其中包括从白蚁中分离出的一个物种。
碱性纤维素纤维素JC227可在高pH值和高盐浓度下降解纤维素,因此适用于洗涤剂工业中纤维素材料的生物转化。
浮霉菌门(Planctomycetes)
浮霉菌存在于以木材为食的蟑螂和杂食性蟑螂的后肠中,其相对丰度为0.2-8.4%。
浮霉菌能产生多种特殊的代谢物,发现具有未知代谢潜力的新物种可能会在医药和农药工业中带来新的应用。
疣微菌门(Verrucomicrobia)
据培养方法研究,该门在木食和杂食性蟑螂中有所代表,但从蟑螂中只培养出一种疣微菌门的单一菌株。
从蟑螂Sh. lateralis后肠中分离到一种微需氧植物黄褐假丝酵母(Ereboglobus luteus)。这种细菌可以代谢果胶,但不能在好氧环境下发育。
疣微菌是厌氧污泥降解群落的主要组成部分,因此可以开发用于厌氧生物炼制。
大多数与蟑螂相关的细菌都属于变形菌,厚壁菌和拟杆菌,合起来占微生物总数的80%以上。
在蟑螂中易于培养的细菌中,大多数研究集中在革兰氏阴性大肠菌,葡萄球菌和分枝杆菌的分离上,因此,蟑螂被认为是不健康的害虫,对健康构成威胁。的确,蟑螂可在粪便中传播病原体,应从食物制备区域和医疗机构中消除。
但是,蟑螂也可以是生物技术上有用有前途的微生物资源,因为蟑螂与细菌共同进化,因此与土壤细菌相比,它们可能产生毒性较小的抗菌剂,以确保宿主存活。
当然也许更重要的是扩大微生物在生物精炼厂,生物修复以及药物和农用化学产品以及工业酶的开发中的生物技术应用。
参考文献:
Lee B, Hwang JS, Lee DG (2019) Induction of apoptosis-like death byperiplanetasin-2 in Escherichia coli and contribution of SOS genes.Appl Microbiol Biotechnol 103(3):1417–1427
Chen Z, Ou P, Liu L, Jin X (2020) Anti-MRSA activity of actinomycinX2 and collismycin a produced by Streptomyces globisporus WA5-2-37 from the intestinal tract of American cockroach (Periplanetaamericana). Front Microbiol 11:555
Shi Y-M, Bode HB (2018) Chemical language and warfare of bacterialnatural products in bacteria–nematode–insect interactions. Nat ProdRep 35(4):309–335
Ali SM, Siddiqui R, Ong S-K, Shah MR, Anwar A, Heard PJ, Khan NA(2017) Identification and characterization of antibacterial compound(s) of cockroaches (Periplaneta americana). Appl MicrobiolBiotechnol 101(1):253–286
Guzman Juan,Vilcinskas Andreas,Bacteria associated with cockroaches: health risk or biotechnological opportunity?[J] .Appl Microbiol Biotechnol, 2020
Rosas T, García-Ferris C, Domínguez-Santos R, Llop P, Latorre A, MoyaA (2018) Rifampicin treatment of Blattella germanica evidences afecal transmission route of their gut microbiota. FEMS MicrobiolEcol 94(2):fiy002