-

 CNAS L23010
CNAS L23010

 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康
刚过去的九九重阳节,唤起了我们对“长长久久”的生命期盼,这是根植于我们文化深处的向往。而今我们期盼的,不再只是生命时钟的不断前行,更是那份长长久久的能够自由行走、清晰思考、感受生活美好的“生命质量”。
衰老,正是稀释生命质量、为晚年带来挑战的关键因素。因此,理解衰老、干预衰老,让每一段生命都充满活力,成为了比单纯追求“长久”更重要的时代课题。

为何同龄人中,有些人看起来精力充沛、容光焕发,而另一些人却似乎被岁月过早地刻上了痕迹?
当看到市面上琳琅满目的NMN、NAD+补充剂,或是主打“肠道健康”的益生菌时,是否也曾好奇:这些宣称能“逆转时光”的产品,其背后真正的科学逻辑是什么?
…
衰老是一个每个人都无法回避的自然的生物学过程,包括基本生理功能的逐渐衰退和进行性衰老。随着年龄的增长,衰老加速,导致细胞内损伤积累,增加年龄相关疾病的易感性。衰老影响每个人,但对每个人影响的程度不同。
近年来,科学界已经逐步确定了一系列导致细胞、组织和整个生物体衰老的生物学过程,这些被扩展到包括衰老的十四个关键标志。它们包括基因组不稳定性、端粒磨损、表观遗传改变、蛋白质稳态丧失、细胞自噬失能、营养感应失调、线粒体功能障碍、细胞衰老、细胞外基质变化、干细胞耗竭、细胞间通讯改变、慢性炎症、菌群失调、心理-社会隔离。
这些特征为理解衰老过程提供了一个基本框架,并且相互之间有着深刻的联系。其中,免疫力下降、肠道菌群失衡和慢性炎症这三个因素相互影响,形成了一个加速衰老的恶性循环。简单来说,肠道不健康会削弱免疫功能,免疫力差又会让肠道问题更严重,最终导致全身慢性炎症,而这种炎症正是心脏病、糖尿病、老年痴呆和癌症等多种年龄相关疾病的共同土壤。
在这个复杂系统中,饮食营养扮演了连接环境、肠道与宿主免疫的中心枢纽角色。因此,我们的餐盘实质上成为了调控自身衰老速度和健康轨迹的“遥控器”。饮食中的每一个选择,都在向这个复杂的“微生物-免疫-炎症”网络发送信号,或促进平衡与修复,或加剧失调与衰败。
传统的营养学常常聚焦于维生素、矿物质等已知营养素。然而,前沿科学发现,食物中还存在大量曾被忽视的“营养暗物质”,如植物化学物质、多酚等。它们虽非传统必需营养素,却在调节健康、对抗衰老中扮演着至关重要的角色。
例如,石榴中的鞣花单宁,需要经过特定肠道微生物的代谢,才能转化为近来在抗衰老市场备受追捧的尿石素A(Urolithin A),后者已被证明能有效清除衰老线粒体,恢复细胞活力。这完美诠释了饮食、微生物和抗衰老之间的精妙联系。
在这些复杂联系之外,现代AI技术正为我们提供了系统化解决方案。目前,人工智能驱动的精准饮食干预将海量的多组学数据转化为可操作的饮食建议,通过分析生物年龄较高或较低人群的数据,机器学习模型能够识别出哪些特定的饮食模式、食物来源的信号分子或肠道菌群特征是“减速”或“加速”衰老的关键驱动因素。最终,可以为个体量身定制饮食方案。
本文将带您深入这一前沿领域,探讨肠道菌群失调与免疫衰老之间如何形成恶性循环,并共同催生“炎症衰老”,我们将了解各种干预方式,是如何成为打破这一循环、调控我们衰老速度的强大工具。
随着年龄增长,我们常常感觉身体变得更脆弱了:更容易感冒,伤口愈合得更慢,恢复得也更吃力。这背后一个很重要的原因,就是我们身体内部的免疫系统发生了变化。免疫力的衰退,即免疫衰老,是衰老过程中的一个核心环节。
这种变化主要体现在两个方面:
衰老过程中先天与适应性免疫系统的变化共同导向炎症性衰老状态
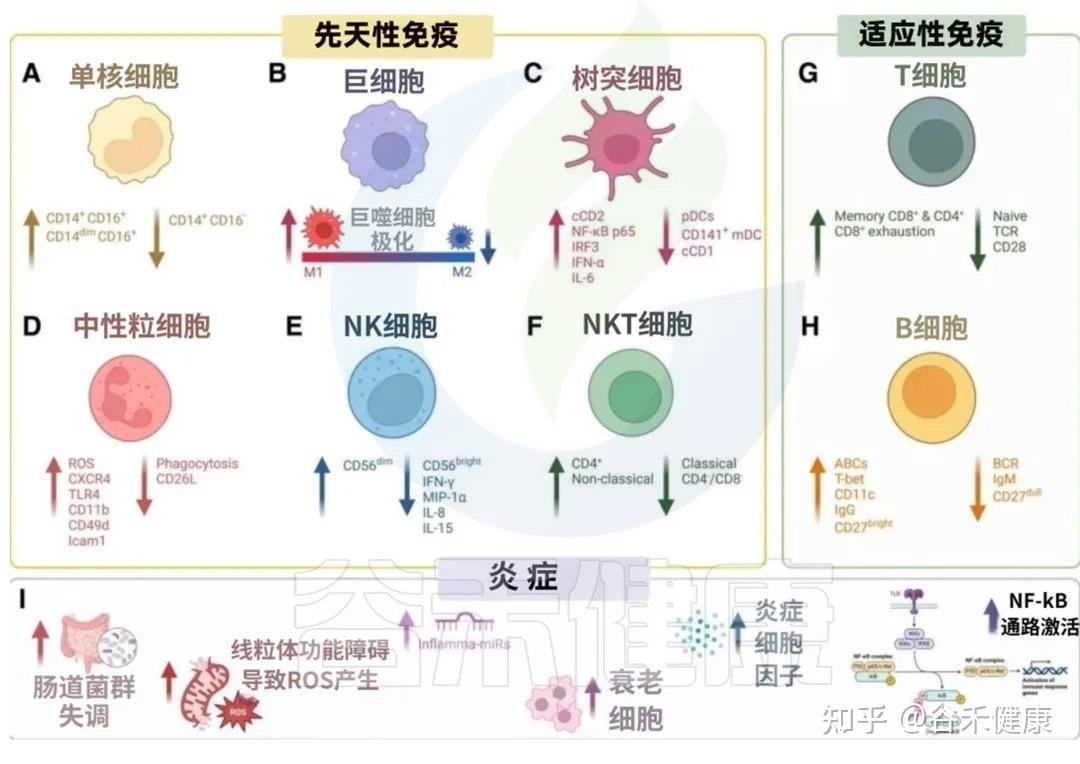
我们来看看衰老是如何影响我们免疫军队的两大核心分支的:先天免疫系统和后天免疫系统。
先天免疫是我们与生俱来的、快速反应的防御系统,是抵御病原体的第一道防线。但随着衰老,这支部队的效率和精确性都大打折扣。
这种功能失调的背后,涉及多种免疫细胞的变化。以下,我们将首先探讨先天免疫系统在衰老过程中的具体改变。
单核细胞:平衡 ➜ 促炎(经典型↓ 中间型、非经典型↑)
从单核细胞看炎症体质的形成:为什么你会感觉身体总在发炎?
在年轻健康时,单核细胞在血液中循环,一旦机体出现感染或损伤,便会迅速赶往炎症部位,并在此分化为巨噬细胞或树突状细胞。单核细胞还能吞噬病原体,并分泌信号分子,精细调控炎症反应。
根据细胞表面的蛋白标志物,人类单核细胞大致可分为三种主要表型:
▸ 衰老带来的失衡
研究表明,衰老导致:
值得注意的是,血液中单核细胞的总数通常保持稳定,这说明衰老的影响主要体现在细胞亚群的功能重塑上,而非数量变化。
▸ 这会带来什么后果?
这种细胞亚型的转变,意味着体内能高效分泌促炎因子的细胞群体增多,这直接助长了“炎症衰老”的慢性炎症状态,并削弱了机体有效修复损伤的能力。
你可能在体检报告上看到高敏C反应蛋白(hs-CRP)的指标,该指标升高往往与体内促炎单核细胞数量或活性增加、持续释放炎症因子有关。hs‑CRP 被视为心血管疾病等多种慢性病的风险预警信号。
巨噬细胞:平衡 ➜ 促炎( M1型↑ M2型↓ )
如果说单核细胞是血液中的巡逻兵,那么巨噬细胞就是驻扎在身体各组织(如皮肤、肝脏、大脑)里的多功能兵。巨噬细胞源自血液中的单核细胞,是处理局部问题的专家。
巨噬细胞的核心在于其“按需切换”的能力,主要有两种工作模式:
注:这里只是为了便于理解简化了,实际上巨噬细胞的极化是一个连续光谱(受多种细胞因子、代谢状态和组织微环境共同调控),往往呈现混合或中间表型,而非仅在两极之间来回切换。
在年轻健康的身体里,这两种模式的切换是及时且高效的。
▸ 衰老带来的失衡
衰老使巨噬细胞的平衡向促炎的M1型偏移。
▸ 这会带来什么后果?
伤口愈合变慢,组织修复能力下降
因为负责修复重建的M2型模式减少,所以在出现损伤(如割伤、手术后)时,组织的愈合过程会变得缓慢且不充分,更容易形成疤痕。
体内垃圾堆积,加速衰老进程
巨噬细胞的一个关键职责是吞噬并清除体内的“垃圾”,比如衰老的细胞和细胞碎片。尽管炎症信号增强,但吞噬与清理能力下降,功能失衡加剧。这导致衰老细胞无法被及时清除,它们在组织中不断累积,并释放更多炎症物质,形成一个“促炎-衰老细胞累积-更促炎”的恶性循环。
可能带来动脉粥样硬化
在血管壁中,功能失调的M1型巨噬细胞会疯狂吞噬胆固醇,但又无法有效代谢,最终变成充满脂质的泡沫细胞。这些泡沫细胞大量堆积,正是形成动脉粥样硬化斑块、导致血管堵塞的核心原因。
这削弱了它们有效召集其他免疫援军,并启动高效免疫反应的能力,进一步维持了体内的炎症状态。
树突状细胞:免疫反应启动效率下降
这些问题的答案,均指向了免疫系统中一个关键角色——树突状细胞(DCs) 的功能衰退。
树突状细胞是功能最强的抗原呈递细胞,重要职责是:
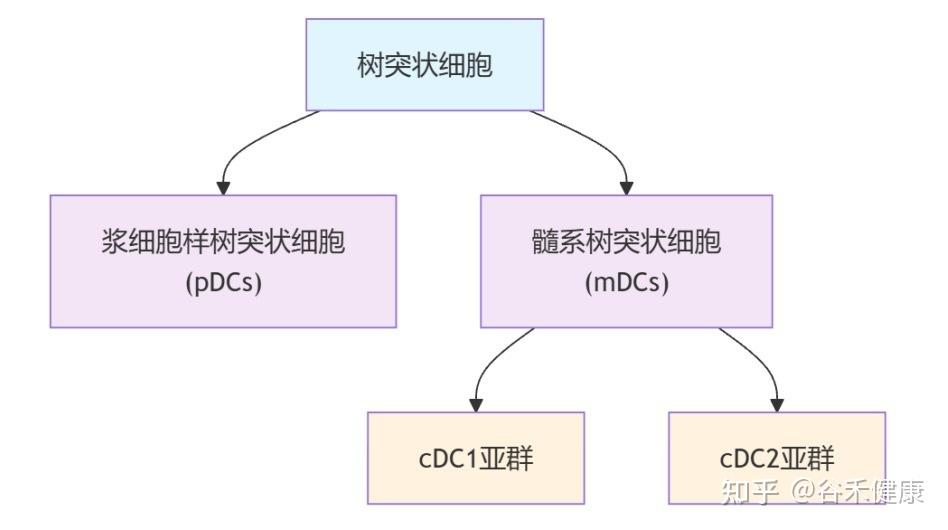
这其中,有一类名为 cDC1 的树突状细胞亚群,是专门负责激活T细胞的,T细胞是消灭病毒和肿瘤细胞的主力。
▸ 衰老影响这些DC亚群的组成和功能
关键指挥官cDC1 数量锐减:研究证实,体内负责激活抗病毒和抗肿瘤反应的 cDC1 细胞数量会显著减少。
剩余部队反应迟钝:剩下的树突状细胞,其呈报敌情的效率也大打折扣,激活T细胞的能力下降。
▸ 这会带来什么后果?
肿瘤和病毒的可乘之机
cDC1的减少,直接导致免疫系统的日常“巡逻监控”能力下降。体内的癌变细胞或潜伏的病毒(如导致带状疱疹的水痘-带状疱疹病毒)更不容易被及时发现和清除,从而大大增加了患癌和机会性感染的风险。
现代肿瘤治疗中的免疫疗法,其核心策略之一,就是想方设法重新激活这条“树突状细胞-T细胞”的攻击轴线。
加剧慢性炎症
这些功能失调的树突状细胞,在“消极怠工”的同时,还会错误地释放更多促炎信号,为身体的“炎症衰老”状态火上浇油。
树突状细胞功能的衰退,让我们在面对病毒和肿瘤时,免疫系统的启动速度和反应强度都打了折扣。
中性粒细胞:低效杀敌 + 高效自伤
中性粒细胞是免疫系统中的“快速反应部队”,一旦有病菌入侵,它们最先到达现场,通过吞噬、释放杀菌物质(如ROS,活性氧)等方式消灭病原体。
年轻时,它们是高效的杀手。但衰老后,它们的功能变得非常矛盾和具有破坏性。
▸ 衰老带来的变化
杀敌能力下降:它们吞噬病菌的效率变低了,用来捕捉病菌的“网”(NETs)也造得又少又差。这直接导致它们无法有效清除病原体,让小的感染迟迟不好,甚至恶化。
无差别攻击增强:虽然杀菌效率变差,但它们释放的化学武器——活性氧(ROS),却不减反增。ROS过度释放导致旁观细胞损伤和组织炎症,这正是“氧化应激”加剧的核心原因之一。
▸ 这对你的健康意味着什么?
这种“低效杀敌 + 高效自伤”的模式,让人在年老后,更容易发生组织损伤和慢性炎症,关节炎、血管损伤等都与这种失控的氧化应激有关。
这就是为什么“抗氧化”是抗衰老领域永恒的热点。市面上流行的维生素C、维生素E、富含多酚的食物等,其核心作用之一就是帮助身体中和这些过量的、由衰老免疫细胞产生ROS,从而减少对自身的伤害。
NK细胞:癌症巡逻减少
NK细胞,即“自然杀伤细胞”,是体内最警惕的“巡逻兵”,它们不需要预警,就能不停地识别并清除癌变细胞和病毒感染细胞。
▸ 衰老带来的变化
随着年龄增长,NK细胞的数量和组成都在变化:
“精锐”减少:NK细胞中功能最强、反应最迅速的“精锐亚群”(CD56亮细胞)数量下降。
“普通”功能下降:虽然细胞总数可能没变少,但整体战斗力和沟通能力都大幅下滑。它们在发现敌人后,释放的求援信号(如干扰素IFN-γ)显著减少,无法有效召集其他免疫细胞协同作战。
“后勤补给”被切断:维持NK细胞生长和活力的关键因子IL-15水平下降,相当于断了粮草,使其功能进一步衰退。
▸ 这对健康意味着什么?
是老年人健康最大的隐患之一。
癌症风险显著增加
免疫系统对早期癌细胞的监控和“清除”能力下降,给了癌细胞潜伏和发展的可乘之机。
病毒感染更易发生
对潜伏病毒(如引起带状疱疹的病毒)的压制力减弱,更容易导致病毒再激活和发病。
NK细胞因其在癌症预防和抗衰老中的巨大潜力,已成为再生医学和细胞治疗领域的绝对明星。
近年来,NK细胞疗法备受追捧,无论是通过体外扩增回输自体NK细胞,还是异体NK细胞产品,都旨在补充和激活这支重要的免疫力量。
据市场分析,全球NK细胞疗法市场预计在未来十年将以超过40%的年复合增长率高速发展,显示出巨大的市场潜力和消费者关注度。
我们的免疫系统分为两支主要部队:一支是反应迅速、指哪打哪的“特种部队”(后天免疫系统),另一支是冲锋在前、快速反应的“先锋部队”(先天免疫系统)。随着年龄增长,这两支部队都会出现不同程度的老化。
T细胞:精英特种兵 ➜ 疲惫老兵
T细胞是免疫系统中负责精准打击和长期记忆的核心战斗力。其中,
针对T细胞的免疫疗法是现代医学的重大突破,尤其是在癌症治疗领域(如CAR-T疗法)。在抗衰老领域,如何清除衰老的T细胞、恢复T细胞“新兵”的多样性,是前沿研究的核心。
▸ 新兵来源枯竭:免疫系统的“兵工厂”关闭了
T细胞的“训练营”是我们的胸腺。胸腺在年轻时非常活跃,源源不断地培养出充满活力、能识别各种新敌人的“新兵”(幼稚T细胞)。
但随着年龄增长,胸腺会严重萎缩,被脂肪取代。结果就是,“新兵”补充几乎断绝,我们识别和对抗全新病毒(比如新型流感病毒)的能力大幅下降。
▸ 老兵开始消极怠工
由于没有新兵补充,军队里只剩下了身经百战的老兵(记忆T细胞)。更糟糕的是,其中一部分老兵因常年作战而变得衰老和耗竭。它们不仅战斗力锐减,无法有效增殖去打仗,还会在体内释放大量“煽风点火”的炎症信号,成为慢性炎症的主要推手。
因此,“胸腺再生”已成为抗衰老领域的前沿探索方向之一。
再生思路:利用 iPSC(诱导多能干细胞)或胸腺组织工程技术,在体外或体内重建功能性胸腺,恢复或提升 T 细胞生成能力。
前沿:已有公司(如 Tolerance Bio)获得数千万美元融资,开展胸腺再生的临床前/临床研究;早期临床试验报告显示参与者的表观遗传年龄出现显著下降,提示胸腺再生可能对抗免疫衰老具有潜在价值。
B细胞:产能不足、武器型号单一
B细胞,是免疫系统的“抗体军工厂”,负责生产能够精准锁定并中和病原体的“导弹”——抗体,是我们获得长期免疫力的核心。
市场上的“抗体水平检测”服务,无论是针对新冠病毒还是其他病原体,其本质就是检测B细胞“军工厂”的工作成果。
随着年龄增长,这家军工厂不仅生产效率下降,更可怕的是,它开始生产出一批危险的“叛乱分子”。
▸ 衰老带来的变化
出现“叛乱分子”:危险的“年龄相关B细胞”(ABCs)崛起,具有极强的破坏性:
▸ 这对你的健康意味着什么?
自身免疫病风险剧增
许多自身免疫病,如类风湿性关节炎、干燥综合征、红斑狼疮,都在中老年时期高发或加重?这背后的一个关键推手,就是不断增多的ABCs细胞。它们产生的“错误抗体”攻击我们自身的关节、腺体乃至全身器官,导致了持续的疼痛和炎症。
抗体生产线僵化,难以应对新威胁
健康的免疫反应,在遇到新敌人时,会先迅速生产一批“通用型”的先锋抗体(IgM)来应急,然后再生产更精准、更持久的“定制型”主力抗体(IgG)。
衰老的B细胞系统彻底打乱了这个节奏:
这就是为何老年人接种流感或新冠疫苗后,产生的保护效果往往不如年轻人。他们的“抗体军工厂”已经失去了快速创新和应对新挑战的能力。
鉴于ABCs在自身免疫病和免疫衰老中的核心破坏作用,它们已成为药物研发的重点靶标。科学家们正在全力研究如何能精准地清除这些叛乱细胞,或抑制它们的活性,从而恢复免疫系统的正常秩序。
抗衰老前沿:研究者正探索通过 JAK‑STAT 抑制剂、代谢调控(如二甲双胍)或靶向 T‑bet/CD11c 等方式降低 ABCs 的频率或功能,以恢复更健康的 B 细胞谱系,提升老年免疫应答和疫苗效果。
如果说免疫系统是身体的“军队”,那么肠道菌群就是栖息在我们体内的、数量庞大的“盟友”与“潜在敌人”的复杂的生态系统,这对我们的健康至关重要,而它的构成也并非一成不变。随着年龄的增长,我们内在的微生物世界正在经历一场深刻的演替。
肠道菌群:随生命历程动态变化的生态系统
我们的肠道菌群从出生那一刻起就开始构建,并在3-4岁时基本成型,这个早期阶段的“地基”对一生影响深远。
婴儿期(奠定基础)
肠道菌群的“地基”搭建。新生儿的肠道以有益的双歧杆菌为主导,这对早期免疫系统的建立至关重要。
成年期(成熟稳定)
随着饮食日益多样化,细菌的种类和复杂性不断增加,而真菌的多样性则趋于减少。到成年时,菌群结构基本成型并进入一个相对稳定的阶段,主要由厚壁菌门和拟杆菌门两大类细菌主导。尽管宏观结构相似,但每个成年人的菌群构成都是独一无二的,如同指纹一般。
从婴儿到百岁老人,肠道微生物的组成和多样性在不同生命阶段呈现动态变化
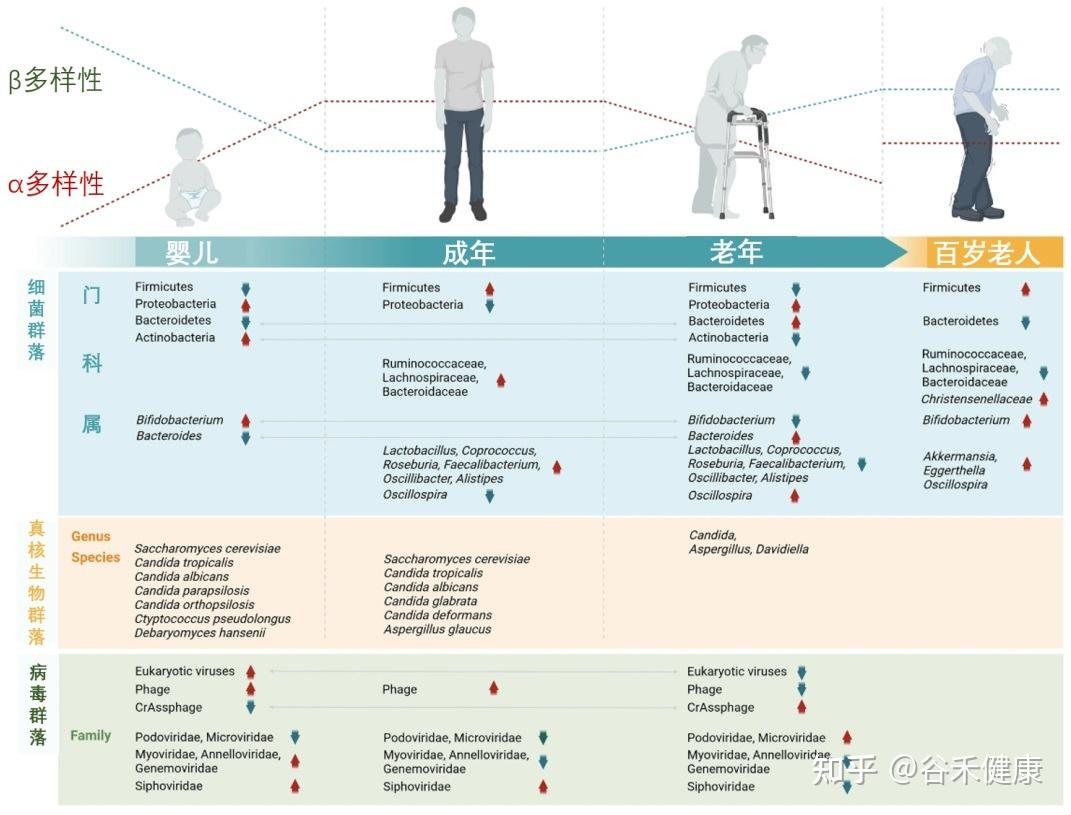
衰老带来的关键转变:生态系统的失衡
随着年龄增长,这个稳定的生态系统开始出现显著的、通常是负面的变化,这一过程被称为“微生物群落老化”。
有益菌的流失,有害菌的增多
多样性降低:如同一个健康的森林退化成单一树种的林场,肠道菌群的总多样性下降,使其变得更加脆弱。
有益菌减少:对我们有益的细菌,如双歧杆菌 和乳杆菌属,数量显著下降。
有害菌增多:与此同时,一些具有促炎特性的“机会致病菌”开始占据优势,如变形菌门等,它们会持续地刺激免疫系统,导致全身性的低度炎症。
从青壮年(22-48岁)到准超级百岁老人(105-109岁)的进程中,一个显著的标志是:
关键功能的丧失:短链脂肪酸的减产
衰老菌群最核心的变化之一,是能够发酵膳食纤维并产短链脂肪酸的细菌大幅减少。
短链脂肪酸(如丁酸盐)是维持肠道健康和调节免疫的基石:它们为肠道壁细胞提供能量,维持肠道屏障的完整性,并能直接向免疫细胞发送“保持冷静”的信号。它们的减少,是肠道功能衰退的关键标志。
长寿的线索:从百岁老人的菌群中学习
随着全球老龄化的加速,研究越来越集中于理解生命晚期的微生物演替,以预测与衰老相关的疾病特征并促进健康老龄化。
有趣的是,研究发现健康长寿的老人(如百岁老人)的肠道菌群并未完全遵循上述的衰退轨迹。相反,它们展现出一些独特的“年轻化”特征:
与老年人(66-85岁)相比,他们的肠道菌群保留了更高的多样性,生态依然丰富。
在他们的肠道中富含长寿菌群,几种被认为与健康和长寿相关的细菌丰度更高,例如:
这些传统的有益菌在他们体内依然维持着高水平。

解密|肠道菌群与健康长寿7 赞同 · 0 评论 文章
“生物群落老化”:衰弱与菌群失调的关联
身体衰弱表现为精力差、活动少、体重减轻、肌肉流失的老年人,与特定的菌群失调模式相关。
研究发现,高衰弱评分的老年人,其肠道中特定的共生菌群,如Coprococcus eutactus、Prevotella copri等耗尽,而一些潜在有害菌,如Clostridium hathewayi,脆弱拟杆菌Bacteroides fragilis等则占据优势。
以下肠道菌群数量增加与衰老相关,并被认为是高衰弱评分的特征,包括:
这些微生物的转变与代谢改变密切相关,包括短链脂肪酸和色氨酸减少,以及苏氨酸、疏水性次级胆汁酸(石胆酸和脱氧胆酸)、三甲胺氧化物(TMAO)、对甲酚、乙醇和氨的增加。同时,依赖于果糖和木寡糖的关键纤维发酵菌群趋于减少。
总之,这些发现支持了“生物群落老化”机制,即微生物多样性减少,其特征是机会性/促炎微生物的增加和共生/有益成员的减少,与加速衰老和增加的衰弱有关。
肠道-免疫轴:菌群如何影响全身衰老
肠道菌群并非孤立地影响健康,它通过“肠道-免疫轴”与我们的免疫系统进行着持续而复杂的对话,直接影响着全身的衰老进程。
衰老的一个核心特征是炎症性衰老(Inflammaging)——一种长期、低度的全身性炎症状态。而肠道菌群失调,是点燃和助推炎症的关键因素之一,从而加剧炎症性衰老。
短链脂肪酸
众所周知,肠道菌群产生的短链脂肪酸(SCFAs)是重要的信号分子,能调节免疫细胞的分化和功能。
饮食中纤维缺乏会导致SCFA合成减少,进而导致黏蛋白降解菌增多,肠道黏液层变薄,屏障功能受损,促炎细胞因子(IL-33和IL-25)增多,最终引发更强的炎症反应。
色氨酸
另一个例子是色氨酸,它是一种由微生物衍生的代谢物,也是一种必需氨基酸。它的代谢产物对于维持肠道稳态至关重要。
在临床前的老年小鼠模型中,缺乏色氨酸的饮食会诱发肠道菌群失调并促进炎症性衰老。
这些机制表明,一个“健康”或“年轻”的微生物组,能够通过抑制慢性炎症和维持肠道屏障,在抵抗细胞衰老和炎症性衰老中发挥关键的抗衰老作用。
我们已经知道,衰老的肠道菌群呈现出多样性降低和功能失调的特征。但一个关键问题是:这种菌群失调究竟是衰老过程的果,还是驱动衰老的因?
越来越多的证据表明,这很可能是一个双向的恶性循环,而多种与年龄相关的因素共同推动了这个循环的加速。
以炎症性衰老为核心,这种系统性的低度慢性炎症状态,通过与宿主免疫系统的紧密互动,导致肠道微生物组的失调。反之,失调的菌群又会加剧炎症。而多种外部和内部因素,则像催化剂一样,不断加剧这个循环。

外部:生活方式与医疗因素的冲击
多种药物的使用
老年人常因多种慢性病而服用多种药物。许多非抗生素药物,如质子泵抑制剂、二甲双胍、非甾体抗炎药等,都会严重影响肠道菌群的组成和多样性。
它们可能引起食欲变化、口干(导致唾液酶分泌减少)和特定营养素吸收不良,共同塑造了一个不利于有益菌生长的环境。
营养不良与饮食改变
随着年龄增长,味觉和嗅觉减退、牙口问题、食欲下降等因素,常导致老年人饮食结构单一,特别是膳食纤维摄入量锐减。
纤维是许多有益肠道细菌(尤其是产短链脂肪酸的细菌)的主要“食粮”。纤维摄入不足,直接导致这些有益菌“挨饿”甚至消失,从而削弱了肠道屏障功能和抗炎能力。
缺乏体育锻炼与社交孤立
这些因素也被证明与肠道菌群多样性降低和不良健康状况相关,它们通过影响激素水平、应激反应和整体代谢,间接塑造了肠道微生态。
内部:消化系统自身的生理性衰退
随着年龄增长,我们消化系统本身的衰老,也在悄然改变着肠道菌群的生存环境。
胃肠道动力减弱
随着年龄增长,肠道蠕动和结肠转运功能减慢,容易导致便秘、腹胀等问题。食物残渣在肠道内停留时间过长,会改变发酵模式,可能有利于腐败菌的生长。
此外,肠神经系统(ENS)中神经元的退化也加剧了这一问题。
消化液分泌减少
注:胆囊逐渐对介导饱腹感的肽类激素——胆囊收缩素变得不敏感,导致其在血浆中的水平升高。这种被抑制的胆囊收缩素功能会逐渐导致食欲/饥饿感下降和食物摄入量减少,并促进老年人的营养不良,所有这些都会逐渐减少对维生素合成、能量代谢和免疫功能至关重要的有益肠道微生物。
有趣的是,百岁老人能产生独特的具有抗菌特性的次级胆汁酸(例如,石胆酸的独特异构体),是一种正向适应,这可能是他们维持肠道稳态的秘诀之一。
而在普通老年人中,失调的次级胆汁酸(如脱氧胆酸及其甘氨酸或牛磺酸结合形式)则与阿尔茨海默病等衰老相关疾病有关。

什么是胆汁酸,其与肠道微生物互作如何影响人体健康18 赞同 · 0 评论 文章

肠道微生物群对胆汁酸代谢和信号传导影响的最新研究成果20 赞同 · 1 评论 文章
肠道自身的衰老
肠上皮细胞(IECs)的更新能力随着年龄增长而下降。肠道干细胞耗竭,导致组织再生和愈合能力减弱。
衰老的肠上皮细胞和杯状细胞(负责分泌黏液)功能下降,导致保护性的黏液层变薄,肠道通透性增加(即“肠漏”),使得细菌及其产物(如LPS)更容易进入血液,引发全身性炎症。
最终后果:“肠道-器官轴”通讯中断
肠道并非一个孤岛,它通过免疫、神经、内分泌和代谢等多种途径,与我们全身所有器官(包括大脑、心脏、肝脏等)构成了一个复杂的双向通信网络。
肠道菌群正是这个网络中的关键,它们合成和调节着无数的信号分子,如:
当肠道菌群失调时,这个通信网络便会中断或充满错误信号。有益减少,有害增多,这种混乱的沟通状态,最终会体现在全身性的功能障碍上,包括免疫失调、心血管问题和认知能力下降等。
总结来说,肠道菌群的健康与否,直接关系到整个身体的衰老轨迹。它既是衰老过程的反映,也是一个可以主动干预、用以延缓衰老和促进老年健康的潜在靶点。
既然我们已经认识到肠道菌群在衰老过程中的重要地位,那么我们能否通过主动干预肠道菌群,来延缓衰老、促进健康长寿?答案是肯定的。
靶向肠道微生态的治疗干预措施,从生态失调中恢复生态平衡(稳态),不仅有望改善肠道健康,而且有望通过减轻年龄相关疾病促进整体健康和健康衰老和长寿。
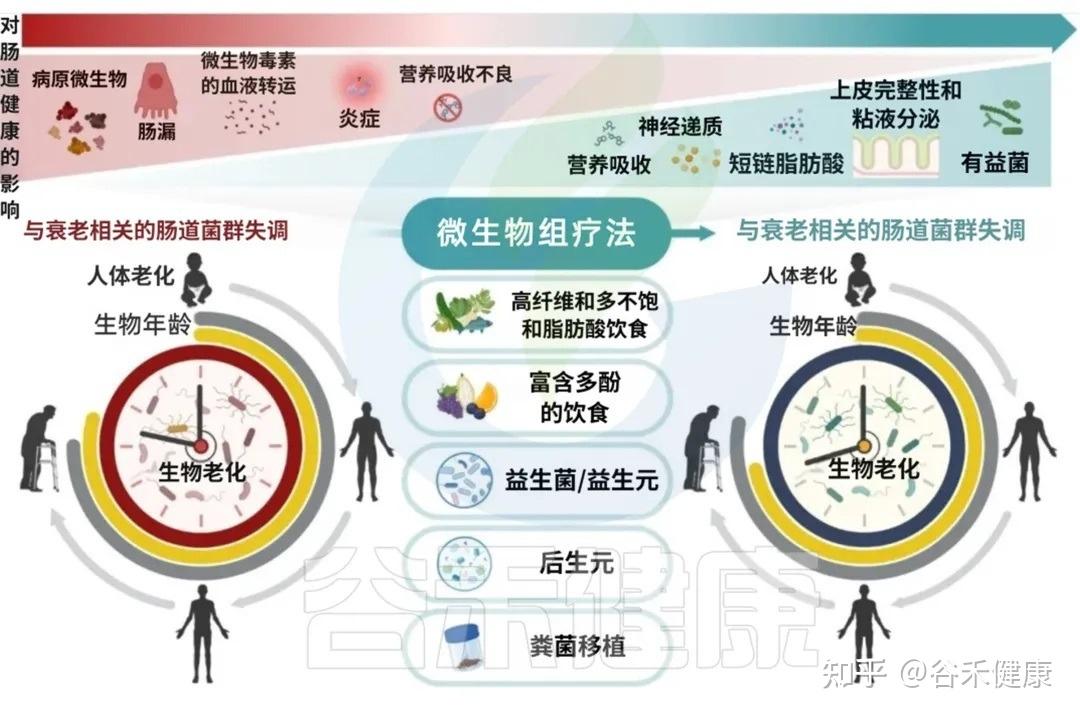
在所有影响肠道菌群的因素中,饮食是核心角色之一。尽管生理性的衰老不可避免,但大量短期、长期的饮食干预研究已证明,通过调整饮食,我们拥有巨大的潜力来延缓衰老的进程。
饮食如何塑造我们的衰老轨迹?
工业革命以来,人类的饮食结构发生了剧变,这种变化的速度远远超过了我们基因的适应速度。然而,我们的肠道微生物凭借其极短的代际时间迅速适应,从而演化出了由饮食、年龄、地理和健康状况共同塑造的高度个体化菌群。
下图清晰地展示了饮食对衰老轨迹的深远影响
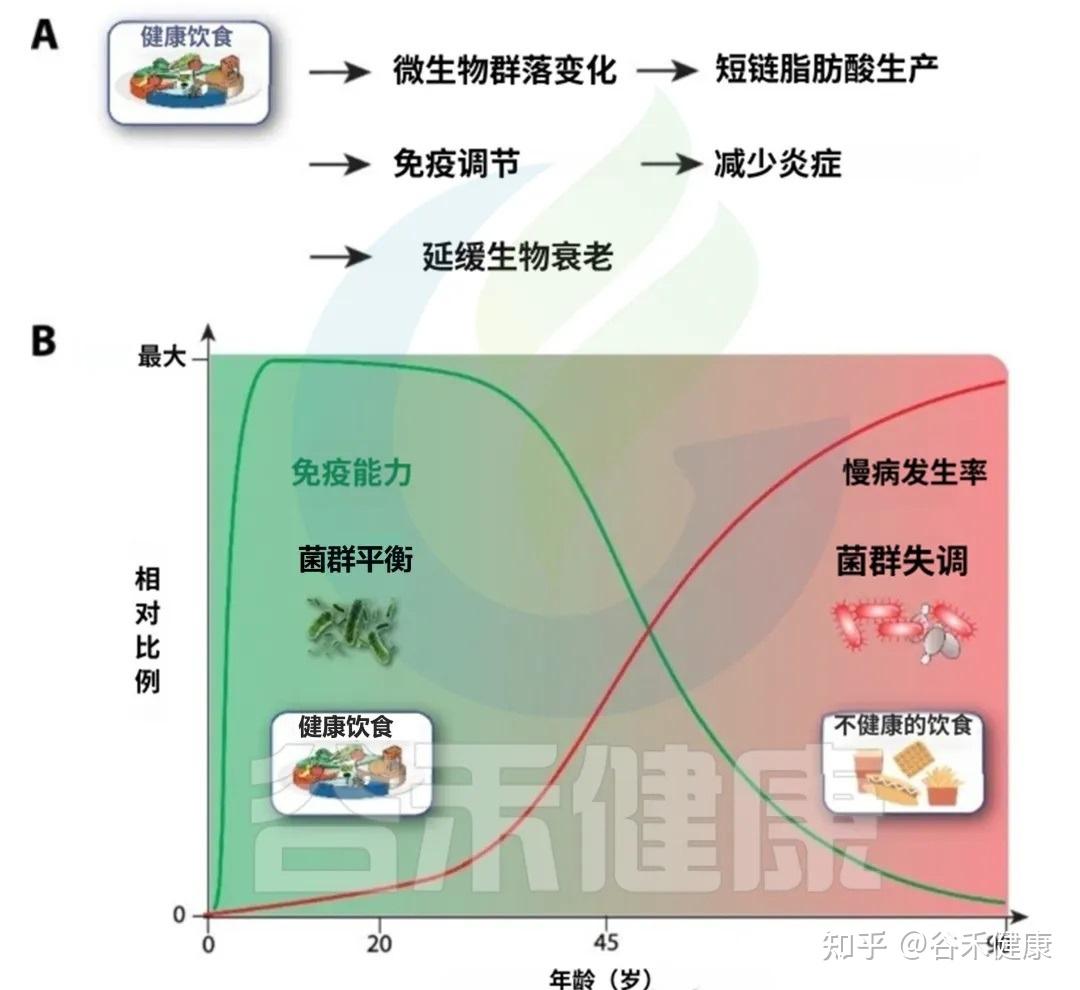
A健康的饮食促进有益的微生物群转变,增强短链脂肪酸的产生,调节免疫反应,并减少慢性低度炎症。这些效应共同导致生物衰老的延迟。
B免疫能力和非传染性疾病发病率与饮食质量的年龄相关轨迹示意图。早期坚持健康的饮食支持生态良好和强大的免疫功能(绿色曲线),而不健康的饮食与生态失调,炎症增加、随着时间的推移慢性病(NCD)负担增加有关(红色曲线)。
中年时期是一个关键的“十字路口”,此时的饮食选择将在很大程度上决定你未来,是走向健康的A路径,还是加速衰老的B路径。
地中海饮食:经过验证的减轻老年衰弱
一项长期、大规模的长期临床研究发现(注册号 NCT01754012),遵循地中海饮食模式与显著降低老年人的衰弱风险密切相关。
其背后的机制正是通过调节肠道菌群:这种饮食模式能有效增加有益菌的丰度,例如:
同时抑制与2型糖尿病、结直肠癌等疾病相关的潜在有害菌,例如:
改良地中海-生酮饮食(MkD):保护大脑功能
在针对轻度认知障碍老年人的研究中,改良的地中海-生酮饮食展现出显著的神经保护效果。其作用路径同样是通过肠道菌群:
高脂饮食:警惕坏脂肪,加剧炎症与菌群失调
近年来,老年人的饮食模式趋向于减少纤维、增加脂肪摄入。这会对衰老产生显著的负面影响。
促炎效应
高脂饮食会显著增加脂肪组织中的促炎因子(如TNF-α)和单核细胞趋化蛋白-1(MCP-1)的水平,并促使免疫细胞(巨噬细胞)向更具攻击性的M1型极化,加剧肝脏等器官的炎症。
破坏肠道菌群
高脂饮食会增加厚壁菌门的丰度(与炎症正相关),同时减少产丁酸菌,如瘤胃球菌科等。这会削弱肠道屏障的紧密连接,增加“肠漏”风险。
关键区别:并非所有脂肪都是有害的。
Omega-6多不饱和脂肪酸:通常具有促炎作用。
Omega-3多不饱和脂肪酸:如鱼油、亚麻籽油中的ALA,则具有明确的抗炎作用。
Omega-3能增加菌群多样性,促进双歧杆菌等有益菌的生长,减少肠杆菌,帮助改善肠道屏障功能,并增加有益的SCFA(富集产短链脂肪酸的毛螺菌科Lachnospiraceae)、减少有害的TMAO的产生。
控制总脂肪摄入并优化脂肪酸来源(尤其是增加Omega-3的比例),对于维护老年人的免疫健康和肠道稳态具有重要意义。
高蛋白饮食:复杂且需谨慎对待
高蛋白饮食对衰老的影响是复杂的,其效果因蛋白质的来源、数量以及个体的健康状况而异。
潜在益处:特定情境下的抗炎
在某些特定条件下,增加蛋白质摄入可能有助于抑制炎症。
例如,一项针对进行阻力训练的百名老年女性(60-90 岁)的研究发现,通过增加瘦红肉消费来提高蛋白质摄入的群体,其血浆中由运动引发的炎症标志物IL-6水平有所降低。这表明,在高蛋白饮食与规律运动相结合时,可能对控制炎症有积极作用。
潜在风险:促炎、免疫失衡、肠道菌群紊乱
——引发促炎反应与免疫失衡
多项研究将高蛋白饮食与促炎因子的升高联系起来。
在老年小鼠中,摄入全蛋白的高蛋白饮食会提高血浆中LPS、IL-6和IL-10的水平,而摄入水解蛋白则会额外增加TNF-α。表明高蛋白饮食,特别是当蛋白质未水解时,可能会在老年小鼠中引发更强烈的促炎反应。
此外,高蛋白、低碳水化合物的组合在老年大鼠中甚至表现出免疫抑制作用。
更为复杂的是,在一项结合了运动干预的研究中,富含Omega-3的高蛋白饮食反而导致了老年人体內具有抗炎作用的IL-10和IL-1Ra水平下降,这可能暗示着免疫调节机制的潜在紊乱。
——破坏肠道微生态与屏障功能
在老年女性中,高蛋白饮食与产丁酸菌的减少相关,而丁酸盐是维持肠道屏障功能和抑制炎症的关键短链脂肪酸,其减少可能导致肠道屏障受损。
动物实验也证实,摄入全蛋白的高蛋白饮食会破坏小鼠小肠的组织结构,减少保护性的杯状细胞数量,并导致链球菌(Streptococcus)等潜在有害菌增多,同时减少有益的双歧杆菌。
——产生有害代谢物
当蛋白质摄入过高(>1.6 g/kg体重/天)时,可能会导致肠道菌群发酵未被消化的蛋白质,产生有害代谢物。
例如,在老年男性中观察到,这种饮食模式与心血管疾病风险标志物——三甲胺氧化物(TMAO)的水平升高有关。虽然在大鼠中也观察到粪便乙酸盐水平的增加,但这同样可能源于蛋白质的异常发酵。
关键调节因素:蛋白质的“质”与“量”
蛋白质的类型(质)是决定其效果的关键。在上述破坏肠道结构的小鼠研究中,水解蛋白相较于全蛋白,显示出了截然不同的保护作用:它改善了小肠结构,增加了杯状细胞和有益的双歧杆菌,并减少了致病菌。这提示我们,蛋白质的消化吸收效率可能直接影响其对肠道健康的作用。
►▷
虽然高蛋白饮食近年来越发流行,但现有数据提示我们需谨慎对待,尤其是在老年群体中。当前的饮食指南建议将蛋白质摄入量限制在1.0-1.2 g/kg体重/天,并保证充足的碳水化合物摄入,这或许是避免潜在风险、维持免疫和肠道稳态的更为稳妥的策略。未来的研究需进一步阐明这些复杂的相互作用,以制定更精准的老年营养建议。
高纤维饮食:抗衰老,滋养有益菌,抑制炎症
高纤维饮食对免疫系统和肠道菌群的有益影响是明确且显著的。然而,大多数老年人的纤维摄入量远低于推荐标准(女性 21 g/天;男性 30 g/天)。
抗炎作用
膳食纤维(特别是可溶性纤维,如菊粉)是肠道益生菌的“首选食物”。它们通过发酵纤维产生大量丁酸盐等短链脂肪酸,这些物质能有效抑制全身和大脑中的炎症反应。
减轻神经炎症
高纤维饮食带来的丁酸盐水平增加,已被证明能有效减少中枢神经系统中“小胶质细胞”的促炎细胞因子表达,从而改善与衰老相关的神经炎症。
在人类研究中,食用富含纤维的谷物与多种炎症标志物水平降低相关,特别是C反应蛋白(CRP)和IL-1Ra。然而,有趣的是,来自水果和蔬菜的纤维并未显示出同样的效果。这提示我们,纤维的来源(如可溶性 vs. 不溶性)、是否存在其他生物活性化合物、以及加工方式都可能影响其最终的生物学效应,亟需进一步研究。
改善肠道菌群
高纤维饮食对肠道菌群的组成有着显著的积极影响,能够促进有益菌群的生长。
一项针对中国老年群体的研究显示,高纤维饮食者的肠道中瘤胃球菌科的丰度更高,而拟杆菌目和毛螺菌科的丰度较低。该变化可能与地理或膳食差异有关,并非绝对不良。
另一项针对55-80岁人群的研究,增加菊粉摄入量与更高的微生物多样性相关,显著提升了以下菌群的丰度:双歧杆菌、Alistipes shahii、Anaerostipes hadrus、Parabacteroides distasonis。
影响的复杂性:纤维类型、宿主年龄与性别的交互作用
尽管高纤维饮食益处明确,但其具体效果并非一成不变,而是受到多种因素的复杂调节。
效果的非普遍性
一项老龄小鼠研究发现,虽然含2.5%菊粉的饮食通过增加双歧杆菌和粪杆菌属(Faecalibacterium),并增强丁酸盐产量来改变了肠道微生物组,但它并未减少不同年龄组间的菌群总体差异,也未能改善全身性炎症或肠道生理指标。这表明纤维的干预效果是特定的,而非全局性的。
年龄特异性
在另一项小鼠研究中,菊粉能够有效降低厚壁菌门与拟杆菌门的比例,但其对特定菌属的影响具有年龄特异性——在老年小鼠中,菊粉显著增加了双歧杆菌和拟杆菌属 的数量。
性别依赖性
近期一项利用人源化小鼠模型的研究,更清晰地揭示了菊粉作用的性别差异。
对两性的共同影响:
对雌性小鼠的更强影响:
对雄性小鼠的特定影响:
高纤维饮食是维持老年健康的关键策略,它能有效抑制炎症并优化肠道菌群。然而,其效果并非“一刀切”。纤维的来源、类型(如菊粉)、宿主的年龄乃至性别,都会影响其最终的生物学功能。在制定未来营养策略时,需考虑个体化因素,以便实现更精准、高效的健康干预。
这提示我们,餐桌或许是最日常却最深远的抗衰老实验场。
色氨酸
讲究最佳剂量
色氨酸,一种必需氨基酸,在人体的应激反应、心理健康及炎症调节中扮演着核心角色。
色氨酸有几种饮食来源,包括:燕麦,香蕉,干梅子,牛奶,金枪鱼,奶酪,面包,鸡肉,花生等。
在衰老背景下,色氨酸对免疫系统和肠道微生物组的影响尤为复杂,呈现出显著的“剂量依赖性”,即适量摄入是关键。
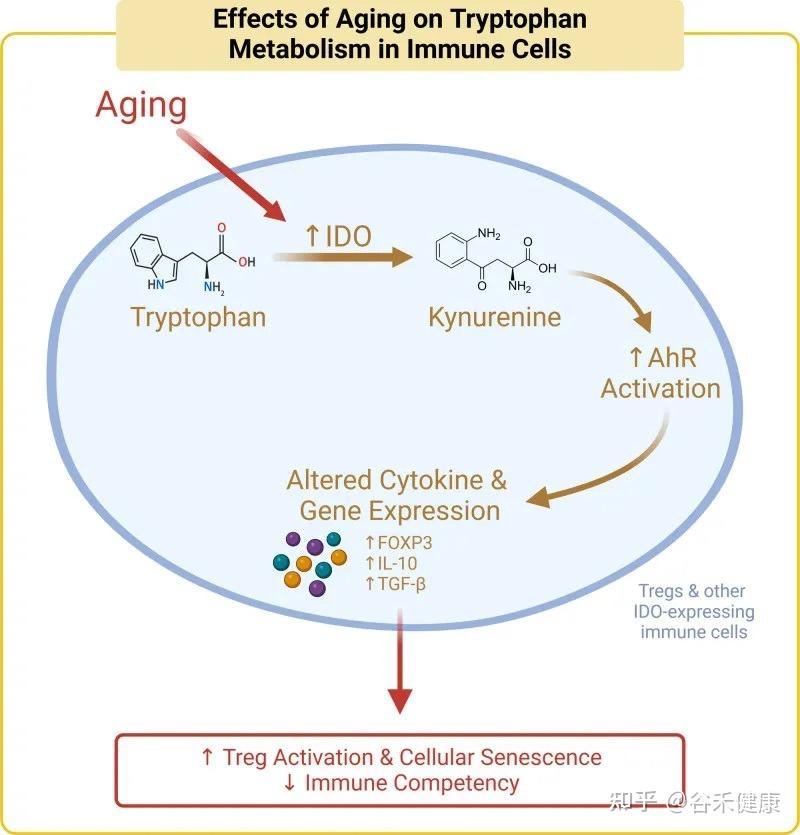
核心机制:犬尿氨酸途径与免疫衰老
色氨酸的免疫调节功能主要通过犬尿氨酸途径实现。在衰老过程中,体内的慢性炎症会激活此通路中的关键酶(IDO),导致一系列的连锁反应,最终可能加速免疫系统的衰老。
具体而言,在该途径中,超过95%的游离色氨酸被关键的限速酶——吲哚胺-2,3-双加氧酶(IDO)所降解,产生犬尿氨酸及其下游代谢物。这些代谢物不仅参与调节免疫功能,还是合成烟酰胺腺嘌呤二核苷酸(NAD+)的前体。
衰老过程本身伴随着慢性低度炎症,这会提高IDO酶的活性。IDO活性增强导致犬尿氨酸/色氨酸比率升高,进而激活芳烃受体(AhR)信号通路。该通路通过上调Foxp3,增加Treg的活化,最终促进胸腺退化和细胞衰老,这一过程被称为免疫衰老。
剂量决定效果:色氨酸摄入量的三重效应
关于色氨酸的摄入,研究揭示了一个非常关键的原则:并非越多越好,而是存在一个最佳窗口。
➦ 摄入过少(缺乏):加剧炎症与菌群失调
衰老本身就与小鼠体内色氨酸及其关键代谢物——吲哚的水平下降有关。在此基础上,色氨酸缺乏会进一步恶化健康状况。
一项针对老年小鼠的研究显示,与正常补充(0.2%)相比,缺乏色氨酸的饮食会导致促炎细胞因子IL-6、IL-17A和IL-1α显著增加,同时抗炎因子IL-27水平降低。
肠道微生物组也发生剧烈变化,包括下列菌群丰度均发生改变:
➦ 摄入适中,带来显著益处(最佳窗口)
一项老年小鼠研究中,摄入中等水平的色氨酸(占饮食的0.4%)显示出多重益处。这种饮食模式显著降低了潜在有害菌群的相对丰度,如丹毒丝菌属 (Erysipelatoclostridium)、肠球菌属(Enterococcus) 、Dubosiella菌属。
与此同时,它促进了有益菌的生长:
➦ 摄入过量,产生毒性,弊大于利
“越多越好”的原则在这里并不适用。摄入更高水平的色氨酸(占饮食的0.8%)则会加剧肠道黏膜屏障的损伤、氧化应激、炎症反应、严重的肠道菌群失调。
►▷
综上所述,色氨酸在衰老中的作用极为精准,呈现“剂量依赖性”。它不仅通过犬尿氨酸途径调控免疫,其摄入量还深刻影响肠道菌群与全身炎症。研究表明,存在一个有益的“最佳窗口”(如0.4%的补充),而缺乏或过量摄入均可能损害老年机体。这凸显了对色氨酸等营养素采取精准营养策略的必要性,未来的研究也应扩展至蛋氨酸、支链氨基酸等,以构建更全面的老年营养支持体系。

色氨酸代谢与肠内外健康稳态37 赞同 · 2 评论 文章
Omega-3 脂肪酸:强大的抗炎剂
Omega-3脂肪酸作为一类重要的多不饱和脂肪酸(PUFA),主要来源于鱼类、海鲜、坚果、种子和某些植物油。然而老年人群的Omega-3摄入量却常常低于最佳水平。大量研究证实,Omega-3脂肪酸具有强大的抗炎潜力,是维持衰老过程中免疫稳态的关键。
调节炎症介质产生
Omega-3脂肪酸(包括其前体α-亚麻酸ALA,以及EPA和DHA)能够显著减少促炎性类二十烷酸(如前列腺素E2、白三烯B4和LTC4)的合成。
在一项针对老年大鼠的研究中,补充Omega-3同时降低了IL-1β、MCP-1和TNF-α等多种细胞因子的浓度。
平衡脂肪酸比例
炎症状态不仅取决于Omega-3的绝对量,也取决于其与Omega-6脂肪酸的比例。体内Omega-6与Omega-3的比例过高,会直接导致TNF-α和IL-6等促炎细胞因子水平升高。
影响细胞功能与信号通路
Omega-3能直接影响免疫细胞的功能,包括调节白细胞活性和T细胞的发育。
在老年人的骨骼肌中,富含Omega-3的饮食被证明可以减少促炎细胞因子IL-1β的表达,并抑制mTOR(哺乳动物雷帕霉素靶蛋白)信号通路,从而减轻局部炎症和调节细胞代谢。
通过肠道微生物组介导
在人类中,Omega-3摄入被证实能通过改善肠道微生物组来抵消由肥胖引起的炎症和代谢紊乱。这种菌群改变有助于减少促炎性的循环脂多糖(LPS)水平,并抑制下游的NF-κB炎症信号通路。
协同效应:与生活方式干预结合效果更佳
Omega-3的抗炎效果可以与其他健康干预措施产生协同效应。
研究表明,在肥胖的绝经后女性中,虽然单独补充Omega-3或进行减肥都能降低体内的促炎因子水平,但当Omega-3补充剂与超过10%的体重减轻相结合时,其抗炎效果最为显著。
►▷
提高老年人Omega-3的摄入量,并将其与健康的生活方式(如体重管理)相结合,是抑制慢性低度炎症、维持免疫稳态的有效策略。

探索Omega-3脂肪酸:健康益处与营养补充12 赞同 · 0 评论 文章
膳食多酚:与菌群合作
膳食多酚:与菌群合作
多酚广泛存在于植物性食物中,如蓝莓、葡萄、可可、绿茶、苹果等。它们以强大的抗氧化和抗炎能力而闻名。在预防多种慢性疾病中显示出巨大潜力。
然而,其真正的抗衰老潜力并非通过直接吸收,而是通过与肠道菌群的复杂互动来“解锁”的。
核心机制:肠道菌群是多酚发挥作用的关键中介
由于其化学结构复杂且常常被糖基化,它们在小肠中的直接吸收率非常有限。但这恰恰成为了它们发挥更深远作用的起点。
大量未被吸收的多酚会到达大肠,成为肠道菌群的理想底物,并在此引发双重有益效应。
——直接作为养料,促进有益菌的生长
例如,研究证实,富含花青素和原花青素B2的饮食能够在衰老啮齿动物模型中,显著增加对肠道健康至关重要的产丁酸菌的丰度。
——代谢活化与菌群重塑
肠道菌群在享用多酚的同时,会将其分解代谢为一系列生物活性更强、更易被人体吸收的小分子代谢物。这个过程不仅激活了多酚的抗炎和抗氧化潜力,同时代谢过程本身及其产物还能温和地抑制有害菌,从而优化整个肠道菌群的结构。
多酚与益生菌的协同抗衰老效应
多项研究为肠道介导这一机制提供了有力证据,并揭示了多酚与益生菌之间的协同作用。
——减轻炎症性衰老
一项针对50岁及以上成年人的研究发现,在富含多酚的饮食基础上额外补充特定的益生菌,能够有效减轻慢性低度炎症,同时受试者肠道中的有益菌和短链脂肪酸水平也得到显著提升。
——传统补品的现代诠释
富含抗氧化物的传统草药——红参,其抗衰老效果同样与肠道菌群密切相关。它不仅能直接对抗氧化应激,还能促进有益菌的生长,并通过菌群代谢活动来强化肠道屏障功能。
更值得注意的是,当红参经过特定益生菌发酵后,其抗衰老特性得到显著增强。这归因于抗氧化相关基因的上调和对肠道菌群更有效的积极调节。
我们吃的食物不仅仅是在填饱肚子,更是在喂养体内的亿万微生物。通过多吃富含多酚的彩色果蔬和选择红参等天然补品,我们就能和肠道菌群打好配合,让它们帮我们把食物中的营养变成抗衰老的利器,实现从肠道到全身的健康。

肠道微生物群与膳食多酚互作对人体健康的影响30 赞同 · 3 评论 文章

多酚等膳食成分与肠道菌群协同作用可以更好地改善骨质疏松症3 赞同 · 1 评论 文章
益生菌干预的核心是直接向肠道输送特定的有益微生物,以实现靶向健康效益。
——改善大脑健康与情绪(调节肠-脑轴)
临床研究也证实,通过益生菌干预提高肠道中普拉梭菌(Faecalibacterium prausnitzii) 的水平,与焦虑、抑郁等神经精神症状的改善密切相关。
——强化肠道屏障,抑制全身性炎症
下一代益生菌:巨大潜力
研究的焦点正从传统的乳杆菌属和双歧杆菌属,扩展到一些新发现的、潜力巨大的肠道共生菌,它们被称为“下一代益生菌”。
其他潜力菌株也备受关注:

AKK菌——下一代有益菌21 赞同 · 0 评论 文章
通过精准干预肠道,我们可以恢复其稳态,进而增强免疫、改善代谢,并有效对抗衰老。益生元和合生元构成了这一策略的核心工具箱,它们在衰老的肠道环境中展现出显著的积极作用。
益生元:喂养有益菌
益生元是为有益肠道菌群提供营养的“食物”(如膳食纤维、低聚半乳糖GOS),为整个生态系统的健康奠定基础。
低聚半乳糖 (GOS) 是其中的典型代表,它来源于豆类、乳制品等。研究证实,补充GOS能够:
研究发现,补充GOS可以通过增强食糖细菌及其相关酶(β-半乳糖苷酶)的丰度,来改善肠道上皮完整性和粘液产生,从而调节衰老肠道的稳态。
合生元:益生菌与益生元的“强强联合”
一项临床研究报告称,老年女性在摄入名为MPRO3的合生元产品(由多种益生菌和膳食纤维组成)后,其血液代谢物谱、肠道菌群和整体肠道健康均得到积极调节。
后生元:更安全、更精准的有益物质
后生元是一个新兴且极具潜力的领域。它指的是“源自微生物的有益物质”,包括无活性的菌体、菌体碎片(如细胞壁)或细菌的代谢产物。
后生元的优势在于更稳定、更安全,因为它不涉及活菌的定植问题,而是直接提供发挥功效的“最终产物”。
——菌体成分
热灭活的益生菌(如副干酪乳杆菌)的细胞壁成分脂磷壁酸 (LTA),被证实能直接抑制炎症信号(NF-κB),同时促进黏液分泌,修复肠漏。
——代谢产物
这是指由微生物产生或将膳食成分转化而来的、具有健康效益的小分子物质。
在衰老模型中,它能通过下调 HMGB1-TLR4-NF-κB 炎症通路、减轻氧化应激并积极调节肠道菌群,来全面改善肠道功能。
——无活性的菌体
即便是完整但无活性的微生物,也能通过其细胞结构与人体免疫系统等发生互作,产生健康效益,这种方式被称为“幽灵效应”。
经过间歇灭菌(也称为廷德尔灭菌法)(一种温和加热灭活法)处理的长双歧杆菌(B.longum) 和嗜酸乳杆菌 (L. acidophilus) 菌株,在与运动干预相结合时,展现出改善阿尔茨海默病(AD)病理的潜力。其机制包括:
最终效果:减少大脑中淀粉样蛋白-β的聚集。
►▷
微生物的健康效应,并非完全依赖于其活性。
后生元绕开了活菌在储存、运输和定植中的不确定性,为开发更安全、更稳定、靶点更明确的新型疗法或辅助保健品铺平了道路。未来,后生元也将成为防治衰老疾病的重要途径。
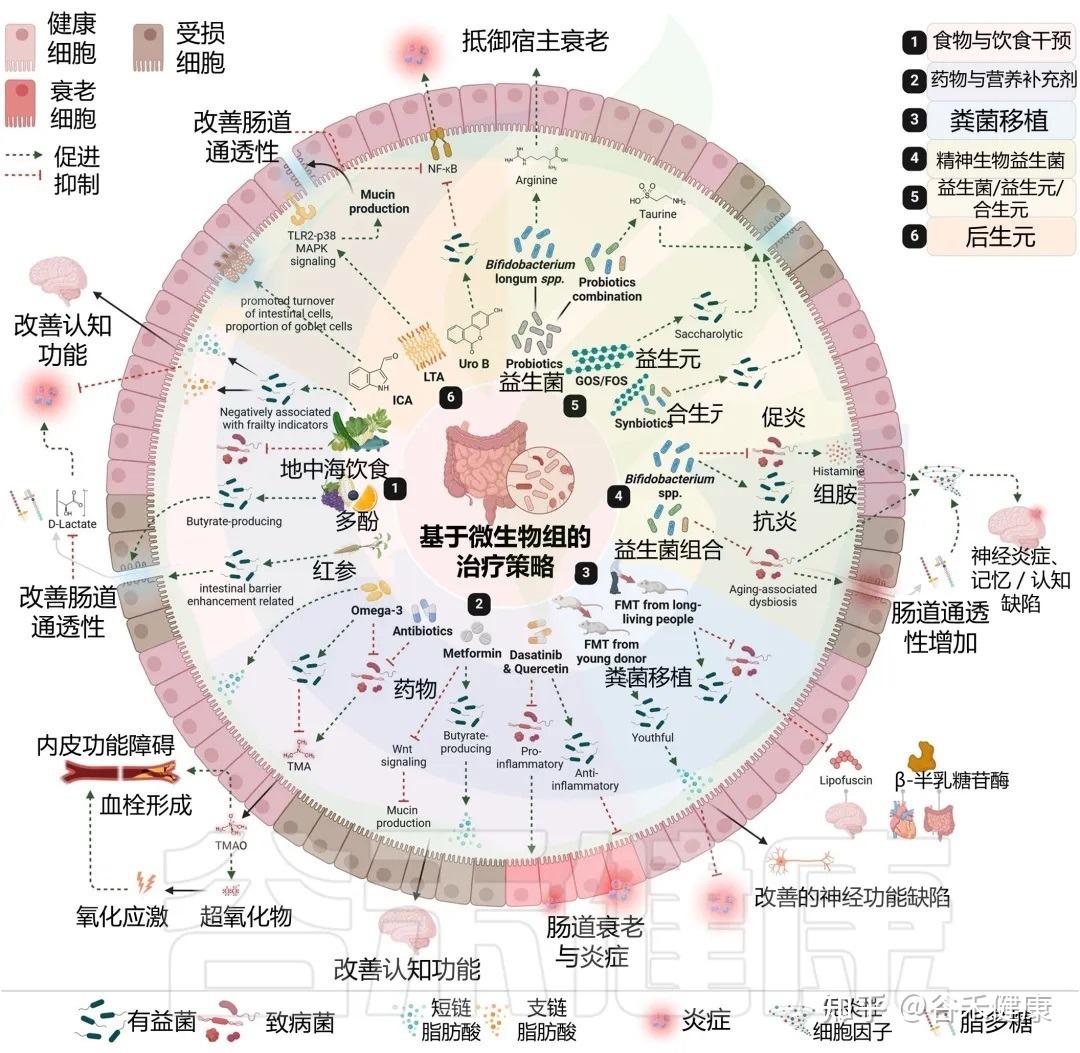
许多我们熟知的药物和膳食补充剂,其作用并非仅仅是简单的化学分子与人体细胞的直接互动。它们的抗衰老等多效性作用,在很大程度上是通过与肠道菌群的复杂“对话”和“合作”来实现的。
药物干预:从直接靶点到微生物介导
案例一:二甲双胍—— 经典的生物转化
作为一线降糖药,二甲双胍的益处远超血糖控制。最近的研究证明,肠道微生物组对其进行了关键的生物转化。
在老年小鼠中,二甲双胍治疗通过抑制Wnt信号通路,增强了肠道粘蛋白的产生,这一由菌群介导的过程最终对神经认知功能产生了积极影响。这表明,没有微生物组的参与,二甲双胍的某些重要功效可能无法完全发挥。
案例二:衰老细胞清除药物—— 协同调节
特定的“衰老细胞清除”药物(如达沙替尼和槲皮素),其作用也不再是单一的。研究表明,它们在清除体内衰老细胞的同时,还能主动调节肠道菌群——即促进抗炎微生物的生长,并抑制促炎微生物。
这一发现强烈暗示,这些前沿抗衰老药物的整体效果,至少部分是通过与肠道菌群的协同作用介导的,共同减少了肠道乃至全身的衰老和炎症。
膳食补充剂:菌群是关键中介
案例一:α-亚麻酸 (ALA) —— 清晰的微生物依赖途径
植物来源的ALA(一种Omega-3脂肪酸)的抗血栓效应,就是一个完美的例证。其作用并非直接,而是遵循一个清晰的微生物依赖路径:
案例二:NAD+抗衰老:肠道菌群的关键一环
补充烟酰胺单核苷酸(NMN)或烟酸(维生素B3)是目前流行的抗衰老策略,其核心机制是提升细胞内的NAD+水平。
研究发现,NMN也能通过调节肠道菌群来维持肠道稳态。鉴于肠道菌群拥有独特的酶来参与NAD+代谢,有理由推测,这类补充剂的抗衰老效果可能直接或间接地与肠道菌群的变化有关。

关于长寿因子(NAD+)你了解多少?——健康益处及如何提高补充效果6 赞同 · 1 评论 文章
粪便微生物群移植(FMT)不再是补充单一菌株或代谢物,而是通过移植一个完整的、健康的微生物生态系统,来彻底重置和改造宿主的肠道环境。
这一新兴策略正从治疗特定肠道疾病(如复发性艰难梭菌感染、IBS、克罗恩病等)的成功案例中,迈向一个更宏大的目标:促进健康衰老与延长寿命。
核心证据:从肠道到大脑的系统性年轻化
大量的临床前和临床研究表明,FMT的益处远不止于肠道本身,它能沿着“肠-脑轴”向上影响,实现系统性的抗衰老效果。
未来展望:建立“长寿菌群”生物样本库
FMT的潜力上限,取决于捐赠者菌群的质量。
关键发现:研究已证实,将长寿老年捐赠者(如百岁老人)的粪菌移植到小鼠体内,可以通过引入有益的细菌及其代谢物,有效改善受体的各项衰老相关指标。
基于这些证据,系统性地探索使用健康、长寿的捐赠者来建立一个特征明确的FMT生物样本库,可能为减轻与衰老相关的健康损害,提供一条有效的治疗途径。

粪菌移植——一种治疗人体疾病的新型疗法7 赞同 · 2 评论 文章
力量训练
中到高强度的抗阻训练,建议每周2-3次。训练强度通常设定在个人最大重复次数(1-RM)的60-85%之间,每个动作进行1-3组,每组重复8-12次。
例如,使用壶铃(一种具有特殊形状握把的重量,配有专门的训练方案)进行 8 周训练,可以改善与肌肉减少症和低度炎症相关的指标。
这种训练能够有效调节体内的微小核糖核酸(miRNAs)。它能抑制促进肌肉萎缩的miRNA,同时激活促进肌肉合成与生长的miRNA,从而打破肌肉流失的恶性循环,实现肌肉质量和力量的维持与增长,有效延缓衰老过程中的身体功能衰退。
高强度间歇训练 (HIIT) vs. 中等强度持续训练(MICT)
研究发现:两者对老年人的肠道菌群和肌肉功能有不同的调节效果。微生物组分析显示,HIIT组α多样性增加,并富集了产短链脂肪酸菌(如 Faecalibacterium prausnitzii),MICT组与多样性稳定和双歧杆菌适度增加相关。
HIIT在提升心肺功能和认知控制能力方面更优;而MICT则对改善情绪(心理健康)和帮助坚持运动更有利。
注:HIIT-涉及短时间高强度运动和短暂休息或低强度运动交替进行。MICT-中等强度持续一段时间的运动(如慢跑、骑行)。
瑜伽
一个为期12周的瑜伽项目,结合了体式、呼吸技巧和冥想,证实了其对阿尔茨海默病患者和其照护者的双重益处。
瑜伽是一种实用、经济的辅助方法,其成功也暗示了其他身心活动在延缓衰老相关疾病方面的潜力。
太极、有氧运动、八段锦
对于膝骨关节炎患者,这几种运动在减轻疼痛和改善身体功能方面的效果相当。
研究发现,太极能在12周内显著改善患者的疼痛管理(依据WOMAC量表评估)、姿势稳定性及功能性活动能力。
►▷
总的来说,老年人保持规律的活动总量(不一定要某种特定类型的运动或强度),能有效改善血管健康。 核心在于“动起来”,任何形式的规律运动都有益于心血管健康,不必过分纠结于某一种特定的运动方式。
要真正运用好肠道菌群来调节或延缓衰者,我们需要更强大、更智能的工具来指引方向。
从海量数据到精准洞察:AI与多组学的力量
我们的身体是一个极其复杂的系统。基因(基因组学)、代谢产物(代谢组学)、肠道菌群(微生物组学)……这些“多组学”数据共同交织,决定了我们的健康轨迹。在过去,我们很难看清这背后的规律。
而现在通过大数据可以整合分析这些不同维度的数据,帮助我们回答那个最核心的问题:在衰老过程中,究竟是哪些菌群、哪些营养分子,起到关键作用。
精准干预的前提:找到一把好的“衰老标尺”
要想知道我们的干预措施是否有效,首先需要一把能够精确测量“生物学年龄”的标尺。这个“标尺”就是衰老生物标志物。
根据国际性的衰老生物标志物联盟提出的全面框架,一把理想的“衰老标尺”必须满足六个关键维度:
可行性、有效性、懂机制、
适用广、反应灵敏、成本可控
换言之,一把好的“衰老标尺”,必须用得起、测得准、看得懂机制、适用广…幸运的是,最新的技术进展,特别是肠道菌群和免疫衰老的生物标志物,正为我们提供了构建这把“标尺”的强大工具。
精准营养时代:告别“一刀切”的健康建议
“精准营养”的最终目标,是根据每个人的独特性,提供量身定制的健康方案。
这意味着,通过对你个人的基因、代谢和肠道菌群进行综合检测,我们能知道,为什么对你有效的维生素D₃,对他来说可能Omega-3脂肪酸更重要。
一句话总结:我们已经推开了“通过调节菌群来抗衰老”这扇大门,但门后的世界依然充满未知。未来的研究方向很明确:通过更大规模的全球合作和更长时间的跟踪研究,全面揭示不同肠道菌群模式与健康衰老之间的内在联系,从而找到最精准、最个性化的方法,让每个人都能通过管理好自己的肠道菌群,实现更长久、更健康的生命。
抗衰老不应被视为与自然规律的对抗
而是一种与生命节奏的和谐共舞。
人间万事,生命最为宝贵;
生命长短,质量至关重要。
掌握科学的抗衰老智慧,
倾听肠道菌群等身体信号,
活出自己生命的最佳状态。
注:本账号内容仅作交流参考,不作为诊断及医疗依据。

谷禾健康

在这个快节奏的现代社会中,”疲劳”似乎已经成为了我们生活中挥之不去的常客,尤其是在后疫情时代,它更是频繁地困扰着我们的日常生活。
你是否有过这样的经历:
疲劳是一种正常的生理反应,就像手机电量不足需要充电一样。一般疲劳的发生,主要有两方面:
身体方面:就比如说跑步后肌肉酸痛,主要是因为能量消耗过多,乳酸等代谢物累积,以及肌肉微损伤等原因造成的。
大脑方面:就像电脑运行太多程序会变卡一样,主要是因为大脑神经递质失衡,比如5-羟色胺增多,多巴胺减少等。
但是,当疲劳持续很长时间,并且休息后也无法缓解时,这可能预示着更深层次的健康问题。
慢性疲劳综合征很复杂,就像一台精密仪器出了故障,涉及多个系统:免疫系统失调、神经系统异常、能量代谢紊乱、内分泌系统紊乱、肠道微生物失衡等。疲劳也是癌症、甲状腺功能减退等疾病的常见症状,此外,疲劳还会导致焦虑和抑郁,神经系统疾病的发作。
最新研究发现,肠道微生物群在疲劳和慢性疲劳综合征中扮演着重要角色,肠道微生物群可以帮助产生重要的神经递质,维持肠道屏障完整性,防止炎症物质进入血液。在慢性疲劳综合征患者中,研究发现产丁酸盐菌明显减少,这可能与症状严重程度相关。
本文我们主要探讨各种常见疾病相关疲劳的症状、发病机制及干预措施,包括营养干预、心理支持、饮食及生活方式调整等。长新冠和慢性疲劳综合征的疲劳症状管理是一个复杂的过程,需要多方面的干预策略。虽然目前尚无特效治疗,但综合管理策略可以显著改善患者的症状和生活质量。对症下药的同时,重视整体健康的提升,才能在这复杂的症状中找到一丝突破。
目录
01 关于疲劳
02 慢性疲劳的发病机制
03 各种不同的疲劳
04 针对疲劳的菌群干预措施
疲劳是一种压倒性的疲倦感和精力耗尽感,在各种生理、病理和心理失衡的情况下出现。这种感觉通常无法通过休息或睡眠得到充分缓解,会严重影响个人的日常活动和生活质量。
意大利生理学家安杰洛·莫索(Angelo Mosso) 在一个多世纪前表示,“疲劳”一词至少指的是两种现象,“首先是肌肉力量的减少。第二个是疲劳作为一种感觉”。换句话说,有一个是可以测量的物理事实,而一个是心理事实。
注:肌肉力量的减少通常可以通过一系列客观测试来量化,例如运动后肌肉的力量测试和乳酸水平的检测。
“感觉衰减假说”认为疲劳发生在个体感知到完成任务所需的努力超过预期时。这种感觉输入主要来自收缩肌肉的本体感觉信号,正常情况下这些信号会被减弱,使得日常活动感觉轻松。然而,在疲劳状态下,这种减弱失效,导致日常活动感觉费力。这种假说解释了为什么疲劳患者在进行相同强度的活动时,会感到比正常人更费力。
在现代生理学中,疲劳的定义已经趋于复杂化,涵盖了生理、心理及情绪多个层面。
简单可以分以下几大类:
生理性疲劳 (如运动疲劳)
生理性疲劳是由正常的生理活动引起的,如运动后的肌肉疲劳。这种疲劳通常是可预期的,并且可以通过适当的休息和恢复来缓解。例如,运动疲劳是一种典型的生理性疲劳,表现为运动后肌肉力量或功率输出的暂时性下降。
病理性疲劳 (如癌症相关疲劳、慢性疲劳综合征)
病理性疲劳与各种疾病或病理状态有关,如癌症相关疲劳、慢性疲劳综合征(ME/CFS)等。这种疲劳通常更为严重和持久,可能需要医疗干预。
心理性疲劳
心理性疲劳主要与心理因素有关,如长期压力、焦虑或抑郁等。这种疲劳可能表现为情绪低落、注意力不集中等症状,需要通过心理干预来缓解。
疲劳的症状表现可以涉及身体、认知和情绪等多个方面:
身体症状:
认知症状:
情绪症状:
睡眠障碍:
睡眠障碍是疲劳的一个重要症状,同时也可能是疲劳的原因之一。主要表现包括:
虽然疲劳是一种常见的症状,但当疲劳变得持续且严重,并伴随着其他症状时,可能就不仅仅是简单的疲劳了,可能是一种复杂的长期疾病,与正常疲劳在定义、持续时间、症状和机制上有显著差异。
正常疲劳:
病理性疲劳:
在讨论了正常疲劳和病理性疲劳的区别之后,我们需要特别关注一种具代表性的病理性疲劳类型——慢性疲劳综合征(ME/CFS)。这种疾病不仅完整体现了病理性疲劳的各项特征,更因其独特的临床表现和严重的致残性,成为近年来医学界研究的重点。
慢性疲劳综合症
慢性疲劳综合征,也叫肌痛性脑脊髓炎,是一种严重的、多系统失能性疾病。它会导致至少持续六个月的极度疲劳。症状在身体或精神活动时加重,但休息后不会完全改善。
注:慢性疲劳综合征(CFS)和肌痛性脑脊髓炎(ME)是同种疾病,慢性疲劳综合征(CFS)强调了最主要的症状特征;肌痛性脑脊髓炎(ME)则更多地体现了疾病的神经系统病理特征,医学界现在倾向于使用合并的说法(ME/CFS),这样可以更全面地描述这种疾病的特点。
慢性疲劳综合征发病前,大多数患者都是能正常工作和成功的。许多患者初发为类似病毒感染性疾病,伴淋巴结肿大、极度疲劳、发热和上呼吸道症状。最初的综合征会消退,但似乎会引发长期的严重疲劳,这会干扰日常活动。
症状因人而异,症状的严重程度每天都会波动。除了疲劳,症状可能包括:
体格检查是正常的,没有肌无力、关节炎、神经系统受累或者脏器肿大等表现。但是一些患者存在低度发热、非渗出性咽炎和/或可触及而柔软的(非肿大)淋巴结。
慢性疲劳综合征并发症
慢性疲劳综合征的复杂和非特异性症状可能导致许多误诊,并伴有其他严重疾病,包括纤维肌痛、原发性睡眠障碍(睡眠呼吸暂停)、营养障碍(缺铁、肥胖)、肌肉骨骼疾病、焦虑/抑郁和胃肠道疾病(乳糜泻、肠易激综合征、炎症性肠病)。
在新冠开始后不久的研究表明,慢性疲劳综合征的症状与约87%的急性SARS-CoV-2感染恢复患者报告的症状相似,具体来说,长新冠患者出现了慢性疲劳综合征已知的29种症状中的25种。
其中最主要的症状包括:

doi.org/10.3390/nu16111545
慢性疲劳综合征发病率
美国疾病预防控制中心(CDC)的流行病学数据估计,美国有 0.84-250 万慢性疲劳综合征患者,其中约 25% 无法出门或卧床不起。慢性疲劳综合征的全球患病率在 0.4%~2.5% 之间。
慢性疲劳综合征的发病通常在20~40岁之间的成年人中。
女性患者比男性更为常见,比例大约为 3:1。有些研究显示比例可高达 6:1。
大多数慢性疲劳综合征病例被归类为长期病程,表现超过 3 年。
■ 生理因素
内分泌系统问题
营养代谢问题
免疫系统问题
■ 生活方式因素
睡眠问题
运动相关
饮食习惯
■ 心理因素
压力相关
情绪问题
■ 环境因素
工作环境
生活环境
■ 病理因素
常见疾病
感染
其他疾病
疲劳往往是多种因素共同作用的结果,这些因素往往相互关联、相互影响,无论是生理、心理还是环境因素,都可能通过不同的途径和机制影响我们的身体,最终导致疲劳的产生。
要深入理解慢性、持久的疲劳这个复杂的生理现象,我们需要进一步探讨疲劳产生的具体机制,了解它是如何在分子、细胞和器官系统层面上发展的。
以上我们已经知道疲劳有很多不同种类型,如运动性疲劳、慢性疲劳综合征、癌症相关性疲劳、肾上腺疲劳、长新冠疲劳、更年期疲劳、骨质疏松疲劳、周一疲劳综合征等,虽然各个类型有特异性表现,它们往往共享一些基础的发病机制。
疲劳是一种复杂的生理病理现象,涉及多个系统的功能紊乱,以下我们从能量代谢、神经内分泌系统、免疫系统、氧化应激反应、炎症因子变化、肠道菌群失调等角度来探讨疲劳的机制,为防治疲劳提供新的思路和方法。
能量代谢失衡是疲劳发生的重要基础。
ATP产生和利用的功能障碍
研究表明,疲劳状态下存在ATP产生和利用的功能障碍。在剧烈运动过程中,ATP-酶泵功能受损会导致能量产生效率下降,能量产生效率降低进一步加重疲劳感。
当ATP水平降低时,疲劳程度会增加,例如,枸杞多糖 (LBP) 和 滑子菇多糖 (PNP) 可以通过增加ATP水平来缓解疲劳。
山药多糖可通过调节炎症途径和氧化应激来对抗疲劳,从而降低 IL-lβ、MDA、BUN 和 LDH 的水平,并增加 ATP 和 SOD 的活性。
代谢产物的积累效应
在强度运动期间产生的过量代谢物,会在骨骼肌和血液中积累,打破体内稳态,影响血乳酸(BLA)、丙二醛(MDA)、乳酸脱氢酶(LDH)等指标水平。这种能量代谢紊乱不仅影响肌肉收缩能力,还会引发一系列级联反应,导致疲劳症状加重,形成恶性循环。
富含多糖的芦苇根茎(PEP)提取物可显著延长小鼠的游泳耐力,提高血糖水平,降低 LDH 和 CK 活性。
玉米丝、翘鳞肉齿菌、党参和山药还通过调节相关代谢物的积累而具有抗疲劳作用。
线粒体功能的影响
线粒体是细胞能量产生的主要场所,慢性疲劳综合征患者存在外周线粒体功能异常,正常化静息代谢率(nRMR)发生改变,这些改变会影响细胞能量的正常供应,加重疲劳症状。
印加萝卜水提取物可以通过防止线粒体介导的肌肉损伤和氧化应激来发挥抗疲劳功能。
红参提取物可以通过挽救骨骼肌线粒体的密度和形态以及增加线粒体生物发生来改善线粒体功能障碍,从而发挥抗疲劳作用。
神经内分泌系统的改变在疲劳发生中起着核心作用。
神经递质系统改变
5-羟色胺(5-HT)水平升高:高浓度5-HT会影响运动神经元和肌肉收缩,通过影响运动神经元输出导致疲劳。
螺旋藻多糖可以抑制运动诱导的 5-HT 和色氨酸羟化酶-2(TPH2)的增加,并上调 5-羟色胺能 1B 型(5-HT1B)的表达以增强运动能力。
多巴胺(DA)系统功能异常:多巴胺合成和转化率下降会加重疲劳,多巴胺参与大脑网络的连接和结构整合,影响疲劳的发展和体温调节。
牛樟芝多糖干预可以抑制6-羟基多巴胺(6-OHDA)诱导的ROS-NLRP3的表达,保护多巴胺能神经元,提高小鼠的运动能力。
去甲肾上腺素(NA)系统改变:NA系统加速中枢疲劳的发生,影响认知和情绪调节。
淫羊藿多糖通过增加去甲肾上腺素和肌酸激酶水平来治疗疲劳,从而对代谢紊乱产生改善作用。
γ-氨基丁酸(GABA)和乙酰胆碱的代谢改变:参与中枢/精神疲劳的调节,影响认知和情绪功能。
下丘脑-垂体-肾上腺轴(HPA轴)功能紊乱
研究发现,疲劳患者普遍存在下丘脑-垂体-肾上腺轴(HPA轴)功能紊乱,尤其是肾上腺疲劳患者,HPA轴过度激活,影响皮质醇和应激激素的分泌,这种紊乱会通过多种信号通路放大疲劳和应激反应。例如:
芦根多糖提取物通过抑制 HPA 轴的过度激活以及降低 TC 和皮质醇的含量来发挥抗应激和抗疲劳作用。
在慢性疲劳综合征、癌症相关疲劳、长新冠疲劳中都会存在免疫系统异常的情况。
免疫系统改变是疲劳发生的重要机制之一。研究表明,疲劳初期是机体的一种适应性免疫介导反应,目的是提高抗炎细胞因子的产生,增强抗病能力。然而,持续的疲劳状态会导致免疫功能受损,表现为:
铁皮石斛多糖提取物,可以调节其潜在的免疫功能改善疲劳,大大增加 T 和 B 淋巴细胞的细胞变异性,并缓解由负重游泳引起的疲劳综合征。
人参多糖可以提高运动耐力,延长疲惫的游泳时间;它还可以通过改善受训练小鼠的生化指标和增强脾细胞增殖(T 或 B 淋巴细胞)来延缓运动引起的疲劳和运动相关损伤。
壳寡糖(COS)与跑步相结合,促进脾肺发育、淋巴细胞水平、T 细胞/CD8+ T 细胞比例,并通过 TNF、IL-2、IL-10等细胞因子改善大鼠免疫状态,从而减轻疲劳。
黄精多糖不仅显著降低了 IL-1β、IL-6 和 TNF-α 的上调,而且还通过调节 miR-340-3p/IRAK3 和 GLUT-4 改善了 L6 肌管中的炎症和葡萄糖摄取。
黄芪多糖通过激活 AMPK 通路、限制 ROS 的产生以及降低 IL-1β、TNF-α 和 NF-κB 的水平,对SD大鼠过度运动诱导的心肌损伤具有保护作用。
氧化应激在疲劳发生中扮演着重要角色。虽然低水平的活性氧(ROS)对于产生正常的肌肉力量是必要的,但高浓度的ROS会导致肌肉收缩能力受损。
研究表明,持续的耐力运动会产生大量ROS,影响肌肉的运动能力,慢性疲劳综合征ROS水平也是异常,过量的ROS会导致机体氧化还原系统失衡,ROS可能触发线粒体膜的脂质过氧化,破坏线粒体功能,影响能量供应。
高水平的氧化应激可能导致炎症标志物恶化,过量的ROS与癌症相关疲劳的发生发展密切相关。
远志多糖可以降低疲惫运动小鼠的 BLA 和 BUN 浓度,并增加 LG 、肌糖原(MG)、LDH 的水平;它在体外对羟基自由基和 DPPH 自由基表现出高清除率,并表现出良好的抗氧化特性。
人参多糖可以减少BLA、LDH、BUN、MDA的积累,增加 SOD、CAT 和 CK 的活性,从而延长小鼠的疲劳耐受性。
枸杞多糖能够通过提高抗氧化酶水平和调节代谢机制来缓解疲劳。
冬虫夏草酸性多糖可以通过刺激海马中磷脂酰肌醇 3-激酶(PI3K)、蛋白激酶 B(AKT)、Nrf2 和 HO-1 蛋白的表达水平来缓解小鼠的运动疲劳并改善小鼠的学习和记忆。
近年来的研究发现,肠道菌群失调与疲劳的发生密切相关。在慢性疲劳综合征(ME/CFS)患者中观察到:
具体的每种疲劳相关的肠道菌群变化在下一章节详细阐述。
以上这些机制之间并非独立存在,而是相互影响、相互作用。例如,肠道菌群失调可通过肠-脑轴影响神经内分泌功能,同时也会引起免疫失调和炎症反应;氧化应激则可能加重炎症反应,影响能量代谢。因此,在研究和治疗疲劳时,需要采取整体观念,综合考虑这些机制的相互作用。
理解这些基础机制对于解释不同类型疲劳的发生发展具有重要意义。例如,慢性疲劳综合征可能同时存在能量代谢紊乱、神经内分泌功能失调和免疫系统异常;而癌症相关性疲劳则可能主要通过炎症反应和氧化应激来影响机体功能。
接下来,我们将具体分析几种常见类型疲劳的特点及其与这些基础机制的关系。
慢性疲劳综合征(简称ME/CFS)是一种无法解释的衰弱性慢性疾病,核心症状在于:

慢性疲劳综合征患者可能看起来没有生病,但无法进行正常活动,前面我们也已经知道了慢性疲劳综合征最常见于中年人群,但也影响儿童、青少年和老年人。在成人中,女性比男性更容易受到影响。在儿童中,青少年比年幼的孩子更容易受到影响。
慢性疲劳综合征的病因尚不清楚,可能涉及多种因素的组合,包括:
除了上述原因及上一章节提到的发病机制之外,慢性疲劳综合征还与肠道菌群的变化密切相关。
慢性疲劳综合征的肠道菌群组成
长期COVID 和慢性疲劳综合征患者肠道菌群组成的改变,以及报告的恶心、腹泻和腹痛等胃肠道症状可能表明肠道菌群失调在这两种疾病的发展中可能起作用。
多项研究表明,疲劳患者的肠道菌群组成与健康人群存在显著差异。主要特点包括:
多样性减少
慢性疲劳综合征患者肠道细菌的多样性明显下降,比健康人少了大约34%(P < 0.00001)。
ME/CFS 患者肠道微生物组 α 和 β 多样性的变化
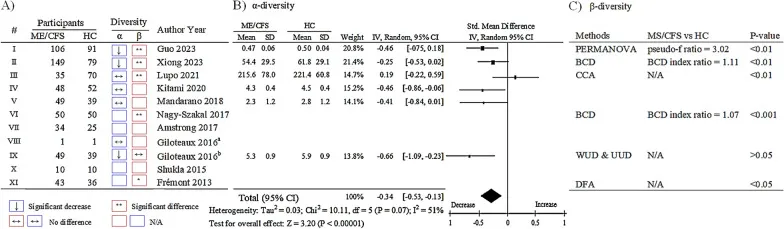
A、从 11 项选定研究中概述的肠道微生物组 α 和 β 多样性变化,用罗马数字 I 至 XI 表示。
B、使用随机效应荟萃分析模型总结肠道微生物组的 α 多样性的森林图。
C、ME/CFS 患者与健康对照组肠道微生物组的肠道微生物组 β 多样性列表。
促炎菌增多
与健康对照组相比,慢性疲劳综合征患者体内促炎性革兰氏阴性细菌(如 Alistipes、拟杆菌、肠杆菌科)的水平更高,这可能会加重病程,导致疲劳、疼痛和精神错乱的严重程度增加。
产丁酸菌减少
慢性疲劳综合征与厚壁菌门某些菌群的减少有关,包括粪杆菌属、罗斯氏菌属、梭菌属,其中产丁酸菌粪杆菌的减少被认为是对慢性疲劳综合征有诊断价值的潜在生物标志物。
注:在 IBD、癌症和自身免疫患者(如多发性硬化和1型糖尿病)中发现粪杆菌丰度减少与疲劳感增加之间存在关联,从而表明全身性炎症和肠道菌群失调可能会影响与其他重要器官的双向联系,并导致神经精神和胃肠道症状的发展。
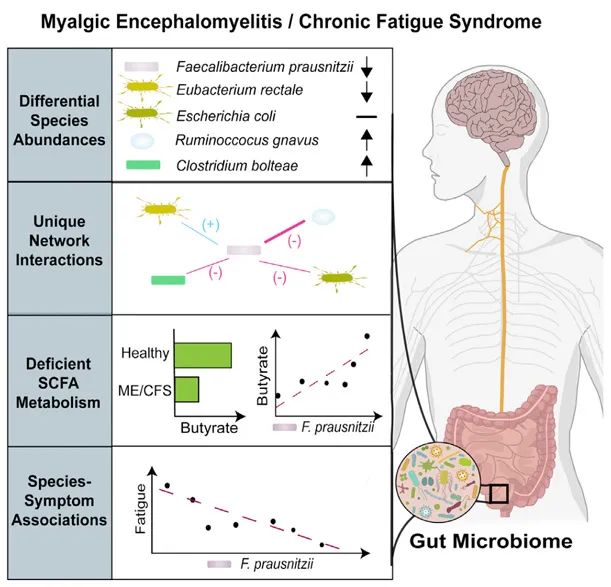
doi:10.1016/j.chom.2023.01.004
条件致病菌增加
4 项研究表明,慢性疲劳综合征患者中一些机会性致病细菌物种显著增加,包括Erysipelatoclostridium ramosum、Enterocloster citroniae、Hungatella hathewayi、Eggerthella lenta等。
慢性疲劳综合征患者的一些乳酸菌和其他有益物种明显减少,如Faecalibacterium prausnitzii、Bifidobacterium angulatum、Lactobacillus ruminis、Roseburia intestinalis等。
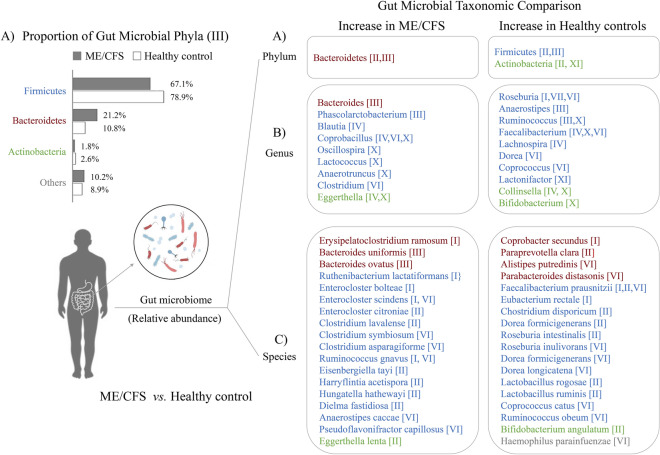
编辑
doi: 10.1186/s40001-024-01747-1
肠道菌群如何通过代谢产物影响疲劳?
短链脂肪酸
有 5 项研究报告了慢性疲劳综合征患者和健康对照者之间代谢物的潜在差异,特别是,慢性疲劳综合征患者的粪便、血液或尿液中的短链脂肪酸 (SCFA,如丁酸盐、乙酸盐) 和支链SCFA(如异丁酸盐)均显著减少。
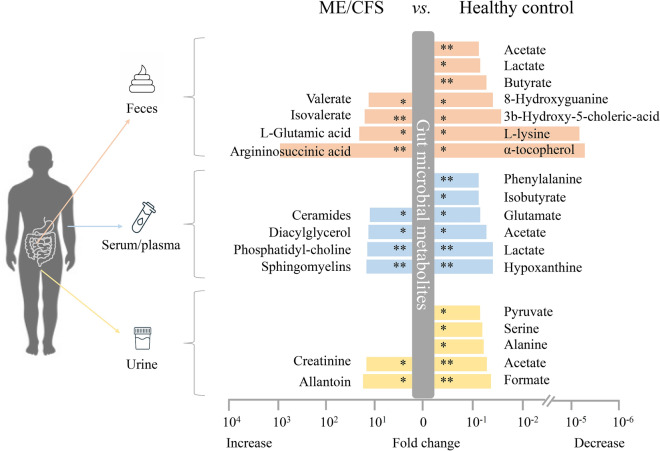
doi: 10.1186/s40001-024-01747-1
在慢性疲劳综合征患者中也有其他细菌产生的代谢物(如乙酸盐和异戊酸盐)的显著减少,这些代谢物作为能量来源,并表现出抗菌特性(如乳酸盐和苯甲酸盐)。这些变化与 Clostridium 呈正相关,与 Bacteroides 呈负相关。
维生素E
维生素E(α-生育酚)作为一种重要的抗氧化维生素,在维持认知功能和心理健康方面发挥着关键作用。然而,在慢性疲劳综合征患者中观察到一个显著现象:
与健康对照组相比,慢性疲劳综合征患者血清 α-生育酚 (维生素 E)大幅降低(P<0.05)。这种降低可能与肠道菌群的改变密切相关。具体来说:
因此,慢性疲劳综合征患者出现的认知障碍很可能是由这种肠道微生物组的特定改变引起的维生素E水平显著降低所致。
鞘脂
肠道微生物组衍生的鞘脂可以改变宿主脂质代谢。具体来说,具有丝氨酸棕榈酰转移酶 (SPT)基因的拟杆菌属具有产生鞘脂的能力。因此,这可以部分阐明长期慢性疲劳综合征患者血清脂质水平升高和高拟杆菌素同时出现。
色氨酸
色氨酸是一种必需氨基酸,也是神经递质5-羟色胺(血清素)的关键前体物质。在正常生理状态下,色氨酸的代谢主要有两条重要通路:
血清素合成通路:
色氨酸 → 5-羟色胺(5-HT,血清素) → 褪黑素
这条通路对维持情绪、睡眠-觉醒周期和能量代谢至关重要。
犬尿氨酸通路:
色氨酸 → 犬尿氨酸 → 其他代谢物
这条通路与免疫调节和神经炎症有关。
在这个过程中,如果某些肠道细菌通过各种途径将色氨酸分解,那么用于制造血清素的“原料”就减少了。血清素不足会引起一系列问题:如睡眠质量下降、情绪容易低落、疲劳感增加、精力不足等,这些睡眠、情绪问题都会带来更加疲惫的恶性循环。
肠道菌群如何通过“肠漏”影响疲劳?
前面我们知道,在慢性疲劳综合征中,肠道菌群中产丁酸菌明显减少,丁酸盐是肠道上皮细胞的主要能量来源,丁酸盐产生菌减少导致丁酸盐不足,影响肠道屏障完整性维持。
促炎细菌增加导致炎症因子升高,炎症也同时损害肠道屏障功能,肠道通透性增加,细菌及其代谢物进入血液,激活系统性免疫反应,通过迷走神经影响大脑功能,导致神经炎症和认知功能障碍,血清素和GABA等神经递质产生受影响,影响情绪和睡眠调节,加重疲劳感知。
疲劳导致活动减少,活动减少进一步降低丁酸盐产生,丁酸盐减少加重肠漏,肠漏加重全身炎症和疲劳,循环往复,症状持续…
具体针对菌群的对慢性疲劳综合征的干预措施我们将在下一章节详细展开。
长新冠的首个大规模研究,调查来自56个国家的近3800人,该研究显示,最常见的症状为疲劳、劳累后不适。近86%的受访者表示劳累会引起症状复发 ;87%的受访者表示疲劳是主要症状。
不同人群的发病率差异:
COVID 引起的疲劳通常会感觉如下:
克利夫兰诊所的一项新研究可能有助于解释原因。它发现 67% 的长期 COVID 参与者经历了中度至重度睡眠障碍。
COVID可以杀死大脑中的神经细胞,影响睡眠
COVID进入大脑的一种方式是通过鼻子中的神经纤维进入下丘脑和额叶皮层,这可能是COVID攻击的两个“初始站点”,然后传播到大脑的其他部分。下丘脑负责调节呼吸、我们如何应对压力、体温、新陈代谢、心血管功能,也包括睡眠。
科罗拉多大学丹佛-安舒茨医学校区神经外科教授Granholm-Bentley在2023 年 7 月的《临床医学杂志》上对 SARS-CoV-2 对大脑影响的研究进行了进一步的评论,引用了检查重症COVID患者大脑的研究,这些研究显示 COVID 病毒颗粒在大脑中徘徊。她说,这很重要,因为“下丘脑中有含有食欲素的神经细胞,这些神经肽特别参与睡眠/觉醒周期。这些神经细胞在下丘脑对感染很敏感,因此它们在像 COVID 这样的病毒攻击中很容易死亡,永远不会再生。
当这种情况发生时,你可能会发现自己在夜间经常醒来,难以定期入睡,或两者兼而有之,所有这些都会让人长期疲惫不堪,甚至可能在未来患上其他神经退行性疾病。
斯坦福大学发作性睡病中心发表的一篇论文,有朝一日可能会通过增加大脑中的食欲素水平来治疗慢性睡眠障碍,该中心正在研究下丘脑周围睡眠障碍的潜在疗法。
病毒攻击“细胞的发电厂”——线粒体
长新冠持续攻击线粒体,线粒体是我们体内每个细胞的能量来源,你也可以理解为细胞的发电厂。病毒实际上能够改变线粒体功能,因此它能够复制,同时还可以减少进入细胞的能量,通常,线粒体只会关闭能量产生几天或几周,直到病毒颗粒消失。但对于某些感染,线粒体很难自行恢复。线粒体功能障碍造成的能量下降也是触发下丘脑睡眠中心离线的原因。
来自长期 COVID 患者的组织样本还显示严重的肌肉损伤、免疫反应紊乱和微凝块积聚。
微凝块积聚
对肌肉组织的深入研究还发现了长新冠病理学中另一个越来越熟悉的特征——微凝块。
南非的研究人员已经将注意力集中在这些携带“被困炎症分子”的微凝块上,这些微凝块表明患者的脉管系统受损。这意味着微凝块实际上可能已经通过受损的脉管系统进入肌肉,这也可能发生在其他组织中。
在这种情况下,微凝块可能反映了血管内壁的损伤程度,这也会损害氧气向肌肉组织的输送。有研究人员在肌肉组织中发现了来自 SARS-CoV-2 的病毒蛋白的证据。但这也可能是病毒残留物,是否直接导致劳累后不适仍存在争议。
免疫系统异常
与肠道微生物有关
一些研究表明,长期 COVID 患者可能会获得新的食物过敏和敏感性(尤其是对小麦和麸质),胃肠道症状的发生率为 3% ~ 79% 。同样,高达 92% 的合并诊断为肠易激综合征(IBS)的慢性疲劳综合征患者也认为胃肠道症状是常见的合并症。
而胃肠道不适,包括腹痛和腹胀,以及疲劳、头痛和认知障碍等肠外症状,可能是由于慢性肠道炎症和肠道上皮屏障受损而出现的,其次是粘膜相关不变T(MAIT)细胞的比例显著增加,这与 MHC I 类相关分子中微生物抗原的识别和微生物感染期间对细胞因子诱导刺激的反应有关。
持续感染或无活力的病原体残留会刺激慢性炎症,因为肠道病毒和细菌感染都会影响微生物组。
肠道菌群具体如何影响长新冠疲劳?
目前越来越多的研究报告了从急性感染中恢复的长新冠患者的肠道成分和多样性的变化。这些个体的肠道组成已发生显著变化,其特征是共生菌种类减少长达 30 天,包括直肠真杆菌、普拉梭菌、双歧杆菌属,而即使在恢复期 6 个月后,微生物群落的丰富度似乎也没有恢复。
抗炎微生物群Alistipes onderdonkii 、Faecalibacterium prausnitzii的减少,表现为促炎细胞因子(包括 IL-2、IL-7、IL-10 和 TNF-α)水平升高,这与疾病严重程度和症状严重程度增加密切相关,包括呼吸、神经精神、胃肠道和疲劳问题。
对初次诊断后 6 个月出现长期 COVID 症状的患者(占 106 名患者初始样本的 76%)进行的一项观察性研究显示,瘤胃球菌和普通拟杆菌(Bacteroides vulgatus)水平明显较高,而普拉梭菌水平较低,这与持续的呼吸道症状和神经精神疾病和疲劳相关,包括Clostridium innocuum、Actinomyces naeslundii.
有趣的是,产丁酸菌,包括假小链双歧杆菌(Bifidobacterium pseudocatenulatum)和普拉梭菌(Faecalibacterium prausnitzii),在 6 个月时与长期 COVID 症状呈最大的负相关 。
一项针对新冠肺炎康复的有症状患者的前瞻性随访研究报告称,出院一年后,存在某些肠道微生物群失调,包括细菌多样性显著降低和产短链脂肪酸菌的相对丰度较低,如Eubacterium hallii, Subdoligranulum、Ruminococcus、Dorea、Coprococcus、Eubacterium ventriosum。
有趣的是,在肠道微生物群改变的个体中,持续12个月出现身体功能受损、精神疾病(主要是焦虑或抑郁)、肺功能下降和影像学异常等长期症状的个体与恢复阶段的临床指标显著相关,从而表明肠道微生物群可能在长新冠中发挥重要作用。
总的来说,肠道菌群失调与通过微生物群-肠道-免疫-大脑轴调节慢性疲劳综合征和长新冠的大脑活动和认知功能有关。然而,迄今为止尚不清楚肠道微生物组和神经胶质细胞如何相互作用,以及这些相互作用如何触发慢性疲劳综合征和长新冠的神经认知症状(也称为“脑雾”)和劳累后疲劳的发作。研究人员认为可能的触发因素之一可能是神经递质及其特异性受体的产生、运输和功能失调(初级M1运动皮层内GABA能和谷氨酸能活性的兴奋性降低)。
目前尚无治愈或批准的慢性疲劳综合征及长新冠疲劳的治疗方法,但有些措施及注意事项可以缓解。
营养补充
补充B族维生素、C、D、E,微量元素如锌、硒等。
改变生活方式以提高能量水平
日常生活习惯、饮食和锻炼习惯的简单改变会显着影响整体活力。避免过量饮酒。避免久坐不动。
采取健康的适合自己的饮食方式
在日常饮食中,尽量选择新鲜、天然的食材。水果、蔬菜、全谷物和优质蛋白质应成为饮食的主角。每个人的身体都是独特的,饮食方式的选择应当结合个人的生活方式和文化习惯。合理规划饮食时间与频率也是必要的,必要时可以采取间歇性禁食,它的战略性进食暂停旨在让你的身体有时间专注于修复而不是消化。
探索重金属排毒
有些人认为重金属积累可能会导致持续疲劳,探索重金属排毒成为一种潜在的缓解途径。需在医疗专业人员指导下进行重金属排毒,确保针对慢性疲劳综合症患者的独特需求量身定制安全和个性化的策略。
调整生活节奏
由于慢性疲劳综合征可能会波动,你可能会一次感到几天甚至几周的疲惫,然后有一天醒来感觉好多了。发生这种情况时,不要做太多事情来弥补其他日子,换句话说,你感觉更好的日子里不要把自己逼得太紧,结果让自己再次变得更糟。享受这一天,不要强迫完成所有堆积如山的事情,慢慢来,调整自己的节奏。
认知行为疗法(CBT)
在慢性疲劳综合征的治疗中具有一定的应用和效果。一项长期跟踪研究显示,接受CBT的患者中有68%在5年后自我评价为“显著改善”或“非常显著改善”,接受CBT的患者在治疗结束后仍能维持较高的工作时间。CBT不仅改善了患者的疲劳症状,还对积极心理维度如希望和乐观产生了积极影响。
分级运动疗法(GET)
对慢性疲劳综合征患者的长期影响有多个研究支持,2021年的研究调查了分级运动疗法在常规专科诊所中的有效性,结果显示疲劳评分在第4次会话时显著降低,并在随访时保持显著改善。
注:分级运动疗法与认知行为疗法(CBT)一样,是慢性疲劳综合征的有效治疗方法。两者在总体效应大小上相当,但在初级保健设置中和接触时间较少的治疗中,CBT的效果较小。
具体针对菌群的对长新冠疲劳的干预措施我们将在下一章节详细展开。
癌症相关疲劳是癌症常见症状,也是癌症治疗最常见的副作用。
癌症相关疲劳(CRF)被定义为“与癌症或癌症治疗相关的令人痛苦的、持续的、主观的身体、情感和/或认知疲倦或疲惫感,与最近的活动不成比例,并干扰正常功能。与健康个体所经历的疲劳相比,癌症相关疲劳更严重、更痛苦,并且不太可能通过休息来缓解”。
它主要表现为持续疲劳和情绪和认知功能下降,无法通过休息和睡眠缓解,导致身体功能和生活质量下降。
一项荟萃分析指出,近一半的癌症患者都会感到疲劳。也有研究发现,在接受治疗后5-10年内,大约有20~30%的癌症患者报告持续的疲劳。
横断面和纵向研究证明,功能状态下降和合并症水平较高的年轻女性肿瘤患者报告的癌症疲劳水平较高。癌症疲劳程度较高的肿瘤患者报告更高水平的整体、疾病特异性和累积生活压力,以及睡眠障碍、抑郁、认知功能障碍和疼痛的并发情况。
研究表明,炎症生物标志物,如C反应蛋白和促炎细胞因子与各种癌症人群中的疲劳有关;下丘脑-垂体-肾上腺轴的失调也与疲劳有关。但人们对疲劳原因了解的不够深入,科学现状仍存在局限性。
在理解肠道-大脑轴及其与疲劳关系的研究进展,促使许多研究者关注肠道微生物变化对癌症患者疲劳潜在影响。
一些研究发现了特定肠道微生物属的相对丰度与癌症患者的疲劳水平有关,具体而言,高疲劳水平与促炎菌群相关,而低疲劳水平与抗炎菌群或产短链脂肪酸菌相关。例如,瘤胃球菌的相对丰度与低疲劳水平相关,而大肠埃希氏菌Escherichia和肠杆菌科Enterobacteriaceae的相对丰度与高疲劳水平相关。
瘤胃球菌科属于产丁酸菌,由于丁酸盐是一种具有抗炎特性的短链脂肪酸,因此疲劳与产生丁酸盐的瘤胃球菌科之间的关系是合乎逻辑的。在慢性疲劳综合征里面也有类似研究结果。
Enterobacteriaceae是变形菌门下的一个革兰氏阴性菌,这些微生物表面的分子成分,称为微生物相关分子模式,通过与免疫细胞受体的相互作用直接增加炎症。由于炎症水平升高与疲劳增加有关,因此与高相对丰度Enterobacteriaceae相关的更高疲劳是合理的。
晚期癌症
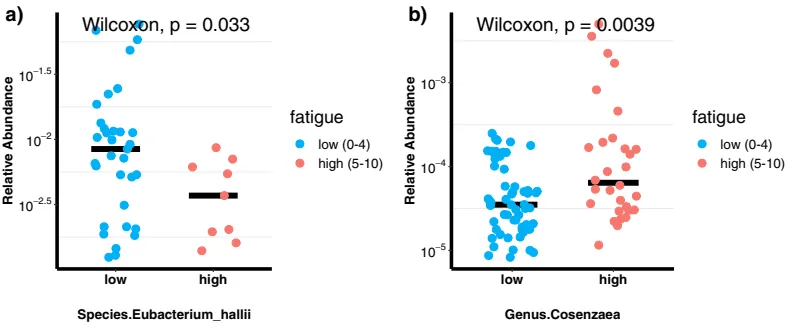
一项横断面观察研究,识别晚期癌症患者中微生物组组成与疲劳之间的关联。具体来说,
患者选择:患者来自MD安德森癌症中心的调查癌症治疗部门,共88名晚期、转移性、不可切除的癌症患者。最常见的诊断包括结肠癌、卵巢癌、宫颈癌和非小细胞肺癌。
注:纳入标准为至少18岁,能够说英语,病理诊断为晚期、转移性、不可切除的癌症,且在入组前至少30天未使用抗生素。
疲劳测量:使用MD安德森症状清单(MDASI)免疫疗法模块(MDASI-Immunotherapy)评估疲劳。
注:该模块已验证用于评估20种症状,包括7种免疫疗法特定项目和6种干扰项目。
疲劳评分:
88名患者中,58名(66%)归为低疲劳,30名(34%)归为高疲劳。
肠道菌群:
Eubacterium hallii与疲劳严重程度评分呈负相关(r=-0.31, p=0.0026),而Cosenzaea与疲劳严重程度评分呈正相关(r=0.26, p=0.014)。
doi.org/10.1038/s41598-021-84783-9
作为营养相互作用中的关键物种,Eubacterium hallii可以高度影响代谢平衡,最终影响肠道微生物群落、宿主稳态以及宿主健康。此外,Eubacterium hallii已被用于治疗与胰岛素抵抗相关的疾病,包括血脂异常、1型糖尿病和库欣综合征以及其他内分泌疾病。综合这些数据表明,Eubacterium hallii在肠道代谢和免疫稳态中扮演着可能影响肠道-脑轴和疲劳的角色。
Cosenzaea(以前称为Proteus myxofaciens),有利条件下,生活在环境中的细菌,存在于人类的肠道中,可引起尿路感染、伤口感染和脑膜炎(新生儿和婴儿)。高疲劳癌症患者中Cosenzaea的丰度增加表明细菌在诱导炎症中的潜在作用。
癌症治疗
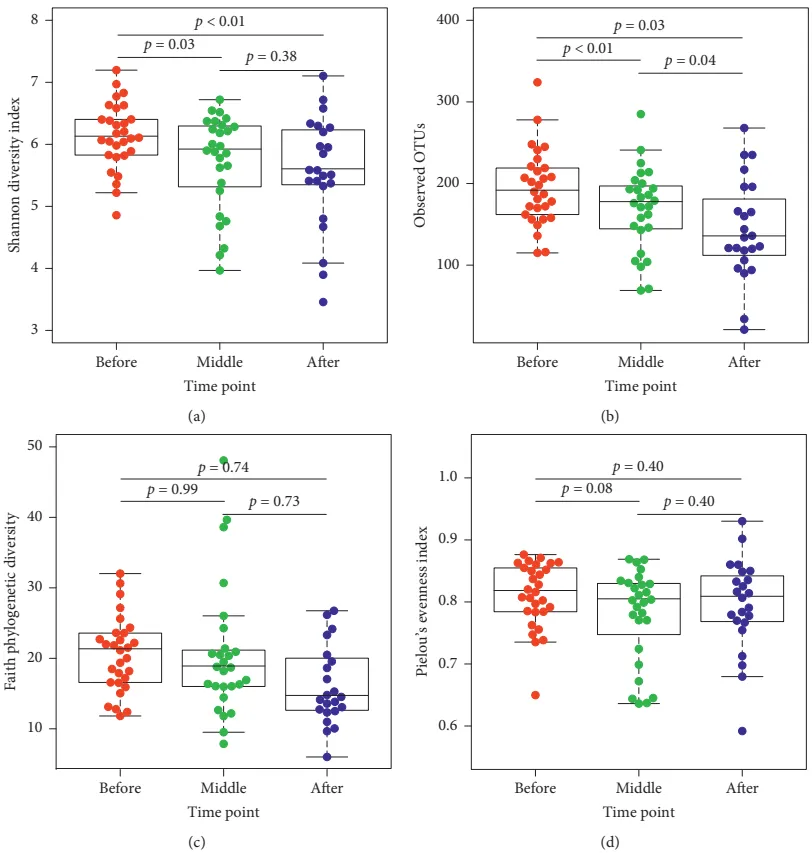
局部晚期直肠癌(RC)的治疗通常采用放化疗(CRT),尽管CRT提高了局部控制和生存率,但它常常导致如疲劳等严重的副作用,影响患者的生活质量。癌症治疗引起的肠道微生物组扰动/失调可能与炎症有关,进而导致系统性炎症反应和行为症状如疲劳。
在接受放化疗的直肠癌患者中,约67%会出现严重疲劳,85%的患者在放化疗后仍会持续出现疲劳症状,疲劳程度与肿瘤分期呈正相关。
一个概念验证研究,用于解决CRT引起的肠道微生物群扰动与疲劳之间的关系问题。在CRT开始前、中期(12-16次治疗后)和末期(24-28次治疗后)收集粪便样本和疲劳评分。
疲劳程度的变化
CRT结束时,疲劳评分显著高于CRT前(中位数从17.0提高到23.0,p≤0.05)。
doi: 10.1155/2020/6375876
肠道微生物群多样性变化
在整个CRT过程中,Shannon多样性指数、观察到的操作分类单元(OTUs)数量和Pielou均匀度指数均显著降低。
多样性变化与肠道微生物群失衡有关,可能影响营养物质的吸收和利用,导致患者营养不良,进一步加重疲劳症状。同时也可能引发免疫系统的异常反应,导致炎症反应加剧。
疲劳与非疲劳患者的差异
在CRT中期,疲劳患者的OTUs数量显著低于非疲劳患者(149.30±53.1 vs. 189.15±44.18,t(23)=2.08,p≤0.05)。
主要菌群的相对丰度
在CRT中期,疲劳患者的拟杆菌门相对丰度显著低于非疲劳患者(U=124,p≤0.04)。
在CRT末期,疲劳患者的拟杆菌门相对丰度显著高于非疲劳患者(U=16,p≤0.01)。
在门水平上,据报道,肠易激综合征和非酒精性脂肪肝等肠道炎症疾病中拟杆菌门增加。有趣的是,拟杆菌属可能包括一种潜在的病原体,例如脆弱拟杆菌B. fragilis。
最近的一篇文献表明,脆弱拟杆菌的产肠毒素菌株不仅与结直肠癌有关,还与菌血症、结肠炎、腹泻、脓毒症、全身感染、全身炎症和神经系统疾病(如阿尔茨海默病)有关。后一篇综述还强调,脆弱拟杆菌与全身炎症和神经退行性变相关的机制之一可能与脆弱拟杆菌分泌促炎脂多糖 BF-LPS 等神经毒素的能力有关。
主要菌属的差异
在CRT中期,疲劳患者的Escherichia属显著增加(p≤0.05)。
在CRT末期,疲劳患者的Bacteroides、Faecalibacterium、Oscillospira属显著增加(p≤0.05)。
一些大肠埃希菌菌株,特别是在免疫功能低下的癌症患者中,与可能严重和危及生命的感染有关,如UTI、急性和慢性腹泻(如肠致病性和肠出血性大肠埃希菌腹泻,或血流感染)。此外,一些大肠杆菌菌株与结直肠癌肿瘤大小呈正相关。这也支持疲劳组促炎环境的假设,与 CRT 结束时非疲劳参与者相比,拟杆菌门和拟杆菌属的相对丰度显著更高证明了这一点。
鉴于肿瘤分期与疲劳的高关联,临床医生需要意识到那些表现出更高肿瘤分期的患者疲劳可能恶化的风险。因此,建议在癌症治疗过程中定期评估患者的疲劳状况,特别是对晚期患者进行更频繁的随访和监测。同时,应当重视肠道微生物组在癌症相关疲劳中的潜在作用,考虑将微生物组分析纳入疲劳评估体系。
这可能是肾上腺疲劳或甲状腺功能低下或……两者都有。这两种情况都主要影响女性,女性患甲状腺功能减退的可能性是男性的 5~8 倍。
肾上腺疲劳与甲状腺功能低下如何区分?
它们在某些关键方面有所不同。简单说,肾上腺疲劳主要是压力大,而甲状腺功能低下主要是因为自身免疫的问题。
肾上腺疲劳是当产生皮质醇等压力荷尔蒙的肾上腺收到停止产生尽可能多的皮质醇的信号或身体产生蛋白质来结合皮质醇时发生的一种情况(稍后会详细介绍)。
而甲状腺功能低下是指甲状腺不产生甲状腺激素,和肾上腺疲劳原因不同。
下面我们分别看一下肾上腺疲劳和甲状腺疲劳的发病机制。
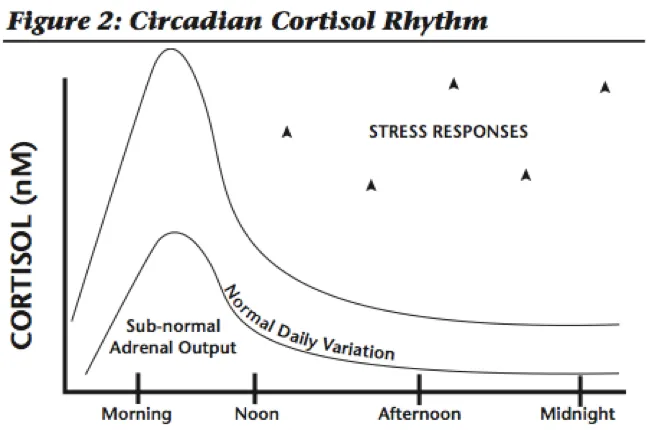
肾上腺疲劳又名 HPA 轴失调
肾上腺疲劳不是一个实际的诊断,但它是人们通常对下丘脑-垂体-肾上腺轴(HPA 轴)失调出现的一系列症状的命名。
注:HPA 轴是下丘脑、垂体、肾上腺和肾上腺激素之间的复杂通讯系统。它控制我们体内的压力反应。
当我们感到压力时,下丘脑会向垂体发出信号,以释放促肾上腺皮质激素(ACTH)。然后 ACTH 向肾上腺发出信号以释放皮质醇。皮质醇有时被称为“压力荷尔蒙”,因为它可以帮助我们应对身体、情绪或精神压力。皮质醇通过调节血糖和新陈代谢在体内发挥作用,它激活中枢神经系统,维持血压,并具有抗炎作用。
在身体或情绪压力期间,皮质醇水平会上升。它加速了新陈代谢,因此我们能够度过那段紧张的时期。
皮质醇在短期内是有帮助的,但当我们经历慢性压力时,肾上腺分泌压力荷尔蒙的时间会比它们的设计时间更长。HPA 失调时,大脑和肾上腺通讯就会被甩开,这可能导致感觉“疲惫不堪”或精疲力尽。
起初,皮质醇升高的人会感到颤抖,心跳加速,并且可能有失眠问题。最终,肾上腺将无法产生足够的皮质醇来满足需求,并且水平会下降并保持在较低水平。这称为肾上腺疲劳。
即使是皮质醇水平的微小变化也会导致明显的症状,尤其是疲劳和脑雾。
编辑
此外,为了保护身体免受皮质醇的促衰老作用,身体会产生一种称为皮质醇结合球蛋白(CBG) 的结合蛋白。CBG 抓住皮质醇,使其无法刺激体内细胞。
肾上腺疲劳主要还是因为压力大,因此,压力管理对于正常的肾上腺功能至关重要。
这可以包括瑜伽、冥想、定期锻炼以及为爱好腾出时间。

按摩能增加人体内催产素水平,减少让人紧张、亢奋的肾上腺皮质激素。还能降低肌肉组织内炎症因子水平,促进肌纤维再生,修复肌肉损伤。按摩还能调动副交感神经,使大脑平静放松,改善睡眠。
避免咖啡因等兴奋剂甚至 ADHD 药物也很重要。咖啡因通过对肾上腺施加压力以产生更多的皮质醇并增加肾上腺素的产生来帮助产生能量。当肾上腺系统已经虚弱时,这不是一件好事。因此,如果有咖啡因依赖,请尝试戒掉咖啡因依赖。
甲状腺功能低下又名甲状腺功能减退
甲状腺功能低下或甲状腺功能减退也表现为疲劳,但这是因为甲状腺功能没有发挥最佳功能。你的甲状腺就像身体的代谢恒温器,它控制着新陈代谢、体重、体温和心率。它还在生育能力和月经周期中起着重要作用。
甲状腺疲劳什么感觉?
会一直感到疲劳、即使在睡了一夜好觉之后也是如此。它还可能包括脑雾、注意力不集中、一直感到寒冷、月经不调、体重增加等。
甲状腺疲劳是怎么发生的?
患有甲状腺功能减退症时,要么无法产生足够的甲状腺激素来满足身体的需要(原发性甲状腺功能减退症),要么无法将可用的甲状腺激素转化为活性形式。
甲状腺功能减退症也可能让人更容易患上肾上腺疲劳,因为根本原因是自身免疫。
自身免疫引起的炎症
大多数女性甲状腺功能减退症的主要原因是桥本氏症。高达 90% 的甲状腺功能减退症是由桥本氏甲状腺炎引起的。人群中多达 10% 患有桥本氏病。
桥本氏病是一种自身免疫性疾病。这意味着某些事情导致免疫系统失控并攻击自己的一部分,攻击导致身体该部位的炎症细胞增加。炎症会让人感到“疲惫不堪”,类似于感染病毒时的感觉。
吃有机、天然的食物并避免加工食品和糖也很重要。关于桥本甲状腺炎及相关干预措施我们也有写过相关文章,详见:
除了桥本氏病之外,甲状腺功能减退的原因包括:甲状腺切除术、放射暴露治疗甲状腺功能亢进、暴露于环境中的辐射、某些药物、环境毒素、感染、碘过多或过少、先天性疾病等。
食物敏感
甲状腺疾病通常与食物敏感性有关。其中最常见的是麸质。麸质是一种存在于谷物产品中的蛋白质,尤其是小麦。据估计,多达 1/3 的人对麸质有一定程度的敏感性。这些食物敏感性会导致消化道发炎,从而损害其吸收营养的能力。当缺乏营养时,疲劳通常是一个主要症状。
关于麸质不耐受可以详见我们之前的文章:
低铁蛋白/铁
铁蛋白是铁的储存形式。体内有适量的铁水平对于正常的能量产生至关重要。它也是正常甲状腺激素产生所必需的。缺铁会导致疲劳和其他症状,例如脱发、运动耐力下降、频繁感染以及胃肠道问题,例如胀气和腹胀。甲状腺功能减退症也会影响正常吸收铁的能力。这会产生一个恶性循环,导致严重的疲劳。
即使没有贫血的证据(低血红蛋白),补充铁也被证明可以提高能量和减轻疲劳。
维生素B12 缺乏
甲状腺疾病通常与胃酸水平低有关。如果没有足够的胃酸,就无法完全消化食物并从中提取营养。自身免疫(如桥本甲状腺炎)引起的炎症只会使营养物质的吸收变得更糟。甲状腺激素缺乏会导致某些维生素(如 B12)的营养缺乏。事实上,高达 40% 的甲状腺功能减退患者的维生素 B12 水平不佳。由于 B12 对细胞中线粒体的影响,它直接参与能量产生。缺乏 B12 会降低线粒体能量产生的效率,从而导致疲劳。如果缺乏严重,还会导致恶性贫血。
MTHFR(甲基四氢叶酸诱导酶)是一种向某些营养物质中添加甲基的酶,使我们的身体能够代谢它们。当这种酶缺乏时,我们就无法有效地代谢营养物质,从而导致该营养物质的缺乏。B12 和叶酸等 B 族维生素以这种方式代谢。在 MTHFR 突变的患者中,它们的水平可能不理想。它还可能导致同型半胱氨酸水平升高,从而增加患心血管疾病的风险。
因此可以考虑补充维生素 B12。注射剂优于口服剂型,因为它们直接进入组织并绕过胃肠道吸收。许多甲状腺患者存在便秘、SIBO 和其他胃肠道相关问题,这些问题会损害营养物质的吸收。绕过胃肠道有助于确保 B12 被尽可能多地吸收。
血糖失衡
糖和简单碳水化合物可以快速提升能量,因为它们被迅速吸收和代谢,但从长远来看它们是有害的。当你吃糖或简单的碳水化合物时,血糖水平会飙升。这会触发胰腺释放胰岛素,胰岛素将葡萄糖输送到细胞中。然后胰岛素会降低糖分。有时身体会过度纠正,血糖水平就会下降得太低。从而导致疲劳、颤抖、脑雾以及想吃更多甜食或碳水化合物等症状。
这个循环又重新开始。
较高水平的胰岛素也会导致长期体重增加和/或难以减肥。如果你发现自己在上午晚些时候和下午中午感到疲倦,那么血糖可能在过山车上。
尽可能从饮食中减少糖和简单的碳水化合物。需要 “训练”身体优先使用脂肪而不是糖。最初几天不适应可能会感到有点昏昏沉沉和疲倦,但这些症状会逐渐消失。然后你会注意到精力增加和食欲下降。一些饮食模式例如:原始人饮食法,生酮饮食可参考。
睡眠不良,睡不醒
低(或高)甲状腺激素可能会直接降低睡眠质量。已经表明,甲状腺激素参与 REM 和非 REM 睡眠。如果睡眠质量差,无论睡多久多会觉得累。
如果是因为甲状腺功能减退症导致睡眠质量下降,那么需要甲状腺激素替代疗法来解决这个问题。
另一个重要因素是考虑何时入睡。人们在晚上睡觉时往往有更好的昼夜节律功能,而不是白天。
床是用来睡觉的。避免在床上看电视、阅读、工作电脑或玩智能手机。
尽量每晚在同一时间上床睡觉,每天早上在同一时间起床。身体会对一致的例程做出更好的反应。
晚上避免服用任何兴奋剂,睡前避免剧烈运动,这些会影响睡眠模式。
更多关于睡眠的内容详见我们之前的文章:
疲劳是甲状腺疾病非常常见的症状,可能表明存在更深层次的问题,从荷尔蒙失衡到营养缺乏。仅仅替代甲状腺激素可能不足以让身体完全充满活力并减轻疲劳。重要的是要采取全面的方法来解决问题并调查所有潜在的促成因素。

如果你患有疲劳和骨质疏松症,疲劳可能与药物的副作用、潜在的健康状况或缺乏维生素D有关,而不是骨骼疾病本身。
睡眠不足
目前尚不清楚为什么骨质疏松症患者经常感到疲劳,但根据最近的研究,睡眠不足可能会增加骨折的风险,反之亦然。
2019 年发表在《骨与矿物质研究杂志》上的一项研究得出结论,睡眠不足与绝经后女性的骨密度(BMD)较低和骨质疏松症风险较高有关。
2018 年对女性健康倡议中 157,000 名女性的分析进一步表明,每晚睡眠少于 5 小时的人复发跌倒的几率增加了 27%。
药物副作用
当身体失去过多的骨量,或没有足够快地构建新骨时,就会发生骨质疏松症,从而增加骨折的风险。一些为促进骨骼健康和骨密度而开具的药物可能会引起副作用,这些副作用可能会干扰睡眠并促进疲劳。
其他慢病
类风湿性关节炎、多发性硬化症、糖尿病、多发性骨髓瘤和白血病是导致骨密度低和疲劳的继发性疾病。2018 年的一项研究发现,长期承受精神、情绪或身体压力会给肾上腺带来负担,对骨量有直接的不利影响。
营养失衡
例如维生素 B12 缺乏症,会进一步导致与骨质疏松症作斗争的人感到疲惫。维生素 D 缺乏症在骨质疏松症患者中普遍存在,可导致疲劳、肌肉无力和骨痛。
因此,解决骨骼健康问题、确保摄入维生素 D 等必需营养素以及监测药物副作用是管理与骨质疏松症相关的疲劳的关键步骤。
保证充足的睡眠时间,避免过度劳累。学会压力管理,保持积极心态。
避免久坐不动,选择低冲击性运动,循序渐进避免过度。根据身体状况调整活动强度。
遵医嘱用药,定期进行骨密度检查。
更多关于骨质疏松的改善详见我们之前的文章:
酮症疲劳是过渡到生酮饮食的常见症状,通常在进行生酮饮食后的最初几周内会减轻。在开始低碳水化合物、高脂肪饮食后出现酮症疲劳是对新陈代谢强大变化的正常反应。
在酮症的早期阶段,你的身体会转向燃烧脂肪而不是糖来获取能量。大脑、肌肉和器官必须适应利用脂肪,而疲劳、缺乏精力和疲倦是这种转变的标志。其他症状可能包括头晕、恶心、心律不齐等。
生酮饮食可能会导致矿物质和电解质的损失,如钠、钾和镁,这些电解质对于肌肉功能和能量代谢至关重要。它还会增加对 B 族维生素的需求,这些都可能会导致肌肉疲劳和无力。
由于生酮饮食中碳水化合物的减少,身体可能会失去水分,导致脱水,这也可能是导致疲劳的一个因素。
确保摄入足够的钠、钾和镁,可以帮助缓解由于电解质失衡引起的疲劳。
即使不感到口渴,也要确保充足的水分摄入,以防止脱水。
适量的体育活动可以帮助身体适应酮症状态,并可能提高能量水平。
如果疲劳持续存在,可能需要调整生酮饮食的比例,或者咨询医生或营养师的建议。
每个人对生酮饮食的反应都是不同的,有些人会经历酮症疲劳,而有些人可能就没有这个问题。通常,随着时间的推移,身体会逐渐适应这种新的代谢状态,疲劳感也会减轻。一旦你的身体适应了,酮症疲劳通常会在一两周后消失。
更年期生殖激素水平的变化与身体和精神疲劳有关。它们会对其他激素产生连锁反应,并可能导致睡眠质量变差、血糖控制下降以及维生素或矿物质缺乏,所有这些都会让人感到疲倦。女性的更年期疲劳经历差异很大,从一般的精力不足到突然的“崩溃疲劳”或脑雾。崩溃性疲劳是指突然的剧烈疲惫,可能包括肌肉无力。
一项研究发现,虽然近 20% 的绝经前妇女报告了身心疲惫,但在围绝经期上升到 46%以上,绝经后上升到 85%以上。
荷尔蒙失衡
在围绝经期和更年期,身体的天然激素平衡,尤其是雌激素、黄体酮和睾丸激素开始减弱。由此产生的不平衡会引发不舒服的症状,如潮热、极度疲劳、情绪波动、体重增加、低下、脑雾等。
压力增加
更年期荷尔蒙失衡通常与其他中年压力源达到顶峰同时出现——工作压力、照顾孩子和年迈的父母以及睡眠不足。当我们经历慢性压力时,每个腺体和器官都会专门用于泵出称为肾上腺素和皮质醇的压力荷尔蒙。在“皮质醇窃取”中,这种对皮质醇的需求为其他激素提供了基础。这意味着身体剩下最少的资源来滋养甲状腺和性激素,尤其是雌激素、黄体酮和 DHEA。长期升高的压力和高皮质醇会对荷尔蒙平衡和能量水平产生毁灭性影响。
血糖控制不佳
雌激素还可以帮助身体对胰岛素做出反应,胰岛素是保持血糖水平稳定的激素。随着雌激素水平下降,血糖控制会恶化,从而增加吃某些类型食物后“崩溃”的风险。
失眠
在潮热、盗汗、思绪奔腾和体重增加之间,更年期症状会使安宁的睡眠几乎是不可能的。荷尔蒙波动还会触发皮质醇的释放,从而进一步破坏正常昼夜节律睡眠周期。
低雌激素和黄体酮水平的变化与失眠风险增加有关。其他更年期症状,如盗汗、焦虑和肌肉疼痛或关节痛,也会打断您的睡眠。
脑雾
如果你的疲劳感觉更多的是精神上的而不是身体上的,那么雌激素也可能与这里有关。它对健康的大脑功能和认知能力很重要,这就是为什么许多女性经历更年期“脑雾”的原因,在思考、记忆和注意力方面苦苦挣扎。
如果在围绝经期感到疲劳,当荷尔蒙波动时,症状可能会随着接近更年期并且情况开始稳定而改善。围绝经期通常持续约 4~8 年。
如果雌激素水平降低是主要问题,那疲劳可能会持续到更年期,此时荷尔蒙会永久处于低位。
激素替代疗法(HRT)
可替代更年期过渡期间流失的生殖激素,如雌激素和黄体酮,可以帮助缓解一系列围绝经期和更年期症状。可以以药丸和片剂的形式服用,也可以通过凝胶和贴剂通过皮肤服用。
改变饮食改善
精制碳水化合物或糖含量高的食物会迅速将葡萄糖释放到血液中。这可能导致血糖飙升,随后能量消耗崩溃。雌激素水平低降低了对胰岛素的敏感性,使控制这些波动变得更加困难。
早餐:将加工过的早餐麦片或白吐司换成蛋白质、健康脂肪和纤维含量更高的选择,如鸡蛋和牛油果,或带有坚果和浆果的酸奶。
午餐和晚餐:将面包、米饭或意大利面换成高纤维全麦、蔬菜和豆类,以及一些健康蛋白质,如豆腐、鱼或鸡肉。
小吃和饮料:吃水果、坚果,而不是蛋糕和饼干。尽量避免含糖饮料和果汁。
维生素B12
随着年龄的增长,维生素 B12 缺乏症更为常见,可导致贫血、精力下降、疲劳和呼吸急促,使身体活动更加困难。研究表明,服用 B12 补充剂可以显著改善这些症状。也可以吃一些鱼类,肉类,鸡蛋等食物。
南非醉茄
南非醉茄根是一种传统的草药,最近许多科学研究都以此为基础,包括一些研究表明它可以提高围绝经期的雌激素水平。
镁
矿物质镁对广泛的生理过程至关重要,包括调节生物钟。摄入更多镁的人往往睡得更久、更好,这可能有助于减轻白天的疲劳。
铁
如果在围绝经期月经过多,可能会导致缺铁,从而导致疲倦、精力不足和呼吸急促。一项涉及缺铁绝经前妇女的研究回顾发现,服用铁补充剂使她们的疲劳感减少了 60% 以上。
铁的食物来源包括:红肉和内脏、鱼、家禽、豆类、坚果和种子、深绿色蔬菜,如菠菜、羽衣甘蓝、西兰花等。
多喝水
雌激素有助于调节液体水平,保持细胞水分。随着更年期雌激素的下降,身体会发现更难保持液体,可能会脱水。这会导致疲劳,头晕,潮热或盗汗导致的出汗过多会使情况变得更糟。
随着年龄的增长,对身体的口渴信号变得不那么敏感,因此有意识地努力摄入足够的液体很重要。
定期锻炼
一项大型观察性研究发现,只进行少量体育活动的女性明显更容易出现一系列更年期症状,包括疲劳。
定期锻炼有助于提高能量水平和情绪,并改善睡眠。
如果目前不怎么运动,可以慢慢开始并逐渐增加。目标是每周至少进行 150 分钟的适度身体活动或 75 分钟的剧烈运动,分几天进行。
尝试进行一系列不同的运动,包括有氧运动(如快走、游泳或有氧运动)、力量训练(重量训练、自重锻炼或使用阻力带)以及涉及伸展和平衡的活动,如瑜伽和普拉提。
许多患者认为,因为他们已经在麻醉下睡着了,相当于休息了,所以在手术结束后应该有更多的精力。然而,手术后的疲劳感是大多数患者的常见情况。有以下一些原因:
· 抑郁或焦虑
手术前的焦虑导致睡眠不足,加重疲劳感,需要术后弥补
· 贫血
手术过程中的失血可能导致贫血,引起疲劳、虚弱和头晕
· 禁食
手术前的禁食会导致电解质和矿物质流失,影响身体机能
· 恢复
年龄增长和整体健康状况会影响术后恢复能力和疲劳程度;手术创伤使身体进入修复模式,需要更多能量进行愈合。
· 药物
麻醉药物和术后用药可能加重疲劳感。
美托洛尔或利尿剂(例如氢氯噻嗪)等降压药来降低血压,这些药物的副作用包括疲劳;
手术后,苯二氮卓类药物(例如劳拉西泮)等药物可用于镇静和/或肌肉痉挛。苯二氮卓类药物也用于治疗失眠,并可能导致嗜睡;
抗生素是在手术期间或手术后立即开始的。一些抗生素,如头孢氨苄、甲氧苄啶和磺胺甲噁唑,会引起疲劳。
1、保证充足的睡眠时间,避免过多访客打扰,循序渐进地恢复活动。
2、监测血红蛋白水平,补充铁剂等营养素。
3、维持电解质平衡,补充必要的矿物质,注意营养均衡。
4、缓解手术相关焦虑,保持积极心态,必要时寻求心理支持。
5、合理用药,遵医嘱服用药物,注意药物相互作用,尽可能避免使用导致疲劳的药物,必要时调整用药方案。
更多关于术后康复内容详见:
“周末赛神仙,周一丧整天”。
对很多人来说,周一早上可能真的很艰难,周一早上醒来时出现疲劳、焦虑、头晕、胸闷、注意力不集中、感觉压力大、沮丧、烦躁、喜怒无常、渴望撤退、食欲不振等症状。

周一具有挑战性,这通常涉及调整睡眠时间表、从休闲活动切换到工作任务以及为一周的责任做好心理准备。
为什么有人会出现这样的症状?
好消息是这通常是暂时的,可以通过特定的策略来解决,让周一更愉快。星期一也可以代表一个新的开始,这一天带来了设定新目标和做出积极改变的机会。与其将星期一视为周末的结束,不如尝试将它们视为一个新的开始。每个星期一都是重新开始、应对新挑战并为成功和令人满意的一周定下基调的机会。
如何调整?
1、“圆桌派”有这样一个观点:焦虑的反面是“具体”。可以妥善安排工作或项目并制定工作时间表。严格执行,不要将周五的工作留到下周一。
2、锻炼是一种很好的方式,你会专注于身体和感觉,这可以让你在周一工作时暂时把所有的烦恼放在一边。冥想可以帮助您平静心情,减轻压力。快走、瑜伽课并将其作为你周一早上仪式的一部分。
3、自我反思,重新评估您的工作目标和满意度。经常与朋友和同事沟通,以提高工作效率,改善工作态度。
4、星期天的时候可以出去散步,尤其是大自然,在清新安静的环境中度过周末。接触自然环境可以帮助我们减轻心理压力,观察大自然的过程能唤起我们内心的敬畏感,我们会感知到更小的自我,自我的需求和欲望不那么重要,进而产生深深的被治愈的感觉。
5、和宠物互动可以增强人们的心理健康和幸福感,甚至与植物交谈也有改善情绪、减轻压力的作用。动物和植物都是优秀的倾听者,它们允许一个人充分表达自己的感受和情绪,不会打断和评判。

6、周日晚上好好洗个热水澡,睡觉时听一些轻柔的音乐,轻松阅读,让身体真正放松。尽可能地在周日晚上11点之前睡觉。
7、周一早上建立积极的星期一仪式,例如特别的早餐、最喜欢的播客等,周一早上早点到公司,提前安排一周的工作。尽量保持周一的议程轻松且易于管理。
8、列出一些会让自己期待的一周中的好事情或者计划。比如,下班后晚上和朋友吃饭、喝咖啡、约会、看电影、健身或者其他你喜欢的活动。
9、选择热量较少的食物,有助于减轻身体新陈代谢的负担。不要试图通过喝大量的咖啡和牛磺酸饮料来抵抗星期一综合症。
10、完美的妆容和清新的衣服可以帮你在五分钟内振作起来。
以上只是建议,或许可以帮到你,当然你也可以有适合自己的调整方式。
在慢性疲劳综合征和长新冠患者中,益生菌可能通过以下机制发挥作用:
慢性疲劳综合征
对慢性疲劳综合征患者进行的干预主要集中在使用双歧杆菌和乳酸菌菌株上,这些菌株在减少炎症和氧化应激方面始终表现出良好的效果,并且伴随着疲劳感的降低。例如,在8周内使用干酪乳杆菌菌株Shirota的益生菌治疗可显著降低慢性疲劳综合征(ME/CFS)患者的炎症标志物。
使用多菌株益生菌制剂,这些制剂可以对抗抗生素耐药性病原体,增强粘膜屏障并调节免疫反应,包括制剂鼠李糖乳杆菌联合干酪乳杆菌(Ramnoselle) 和干酪乳杆菌联合乳酸双歧杆菌(Cytogenex) 在 8 周后有效改善疲劳(Chadler 评分),这归因于炎症减少,与基线相比,CRP 水平降低了近 30%,免疫力增强,其特征是 IgM 显着增加(是基线值的三倍)和 CD4/CD8 比率降低。
注:CRP一般是指C-反应蛋白的缩写,是血检中常见的炎症指标,当发生细菌感染或组织损伤时,其浓度显著升高。
IgM(免疫球蛋白M)是一种重要抗体,IgM在急性感染早期出现,是感染初期的重要标志物,在人体免疫系统中发挥重要作用。
长新冠
用嗜热链球菌 BT01、短链球菌 BB02、动物芽孢杆菌乳酸亚种 BL03、动物芽孢杆菌亚种 BI04、嗜酸乳杆菌 BA05、植物乳杆菌 BP06、副干酪乳杆菌 BP07 和瑞士乳杆菌 BD08 的八种活菌株和冻干菌株组成的益生菌联盟进行处理 (VSL#3®),与安慰剂相比,4 周后长期COVID患者的Chalder疲劳量表 (CFS)疲劳评分显著降低,安慰剂在干预后维持 4 周。
使用合生元将植物乳杆菌、鼠李糖乳杆菌、保加利亚乳杆菌、乳球菌和副干酪乳杆菌的益生菌菌株与益生元菊粉纤维相结合,以及柑橘果实、洋甘菊、姜黄、石榴以及从虎杖根中提取的白藜芦醇,与安慰剂相比,4 周后,平均疲劳评分降低了近 2 倍,主观幸福感评分的整体幸福感评分提高了一倍。
这些植物作为天然衍生的益生元纤维、抗氧化剂和微量营养素的来源,可能提供促进肠道健康和微生物活性的协同效益,与微生物代谢物的产生有关,其系统作用可以改善整体健康状况并促进疲劳恢复。
多组分制剂的对疲劳的改善
一项初步研究调查了多组分制剂“OMNi-BiOTiC®STRESS Repair 9”的有效性,该制剂由益生菌,例如干酪乳杆菌 W56、嗜酸乳杆菌 W22、副干酪乳杆菌 W20、乳双歧杆菌 W51、唾液乳杆菌 W24、乳酸乳球菌 W19、乳双歧杆菌 W52、 植物乳杆菌 W62 和双歧双歧杆菌 W23;益生元低聚果糖(FOS),如菊粉、酶(淀粉酶)和选定的微量营养素,包括氯化钾、维生素 B2(核黄素 5′-磷酸钠)、维生素 B6(盐酸吡哆醇)、硫酸锰和维生素 B12(氰钴胺素)组成,已被证明可有效改善益生菌和安慰剂组的疲劳、情绪和生活质量,但益生菌组在治疗 6 个月后有更大的改善。
由发酵乳杆菌LF16、鼠李糖乳杆菌LR06、植物乳杆菌LP01和长双歧杆菌BL04;嗜酸乳杆菌、干酪乳杆菌和双歧杆菌;瑞士乳杆菌R0052、长双歧杆菌R0175和植物乳杆菌299组成的精神生物制剂已被证明可以通过减少抑郁和愤怒情绪来显著改善情绪,并减少对HPA轴压力的反应,唾液皮质醇水平降低,所有这些都能改善睡眠。特别是,与基线相比,12周后在疲劳的参与者中补充副干酪乳杆菌HII01已被证明可以显著降低唾液皮质醇水平,这表明对病毒感染后综合征患者的疲劳减轻也有潜在益处。


doi.org/10.3390/nu16111545
总之,迄今为止的研究表明,益生菌,尤其是乳酸菌,可能有助于减轻慢性疲劳综合征和长期 COVID 患者的胃肠道症状。益生菌的免疫调节特性可能有助于恢复肠道微生物群的受干扰组成和菌群失调,从而减轻症状的严重程度(与丁酸菌丰度减少有关)。
因此,通过提高短链脂肪酸(如丁酸盐)水平(由于其强大的免疫调节和抗炎特性),使用活的F.prausnitzii和B.pullicaecorum菌株作为强效的丁酸盐生产者,可能必须在过度炎症后恢复肠道稳态,并且通过加强肠道屏障,可以预防与IBS样症状相关的肠漏综合征。此外,某些精神益生菌菌株和抗炎特性可能有助于减轻由压力诱导的肠道生态失调和HPA轴激活引起的心理困扰引起的胃肠道症状。
补充丁酸盐可能比较有利,因为它具有经过验证的免疫调节作用,例如,通过诱导干扰素-γ 和颗粒酶 B 的表达来增加粘蛋白和防御素的分泌并促进抗病毒防御,并减少全身炎症,从而可能减轻精神和疲劳症状。
后生元作为不可存活或无活性的益生菌及其代谢副产物,可能提供提供所有益处的显著优势,从而为患有慢性炎症和/或免疫力低下的个体提供一种可能更安全、更合适的方法。
此外,探索益生菌/合生元与其他具有免疫调节和抗氧化特性的生物活性物质(如辅酶 Q10 和硒或辅酶 Q10 和类脂酸)联合使用的潜在协同作用,值得进一步研究。
一项研究验证了针灸在乳腺癌化疗相关疲劳中的抗疲劳效果,其机制可能通过调节肠道菌群-肠-脑轴来实现。
根据针灸理论,选择足三里(ST36)、三阴角(SP6)、关元(CV4)、气海(CV6)、百会 (GV20)的穴位进行针灸治疗。
针灸治疗可有效缓解CRF小鼠的疲劳样行为,包括减少强迫游泳不动时间和增加总活动距离。针灸治疗可以显著提高肠道菌群的多样性和丰度,增加有益菌如乳杆菌,Candidatus arthromitus、Clostridia_UCG-014_unclassified,减少有害菌如大肠杆菌-志贺氏菌、链球菌的含量。
针灸治疗可以显著提高肠道紧密连接蛋白(ZO-1、occludin、claudin-5)的表达水平,减少肠道和海马体中的炎症因子(IL-1b、IL-6和TNF-a)的表达水平。
针灸治疗可以显著提高血清中CRH和CORT的水平,降低ACTH的水平,改善HPA轴功能。
针灸治疗可以调节血清中的代谢物,如N-甲基烟酰胺、β-甘油磷酸、香叶基乙酰乙酸、血清素和色氨酸等,影响相关的代谢途径。
总的来说,针灸能够改善肠道屏障功能、减少肠道和神经炎症反应、改善HPA轴功能,并调节血清代谢物,从而缓解疲劳症状。
疲劳可能发生在我们任何人身上,但通常不是一个长期的问题。如果它变成长期的,则表明可能存在更严重的健康问题,需要引起重视。
近年来的研究表明,肠道菌群方面的研究为慢性疲劳的诊断和治疗提供了新的视角。通过检测肠道菌群的组成变化,如产丁酸菌的减少、促炎菌的增加以及菌群多样性的降低,评估肠道屏障完整性等,可以帮助我们更好地理解个人疲劳情况是否与其肠道菌群有关,如果相关,则可以根据菌群失调的具体情况制定治疗方案。
例如,针对检测发现的具体菌群失调,可以采用相应的益生菌、后生元补充,或调整饮食结构来改善肠道微生态环境。同时,通过定期检测还能监测治疗效果,及时调整干预策略。
免责声明:本文所含信息仅供参考,不应视为医疗建议。如有任何健康问题,以及在进行任何医疗或生活方式改变之前,请咨询您的医生。
主要参考文献
Lv Z, Liu R, Su K, Gu Y, Fang L, Fan Y, Gao J, Ruan X, Feng X. Acupuncture ameliorates breast cancer-related fatigue by regulating the gut microbiota-gut-brain axis. Front Endocrinol (Lausanne). 2022 Aug 24;13:921119.
Wang, JH., Choi, Y., Lee, JS. et al. Clinical evidence of the link between gut microbiome and myalgic encephalomyelitis/chronic fatigue syndrome: a retrospective review. Eur J Med Res 29, 148 (2024).
Jurek JM, Castro-Marrero J. A Narrative Review on Gut Microbiome Disturbances and Microbial Preparations in Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Implications for Long COVID. Nutrients. 2024 May 21;16(11):1545.
Zhou Y, Chu Z, Luo Y, Yang F, Cao F, Luo F, Lin Q. Dietary Polysaccharides Exert Anti-Fatigue Functions via the Gut-Muscle Axis: Advances and Prospectives. Foods. 2023 Aug 17;12(16):3083.
Tornero-Aguilera JF, Jimenez-Morcillo J, Rubio-Zarapuz A, Clemente-Suárez VJ. Central and Peripheral Fatigue in Physical Exercise Explained: A Narrative Review. Int J Environ Res Public Health. 2022 Mar 25;19(7):3909.
Guo C, Che X, Briese T, Ranjan A, Allicock O, Yates RA, Cheng A, March D, Hornig M, Komaroff AL, Levine S, Bateman L, Vernon SD, Klimas NG, Montoya JG, Peterson DL, Lipkin WI, Williams BL. Deficient butyrate-producing capacity in the gut microbiome is associated with bacterial network disturbances and fatigue symptoms in ME/CFS. Cell Host Microbe. 2023 Feb 8;31(2):288-304.e8.
Raizen DM, Mullington J, Anaclet C, Clarke G, Critchley H, Dantzer R, Davis R, Drew KL, Fessel J, Fuller PM, et al., Beyond the symptom: the biology of fatigue. Sleep. 2023 Sep 8;46(9):zsad069.
Du Preez S, Corbitt M, Cabanas H, Eaton N, Staines D, Marshall-Gradisnik S. A systematic review of enteric dysbiosis in chronic fatigue syndrome/myalgic encephalomyelitis. Syst Rev. 2018 Dec 20;7(1):241.
Boolani A, Gallivan KM, Ondrak KS, Christopher CJ, Castro HF, Campagna SR, Taylor CM, Luo M, Dowd SE, Smith ML, Byerley LO. Trait Energy and Fatigue May Be Connected to Gut Bacteria among Young Physically Active Adults: An Exploratory Study. Nutrients. 2022 Jan 21;14(3):466.
González-Mercado VJ, Pérez-Santiago J, Lyon D, Dilán-Pantojas I, Henderson W, McMillan S, Groer M, Kane B, Marrero S, Pedro E, Saligan LN. The Role of Gut Microbiome Perturbation in Fatigue Induced by Repeated Stress from Chemoradiotherapy: A Proof of Concept Study. Adv Med. 2020 Feb 7;2020:6375876.
Bourgonje, A.R., Hörstke, N.V., Fehringer, M. et al. Systemic antibody responses against gut microbiota flagellins implicate shared and divergent immune reactivity in Crohn’s disease and chronic fatigue syndrome. Microbiome 12, 141 (2024).
Ceban F, Ling S, Lui LMW, Lee Y, Gill H, Teopiz KM, Rodrigues NB, Subramaniapillai M, Di Vincenzo JD, Cao B, Lin K, Mansur RB, Ho RC, Rosenblat JD, Miskowiak KW, Vinberg M, Maletic V, McIntyre RS. Fatigue and cognitive impairment in Post-COVID-19 Syndrome: A systematic review and meta-analysis. Brain Behav Immun. 2022 Mar;101:93-135.
Hajjar J, Mendoza T, Zhang L, Fu S, Piha-Paul SA, Hong DS, Janku F, Karp DD, Ballhausen A, Gong J, Zarifa A, Peterson CB, Meric-Bernstam F, Jenq R, Naing A. Associations between the gut microbiome and fatigue in cancer patients. Sci Rep. 2021 Mar 12;11(1):5847.


小编最近仔细阅读了一本书,书名是《战斗细胞:人体免疫系统奇妙之旅》(海南出版社2022年10月出版的),该书是德国科学家菲利普·德特玛(Philipp Dettmer)撰写的一本书,作者是一名信息设计师。在32岁被确诊癌症并接受了一系列手术和化疗后,他逐渐痴迷于研究免疫学,目前已成为一名科学传播者和免疫研究爱好者。
译者李超群,英国利兹大学应用翻译专业硕士,译有《饮食的迷思》《显微镜下的室友》等。
在书中,作者以亲切易懂的语言、切入场景确切的比喻,生活化的语言描绘出免疫细胞世界的模样、运行的方式、如何使我们生病或保护健康,帮助读者轻松理解复杂的免疫相关知识。
免疫系统本来是对普通人比较陌生的领域,专业名词也多,但是作者通过生动的比喻帮我们克服了概念上的障碍,例如,他将普通体细胞比作“平民”,免疫细胞则是“各种专门士兵”——肠道有益菌是可爱小兔子、抗体是小龙虾等。看书的过程就好像在看影视剧一样。就算你从未接触过医学知识,也丝毫不影响阅读和理解。
回顾我们以往的科普文章,虽然前期选定主题,查阅大量研究文献和资料,再整理撰写花费时间很多,但是没有将科普文章写得如《战斗细胞》一书一样让不同知识面的客户都可以轻而易举读懂和受益。
在此有机会阅读此书并分享书中部分关于免疫系统和肠道黏膜和肠道菌群的内容,帮助读者增进对人体免疫系统的了解,从而更好地守护自身健康。
前序:在我们生活的环境中有着不计其数的病原体,不仅有病毒,还有细菌、寄生虫等等。人类几乎每时每刻都在和环境中的危险因素接触、斗争,只不过,我们常常感知不到这个“斗争”的过程。
免疫系统的构成:一支精密完备的“老牌”军队
用作者的话说,要回答什么是人类的免疫系统,还真有点不容易,但既然叫做“系统”,也就表明它不是一个单独的东西,而是一整套完整的体系。
作者把人类免疫系统比作是“一套军队系统”,说它“是由成百上千的营地和征兵处组成的遍布全身的复杂网络”,这说的就是免疫网络,是免疫系统的“基础设施”。
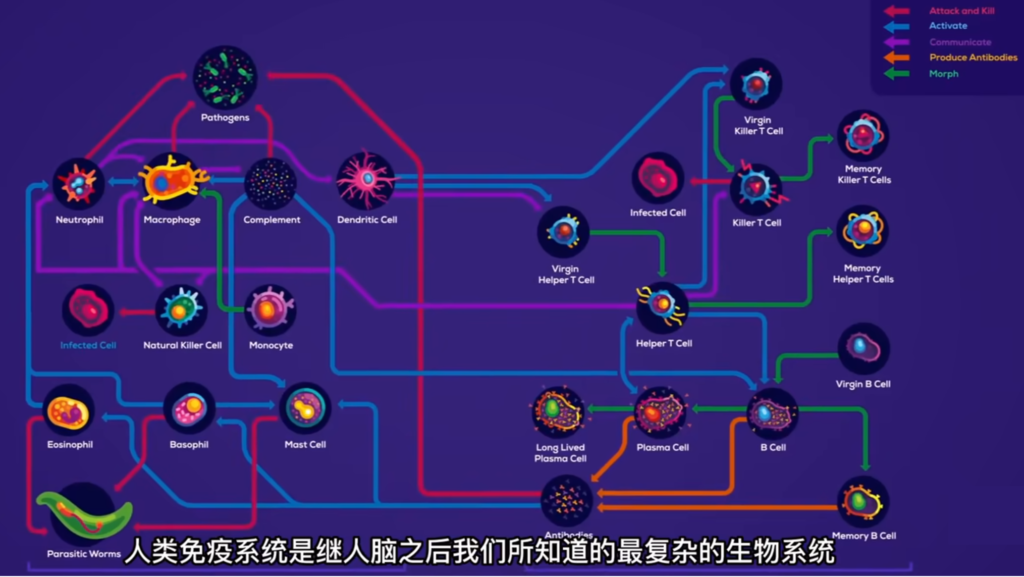
而所谓的“营地”,其实就是指免疫系统中专门的免疫器官,比如骨髓、胸腺、盲肠、扁桃体等等,这些免疫器官有些也是免疫细胞的诞生地;此外还有淋巴结。另外,免疫细胞内部还会释放出各种免疫活性物质,或者称为“细胞因子”,例如常见的有抗体、补体、免疫球蛋白等等,它们也是整个免疫系统重要的组成部分。
按照不同的免疫功能,免疫系统由两大王国组成,即先天性免疫(或说非特异性免疫),以及后天的适应性免疫(或说特异性免疫)。从名称就可以看出,两者的区别在于,先天性免疫是我们一出生就具有的,或者说不是针对特定的、单一的病原体的。
➤ 初代生命的进化与互相攻击:35亿年前,泥坑中的奇迹诞生
要是你因为每天早起上学,工作,路上堵车就觉得生活不顺,那原始的单细胞生命可以给你好好上一课。
35亿年前,地球还是一片蛮荒之地,在某个神奇的泥坑里,生命诞生了,而免疫系统要也随之出现了。我们不知道这些初代生命做过什么,又怎么活下来,但知道它们很快就开始了互相攻击。
➤ 生命的合作进化:从单细胞到多细胞
它们必须想办法把周围的化学物质转化为能为己用的东西,同时获取生成必需的能量,而其中几种细胞就盯上了“捷径”。
能偷别人干的,干嘛要自己干呢?
有几种办法实现了这一目标,比如:
可以整个同事其他细胞,或是在别的细胞上打洞并从其内部吸食营养……不过这样做颇有风险,成功了能饱餐一顿,失败了则会惨遭反噬,特别是在对手更大,更强的情况下。
风险更小的办法是潜入对手细胞内部并在此安家:分享宿主的粮食,享受它的呵护。这个办法相当成功,当然对宿主来说就很可怕了。
既然擅长“吸血”成了有效的生存技能,那么保护自己不被“吸”就成了演化上的必需。接下来的29亿年里,微生物凭借相似的招数,互相竞争厮杀。
假如有个时光机,能回到过去的微观世界一睹此类战争的宏大场面,你多半会失望,除了潮湿的石头上有一些纤薄的细胞膜之外,什么都没有。
在最初的几十亿年里,地球是个相当乏味的地方,直到生命形式的出现和飞越。
我们现在并不特别清楚,到底是什么让单打独斗的细胞开始向着密切合作并有专门分工的庞大细胞群发展的。
➤ 多细胞生物的兴起与免疫系统的重要性
大约在5亿4100万年前,多细胞动物出现了爆发性增长,体型变得肉眼可见,多样性也以极快的速度大大增加。
这当然就给刚演化出来的古代微生物们提出了一个问题:几十亿年来,生活在微型世界中的它们,无论进入任何生态系统,都要为其中的空间和资源争斗,而对这些细菌及其他微小生物来说,还有比多细胞动物更好的生态系统吗?这个系统里,从头到脚都是免费的营养!所以从一开始,多细胞生命就面临着细胞入侵者和机体寄生者的威胁。
只有能应付这种威胁的多细胞生物才能存活下来并有机会演化得越来越复杂。可惜,经过数亿年的时间,细胞和组织都没有得到好好的保存,我们看不到免疫系统的化石遗迹。但通过科技的魔法,我们可以看到生命树的各个分叉,并观察现存动物,研究它们的免疫系统。如果有些免疫特征,为生命树上差距越大的物种共同拥有,那么一般而言,这些特征也就越久远。
那么重要的问题就变成了:
➤ 免疫系统会在哪里产生区别,不同动物的免疫系统有哪些共性?
几乎所有当今的生物都有某种形式的内部防御机制,而生物越复杂,免疫系统也越复杂。选取相差悬殊的动物,比较它们的防御机制,我们就可以了解很多免疫系统的历史。
从最微小的层面来说,细菌也有抵御病毒的方法,它们不可能乖乖就范。而在动物世界中,海绵这种已经存在了5亿多年的最古老、最简单的动物,就拥有可能是最原始的动物免疫反应:“体液免疫”(“体液/humor”一词来自古希腊语,这里可不是“幽默”)。
体液免疫主要通过游离在细胞外体液中的微小蛋白来实现功能,杀伤、歼灭不该出现的外来微生物。这类防御非常有用,也非常成功,几乎所有现存的动物,包括我们人类,都有体液免疫。它没有被演化淘汰,而是变得举足轻重。原则上说,体液免疫在5亿年里都没怎么变。
但体液免疫只是个开端。多细胞动物的优势之一是就发展出了专业的防御细胞,相应的免疫就叫“细胞[介导]免疫”。
这种新型的免疫一开始就大获成功。连在蠕虫和昆虫的小小身体里,我们都发现了专门的免疫细胞卫士,它们能在小虫体内自由巡行,与入侵者正面交锋。
沿着演化之树,越是向枝头探寻,免疫系统就变得越是精妙。而在最早的脊椎动物身上,我们就已经看到了重大的创新:出现了专门的免疫器官暨细胞的“训练场”,以及最为强大的免疫原理之一——能够识别特定的敌人,并快速制造大量的针对性武器实现精准打击,还要牢牢记住它们!
即使是最原始的脊椎动物,比如样子诡异的无颌鱼,体内也有同样的免疫机制。

图源:dashangu
在数亿年的岁月里,这些防御机制变得越发复杂和精密。不过,简而言之,上面都是基本的免疫原理,它们有着出色的防御效果,所以或许在5亿年前的某些生物体内就已经存在了。因此,虽然你我的免疫系统很复杂、很强大,但其底层机制在动物界却很普遍,它擅长调动多种多样的特化细胞。
因此,从演化上来看,动物很可能没用多久其起源可以追溯回几亿年前。演化之手无须一次次地重新发明免疫系统——它发现了一套了不起的系统,并将其不断完善。
好,话题终于要回到人类,回到你我身上了。我们都在享受着数亿年来免疫系统不断演进的丰硕果实。不过,免疫系统并不只是存在于你的体内,它就是你本身。“免疫”只是对守护自身并维系生命的所有生物机制的一种表达方式。所以讨论免疫系统就是在讨论人本身。
免疫系统也不是一个单独的东西。它像一套军队系统,是由成百上千的营地和征兵处组成的遍布全身的复杂网络。它们和心血管系统一样,分布广泛,无处不在,由像高速路网一样的管道网连接起来。另外,人体还有专门的免疫器官,位于胸腔内,大小和鸡翅差不多,会随着人的衰老而逐渐退化。
基于免疫器官和免疫“基础设施”,有几百亿免疫细胞在免疫路网和血流中巡逻,可以随时应召和敌人作战。此外,人体外部组织表面也有几十上百亿的免疫细胞形成的屏障,准备抵挡入侵。

这还只是积极防御,还有1018数量级的蛋白质武器组成的防御系统,它们就像能自动组装、四处散布的地雷。免疫系统中还有专门的“大学”,供细胞学习如何识别敌人及怎样作战。这所大学有着世界上最大的生物学图书馆,可以教你识别一生中可能碰到的所有敌人并记住它们。
在最核心的意义上,免疫系统就是区分自身和异物的工具
无论对方是否恶意,并不重要,只要不是被授予自由通行证的贵宾,免疫系统都会发动攻击与歼灭,因为这些被视为潜在的威胁。对免疫系统来说,为任何“他者”冒险都不值得。没有它们的此种忠诚,我们可能活不了几天。可惜,免疫系统如果忠诚不足或忠诚过头,也会造成困扰甚至引发严重后果致人死亡,后面我们会谈到这些情况。
免疫系统的首要目标——维持稳态
虽然说区分自身和异物是免疫功能的核心,但并不是它的目标。免疫系统的首要目标是维持“稳态”,即维持体内全部细胞及物质的平衡。免疫系统真是投入了最大的努力保持平衡,也在尽心安抚自己免于反应过激,这一点我们怎么强调也不为过。
你也可以理解成,它在追求和平,追求让生存变得愉悦和轻松的稳定秩序,也就是我们所说的“健康”。健康是轻松自由地生活的基础,拥有健康,我们才能从心所欲,不受病痛的阻挡。
只有当我们失去健康时,才会真正意识到它的宝贵。健康其实是一个抽象的概念,因为它描述的并不是一种实质的存在,而是没有病痛、不受限制的状态,不是“有”而是“无”。拥有健康的时候,你觉得一切正常,感觉良好。而一旦健康离你而去,哪怕只有几天,都很难忽视人的脆弱和生命的稍纵即逝。疾病是生命中不可避免的事情。对于美好生活而言,没有什么比健康的身体更重要。
对免疫系统来说,健康就是稳态
尽管这场守护健康的战争终会不可避免地输掉,变成徒劳,但我们仍在努力夺取多一些时间,哪怕只是几个小时。总体而言,生而为人是幸福的,我们都希望自己可以活得久一点。
但维持健康殊非易事,因为我们每天都会遇到上亿的细菌和病毒,它们巴不得占领你的身体,就像几十亿年前那些单细胞生物之间发生的战争那样。
对微生物来说,你就是一套有待征服的生态系统。这片广袤无垠的土地资源丰富,适合繁殖,充满了机遇,是理想的栖居之地。当然,等我们最终离开这个世界时,它们还是会胜利的;没有了免疫系统的保护,大量疯狂的微生物组成的军团会大大加速尸体的分解过程。
预防癌症是免疫系统的头等大事之一
要担心的还不止这一大堆想要入侵的微生物,还包括可能误入歧途的身体本身,就是癌症。事实上,在你读这几页书的时候,身体里可能就有早期癌细胞正在被免疫系统悄无声息地清除掉。
免疫系统也可能出错——自身免疫性疾病、过敏
旨在保护你的免疫系统也可能出错,可能堕落。免疫系统一旦受了蒙骗,可能就会助长疾病的蔓延,或是保护癌细胞不被发现。免疫系统也可能失衡或受损,从而糊涂地攻击自身。它会把“我”误判为“他”,实实在在地攻击起它本该保护的那些身体细胞,导致一系列自身免疫性疾病,而病人不得不长期服用可能伴有严重副作用的免疫抑制药物。
过敏反应是指免疫系统对无害的物质产生了过激反应。“过敏性休克”就是一种严重的过敏反应,它凸显了免疫系统有多强大,一旦出错又多么可怕:疾病未必会马上置人于死地,而免疫系统带来的过敏性休克却能在几分钟内夺人性命。

免疫系统在帮助你的同时也会带给你痛苦
生病时的很多糟糕症状都是被激活的免疫系统引发的后果——对某些疾病来说,最严重的损伤甚至死亡都是免疫系统对入侵事件的失控反应造成的。比如,COVID-19导致的许多死亡病例都是免疫过激的结果。
伤害的累积是严重疾病的基础
免疫系统发挥防御功能的同时造成的损害会不断累积,于是今天有人认为,免疫系统的正常运转正是一些致命疾病的发展基础。因此,尽管拥有能对外界威胁做出快速有力反应的免疫系统对健康很是关键。
但同时保证它不会失控和搞破坏也很重要。就和人类社会一样,如果你的身体不得不打仗,那它至少想要快速地结束战争,赢得干净利落,而不想经历长期的被占领或冲突,那只会耗尽资源,毁坏基础设施。
人不管怎样生存和行动,都离不开世界本身及世上的一切。温馨私密的城堡,偏僻的森林木屋,遥远的社交距离,都无法让你免于和世界打交道,哪怕你是最叛逆的网瘾少年-最起码你需要稳定的食物来源,因此总要和外界有最基本的互动。

人体面临着同样的问题,因为细胞需要氧气和营养来维持生存和运转,并排出代谢产生的有害废物。就是说,资源要从外面进来,废物要从里面出去。因此,人体不可能是封闭的系统,内部总要有和外界直接接触的地方。
绝大部分病原体入侵都发生在这些内外交界之处
而这样的地方也就是人体的薄弱环节,从这里,不速之客能偷偷入侵血肉大陆。事实上,绝大部分的病原体入侵都发生在这些内外交界之处,包括从口腔一直到肛门的消化道,还有通向和外界进行交换的“洞穴系统”的多分支管道。
开头我们就说过,人体的肺和呼吸道、口腔和肠道,以及生殖道,其实是身体的外部,只是被卷到了里面。按理说,这些“管道”里铺的东西应该叫“内皮”,可惜,正确的名字是黏膜。为了听起来更酷一些,我们就叫它“沼泽之国”。
沼泽之国要解决的一大难题,方便营养进来、废物出去,同时又要让病原体难以逾越
这意味着,沼泽之国的免疫系统要和身体其他地方的不一样。肠道黏膜人体大部分都是无菌的,没有微生物,没有异物,而沼泽之国却在持续接触着各种“异物”:有待吸收的食物碎块,由此通过的可消化物质,可以自由进入并在肠道安居的有益菌,还有从空气中吸入的各种颗粒物,如污染物、灰尘等等。
这样一来,当然会有数不清的不速之客想要偷偷潜入,越过防线。其中一些是不小心闯入的无辜过客,另一些则是专门攻击人体的危险病原体。

这使得这些部位的免疫系统有着格外艰巨的职责,要维持平衡更是难上加难——因为沼泽之国的免疫系统要有一定的宽容度。
与此相反,身体多数部位的免疫系统对异物是毫不留情的。划伤之后,细菌侵入软组织,免疫系统就会发动猛烈的还击。皮下或者肌肉组织是容不得细菌的,会不惜一切代价把它们消灭掉。而这在黏膜附近就不可能了。

黏膜处的免疫系统小心处事
黏膜处的免疫系统不能像其他部位一样有攻击性,否则这些负责气体和营养交换的部位会遭到严重破坏,从而影响正常生活甚至造成死亡(许多患有自身免疫性疾病或过敏的人,就会遇到这种情况,不过我们后面再详细讲)。黏膜的免疫系统必须小心行事,被激活后要尽量把免疫反应限制在最必要的范围内。但同时,黏膜又是身体最薄弱的地方,免疫系统必须要能发挥保护作用,不能太过散漫,非常棘手。
针对入侵的第一项反制措施,就是把黏膜变成不适合危险微生物生存的死亡之地。为此,黏膜动用了一系列不同的防御系统。
如果说皮肤像广袤的荒漠,又像一道无法逾越的边境长城,黏膜就像一大片沼泽地,遍布着陷阱和巡逻的卫兵队伍。黏膜比皮肤容易入侵,但这也并不轻松。那么黏膜究竟是什么,又是怎样保护你的呢?
沼泽之国动用的第一道防线就是它本身的黏液层。黏液是细胞分泌的黏滑的物质,有点像水凝胶。你可能知道鼻涕,鼻子里面黏糊糊的东西,感冒时会流很多,看起来有点恶心。实际上黏液遍布身体里的各个地方:口腔、肠道、呼吸系统(包括肺部)、眼睑内侧等等。
与外界进行物质交换的通道表面上都有黏液。持续生产黏液的是杯状细胞,它们的样子很好玩,但我们主要讲免疫系统,就不过多介绍它们了。你可以把它们想象成被踩扁的怪虫子,不停地吐出黏液,形成了黏液层。
湿滑的黏液发挥着几方面的作用
它是一道阻止外敌入侵的物理屏障
假设你在满是污泥的泳池里游泳,还要潜到池底,而污泥有近百米深。黏液不仅是一层黏糊糊的屏障,还和皮肤荒漠一样充满了陷阱:有盐,有可以溶解微生物外部结构的酶,还有一些特殊的物质能耗尽细菌赖以为生的关键营养,从而饿死细菌。
大多数部位的黏液富含杀伤力强大的IgA抗体
所以黏液层本身就不是宜居之地。而且,黏液层不仅能为你抵御外敌,还能让你免受自身的伤害。你是否想过,胃里有那么多胃酸,你为什么没事?因为胃黏膜就是一层屏障,能保护胃壁细胞,令其不与胃酸接触。
黏液可以移动
黏膜表面是一层名为“上皮细胞”的特殊细胞,你可以把它们看成“内皮的皮肤细胞”。它的细胞膜上覆盖着形如发丝的纤毛,这种微小的细胞器聚在一起,连成大片的网。上皮细胞位于黏膜的最外层,就像“身体里的皮肤”,表面只有一层黏液。
有些地方黏液和身体内部之间只隔着薄薄的一层,一个上皮细胞的厚度。上皮可没有皮肤那么奢侈,能让好几百个细胞一层层摞在一起。也正因为这样,上皮细胞可不好对付。它们尽管不是真正的免疫细胞,但也发挥着重要的防御作用:它们特别擅长激活免疫系统,以及释放特殊的细胞因子以请求支援。它们就像民兵组织,虽不能与敌军旗鼓相当,但在身体遭遇入侵时,是非常有用的补充性防御力量。
上皮细胞的任务之一,就是借助细胞膜上的纤毛让黏液流动
有些微生物会借助纤毛移动,而上皮细胞则是摆动纤毛让表面的黏液一起有节律地流动。摆动的方向取决于上皮细胞的位置。呼吸道、鼻腔、肺里的黏液,要么从口鼻排出体外,要么绕个弯被吞进胃里。
我们在一生中会吞下相当多的黏液,虽然听起来可能有点恶心,但这种机制很是有用。毕竟,胃里充满了强酸性的胃液,绝大部分病原体都无法幸存。而肠道上皮细胞纤毛运动的方向也很清楚:从胃向肛门——吃进来的东西都从这里要排出去。
沼泽之国——合作联盟
不过黏膜形成的沼泽之国不是单一国家,而更像彼此迥然不同的多个国家,为了共同目标而结成的合作联盟。
比如在荒漠之国皮肤的情况中,脚底和腰部的皮肤厚度就有很大差异。相应的,肺部黏膜和肠道黏膜有着完全不同的功能,而女性生殖道黏膜的功能又大不一样。根据不同部位黏膜特化情况的不同,相应的免疫系统也各有特点。
在讲病毒之前,我们先看看肠道这个神奇的国度,看看它是怎么和足足几十万亿细对免疫系统来说,肠道是个非常特别的地方,因为在这里,免疫系统要应对许多复杂的挑战,才能保持身体健康和正常运转。
我们还是来把肠道想象成贯穿人体的长管道,它把一点“体外”裹进了“体内”。在这些“外”表面,即肠道黏膜上,生活着1000多种细菌,数量多达三四十万亿,还有几千种病毒,它们共同组成了“肠道微生物群”(绝大多数肠道病毒攻击的是肠道细菌而非人体)。
关于免疫系统和肠道微生物组各自的功能及其相互作用,我们还很缺乏了解。许多疾病和失调都跟两者间的失衡有关,不过要完全理解两者间的各种关系,还需要大量的研究。未来几年,我们很可能会有重大突破。
在本章中,我们会探讨免疫系统是怎样和如此众多的微生物和平共存的。
首先,肠道免疫系统是一个半封闭系统,它会试图和身体其他部位免疫系统保持一定的界线。
肠道黏膜遇到的最大挑战,就是它的防线一直在被攻破。对肠道来说,外界的侵扰永不停歇,肠道免疫系统要持续响应,分辨敌友,这和身体其他任何地方都不一样。肠道是个繁忙的地方,除了生活着组成肠道微生物组的几十万亿有机体之外,还有吃进来的所有东西。
食物消化
食物的旅程始于口腔。食物要被消化吸收,变成身体和细胞养分,第一步就是被牙齿磨碎,并被唾液浸润、炮制。唾液中含有一些可以分解食物的化学物质,从你吃第一口开始,整个消化过程就拉开了序幕。
从进食到把废物排出体外,吸收营养的时间是有限的,所以越早开始越好。嚼碎的食物接着会被吞下去,在胃酸之海里停留片刻。胃酸不仅可以帮助消化,分解结实的肉类和植物纤维,它还能淹没并杀死大量微生物,从而大大减轻免疫系统的负担。
经过胃部后,食物就到了肠道。肠道长约3—7米,是最长的一段消化道。90%以上人体所需的营养都是在肠道吸收的。这里生活着大量人体必需的细菌伙伴,它们进一步分解食物,便于身体吸收营养。但这些可不是随便什么细菌。
几百万年以前,人类祖先和某些微生物群做了个小约定:
肠道细菌——租客;生成的营养物质——租金
人允许它们住在温暖的肠道里,并提供源源不断的食物;作为交换,这些微生物负责分解人类自己无法分解的碳水化合物,并生成人体自身不能合成的维生素。
肠道细菌:亦友亦敌
这些细菌就叫“[偏利]共生细菌”,“共生”(commensal)一词来自拉丁文,意为“同在一张桌前”。就和生活在皮肤表面的那些细菌“部落”一样,肠道的共生细菌也是我们的朋友。这些细菌只要不危害人体健康,免疫系统就不会攻击它们,这就是双方守约定的最理想情况。
为了维持秩序与和平,肠道细菌也像皮肤表面的细菌那样,生活在肠道黏膜的表面之上。只要肠道细菌不越线,不侵入上皮层,双方就相安无事。当然,事情不会这么简单。
细菌可不是人类真正的朋友,它们不知道什么约定,也不会去遵守任何东西。而肠道面积辽阔,细菌多得惊人,时刻都有一些共生细菌侵入肠道内壁。这就不太妙了。要是这些细菌进入血流,即进入真正的“体内”,会带来可怕的后果,甚至危及生命。而黏膜的一大目标就是防止这种情况。
肠道黏膜有三层
1
先是黏液层,内含大量抗体、防御素(前面讲皮肤时提过,它们就像微型针头,能杀死微生物)和其他一些能杀伤或杀灭细菌的蛋白质。肠道的黏液层很薄,且要有一定的通透性,好让食物中的营养物质通过,要是第一层保护太厚,你可能就要饿死了。
2
黏液层之下是肠道上皮细胞,它们是人体内外之间的真正屏障。和肺部相似,肠道的上皮层也只有一个细胞那么厚。为了更好地起保护人体内部的作用,肠道上皮细胞彼此连接得非常紧密,被特殊的蛋白紧紧粘在一起,就像真正的墙一样牢固。免疫系统严密监控着这里的情况,对于一切企图黏附到上皮细胞上的微生物,它都会毫不客气。
3
共生细菌突破防护墙的情况每时每刻都在发生,所以上皮细胞下面还有第三层,“固有层”,这里是肠道免疫系统的大本营。

在紧贴着黏膜表面的固有层之内,有特殊的巨噬细胞、B细胞和树突状细胞随时待命,等着收拾那些不速之客。
免疫系统会极力避免引发炎症
因为炎症会让肠道产生大量多余的液体,造成腹泻。腹泻不仅会使大便呈水样,还会损伤负责从食物中吸收营养的、敏感纤薄的上皮层,并迅速导致重度脱水。
很多人不知道,腹泻现在仍是重要的死因,每年约有50万儿童因此死去。所以,从几百万年前,人类这一物种登上演化的舞台开始,人体和人体免疫系统就明白要谨慎对待肠道炎症。
守卫肠道的巨噬细胞有两个特点:
一、很擅长吞噬细菌;
二、不会释放召集中性粒细胞进而引发炎症的细胞因子。
这里的巨噬细胞更像是无声的杀手,不慌不忙地吃掉越界的细菌,不会大呼小叫。

编辑
肠道的树突状细胞也很特别
大量树突状细胞直接待在上皮细胞下面,将长触手从上皮细胞之间挤过去,直接伸入肠道黏液。这样,它们就能对不安分的调皮鬼,即想侵入体内的细菌,不断进行采样。
这里就埋藏着免疫学中的一大未解之谜,将来解开谜题的人定能获得诺贝尔奖:
树突状细胞怎么知道它采样的细菌是危险的病原体,还是无害的共生细菌?
目前我们还不知道答案;我们知道的是,采样是共生细菌时,树突状细胞会让肠道免疫系统保持冷静,不要为这些细菌携带的抗原而烦恼。
肠道还有特殊的B细胞,只生成大量的IgA
这些抗体特别适合在黏液中工作,简直就是为肠道的环境而设的:
这两点对肠道来说都很重要。
IgA还有别的长处:
它们有四只钳子,伸向两个相反的方向,这让它很擅长抓住两种不同的细菌,并把它们粘在一起。于是,大量IgA可以把无法反抗的细菌黏成大团,这些菌团会成为粪便的一部分,被排出体外。毕竟,粪便有三成多都是细菌,其中相当多的细菌是被IgA粘在一起的(让人担心的是,其中约一半的细菌在被排出时仍然是活菌)。
探索肠道免疫系统的守护之路
肠道免疫系统默默地守护着你,确保内部和外界的细菌不会作乱。有了这些机制和特殊细胞,免疫系统就保证了肠道黏液不会被野心太大的共生细菌所侵扰,同时自己也不会因过激而损伤身体,如此看来,肠道免疫系统可真是一支维和部队。
但要是有真正的敌人入侵,比如有致病菌经受住了胃酸的洗礼,存活到了肠道,这些机制就成了可怕的漏洞。此时,为了尽快捕获敌人,肠道有一种名为“派尔集合淋巴结”的特殊淋巴结,它们直接长在肠道上。

会有“微皱褶细胞”直接伸入肠壁,对免疫系统可能感兴趣的对象进行采样,某种意义上它们有点像电梯,装上乘客后会直接把它们送进派尔集合淋巴结,让适应性免疫细胞能检查肠道的各种情况。这样一来,肠道就相当于拥有了超快速的免疫筛查,可以持续地密切监测肠道的细菌组成。
本文选取了《战斗细胞:人体免疫系统奇妙之旅》该书中,与肠道免疫相关的几个章节作为分享,希望大家能更轻松地了解关于肠道免疫相关的知识,进一步引发对肠道免疫的思考和探索。让我们共同努力,推动肠道免疫健康知识的普及与实践,走向更健康美好的生活。
本文用于分享和交流,部分图片如有侵权请联系我们删除。
谷禾健康
✦ ✦ ✦
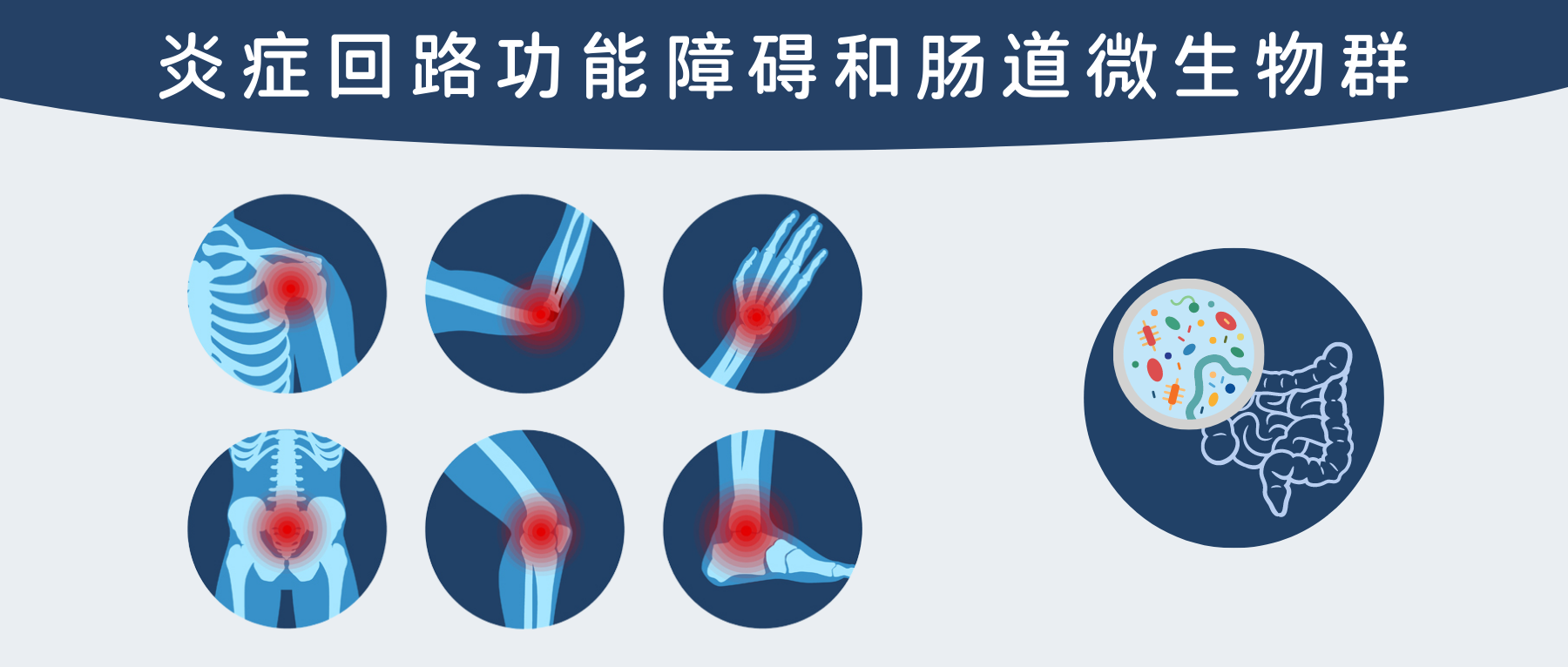
炎症:就是平时人们所说的“发炎”,是机体对于刺激的一种防御反应。炎症,可以是感染引起的感染性炎症,也可以不是由于感染引起的非感染性炎症。
炎症在在各种症状中起重要作用,如脑雾、焦虑和抑郁、腹胀、各种身体疼痛和低血糖水平。为了更好地理解这是如何工作的,需要了解身体的炎症回路。

谷禾在本文中介绍了炎症的一些症状与原因,炎症回路如何影响人体的健康,并有研究发现肠道微生物在炎症回路中起重要作用,这有助于人们更好地认识炎症以及在炎症时做出正确的应对。
✦ ✦ ✦
从本质上讲,炎症是身体对任何类型的压力做出反应的结果。这意味着这可能是由于身体或心理性质的压力。
举例来说,身体压力的一个例子可能是你跌倒摔断了腿,或者你患上了流感。另一方面,心理压力是你情绪的结果,如你在上班路上与路人发生激烈的争吵。
★ 炎症的症状
炎症是身体一系列变化的结果。这些是在分子和细胞水平上产生的信号,可以改变你的正常生理反应。炎症一般有四个症状:
Dolor – pain (疼痛、悲伤)
引起炎症局部疼痛的因素与多种因素有关。局部炎症病灶内钾离子、氢离子的积聚,尤其是炎症介质诸如前列腺素、5-羟色胺、缓激肽等的刺激是引起疼痛的主要原因。
炎症病灶内渗出物造成组织肿胀,张力增高,压迫神经末梢可引起疼痛,故疏松组织发炎时疼痛相对较轻,而牙髓和骨膜的炎症往往引起剧痛;此外,发炎的器官肿大,使富含感觉神经末梢的被膜张力增加,神经末梢受牵拉而引起疼痛。
Rubor – redness (发红)
由于炎症病灶内充血所致,炎症初期由于动脉性充血,局部氧合血红蛋白增多,故呈鲜红色。随着炎症的发展,血流缓慢、淤血和停滞,局部组织含还原血红蛋白增多,故呈暗红色。
Calor – heat (灼热、发热)
热是由于动脉性充血及代谢增强所致,白细胞产生的白细胞介素Ⅰ(IL-1)、肿瘤坏死因子(TNF)及前列腺素E(PGE)等均可引起发热。
Tumor (肿胀、肿瘤)
主要是由于渗出物,特别是炎性水肿所致。慢性炎症时,组织和细胞的增生也可引起局部肿胀。
•身体对抗病原体产生炎症
当涉及到身体自我修复时,炎症是极其重要的,因为炎症过程允许身体对抗和摆脱任何造成伤害的东西。我们感觉到的症状——发红、肿胀、疼痛和发热——是这个过程的副作用。
当我们的身体开始保护自己免受侵入我们身体的毒素和病原体或身体开始愈合时,炎症就开始了。
•炎症影响内分泌
在这个过程中,毛细血管扩张,而血管壁变得更加多孔。这允许白细胞穿过血管壁,从而到达因感染而造成损害的区域。
这些区域的肿胀和相关疼痛是由于液体积聚,进而对这些区域的神经施加压力,从而导致我们感到疼痛和不适。
分子介质(即抗炎分子)也会引发疼痛,增加您的不适感。在炎症过程中感受到的热量是由于流向身体特定区域的血流量增加所致。
// 小结
一般来说,炎症回路会对您体内的任何情况做出反应,以保持自身健康并以最佳状态工作。这是一种自然的生物反应。然而,当炎症不受控制时,就会出现问题。如果您身体的自然炎症反应没有得到抑制和控制,可能是慢性炎症。
•炎症具有防御作用
在炎症过程中,以血管系统为中心的一系列局部反应限制并消除损伤因子,同时也促进受损组织的愈合。液体的渗出可稀释毒素,吞噬搬运坏死组织以利于再生和修复,使致病因子局限在炎症部位而不蔓延全身。
因此,炎症是以防御为主的天然的局部反应,一般而论,是对机体有利的。可以设想,如果没有炎症反应,细菌感染就无法控制,损伤永远也不能愈合,对机体可以造成严重的危害。
•一些情况下炎症是有害的
但是在有些情况下,炎症又是潜在有害的。炎症反应是一些疾病的发病基础,如严重的超敏反应炎症过于剧烈时可以威胁病人的生命。
此外,特殊部位或器官所发生的炎症可造成严重后果,如脑或脑的炎症可压迫生命中枢,声带炎症阻塞喉部导致窒息,严重的心肌炎可以影响心脏功能,此时,应使用抗炎症药物抑制炎症反应。
如上所述,炎症是身体或心理压力的结果。然而,由心理压力引起的炎症通常比由身体(生理)压力引发的炎症影响要小。炎症是对身体所经历的任何威胁的自动反应。
炎症通常可依病程经过分为两大类:急性炎症和慢性炎症。急性炎症起病急骤,持续时间短,仅几天到一个月,以渗出病变为其特征,炎症细胞浸润以粒细胞为主。
慢性炎症持续时间较长,常数月到数年,常以增生病变为主,其炎症细胞浸润则以巨噬细胞和淋巴细胞为主。
✦急性炎症较容易控制
健康人的急性炎症很容易控制。健康身体在感知到威胁时被激活,然后它与感染作斗争并开始修复任何损坏。然而,一旦威胁过去,身体也会恢复正常,让身体再次正常运作。肾上腺分泌的皮质醇激素控制炎症“关闭”过程。
注:皮质醇也是身体的减压激素。
✦慢性炎症易反复发作,治疗较困难
虽然炎症的典型迹象很容易识别(发热、发红、疼痛和肿胀),但慢性炎症的迹象并不那么容易看到。其中包括:腹胀、食物敏感、焦虑、抑郁、肠漏(肠易激)、头晕等等。
多数可以由急性炎症治疗不及时、不彻底,或治疗效果不佳,造成疾病逐渐发展导致,一般持续时间比较长,多数在6周以上,甚至长达数月或数年。并且慢性炎症的治疗比较困难,而且容易反复发作。
✦持续炎症具有负面影响
通常身体对急性炎症的反应相关的短期疼痛是具有长期益处的。然而,当涉及到低度、持续的炎症时,情况并非如此,这种炎症通常是对心理压力和慢性感染的反应,就像莱姆病或EB病毒一样。
这种情况,身体会经历持续的压力状态,导致炎症回路超时工作,结果是一种不平衡的状态,使你的身体更容易感染不同的疾病,并对与衰老过程相关的影响产生负面影响。
莱姆病是一种以蜱为媒介的螺旋体感染性疾病,是由伯氏疏螺旋体所致的自然疫源性疾病。
EB病毒(Epstein-Barr virus,EBV)是疱疹病毒科嗜淋巴细胞病毒属的成员,基因组为DNA。EB病毒具有在体内外专一性地感染人类及某些灵长类B细胞的生物学特性。人是EB病毒感染的宿主,主要通过唾液传播。无症状感染多发生在幼儿,3~5岁幼儿90%以上曾感染EB病毒,90%以上的成人都有病毒抗体。
这种炎症虽然不明显,但在实际表现出来之前已经存在多年。这种炎症状态存在的时间长度不仅直接影响诊断疾病的严重程度,还直接影响预后。在许多情况下,你身体的炎症回路对某些疾病的反应是某些慢性疾病的原因。
注意
尽管炎症不舒服,但也是必要的,身体的设计方式既可以让我们既可以忍受它又可以控制它。研究表明,即使没有身体迹象,慢性低水平压力也会在体内停留一段时间,并对生理和心理健康产生负面影响。
✦许多疾病都伴有炎症
与特定慢性病相关的炎症是局部的。例如:心脏病患者的动脉有局部炎症,糖尿病患者的胰腺有炎症,阿尔茨海默氏症患者的大脑有炎症。
炎症也可能是环境或我们吃的食物中存在或身体代谢出来某些毒素的结果。在这种情况下,这些毒素会影响身体的不同部位,包括局部和全身。
★ 与炎症相关的疾病
有许多疾病和健康问题都包括炎症的一个方面。其中包括:纤维肌痛、狼疮、哮喘、中风、乳糜泻、自闭症、酸回流、对某些感染(病毒、细菌、真菌)的易感性、癌症、关节炎、皮肤问题,以及糖尿病、慢性疼痛、支气管炎、骨质疏松症等
任何能够引起组织损伤的因素都可成为炎症的原因,即致炎因子。可归纳为以下几类:
生物性因子
细菌、病毒、立克次体、支原体、真菌、螺旋体和寄生虫等为炎症最常见的原因。由生物病原体引起的炎症又称感染。
物理性因子
高温、低温、放射性物质及紫外线等和机械损伤。
化学性因子
外源性化学物质如强酸、强碱及松节油、芥子气等。内源性毒性物质如坏死组织的分解产物及在某些病理条件下堆积于体内的代谢产物如尿素等。
坏死组织
缺血缺氧等原因引起的组织坏死是潜在的致炎因子。
免疫反应
免疫反应所造成的组织损伤最常见于各种类型的超敏反应:I型变态反应如过敏性鼻炎、荨麻疹,II型变态反应如抗基底膜性肾小球肾炎,III型变态反应如免疫复合物沉着所致的肾小球肾炎,IV型变态反应如结核、伤寒等;另外,还有许多自身免疫性疾病如淋巴细胞性甲状腺炎、溃疡性结肠炎等。
✦慢性炎症的原因
慢性炎症的原因相较于急性炎症有所不同,主要是炎症回路变得不平衡。其中包括:
•肠道菌群失调
•环境毒素
•生活方式和饮食不健康
•某些药物,例如导致肠道菌群失调的抗生素
✦慢性压力对炎症有重要影响
慢性压力,无论是心理上的还是生理上的,都会导致肾上腺皮质醇的过量产生,从而导致炎症
注:肾上腺疲劳通常被忽视为炎症回路不平衡的原因。
✦炎症回路会及时对压力做出反应
当身体受到任何类型的“压力”时,炎症回路是关键的反应器之一。当对压力做出反应时,炎症反应与其他身体系统和器官协同工作。最直接影响炎症回路的身体系统包括:免疫系统、肠道(胃肠道)以及微生物组。
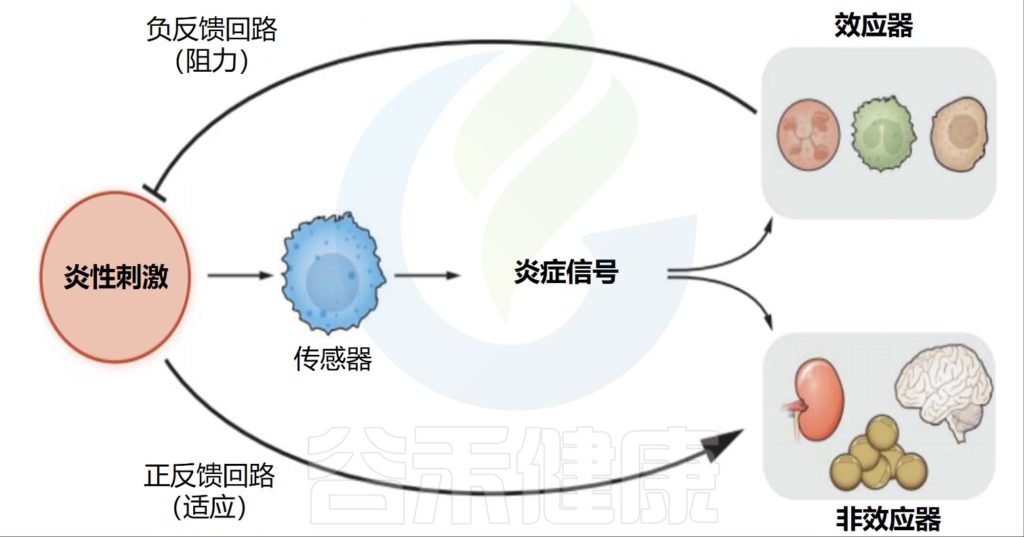
Medzhitov R.Science.2021
所有炎症反应都包括四个部分。这些信号包括触发反应的炎性刺激、检测它们的传感器、传感器产生的炎症信号以及炎症信号的各种目标。
•负反馈回路直接消除病原体
炎症信号有两种类型的靶点:第一种是效应靶点,它们直接参与了炎症病原体的消除。炎症信号诱导效应细胞的激活、招募和分化。炎症回路的这一部分以负反馈的方式运作。
•正反馈回路调节信号
第二种靶点是不直接参与病原体消除的组织和器官。根据问题是什么(调节、功能或结构的缺失),炎症信号会以与稳态信号相同的“方向”改变这些功能,或者对抗稳态信号。
✦面对病原体激活炎性小体
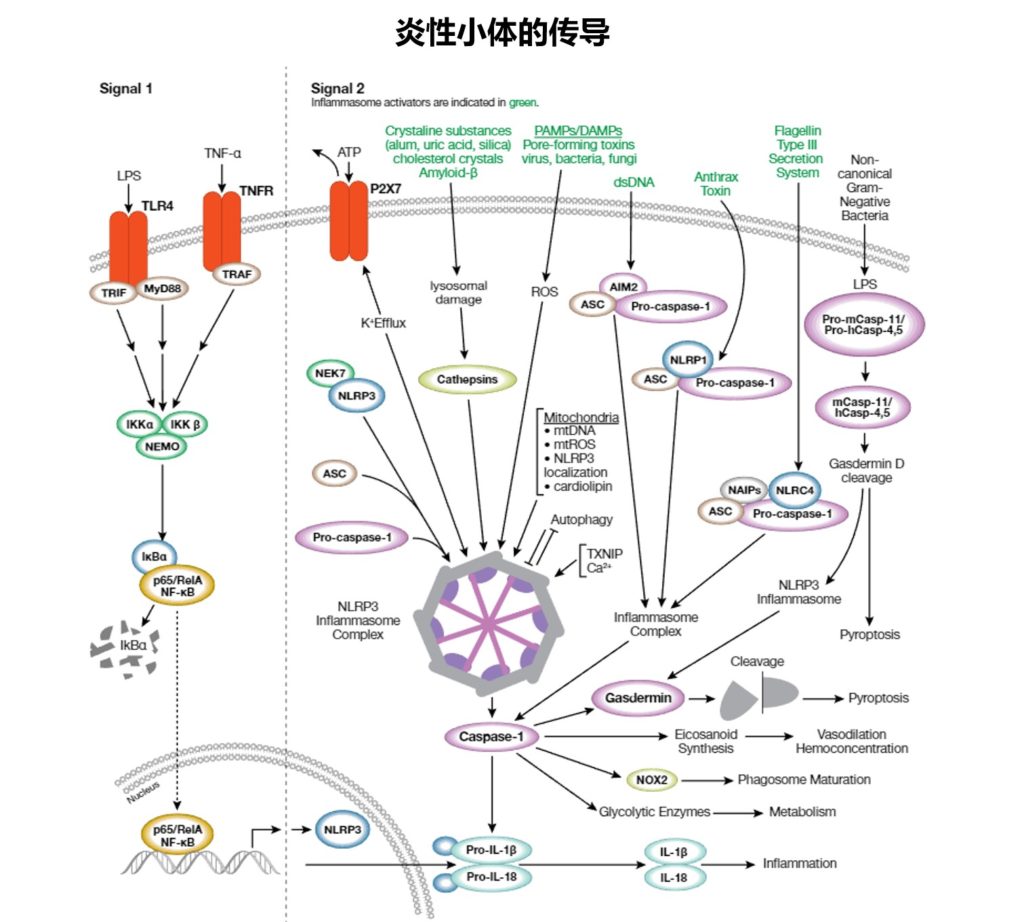
2023 © Cell Signaling Technology
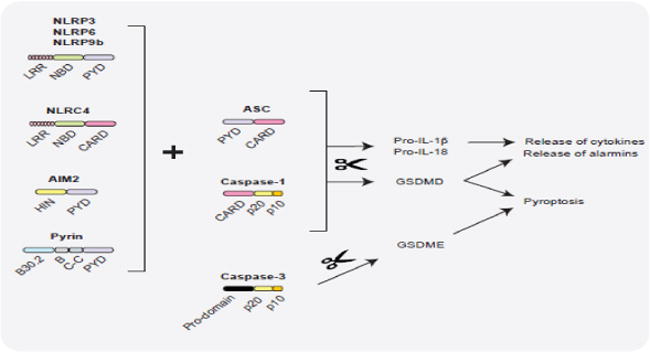
先天性免疫系统是防止病原微生物和宿主源性细胞窘迫信号的第一道防线。这些“危险”信号诱发炎症的一种方式是通过激活炎性体,炎性体是在暴露在病原体相关分子模式 (PAMP) 或危险相关分子模式 (DAMP) 下之后在胞质中组装的多蛋白复合体,并且会激活caspase-1以及后续裂解活化促炎性细胞因子白细胞介素1β和白细胞介素18。
炎性复合体
炎性复合体通常含有胞质模式识别受体(PRR;一种核苷酸结合结构域和亮氨酸富集重复序列 [NLR] 或 AIM2 样受体 [ALR] 家族成员)、接头蛋白 (ASC) 和 pro-caspase-1。
现已检测到许多不同的炎性体复合体,每个复合体有独特的PRR和激活触发物。特征最明显的是NLRP3复合体,它含有 NLRP3、ASC、pro-caspase-1和丝氨酸-苏氨酸激酶NEK7。NLRP3炎性体在2个步骤的过程中被激活。
首先,PAMP或DAMP介导的TLR4或TNFR 激活会诱导 NF-kB 信号转导,导致NLRP3、pro-IL-1β和pro-IL-18表达升高(引导步骤,信号1)。
接下来,大量信号(全病原体、PAMP/DAMP、钾外流、溶酶体损坏的环境因子 [尿酸、硅和明矾]、内源性因子 [淀粉样蛋白 β、胆固醇结晶] 和线粒体损害)会间接激活NLRP3,导致复合体组装和 caspase-1激活(信号2)。
蛋白组分之间的结构域相互作用会形成复合体炎性体结构。其他炎性体通过更直接的方式被激活:双链DNA激活AIM2复合体,炭疽霉素激活NLRP1,细菌flagelllin激活NLRC4。激活的caspase-1会诱导促炎性细胞因子IL-1β和-18的分泌,而且调控代谢酶表达、吞噬体成熟、血管舒张和细胞焦亡(一种炎性程序性细胞死亡)。
炎性体信号转导会导致许多疾病的发作,包括动脉粥样硬化、II型糖尿病、阿尔茨海默病和自身免疫性疾病。
✦抗炎信号调节炎症器官
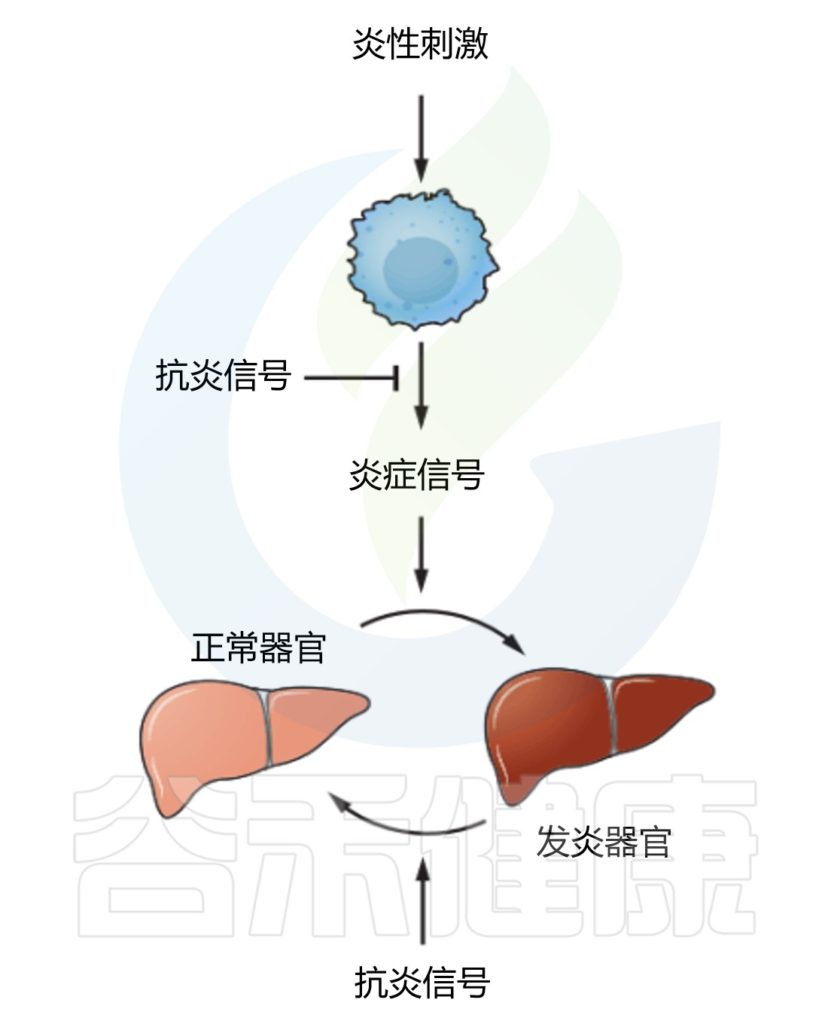
Medzhitov R.Science.2021
消除病原体本身并不足以控制炎症,在没有负调节因子的情况下,炎症反应总是极端过渡到病理状态。
控制炎症程度的抗炎信号(Anti-inflammatory signals)包括IL-10、TGF-β和糖皮质激素等。如何抑制由炎症反应引起的附带损伤也很重要,一种机制有可能是通过靶组织对炎症信号的反应性不同,使最容易受到炎症损伤的重要组织和器官对炎症信号的反应性较低。
另一种可能机制是通过“反炎信号(counter-inflammatory signals)”将组织的炎症状态恢复到原来的“稳态”状态。控制靶组织的反应程度,将炎症反应成本降到最低。
这些稳态信号很可能纠正机体偏离正常时的炎症状态,例如肾上腺素对支气管平滑肌的影响:组胺和白三烯在炎症反应中诱导支气管收缩,而肾上腺素通过诱导支气管松弛恢复到稳态来抵消这种作用。
目前发现的“反炎信号”(counter-inflammatory signals)有调节性T细胞(Tregs,不仅控制炎症的大小,而且还控制组织稳态)和参与分解的信号分子(脂质素和分解素)。
需要注意的是,抗炎和反炎作用可能由相同的信号来实现。例如,腺苷和TGF-β可能同时具有抗炎(即作用于传感器细胞和效应细胞)和反炎(即作用于所有其他靶组织)来调节炎症的模式。
不足之处
虽然现有的抗炎药物提供了一定的治疗效果,但它们增加了对感染的易感性。激活抗炎途径应该在不损害防御功能的同时,有助于恢复组织和器官的稳态。
抗炎途径的研究未来将是新型治疗方法开发的重要方向,更多抗炎信号的研究可能有助产生炎症领域的有效新药。
✦大部分炎症性疾病始于胃肠道
大多数不同的炎症性疾病始于身体的肠道(或胃肠道)。从那里扩散到身体的不同部位。肠道内壁是可渗透的,这意味着它允许某些物质通过并进入血液。
•炎性物质可能会扩散到其他器官
然而,当这种渗透性增加时,不需要的物质也会通过,从而触发身体的免疫系统来对抗它。这可能不仅会导致炎症,还会导致过敏和疾病。在某些情况下,这些毒素会进入您的大脑,不仅会导致抑郁症,还会导致某些神经系统问题。
一旦问题成为系统性问题,换句话说,可能会影响整个系统,身体将不再能够正常消化,这使得你的身体很难获得身体所需的不同营养素、维生素和矿物质以有效地工作,无论饮食多么健康。
✦炎症小体与肠道稳态相关
Rathinam VAK,et al.Trends Mol Med.2018
宿主和微生物来源的各种信号被不同的炎性体受体感知,导致ASC-CASPASE-1复合物的组装和 CASPASE-1的成熟。在酶促作用下,活性 CASPASE-1通过蛋白水解加工激活pro-IL-1β、pro-IL-18和gasdermin D (GSDMD)。GSDMD通过质膜穿孔执行裂解性细胞死亡,还促进IL-1β、IL-18和警报素释放。
•炎性体影响肠道上皮细胞
炎性体激活的所有这些结果都会在不同程度上影响肠上皮细胞和固有层免疫细胞的功能,从而以依赖于环境的方式协调肠道稳态。
此外,细胞凋亡半胱天冬酶CASPASE-3可以裂解GSDME以响应化疗,从而引发癌细胞焦亡。然而,尚不清楚GSDME诱导的细胞焦亡是否参与肠道稳态。
一旦问题成为系统性问题,换句话说,可能会影响整个系统,身体将不再能够正常消化,这使得你的身体很难获得身体所需的不同营养素、维生素和矿物质以有效地工作,无论饮食多么健康。
下面让我们来看看可能由发炎的胃肠系统引起的一些症状。
食物敏感性和炎症回路
目前面临比较突出的问题越来越多的人正在增加对某些食物的敏感性,尤其是麸质。食物敏感性经常长时间未被诊断的原因是因为这些症状与其他肠道疾病和病症的症状非常相似。他们通常被误认为是另一种疾病。
为什么对麸质敏感的人数增加了这么多?
小麦经过各种加工使其变得更易溶于水,以便与其他成分混合。这意味着我们实际上消耗的小麦数量比我们的祖先曾经做过的要多得多。
食用后,由于酶的作用,麸质会分解成麦醇溶蛋白和麦谷蛋白。一旦它们到达您的肠道相关淋巴组织 (GALT),系统就会对其进行评估,以确定它们是否对您的身体有害。
•酶的攻击使肠道受损
如果您碰巧对麸质敏感,GALT会通过抗体攻击蛋白质。在患有乳糜泻的人中,分解麸质的蛋白质和酶都会受到GALT产生的抗体的攻击。
这种酶的另一个功能是帮助吸收营养。这是通过将肠道的微绒毛保持在一起来实现的。微绒毛是在肠壁中发现的毛发状结构。对这种酶的任何攻击都会导致微绒毛受损——进而对肠壁产生负面影响,使其更容易被毒素渗透,并导致称为漏肠的状况。抗体还可能攻击你自身的器官和组织,例如皮肤和大脑,结果就是发生自身免疫性疾病。
然而,引起炎症的不仅仅是麸质。其他来源是乳制品、含有亚油酸的油,例如花生油、向日葵油、红花油和玉米油,以及海鲜和特定调味品。
可以通过识别和消除敏感的食物来治愈肠道并平息您的炎症回路。慢性炎症与肾上腺疲劳综合征 (AFS) 和神经内代谢 (NEM) 应激反应密切相关。通过调整饮食,您可以帮助自己从肾上腺疲劳中恢复过来,同时降低患胃肠道疾病的风险。
便秘与炎症回路
什么是便秘?
便秘是一种排便不规律的情况,导致排便困难,过程伴随痛苦的。偶尔便秘被认为是正常的,经常便秘可能会导致肠道疾病,从而影响炎症回路。
你可能会问“正常到什么程度才正常?” 它因人而异,但在大多数情况下,每天排便一次或两次在被认为是正常的范围内。超过三天没有排便会导致便秘,因为随着时间的推移大便会变干,使排便变得更加困难和痛苦。
✦便秘会引起其他问题
便秘时上厕所不仅不舒服,而且用力也会引起一系列问题,例如痔疮或憩室病。
✦便秘的原因
便秘的原因有很多。其中包括:纤维含量低的饮食、喝水过少、乳制品含量高的饮食、结肠癌、肠易激综合征、长时间不活动、结肠肌肉或神经问题引起的问题、压力、某些类型的药物、甲状腺功能减退和怀孕。
便秘通常是肾上腺疲劳后期出现的并发症,因为您的身体能量水平降低,难以排便以保存能量。你的消化速度减慢,导致废物留在结肠中。这会增加毒性并导致炎症。
✦便秘的危害
如果不理会,随着肾上腺疲劳的加剧,随着时间的推移,情况可能会变得更糟。体内积聚的毒素压倒了炎症回路,可能导致炎症,进而导致肌肉骨骼系统的崩溃。这还包括内部器官的胶原蛋白结构。随着时间的推移,胃肠道会受到损害,从而导致便秘和消化问题恶化的循环效应。
•便秘容易加重一系列疾病
由于胃不能产生足够的酸来分解食物以吸收营养,这会耗尽细胞,结果是一个循环导致整个系统减速以节省能量。然而,它可能导致以体重大幅减轻为特征的分解代谢状态。
在大多数情况下,甲状腺也会受到损害,会减慢速度以降低新陈代谢率以节省能量。这进一步加剧了疲劳并增加了便秘问题。由于废物堆积,毒素开始影响肝脏和肾脏功能。
•改善肠道菌群有助于调节便秘
如果便秘严重或持续存在,则可能需要干预。这其中包括改善肠道菌群组成,帮助调节肠道运动,有助于改善便秘及相关症状。
腹泻和炎症回路
腹泻会导致脱水并失去电解质。如果持续存在,可能表明存在更严重的问题。
注:如果发现大便中有血或粘液,并且发烧、疼痛或体重减轻,您可能需要尽快咨询医生或就医,因为这些是潜在的、更深层次的问题的迹象。
✦腹泻的病因
腹泻有多种常见原因。这些包括细菌,吃你过敏或敏感的食物,或病毒。其他原因可能包括克罗恩氏病、肠易激综合征 (IBS)、糖尿病、某些癌症、甲状腺机能亢进和吸收不良等。
然而,在大多数情况下,腹泻与这些疾病中的任何一种都无关,而且问题通常可以通过药店买治疗腹泻的药就可以缓解。在大多数情况下,清淡的食物、充足的休息和保持水分会很有帮助。
注意
患有肾上腺疲劳综合症 (AFS) 的人通常更容易患便秘而不是腹泻。另一方面,肾上腺衰竭晚期的人往往会出现非常严重的腹泻。
肠易激综合征和炎症回路
肠道最重要的目的之一是防止毒素、微生物、未消化的食物和外来物质进入血液。健康时,肠道黏膜细胞的连接很紧密,只允许身体所需的营养物质通过。当你的肠道渗漏时,这些连接处就不那么紧密了,毒素和其他颗粒会被允许通过。这些被免疫系统视为外来入侵者。然后你的炎症回路会攻击它们,导致炎症。
✦症状
肠易激综合征 (IBS) 的症状包括:恶心、背疼、尿频、焦虑、疲劳、腹胀、肚子痛、便秘/腹泻、口臭、关节痛、头痛。
当实验室测试排除具有类似症状的其他情况时,通常通过排除过程来诊断肠易激综合征。它本质上是对胃肠道的刺激。
✦病因
许多因素会导致肠易激综合征,例如使用某些药物,抗生素,焦虑,抑郁,荷尔蒙失衡和各种其他因素。压力起着重要作用。
患有肠易激综合征的后期阶段新陈代谢减慢以节省能量。在这个过程中,肠道运动也会减慢。因此,食物以慢得多的速度穿过身体。结果通常是便秘,尽管有时也会出现腹泻。当然,这会增加肠道刺激并恶化与肠易激综合征相关的症状。
建议
某些补充剂,如omega-3脂肪酸、谷氨酰胺、植物甾醇、槲皮素和益生菌益生元,改善饮食等都可能有助于预防肠易激综合征的发生。某些类型的纤维甚至有助于帮助微生物组和加强炎症回路。
微生物组(microbiome )可以描述为体内特定环境中所有不同微生物的所有遗传物质。这是炎症回路的第二部分。
注:不应将术语微生物群与仅指特定环境中的微生物(microbiota),即仅指胃肠道中的微生物这一术语混淆。
据估计,人体中大约90%的细胞都不是人类的。在大多数情况下,它们本质上是原核生物。原核生物是单细胞的,没有线粒体,细胞核没有膜。这些原核细胞是来自1,800多个不同属的 4 万多种不同菌株的结果。而肠道中拥有最丰富的微生物群。
当我们年轻的时候,肠道的微生物组在我们免疫系统的形成中起着极其重要的作用。在免疫系统仍在发育的儿童早期尤其如此。
✦免疫系统影响炎症的产生
小时候,我们的身体免疫系统接触并习惯于抗原,并对它们产生耐受性。一旦达到稳态(平衡)状态,外来微生物和抗原将无法在体内引起炎症反应。
只有当我们的免疫系统较弱或发育不全时,接触外来过敏原才会触发炎症回路中的反应,导致自身免疫性疾病、过敏以及对化学品和某些食物的敏感性问题。
一个很好的例子是老鼠一生都被关在无菌环境中。虽然他们很健康,但他们的免疫系统还没有完全发育。一旦接触到外来微生物,它们往往会发展为自身免疫性疾病和其他健康问题。
✦微生物群对健康有重要影响
研究表明,婴儿的第一个肠道微生物组对他们的健康有着深远的影响。
身体某些部位的不同微生物具有相同的功能。一个例子是,两个人的舌头上有不同的微生物,但在分解糖分时,他们的工作完全相同。就我们所吃的食物而言,微生物需要一个稳定的栖息地。反过来,当它们分解某些被肠道消化的成分时,我们会从释放的热能中受益。
这意味着我们的身体和我们的微生物宿主之间存在明确的、有益的相互作用,并且身体中的某些功能依赖于这些微生物才能保持健康。当由于某种原因,我们的微生物群落失衡时,我们就处于生态失调状态。
•肠道菌群影响炎症回路
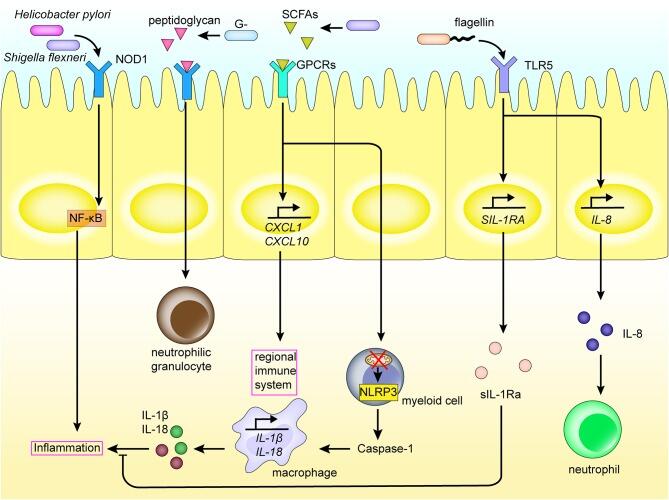
Zhou B,et al.Front Immunol.2020
肠道菌群和代谢物与肠道中的区域免疫系统相互作用。PRRs如NOD1、表达于肠粘膜上皮细胞的Toll样受体,识别肠道菌群的PAMPs和短链脂肪酸,从而激活炎症通路和炎症细胞因子的产生。
这会诱导骨髓细胞的分化、巨噬细胞和中性粒细胞的募集等,引发炎症反应,并激活局部免疫系统。这种相互作用还促进炎症因子的表达。
炎症通常是生态失调的结果。它在许多健康问题中发挥作用,包括糖尿病、肥胖症、哮喘、自闭症和心脏问题等。它还与某些与肠道有关的问题有关,例如克罗恩病。它也可能在大脑中发挥作用,被认为是肠易激综合征 (IBS) 的触发因素之一。这些情况都与肠道生态失调有关。
生态失调的一个常见原因是抗生素。它们会破坏保持系统平衡所需的“好”细菌。当“好”微生物组受到负面影响时,免疫系统也会受到负面影响。
✦肠道菌群失调引起炎症
肠道菌群失调可能引起炎症,进而导致粘膜损伤。当不同黏膜细胞之间的连接受损时,免疫系统会做出相应的反应。
蛋白质、细菌和毒素很容易通过受损的肠壁进入血液,导致所谓的肠漏。与这种情况相关的症状包括:脑雾、抑郁、失眠和疲劳,以及许多其他症状。
健康的肠道细菌与多样化的微生物组相结合,可以形成健康的肠道来支持炎症回路。肠道健康的人通常更健康,感染或复发性疾病的可能性更低,因为他们的身体防御系统更强。
微生物组和神经系统疾病
肠道菌群失调与许多神经系统疾病有关。其中包括自闭症谱系、多发性硬化症 (MS) 和帕金森氏症。帕金森病患者的最初症状通常是便秘,随后是嗅觉和味觉丧失。其他症状,如震颤和摇晃,仅在胃肠道紊乱出现后很久才会出现。
有许多环境因素会影响神经系统状况和炎症回路。其中之一是大脑中没有正确使用蛋白质,导致许多神经退行性疾病。这可能是肠道炎症触发大脑中某些炎症反应的结果,导致蛋白质使用不足和大脑神经细胞退化。
炎症和肠道失衡也可能与某些自身免疫性疾病有关。西方国家的人群有相似的饮食和相应的更高的多发性硬化症发病率。随后的饮食可能会导致炎症,从而破坏肠道中存在的微生物的正常功能。
•压力与饮食通过肠道进而影响炎症回路
帕金森氏症和多发性硬化症患者的肠壁通透性增加,导致针对多种抗原的抗体增加。有证据表明,持续的压力以及其他各种原因是炎症回路失调的原因。
阿尔茨海默氏症和认知功能下降的特点是氧化应激、免疫问题和大脑本身的变化。实验表明,这些都是由于饮食及其对肠道生物群落的影响。神经营养因子是一种保护和促进健康神经元的蛋白质,它依赖于健康的肠道生物群落。阿尔茨海默病患者在这方面表现出明显下降。
微生物组对精神疾病的影响
有证据表明肠道和大脑健康之间存在很强的相关性。这意味着某些心理问题,例如抑郁症,可能是炎症的结果,肠道是最初的煽动者。对动物的研究表明,当某些微生物从抑郁的小鼠身上移植时,健康小鼠的心理会显著下降。
•肠道微生物有助于神经与身体恢复
与肾上腺疲劳综合症相关的两个最常见的症状是焦虑和抑郁。因此,有证据表明,有问题的人必须确保健康的肠道微生物组。它不仅有助于恢复他们的神经处理,还有助于身体恢复。
▸ 小肠细菌过度生长造成危害
当小肠中细菌的生长超出健康限度时,这种情况被称为小肠细菌过度生长 (SIBO)。这些细菌通常存在于结肠中。患有小肠细菌过度生长的人与患有肠易激综合征的人有非常相似的症状,许多人同时患有这两种情况。与该病症相关的症状包括腹痛、便秘、腹胀、胀气和腹泻。
•原因
这种情况发展的原因有很多。最常见的原因包括:
•高糖饮食、富含精制碳水化合物的饮食、酒精过多;
•克罗恩病导致的疤痕会聚集细菌;
•憩室病,其中小肠壁形成袋并收集细菌;
•某些药物,例如对肠道菌群具有破坏性影响的抗生素;
•由于念珠菌、莱姆病和人类疱疹病毒等感染导致炎症回路减弱
•危害
如果小肠细菌过度生长未经治疗,它会对健康产生不利影响,导致慢性腹泻,导致身体所需营养物质吸收不足,最终导致营养不良。
•抵抗外界病原体会触发炎症
炎症是免疫系统的重要组成部分。慢性炎症通常是感染、对自身身体物质的自身免疫反应或来自环境的抗原等的结果。
在慢性炎症的情况下,介质是单核细胞和巨噬细胞,它们是免疫系统的组成部分。也称为白细胞,白细胞在遇到问题时会释放化学试剂,靶向导致炎症回路反应的化学试剂。
•修复自身组织也会触发炎症
然而,问题是这些细胞不仅针对入侵者,还针对您自己的组织,从而造成损害。这些受损组织需要不断修复。慢性感染也是导致您的身体不断发展新血管的原因。
完成的修复工作通常会引起刺激,从而导致炎症过程被重新触发。如果由于某种原因,这变成了一个循环,你的身体就会一直处于炎症状态,从长远来看,它会产生衰弱的影响。
注:现代医学并没有为问题提供长期的解决方案。有时,会开具某些抑制免疫力的类固醇。然而,这些药物通常只能提供短期的症状缓解,并不能解决问题的根本原因。
当处于压力之下时,免疫系统会发现并保护我们免受病原体的侵害,从而引发炎症反应来解决问题。免疫系统因此攻击并清除任何潜在的危险病原体。一个按预期发挥作用的免疫系统可以迅速摆脱某些慢性病原体和感染带来的危险。
✦免疫系统过强和减弱都会导致疾病
尽管免疫系统减弱通常是导致反复感染,甚至是那些难以摆脱的感染的原因,但这不一定是疾病的原因——免疫系统过度活跃也可能是原因。
在“正常”条件下,免疫系统会识别并瞄准敌人的病原体,而将那些被认为是有益的病原体留在一边。然而,有时情况并非如此,炎症回路变得过激,甚至对正常细胞和条件产生免疫反应。
由于强大的免疫系统,炎症回路不一定能正常工作,免疫系统会在过度活跃时导致自身免疫问题。
当这种情况发生时,某些抗体会混淆它们所看到的正常细胞和被认为是病原体的细胞。然后它不分青红皂白地攻击。结果,当这种情况发生时,炎症回路随后会出现与某些自身免疫状况一致的突然发作。
✦导致免疫过度的原因
考虑以下情况,身体可能会将自己的细胞识别为外来细胞并产生自身免疫类型的反应:
•食物敏感性
吃我们敏感的食物会引起炎症,并导致我们的免疫细胞将我们的组织视为异物。免疫反应被激活以摆脱这些不受欢迎的客人。
•微生物组失衡
我们的肠道本身就是一个完整的生态系统。当这个系统失去平衡时,如患有小肠细菌过度生长、胃反流、幽门螺杆菌、肠易激、炎症性肠病、分解代谢状态或肾上腺疲劳晚期胃部减慢的人,可能意味着好的有益细菌被外来的非有益细菌所取代。
外来机会性细菌和隐形病毒从休眠状态转变为活跃状态。这会导致免疫系统超速运转,从而导致慢性炎症。
在这个过程中,免疫系统,特别是在过度活跃的状态下,很容易混淆谁是真正的敌人。外来机会性细菌及其自身同时受到攻击,导致各种自身免疫性疾病。
•HPA轴不平衡
HPA轴又叫下丘脑-垂体-肾上腺轴,是身体的主要压力调节激素轴。皮质醇是主要的抗应激激素。在肾上腺疲劳的晚期阶段,产生的皮质醇不足会导致猖獗的全身炎症,进而导致或引发自身免疫症状。
•肠漏或肠道通透性增加
当食物颗粒穿过胃肠黏膜时,就会引发炎症。未消化的食物应该在胃肠道内。当它进入肝循环和身体其他部位时,免疫系统将其识别为异物,并尽一切努力尝试攻击和中和这些异物。
免疫系统的持续激活会导致免疫细胞与正常细胞发生交叉反应,从而引发自身免疫性疾病
•重金属毒性和化学敏感性
环境毒素无处不在。如果一个人生活在城市世界中,就不可能逃脱。我们体内积累的过多毒素会触发我们的免疫系统在过度活跃的状态下工作,以清除我们身体中这些不需要的物质。那些不能自然而适当地发挥这种功能的人可能会出现自身免疫性疾病的症状。
•慢性和隐形感染
生活中,让我们接触到不断涌现的病毒、真菌、细菌和原生动物等。一些病原体往往会长期伴随我们,处于休眠状态。当我们的免疫系统较弱时,它们会被激活并爆发。这些生物包括伯氏疏螺旋体、小巴贝虫、白色念珠菌、孢疹病毒等。这些病原体引起的疾病会导致免疫系统过度活跃。
与体内正常组织的交叉反应并不少见。这些传染病中的许多都具有自身免疫性疾病的症状,例如肿胀、关节痛、牛皮癣、疲劳和食物过敏。自身免疫实验室标志物可能在血液测试中会升高。
•身体或情绪压力过大
情绪压力持续可能会降低病原体入侵的障碍,触发我们的免疫系统进入超速状态。换句话说,压力会使任何先前存在的临床或亚临床自身免疫性疾病恶化。
注意
由于现有的微生物群失衡、胃肠道刺激或反应性代谢物超负荷而导致身体发炎,很难完全确定是否存在真正的自身免疫性疾病(如原发性桥本氏甲状腺炎或狼疮),或者只是出现类似于自身免疫性疾病的症状。
抗体等测试也可能会混淆。但是注意在这些情况下,它们可能是正常的或临界高,而不是像真正的原发性自身免疫状态那样高。
不幸的是,目前临床医生较少对这种依赖于详细病史进行正确评估的区分保持警惕。当正常或临界高实验室检查伴有疲劳、关节痛、牛皮癣、胃部不适、体重增加、血管炎和肌肉酸痛时,医生的下意识反应是跳到自身免疫性疾病的临床诊断。没有对身体进行全面的整体观察,很难对过度活跃的免疫状态找寻到其根本原因。
因为临床表现相似,所以很少努力将症状追溯到根本原因——无论是主要由病原体驱动、过度活跃的免疫状态驱动,还是两者兼而有之。患者经常服用类固醇和自身免疫药物。短期益处很常见,因为过度活跃的免疫状态会因皮质类固醇的抗炎特性而平静下来。
然而长期服用类固醇可能是有问题的,因为它会降低我们的整体免疫反应,并掩盖在过度活跃的免疫状态是真正原因的情况下代谢产物过多的潜在问题。随着时间的推移,炎症回路会随着时间的推移而缓慢但逐渐恶化,因为它变得功能失调。一个典型的例子是桥本甲状腺炎。
自身免疫性甲状腺炎
✦炎症回路过度运转导致甲状腺出现问题
当身体的炎症回路超速运转时,甲状腺系统通常是最容易因过度活跃的免疫状态而导致功能障碍的器官之一。
甲状腺控制着整体的新陈代谢率,并负责我们的体温调节。甲状腺功能的轻微变化会导致疲劳、体重增加和甲状腺功能减退侧感觉寒冷以及焦虑和心悸。
在过度活跃的免疫状态下,靶向一种或多种甲状腺成分的抗甲状腺自身抗体(也称为抗甲状腺抗体)可能会被激活。最重要的一种是抗TPO抗体。它存在于大约90%的桥本甲状腺炎、10%至20%的结节性甲状腺肿或甲状腺癌以及75%的格雷夫斯病中。
注:TPO抗体是人体针对甲状腺的自身抗体,如果甲状腺相关抗体增高,容易导致甲状腺素分泌增高,引起甲亢或甲状腺炎等疾病。tpo抗体全称是甲状腺过氧化物酶抗体,它是甲状腺自身免疫抗体之一,正常人一般为阴性,如果该抗体升高一般提示可能存在桥本氏甲状腺炎。
甲状腺炎的诊断
临床医生通常根据在疲劳和低能量的临床环境中显示抗TPO抗体的实验室测试来诊断桥本氏甲状腺炎。
此外,应该注意的是,10%到15%的正常个体可以具有更高水平的抗TPO抗体滴度。他们没有像上面提到的那些原发性自身免疫性疾病。当我们的炎症回路处于超速状态时,高滴度可能继发于过度活跃的免疫系统。这些患者可能被错误地诊断为患有临床或亚临床原发性桥本甲状腺炎。通常开始甲状腺替代治疗。很少考虑其他原因,例如炎症回路过载。
根据实验室测试和症状,甲状腺减慢症状被视为自身免疫问题,而实际上,有些时候它代表了处于炎症回路问题的身体。在这种情况下,甲状腺替代疗法只是掩盖了症状。应采用整体方法,以充分理解根本原因并影响全面的长期恢复计划。
炎症回路是人体为克服压力而部署的神经内代谢应激反应的一部分。过度和失调的炎症反应会破坏人类的身体,导致一系列疾病和不良症状。
传统医学解决这个问题的方法是抑制症状。随着时间的推移,这可能会使情况恶化。自身免疫性疾病和过度活跃的免疫状态是常见的后果。由于当身体过度发炎时系统范围内的统一,因此需要从整体的角度了解身体以更好控制炎症。肠道菌群在其中扮演着重要作用,有更多值得被研究和发现的价值。
主要参考资料:
Michael Lam, MPH; Justin Lam, Carrie Lam,
Inflammation Circuit Dysfunction.Drlamcoaching.
Zhou B, Yuan Y, Zhang S, Guo C, Li X, Li G, Xiong W, Zeng Z. Intestinal Flora and Disease Mutually Shape the Regional Immune System in the Intestinal Tract. Front Immunol. 2020 Apr 3;11:575. doi: 10.3389/fimmu.2020.00575. PMID: 32318067; PMCID: PMC7147503.
Ruiz F, Vigne S, Pot C. Resolution of inflammation during multiple sclerosis. Semin Immunopathol. 2019 Nov;41(6):711-726. doi: 10.1007/s00281-019-00765-0. Epub 2019 Nov 15. PMID: 31732775; PMCID: PMC6881249.
Rathinam VAK, Chan FK. Inflammasome, Inflammation, and Tissue Homeostasis. Trends Mol Med. 2018 Mar;24(3):304-318. doi: 10.1016/j.molmed.2018.01.004. Epub 2018 Feb 9. PMID: 29433944; PMCID: PMC6456255.
Amoroso C, Perillo F, Strati F, Fantini MC, Caprioli F, Facciotti F. The Role of Gut Microbiota Biomodulators on Mucosal Immunity and Intestinal Inflammation. Cells. 2020 May 16;9(5):1234. doi: 10.3390/cells9051234. PMID: 32429359; PMCID: PMC7291275.
Hess JM, Stephensen CB, Kratz M, Bolling BW. Exploring the Links between Diet and Inflammation: Dairy Foods as Case Studies. Adv Nutr. 2021 Oct 11;12(Suppl 1):1S-13S. doi: 10.1093/advances/nmab108. PMID: 34632478; PMCID: PMC8502778.
Brennan CA, Garrett WS. Gut Microbiota, Inflammation, and Colorectal Cancer. Annu Rev Microbiol. 2016 Sep 8;70:395-411. doi: 10.1146/annurev-micro-102215-095513. PMID: 27607555; PMCID: PMC5541233.

谷禾健康
人一生中平均有三分之一的时间在睡觉。睡眠对于我们是必不可少的存在,它能够促进我们的幸福感。

然而目前,睡眠障碍已经成为了一种流行病。尤其是在新冠肺炎流行之后,进一步加剧了睡眠问题。
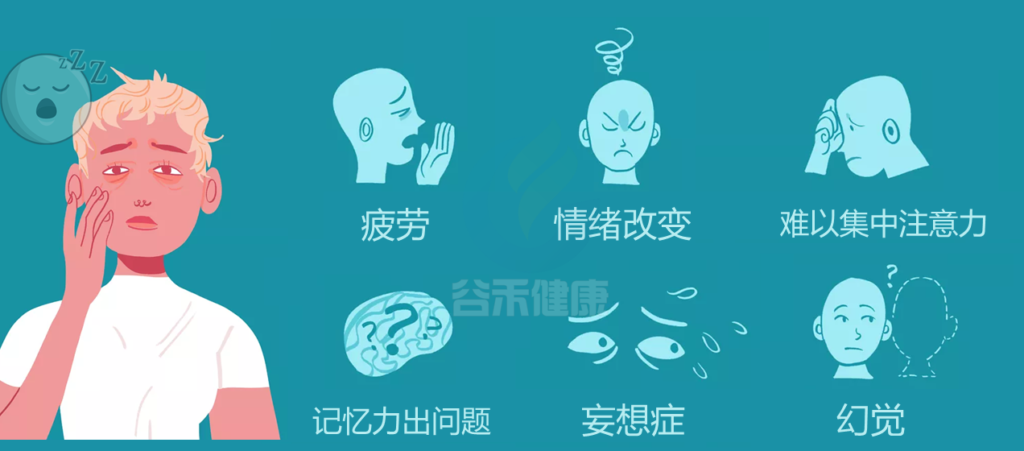
随着睡眠障碍的患病率越来越高,人们开始深入研究——是什么因素决定了睡眠的质量?
众所周知,各种环境因素和其他因素(如心理压力和饮食)的共同作用会影响睡眠质量和睡眠持续时间(下图)。
图1 各种因素的相互作用影响睡眠质量和持续时间
Sen P, et al.,Trends Mol Med. 2021
各种因素对睡眠质量和持续时间的相互作用影响。已知各种不同的因素会影响睡眠。其中包括饮食、压力、昼夜节律调整以及整个生命周期的各个阶段(上图,蓝色背景)。最近的研究表明,这些因素与肠道微生物群相互作用,影响睡眠。
反过来,睡眠质量和持续时间也影响各种因素。睡眠质量差或睡眠不足可导致免疫、代谢功能障碍、血压升高,并可发展为肠易激综合征、各种神经退行性疾病和精神障碍、睡眠呼吸暂停和发作性睡病(下窗格,粉红色背景)。睡眠不足可能通过影响肠道菌群组成而导致这些疾病的发展。
本文从微生物群的角度探讨各种因素如何与肠道微生物群相互作用影响睡眠。包括睡眠与微生物群具有相互作用的可能机制。
此外,还提出了常见的伴随睡眠障碍的疾病以及针对各种睡眠障碍时微生物群对肠道和大脑进行调节改变的现有证据。
睡眠质量与肠道菌群组成之间存在双向关系。使用抗生素干扰肠道微生物群会导致更大的非快速眼动(NREM)睡眠碎片化,从而降低睡眠质量,睡眠中断也会导致肠道微生物群组成的变化。不过,关于睡眠障碍和微生物组成之间关系的结果缺乏一致性。
此外,大多数睡眠研究只关注单一时间点的肠道微生物群。由于肠道菌群每天动态变化,睡眠和肠道菌群之间的关系可能在一天的不同时间有所不同。
尽管如此,越来越多的研究表明,微生物-肠道-大脑轴与睡眠生理和行为有关。
表1 探索肠道微生物如何影响睡眠的各种研究

Sen P, et al.,Trends Mol Med. 2021
睡眠和微生物群组成:交流机制
肠道微生物群通过微生物群-肠道-大脑轴与大脑沟通的各种可能机制。
图2 影响睡眠的微生物群-肠道-大脑轴交流模式