-

 CNAS L23010
CNAS L23010

 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康
写在前面
排便行为虽然是人类普遍存在的经历,但我们一般很少提及这个生理过程,开启“便便”这个话题并不是容易的事。如果可以抛开偏见,厌恶或者羞耻感,或许你可以尝试去了解更多这方面相关知识。如果这些知识能够普及更多人,或许世界上可以少一些胃肠道疾病患者。

排便是一个复杂而协调的过程,它整合了多个生理系统,包括神经、肌肉、激素、认知系统等。
结肠基本知识
在了解排便过程之前,我们先认识一些关于结肠结构的基本知识。
结肠和肛门直肠的神经肌肉解剖结构
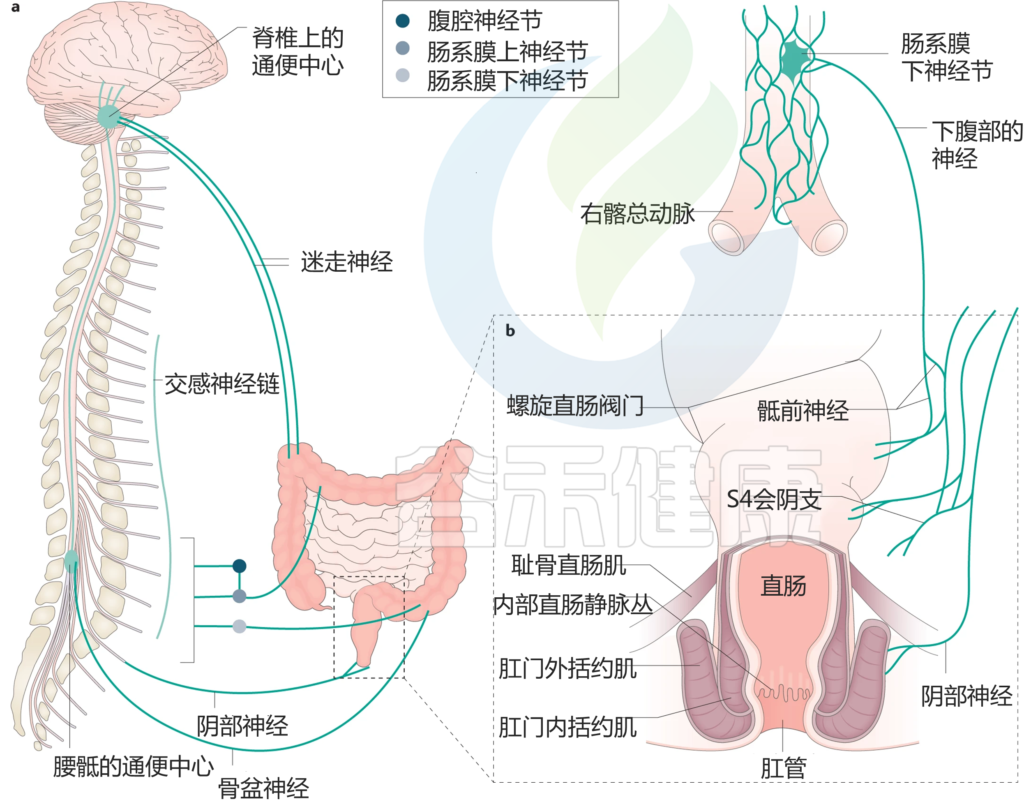
Heitmann PT, et al., Nat Rev Gastroenterol Hepatol. 2021
a| 结肠和肛门直肠与排便生理有关的外源性感觉运动神经支配。
b| 肛门直肠的冠状图,显示了克制中结构重要性的特征。
结肠是一个粘弹性管状器官,从近端回盲肠交界处开始,远端直肠乙状结肠交界处结束。成人结肠长约130厘米,盲肠的管腔直径为60-80毫米,乙状结肠的管腔逐渐狭窄至25毫米。
结肠接受来自肠神经系统的内在神经支配,来自腰神经的外在交感神经支配,以及来自迷走神经(近端结肠)和盆腔内脏神经的外在副交感神经支配,这些神经支配结肠的感觉运动功能。
便便的产生
我们吃进去的食物在体内经历了什么?是如何变成粪便排出的?
进食的时候,食物与唾液相混合,唾液浸湿食物,同时也含有消化淀粉和脂肪的酶。
随后食道将食物推向胃。胃酸、胃液、酶进一步分解,完成后食物就到了小肠。
在胰腺、胆囊、微生物群的帮助下,脂肪、蛋白质、微量营养素等进一步被分解,通过小肠吸收后到肝脏,剩下的部分则转到大肠。
大肠吸收水分、电解质后产生的粪便进入直肠。直肠积累多了就会向大脑发出信号,大脑考虑现在是否是适合排便的时间。
思考的结果如果是适合的,那么大脑就会向肛门括约肌发出信号,让它放松…
排便过程
关于排便过程,这里主要涉及四个阶段:基础阶段、排出前阶段、排出阶段、结束阶段。下图详细说明了在每个阶段中为保持自制或促进排便所发生的具体变化。
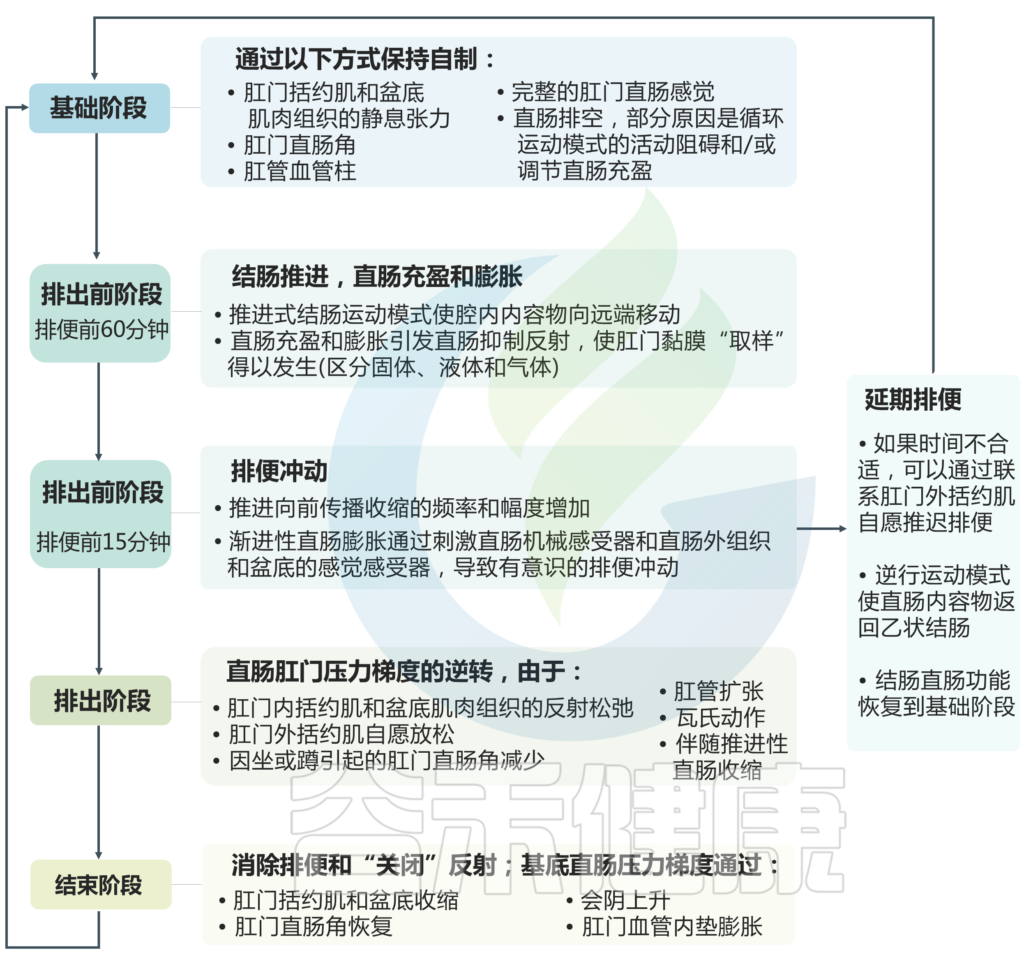
Heitmann PT, et al., Nat Rev Gastroenterol Hepatol. 2021
正常排便频率
在健康成人中,排便的频率差异很大,但常见排便频率区间在每天排便三次~每周排便三次。如果排便不频繁(少于三次一周),且干燥,那可能有便秘。
最大的一项评估健康成人大便频率的研究包括4775名美国参与者(2304名女性,2471名男性),其中95%的人自我报告了在这个范围内的大便频率。这些发现与中国(1952名参与者)、英国(1897名参与者和1055名参与者)、美国(1128名参与者和789名参与者)、伊朗(1045名参与者)、新加坡(271名参与者)、意大利(140名参与者)和瑞典(124名参与者)的小样本研究结果一致。
与成人相比,婴儿的正常排便频率要高得多,尤其是在出生后的第一个月。
在英国研究的240名健康婴儿中,平均排便频率:
· 在两周大时,每天排便4次,
· 到12周大时,下降到每天排便2次。
· 平均排便频率在生命的头几年逐渐下降,向成年人的频率靠拢。
多种因素影响排便,包括心理行为因素、饮食、性别等。
心理行为因素
压力和社会心理因素可能会改变结肠运动,并可能导致功能性胃肠疾病的发生和严重程度。促成因素可能包括急性和慢性压力源、精神疾病、人格障碍和虐待史等。
◥ 这些心理因素如何影响胃肠疾病?
这些因素会导致自主神经功能的局部改变,包括激活下丘脑-垂体-肾上腺轴和下行调节通路,这会影响胃肠动力、内脏传入信号(超敏或低敏)、血管张力和胃肠道分泌物。
心率变异性可用于测量自主神经功能:
与腹泻为主症状的患者相比,便秘为主症状的患者副交感神经影响降低。
严重腹痛与中度腹痛患者相比——同样趋势;
抑郁和焦虑患者与无抑郁患者相比——同样趋势。
◥ 焦虑、抑郁和胃肠疾病之间的联系
症状可因过度警觉、躯体化和不适应的疾病行为而加重。因此,脑-肠双向相互作用在功能性胃肠疾病或肠脑相互作用障碍和精神疾病的发病机制中发挥作用。在一项前瞻性纵向研究中证实:
焦虑可预测1002名参与者日后出现功能性胃肠疾病(基于间隔12年的自我报告调查反馈,并使用Rome II标准进行评估);
相反,在最初的调查中,患有功能性胃肠疾病的参与者在12年后出现焦虑和抑郁的几率更高。
◥ 生命早期的如厕训练
如厕训练,即建立自制的过程,通常开始于21~36个月大之间,可能需要7个多月才能完成。在弗洛伊德的心理学体系中,这个阶段的如厕积极体验是孩子日后成为有能力、有生产力、有创造力的成年人的基础。
“
弗洛伊德的性心理发展阶段分为五个阶段,其中第二阶段主要是控制膀胱和排便。在这一阶段孩子必须学会控制自己的身体需求。发展这种控制会带来成就感和独立感。根据弗洛伊德的说法,这个阶段的成功取决于父母进行如厕训练的方式。父母在适当的时候利用表扬和奖励来鼓励积极的结果。
弗洛伊德认为,如厕训练的积极体验是人们成为有能力、有生产力和有创造力的成年人的基础。
然而,并不是所有的父母都在这个阶段给予孩子们所需要的支持和鼓励。有些父母会因为孩子出了意外而惩罚、嘲笑或羞辱他们。
根据弗洛伊德的理论,父母不恰当的反应会导致负面的结果。弗洛伊德认为,如果父母采取的方法过于宽容,那么可能会发展成“肛门排斥性”人格,也就是一个混乱、浪费或破坏性的人格。
如果父母过于严厉或过早开始训练孩子上厕所,就会形成一种“肛门保留型”人格,在这种人格中,个体是严格的、有序的、僵化的和强迫性的。
”
◥ “憋着”也会影响排便
自愿抑制和延迟排便,或粪便滞留,最常见于儿童,与便秘的病理生理学有关。大便忍着不排与痛苦或不愉快的排便有关,并可导致粪便潴留,便秘和溢出性尿失禁。
在成人中,通过操作性条件反射学习行为也是排便障碍生物反馈治疗的基础。利用视觉和/或听觉反馈,患者能够排练排便时骨盆腹肌组织的激活和协调。
姿势
姿势对肛门直肠的生物力学有重大影响。排便时的姿势存在文化差异,蹲姿在非洲、亚洲和中东文化中更为常见,而坐姿在西方文化中更为常见。蹲可以增加髋关节屈曲和骨盆后倾,促进肛门直肠角的拉直。
» 蹲着比坐着排便更快
用透视评估时,六名健康志愿者在蹲下排便时的平均肛门直肠角为 126°,而坐着时为 100° . 与坐着相比,蹲着排便与排便持续时间的减少以及完全排便感增加有关(排便的平均持续时间:蹲着 0.85 分钟,坐着 2.16 分钟;P < 0.0001).
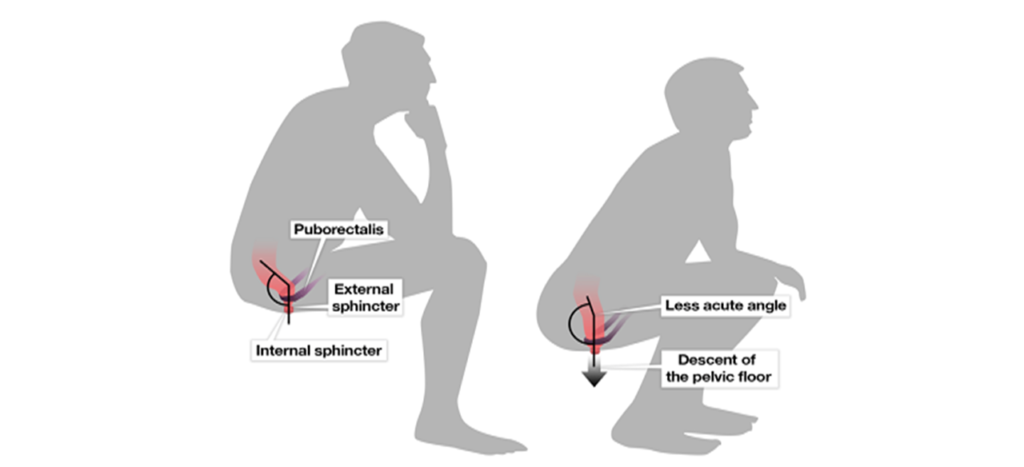
需要注意的是,便秘里有一种是“慢传输型便秘”,在这种情况下蹲着不太可能缓解。
排便需要“一心一意”,拒绝成为“厕所杀手”
一般而言,由于坐着比蹲着舒服,很多人有个不好的排便习惯,就是坐在马桶上玩手机,本来几分钟解决的事一不小心就坐了二十分钟甚至半小时。长此以往,可能造成便秘等不良后果。
而蹲厕时间太长会使盆腔静脉血液回流受阻,血管扩张,可能诱发痔疮。
» 前倾比直立坐姿更容易排出
从坐姿开始,前倾采用“思想者”姿势(如罗丹雕塑)也可增加髋关节屈曲。与直立坐姿相比,肛门直肠测压显示该姿势可增加直肠内压力,而在粪便影像学中,耻骨直肠肌更松弛、肛门直肠角变直、会阴平面距离增加,并更容易排出。
然而,在另一项通过透视评估肛门直肠角的研究中,与坐姿和前倾坐姿相比,肛门直肠角没有统计学上的显著差异。
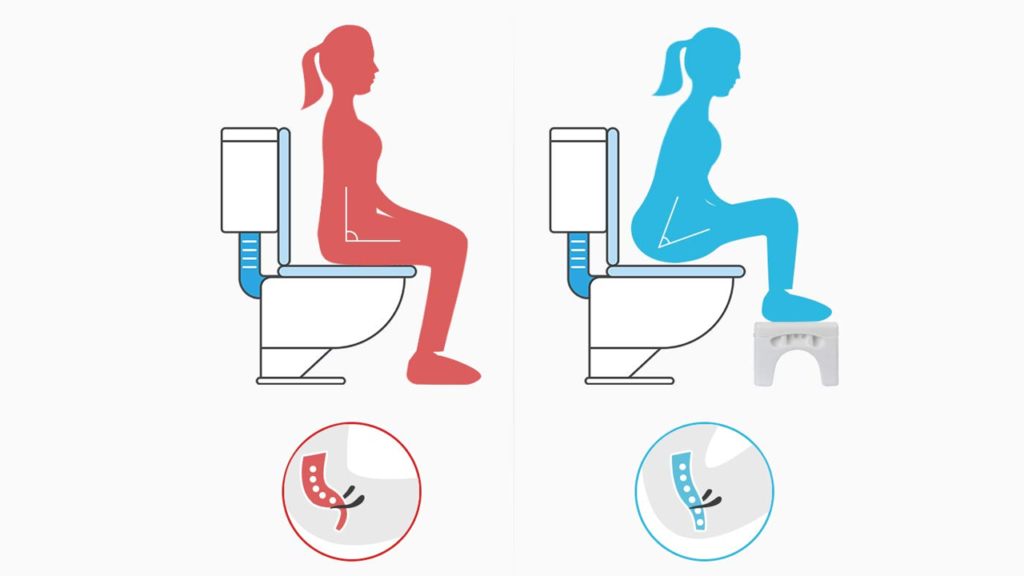
在西方人群中,使用脚凳或“排便姿势调整装置” 来部分复制蹲下的生物力学,可以减少用力和排便持续时间,并增加对完全排空的感知。然而,这些发现是自我报告和未量化的,并已被其他人驳斥。
结肠运输、粪便量和稠度
◆ 粪便量
粪便主要是由水组成(平均水含量75%;各项研究的平均范围为63-86%)中,除了悬浮细菌生物质,蛋白质,碳水化合物和脂质。
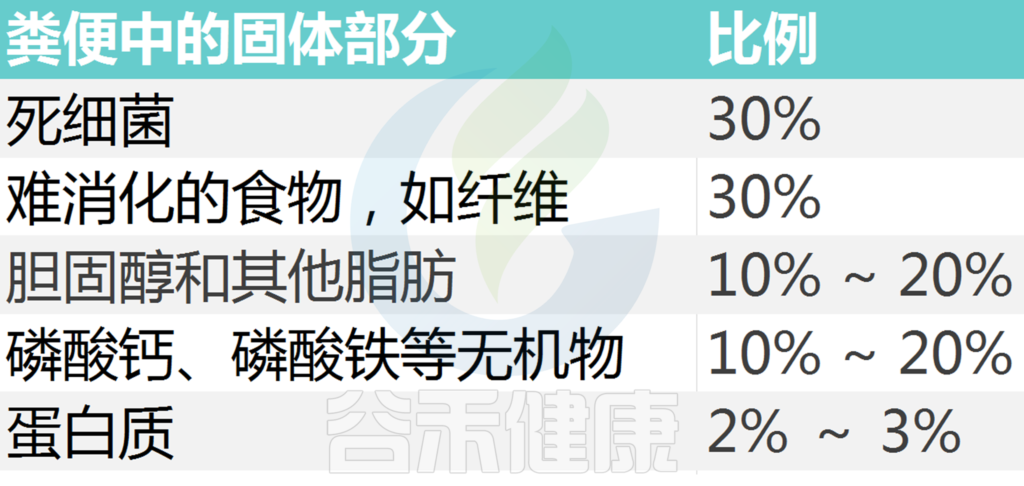
一项结合116项健康成年人研究平均值分布的分析发现,平均粪便湿量为128克/天(各研究的平均范围为51-796克/天)。腹泻病患者的粪便量显著增加,这主要是由于水量增加。大便水量的巨大增加,每天超过10升,可在严重的分泌性腹泻疾病(如霍乱)中看到。
◆ 稠度
粪便的稠度是由固体物质与液体的比例决定的,通常使用布里斯托尔粪便量表进行描述,其中包括从第1型(“单独的硬块,像坚果”)到第7型(“水状的,没有固体碎片”)的稠度范围。在健康成年人中,正常的粪便稠度有相当大的差异,从2型(“香肠状但块状”)到6型(“蓬松的碎片,边缘参差不齐,呈糊状”)。
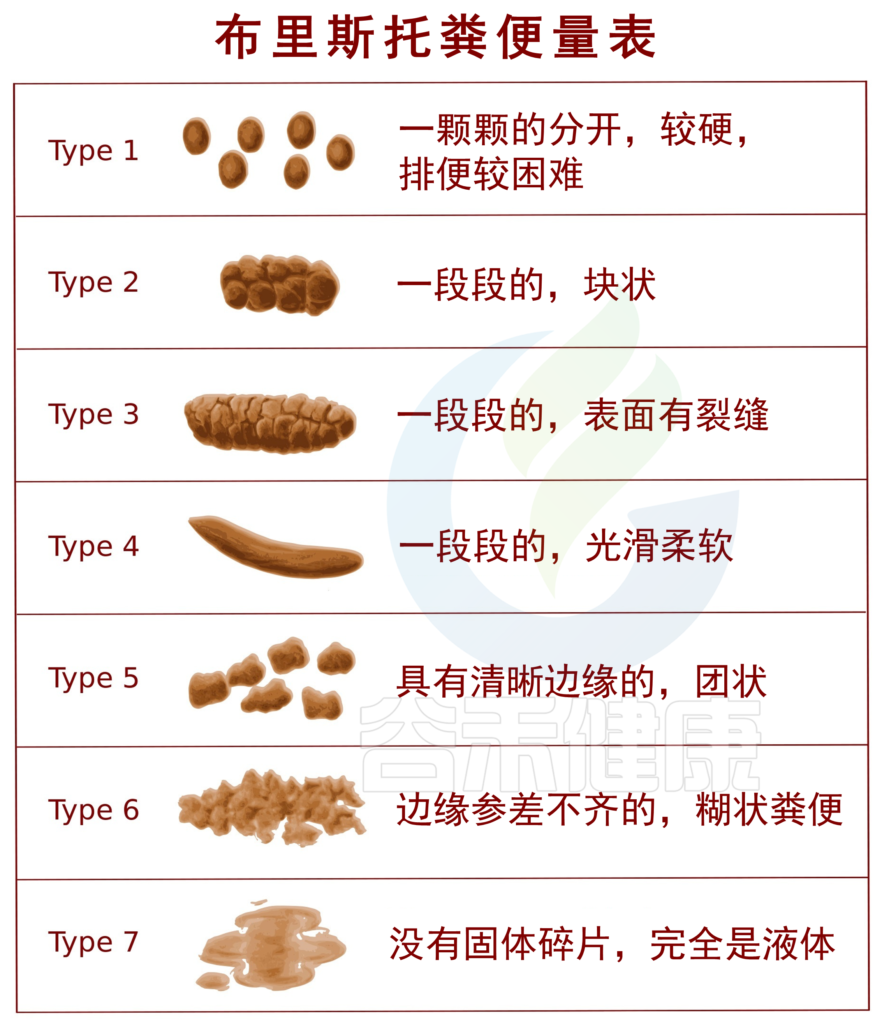
图片来自维基共享资源,@谷禾健康编译
婴儿的粪便稠度相当软,约60-80%的健康婴儿表现为软大便或液体大便。配方奶喂养的婴儿比母乳喂养的婴儿大便更硬。
在一项包括911名婴儿(78.2%母乳喂养)的研究中,在母乳喂养的婴儿中硬便为1.1%,在配方奶粉喂养的婴儿中为9.2%。大便一致性似乎从儿童早期开始就正常了,在4岁和15岁的儿童中没有观察到差异。
◆ 结肠运输
粪便浓度从硬便到水样便的极端情况分别与结肠运输的缓慢和快速有关。刘易斯和希顿最初设计布里斯托尔粪便量表是为了估算运输时间。结合辐射不透明标记物研究和粪便日记,全肠运输时间与粪便稠度的相关性最强,其次是粪便量和粪便频率。
在泰国人群样本中也发现了类似的结果,布里斯托尔粪便形式评分与结肠运输时间(较软的粪便运输更快)和粪便频率(较软的粪便一致性更频繁)独立相关。
与成人相似,儿童的粪便稠度与全肠运输时间密切相关。
在46例慢性便秘患者中,布氏1型和2型粪便可预测延迟的全肠运输(敏感性85%,特异性82%)。然而,与以前的研究相比,健康对照组(n = 64)的稠度、运输或粪便频率之间没有相关性。
结肠运输时间因人而异,影响运输时间的因素包括种族、性别、饮食、运动量等。但一般运输时间大致在4~50小时,运输时间超过 72 小时通常被视为肠道疾病的征兆。
健康(左↓)或疾病(右↓)时人类结肠内的转运时间

Heitmann PT, et al., Nat Rev Gastroenterol Hepatol. 2021
◆ 稠度&结肠运输
2020年发表的关于人类粪便流变学的研究表明,粪便的稠度会改变粪便屈服应力(faecal yield stress,粪便屈服应力描述了使粪便变形以实现直肠运输所需的压力)。
用不同大小、体积和一致性的气球和小球来证明,在健康成人中,软的、大的、可变形的气球比硬的、小的小球更容易排空,需要更短的时间和更低的直肠压力,排空更彻底。
◆ 结肠转运&粪便稠度&肠道菌群
结肠转运和粪便稠度与结肠微生物群组成、多样性和代谢相关。饮食和转运时间改变了微生物的组成,反过来又会改变宿主的生理学。
虽然肠道微生物群与肠道功能障碍之间的因果关系尚不清楚,但较长的结肠转运时间可能与结肠代谢从碳水化合物发酵转变为蛋白质分解代谢、短链脂肪酸浓度降低有关(可能是通过增加结肠吸收而不是减少产量),以及增加产甲烷菌的丰度(如碳水化合物激发后甲烷呼吸试验阳性所示,这在慢传输型便秘患者中更为常见)。
然而,独立于传输时间,一项研究表明,结肠微生物群特征在区分健康成人和便秘患者方面具有94%的准确性。进一步的研究表明,普雷沃氏菌优势的肠型比瘤胃球菌-拟杆菌优势肠型的粪便稠度更软。
尽管有这些发现,2019年发表的一篇系统综述显示,在比较腹泻型和便秘型肠易激综合征患者时,结肠微生物群没有差异。使用益生元、益生菌、合生元和抗生素对结肠微生物组进行治疗性调节,以治疗胃肠道疾病,具有重大意义;然而,有关结肠微生物群和结肠功能的具体机制尚待确定。
昼夜节律
结肠蠕动呈昼夜变化,对人类而言,睡眠可抑制结肠蠕动并在清晨醒来后增加。推进型高幅度传播收缩可以与清晨醒来和清晨排便联系在一起。
结肠运动对食物的反应
在100多年前,吃一顿饭被认为是刺激结肠内容物“大规模运动”的因素。这种结肠反应称为“胃结肠反射”。最近,结肠进食反应被假设为人类胃胀引起的神经激素反应,导致包括胆囊收缩素、血清素、神经紧张素和胃泌素在内的神经肽的释放。
然而,结肠对食物的反应可以独立于胃刺激而发生,健康成人在闻到食物气味或只是语言讨论后,结肠对食物的反应仍存在。因此,尽管在目前的期刊和教科书中仍然普遍使用“胃结肠反射”一词,但它具有误导性。
结肠进食反应发生迅速。斯内普等人在16名健康成年人开始吃1000卡路里的食物后几分钟内证明了乙状结肠和直肠收缩力的增加。结肠膳食反应的强度取决于膳食的营养含量。例如,一餐300卡路里的热量对结肠运动功能的影响要小于一餐1000卡路里的热量,膳食脂肪对结肠收缩的影响要大于碳水化合物。结肠进食反应一定程度上是由中枢神经系统介导的,因为这种反应在脊髓损伤患者中是不存在的。
饮食的影响
饮食可改变肠道内容物、结肠微生物群和肠道功能的组成。谷物、水果、蔬菜和豆类中的膳食纤维包括碳水化合物,这些碳水化合物不易被上消化道吸收。不同的纤维来源可以根据它们的水溶性(水溶性或不水溶性)或它们对结肠微生物群发酵的适应性(可降解或不可降解)进行描述,或根据摄入量分为高残留或低残留(高纤维或低纤维饮食)。
可降解纤维在结肠中发酵,主要通过细菌生物量的增加来增加粪便量,可占总干粪便量的一半以上。可降解纤维包括可发酵寡糖、双糖、单糖和多元醇(FODMAPs)和抗性淀粉,通常是益生元的一类的(在2017年发表的一份共识声明中定义为饮食中的化合物,可被结肠菌群选择性利用,带来健康益处)。
一项系统综述和Meta分析表明,增加抗性淀粉摄入量(22-45 g / d)可降低粪便pH,增加粪便体积和粪便丁酸盐浓度,但对粪便频率没有影响。在14名健康志愿者中使用MRI,食用猕猴桃增加了小肠和升结肠的水潴留,增加了结肠内容物的体积,而在16名健康志愿者中,高FODMAP饮食与小肠腔内水含量和结肠气体体积的增加有关。
不易受结肠发酵影响的纤维来源,如谷物纤维(如小麦纤维或车前草皮),比可发酵纤维具有更大的粪便容量。在一项使用MRI调查饮食和结肠内容物之间关系的研究中,高残留饮食(616毫升)参与者的非气态结肠内容物显著高于低残留饮食(479毫升;167年P = 0.038)。通过对65项研究的系统回顾和加权回归分析,小麦纤维每增加1g,便量每天增加3.7±0.09g。在健康成年人中,小麦纤维的消耗与粪便含水量、粪便频率的增加和延迟的全肠运输时间的明显正常化有关。
与杂食性饮食的健康成年人相比,素食饮食(在大多数情况下含有高纤维)与健康成年人的粪便频率有统计学意义上的增加相关;然而,差异很小(素食者每周肠道运动11.8±4.5次,杂食性饮食者每周肠道运动11.3±4.7次;P < 0.05).
年龄、性别、妊娠和BMI
◢ 年龄
大多数已发表的研究表明,衰老与高便秘患病率相关(年龄≥60岁的人群中便秘患病率为17%)。
然而,2020年对美国、加拿大和英国近6000名成年人进行的一项基于人口的调查发现,18-34岁人群(9.9%)的便秘患病率明显高于65岁人群(6.5%)。这一发现与早期北美流行病学研究相反,早期研究表明60岁以上人群(23.3%)的便秘发生率高于总人口(12.8%)。
闪烁成像和无线可摄取电磁胶囊传输研究都表明,随着年龄的增加,结肠和全肠传输时间更长(每年结肠传输时间增加0.26%;P = 0.021)。升结肠中与年龄相关的胆碱能功能下降也已被证实。然而,老年人肠道功能改变的原因很难确定,因为随着年龄的增长,包括饮食、药物和体力活动减少在内的许多其他变化都可能导致肠道功能改变。
◢ 性别
让万千女性困惑的“为什么男生仿佛有拉不完的屎”的这个问题,答案来了。
一般而言,男性比女性的排便频率更高。在健康女性中已经证实了延长的结肠运输时间。

两性排便习惯的差异被假设是由于性激素的周期性波动。在一项研究中,给予绝经后妇女外源性孕酮可加速结肠运输(48小时结肠几何中心:安慰剂组为3.2,孕酮组为3.9),并导致较软的粪便。然而,其他研究表明,在月经周期的黄体期,血清孕酮水平达到峰值,或在黄体期和卵泡期,粪便稠度或结肠运输没有变化。
其他原因可能与男女之间的食物摄入量,运动量等都有关。当然或许存在一些不可说的因素:正所谓“厕所是男人的避风港”……
另外,相比男性,女性的排便稠度的变异性更大(男性为3-5型,女性为2-6型),经期的排便稠度更软,而产后的排便更硬。
在儿童中,便秘的患病率在性别之间是平均分布的,但在成人中,便秘的报道更多的是女性。
在肛门直肠功能方面,男性的功能性肛管长度大于女性,直肠机械性扩张感觉阈值高于女性。
◢ 女性怀孕分娩
女性在怀孕和分娩期间有盆底和肛门括约肌损伤的风险。约三分之一的初产女性报告有肛门括约肌损伤,但不到三分之一的括约肌损伤女性报告在产后期间大便失禁。在一些女性中,症状的出现可能会延迟,通常发生在怀孕后几十年。
胎次可能与肛管挤压压力的降低有关(这里的胎次的意思就是女性怀胎生宝宝的次数)。在有大便失禁或便秘的女性中,每个连续的孩子与肛管静息张力平均减少4.3cmH2O和阴部神经末端运动潜伏期延长有关。然而,肛门括约肌休息和挤压压力与大便失禁症状严重程度之间只有微弱的相关性。
在没有直接肛门括约肌损伤的情况下,2019年发表的一项瑞典基于人群的观察性研究(包括370多万名女性)表明,剖腹产和阴道分娩都与大便失禁风险相关,提示其他妊娠相关因素也参与了大便失禁的发病机制(仅剖腹产的185,219名,仅阴道分娩的140,935名)。阴道分娩也是会阴部下降综合征的危险因素,可能与排泄障碍和慢性便秘有关。
◢ BMI
BMI对于关注体重的减肥人士或许并不陌生,主要是指身体质量指数(Body Mass Index),是国际上常用的衡量人体胖瘦程度以及是否健康的一个标准。
在一项包括72名参与者的研究中,在BMI>30 kg/m2的患者中,闪烁显像有更快的结肠传输的趋势,但在调整性别后,差异没有统计学意义。当采用无线胶囊评估时,较高的BMI与较短的全肠运输时间显著相关(P = 0.012)。
在一项包括1001人的瑞典研究中,肥胖还与大便紧迫感和直肠排泄不完全的感觉有关。肥胖也是大便失禁的独立危险因素。在96名健康女性中,BMI的增加与较长的球囊排出时间(反映出排泄效率受损)和直肠感觉测试中较高的阈值容量相关。
其他因素
许多其他因素影响排便的生理机能,其中一些包括合并症、许多常见药物和身体活动。
合并症、生物、心理和社会因素
胃肠道:炎症性肠病、小肠吸收不良(如腹腔疾病、胰腺功能不全)、结直肠癌
先天性:先天性巨结肠疾病、肛门直肠畸形
神经学:帕金森病、多发性硬化症、脊髓损伤、中风
精神病学:焦虑和心理压力、抑郁、性虐待、饮食失调、强迫症
内分泌:糖尿病、甲状腺功能亢进和/或减退、更年期
代谢:脱水
许多常见药物会改变肠道功能。例如,阿片类药物是常用的处方药类别,在40%的慢性非癌症疼痛患者中与便秘有关。众所周知,阿片类药物会延迟肠道转运,但在便秘患者中,阿片类药物使用也与直肠低敏感性和“功能性”排泄障碍有关。
影响肠道功能的常见药物
胃肠:泻药,胆胆酸隔离剂,5-羟色胺(5-HT3)拮抗剂
止痛剂:阿片类药物,非甾体抗炎药
心血管:钙通道阻滞剂,利尿剂,β-肾上腺素能拮抗剂,α2-肾上腺素能激动剂
神经学:抗癫痫药,多巴胺能药,解痉药
精神科:抗抑郁药,抗精神病药,锂
其他:抗组胺药、化疗药物、含阳离子药物、拟交感神经药物、抗生素
运动和肠道功能之间的直接关系尚不清楚。在10名健康志愿者中,有6人在经过严格的卧床休息35天后,大便频率降低,又出现便秘。相反,耐力运动员的高强度跑步训练(每天1-2小时)也会导致“跑步者腹泻”,与不运动相比,高强度跑步训练会导致更高的粪便频率、更软的粪便稠度、更快的小肠和远端结肠运输。
以上是影响排便的多种因素,更多的是涉及排便过程。在经历排便后,会留下排泄物“便便”,那么不同的便便颜色和形状意味着什么?它会给我们带来哪些身体的信号?
接下来的内容我们就详细了解一下各种不同类型的便便。

虽然看便便可能会引起不适,但是偶尔检查便便的稠度和颜色可以帮你监控自己的健康状况。便便的颜色或许只是最近吃过食物的标志,也可能是健康问题的迹象。

黄色粪便
黄色的便便可能只是意味着最近一段时间一直在吃黄色食物,比如红薯、胡萝卜、姜黄或黄色食用色素。此外,患有胃食管反流病(GERD)的人和服用GERD药物的人有时会有黄色的粪便。
大便突然变黄也可能是肠道感染的迹象,特别是如果同时有腹泻、发烧、流感样症状或胃痉挛。贾第虫病是一种由蓝氏贾第虫引起的小肠感染,也会导致黄色粪便或腹泻。
在某些情况下,黄色便便可能意味着粪便中有多余的脂肪,这种情况被称为脂漏。这可能是由破坏肠道内壁的东西引起的,比如乳糜泻或影响胰腺、肝脏或胆囊的疾病。脂漏通常看起来很油腻,可能有臭味,有泡沫,或者浮在马桶里。它通常粘在一边,很难冲走。
绿色粪便
绿色大便有一些常见的原因。
► 富含叶绿素的植物性食物吃多了
一般是绿叶蔬菜吃多了,如羽衣甘蓝或菠菜,会让大便呈绿色。几乎任何富含叶绿素的植物性食物,只要吃得足够多,都会导致大便呈绿色,这是正常的。
另外,开心果等坚果、大麻籽等种子以及欧芹、罗勒和香菜等草药也富含叶绿素。抹茶是一种绿茶粉,也可以使大便呈绿色。
► 吃了含有食用色素的食物
有些食物含有绿色(或蓝色和黄色)食用色素,可能会使便便变绿。这些染料有时用于罐装青豆、绿色啤酒、早餐麦片、糖果、罐装泡菜、沙拉酱、饮料、蛋糕和饼干糖霜以及甜点等。
► 加速肠道活动
如肠道疾病或食物中毒,也会导致绿色粪便。
► 特殊时期——女性孕期
部分女性在怀孕的最初几周就可能发生,也有人因为服用产前维生素(比典型的复合维生素含有更高剂量的铁)或铁补充剂而出现绿色粪便。绿色粪便也可能发生在妊娠晚期,由于食物在肠道中快速移动,一些女性在怀孕后期会出现松散的绿色粪便。
► 宝宝“绿便”
如果母乳喂养的婴儿有绿色的粪便,那可能是母亲饮食中的东西,比如绿色蔬菜或用绿色或紫色食用色素制成的食物。在某些情况下,可能是对母亲或婴儿饮食中的某些东西过敏。
母乳喂养的婴儿(尤其是“EBF”或纯母乳喂养的婴儿)出现的绿色粪便也可能是婴儿摄入了太多低热量、低脂肪的前奶(喂养中的第一乳),而没有摄入足够的后奶(脂肪含量更高)的信号。
这可能意味着婴儿吮吸每个乳房的时间不够长,或者吮吸不够有效,或者母乳供应过剩。
孩子们经常吃含有食用色素的食物,包括绿色、紫色、蓝色和黄色,或红色和蓝色。葡萄电解质和一些儿童早餐麦片、饮料、糖果、生日蛋糕和饼干中都含有它们。咀嚼绿色或紫色的蜡笔也会改变粪便的颜色。
快速下沉的粪便
虽然正常的大便形状和频率因人而异,但如果大便下沉得很快,那可能是没有从饮食中获得足够的液体或纤维。这种类型的大便通常是黑色的,因为它在肠子里停留的时间更长。
FDA建议每天摄入28克纤维。全谷物、水果和蔬菜、豆类、无盐坚果和种子都是纤维的重要来源。
漂浮粪便
如果大便浮起来,最有可能的是,粪便里的气体量增加了。在饮用碳酸饮料、豆类和含糖食物之后可能出现这种情况。一些胃肠道疾病,如肠易激综合征(IBS)也会导致浮大便。
然而,经常浮着的粪便可能是身体没有正确吸收脂肪的信号,可能有脂漏。
卵石粪便
以小块形式排出的粪便,有时称为卵石粪便。纤维在结肠中被细菌发酵并与水结合后,在肠道中形成凝胶。如果缺少将粪便连接在一起的纤维,它可能会变成小的鹅卵石状。
增加纤维摄入量可能会有所帮助;摄入量推荐每日28克。如果说觉得用富含纤维的食物很难摄入这么多的纤维,可以考虑纤维补充剂。
粪便稀溏(不成形)
持续几天或更短时间的稀便(腹泻)很常见,通常并不严重。它可以由许多不同的食物、补充剂和药物触发。例如,摄入过多果糖会导致稀便。
稀便的另一个常见原因是胃肠道感染。
带粘液粪便
粘液是一种粘稠的胶状物质,可以润滑肠道,保护肠道免受胃酸、细菌、病毒或真菌的侵害。它还会使肠道蠕动,容易排出。有时候粘液出现在粪便中,但你可能不会注意到,因为它往往是透明的。
如果你开始在大便中看到粘液,或者注意到粘液是白色或黄色的,在下次就诊时将这个情况告诉医生。在某些情况下,这可能是由于潜在的健康问题导致的肠壁炎症或刺激的迹象。
可能包括溃疡性结肠炎、肠易激综合征 (IBS)、克罗恩病、囊性纤维化、便秘、脱水或细菌感染等问题。
笔杆型粪便
如厕时过度紧张会导致大便又长又细。下压会使肛门肌肉收缩并使肛门开口变窄。通过狭窄的开口挤压的粪便就跟笔杆儿似的。
然而,这种情况一直持续可能表明存在健康问题。任何阻塞肠道的情况,如良性直肠息肉、痔疮、前列腺肿大或结肠癌、直肠癌或前列腺癌,都可能导致铅笔样粪便。
灰白粪便
肠道中的胆盐使粪便呈通常的棕色。大便呈浅色(苍白、白色、灰色或粘土色)表明大便中胆汁缺乏。胆结石引起的胆管堵塞,或影响胆囊、肝脏或胰腺的状况,都会导致胆汁排出量减少。
如果你发现大便是白色的,泥色的,或灰白色的,你应该去看医生,尤其是这种颜色持续了几天的情况更需要注意。有脂漏时,苍白或浅色的大便也可能有光泽或油腻,漂浮,恶臭。
此外,钡灌肠后,大便可能会暂时变白。
带未消化食物的粪便
偶尔在大便中看到未消化的食物不用太担心。
某些植物性食物,如玉米和葡萄皮,在粪便中可以辨认出来。这是因为人体缺乏消化植物细胞壁某些部分所需的酶。
平时要注意吃得慢一点,每一口都要仔细咀嚼。如果经常在大便中发现未消化的食物,而且排便习惯也有其他变化,比如腹泻或胃痉挛,那就应该就医。
鲜红粪便
鲜红色的粪便可能是由于吃了甜菜、蔓越莓、番茄汁或汤,或含有红色食用色素的产品。红色药物,如阿莫西林,也可使大便变红。
如果大便中有血,颜色取决于出血在消化道的哪个部位。来自胃肠道上部的血液,如胃或食道,当它作为排便运动离开身体时,颜色会变暗。
鲜红色的血液更有可能来自下消化道,如大肠或直肠。这可能是由痔疮、肛裂、溃疡性结肠炎、憩室病或结肠息肉、结肠癌等疾病引起的。
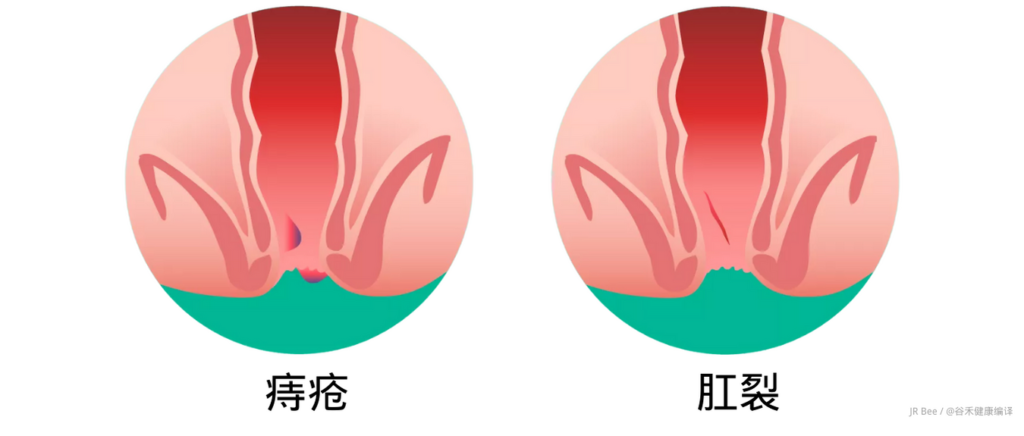
痔疮
痔疮是肛门和直肠中肿胀的静脉。痔疮可能伴有排便疼痛,瘙痒,卫生纸上有少量鲜红色血迹等症状。
一般痔疮有:内痔和外痔。内痔位于直肠,而外痔位于肛门。有时痔疮是混合的(内部和外部)。在某些情况下,直肠内的痔疮可以从肛门突出并从外部可见。
内痔通常感觉不到,而外痔通常可以感觉到。无痛性出血通常是内痔的指标。
导致痔疮的原因:
有痔疮家族史,用力排便,长时间上厕所,炎症性肠病,肥胖,便秘,腹泻,泻药或灌肠过度使用,久坐等。也有一些风险因素是暂时的,例如怀孕。
轻度时治疗建议:
• 外用药膏、软膏或湿巾
• 温水坐浴(排便后在浴缸里泡20分钟)
• 使用冰袋帮助消肿
• 保持适当的肛门和肛周卫生
• 尽量避免久坐或使用坐垫来缓解疼痛和不适
更严重者则可能需要手术治疗。
预防:
• 建立排便常规时间
• 多喝水
• 多运动(避免太过剧烈的运动)
• 健康饮食(保持纤维量)
• 一有冲动就排便,千万不要憋着
• 避免举重或其他会拉伤腹肌的活动
• 不要长时间上厕所,避免过度紧张(但也不要过于匆忙)
• 如果慢性或频繁腹泻导致痔疮,找出肠道变化的原因(如食物过敏或克罗恩病等疾病)并进行治疗也有助于治疗痔疮。
肛裂
肛裂是肛门内壁的撕裂。症状和痔疮类似,也包括疼痛、出血、瘙痒等。在浅裂的情况下,虽然很痛苦并可能出血,但一般可能会自行愈合。变成慢性的更深的裂隙则需要治疗。
轻度时治疗建议:
坐浴、多喝水、多吃纤维、纤维补充剂、大便软化剂、护理肛周皮肤(便后温和清洁)
预防:
排便时避免用力、有冲动就去排便(不要忍)。
大便中的血并不一定是鲜红色的。血也可能存在于粪便中,但不可见,这被称为“隐血”。粪便潜血试验是一种常见的检测粪便中隐藏血的试验。
便血从来都不是正常的,但这并不意味着非常紧急或癌症的迹象,因此不要惊慌,重要的是尽快就医。
黑色/深色粪便
某些食物、补充剂和药物会使大便暂时变黑,例如:
• 次水杨酸铋(Pepto-Bismol, Kaopectate)
• 补铁剂
• 活性炭补充剂
• 黑色食物,如黑甘草,蓝莓,奥利奥饼干,黑莓,葡萄汁,蓝莓等
大便也会因便秘而变暗。由于胆汁没有时间分解而产生的深绿色粪便在某些光线下看起来可能是黑色的。
大便呈黑色、深色或焦油样,粘稠度较厚,可能表示消化道上部有出血。可导致黑色焦油样粪便的疾病包括十二指肠溃疡或胃溃疡、食管静脉曲张、Mallory-Weiss撕裂和胃炎。
如果发现有黑便,而且不是由于食物或补充剂,不要过度紧张,也不要忽视,应该尽快就医。
★ 强烈的排便冲动
注意不是紧急到憋不住的那种。
★ 毫不费力的行动
不需要任何紧张或努力。应该快速轻松地排出,没有排便不完全的感觉。
★ 轻松通过
受阻大便难以排出,会感到大便通过肛管时产生的压力。而健康的大便通畅无压力或压力。
★ 快速通过
健康的排便在一分钟内结束。
★ 一口气完成
健康的排便一次就过去了。如果有排不完的感觉,或者上完厕所之后又想去了不是很好的现象。
★ 中性气味
排便的气味取决于吃了什么以及肠道中的实际情况。不同的底物(蛋白质、碳水化合物、脂肪、纤维等)和不同的细菌会产生不同的气体。
虽然便便都是有气味的,但健康肠道的健康排便应该具有中性或温和的气味。特别难闻的气味通常表明消化不完全或刚刚吃了一顿大餐或者有致病菌存在。
总的来说,关于健康的“便便”的颜色,形状等有一个范围,在这个范围内每个人有属于自己的“正常状态”。不健康的排便可能会令人尴尬、痛苦,且影响生活质量,短期的排便问题可适当进行自我调整,长时间的排便困扰则需要尽快就医。
排便行为受到很多因素的影响,比如:饮食、压力、旅行、药物、年龄、运动量、激素变化、特殊事件(如怀孕或经期)、胃肠道疾病或其他慢性疾病等。因此,在关注“便便”的时候,我们更应该把注意力放在日常生活的方方面面。正所谓“功夫在诗外”,饮食中是否有纤维的摄入?自己是否处于一个放松的状态?是否养成良好的排便习惯?有没有保持适当的运动量?…这些简单的觉察或许能为我们带来益处。
除了粪便形态和排便状况之外我们现在也有了更加精确的工具,通过检测粪便中的肠道菌群不仅可以了解菌群状况,还能定量分析饮食构成和营养状况,还有相当一部分的疾病状况也可以借助肠道菌群评估,甚至提前预警。
主要参考文献
Vandeputte D, Falony G, Vieira-silva S, Tito RY, Joossens M, Raes J. Stool consistency is strongly associated with gut microbiota richness and composition, enterotypes and bacterial growth rates. Gut. 2016;65(1):57-62. doi:10.1136/gutjnl-2015-309618
Heitmann PT, Vollebregt PF, Knowles CH, Lunniss PJ, Dinning PG, Scott SM. Understanding the physiology of human defaecation and disorders of continence and evacuation. Nat Rev Gastroenterol Hepatol. 2021 Nov;18(11):751-769.
Rogers, J., Raimundo, A. H. & Misiewicz, J. J. Cephalic phase of colonic pressure response to food. Gut 34, 537–543 (1993)
Sun, S. et al. Impact of chronic constipation on health-related quality of life, work productivity, and healthcare resource use: an analysis of the National Health and Wellness Survey. Dig. Dis. Sci. 56, 63–70 (2011).
D’Souza, N. et al. Definition of the rectum: an international, expert-based delphi consensus. Ann. Surg. 270, 955–959 (2019).
Freud, S. Three Contributions to the Theory of Sex (Annotated). Arcadia Ebook; 2016.
Panigrahi, M. K., Kar, S. K., Singh, S. P. & Ghoshal, U. C. Defecation frequency and stool form in a coastal eastern Indian population. J. Neurogastroenterol. Motil. 19, 374–380 (2013).
Powell, N., Walker, M. M. & Talley, N. J. The mucosal immune system: master regulator of bidirectional gut-brain communications. Nat. Rev. Gastroenterol. Hepatol. 14, 143–159 (2017).
Cleveland Clinic. Anal fissures: Prevention. Updated February 22, 2019
NIH MedlinePlus. Stools – floating. Updated April 10, 2018.
Blake, M. R., Raker, J. M. & Whelan, K. Validity and reliability of the Bristol Stool Form Scale in healthy adults and patients with diarrhoea-predominant irritable bowel syndrome. Aliment. Pharmacol. Ther. 44, 693–703 (2016).
Ford, A. et al. Efficacy of prebiotics, probiotics, and synbiotics in irritable bowel syndrome and chronic idiopathic constipation: systematic review and meta-analysis. Am. J. Gastroenterol. 109, 1547–1561 (2014).
Schupack, D. A. et al. The promise of the gut microbiome as part of individualized treatment strategies. Nat. Rev. Gastroenterol. Hepatol.2021
Kim, A. How to interpret a functional or motility test — defecography. J. Neurogastroenterol. Motil. 17, 416–420 (2011).