-

 CNAS L23010
CNAS L23010

 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康
您和身边人是否有过这样的经历:一场成功的手术结束后,身体的伤口在一天天愈合,但一些莫名的困扰却悄然而至。
明明伤口恢复得不错,
为什么总是感觉浑身乏力、精神萎靡?
为什么会食欲不振,
甚至出现腹胀、便秘等消化问题?
有时还会感觉思维变得迟钝
记忆力下降,像是隔了一层脑雾,
情绪也莫名地低落、烦躁…
大多数时候,我们习惯将这些问题归咎于手术创伤本身,认为是身体康复过程中的元气大伤。但如果这些症状持续存在,或许我们应当考虑围术期中另一个关键却常被忽视的因素——麻醉。
在现代医学中,麻醉是保障外科手术安全与舒适的核心环节。然而,临床实践中,麻醉医生常常面临诸多挑战:患者对麻醉药物的反应存在显著个体差异,术后认知功能障碍(POCD)或谵妄的发生率居高不下,尤其在老年人中,围手术期、感染、器官功能损伤等并发症的管理日益复杂。
近年来,随着多组学技术的飞速发展,我们了解了一个庞大而复杂的“器官”——肠道菌群。肠道菌群通过肠-脑轴、肠-肝轴等多维网络,深度参与宿主代谢、免疫与神经调节。这种动态平衡一旦打破,便可能触发从代谢综合征到神经退行性疾病的连锁反应。
麻醉在药效动力学和药代动力学方面可能受到肠道菌群的影响。
例如,菌群通过调控肝脏CYP3A4酶活性影响麻醉药物清除效率,菌群代谢产物短链脂肪酸可增强七氟烷的麻醉敏感性,而菌群失调则可能通过激活TLR4/NF-κB通路加剧术后神经炎症。
反过来,麻醉药物也会影响菌群稳态。丙泊酚(一种强效的静脉注射麻醉药)可短暂抑制乳杆菌增殖,七氟烷(现代常用的吸入性全身麻醉药)暴露甚至可能导致Akkermansia菌丰度下降,形成“菌群紊乱-炎症加重-药物代谢异常”的恶性循环。
本文基于最新的科学文献,探讨肠道菌群与麻醉药物之间千丝万缕的联系及相关信号机制,总结了当前研究进展,了解其如何通过“肠-脑轴”“肠-肝轴”这些复杂网络影响围手术期管理,展望基于菌群调控的精准麻醉新未来。
我们对麻醉的理解,是否还停留在“睡一觉,手术就做完了”的层面?本章节将带您深入了解现代麻醉学的复杂性与精妙之处。
麻醉是现代医学史上最伟大的进步之一,它通过可逆性地阻断神经信号,使患者在接受可能带来剧烈疼痛的治疗或手术时,免于痛苦和创伤,是外科手术得以实施的根本保障。
麻醉不仅仅是让患者进入睡眠状态,更是一门精密的医学科学。它包含了意识调控、疼痛管理、生命体征维持等多个维度。现代麻醉医师需要精确计算药物剂量,实时监测患者状态,并根据手术进程动态调整麻醉深度。
麻醉过程中,医师需要平衡多种看似矛盾的目标:既要确保患者完全感觉不到疼痛,又要避免麻醉药物对身体各系统产生过度抑制;既要维持适当的肌肉松弛度便于手术操作,又要保证基本的生理功能正常运转。
麻醉的分类:从局部到全身
根据作用范围和对意识的影响,麻醉主要可分为三大类,每种类型服务于不同的临床目的,选择哪种麻醉方式,需要综合考虑手术类型、患者身体状况、既往病史等多种因素。
◕ 全身麻醉(General Anesthesia)
这是一种诱导可逆性、覆盖全身的意识和感觉丧失的状态。它通常用于心脏直视手术、脑部手术等大型复杂手术,要求患者完全无意识。
全身麻醉通常联合使用多种药物,包括:
此外,常辅以芬太尼等镇痛药和琥珀胆碱等肌肉松弛剂,以达到理想的手术条件。
◑ 区域麻醉(Regional Anesthesia)
在保持患者清醒的同时,阻断身体特定大范围区域(如肢体、下腹部或盆腔)的感觉。这种方式创伤小于全麻,术后恢复更快。
最常见的两种形式是:
◔ 局部麻醉(Local Anesthesia)
作用范围最局限,仅麻醉身体一个微小、特定的区域,适用于各种小型手术和操作,如牙科治疗、痣切除或小型伤口缝合。
常用的局麻药有利多卡因、布比卡因等,通过皮下注射或局部涂抹乳膏给药。
麻醉药物如何发挥作用?
不同类型的麻醉药通过不同的药理机制来阻断神经信号:
全身麻醉药主要作用于中枢神经系统。它们通过增强大脑中主要的抑制性神经递质——γ-氨基丁酸(GABA)的信号通路,同时减弱兴奋性神经递质(如谷氨酸)的信号,最终导致意识的全面抑制和丧失。
局部和区域麻醉药的核心作用靶点是神经细胞膜上的电压门控钠离子通道(VGSCs)。这些药物能够可逆性地与通道结合,阻止钠离子在神经兴奋时大量内流,从而有效抑制了神经冲动的产生和传导。这样一来,来自手术区域的疼痛信号便无法上传至大脑,从而实现镇痛效果。
然而,值得注意的是,这些经典药理作用的最终效果,包括麻醉深度、持续时间以及个体敏感性,并非一成不变。新兴研究表明,宿主内在的因素,特别是肠道微生物群,正通过复杂的信号网络对这些中枢及外周的药物靶点产生着远距离的调控作用。 这种先前被忽视的联系,为理解麻醉药物的个体化差异提供了全新视角,其具体机制将在后续章节中深入探讨。
麻醉药物的代谢及安全性差异
临床上常用的局部麻醉药根据其化学结构可分为两大类,它们的代谢途径截然不同,这也与药物的安全性和过敏风险直接相关:
氨基酰胺类(Amino amides)
氨基酯类(Amino esters)
以上我们对麻醉的分类、机制、代谢等有了基本的了解。然而,一个核心问题依然存在:为何不同患者对相同麻醉方案的反应不一样?为何有些患者术后恢复良好,而另一些则饱受认知功能障碍的困扰?
除了年龄、性别、体重、肝肾功能、基础疾病等已知因素外,是否存在一个更深层次、更具可塑性的变量在其中扮演着关键角色?这一关键科学问题的答案,隐藏在“肠-脑轴”这一复杂而精密的信号网络之中。
接下来,我们将聚焦肠-脑轴,解析肠道菌群如何通过迷走神经、神经内分泌、免疫调节及代谢产物介导等多维途径,深度参与麻醉反应的调控机制。
肠-脑轴研究的核心,在于阐明肠道菌群与中枢神经系统之间的双向信息传递网络。这个复杂的系统主要包括四大核心通路:
这些通路共同构成了菌群影响麻醉效果和术后神经系统并发症的生理基础。
➤ 短链脂肪酸:麻醉敏感性的调节器
作为菌群发酵膳食纤维的主要产物,短链脂肪酸可通过迷走神经或血脑屏障进入中枢,影响麻醉药物的镇静深度与作用时长。
微生物的代谢产物是构成肠-脑轴功能的主要贡献者。其中,短链脂肪酸(SCFAs)是肠道细菌分解膳食纤维等碳水化合物后的主要产物,能够作为信号,直接作用于迷走神经的传入末梢。
– 短链脂肪酸如何“敲开”大脑之门?
短链脂肪酸并不需要自己“跑”到大脑,而是选择了一条更高效的通信线路——迷走神经,这是连接肠道和脑干的一条信息高速公路。
在小鼠研究模型中,短链脂肪酸通过两种主要方式激活迷走神经传入神经元:
一旦迷走神经被激活,这些信号沿迷走神经传递到大脑脑干中的一个关键“中继站”——孤束核(NTS),信号在这里被整合并进一步传递,进而调节自主神经反射和中枢神经系统活动。
这与麻醉有什么关系? 这一过程恰好能直接调节与麻醉密切相关的三大核心领域:镇静效果、疼痛感知、术后认知功能。
– 从动物到人的证据链
例如,研究发现由Roseburia intestinalis产生的丁酸,可以通过G蛋白偶联受体41(GPR41)激活迷走神经,来调控大脑中与疼痛相关的神经回路,从而在动物模型中起到了镇痛效果。
这不仅限于动物。一项包含31名参与者的人群研究甚至提示,女性和男性之间疼痛感的差异,可能部分由“肠道菌群-短链脂肪酸-皮质醇”轴的差异所介导。
注:目前关于短链脂肪酸调节麻醉机制的证据主要来自动物模型。
肠道菌群对麻醉下肠道-肝脏-大脑轴的调节机制
doi: 10.3389/fcimb.2025.1626585
破坏肠道屏障完整性可能促进 LPS 的易位并诱导微生物群失调。这会触发双重通路反应:
相反,微生物代谢物(如 SCFAs、IPA)在两个轴上均发挥保护作用。
➤ 色氨酸代谢物:从疼痛感知到术后情绪的平衡
肠道菌群参与色氨酸的分解代谢,生成5-羟色胺前体、犬尿氨酸等活性物质。这些代谢物不仅通过调节中枢神经递质影响麻醉后的疼痛阈值,还可能关联术后焦虑、谵妄等情绪障碍。
微生物来源的色氨酸代谢物(如吲哚-3-丙酸,IPA)能够调节5-羟色胺(5-HT)的合成,还能有效抑制大脑中的促炎细胞因子(如IL-6和IL-1β)的释放。
这种保护作用是有临床数据支持的。一项前瞻性观察队列研究发现,患者术前血浆中吲哚-3-丙酸(IPA)的基线水平与术后谵妄的发生呈显著负相关,也就是说,患者在手术前血液中的IPA水平越高,术后发生谵妄的风险就越低。这一关系在临床前小鼠模型中也得到了验证,IPA的这种保护作用,部分是IPA通过激活了海马体中的一种蛋白(PGC-1α)来实现的。
然而问题在于,麻醉和手术本身恰恰可能是这个保护通路的破坏者。
麻醉/手术可导致肠道菌群多样性下降,进而可能扰乱色氨酸代谢通路。已有研究表明,术后小鼠粪便中的色氨酸代谢物水平发生显著变化,包括5-HT前体和犬尿氨酸等关键代谢物的异常。也就是说这条“肠-脑”通讯线路因手术而陷入了紊乱。
当肠道屏障因麻醉或手术受损时,革兰氏阴性菌释放的LPS易位入血,触发全身炎症级联反应。LPS通过激活脑内TLR4-NF-κB通路,诱导IL-1β等炎症因子释放,直接损伤海马体神经元,成为术后认知功能障碍的潜在元凶。
脂多糖(LPS)是存在于大肠杆菌等细菌外膜的一种成分。它会损害肠道屏障,导致菌群失调,并让内毒素等有害物质进入血液。这个过程被称为肠漏,会触发全身性的炎症反应。随后,这种炎症信号会进一步削弱血脑屏障的保护功能,最终将炎症传递到中枢神经系统。
LPS进入大脑后,主要通过两种方式搞破坏:
直接点燃炎症风暴
在脑部的海马体区域,LPS会激活大脑里的一个炎症开关,也就是TLR4-NF-κB通路,这会进一步上调NLRP3炎症小体,导致IL-1β等多种炎症因子的释放。
研究人员认为,这正是很多人在麻醉手术后感觉脑子不清醒、认知能力下降的核心原因。不过,电针疗法正是通过抑制此通路来改善认知功能,并减少神经元损伤的。
削弱大脑的防御力
LPS诱导的神经炎症还与氧化应激失衡有关。大脑本身有一套抗氧化防御系统,由Nrf2蛋白负责,用来抵抗损伤。但研究发现,神经炎症会伴随着海马体中Nrf2表达的下降,从而加剧氧化损伤。
注:Nrf2是调节身体抗氧化能力的关键转录因子。
针对这一点,衣康酸可以重新启动这套防御系统,也就是可以通过恢复Nrf2的活性并抑制炎症,来缓解麻醉和手术后的认知障碍。
此外,肠道还有一个热线电话能直接打给大脑,那就是迷走神经。肠道的炎症信号可以通过这条神经专线,把坏消息直接传递给大脑,同样能引发大脑的炎症。研究发现,有一种药物(重组人脑钠肽)可以切断这条神经信号,从而保护大脑免受炎症和认知功能障碍的困扰。
肠道菌群与下丘脑-垂体-肾上腺(HPA)轴之间存在一个动态的相互作用网络,当这个网络失衡时,便构成了麻醉相关神经并发症的病理基础之一。
具体来说,由菌群产生的短链脂肪酸和色氨酸代谢物,能够直接调节HPA轴的活性,从而影响皮质酮或皮质醇等压力激素的分泌水平。
然而,麻醉和手术带来的巨大压力,常常会让这个HPA轴反应过度,进入一种红色警戒状态。这时候,一些特定的好细菌(如乳杆菌属)就能站出来安抚,可以抑制促肾上腺皮质激素释放激素(CRH)的产生,让它冷静下来,从而缓解这种过度反应。
短链脂肪酸还能够穿透血脑屏障,直接在大脑中发挥作用。它们通过抑制组蛋白脱乙酰酶(HDAC),降低HPA轴对压力的敏感性,进而改善麻醉后的神经炎症反应。也就是说进入大脑后,短链脂肪酸会帮助压力指挥中心进行降噪处理,让其对压力的敏感度降低。这样一来,手术后的脑部炎症反应就会减轻。
此外,另一种关键细菌 Akkermansia muciniphila 也被证实,能通过激活过氧化物酶体增殖物激活受体γ(PPAR-γ)通路来调节HPA轴的功能。
肠-肝轴是一个整合了胃肠道与肝脏之间解剖、代谢和免疫相互作用的双向交流系统。它通过胆汁酸的肠肝循环、微生物代谢物信号和肠道屏障完整性等机制,调控着营养物质处理、解毒和免疫稳态。对于麻醉学而言,这一轴线直接关系到麻醉药物的代谢和清除,是解释患者个体差异的关键。
肠-肝轴:肠道如何影响麻醉药的代谢
肝脏是分解麻醉药物的主要器官
像芬太尼、丙泊酚等常用麻醉药,都需要在肝脏中经过特定的酶(主要是细胞色素P450家族,如CYP3A4和CYP2B6)进行代谢分解。而肠道菌群,正是这个过程的一个重要的远程调控者。
肠道菌群主要通过以下几种方式影响肝脏的药物代谢:
有益代谢物的调控
健康菌群产生的短链脂肪酸可以进入肝脏,作为信号分子调节基因表达,从而增强某些关键药物代谢酶(如CYP3A4)的活性,帮助身体更有效地处理麻醉药。
有害物质的干扰
当肠道菌群失调时,肠漏风险增加,细菌的内毒素(LPS)等有害物质会进入肝脏。这会引发肝脏的炎症反应,并反过来抑制药物代谢酶的活性,导致麻醉药代谢变慢。
通过胆汁酸进行信号传导
肠道菌群能够修饰和改造胆汁酸。这些被改造后的胆汁酸,会作为信号分子,调节肝脏中与药物代谢相关的受体(如FXR和PXR)。这个过程能直接改变麻醉药在体内的代谢速率和清除效率。
这种相互作用是双向的。
因此,对于肝功能不佳的患者,麻醉药的选择和剂量需要格外谨慎。
个体差异:饮食塑造了不同肠道菌群
肠道菌群对麻醉药物代谢的影响存在巨大的个体差异,这很大程度上源于饮食习惯塑造了我们独特的肠道微生态。
综上所述,肠道微生态是影响麻醉药代动力学和术后结果的关键上游因素。为了完整地理解“菌群-麻醉”的关联,接下来章节我们来看反馈回路的另一端:麻醉药物和手术应激,将如何重塑肠道菌群的结构与功能。
麻醉药物对肠道菌群的塑造
麻醉药物不仅作用于中枢神经系统,还会直接或间接地影响肠道微生态。它们通过改变肠道内的酸碱度、氧气含量和粘液分泌等方式,可能导致菌群多样性下降、促炎细菌增殖和代谢紊乱。这些肠道内的变化,继而会通过免疫、神经及内分泌途径,反过来影响大脑的功能。
静脉麻醉药:以丙泊酚为例
动物实验表明,丙泊酚具有一定的抗菌效果,可能是通过破坏细菌的细胞膜来抑制其生长。
例如,在大鼠注射丙泊酚后,一些有益菌(如普雷沃菌和乳杆菌)的数量会在短时间内下降,但通常在大约两周后逐渐恢复。
吸入性麻醉药:影响更为显著
相比之下,吸入性麻醉药对肠道菌群的影响似乎更为突出。
➯ 七氟烷
研究发现,重复使用七氟烷麻醉,会显著降低肠道菌群的整体多样性。具体表现为,有益菌Akkermansia(Akk菌)数量减少,而一些潜在的致病菌(如链球菌)增多。这种菌群失衡在新生儿和老年人等脆弱群体中影响更大,与术后认知障碍和谵妄风险增加有关。
作用机制:
七氟烷主要通过两条途径制造麻烦:
➯ 异氟烷
另一种常用的吸入麻醉药异氟烷,同样会降低菌群多样性。它会导致肠道内不同菌门(如厚壁菌门增多、拟杆菌门减少)的比例失衡。这种变化与大脑内炎症因子(如IL-1β和IL-6)的积累密切相关,而这些炎症因子正是导致术后谵妄和认知障碍的关键驱动因素。
阿片类药物:对肠道菌群的快速冲击
阿片类药物(如吗啡、芬太尼)对肠道菌群的冲击是快速而剧烈的。
由于肠道本身就分布着大量阿片受体,这类药物可以直接作用于肠道,带来一系列负面影响:
这些因素共同作用,导致菌群多样性急剧下降,有益的产丁酸菌(如 Roseburia)减少,参与胆汁酸代谢的 Bilophila 也减少,而与炎症相关的细菌(如 拟杆菌属)可能占据主导。这种由药物引起的有害代谢物积累和神经炎症会形成一个难以打破的恶性循环,并且即便在停药后,菌群也往往难以完全恢复到初始状态。
麻醉药物对肠道菌群的影响
doi: 10.3389/fcimb.2025.1626585
长期麻醉暴露的潜在风险
在重症监护室(ICU)中,患者常常需要长时间使用镇静药物(如持续输注咪达唑仑)来维持治疗。然而,这种长期的麻醉暴露会带来一个潜在风险:肠道菌群失调,进而可能加剧肠道屏障的通透性(即肠漏)和全身性的炎症反应。
不同菌群特征与预后关联
一些临床研究为我们揭示了菌群与患者预后之间的密切联系:
一项针对61名ICU成年患者的前瞻性研究发现,最终存活下来的患者,其肠道中双歧杆菌属的丰度显著高于在住院期间不幸去世的患者。这暗示着,这种有益菌可能与更好的生存机会相关。
另一项规模更大的研究将目光投向了577名ICU中的早产儿。研究人员通过测序对他们的肠道菌群进行聚类分析,发现了不同菌群模式与婴儿健康状况的关联:
这些发现意味着,对微生物群落进行特定的聚类分析,未来可能成为一种评估患者状况的非侵入性生物标志物。
加剧菌群紊乱的ICU环境因素
ICU中的其他治疗因素也加剧了这一问题。长期镇静常导致胃肠动力减弱和肠内营养摄入不足,而营养不良本身就与高风险的菌群模式(如上述由葡萄球菌主导的聚类5)显著相关。同时,广谱抗生素的普遍使用和较长的治疗周期,也进一步加剧了菌群的紊乱。
肠道微生物群与术后疼痛
我们常以为疼痛源于受伤的部位,近年来,科学家发现,肠道菌群可能是术后疼痛管理中一个不容忽视的一环。
事实上,肠道菌群与疼痛之间的关系已成为生物医学领域的研究热点,其研究涵盖了内脏痛、神经痛、炎症性疼痛等多种疼痛类型,并涉及复杂的调控机制。
在术后疼痛方面,肠道菌群主要通过以下途径参与疼痛的发生与调节:
研究证据日益增多。例如,术前使用抗生素导致的菌群失调,会增加患者的内脏疼痛敏感性,而当菌群恢复平衡后,这种疼痛敏感性也随之逆转。
更有趣的是,一项研究揭示,术前的菌群特征甚至可以用来预测慢性术后疼痛的发生风险。该研究发现,在乳腺癌患者中,术前某些特定细菌丰度的减少,可能与她们痛觉敏感性的增加有关。
将“慢性术后疼痛患者的菌群”通过粪菌移植技术转移给无菌小鼠。结果发现:
这也就是说,不健康的菌群确实可以直接“传播”疼痛。
基于这些发现,一些潜在的干预方法正在被探索。例如,生长抑素这类药物,可能正是通过调节术后肠道菌群的构成(如减少肠杆菌科 Enterobacteriaceae的数量),来帮助降低胰腺瘘等并发症相关疼痛的风险。
总而言之,尽管菌群与术后疼痛的关联已基本明确,但其精确的因果机制以及如何据此制定个体化的干预方案,仍需在不同类型的手术和更广泛的患者人群中进行深入的探索和验证。
短链脂肪酸
短链脂肪酸在麻醉中有两大潜在应用:辅助麻醉和辅助术后恢复。
◖ 辅助麻醉
某些SCFAs或其代谢产物自身就具有类似麻醉的效果。
乙酸:能增强七氟烷的麻醉效果,从而可能降低其所需浓度。
异戊酸:在动物模型中被发现具有直接的麻醉活性。
丙酸和甲基丙二酸:虽然单独使用没有麻醉效果,但它们能显著增强异氟烷的效力,有潜力作为麻醉辅助剂。
β-羟基丁酸:这是一种酮体,结构与短链脂肪酸相似。它能通过增强GABA-A受体的功能来产生麻醉效果,这或许能解释为何在酮症状态下,人有时会出现意识抑制。
◗ 辅助术后恢复
研究表明,通过饮食或电针等方式调节肠道菌群,补充短链脂肪酸,有助于减少麻醉后的神经炎症和认知障碍,这一作用在老年或高风险患者中尤为重要。
胆汁酸
胆汁酸与麻醉的关联主要体现在三个方面:
首先,对于存在胆汁酸分泌障碍(如某些遗传性肝病)的患者,全身麻醉会加重其代谢负担,需要谨慎选择方案。
其次,胆酸及其衍生物被发现能增强利多卡因等药物的局部麻醉效果。
最后,在某些高风险患者无法耐受手术时,压电碎石术结合口服胆汁酸(如熊去氧胆酸)是一种安全且有效的选择。
研究表明,69%的单发结石患者在接受无麻醉的碎石治疗后能够实现胆囊完全清除。
色氨酸代谢物
这也是一个极具潜力的干预靶点。例如,研究发现电针能够通过增加肠道中一种产生吲哚丙酸(IPA)的细菌数量,来修复肠-脑轴功能,从而减轻术后认知障碍和神经炎症。
未来,直接补充IPA或抑制其代谢通路中的关键酶(如IDO1),可能成为预防和治疗术后谵妄的新策略。
抗生素:一把双刃剑
虽然围手术期使用抗生素是为了预防感染,但它们也可能增加风险。
因此,临床上需要仔细权衡患者的过敏史、手术类型和麻醉方案,来决定抗生素的使用。
益生菌:平衡菌群
在术前或术后使用益生菌,或许能通过调节肠道菌群来缓解麻醉和手术带来的炎症风暴。
一项荟萃分析研究分析了术后首次排气时间、首次排便时间、首次固体饮食天数、腹胀发生率和术后肠梗阻发生率,发现益生菌补充剂降低了腹胀发生率(RR,0.62)和术后肠梗阻(RR,0.47)。
在另一项针对 100 名慢传输便秘成年人的随机、双盲、安慰剂对照临床研究中,合生元补充剂增加了排便频率,改善了粪便性状,缩短了肠道传输时间,改善了肠道动力,并缓解了便秘。
乳杆菌GG 促进排气,并缓解了接受幽门保留胰十二指肠切除术患者的首次术后排便。
不过,目前益生菌在麻醉辅助治疗方面的人体研究结论尚不一致。不同的菌株、剂量和给药时机都会影响效果,有必要结合个性化策略来取得最佳效果。
靶向调节肠道菌群以实现精准麻醉:方法与未来策略
doi: 10.3389/fcimb.2025.1626585
粪菌移植(FMT)是一种将健康人粪便中的功能菌群移植到患者肠道内,以重建菌群平衡的治疗方法。它在治疗复发性艰难梭菌感染方面已取得巨大成功。
在麻醉领域的应用尚处于起步阶段,但已展现出巨大潜力。
改善认知
动物研究表明,对于因麻醉导致菌群失调和认知障碍的小鼠,通过FMT移植健康菌群后,其认知功能得到了缓解。这提示FMT或许能成为治疗麻醉相关神经毒性的一种新方法。
解决并发症
在ICU中,抗生素相关性腹泻是常见难题。一项临床试验证明,FMT能够通过恢复患者肠道菌群的多样性,有效加速腹泻的缓解。
安全性:
尽管前景看好,FMT在麻醉患者中的应用仍需高度关注安全性。首先,在镇静或麻醉状态下进行操作,需谨防误吸等风险。其次,对于免疫功能低下的ICU患者,FMT可能导致细菌易位或引发全身性炎症。因此,对供体粪便进行严格筛查和长期冷冻追溯至关重要。
总的来说,需要通过更多临床试验系统地评估 FMT在麻醉人群中的有效性和安全性,尤其是在预防和治疗多次麻醉后认知障碍方面的价值,同时,也需要优化供体选择、制备方法和给药时机等围手术期FMT的实施标准。
肠道菌群与麻醉相互作用的研究已取得显著进展,揭示了“肠-脑-肝轴”在调节麻醉效果和术后并发症中的巨大潜力,但从实验室的发现到真正的临床应用,仍有一段路要走。
当前的瓶颈与挑战
动物实验 ≠ 人体实验
那些在动物身上观察到的机制,在人体内是否以同样的方式运作、作用强度如何、靶点是否一致,这些关键问题仍需在临床人群中直接验证。
个体差异
每个人的年龄、遗传背景、饮食习惯、基础疾病和用药情况都不同,这些因素如何影响菌群与麻醉的相互作用,目前没有系统整合分析。
样本量不大
目前的临床研究普遍存在样本量小、观察期短的问题,且大多集中在特定人群(如ICU患者),且不同研究的结果难以比较。
突破口与未来方向
从基础到临床,验证核心代谢物
设计小规模的早期临床试验,直接评估某些关键微生物代谢物(如特定的短链脂肪酸SCFAs、吲哚丙酸IPA)作为麻醉辅助用药的安全性、药代动力学和初步效果,并验证它们是否能精准抵达目标组织并激活预期的信号通路。
构建精准预测模型
将常规化的围手术期肠道菌群检测纳入大规模、前瞻性的队列研究中。通过系统收集患者的多维度数据(包括术前菌群构成、血液代谢物、宿主基因等),并利用机器学习算法(如XGBoost和随机森林),从海量数据中挖掘出与麻醉敏感性及术后认知障碍高度相关的菌群特征谱,最终构建能够辅助临床决策的智能预测模型。
大规模临床试验证实干预效果
针对老年患者等高风险人群,开展多中心、大样本、安慰剂对照的随机临床试验(RCT)。在试验中,通过肠道菌群检测来动态监测干预前后的变化,从而明确益生菌等手段的最佳菌株组合、剂量、给药时机和疗程,并客观评估其真实效果。
开发智能靶向干预技术,实现精准调控
为了提高效率并减少副作用,需要开发更精准的干预工具。例如:
设计能够智能导航的纳米载体,将丁酸等有益物质的前体药物精准送达肠道。
利用CRISPR-Cas9技术改造噬菌体,如同生物导弹一般,精准剪断围手术期有害细菌的特定功能基因,从而减少毒性代谢产物的生成。
建立标准与指南,指导临床实践
系统性地建立微生物群-麻醉药物相互作用数据库。基于不断积累的证据,逐步制定关于围手术期肠道菌群检测以及后续益生菌、益生元或特定饮食干预的专家共识和临床指南,为临床实践提供标准化流程。
通过“肠-肝-脑轴”等多维互动机制,肠道菌群不仅参与麻醉药物的代谢调控,还通过其代谢产物直接影响中枢神经系统的功能状态,从而调节麻醉和术后恢复过程。同时,麻醉过程本身也对肠道菌群产生动态的重塑效应。这种双向互动关系提示我们,未来的麻醉管理可以将维持微生物稳态纳入考量。
随着微生物学与麻醉药理学的深度融合,我们可以看到其临床应用前景十分广阔。
术前:
通过肠道菌群检测了解患者术前肠道菌群特征谱,包括菌群多样性、核心菌属(如拟杆菌属、普雷沃氏菌属)及关键代谢产物(如短链脂肪酸SCFAs、胆汁酸)水平。可制定定制化干预方案包括饮食、补充剂等方式优化菌群结构,提高患者对麻醉药物的耐受性,降低术中药物不良反应风险。
术中:
可以利用噬菌体等精准技术,精确抑制特定有害菌的代谢通路,从而降低麻醉药物可能带来的肝毒性。
术后:
基于术后动态菌群监测,构建菌群生物标志物预测模型,通过机器学习算法筛选与谵妄、感染等并发症高度相关的菌群特征(如Akkermansia菌丰度降低、肠球菌属富集)及代谢物信号(如色氨酸代谢物IPA减少)。一旦监测到高风险信号,可启动一些干预措施如粪菌移植或补充特定代谢物,主动逆转菌群失衡,降低并发症发生率。
术后肠道功能的早期恢复不仅可以改善患者的临床效果和生活质量,特别是对于接受胃肠道手术的患者,还可以缩短住院时间,提高床位周转率,并节约医疗资源。
该领域的探索可能将围手术期医学带入菌群靶向治疗的新时代。
从实验室到临床的进展,仍需突破跨学科技术瓶颈:
随着肠道菌群检测技术的应用拓展,对微生物、宿主和药物三方交互的深入了解,可以推动“微生物检测辅助麻醉”模式的转化,最终提高手术安全性和患者的长期预后,为个体化麻醉管理和术后康复开辟创新的道路。
展望未来,这一领域的突破不仅依赖于持续的基础研究,更需要产学研的紧密协作,以加速科研成果向临床应用的转化。
在谷禾开放基金支持的研究方向中,也有关于“肠道菌群与老年患者骨科手术术后谵妄相关性及干预研究”等围手术期关键问题,旨在加速探索肠道菌群在围手术期神经认知功能障碍(如谵妄、POCD)中的作用机制及干预策略。
我们相信,随着研究的不断深入,一个全新的麻醉管理时代即将到来。欢迎有志于此的临床医生、科研人员及研究团队,与谷禾携手合作,共同探索肠道微生态在围手术期医学中的巨大潜力,推动菌群靶向干预策略的临床转化,最终为改善患者的术后康复与长期健康贡献力量。
主要参考文献
Zhang R, Li L, Yu G, Li Y, Wei K, Lin L, Ye Y. Interaction between gut microbiota and anesthesia: mechanism exploration and translation challenges focusing on the gut-brain-liver axis. Front Cell Infect Microbiol. 2025 Sep 8;15:1626585.
Garmon EH, Hendrix JM, Huecker MR. Topical, Local, and Regional Anesthesia and Anesthetics. [Updated 2025 Feb 21]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.
Ma, T., Xue, X., Tian, H. et al. Effect of the gut microbiota and their metabolites on postoperative intestinal motility and its underlying mechanisms. J Transl Med 21, 349 (2023).
Majumdar JR, Forrester JW, Haviland KS, Massaro CD, Welch JC, Kelleher DC. PrEP-ared for Surgery? A Comprehensive Narrative Review of Perioperative Recommendations for Anesthesia Providers. AANA J. 2025 Oct 1;93(5):353-362.
Claesen J. L. A., Koomen E., Schene I. F., Jans J. J. M., Mast N., Pikuleva I. A., et al. (2020). Misdiagnosis of CTX due to propofol: The interference of total intravenous propofol anaesthesia with bile acid profiling. J. Inherited Metab. Dis. 43, 843–851

谷禾健康

手术,俗称开刀,是医生通过医疗器械对病人身体局部进行去除病变组织、修复损伤等治疗,来维持患者的健康,在治愈疾病方面具有明确的作用。
围手术期是指从手术决策到手术结束及术后恢复期的整个时间段。围手术期管理的目标是确保手术的成功和患者的安全。然而,每个患者的情况都是独特的,因此个性化的管理计划是非常重要的。
医疗团队会根据患者的具体情况和手术类型制定适合的围手术期管理方案,以最大程度地减少手术风险和并发症,并促进患者的康复。
总结下围手术期主要流程和事项(仅供参考):
手术前
术前评估:医疗团队会对患者进行全面的评估,包括身体状况、病史、过敏史等。这有助于确定手术的风险和制定个性化的手术计划。
术前准备:患者需要按照医疗团队的指示进行术前准备,如禁食、停止某些药物的使用等。这有助于减少手术风险和并发症的发生。
心理准备:围手术期对患者来说可能是一个焦虑和紧张的时期。医疗团队会提供支持和心理辅导,帮助患者应对手术前的情绪和压力。
手术期
在围手术期中,医疗团队会密切监测患者的生命体征和手术进展,并根据需要进行干预。
麻醉和镇痛管理:麻醉师会根据手术类型和患者的情况选择合适的麻醉方法,并确保患者在手术过程中没有疼痛。
液体和营养管理:患者在手术期间可能需要静脉输液或营养支持,以维持体液平衡和营养状态。
预防感染:医疗团队会采取措施来预防手术相关感染,如使用无菌技术、给予抗生素预防等。
术后 (围手术期后,患者需要进行恢复和康复)。
术后护理:医疗团队会提供术后护理指导,包括伤口护理、药物使用、饮食和活动限制等。
康复计划:根据手术类型和患者的情况,医疗团队会制定个性化的康复计划,包括物理治疗、康复训练等。
术后随访:医疗团队会安排术后随访,以监测患者的康复进程,并及时处理并发症或其他问题。
每个人有独特的遗传背景和生活方式,其中人体肠道微生物在人群之间差异较大,不同的年龄,不同的饮食,用药和感染等都会塑造不同的肠道共生菌群,而这些菌群又共同参与人体的健康维护和影响疾病的发生。
目前越来越多的研究和临床实践逐渐发现围手术期间,不管是术前禁食,消毒以及心里压力的增加,还是术中麻醉的使用和手术本身,亦或是手术后的服用药物,伤口护理,肠内营养或术后“特殊”饮食等,都会对胃肠道和胃肠道菌群造成严重的影响,甚至是破坏。
胃肠道,尤其肠道菌群作为免疫消化,炎症反应的主要介质,也与神经大脑和远端很多器官的形成轴,互作影响。其中术后的大脑和胃肠功能障碍是常见的麻醉手术相关并发症。例如术后谵妄(postoperative delirium, POD)、吸收不良到术后肠梗阻以及术后感染等。
研究显示,手术所导致的肠道菌群失调可持续长达1个月,随着术后感染的出现与抗菌药物的使用,典型的共生细菌会迅速流失并导致微生物群平衡的破坏。值得注意的是,即使在心肌梗死、外伤或脑血管意外等急性应激的数小时内,微生物组也会发生剧烈变化。
这些变化为病原体的繁殖与侵袭提供了机会。常用的吸入麻醉药和阿片类药物均会影响肠道微生物群的组成。暴露于1.5%异氟烷4h可使小鼠肠道微生物群丰富度显著降低,主要表现为厚壁菌门的梭状芽孢杆菌数量减少,而这种变化与免疫功能受损和机会性致病菌感染相关,特别是在免疫功能低下的患者中。
另一项研究显示,禁食和异氟醚暴露显著改变了马粪便的微生物的组成,主要表现为梭菌和立克次体的丰度较低。动物研究显示,阿片类药物可改变微生物群组成并破坏肠道屏障功能。
因此,在围手术期中,健康状态下微生物组平衡被抗菌药物、阿片类药物、手术损伤和营养不良所打破,除病原微生物迅速繁殖所导致的感染外,仍可能以多种方式影响患者的转归与预后。
本文主要分享和讨论围手术期肠道微生物群的变化及其对术后并发症的影响。从微生物组的整体角度认识围手术期中微生物群的变化及其作用,可以为优化围手术期管理策略提供了一个全新视角。
目录
一.什么是围手术期?
-术前期
-手术期
-术后期
二.围手术期的肠道微生物变化
-基础肠道微生物
-术前期的肠道微生物
-手术期的肠道微生物
-术后期的肠道微生物
-重症患者的肠道微生物
三.不同手术对肠道微生物的影响
-袖状胃切除术和胃旁路手术
-胃肠道癌症部位切除
-肝移植手术
-老年患者手术
四.术后并发症与肠道菌群的关联
-术后疼痛
-术后感染
-胃肠动力障碍
-吸收不良
-吻合口瘘
-癌症风险及癌症复发
五.结语
围手术期是围绕手术的一个全过程,从病人决定接受手术治疗开始,到手术治疗直至基本康复 ,包含手术前、手术中及手术后的一段时间,时间约在术前5-7天至术后7-12天。
这段时间内,医疗团队会采取一系列措施来确保手术的成功和患者的安全。这个阶段的目标是减少手术相关的并发症,促进患者的康复。
即从病人决定接受手术到将病人送至手术台。
①心理准备
术前病人常见的心理问题:夸大手术的危险性;不理解麻醉的过程;不知道疼痛的程度;对预后悲观。
心理护理的最基本措施:正视病人的情绪反应,鼓励病人表达自己的焦虑、感受,给予支持和疏导,安排病人参加适当娱乐活动等都可以达到较好效果。此外,要充分尊重病人自主的选择,应在病人“知情同意”的前提下采取诊断治疗措施,
术前心理准备可以减轻焦虑;促进术后脉搏和血压的稳定;减少术中麻醉剂的用量,减少病人术后对止痛剂的需求;增加病人术后活动的主动性。此外还可以降低术后感染的发生率;缩短住院时间。
②身体准备
身体准备能够帮助病人维持良好的生理状态,以安全度过手术和手术后的过程。
皮肤准备
清除皮肤上的微生物,减少感染导致伤口不愈合的概率。充分清洁手术部位皮肤和剃除毛发,范围大于约定切口的范围。
皮肤准备一般在术前一天进行。
呼吸道准备
目的是改善通气功能,预防术后并发症。主要措施是戒烟和深呼吸、咳痰训练。如病人患有呼吸系统疾病,术前应行体位引流,雾化吸入,必要时使用抗生素。
胃肠道准备
目的是减少麻醉引起的呕吐及误吸,也可以预防消化道手术中的污染。术前12小时禁食,术前6小时开始禁止饮水,以防因麻醉或手术引起呕吐而致窒息或吸入性肺炎。
肠道手术前3天起少渣饮食,并口服肠道不吸收抗生素,以减少术后感染的机会。术前1天改流食;放置胃管或肠管,一般在术日晨放置;排便练习。
腹部手术病人除急诊手术禁止灌肠外,于术前一日晚用肥皂水灌肠或使用开塞露,排空肠腔内粪便。
其他准备
术前一天或术日早晨检查病人,如有发热(超过38.5℃)或女病人月经,则延迟手术;术前夜给镇静剂,保证病人的充分睡眠;进手术室前排空尿液,必要时留置尿管;手术前取下活动牙齿。
即从送病人到手术室实施麻醉,到病人接受预定手术程序。术中包括术中麻醉,手术过程,术中管理,术中护理。
•麻醉管理
麻醉师会根据手术类型和患者的情况选择适当的麻醉方法,并监测患者的生命体征,包括心率、血压、呼吸等。他们会确保患者在手术过程中处于无痛和稳定的状态。
•感染控制
医疗团队会采取严格的感染控制措施,包括消毒手术场所、佩戴无菌手套和口罩、使用无菌器械等,以减少手术部位感染的风险。
•手术操作
医生会根据手术计划进行手术操作,包括切口、组织修复、器官重建等。他们会遵循严格的操作规范和技术,以确保手术的准确性和安全性。
•输血和输液
根据患者的需要,医疗团队可能会进行输血或输液来维持患者的血容量和电解质平衡。
术中意外低体温会导致严重后果!
术中一般需要对患者的生命体征进行监测,包括心率、血氧、体温等,同时对患者的营养状态、术前血糖的控制、术中血压的控制等进行全面的监测。
围手术期低体温可能对肠道微生物群产生一定的影响。低体温可能导致肠道微生物群的失衡,影响其组成和功能,还会使手术部位感染的概率上升。
低体温可能引起肠道血液循环减慢,导致肠道缺血和缺氧,从而影响肠道微生物的生存和代谢活动。此外,低体温还可能影响肠道黏膜屏障的完整性,增加肠道通透性,使有害微生物更容易进入肠道。
此外患者常反映术后初期的寒冷不适是住院期间最为痛苦的体验之一,有时甚至超过疼痛。
肠道微生物群的失衡可能导致肠道炎症的增加,免疫功能下降以及消化不良等问题。这些问题可能进一步影响术后恢复和患者的整体健康。
开始于病人进入恢复室或病房,终止于病人从手术相关的各种应激中恢复。
•疼痛护理
术后会因手术切口疼痛导致焦虑不安、恐惧等情绪,医护会在术后完善患者疼痛的自我评估,并在术后视情况联合使用止痛药物,同时对患者进行适当心理疏导,从而能够有效降低不良心理情况的发生,提高手术治疗的效果。
•活动指导
翻身或下床活动时引流管是否固定妥善,引流管是否保持畅通,避免扭曲折叠。在病床上可适度活动下肢,预防长期卧床导致的深静脉血栓出现。
•呼吸道护理
术后每隔2h督促或协助患者翻身、变化体位,指导患者正确咳嗽咳痰、深呼吸,定期拍背,促进排痰,对于痰液黏稠者,可雾化吸入,稀释痰液,便于痰液排出,术后按需给予持续低流量吸氧,氧流量控制在3L/分。
•饮食护理
鼓励患者进食优质蛋白,促进伤口愈合,告知患者少食用高糖、刺激性食物,严格控制胆固醇、脂肪摄入,叮嘱戒烟戒酒,观察患者饮食后肠蠕动、排气等情况。
小结
围手术期是住院患者死亡率较高的环节,因而国内外都将围术期死亡率作为评价手术、麻醉质量与安全以及患者康复的重要和关键指标。
2014年,世界卫生组织已将其列入《全球100项核心健康指标》。
围手术期医学终极目标是促进患者术后高质量恢复。围手术期应利用各种临床风险评分或生物标志物来识别那些可能发生严重不良事件的高危患者,对这些高危患者采用诸如:器官保护、严密监视、特异性的早期干预等具有特异性的临床管理措施来提高患者预后,以及健康生存质量。
肠道微生物在维持肠道健康、免疫功能和营养吸收等方面发挥着重要作用。因此肠道微生物的平衡会影响围手术期患者的健康状况以及术后的恢复。
而在围手术期中,术前的焦虑、睡眠不足与禁食,术中的麻醉药物与抗菌药物使用,以及术后手术部位感染、阿片类镇痛药、质子泵抑制剂等均可改变患者微生物群的组成,减少微生物多样性。
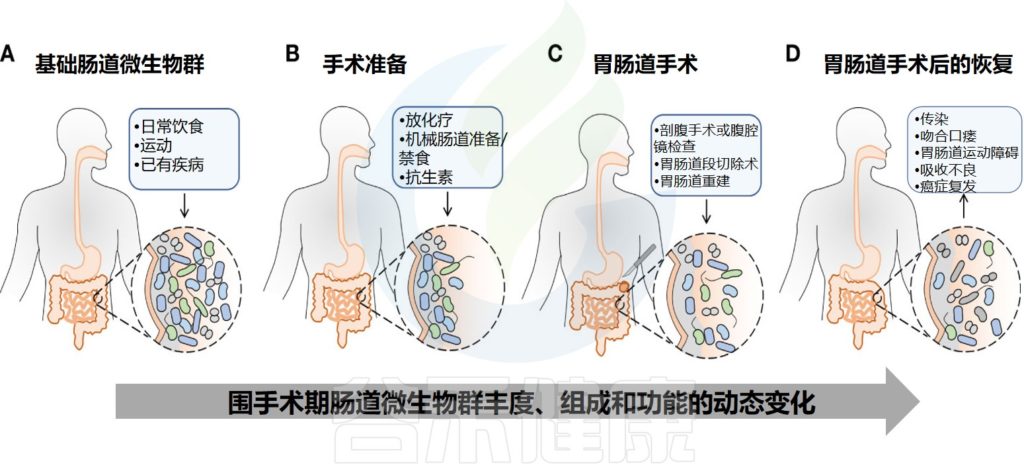
Zheng Z,et al.Front Cell Infect Microbiol.2023
肠道微生物群的基础状态取决于日常饮食、运动和慢性疾病等。
▸ 饮食
肠道微生物、饮食和宿主健康之间的关系很复杂。饮食通过影响肠道微生物群组成及其代谢物的产生来间接影响宿主健康。术前饮食调节一直是医生预防术后并发症的补充考虑因素。
先前一项使用动物模型的研究表明,短期的低脂高纤维饮食可以通过以下方式逆转高脂西式饮食对伤口愈合的不利影响:改善整体肠道微生物群多样性并减少术后肠球菌。
▸ 运动
运动作为一种环境因素会影响肠道微生物群的组成,这可能有益于健康和疾病预防。最近的研究表明,运动可以改善共生细菌的发育,丰富微生物区系多样性,并增加有益微生物的数量。
▸ 疾病
疾病极大地改变了术前肠道微生物群的组成及其对手术的术后反应。越来越多的证据表明,恶性肿瘤部位的肠道微生物群发生了变化,肠道微生物群的不平衡会引发癌症发生。
此外,多种代谢性疾病(营养不良、肥胖、2型糖尿病、心血管疾病、非酒精性脂肪肝等)、自身免疫性疾病(类风湿性关节炎、鼻炎、系统性红斑狼疮)、生活环境和行为因素(熬夜和饮酒等)吸烟)与肠道微生物群的改变有关并受其影响,这已在谷禾其他文章中详细综述。
扩展阅读:
围手术期通常包括住院、麻醉、手术和康复相关的时期。需要手术的人数量增加,这给围手术期的各个组成带来了巨大的挑战。
术前治疗期间肠道微生物群的变化包括长期化疗或放疗(并非所有接受手术的患者都适用)和术前短期治疗,例如禁食、肠道准备和抗生素预防。
▷禁食和限制饮水改变了肠道微生物群
围手术期术前禁食和限制液体是常规做法。然而,饮食是肠道微生物群落结构和功能的关键决定因素,因此禁食可能会引发肠道微生物群变化,进而影响宿主健康和免疫力。
进食/禁食节律会导致肠道微生物群的每日周期性成分波动,在动物模型中,肠道微生物群在禁食后1-3天内迅速变化。随着禁食时间的增加,空肠微生物群的结构发生显著变化,β-bacilli和拟杆菌(Bacteroides)减少。
基于健康犬的研究发现,空腹8 h后犬空肠菌群α多样性降低,同时β‑变形菌纲和类杆菌目丰度显著降低。基于健康人群的临床研究则发现,术前灌肠可对肠道菌群造成明显影响,并且这种影响会持续至灌肠后2~4周。此外,抗生素的使用对于预防术后感染起着重要的作用,但其同时也是造成术后肠道菌群失调的重要因素。
▷心理和生理压力影响肠道易感性
手术患者经常面临术前心理压力(如焦虑和恐惧)或生理压力(如失眠和营养不良)。这些应激刺激可以激活交感神经系统和HPA轴(下丘脑-垂体-肾上腺轴),从而增加肠道通透性和炎症,最终影响肠道微生物群。
据报道,心理压力会改变粘膜表面的微生物定植和宿主对感染的易感性。
▷放疗和化疗导致肠道微生物群失调
癌症的辅助放化疗可能会导致肠道微生物群的组成发生变化。
化疗导致非霍奇金淋巴瘤患者肠道菌群严重失调,厚壁菌(Firmicutes)和放线菌(Actinobacteria)的相对丰度显著下降,变形菌门(Proteobacteria)的相对丰度增加。
在动物研究中,5-氟尿嘧啶 (属于抗代谢药的一种,主要用于治疗肿瘤) 会降低肠道微生物群落的丰富度和多样性,导致厚壁菌门、变形菌门、软壁菌门(Tenericutes) 、蓝藻门(Cyanobacteria)的相对丰度降低,而疣微菌门(Verrucomicrobia)和放线菌门(Actinobacteria)的相对丰度增加。
注:益生菌混合物可以改善这种情况。
此外,放射治疗降低了放射性肠病患者肠道微生物的多样性,这与梭状芽胞杆菌(Clostridium IV)、罗氏菌属(Roseburia)和考拉杆菌属(Phascolarctobacterium)相对丰度的增加相关。
化疗和放疗不仅可以改变肠道微生物群,肠道微生物群还可以直接或间接调节癌症对化疗、放疗和免疫治疗的反应。
▷机械肠道准备会破坏肠道微生物群
机械性肠道准备是通过物理或化学方法减少肠内容物的过程,包含机械灌肠与口服泻药(渗透性泻剂、刺激性泻剂、组合型泻剂)。
肠道准备会破坏肠道微生物群,并可能导致长期的有害后果。灌洗会导致肠道微生物群的细菌水平和组成发生即时和实质性的变化,特别是双歧杆菌(Bifidobacterium)和乳酸菌(Lactobacillus)减少,大肠杆菌(E. coli)和葡萄球菌(Staphylococcus)增加。
注:机械肠道准备对肠道代谢组有深远的影响,口服益生菌有助于快速恢复到基线水平。
▷麻醉会降低肠道微生物多样性
许多研究发现吸入麻醉药具有明显的“类抗生素”作用,可有效抑制多种革兰阳性和革兰阴性细菌的增殖,并且对一些多重耐药菌也有明显的抗菌作用。近年来多项研究开始关注并发现吸入麻醉药对肠道菌群会产生显著的影响。
吸入异氟醚可引起健康成年马肠道菌群多样性及结构显著改变。在小鼠中发现了相似的现象,该研究让成年小鼠暴露于1.5%异氟醚4 h,结果发现麻醉后出现了明显的小鼠肠道菌群失调并且持续到了麻醉后1周,麻醉后小鼠菌群α多样性较麻醉前明显降低。
另外的研究表明小鼠暴露于挥发性麻醉剂(异氟烷)4小时显著降低了微生物多样性和包括梭状芽胞杆菌(Clostridiales)在内的几种共生细菌的水平。因此,麻醉剂是术后患者肠道菌群失调的潜在因素。
阿片类药物是临床麻醉常用镇痛药物。阿片类药物对肠道功能、免疫微环境及通透性有着明显影响。通过小鼠观察发现,吗啡持续5~6 d慢性给药能够通过肠道μ阿片受体影响肠道菌群结构,造成肠道菌群失调,同时肠道乳酸杆菌表达丰度明显降低。
通过给予阿片受体拮抗剂,能够逆转这一影响。此外,一项临床研究也发现,长期使用阿片类药物治疗会对肝硬化患者肠道菌群造成影响,主要表现为其可引起肠道拟杆菌、Clostridiales ⅩⅣ及瘤胃球菌科的相对丰度下降。
常用的局部麻醉药(利多卡因、布比卡因及罗哌卡因)也具有抗菌作用,体内及体外实验均证实其可对多种革兰阳性和阴性细菌产生明显的抗菌作用。然而,局部麻醉药物的抗菌作用不仅受到药物浓度、使用时间的影响,还与合并用药密切相关。诸如抗生素、防腐剂、阿片类药物、肾上腺素、异丙酚等药物可与局部麻醉药物结合,通过协同或拮抗作用影响其抗菌作用。此外,目前尚缺乏相关研究观察局部麻醉药物对肠道菌群是否存在影响。
▷止痛药会影响肠道屏障功能
阿片类止痛药是治疗疼痛最常用的药物,但它们会增加对艰难梭菌、霍乱弧菌、肠道沙门氏菌和铜绿假单胞菌肠道感染的易感性。
另一项研究表明,吗啡会损害小鼠肠上皮屏障功能并增加肠道微生物群的易位。
▷手术干预影响肠道微生物群的平衡
手术干预,特别是胃肠手术,威胁患者肠道微生物群的平衡。胃肠手术常会直接改变肠道微生物群的栖息地。研究发现接受手术治疗的胃癌患者肠道微生物的多样性和丰度有所增加。
此外,胃切除术增加了需氧菌、兼性厌氧菌和口腔微生物的丰度,这可能与消化道重建或术后并发症有关。
对肠道微生物群与术后并发症之间关系的荟萃分析表明,手术常常会增加假单胞菌(Pseudomonas)、葡萄球菌(Staphylococcus)和肠球菌(Enterococcus)等潜在病原体,并减少乳杆菌(Lactobacillus)和双歧杆菌(Bifidobacterium)。
将在后续章节中具体讲述不同手术对肠道微生物群的影响
外科手术创伤刺激对患者全身内环境造成重大影响,其中也包括消化系统。对于心脏手术,近年临床研究观察到,行择期心脏手术重症患者术后恢复期其肠道菌群多样性明显降低,且菌群结构改变,多种潜在致病菌表达丰度增加。
在动物研究中,手术大鼠与非手术大鼠相比,在多个水平出现表达丰度不同的差异菌。
对于非心脏手术,尤其是胃肠道手术,对肠道菌群稳态会产生巨大影响。肠道手术会使肠腔暴露在氧气中,导致肠道正常厌氧环境改变,进而导致肠道菌群紊乱。同时,手术过程中血管结扎等造成的局部缺血也会导致肠道菌群失调。肠道手术对肠道菌群的影响具有一定的持续性。
在小肠切除手术小鼠模型中,手术引起的回肠菌群改变在手术后90 d仍可以被观察到。除肠道手术外,其他非心脏手术后也可发生肠道菌群紊乱。如在腹部探查手术和骨折手术动物模型中,研究者都观察到了术后肠道菌群发生多样性和结构的显著改变。
▷抗生素会扰乱肠道微生物群
为了预防术后感染,抗生素的使用是关键。然而,许多研究表明,抗生素会对人和动物的肠道微生物群造成短期或长期影响,例如肠道微生物群组成的变化、多样性的变化以及定植时间的延迟。
特别是广谱抗生素会严重损害肠道微生物群并导致腹泻,这可能与艰难梭菌过度生长或短链脂肪酸产量减少有关。此外,抗生素通过干扰肠道菌群,会影响药物代谢,降低机体对外界病原体的抵抗力,从而增加感染风险。
▷术后并发症与肠道菌群密切相关
术后并发症与肠道菌群密切相关,肠道菌群在阻止病原体穿过肠道屏障方面发挥着重要作用。此外,肠道微生物群的组成可以反映免疫系统对入侵病原体的反应效率。
在一项涉及26名接受肾移植的患者的试点研究中,肾移植手术后3个月收集的粪便样本中的肠道微生物群出现了显著变化,这与腹泻、急性排斥反应和尿路感染等并发症有关。
▷术后肠道菌群紊乱参与术后神经认知损伤
越来越多的研究开始关注术后肠道菌群紊乱与术后神经认知损伤之间的潜在联系。对成年小鼠实施异氟醚全身麻醉下腹部探查手术,手术6 h后进行认知功能行为学测试,结果发现,全身麻醉手术后,发生POD的小鼠与未发生POD的小鼠相比,肠道菌群α多样性显著降低,同时β多样性也存在着显著的差异。对于菌群表达丰度方面,在门水平,POD小鼠软壁菌门相对丰度显著降低;在纲水平,γ‑变形菌丰度在POD小鼠显著降低;而在目水平,POD小鼠厌氧原体目和双歧杆菌目表达也出现了显著降低。
另外,该研究还进一步通过粪菌移植方法,证实存在认知功能异常的伪无菌(pseudo germ‑free, PGF)小鼠分别接受POD和非POD小鼠的粪菌移植后,接受非POD小鼠粪便细菌移植的PGF小鼠表现出认知功能的改善,而接受POD小鼠粪便细菌移植的PGF小鼠其认知功能则未见改善。这一结果证明了肠道菌群失调引起的肠‑脑轴功能紊乱是术后认知损伤的内在病因,而非疾病发展中的并存现象。
另外一个老年POCD动物模型的肠道菌群变化,结果也显示在全身麻醉腹部手术后1周,发生认知损伤的老年雄性小鼠与未发生认知损伤小鼠相比,其肠道菌群α多样性显著降低,同时β多样性出现显著改变。另外,在多个水平出现了表达丰度具有显著差异的菌种。POCD大鼠软壁菌门和部分厚壁菌门丰度明显减少。该研究还发现大肠埃希菌相对表达丰度与空间学习记忆能力损伤呈显著正相关。而Dehalobacterium属表达丰度对预测小鼠POCD的发生具有较高的敏感性和特异性。
几项研究探讨了ICU患者肠道微生物组组成的变化及其对疾病结果的预后意义。
▷重症存活患者的双歧杆菌丰度更高
在61名入住ICU患者的前瞻性队列中,研究了肠道微生物的组成,并将其与临床指标和结果相关联。发现与住院期间死亡的患者相比,存活患者的双歧杆菌属丰度显著更高。
此外,与单独的急性生理学和慢性健康评估(APACHE)II或序贯器官衰竭评估(SOFA)相比,将微生物组的组成添加到临床评分中可以改善院内死亡的预测。
▷重症患者肠道微生物多样性下降
脓毒症是危重患者死亡的主要原因,多项研究表明脓毒症与肠道微生物组密切相关。
在最近一项针对10名入住ICU的脓毒症患者、10名入住ICU的无脓毒症患者和10名健康对照的前瞻性研究中,与健康对照相比,两组ICU患者的肠道微生物组组成均发生显著改变。
ICU患者表现出α多样性降低(表明微生物组物种丰富度降低),厚壁菌门丰度增加,拟杆菌门、普雷沃氏菌(Prevotella)和毛螺菌属(Lachnospira)比例下降。
拓展:肠道微生物群对危重脓毒症患者的影响
此外,脓毒症和非脓毒症ICU患者之间观察到显著差异,肠球菌丰度增加。
在一项探索64名入住ICU脓毒症患者肠道微生物组的前瞻性研究中,检测到两个不同的簇。这些簇的特征是拟杆菌属和未分类的肠杆菌科细菌丰度增加,与血清乳酸脱氢酶水平升高和发生感染性休克的风险增加有关。
根据这些观察结果,一些研究人员提出肠道微生物组在危重脓毒症患者多器官衰竭的发展中发挥着关键作用。
▷肠道微生物群可能还与肺部炎症有关
使用动物模型,发现实验证据支持肠道细菌群落因高氧而改变并与肺部炎症相关。
检查人类肺组织,发现短链脂肪酸存在个体差异。由于短链脂肪酸依赖于肠道微生物组,这些发现表明肠道微生物组、肺微生物组和宿主健康之间存在机制联系。
总之,入住ICU的危重患者表现出明显的肠道和肺部生态失调,这与各种临床结果指标相关。然而,潜在的微生物组靶向治疗措施在这种情况下的作用尚未确定。
手术本身是影响肠道菌群组成和功能的重要因素。谷禾在这里主要讲述胃肠道手术对肠道微生物的影响。
胃肠道手术会影响腔内环境、肠道通透性、转运时间、食物消化和营养吸收。同时,胃肠道的手术重建可以改变肠道微生物群,影响新陈代谢和免疫功能。
袖状胃切除术(SG)和Roux-en-Y胃旁路术(RYGB)是治疗病态肥胖最常见的手术方法。
注:减肥手术的有益效果不仅是由于手术本身引起的胃袋限制和吸收不良结构所致,肠道微生物群的变化也可能是其机制的一部分。
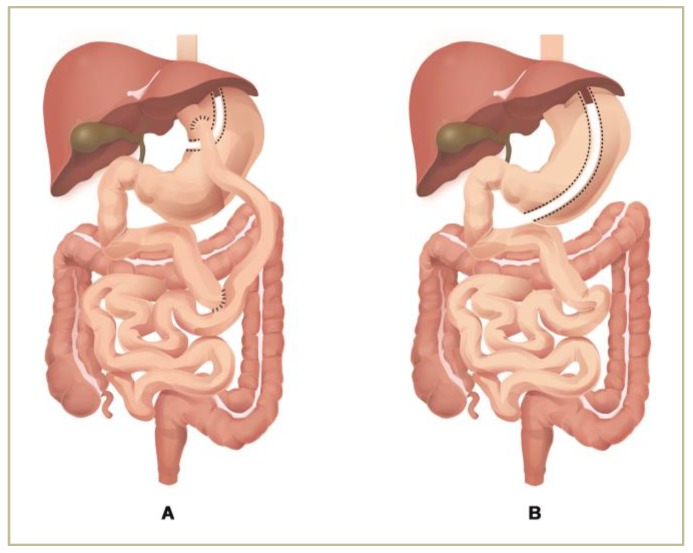
Ciobârcă D,et al.Nutrients.2020
注:(A)Roux-en-Y胃旁路手术(B)垂直袖状胃切除术。
手术改变了肠道微生物群,并且在随访的第一年,这种深刻的改变持续存在,在大多数研究中,拟杆菌和变形菌增加,厚壁菌减少。肠道微生物群的变化在不同的手术过程中存在显著差异。
✦胃旁路手术后耐氧细菌的相对丰度更高
Roux-en-Y胃旁路手术(RYGB)对肠道微生物群的组成和功能的影响比袖状胃切除术更深。
腹腔镜RYGB导致耐氧细菌(大肠杆菌和链球菌)相对丰度更高,而厌氧菌(梭状芽胞杆菌)在袖状胃切除术后相对丰度更高。此外,两次手术后6个月观察到嗜黏蛋白阿克曼菌(Akkermansia muciniphila)富集。
✦其他肠道微生物的变化
另一项短期研究中,在袖状胃切除术后3个月,下列菌群的相对丰度更高:
阿克曼菌(Akkermansia) ↑↑↑
真杆菌属(Eubacterium) ↑↑↑
嗜血杆菌(Haemophilus) ↑↑↑
经黏液真杆菌属(Blautia) ↑↑↑
而在胃旁路手术后,以下菌群的相对丰度也更高:
韦荣氏球菌属(Veillonella) ↑↑↑
史雷克氏菌(Slackia) ↑↑↑
氨基酸球菌(Acidaminococcus) ↑↑↑
Granucatiella ↑↑↑
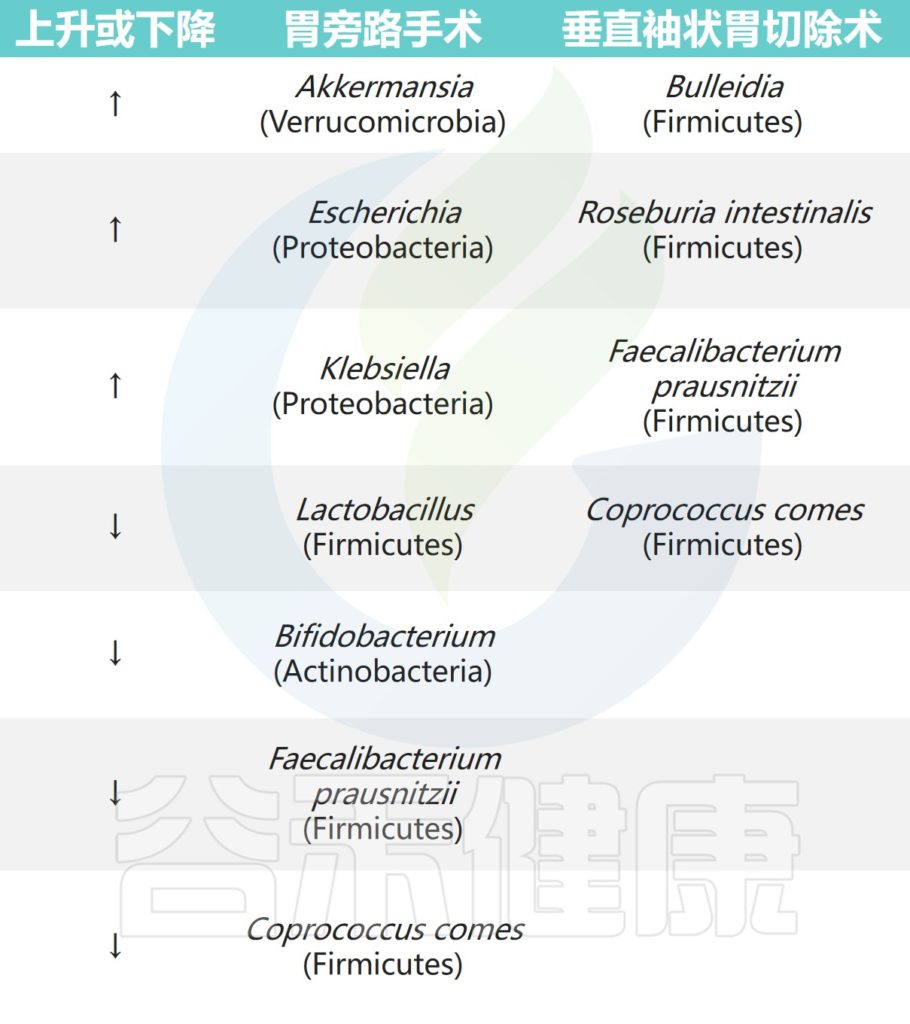
Ciobârcă D,et al.Nutrients.2020
✦肠道微生物与宿主相互作用影响手术预后
此外,与接受假手术小鼠粪便微生物群移植的小鼠相比,从胃旁路手术处理的小鼠向未接受肠道重建的无菌小鼠移植粪便微生物群会导致受体小鼠的体重减轻和脂肪量减少。这表明胃旁路手术后的肠道微生物群有助于对体重和代谢的影响。
这些研究表明,肠道手术引起肠道微生物群与宿主相互作用的改变,进而影响手术的预后。
✦胃癌患者胃切除后表现出更大的物种多样性
在胃癌患者中观察到胃切除术后肠道微生物群的变化,与对照组相比,显示出更大的物种多样性和丰富度。
口腔微生物、需氧菌(链球菌和肠球菌)和兼性厌氧菌(大肠杆菌、肠杆菌和链球菌)的丰度也更高。
✦结直肠癌患者术后肠道微生物发生显著变化
此外,肠道菌群在结直肠癌(CRC)的发生和发展中发挥着重要作用。值得注意的是,几种与结直肠癌相关的细菌(具核梭杆菌和Atopobium parvulum)和次生胆汁酸(例如脱氧胆酸)在接受全胃切除术的患者中显著富集。
相比之下,手术大大降低了结直肠癌患者肠道微生物群的多样性。术后患者和结直肠癌患者的肠道微生物群存在显著差异。与术前结直肠癌患者和健康人相比,术后结直肠癌患者中变形杆菌的相对丰度增加,并且克雷伯氏菌(Klebsiella)在术后结直肠癌病人中的比例高于术前病人,这也与传染病和淋巴细胞浸润显著相关。
长期肠道微生物群改变与术后并发症之间的关联表明,肠道微生物群调节可能有助于优化结直肠癌患者术后的预后。
随着医疗技术的不断创新与发展,我国肝移植的数量逐年增加,但术后并发症仍难以控制,导致不良预后,因此肝移植术也逐渐成为关注的焦点。
与肝脏相关的手术是诱发肠道菌群失调和细菌移位的主要因素之一。众多的研究发现,在经历肝移植手术后,模型动物和临床患者不仅在肠道微生物构成上有显著差异,而且在数量上也有显著变化。
✦肝移植后肠道菌群的变化与急性细胞排斥和感染有关
进行了一项前瞻性研究,分析了38例肝移植患者在肝移植术前和肝移植术后肠道微生物群多样性的变化。
研究发现,在肝移植后21天内,患者肠道内微生物群的多样性显著降低,但是在肝移植术2个月后微生物多样性逐渐升高,并且肠道菌群多样性的变化与急性细胞排斥和感染的发生显著相关。
急性排斥反应是器官移植受者排斥反应中最常见的一种类型。因为其发生早期是由于细胞免疫机制所致,故亦称之为急性细胞性排斥反应。
拟杆菌、肠杆菌、链球菌和双歧杆菌在急性细胞排斥患者中增加;而肠球菌、乳杆菌、梭菌科、瘤胃菌科和消化链球菌科在非急性细胞排斥患者中增加。此外,在感染患者中,金黄色葡萄球菌、粪肠球菌、大肠杆菌和铜绿假单胞菌的水平增加。
另一项研究也得到了相同的结果,研究分析了肝移植术前和肝移植术后患者肠道微生物的差异,发现肝移植术后放线菌、埃希菌和志贺菌的数量显著减少,而小单胞菌科、脱硫菌科、优杆菌科和阿克曼菌的数量显著增加。
✦肝移植后产丁酸细菌显著减少
此外发现在肝移植手术后产丁酸细菌(如普氏栖粪杆菌)显著减少,而机会致病菌(如肠球菌属)增加,这与糖尿病患者的特征相似,这可能是肝移植后新发糖尿病的原因之一。
值得注意的是,在属水平上,经黏液真杆菌属(Blautia)在肝移植后几乎消失了。Blautia因其对减轻炎症性疾病和代谢性疾病的贡献以及对特定微生物的抗菌活性而受到特别关注。
Blautia是肠道菌群中的优势菌属,与肥胖、糖尿病、癌症和各种炎症性疾病等宿主生理功能障碍存在显著相关性。产生细菌素的能力为Blautia提供了抑制肠道病原菌定植的潜力,同时它还可以影响肠道微生物群的组成,使其成为潜在的益生菌。
这些结果表明,肠道菌群的多样性与肝移植的预后相关。
每年有很大一部分老年人接受手术。在这类人群中,手术创伤和压力可能会增加认知能力下降的风险,特别是对于那些患有前驱期阿尔茨海默病或患有遗忘性轻度认知障碍的患者。
术后全身炎症与血浆细菌内毒素增加一起,已被证明可协同引起神经炎症,从而引发认知功能障碍。此外,术后血浆细菌内毒素水平较高与胃肠道微生物群失调有关,包括肠道微生物群多样性减少和组成改变以及肠道屏障损伤。
✦手术后肠道微生物的变化导致神经炎症
手术/麻醉后,肠道微生物群的丰度发生显著变化,革兰氏阴性菌的比例增加。脂多糖是革兰氏阴性菌细胞壁的关键成分,是肠上皮细胞表面TLR4的强激动剂,增加肠道通透性。
此外,手术创伤和麻醉引起的氧化应激可诱导促炎因子的释放,如IL-1β、IL-6和TNF-α。促炎细胞因子可以破坏血脑屏障的完整性,并通过血脑屏障内皮细胞上的特定表面受体和转运蛋白穿过,最终导致大脑中的小胶质细胞激活和神经炎症。
✦大肠杆菌分泌的Aβ蛋白可能会导致认知障碍
此外,麻醉/手术后,肠道中大肠杆菌的比例增加。肠道中的大肠杆菌(E.coli)、枯草芽孢杆菌(Bacillus subtilis)和沙门氏菌(Salmonella)可以合成Aβ蛋白。
Aβ(β-淀粉样蛋白)是大脑皮质老年斑的主要成分。可溶性二聚体可以有效削弱突触结构和功能。这种二聚体是最小的突触毒性物质,是引起阿尔茨海默病的重要物质。
肠道Aβ可以通过受损的肠道屏障进入循环,从而引发交叉反应性免疫反应。这会过度激活炎症信号,并导致Aβ在大脑中沉积。Aβ沉积会干扰海马神经元中N-甲基-D-天冬氨酸(NMDA)受体mRNA的表达,降低突触可塑性,最终导致认知障碍。
手术影响下肠道菌群变化与认知功能


Wang XQ,et al.Front Aging Neurosci.2021
综上所述,手术期肠道生态失调会损害神经递质和神经调节剂的合成和分泌,通过肠脑轴引起认知功能障碍。
许多术后并发症,如感染、术后疼痛、胃肠道运动障碍、吸收不良和癌症复发,会阻碍手术的重建过程和恢复。
研究发现一些术后并发症与肠道微生物之间存在联系,对宿主和肠道微生物群在围手术期相互作用的更好的理解将使手术更安全并进一步预防并发症。
全世界每年进行超过3亿例外科手术。据估计,住院和门诊手术后分别有71%和51%的患者经历中度至重度疼痛。
√肠道微生物的产物影响疼痛感受器
细菌的产物,包括神经递质、代谢物以及肠道微生物的组成元素,能够激活伤害感受器。
疼痛有不同的表现形式,其中一种是炎症性疼痛,例如关节炎疼痛,它影响着全世界很大一部分人。免疫细胞释放介质如腺苷三磷酸(ATP)、前列腺素E2、肿瘤坏死因子α、白细胞介素1β、C–C基序趋化因子配体2(CCL2)和趋化因子(C-X-C基序)配体1(CXCL1),可观察到炎症条件下疼痛阈值降低,疼痛反应增加。
关于炎症性疼痛和微生物组的临床研究表明两者之间存在关联。使用磁共振成像评估,骨关节炎、膝盖疼痛和炎症患者的粪便样本中链球菌属(Streptococcus)丰度之间存在显著关联。
√内脏疼痛与微生物的变化有关
慢性盆腔疼痛是功能性内脏疼痛的另一种常见综合征,也与微生物组的改变有关。多项研究表明,慢性盆腔疼痛、慢性前列腺炎和间质性膀胱炎患者的肠道和泌尿微生物组发生了变化。
肠道内的益生菌,包括乳酸菌和双歧杆菌,能够产生神经递质,如5-羟色胺、去甲肾上腺素、γ-氨基丁酸和组胺等。
5-羟色胺在疼痛中的作用已有充分记录,它不仅由肠道细菌产生,而且由肠嗜铬细胞产生。5-羟色胺激活 TRPV4 与内脏疼痛有关。
肠道微生物群影响术后疼痛
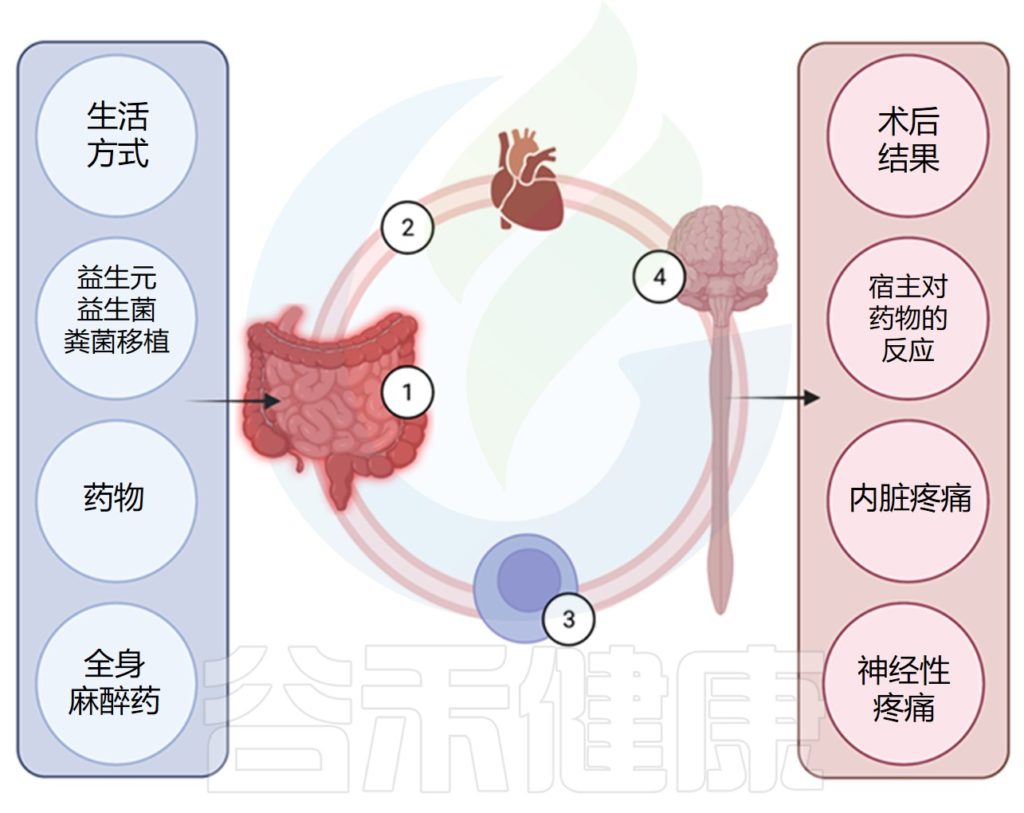
Minerbi A,et al.Anesthesiology.2022
关联研究表明肠道微生物组的改变与人类的慢性疼痛和一些术后疼痛相关。动物模型提供的证据表明肠道微生物组可能在发病机制中发挥作用。
需要更全面地了解肠道微生物组和感觉神经元之间直接和间接相互作用的机制,以发现新的治疗靶点,从而为术后疼痛的治疗策略提供信息。
术后感染,特别是手术部位感染,是再入院的常见原因,这导致医疗费用增加。一般来说,与其他外科手术相比,胃肠道手术术后感染的风险更大,因为胃肠道栖息着大量微生物。
传统上,术后感染往往是由于术前局部或肠道消毒不充分引起的,即使没有机械肠道准备,也可以在手术前一天通过抗生素作为预防措施来预防。然而,肠道和皮肤微生物群的完全耗尽是不可能的,并且具有潜在的负面影响。
√原有肠道微生物群失调易导致术后感染
许多术后感染是由患者的肠道微生物群引起的,通常是在无意中抑制有益细菌和抗生素耐药病原菌易位之后发生的。
相反,多样化和保护性的肠道微生物群为抵抗感染并发症提供了重要的生物层,因为共生细菌通过竞争性抑制、抗菌肽的产生和宿主免疫系统的激活,有助于抵抗内源性和外源性病原体的定植抵抗。
√术前肠道菌群失调与术后感染率较高有关
生活方式因素、基础疾病、药物、抗生素和外科手术都可能会扰乱肠道微生物群,导致定植抵抗力丧失并增加对病原菌入侵的易感性。
此外,当有益菌群受到抑制时,许多院内感染源自患者的肠道微生物群。结直肠癌患者术前肠道菌群失调与术后感染并发症发生率较高相关,包括腹部/盆腔感染和肺部感染。
结直肠癌术后患者中克雷伯氏菌(Klebsiella)相对丰度的增加与感染性疾病显著正相关,如细菌侵袭上皮细胞和金黄色葡萄球菌感染,差异代谢途径和属之间的相关性分析揭示了这一点。
手术部位感染的致病菌被确定为铜绿假单胞菌(P.aeruginosa)、金黄色葡萄球菌(Staphylococcus aureus)和肠球菌(Enterococcus spp.),这些细菌在结直肠癌术后患者的粪便微生物群中也较丰富。
√围手术期补充益生菌可以降低术后感染几率
临床试验评估了围术期益生菌或合生元调节肠道微生物群对术后感染并发症的影响。荟萃分析显示,围手术期补充益生菌或益生元可降低胃肠道手术患者感染并发症的总体发生率,包括伤口感染、呼吸道感染和尿路感染。
注:最常用的菌株是乳酸菌和双歧杆菌。
益生菌在术后感染中的作用可能是由于围手术期肠道微生物群的稳定和全身炎症反应的减轻。在整个住院过程中使用益生菌或益生元作为维持肠道菌群有益结构的潜在替代方案可能是降低术后感染风险的一种有前途的策略。
注:但现有的临床研究结果并不一致,可能是由于益生菌/益生元的种类、剂量和给药策略(时机和持续时间)存在差异,因此需要大规模随机临床试验来证实其有效性和安全性手术患者中的益生菌/益生元。
胃肠道运动障碍在胃肠道手术后很常见。这种动力障碍的范围可以从与动力增加相关的吸收不良到术后肠梗阻。
√肠道微生物在胃肠道运动中发挥重要作用
肠道微生物群在胃肠道生理调节中发挥着重要作用,特别是胃肠道运动。胃肠道手术后肠道微生物群的改变很大程度上导致了胃肠道运动的变化。
术后肠梗阻是胃肠道手术后最常见的并发症之一。口服抗生素治疗的小鼠小肠术后肠梗阻适度减轻,而结肠抗生素治疗则改善术后肠梗阻。
在临床环境中,与无肠梗阻的结直肠癌患者相比,伴有肠梗阻的结直肠癌患者肠道菌群的α多样性较低,厚壁菌门与拟杆菌门的比例较高。
伴有肠梗阻的结直肠癌患者中变形菌门的相对丰度较高,而无肠梗阻的结直肠癌患者中拟杆菌门、厚壁菌门和梭杆菌的相对丰度较高。在属水平上,肠梗阻组中的大肠杆菌-志贺菌属(Escherichia-Shigella)、Ralstonia和韦荣球菌属(Veillonella)显著高于无肠梗阻组。
注:对于术后肠梗阻,Faecalibacterium丰度低的结直肠癌患者具有较高的风险。
√补充益生菌或益生元可以改善胃肠道动力
术前益生菌治疗可改善术后肠梗阻豚鼠的排便,可能是通过恢复有益细菌种类如双歧双歧杆菌(Bifidobacterium bifidum)和长双歧杆菌(Bifidobacterium longum)以及增加丁酸产量来实现的。
此外,对21项随机对照试验的荟萃分析表明,预防性补充益生菌或合生元可以有效缩短接受胃肠道癌症手术的患者首次排气、首次排便和首次饮食的时间,降低术后肠梗阻的发生率。
尽管如此,通过补充益生菌或合生元来调节围手术期肠道菌群可用于改善胃肠道手术后胃肠道动力的恢复,但肠道准备和手术引起的肠道菌群变化的潜在机制以及肠道菌群的变化会导致胃肠道动力障碍仍有待阐明。
复杂的胃肠道手术,如胃切除术、胃旁路手术和胰十二指肠切除术,可能导致脂肪吸收不良、倾倒综合征和维生素缺乏。
倾倒综合征是失去幽门或胃的正常生理功能后,胃内容物迅速进入十二指肠或空肠所引起的一系列全身或胃肠道症状的综合征。
√肠道微生物是影响吸收的重要媒介
肠道微生物群似乎是这一过程中的一个重要媒介,因为与接受假手术对照组粪菌移植的小鼠相比,从胃旁路手术处理的小鼠到没有胃旁路手术的无菌小鼠的粪菌移植可能通过调节短链脂肪酸的产生而导致体重减轻和脂肪量减少。
腹腔镜袖状胃切除术后,肠道微生物群的能量再吸收潜力降低,肠道微生物组也可以在胃旁路手术对能量稳态的影响中发挥重要作用。γ-变形杆菌相对丰度的增加与胃旁路手术后的吸收不良密切相关。
尽管在许多情况下吸收不良可以通过补充维生素和调整饮食适应代谢变化来治疗,肠道菌群对胃肠道手术后消化吸收的影响需要进一步了解,这将为开发加速术后恢复的疗法提供线索。
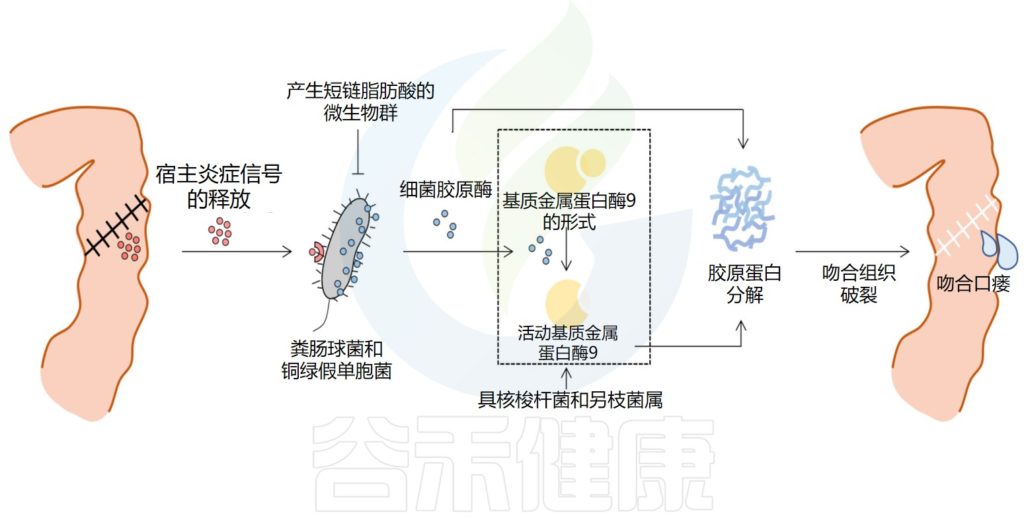
吻合口瘘是消化道手术重建后最具潜在破坏性的并发症之一,几十年来一直困扰着外科医生。尽管手术技术和术后护理在过去几十年中得到了改善,但吻合口瘘仍然发生,并可能导致腹膜炎、败血症,甚至死亡。
√肠道微生物群有助于吻合口愈合
吻合后,胃肠道的修复过程立即启动,分为三个阶段,包括滞后期、纤维增生期和成熟期。最终,愈合过程导致肠上皮屏障的修复,涉及宿主细胞、管腔增殖成分和肠道微生物群的复杂分子和细胞相互作用。在这些有助于吻合口愈合的因素中,肠道微生物群在很大程度上仍然被忽视,应该予以关注。
与无菌动物和嗜酸乳杆菌或大肠杆菌定植的大鼠相比,常规无菌大鼠显示出明显更好的肠道吻合伤口愈合,这表明肠道微生物群对肠道吻合愈合的影响取决于细菌类型的差异。
肠道微生物在吻合口瘘发病机制中的作用
Zheng Z,et al.Front Cell Infect Microbiol.2023
肠道菌群影响伤口愈合的机制
肠道菌群通过多种分子机制参与肠道伤口愈合和上皮修复的生理过程。肠道微生物群的成员可以通过先天免疫受体(例如Toll样受体(TLR)4和2)与不同的肠上皮谱系相互作用,识别肠道微生物成分(例如脂多糖和鞭毛蛋白),从而调节肠道内的稳态并在损伤后上皮修复中发挥重要作用。
肠道微生物群产生的代谢物也参与肠上皮修复。丁酸盐是源自膳食纤维细菌发酵的短链脂肪酸之一,可调节结肠细胞增殖、增强肠道屏障、限制病原体生长并抑制炎症反应。
多项动物研究表明,外源性丁酸盐给药可改善大鼠结肠吻合的愈合并增强结肠吻合强度。此外,围手术期补充菊粉和低聚半乳糖可调节肠道微生物群,通过增强丁酸产生细菌来增加丁酸的产生,改善小鼠的吻合口愈合并增强肠道屏障。
此外,肠道微生物群产生的短链脂肪酸可能是肠道抵抗铜绿假单胞菌定植的机制,铜绿假单胞菌已被确定为吻合口瘘相关病原体。这些数据表明功能性肠道微生物群对于确保充分愈合的重要性,但围手术期事件和手术本身的压力可能会诱导肠道微生物群转变为病理表型,从而导致吻合口瘘。
因此,肠道微生物群可以通过不同微生物物种之间的合作或竞争来帮助或阻碍肠道伤口愈合。针对肠道微生物群的进一步研究可能是揭示吻合口瘘发病机制的途径之一。
√胃肠道手术会影响一些癌症的发病风险
随着时间的推移,胃肠道手术后结直肠癌的风险可能会增加,而激素相关癌症(包括乳腺癌、子宫内膜癌和前列腺癌)的风险与减肥手术相关。
此外,结直肠癌风险还受到性别和手术类型的影响。与女性相比,男性患结直肠癌的风险增加,特别是在减肥手术后3年或更长时间,而女性在胃旁路手术后结直肠癌风险降低,但袖状胃切除术后则没有降低。
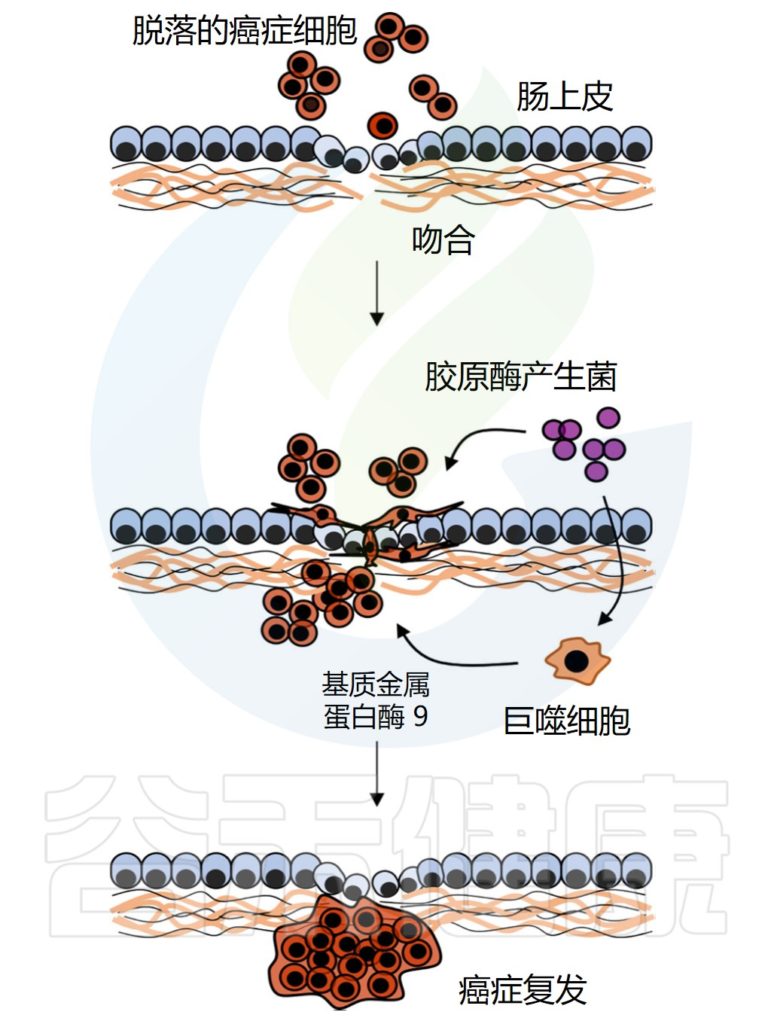
√肠道微生物群的改变会影响癌症风险和复发
肠道重建后吸收性胃肠道粘膜的减少和肠道微生物群的变化都会导致胆汁酸处理的破坏,这可能会使结肠细胞暴露于更多的次级胆汁酸,特别是脱氧胆酸,激活肠细胞中的多种信号通路,包括EGFR和Wnt,这可能会增加结直肠癌的风险。
肠道细菌与癌症复发的可能机制
Zheng Z,et al.Front Cell Infect Microbiol.2023
Huang F,et al.Nutrients.2023
√围手术期针对肠道微生物群的干预可以改善认知障碍
近期发表了一项临床随机对照研究,观察了围手术期益生菌喂养对围手术期认知功能的影响。该研究共纳入120例行髋或膝关节置换术以及结直肠癌手术,年龄60~90岁的老年患者,随机分为益生菌喂养组和安慰剂对照组。益生菌喂养组患者在入院后开始服用混合益生菌胶囊(长双歧杆菌、嗜酸乳杆菌和粪肠球菌活菌)至出院。
该研究主要终点为POCD(术后认知功能障碍)发生率,患者的认知功能通过使用简易精神状态检查(Mini‑Mental State Examination, MMSE)量表分别在入院和术后8 d进行评估。
研究结果显示,益生菌喂养组患者POCD发生率明显低于安慰剂对照组(5.1%比16.4%,P=0.046)。此外,该研究还发现益生菌喂养组患者术后5~7 d血浆炎症因子IL‑6和皮质醇下降水平显著高于安慰剂对照组。
这些结果提示,围手术期混合益生菌喂养能够通过调节肠道菌群,进而改善术后炎症和应激反应,从而对POCD的发生起到预防作用。但是,该研究对于POCD的诊断仅使用了MMSE量表,这一工具虽然常用于认知异常的筛查,但其过于简单并且敏感性较差,并非诊断POCD的最佳工具,因此未来仍需要开展更多的临床研究,更加系统地对调节肠道菌群对POCD的预防作用进行评价。
认识围手术期中微生物群的变化及其对健康的作用,为优化围手术期管理策略提供了一个全新视角。
在围手术期中,健康状态下微生物平衡被抗菌药物、镇痛药物、手术损伤和营养不良所打破,除病原微生物迅速繁殖所导致的感染外,仍可能以多种方式影响患者的预后。
需要注意的是,目前开展的相关研究多为描述性研究,对于围手术期这一应激状态下的微生物群的改变与患者预后之间是否存在因果关系,有待于进一步探究补充。
目前尚无数据可推荐由微生物组介导的疗法。但基于上面讨论,潜在的策略包括:
避免不必要的抗菌药物滥用或针对性的杀菌策略、改善睡眠质量、减轻对即将进行手术和麻醉的焦虑、戒烟戒酒、缩短禁食水时间;术中管理包括维持足够的灌注,正常体温以及尽量减少输血;术后免疫提升,早起肠内营养和后期个性化的精准营养补充,针对肠道菌群的恢复与维护,以及合理应对感染和选用抗菌物等,以上一系列组合可以有助于身体快速康复和最大化减少手术带来的负面影响。
目前正在进行有关益生菌、益生元和合生元在围手术期作用的研究,这些研究可能会丰富基于菌群的干预手段。随着该领域的发展,人们将更好地了解宿主与微生物群的关系,以及它与外科手术和麻醉间的相互影响。
了解围手术期肠道微生物的变化对于医生和患者来说都非常重要,因为这有助于提高手术的效果和维持期,促进患者更好地康复。
主要参考文献
Zheng Z, Hu Y, Tang J, Xu W, Zhu W, Zhang W. The implication of gut microbiota in recovery from gastrointestinal surgery. Front Cell Infect Microbiol. 2023 Feb 28;13:1110787.
Liu F, Duan M, Fu H, Zhao G, Han Y, Lan F, Ahmed Z, Cao G, Li Z, Ma D, Wang T. Orthopedic Surgery Causes Gut Microbiome Dysbiosis and Intestinal Barrier Dysfunction in Prodromal Alzheimer Disease Patients: A Prospective Observational Cohort Study. Ann Surg. 2022 Aug 1;276(2):270-280.
Ciobârcă D, Cătoi AF, Copăescu C, Miere D, Crișan G. Bariatric Surgery in Obesity: Effects on Gut Microbiota and Micronutrient Status. Nutrients. 2020 Jan 16;12(1):235.
Sun Y, Wang K, Zhao W. Gut microbiota in perioperative neurocognitive disorders: current evidence and future directions. Front Immunol. 2023 May 4;14:1178691.
Wang XQ, Li H, Li XN, Yuan CH, Zhao H. Gut-Brain Axis: Possible Role of Gut Microbiota in Perioperative Neurocognitive Disorders. Front Aging Neurosci. 2021 Dec 22;13:745774.
Lai Z, Chen Z, Zhang A, Niu Z, Cheng M, Huo C, Xu J. The Gut Microbiota in Liver Transplantation Recipients During the Perioperative Period. Front Physiol. 2022 Apr 1;13:854017.
Minerbi A, Shen S. Gut Microbiome in Anesthesiology and Pain Medicine. Anesthesiology. 2022 Jul 1;137(1):93-108.
Huang F, Li S, Chen W, Han Y, Yao Y, Yang L, Li Q, Xiao Q, Wei J, Liu Z, Chen T, Deng X. Postoperative Probiotics Administration Attenuates Gastrointestinal Complications and Gut Microbiota Dysbiosis Caused by Chemotherapy in Colorectal Cancer Patients. Nutrients. 2023 Jan 11;15(2):356.