-

 CNAS L23010
CNAS L23010

 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康
当我们刷牙、吃饭、吞咽时,可能很少意识到:口腔其实是全身健康尤其胃肠道健康的第一道防线。
随着研究不断深入,牙周炎——这类发生在牙齿周围、因免疫失衡而持续炎症的常见疾病——正从一个“口腔小问题”跃升为影响胃肠功能障碍甚至全身的重要信号来源。越来越多证据显示,牙周炎不仅关乎牙龈是否出血、牙齿是否松动,更可能通过微生物及其产物远距离“跨界”,扰乱肠道菌群,牵动代谢、免疫与多器官功能,进而影响肠道健康。
牙周炎的发生,源于牙齿表面微生物生物膜与宿主免疫的长期博弈。诸如牙龈卟啉单胞菌(Porphyromonas gingivalis)、幽门螺杆菌(Helicobacter. Pylori)、链球菌(Streptococcus)、 韦荣球菌(Veillonella)、微小单胞菌(Parvimonas micra)、具核梭杆菌(Fusobacterium nucleatum)、消化链球菌(Peptostreptococcus)等“问题角色”,在局部引燃炎症反应,促使牙龈与牙周组织释放促炎因子、活性氧与急性期蛋白,逐步破坏软组织与牙槽骨。同时,这一炎症火种并不止步于口腔:研究已将牙周炎与糖尿病、心血管疾病、类风湿关节炎乃至多种癌症联系起来。
其中,“口腔—肠道轴”是关键通道。部分牙周病原体及其分子产物会随唾液被持续吞咽,抵达肠道后成功生存与定植,进一步打破原有微生态平衡。以 P. gingivalis 和 F. nucleatum 为代表的口腔致病菌,凭借脂多糖、挥发性硫化物等毒力因子,削弱肠上皮紧密连接,提升肠黏膜通透性,形成所谓的“肠漏”。这不仅放大先天与适应性免疫反应,扰动 Treg/Th17 等免疫平衡,上调 IL-1β、IL-6、TNF-α 等促炎因子级联,还通过代谢与表观遗传层面的重编程,改写上皮与免疫细胞功能,推动全身性炎症与氧化应激的恶性循环。最终,一个由“菌群失调—屏障受损—免疫失衡”相互放大的炎症正反馈环路就此形成。
近年来,口腔细菌与炎症性肠病、脂肪肝与肝纤维化、肝细胞癌以及胰腺癌等多种胃肠道疾病的联系日益清晰。尽管牙周炎与这些疾病的相关性已被证实,但口腔菌群如何精确地改写肠道微生态与免疫网络,其复杂的分子机制仍有待全面阐明。
本文将以最新研究为证据,系统梳理牙周病原体如何通过“口腔—肠道轴”引发肠道菌群失调与功能障碍:从毒力因子破坏屏障、免疫失衡级联放大,到代谢与表观遗传层面的细胞重编程。通过这条贯穿口腔与肠道的隐秘通道,我们将看到:口腔健康不仅影响容貌与社交,更可能作为维系机体稳态的前线屏障,关系到全身系统的平衡稳态。
近年来,随着宏基因组测序与培养技术的进步,研究者在肠道生态系统中频繁检测到源自口腔的细菌群落。
★ 肠道中可检出多种常见的口腔相关菌
肠道微生物群以厌氧菌为主,主要隶属于:拟杆菌门、厚壁菌门、放线菌门、变形菌门和疣微菌门,其中不少为典型口腔常驻菌。
肠道中常见的口腔相关类群包括:小单胞菌(Parvimonas)、卟啉单胞菌(Porphyromonas)、消化链球菌(Klebsiella Peptostreptococcus)、克雷伯菌、链球菌、嗜血杆菌、梭杆菌及部分变形菌门成员。
检出的代表性口腔物种有:幽门螺杆菌、微小微单胞菌(Parvimonas micra)、P.gingivalis、T.forsythia、T.denticola、P.intermedia、具核梭杆菌、流感嗜血杆菌,以及大肠杆菌、克雷伯氏菌属、Filifactor alocis、弯曲杆菌和粪链球菌等。
★ 许多口腔细菌定植于患病个体肠道
多种口腔细菌被检测到定植于患病个体的肠道与相关组织,其中以幽门螺杆菌最为常见,常出现于慢性胃炎、消化性溃疡、炎症性肠病和胃癌患者。肝硬化、非酒精性脂肪性肝病、肝细胞癌、溃疡性结肠炎(UC)与克罗恩病(CD)患者的粪便中亦可检出牙周病原体。
幽门螺杆菌、具核梭杆菌与粪链球菌在胰腺癌、结肠癌、肝病及IBD患者的胰腺组织与导管、肝脏、肠道及结肠中均有发现。与单纯肝细胞癌相比,合并肝硬化的患者体内大肠杆菌和梭杆菌水平更高。
作为牙周关键病原体的牙龈卟啉单胞菌(porphyromonas gingivalis),还被证实与胰腺导管腺癌(PDAC)的发病风险和死亡率升高呈正相关。
具核梭杆菌(F.nucleatum)被认为是慢性肝病、肝硬化、IBD、胰腺癌、肝细胞癌和结直肠癌(CRC)的潜在标志物。在 CRC 来源的生物膜中其丰度升高,而健康结肠组织通常检测不到。所有分离的生物膜均为多菌种组成,且肿瘤与配对的健康组织的生物膜样本均含侵袭性细菌。由此可见,CRC 相关生物膜在结构和致病性上与口腔疾病相似,可能参与 CRC 的肿瘤发生。
★ 致病性牙周菌在肠道可能推动疾病发生
其他研究还表明,肠道生物膜除了含有致病性牙周细菌(如F.nucleatum、P.gingivalis)外,还含有口腔共生菌(Parvimonas、Peptostreptococcus、Prevotella),这可能导致结直肠癌的发展。
研究显示,健康与 CRC 组织中可共同检出口腔厌氧菌,如具核梭杆菌、弯曲杆菌和纤毛菌属;在肿瘤组织内,它们与牙龈卟啉单胞菌等共同构建协作性多菌群网络。弯曲杆菌还能与具核梭杆菌共聚集,后者作为桥接微生物,吸引其他相容口腔菌定植于肠黏膜。
肝硬化患者的口源性菌在粪便中亦明显增多。多项研究报道,牙周病患者的肠道菌群呈厚壁菌门/拟杆菌门比值上升,并富集 Euryarchaeota、Verrucomicrobia 和变形菌门。IBD 患者肠黏膜中嗜血杆菌与韦荣球菌属显著升高;类似地,结直肠肿瘤也促进口腔菌在肠道的定植。
口腔细菌可以通过多种机制诱导肠道变化。口腔细菌诱发肠道功能障碍的一些潜在致病机制如下:
• Toll样受体的激活和促炎细胞因子的释放
• 补体系统的调制
• 氧化应激的改变和活性氧的释放
• 炎症小体的激活
• 激活急性期反应和释放急性期蛋白
• microRNA的激活
• 挥发性硫化合物的释放
• 宿主细胞的坏死毒性
牙周病、口腔细菌和胃肠道功能障碍之间联系
Mukherjee S,et al.Crit Rev Microbiol.2025
牙周炎症(牙龈炎和牙周炎)的发作以促炎介质(如IL1、IL8、IL17 和 TNF)的大量释放为标志,以及各种信号通路和宿主受体的激活,如Toll样受体 (TLR)、补体系统、核因子κ-β (NF-Kb)。这些促炎介质通过血管或唾液进入体循环,并到达肝脏,在那里它们触发急性期反应和急性期蛋白(如 C 反应蛋白 (CRP) 的释放。这会增加全身炎症负担和氧化应激。炎症负荷的增加反过来又会影响肠道的各个部位并导致胃肠道功能障碍。
▸ 激活Toll 样受体
口腔细菌进入肠道后可附着并激活分布于肠上皮、固有层及免疫细胞(巨噬细胞、中性粒细胞、Kupffer 细胞)上的多种Toll样受体(TLRs)(如 TLR2/3/4/5)。
其中 TLR2/4 是牙周病中最常被激活的受体,并与胃肠功能障碍相关。TLR 作为“肠道传感器”,在维持稳态、调控免疫与塑造微生物群方面至关重要;其遗传变异与菌群结构改变相关。
TLR 功能异常及多态性/突变与肠道免疫反应、微生物特征和炎症直接相关。促炎介质外流与 TLR 过度激活会重塑微生物特征,驱动多种肠道与相关疾病,包括胃炎、非酒精性脂肪性肝病、炎症性肠病(CD、UC)、消化性溃疡、肝纤维化及多种肿瘤(肝癌、CRC、胰腺癌)。
✔ 口腔细菌与TLR相互作用激活炎症通路
口腔细菌与Toll样受体(TLRs)相互作用后,可激活肠道多条炎症通路(NF‑κB、JNK、PI3K、MAPK、AP‑1、p38),诱导促炎因子(TNF‑α、IL‑1β、IL‑6、IL‑12、IL‑18)与抗炎因子(IL‑10)释放。
其中 NF‑κB‑MyD88 是肠道炎症与肿瘤发生的核心通路,其激活依赖细菌黏附与脂多糖通过 TLR‑MyD88 传导。口腔菌源脂多糖结合 MD2/TLR4 复合体,触发先天免疫;脂多糖结合蛋白(LPS‑BP,60 kDa 血清糖蛋白)存在于肠道、肝脏和胃肠上皮中,并在口腔细菌入侵时被激活。
与牙周病原体和胃肠道功能障碍相关的研究
Mukherjee S,et al.Crit Rev Microbiol.2025
▸ 触发炎症通路、增加炎症
✔ 慢性炎症信号可推动肠道炎症及结直肠癌等疾病的发生发展
慢性 NF‑κB 信号是炎症性肠病(UC、CD)、肠道炎症及胰腺癌、结肠癌、胃癌发生的关键驱动。MAPK 通路在牙龈卟啉单胞菌入肠后显著上调;牙周炎期释放的 TNF 亦可激活 MAPK,增加 CD、UC 风险。
TNF 还能改变胰腺 TLR4 表达,诱发胰腺炎;TLR4 促使胰腺组织大量释放弹性蛋白酶与硫酸乙酰肝素,破坏实质并加剧炎症。研究还发现,牙龈卟啉单胞菌的含脂多糖微囊泡可如“微子弹”般穿透肠黏膜,放大肠道炎症。
牙龈卟啉单胞菌可与补体受体(C5aR)与 TLR2 串扰,上调 IL‑1、IL‑6、IL‑17 和 TNF 的分泌;并可激活补体受体(CR)与 NOD 受体,进一步提高肠道细胞因子水平。由 NF‑κB 与 TLR 诱导的细胞因子(如 IL‑1β、IL‑6、IL‑17)还能通过激活 STAT3 通路促使 CD4(+)T 细胞增殖,并增强癌细胞的增殖、易位与转移。STAT3 激活与胰腺癌、胃癌和结直肠癌相关。
✔ 口腔细菌进入肠道会影响通透性和炎症
口腔细菌还激活 TLR4,导致肠上皮中的 Cox-2 受体激活。这导致受伤肠道增殖,并在肠道中释放促炎介质,这些促炎细胞因子与微生物一起影响肠道中的紧密连接蛋白“zonula occludens-1”和“occludin”,并导致导致肠道炎症和通透性增加。
肠上皮通透性升高促进细菌穿透并周期性加剧炎症。P. gingivalis 诱导的炎症与菌群失衡还会改变肠道代谢物谱,增加钙化风险。口源性脂多糖与 CpG DNA 作用于 TLR4/TLR9,可能联结原发性胆汁性肝硬化与原发性硬化性胆管炎的硬化进程。
口腔细菌及其副产物如何损伤胃肠道功能
Mukherjee S,et al.Crit Rev Microbiol.2025
口腔细菌与肠道中的 Toll 样受体 (TLR) 相互作用并导致促炎细胞因子(白细胞介素 (IL1、IL8)、前列腺素 (PGE2)、肿瘤坏死因子 (TNF)。一些口腔细菌还会释放挥发性硫,如硫化氢、二甲硫、二甲基二硫化物和甲硫醇,导致上皮通透性可逆增加和屏障功能丧失。
硫化氢还被证明可以通过诱导肠粘膜中的 DNA 低甲基化来增加隐窝形成和溃疡。这些炎症介质还会影响细胞粘附分子,如小带闭塞和闭塞蛋白,并增加通透性。这有助于细菌轻松进一步侵入肠道组织,增加肠道和肠道炎症中微生物菌群失调的风险。
✔ 具核梭杆菌能与P. gingivalis一起增加肠道炎症负担
具核梭杆菌(F.nucleatum) 是另一种潜在的口腔细菌,可以损害肠道上皮完整性、激活 TLR 并增加肠道通透性。研究还指出,具核梭杆菌诱导的 TLR4 激活可导致肝窦内皮细胞通过 NF-κB 激活产生更多的 TNF-α 和活性氧 (ROS),从而导致肝功能障碍和肝细胞增殖。
当具核梭杆菌激活TLR4信号传导时,Nf-kB和miRNA21表达也会升高。一项研究发现,结直肠癌患者组织中的 miRNA21 和具核梭杆菌DNA 水平较高。这些标志物表明 CRC 患者的风险更大且预后不良。具核梭杆菌还可以与牙龈假单胞菌等口腔病原体共同聚集和感染,并增加肠道组织中的炎症负荷。
!
总结与要点:
1) 关键信号轴线与级联
NF-κB 为核心炎症驱动:慢性激活贯穿 IBD、黏膜炎症到消化道肿瘤发生。
MAPK 通路被放大:受P.gingivalis入侵与 TNF 上调共同促推,连接牙周炎与肠道炎症风险。
TLR4–胰腺炎通路:TNF 改变胰腺 TLR4 表达;TLR4 触发弹性蛋白酶与肝素硫酸盐释放,破坏实质组织,形成炎-损伤正反馈。
2) 口腔致病菌的多受体串扰
含脂多糖微囊泡穿透黏膜,提升局部脂多糖负荷与免疫识别。与C5aR–TLR2串扰,上调 IL-1/6/17 与 TNF。
激活补体受体与 NOD 样受体,进一步扩增炎症网络。
这说明口源菌不仅通过 TLR4–LPS,还通过补体与胞内模式识别受体共同塑造高炎症微环境。
3) 炎症—肿瘤耦合的信号枢纽:STAT3
NF-κB/TLR 诱导因子 → STAT3 激活:IL-6、IL-1β、IL-17 驱动 STAT3,促进 CD4(+) T 细胞增殖与肿瘤相关表型(增殖、侵袭、迁移)。
疾病谱系关联:STAT3 的持续活化与胰腺癌、胃癌、CRC 的进展密切相关。
▸ 激活补体系统与胃肠道功能障碍
补体系统是由30余种可溶性蛋白和膜结合蛋白组成的精密免疫反应系统,存在于血清和组织液中,通过经典、旁路和凝集素三条途径激活,具有清除病原体、调节免疫和介导炎症等功能。
✔ 牙周细菌诱导的炎症介质可激活补体受体
牙周细菌及牙周炎产生的炎症介质可激活补体受体(CR)。牙周菌黏附于受体后大量释放 C3a、C5a(强效趋化因子),招募肠道中性粒细胞、淋巴细胞与巨噬细胞,触发吞噬并启动免疫反应。C3a/C5a 与其受体 C3aR/C5aR 结合,进一步激活先天与适应性免疫通路。
正常情况下,C5aR 在肝脏 Kupffer 细胞和星状细胞中构成性表达,其水平可随 IL‑1、IL‑6、TNF 等炎症因子上调。补体系统还可调控肠道微生物,从而影响胃肠功能与肠道稳态。
✔ 补体系统的失衡与胃肠道疾病相关
补体系统的失衡与多种胃肠道疾病相关,包括结直肠癌、溃疡性结肠炎、克罗恩病、肝纤维化、病毒性肝炎、酒精性肝病及肝缺血/再灌注损伤。
多项研究在患者肠道组织中检测到补体成分:如 UC 患者固有层与上皮基底外侧膜的 C3、IgG 强阳性;腺癌与 CD 患者小肠隐窝及绒毛‑隐窝区可见 C3、C4 沉积。还发现黏膜 C3 mRNA 升高并与 IBD 患者的 IL‑17 水平相关;IL‑17(牙周炎中升高)与上皮下肌成纤维细胞产生 C3 呈正相关。
总体上,C3、C4 水平升高与溃疡性结肠炎、克罗恩病病情严重度相关。
✔ 口腔病原体可加剧肠道炎症与失衡
基于现有证据,补体经典通路在溃疡性结肠炎(UC)患者的上皮细胞中更为活跃,而替代通路在克罗恩病(CD)患者中更显著。CD 患者组织中可检测到 C4 mRNA;IBD 患者结肠黏膜 C3 mRNA 的升高与 IL‑17 mRNA 呈正相关。免疫组化显示,暴发性与急性肝炎患者坏死区周围存在 MAC 沉积,提示补体参与肝损伤发病机制。
牙周炎诱导的 IgG 可在 UC 上皮细胞触发经典通路,致 C3b 与 MAC 沉积。口腔病原体(如 P. gingivalis)可下调 CR3a/CR5a 以逃逸免疫,进而加剧肠道炎症与失衡;其还可通过赋予 C5 转化酶样活性并促凝血酶原激活,裂解 C5 生成 C5a。
通过 C5a 介导的途径,牙龈蛋白酶诱导 M1 巨噬细胞极化,促进P.gingivalis感染扩散。P.gingivalis 介导的 C5a‑C5aR 激活增强肠道 Gi 依赖的细胞内 Ca2+ 信号,协同放大其微弱的 cAMP 反应,提升 TLR2 激活与促炎因子产生;持续高 cAMP 还削弱 NO 杀菌效应,并激活 PKA 使 GSK‑3 失活。C5aR‑TLR2 串扰除抑制 TLR2 诱导的 IL‑12p70 外,还上调 IL‑1、IL‑6、IL‑17、TNF,推动胃肠黏膜炎症。
类似地,Interpain A(InpA)可激活血清 C1 复合物,使 C1q 沉积于菌体表面;中间普雷沃氏菌的半胱氨酸蛋白酶 Interpain A(InpA)可裂解 C3,释放过敏毒素 C3a,提升局部与全身炎症负荷。
牙周病原体,尤其是牙龈卟啉单胞菌(P.gingivalis),可上调共刺激分子 CD80/CD86,激活多种T细胞亚群。牙周炎触发的补体激活同时诱导Th1与Th2反应:前者促释 IL‑12、IL‑1、IFN、TNF、IL‑18,后者促释 IL‑4、IL‑5、IL‑13。
这些细胞因子激活多类免疫细胞,包括Th细胞、T 抑制细胞、Treg 及抗原呈递细胞(巨噬细胞、树突状细胞)。Th 细胞促进浆细胞分化,产生IgG、IgA、IgM;Th1 为 IFN‑γ 等介质的主要来源,有助于清除肠道内的细胞内病原体。Th 细胞还支持生发中心 B 细胞分化与高亲和力抗体(含肠道 IgA)生成。肠黏膜富含非常规 T 细胞(γδ T、NKT、MAIT),共同维持屏障功能与免疫稳态。
▸ Th17轴:连接牙周炎与肠黏膜炎症的关键
✔ 发炎的牙周组织会产生大量Th17影响炎症性肠病风险
Th17 细胞被视为肠道功能障碍的关键介质。发炎的牙周组织大量产生 Th17,提升其体循环水平。P.gingivalis 可经 TLR2/4 与 RORγt 促进 IL‑17、IL‑1β、IL‑6、IL‑23 分泌,增强 Th17 分化;Th17 通路激活进一步提升肠黏膜中IL‑1β、IL‑6、IL‑17、IL‑22、IL‑23,增加活动性UC与CD风险。
IL‑17 升高及 RORC2 mRNA 上调还促进血栓素样蛋白 TSP‑1 释放,关联 IBD/UC/CD 风险上升。P.gingivalis‑LPS 通过增强单核细胞 δ‑样配体 4 表达放大 Th17 反应,促炎并促肿瘤发生;其牙龈蛋白酶可直接诱导 T 细胞 CD69/CD25 表达并驱动 IL‑17 产生,还可通过激活缓激肽 B2 受体或蛋白酶激活受体 2 引发 IL‑17 反应。
相反,P.gingivalis 亦可经 TLR4 下调 Treg 转录因子(Foxp3、TGF‑β、IL‑10)。UC 与 CD 患者的炎症黏膜中 IL‑17 mRNA 明显升高。P. gingivalis 蛋白酶还能降解驱动 Th1/Th17 的细胞因子,以获取营养并助长其他肠道微生物。除P.gingivalis 外,肠杆菌与克雷伯菌等口腔菌在肠道异位定植同样与 Th17/Th1 积累相关;研究发现,肺炎克雷伯菌可通过口腔‑肠道迁移显著增强Th1反应。
▸ 口腔炎症跨黏膜迁移驱动肠道炎症
T细胞介导的细胞因子可加重黏膜炎症与胃肠通透性,改变胃动力、延迟胃排空,并在IBD、CD、UC 中引发结肠症状;同时提升胃癌与肝细胞癌(HCC)风险。免疫组化研究显示,IBD/UC/CD 患者的炎症黏膜中 CD68 阳性细胞、Th17 与 IL‑17 表达升高;IBD 患者黏膜中由Th17共产生的IFN‑γ约为健康者的5.5倍。
✔ 口腔炎症会通过T细胞影响肠道菌群及炎症
口腔病原体可激活Th17,局部产生的Th17经口腔引流淋巴结迁移至肠道;T细胞在肠系膜淋巴结(MLN)获得肠道归巢“印记”,依赖 MAdCAM‑1 与 CCL25 通过血循环进入肠道。由此,口腔炎症可产生口源性致病反应性 T 细胞,这些细胞迁移至肠道后激活肠道菌群并诱发炎症。
口腔致病菌通常不定植于健康个体胃肠道;其异位定植需要破坏常驻微生物群的定植抵抗。肠道炎症削弱这种抵抗力,使口腔菌有机会取代本地菌群;肠杆菌与克雷伯菌的定植与 Th17/Th1 积累增加相关。小鼠实验亦证实,口腔炎症期诱导的 Th17 细胞可迁移至肠道并触发肠炎。
▸ 口腔致病菌进入肠道激活肠道炎症
连接牙周病原体与肠道疾病的另一机制,是口腔致病菌迁移入肠并被激活,从而推动口腔 Th17 TEM 向产生 IFN‑γ 的 Th17/Th1(致病性 Th17)转化,进而放大肠道炎症并激活肠道内已定植的口源微生物群,加剧结肠炎与其他胃肠病。证据显示,牙周炎期间出现的口源致病性T细胞具致结肠性,可能是多种胃肠道疾病的诱因。
Mukherjee S,et al.Crit Rev Microbiol.2025
✔ SFB与牙周菌对肠道 Th17/Treg 轴的影响
发炎牙周组织促进口源致病性Th17的迁移,这些细胞在牙周炎过程中获得肠道归巢受体(如 α4β7 整合素、CCR9),易位至肠黏膜后被口源菌群再激活,恶化结肠炎等胃肠道疾病。口腔致病菌的异位定植既为这些口源T细胞在肠内扩增提供抗原刺激,也可能通过诱导 IL‑1β 促进其激活与扩张。口腔细菌还能激活炎症小体并诱导 IL‑1β,在结肠炎的发生中起核心作用。
近期发现,肠道共生的分节丝状细菌(SFB)是强效的 Th17 细胞刺激物。少数研究提示,肠道内 Th17 可发生致病性转化,形成产生 IFN‑γ 的 Th1 样 CD4 T 细胞;SFB 诱导的 ex‑Th17 同样具有致病性并引发重度肠炎。
牙周病原体如何激活各种免疫细胞并增加肠道炎症
Mukherjee S,et al.Crit Rev Microbiol.2025
牙周细菌还可通过激活TLR,促进 CD4⁺ LAP⁺ 细胞释放,增强肠道 T 细胞免疫。CD4⁺ LAP⁺ 细胞为新型 Treg 亚群,表达潜伏相关肽(LAP),在潜伏 TGF‑β 复合物中起作用,阻断 TGF‑β 与受体结合,从而维持稳态并抵御肠道细菌入侵。
Th17与Treg是肠黏膜最丰富的 CD4 T 细胞群之一。Th17 在 TGF‑β 与 IL‑6 共同作用下经 RORγt 诱导,关键在于防御肠道真菌与细菌,并通过分泌 IL‑17/IL‑22 维持稳态;其异常活化与多种肠道自身免疫病相关。CD25⁺Foxp3⁺ Treg 则依赖 IL‑10 与 TGF‑β 发挥不可替代的稳态维持作用。
牙周炎产生的促炎细胞因子(IL‑1、IL‑6、IL‑8、TNF)进入肝脏,诱导多种急性期蛋白(APP)生成与释放,包括C-反应蛋白(CRP)、纤维蛋白原、五联蛋白、α‑1 酸性糖蛋白、α‑1 蛋白酶抑制剂、α‑1 抗胰凝乳蛋白酶和结合珠蛋白。
▸ 急性期蛋白与炎症
APP入血与促炎细胞因子协同,增强全身氧化应激与炎症。牙周炎被视为 APP 升高的风险因素:与无牙周炎者相比,严重牙周炎或牙列缺失者CRP升高约三分之一;牙周炎患者 CRP为健康者约两倍。
✔ 克罗恩病、炎症性肠病患者中急性期蛋白升高
克罗恩病、炎症性肠病、胃炎及胰腺癌患者亦常见 CRP 升高;在克罗恩病中,重度病例的血清 CRP 高于轻中度,提示牙周炎相关 CRP 增加或提高 CD、UC 风险。CRP可结合白细胞Fcγ受体(FcγR)激活免疫细胞并促进 IgG 产生,连接先天与适应性免疫;在钙存在下与细菌多糖结合后可激活补体并促进吞噬。
升高的 APP,尤其C-反应蛋白,还可刺激肠上皮与实质组织中的中性粒细胞、淋巴细胞和巨噬细胞。在 C3a、C5a 参与下,CRP 与细菌多糖结合,增加中性粒细胞浸润并放大全噬作用,提升肠道损伤与炎症风险。CRP 还能识别某些革兰阳性口腔菌的病原相关组分与受损细胞壁,进一步加剧炎症与氧化应激。
除 CRP 外,纤维蛋白原亦在牙周炎时沉积于肠道;牙周炎上调肠组织促炎介质,促进富含纤维蛋白的微血栓形成。APP 与促炎介质还可促使肝细胞增殖并诱发纤维化进程。
▸ 牙周炎影响炎症介质的产生
✔ 牙周病原体增加促炎介质导致肠道炎症
研究发现,牙周病原体可增加促炎介质(如IL-1、IL-6、TNF-α)的释放,从而激活肝细胞释放 CRP 和纤维蛋白原。此外,还观察到“455G/A 基因多态性”与β-纤维蛋白原基因启动子中纤维蛋白原水平增加之间的关联。
纤维蛋白原作为多种细胞(如白细胞、内皮细胞、血小板、成纤维细胞和平滑肌细胞)表面受体(VE-钙粘蛋白、ICAM-1、αIIbβ3、α5β1、αVβ3、αMβ2 和 αXβ2)的配体,其激活促进了肠道局部炎症与组织损伤。
牙周炎诱导的细胞因子和内毒素(如 LPS 和外膜蛋白)共同激活重要的急性期蛋白Pentraxins的释放。Pentraxins 可通过多种细胞因子激活巨噬细胞、内皮细胞、髓系细胞和树突状细胞。PTX3 是一种 TNF 刺激基因,能够诱导细胞增殖、胃炎症和细胞损伤,并与树突状细胞和巨噬细胞上的补体 C1q 相互作用,激活补体系统经典途径。
PTX3 水平的增加与溃疡性结肠炎(UC)和克罗恩病(CD)的风险上升相关。活动性UC患者的 PTX3 水平高于健康个体和非活动性UC患者,表明 PTX3 存在于肠道隐窝脓肿中的中性粒细胞中。PTX3 的表达主要在 UC 患者的结肠黏膜中,伴随中性粒细胞招募。炎症反应高组织学分级中,表达 PTX3 的细胞及炎症中性粒细胞数量增加,表明 PTX3 的表达与结肠组织对炎症的反应相关。研究发现,PTX3 蛋白可能促进 UC 患者发炎结肠组织中的细胞介导的免疫反应,尤其在隐窝脓肿病变中。
✔ 牙周炎诱导炎性小体激活
炎症小体是先天免疫系统中的多聚体蛋白结构,能够调节细胞死亡并诱导炎症,以应对源自宿主蛋白的感染性微生物和分子。
注:炎症小体的传感器分子涵盖多个模式识别受体(PRR)家族,包括核苷酸结合结构域和富含亮氨酸的重复蛋白(NLR, 即 NOD 样受体)。多种炎症小体以其激活的传感器命名,包括 NLRP1、NLRP3、NLRP4、NLRP6、NLRP12、NLRC4、AIM2 和 RIG-I 样受体。这些炎症小体与多种肠道炎症性疾病相关。
炎症小体可由多种因素激发,如慢性感染(如牙周炎)、组织损伤或代谢失衡。牙周细菌(如牙龈卟啉单胞菌、A.actinomycetemcomitans和F.nucleatum)被认为是炎症小体的有效激活剂,这些细菌通过与宿主上皮细胞上的 PRR 相互作用,激活 NLRP 信号通路,从而导致炎症小体形成。其中 NLRP3 是肠道稳态的重要调节因子。
NLRP3 的激活促使半胱天冬酶1活化,从而引发白细胞介素1β(IL-1β)和 IL-18 的分泌。这两种细胞因子的升高与炎症性肠病和肠道肿瘤的风险增加相关,炎症小体介导的 IL-1β 分泌在共生致病性 IBD 的发病机制中具有核心作用。众多研究已确认 NLRP3 炎性小体与牙周炎的强相关性,进一步证明了牙周炎与胃肠道疾病之间的联系。
中枢神经系统(CNS)通过下丘脑-垂体轴(HPA)连接肠道。多种神经肽,如P物质、血管活性肠肽(VIP)、神经激肽A(NKA)、激肽原和速激肽,形成肠神经系统(ENS)、中枢神经系统和肠道之间的主要联系。
这些神经肽不仅作为细胞内信号分子,直接影响肠道中免疫球蛋白(IgA、IgG 和 IgM)的产生,还与其相应的受体(如 G 蛋白偶联受体、神经激肽(NK 1、2 和 3)受体)结合,增加细胞因子(如 IL-1β、IL-6、IL-8 和 TNF-α)的产生。与炎症介质共同激活后,神经肽可增强淋巴细胞的有丝分裂、趋化性、吞噬作用、中性粒细胞溶酶体释放、迁移及肠道免疫效应细胞的归巢模式。
牙周组织与中枢神经系统和肠道相连
Mukherjee S,et al.Crit Rev Microbiol.2025
中枢神经系统(CNS)通过下丘脑-垂体轴(HPA)与肠道相连。各种神经肽,如P物质、血管活性肠肽 (VIP)、降钙素基因相关肽、神经激肽 A (NKA)、激肽原和速激肽,是肠神经系统 (ENS)、中枢神经系统和肠道之间的主要纽带。
牙周细菌还会增加激肽原和P物质的释放。这些神经肽影响肠神经系统(迷走神经和肠系膜神经),并影响肠道活动度、胃酸分泌和炎症介质的释放。这些神经肽充当细胞内信号分子,直接影响免疫球蛋白的产生、淋巴细胞有丝分裂发生、趋化性、吞噬作用、中性粒细胞溶酶体释放和迁移以及肠道中免疫效应细胞的归巢模式。
▸ 肠道神经肽与微生物的相互作用
当神经肽在肠道神经末梢释放时,它们会扩散到周围的肌肉、上皮、内皮和免疫细胞,导致肠/结肠粘膜的炎症。研究发现,在肠道炎症和炎症性肠病患者中,结肠神经损伤以及粘膜神经支配和神经肽表达的变化显著。
UC 和 CD 患者的结肠组织和神经纤维中都观察到 P 物质的表达增加。IBD 还会影响肠道的运动,P 物质及神经激肽 1 受体(NK1)在这一过程中发挥作用。多项证据表明,P 物质、NKA、降钙素基因相关肽和 VIP 与肠道运动变化、肠道过敏反应、感染、创伤和压力相关。
✔ 肠道微生物群可以合成多巴胺、血清素等神经肽
此外,肠道中的一些微生物如肠球菌、念珠菌、大肠杆菌和链球菌能够合成神经肽,例如 5-羟色胺;酵母菌属、芽孢杆菌属和大肠杆菌属可产生多巴胺或去甲肾上腺素;乳酸杆菌属则合成乙酰胆碱,以及 γ-氨基丁酸(GABA),由乳酸杆菌属和双歧杆菌属产生。
微生物衍生的多巴胺会进入肠腔,影响结肠的吸收能力。此外,肠道中的乳酸杆菌、拟杆菌、幽门螺杆菌、大肠杆菌和念珠菌也分泌与食欲调节相关的蛋白质。同时,针对 NPY、瘦素、α-黑色素刺激激素、生长素释放肽、刺豚鼠相关蛋白(AgRP)及其他神经肽/肽的 IgG 和 IgA 自身抗体也参与了食欲控制。
✔ 牙周病原体会增加神经肽分泌导致肠道炎症
牙周病原体进入肠道也会增加各种神经肽的分泌,特别是 P 物质、激肽和 VIP。发炎的牙周组织是激肽(激肽原)的增加来源。牙周炎症期间释放的激肽原被降解形成缓激肽,从而加剧了局部和全身炎症过程。
缓激肽的释放导致血管舒张,进而导致血浆外渗和肠道中其他介质的释放,特别是 P 物质和降钙素基因相关肽。牙周炎期间释放的 P 物质进入系统循环,这可以上调缺氧诱导因子1α(HIF-1α)。HIF-1α调节细胞对低氧水平的适应,创造缺氧微环境,并改变肠道屏障的功能。
注:在慢性缺氧中,HIF-1α 及其一些靶基因产物(如 iNOS、COX-2、IL-6 和 IL-8)被激活,导致肠道炎症增加、免疫改变和细胞凋亡。
研究还发现,牙周炎患者中其他神经肽的水平升高,例如降钙素基因相关肽、VIP、神经激肽A、激肽原和速激肽。速激肽具有促炎细胞因子样特性,速激肽分泌增加与微血管通透性增加、GIT 中血浆蛋白外渗、水肿形成、运动功能改变和肠道收缩刺激有关。 香草素受体-1 是另一种神经肽受体,在牙周期间上调,可能是牙周炎和炎症性肠病之间的关键联系。
▸ 牙周炎诱导miRNA影响胃肠道功能障碍
牙周炎会改变全身 miRNA 水平,从而影响多种肠道功能。miRNA 是一类小的非编码 RNA,负向调节蛋白质表达,并与肠道的多种生理和病理机制有关。牙周炎被认为是促使这些 miRNA 增加及诱导肠道功能障碍的潜在因素。
✔ 一些肠道疾病患者中miRNA增加
在牙周炎发作期间,由多形核细胞和单核细胞中的 TLR4 激活的核因子 kappa B(NF-κB)诱导的 miRNA-9 会增加肠粘膜通透性,进而导致水肿形成。
研究发现,一些 miRNA 在肠道疾病患者中存在差异。例如,miRNA-155 在牙周病和肝病患者中均有增加,参与了巨噬细胞中的抗原呈递和TNF通路的激活。
✔ miRNA 的异常表达会导致多种疾病
miRNA 的异常表达会导致先天和适应性免疫反应中多个细胞过程的失调。这些 miRNA 不仅在合成它们的细胞中发挥作用,还可以在细胞外与脂质和蛋白质结合。它们能够在全身循环中传递信号,改变受体细胞的基因表达。发炎的牙周组织中产生的 miRNA 可以进入血液循环,导致多种全身性疾病。
注:与牙周炎相关的常见miRNA包括miRNA-9、miRNA-155、miRNA-203a、miRNA-147、miRNA-182、miRNA-183、miRNA-664a、miRNA-501和miRNA-21。
这些 miRNA 在与炎症性肠病、慢性肝炎、非酒精性脂肪肝以及肠道炎症和癌症的病理生理过程中都发挥着重要作用。miRNAs 是免疫反应的关键调节因子,能够干扰肠道中特定靶基因的转录后表达。肠道 miRNA 的失调会损害组织完整性,改变屏障功能,并增加肠道炎症。
✔ 肠道炎症、癌症患者中的miRNA与健康个体存在显著差异
多项研究发现炎症性肠病患者与健康个体之间在数百种 miRNA 的谱上存在显著差异,包括儿童和成人患者、发炎和非发炎粘膜,以及疾病活动度相关的 miRNA。
IBD 中研究最多的 miRNA 之一是 miR-21,该 miRNA 在血浆中全身过度表达,并在结肠组织中局部过度表达。与健康对照相比,IBD 患者的固有层、巨噬细胞和 T 细胞亚群中 miR-21 的水平也显著增加。miR-21 与溃疡性结肠炎(UC)相关,但与克罗恩病(CD)无关,并且与疾病活动和严重程度有联系。
注:与小儿UC患者相比,成人肠道病变中 miR-21 水平显著升高。因此,miR-21 被强烈推荐作为健康与 IBD、UC 和 CD、活动期与缓解期的生物标志物。
与对照组相比,IBD 患者及结肠炎小鼠发炎粘膜中的 miR-31 水平也升高。研究表明,miR-31 直接靶向 IL-25 的表达,IL-25 是 Th1/Th17 炎症反应中的关键反调节细胞因子。研究还显示,克罗恩病患者及小鼠模型中 IL-25 与 miR-31 之间存在负相关关系。
此外,miRNA 还在多种恶性肿瘤中显示出差异表达,包括结肠癌。宿主细胞与肠道微生物群之间通过 miRNA 实现双向相互作用,miRNA 在肠上皮细胞分泌后参与塑造肠道微生物群,并在粪便中累积。反过来,宿主的 miRNA 表达也可能受到微生物衍生代谢物的影响,这些代谢物可能影响宿主的生理功能。最近的研究表明,miRNA 功能的失调与炎症性肠病的发病机制有关。
最近观察到某些细菌物种诱导其他微生物和宿主细胞死亡以获取营养,这一过程被称为“坏死毒力”或“细菌坏死性”。被杀死的细菌释放的营养物质为幸存的细菌提供了生存所需的资源,尤其在营养匮乏时。
▸ 口腔细菌影响肠道内的毒力基因
死亡细菌的增多为口腔生态系统中存活的细菌提供了丰富的营养来源(如C、N、P和Fe),并促进了生物膜的形成。死细菌的存在刺激其他口腔病原体的生长,并诱导新表型,进而上调细菌的毒力基因,造成对宿主组织的细胞毒性。
研究发现,口腔中含有大量死细菌,这些细菌为活微生物提供了营养。日常使用的漱口水和抗菌牙膏等产品导致了口腔微生物的大规模死亡,幸存细菌附近则聚集了大量的死细菌,使得病原菌能够利用这些微生物残体作为生长营养。
✔ 牙龈卟啉单胞菌的毒力基因在死细菌的存在下显著增加
在不同种类的死口腔细菌存在下,牙周病原体展现出坏死性生长。死细菌的存在促进了多物种生物膜中一些牙周病原体的生长,特别是“P.intermedia”和“牙龈卟啉单胞菌”的毒力基因在死细菌存在的情况下显著增加。
口腔中的死细菌还通过吞咽唾液进入肠道,刺激肠道内的各种病原体,导致新表型和细菌毒力的上调。
✔ 毒力基因上调可能导致肠道生态失调
研究指出,当可用于一个活细胞的死细菌数量达到至少10个时,P.gingivalis和P.intermedia显示出显著的生长增加。同时,研究还发现,在死亡的P.intermedia存在的情况下,牙龈卟啉单胞菌的牙龈蛋白酶基因 rgpA、rgpB 和 kgp 被上调,其表达增加可能促进了肠道细菌的进入、存活,导致严重的炎症和生态失调。
▸ 硫化物的释放与胃肠道功能障碍
食物颗粒的微生物降解会产生挥发性硫化合物(VSC),其中与口臭最相关的包括甲硫醇(CH3SH)、硫化氢(H2S)、二甲基硫化物((CH3)2S)、吲哚、粪臭素以及多胺(如腐胺)。这些 VSC 能进入体循环,影响多种器官系统,从而引发微生物生态失调、组织和器官的代谢活动及全身性疾病。它们作为致癌物,在肿瘤发生和细胞功能中起着关键作用。
✔ 硫化氢会增加肠道通透性和炎症
硫化氢是一种遗传毒性和促炎物质,能够增加肠道上皮的通透性并导致屏障功能丧失。研究表明,硫化氢可通过诱导肠粘膜中的 DNA 低甲基化来促进隐窝形成。过量的硫化氢会导致其在肠道内清除减少,从而促成溶酶体定植,成为溃疡性结肠炎(UC)的病因。硫化氢破坏了肠上皮细胞的凋亡、增殖和分化之间的微妙平衡。
硫化氢的增加还会影响结肠中罗丹酶(RHOD)和硫醇甲基转移酶(TMT)的功能,这些酶在去除硫化氢中发挥重要作用,并与溃疡性结肠炎的发病密切相关。
此外,硫化氢刺激 IL-10 的产生,同时抑制促炎细胞因子(如 IL-1β、IL-6、IL-8、IL-18、TNF-α 和 IFN-γ)。多项研究表明,IL-10 与炎症性肠病(IBD)之间存在关系,且 IL-10 分泌不足会加重 IBD 的炎症。硫化氢通过血管舒张增加血流量,以保护肠道粘膜,减少因胆汁、酸和消化酶等刺激物引起的损伤,并促进损伤后的组织修复。
牙周炎绝非局限于口腔的“局部炎症”。通过口腔—肠道轴,它能够持续重塑微生态、扰动免疫网络,并深刻牵动全身稳态,尤其与多种胃肠道功能障碍密切相关。
实践上,建议形成“口腔端—肠道端”的协同策略:
口腔端:规范的牙周治疗与维护、个体化生物膜管理、温和而精准的抗菌与抗炎方案,以降低系统性炎症负荷。
肠道端:基于微生态的综合干预(定向益生元/益生菌/合生元、黏膜营养支持如丁酸盐、个体化低硫或低FODMAP饮食),促进屏障修复与免疫重建,减少复发与并发症。
警示:避免非选择性、强力抗菌导致的“生态反噬”,坚持精准与生态友好的干预原则。
当我们以微生态与免疫稳态为框架重塑诊疗范式时,牙周炎将不再只是口腔科的“老问题”,而有望成为预防与干预消化系统疾病以及多种慢性全身性疾病的关键突破口。
主要参考文献
Mukherjee S, Chopra A, Karmakar S, Bhat SG. Periodontitis increases the risk of gastrointestinal dysfunction: an update on the plausible pathogenic molecular mechanisms. Crit Rev Microbiol. 2025 Feb;51(1):187-217.
Alarcón P, González M, Castro É. Rol de la microbiota gastrointestinal en la regulación de la respuesta inmune [The role of gut microbiota in the regulation of the immune response]. Rev Med Chil. 2016 Jul;144(7):910-6. Spanish.
Albuquerque-Souza E, Sahingur SE. Periodontitis, chronic liver diseases, and the emerging oral-gut-liver axis. Periodontol 2000. 2022 Jun;89(1):125-141.
Altaf-Ul-Amin M, Karim MB, Hu P, Ono N, Kanaya S. Discovery of inflammatory bowel disease-associated miRNAs using a novel bipartite clustering approach. BMC Med Genomics. 2020 Feb 24;13(Suppl 3):10.
Ansari SA, Iqbal MUN, Khan TA, Kazmi SU. Association of oral Helicobacter pylori with gastric complications. Life Sci. 2018 Jul 15;205:125-130.
Atarashi K, Suda W, Luo C, Kawaguchi T, Motoo I, Narushima S, Kiguchi Y, Yasuma K, Watanabe E, Tanoue T, Thaiss CA, Sato M, Toyooka K, Said HS, Yamagami H, Rice SA, Gevers D, Johnson RC, Segre JA, Chen K, Kolls JK, Elinav E, Morita H, Xavier RJ, Hattori M, Honda K. Ectopic colonization of oral bacteria in the intestine drives TH1 cell induction and inflammation. Science. 2017 Oct 20;358(6361):359-365.
Berkovich L, Gerber M, Katzav A, Kidron D, Avital S. NF-kappa B expression in resected specimen of colonic cancer is higher compared to its expression in inflammatory bowel diseases and polyps. Sci Rep. 2022 Oct 5;12(1):16645.
Bunte K, Beikler T. Th17 Cells and the IL-23/IL-17 Axis in the Pathogenesis of Periodontitis and Immune-Mediated Inflammatory Diseases. Int J Mol Sci. 2019 Jul 10;20(14):3394.
谷禾健康
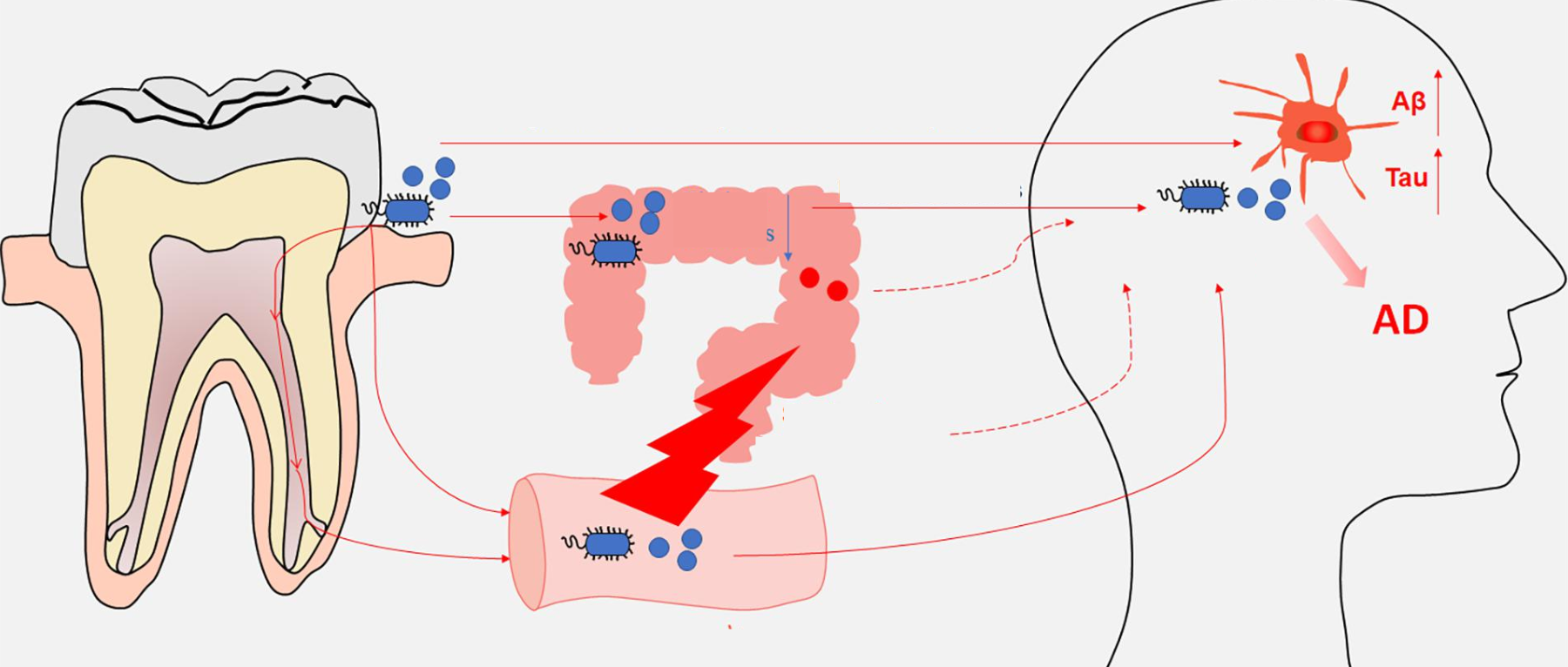
在个体中,每个微生物栖息地都表现出独特的微生物种群模式。迄今为止,关于微生物组相关疾病的研究主要集中在器官特异性微生物组上。然而,器官间的微生物网络正逐渐成为生理功能和病理过程中的重要调节因子和治疗机会。
在正常情况下,人体维持动态平衡,各个身体部位的微生物可以通过直接相互作用或间接作用于系统循环中的炎性物质、细胞因子和代谢物来相互影响。在这其中,口腔和肠道是人体中两个最为重要的微生物栖息地,它们在微生物组相关疾病中起着关键的作用。
近年来,随着网络的发展和生活水平的提高,大众对心理健康产生了极大关注,同时精神类疾病也面临巨大挑战,患病率高、致残率高、治疗率低。许多患者无法获得及时有效的救治,导致病情日益严重。药物治疗只能暂时缓解症状,容易出现复发,甚至形成对药物的依赖,带来更加严重的后果。因此,对于人体微生物与精神健康之间的研究越来越多,尤其是以肠道菌群为研究靶点,探索和验证以肠道菌群为靶点治疗精神疾病的潜力。
此外,大量高质量的研究证据以及实践检测发现,精神疾病往往与功能性胃肠病共存,并可能相互影响和形成负向循环,其共同的病理生理基础是“菌-肠-脑轴”的异常互动。例如,精神疾病患者通常会出现胃肠道症状,特别是腹疼痛、饱胀、恶心、反酸、消化不良和腹泻等,以至于他们会在消化内科或外科咨询就诊。反过来,功能性胃肠疾病患者则伴随着睡眠障碍、社交障碍、焦虑和抑郁等症状,他们将前往心理科寻求帮助。同时,研究也发现患有精神类疾病的人除了胃肠道症状外,常常还伴有口腔问题,如牙周病或口臭,而患有牙周炎或牙周病的人更容易出现认知或精神障碍。
目前,在功能性胃肠病、口腔疾病与精神疾病的临床诊疗中存在一些问题,医患双方对于其临床表现的认知和重视程度不高,对病理生理机制的理解不够全面,对干预方式的整体观念和综合视角不足,导致目前该类疾病的疗效不理想。急需让精神疾病患者和医务工作者了解这些相关联系,并在治疗过程中予以关注。
在讨论和传播关于脑肠轴与精神疾病相关的知识和科普的基础上,本文主要拓展了对于口-肠轴或口-肠-脑轴在精神健康障碍中的重要性的理解,尤其是探讨了基于口肠微生物群的联合治疗神经精神疾病的解决方案和预防措施等。
口腔是继肠道之后微生物组的第二大定植区。此外,它还是呼吸道和消化道的门户。口腔微生物群的改变可能导致或预示各种口腔和全身疾病。
▼
食物的消化很少发生在口腔中。然而,通过咀嚼或咀嚼的过程,食物才能很好的通过上消化道运输到胃和小肠。咀嚼是食物经历的第一个机械过程。咀嚼时下颌的运动是由咀嚼肌(咬肌、颞肌、翼内肌、翼外肌和颊肌)。包围和支撑牙齿的牙周膜的敏感性,而不是咀嚼肌肉的力量,决定了咬合的力量。
理论上来说,咀嚼对于充分消化来说并不是必需的,但是咀嚼对于吞咽和运输又有很大的影响,从这个意义上说咀嚼确实有助于消化,因为它可以将食物切成小颗粒并将其与唾液腺分泌的唾液混合。唾液润滑和润湿干燥的食物,而咀嚼则使唾液分布在整个食物团中。舌头抵住硬腭和脸颊的运动有助于形成圆形的食物团。
嘴唇和脸颊
嘴唇是围绕嘴的两个肉质褶皱,外部由皮肤组成,内部有粘膜。粘膜含粘液分泌腺,它们与唾液一起确保言语和咀嚼的充分润滑。
脸颊,即嘴的两侧,与嘴唇连续,具有相似的结构。脸颊的皮下组织(皮肤下的组织)有一个明显的脂肪垫;这种垫对于婴儿来说特别大,被称为吸吮垫。在每个脸颊的内表面上,与第二上臼齿相对的地方有一个轻微的隆起,标志着腮腺管的开口,从位于耳朵前面的腮腺唾液腺引出。在这个腺体的后面有四到五个分泌粘液的腺体,其导管在最后一颗臼齿的对面打开。
口腔顶部
口腔顶部呈凹形,由硬质和软质形成上颚。硬腭由两块腭骨的水平部分和上颌骨或上颌的腭部分形成。硬腭覆盖着厚厚的、略显苍白的粘膜,该粘膜与牙龈连续,并通过坚固的纤维组织与上颌骨和腭骨结合。软腭与前面的硬腭是连续的。其后面与覆盖鼻腔底部的粘膜连续。软腭由坚固、薄的纤维片、腭腱膜、舌腭肌和咽腭肌组成。
口腔底
只有当舌头抬起时才能看到口底。中线是一个突出的、升高的粘膜皱襞(舌系带)将每个嘴唇与牙龈结合在一起,其两侧都有一个轻微的褶皱,称为“舌系带”舌下乳头,下颌下唾液腺导管从中开口。从每个舌下乳头向外和向后延伸的是一个脊(舌下皱襞),标志着舌下(舌下)唾液腺的上边缘,该腺体的大部分导管都通向此处。
牙龈
牙龈由粘膜组成,粘膜通过厚纤维组织与颌骨周围的膜连接。牙龈膜上升,在每颗牙齿的牙冠基部(暴露部分)周围形成一个颈圈。牙龈组织富含血管,接收来自牙龈的分支肺泡动脉;这些血管由于与牙槽或牙槽的关系而被称为牙槽,也供应牙齿和上颌和下颌的松质骨,牙齿位于其中。
牙齿
牙齿是口腔中坚硬的白色结构。不同脊椎动物的牙齿通常用于咀嚼,有时是专门化的牙齿。咀嚼对于食肉动物来说并不像对于草食动物那么重要。人类是杂食动物(吃植物和动物组织),其牙齿在功能和结构上属于食肉动物和食草动物的牙齿所达到的极端专业化之间。
每颗牙齿有牙冠和压根。它们具有不同的功能。口腔的不同部位以及不同动物的牙冠和牙根的形状各不相同。下颌一侧的牙齿本质上是另一侧牙齿的镜像。上牙与下牙不同,但又互补。
舌头
舌头是位于口底的肌肉器官,是一个极其灵活的结构,是言语、咀嚼和吞咽等运动功能的重要辅助器官,也是口腔微生物聚集的地方。它与脸颊一起,能够引导和保持食物在上牙和下牙之间,直到咀嚼完成。舌头的运动有助于在口腔内产生负压,从而使婴儿能够吸吮。作为一种外周感觉器官,舌头尤其重要,它含有一组特殊的上皮细胞,称为味蕾,将刺激从口腔传送到中枢神经系统。此外,舌头的腺体会产生一些吞咽所需的唾液。
舌头由大量交织的横纹肌组成,其中散布着脂肪。覆盖舌头的粘膜在不同区域有所不同。舌头通过其外在肌肉附着在下颌、舌骨(下颌和喉部之间的U 形骨)、颅骨、软腭和咽部。它与口腔底部和口腔相连会厌(作为喉盖的一块软骨板)由粘膜褶皱形成。
唾液腺
食物被品尝并与几组腺体分泌的唾液混合。除了许多分泌唾液的微小腺体外,还有三对主要的唾液腺:腮腺、颌下腺和舌下腺。唾液腺是最大的一对,位于面部侧面、每只耳朵的下方和前方。腮腺被包裹在鞘中,当发炎时,如腮腺炎,腮腺可以限制肿胀的程度。下颌下腺呈圆形,位于下颌骨内侧附近,位于胸骨乳突肌(下颌突出的肌肉)前面。这舌下腺直接位于覆盖舌头下方口腔底部的粘膜下方。
唾液腺中含有很多分泌细胞,分泌细胞在圆形囊中呈簇状排列,称为腺泡,附着于导管的自由分支系统。分泌细胞可以是浆液型或粘液型。后一种类型分泌粘蛋白,粘蛋白的主要成分粘液; 前者是含有淀粉酶的 水状液体。
腮腺的分泌细胞为浆液型;颌下腺,有浆液性和粘液性两种类型,浆液性细胞与粘液性细胞的数量为四比一。舌下腺的腺泡主要由粘液细胞组成。
唾液腺由自主神经系统的两个部分(交感神经和副交感神经)控制。这副交感神经 供应调节腺泡细胞的分泌并导致血管扩张。受规管的职能交感神经包括腺泡细胞的分泌、血管的收缩以及可能的肌上皮细胞的收缩。
正常情况下,无论口腔中是否有食物,唾液的分泌都是恒定的。24小时内分泌的唾液量通常为1-1.5升。当有东西接触牙龈、舌头或口腔内壁的某些区域时,或者咀嚼时发生时,唾液分泌量增加。刺激物质不一定是食物——嘴里的干沙,甚至在空嘴时移动下巴和舌头都会增加唾液流量。这种对口腔粘膜的直接刺激与唾液分泌增加的结合被称为无条件唾液反射。当一个人了解到特定的视觉、声音、气味或其他刺激通常与食物相关时,仅该刺激就足以刺激唾液流量增加。这种反应被称为条件性唾液反射。
唾液
唾液溶解一些咀嚼的食物并充当润滑剂,促进后续食物顺利通过消化道。唾液还含有一种称为淀粉酶(ptyalin)的淀粉消化酶,它可以启动酶水解过程;它将淀粉(一种含有许多连续链结合的糖分子的多糖)分解成双糖麦芽糖分子。
许多食肉动物,例如狗和猫,其唾液中没有淀粉酶;因此,他们的天然饮食中含有很少的淀粉。物质必须处于溶液中才能刺激味蕾;唾液的成分各不相同,但其主要成分是水、与血浆中常见的无机离子,以及许多有机成分,包括唾液蛋白质、游离氨基酸以及溶菌酶和淀粉酶。尽管唾液呈弱酸性,但其中所含的碳酸氢盐和磷酸盐可充当缓冲剂,并在正常条件下保持唾液的pH 值或氢离子浓度相对恒定。
唾液中碳酸氢盐、氯化物、钾和钠的浓度与其流速直接相关。碳酸氢盐浓度与血液中二氧化碳分压之间也存在直接关系。血液中氯化物的浓度从低流速时的 5 毫摩尔/升到高流速时的 70 毫摩尔/升不等。类似情况下的钠浓度从每升 5 毫摩尔到每升 100 毫摩尔不等。血液中钾的浓度通常高于血浆中的浓度,每升高达 20 毫摩尔,这就是唾液在快速流动时产生尖锐金属味的原因。
唾液的持续流动使口腔和牙齿保持湿润,并且相对清除食物残渣、脱落的上皮细胞和异物颗粒。通过去除可用作细菌培养基的物质,唾液抑制细菌的生长。唾液具有保护功能,因为溶菌酶具有溶解或溶解某些细菌的能力。因此唾液的分泌与口腔菌群构成和变化紧密。
唾液的分泌还提供了一种机制,使某些有机和无机物质可以从体内排出,包括汞、铅、碘化钾、溴化物、吗啡、乙醇以及某些抗生素,如青霉素、链霉素和金霉素。虽然唾液不是生命所必需的,但唾液的缺乏会导致许多不便,包括口腔粘膜干燥、细菌过度生长导致口腔卫生不良、味觉大大减弱以及言语困难。
▼
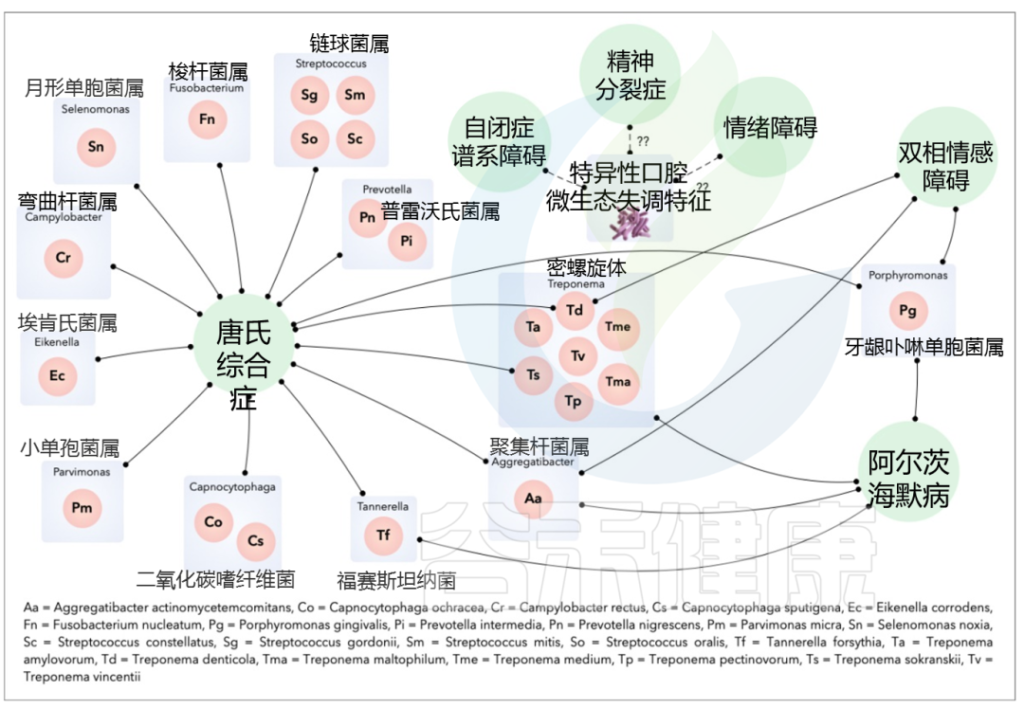
与牙周炎有关:
如普氏菌属、卟啉单胞菌属、密螺旋体属、聚集杆菌属、梭杆菌属等。
与龋齿有关:
如变形链球菌 、乳酸菌、奈瑟菌属等。
与精神障碍潜在相关的主要口腔细菌种类如下:
doi.org/10.3390/microorganisms9071450
口腔和肠道之间存在密切的解剖和生理联系。口腔和肠道都是消化系统的一部分。由于胃酸的pH值较低,恶劣的化学环境使得许多口腔细菌难以在肠道内定殖。然而,疾病、药物、衰老等各种情况都会促进口腔细菌在肠道中的定植。
▼
研究人员已经提出了细菌从口腔转移到肠道的两种可能途径:
胃肠道途径
人类每天要吞下大约1.5升唾液,这些唾液富含口腔细菌。来自牙周炎患者和健康对照者的唾液微生物可以在小鼠肠道中存活至少 24 小时,暗示口腔菌群影响肠道菌群的重要途径。然而,胃酸和碱性胆汁对口腔微生物群在肠道中的定位构成了很大的瓶颈,关于口腔微生物群是否可以通过肠内途径定植肠道存在激烈争论。最近的一项研究表明,没有证据表明口腔细菌在健康成人的远端肠道中定植。相反,另外的研究得出的结论是,至少三分之一的口腔微生物群可以解决健康成年人的肠道问题,肠癌和类风湿性关节炎患者比健康人有更多的口腔到肠道微生物传播。胃炎、炎症性肠病、结直肠癌等肠道疾病,使易位的口腔细菌在肠道内定植和扩张。
由上所述,唾液含有粘液(由水、脂质和蛋白质如粘蛋白组成),可以保护微生物群免受胃酸影响,从而在胃肠道中存活。口腔管饲与牙周炎相关的唾液可加重小鼠糖尿病模型、结肠炎、精神症状、老年痴呆症和骨质疏松症。据估计,患有严重牙周炎的患者每天会吞咽大约大量的牙龈卟啉单胞菌 (P. gingivalis),如果进入肠道定制会改变肠道菌群 。
然而,由于胃肠道的屏障功能和胃的酸性,摄入的口腔细菌很少到达并定植在健康的肠道中。但是这两道屏障也可能受损,以下三种情况下,口腔菌群可以趁机进入肠道。
方式一:肠道微生物群破坏
我们知道,肠道微生物群作为一个重要的屏障,可以阻止摄入的口腔细菌在肠道中定植,一旦健康肠道微生物群被破坏,则会导致口腔细菌在肠道的定植增加。例如,抗生素万古霉素用于治疗细菌感染,扰乱肠道微生物组成,从而为口腔细菌在肠道中定植和扩张提供便利。
方式二:胃功能不全
由于长期使用质子泵抑制剂而导致胃功能不全的患者,其口腔细菌如嗜血杆菌属、链球菌属、韦荣氏球菌属的肠道定植显著增加。
胃炎和胃手术也可能导致摄入的口腔细菌暴露于胃液的减少,研究表明,患有胃炎或接受过胃手术的人的肠道微生物组成发生了改变,特定口腔微生物组分类群的相对丰度在肠道中显著增加,如链球菌属、韦荣氏球菌属、肠杆菌科等。
方式三:某些菌耐酸
某些口腔细菌,如牙龈卟啉单胞菌,具有耐酸性,因此可以通过胃屏障进入肠道。
血液途径
当一个人患上牙周病时,牙周袋表皮的撕裂、日常的口腔卫生习惯(激烈刷牙/用牙线)、侵入性的牙齿手术等情况,都可能导致口腔细菌传播至全身循环(菌血症)。
此外,日常牙科活动(如用力咀嚼、刷牙)和牙科手术(如洗牙和牙根平整、牙齿矫正、拔牙)造成的口腔机械损伤可能会使口腔细菌扩散到体循环中。此外,牙周炎导致牙周袋血管化和牙龈溃疡,使牙周病原体很容易进入血液。血液途径可能是口腔梭杆菌到达结肠肿瘤的首选途径,而不是肠道途径。
研究表明,牙周炎引发口腔细菌传播至肝脏和脾脏。此外,口腔细菌具有入侵免疫细胞(如巨噬细胞和树突状细胞)并在其内部存活的能力,这就好像口腔细菌能够利用宿主免疫细胞作为特洛伊木马,从口腔传播到肠道粘膜。
以上是口腔菌群进入肠道的几种方式。研究发现,绝大多数口腔细菌可转移到肠道。
免疫细胞迁移路线
一些口腔细菌可以在树突状细胞和巨噬细胞等免疫细胞内存活,表明口腔细菌可能劫持宿主免疫细胞作为“木马”从口腔粘膜传播到肠道粘膜。此外,来自口腔淋巴结引流的免疫细胞可以迁移到其他淋巴组织,包括但不限于肠道。口腔致病菌反应性 T 辅助细胞 17(Th17) 可以迁移到发炎的肠道。在肠道中,口腔来源的 Th17 细胞可被易位的口腔致病菌激活并导致结肠炎的发展。
以上我们了解到口腔-肠道传播是影响肠道微生物组成的重要过程,因此可能通过改变肠道微生物群间接影响中枢神经系统功能,我们在下面展开阐述。
▼
口腔-肠道轴在正反馈回路中具有引发全身炎症的倾向。失调的口腔微生物群不仅直接引发炎症,还可以改变肠道微生物群的组成、功能和微生物代谢产物,从而导致促炎级联反应,进一步加剧口腔炎症。
口腔微生物群也有可能通过代谢产物和细菌素的释放影响肠道微生物群。在自然环境中,细菌产生具有抗菌活性的细菌素和肽,以便与其他细菌争夺营养物质。
唾液微生物组影响肠道微生物群
将重度牙周炎患者的唾液灌胃移植到小鼠体内可改变肠道菌群,肠道菌群的β多样性与对照组有显着差异,卟啉单胞菌和梭杆菌增多,阿克曼菌减少,表明唾液微生物群可以通过肠道途径改变肠道微生物群。
通过灌胃将牙周炎患者的唾液移植到患有结肠炎的小鼠体内可以加速结肠炎,并改变与炎症性肠病相关的微生物群,如Blautia、幽门螺杆菌和瘤胃球菌。
牙龈卟啉单胞菌影响肠道菌群
牙龈卟啉单胞菌是牙周炎最重要的致病菌之一。它也是研究最多的影响肠道菌群的口腔致病菌。研究牙龈卟啉单胞菌对肠道菌群的影响,首先要明确以下问题:
下面将从这三个方面进行讨论。
牙龈卟啉单胞菌定植于小鼠口腔并影响口腔微生物群
一般认为牙龈卟啉单胞菌可以在小鼠口腔内定植。接种P. gingivalis 7 天后,小鼠口腔内可检测到P. gingivalis 。在小鼠牙龈停止外用牙龈卟啉菌4周和8周后口腔内仍可检测到牙龈卟啉单胞菌DNA,提示牙龈卟啉单胞菌可在小鼠牙龈内定植增殖。
在小鼠口腔中接种牙龈卟啉单胞菌会导致可培养的共生细菌总量增加,并改变口腔微生物群的质量组成,增加口腔微生物多样性并允许潜在的机会性物种的定植。
牙龈卟啉单胞菌可以在肠道定植吗?
由于胃液和胆汁的恶劣环境,牙龈卟啉单胞菌能否在肠道定植尚不确定。为了模拟体外胃环境,将牙龈卟啉单胞菌暴露于人工胃液 (AGJ) 中。在 pH 5 下暴露于 AGJ 2 小时后,只有 1% 的牙龈卟啉单胞菌浮游细胞存活,这相当于饭后立即的 pH 值。牙龈卟啉单胞菌生物膜的形成显着提高了存活率。几乎 100% 的细胞在 pH 5 下存活。因为牙龈卟啉单胞菌在口腔内与多种细菌形成复杂的生物膜,所以这个体外实验的结果不能推导到体内。
有的研究人员试图通过使用无菌小鼠来解决这个问题。他们通过在无菌小鼠口中擦拭人类唾液,开发了人类口腔微生物群相关小鼠模型(HOMA),还通过灌胃无菌人类粪便悬浮液开发了人类微生物群相关小鼠模型(HMA)老鼠。然后,他们cohoused HOMA 和HMA 模型。与 HMA 模型相比,同居模型显示小肠中的卟啉单胞菌增加,Turicibacter减少这个结果表明卟啉单胞菌在与肠道微生物群竞争小肠定植方面发挥了关键作用。
牙龈卟啉单胞菌影响肠道菌群
大量研究表明,牙龈卟啉单胞菌可以改变肠道菌群组成, 持续时间范围为P. gingivalis口服灌胃后 2 天一次到 10 周的重复应用P. gingivalis。
大多数研究使用口服管饲,而有些人将P. gingivalis应用于口腔,一项研究使用静脉注射。三项研究报告α多样性没有显著变化,并且有两个报告称 α多样性降低。五项研究表明β多样性存在显著差异,一项研究表明β多样性没有差异。
P. gingivalis 属于拟杆菌门,在门水平上,一些研究显示拟杆菌的比例增加,而有些人则相反。厚壁菌门是肠道微生物群中的另一个主要门,一项研究显示厚壁菌门的丰度增加,以及其他显示厚壁菌门减少的研究。
有趣的是,牙龈卟啉单胞菌在野生型小鼠 (WT) 和链脲佐菌素诱导的小鼠 (STZ) 中诱导了一些肠道微生物群的相反变化。乳酸杆菌的丰度在 WT 小鼠中减少,但在 STZ 小鼠中增加。Turicibacter的丰度在 WT 小鼠中增加,但在 STZ 小鼠中减少。这表明高血糖可能会影响细菌生长并改变小鼠肠道菌群的组成。
具核梭杆菌影响肠道菌群
据报道,具核梭杆菌( F. nucleatum ) 参与牙周病和根尖病变的发展,会影响肠道微生物群。具核梭杆菌感染牙髓诱发大鼠磨牙根尖周炎后, 2周时可在肠道中检测到具核梭菌,并改变肠道菌群,证实大肠感染。
伴放线放线杆菌影响肠道菌群
伴放线放线杆菌Aggregatibacter actinomycetemcomitans (A. actinomycetemcomitans )经常在严重牙周炎中检测到,并与局部侵袭性牙周炎有关。在管理A之后。给小鼠灌胃 6 周伴随放线菌,肠道中的Turicibacter属显着减少。该属与丁酸的生产有关,丁酸盐的减少与胰岛素抵抗有关。
肠道微生物群影响口腔微生物群
由于口腔与肠道在物理上相连,一些研究人员报告说,肠道微生物群的变化也会影响口腔微生物群。发现不同类型的肠道微生物群与不同类型的口腔微生物群相关。经过长期富含脂肪的饮食,小鼠的肠道微生物群概况可分为三种类型:糖尿病抵抗型、中间型和糖尿病敏感型。只有糖尿病敏感小鼠的牙周微生物群显示出丰富的普氏菌属和坦纳氏菌属,它们是主要的牙周病原体,表明肠道微生物群和口腔微生物群存在相互作用。同样,糖尿病导致口腔微生物群变得更具致病性。高血糖发作后,口腔微生物群中肠杆菌科、气球菌、肠球菌和葡萄球菌的水平升高,这些菌群通常与牙周炎有关。
在了解口腔微生物群是如何影响精神障碍类疾病之前,我们先来看一下,口-肠轴是如何影响大脑的。
这部分内容我们分成几个部分来详细阐述:
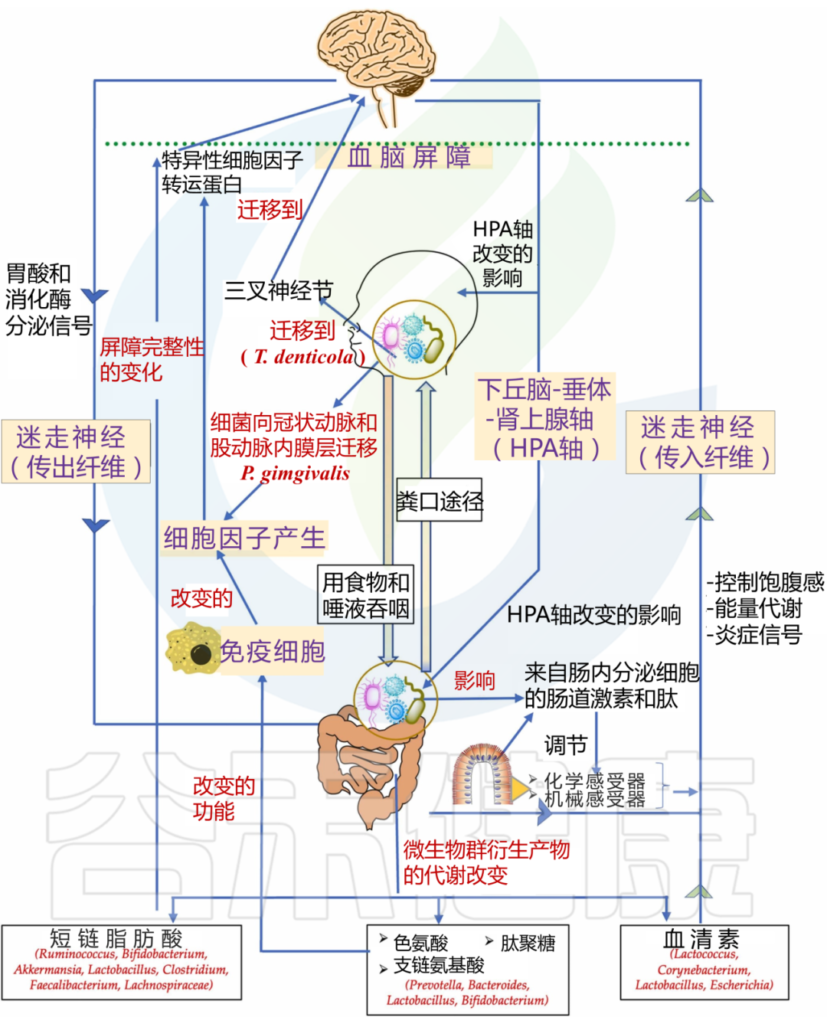
doi.org/10.1016/j.jdsr.2022.11.003
口腔微生物群如何影响大脑?
1
血液途径(细菌或其产物破坏血脑屏障)
口腔微生物群的改变可能导致炎症反应的增加,破坏血脑屏障,使得炎症介质和细菌代谢产物进入大脑,从而影响神经元的功能和存活。
如牙龈卟啉单胞菌通过血流迁移到冠状动脉和股动脉的内膜层。这种迁移可能会在体内产生急性炎症状态,导致炎性细胞因子的产生,这些细胞因子可以通过特定的细胞因子转运蛋白,穿过血脑屏障进入大脑。
2
神经途径
迷走神经和三叉神经复合体是口腔与大脑之间的重要神经连接。口腔微生物群的变化可能通过这些神经连接与中枢神经系统进行交流,影响大脑的功能和健康。
在阿尔茨海默病患者的三叉神经节和海马中发现了一种口腔细菌,即齿状密螺旋体(Treponema denticola)。这一发现在另一项针对小鼠的临床前研究中得到了支持,其中口腔T. denticola感染诱导了海马中淀粉样蛋白-β的产生。目前尚不清楚这些细菌是如何迁移到海马体的,人们认为口腔细菌可能是通过三叉神经途径到达大脑的。
牙周炎会诱发全身炎症,促炎细胞因子可以激活表达 TNF-α 和 IL-1 受体的内皮细胞,进而向紧邻脑内皮细胞的血管周围巨噬细胞发出信号。这些血管周围巨噬细胞随后与小胶质细胞通讯,从而导致小胶质细胞激活和随后的神经炎症。
牙周细菌细胞外囊泡,如外泌体,是免疫系统的有力刺激物,增加炎症负担。外泌体存在于大多数体液中,包括唾液,一项研究发现唾液中 CD9/CD81 外泌体水平降低与牙周病的发病机制有关。
因此,牙周细菌具有多种机制,可以将包括牙周炎在内的周围炎症转化为神经炎症,从而影响中枢神经系统的功能和行为。
牙周血管系统的渗透性增加导致脂多糖“泄漏”。脂多糖可激活下丘脑-垂体-肾上腺轴,从而增加应激激素和/或神经递质。这会影响肠道生理、栖息地、微生物组组成和细菌基因表达。
肠道微生物群的改变可能导致全身炎症,这不仅影响中枢神经系统,而且加剧其他炎症病理。
口腔微生物群影响和促进神经精神疾病结果的机制
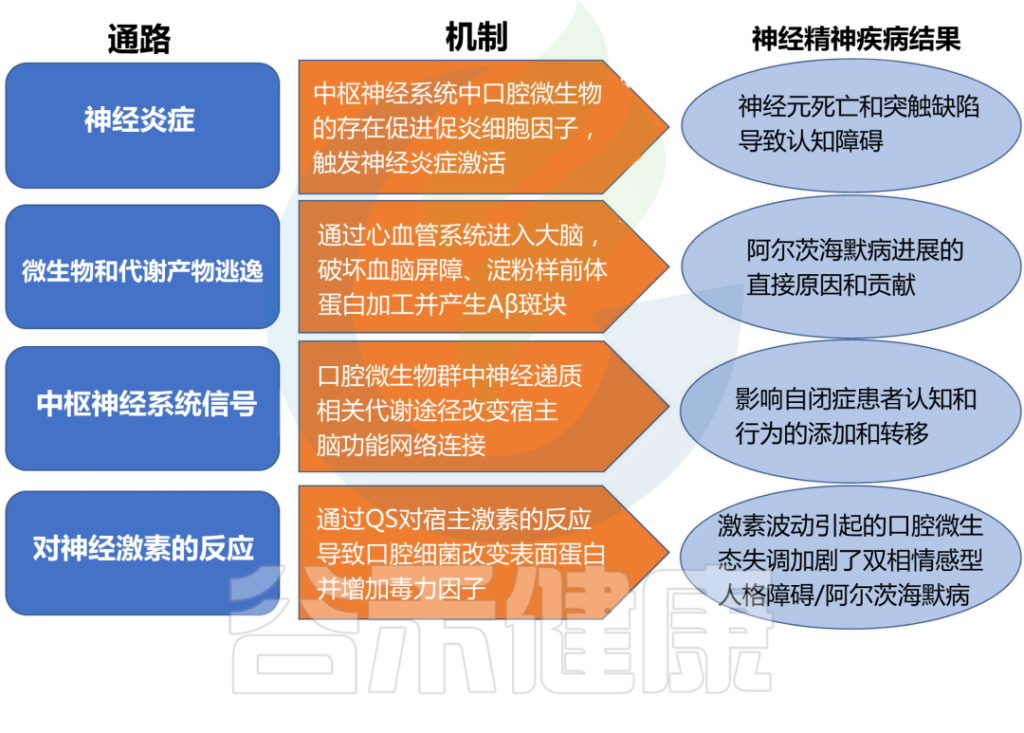
doi.org/10.3389/fpsyt.2022.810008
以上是口腔微生物群影响神经精神疾病的一些机制,口腔微生物群还可以通过肠道间接和大脑产生交流。
肠道微生物群如何影响大脑?
肠道作为“第二大脑”影响情绪和行为,大脑和肠道直接通过迷走神经和脊髓中的自主神经系统进行沟通。细菌通过迷走神经和肠神经系统传入神经元的刺激,在大脑和胃肠道微生物群之间建立直接的神经联系。
肠-脑轴的相互作用对我们的情绪和行为产生影响。肠道微生物的失衡和肠道疾病与焦虑、抑郁等精神疾病的发生和发展密切相关。
微生物群与大脑之间通过肠脑轴的分子通讯途径
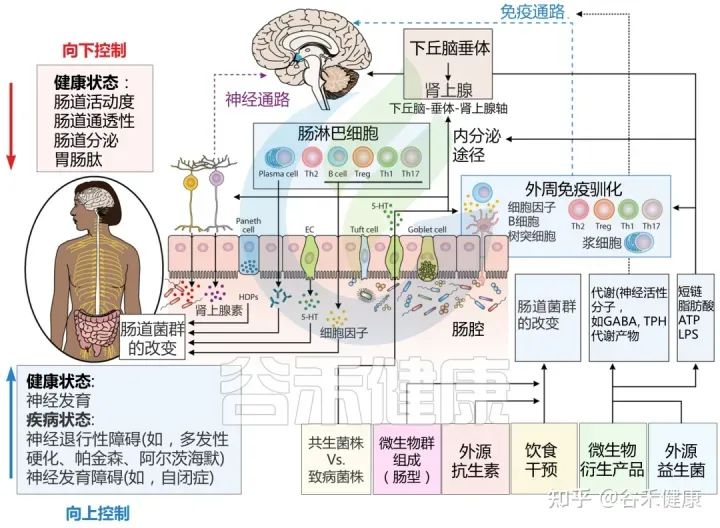
Sorboni SG, et al.,Clin Microbiol Rev. 2022
肠-脑轴的相互作用是一个复杂的系统,涉及到肠道微生物群、肠道黏膜屏障、免疫系统、神经递质和代谢产物等多种机制的相互作用和影响。这些在我们之前的很多文章已经详细阐述,此处就不展开,详见:
口腔和肠道微生物群之间的相互交流如何影响大脑?
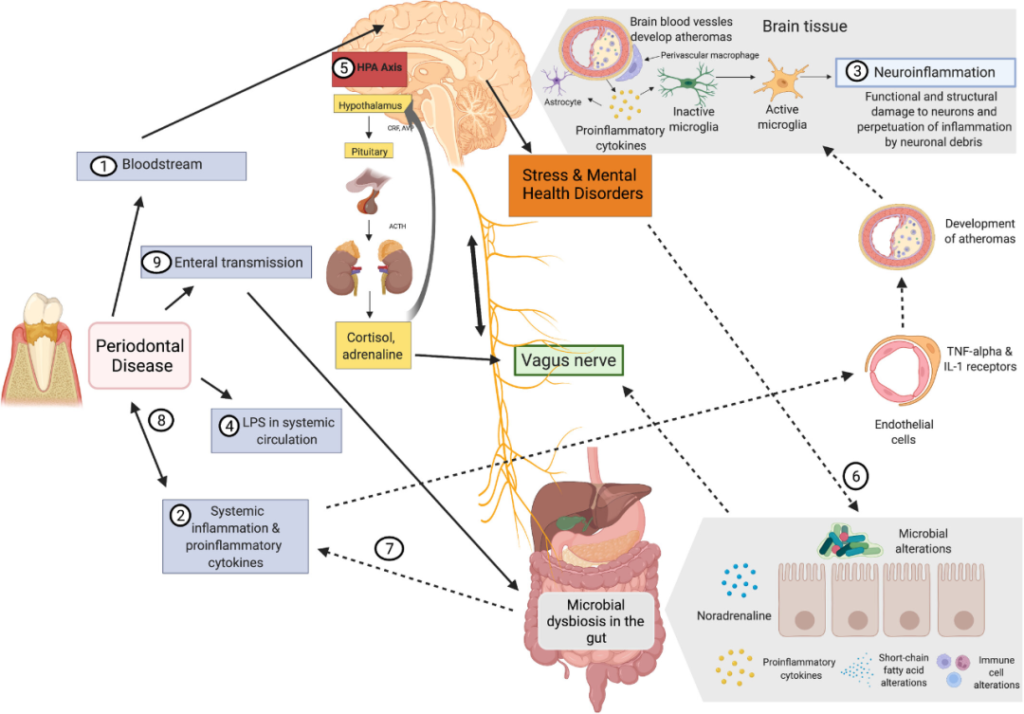
doi.org/10.1111/prd.12452
1) 牙周病原体可以通过血液和受损的血脑屏障直接到达大脑。
2) 促炎细胞因子激活内皮细胞可以间接影响中枢神经系统。
3) TNF-α和IL-1内皮受体的表达激活小胶质细胞,导致炎症。
4) 牙周血管系统通透性的增加导致脂多糖的“渗漏”。
5) 脂多糖可以激活下丘脑-垂体-肾上腺轴,从而增加应激激素和/或神经递质。
6) 这会影响肠道生理、栖息地、微生物组组成和细菌基因表达。
7) 肠道微生物组的变化可能导致进一步的全身炎症,从而增强对中枢神经系统的影响。
8) 此外,它可能通过增加炎症负担来影响牙周病。
9) 口腔细菌通过唾液传播到肠道也可能影响肠道微生物组的组成和功能。
10)激素途径,例如,神经肽Y (NPY)、糖皮质激素、胰高血糖素样肽-1 (GLP-1)、食欲素-A、瘦素,口肠菌群的变化导致这些激素稳态或受体响应,进而影响精神系统。
以上,我们可以看到,口-肠轴对于大脑,也就是心理健康来说非常重要。这也就说明了口腔健康和心理健康之间存在着很大关联。
值得注意的是,口腔-肠道微生物组轴改善了胃肠道系统的发病机理和预后的预测。荟萃分析表明,口腔微生物组的变化与胃肠道癌的风险有关,包括CRC,PDAC和HCC,这可能是早期发现的潜在指标。已经验证了PDAC特定的口腔微生物模式作为PDAC生物标志物。两种口腔细菌物种长奈瑟菌(Neisseria elongata)和 轻型链球菌(Streptococcus mitis),同时富集可以将PDAC患者与健康受试者区分开来。
龋齿、严重牙周病、牙齿脱落是主要口腔疾病。口腔健康是一个全球被低估的健康问题。
口腔健康问题带来的经济负担
2017年,全球每年所有口腔疾病的负担达到了1830万,较1990年增加了19.9%;而全球经济负担为5440亿美元,其中1870亿美元是由生产力损失造成的。
间接成本,如生产力损失,可能归因于口腔健康对社交退缩和孤立、疼痛和咀嚼功能减弱、自尊心、缺乏口腔健康意识,对口腔医生的不信任所产生的影响。
口腔健康带来的健康问题与心理障碍并存
口腔健康对一般健康有影响,有证据表明口腔健康与冠心病、呼吸系统疾病、中风和糖尿病密切相关。这些疾病在患有心理障碍的人群中常见并存。
口腔健康问题和心理问题之间关联
据报道,与普通人群相比,严重的精神障碍导致缺牙的风险高2.8倍。口腔健康不佳的预测因素和决定因素涉及心理障碍和生活方式因素,说明了心理和口腔健康中影响因素的复杂相互作用。
口腔健康状况不佳的预测因素
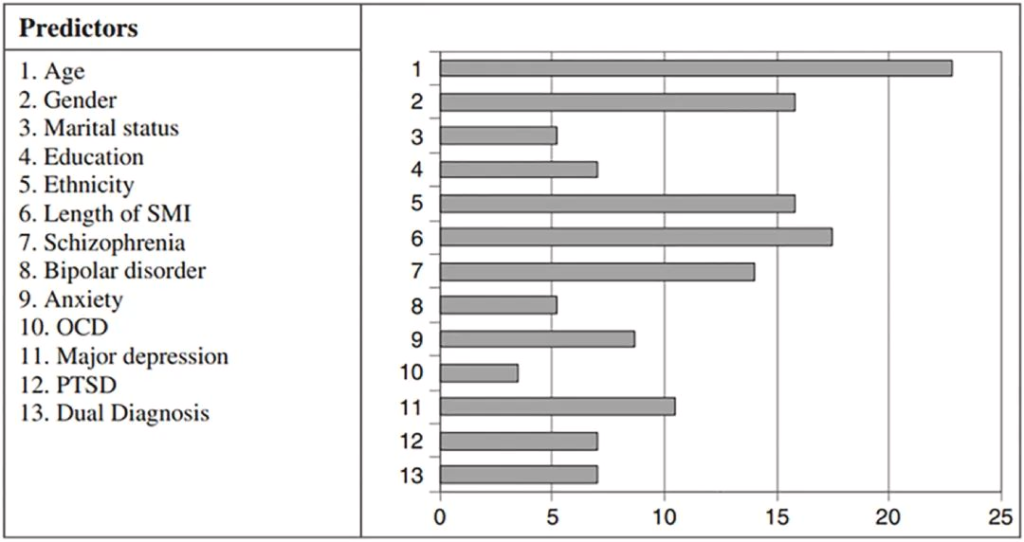
doi.org/10.1016/j.jobcr.2023.06.003
口腔健康状况不佳的决定因素
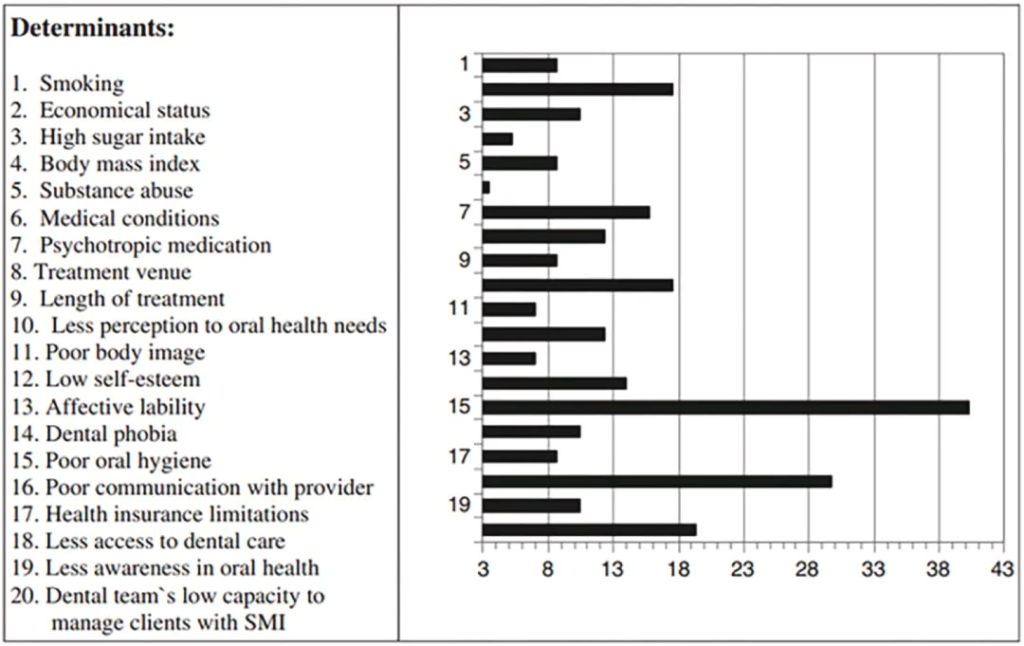
doi.org/10.1016/j.jobcr.2023.06.003
诊断口腔疾病时发现异常,应考虑是否存在精神障碍
常见的情况,如牙齿表面物质的损失,可能归因于许多基于其表现的精神障碍。
以上我们了解了口腔健康与心理健康之间的关联,接下来进一步深入探讨精神障碍与牙科疾病之间的关系。研究表明,精神障碍患者更容易出现牙科问题,而牙科疾病也可能与精神健康问题相关联。
▼
精神障碍涉及一个人的行为或心理模式;基于 DSM-5 中的标准。
最常见的疾病是抑郁症和焦虑症,影响世界人口的约 3.8%。最近,全球青少年抑郁和焦虑的患病率估计为 25-31%。心理健康状况不佳是全球日益严重的负担。这不仅仅涉及药物和住院等直接成本,还包括因失业或迅速退休而导致生产损失的收入损失。
常见的精神障碍包括抑郁症、焦虑症、躁郁症、精神分裂症、痴呆症、酒精和药物滥用障碍等。
常见的心理健康障碍及其常见症状

doi.org/10.1016/j.jobcr.2023.06.003
▼
牙周炎常见且危害较多
牙周炎是一种慢性疾病,影响牙齿结构周围的组织,伴有炎症障碍、退化,最终导致牙齿脱落。
除了牙齿脱落和随后的咀嚼功能障碍,牙周炎还影响整体健康。在全球范围内,牙周炎是最常见的疾病之一,有20-50%的人口受到影响。随着人口老龄化和越来越多的老年人选择保留天然牙齿,牙周炎的患病率预计将增加。
牙周炎是一种慢性炎症性疾病
牙周炎会使宿主全身长期暴露于促炎细胞因子和急性期蛋白中,中度至重度牙周炎患者的全身C反应蛋白水平升高。评估牙周炎全身炎症影响的研究表明,前列腺素E2、IL-1β、IL-6和TNF-α水平升高,牙周炎产生的炎症介质可以通过系统和神经途径延伸到大脑。牙周袋为大量牙周细菌进入系统循环和神经组织提供了独特的机会。
精神障碍及其与口腔疾病,特别是牙周炎的关系,在研究界越来越受到关注。其中一些关系被认为是双向的,这为未来的治疗、诊断和预防措施开辟了道路。
阿尔茨海默病
牙周炎和阿尔茨海默病之间存在显著关联
许多研究支持这种联系,并提出了几种解释,细菌移位导致全身炎症的机制似乎是合理的。
牙龈卟啉单胞菌(牙周炎的主要病原体之一)的DNA以及针对几种牙周炎相关细菌的抗体支持了这一点。
口腔微生物组通过血管、炎症/免疫、神经毒性和葡萄糖代谢途径,在已建立的生活方式因素和阿尔茨海默病风险之间是一个合理的因果中介:
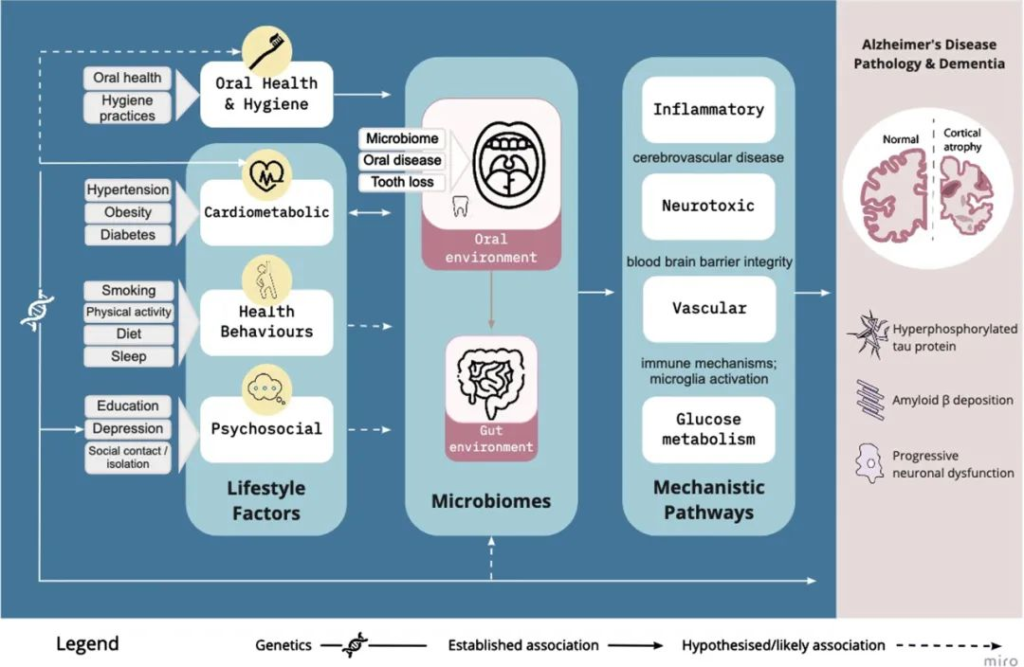
Loughman A, et al.,J Alzheimers Dis. 2023
牙周炎的严重程度与阿尔茨海默病之间存在关联
对这一证据的进一步支持归功于动物研究,其中小鼠受试者被给予活的牙龈卟啉单胞菌或其内毒素脂多糖。给药导致动物海马中学习和记忆功能明显下降,淀粉样蛋白-β斑块(一种与阿尔茨海默病相关的典型组织学发现)减少。
这些发现激发了抑制牙龈卟啉单胞菌蛋白酶的银杏蛋白酶抑制剂的开发。抑制剂导致斑块形成、细菌体积减少,并对海马细胞产生保护作用。
注:一个例子是用于治疗阿尔茨海默病的银杏蛋白酶抑制剂COR388,目前正处于2/3期临床试验中。
总之,文献表明,牙周炎是痴呆症的一个可改变的风险因素(特别是阿尔茨海默病),因此可以作为治疗和预防措施的目标。
抑郁症
细菌可能在牙周炎和抑郁症之间的关系中发挥作用。
抑郁症患者的口腔微生物组存在显著差异
一项16s高通量测序研究比较了符合 DSM-IV 抑郁症标准的年轻人 (n = 40) 和匹配对照 (n = 43) 的唾液微生物组的结构和组成,健康受试者和抑郁受试者之间的分类群在丰度上不同,奈瑟菌属(Neisseria)和变黑普雷沃氏菌(Prevotella nigrescens)的水平升高。
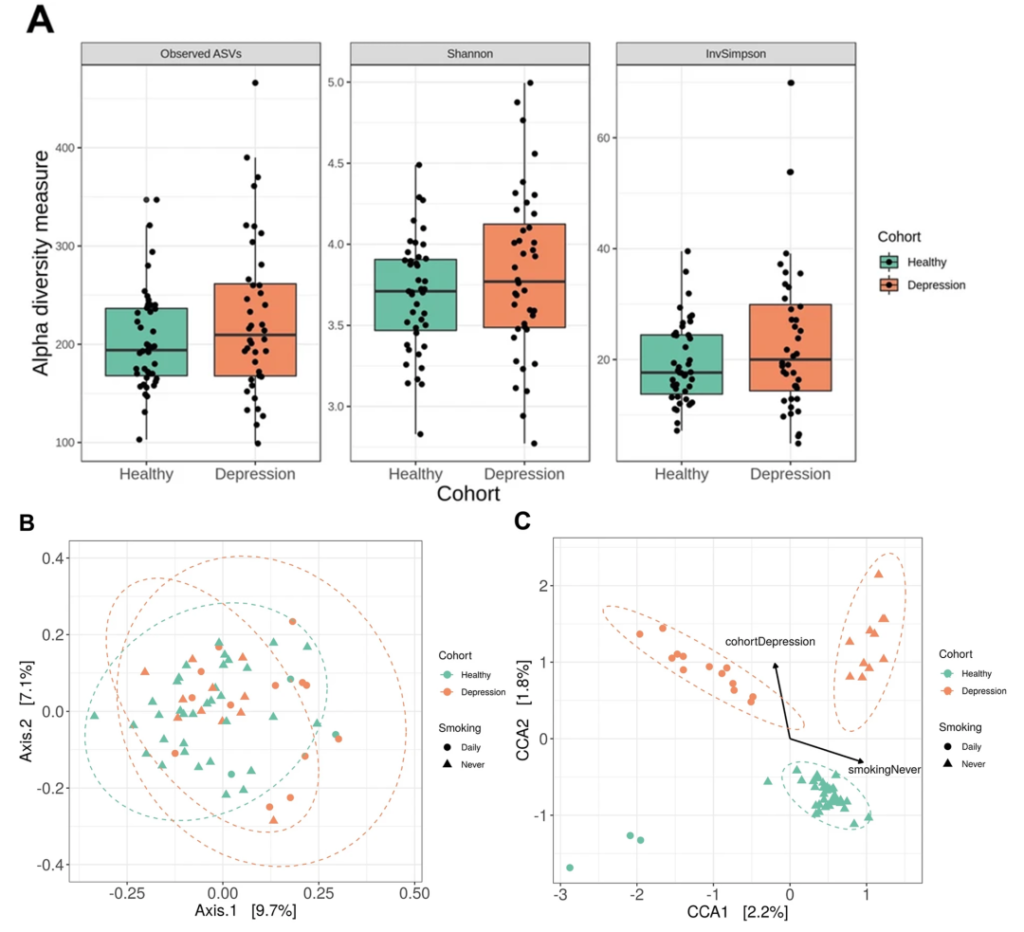
Wingfield B, et al.,Sci Rep. 2021
动物研究支持这样一种观点,即:
口服脂多糖或活的牙周炎相关病原体会导致包括大脑在内的系统炎症标志物升高和抑郁样行为。
有人提出了一种遗传关系。一项研究调查了串扰基因和神经肽在这两种疾病中的作用。
神经肽肾上腺髓质素、胰岛素样生长因子2、强啡肽原和抵抗素在牙周炎和抑郁症中相互表达,也在识别抑郁症中发挥作用。
牙周炎和抑郁症共病
抑郁症受到心理和社会因素的影响。牙周炎症状,如口臭、口腔卫生不良、缺牙、牙龈退缩,可能会出现社会孤立、羞耻、自尊下降等,产生负面影响,从而导致抑郁。
种植体周围炎也可能是抑郁症的危险因素
当牙齿丢失时,可能会被种植牙替代,然而,种植牙也可能发展为种植体周围炎,类似于牙周炎。最终,植入物可能会丢失。从牙周炎到种植体周围炎,可以推断出几种影响和疾病关系。牙周炎和种植体周围炎可能是抑郁症的可改变的危险因素,如果是这样,简单的牙周干预和口腔卫生指导可以预防或帮助治疗抑郁症。
双相情感障碍(躁郁症)
慢性炎症是双相情感障碍的一个因素。
2001年-2012年对双相情感障碍与牙周炎之间的关系进行了研究:
这些研究支持了双相情感障碍和牙周炎之间的可能关系,值得进一步研究。
帕金森病
一些研究报告了帕金森氏症患者牙周炎患病率的升高。
帕金森病会导致运动障碍和认知障碍,这是由于大脑黑质中产生多巴胺的神经元的神经元细胞死亡所致。
手抖和僵硬是常见的症状,这就很难保持足够的日常口腔卫生。这种疾病本身可以说是牙周炎的一个危险因素,然而,流行病学证据支持牙周炎会增加患帕金森病的风险。
与完全没有接受治疗或连续5年没有接受治疗的患者相比,在连续5年接受牙周治疗的患者中观察到了对帕金森病的保护作用。作者推测:
牙周炎相关病原体进入大脑,引发和维持的炎症最终会导致帕金森症。
进一步研究其机制关系,以及牙周治疗对已确定的帕金森氏症的影响,可能是未来的方向。
精神分裂症
关于牙周炎和精神分裂症之间关系的支持性文献很少。
一些研究报告称,精神分裂症患者患牙周炎的风险较高,服用抗精神病药物的患者患牙周炎风险更高。
血管紧张素转换酶基因的D等位基因是对抗精神分裂症和牙周炎的保护因子,并可能被证明是一种生物学联系。
口咽微生物组、唾液微生物组和牙周炎的作用被认为可能与精神分裂症有关,牙周炎强化了炎症在精神分裂症病理生理学中的作用。
口腔微生物群与精神分裂症之间的联系
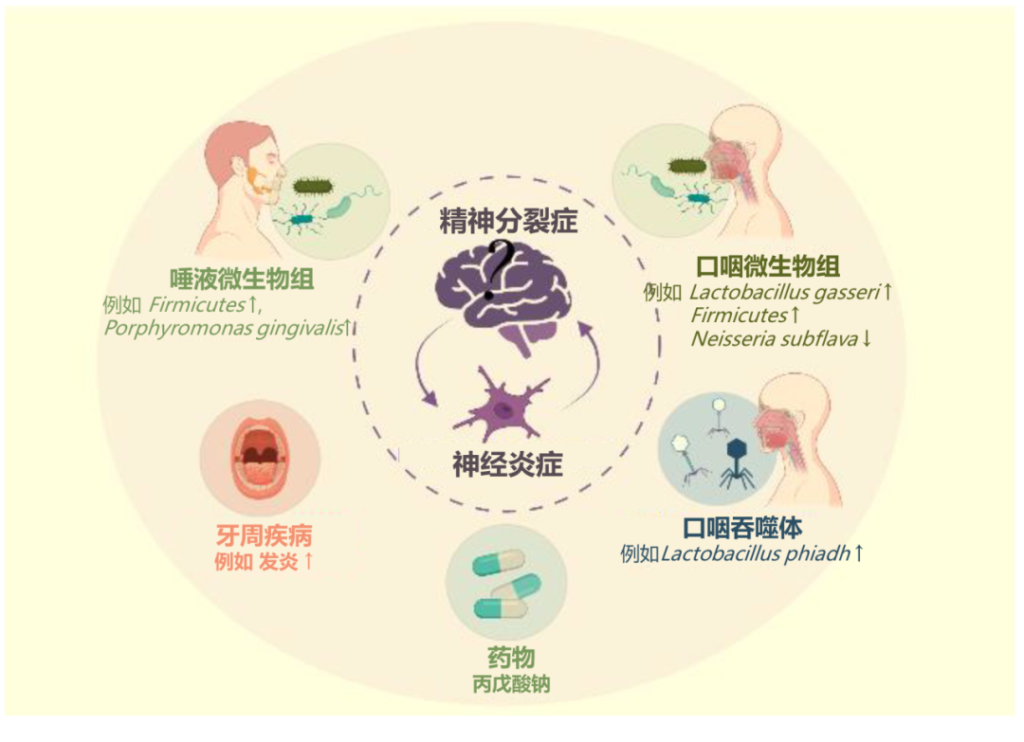
doi.org/10.3390/ijms23020846
唾液是一种对多种疾病具有诊断意义的体液,也可能用于精神分裂症的诊断,目前的证据仍然有限,还需更多研究。
精神分裂症患者唾液牙龈卟啉单胞菌较多
一项横截面研究发现,精神分裂症患者唾液中牙龈卟啉单胞菌的数量显著更高。此外,牙龈卟啉单胞菌细胞的数量与精神分裂症的精神病理学严重程度呈正相关。牙龈卟啉单胞菌可能导致神经炎症状态。
患有精神病发作的精神分裂症患者血清中炎症细胞因子的浓度升高,包括IL-12、干扰素 γ、肿瘤坏死因子α 和 C反应蛋白。低度慢性炎症状态可能会导致免疫系统异常,从而使精神分裂症患者易患全身性疾病。
精神分裂症患者口腔菌群在肠道定植
口腔常驻细菌口腔乳杆菌(Lactobacillus oris)、唾液链球菌(Streptococcus salivarius)可能在精神分裂症患者的肠道中定殖,导致口腔常驻细菌显著富集。
也有宏基因组研究发现,与精神分裂症相关的肠道细菌之间的共现相关性,大多数物种起源于口腔,口腔常驻细菌可能以协同的方式在精神分裂症患者的肠道定植。
与口腔疾病相关的精神障碍的管理
精神健康障碍患者应接受全面的口腔和牙周健康信息、卫生指导、教育和定期随访,以提高患者的意识、习惯。
多学科干预可以进一步改善依从性、牙齿恐惧、口腔健康和习惯,并有助于更积极的预后。
牙科医生应接受有关精神障碍的教育,以便更好地管理、沟通和识别这些患者,并与其他卫生专业人员合作。牙科应与现有的精神康复和预防计划相结合,实现一个全面、方便的多学科计划,将人体内部的整体关联考虑在内。
“胃肠精神病学”涉及两大系统,涉及的病种、症状均较多,而且各个病种间可能交互出现,因此症状也可能隐匿、多变,这给诊断和治疗带来巨大的困难,因此需要包括消化系统内外科、精神心理、营养及影像科的多学科讨论。
医生应该了解当前的研究状况,在治疗过程中应该详细了解患者的饮食习惯、生活习惯和肠道健康状况对患者的发病原因进行综合评价,并就基于肠道菌群的干预措施向患者提准确而明智的建议,将改善饮食、生活方式等改善肠道健康的方式纳入患者的治疗方案之中。以下给大家一些在选用常见的菌群改善或营养饮食方面的简单建议。
肠道菌群作为治疗精神疾病的潜在靶点,一直是近年来精神病学研究的热点。肠道细菌通过影响神经、免疫和内分泌,在肠道和大脑的交流中发挥关键作用。
微生物-肠-脑轴为精神病学的研究和治疗提供了一种新的范式。一项大规模的人群研究证实,许多精神疾病患者,特别是精神分裂症、双相情感障碍和重度抑郁症等重度精神疾病患者,比一般人群摄入的致肥胖营养物质和炎症性饮食更高。自闭症患儿也大多存在严重的偏食和挑食等不良饮食习惯。
虽然关于肠道菌群在精神类疾病发生中的具体作用还有待发现,但是营养和肠道健康领域已经成为精神疾病整体治疗中的一个重要组成部分。如在自闭症儿童中,存在严重的食物过敏现象,限制麸质饮食和酪蛋白饮食有助于自闭症症状的改善;诸多精神类疾病也存在偏食症状,如偏食促发自闭症的发生发展。IBS患者可能有与饮食成分消化不良相关的腹胀,如可发酵的低聚糖、双糖或单糖和多元醇饮食有关。因此,建议精神障碍人群的精准个性化的营养饮食。
益生菌无论是在精神性疾病或者胃肠功能性疾病都表现良好的治疗效果,而且存在双向调节作用。近年来,关于肠-脑轴的研究则提供了更加充分的理论支持。因此,肠-脑-菌群轴被认为是能为精神病患者提供创新疗法的基础,其重点是在临床层面上系统性鉴别出精神益生菌(psychobiotics)。在临床前研究中发现,精神益生菌对行为、肠道通透性、神经活性有益处和减少促炎性及应激反应。
在啮齿动物中的实验表明,精神病益生菌可通过迷走神经、脊髓、神经内分泌系统起到抗抑郁及抗焦虑的作用。精神病益生菌在IBS患者中被广泛研究,他的作用包括缓解抑郁症状及慢性疲劳综合征等,可能与益生菌的抗炎及减少下丘脑-垂体-肾上腺轴活性相关。
虽然领域还处于起步阶段,存在着许多挑战,但是鉴于目前已有的初步证据,在精神类疾病的治疗中,补充益生菌或加入一些营养配方是合理且具有极大潜力的。
临床报道益生元对于慢性便秘、腹泻、IBS及焦虑、抑郁、自闭症等具有良好的疗效。益生元是被宿主微生物选择性利用以促进健康的物质,发挥抵抗病原体、调节免疫、增加矿物质吸收、改善肠道功能、影响代谢和饱腹感等作用。
益生元与益生菌还存在协同和互养的作用,如果聚糖、低聚半乳糖、抗性淀粉、维生素、植物多酚、海藻等益生元可通过不同机制维持益生菌在肠道中的活性,包括增强益生菌对氧气及活性氧的抗性、增强其对胃酸和胆汁酸的抗性。益生元可通过多种机制增强益生菌在肠道菌群中的益生功能,包括发酵产生的短链脂肪酸促进益生菌的定殖、与致病菌竞争性结合宿主上皮细胞上的受体。
无论是基础研究还是临床研究均表明,肠道菌群移植在治疗胃肠功能的同时,对肠道外疾病如精神神经系统包括焦虑和抑郁症、自闭症、帕金森病、阿尔兹海默症等均有良好的疗效。
上海市第十人民医院在《Lancet Gastroenterol Hepatol 》杂志上发表成果显示,8547例菌群移植治疗肠道功能合并自闭症、焦虑和抑郁等疾病的成果,均表现出良好的临床疗效和安全性。此外,在对IBS的5年长期随访中发现,菌群移植在改善胃肠功能障碍的同时,对精神心理也有很好的疗效。
菌群移植通过纠正肠道菌群的失衡,增加菌群的多样性,促进有益菌的定殖等,在改善胃肠道功能的同时,肠道内环境的改善,肠道菌群及其代谢产物可以通过自主神经系统、免疫系统调节中枢的活性,从而改善精神行为的异常症状。近年来,人源化的无菌动物模型的构建,更进一步证明肠道菌群移植对精神神经系统的干预作用,即将自闭症、焦虑或者抑郁症患者的粪便移植至无菌小鼠内,无菌小鼠产生临床类似的精神症状,而通过健康小鼠共喂养或者将健康人群的粪便移植至模型小鼠,其症状可以得到明显的改善。
无锡第二人民医院柳老师团队前期的研究结果显示,对菌群移植可以显著改善睡眠障碍合并抑郁症的患者,菌群移植治疗后,睡眠和抑郁症同时得以明显的改善。因此,菌群移植在功能性胃肠病合并精神症状的机体中,具有双向调节作用,为该类患者提供了整体治疗思路。
对于复杂胃肠疾病,心理医师的介入是非常关键的,需要心理医师,参与筛查、评估、诊断、治疗和随访。
同时患者家庭,亲属和朋友对“胃肠精神共病”需要有充分的认知和参与,认知越高参与越积极,治疗效果越好。如父母因素在儿童慢性便秘的病理生理和预后中有重要作用,神经质和存在抑郁症状的父母及父母的养育态度和培养行为与便秘严重程度相关;在这种情况下,基于家庭的认知干预也许有好处。
▼
抗菌药物是我们对抗病原体感染的第一道防线,致力于消除特定物种(即噬菌体治疗),或整个微生物群(即抗生素治疗)。
去除与神经精神疾病相关的微生物,可能是未来解决神经精神疾病症状或严重程度的新方法。口服抗生素已被证明对口腔微生物群影响很小,在口腔中局部或直接施用抗生素可能更有效。
▼
一项关于饮食与牙周炎之间关系的10000名NHANES参与者的横断面研究发现,富含水果、蔬菜、沙拉、水、茶的饮食模式,一定程度限制摄入可发酵碳水化合物、脂肪酸、蛋白质和高糖饮料的摄入,患牙周病的程度较低。
▼
益生菌作用的主要益生菌机制包括:
体外和体内证实了乳酸杆菌和双歧杆菌对调节与精神障碍相关的口腔微生物群(动物双歧杆菌、副干酪乳杆菌、嗜酸乳杆菌、鼠李糖乳杆菌、德氏乳杆菌)的作用。细菌竞争排除了一些病原体而不破坏生物膜结构(具核梭杆菌、牙龈卟啉单胞菌等)。
乳酸杆菌和双歧杆菌属可以帮助控制口腔中致龋链球菌的生长。
▼
使用各种益生元化合物(硝酸盐、β-甲基-d-半乳糖苷、N-乙酰基-d-甘露糖胺等)对口腔微生物组进行营养刺激,可能会诱导牙齿生物膜的组成和有益口腔细菌的生长,减少致病菌(P.gingivalis、A. actinomycetemcomitans、F.nucleanum)。
虽然益生菌的使用可能作为精神障碍患者的补充治疗手段,但有必要注意口腔微生物组稳态的多因素特征。
有研究发现,海藻提取物、n-3 PUFA、海参提取物和海洋细菌代谢物等海洋生物活性成分具有抑制口腔致病菌、消除炎症和抗肿瘤的作用。这一发现为通过使用这种生物活性成分(例如以口香糖或无糖片剂的形式包装)来预防和稳定精神障碍开辟了有趣的研究前景。
▼
来自健康捐赠者的微生物群被移植或播种到接受者体内。口腔微生物移植(OMT)可能能够作为预防龋齿的第一道防线或用于治疗牙周病,但这尚未在人体中进行过测试。未来应探索 OMT 在缓解神经精神疾病等全身性疾病症状方面的应用。
▼
牙膏和漱口水等口腔卫生产品通过限制某些物种的生长来管理口腔微生物群落,并且可能是促进所需口腔微生物定殖的一种方法。
例如,当前的牙膏采用具有抗菌特性的化学物质(例如氟化物)配制,除了促进牙釉质健康之外,氟化物已被证明可以降低总体微生物负荷和多样性。许多漱口水含有酒精来杀死微生物。
虽然这些是日常卫生习惯中用于预防和减少口腔疾病的工具,但它们也可能是帮助调节与神经精神疾病相关的微生物的工具。新的研究正在检查其他化合物,它们可以在不破坏微生物群共生平衡的情况下保持口腔卫生。
▼
在研究口腔疾病的预防措施和干预措施时,需要考虑的一个重要组成部分是微生物群产生的生物膜。
生物膜是口腔微生物在牙齿坚硬表面形成的细胞外基质。这些生物膜附着在牙齿表面,将微生物群包裹在分泌聚合物的保护层中,使微生物能够抵抗环境变化。
微生物群还能够通过基因表达模式改变生物膜表型以响应变化。正因为如此,口腔微生物生物膜能够抵抗去除和抗生素或用于抗菌治疗。因此,生物膜可能在移植成功或抗菌产品功效中发挥重要作用,并可能在神经精神疾病的发展和治疗反应中发挥潜在作用。
▼
口腔微生物群可以通过改变生活方式或饮食来调节,或者可能通过改变环境暴露来调节。
通过饮食和水源将环境微生物引入口腔是优先的,尽管这方面的研究有限。环境暴露可能在我们如何考虑调节口腔微生物群以解决系统健康问题方面发挥作用。
例如,城市规划通过引入自然“绿地”来增加土壤微生物的多样性,可能有助于增加对有益微生物的接触,因为接触这些环境微生物可能在神经精神疾病的治疗中发挥关键作用。
具体而言,暴露于土壤细菌分枝杆菌已被证明对宿主具有抗焦虑作用,因为宿主的免疫反应释放抗炎细胞因子,对减少身体和大脑中的炎症具有积极效果,这在焦虑和抑郁中是一个重要因素。
然而,通过口腔微生物群促进的机制尚未确定。尽管如此,实施提供健康和环境暴露的社会政策(例如,要求儿童在上学期间每天安排一点时间接触这些空间),可以进一步确保人们能够受益于环境微生物多样的地方。
口腔健康与精神障碍之间的相互作用可以从微生物群-口肠-脑轴的几个角度进行解释,包括微生物群失调、细菌迁移和神经炎症等。目前对于微生物组在口腔-肠道-脑轴中的作用已经有了一定的认识,这是一个重要的研究方向,从病理生理学到调节肠道微生物组对精神疾病的临床影响。进一步了解微生物组与精神疾病的发展和预后之间的紧密联系,还需要探究地理、种族、饮食模式、过往医疗状况、口腔护理以及胃肠道手术等因素如何改变微生物组的情况。
口肠微生物组还可被视为精神疾病潜在治疗的目标之一。例如,通过改变饮食习惯、使用益生菌或抗生素等手段来调节口肠微生物组,可能对精神疾病的治疗产生积极的影响。谷禾正在整合口腔和肠道微生物组数据,在提高检出率等方面获得了更全面的视角。
总的来说,人体微生物群检测有望为精神疾病的早期辅助诊断、辅助治疗和预防提供新的方法和策略。在一些细分疾病领域中仍需要进一步的研究和临床实践来推动其在临床上的应用。
相关阅读:
环境污染物通过肠脑轴影响心理健康,精神益生菌或将发挥重要作用
主要参考文献:
Skallevold HE, Rokaya N, Wongsirichat N, Rokaya D. Importance of oral health in mental health disorders: An updated review. J Oral Biol Craniofac Res. 2023 Sep-Oct;13(5):544-552. doi: 10.1016/j.jobcr.2023.06.003. Epub 2023 Jun 19. PMID: 37396968; PMCID: PMC10314291.
Wingfield B, Lapsley C, McDowell A, Miliotis G, McLafferty M, O’Neill SM, Coleman S, McGinnity TM, Bjourson AJ, Murray EK. Variations in the oral microbiome are associated with depression in young adults. Sci Rep. 2021 Jul 22;11(1):15009. doi: 10.1038/s41598-021-94498-6. PMID: 34294835; PMCID: PMC8298414.
Loughman A, Adler CJ, Macpherson H. Unlocking Modifiable Risk Factors for Alzheimer’s Disease: Does the Oral Microbiome Hold Some of the Keys? J Alzheimers Dis. 2023;92(4):1111-1129. doi: 10.3233/JAD-220760. PMID: 36872775; PMCID: PMC10200234.
Ball J, Darby I. Mental health and periodontal and peri-implant diseases. Periodontol 2000. 2022 Oct;90(1):106-124. doi: 10.1111/prd.12452. Epub 2022 Aug 1. PMID: 35913583; PMCID: PMC9804456.
Maitre Y, Mahalli R, Micheneau P, Delpierre A, Guerin M, Amador G, Denis F. Pre and Probiotics Involved in the Modulation of Oral Bacterial Species: New Therapeutic Leads in Mental Disorders? Microorganisms. 2021 Jul 6;9(7):1450. doi: 10.3390/microorganisms9071450. PMID: 34361886; PMCID: PMC8306040.
Maitre Y, Micheneau P, Delpierre A, Mahalli R, Guerin M, Amador G, Denis F. Did the Brain and Oral Microbiota Talk to Each Other? A Review of the Literature. J Clin Med. 2020 Nov 28;9(12):3876. doi: 10.3390/jcm9123876. PMID: 33260581; PMCID: PMC7760025.
Scassellati C, Marizzoni M, Cattane N, Lopizzo N, Mombelli E, Riva MA, Cattaneo A. The Complex Molecular Picture of Gut and Oral Microbiota-Brain-Depression System: What We Know and What We Need to Know. Front Psychiatry. 2021 Nov 2;12:722335. doi: 10.3389/fpsyt.2021.722335. PMID: 34819883; PMCID: PMC8607517.
Bowland GB, Weyrich LS. The Oral-Microbiome-Brain Axis and Neuropsychiatric Disorders: An Anthropological Perspective. Front Psychiatry. 2022 Mar 30;13:810008. doi: 10.3389/fpsyt.2022.810008. PMID: 35432038; PMCID: PMC9005879.
Martínez M, Postolache TT, García-Bueno B, Leza JC, Figuero E, Lowry CA, Malan-Müller S. The Role of the Oral Microbiota Related to Periodontal Diseases in Anxiety, Mood and Trauma- and Stress-Related Disorders. Front Psychiatry. 2022 Jan 27;12:814177. doi: 10.3389/fpsyt.2021.814177. PMID: 35153869; PMCID: PMC8833739.
Paudel D, Uehara O, Giri S, Yoshida K, Morikawa T, Kitagawa T, Matsuoka H, Miura H, Toyofuku A, Kuramitsu Y, Ohta T, Kobayashi M, Abiko Y. Effect of psychological stress on the oral-gut microbiota and the potential oral-gut-brain axis. Jpn Dent Sci Rev. 2022 Nov;58:365-375. doi: 10.1016/j.jdsr.2022.11.003. Epub 2022 Nov 17. PMID: 36425317; PMCID: PMC9678961.
Tan HE. The microbiota-gut-brain axis in stress and depression. Front Neurosci. 2023 Apr 14;17:1151478. doi: 10.3389/fnins.2023.1151478. PMID: 37123352; PMCID: PMC10140437.
Martin S, Foulon A, El Hage W, Dufour-Rainfray D, Denis F. Is There a Link between Oropharyngeal Microbiome and Schizophrenia? A Narrative Review. Int J Mol Sci. 2022 Jan 13;23(2):846. doi: 10.3390/ijms23020846. PMID: 35055031; PMCID: PMC8775665.

谷禾健康

有没有觉得无论你一天刷了多少次牙,仍然需要吃几颗口香糖?
或者外出与人交谈时对自己的呼吸感到不自在?
……
你不是一个人。
事实上,现代人们饮食不规律,加上高油高脂高盐以及辛辣等饮食习惯,存在口臭问题的人群越来越多,口臭是目前消化科门诊较为常见的主诉之一。口臭给人们自身健康和心理问题都会带来很大困扰和担忧。

口臭与多方面因素有关,大多数口臭可能是由各种口腔问题引起的,但同时,口臭也可能是其他健康问题的征兆。例如消化系统的失调可能是重要原因。消化系统不仅包括口腔,还包括食道、胃、小肠和大肠等,因此这些地方出现问题都可能导致口臭。这其中,被扰乱的微生物群平衡是造成口臭的不可忽视的因素之一。
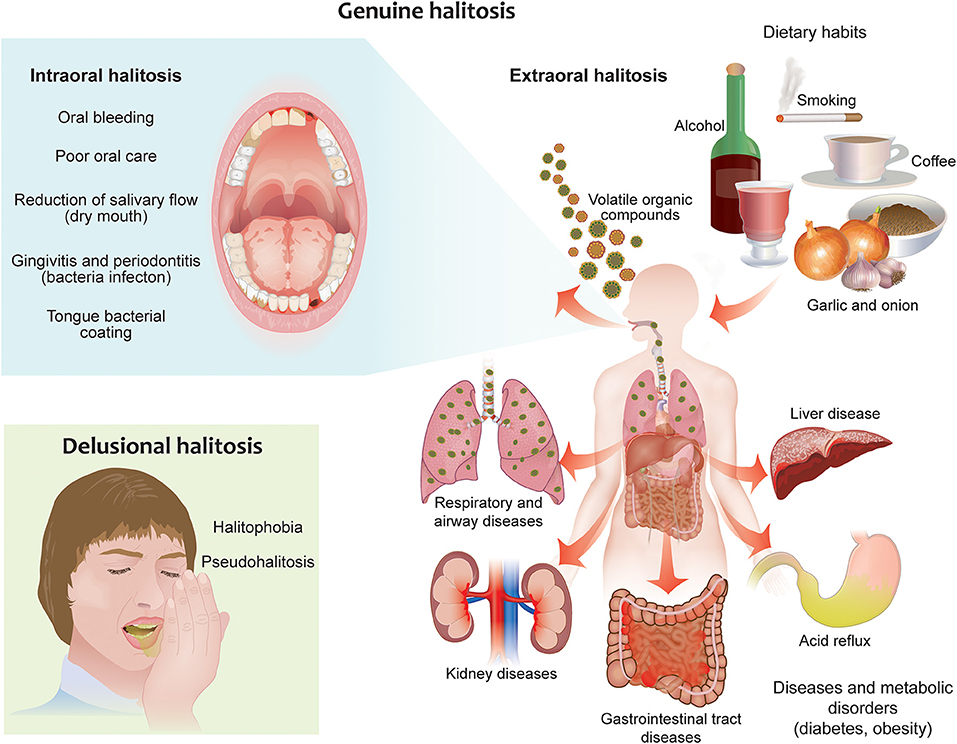
Zanetti F, et al., Front Oral Health. 2021
本文结合对口臭研究的最新进展,从更广泛的角度来了解与口臭相关的原因,包括口腔病理因素、口腔菌群的作用、细菌代谢途径、消化道疾病,肠道菌群失调等,同时也包括一些口臭相关干预措施。
口臭分为几种:真口臭、假口臭、口臭恐惧症。
这其中真正的口臭又分为生理性和病理性两种。
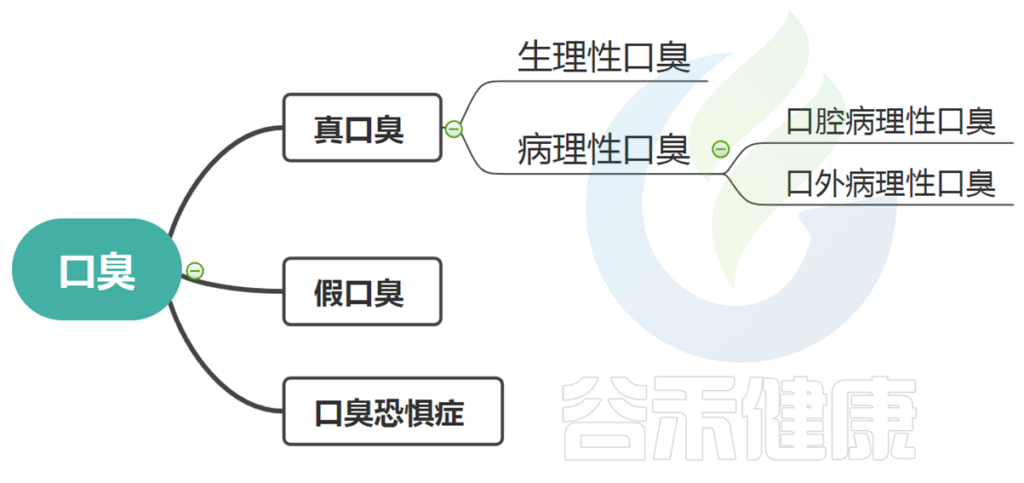
什么叫真口臭和假口臭?口臭恐惧症又是什么?
我们一条条来看。
——“ 没有口臭觉得有口臭 ”
这种分类是指患者没有实际的呼吸气味问题(嗅觉或科学测试无法检测到),但他们仍然确定自己有口臭。
假性口臭约占15%。
——“ 总觉得口臭被别人嫌弃,尴尬,不敢正常交流 ”
此类别是指尽管患者的真正口臭状况得到成功治疗,或者在接受咨询后假性口臭的情况下,患者仍然对呼吸问题有感知,其他人的行为(例如,打开窗户、嗅嗅、摸鼻子等)被误解为口臭的证据。并且在许多情况下,朋友和家人无法说服ta。其症状包括害怕呼气、抑郁和社会孤立,甚至会产生离职、离婚或自杀念头。
直接原因在于心理问题:
在许多情况下,患者受到有关口臭的评论或戏弄,存在心理创伤。这通常发生在童年时期,伴随着被拒绝或嘲笑的感觉一直到成年。其他也可能包括疑病症或强迫症等疾病。
后果可能加剧心理问题:
这种情况可能导致妄想的心理疾病,例如精神分裂症或双相情感障碍,也可能导致口臭恐惧症的发展。
此时,需要将患者病情的治疗转到心理医生处。
这一类别指的是口腔腐败(有机物的腐烂)导致的臭味,通常出现在舌头后部(最后端)的白色涂层内。
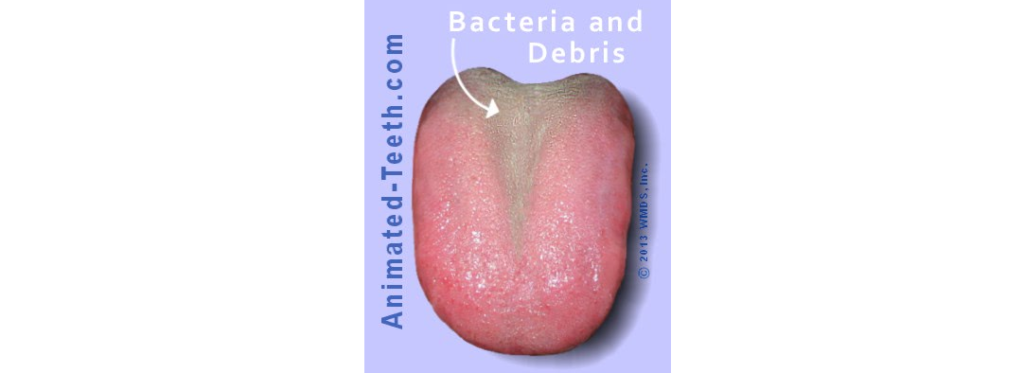
这是最常见的口臭形式,涉及约90%的真口臭病例。
不过这种口臭一般被认为是短暂的,因为它时有时无,由口腔中的临时局部条件决定。
患者通常可以通过改善口腔护理来解决生理性口臭,尤其是舌头清洁。
病理性口臭又分为口腔病理性口臭和口外病理性口臭。
口腔病理性口臭:
这一类别包括由口腔内组织相关疾病或其他病理条件引起或加重个人气味问题的情况。
举个例子,一个人口臭可能是由于牙龈疾病的存在,或因其加重。此外,相关因素(如口干和吸烟)也可能在病理性口臭中起作用。
口外病理性口臭:
在这些情况下,口臭源于涉及口腔以外的身体组织的疾病或病理状况。气味可能来自:
• 鼻、鼻旁或喉区域(上呼吸道)
可能的相关病症:鼻后滴漏、慢性鼻窦炎、急性病毒或细菌感染、扁桃体炎、扁桃体结石、深扁桃体隐窝。
• 下呼吸道(肺)或上消化道
可能的相关病症:慢性支气管炎、支气管扩张、裂孔疝、幽门螺杆菌感染、吸收不良病症。
• 身体其他部位的疾病。在这些情况下,疾病过程产生的化合物是血液传播的,当它们从肺部呼出时,会产生一种呼吸恶臭的状态。
可能的相关疾病:糖尿病、肝硬化、尿毒症、肾功能不全、月经周期、内出血。
由此可见,口臭的原因包括口腔和消化道等其他因素,下面我们主要从口腔和消化道两方面对口臭的形成进行深入了解。
前面我们了解到,在这几种口臭类型中,口源性口臭占比较大。其病因有龋齿、牙周病、口腔感染、种植体周围炎、冠周炎、黏膜溃疡、潴留的食物或残渣、舌苔等。
虽然牙周健康的人也可能出现口臭,但牙周炎是口臭的原因之一。如果不及时清洁,口腔中残留的食物颗粒会腐烂并产生异味。牙齿护理不到位可能会导致口腔中的菌斑积聚,从而产生气味。牙菌斑积聚在牙齿上也会导致牙周病。当斑块变硬时,变成牙垢。牙垢中的细菌会刺激牙龈,导致牙龈疾病。轻微的牙龈疾病称为牙龈炎;如果不治疗牙龈炎,可能会发展为牙周炎。
这些患者的口臭主要是由口腔环境中基质腐败引起的,这其中微生物扮演了重要角色。研究发现,口腔内的多种细菌与口臭的产生紧密相关。
目前认为,口源性口臭源于口腔微生态的平衡被打破,口腔内菌群失调造成产臭厌氧菌比例的增加,致臭菌含硫蛋白代谢产物释放增多,从而引起口臭。
硫氨基酸降解的一般模式和口臭的机制
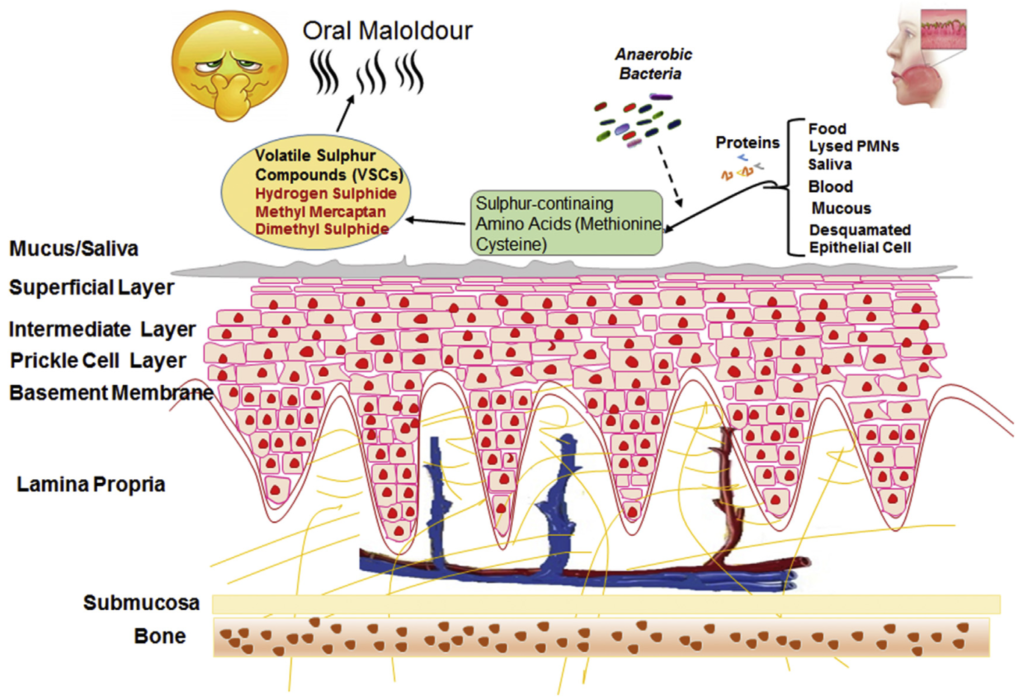
Karbalaei M, et al., New Microbes New Infect. 2021
接下来,我们将从与口臭有关的化合物、菌群、发酵底物、代谢途径、环境这些个方面来阐述它们是如何导致口臭的发生。
与口臭有关的化合物
口腔中基质腐烂会产生各种代谢物,包括挥发性硫化合物 (VSC) 和其他有机化合物,这些代谢物挥发气味就出现了口臭。
口臭主要归因于挥发性硫化合物 (VSC)。在患有口内口臭和牙周炎的受试者中,还报告了挥发性芳香族化合物水平升高,例如吲哚、多胺、粪臭素、吡啶和甲基吡啶,而这些在健康受试者中没有检测到。
呼吸气体中腐败化合物列表
Foo LH,et al., Crit Rev Microbiol. 2021
在VSC中,与口臭有关的最重要的化合物是:
硫化氢 (H2S)
甲硫醇 (CH3SH)
二甲硫醚 [(CH3)2S]
其中,硫化氢和甲硫醇占口腔内VSC的90%.
口臭患者的口腔空气中可能含有H2S和CH3SH或两者。这两者浓度在口内口臭中可能会有所不同。这是因为高H2S和高CH3SH患者的菌群结构在系统发育上是不同的。
接下来我们来看看具体哪些菌与口臭相关。
与口臭有关的口腔菌群
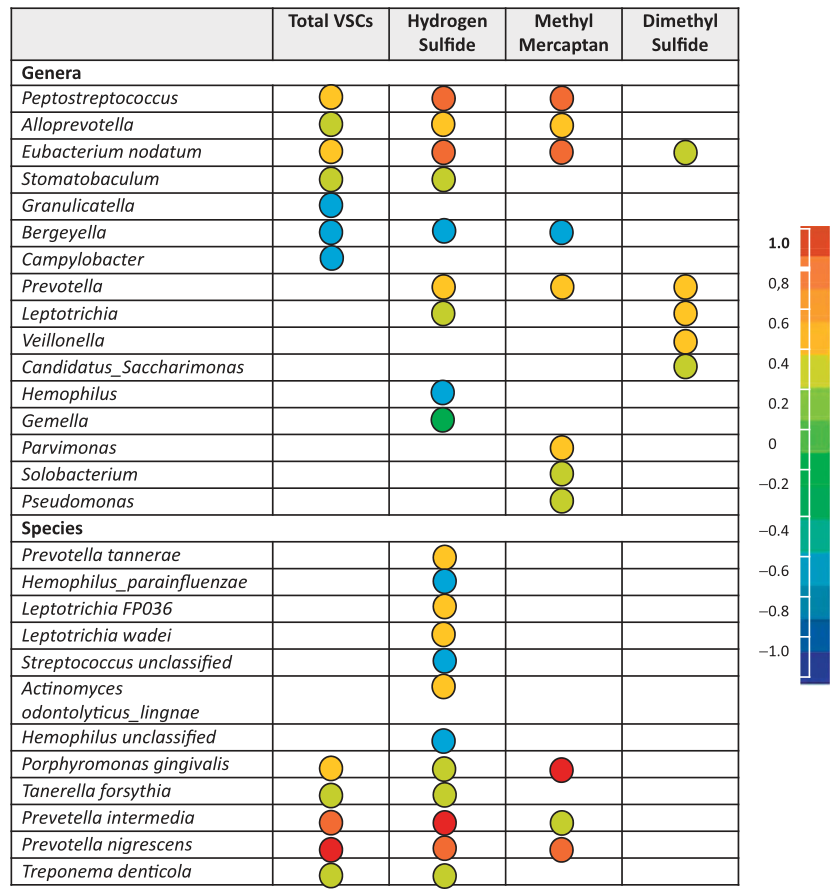
研究表明,产VSC的细菌很多,如Solobacterium moorei,牙龈卟啉单胞菌,密螺旋体Treponema denticola,中间普雷沃氏菌Prevotella intermedia,口腔链球菌Streptococcus oralis,Tannerella forsythia 等。
挥发性硫化合物(VSCs)与口腔细菌的相关性
Foo LH,et al., Crit Rev Microbiol. 2021
前面我们知道,在口腔空气中H2S和CH3SH含量高与口臭相关。
在H2S较高的患者中,奈瑟菌属、梭杆菌属、卟啉单胞菌属和SR1属的比例更高。
相比之下,高CH3SH患者的普雷沃菌属、韦荣球菌属、阿托波姆属Atopobium、巨球菌属Megasphaera、硒单胞菌属Selenomonas的比例较高。
在体内研究发现,嗜血杆菌Hemophilus和孪生球菌属Gemella与口内口臭呈负相关。
那么这也说明了,气味化合物的产生是一个非常复杂的现象,任何单一细菌物种的存在都不能解释口臭的原因。不同菌群之间会产生相互作用,口臭可能是许多不同细菌的活动共同导致的。
这些细菌为生存形成了代谢网络。
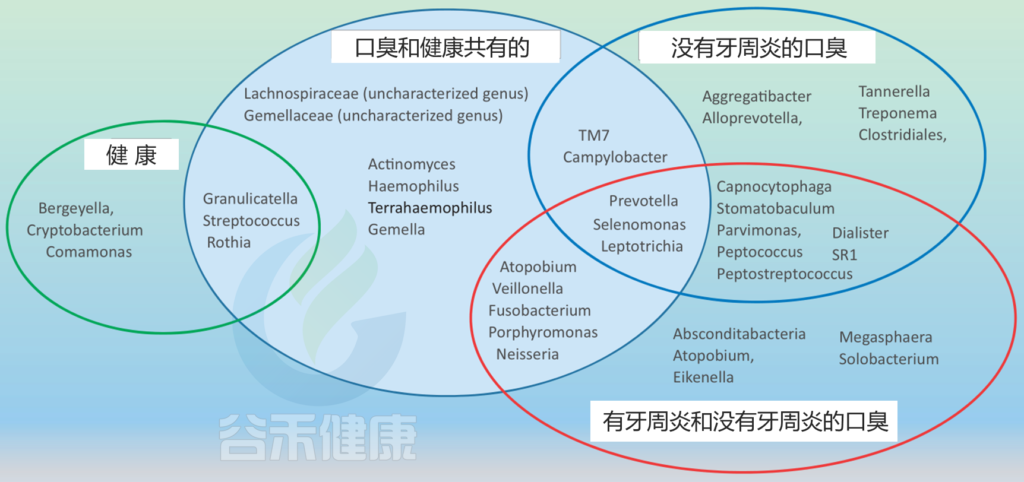
不同口腔生态位中口臭和健康的微生物群结构
Foo LH,et al., Crit Rev Microbiol. 2021
健康组包括在没有口臭的受试者中存在的属;非牙周炎组的口臭包括牙周健康者伴有口臭的属;口臭和健康共有组包括健康和口臭的属,不考虑牙周炎;有牙周炎和没有牙周炎的口臭组包括存在于口臭的属,这些属的研究没有明确排除或提到牙周炎的影响。
与无口臭者相比,牙周健康者的微生物群中下列菌较多:
普雷沃菌属Prevotella、Alloprevotella、
Aggregatibacter、Campylobacter、
嗜二氧化碳噬细胞菌Capnocytophaga、
梭菌目Clostridiales、 小类杆菌属Dialister、
Parvimonas、消化球菌属Peptococcus、
Selenomonas、SR1 genera、
坦纳菌属Tannerella、TM7、Treponema、
纤毛菌属Leptotrichia、 Stomatobaculum、
消化链球菌属Peptostreptococcus 等。
有趣的是,在物种水平上,牙周炎相关的物种在牙周健康受试者舌背的微生物谱中均未检测到,如:
牙龈卟啉单胞菌P. gingivalis、Treponema denticola、T. forsythia、Capnocytophaga.
在一项基于PCR的研究中,81.1%的口臭患者样本中未检出牙龈卟啉单胞菌,86.5%的样本中未检出F. nucleatum和48.6%的样本中未检出P. intermedia。
由此可以推断,健康相关性口臭的口腔微生物群与牙周炎引起的口臭不同。
细菌发酵底物
吃东西的过程中,有些食物可能会卡在牙齿里,成为细菌的发酵底物,促进细菌和牙菌斑的生长,从而导致口臭。
口腔细菌的主要营养素来自唾液、龈沟液和脱落的上皮,含有糖蛋白、蛋白质、肽和氨基酸。
蛋白水解细菌可以通过细胞膜结合或细胞外分泌的蛋白酶将这些化合物降解为小肽和氨基酸,以便随后用作代谢底物。
那么具体哪些细菌,如何将这些底物发酵,从而导致口臭?
接下来的小节,我们来详细看看它们的代谢途径。
口臭相关细菌的代谢途径
牙龈卟啉单胞菌有牙龈蛋白酶(类胰蛋白酶半胱氨酸蛋白酶)和二肽基肽酶,而中间普氏菌有几种降解白蛋白和免疫球蛋白的蛋白酶。
革兰氏阳性菌,如唾液链球菌S.salivarius和 S. moorei,可以通过使唾液糖蛋白去糖基化,使蛋白核心可供革兰氏阴性菌进一步降解,从而间接促进口内口臭。
革兰氏阳性菌产生的酶和蛋白水解细菌的协同作用可以促进VSC的产生。虽然关于口腔中氨基酸降解的信息不多,但最常见的口臭代谢途径如下:
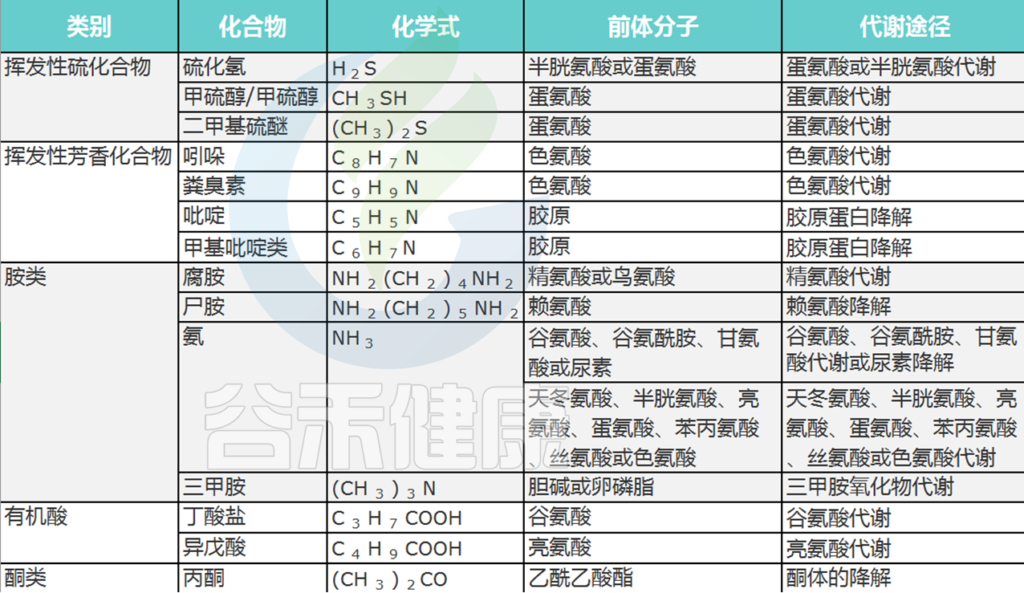
蛋氨酸和半胱氨酸代谢
蛋氨酸和半胱氨酸是主要的含硫氨基酸,属于正常发育所需的必需氨基酸。蛋氨酸-半胱氨酸代谢的第一步涉及天冬氨酸末端羧基的两次连续减少,以形成高丝氨酸(下图)。
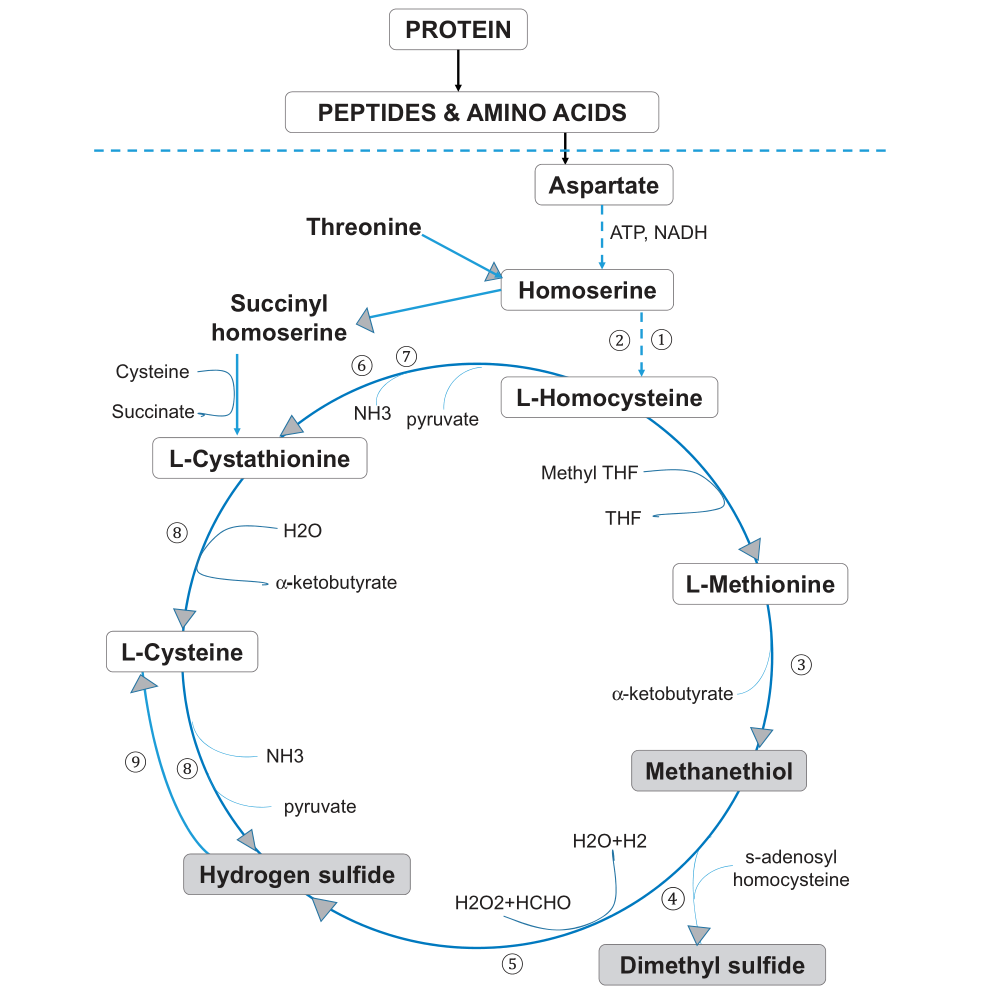
Foo LH,et al., Crit Rev Microbiol. 2021
口腔厌氧菌利用谷氨酸和/或天冬氨酸或其肽作为能量底物。
例如,牙龈卟啉单胞菌P. gingivalis、 中间普氏菌P. intermedia、P. nigrescens可以使用aspartyl aspartate,而牙龈卟啉单胞菌、具核梭杆菌F. nucleatum也可以使用谷氨酰谷氨酸glutamylglutamate作为能源。
高丝氨酸的激活允许发生反式磺酰化,形成同型半胱氨酸。同型半胱氨酸可以重新甲基化形成蛋氨酸,也可以通过反式硫化途径转化为半胱氨酸。通过METase酶促作用,同型半胱氨酸再甲基化为蛋氨酸导致VSC、甲硫醇或CH3SH的形成。
牙龈卟啉单胞菌、具核梭杆菌、齿垢密螺旋体T. denticola是通过转化酶活性产生甲硫醇的关键口腔微生物群。METase存在于细菌的细胞内和真菌的细胞外,但在哺乳动物中不存在。因此,抑制这种酶对人类的影响应该很小,使其成为治疗口腔异味的潜在药物靶点。
在蛋氨酸代谢的后续步骤中,甲硫醇通过酶、硫醇S-甲基转移酶和CH3SH氧化酶进一步甲基化,生成其他VSC,如(CH3)2S和H2S.
色氨酸代谢
经典的牙周病原体牙龈卟啉单胞菌、中间普氏菌和核梭杆菌是通过色氨酸代谢途径产生吲哚和粪臭素的主要细菌。
色氨酸也是一种必需氨基酸,由膳食蛋白质提供。它被色氨酸酶降解,色氨酸酶在氧化和脱氨基后产生中间产物吲哚-3-丙酮酸和吲哚-3-乙酸,最终形成粪臭素(下图)。
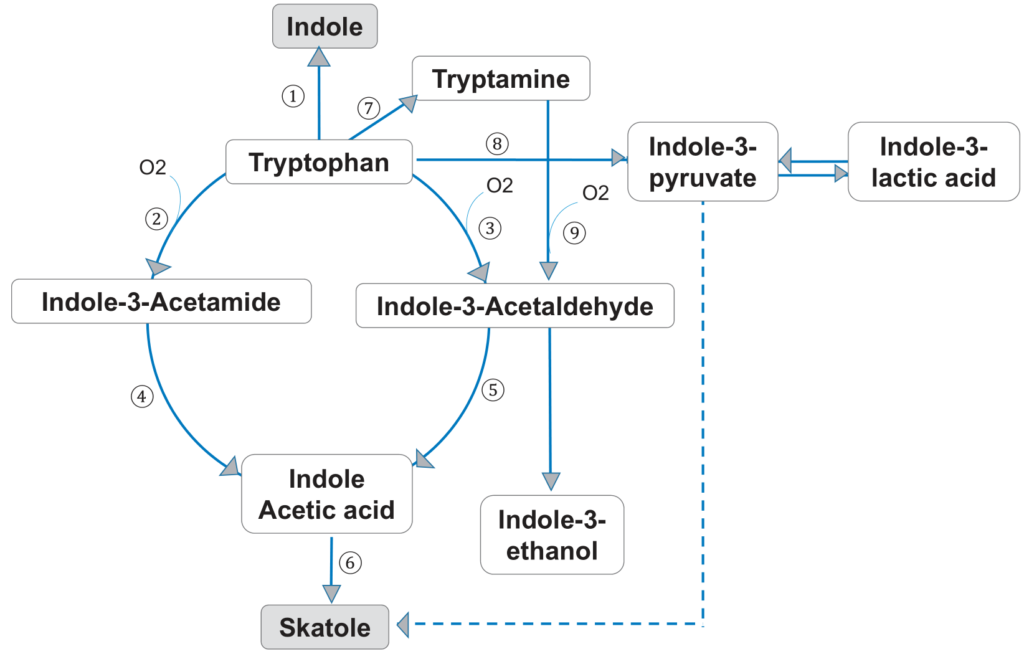
Foo LH,et al., Crit Rev Microbiol. 2021
另一方面,吲哚可以通过色氨酸酶的一步催化作用产生。吲哚和粪臭素是色氨酸的两种主要代谢物,与口内口臭有关。据报道,中间普氏菌、牙龈卟啉单胞菌、具核梭杆菌等革兰氏阴性蛋白水解细菌在口腔内产生大部分吲哚和粪臭素。
然而,纯革兰氏阳性细菌培养物,如S. salivarius, S. mutans, A. naeslundii, L. acidophilus,并不产生这些代谢物。
相比之下,最近在肠道微生物组学方面的研究表明,色氨酸的降解可能不仅限于蛋白水解细菌,革兰氏阳性乳酸杆菌也表现出分解色氨酸的能力。
影响口臭的环境因素
舌苔
舌苔的形成是与口腔卫生不良、牙周组织发炎、戴假牙、吸烟和饮食摄入等因素有关。舌背不规则且深度裂开,难以进入该区域进行清洁,这会促进脱皮的上皮细胞和食物残渣保留在舌背表面。这种位置为微生物在舌头上粘附和增殖创造了理想的环境,并能很好地防止唾液的冲洗作用。
在戒除舌头卫生的情况下,平均细菌总数往往会显著增加,而在清洁舌头后,VSC减少75%。
舌头生态位中的低氧水平会使微生物群向厌氧菌群倾斜。
在一项实验研究中,当受试者停止舌头清洁七天时,牙龈卟啉单胞菌P. gingivalis、齿垢密螺旋体T.denticola、T. forsythensis、中间普氏菌P. intermedia、P. nigrescens的数量显著增加。虽然口臭的强度与不同的细菌定植模式显著相关,但这些关联与舌苔评分无关。
其他研究也报告了患有和不患有口臭的牙周健康受试者在可观察到的舌苔和厚度得分方面没有显著差异。
因此,可以推断,VSC和口内口臭的原因不是舌苔厚度,而是高细菌密度。
唾液流
平均未受刺激的唾液流速范围为0.3至0.4 毫升/分钟,进餐时可以增加到4-5.0 毫升/分钟。但在唾液流量减少的受试者中,静息唾液流量降至0.1毫升/分钟以下,并被指定为唾液分泌不足。
药物治疗(如抗抑郁药、抗利尿药和抗高血压药)、唾液腺疾病(如Sjögren综合症)、不受控制的糖尿病、病毒感染和其他医疗(如化疗和放射疗法)都可能导致唾液分泌减少。唾液流量减少使口腔的正常清洁机制效率低下,增加了细菌腐败的基质。
此外,唾液本身具有抗菌活性。晨间口臭是一种非病理性口臭,由夜间唾液分泌减少引起,具有短暂特征。
需要注意的是,口呼吸还可以促进硬腭、舌背和口腔粘膜周围的干燥,间接促进VSC的产生。
在当前的SARS-CoV-2大流行中,长时间使用口罩,以及戴口罩时的口腔呼吸习惯,往往会让人们更加注意自己的口气(“口罩口臭”)。
牙周袋
在牙周炎患者中,VSC水平和CH3CH/H2S比率与出血指数和探测深度成比例增加。这主要是由于牙周袋深处的氧气压力较低,使其成为能够产生VSC的厌氧细菌的理想环境。在可培养的口腔细菌中,与牙周炎相关的厌氧革兰氏阴性菌(P. gingivalis, T. denticola, T. forsythia)是体外H2S最活跃的产生菌。
由于牙齿和舌头周围的清洁不足,牙周炎患者的口腔卫生状况通常较差。此外,它们的唾液中含有脱落的上皮细胞和白细胞,这些细胞可能沉积在舌头表面,并间接为VSC的形成提供二硫化物和硫醇基团。这解释了牙周炎患者产生的舌苔是非牙周炎患者的四倍。
然而,它并不一定代表牙周炎是口内口臭的原因,因为舌苔的厚度不一定等同于微生物量。事实上,如前所述,已知与VSC产生有关的是舌苔中的微生物密度,而不是舌苔溃疡。因此,可观察到的舌苔数量与舌苔上的微生物数量关系不大。
同样,也可以说,像脱落的上皮细胞一样,来自牙周袋深处的牙周病原体也可能会移位,并在舌头表面定居,在那里它们可以生长和繁殖。因此,牙周微生物群可能会影响舌头微生物群的定植,并加剧VSC的生成。
牙列(包括牙齿修复中的问题)
口腔内任何部位的细菌积聚、食物嵌塞和随后的腐败都可能有利于口内口臭。因此,口内口臭最常见的牙齿来源包括深龋病变、牙间食物嵌塞和牙齿拥挤。
固定正畸支架和悬垂修复体也可能是食物滞留和腐败的潜在场所。悬垂修复可以改变微环境,有利于增加间接导致口内口臭的厌氧细菌(V.alcolescens、V.parvula和产黑色素拟杆菌)。
丙烯酸假牙,尤其是在夜间存放在口腔中或不定期清洁时,也会产生典型的口腔气味。面向牙龈的义齿表面是多孔的,对细菌、酵母、碎屑和所有导致腐败的因素都有保持力。
暴露在外的牙髓营养丰富,是细菌和口内口臭的另一种合适基质。已从坏死牙髓中分离出混合厌氧菌(普雷沃氏菌、Furobacterium、梭菌、消化链球菌Peptostreptococcus、链球菌、乳酸杆菌)和常见的牙周病原体(牙龈卟啉单胞菌、齿垢密螺旋体),表明它们在口内口臭中的作用。
牙齿修复可以改善口腔微生物生态,这取决于所用修复材料的性质。例如,修复过程中金属或氟离子的泄漏可能会干扰细菌粘附并防止其积聚。另一方面,当修复材料深入牙龈时,可能会导致出血,并增加拟杆菌和螺旋体等厌氧菌的比例。
物理化学条件
除了存在细菌和基质外,物理化学条件对于产生有气味的挥发物至关重要。口腔卫生不良会导致菌斑厚度增加,以及菌斑外层细菌对氧气的利用率增加。这导致大面积的厌氧和低氧化还原条件,促进口内口臭的形成。
此外,在口腔中,温度在34-37℃之间变化,经口呼气时湿度在91%-96%之间变化。这些条件也可能为口内口臭相关细菌的生长提供合适的环境。
一般来说,温度会影响分子本身的挥发性,气体在较低温度下的挥发性较小。要使化合物有气味,它必须是挥发性的。口内口臭的强度与吲哚或粪便的浓度之间缺乏相关性,这可能是因为吲哚在室温和37℃下的挥发性较低 。
pH值也是产生口臭的关键因素之一。上述pH值对于口腔异味的形成至关重要,而酸性pH值可以起到抑制作用。由于口腔粘膜表面的pH值主要由粘附细菌的发酵和腐败活动决定,因此了解pH值是有必要的。
以上是与口臭有关的口腔原因,当然口臭的原因不仅限于此。
消化系统疾病导致许多口臭。这类口臭主要是由气味挥发物从肠胃通过食道泄漏到口鼻。然而,由肠道引起的口臭通常是消化系统总体失衡的标志。
消化道疾病
胃食管反流病,胃酸/胃灼热/胃痛的情况都可能导致气味。
腹胀、胀气和打嗝
任何让你打嗝的消化系统疾病都可能导致口臭。这些包括消化系统的不平衡,如肠易激综合征、食物不耐受或高糖摄入。
肠梗阻或便秘
当你的身体不能正常消化食物时,一个不幸的副作用可能是,出现类似粪便的口臭。
肠道屏障薄弱
当肠道屏障被削弱时,它会被损坏,也就是出现“肠漏”,不能再作为屏障发挥最佳作用,于是一下麸质、有害细菌、未消化的食物颗粒、化合物和毒素等有害物质都开始“泄漏”出来。这些物质会进入身体系统,可能出现发炎,对健康造成损害,也包括出现口臭问题。
导致肠漏的因素有很多,例如药物的使用,过多摄入糖分,食物过敏刺激肠壁,缺乏维生素 A 和 D 等营养素,过量饮酒,慢性压力,自身免疫性疾病等。
菌群失调
除了这些明显的疾病或症状之外,有些容易被忽略的问题也可能导致口臭,比如肠道菌群失衡。
前面我们知道,挥发性亚硫酸盐化合物是罪魁祸首——硫化氢、甲硫醇、二甲硫醚。
这些也会由结肠细菌通过食物发酵产生的。
这些气体可能会从结肠中被重新吸收,然后出现在呼吸中。
结合谷禾肠道菌群数据库,我们整理了与口臭相关的常见肠道菌属如下:
口臭相关肠道菌属

幽门螺杆菌:
幽门螺杆菌感染造成口臭存在争议。幽门螺杆菌具有菌株依赖的能力,可以在体外从结合的半胱氨酸-蛋氨酸底物中合成硫化氢和甲硫醇。
与健康对照组相比,感染幽门螺旋杆菌的患者呼吸中氰化氢和硝酸氢水平都有所升高;然而,这是否代表这类型的口臭尚不清楚。也可能是由于幽门螺杆菌在口腔的定植引起口内口臭。
一些研究报告了幽门螺旋杆菌和口臭之间的正相关关系,然而,其中一些研究可能因为基于自我报告的口臭标准,而不是呼吸分析。其他的报告没有统计上显著的相关性。
饮食
食物是口腔异味的主要来源。有些食物,如大蒜、洋葱、辛辣食物、一些奶酪、鱼、酸性饮料,如咖啡,可能会留下挥之不去的气味。大多数时候,这种气味是短暂的。
然而,饮食与肠道菌群密切相关,糖的摄入过多,蛋白质摄入缺乏等都会导致肠道菌群紊乱,对人体有害菌群大量生长,有益菌生存空间不足,身体受到损害,当然也包括可能出现的口臭。
低碳水化合物饮食也可能导致“酮呼吸”。这些饮食使身体燃烧脂肪作为能量来源。产生这种能量的最终产物是酮,当呼出时会在呼吸中产生口臭,类似丙酮的果味。
吸烟和咀嚼烟草会在口腔中留下化学物质。吸烟还可能导致口臭,如牙龈疾病或口腔癌。
口臭的相关因素有很多,除了上述常见的原因之外,一些身体疾病也会出现口臭症状,例如:
鼻窦感染、肺炎、喉咙痛(咽炎)和其他喉咙感染、普通感冒、流感、扁桃体结石、鹅口疮、支气管炎、鼻后滴漏、糖尿病、胃酸反流、乳糖不耐症、其他肠胃或消化等问题,一些肝脏疾病或肾脏疾病可能与口臭有关。
物体卡在鼻子里(通常是儿童)、酗酒和大剂量维生素补充剂也可能引起口臭。
扁桃体炎
与扁桃体炎有关的口臭可发生在急性、慢性和复发性扁桃体炎中。
扁桃体是位于喉部两侧的两小块腺体组织。它们构成你免疫系统的一部分,制造抗体和白细胞来攻击口腔内的细菌。它们是抵御食物或空气中细菌的第一道防线的一部分。
扁桃体像蜂窝一样,在它的表面和里面有一些孔隙,这些孔隙被称为隐窝。在这些隐窝里,藏有一些灰色或者灰白色的、质地比较硬的块状物质。这些块状物质就是扁桃体结石。
扁桃体结石最常见的症状是咽痛和口臭。如果结石比较小可能感受不到明显的症状,但是多数情况下会有明显的口臭。
鼻窦炎
鼻窦炎可能是一种长期的慢性疾病,伴有过敏和/或鼻子结构问题。长期鼻窦炎会严重影响生活质量。
鼻窦位于脸颊内、鼻子周围和后面。它们的作用是加热、湿润和过滤进入鼻腔的空气。它们还帮助发声。
鼻窦炎的症状因严重程度和涉及的鼻窦而异。它们可能伴随着口臭。鼻窦炎患者窦腔内的分泌物不能排出来。伴有细菌感染的话就会发生脓性分泌物,久而久之就可能发生腐败,通过鼻咽部流向口内,就会造成口臭。
其他呼吸系统疾病
如支气管扩张、肺脓肿或坏死性肺肿瘤都会产生难闻的气味。
过敏
许多用于治疗过敏的药物都会导致口干,这是导致口臭的另一个原因。此外,鼻后滴漏是一种常见的过敏症状,可导致口臭。过敏引起的鼻窦充血也会导致人们用口呼吸,导致口干,从而引起口臭。
药物
许多药物,包括治疗过敏的抗组胺药和利尿剂,可能会导致口干(如前所述),从而导致口臭。其他可能导致口臭的药物可能包括氨苯蝶啶(Dyrenium)和多醛。
糖尿病
糖尿病患者的胰岛素产量不足,导致他们燃烧脂肪并产生酮。这意味着他们容易出现酮呼吸。糖尿病患者的另一个口臭原因可能是慢性肾功能衰竭。
慢性肾功能衰竭
这可能会导致闻起来有鱼腥味或像氨水的气味,唾液中的大量尿素及其分解为氨会导致口臭。
怀孕
怀孕本身不会引起口臭,但怀孕期间常见的恶心和晨吐可能会引起口臭。此外,激素变化、脱水以及因渴望而吃不同的食物也可能导致怀孕期间的口臭。
首先,要排除是否是一些特殊疾病引起的口臭,例如糖尿病、肝功能衰竭等,如果是这类原因,则需要进行相应的疾病治疗。
其次,需要检查是否存在其他不太严重的疾病,如口腔疾病、鼻窦炎、胃食管反流、肠道菌群失调等问题。
如果存在较为明显的疾病症状,例如牙周炎,则配合口腔科医生进行相应治疗;如果症状不是特别明显,则可进行口腔菌群或者肠道菌群检测,看看是否由于菌群失调引起的口臭。
益生菌
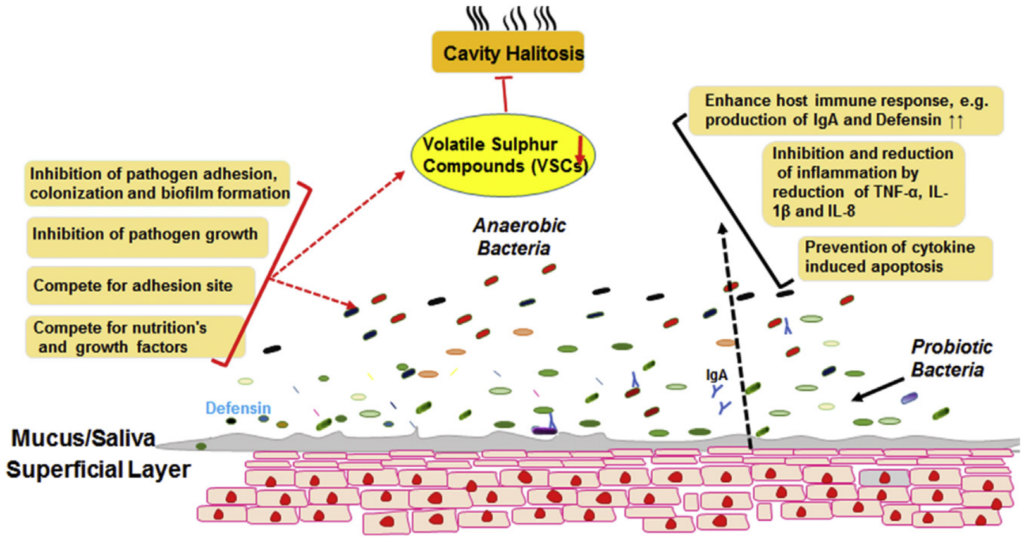
研究表明,益生菌可以解决部分口腔问题,包括口臭。
唾液链球菌是一种非致病性的口腔优势菌,是最重要的共生益生菌之一,最常从无口臭的人群中分离出来。唾液链球菌K12可产生两种抗生素——唾液霉素A2 (SalA2)和唾液霉素B (SboB)。临床试验表明,含唾液链球菌K12的抗菌漱口水显著降低了VSC产生菌的水平。唾液链球菌K12作为一种益生菌,最初来源于口腔共生菌,在口臭的治疗中可以发挥关键作用。
益生菌预防龋齿
研究表明,食用含有鼠李糖乳杆菌GG (LGG) 和罗伊氏乳杆菌的牛奶可显着减少变形链球菌和远缘链球菌的数量,这是龋齿的两种主要致病菌。链球菌属发酵饮食中的碳水化合物。牙菌斑的 pH 值降低(从 7.0 到 4.0)会导致牙釉质脱矿。因此,益生菌可用作乳制品中的预防性细菌。
最近,基于体外和体内实验证明,魏斯氏菌Weissella cibaria(原属乳酸杆菌属)作为一种新型益生菌菌株可以预防龋齿,并显着抑制变形链球菌形成生物膜。这种细菌会产生大量的过氧化氢,并且可以与具核梭菌聚集并抑制这些病原体在口腔中产生VSCs(下图)。
益生菌预防口臭的可能机制
Karbalaei M, et al., New Microbes New Infect. 2021
应用于食品和健康领域的常用益生菌

*a 安全微生物的合格推定
Bustamante M, et al., Probiotics Antimicrob Proteins. 2020
另外需要注意的是,口臭并没有想象中的可怕。排除各类疾病的可能性,其余口臭原因都是生理性的,也就是短暂的,可能是吃了味道比较大的食物造成的,那么这类人群只要注意饮食和养成良好的口腔卫生习惯,问题不大。
注意饮食
吃的东西会影响呼吸的味道。需要注意的一些食物和饮料包括:
咖啡。除了喝完后留在嘴里的刺鼻气味外,咖啡中的咖啡因也会导致口干。
糖。高糖和精制碳水化合物(即白面包)的饮食与口臭有关。含糖食物会导致酸产生,不仅会增加蛀牙的风险,还会促进念珠菌的过度生长。
大蒜、洋葱和辛辣食物等味道浓郁的食物会在口腔中留下难闻的气味。虽然大蒜通常属于健康的食物,但不可否认,这些食物会导致暂时的口臭。
避免发炎的食物
炎症性食物会增加体内炎症,往往会加剧疾病症状,并可能导致口腔健康恶化。这些食物包括加工肉类、苏打水和含糖饮料、咸味零食、包装糖果和精制碳水化合物。特别是盐分过多会加剧口干并导致口臭。
抗炎饮食
另一方面,抗炎食物有助于减少体内炎症,并可能减轻症状,包括减少口臭。有许多抗炎食物,包括姜黄、生姜、绿叶蔬菜、浆果、亚麻和奇异籽、核桃、杏仁、橄榄油和鲑鱼等。
试试这些健康的饮食秘诀,包括吃新鲜蔬菜和尽量减少零食。还有一些更具体的食物已被经验证明可以改善口臭:
肉桂是一种抗病原菌的抗菌剂。为了缓解口臭,咀嚼肉桂棒、喝肉桂香料茶、咀嚼含有肉桂油的口香糖或用肉桂味漱口水漱口。
绿茶具有抗菌特性,可以减少异味。这是因为它含有抗氧化剂和多酚。

研究表明,绿茶可以减少与S. moorei 相关的口臭,并且它可能会降低龋齿和牙周病的发病率/严重程度。喝绿茶以促进整体口腔健康和治疗口臭。也可以制作冰绿茶,只需将绿茶叶放入罐中,加水并冷藏即可。
多喝水,少喝咖啡因和酒精
多喝水,但是避免苏打水、含糖饮料和酒精是个好办法。
如果患有口干症,那么饮用的饮料就显得尤为重要。全天饮水,以保持口腔中的液体持续流动。但是,避免气泡水,它会使口干变得更糟糕。含咖啡因的饮料和酒精都会使口腔干燥。尝试改用不含咖啡因的咖啡或茶来增加能量。
虽然有些食物可能会导致口臭,但还有其他食物实际上可以帮助改善口臭。某些食物可以通过它们的酶作用、食物中抗氧化剂的活性和/或食物的 pH 值来除臭。
例如,菠菜,生苹果,香菜,薄荷,绿茶等。
此外,发酵、富含益生菌的食物,如酸奶、泡菜、康普茶、开菲尔、酸菜等,可以帮助促进口腔中“好”细菌的平衡,并阻止念珠菌的生长。
多喝水不仅几乎可以立即冲走细菌,还有助于防止口干。目标是每天 6-8 杯。
椰子油
椰子油具有天然的抗炎和抗菌特性,每天用椰子油漱口或在嘴边刷几分钟,可以预防蛀牙和牙龈炎。
柠檬
由于其抗菌和抗氧化作用,柠檬可以帮助控制口臭。在吃过大量洋葱或大蒜后,用柠檬水漱口可能特别有用。此外,在舌尖滴一滴柠檬有助于刺激唾液分泌,从而缓解口干。
补充剂
锌
体内有 300 多种不同的细胞功能使用锌,包括与肠道菌群、口腔和微生物组有关的细胞功能。研究表明,锌可有效减少导致口臭的含硫化合物的积累。可以使用含锌漱口水来控制口臭。
维生素D
获得足够的维生素 D很重要,原因有很多,包括口腔健康。维生素 D 的缺乏会导致灼口综合征,它会使口腔中出现金属味或苦味,同时还会导致口臭。
良好的口腔卫生习惯
每天刷牙(和舌头)两次,每天使用牙线,每六个月去看一次牙医,但口腔健康不仅仅是最基本的要求。以下是维持长期口腔健康的 3 个不太明显的技巧。
正确的刷牙
刷牙有助于清除口腔中的菌斑和细菌,防止蛀牙、蛀牙甚至牙周病。虽然刷牙是我们每天都会做的事,但刷牙也是个技术活,刷得不到位可能会出现口腔问题。
这里再次强调一下正确的刷牙方式。
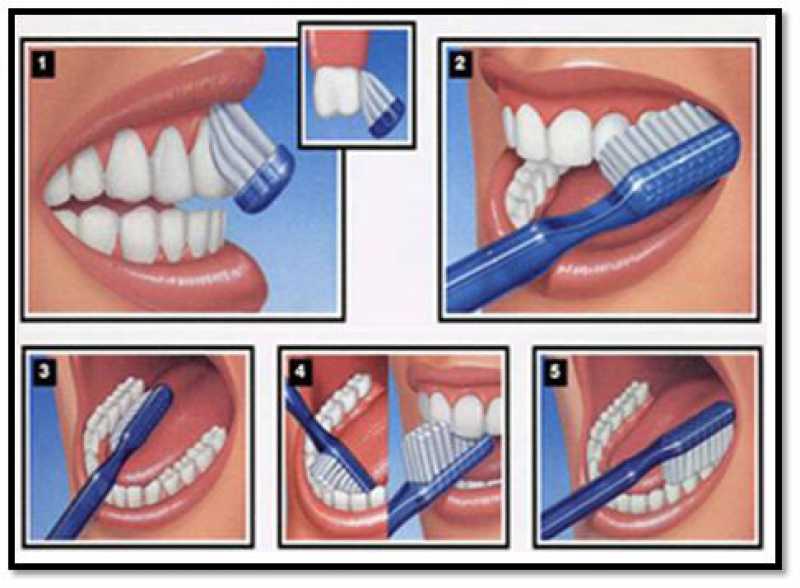
首先,刷牙齿的外表面。轻轻地刷你牙齿的上下部分,可以帮助你减缓这个过程,防止你遗漏任何斑点。
然后,倾斜你的刷子45度来清洁牙龈线。它可以帮助清除牙龈上滞留的菌斑和食物残渣。
牙齿的内表面是不可见的。因此,以45度的角度前后刷牙对清洁牙齿内部至关重要。
此外,来回刷你的后牙顶部。很多食物残渣都会在那个地方积聚。
最后,刷一下舌头,也就是下面提到的使用刮舌器,去除异味,呼吸清新。
使用刮舌器
口臭可能是由残留在舌头上的病原菌堆积引起的。使用刮舌器,或者牙刷背面刮舌。小心不要对舌头施加太大压力,因为重度刮擦会割伤组织。
治疗口干
口臭的另一个常见罪魁祸首是口干。如果觉得自己的口气需要清新,请记得多喝水有助于清除细菌并保持口腔湿润。为了长期增加唾液量,也可尝试使用益生菌等产品。
尝试盐水冲洗
将盐倒入温水中搅拌至溶解,然后在嘴巴和喉咙周围漱口。盐水的温和酸度会阻止有害微生物的生长。
每天使用漱口水
我们的嘴里含有平衡的好细菌和坏细菌。使用漱口水也是一种良好的习惯,不过尽量避免使用含酒精的漱口水,也可以试试专为口干设计的非酒精漱口水。
适度运动
新的研究表明,适度运动有益于口腔健康。锻炼时,可随身携带一瓶水(可能含有镁或钾)以保持水分。

主要参考文献:
Foo LH, Balan P, Pang LM, Laine ML, Seneviratne CJ. Role of the oral microbiome, metabolic pathways, and novel diagnostic tools in intra-oral halitosis: a comprehensive update. Crit Rev Microbiol. 2021 May;47(3):359-375. doi: 10.1080/1040841X.2021.1888867. Epub 2021 Mar 3. PMID: 33653206.
Mogilnicka I, Bogucki P, Ufnal M. Microbiota and Malodor-Etiology and Management. Int J Mol Sci. 2020;21(8):2886. Published 2020 Apr 20. doi:10.3390/ijms21082886
Bustamante M, Oomah BD, Mosi-Roa Y, Rubilar M, Burgos-Díaz C. Probiotics as an Adjunct Therapy for the Treatment of Halitosis, Dental Caries and Periodontitis. Probiotics Antimicrob Proteins. 2020 Jun;12(2):325-334. doi: 10.1007/s12602-019-9521-4. PMID: 30729452.
Zanetti F, Zivkovic Semren T, Battey JND, Guy PA, Ivanov NV, van der Plas A, Hoeng J. A Literature Review and Framework Proposal for Halitosis Assessment in Cigarette Smokers and Alternative Nicotine-Delivery Products Users. Front Oral Health. 2021 Dec 10;2:777442. doi: 10.3389/froh.2021.777442. PMID: 35048075; PMCID: PMC8757736.
Karbalaei M, Keikha M, Kobyliak NM, Khatib Zadeh Z, Yousefi B, Eslami M. Alleviation of halitosis by use of probiotics and their protective mechanisms in the oral cavity. New Microbes New Infect. 2021 Apr 23;42:100887. doi: 10.1016/j.nmni.2021.100887. PMID: 34123388; PMCID: PMC8173312.
Jo JK, Seo SH, Park SE, et al. Identification of Salivary Microorganisms and Metabolites Associated with Halitosis. Metabolites. 2021;11(6):362. Published 2021 Jun 7. doi:10.3390/metabo11060362