-

 CNAS L23010
CNAS L23010

 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康
真菌感染
真菌病原体正迅速崛起为全球公共卫生体系中最具挑战性的威胁之一,其引发的抗真菌耐药性问题日益严峻。每年,真菌感染影响数亿人,并导致约160万例死亡,其致病范围从浅表皮肤感染到危及生命的侵袭性疾病,尤以免疫功能低下患者为重。其中白色念珠菌(Candida albicans)、新型隐球菌(Cryptococcus neoformans)和烟曲霉(Aspergillus fumigatus)已被世界卫生组织列入重点优先监测病原体名单。
目前临床上可用的抗真菌药物主要局限于唑类、多烯类和棘白菌素类这三大类别,这一有限的药物谱系难以满足日益复杂的临床需求。并且耐药株的持续出现和积累,使传统药物的疗效显著下降,部分病例甚至对联合治疗方案也产生抵抗。
此外,真菌生物膜的形成进一步加剧了治疗难度。真菌生物膜是一种由真菌细胞附着在宿主组织或医疗器械表面形成的结构,外包裹复杂的细胞外基质(ECM),为真菌提供了物理与化学双重屏障。研究显示,生物膜中的真菌对抗真菌药物的耐受性可提高多达一千倍,导致感染顽固复发,并显著增加了住院时间和医疗成本。
面对这一挑战,科研界正积极探索创新治疗策略,包括靶向生物膜结构的药物、旧药新用及天然产物疗法。这些新兴方法展示出克服耐药性、破坏生物膜完整性与提升抗真菌疗效的潜力。深入理解真菌病原体的耐药机制,并结合多样化的干预手段,有望为未来开发更为高效、低毒的抗真菌疗法奠定基础,从而开辟对抗真菌生物膜相关感染的新局面。
真菌感染已成为全球重要的公共卫生问题,其中白色念珠菌(C.albicans)、新型隐球菌(C.neoformans)和烟曲霉(A.fumigatus)是最主要的病原体。
白色念珠菌普遍存在于人体黏膜,当宿主免疫功能下降时可引起侵袭性感染,其毒力源于形态转换和生物膜形成;新型隐球菌则以多药耐药性和持久生物膜为特征,已导致多起医院暴发;烟曲霉是免疫受损患者中侵袭性曲霉病的主要致病菌,能够形成致密菌丝生物膜并产生耐药突变。
生物与非生物上的真菌感染
Elgammal Y,et al.Crit Rev Microbiol.2025
生物膜可以在生物或非生物表面形成。生物感染发生在人体组织和器官上(例如脑,引起隐球菌性脑膜炎;口腔,引起口腔念珠菌病;肺部,引起肺曲霉菌病;皮肤,导致持续性皮肤感染;血液,引起侵袭性念珠菌病;非生物感染发生在植入式医疗器械(例如起搏器、导管等)上。 心脏装置)、假肢(例如人工关节或植入物)和气管插管。
白色念珠菌及治疗方法
白色念珠菌是一种常见于人体粘膜表面的真菌。但在免疫功能低下者中可过度生长并转变为致命的机会性病原体,导致侵袭性念珠菌病。
它是医院感染的主要原因,造成约15%的败血症病例和40%的血流感染。其毒力与酵母形态和菌丝形态之间的可逆转换密切相关,菌丝形式中更高含量的几丁质可提供额外的结构强度与环境保护。
• 生物膜促进真菌黏附并提高其抗性
生物膜的形成由细胞壁黏附素介导,使真菌黏附于宿主组织和医疗器械表面。发育成熟的生物膜以丝状菌为主,形成坚固的三维结构并大量产生胞外基质(ECM)。β‑1,3‑葡聚糖是其中的关键成分,可隔绝抗真菌药物并抑制中性粒细胞活化,从而增强真菌对先天免疫的抵抗力。随着生物膜相关感染和非白念珠菌种在医院中的增加,评估和改进现有治疗策略至关重要。尤其是耳念珠菌(C.auris),已成为全球多药耐药院内感染的重要来源。
真菌生物膜形成阶段
Elgammal Y,et al.Crit Rev Microbiol.2025
上图说明了三种医学上重要的真菌:白色念珠菌、新型隐球菌和烟曲霉的生物膜形成过程,经历了四个不同的阶段:
(1) 酵母/丝状细胞粘附到表面;
(2) 真菌细胞生长成薄层细胞并发育成微菌落,烟曲霉细胞发芽形成菌丝网络;
(3) 通过发育成熟具有细胞外基质的生物膜结构;
(4) 真菌细胞从生物膜中分散,促进其他位点的定植。
• 部分念珠菌已具有耐药性,急需开发新疗法
目前的主要抗真菌药物包括唑类、多烯类和棘白菌素类。
多烯类(如两性霉素B)通过与麦角甾醇结合并形成细胞膜孔道发挥广谱杀真菌作用,但在生物膜条件下效力显著下降,且其肾毒性限制了临床使用。
唑类药物以阻断麦角甾醇生物合成为作用机制,毒性较低,但白念珠菌近年来对其耐药性逐渐增强。
棘白菌素通过抑制细胞壁β‑葡聚糖合成,对生物膜更具靶向性,其良好的疗效和安全性使其成为念珠菌感染治疗的一线药物。然而,FKS基因突变已导致部分菌株对棘白菌素耐药。
部分临床分离的念珠菌已表现出泛耐药性,对目前三大类抗真菌药物均无效,并能形成持久的生物膜,进一步强化其耐药性。这凸显出研发新型抗真菌药物和改进现有疗法的迫切需求。
注:尽管移除受感染植入物仍是治疗生物膜感染的常用手段,但该方法风险高、成本大,进一步强调了开发更安全有效疗法以应对白色念珠菌生物膜感染的紧迫性。
生物膜相关真菌病原体的关键耐药机制
Elgammal Y,et al.Crit Rev Microbiol.2025
这些机制主要包括:
(1) 细胞外基质充当物理屏障,阻碍抗真菌药物渗透至生物膜内部;
(2) 外排泵转运蛋白在生物膜形成早期上调,主动排出药物,降低细胞内浓度并促进耐药性;
(3) 持久细胞处于代谢休眠状态,对药物高度耐受,使生物膜在治疗中存活并可在压力解除后再生;
(4) 其他机制如应激反应、细胞密度、化学环境和靶点蛋白过度表达等,也进一步增强了生物膜的耐药性。
新型隐球菌及治疗方法
新型隐球菌(C.neoformans)又名溶组织酵母菌,是土壤,鸽类,牛乳、水果等的腐生菌,也可侵犯人体。新型隐球菌是导致免疫功能低下个体脑膜脑炎的主要原因之一。
• 新型隐球菌可形成脑部生物膜样结构
其毒力主要源于由葡糖醛酸甘露聚糖(GXM)组成的多糖荚膜。GXM不仅调节宿主免疫反应,也是生物膜形成的关键成分,对生物膜结构的建立起重要作用。新型隐球菌可形成脑部生物膜样结构,使感染更具持续性和治疗难度。耐药机制的出现进一步削弱了现有疗法的效果,凸显出开发新型抗真菌策略以针对其生物膜的必要性。
• 当前治疗方法对生物膜感染效果有限
当前推荐的治疗方案为脂质体两性霉素B联合5-氟胞嘧啶诱导治疗,之后以氟康唑维持,用于肺隐球菌病及隐球菌性脑膜炎。该方案对浮游状态的新型隐球菌有效,但对生物膜内菌株疗效显著下降。
此外,氟康唑相关耐药病例中发现ERG11基因突变,该基因编码唑类药物靶标酶14α-脱甲基酶,导致药物敏感性降低。这些问题凸显了迫切需要新型疗法以有效靶向并控制新型隐球菌生物膜感染。
烟曲霉及治疗方法
烟曲霉是一种机会致病真菌,是侵袭性曲霉病的主要致病因子,尤其危害免疫功能低下者。其致病机制与形成致密交织的菌丝型生物膜能力密切相关,该生物膜经历多阶段发育过程。
烟曲霉广泛分布于环境中,因其强适应性、高效空气传播及能抵达远端气道而成为重要病原体。此外,它可形成由菌丝团构成的局部感染——曲霉瘤,进一步促进生物膜相关感染,可通过曲霉病患者的支气管肺泡灌洗液检测到。
• 目前主要以三唑类药物治疗,但也出现耐药性
目前,烟曲霉感染的主要治疗药物为三唑类(如伏立康唑、伊曲康唑、泊沙康唑和艾沙康唑)及两性霉素B。虽然这些药物对敏感菌株疗效良好,但多地已报告三唑类耐药菌株的出现,严重影响疗效并带来公共卫生风险。
耐药机制主要包括cyp51A基因突变(改变唑类靶点)及外排泵过度表达(降低药物浓度)。当出现唑类耐药时,两性霉素B常作为一线替代药物使用,其脂质体制剂因毒性较低正日益应用于临床。
针对耐药菌株的联合治疗显示出潜在疗效,例如棘白菌素与泊沙康唑或艾沙康唑联合使用可能产生协同作用,但相关临床证据仍有限。与唑类和多烯类不同,棘白菌素作用于真菌细胞壁,特异性高,且有助于减少交叉耐药性。然而,日益增加的耐药性与治疗选择受限依然是临床难题。应通过加强抗真菌药物管理、常规监测耐药性,并开发新型或改良制剂以提升治疗安全性和有效性。
新型抗真菌药物的研发对于应对系统性和生物膜相关真菌感染具有关键意义,因为现有治疗手段在面对耐药性和生物膜屏障时往往效果有限。通过开发能够有效穿透或破坏真菌生物膜的新型药物,可以显著增强抗真菌治疗的渗透性和杀菌效率,从而改善患者预后并降低感染复发风险。
这些新兴疗法的研究重点在于结合药理活性与生物膜干预机制,以突破传统药物难以到达感染核心区域的限制。在此背景下,我们系统评估这些潜在药物在临床重要真菌所致生物膜感染及系统性疾病治疗中的应用前景,深入探索其作用机制、疗效表现及潜在的临床转化价值,为未来抗真菌治疗策略的优化提供科学依据。
白色念珠菌的新型疗法
由于白色念珠菌在医院感染中的高发病率,针对其生物膜的抗真菌药物成为重点研究方向。
• Rezafungin(雷扎芬净)药效时间长
Rezafungin是FDA批准的第二代棘白菌素,具有改良的药代动力学特性。其半衰期高达130小时,可实现每周一次给药而非每日给药。Rezafungin能破坏白色念珠菌生物膜形成,降低成熟生物膜的代谢活性和厚度,并抑制菌丝生成,活性优于氟康唑。
• Ibrexafungerp药效更明显,且可减少耐药
Ibrexafungerp是一种源自恩夫曼芬的半合成三萜类药物,是首个具有高组织分布和优良口服生物利用度的葡聚糖合酶抑制剂。它对包括白色念珠菌在内的多种致病真菌具有广谱活性,已获FDA批准用于治疗外阴阴道念珠菌病。尽管其作用机制与棘白菌素相似,但因结合位点部分不同,可避免交叉耐药。体外研究表明,Ibrexafungerp在0.25 µg/mL即可使生物膜代谢活性降低50%,而氟康唑需超过256 µg/mL才能达到相同效果。
• Fosmanogepix削弱白色念珠菌的毒力因子
Fosmanogepix是一种由前体药物转化而来的新型抗真菌剂,经碱性磷酸酶激活为Manogepix。目前其治疗念珠菌血症和侵袭性念珠菌病的III期临床试验正在进行中。该药通过抑制肌醇乙酰转移酶Gwt1干扰真菌细胞壁合成,从而削弱白色念珠菌的黏附、菌丝化和生物膜形成等毒力因子。其>90%的口服生物利用度和广谱抗真菌活性显示出作为新型系统感染治疗药物的潜力。
• Turbinmicin降低生物膜代谢活性
从海鞘微生物组中发现的Turbinmicin能靶向Sec14蛋白,对白色念珠菌生物膜表现出优异活性。Sec14在生物膜基质的囊泡递送中起关键作用。Turbinmicin通过抑制囊泡输出破坏基质形成,并在极低浓度下显著降低生物膜代谢活性。
动物实验显示,其在2.5 µg/mL时即可减少生物膜衍生菌落约2 log₁₀,在10 µg/mL时可完全清除感染导管,展现出在医疗器械相关感染中的高应用潜力。
针对不同细胞途径的新型抗真菌药物的作用机制
Elgammal Y,et al.Crit Rev Microbiol.2025
• 四唑类新药有更高的选择性并降低对宿主毒性
此外,四唑类新药如VT‑1161(奥替瑟唑)和VT‑1598代表第四代唑类抗真菌药,具有对真菌CYP51酶更高的选择性(约2000倍)并显著降低宿主毒性。
VT‑1161已获FDA批准用于治疗复发性外阴阴道念珠菌病,VT‑1598则在白色念珠菌、耳念珠菌及隐球菌感染模型中均表现出良好疗效。
多重耐药白色念珠菌,尤其是形成生物膜的菌株,给临床治疗带来严峻挑战。新型抗真菌药物的出现为现有疗法提供了有效替代方案,不仅展现出更强的抗真菌活性,还能靶向生物膜特异性机制,克服传统治疗的局限。
未来需继续通过系统研究和临床试验验证其有效性与安全性,以期改善侵袭性念珠菌感染的治疗效果。
隐球菌的的新型疗法
虽然新型隐球菌整体耐药率较低,但近年对氟康唑的耐药性日益引起关注,约有10–30%的临床分离株表现出敏感性下降。同时,其对氟胞嘧啶的耐药性也不断增加,这正是临床常将其与两性霉素B联合使用的主要原因之一。
氟胞嘧啶耐药主要源于fcy1、fcy2和fur1基因突变,这些基因分别编码胞嘧啶脱氨酶、胞嘧啶通透酶和尿嘧啶磷酸核糖基转移酶。突变会阻碍药物的摄取与代谢,阻断5‑氟胞嘧啶向其活性形式5‑氟尿嘧啶的转化,从而削弱抗真菌效果。相比之下,对两性霉素B的耐药性较低。
值得注意的是,这些耐药性评估多基于浮游状态的菌体,未充分考虑隐球菌生物膜对药物的天然抗性。此外,真菌对唑类药物的固有耐药性进一步强调了开发新型靶向疗法的必要性,以减少对传统两性霉素B与氟胞嘧啶方案的依赖。
• Fosmanogepix也对新型隐球菌表现出显著抗菌作用
除对白色念珠菌的活性外,Fosmanogepix也通过抑制真菌细胞壁合成对隐球菌表现出显著抗真菌作用。其Gwt1抑制剂衍生物的MIC低至0.004 µg/mL。在隐球菌性脑膜炎小鼠模型中,Fosmanogepix显著降低了肺部和脑部真菌负荷,尤其在与氟康唑联合应用时效果更佳,显示出增强疗效和克服耐药的潜力。
新型隐球菌耐药性的上升表明开发新一代抗真菌药物迫在眉睫,尤其针对生物膜相关感染。隐球菌自身致密且富含多糖的基质,加之血脑屏障的限制,使脑部感染极难清除,需要长疗程治疗,而复发仍更为常见。Fosmanogepix等新兴疗法为此类顽固感染提供了新的希望。
未来,需通过系统的体内实验与严格的临床试验,全面评估并优化这些新型药物的疗效,以期为隐球菌性脑膜炎带来更有效的治疗方案。
烟曲霉的新型疗法
尽管抗真菌治疗取得显著进展,但烟曲霉仍是重要且难治的致病真菌,尤其危及免疫功能低下患者。其对现有抗真菌药物的耐药性及复杂的生物膜结构,凸显了对新型治疗手段的迫切需求。目前,多种新型抗曲霉药物正处于不同临床开发阶段,具有多样的作用机制和制剂形式,为临床治疗提供了新的可能。
• Olorofim抑制早期生物膜形成
Olorofim(F901318)是一种处于III期临床试验的抗真菌药,对包括烟曲霉在内的多种难治真菌感染有效。它抑制早期生物膜形成(4小时内减少约66.4%),虽对成熟生物膜作用有限,但强调了早期干预的重要性。
Olorofim通过抑制真菌二氢乳清酸脱氢酶(DHODH)阻断嘧啶合成,具有极低脱靶风险。其对唑类和两性霉素B耐药菌仍具活性,在大量临床分离株中未发现固有耐药。药物口服吸收良好,半衰期20–30小时,可穿越血脑屏障并分布于肺、肝、肾组织,每日一次服用耐受性佳,仅有轻度胃肠不适。
但需注意其与唑类药物可能存在拮抗作用。此外,对具有相似作用机制的农业杀真菌剂异氟醚喹的耐药性,可能促进其临床耐药风险。
• Opelconazole专门针对肺部烟曲霉感染
Opelconazole(PC945)是一种吸入型三唑类抗真菌药,专为肺部烟曲霉感染设计。其强亲脂性使药物可在肺内蓄积,即使停药后仍保持活性,表现出持久局部效应与低系统暴露。
该特性为高风险人群(如肺移植受者)提供了潜在的预防性治疗选择,但其对烟曲霉生物膜活性的研究仍不充分,尚需进一步验证。
• Ibrexafungerp对曲霉也有广谱抗性
Ibrexafungerp除对白色念珠菌有效外,对曲霉也具广谱活性。在侵袭性肺曲霉病实验模型中,与艾沙康唑联用表现出协同作用,提高生存率并降低肺组织损伤。在一项针对难治性或不耐受真菌感染(包括侵袭性肺曲霉病)的III期研究中,其成功率为46.2%,并涵盖生物膜相关病例,显示出临床应用潜力。
在这里总结了这些新兴药物的药代动力学、剂量与安全特征。
Elgammal Y,et al.Crit Rev Microbiol.2025
新型药物也存在一些限制
尽管这些化合物极大拓宽了抗真菌药物储备,但从实验室到临床的转化仍面临挑战。由于真菌与人体在主要代谢通路上的高度保守性,一些有效抑制真菌生长的药物也可能对宿主细胞产生毒性,加之药物相互作用风险,使得复杂用药患者群体(如免疫低下者)更易受不良反应影响。
此外,许多新药受限于药代动力学和药效学特征,如口服吸收差、组织渗透性不足或中枢神经系统分布有限,削弱了其在系统性或侵袭性真菌感染中的应用潜力。高昂的研发成本与严格的审批流程亦增加了临床转化难度,尤其对结构复杂的天然产物而言更为显著。因此,在药物开发早期整合药理学、临床与经济学考量,并采用创新研究设计,将是推动抗真菌新药成功转化的关键。
• 根据生物膜阶段选择合适的药物
为进一步理解这些药物对生物膜的作用机制,可根据其干预生物膜生命周期的阶段(如粘附、萌发或成熟)进行分类。
阻断早期粘附或代谢活动的药物可防止生物膜形成,如唑类和四唑类(氟康唑、奥替康唑、VT‑1598)通过抑制麦角固醇合成削弱膜功能、减少表面定植。
而针对已形成的生物膜,则需药物具备穿透或破坏胞外基质(ECM)的能力。两性霉素B与棘白菌素在此阶段仍具一定效力,但作用有限。新型葡聚糖合酶抑制剂及Turbinmicin等则能直接靶向基质运输与ECM结构,对成熟真菌生物膜展现出更强活性。
药物再利用,是指将原本用于治疗其他疾病、已获批准或正在研发的药物,重新用于治疗真菌感染的一种策略。它的核心理念是:“旧药新用”——基于已有的药物安全性、药代动力学以及临床数据,探索其潜在的抗真菌活性,从而发现新的治疗方案。
药物再利用为发现新的抗真菌疗法提供了有前景的途径,尤其针对由白色念珠菌、新型隐球菌和烟曲霉等引起的生物膜相关感染。该策略具有高性价比优势,且大多数已用于人体的药物其毒性特征明确,安全性可控。通过高通量筛选及现有药物协同效应的研究,科研人员能够加速抗真菌治疗的创新与开发。
再利用的药物治疗白色念珠菌
白色念珠菌的生物膜相关感染常与导管使用有关,对传统抗真菌治疗具有显著耐受性。药物再利用被视为克服这一挑战的有前景策略。
• 依布硒啉有效抑制白色念珠菌生物膜形成
依布硒啉(Ebselen)是一种合成有机硒化合物,原用于治疗听力损失、美尼尔病及SARS‑CoV‑2感染,具有显著的抗真菌潜力。其通过模拟谷胱甘肽过氧化物酶活性,保护细胞免受活性氧伤害,并以中和自由基发挥神经保护作用。在8.96 µg/mL浓度下,依布硒啉即可有效抑制白色念珠菌生物膜形成,对多重耐药的耳念珠菌亦有类似活性。
• 环孢菌素A、匹伐他汀等也表现出对念珠菌生物膜的抑制作用
环孢菌素A作为抑制IL‑2合成的免疫抑制剂,能恢复氟康唑的疗效并增强对白色念珠菌生物膜的抑制。降胆固醇药物匹伐他汀通过抑制HMG‑CoA还原酶,与氟康唑联合表现出明显的抗生物膜协同作用,提示其主要影响生物膜形成过程。
此外,5‑羟色胺再摄取抑制剂如舍曲林和氟西汀也表现出抗生物膜活性,无论单用或与氟康唑联用均能增强抗真菌效果。这些研究强调了药物再利用作为一种实用、经济的策略,可拓展对白色念珠菌及其生物膜相关感染的治疗手段。
• 动物研究已验证部分再利用药物的疗效
部分再利用药物已在动物模型中验证疗效。例如,用于治疗类风湿性关节炎的含金抗炎药金诺芬在小鼠导管感染模型中,于3 µg/mL和10 µg/mL时均显著减少白色念珠菌生物膜。与抗原生动物药喷他脒联合使用时,金诺芬对成熟生物膜表现出协同效应。
高通量筛选还发现多种具有抗生物膜活性的药物,包括阿维菌素、苯溴马隆、盐酸育亨宾、佐替平和双羟萘酸吡咯烷铵,均对白色念珠菌具有抑制作用。
此外,真菌线粒体复合物I组分NDU1被确定为新的抗真菌靶点。FDA批准的抗蠕虫药氯硝柳胺在2 µg/mL时即可抑制NDU1并破坏成熟生物膜。将其制成纳米颗粒后,在小鼠口咽和外阴阴道念珠菌感染模型中显著降低了舌部与阴道的真菌负荷。这类NDU1抑制剂突出显示了通过靶向线粒体功能和破坏生物膜保护性基质来突破真菌防御的潜力。
再利用的药物治疗新型隐球菌
新型隐球菌生物膜因对标准抗真菌治疗的高度耐药性,仍是治疗中的主要难题。药物再利用揭示了多种非抗真菌药物对其具有显著活性,为治疗提供了新的方向。
• 联合使用时可能具有更强的抗生物膜作用
其中,抗结核药物如异烟肼和乙硫异烟胺可使隐球菌生物膜代谢活性降低约50%。当二者与氟康唑或伊曲康唑联合使用时,产生明显协同效应,对成熟生物膜的作用优于单独使用唑类药物。
甲苯咪唑是一种抗寄生虫药,也表现出强效的抗隐球菌活性,在0.0156µM浓度下可显著减少隐球菌生物膜形成并根除成熟生物膜。此外,甲苯咪唑与阿替霉素B联合使用时,两种化合物在较低MIC下均表现出抗隐球菌活性。
• 精神药物氟哌啶醇也减少隐球菌生物膜形成
抗精神病药物对新型隐球菌具有抗真菌活性。特别是氟哌啶醇,主要用于治疗精神分裂症和图雷特综合征,具有抗真菌活性。特别是氟哌啶醇衍生物化合物B10在2µg/mL时可有效减少隐球菌生物膜形成≥80%,并与氟康唑协同作用,显著降低小鼠脑真菌负荷。
这些发现凸显了药物再利用作为对抗新型隐球菌生物膜的有效策略的潜力,为以更短的研发时间和更低的成本扩大现有抗真菌药物库提供了一条有前景的途径。
再利用的药物治疗烟曲霉
三唑类耐药烟曲霉株的流行率持续上升,尤其是能形成坚固生物膜的菌株,凸显出开发替代疗法的紧迫性。
• 新鱼腥草素钠可减少生物膜并使其变薄
源自鱼腥草素的新鱼腥草素钠(SNH)传统上因抗菌特性在亚洲广泛使用。SNH通过干扰烟曲霉类固醇合成途径,抑制麦角固醇生成。XTT还原实验显示,SNH在1×MIC时可使成熟生物膜减少约20%,在4×MIC时减少约80%。显微镜观察发现,其显著缩短菌丝并使生物膜变薄。此外,经SNH治疗的曲霉感染小鼠其真菌负荷、组织损伤及促炎因子水平均显著下降。
• 双胍类化合物等也能够抑制真菌增殖
双胍类化合物Alexidine dihydrochloride(AXD)对白色念珠菌、新型隐球菌及烟曲霉均具抗真菌活性。在1.5–6 μg/mL浓度范围内,AXD能通过抑制真菌的丝状化与增殖,完全破坏成熟烟曲霉生物膜。
同时,抗利什曼病药物米替福新(Miltefosine)也表现出抑菌作用,其通过干扰鞘脂生物合成并对唑类耐药株依然有效。转录组学结果表明,米替福新通过SmiA转录因子调控鞘脂途径相关基因,而鞘脂分析进一步证实处理突变株的鞘脂水平显著降低。
另有研究发现螺吖啶衍生物,原以抗利什曼病与抗肿瘤作用闻名,可作为几丁质酶抑制剂,显示其作为生物膜靶向抗真菌候选物的潜力。
小结
药物再利用为开发更高效、低毒且经济的抗生物膜策略提供了新思路。这些化合物与现有抗真菌药联合应用可能产生协同效应。对其抗真菌活性及联合疗法的持续研究,加之优化给药方式,有望改善生物膜相关感染的治疗并有效应对日益严峻的耐药挑战。
除了药物治疗外,天然产物在应对真菌生物膜方面同样扮演着重要角色。长期以来,天然产物一直是抗真菌药物发现的重要宝库,凭借其天然来源的丰富化学结构和独特活性,提供了与合成化合物截然不同的多样性和创新性。相比人工合成的药物,天然化合物往往具有更复杂的分子骨架和多重作用机制,这使其在破坏真菌生物膜结构、抑制其形成及干扰信号传导等方面展现出独特优势。
随着真菌对现有抗真菌药物耐药性的持续上升,传统治疗手段的有效性逐渐下降,促使科学界重新关注天然产物这一重要资源。近年来,来自植物、微生物乃至海洋生物等多种天然来源的化合物被系统研究,显示出显著的抗真菌和抗生物膜活性。一些研究揭示,这些天然化合物不仅能够影响真菌细胞壁组成和代谢通路,还可能作为潜在的药物先导物,为新型抗真菌治疗策略的开发提供了坚实基础。
具有抗真菌生物膜活性的天然产物
Elgammal Y,et al.Crit Rev Microbiol.2025
1
维生素可减少白色念珠菌生物膜
维生素已成为易于获取的抗生物膜剂。维生素D3在60微克/毫升的浓度下可将白色念珠菌生物膜的形成减少高达88%,其半抑制浓度(IC50)为7.5微克/毫升,通过干扰核糖体生物发生和代谢途径来发挥作用。
它不仅在0.4至0.8毫克/毫升的浓度下降低新型隐球菌生物膜的代谢活性,还能防止粘附,从而限制生物膜的形成。此外,维生素C或抗坏血酸也表现出抗生物膜作用,但其机制与维生素D不同。
2
精油具有抗真菌生物膜的作用
精油对白色念珠菌和新型隐球菌的生物膜具有显著的抗真菌作用。百里香和牛至油中的主要成分百里香酚与香芹酚可有效降低生物膜的粘附性与代谢活性。将精油与抗真菌药物联合使用能增强后者的疗效。
例如,桉树油成分桉树醇可与两性霉素B、制霉菌素及伊曲康唑产生协同作用,通过降低这些药物对白色念珠菌生物膜的MIC提升抗真菌效能。其他精油,如椰子油、茶树油和菜籽油,也表现出抑制白色念珠菌生物膜的潜力。
3
中草药活性成分同样具有抗真菌作用
中草药也被广泛应用于对白色念珠菌和新型隐球菌生物膜的治疗。其中,青蒿素作为FDA批准的抗疟药,可通过调控白色念珠菌生物膜相关基因,抑制菌丝形成。
丹皮酚源自牡丹根皮,具有抗炎及多靶点抗真菌活性。在4和8 mg/mL浓度下,丹皮酚能抑制白色念珠菌菌丝生长,破坏新型隐球菌成熟生物膜,并削弱其荚膜和黑色素的生成,显示出多重抗毒性机制。
此外,多种植物来源化合物如姜黄素、胡椒碱和生姜也表现出对白色念珠菌生物膜的抑制作用。然而,由于其药代动力学性质较差,体内血浆浓度低且半衰期短,难以达到有效水平。其他天然产物如大蒜、肉桂、石榴和蔓越莓提取物同样展现出一定的抗真菌活性,为开发新的抗生物膜策略提供了潜在方向。
4
抗真菌肽和靶向热休克蛋白抑制剂
抗真菌肽已成为治疗真菌感染(包括新型隐球菌)的有效药物。源自酿酒酵母的SP1抗真菌肽在16 µM浓度下可使新型隐球菌生物膜生物量减少86.4%,代谢活性降低96.9%,并在64 µM时使成熟生物膜代谢活性下降73.6%。同样,来源于家蝇的AMP-17肽在64 µg/mL下可分别降低生物膜生物量和代谢活性78%与86%。这些结果显示出新型抗隐球菌生物膜肽的巨大潜力。
根霉酚是一种从镰刀菌属(Fusarium)中提取的天然Hsp90抑制剂,对新型隐球菌的MIC为1–2 µg/mL。尽管单独使用时对生物膜活性有限,但与氟康唑或伊曲康唑联合后表现出协同作用,可显著抑制成熟生物膜的形成。这表明Hsp90抑制剂作为佐剂,具备增强现有抗隐球菌疗法效果的潜在价值。
注:靶向热休克蛋白(Hsp),尤其是Hsp90作为毒力因子,能增强新型隐球菌的抗药性与致病性,并参与多糖荚膜的分泌,对生物膜形成至关重要。
5
其他具有抑制烟曲霉能力的物质
Plakortide F酸(PFA)是一种来源于海洋的聚酮内过氧化物,可通过破坏细胞钙稳态诱导细胞死亡,对烟曲霉具有显著抑制作用。研究还发现,PFA能激活钙调神经磷酸酶依赖的反应元件,表明其干扰了酵母关键的钙信号传导通路。
顺式-9-十六烯醛是一种具备抗烟曲霉生物膜活性的植物来源化合物,在0.078 mg/mL时可抑制真菌生长,在0.156 mg/mL时表现出显著的抗生物膜效应。扫描电子显微镜观察显示,其可导致烟曲霉生物膜大面积破坏,表现为胞外基质缺失及菌丝受损,效果优于烟曲霉素B。细胞毒性实验表明,该化合物对白色肺上皮细胞(L‑132)毒性较低,安全性良好。
天然产物作为自然界中丰富且复杂的化学资源,依然是一片尚未被充分开发的潜力领域,在抗真菌感染的研究与治疗中展现出广阔前景。这些来源于植物、微生物或海洋生物的化合物往往具有多样的生物活性和独特的作用机制,能够干扰真菌的生长、粘附及生物膜形成。
通过与现有药物协同作用,提高药物的生物利用度或降低真菌的耐药性,从而显著增强整体治疗效果。同时,其免疫调节特性有助于激发或强化宿主自身的防御机制,为机体提供额外的保护屏障。正因如此,天然产物不仅为抗真菌研究提供了新的思路,也为防治真菌生物膜相关感染开辟了更具前景的治疗途径。
针对真菌生物膜的治疗手段并不仅仅局限于传统的抗真菌药物或天然产物,还探索了多种具有潜力的替代疗法。这些新兴策略旨在弥补现有治疗的局限性,为真菌生物膜相关感染提供更多元化和更有效的干预途径,从而拓展抗真菌治疗的整体思路与应用前景。
1
光动力疗法
光动力疗法使用一种光敏剂,其被特定波长的光激活,目的是产生活性氧(ROS),这导致微生物细胞损伤和死亡。(维生素B2)和金丝桃素,它们是在贯叶连翘中发现的蒽醌衍生物。核黄素和金丝桃素被蓝色和黄橙色光激活,并且已经证明了在降低真菌生物膜形成的活力方面的显著功效。然而,由于ROS具有潜在毒性,该技术仍需进一步研究与优化。
2
防止医疗器械表明真菌定植
改变医疗器械的表面是防止真菌定植的关键。例如,在不锈钢医疗器械上进行银亚胺处理可抑制白色念珠菌生物膜的定植约82%,无哺乳动物毒性。钛植入物上的石墨烯涂层也被证明可以显著减少真菌粘附。
其他防止医疗器械上真菌生物膜形成的涂层包括之前提到的聚氨酯静脉导管上的壳聚糖和咪唑鎓盐共轭聚(L-丙交酯)。
3
使用疫苗防止真菌感染
疫苗为防治真菌生物膜提供了一种替代策略,可靶向生物膜形成相关抗原或诱导针对真菌细胞壁的广泛免疫应答。新型疫苗NDV‑3A(处于Ⅱ期临床试验阶段)能够诱导产生抗rAls3p抗体,从而抑制白色念珠菌与内皮细胞的粘附和侵入,并在导管小鼠模型中有效防止中心静脉生物膜形成。
此外,真菌细胞壁碳水化合物也是极具潜力的免疫治疗靶点。糖缀合疫苗和针对β‑葡聚糖及甘露聚糖的单克隆抗体在临床前研究中均展现出保护效果,并筛选出多种有望开发的候选抗体。尽管目前尚无疫苗获批用于预防真菌感染或生物膜形成,但研究仍在积极推进中,目标是开发出能够有效防控真菌感染的新型疫苗。
4
结合疗法效果更好
真菌生物膜的预防可通过将抗真菌药物、新型小分子或肽与材料表面修饰相结合来实现。例如,与单独的钛相比,卡泊芬净涂层钛片可完全抑制真菌附着;β‑环糊精与咪康唑联合应用于医疗器械后,白色念珠菌生物膜减少约90%。
鉴于真菌对常规抗真菌剂的高耐药性,小分子和肽类物质被广泛用于防止生物膜形成。其中,白色念珠菌在生物活性玻璃(耳蜗植入体)、牙科树脂(义齿)和硅胶(导管)上的粘附分别减少99%、77%和60%。
真菌生物膜感染依然是临床医学中最复杂且最具挑战性的问题之一。现有抗真菌药物虽然仍是治疗的核心手段,但其疗效受到多重限制——包括毒性高、药物渗透性不足以及抗药性风险增加。尤其在生物膜相关感染中,由于细胞外基质的屏障作用与多重耐药机制的存在,传统药物的效果大幅削弱。这不仅凸显了研发新型抗真菌药物的迫切性,也强调了探索能够有效干预生物膜形成与维持机制的创新策略的重要意义。
近年来,新一代抗真菌药物的研发、旧药再利用及天然产物的研究展现出显著潜力。药物再利用提供了一种低成本、低风险且可直接进入临床应用的途径,而天然化合物作为药物或辅助剂,能在防止生物膜形成和抑制其生长方面发挥重要作用。这些新策略的出现,为应对真菌系统性感染与生物膜相关感染提供了新的可能性。
除传统药理学方法外,多种跨学科创新技术正加速推进抗真菌治疗的革新。例如,光动力疗法、表面功能化与抗黏附涂层、以及基于纳米技术的药物递送系统,为从病灶源头预防和根除真菌生物膜提供了全新思路。这些手段不仅能增强药物靶向性与局部浓度,同时降低宿主毒性。值得注意的是,这些新兴疗法在白色念珠菌、新型隐球菌及烟曲霉等医学关键病原体中均展现出广谱抗真菌活性。
未来,抗真菌领域正迎来转变。通过整合分子靶向药物、天然产物、智能材料与纳米技术,有望实现对真菌生物膜的精准破坏与再感染预防。同时,应以患者安全与疗效为核心导向,构建兼顾个体化与精准治疗的综合策略,以延缓甚至防止真菌耐药性的进一步扩散。随着多学科融合与临床应用的推进,这些新一代疗法有潜力显著改善抗真菌治疗的临床结局,并最终在保障患者安全的同时,重塑真菌感染防治的新格局。
注:本账号内容仅作交流参考,不作为诊断及医疗依据。
主要参考文献
Elgammal Y, Garcia Martinez RI, Requejo A, Martinez LR. Current and emerging therapies for fungal biofilms and systemic infections. Crit Rev Microbiol. 2025 Oct 10:1-20.
Agbadamashi DJ, Price CL. Novel Strategies for Preventing Fungal Infections-Outline. Pathogens. 2025 Feb 1;14(2):126.
Buil JB, Oliver JD, Law D, Baltussen T, Zoll J, Hokken MWJ, Tehupeiory-Kooreman M, Melchers WJG, Birch M, Verweij PE. Resistance profiling of Aspergillus fumigatus to olorofim indicates absence of intrinsic resistance and unveils the molecular mechanisms of acquired olorofim resistance. Emerg Microbes Infect. 2022 Dec;11(1):703-714.
Kirchhoff L, Dittmer S, Furnica DT, Buer J, Steinmann E, Rath PM, Steinmann J. Inhibition of azole-resistant Aspergillus fumigatus biofilm at various formation stages by antifungal drugs, including olorofim. J Antimicrob Chemother. 2022 May 29;77(6):1645-1654.
Sutar Y, Nabeela S, Singh S, Alqarihi A, Solis N, Ghebremariam T, Filler S, Ibrahim AS, Date A, Uppuluri P. Niclosamide-loaded nanoparticles disrupt Candida biofilms and protect mice from mucosal candidiasis. PLoS Biol. 2022 Aug 17;20(8):e3001762.
Vassiliou E, Awoleye O, Davis A, Mishra S. Anti-Inflammatory and Antimicrobial Properties of Thyme Oil and Its Main Constituents. Int J Mol Sci. 2023 Apr 8;24(8):6936.
Yang L, Tian Z, Zhou L, Zhu L, Sun C, Huang M, Peng J, Guo G. In vitro Antifungal Activity of a Novel Antimicrobial Peptide AMP-17 Against Planktonic Cells and Biofilms of Cryptococcus neoformans. Infect Drug Resist. 2022 Jan 25;15:233-248.
Liu Y, Zhang Y, Zhao X, Lu W, Zhong Y, Fu YV. Antifungal Peptide SP1 Damages Polysaccharide Capsule of Cryptococcus neoformans and Enhances Phagocytosis of Macrophages. Microbiol Spectr. 2023 Mar 14;11(2):e0456222.


病原微生物和/或有害微生物成功入侵、繁殖并定居于宿主的体内或体内,从而导致健康障碍,称为感染。简单地说,它可以定义为由微生物引起的疾病。感染也被称为传染病或传染病或传染性疾病。
感染每年导致 1300多万 人死亡;2019 年死亡人数为 1370万人(新英格兰医学,2022年统计)。在这 1370 万人死亡中,有 770 万人与细菌感染有关。由于抗菌素耐药性的迅速出现和蔓延,与传染病相关的病例严重程度和死亡率也在增加。
感染和疾病是两个经常互换使用的术语,但它们的含义截然不同。了解两者之间的区别对于有效预防、诊断和治疗至关重要。
感染是指有害微生物(如细菌、病毒或真菌)侵入人体。这些病原体可以通过各种途径进入人体,如呼吸系统、消化系统或皮肤等。感染可以是局部的,也可以是全身性的,程度可轻可重。
疾病是指由于感染或其他原因而出现的症状或异常的表现。感染是原因,而疾病是结果。简而言之,感染是体内存在病原体,而疾病是感染导致的症状的表现。感染可能只是局部的轻微症状,而疾病则是影响身体正常功能的更严重的情况。在某些情况下,如果免疫系统无法控制微生物的传播,感染可能会发展成疾病。
在诊断时,区分感染和疾病非常重要。一个人可能感染了病原微生物,但没有表现出任何疾病症状。另一方面,一个人可能患病但没有活动性感染。在这种情况下,疾病可能是由感染以外的因素引起的,例如遗传易感性或环境诱因。
虽然预防策略主要侧重于避免感染,但防止感染发展为疾病也同样重要。及早发现和适当治疗感染有助于防止发展为严重疾病。比如,长期的呼吸道或肠道感染被认为是相关肿瘤发生的高风险因素之一。
因此,早期识别感染、诊断、治疗和预防是控制感染和疾病的重要组成部分。感染可以用抗生素或抗病毒药物等药物治疗,而疾病可能需要更专业的治疗方案。准确诊断潜在病因对于有效治疗至关重要。
疾病的定义,原因,诊断
// 定义
疾病是一种以身体或精神功能异常为特征的医疗状况。它通常由感染或受伤等外部因素引起,但也可能是由内部失衡或遗传倾向造成的。疾病的严重程度各不相同,会影响身体的不同器官或系统。
// 原因
疾病有多种原因,包括:
// 症状
疾病可表现出各种症状,包括疼痛、疲劳、发烧和身体功能异常,以及癌症。疾病的症状会因具体情况而有很大差异。
常见症状包括发烧、疲劳、疼痛、炎症和身体功能变化。某些疾病还可能导致与受影响器官或系统相关的特定症状,例如呼吸系统疾病的咳嗽或胃肠道疾病的消化问题。
疾病的形成方式多种多样。有些疾病,例如由遗传性疾病引起的疾病,是天生的。其他疾病可能是通过接触有害物质或环境因素而获得的。感染也会导致疾病的发展。当病原体侵入人体并造成伤害时,免疫反应可能会引发炎症、组织损伤和其他导致疾病的变化。
// 诊断和预防
诊断疾病通常需要结合病史、体格检查、实验室检查和影像学检查等。
预防疾病对于保持整体健康至关重要。这可以通过各种方式实现,例如保持良好卫生习惯、接种疫苗、保持健康的生活方式以及避免危险因素。早期发现和治疗感染也有助于防止其发展成更严重的疾病。
疾病的治疗包括药物治疗、手术治疗、其他疗法或这些方法的组合。
总之,疾病涉及身体或精神的异常功能,可能由感染、受伤、遗传因素或失衡引起。识别症状、诊断和了解疾病的原因对于有效预防和治疗疾病至关重要。
感染的定义,原因,诊断
// 原因
感染是一个术语,用于描述有害微生物在体内的入侵和繁殖。这些微生物被称为病原体,包括细菌、病毒、真菌和寄生虫。当这些病原体进入人体时,它们会引起感染。
感染的原因多种多样,包括细菌、病毒、真菌和寄生虫。这些微生物可以通过各种途径进入人体,例如吸入、摄入或通过皮肤破损。
// 症状
虽然感染的严重程度各不相同,但它们通常具有共同的症状。这些症状包括发烧、疲劳、咳嗽、打喷嚏、喉咙痛和炎症。在某些情况下,感染还可能导致更具体的症状,具体取决于所涉及的病原体类型。
感染可能是局部的,即传染源仅感染特定的器官或组织,或者可能是全身性的,即传染源通过血液或淋巴到达身体的不同部位,从而感染不同的器官和组织。
感染可能不会导致疾病等特定症状,因为大多数感染往往是亚临床的。相反,其他感染可能导致严重的症状和并发症。
虽然有些感染可能不被宿主的免疫系统察觉并自行消退,但其他感染可能会引起症状并发展为疾病。
// 预防与治疗
预防是控制感染的一个重要方面。这可以通过保持良好的卫生习惯来实现,例如经常洗手和避免与受感染者密切接触。疫苗接种也可以通过提供针对特定病原体的免疫力来帮助预防某些感染。
预防在降低感染和疾病风险方面发挥着重要作用。保持良好的卫生习惯、接种疫苗和避免与受感染者接触等措施有助于防止感染传播。此外,保持健康的生活方式和增强免疫系统可以降低感染发展为疾病的可能性。
一旦感染,治疗可能涉及使用抗生素、抗病毒药物、抗真菌药物或抗寄生虫药物,具体取决于引起感染的具体微生物。在某些情况下,支持性护理(如休息、补液和缓解症状的药物)可能足以恢复。
// 原因与传播
感染的原因可能因所涉及的微生物类型而异。例如,细菌可通过直接接触受污染的表面、咳嗽或打喷嚏时产生的飞沫,或通过食用受污染的食物或水引起感染。另一方面,病毒通常通过呼吸道飞沫、与受感染者的直接接触或通过受污染的表面传播。
总之,了解感染的原因和传播方式对于预防、诊断和治疗感染至关重要。通过保持良好的卫生习惯、采取适当的预防措施并及时就医,个人可以降低感染风险并最大程度地减少相关疾病的影响。
感染的诊断是基于通过不同的诊断过程对传染源的识别。
某些感染可能会表现出可用于症状诊断的症状,但通常需要进一步确认。感染直接取决于传染源以及宿主对该传染源的免疫反应。
现在我们认为手术是理所当然的,但不久前,即使是最小的手术,如果感染进入体内,也可能是致命的。消毒为我们提供了一种预防手术感染和确保手术安全的方法。
消毒法是使用化学物质(称为防腐剂)来消灭引起感染的细菌的方法。它是由英国外科医生约瑟夫·李斯特发明的。
约瑟夫·李斯特找到了一种预防手术期间和手术后伤口感染的方法。他是第一个将细菌理论的科学应用于外科手术的人。李斯特消毒系统是现代感染控制的基础。
感染和疾病的区别在于症状的严重程度以及对个人整体健康的影响。
感染的定义是细菌、病毒和真菌等微生物在体内的入侵和生长。
感染可能由多种因素引起,包括接触病原体、卫生条件差、免疫系统受损以及食物或水受污染。感染的症状因感染类型和部位而异,但通常包括发烧、疼痛、炎症和疲劳。
疾病是指影响身体或精神功能的特定状况。
疾病可能是由感染引起的,但也可能是由其他因素引起的,例如遗传异常、环境毒素、生活方式选择或自身免疫反应。疾病的症状范围从轻微到严重,并且可能持续很短时间或变成慢性病。
感染的诊断通常涉及检测体液或组织样本以确定病原体的存在。另一方面,疾病的诊断通常需要结合病史、体格检查、实验室检查和影像学检查。
在治疗方面,感染通常使用抗生素、抗病毒药物或抗真菌药物治疗。治疗的目的是消除入侵的微生物并缓解症状。另一方面,疾病可能需要更全面的方法,包括药物治疗、手术、改变生活方式和支持疗法。
大致的区别总结如下:

总之,虽然感染和疾病相关,但它们的定义、原因、症状和治疗方法不同。了解两者的区别可以帮助医护人员和个人采取适当的措施来预防和控制疾病。
感染常见类型
细菌感染是由有害细菌进入人体引起的。它们会影响身体的不同部位,例如呼吸系统、泌尿道或皮肤。常见症状包括发烧、疼痛、肿胀和发红。细菌感染通常用抗生素治疗。
病毒感染是由病毒引起的。它们可导致各种疾病,例如普通感冒、流感或 COVID-19。症状从轻微到严重不等,可能包括发烧、咳嗽、喉咙痛和疲劳。病毒感染通常会自行痊愈,但有些可能需要抗病毒药物。
真菌感染是由真菌引起的,例如酵母菌或霉菌。它们会影响皮肤、指甲或内脏器官。常见的真菌感染包括足癣、酵母菌感染和癣。症状可能包括瘙痒、发红和不适。真菌感染的治疗方法包括抗真菌药物和外用药膏。
寄生虫感染是由寄生在人体内或体表的寄生虫引起的。寄生虫感染的例子包括疟疾、虱子感染和贾第虫病。症状可能因寄生虫类型而异,但可能包括发烧、瘙痒、腹泻和疼痛。寄生虫感染的治疗可能涉及抗寄生虫药物。
性传播感染是通过性接触传播的感染。常见的性传播感染包括衣原体感染、淋病和疱疹。症状范围从轻微到严重,可能包括生殖器分泌物、疼痛和溃疡。性传播感染通常通过检测诊断,可以用抗生素或抗病毒药物治疗。
通过了解不同类型的感染、其症状、原因和治疗方法,个人可以采取预防措施来降低感染风险并在需要时寻求适当的医疗护理。
说到疾病和健康,有各种各样的疾病会影响人体。以下是一些常见的疾病类型:
– 传染性疾病
传染病是由细菌、病毒、真菌和寄生虫等微生物引起的。它们可以通过各种方式在人与人之间传播,包括直接接触、呼吸道飞沫和受污染的食物或水。传染病的例子包括普通感冒、流感、肺结核和艾滋病毒/艾滋病。症状和治疗方法因具体感染而异。
– 慢性疾病
慢性病是一种长期疾病,通常会随着时间的推移而发展,并且没有已知的治疗方法。这些疾病通常有多种原因,并可能受到遗传、生活方式选择和环境因素的影响。慢性病的例子包括心脏病、糖尿病、癌症和慢性阻塞性肺病 (COPD)。治疗通常侧重于控制症状和预防并发症。
其他常见疾病类型
– 自身免疫性疾病
当免疫系统错误地攻击健康细胞和组织时,就会发生此类疾病,从而导致炎症和组织损伤。例如类风湿性关节炎、狼疮和多发性硬化症。
– 心血管疾病
影响心脏和血管。包括冠状动脉疾病、心力衰竭和中风等。
– 呼吸系统疾病
这些疾病会影响肺部和呼吸。一些常见的呼吸系统疾病包括哮喘、慢性支气管炎和肺炎。
– 精神健康障碍
这些障碍会影响一个人的情绪、心理和社会健康。例如抑郁症、焦虑症和精神分裂症。
– 遗传性疾病
这些疾病是由遗传异常基因或突变引起的。这些疾病包括囊性纤维化、镰状细胞病和亨廷顿氏病等。
这些疾病的诊断、治疗和预防策略因具体情况而异。
预防感染
预防是感染和疾病管理的一个重要方面。虽然治疗和诊断很重要,但采取措施预防感染可以大大降低疾病的发病率。
预防感染的一个关键因素是了解病因和传播方式。感染可通过与感染者直接接触、受污染的表面或空气中的颗粒传播。通过了解传播途径,个人可以采取必要的预防措施,将感染风险降至最低。
定期洗手是预防感染最有效的措施之一。用肥皂和水洗手至少 20 秒或使用含酒精的洗手液有助于消除有害微生物。
此外,例如咳嗽或打喷嚏时捂住口鼻,有助于防止呼吸道感染的传播。
接种疫苗是预防感染的另一个重要方面。疫苗刺激免疫系统产生对抗特定病原体的抗体,从而提供免疫力。通过接种疫苗,个人可以保护自己并为社区免疫做出贡献,从而降低传染病的总体流行率。
教育和意识在预防感染方面也发挥着重要作用。了解常见感染的体征和症状可以及早发现并及时治疗,防止进一步的并发症。此外,提倡卫生习惯并提供有关适当预防措施的教育可以使个人能够做出明智的决定并保护自己和他人。
总之,预防是对抗感染和疾病的关键。通过采取积极措施,例如保持良好的卫生习惯、接种疫苗和提高认识,个人可以大大降低感染风险,并为整个社区的健康做出贡献。
预防疾病
预防在减轻疾病负担方面起着至关重要的作用。了解各种感染和疾病的原因、症状和诊断有助于制定有效的预防策略。
预防疾病不仅仅是避免感染。它涉及采取健康的生活方式并做出明智的选择以降低患病风险。这包括保持均衡饮食,定期进行体育锻炼,避免吸烟和过量饮酒等行为,这些行为会增加患某些疾病的风险。
定期筛查和检查对于疾病的早期发现和治疗也很重要。通过早期发现疾病,医护人员可以及时治疗,改善治疗效果并减轻疾病的总体负担。
感染和疾病预防还涉及教育公众预防的重要性,并提供必要的资源和服务。
总之,预防在减少疾病的发生和影响方面起着至关重要的作用。通过了解感染和疾病的原因、症状和诊断,实施预防措施并促进健康行为。
感染治疗
在治疗感染时,了解这些疾病的病因、预防和诊断非常重要。
治疗感染的关键因素之一是防止其传播。
感染的诊断对于有效治疗至关重要。医生可以使用多种方法,包括体检、实验室检查和成像技术来确定感染的原因并确定最合适的治疗方案。
感染的治疗方法取决于感染的类型和严重程度。细菌感染通常用抗生素治疗,而病毒感染则使用抗病毒药物。真菌感染使用抗真菌药物,寄生虫感染则使用抗寄生虫药物。
症状管理
除了针对感染的根本原因外,症状管理也是治疗的一个重要方面。这可能涉及使用非处方药来缓解疼痛、发烧和充血等症状。
治疗持续时间
感染的治疗时间各不相同。有些感染可能需要短期用药,而有些感染可能需要更长时间的治疗。即使症状有所改善,也必须完成处方药物的全部疗程,以确保感染完全根除。
总之,感染的治疗涉及多方面的方法,包括解决根本原因、症状管理和防止感染扩散。通过了解感染的原因、预防和诊断,医疗保健专业人员可以为患者提供最有效的治疗。
疾病治疗
疾病的治疗取决于具体症状和致病因素。
在感染病例中,治疗通常侧重于消除引起感染的生物体。这可能涉及使用抗生素、抗病毒药物或抗真菌药物,具体取决于感染的具体类型。在某些情况下,可以预防性地使用抗病毒或抗真菌药物,以防止感染传播给他人。
另一方面,疾病的治疗不仅仅是治疗感染本身。当疾病被诊断出来后,治疗的目的是缓解症状、控制并发症,并改善整体健康和福祉。
疾病的治疗可能涉及药物治疗、生活方式改变和支持疗法的结合。对于糖尿病或高血压等慢性疾病,主要重点通常是通过药物治疗和生活方式改变(包括定期锻炼和健康饮食)来控制病情。
在某些情况下,可能需要手术干预来治疗疾病。这可能涉及切除受感染或患病的组织、修复受损器官,或在受伤或退化的情况下恢复功能。
预防也是疾病治疗的一个重要方面。通过解决风险因素并实施预防措施,例如接种疫苗、定期健康检查和改变生活方式,可以减少疾病的发生和严重程度。
诊断在确定疾病的最适当治疗方法方面起着至关重要的作用。准确及时的诊断使医疗保健提供者能够根据每位患者的个人需求量身定制治疗计划。
总之,治疗疾病需要综合考虑具体症状、潜在病因和个体因素。通过了解感染和疾病之间的区别,医护人员可以就治疗方案做出明智的决定,并改善患者的治疗效果。
▼
与心血管系统相关的感染,包括血液,即心脏、血管和血液的感染,也称为血流感染或血液循环系统感染。与心血管系统相关的一些常见感染包括:

▼
消化系统是参与食物消化的身体系统。它包括胃肠道 (GI 道) 和相关消化器官。胃肠道两端开放,是外来、可能受污染的物质(包括食物和饮料)的停靠点。这使得消化系统极易受到感染。
幽门螺杆菌感染
消化系统感染包括胃肠道任何部位(从口腔到肛门)和任何消化器官(如肝脏、胰腺和胆囊)的感染。消化系统感染主要包括细菌、病毒、原生动物和寄生虫,真菌病原体感染较少。


▼
呼吸道感染 (RTI) 是指呼吸系统任何器官的感染。它是人类最常见的感染类型。根据感染呼吸道的部位,RTI 可分为上呼吸道感染 (URTI)(即鼻、鼻窦、咽和喉感染)和下呼吸道感染 (LRTI)(即气管、支气管、细支气管和肺感染)。

▼
神经系统感染是指大脑、脊髓和/或人体神经的任何形式的感染。此类神经系统感染可能危及生命。它们是由不同的微生物引起的,主要是病毒和细菌。
▼
泌尿系统包括尿道、膀胱、输尿管和肾脏。这些器官中的任何一个感染都称为尿路感染 (UTI)。UTI 主要由细菌引起,但也有真菌和病毒感染的报道,但这种情况很少见。由于女性尿道较短,因此女性比男性更容易患上 UTI。

▼
生殖系统包括所有参与生殖过程的器官。它在人类中与泌尿系统非常接近。许多引起尿路感染的微生物是造成生殖系统感染的原因。生殖系统感染分为三种类型:

▼
淋巴系统是淋巴管、淋巴结和淋巴器官的网络,淋巴液在其中流动。它是免疫系统的一部分,也是循环系统的一部分。淋巴感染并不常见,但有报道称存在多种细菌和寄生虫感染。

▼
外皮系统包括身体的所有外部覆盖物。它包括皮肤、头发和指甲。外皮系统是我们身体的第一层防御。它是数百万微生物作为正常菌群的家园。病原体在侵入身体之前首先与外皮接触。

▼
肌肉系统包括我们身体的所有肌肉。肌肉感染通常是血源性或传染性传播,但通常很严重,需要立即治疗。

骨骼:
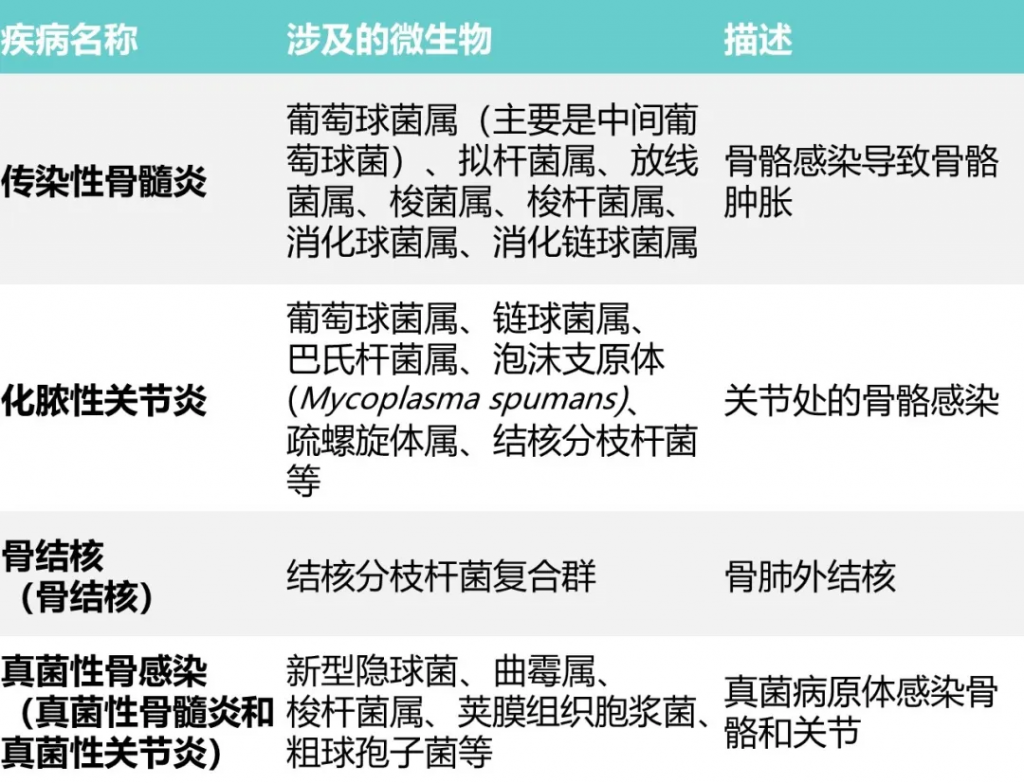
▼
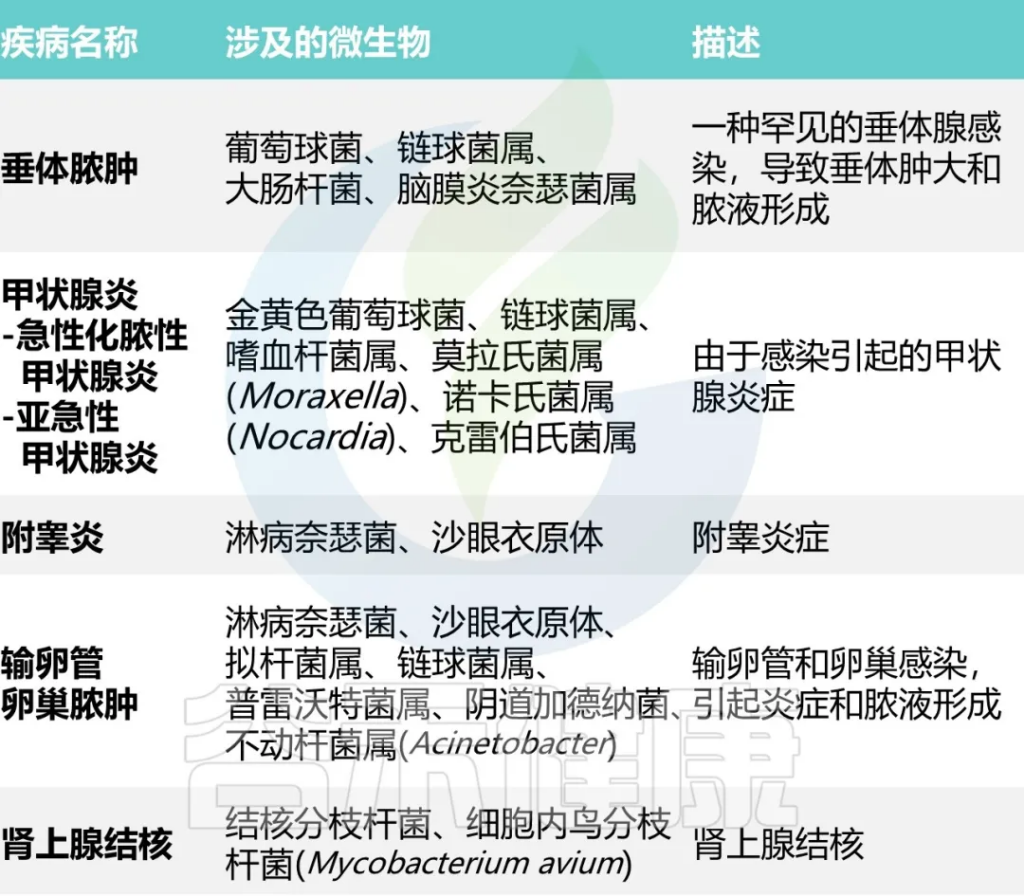
内分泌系统由内分泌腺组成,内分泌腺感染主要是通过血源性播散感染或进行性全身感染而引起。
在当今世界,传染病始终是一个威胁,了解感染的各个阶段对于有效诊断和治疗至关重要。从感染到康复的过程可以粗分为四个不同的阶段,每个阶段都有各自的症状和结果。
了解感染的四个阶段对于确定适当的行动方案至关重要,从预防和早期发现到治疗和康复。识别前驱期及其独特症状有助于早期干预,降低传播率并预防并发症。下面详细了解一下每个时期不同的特征及相关干预。
▼
潜伏期
感染的第一阶段称为潜伏期,在此期间,患者接触到病原体,但可能不会出现任何症状。潜伏期的长短取决于具体感染源,可能为几小时至数周不等。
最初接触病原体的方式多种多样,例如接触受污染的表面、空气中的颗粒物,或直接接触受感染者。在此期间,患者可能并未意识到自己已经接触到病原体。
潜伏期内可能出现前驱期
此阶段的特点是出现轻微症状,这些症状通常不具特异性,容易被忽视或归因于其他因素。前驱期的症状可能包括疲劳、头痛、轻微发烧和全身不适。
值得注意的是,并非所有感染都会经历前驱期。有些感染可能直接从潜伏期进入急性期,这取决于具体病原体和个人的免疫反应。
▼
潜伏期过后,感染进入第二阶段,即入侵和复制。在此阶段,病毒或细菌已成功侵入宿主体内,并开始快速繁殖。这导致体内病原体的浓度较高,从而导致症状的出现。
前驱期是侵袭和复制阶段的一部分,其特点是出现初始症状。这些症状可能是一般性的和非特异性的,例如疲劳、发烧、头痛和肌肉疼痛。前驱期是感染正在发展的警告信号,可让免疫系统为即将到来的战斗做好准备。
随着感染的进展,它会进入急性期,症状会变得更加严重,并且针对特定病原体。人体的免疫系统在各种防御机制的帮助下,试图对抗入侵的病原体。然而,在这个阶段,战斗仍在继续,结果尚不确定。
在慢性期,一些感染可以在体内持续很长一段时间。此阶段的特点是症状较轻,甚至完全没有症状。然而,病原体继续复制并慢慢损害身体组织。如果不及时治疗,慢性感染会导致长期并发症和后遗症。
在某些情况下,随着人体免疫系统成功消灭病原体,感染会自然消退。这会导致康复,症状逐渐消退,患者恢复正常健康状态。然而,在其他情况下,可能会出现并发症,如继发感染或器官损伤,这会延长康复过程,并可能需要额外的医疗干预。
值得注意的是,感染过程的各个阶段可能因具体病原体、个人免疫反应和医疗条件而异。
▼
经过潜伏期和症状出现后,感染者进入前驱期,预示着疾病急性期的开始。
在前驱期,症状逐渐恶化,变得更加明显。感染者可能会出现疲劳、不适和发烧等一般症状,以及特定感染特有的特定症状。
此阶段至关重要,因为它通常表明免疫系统正在积极对抗感染。然而,需要注意的是,并非所有感染都有明确的前驱期。有些人可能会直接从潜伏期进入急性期,而不会出现任何前驱症状。
可能出现并发症
如果不及时治疗或免疫系统无法有效控制感染,前驱期可能会导致进一步的并发症。这些并发症的严重程度可能因感染类型和个人的整体健康状况而异。
前驱期可能出现的一些并发症包括继发感染、器官损伤或感染扩散至身体其他部位。这些并发症会延长病程,增加重症甚至死亡的风险。
前驱期的恢复
对于大多数感染来说,前驱期标志着急性期的开始,在此期间症状达到顶峰。急性期过后,身体逐渐恢复并进入缓解期,症状开始消退,患者开始感觉好些。
从前驱期和随后的急性期恢复可能需要一些时间,因此遵循处方治疗并根据需要休息很重要。在某些情况下,即使感染痊愈后,也可能出现复发或出现长期后遗症,如慢性疲劳或器官损伤。
总体而言,了解前驱期的进展和症状对于有效管理和治疗感染至关重要。认识到这一阶段的开始可以帮助个人寻求适当的医疗护理并采取措施预防进一步的并发症。
▼
潜伏期结束后,感染者进入感染的急性期。在这个阶段,症状会完全显现,感染也会达到高峰。
前驱期是急性期的初始阶段,其特点是出现发烧、疲劳、头痛和肌肉疼痛等症状。在此阶段,感染者还可能感到全身不适。
严重感染的急性期通常持续数天至数周。此阶段的严重程度和持续时间可能因具体病原体和个人的免疫反应而异。
并发症和后遗症
在某些情况下,感染的急性期会导致并发症。这些并发症可能是由于病原体对身体的直接影响或身体对感染的免疫反应而引起的。常见的并发症包括肺炎、器官衰竭和继发感染。
一旦成功控制了急性期,感染者就会进入恢复期。在此阶段,身体会逐渐消除感染,症状开始改善。根据感染的严重程度,恢复可能需要几天到几周的时间。
在某些情况下,感染可能会发展为慢性阶段。当身体无法完全消除病原体时,就会发生这种情况,并且感染会持续很长时间。慢性感染可能导致长期健康问题,可能需要持续治疗。
值得注意的是,并非所有感染都会经历所有阶段,并且进展和症状可能因具体病原体和个体因素而异。
常见症状
在感染的这个阶段,可能会出现常见症状,这些症状可能因具体病原体和个人的免疫反应而异。值得注意的是,并不是所有人都会出现相同的症状,有些人的表现可能比其他人更严重。
在急性期,患者可能会出现发烧、疲劳、身体疼痛和头痛等症状。这些症状通常表明身体对感染产生了免疫反应,可能会持续数天。
急性期过后,患者可能会进入慢性感染期。在此阶段,症状可能会持续很长时间,有时持续数月甚至数年。常见的慢性症状包括持续疲劳、关节疼痛、肌肉无力和认知困难。
有些感染还可能产生后遗症,即感染导致的长期后果或并发症。这些后遗症的严重程度可轻可重,可能影响身体的各个器官或系统。后遗症的例子包括器官损伤、神经系统疾病和免疫功能受损。
复发是另一种可能的结果,尤其是某些病原体引起的感染。经过一段时间的明显缓解后,症状可能会再次出现,表明感染复发。这可能是由于各种因素造成的,例如病原体根除不彻底或休眠感染重新激活。
▼
在感染的呼吸道症状阶段,病毒已到达呼吸系统并开始影响肺部和呼吸道。此阶段通常是在前驱期结束后,发烧和疲劳等一般症状开始消退。
呼吸道症状的严重程度因个人和引起感染的特定病毒而异。常见症状包括咳嗽、呼吸急促、胸痛或不适以及喘息。这些症状通常表明呼吸系统发炎和充血。
在某些情况下,呼吸道症状可能导致肺炎、支气管炎或呼吸衰竭等并发症。这些并发症可能需要额外的医疗干预,并可能延长整体康复过程。如果呼吸道症状恶化或没有随着时间的推移而改善,请务必就医。
一旦呼吸道症状开始改善,患者即被认为处于康复阶段。在此阶段,身体继续抵抗感染,免疫系统努力清除呼吸系统中的病毒。康复阶段的持续时间可能因个人和感染严重程度而异。
在极少数情况下,有些人可能会出现与呼吸道症状相关的后遗症或长期影响。这些可能包括慢性肺损伤、肺功能下降或感染痊愈后仍持续存在的呼吸道疾病。同样,有些人可能会出现呼吸道症状复发,即症状在改善一段时间后再次出现。
为了帮助康复和预防并发症,休息、保持水分充足并遵照处方治疗或药物非常重要。健康的生活方式(包括均衡饮食和定期锻炼)也可以支持免疫系统并促进整体呼吸系统健康。
▼
在感染的第七阶段,即胃肠道阶段,患者可能会出现一系列与消化系统相关的症状。这些症状的严重程度和持续时间可能有所不同,
可能包括:
这些胃肠道症状可能是感染扩散至肠道或人体对感染的免疫反应所致。在某些情况下,这些症状可能会随着时间和休息而自行缓解。但是,可能会出现脱水等并发症,需要医疗干预。
对于处于此阶段的人来说,控制症状并在必要时寻求适当的医疗护理非常重要。根据症状的严重程度,医疗保健专业人员可能会建议休息、补充水分和改变饮食。在某些情况下,可能会开药来缓解症状或治疗并发症。
还要注意的是,虽然有些人可能在此阶段后症状完全消失,但其他人可能会继续经历其他阶段,例如复发或出现后遗症。
▼
神经系统症状可发生在感染的急性期,也可发生在恢复期、复发期和并发症期。这些症状可能是病毒直接入侵的结果,也可能是病毒对神经系统的继发影响。
在感染的急性期,部分患者可能会出现头痛、头晕和精神错乱等神经症状。这些症状通常较轻且短暂,可在数天或数周内缓解。
但在某些情况下,神经系统症状可能会在恢复阶段持续存在。这些症状可能包括持续性头痛、注意力不集中和记忆力问题。
在复发阶段,神经系统症状可能会再次出现或恶化。这可能是病毒重新激活或对神经系统造成进一步损害的结果。
此阶段还可能出现并发症,导致更严重的神经系统症状。这些并发症可能包括脑炎、脑膜炎和中风。
经过适当的医疗护理和治疗,大多数人可以从这些神经症状中恢复过来。然而,有些人可能会出现长期的神经后遗症,如认知障碍或运动功能障碍。
值得注意的是,感染潜伏期也可能出现神经症状。这是接触病毒和出现症状之间的阶段。此阶段的神经症状很少见,但可能包括嗅觉或味觉丧失。
在慢性感染病例中,神经系统症状可能会持续很长一段时间。这些症状可能是间歇性的,严重程度也各不相同。
如果您在感染的任何阶段出现任何神经系统症状,请务必重视。
▼
在感染的急性期,个人通常会出现皮肤症状。皮肤症状是指影响皮肤的任何症状。这些症状的范围从轻微到严重,并可能以各种方式表现出来,具体取决于感染的类型。
在潜伏期,个人可能不会出现任何皮肤症状。然而,随着感染进展到慢性阶段,皮肤症状可能开始出现。这些症状可能包括皮疹、水泡、病变或皮肤变色。这些症状的严重程度因人而异,有些人只会出现轻微症状,而另一些人可能会出现影响日常活动的严重症状。
在某些情况下,皮肤症状可能导致并发症。当感染扩散到身体其他部位或免疫系统对感染反应强烈时,就会出现并发症。这些并发症可能导致更严重的皮肤症状,甚至可能导致其他健康问题。
感染急性期过后,患者可能会出现感染的后遗症或长期影响。这些后遗症可能包括持续的皮肤症状,如疤痕或色素沉着变化。这些长期影响因人而异,取决于感染的严重程度和个人的免疫反应等因素。
在某些情况下,即使感染痊愈,患者也可能会出现皮肤症状复发。如果感染未从体内完全清除,或者免疫系统受损,则可能会出现这种情况。如果患者出现皮肤症状复发,请务必就医,因为这可能表明感染复发或其他潜在健康问题。
总之,皮肤症状可发生在感染的各个阶段,从急性期到慢性期,甚至感染消退后。这些症状可从轻微到严重,并可能对皮肤产生长期影响。个人必须注意这些症状,并在必要时寻求医疗帮助,以确保正确的诊断和治疗。
▼
血液学症状通常出现在感染的恢复期。此阶段发生在急性期之后,急性期的特点是出现症状并出现并发症。
在此阶段,人体的血液系统开始稳定并恢复正常。前驱症状(即感染前出现的一般症状)开始消退。人体开始产生更多的白细胞,负责抵抗感染。
在某些情况下,血液学症状可能会复发。如果感染在急性期没有完全解决,就会出现这种情况。复发可能是由于病毒重新激活或出现新的细菌菌株引起的。
常见的血液学症状:
潜伏期(即从接触感染到症状首次出现之间的时间)也会出现血液学症状。然而,此阶段的症状通常较轻微,可能不明显。
如果血液学症状在恢复期持续存在或恶化,则可能表明出现并发症或发展为慢性感染。在这种情况下,可能需要额外的医疗干预。
在感染的不同阶段密切监测血液学症状对于确保正确的诊断和治疗非常重要。可以定期进行血液检查以跟踪血液系统的变化并指导治疗计划。
▼
在感染的肌肉骨骼症状阶段,患者可能会出现肌肉、关节和骨骼的急性疼痛、僵硬和肿胀。这些症状通常发生在前驱期之后,可能是身体对感染的免疫反应的结果。
肌肉骨骼症状的强度和持续时间会有所不同,具体取决于个人和引起感染的具体病原体。有些人可能只会感到轻微不适,而另一些人则可能会感到剧烈疼痛和活动受限。
在某些情况下,肌肉骨骼症状可能是感染的后遗症,这意味着即使感染已经消退,这些症状仍会持续存在。这在某些病毒感染中更为常见,例如寨卡病毒或基孔肯雅病毒。
注:寨卡病毒属黄病毒科,黄病毒属,单股正链RNA病毒,直径20nm,是一种通过蚊虫进行传播的虫媒病毒,宿主不明确,主要在野生灵长类动物和栖息在树上的蚊子。
基孔肯雅病是由伊蚊传染的一种急性传染病,其临床症状为突然发烧、头疼、呕吐、关节痛及腰下部疼痛等,而最有效的应对途径是采取预防措施,减少蚊虫的滋生。
肌肉骨骼症状的恢复通常包括休息、疼痛管理和物理治疗,以改善力量和活动能力。如果症状严重或持续,可能需要更密集的治疗。
值得注意的是,肌肉骨骼症状也可能是感染的并发症,可能需要额外的医疗干预。并发症可能包括关节炎症、骨骼或软骨损伤或周围组织感染。
在极少数情况下,患者在经过一段时间的缓解或恢复后可能会出现肌肉骨骼症状复发。这可能是由于引起最初感染的病毒或细菌重新激活,或被同一病原体再次感染。
总体而言,感染过程中的肌肉骨骼症状会极大地影响个人的生活质量。如果您出现任何这些症状,建议处理以便获得准确的诊断和适当的治疗。
▼
泌尿生殖系统症状可作为某些传染病发展的一部分出现。这些症状可能表明感染已到达泌尿生殖道,包括生殖系统和泌尿系统的器官。并非所有感染都会发展到这个阶段,并且出现泌尿生殖系统症状并不总是表明感染严重或晚期。
泌尿生殖道阶段通常发生在感染的初期阶段之后,例如急性期和前驱期。在此阶段,病毒或细菌可能已经通过血液或其他身体系统到达泌尿生殖道。
出现泌尿生殖系统症状的患者可能会注意到泌尿系统的变化,例如排尿频率或尿急增加、排尿疼痛、尿液浑浊或带血,或难以完全排空膀胱。影响生殖系统的感染也会导致阴道分泌物、异常出血、盆腔疼痛或男性睾丸疼痛等症状。
在某些情况下,泌尿生殖系统症状可能伴有并发症。这些并发症可能包括肾脏感染、尿路感染、盆腔炎或性传播感染。如果出现这些症状或怀疑有感染,请务必就医。
泌尿生殖系统阶段的持续时间可能因具体感染和个人因素而异。在某些情况下,症状可能会通过适当的休息、补水和对症治疗自行缓解。但是,如果感染未得到适当治疗或存在潜在健康问题,感染可能会发展为慢性阶段或导致复发。
值得注意的是,某些感染会对泌尿生殖系统产生长期影响或后遗症。这些后遗症可能包括不孕症、慢性疼痛、疤痕或其他可能需要持续医疗管理的并发症。
常见的泌尿生殖系统症状:
▼
在感染过程中,个人可能会经历多个阶段。这些阶段包括潜伏期、复发、并发症、缓解,甚至慢性和急性后遗症。然而,一个经常被忽视的阶段是心理症状阶段。
心理症状可发生在感染的任何阶段,程度从轻微到严重不等。这些症状通常表现为情绪、行为和认知的变化。常见的心理症状包括焦虑、抑郁、易怒、困惑和注意力难以集中。
心理症状的存在会对个人的整体幸福感和生活质量产生重大影响。这些症状会影响一个人进行日常活动、维持人际关系甚至工作或上学的能力。为了提供适当的支持和治疗,识别和解决这些症状非常重要。
病原微生物检测在感染管理中的重要性不容忽视。通过病原微生物检测可以有效地控制和预防医院内感染,并加速患者的恢复过程。
随着分子生物学技术的发展,现代医学微生物学检验技术已经取得了显著进步,正在成为指导临床感染辅助诊断和治疗的重要依据。
多种检测手段应用于病原体检测,例如:
在感染的临床管理中,除了传统的病原体检测方法外,肠道菌群检测也是一个重要的发展方向。肠道菌群有助于消化、吸收营养物质,同时还调节人体免疫系统的功能,对人体健康起着至关重要的作用,肠道菌群失衡与多种疾病的发生发展密切相关。
肠道菌群与宿主之间的相互作用对维持内稳态很重要,但这种相互作用一旦受到干扰,就会成为许多慢性疾病的核心驱动因素。
在肠道、相关微生物群和各种器官之间的双向或多向通信连接(轴)
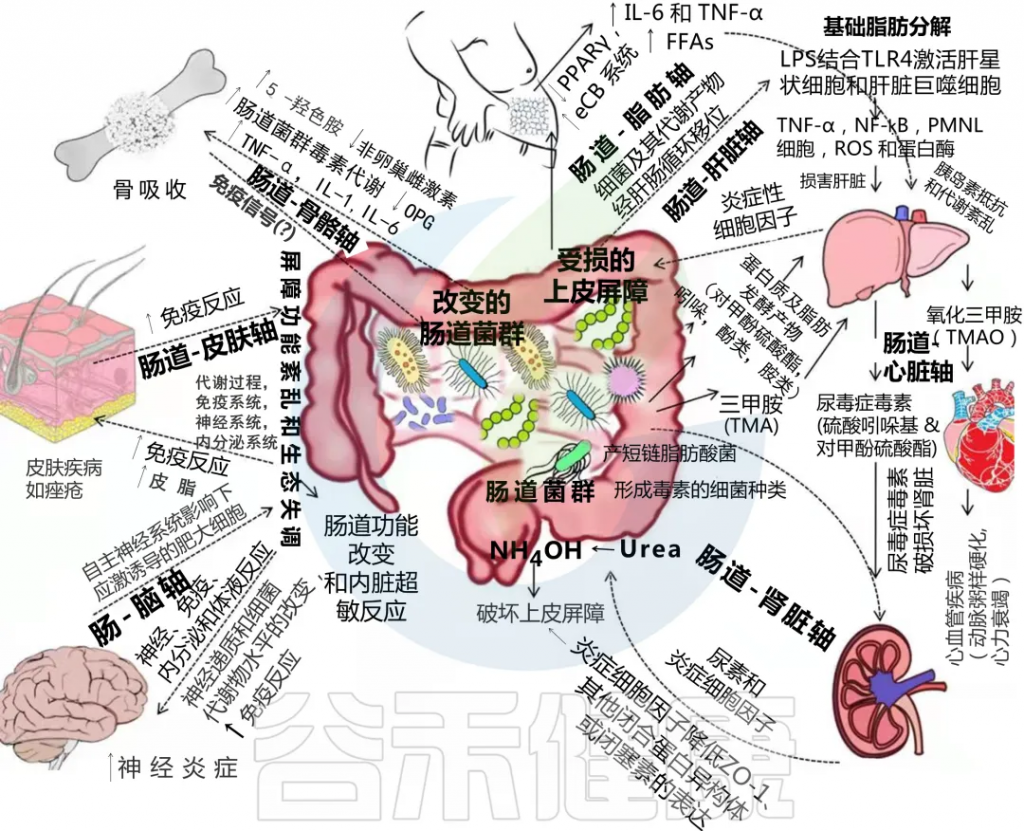
Ahlawat S,et al.,Lett Appl Microbiol. 2021
关于这方面可详见我们之前的文章:
肠道菌群报告中会有致病菌超标等明确指示,此外我们还可以判断整个肠道微生态的健康状况。肠道微生物群的失调可能导致肠道易感性增加,使得易感性疾病如艰难梭菌感染更容易发生。
通过分析肠道微生物组的变化,可以帮助我们更好地理解感染过程,评估治疗效果,并为个性化干预提供依据。
感染,作为全球健康的主要威胁,其影响甚至超过个体的病痛,它触及社会的每一个层面。本文在了解各种感染阶段、症状的同时,也强调了病原体检测在感染管理中的重要性,病原体相关检测手段让我们能够及时识别感染类型,评估其严重程度,并预测可能的并发症。
面对不断演变的病原体和日益严峻的抗生素耐药性问题,我们在推动科研创新的同时,也需提高公众对感染性疾病的认识,强化预防措施,如感染源的识别、个人卫生习惯等,对于控制感染的传播同样至关重要。
在治疗方面,针对病原体的特异性治疗是帮助患者恢复健康的关键。这需要医疗相关专业人员根据相关诊断结果,选择最合适的治疗方案,包括抗生素、抗病毒、抗真菌等。同时,症状管理和支持性护理也是治疗过程中不可或缺的组成部分。
随着科技的进步和医疗知识的积累,整合病原体相关检测,加强跨学科的研究,以及普及健康教育,有望不断提升治疗效果,为患者带来更好的康复和生存机会。
免责声明:本文仅供参考,不构成医疗建议。请务必咨询医疗保健专业人员,以正确诊断和治疗任何感染。
主要参考文献:
Murray, P. R., Rosenthal, K. S., & Pfaller, M. A. (2013). Medical microbiology. Philadelphia: Elsevier/Saunders
Parija S.C. (2012). Textbook of Microbiology & Immunology.(2 ed.). India: Elsevier India.
Sastry A.S. & Bhat S.K. (2016). Essentials of Medical Microbiology. New Delhi : Jaypee Brothers Medical Publishers.
Joseph Lister’s antisepsis system,2018,Science Museum
sciencedirect.com/topics/immunology-and-microbiology/germ-theory-of-disease
biologydictionary.net/germ-theory/
infectioncycle.com/articles/infection-stages-understanding-the-progression-of-infectious-diseases-and-their-impact-on-health
germ theory,Adam Augustyn,2024, 5
National Research Council (US) Committee to Update Science, Medicine, and Animals. Science, Medicine, and Animals. Washington (DC): National Academies Press (US); 2004.
Murray, P.R., Rosenthal, K.S., & Pfaller, M.A. (2015). Medical microbiology (8th ed.). Elsevier.
Fauci, A.S., Braunwald, E., Kasper, D. L., Hauser, S. L., Longo, D. L., & Jameson, J. L. (Eds.). (2008). Harrison’s principles of internal medicine (17th ed.). McGraw-Hill Medical
Mandell, G. L., Bennett, J. E., & Dolin, R. (2010). Mandell, Douglas, and Bennett’s principles and practice of infectious diseases (7th ed.). Churchill Livingstone.
Brook, I. (2013). Microbiology and management of respiratory tract infections. CRC Press.
Control of Communicable Diseases Manual by David Heymann.
G. Authia, S. Fablina, 2022. Global and regional sepsis and infectious syndrome mortality in 2019: a systematic analysis. Published by Elsevier Ltd. Published:March, 2022
Loretta J. Bubenik (2005). Infections of the Skeletal System. , 35(5), 0–1109. doi:10.1016/j.cvsm.2005.05.001
Morrison WB, Kransdorf MJ. Infection. 2021 Apr 13. In: Hodler J, Kubik-Huch RA, von Schulthess GK, editors. Musculoskeletal Diseases 2021-2024: Diagnostic Imaging [Internet]. Cham (CH): Springer; 2021.
Megran DW. Enterococcal endocarditis. Clin Infect Dis. 1992 Jul;15(1):63-71. doi: 10.1093/clinids/15.1.63. PMID: 1617074.
Roberts RB, Krieger AG, Schiller NL, Gross KC. Viridans streptococcal endocarditis: the role of various species, including pyridoxal-dependent streptococci. Rev Infect Dis. 1979 Nov-Dec;1(6):955-66. doi: 10.1093/clinids/1.6.955. PMID: 551516.
Infective endocarditis: A contemporary update. Ronak Rajani, John L Klein. Clinical Medicine Jan 2020, 20 (1) 31-35; DOI: 10.7861/clinmed.cme.20.1.1
Lamas, C. C., & Eykyn, S. J. (2003). Blood culture negative endocarditis: Analysis of 63 cases presenting over 25 years. Heart, 89(3), 258-262.
Smith DA, Nehring SM. Bacteremia. [Updated 2022 Jul 31]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-.
Britannica, The Editors of Encyclopaedia. “septicemia”. Encyclopedia Britannica, 23 Jun. 2022
Martinez RM, Wolk DM. Bloodstream Infections. Microbiol Spectr. 2016 Aug;4(4).
Akhondi H, Simonsen KA. Bacterial Diarrhea. 2022 Aug 8. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan–. PMID: 31869107.
Bacterial gastroenteritis: Causes, treatment, and prevention (medicalnewstoday.com)
Typhoid (who.int)
Imam Z, Simons-Linares CR, Chahal P. Infectious causes of acute pancreatitis: A systematic review. Pancreatology. 2020 Oct;20(7):1312-1322.