-

 CNAS L23010
CNAS L23010

 国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业
国家高新企业 | ISO9001认证 | 肠道健康精准检测高新技术研发中心 | 专精特新企业 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com

谷禾健康
近年来,“肠道健康”已从一个专业的医学术语演变为一个广受关注的社会文化现象。从科学研究到大众媒体,从临床实践到日常饮食建议,肠道及其内部的微生物世界正以前所未有的深度和广度影响着我们对健康、疾病乃至自我的认知。
一方面,以国际益生菌和益生元科学协会(ISAPP)为代表的科学界,正努力为“肠道健康”这一模糊概念建立严谨的科学定义和评估框架,强调其在维持整体生理功能中的核心作用。
另一方面,以Netflix纪录片《Hack Your Health: The Secrets of Your Gut》为代表的大众媒体,则将复杂的科学问题简化为易于传播的“生活窍门”,在普及知识的同时也可能催生新的健康焦虑和个体责任论。
本文从科学定义、功能领域、临床实践到文化解读等多个维度,全面、深入地探讨肠道健康的内涵、意义及其在当代社会引发的复杂讨论,以期尽力提供一个更为完整和辩证的视角。
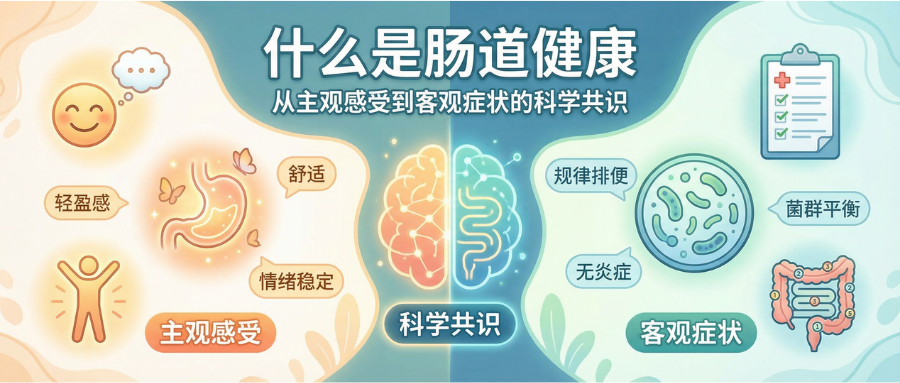
“肠道健康”是一个被科学家、医疗保健专业人员、行业和公众广泛使用的短语,用以描述与胃肠道功能相关的广泛健康结果。
尽管这一术语在饮食、发酵食品、生物制剂和肠道微生物组等研究中被频繁提及,其真正含义却长期缺乏清晰界定。
▸ 肠道健康的重要标准
从历史来看,肠道健康的定义不断演变。早在2011年,德国霍恩海姆大学营养医学研究所教授 Stephan Bischoff 提出了五个关键标准:
1.有效的消化和吸收食物;
2.无胃肠道疾病(如炎症、感染等);
3.维持正常且稳定的胃肠道菌群;
4.保持有效的免疫状态(肠道作为人体最大免疫器官,其功能状态直接影响全身免疫力);
5.幸福感(包括心理状态与整体生活质量,体现肠脑轴的关联)。
注:该定义跳出了传统对肠道问题(如胃胀、腹泻、便秘)的狭隘理解,从更宏观的角度审视肠道健康,包括免疫功能和身心感受等方面,推动了整个肠道健康和消化健康概念的升级。
这个定义与世界卫生组织(WHO)关于健康不仅仅是“没有疾病”的广义定义相一致,并承认肠道健康是一个复杂的概念,涵盖了从上到下整个胃肠道。
▸ 肠道健康是一个多维概念
最近,国际益生菌和益生元科学协会(ISAPP)专家小组指出,“肠道健康”与“胃肠道健康”(gastrointestinal health)是同义词,并且它包含了“消化健康”的概念,尽管后者有时被更狭义地理解为仅指消化过程本身。该术语旨在涵盖从口腔、咽、食道、胃、小肠、大肠、直肠到肛门整个胃肠道的生理过程和功能。
总之,肠道健康是一个动态且多维的概念,不仅意味着“无病”,还涉及复杂的生理功能、微生物生态、免疫调节以及个体的主观感受。正因其复杂性和重要性,科学界一直致力于提出更精确、更具操作性的定义。
肠道健康的共识定义
为消除“肠道健康”一词的模糊性并给出科学严谨的表述,国际益生菌和益生元科学协会(ISAPP)召集了来自肠胃病学、儿科、家庭医学、营养学、微生物学、免疫学、神经生物学和生理学等领域的临床与科研专家组。经过深入讨论与辩论,该专家组最终达成共识,提出如下定义:
肠道健康是“一种正常的胃肠道功能状态,没有活动性胃肠道疾病,并且没有影响生活质量的肠道相关症状”。
如果我们对该定义提炼,其核心内涵可以从以下几个关键点进行解读:
①正常的胃肠道功能: 肠道作为一个复杂系统所执行的各项生理功能,包括食物的消化、营养的吸收、废物的排泄,以及其作为屏障、免疫器官和内分泌器官的功能。这些功能的正常运作和“合作”是肠道健康的基础。
②没有活动性胃肠道疾病:该共识特别强调“活动性”疾病。也就是说,即便个体被诊断患有慢性胃肠道疾病(如炎症性肠病或乳糜泻),只要在临床和病理学上处于完全缓解期,仍可视为具有肠道健康。此举承认健康与疾病并非截然二元,而是一个可波动的连续状态。
③没有影响生活质量的肠道相关症状:这是共识中至关重要的一点,即将个体的主观体验纳入考量。几乎所有人都会偶尔出现腹胀或排便习惯短暂改变等肠道不适,但只有当这些症状在频率、严重程度和持续时间上足以对日常生活、社交活动或心理状态造成负面影响时,才被视为损害肠道健康。这强调了症状的“困扰性”及其对生活质量(QOL)的影响,是判断肠道是否健康的关键。
④风险因素的排除:目前,该定义也将未来健康风险因素(如特定微生物组构成或遗传易感性)纳入考量。尽管人们对这些风险的认识尚不完全,但其存在与否仍应作为评估当前肠道健康状态的依据。
综上所述,ISAPP 共识和 Bischoff 的定义都将个体主观感受(症状和生活质量)与客观生理功能指标相结合,为临床实践和科学研究提供了重要参考框架,并一致强调肠道健康是一个综合状态,而非仅仅某些生物标志物达标。
关注肠道健康及其微生物的重要性,源于肠道在人体中承担的多重关键功能:它不仅是消化吸收的场所,更是维护全身健康的核心枢纽,其意义可从科学和文化两个层面加以理解。
1
科学层面的重要性:肠道是健康的中枢
从科学角度看,肠道远不止承担消化功能,而是集消化、吸收、屏障、免疫、内分泌和神经调节于一体的复杂器官系统。正如纪录片《Hack Your Health》开篇所言:“我们过去只认为肠道是产生粪便的地方。但事实证明,它正处于一场生物医学革命的中心。”肠道健康的重要性主要体现在以下几个方面:
•营养与能量获取:肠道是食物消化、营养和水分吸收的主要场所,为生命活动提供必需的能量和物质基础。任何消化生理紊乱都可能导致营养不良和水电解质失衡,从而影响生长发育及全身功能。
•免疫系统的“训练场”:肠道相关淋巴组织(GALT)是人体最大且最复杂的免疫组成部分,不仅要抵御随食物进入的病原体和毒素,还需对大量食物抗原和共生微生物建立免疫耐受。这一平衡被打破,与食物过敏、乳糜泻和炎症性肠病(IBD)等多种疾病密切相关。
•肠–脑对话的枢纽:肠道通过“肠–脑轴”与中枢神经系统双向沟通,影响情绪、行为、应激反应乃至认知功能。肠道功能紊乱常与焦虑、抑郁等精神问题并存。
•内分泌与代谢调节:肠道内分泌细胞可分泌二十余种激素,参与调节食欲、血糖稳态和新陈代谢。肠道功能失调与肥胖、2 型糖尿病等代谢性疾病密切相关。
2
微生物的革命性作用
近年来,对肠道微生物的深入研究彻底改变了我们对健康的认识。肠道内栖息着数以万亿计的微生物,而之所以需要关注它们,主要在于:
•辅助消化与营养合成:人体无法自行消化部分膳食纤维,需要依赖肠道微生物将其发酵为短链脂肪酸(SCFAs)等有益物质。这些代谢产物不仅为肠上皮细胞提供能量,还对全身健康产生深远影响。此外,微生物还能合成维生素K和部分B族维生素。
•塑造和调节免疫系统:自出生起,肠道微生物的定植就在“教育”和塑造免疫系统,帮助其学会区分“自我”与“非自我”,建立免疫耐受。微生物失调被认为与多种自身免疫性和炎症性疾病相关。
•抵御病原体入侵:健康的肠道菌群通过竞争营养、占据黏膜位点和产生抗菌物质等方式形成“定植抵抗”,有效防止外来病原体入侵和过度生长。
•影响全身健康:微生物及其代谢产物可经血液循环作用于全身,影响心血管健康、肝功能和大脑发育等。大量研究已将肠道微生物的改变与多种肠外疾病联系在一起。
3
文化层面的意义:健康焦虑与个体责任
在文化层面,对肠道健康的关注反映了当代更广泛的健康话语。在分析纪录片《Hack Your Health》时指出,肠道及其微生物已成为新“健康主义”的焦点,在这一话语中,个体被赋予通过“破解”自身肠道来管理和优化健康的责任。
复杂的科学问题甚至被简化为“计算每周摄入的水果和蔬菜数量”这一简单处方,使饮食成为一种个体化召唤,促使人们最大化摄入以塑造理想的微生物组。
这种对肠道和微生物的高度关注,一方面普及了科学知识、提升了公众健康意识;另一方面也可能将食品可及性、社会经济地位等复杂的系统性问题,简化为个体选择和自律。因而理解肠道健康的意义,不仅要看到其科学重要性,也要审视其在当代文化中的角色。
肠道健康是一个综合性概念,其复杂性可通过将其划分为六个相互关联的功能领域来理解。这些领域作为一个整合系统协同运作,以维持肠道稳态和全身健康。
肠道健康的关键功能领域
编辑
Marco ML,et al.Nat Rev Gastroenterol Hepatol.2026
该图展示了肠道内各领域如何相互作用以维持稳态,包括消化、微生物组、肠上皮屏障、免疫、内分泌功能和肠–脑轴等。
1
消化生理 (Digestive Physiology)
消化生理是肠道最基本的功能,涵盖食物消化、营养吸收和废物排出,主要通过分泌和蠕动两个过程完成。
•分泌:肠道每天分泌约7升液体,其中含有消化酶、黏液、酸和缓冲液,用于分解食物、润滑肠道和保护肠壁。这些分泌物的精细调控对营养吸收和水电解质平衡至关重要,失调可导致腹泻或吸收不良。
•蠕动:肠道肌肉的协调收缩将内容物推向远端,使其与消化酶充分混合,并最终排出废物。蠕动过快或过慢都会引起腹泻、便秘、腹胀和恶心等症状。肠道蠕动受肠神经系统、激素和中枢神经系统的共同调控。
2
肠道微生物组 (Gut Microbiome)
在过去二十年中,肠道微生物组被视为健康的重要调节者,并通过多种途径影响宿主:
•代谢功能:微生物发酵膳食纤维,产生丁酸、丙酸和乙酸等短链脂肪酸(SCFAs),为肠上皮细胞提供能量,调节免疫功能,并影响全身代谢。
•屏障支持:微生物及其代谢产物有助于维持肠道屏障完整性,调节黏液层生成和紧密连接蛋白的表达。
•免疫调节:微生物组与宿主免疫系统持续“对话”,既促进免疫耐受,又帮助抵御病原体。健康的微生物组是维持免疫平衡的关键。
然而,由于个体间差异巨大且受年龄、地理、饮食等多种因素影响,“健康的肠道微生物组”难以精确定义。目前,仍需依托大规模、广覆盖的人群数据,才能将个体微生物组分析发展为可靠的健康风险评估指标或疾病预测工具。
3
肠上皮及其功能
肠上皮是一层单细胞层,是连接肠腔与体内环境的关键屏障,其主要功能包括:
•物理屏障:上皮细胞通过紧密连接蛋白(如 occludin、claudins)相互连接,形成选择性通透屏障,防止细菌、毒素等有害物质进入血液;其上方的黏液层是第一道防线。
•化学屏障:潘氏细胞和肠上皮细胞分泌防御素等抗菌肽(AMPs),以调控肠腔内微生物的数量和组成。
•选择性吸收:上皮细胞表面的多种转运蛋白负责高效吸收营养物质、水和电解质。
肠道屏障功能受损已被证实与多种炎症性和自身免疫性疾病相关。但需注意,目前“肠漏”概念在媒体和部分文献中被明显泛化和滥用。
4
免疫系统
肠道相关淋巴组织(GALT)是人体最大的免疫器官,其核心功能是在防御和耐受之间取得平衡。
•免疫耐受:GALT 需对来自食物和共生微生物的大量无害抗原保持不反应状态,即“口服耐受”。这一过程主要由调节性T细胞和特定树突状细胞介导,其丧失是食物过敏和乳糜泻等疾病的基础。
•免疫防御:病原体入侵时,GALT 通过模式识别受体感知威胁,快速启动炎症反应并激活巨噬细胞、效应T细胞等清除感染。分泌型 IgA(sIgA)是黏膜免疫关键分子,可中和毒素并阻止病原体黏附。
5
肠道内分泌功能
肠上皮中散在分布的肠内分泌细胞(EECs)可感知肠腔内的营养物质和微生物代谢产物,并分泌多种激素,充当“化学信使”。
•调节消化与食欲:胆囊收缩素和肽YY(PYY)可减缓胃排空并产生饱腹感,胃饥饿素则刺激食欲。
•调节血糖:胰高血糖素样肽-1(GLP-1)和葡萄糖依赖性促胰岛素多肽(GIP)是重要的“肠促胰岛素”,进食后可促进胰岛素分泌,帮助控制血糖;GLP-1 也是当前热门减重药物的靶点。
•维持肠道稳态:GLP-2 促进肠上皮细胞生长与修复,维持屏障功能。
6
肠-脑轴
肠-脑轴是连接肠道与大脑的复杂双向通讯网络,整合来自肠道的各种信号,并影响全身的生理和心理状态。
•信号通路:通讯通过多种途径进行,包括迷走神经(最直接的神经通路)、血液循环(激素和代谢产物)以及免疫系统(细胞因子)。
•功能影响:肠-脑轴调节肠道的感觉、蠕动和分泌功能;反过来,肠道信号可影响大脑的情绪、压力反应、疼痛感知和行为。压力是肠道症状的常见诱因,而肠道菌群的改变也被证明会影响宿主情绪和行为。
小结
这六大功能领域紧密交织,共同构成了肠道健康的生理基础。任何一个领域的失衡都可能引发连锁反应,最终表现为影响生活质量的症状或疾病。
在 ISAPP 的共识定义中,“影响生活质量的肠道相关症状”是判断肠道健康受损的核心标准之一。这意味着个体的自我感受和主观报告在评估肠道健康时至关重要。肠道相关症状在全球极为普遍,但并非所有症状都等同于“不健康”。
1
常见肠道症状及其普遍性
世界各地的调查显示,很大一部分健康人群会经历各种肠道症状。
例如,中华中医药学会肛肠分会基于全国68906名18岁及以上城乡居民开展的流行病学研究显示,肛肠相关疾病的患病率高达50.10%。同时,中国的肠易激综合征(IBS)患者中,64%的患者主要症状为反复腹痛,44%的患者主要症状为腹胀,这反映了腹胀和腹痛作为最常见肠道症状的广泛性。
一项在荷兰的研究发现,26%的成年人有肠道症状,其中最常见的是腹胀、肠鸣和胀气。
在美国,14%的成年人在过去7天内经历过腹胀。
在瑞典,27%的人报告有烧心,22%有反酸。
丹麦一项对超过5万名献血者的调查显示,68%的人在过去4周内至少经历过13种胃肠道症状中的一种。
这些数据表明,偶尔的肠道不适是正常生理现象的一部分。
2
何时症状具有“显著性”?
关键在于区分正常的生理性不适与提示健康问题的病理性症状。研究人员指出,判断症状是否“显著”应遵循以下原则:
•频率、严重程度和持续时间:偶发、轻微且可自行缓解的症状通常不被视为健康问题;而频繁发生、程度较重且持续时间长的症状则需警惕。例如,罗马 IV 标准将每周至少1天的腹痛视为肠易激综合征(IBS)的核心症状之一。
•对生活质量(QOL)的影响:这是最关键的衡量标准。如果某一症状(或一组症状)的困扰足以影响日常活动、工作效率、社交关系或情绪,并因此需要就医、用药或引发明显烦恼和焦虑,即可认为损害了肠道健康。
•症状与功能的脱节:症状严重程度与客观的肠道功能或病理改变往往并不一致。例如,IBD 患者在炎症活动期可能无明显症状,而症状显著的 IBS 患者却可能检测不到病理或功能异常,这凸显了重视患者主观报告的重要性。
•特定情境下的症状:许多症状与特定情境相关,如进食后的消化不良、旅行时的便秘或月经期的腹胀和排便改变,一般被视为生理反应,除非其频率或严重程度异常增加。
3
常用症状评估工具
为了使症状报告更加标准化和可比,临床和研究中开发了多种评估工具:
•布里斯托大便分类法 (Bristol Stool Form Scale, BSFS): 这是一种广为接受的图文工具,将大便形态分为7类,从硬块状(1型,便秘)到水样(7型,腹泻)。
它为评估肠道传输时间提供了一个简单、可靠的替代指标。在大部分人群中,3-5型通常被认为是正常的。在谷禾的粪便检测时样本绑定信息也将布里斯托大便分类纳入信息录入,也是为了辅助更好的肠道菌群分析。
•完整自发性排便: 这个概念用于描述一次无需药物刺激且感觉排便完全的排便。它已成为便秘相关疾病临床试验的重要终点指标,正常范围通常在每周3到21次之间。
•经验证的症状问卷: 针对特定疾病(如IBS、功能性消化不良)或症状(如腹痛、腹胀)开发了多种经验证的问卷,用于量化症状的频率、严重程度及其对生活质量的影响。
•肠道菌群检测:通过整合16S rRNA基因测序、宏基因组学、代谢产物检测等多模态数据,全面评估个体肠道菌群的α/β多样性、物种组成、功能基因通路与代谢特征,并将其与代谢、炎症、免疫、神经等系统的全身健康风险进行关联分析。
基于结构化报告框架(包含基本信息、菌群全景、功能通路解读、分层风险评估、个性化干预建议与动态监测计划),输出临床可行的分层风险等级与时间尺度明确的干预方案。
谷禾健康通过与大规模人群肠道菌群队列数据库进行实时对标,采用以下策略确保检测结果的准确性与临床适用性:
总之,患者报告的症状是肠道健康评估中不可或缺的一环。它提醒我们,健康不仅仅是客观指标的集合,更是个体对自身状态的综合体验。
同时,关注多维度的客观指标同样至关重要——患者的主观症状往往是微生态失调的早期预警信号,将主观体验与客观检测相结合,通过症状改善与生物学指标恢复的协同评价,对于临床诊断和个体健康管理都至关重要。
纪录片《Hack Your Health: The Secrets of Your Gut》通过展示四位具有不同饮食习惯和健康困扰的普通人案例,生动地说明了肠道微生物组的独特性及其与个体生活方式的密切关系。这些案例为我们提供了一个观察当代肠道健康话语如何应用于具体个体的窗口。
四位参与者——Maya、Daniell、Kimmie和Kobi——代表了与食物和饮食相关的不同谱系,从强迫性、限制性到无节制的饮食模式,这些习惯其实也是塑造他们独特的肠道微生物组的重要因素。
厌食症和健康食品痴迷症
Maya有厌食症和健康食品痴迷症的病史,除了蔬菜外,吃任何东西都会胃痛。痴迷于健康文化,试图通过每月花费100美元购买补充剂来“修复”她与食物的关系。
在接受微生物组测试后,发现她的肠道“相当健康”,这归功于她吃的蔬菜。然而,专家们建议她需要增加微生物多样性。她的案例被用来展示科学如何“破解”一个看似健康的肠道,使其变得“更优”。
患有慢性肠道疼痛
Daniell是患有慢性肠道疼痛的博士生,将食物与“焦虑、疼痛和不适”联系在一起。她将自己日益严重的病情归因于大学期间食用大量糖果和甜点。如今,她的饮食被限制在10到15种食物之内,并对如何培养“健康的肠道微生物组”感到困惑和无助。
在纪录片中,Daniell没有接受测试,研究人员推测这可能是因为她狭窄的食物耐受范围使得采纳“ABC饮食法”(Always Be Counting,总是计算蔬果种类)变得不切实际。她的案例最终被用来反衬“精准饮食建议”的优越性。
无法减肥
Kimmie是一位非裔美国企业家,尽管尝试了节食、健身和减肥药,但仍被归为“病态肥胖”。微生物组测试结果显示,她的微生物组多样性较低,并且完全没有普氏菌(Prevotella),这种细菌与植物性饮食有关,能产生饱腹感的肠道激素。
研究人员将此解释为她难以减肥和总感觉饥饿的原因。她被给予的处方是“ABC饮食法”,即计算每周摄入的蔬果种类,目标是20-30种。她的案例被用来论证,通过“了解科学”,个体可以找到解决自身健康问题的方案。
感觉不到饥饿
Kobi在他的职业生涯中吃掉了近万个热狗,并因此失去了饥饿感和饱腹感。他将身体的损伤归咎于“像美国人一样吃饭”。然而,测试结果却出人意料地显示他的肠道菌群“看起来不错”,专家将其归因于他的基础饮食是“正常的健康日本饮食”。
为了解释他缺乏食欲的问题,专家们对他进行了脑部MRI扫描,结论是他的大脑已经习惯了比赛模式。Kobi的案例被用来强调,即使在极端的饮食行为下,一个“好”的基础饮食也能保护肠道微生物,并将问题最终归结为大脑的神经回路。
饮食是影响肠道健康最直接、最重要的因素之一。它通过微生物组依赖和非依赖的途径,深刻地影响着肠道的各项功能。无论是ISAPP的科学共识,还是《Hack Your Health》的文化叙事,都将饮食置于核心地位。
全面的肠道健康概念
编辑
Marco ML,et al.Nat Rev Gastroenterol Hepatol.2026
该图展示了多种决定因素(包括饮食)如何通过影响功能领域,最终表现为患者的症状和指标。
1
单一营养素和食物成分
•膳食纤维:膳食纤维是调节肠道健康最重要的因素之一。流行病学研究表明,纤维摄入与排便频率正相关,并可降低憩室炎和结直肠癌风险;补充纤维还能改善便秘和 IBS 症状。
其主要机制是为肠道微生物提供“食物”,经发酵产生短链脂肪酸(SCFAs),从而滋养肠道细胞、调节免疫并维持屏障功能。
•脂肪:高脂饮食常被认为会加重胃肠道不适。对功能性消化不良和 IBS 患者而言,高脂餐分别会加剧其上、下消化道症状。
•食品添加剂:部分临床前研究表明,乳化剂等食品添加剂可能对微生物组和肠道屏障造成不利影响,其对人类疾病风险的具体作用仍在研究中。
2
食物类别和饮食模式
•肉类:过量摄入红肉和加工肉与结直肠癌风险升高相关,但证据强度仍有争议。这一关系较为复杂,需要同时考虑肉类本身、烹饪方式以及肉食者饮食中可能缺乏的其他食物(如纤维、蔬菜)等多种混杂因素。
•植物性饮食模式:地中海饮食和富含植物的饮食因多酚和纤维含量高,被认为有利于肠道健康。它们与富含纤维降解菌的微生物群及较低水平的炎症标志物(如 IL-6 和 CRP)相关,可能降低 IBD 和结直肠癌风险。
•低FODMAP饮食:对 IBS 患者而言,限制可发酵的寡糖、双糖、单糖和多元醇(FODMAP)的饮食可明确缓解症状。但这种模式也可能减少被视为有益的双歧杆菌数量,体现了不同肠道健康目标之间的潜在权衡。
3
“ABC饮食法”:一种简化的饮食处方
纪录片《Hack Your Health》给出的核心饮食建议是“ABC,Always Be Counting”,即“总是计算每周吃了多少种水果和蔬菜”,并推荐每周摄入 20–30 种。其科学依据在于,多样化的植物性食物可提供更多类型的纤维和多酚,从而支持更具多样性的肠道微生物组,而微生物多样性通常被视为健康标志。
然而,有研究人员对此提出不同意见。他们认为,“多吃蔬果”本身是合理的,但“ABC”口号将复杂的饮食科学简化为数字游戏,制造新的饮食焦虑,并把责任完全归咎于个人,忽视了许多人难以长期获得且负担得起如此多样化新鲜农产品的社会经济现实。
4
饮食反应的个体化差异
一个重要事实是,个体对饮食干预的反应具有高度异质性。即便在严格控制的饮食研究中,不同人对同一食物的血糖反应和微生物组变化也截然不同。
编辑
这种差异可能由遗传背景、基线微生物组构成和生活方式等多重因素共同决定。例如,基线膳食纤维摄入较高者在补充纤维后,其双歧杆菌增殖反应通常更显著。这说明并不存在“一体适用”的最佳饮食方案,未来的饮食建议亟需更强的个体化。
除饮食这一核心因素外,多种生活方式和环境因素也会深刻影响肠道健康。它们共同构成复杂的“暴露组”,并与遗传等内在因素相互作用,一同塑造肠道功能状态及其微生物组成。
1
运动
运动与更高的肠道微生物多样性相关,规律体力活动可能有益于某些肠道疾病,如改善便秘和 IBS 症状。
• 运动和肠道健康可以相互促进
运动还能加速胃排空,并在某些情况下降低结肠癌风险。更有趣的是,这种关系可能是双向的。临床前研究表明,特定肠道菌群模式可通过影响大脑中与运动相关的区域而改变运动表现。
例如,细菌产生的脂肪酸酰胺可激活肠神经系统中的内源性大麻素受体,增强运动过程中的神经元活动,并通过多巴胺通路提升运动能力。这提示存在一个正向反馈循环:运动促进肠道健康,而健康的肠道又可能提高运动的意愿和表现。
2
压力
压力是肠道症状的常见触发因素,也是肠–脑互动障碍(DGBI)的重要风险因子。通过肠–脑轴,心理压力可直接影响肠道生理,导致蠕动异常、内脏高敏感和炎症反应。早期生活压力对成年后肠道健康具有长期影响,可能使个体更易感受腹痛等症状。
• 压力可通过肠脑轴影响肠道炎症及菌群组成
慢性心理压力还与肠道炎症及经肠神经系统介导的动力障碍相关。与此同时,压力敏感的神经回路会改变肠道微生物组组成。例如,急性压力可增加细菌来源的色胺,其通过作用于肠道肌肉和上皮细胞受体,进而改变分泌与蠕动功能。
3
药物
多种药物都会显著影响肠道健康,其中最典型的是抗生素。抗生素在杀灭病原菌的同时,也会无差别清除大量共生菌,导致微生物组失调,引发腹泻,并增加艰难梭菌等病原体感染风险。
• 抗生素对肠道微生物群有明显影响
长期或反复使用抗生素还可能对微生物组造成持久改变。除抗生素外,质子泵抑制剂(PPIs)、非甾体抗炎药(NSAIDs)、二甲双胍等药物也被证实会影响肠道微生物的组成与功能。
4
遗传
宿主遗传背景在塑造肠道微生物组及其对环境因素的反应中发挥一定作用。尽管环境因素(尤其是饮食)影响更大,但遗传可改变免疫反应方式、肠道屏障结构以及对特定营养素的代谢能力,从而间接决定哪些微生物能在肠道中“安家”。
例如,与炎症性肠病相关的遗传变异就可能影响宿主与微生物的相互作用。
5
早期生活暴露
生命早期的经历对肠道微生物组的建立和长期健康至关重要。分娩方式(顺产 vs. 剖宫产)、喂养方式(母乳 vs. 配方奶)、早期抗生素使用以及生活环境(如接触宠物、生活在农场)等,都会显著影响婴儿肠道菌群的初始定植和演替。
顺产和母乳喂养通常被认为更有利于形成健康的初始菌群。这些早期印记可能对一生的免疫发育和疾病易感性产生持久影响。
6
其他生活方式和环境因素
吸烟与口腔和结肠微生物组的不良变化相关,并可能参与多种胃肠道疾病的发病机制。睡眠和昼夜节律也可通过肠–脑轴影响肠道功能和微生物组。
此外,环境微生物暴露(如居住地的城市化程度和卫生条件)同样在塑造肠道生态系统。
总之,肠道健康是多种因素共同作用的结果。任何旨在改善肠道健康的干预,都应综合考虑这些复杂决定因素,而非只聚焦单一方面。
对临床医生而言,将肠道健康理念应用于日常实践,意味着要超越传统疾病诊疗模式,以更全面的视角评估和管理患者。ISAPP 提出的共识定义和框架为临床实践提供了重要指导。
1
从“疾病为中心”到“患者为中心”
传统胃肠病学实践主要聚焦于发现和治疗器质性疾病,而肠道健康理念则鼓励医生更多关注患者的功能状态和生活质量。这意味着:
•优先考虑患者报告的结局:在大多数情况下,应将对患者真正重要的结局(如症状缓解、生活质量提升)置于单纯针对疾病或生物标志物的结局之上。强调功能和生活质量的肠道健康定义与这一以患者为中心的理念高度一致。
•区分正常变异与异常:临床医生需能识别正常生理波动(如偶发腹胀)与提示潜在健康问题的异常症状。这主要依赖对症状频率、严重程度、持续时间及其对生活影响的细致评估。
•整体性评估:肠道健康理念鼓励初级保健医生和专科医生采用更全面的方法,将营养、生活方式、肠道菌群和心理状态等因素一并纳入评估,而非仅聚焦于单一诊断。
2
临床实践中与肠道健康相关的特征
在临床实践中,与良好肠道健康相关的临床特征可归纳如下表:
编辑
3
跨学科合作的重要性
实现肠道健康通常需要多学科合作。胃肠病学家、初级保健医生、营养师和心理学家等应携手为患者提供综合管理方案:胃肠病学家利用专业知识完成必要检查以排除器质性疾病,营养师提供个体化饮食建议,心理学家则帮助患者应对与症状相关的压力和焦虑。
4
应对误解和不实信息
在临床实践中,患者乃至医生常被大量关于肠道健康的似是而非信息和误解所困扰。ISAPP 的共识声明强调,专业人士、科研人员和临床医生有责任向公众和患者澄清这些问题,例如说明“肠漏”概念的局限性,或指出当前微生物组检测在临床应用中的不足。
对肠道健康给出清晰的定义,并讨论现有评估指标的局限性,是应对不实信息的重要工具。
总之,将肠道健康理念融入临床实践,要求医疗服务提供者采取更全面、更协作且更以患者为中心的方式,帮助患者获得并维持功能良好且无困扰症状的胃肠道状态。
识别肠道问题需结合主观症状报告与客观医学评估。尽管目前尚无单一的“肠道健康测试”,但通过关注特定预警信号并利用现有生物标志物,可在一定程度上评估肠道功能并识别潜在问题。
1
早期预警信号:关注症状变化
如前所述,持续影响生活质量的症状是识别肠道问题的首要线索。以下是需特别关注的症状或变化,可能提示需要进一步医学评估:
•排便习惯持续改变:无法解释的慢性腹泻、便秘,或二者交替出现。
•便血或黑便:消化道出血通常是需立即就医的警示信号。
•不明原因的体重下降:在未刻意节食或增加运动量的情况下体重明显减轻。
•持续性腹痛:腹痛严重、持续存在或夜间加重。
•吞咽困难或吞咽时疼痛。
•不明原因的贫血:尤其是缺铁性贫血,可能与慢性消化道失血相关。
•家族史:有结直肠癌、炎症性肠病(IBD)等胃肠疾病家族史者,对相关症状需格外警惕。
2
潜在的生物标志物和评估指标
以下指标可用于评估肠道各功能领域,同时需关注其临床应用价值及局限性。主要评估方法包括:
编辑
3
微生物组测试的现状
尽管面向消费者的商业化微生物组测试日益普及,我们仍需对其保持谨慎并持续深入审视。然而,微生物组结果的解读高度依赖数据库、算法及对照人群。因此,在现阶段,选择可靠的检测实验室,以及具备完整且大样本数据库的平台,是消费者面对 DTC 微生物组测试时最务实的基础策略。
同时,专业人士和研究者需警惕潜在的“微生物决定论”倾向——将肠道微生物组构成视为健康与疾病的终极解释。此种观点虽突破了基因决定论的局限,却可能以另一种生物还原主义取代之,忽视社会结构、文化背景和饮食行为的复杂性与情境性。
总之,发现和识别肠道问题是一个综合过程,应从关注自身症状,一旦出现此类信号,应及时就医,由医生根据具体情况决定是否需要内镜、影像学或生物标志物等进一步检查。
养成健康肠道是一项整体的生活方式工程,而非依靠单一“窍门”或产品。结合科学共识,并对流行文化话语进行批判性分析,我们可以勾勒出一条更全面、更理性的路径。
1
科学界的主流建议
基于对肠道健康决定因素的理解,科学界的主流建议通常围绕以下几个方面:
•多样化的植物性饮食:这是支持健康肠道微生物组的核心策略。摄入多种水果、蔬菜、全谷物、豆类、坚果和种子,可提供丰富的膳食纤维和多酚。不同类型的纤维可被不同微生物利用,从而促进微生物组多样性,而多样性通常与健康状况相关。
•摄入发酵食品:酸奶、开菲尔、健康发酵酸菜、康普茶等发酵食品含有活性微生物,虽未必能在肠道长期定植,但在通过消化道时可能发挥暂时的益生作用。一些研究显示,食用发酵食品有助于提高微生物组多样性并降低炎症水平。
•规律运动:如前所述,运动与更高的微生物组多样性相关,并有助于改善肠道功能,如缓解便秘。
•充足睡眠与压力管理:慢性或严重压力可通过肠–脑轴对肠道产生负面影响。通过冥想、瑜伽、深呼吸等方式管理压力,并保证充足睡眠,对维持肠道健康至关重要。
•谨慎使用抗生素:仅在有明确医疗指征时,并遵医嘱使用抗生素,以避免对肠道微生物组造成不必要破坏。
•限制超加工食品:一些研究提示,富含乳化剂、人造甜味剂等添加剂的超加工食品可能损害肠道屏障并不利于微生物组健康。
2
对“ABC饮食法”的辩证看待
纪录片《Hack Your Health》的核心建议——“ABC饮食法”(每周摄入20-30种不同蔬果)——在本质上与“多样化植物性饮食”的科学建议是一致的。它的优点在于将一个复杂的概念简化为一个具体、可量化、易于记忆和传播的口号。
然而,我们必须批判性地看待这种简化。这种方法存在几个潜在问题:
•制造新的健康焦虑:“计算”本身可能带来压力,尤其对有饮食失调史的人(如案例中的 Maya),可能触发既往的强迫行为。
•忽视社会经济现实:对许多人而言,每周购买并食用 20–30 种不同的新鲜农产品在经济和时间上都难以实现。这种“一刀切”式建议忽略了食物可及性和社会公平问题。
•过度简化:肠道健康远不只是计算蔬果种类,还涉及食物质量、烹饪方式及其他重要生活方式因素。
因此,更理性的态度是:将“ABC”视为一个鼓励饮食多样化的“方向性指引”,而非一个必须严格遵守的“数字指标”。重点在于有意识地增加饮食中植物性食物的种类,而不是陷入对数字的痴迷。例如,可以尝试每周在购物清单上增加一两种以前没吃过的蔬菜或谷物,逐步丰富自己的食谱。
3
个性化原则
最后,必须强调的是,不存在适用于所有人的完美“养肠”方案。由于遗传、基线菌群、健康状况等方面的差异,每个人对食物和生活方式干预的反应都是独特的。例如,对于IBS患者,某些高纤维食物(如FODMAPs)反而可能加重症状。因此,最佳策略是在遵循普适性健康原则的基础上,通过“自我观察”来找到最适合自己的方式。注意身体对不同食物的反应,记录症状的变化,并在必要时寻求营养师或医生的专业指导,是实现个体化肠道健康管理的关键。
本文结合国际益生菌和益生元科学协会(ISAPP)的共识声明及对大众媒体文化产品的批判性分析,对“肠道健康”这一复杂议题进行了多维度探讨,可归纳出以下核心结论:
1.科学定义的明确化:科学界普遍将肠道健康定义为“胃肠道功能正常、无活动性胃肠道疾病,且无影响生活质量的肠道相关症状”。这一概念强调功能、疾病状态与主观生活质量的统一,为临床与研究提供了重要框架。
2.多维度的生理基础:肠道健康依赖六大功能领域的协同:消化生理、肠道微生物组、肠上皮屏障、免疫系统、内分泌功能及肠–脑轴。任何一环失衡都可能损害整体健康。
3.饮食的核心作用与个体差异:饮食是影响肠道健康最关键的可调因素。富含膳食纤维、以多样化植物性食物为主的饮食是促进肠道健康的核心策略。然而,个体对饮食反应差异巨大,未来方向在于个性化营养。
4.科学权威的双重性:科学专业知识在揭示肠道机制和指导健康方面至关重要,但当其与商业利益结合并被塑造成唯一权威时,也可能导致知识垄断,并忽视其他复杂影响因素。
展望未来,肠道健康领域的研究与实践将主要在以下几个方面进一步深化:
•风险预测与预防医学:当前定义尚未纳入风险因素。随着我们更深入理解宿主基因、微生物组、饮食和环境暴露如何预测未来疾病风险,经过验证的风险评估工具有望被纳入更广义的肠道健康概念中,推动肠道健康由治疗走向预防,以回应公众对“健康管理”日益增长的需求。
•研究设计的标准化:为肠道健康研究建立“核心结局集”(COS)将是推动该领域发展的关键一步。标准化的研究设计与报告可显著提升不同研究间的可比性,有助于形成更可靠的证据基础,为临床指南和公共卫生政策提供支撑。
•跨学科的整合与批判性反思:肠道健康研究天然具有跨学科属性,需要生命科学家、临床医生、社会学家、人类学家、伦理学家等共同参与。
小编寄语
未来的研究不仅要探索“如何”改善肠道健康,更要追问”为何”关注肠道健康:只有理解关注背后的动因,科学成果才能更有针对性地转化为切实可行的健康指导。
对肠道健康的追求,应是一个以科学为指引、结合自身情况的理性过程。它既是对身体内部微观生态的探索,也是对日常饮食、生活习惯的重新审视。真正的健康从来不是单一指标的达标,而是身体与生活方式之间长期、动态的平衡。
主要参考文献
Marco, Maria L., et al. “The International Scientific Association for Probiotics and Prebiotics (ISAPP) consensus statement on the definition and scope of gut health.” Nature Reviews Gastroenterology & Hepatology (2026): 1-17
Hey, Maya, and Erica Zurawski. “Brokering the gut: microbial decoys in the documentary Hack Your Health.” Humanities and Social Sciences Communications 13.1 (2026): 66.
Gibson, Glenn R., et al. “Expert consensus document: The International Scientific Association for Probiotics and Prebiotics (ISAPP) consensus statement on the definition and scope of prebiotics.” Nature reviews Gastroenterology & hepatology 14.8 (2017): 491-502.
Benezra A (2023) Gut anthro: an experiment in thinking with microbes. Univ. Minnesota Press, Minneapolis
Richardson E (2024) Rumbles: a curious history of the gut. Profile Books, London