 国家高新企业 | ISO9001认证
国家高新企业 | ISO9001认证 二级病原微生物安全实验室
二级病原微生物安全实验室- 联系电话:+13336028502
- +400-161-1580
- service@guheinfo.com


谷禾健康
在过去几十年中,人类的饮食行为发生了巨大的变化。传统的早餐-午餐-晚餐模式已被频繁的小吃、夜间大餐和不吃早餐所取代。这种不规律的饮食模式可能对心血管代谢疾病风险产生不利影响,如肥胖、胰岛素抵抗、高血糖症、2型糖尿病等。
间歇性禁食已被越来越多的人认为是一种有前途的治疗心血管代谢疾病(CMD)的方法。一些神经科学家认为,我们的身体已经进化到能够不吃东西几个小时,甚至几天。
进食时机和频率可以一定程度上改善生活方式和心血管代谢,防止2型糖尿病和心血管疾病的发生。
间歇性禁食(IF),包括周期性禁食和限时饮食(TRF)等开始越来越流行。

本文讨论肠道微生物组的组成和功能改变,对代谢、高血压、2型糖尿病、肥胖症及其长期微血管和大血管并发症发展的风险之间潜在联系的新证据,同时也包括间歇性禁食的安全性,将间歇性禁食融入日常生活的建议等。
本文关键词

间歇性禁食在进食和禁食之间循环,通常是只能在特定时间进食,比如通过每周12小时至几天的限制进食。它关注的不是吃什么,而是在什么时间段内可以吃。
在食物缺乏的时间内,人体新陈代谢通过产生和利用脂肪酸衍生的酮,以及通过自噬增加细胞水平的营养循环,将脂肪从储存转换到动员。
注:脂肪动员是指储存在脂肪细胞中的脂肪,被脂肪酶逐步水解为游离脂酸(FFA)及甘油并释放入血液,被其他组织氧化利用的过程。
目前已有许多研究表明,间歇性禁食在减轻体重、改善葡萄糖稳态和血脂以及抗炎作用等方面都带来益处。
间歇性禁食包括以下几种常见的方式:
隔日禁食(ADF)
在某一天规律进食和第二天不进食之间进行交替。
周期性禁食(5:2天)
5:2天的进食也称为周期性禁食,其特征是一周两天极度限制或完全禁食,而一周其他五天可以不受限制地进食。
模拟禁食的饮食(FMD)
定期禁食的一种变体,特点是连续几天低热量摄入周期,然后每一到四个月或每隔一周进行一次正常的饮食循环。
限时饮食(TRF)
不那么极端的饮食,将每天的食物摄入量限制在4-12小时内,例如,分别在12:12小时或16:8小时(禁食:进食),包括斋月期间的禁食。
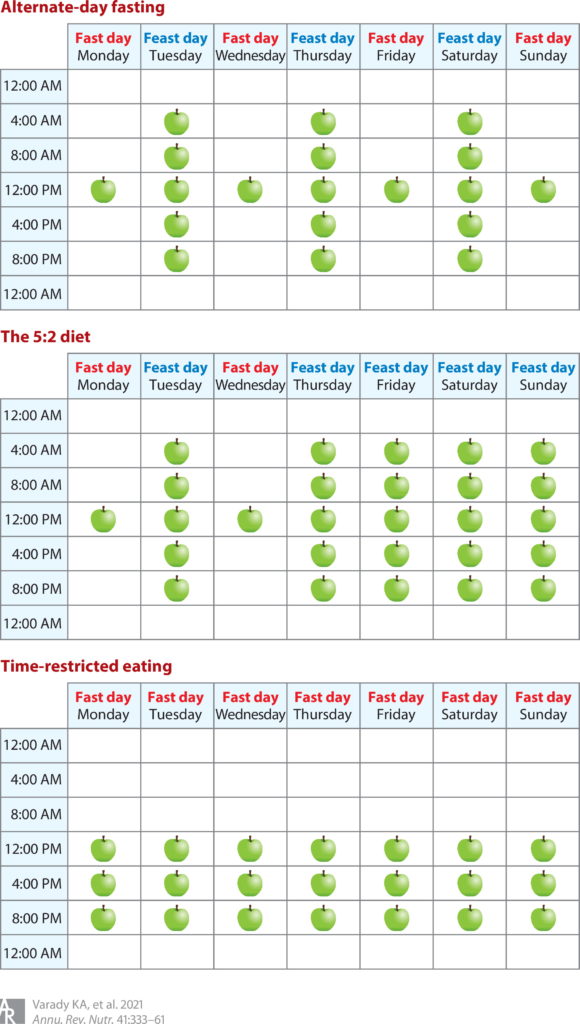
此图概述了一周中每一天的隔日禁食、5:2 饮食和限时进食 (TRE)(此处显示 8 小时 TRE)期间的食物摄入时间。食物摄入时间用苹果图标表示。
临床上对间歇性禁食的研究结果不一致:
几项临床研究表明,间歇性禁食可延长预期寿命并提供广泛的益处,包括减轻肥胖、高血压、2型糖尿病和心血管疾病。
然而,其他研究发现,特定时间的饮食在改善心血管和代谢结果方面并不优于控制能量的饮食。
因此,禁食和进食期间代谢转换的机制值得进一步研究。
最近,间歇性禁食已被证明会影响肠道菌群,几乎涉及宿主生理学的所有方面,这表明间歇性禁食生理影响的全新机制。
人类研究中,关于禁食对肠道菌群的影响

Angoorani P, et al.,Nutr Metab (Lond). 2021
本小节重点介绍一些关于肠道微生物组在间歇性禁食中作用的显著发现,肠道微生物组反过来影响心血管疾病相关的代谢表现,如肥胖、高血糖、高血压等。
我们知道,体重增加是由于过多的能量摄入加上较低的能量消耗,这通常是由体内脂肪的积累造成的。脂肪积累会对心血管系统造成严重的威胁。
关于肥胖与菌群的关系详见我们之前的文章:
体重增长:目前为止我们所知道的一切(更新你的减肥工具箱)
对人体随机对照试验的Meta分析表明,每周定期禁食2-3天的间歇性能量限制可改善超重和肥胖使体重减轻,降低体脂。这些改善的重要贡献可归因于肠道微生物群对脂质代谢和能量平衡的影响。
其中一种机制涉及脂肪组织,这是一种对营养刺激敏感并在间歇性禁食期间经历动态重塑的异质器官。
在哺乳动物中发现了两种不同形式的脂肪组织:
▸ 肠道菌群在隔日禁食介导的代谢改善中具有因果作用
喂食高脂肪食物并接受隔日禁食方案的肥胖小鼠在WAT中表现出白色脂肪积累增加,同时伴有体重减轻和肠道微生物组组成改变。
值得注意的是,向接受隔日禁食的肥胖小鼠补充抗生素消除了隔日禁食的有益代谢作用,并且将 隔日禁食小鼠的粪便移植到抗生素治疗的肥胖小鼠的粪便改善了代谢健康,表明肠道微生物组在隔日禁食介导的代谢改善中具有因果作用。
间歇性禁食介导的肠道微生物群调节宿主能量代谢的积极作用
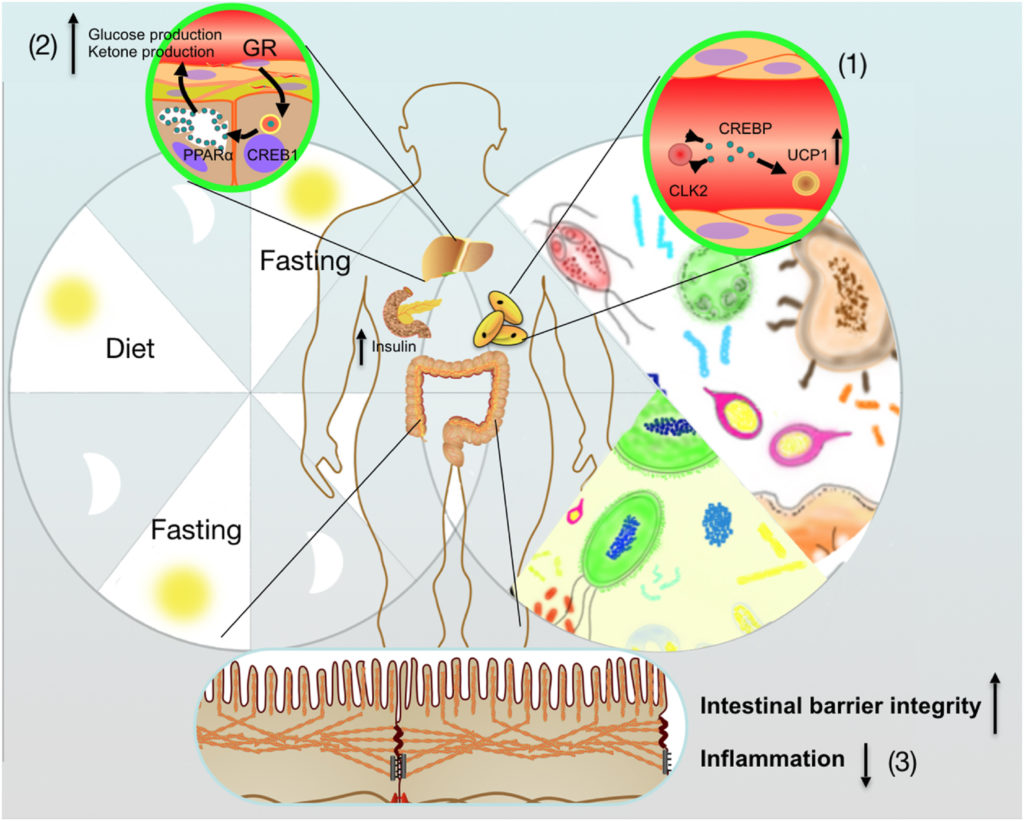
Rong B, et al.,Anim Nutr. 2021
(1) 间歇性禁食通过改善肠道菌群,促进WAT米色脂肪组织
(2) 在不摄入营养期间,肠道微生物群参与增加肝酮的产生
(3) 间歇性禁食优化的微生物群还负责保护宿主肠道屏障
▸ 隔日禁食诱导多种肠道细菌产生乙酸和乳酸
将盲肠代谢组学与Shotgun宏基因组学相结合,发现隔日禁食会导致肠道微生物群的组成发生变化,从而导致产生乳酸和乙酸的细菌(如罗伊氏乳杆菌)发生变化,进而导致血清乳酸和乙酸的积累。
关于罗伊氏乳杆菌详见:认识罗伊氏乳杆菌(Lactobacillus reuteri)
隔日禁食还通过促进米色脂肪生成来增加能量消耗,并改善体重增加和其他代谢紊乱。
在另一项研究中,仅在喂食正常饲料的小鼠中,乳酸杆菌水平在隔日禁食喂养的小鼠身上重复升高,而Allobaculum属则只在隔日禁食和高脂肪饲料的小鼠中富集。Allobaculum属是一种活性的葡萄糖代谢产物,能产生丁酸盐和乳酸盐。
这些结果表明,隔日禁食诱导多种肠道细菌产生乙酸和乳酸。然而,还需要更多的研究来确定乳酸和短链脂肪酸对WAT褐变以及对宿主产热和能量消耗的影响。
肠道微生物群的变化除了影响脂肪细胞产热之外,也可能影响适时进食过程中的脂质摄取。
控制宿主昼夜脂质吸收可能通过以下几种机制发生:
▸核因子白细胞介素-3 (NFIL3)的调节
核因子白细胞介素-3是一种受昼夜节律控制的转录因子,调节参与肠上皮细胞中脂质的摄取、加工和储存的基因的节律性表达。
NFIL3中的节律振荡由肠道微生物组通过激活先天免疫细胞反应驱动。
▸组蛋白脱乙酰酶3(HDAC3)的调节
刺激HDAC3的节律性表达和向染色质招募导致肠上皮组蛋白乙酰化的同步昼夜振荡,这反过来调节营养转运蛋白的基因表达,从而影响营养物质摄取和脂质吸收。
总的来说,肠道微生物群通过调节控制脂质和营养摄入的基因,以及通过产生影响脂肪组织的微生物代谢物来影响能量代谢。
间歇性禁食导致肠道微生物组分和功能的改变,这反过来可能影响心血管代谢健康
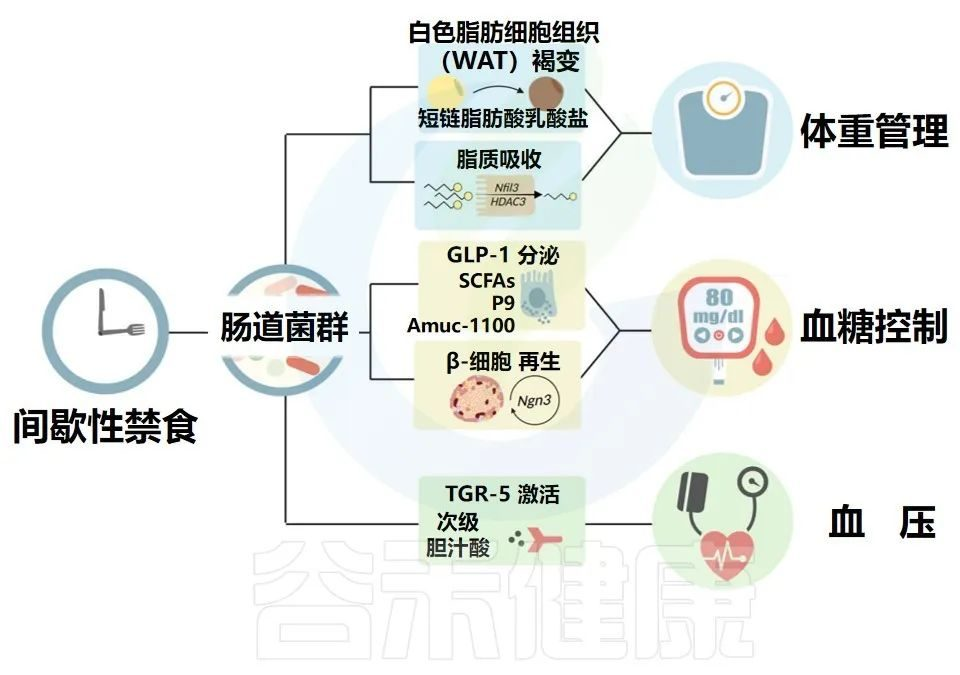
Karina R,et al.Rev Art Jou of Dia.2022
肠道微生物群驱动的WAT褐变和脂质吸收有助于体重管理。微生物通过GLP-1分泌和β细胞再生对血糖控制的影响。
微生物衍生的次级胆汁酸激活TGR-5以控制血压。
对啮齿动物和猴子的研究表明,间歇性禁食对血糖控制具有持续的有益作用。
肠道微生物组分与血糖水平相关,并适应日常生活中的禁食和再喂养期,包括昼夜饮食模式和限时饮食(例如,作为宗教禁食的一部分)。
在小鼠中,乳酸杆菌属在禁食期间高度富集,而Akkermansia muciniphila在喂养期间高度富集。除了昼夜变化外,A. muciniphila在接受限时饮食的人和小鼠体内都显著扩增。
▸A. muciniphila的增加如何在血糖控制中发挥作用?
这些成分的变化很有趣,因为A. muciniphila 与啮齿动物和人类的血糖水平呈负相关。
此外,A. muciniphila的增加与GLP-1的分泌增强有关,GLP-1是一种促胰岛素激素,由肠内分泌L细胞分泌,对膳食作出反应,并在全身血糖控制中发挥关键作用。
▸ 微生物群的昼夜变化 & GLP-1的昼夜分泌
GLP-1的分泌遵循昼夜节律,在活动期葡萄糖负荷后,餐后GLP-1水平较高,而在静息期,GLP-1水平较低,此外还受L细胞时钟机制的调节。
在喂食西方饮食的肥胖小鼠和缺乏微生物组的小鼠中,GLP-1的波动性分泌减弱。这项研究表明,通过将食用正常食物的常规小鼠的粪便微生物群转移到肥胖小鼠中,可以恢复无菌小鼠GLP-1的昼夜节律。
间歇性禁食、肠道微生物群和昼夜节律之间的多向关系
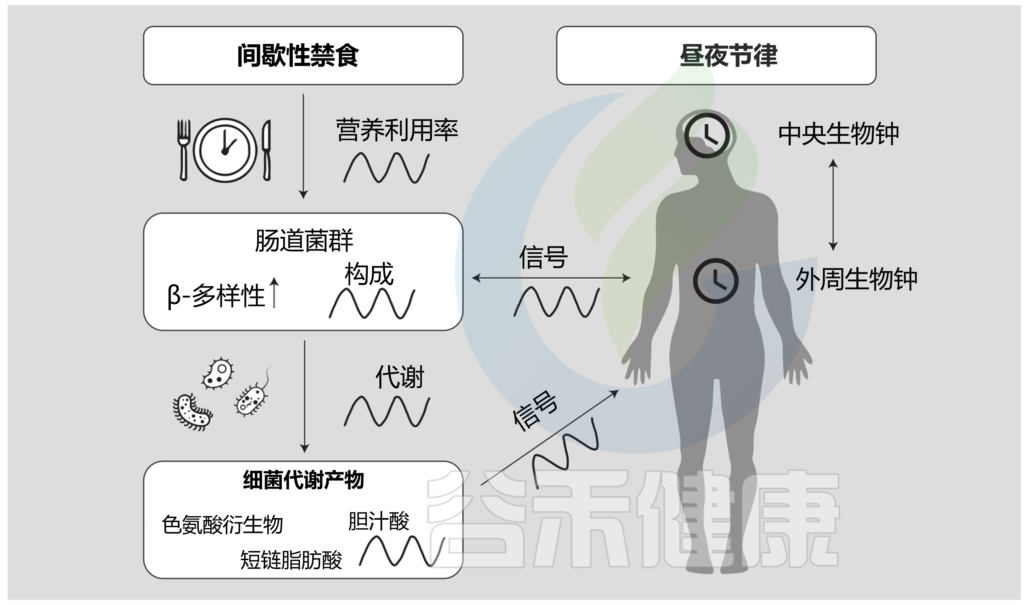
Daas MC, et al.,Benef Microbes. 2021
这些结果表明,微生物群的昼夜变化可能在GLP-1的昼夜分泌及其对葡萄糖稳态的后续影响中起着核心作用。至于机制,最近的研究已经确定了由A. muciniphila产生的几个假定的生物分子,它们可以触发肠L细胞分泌GLP-1。其中,丙酸盐和蛋白P9和Amuc-1100可刺激L细胞分泌GLP-1。
▸ 间歇性禁食改善血糖调节和2型糖尿病
给予肥胖和高血糖小鼠或缺乏瘦素受体的糖尿病db/db小鼠间歇性禁食或模拟禁食的饮食(FMD),可分别改善血糖控制和2型糖尿病。
模拟禁食的饮食有益于葡萄糖稳态的一个主要潜在机制包括神经生长素3(Ngn3)的激活,Ngn3是产生胰岛素的β细胞发育所必需的转录因子。β细胞的再生发生在暴露于间歇性模拟禁食的饮食后,并表明其遵循肠道微生物群的重组,这与db/db小鼠的血糖水平相关。
根据粪便微生物群的16S rRNA测序,
模拟禁食的饮食增加了下列菌的丰度:
模拟禁食的饮食降低了下列菌的丰度:
这与低血糖水平相关。
在此背景下,发现在模拟禁食饮食中具有较高丰度的Blautia,在糖尿病大鼠经2型糖尿病药物治疗后相对增加。
总之,营养时间对肠道微生物群、GLP-1分泌以及β细胞增殖的影响可能有助于改善血糖控制和胰岛素敏感性,从而为基于饮食和微生物群的2型糖尿病治疗潜力提供理论基础。与间歇性禁食对啮齿动物β细胞再生的影响一致,人类随机临床试验表明,与每日热量限制的匹配组相比,定期禁食(5:2饮食)对空腹胰岛素的影响更为显著。
有几个迹象表明,间歇性禁食和进餐时间可能有助于改善小鼠和人类的高血压。
不过间歇性禁食的有效性仍有争议,但DASH饮食(阻止高血压的饮食方法)提供了一种可以降低高血压的低钠饮食。
最近的一项研究表明,在高血压代谢综合征患者中,五天禁食后进行改良DASH饮食可以降低收缩压。
▸ 五天禁食通过改变肠道菌群影响血压
这种禁食还改变了肠道微生物群,包括一些与短链脂肪酸产生相关的菌群和基因。
使用对基线微生物组数据的机器学习分析来预测持续的收缩压反应,确定以下菌群为控制高血压的潜在贡献菌:
在大鼠中,五周的隔日禁食治疗可显著降低易患高血压卒中动物的血压。这种表型变化伴随着微生物组结构的改变,包括下列菌升高:
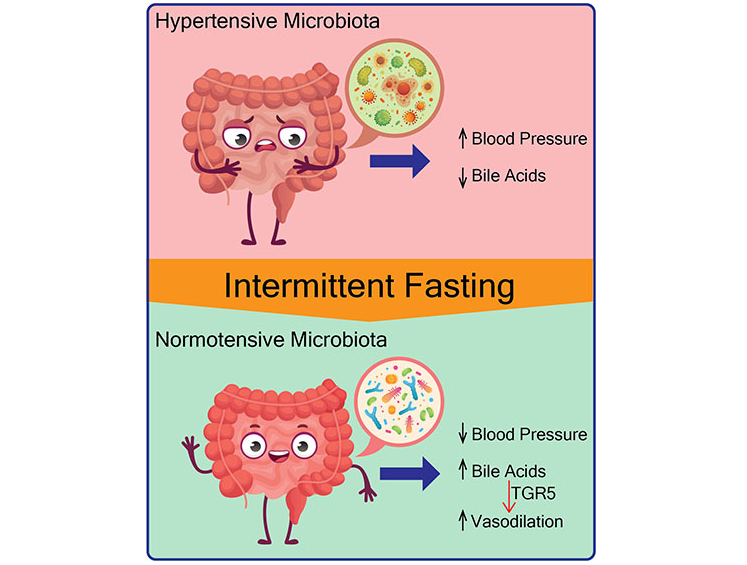
Shi H, et al.,Circ Res. 2021
▸ 隔日禁食饮食的调节血压机制
从机理上讲,隔日禁食饮食与微生物向产生次级胆汁酸的细菌转移有关,包括共轭和非共轭的二级胆汁酸(如牛磺胆酸、牛磺脱氧胆酸、牛磺脱氧胆酸[TUDCA]、LCA、甘鹅脱氧胆酸等),以及胆汁酸受体TGR5的激活。
此外,用胆酸或TGR5激动剂治疗这些高血压大鼠可降低血压,从而超过隔日禁食的需要。
从隔日禁食喂养的大鼠到无菌大鼠的粪菌移植可防止收缩压升高,表明肠道微生物群在降低血压方面的因果作用。
进一步的研究需要确定对次级胆汁酸产生反应的靶组织和细胞类型,以及这些胆汁酸诱导的导致血压下降的细胞途径。此外,还需要更多的试验来确定不同的间歇性禁食在降低各种心血管代谢紊乱患者血压方面的疗效和可持续性。
心血管代谢疾病是一种进行性疾病,具有长期和毁灭性的后果。
2型糖尿病患者的常见表现是微血管并发症,包括视网膜病和肾病以及心血管疾病。作为营养疗法的一部分,间歇性禁食已经成为治疗2型糖尿病几种长期并发症的潜在干预措施,包括视网膜病、认知能力下降、心力衰竭和肾病。
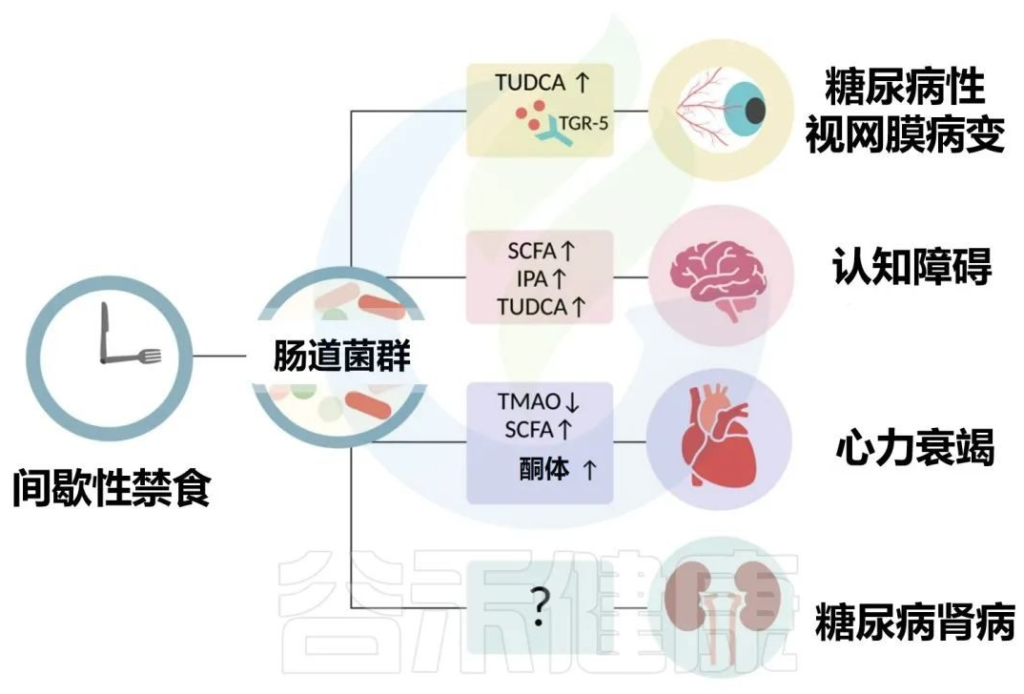
Karina R,et al.Rev Art Jou of Dia.2022
糖尿病性视网膜病变是2型糖尿病的一种并发症,它会影响视网膜的血管,并可能导致未经治疗的个体失明。
幸运的是,通过早期检测和及时治疗可以控制血糖水平和血压,可以降低糖尿病性视网膜病变导致的失明风险。
▸ 糖尿病性视网膜病变的菌群变化
以下三者之间的肠道微生物群存在显著差异:
比如说,研究人员Das等人发现,糖尿病视网膜病变患者中菌群变化:
在这项观察性研究之后,其他研究人员提出了肠道微生物组作为糖尿病视网膜病变鉴别生物标志物的潜在用途,并发现以下细菌是区分2型糖尿病患者和糖尿病视网膜病变患者的主要生物标志物:
这可能有助于视网膜病变的诊断。
其中,巴氏杆菌科在患有视网膜病的2型糖尿病患者中特别减少,这种细菌的减少可以作为该疾病的预测生物标志物。
▸ 隔日禁食干预后,糖尿病小鼠的菌群变化
研究人员使用糖尿病小鼠(db/db)比较了隔日禁食喂养的小鼠与随意喂养的小鼠糖尿病视网膜病变的经典标志物,发现隔日禁食方案阻止了无细胞视网膜毛细血管数量的增加,并减少了炎性细胞对视网膜的浸润。
隔日禁食的糖尿病小鼠具有厚壁菌门显著扩张的特征,更具体地说,在属的水平上,下列菌群丰度增加:
下列菌群减少:
随着肠道微生物组组成的变化, 作者观察到,与非糖尿病小鼠相比,糖尿病小鼠表现出昼夜微生物模式的差异,这种差异也在对隔日禁食的反应中发生了改变。
▸ 隔日禁食引起的代谢变化,有助于改善及诊断视网膜病变
值得注意的是,隔日禁食仅在糖尿病小鼠中增强了初级至次级胆汁酸的代谢,如TUDCA。
TUDCA的受体TGR5在视网膜神经节细胞中表达,这表明TUDCA的微生物生产可能会潜在地影响视网膜。
给糖尿病小鼠补充TGR5的强效激动剂导致糖尿病视网膜病变减少,其特征是视网膜炎症减少和无细胞毛细血管减少。
因此,隔日禁食可能导致次级胆汁酸的肠道细菌生产发生改变,激活视网膜TGR5,防止视网膜变性。
综上所述,这些结果表明,如果隔日禁食等干预措施可能导致肠道微生物群和代谢物的独特改变,这可能有助于视网膜病的诊断,并可能潜在地改善糖尿病视网膜病变。
▸ 2型糖尿病 → 认知障碍
2型糖尿病可引起明显的中枢神经系统并发症,包括结构改变或脑萎缩、脑微血管损伤、神经炎症以及最终导致认知缺陷的脑电生理特性改变。
随着时间的推移,这些认知和大脑结构的改变可能会导致认知能力的加速下降,并增加老年痴呆症等与年龄相关的神经退行性变的风险。
多项因素会导致糖尿病认知障碍,包括大脑胰岛素抵抗和葡萄糖摄取降低以及神经递质代谢紊乱。在动物模型中,各种类型的间歇性禁食有益于大脑健康,延缓神经退行性疾病的发展。
▸ 肠道菌群在调节隔日禁食诱导的认知功能中发挥作用
在隔日禁食治疗糖尿病db/db小鼠期间,肠道微生物组与认知功能之间存在联系。
糖尿病小鼠表现出认知能力下降,但28天的隔日禁食方案改善了焦虑行为、运动活动和突触结构,同时保护了海马中的胰岛素信号和线粒体生物生成。
隔日禁食干预小鼠组脑功能的改善伴随着下列菌群增加:
下列菌群减少:
抗生素治疗后,隔日禁食对糖尿病小鼠认知功能的保护作用被部分消除。学者发现隔日禁食组的初级和次级胆汁酸生物合成途径丰富。
▸ 菌群代谢物在调节隔日禁食诱导的认知功能中发挥作用
此外,db/db隔日禁食小鼠组的粪便和血浆中几种微生物相关代谢物的水平升高,其中包括短链脂肪酸、TUDCA(也可预防视网膜病变的次生胆汁酸)、吲哚-3-丙酸(IPA)和血清素。
补充这些代谢物可改善db/db小鼠的认知功能和胰岛素敏感性。
总的来说,隔日禁食诱导的肠道细菌种类和代谢物可能有助于减轻糖尿病诱导的认知障碍,并表明即使在没有隔日禁食的情况下,细菌代谢物也可能调节大脑功能的特征。
胰岛素抵抗的小鼠模型表明,如TRF和FMD等饮食方式可以改善高血压、血脂异常、高血糖和高胰岛素血症,所有这些都是心血管健康的一般指标。
▸心力衰竭与肠道菌群联系的证据
多项研究表明,心力衰竭患者肠道微生物群的组成发生了改变。对Dahl盐敏感大鼠进行的一项研究表明,补充益生菌植物乳杆菌可降低其对心力衰竭的易感性,并可在心肌梗死后更好地恢复。
已经提出了几种机制来解释肠道微生物组与心力衰竭之间的潜在联系,包括微生物组诱导的炎症调节、肠道通透性以及与细菌过度生长和细菌生物膜形成的关联。
▸肠道菌群影响心血管健康的机制:增加短链脂肪酸产生菌,为心脏提供能量
在几项研究中,在心力衰竭患者中也检测到几种病原菌的扩增。一项研究揭示了间歇性禁食对心脏的益处,提出肠道微生物群可以产生短链脂肪酸,在禁食期间为心脏提供充足的能量。
与常规小鼠相比,无菌小鼠的肝脏酮体生成量减少。根据这项研究,禁食与更高丰度的拟杆菌有关,这些拟杆菌可能负责产生短链脂肪酸,尤其是乙酸盐,可用于肝脏生酮,从而为心脏提供能量来源。
▸肠道菌群影响心血管健康的机制:TMAO降低
一项开创性研究表明,肠道微生物代谢膳食胆碱和左旋肉碱产生TMA,TMA被宿主肝脏转化为 TMAO.
研究发现,TMA-TMAO通路与动脉粥样硬化、血小板过度活跃和血栓形成有关,并用于预测心血管疾病风险的增加。
禁食影响肝脏代谢,与TMAO降低有关。此前有研究表明,维持低水平的TMAO可能对预防2型糖尿病相关的心肌病特别有帮助。
最近,在白天和夜间的db/db小鼠中发现TMAO水平升高,这与各种肠道细菌的昼夜振荡消失有关。作者建议,可以通过限制活跃期的摄食来恢复失去的细菌的昼夜振荡。
根据啮齿类动物的研究结果,间歇性禁食是否能够利用肠道微生物群,调节氧化三甲胺水平,并导致2型糖尿病患者心血管预后的有效改善,仍有待确定。
糖尿病可能导致肾功能障碍或肾病。在糖尿病患者中,血糖控制不良和高血压可导致肾小球滤过、蛋白尿、肾病性蛋白尿,并发展为终末期肾脏疾病。
多项研究表明,糖尿病肾病患者的肠道细菌丰度发生改变,总体上较低的细菌多样性与疾病进展相关。
在啮齿类动物中,糖尿病肾病与菌群及其代谢物(如苯基硫酸盐)的改变有关,并与肾素-血管紧张素系统的激活相关。
已有多项观察性研究测试了斋月禁食对糖尿病肾病严重程度的影响,但没有一项研究显示肾功能有显著变化。这些报告不是随机对照研究,样本量小,并且包含使用不同药物或透析治疗的患者。
目前,间歇性禁食对肾功能和糖尿病肾病的疗效以及肠道菌群在这一过程中的作用尚未阐明。
间歇性禁食除了前面章节提到的,通过脂质代谢来调节能量平衡从而减轻肥胖之外,还可以改善食欲调节,促进减肥。
▸ 三项短期研究评估:间歇性禁食增加饱腹感
在为期8周的ADF试验中,从基线检查到治疗后,主观饥饿感保持不变,饱腹感水平增加。这些饱腹感的增加与肽YY(PYY)的增加平行,肽YY是一种有效的饱腹激素。然而在任何时间点,饱腹感和PYY的变化与体重减轻或静息代谢率无关。
其他研究也有类似的发现。12周ADF后,肥胖受试者的饥饿感未受影响,饱腹感显著增加。饱腹感增加与体重减轻之间没有显著关系。
研究人员比较了ADF和每日卡路里限制对体重减轻后食欲的影响(比基线降低5%)。饥饿感在两组中都有类似的下降,但饱足指数保持不变。
▸ 一项长期研究评估:间歇性禁食对食欲调节没有长期有益影响
Kroeger等人进行的一项为期12个月的试验表明,ADF期间体重下降不理想和饮食依从性差与食欲没有任何有益变化有关。
总之,对ADF的短期研究表明,主观食欲有所改善(最常见的是饱腹感增加),而对ADF的长期研究表明,在食欲调节方面没有长期的益处。这方面还需要更多的研究。
目前似乎还没有任何人体试验检测ADF或5:2饮食对睡眠的影响,但有几项研究测试了限时进食对睡眠的影响。
▸三个限时进食试验:限时进食期间睡眠质量无变化
研究一:经过8周的4小时或6小时限时进食后,睡眠质量没有改变。
研究二:观察到8小时限时进食治疗12周后对睡眠质量没有影响。
研究三:10周10小时限时进食后,睡眠质量没有变化。
虽然这一初步证据表明,限时进食不会影响睡眠质量,但应该注意的是,这些研究的参与者基本上都是良好的睡眠者。因此,通过干预,他们的睡眠质量没有进一步改善,这并不奇怪。
▸限时进食不会影响睡眠时间
限时进食是否会改变睡眠时间也已得到评估。
前面的研究指出,4小时或6小时限时进食的睡眠时间没有变化。同样,8小时和9小时限时进食的睡眠时间保持不变。
然而,大多数参与者的平均睡眠时间为每晚约7小时,这符合国家睡眠基金会规定的最低7小时。这些受试者已经有足够的睡眠时间,这可以解释为什么限时进食不会影响睡眠时间。
▸限时进食可能改善睡眠
研究还评估了限时进食对失眠严重程度的影响。
研究人员推测,睡前禁食2-3小时可能会改善睡眠。更具体地说,睡前不吃脂肪和酸性食物可以减少胃酸反流和夜间胃灼热,这可能有助于降低失眠率。
在6小时限时进食研究中,受试者在基线检查时表现出阈下失眠症,到8周试验结束时,没有出现具有临床意义的失眠症。
相比之下,对于基线检查时无临床意义失眠的受试者,4小时和8小时限时进食对失眠严重程度没有影响。
综上所述,这些发现表明,对于已经显示出健康睡眠习惯的受试者来说,使用限时进食进行轻度减肥不会影响睡眠质量或睡眠时间。相比之下,限时进食可能有助于减轻受这种情况困扰的人的失眠严重程度。需要更多的研究来证实这些初步发现。
间歇性禁食虽然带来以上种种益处,但其安全性一直受到质疑。有些人对胃肠道问题、能量水平紊乱、饮食失调症状和激素紊乱的发生率增加表示担忧。这些饮食是否会对饮食质量产生负面影响也是一个问题。
人体试验的结果表明,禁食通常不会产生任何长期的胃肠道不良反应,例如便秘、腹泻、恶心、口干或口臭。不过早期的 6 小时限时进食导致了一些轻微的呕吐和腹泻病例。
最近的几项试验证明了,间歇性禁食也不会导致易怒、疲劳或头晕的程度增加。因此,迄今为止的研究结果表明,间歇性禁食几乎不会产生胃肠道问题或能量水平紊乱。
禁食因可能增加饮食失调风险而受到质疑。
来自 ADF 和限时进食研究的最新数据表明,这类饮食不会增加抑郁、暴饮暴食、通便行为或对肥胖的恐惧的发生率。
事实上,一项研究表明,ADF 可能对身体形象感知产生很小的有益影响。ADF 的这些发现与每日卡路里限制的发现相当。
在减少能量摄入的长期影响综合评估 (CALERIE) 试验中,将能量限制 25% 不会增加饮食失调症状,也没有其他有害的心理影响。
因此,间歇性禁食,也和卡路里限制一样,不会增加饮食失调症状,并且对身体形象感知具有良性或有益的影响。
然而,应该指出的是,这些研究排除了有饮食失调史的参与者。对于诊断为饮食失调的人来说,间歇性禁食是否安全仍然未知。
▸甲状腺激素
在健康人群和亚临床甲状腺功能减退人群中,研究了禁食期间甲状腺激素水平的变化。
招募年轻男性运动员参加8小时限时进食与阻力训练相结合的试验。8周后,血浆总三碘甲状腺原氨酸(T3)略有下降,但促甲状腺激素(TSH)无明显变化。在这些受试者中未观察到体重变化。游离甲状腺素(fT4)的变化没有报道,因此很难确定限时进食是否破坏这些甲状腺功能正常受试者的T3:fT4比率。
其他研究人员比较了ADF和每日卡路里限制对肥胖和亚临床甲状腺功能减退患者甲状腺水平的影响。24周后,ADF和卡路里限制(8%)同样降低体重,循环fT4、T3和TSH保持不变。这些试点数据表明,在间歇性禁食期间,瘦人的T3水平可能会略有降低,但这些影响不会发生在肥胖和亚临床甲状腺功能减退的人身上。
▸ 生殖激素
在 5:2 禁食 24 周后,绝经前妇女的睾酮、雄烯二酮、脱氢表雄酮硫酸盐、性激素结合球蛋白或催乳素没有变化。
相比之下,在 8 小时限时进食 8 周后,年轻男性的游离和总睾酮浓度降低。合成代谢激素睾酮的减少并没有导致身体成分的任何有害变化或肌肉力量的损害。
由于缺乏这方面的数据,因此很难就禁食对生殖健康的影响得出结论。此外,这些变化如何影响生育能力仍然未知,因为没有研究测试过这些饮食对男性和女性怀孕能力的影响。
据推测,在限时进食期间限制进食时间窗口期会导致高能量食物的消耗增加和补偿性地多喝(即,增加无糖苏打水和咖啡因的摄入)。
研究人员评估了4小时和6小时限时进食期间饮食质量的变化。
▸ 纤维摄入量偏少
8周后,4小时和6小时限时进食组的糖、饱和脂肪、胆固醇和钠摄入量与对照组相比没有显著差异。然而,限时进食受试者纤维摄入量远远低于(∼10-15克/天)在基线检查和治疗后的推荐量[25-38克/天]。ADF和5:2饮食试验中也经常报告纤维摄入不足。
▸ 饮料、酒等摄入量没有变化
至于饮料摄入,8周后,4小时限时进食、6小时限时进食和对照组的饮食苏打水、含咖啡因饮料(即咖啡、茶和能量饮料)和酒精的摄入没有差异。
作为这些发现的补充,一项为期一年的ADF试验报告称,饮料摄入量没有变化。
这些初步发现表明,间歇性禁食不会对饮食质量或饮料摄入产生不利影响。然而,应在间歇禁食期间向受试者提供膳食咨询以增加纤维摄入量,以确保肠道健康。
▸ 间歇性禁食并不代表胡吃海喝
重要的是,个人应注意间歇禁食期间的饮食质量。诚然,这些方案要求个人更多地关注用餐时间,而不是所摄入的营养素类型。虽然如此,临床医生应该向患者明确指出,进食窗口时间并不能让患者完全不考虑健康影响,彻底放纵自己乱吃。
为了使这些方案成为改善健康的可持续解决方案,应鼓励间歇性禁食的人食用水果、蔬菜和全谷物含量高、加工食品含量低的饮食。
本章节总结了一些关于如何开始禁食方案,以及如何将这些方法融入日常生活的实用建议。同时,就哪些人不应该使用间歇性禁食来控制体重提供建议。
对于大多数人来说,大约需要1-2周才能完全适应这种新的饮食模式。
据报道,在初期可能会出现头晕,头痛和便秘,但这些不良反应通常在禁食第二周后消退。
头痛通常是由于水分摄入不足导致脱水,当食物受到限制时可能会发生脱水。增加饮水量(每天增加1.5升)可能有助于个人在禁食期间缓解头痛。
与普遍的看法相反,禁食时锻炼确实是可能的。已经进行了几项将禁食与运动相结合的人体试验。
这些研究中的受试者可以在12-36小时的禁食期内进行中等强度到高强度的耐力或阻力训练。
有趣的是,在研究中,受试者在快节奏的日子里感觉到能量的增强,这对那些希望锻炼的人来说是有利的。
然而ADF期间,建议个人在运动后食用禁食日餐。一些人在运动后会出现能量摄入的代偿性增加。因此,把饭留到运动后吃,可能有助于个人保持在禁食日卡路里目标的范围内。
虽然对于间歇性禁食期间摄入的食物类型没有具体的建议,但始终建议强调多吃水果、蔬菜和全谷类食物。
这些食物可以帮助禁食参与者增加纤维摄入量,从而有助于缓解禁食期间偶尔出现的便秘。
避免超加工食品也很重要。与富含能量相匹配的未加工食品的饮食相比,富含加工食品的饮食会导致自由摄入的能量增加和体重增加。
间歇性禁食期间允许饮酒。然而不建议在ADF和5:2禁食模式中的禁食日饮酒。
禁食日的能量摄入非常有限(∼500千卡),因此建议将这些卡路里花在能提供营养的健康食品上,而不是酒精上,因为酒精会消耗营养。
无论是在禁食期间还是在进食窗口,都允许喝含咖啡因的饮料。越来越多的证据表明,与基线相比,个体在禁食期间的含咖啡因饮料消费模式没有显著改变。
不过,将咖啡因的摄入限制在上午和下午可能是值得的,这样它就不会干扰一个人晚上的入睡能力。
除以上人群之外,一般都可以安全地进行间歇性禁食,这可能是一种生活方式的改变。
如果尝试间歇性禁食后持续发现,异常焦虑、头痛、恶心或其他症状,不要勉强继续,说明暂时还不适合这种方式,可暂停。
间歇性禁食导致肠道菌群结构改变,以及细菌产生特定的代谢物发生变化,如次级胆汁酸和酮体,可能会潜在地影响正常宿主生理,及心血管代谢异常的临床结果。这些发现可以作为治疗干预的潜在基础。
当相同的膳食在不同的时间提供时,餐后对食物的反应因人而异。由于肠道微生物群参与了个人对食物的反应,因此有理由假设个人对间歇性禁食的反应也与肠道微生物群有关。这也是将间歇性禁食方案转化为临床实践的一个挑战。
需要更多控制良好的、前瞻性的、纵向的临床研究,来确定不同饮食带来的微生物变化,以便进一步转化为临床实践。同时包括肠道菌群健康检测在内的对个体肠道微生物组的进一步了解,或将为最终的临床实践带来益处。
注:本账号内容仅作交流参考,不作为诊断及医疗依据。
主要参考文献:
Ratiner K, Shapiro H, Goldenberg K, Elinav E. Time-limited diets and the gut microbiota in cardiometabolic disease. J Diabetes. 2022 Jun;14(6):377-393. doi: 10.1111/1753-0407.13288. Epub 2022 Jun 13. PMID: 35698246.
Angoorani P, Ejtahed HS, Hasani-Ranjbar S, Siadat SD, Soroush AR, Larijani B. Gut microbiota modulation as a possible mediating mechanism for fasting-induced alleviation of metabolic complications: a systematic review. Nutr Metab (Lond). 2021 Dec 14;18(1):105. doi: 10.1186/s12986-021-00635-3. PMID: 34906176; PMCID: PMC8670288.
Varady KA, Cienfuegos S, Ezpeleta M, Gabel K. Cardiometabolic Benefits of Intermittent Fasting. Annu Rev Nutr. 2021 Oct 11;41:333-361. doi: 10.1146/annurev-nutr-052020-041327. PMID: 34633860.
Shi H, Zhang B, Abo-Hamzy T, Nelson JW, Ambati CSR, Petrosino JF, Bryan RM Jr, Durgan DJ. Restructuring the Gut Microbiota by Intermittent Fasting Lowers Blood Pressure. Circ Res. 2021 Apr 30;128(9):1240-1254. doi: 10.1161/CIRCRESAHA.120.318155. Epub 2021 Feb 18. Erratum in: Circ Res. 2022 Mar 4;130(5):e18. PMID: 33596669; PMCID: PMC8085162.
Aron-Wisnewsky J,Clément K.The gut microbiome, diet,and links to cardiometabolic and chronic disorders. Nat RevNephrol. 2016;12(3):169-181.
Di Francesco A, Di Germanio C, Bernier M, de Cabo R. A time to fast. Science. 2018;362(6416):770-775.
Daas MC, de Roos NM. Intermittent fasting contributes to aligned circadian rhythms through interactions with the gut microbiome. Benef Microbes. 2021 Apr 12;12(2):147-161. doi: 10.3920/BM2020.0149. Epub 2021 Feb 3. PMID: 33530881.
Rong B, Wu Q, Saeed M, Sun C. Gut microbiota-a positive contributor in the process of intermittent fasting-mediated obesity control. Anim Nutr. 2021 Dec;7(4):1283-1295. doi: 10.1016/j.aninu.2021.09.009. Epub 2021 Oct 9. PMID: 34786501; PMCID: PMC8567329.

谷禾健康
饮食失调即使在古罗马时期也是一个社会性问题。但直到如今,我们仍然对它知之甚少。
当前,这种疾病有多流行?现代有“瘦之审美”,畸形观念之泛滥,催生出大批饮食失调人群。
著名演员加布里·西迪贝患有饮食失调(因《 珍爱》 与 《美国恐怖故事:启示录》获得奥斯卡提名),在其回忆录《这就是我的脸:试着不凝视》中生动地描述了她如何用贪食症来应对抑郁。


她写道:
“我的情绪失控了,我只能哭好几个小时。”
“有一天,我哭了很久很辛苦,以至于我开始呕吐。吐完后,我不再哭了。我甚至都没有想过让我哭泣的原因。我感到空虚,这是一件很了不起的事–在此之前,我感觉太过情绪激动了。”
…
《柳叶刀·精神病学》发表的最新研究显示,2019年,全球范围内饮食失调患者总人数已达5550万左右。相比男性,女性患者的占比明显更高。正因如此,饮食失调的临床科研多以女性为主,对男性患病情况缺乏了解。我国饮食失调的发生率与西方国家相当,却未引起足够重视。
虽然有很多关于饮食失调的信息,但是大部分人把这些症状误认为是一种生活方式的选择。
饮食失调,学名“进食障碍”,是以不健康,不正常,强迫性的饮食习惯或异常紊乱的进食行为为主的精神心理障碍,属于轻性精神病。饮食失调通常伴随着情绪和身体症状。
如果你过多地关注饮食,时间和饮食量,以至于对生活造成负面影响,影响工作能力、社交等,则可能意味着你患有进食障碍。
节食、暴饮暴食等现代生活中很常见,媒体也常报道有明星为控制体重连续3天只喝水不吃饭,还有人几十年没碰过米。其实不吃、贪吃、猛吃都可能是饮食失调。
普通人只是偶尔节食,还算不上疾病。
临床上关于此诊断通常有三个维度:
1 频度,异常饮食行为是否持续3个月以上,或每周至少一次。
2 进食习惯表现,比如,是否过度限制饮食等;
3 影响,是否对生活、工作、学业等造成不良影响。
如果三项全部为“是”,且排除垂体肿瘤等神经系统器质性病变,即可认定为饮食失调。
其实饮食失调是导致不健康饮食习惯养成的一系列心理状况,更偏向轻性心理疾病,可能是从对食物、体重或体型的某类思想执迷开始的,比如说“非瘦不可”,“体重超过3位数没有未来”等言论,疯狂追求“A4腰”,“巴掌脸”……
然而,在严重的情况下,饮食失调对身体的破坏力超出你想象。如果不及时治疗,甚至可能导致死亡。
饮食失调包括以下六种:
神经性厌食症
神经性贪食症
暴饮暴食症
异食癖
反刍障碍
回避/限制性食物摄入障碍
神经性厌食症和贪食症是最常见的饮食失调,但暴饮暴食症有时也包括在内。尽管它们三个有相似的根本原因,但受害者行为却是不同的。
厌食症
厌食症:这种疾病的特征是对卡路里摄入量的极端控制,对体重增加的强烈恐惧以及对身体胖瘦和形态的不切实际的看法。
其实部分厌食症患者仍保持有正常的食欲,只是她们为了保持徧低的体重而过分地节制饮食。或因本身身体因素,对食物有排斥心理,导致身体对饮食搭配的失衡。
厌食症的特点是不断自我饥饿造成体重急剧减轻,而且大多数情况下还伴随剧烈运动。
神经性厌食症的常见症状包括:
与年龄和身高相近的人相比,体重明显偏低;
饮食习惯很受限制;
即使体重偏低,仍然强烈担心体重增加或持续某些行为以避免体重增加;
不懈追求瘦和不愿意保持健康体重;
自尊受到体重或感知的身体形态的严重影响;
扭曲身体形象,包括否认体重严重不足。
神经性厌食症主要出现在成年初期,追求苗条身材的心理达到了极致的状态,有一种心理障碍,总觉得自己臃肿,想要把自己饿到很瘦为止。这种病的症状就是把不合适的身材印象强加在自己身上,看周围肥胖的朋友不觉得他们胖,却对自己极为严格,总觉得自己很胖。

这类人群情绪不稳定,带有攻击性,又时常忧郁,试图把自己隔离在家人和朋友之外,最后会出现体重剧减、体温和脉搏下降、缺铁性贫血、白血球数减少、毛发损伤、便秘,以及月经中断等症状。
在模特和演员中也时常出现这种病症。如果无条件地认为瘦就是美,是一件很危险的事情。之所以要减肥,是因为我们需要更健康更有活力的生活,而不是放弃生活。
贪食症
贪食症: 贪食症的特征是频繁进食,暴饮暴食,随后进行清除以免体重增加。清除可能包括催吐,强迫运动以及滥用泻药和利尿剂。
这种疾病的特征是在短时间内频繁失控的进食,直到人们感到不适为止。暴食症通常是由于自我厌恶和尴尬而悄悄发生的。
这样的患者为了减肥只吃热量很低的食物(单一食谱法、丹麦式减肥法、800卡以内减肥法等),但实际上从早到晚都有想吃东西的欲望,结果名义上虽吃低热量食品,实际上却能一次吃光15000卡的食物,相当于正常人一周的食量。意识到之后又觉得很惭愧,身体也感到不适,于是又常常进行人为催吐或服用泻药等不健康手段。


这种节食又暴饮暴食的反复过程,彻底破坏了人体的平衡。反复的呕吐使食道和胃都受到损伤,牙齿表面也被破坏,心理上的负担不断加重,甚至由于极度绝望而导致自杀。
暴饮暴食症
暴饮暴食症:可定义为强迫进食至不适感。重要的是,与同类情况相比,它需要吃的食物要多得多,同时还伴有明显的困扰,缺乏补偿行为以及无法控制吃多少或什么东西。
暴饮暴食症有时被称为强迫进食障碍,与贪食症有很相似的症状,但一般没有催吐之类的行为。这些患者往往超重,因此会造成一些严重的健康问题。


普通人偶尔多吃点没有什么后果。但是暴饮暴食症有所不同,因为暴饮暴食发作变得频繁并开始干扰一个人的幸福感,人际关系和自我价值感。
有意思的是,贪食症患者的体重从低于标准体重,到正常或超重各种各样都有。
如果你发现自己或朋友或家人中有以下危险信号,则可能需要引起注意:
被食物,体重,脂肪或卡路里的思想所控制
避免吃自己喜欢的食物,不愿意享受食物
宁愿一个人吃饭,也不要和别人一起吃饭
过度运动,例如,计划锻炼的一天 ,设定不切实际的目标,或忽略受伤、疲劳等现象
更加关注别人的身体
定期催吐,或者使用食欲抑制剂,泻药,利尿剂,灌肠剂等。
异食癖
异食癖是指一个人总是吃不属于食物的东西。这些食物可能包括纸、肥皂、布、颜料片、蜡笔、灰尘或冰块,这些食物没有营养价值,可能不利于消化。
异食癖通常在两岁后才被诊断出来。
听起来有些不可思议。为什么有人会吃非食物?
一些异食癖者说他们喜欢异食癖的味道、质地或气味。其他人说,吃某些非食物可以缓解压力和焦虑。
医生并不总是能识别出病人在吃非食物,人们通常也不会告诉他们的医生,因为他们感到羞耻。然而异食癖会有可怕的后果,比如窒息、中毒和营养不良,所以寻求治疗是至关重要的。
反刍障碍
反刍症是一种进食障碍,其特征是食物吃进去以后又反流出来。反流可能是自发的。若患者报告称反复反流食物一个月或以上,医生将诊断为反刍症。
有些反刍症患者知道该行为是社会不可接受的,并试图掩盖或隐藏。
如果患者限制了他们的食物摄入量(避免其他人看到反流),他们可能会体重减轻或出现营养缺乏。
反刍经常发生在婴儿期和儿童期,但它也会影响到成年人。压力和焦虑是婴儿和儿童的风险因素,而焦虑和抑郁是成年人的风险因素。
这种情况是习惯性的或无法控制的,治疗的重点可能是打断和逆转这些习惯。
回避/限制性食物摄入障碍
回避/限制性食物摄入障碍(ARFID)发生在人们没有吃足够的食物来获得适当的能量或营养的时候。患有ARFID的人可能会因为食物的口感或气味等感官特征而避免进食,害怕进食的后果,或者根本对进食不感兴趣。结果可能导致体重减轻、营养不良和发育问题。
这种疾病通常出现在婴儿期和儿童期。当这种回避不能用食物匮乏或文化习俗来解释时,就会被诊断为这种行为。医疗问题、饮食失调和心理健康问题也必须排除。ARFID的危险因素包括焦虑、强迫症、自闭症以及胃肠道问题。


人们经常被挑食和ARFID之间的界限所混淆。当一个人不能满足他们的热量或营养需求时,挑食就会变成一种紊乱。他们可能无法增加体重,体重与身高不相称,或者依赖补充剂。如果它开始干扰他们的日常功能,他们可能患有疾病。
ARFID也不同于厌食症;ARFID的食物厌恶并不像厌食症那样,是由对身体形象或体重增加的恐惧驱动的。
虽然一些患有饮食失调症的人看起来很正常,但实际上他们的身体正处于危险之中。
饮食失调症状的一些常见后果,包括干扰发育,并可能导致健康问题如心率过低、月经周期缩短、脱发、菌群失调进而引发一系列疾病。
你可能不知道,饮食失调还会干扰人际关系,妨碍处理潜在的痛苦情绪,很难过上幸福的生活。

患有饮食失调的人经过干预治疗有些最终完全恢复,而有些则在恢复和复发期中循环,有的甚至会长期患病或死亡。
根据统计,饮食失调是所有精神疾病中死亡率最高的。估计有20%的饮食失调者最终会死于以下疾病:例如,不规则或非常低的心跳(心律不齐),突然的心脏骤停,严重的肝脏疾病或自杀等并发症。
即使是幸存者,也可能面临严重的健康问题,包括但不限于:
不可逆转的骨质流失、肌肉丢失和无力;
贫血、严重脱水;
可导致肾功能衰竭;
皮肤干燥、脱发;
消化慢(胃轻瘫),晕厥;
疲劳和整体虚弱;
月经不调或性欲减退,沮丧等。
饮食失调的原因很少人知道。
饮食失调可能源于遗传、人格特征和环境影响(例如童年经历、社会比较、压力或创伤事件以及文化、审美标准)之间的复杂关系。
抑郁,双相情感障碍和焦虑症的较早出现强烈地预示了青少年的饮食失调。饮食失调似乎是遗传的,可能与5-羟色胺受体的遗传差异有关。
当感到烦恼或烦闷时,进食能带来舒服的感觉,因此,很多暴食症患者在感到沮丧时,试图用进食带来舒服的感觉。但是,因吃得过多而感到腹胀和臃肿,患者又感到十分难受,于是借呕吐等方式来控制体重上升,紧接着,内疚、悲伤和可怜的感受亦随之产生。


此外,还有以下三个重要原因:
——个体因素
个体因素:包括生物学因素和个性因素。
生物学因素是指在进食障碍患者中存在一定的遗传倾向(家族中罹患进食障碍和其他精神类障碍的人多于正常人群)和部分脑区的功能异常。
对双胞胎、亲生家庭和收养家庭的研究表明,遗传会使人们患上疾病的风险更大。家庭成员患有饮食失调症的人,患饮食失调症的风险要大得多。
个性因素是指进食障碍患者中常见典型的人格特点——追求自我控制、追求完美和独特;爱幻想,不愿长大等。在青春期即容易表现出自主性和依赖性的强烈冲突,引发进食问题。
有时候我们会建立目标,然而目标越重要,朝着这个目标前进的动力与实现它所需的生活限制之间的等式就越不平衡,以食物作为达到目的的手段危险就越大。
——家庭因素
家庭因素:家庭因素在进食障碍的发生、发展、维持和康复中都可能起到重要作用。
常见的“进食障碍家庭”模式有:
(1)家庭成员的情感紧紧纠缠,无法分清彼此,没有空间;
(2)父母对孩子过度保护;
(3)父母冲突,孩子卷入其中,背负过重的负担;
(4)家庭模式僵化,无法适应孩子的发展——永远用对待婴儿的方式对待长大的孩子。
有学者提出患者以进食行为代表了对父母过度控制、过度保护的反抗;或以节食为手段达到对父母的反控制,以此作为解决家庭内冲突的一种方法。也有学者认为病人的依赖性强,多与母亲的关系过于密切、依赖,而以自我控制进食作为自己独立的象征。
——社会文化因素
社会文化因素:现代社会文化观念中,把女性的身材苗条作为自信、自律、成功的代表。所以青春期发育的女性在追求心理上的强大和独立时很容易将目标锁定在减肥上。而媒体大力宣传减肥的功效,鼓吹极致身材人人皆可拥有,也让追求完美、幻想极致的女孩更容易陷进去。
此外,看多了各式各样滤镜下的照片会导致自我比较——这个过程有时是无意识的。不断的比较会对自尊和身体满意度造成严重影响。
在过去一年的疫情中,日常生活变得不确定,特别是对于许多年轻人而言。因此,控制食物就像是在压力大,不确定的环境中进行控制的一种可行的选择。
然而,这并不能完全解释为什么只有某些人会患上饮食失调。
科学研究者在进行多学科饮食失调研究时遇到了一些挑战:
一个问题是,神经科学家和临床医生的处理方法不同
在临床研究中,重点是综合征(构成一种紊乱的症状的集合),而在神经科学中,重点是大脑与认知和行为之间的联系。
因此,临床医生可能会研究被诊断为饮食失调的人的焦虑,而神经科学家则会研究导致焦虑的大脑机制。
由于进食障碍分类是基于症状群的,因此每种分类内有很多差异。因此很难将临床研究与神经科学研究结合起来,过多的参与者差异阻碍了关于脑与行为关系的结论。
简而言之:两个具有相同饮食失调诊断的人可能出现不同的诊断或神经特征。


另一个问题是饮食失调类别之间以及饮食失调类别与其他心理疾病之间的重叠
为了缓解这种情况,美国国家心理健康研究所创建了一个面向神经科学的框架,用于研究心理障碍(RDoC)。
该框架使用不同层次的分析(即细胞;神经回路)来探索与行为相关的不同领域(即负面评价;奖励)。但很少有饮食失调研究人员使用过它。
研究饮食失调的神经科学的研究人员还遇到了大脑分析的局限性。由于大多数饮食失调并不是致命的,而且经历饮食失调的人群还相对年轻,因此缺乏用于饮食失调研究的人脑样本。这意味着神经科学家很少分析患有进食障碍的人的大脑。相反,他们依靠血液和其他体液来推断脑功能和饮食失调行为。

除生物样本外,还可以使用诸如fMRI(用于测量大脑区域中的氧化血流)和EEG(脑电图)(用于测量大脑中的电活动)之类的技术来“观察活着的人的黑匣子”。 然而,这些技术的准确性有限,它们只能告诉我们很多有关饮食失调行为的信息。
研究人员用于研究饮食失调的神经科学的另一种选择是使用动物模型。使用动物模型有点好处,它可以减少参与者的变异性,因为神经科学家可以控制动物的遗传学,早期生活经历,父母关怀和饮食。这放在人类是不可能的(也是不道德的)。
通过操纵某些条件,神经科学家可以研究特定因素(例如生命早期创伤)如何随着时间的推移影响动物的健康。这提供了关于大脑与饮食失调行为之间因果关系的更具结论性的论据。
哪些性格特征和态度与饮食失调相关?
饮食失调与完美主义、强迫倾向和对负面情绪的敏感性有关。低自尊和对身体的不满是风险因素,以及焦虑和抑郁等心理健康挑战。
研究表明,女孩饮食失调的最强预测指标之一是同龄人对体重和饮食的重视。这种趋势在大学中更加突出,大学是一个由同龄人组成的社小社会,很少有年长的人提供更广阔的视角。同伴感知的影响可能导致大学校园饮食失调的扩散。
许多年轻人在成年后仍会继续患有饮食失调症。他们将面临大量健康问题的高风险,例如蛀牙和频繁呕吐造成的染色、胆囊疾病、消化疾病等。
当我们研究饮食失调时,重要的是要区分可能导致问题开始的过程(饮食失调的原因)与导致问题持续的过程(饮食失调的维持因素)。
这需要区分所谓的发展阶段(即进食障碍发作之前)和维持阶段(即进食障碍发作之后)。
这种区别有两个重要的含义:
1)识别影响进食障碍发展的过程可能有助于设计有效的预防这些进食障碍的干预措施;
2)确定维持饮食失调的过程可能有助于制定成功的治疗干预措施。
饮食失调维持过程的关键角色
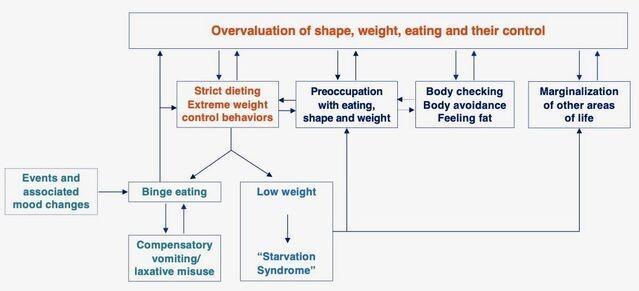
据认知行为理论,一种独特的自我评估方案(下图),即对身材,体重,饮食和饮食控制的过高评价(换句话说,就形态, 体重及其控制能力)在饮食失调中起重要作用。
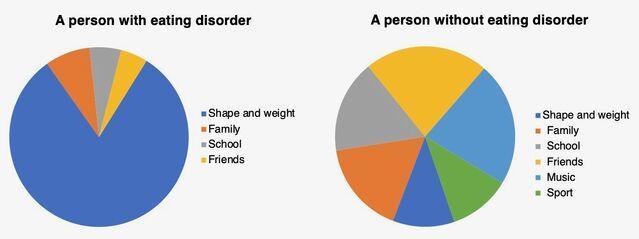

暴饮暴食是不是高估形态,体重,饮食及其控制的一种行为 。这种行为存在于一大群饮食失调的人群中,它是通过以下机制从这种高估间接产生的:
1.严重饮食不足
太在乎或高估身材,体重,饮食及其控制能力可能导致个人饮食不足。这样做会产生神经内分泌信号的几种变化,这些变化控制着食物的摄入,传达了饱腹感/饥饿感。
2.极端和严格的饮食规则
饮食失调的人对这些极端和僵化的饮食规则会做出消极和极端的反应(通常是全有或全无),甚至小小的违规行为也往往被解释为自我控制力差的证据。对这种缺乏自我控制感的反应是暂时放弃限制饮食的努力,这导致暴饮暴食。 反过来,这加剧了人们对他们的身材,体重和饮食缺乏控制的担忧和信念,并鼓励进一步的饮食限制,从而增加了随后暴饮暴食的风险。
3.事件和相关的情绪变化
人们倾向于通过三种主要机制维持暴饮暴食的发作。
体重过轻,饮食不足,暴饮暴食和饮食失调的其他特征(即饮食限制和节制,自发性呕吐,泻药和利尿剂滥用,过度运动,身体检查和避免,发胖)通过多种机制得以维持在持续激活的状态下,人们对形态,体重和饮食控制的过度关注和过度重视,其结果是饮食失调的心态被锁定在患者的核心(下图)。

2012 年发表在《营养与饮食学会杂志》上的一项研究发现,患有饮食失调症的女性成为素食者的可能性是没有饮食失调症的女性的四倍。超过一半 (52%) 有饮食失调病史的女性曾在一生中的某个阶段吃过素。其他研究也发现了类似的关联。
那是否说明素食和饮食失调有直接关联?
不一定。同样是素食主义,有些是健康的,有些与饮食失调相关联。
这里需要明确一点:真正的素食主义不会导致饮食失调。它可以成为人生任何阶段的健康选择,前提是成为健康的素食者。
怎么样算健康的素食者?
健康的素食者会寻找替代品来补充他们所缺少的营养素,例如钙、蛋白质、omega-3脂肪酸、维生素 B12 和铁。当他们的饮食包含多种营养食品时,与非素食饮食相比,水果、蔬菜、纤维和复合碳水化合物的含量往往更高,饱和脂肪和胆固醇的含量更低。
但是如果是用加工过的垃圾食品代替肉类,那不仅不会促进身体健康,反而会更加疲劳和营养不良。
素食者需要注意的饮食失调风险
素食主义看起来是选择了一种积极的生活方式,但对某些人来说要警惕其潜在机制,如痴迷、控制和自卑,可能是精神疾病的征兆。怎么理解痴迷,控制等状态?
打个比方,如果是为了减肥而采取的一种过于自我苛刻的措施,那么有可能就走偏了。尤其是如果变得痴迷于把某些食物标签为“好”和“坏”,减少麻烦类别的饮食。这样下去,饮食方式逐渐变得极端,那么就有可能与饮食失调相关联。
总而言之,看起来同样是素食,但是驱动因素各不相同,有些人的素食与饮食失调挂钩,而有些人的素食是自然而然的健康选择。这是两种不一样的境界。
神经性厌食症在20世纪下半叶之前就已存在。西方世界对神经性厌食症的最早描述可以追溯到12世纪和13世纪,最著名的是锡耶纳的圣凯瑟琳,她拒绝进食是精神上对自我的拒绝。
1973年,希尔德·布鲁赫出版了一本书,书中有许多案例研究,名为《饮食失调:肥胖、神经性厌食症和内向的人》。这种混乱在20世纪70年代蔓延成为公众意识,病例增加。


贪食症(暴饮暴食,然后通过运动、呕吐或泻药进行清除)最早存在于中世纪的一些富人中,他们会在吃饭时催吐,这样就能吃得更多。
关于贪食症的第一篇临床论文发表于1979年。
厌食症和贪食症的病例在1970年代和1980年代呈上升趋势,有人会说他们在那个时期达到顶峰,但全国调查数据表明,贪食症仍在继续上升。
1970年代和80年代是美国肥胖率上升的时期。开始以空前的速度增长,低脂饮食开始流行。
存在第三种饮食失调,暴饮暴食失调,其中周期性的食物刺激不能通过限制或清除行为来补偿。 虽然许多肥胖的人正常饮食,但是暴饮暴食的人每天要消耗多达几万卡路里的热量,一整袋糖果或5-6份快餐的晚餐量。
再有,这种疾病已经虽然已经有几个世纪了,但似乎只是最近才升级了。暴食者约占寻求肥胖治疗的人的1/3。
随着肥胖患病率,遗传易感性的增长以及工业化食品消费的增加,人们不禁会怀疑饮食失调是否又是西方文明中的另一种疾病,最重要的原因是以不良的饮食习惯为依据。厌食症的大部分自然进程可以通过对身体形象的无序思考以及饥饿过程本身来解释。
随着时间的推移,饮食失调发病率依然在不断上升。一项大型审查研究发现,在2000-2006年间,有3.5% 的人患有饮食失调症,而在2013-2018 年间,有近8% 的人患有饮食失调症。
现在,加工,含糖和富含谷物的饮食会导致炎症,瘦素和胰岛素抵抗,肥胖,思维紊乱等,节食或催吐、催泻等行为可能是在标准饮食上保持“瘦”的唯一方法。这些方法代价很大,并且主要由年轻女性承担。
对饮食失调的关键维持过程的理解有助于开发有效的心理治疗方法。最重要的例子是增强的认知行为疗法(CBT-E):旨在针对上述主要维持过程而不是进食障碍诊断(即神经性厌食症,神经性贪食症,其他进食障碍)设计的一种灵活而个性化的心理治疗方法。
CBT-E的功效已在多项临床研究中进行了评估,目前被认为是饮食失调的成人和青少年最有效的治疗方法之一。
病情轻微者可在门诊部接受个人认知心理治疗、行为治疗和家庭治疗而改善其饮食及生活习惯,以帮助患者回复可接受的体重。
其实,对大部分患者来说,和她们讨论烦恼非常重要,例如:学业压力、校园霸凌现象、过分自觉、家庭问题、青春期恋爱问题等等,以更正不正确的观念和行为。

只有当这些基本的治疗步骤无效,或患者体重剧降至威胁生命时,才需入院接受治疗。住院治疗的方法和非住院治疗差不多,都是用饮食控制和心理治疗,所不同的是在一个更有规律的环境下进行。其中大多数可以得到令人鼓舞的康复效果。
治疗饮食失调有时候涉及团队合作,其中包括初级保健医生,心理健康医生和营养师等。
一个人需要的具体疗法将取决于疾病的类型和严重性。
心理治疗
心理疗法,也称为“谈话疗法”,可以帮助进食障碍的人学会用健康的思想或习惯代替有害的思想或习惯。
营养咨询
医学专家可以帮助您制定健康的饮食计划,以满足您的个人需求。
药物治疗
有时,药物可以帮助控制焦虑,敦促或不健康的想法。抗抑郁药和抗焦虑药可给予患有饮食失调症的人。
住院治疗
由于饮食失调而导致严重健康问题的人们可能需要住院治疗。此外,一些诊所还提供密集的住院治疗方案。
替代和补充疗法
某些替代药物可以帮助进食障碍的人放松身心并减轻压力。瑜伽,按摩,冥想和针灸是常见的疗法。
调节肠道菌群
肠道菌群和饮食互相调节互相反馈,饮食塑造影响肠道菌群构成和发育,肠道菌群参与食物消化,调节免疫炎症,影响神经和情绪进而影响进食
预防饮食失调
没有预防饮食失调的最优方法,但是根据研究,一个人可以通过以下方法降低其患病风险:了解体征,症状和风险;避免节食和不健康的减肥行为;避免负面的自我交谈并学会欣赏身体,行为出现问题及时寻求帮助。
如果是家人或亲近的人患上饮食失调,该如何帮助他们?
首先要做好心理准备,帮助患有饮食失调症的人做出治疗的决定可能是一个漫长的过程。你要做的可能是:
询问患者的想法和感受,帮助他们承认自己有问题(他们可能不相信自己有病)。
鼓励患者接受心理帮助和体检,帮助他们排解疾病带来的心理压力。
帮助他们确立未来的目标,这些目标会让他们觉得治疗是必要的、是非常重要的。
主要参考文献
Mason, T. B., & Lewis, R. J. (2015). Assessing the Roles of Impulsivity, Food-Related Cognitions, BMI, and Demographics in the Dual Pathway Model of Binge Eating Among Men and Women. Eating Behaviors 18: 151–55.
Miranda, J., Woo, S., Lagomasino, I., Hepner, K. A., Wiseman, S., & Munoz, R. (2006). Group Cognitive Behavioral Therapy for Depression: Thoughts and Your Mood. Cognitive Behavioral Depression Clinic, Division of Psychosocial Medicine San Francisco General Hospital, University of California, San Francisco.
Olsen, E. M., Koch, S. V., Skovgaard, A. M., & Strandberg‐Larsen, K. (2021). Self‐reported symptoms of binge‐eating disorder among adolescents in a community‐based Danish cohort—A study of prevalence, correlates, and impact. International Journal of Eating Disorders 54: 492– 505.
Schaeffer, J. (2016). Binge Eating Disorder Statistics: Know the Facts
Vocks, S., Tuschen-Caffier, B., Pietrowsky, R., Rustenbach, S. J., Kersting, A., & Herpertz, S. (2010). Meta-Analysis of the Effectiveness of Psychological and Pharmacological Treatments for Binge Eating Disorder. International Journal of Eating Disorders 43: 205–217.
Dalle Grave, R., & Calugi, S. (2020). Cognitive behavior therapy for adolescents with eating disorders. New York: Guilford Press.
Fairburn, C. G. (2008). Cognitive behavior therapy and eating disorders. New York: Guilford Press.
Fairburn, C. G. (2013). Overcoming binge eating, Second Edition. New York: Guilford Press.
National Guideline Alliance. (2017). Eating disorders: Recognition and treatment. London: National Institute for Health and Care Excellence (UK); 2017 May. (NICE Guideline, No. 69.) London.
1)Wildes, J., & Marcus, M. (2015). Application of the Research Domain Criteria (RDoC) framework to eating disorders: Emerging concepts and research. Current Psychiatry Reports, 17.
Wildes, J., & Marcus, M. (2013). Incorporating dimensions into the classificati
What Is Anorexia Nervosa? Symptoms, Causes, Diagnosis, Treatment, and Prevention By Julie MarksMedically Reviewed by Allison Young, MD Last Updated: March 18, 2021
What Is Bulimia? Symptoms, Causes, Diagnosis, Treatment, and Prevention. By Julie Marks Medically Reviewed by Allison Young, MD Last Updated: October 13, 2020
What Are Eating Disorders? Symptoms, Causes, Diagnosis, Treatment, and Prevention.By Nuna Alberts, LCSW Medically Reviewed by Allison Young, MD Last Updated: April 20, 2021